|
Avertissement
|
|
Si vous arrivez directement sur cette
page, sachez que ce travail est un rapport
d'étudiants et doit être pris comme tel. Il
peut donc comporter des imperfections ou des
imprécisions que le lecteur doit admettre et donc
supporter. Il a été réalisé
pendant la période de formation et constitue
avant-tout un travail de compilation bibliographique,
d'initiation et d'analyse sur des thématiques
associées aux technologies biomédicales.
Nous ne faisons aucun
usage commercial et la duplication est libre. Si vous avez
des raisons de contester ce droit d'usage, merci
de nous en faire part
.
L'objectif de la présentation
sur le Web est de permettre l'accès à
l'information et d'augmenter ainsi les échanges
professionnels. En cas d'usage du document, n'oubliez pas de
le citer comme source bibliographique. Bonne
lecture...
|
|
Référence à
rappeler : Sécurité sanitaire :
rôle et implication du biomédical, Nicolas
PIPART et Michel POUJET, Projet DESS "TBH", UTC, 2001,
pp30, URL :
https://www.utc.fr/~farges/DESS_TBH/00-01/Projets/secu_sanitaire/secu_sanitaire.htm
Sécurité sanitaire :
rôle et implication du
biomédical
|

|

|
|
Nicolas
PIPART
|
Michel
POUJET
|
|
Résumé
L'étude du projet
consiste à déterminer le rôle de la
fonction biomédicale dans la gestion de la
sécurité sanitaire. En effet, cette
dernière vise au respect de la réglementation
et à la prévention des risques.
Pour une bonne maîtrise des
risques, une méthodologie stricte est
nécessaire. Elle permet la décomposition d'une
problématique étape par étape et
facilite les procédures employées par le
personnel hospitalier pour la bonne gestion de la
sécurité sanitaire. Dans un premier temps, un
logigramme général de maîtrise des
risques a été proposé dans le but de
disposer d'un support pour les différentes
démarches à effectuer dans le processus. Puis
nous adapterons la méthode à un domaine bien
particulier de la sécurité sanitaire : la
gestion des déchets.
La sécurité
sanitaire concerne tout les services et doit impliquer
l'ensemble de l'hôpital pour être bien
gérée.
La sécurité
sanitaire au travers la gestion des risques occupe une place
importante dans le domaine biomédical :
sûreté de fonctionnement,
matériovigilance, accréditation, etcÖ
Notre démarche peut être une réponse aux
préoccupations des services biomédicaux qui
désirent appliquer une méthodologie simple et
assimiler une organisation.
Mots clé:
Sécurité sanitaire - Risque -
Prévention - Processus - Amélioration continue
- Maîtrise des déchets.
|
|
Abstract
The aim of the
project consists in determining the role of the biomedical
function in the medical security management. Indeed, the
latter aims to respect the regulation and prevent the
risks.
For a good
management of the risks, a strict methodology is
necessary. It allows the decomposition of problematic
and the procedures employed by the hospital staff for the
medical security management are ease. Initially, a
general schematics of risk control was proposed with an aim
of having a support for the various stages, we have carried
out in the process. Then, we will adapt this method to
a quite particular field of the medical security:
the waste management. The sanitary safety
relates to all the services and must imply the whole of the
hospital to be well-managed.
The sanitary
safety, through the risks management, shows a significant
place in the biomedical scope: reliability, adverse
incident, accreditation, etc... Our project can be an answer
to the requierments of the biomedical department that wish
to apply a simple methodology and improve their
organisation.
Keywords:
Sanitary safety - Risk - Prevention - Process - Continous
improuvement - Waste management.
|
REMERCIEMENTS
Pour leur collaboration à la
réalisation de ce rapport, nous tenons à remercier
particulièrement :
Monsieur Eric Jullian, Ingénieur
de sécurité sanitaire à la Direction
déléguée à la qualité et à
l'accréditation au Centre Hospitalier Universitaire d'Amiens
qui nous a conseillé pour le thème abordé et
suivi pour la rédaction,
Monsieur Gilbert Farges,
enseignant-chercheur à l'Université de
Compiègne, qui nous a encadré pour ce
projet,
Madame Anne Broyart, médecin
hospitalier à la direction des hôpitaux au
ministère de la santé et Monsieur Philippe
Durand,
ingénieur biomédical à
l'hopital de Compiègne, pour les informations
communiquées sur la gestion de la sécurité
sanitaire,
Ainsi que tous les enseignants et
conférenciers à l'université qui ont
contribués à l'élaboration du
rapport.
SOMMAIRE
REMERCIEMENTS
SOMMAIRE
INTRODUCTION
I.
DEFINITONS ET ROLES DE LA SECURITE SANITAIRE
I.A. CONTEXTE DE
LA SECURITE SANITAIRE EN FRANCE
I.B. DEFINITION
ET TYPES DE SECURITES SANITAIRES
I.B.1.
Définition de la sécurité
sanitaire
I.B.2.
Qui est concerné ?
I.C. LA
REGLEMENTATION : ROLE ET DROIT
I.D. LA SECURITE
SANITAIRE ET SES CATEGORIES
I.E. LA SECURITE
SANITAIRE DANS LE CADRE DE LA DEMARCHE QUALITE
I.E.1.
L'accréditation
I.E.2.
La matériovigilance (Décret n°96-32 du 15 janvier
1996)
I.F.
L'EXPERIENCE A L'ETRANGER
I.F.1.
Démarche d'Accréditation par la JCAHO
I.F.2.
La gestion des risques dans d'autres pays
II.
RESPONSABILITES ET MOYENS DE LA SECURITE SANITAIRE
II.A. QUI EST
INTERESSEE PAR LA SECURITE SANITAIRE A L'HOPITAL ?
II.B. COMMENT LA
FONCTION BIOMEDICALE MAITRISE LA SECURITE SANITAIRE
?
II.B.1.
Introduction
II.B.2.
Implication du service biomédical de l'hôpital de
Compiègne dans la maîtrise de la sécurité
sanitaire
II.B.3.
La place de la gestion des risques pour l'ingénieur
biomédical
III.
METHODOLOGIE DE MAITRISE DE LA SECURITE SANITAIRE PAR LA GESTION DES
RISQUES
III.A.
PROBLEMATIQUE
III.B. L'OUTIL
UTILISE
III.C. LA
DEMARCHE PROPOSEE
III.C.1.
Introduction
III.C.2.
Le signalement
III.C.3.
L'analyse des causes du risque
III.C.4.
La mise en place d'actions correctrices et
préventives
III.C.5.
Le suivi des actions mises en place et fin du
processus
III.C.6.
Les indicateurs de réussite du processus
IV.
EXEMPLE DE METHODOLOGIE APPLIQUE A LA GESTION DES RISQUES : MAITRISE
DES DECHETS PAR LE SERVICE BIOMEDICAL
IV.A. DEFINITION
DES BESOINS ET MODES OPERATOIRES REQUIS (TABLEAU MIS EN
FORME)
IV.A.1.
Les exigences d'entrée
IV.A.2.
Les exigences de sortie
IV.B. EXEMPLE DE
LOGIGRAMME DE MAITRISE DES DECHETS
IV.B.1.
Collecte et tri
IV.B.2. Stockage et élimination des
déchets
V.
BILAN DU PROJET
V.A. LIMITES DE
LA METHODOLOGIE
V.B. APPORTS
PERSONNELS DU PROJET
CONCLUSION
BIBLIOGRAPHIE
ANNEXES
Retour sommaire
INTRODUCTION
"Rien n'est
simple...".
La sécurité
sanitaire concerne tous les établissements de santé,
publics ou privées bien évidemment et tous les services
de l'hôpital. D'actualité, la sécurité
sanitaire intervient aujourd'hui dans le processus
d'accréditation qui a pour rôle de contrôler la
qualité et la sécurité des soins fournis aux
patients. Touchant plusieurs domaines bien distincts, la
sécurité sanitaire est régie par des textes
réglementaires. Ces derniers permettent de fixer des
règles communes. Il s'agit de définir qui est
concerné, quelles sont les implications du service
biomédical dans le processus de maîtrise de la
sécurité sanitaire et quels sont les moyens techniques,
financiers et humains qui doivent être mis en place.
Ce mémoire
débutera par la définition de la sécurité
sanitaire ainsi que ses rôles. Ensuite, il sera
présenté en détail, une méthodologie de
maîtrise de la sécurité sanitaire par la gestion
des risques ainsi qu'un exemple sur la gestion des déchets.
Dans une dernière partie il sera développé un
bilan de l'étude réalisée.
Retour sommaire
I.
Définitions et rôles de la sécurité
sanitaire
I.A. Contexte
de la sécurité sanitaire en France
[1,
2]
Le nombre de réclamations mettant en cause la
responsabilité des hôpitaux a augmenté
considérablement ces dernières années. En
parallèle, le coût de ces événements
indésirables a fortement augmenté.
Selon la SHAM (Société Hospitalière
d'Assurances Mutuelles), 60% de ces sinistres seraient à
l'origine de 90% des coûts des accidents. Après
étude des incidents, la survenue de ces situations aurait pour
origine, dans la plupart des cas, une mauvaise organisation
plutôt qu'une défaillance individuelle.
Par conséquent, l'hôpital doit bâtir une
réponse adaptée aux nouvelles exigences de
Qualité et de Sécurité. La maîtrise de la
sécurité sanitaire suppose une démarche visant
à prévenir les risques vis à vis de l'usager.
Par ailleurs, les ordonnances du 24 avril 1996 impose que la
qualité et la sécurité deviennent des missions
et des enjeux pour les établissements de santé. La
démarche de gestion des risques est une initiative
s'inscrivant dans la démarche qualité et donc dans le
processus d'accréditation.
Par ailleurs, la complexité des soins offerts au Patient
augmente avec l'évolution des techniques médicales. Les
risques engendrés par les structures techniques
médicales sont difficilement maîtrisables. Cette
réalité est encore plus surprenante si l'on compare la
rigueur employée pour faire décoller un avion par
rapport à un processus de soins. Un autre constat est le
décalage culturel entre les Etats - Unis et le Canada et la
France où la tradition orale est beaucoup plus
répandue.
C'est pourquoi, il devient primordial de gérer
l'hôpital de façon rigoureuse. La gestion des risques
reste essentielle, il convient également de tenir compte de la
qualité de vie de l'ensemble des professionnels et des
coûts. La maîtrise des coûts par la qualité
s'avère très efficace.
Le nombre de réclamations mettant en cause la
responsabilité des hôpitaux a augmenté
considérablement ces dernières années. En
parallèle, le coût de ces événements
indésirables a fortement augmenté.
Selon la SHAM (Société Hospitalière
d'Assurances Mutuelles), 60% de ces sinistres seraient à
l'origine de 90% des coûts des accidents. Après
étude des incidents, la survenue de ces situations aurait pour
origine, dans la plupart des cas, une mauvaise organisation
plutôt qu'une défaillance individuelle.
Par conséquent, l'hôpital doit bâtir une
réponse adaptée aux nouvelles exigences de
Qualité et de Sécurité. La maîtrise de la
sécurité sanitaire suppose une démarche visant
à prévenir les risques vis à vis de l'usager.
Par ailleurs, les ordonnances du 24 avril 1996 impose que la
qualité et la sécurité deviennent des missions
et des enjeux pour les établissements de santé. La
démarche de gestion des risques est une initiative
s'inscrivant dans la démarche qualité et donc dans le
processus d'accréditation.
Par ailleurs, la complexité des soins offerts au Patient
augmente avec l'évolution des techniques médicales. Les
risques engendrés par les structures techniques
médicales sont difficilement maîtrisables. Cette
réalité est encore plus surprenante si l'on compare la
rigueur employée pour faire décoller un avion par
rapport à un processus de soins. Un autre constat est le
décalage culturel entre les Etats - Unis et le Canada et la
France où la tradition orale est beaucoup plus
répandue.
C'est pourquoi, il devient primordial de gérer
l'hôpital de façon rigoureuse. La gestion des risques
reste essentielle, il convient également de tenir compte de la
qualité de vie de l'ensemble des professionnels et des
coûts. La maîtrise des coûts par la qualité
s'avère très efficace.
Une politique cohérente de gestion du risque doit
être élaborée pour chaque établissement de
santé. La gestion des risques passe aussi par la formation des
différents acteurs à l'utilisation des divers
dispositifs médicaux et à la sensibilisation à
la Sécurité. Ceci n'est valable que si
l'établissement met en place une organisation appuyée
par un réel engagement de la direction, ce qui permettra
l'implantation d'une véritable maîtrise des
différents risques. Cependant, il est nécessaire de
tenir compte des réalités culturelles,
organisationnelles de chaque hôpital pour bien mettre en oeuvre
une telle démarche.
L'organisation de l'hôpital, de part sa complexité
structurale et sa diversité technique engendre des
dysfonctionnements. En France, 30 personnes meurent chaque jour suite
à une infection nosocomiale, c'est - à - dire
contractée dans les établissements de soins.
L'amélioration des soins passe par un suivi d'un certain
nombre d'indicateurs généraux tels que la
morbidité ou la mortalité. Il est nécessaire de
recueillir des informations fiables et rapidement disponibles. Les
infections nosocomiales dépendent de plusieurs facteurs. Ces
informations sont essentielles pour les professionnels de chaque
service afin de maintenir une qualité de soin optimum.
I.B.
Définition et types de sécurité sanitaire
[3,
4]
I.B.1.
Définition de la sécurité
sanitaire
La sécurité sanitaire est un ensemble de moyens et
de procédures destinés à prévenir ou
contrôler les risques susceptibles d'altérer la
santé physique et/ou psychique de tout individu.
Il convient de la définir dans chaque secteur
d'activité des établissements de santé et
d'indiquer pour chaque sujet (voir annexe 1)
les références réglementaires s'y rapportant
afin de mettre en place des plans d'action préventifs ou
correctifs.
Le renforcement de la sécurité sanitaire doit viser
à renforcer les capacités d'expertise, de coordination
des vigilances, d'intervention et de contrôle.
I.B.2.
Qui est concerné ?
Différents acteurs sont concernés par la
sécurité sanitaire dans les établissements de
santé :
1. Les hôpitaux qui doivent appliquer les
textes réglementaires et contrôler la qualité
dans ce domaine. L'accréditation
permet dans ce cas, d'assurer la qualité et la
sécurité des soins offerts aux patients ;
2. Le ministère de la santé qui
établit les textes réglementaires et dispose d'un
pouvoir général de police sanitaire. La Direction
Départementale des Affaires Sanitaires et Sociales (DDASS)
et la Direction Régionale des Affaires Sanitaires et
Sociales (DRASS). Les préfets (DDASS-DRASS) sont
chargés, à l'intérieur des
établissements de santé, du contrôle de
l'exécution des textes réglementaires garantissant
la sécurité des malades et la qualité des
soins dans les établissements sanitaires (décret
n° 94-1046 du 6 décembre 1994) ;
3. L'Agence Nationale d'Accréditation des
Etablissements de Santé (ANAES) au travers de
l'accréditation (définie comme une procédure
permettant d'évaluer l'amélioration continue de la
qualité dans l'établissement) ;
4. Les directeurs d'Agence Régionale de
l'Hospitalisation (ARH) - Les ARH sont chargées du
contrôle de l'activité des établissements de
santé. Le directeur de l'ARH a le pouvoir de retirer ou de
suspendre l'autorisation le droit d'utilisation d'une installation
ou une activité de soin (article L.712-18). Ce pouvoir peut
être mis en úuvre à la demande du
préfet ;
5. L'Agence Française de Sécurité
Sanitaire des Produits de Santé (AFSSAPS). Cette
dernière peut suspendre l'utilisation, la prescription ou
la délivrance de produits de santé (article
L.791-10).
La circulaire du 21 janvier 1997 précise les
responsabilités respectives des préfets et des
directeurs d'Agences Régionales de l'Hospitalisation en
matière de contrôle de sécurité
sanitaire.
I.C. La
réglementation : rôle et droit
Différents textes réglementaires régissent
les règles de la sécurité sanitaire. Parmi ces
derniers, on distingue les lois, décrets, arrêtés
et circulaires.
La loi est une règle écrite, de caractère
général, élaborée par le pouvoir
législatif. L'élaboration des lois obéit
à une procédure que fixe la constitution. Les projets
de loi émanent du gouvernement et les propositions de loi sont
issues des législateurs. La loi n'entre en vigueur et n'est
obligatoire que lorsqu'elle apparaît au Journal Officiel.
Le décret est une mesure d'application de la loi (qui est
supérieure dans la hiérarchie des textes
réglementaires). Par le premier ministre et les ministres
concernés, le législateur a permis à
l'exécutif, pour des raisons d'efficacité, de prendre
des mesures législatives : ce sont les décrets-lois ou
ordonnances.
L'arrêté est une décision, prise par le(s)
ministre(s) concerné(s) ou son administration,
exécutoire, qui peut avoir une portée
générale (par exemple exécution d'une loi mais
qui est le plus souvent d'ordre technique).
La circulaire contient des informations et des instructions pour
préciser des points importants dans un domaine particulier.
Les circulaires émanant d'un ministre, ont pour rôle
d'aider à l'interprétation d'un texte
réglementaire, n'ont qu'un usage administratif et ne
créent pas le droit. Elle est opposable aux
fonctionnaires.
I.D. La
sécurité sanitaire et ses
catégories
La sécurité sanitaire dans le domaine de la
santé est réparti en plusieurs points bien distincts.
Nous pouvons, en effet, différencier :
1. la sécurité des soins;
2. la sécurité des personnes et des locaux (biens)
;
3. la sécurité alimentaire ;
4. la gestion des fluides ;
5. le gestion des déchets ;
6. autres : dispositifs médicaux sur mesure, blanchisserie,
autres contrôles techniques (pression, mesure, Ö).
Chaque item détaillé sur le site du ministère de
la santé (voir annexe 1) est soumis
à des textes réglementaires bien
différenciés.
Les textes de lois, décretsÖpermettent de définir
un règlement général applicable par le personnel
concerné dans chaque domaine (chaque texte
réglementaire est disponible sur le site du ministère
de la santé : http://www.sante.gouv.fr).
Exemple : La sécurité
anesthésique.
Plusieurs textes sont en vigueur. On peut différencier,
pour ce domaine, un décret, un arrêté ainsi
qu'une circulaire.
Les articles relatifs au décret n° 94-1050 du 5
décembre 1994 (Art. D712-40 à D. 712-51) reprennent
toutes les conditions techniques nécessaires pour la pratique
de l'anesthésie. Le décret précise, notamment,
les spécifications minimales en matière de surveillance
clinique pour le patient en cours d'intervention et le mode de
surveillance post-interventionnel, les spécifications en
capacité de poste, équipement de poste, les
procédures concernant le dossier médical, le mode
opératoireÖ
L'Arrêté du 3.10.1995 fixe les modalités
d'utilisation et de contrôle des matériels et
dispositifs médicaux utilisés pour la pratique de
l'anesthésie : réception, mise ou remise en fonction,
maintenance.
La circulaire DGS/DH/99/631 du 18 novembre 1999 rappelle les
risques létaux liés à la survenue d'une
hyperthermie maligne au cours d'une anesthésique
générale et les modalités de traitement.
I.E. La
sécurité sanitaire dans le cadre de la démarche
qualité [5,
6]
I.E.1.
L'accréditation
« L'accréditation est une procédure
d'évaluation externe à un établissement de
santé, effectuée par des professionnels
indépendante de l'établissement et de ses organismes de
tutelle, évaluant l'ensemble de son fonctionnement et de ses
pratiques. Elle vise à assurer la sécurité et la
qualité des soins donnés au malade et à
promouvoir une politique de développement continu de la
qualité au sein des établissements de santé.
L'organisme accréditeur établit avec les professionnels
du système de santé, des référentiels
pour apprécier les structures, les procédures et les
résultats en terme de gain de santé et de satisfaction
du patient. En application de l'ordonnance du 24 avril 1996, cette
procédure est conduite par l'Agence Nationale
d'Accréditation et d'Évaluation en Santé.
»
La maîtrise de la sécurité sanitaire est un
requis indispensable pour débuter une démarche
d'amélioration continue de la qualité.
L'accréditation des établissements de santé
encourage, dans nombreux points, la mise en place d'une telle
démarche afin de prévenir les multiples risques.
« Les experts - visiteurs, n'étant pas en charge du
contrôle de conformité en matière de
sécurité, doivent néanmoins s'assurer que chaque
établissement de santé dispose de procédures
internes et/ou externes permettant la prise en compte des
observations ou recommandations issues des contrôles à
caractère réglementaire. »
D'après le manuel d'accréditation, un des objectifs
de la démarche est l'appréciation de la qualité
et de la sécurité des soins. En effet, la
sécurité est compris dans la qualité des soins
et représente une des attentes majeures de l'usager. La
prévention des risques repose sur le respect de la
réglementation en matière de sécurité, le
respect des bonnes pratiques et la mise en place d'un système
de détection des risques, d'analyse du niveau de
gravité et de détermination d'actions de
prévention.
Voici les références du manuel
d'accréditation qui se réfèrent à la
sécurité sanitaire et à la gestion des risques
(voir annexe 2) :
- Dans le chapitre « Gestion des Ressources », la
référence concernant la sécurité des
personnes ;
- Tout le chapitre sur la « Gestion des Fonctions
Logistiques » ;
- Tout le chapitre sur la « Gestion de la Qualité et
Prévention des risques » qui porte sur la gestion des
risques ;
- Les trois premières références sur les
vigilances sanitaires du chapitre « Vigilances sanitaires et
Sécurité Transfusionnelle ».
I.E.2. La
matériovigilance (Décret n°96-32 du 15 janvier
1996)
La matériovigilance a pour objet : la surveillance des
incidents ou des risques d'incidents pouvant résulter de
l'utilisation des dispositifs médicaux après leur mise
sur le marché. Elle accompagne la mise en place des nouvelles
règles de mise sur le marché des dispositifs
médicaux, adoptées par les Etats membres de l'union
européenne : le marquage CE selon les directives
européennes :
- 98/79 relatif aux dispositifs médicaux de diagnostic
;
- 90/385 pour les Dispositifs Médicaux Implantables
Actifs obligatoire depuis le 1er janvier 1995 ;
- 93/42 pour les autres Dispositifs Médicaux obligatoire
depuis du 14 juin 1998 et sa transposition en France.
La matériovigilance comporte notamment le signalement,
l'enregistrement, l'évaluation et l'exploitation des
informations signalées dans un but de prévention. Tout
établissement de santé désigne un correspondant
local de matériovigilance auprès de l'Agence
Française de Sécurité Sanitaire des Aliments et
des Produits de Santé. Les déclarations d'incidents
s'effectuent grâce à une fiche de signalement.(voir
annexe 3).
La démarche de gestion des risques est incluse dans la
démarche qualité qui vise l'optimisation de la
qualité et de la sécurité des soins offerts
à l'usager. Elle vise la prévention des risques. La
matériovigilance apporte à ces démarches la
traçabilité et le suivi des non - conformités
détectées.
I.F.
L'expérience à l'étranger
[2,
6,
7,
8]
Une norme internationale est en cours d'élaboration sur la
gestion des risques des dispositifs médicaux que devront
appliquer les industriels pour l'obtention du marquage CE. En
matière de sécurité sanitaire et de gestion des
risques, les Etats ñ Unis restent de loin les leaders depuis
25 ans avec la Joint Commission On Acreditation and Health care
Organization. Le Comité Européen de Normalisation a
élaboré en 1997 la norme EN 1441 pour l'analyse des
risques au niveau des dispositifs médicaux destinés aux
industriels.
I.F.1.
Démarche d'Accréditation par la
JCAHO
Il existe déjà des démarches de
prévention des risques dans d'autres pays, notamment aux Etats
ñ Unis. La Joint Commission On Acreditation and Health care
Organization tente de promouvoir la notion de «
sécurité du patient » dans le domaine sanitaire.
En effet, cette organisation regroupe des représentants des
différents acteurs concernés par l'hôpital et se
charge de l'accréditation des hôpitaux à partir
de standards et référentiels. Cette démarche est
basée sur l'amélioration continue de la qualité,
une participation de l'ensemble des acteurs, un souci
d'indépendance de l'organisme accréditeur et une
obligation d'information au public.
La JCAHO mise ses efforts sur la réglementation à
propos de la prévention des incidents et la
sûreté des patients. De ce fait, cette organisation
s'investit dans des groupes de travail portant sur la
prévention des risques.
Le référentiel de la JCAHO exige des structures de
santé de maintenir un processus d'identification, de
signalement et d'analyse des incidents ou risques d'incidents. Le
JCAHO propose également un livret afin de partager des
expériences et des incidents survenus dans les hôpitaux.
Cette initiative a pour objectif d'éviter des incidents
similaires dans d'autres structures. Par ailleurs, la création
d'un Office de Surveillance de la Qualité (« Office of
Quality Monitoring ») permet d'enregistrer les plaintes
émises par les usagers au regard des structures
sanitaires.
Depuis le 1er janvier 1989, l'accréditation aux Etats -
Unis inclut des critères sur la gestion des risques,
encourageant la gestion intégrée qualité
ñ gestion des risques. On peut noter quelques exemples de
questions posées lors des visites :
« Comment expliquez-vous au patient les risques, les avantages
et les complications éventuelles que comporte chacune des
techniques proposées ? ».
Parmi les chapitres abordés lors de l'audit
d'évaluation, dans celui de la Direction
Générale il y a un requis portant sur la gestion des
risques. Il s'agit d'une question ouverte qui demande une
réponse précise et documentée.
I.F.2.
La gestion des risques dans d'autres pays
Tout d'abord, le gouvernement Belge
possède un ensemble de textes réglementaires. Un
comité d'hygiène hospitalière est présent
dans chaque établissement de santé public. Le
comité d'hygiène se compose du directeur, du
médecin en chef à l'hôpital, du médecin en
hygiène hospitalière, du microbiologiste de
l'établissement, du pharmacien, du chef des infirmiers, des
infirmières en hygiène hospitalière et de trois
médecins désignés par le conseil médical.
Le comité peut faire appel à des consultants et se
réunit au minimum six fois par an.
Le comité d'hygiène
Hospitalière, organe consultatif du médecin en chef de
l'établissement, est chargé, entre autre, des missions
suivantes :
- L'enregistrement des infections
hospitalières ;
- Le dépistage des sources
d'infection ;
- La surveillance bactériologique
de l'environnement hospitalier en général et des
zones critiques en particulier, comme le bloc opératoire et
les unités de soins intensifs ;
- Le contrôle des techniques de
désinfection et de stérilisation employées
dans les unités de soins, le bloc opératoire et le
service de stérilisation ;
- La formation et le recyclage du
personnel en matière d'hygiène hospitalière
;
- La construction et le transformation des
locaux.
Le système Belge fonctionne suivant des
règles bien établies comme le système
Français. L'organisation du système hospitalier
diffère cependant de part le mode de fonctionnement et en
fonction de chaque membre du personnel impliqué dans les
domaines de la sécurité sanitaire.
D'autres pays ont développé
des démarches assurant la prévention des risques. C'est
le cas du Royaume ñ Uni où l'on peut citer deux
exemples. D'une part, les hôpitaux publics de Victoria ont
inclus dans leur programme de développement de la
Qualité la gestion des risques (« Public Hospitals Policy
and Funding Guidelines »). D'autre part, le « Medical
Engineering & Physics, King's College » ont
développé une procédure de management des
risques pour la conception des dispositifs
médicaux.
Retour sommaire
II.
Responsabilités et moyens de la sécurité
sanitaire
II.A. Qui est
intéressée par la sécurité sanitaire
à l'hôpital ?
Les acteurs de la prévention des risques peuvent se situer
à plusieurs niveaux :
- Sécurité à la conception ;
- Sécurité à la réalisation ou
à l'installation ;
- Sécurité à l'utilisation ;
- Sécurité lors du contrôle ou de la
maintenance ;
- Sécurité lors de l'élimination des
produits.
Afin de déterminer le degré d'implication de chaque
fonction de l'hôpital par rapport à chaque domaine de la
sécurité sanitaire, nous avons réalisé
une matrice avec une pondération en fonction du degré
d'implication. Un service ou un organisme sera fortement
impliquée dans une sécurité sanitaire si elle
assume la responsabilité et qu'elle possède les
compétences pour la maîtriser. Voici ci ñ
dessous, les résultats de notre étude qui
révèlent un certain nombre de points par rapport
à la fonction biomédicale.
Tableau indiquant les implications de chaque acteur de
l'hôpital en fonction de chaque item de la
sécurité sanitaire
|
|
SECURITE DES SOINS
|
SECURITE DES PERSONNES
|
SECURITE ALIMENTAIRE
|
FLUIDES
|
GESTION DES DECHETS
|
|
Fonction Biomédicale et Fonction
Travaux
|
XX
|
XX
|
0
|
X
|
X
|
|
Personnel soignant
|
XX
|
XX
|
0
|
0
|
XX
|
|
Utilisateurs (personnel hospitalier)
|
XX
|
XX
|
0
|
0
|
XX
|
|
AFFSAPS (matériovigilance)
|
XX
|
X
|
0
|
XX
|
XX
|
|
Organismes externes (si sous-traitance)
|
0
|
XX
|
XX
|
0
|
XX
|
|
Service restauration
|
0
|
XX
|
XX
|
0
|
XX
|
|
Fournisseur dispositifs médicaux
|
X
|
XX
|
0
|
XX
|
X
|
|
Service Qualité (si existe)
|
XX
|
XX
|
XX
|
XX
|
XX
|
Légende :
|
XX
|
est très concernéÖ
|
|
X
|
est peu concernéÖ
|
|
O
|
n'est pas concernéÖ
|
Tout d'abord, nous avons constaté que certaines
sécurités sanitaires devraient être
maîtrisées par plusieurs services de l'hôpital.
C'est le cas, par exemple, de la sécurité des personnes
et de la gestion des déchets. Au contraire, la
sécurité alimentaire concernera principalement le
service restauration, principal à posséder les
compétences requises.
Par ailleurs, le service qualité doit avoir un regard sur
toutes les sécurités sanitaires. Ce résultat
semble logique puisque cette cellule qualité doit assurer la
bonne coordination et organisation entre tous les services. Par
conséquent, il doit être capable d'intervenir dans tous
les domaines.
En ce qui concerne la fonction biomédicale, on remarque
qu'elle assure la maîtrise de la sécurité des
soins et de la sécurité des personnes. Ceci confirme
bien qu'un des enjeux du biomédical consiste à
améliorer la qualité et la sécurité des
soins offerts aux usagers par la sûreté de
fonctionnement des dispositifs médicaux. De plus, elle devrait
avoir un regard sur les déchets qu'elle produit. Cette partie
est développée dans le chapitre IV.
En résumé, ces résultats semblent
cohérents. Grâce à cette étude, nous avons
pu définir les rôles et compétences de chaque
acteur de l'hôpital. Les conclusions serviront à mieux
préciser la démarche que nous allons proposé
dans les chapitres III et IV.
II.B. Comment
la fonction biomédicale maîtrise la
sécurité sanitaire ?
II.B.1.
Introduction
Comme vu précédemment, l'implication du service
biomédical dans la gestion de la sécurité
sanitaire n'est pas équivalente dans tous les domaines se
rapportant à la sécurité sanitaire.
La gestion de certains points est souvent effectuée par des
services spécifiques ou des organismes externes.
Différentes organisations peuvent être envisagées
en fonction de l'hôpital concerné.
Nous avons questionné un hôpital afin d'illustrer les
moyens mis en úuvre pour gérer chaque domaine de la
sécurité sanitaire.
II.B.2.
Implication du service biomédical de l'hôpital de
Compiègne dans la maîtrise de la sécurité
sanitaire
1. Sécurité des produits et vigilances
La sécurité des produits et les vigilances sont
prises en compte à travers la matériovigilance, les
maintenances préventives et les contrôles de
sécurité électrique. La vérification de
chaque dispositif médical est donc effectuée
périodiquement selon un calendrier bien établi par le
service biomédical. Pour la matériovigilance, les
opérations de contrôle ou de maintenance sont
systématiquement enregistrées, ce qui permet un suivi
permanent. Il existe un document de référence pour
décrire l'organisation mise en place. Les indicateurs validant
les différents processus concernent le nombre de signalements
internes, externes ou le nombre de dossiers traités.
Trois personnes sont directement concernés par la
matériovigilance : le pharmacien, l'ingénieur
biomédical et un cadre soignant. Des réunions sont
prévues régulièrement et les fiches sont saisies
dans des tableurs spécifiques.
2. Gestion du risque infectieux (stérilisation,
désinfectionÖ)
La maintenance préventive de chaque stérilisateur
est suivie par un organisme externe. Elle est périodique et
les interventions sont réalisées deux fois par an. Les
températures de fonctionnement de chaque dispositif sont
contrôlées par des services internes (Pharmacie et
Biomédical). En ce qui concerne les moyens techniques mis en
place pour la stérilisation, il existe des sondes et un
logiciel spécialisé.
3. Activités de soins (sécurité
anesthésique, secteur de biologieÖ)
Pour le matériel d'anesthésie, le suivi est pris en
compte à travers les opérations de maintenance
préventive, les contrôles de sécurité
électrique et la matériovigilance.
Pour le domaine de la biologie, différents contrôles de
qualité sont effectués par le laboratoire lui
-même.
4. Sécurité des personnes, des locaux (incendie,
sécurité électriqueÖ) et
sécurité alimentaire
Ces différents points de la sécurité
sanitaire ne sont pas gérés par le service
biomédical mais par des services spécifiques comme les
services techniques.
5. Gestion des fluides médicaux
L'ingénieur biomédical est membre de la commission
locale de surveillance de la distribution des gaz à usage
médical et responsable de la distribution. Un document de
référence avec l'organisation et les procédures
est mis en place. Pour la traçabilité, un
enregistrement des interventions et des problèmes
éventuels est établi systématiquement.
6. Gestion des déchets
A l'hôpital de Compiègne, la gestion des
déchets est traitée par un service
spécifique.
La sécurité sanitaire dans cet établissement
de santé n'est pas à proprement parlé
sous-traité. Il n'y a que certaines opérations de
maintenance préventive et certains contrôles de
sécurité électrique qui sont confiés
à l'extérieur. Ceci permet au centre hospitalier de
garder un pouvoir interne important.
II.B.3.
La place de la gestion des risques pour l'ingénieur
biomédical
Le nombre, la variété, la complexité et la
sophistication des dispositifs médicaux augmentent de plus en
plus. On peut distinguer plusieurs rôles de la gestion des
risques pour l'ingénieur biomédical :
- Sécurité : qui repose sur la distinction
de plusieurs types de risques et l'assurance que l'installation,
utilisation, maintenance, environnement répondent aux
normes et aux réglementations ;
- Achat : l'ingénieur biomédical a un
rôle de conseil auprès des équipes soignantes
et de la Direction. De plus, il doit s'assurer que les
fournisseurs réalisent des formations adéquates
;
- Formation : une bonne formation permet d'éviter
des problèmes liés à une mauvaise
utilisation.
Retour sommaire
III.
Méthodologie de maîtrise de la sécurité
sanitaire par la gestion des risques (Logigramme)
III.A.
Problématique
La gestion des risques est étroitement liée à
la gestion de la sécurité sanitaire. Cette gestion du
risque permet la maîtrise concrète de la
sécurité sanitaire. Le risque et le danger sont deux
données à différencier. Le risque peut
être défini comme une valeur théorique, une
mesure alors que le danger représente
l'évènement dans la pratique, c'est concret.
La méthode que nous avons élaboré pourrait
répondre à des besoins de la fonction
biomédicale de maîtrise de prévention des
risques.
III.B.
L'outil utilisé
Afin de rendre cette méthodologie plus claire et
précise pour toutes les personnes susceptibles d'intervenir
dans la démarche, nous avons décidé de mettre
tout le processus dans un logigramme. Ce dernier a la
particularité de faire apparaître un certain nombre
d'informations supplémentaires par rapport à un
logigramme habituel. C'est la raison pour laquelle, il nous a
semblé essentiel de décrire cet outil et notre
démarche de travail.
Le logigramme est une représentation graphique d'une
séquence de tâches ou activités à suivre
pour produire un bien et / ou un service, à partir d'une ou
plusieurs « entrées ». Pour cela, il contient un
certain nombre de symboles selon le type d'informations qu'ils
portent.
Les différentes étapes que nous avons mené
pour élaborer ce logigramme ont été les
suivantes :
- Identifier les différents acteurs et les
compétences de chaque personne impliquée. Ensuite,
nous plaçons ces acteurs en ñ tête du
logigramme ;
- Décrire l'événement ou action qui
déclenche le début du processus ;
- Noter toutes les activités ou tâches successives
et les attribuer à chaque acteur, en fonction de ses
compétences ;
- Définir les moyens nécessaires pour
réaliser l'action ou tâche que nous mettons à
droite du logigramme, en face de l'activité en question
;
- Décrire le service obtenu à la fin du processus
et qui représente le résultat de l'accomplissement
de toutes les étapes.
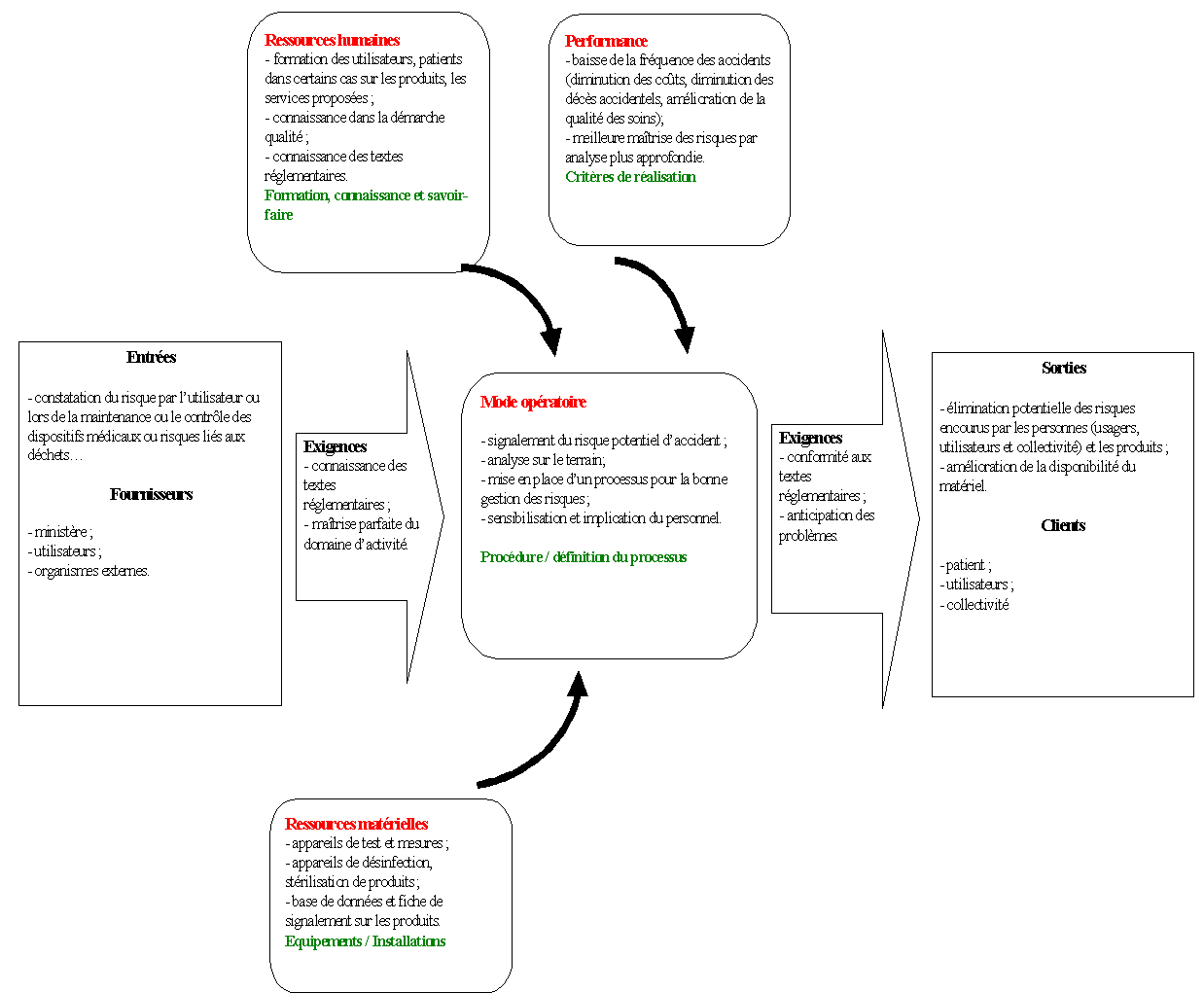
Pour accomplir chaque étape de la méthodologie
employée nous avons utilisé une grille simple qui nous
a permis de définir chaque point du processus de
maîtrise de la sécurité sanitaire par la gestion
des risques (voir annexe 5).
Les symboles utilisés sont représentés ci
ñ dessous. Voici leurs significations :

Le résultat de cette démarche est un logigramme
très enrichi et clair. Les avantages apportés par la
présentation de la méthodologie sous forme d'un
logigramme sont nombreux. Tout d'abord, il permet une meilleure
clarté dans la présentation et la compréhension
du processus, ce qui s'avère primordial pour pouvoir
améliorer le processus par la suite. Toutes les personnes
concernées par le processus auront une vision globale du
processus puisque ce dernier est présenté sur une seule
page.
De plus, cet outil permet de lever toute ambiguïté
possible puisqu'il utilise un langage simple et compréhensible
par toutes les catégories professionnelles. Dans ce sens, les
compétences et les rôles de chacun sont
identifiés grâce aux colonnes placées dans le
logigramme : qui fait quoi et à quel moment du processus. De
plus, chaque professionnel concerné saura pourquoi il doit
réaliser telle ou telle tâche puisqu'il aura une vision
globale de la démarche.
Enfin, et c'est sûrement un détail non
négligeable, le logigramme permet de réduire le volume
de papier. Eviter un nombre important de pages facilite le travail
des professionnels qui ont besoin d'avoir un aperçu global
rapide.
Tous les outils qui apportent une simplification et une meilleure
communication sont importants et nécessaires.
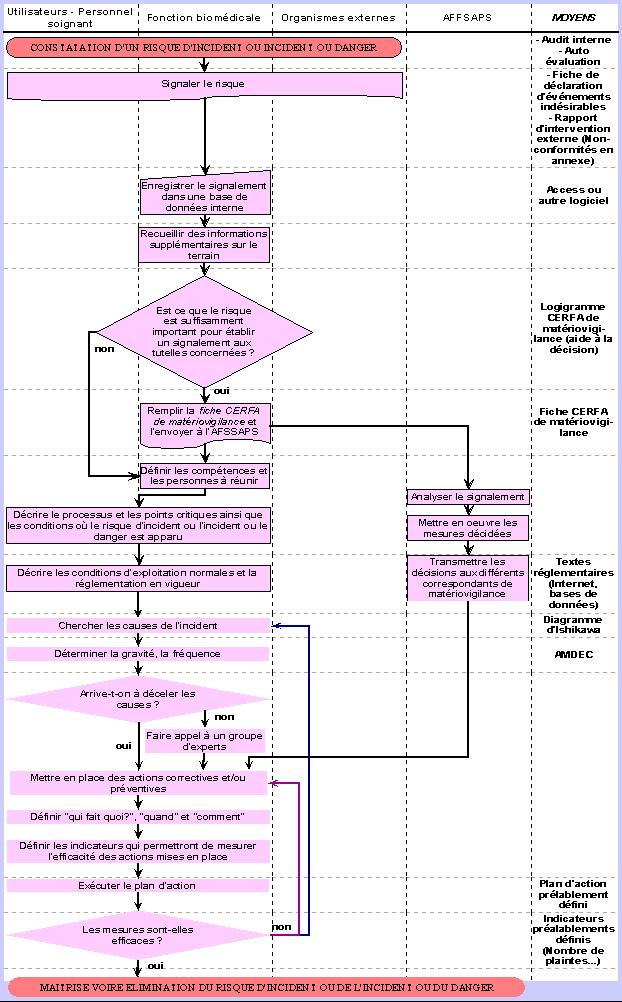
Démarche de
maîtrise des risques par la fonction biomédicale
III.C. La
démarche proposée
III.C.1.
Introduction
Comme nous avons déjà évoqué, la
satisfaction de l'usager passe par l'assurance que tous les risques
sont éliminés ou au moins identifiés et
maîtrisés. Dans ce sens, le service biomédical
joue un rôle dans cet enjeu. C'est la raison pour laquelle,
nous avons conçu une méthodologie qui permet, non
seulement de maîtriser la sécurité sanitaire,
mais de maîtriser l'ensemble des risques.
Cette idée s'appuie sur une organisation clairement
définie où la fonction biomédicale joue un
rôle central. Cette démarche peut s'appliquer à
l'ensemble des sécurités sanitaires où la
fonction biomédicale a une compétence.
Notre processus de maîtrise des risques se décompose
en quatre grandes étapes (cf. logigramme ci - dessus), qui
s'inspire de la roue de « Deming » sur
l'amélioration continue, la boucle « P.D.C.A. ». Ces
quatre niveaux sont les suivants :
- Plan : dans un premier temps, on cherche à
notifier et à signaler cette situation de non ñ
qualité. Ensuite, on identifie et on analyse le risque, on
cherche à comprendre pourquoi ;
- Do : dans un deuxième temps, on agit par
l'intermédiaire de plans d'actions qui visent soit à
prévenir soit à corriger et minimiser le risque
;
- Check : on contrôle que ce(s) plan(s) d'actions
sont efficaces ;
- Act : on modifie les objectifs et/ou les plans
d'actions.
Voici l'explication de chaque étape du logigramme, avec, en
particulier, le rôle du service biomédical dans ce
processus.
III.C.2.
Le signalement
La constatation d'un risque d'incident ou de
l'incident lui - même représente « l'entrée
» (input) ou le point de départ du processus. Il s'agit
d'un risque dans un domaine où le service biomédical
est concerné (dispositif médical ou déchets par
exemple). En effet, prévenir les risques suppose de les
connaître d'abord. Il est par conséquent logique
d'identifier le dysfonctionnement de façon précoce et
systématique.
Ce premier temps comporte plusieurs
étapes. Tout d'abord, le signalement doit être
effectué soit par l'utilisateur, soit par un organisme externe
lorsque, par exemple, un constructeur vient effectuer une maintenance
sur un appareil et qu'il s'aperçoit d'une non
conformité (à signaler sur rapport d'intervention
externe). Cette alerte peut être donnée par le service
biomédical lui ñ même lorsqu'il effectue une
maintenance. Dans tous les cas, le signalement sera effectué
via une fiche interne. La mise en place d'un circuit de signalement,
comme c'est le cas, constitue un élément de base du
dispositif de gestion des risques.
Ensuite, ce dysfonctionnement est
enregistré dans une base de données interne. Ceci a
pour but de garantir la traçabilité et la transparence
totale au sein de l'hôpital. Puis, le responsable chargé
de centraliser ces signalements peut compléter les
informations qu'il détient en allant sur le terrain ou en
questionnant les personnes impliquées dans
l'incident.
Enfin, la dernière étape
consiste à déterminer si le risque est suffisamment
grave pour être signalé à l'AFSSAPS. Pour cela,
le responsable pourra appuyer sa décision grâce au
logigramme au verso de la fiche de déclaration de
matériovigilance, qui permet de définir si l'incident
doit être signalé à
l'instant.
III.C.3.
L'analyse des causes du risque
Quelque soit l'issu de l'étape
précédente, le deuxième temps de la
démarche correspond à l'analyse des
événements indésirables et à la
compréhension de la situation de non - qualité. Le
responsable doit commencer par définir les compétences
et, par conséquent, les professionnels dont il a besoin pour
former le groupe de travail.
Une fois le groupe de travail réuni,
il est essentiel d'asseoir les mêmes bases parmi tous les
composants du groupe. En effet, cette idée exige de
décrire de façon précise tout le processus et
les conditions dans lesquelles l'événement en question
s'est produit. L'approche par processus permet d'analyser les actes
quotidiens et de décrire les différentes phases et les
moyens mis en oeuvre. Le but est que tous les intervenants puissent
discuter avec les mêmes bases. De plus, il est également
intéressant de comparer les conditions habituelles de
fonctionnement par rapport à la réglementation en
vigueur.
Ensuite, la phase de recherche des causes
peut débuter. Le groupe de travail peut s'appuyer sur les
outils classiques tels que le diagramme d'Ishikawa, mais aussi les
outils permettant de définir le niveau de gravité comme
l'Analyse des Modes de Défaillance des Effets et de leur
Criticité. Par ailleurs, nous avons prévu une possible
voie dans le cas où le groupe de travail serait incapable de
retrouver les causes du risque. Il s'agit de faire appel à un
groupe d'experts afin d'éclaircir la situation.
III.C.4.
La mise en place d'actions correctrices et
préventives
L'analyse des causes du risque a un but bien
précis : permettre de mener une action afin de prévenir
l'apparition d'un risque. Ces actions doivent être
écrites. Elles doivent être suivies par un certain
nombre d'indicateurs de réussite comme la baisse de la
fréquence des accidents (et donc une diminution des
coûts, une diminution des décès, une
amélioration de la qualité des soins).
Avant l'exécution du plan d'actions,
le groupe de travail doit nommer un responsable, un délai
d'application et les moyens nécessaires. Toute cette
démarche s'effectue donc dans une logique d'assurance de la
qualité.
III.C.5.
Le suivi des actions mises en place et fin du
processus
Finalement, les indicateurs de
réussite permettent d'élucider si le processus a
été efficace. Deux possibilités s'ouvrent si les
objectifs n'ont pas été atteints : soit les causes du
risque ont été mal identifiées, soit le groupe a
effectué un mauvais choix de plan d'actions. Dans tous les
cas, cette étape permet l'amélioration continue du
processus.
Le processus est fini lorsque l'on obtient
la maîtrise, voire l'élimination du risque vis à
vis du personnel et des usagers. Il s'agit de la « sortie »
du processus (output). De plus, une deuxième sortie est
représenté par le fait que le groupe de travail a
réussi à anticiper les problèmes, d'où
l'atteinte d'un deuxième objectif important.
III.C.6.
Les indicateurs de réussite du processus
Il doit exister un certain nombre
d'indicateurs qui valideront quelques étapes - clés du
processus. L'objectif sera de déterminer la performance de la
démarche. Par exemple, au niveau de l'étape
d'enregistrement du signalement du risque ou incident, on pourra
mettre en place l'indicateur suivant : nombre d'enregistrements /
nombre de signalements. Puis, au niveau de la recherche des causes,
on déterminera si les causes ont été
recherchées et trouvées (indicateur oui /
non).
Dans tous las cas, ces indicateurs sont
évolutifs et permettent le suivi de la démarche de
prévention des risques.
Retour sommaire
IV.
Exemple de méthodologie appliqué à la gestion
des risques : maîtrise des déchets par le service
biomédical
Logigrammes
"Maîtrise
des risques",
"Traitement
des déchets"
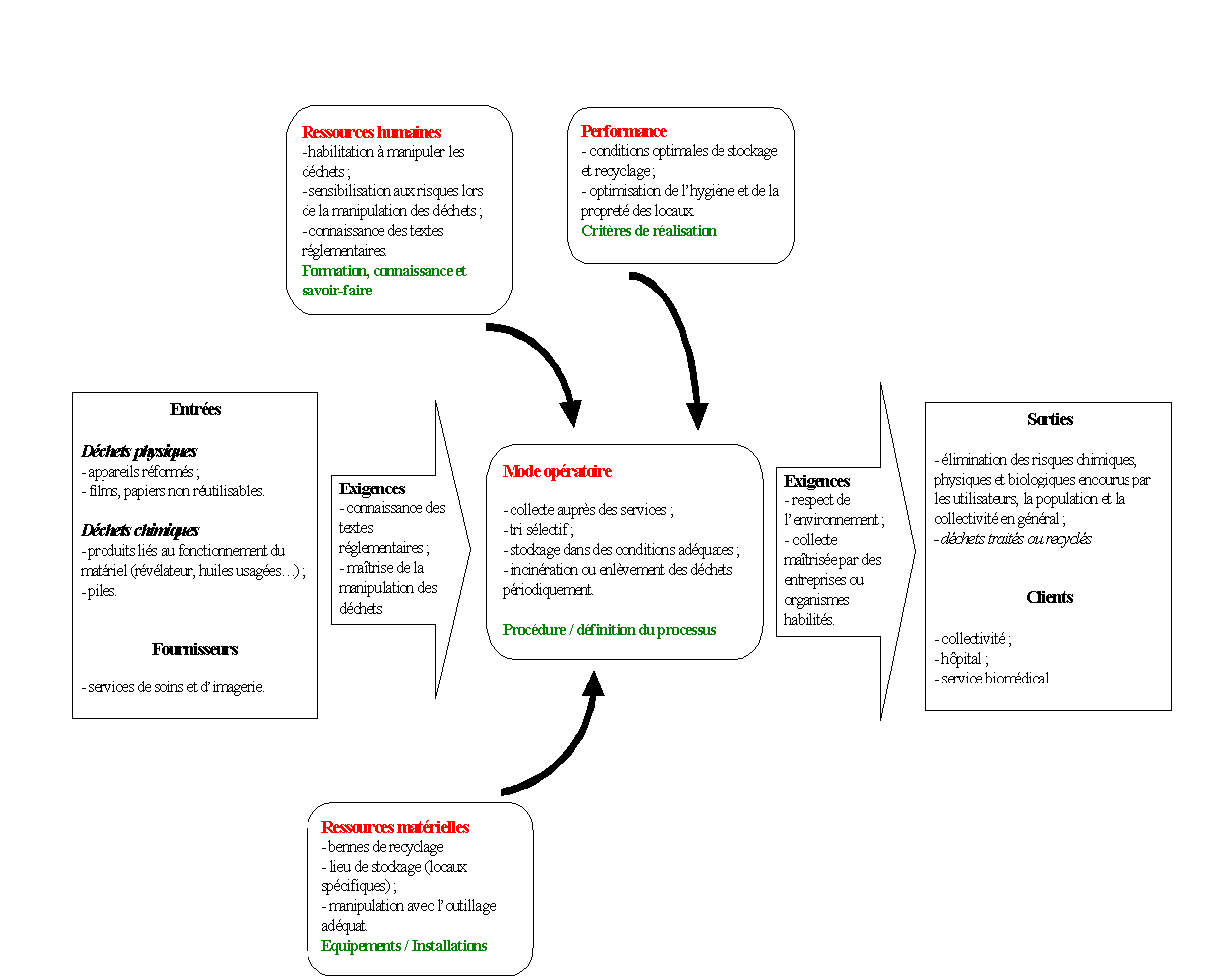
Il s'agit de définir pour la gestion des déchets,
qui est concerné, quels sont les types de déchets
à traiter et comment les traiter.
IV.A.
Définition des besoins et modes opératoires requis
(tableau mis en forme - annexe
6)
Le but d'une bonne gestion des déchets est
d'éliminer tout risque chimique, physique et biologique
encouru par la collectivité en maîtrisant les
coûts.
Certaines exigences sont connues (textes réglementaires) mais
il s'agit d'adapter la maîtrise de la manipulation des
déchets suivant leurs types et en fonction des
compétences du personnel concerné.
On peut distinguer deux types d'exigences :
IV.A.1.
Les exigences d'entrée
Les entrées représentent les déchets à
traiter. Ils sont de deux natures pour le service biomédical :
physiques (appareils réformés, films, papiers non
réutilisables, etcÖ) ou chimiques (produits liés
au fonctionnement du matériel, huiles usées, piles,
etcÖ).
Les exigences principales pour la maîtrise de la gestion des
déchets sont, d'une part, la bonne connaissance des textes
réglementaires par le personnel et, d'autre part, la
maîtrise des moyens techniques et financiers pour y
parvenir.
Les principaux services fournisseurs des déchets sont
principalement les services de soins et d'imagerie.
IV.A.2.
Les exigences de sortie
Les « sorties » représentent la correcte
élimination des risques chimiques, biologiques et physiques
relatifs aux traitements des déchets. Le résultat final
doit être le déchet traité ou recyclé.
Les exigences de sortie sont essentiellement le respect de
l'environnement et une collecte maîtrisée par des
entreprises ou organismes habilités afin d'éliminer
tout risque pour la collectivité et l'hôpital en
général.
Le service biomédical doit définir, pour le
traitement et le recyclage des déchets, des moyens techniques,
humains et financiers ainsi que les modes opératoires à
respecter. On peut différencier les équipements
nécessaires, les critères de réalisation, les
procédures employées pour la bonne maîtrise des
déchets ainsi que les formations et le savoir-faire
nécessaire pour le personnel.
a. Les équipements et installations
Il est indispensable de disposer d'équipements
adaptés au recyclage et au stockage des déchets. Il
convient pour cela de posséder de lieux spécifiques
pour les bennes de recyclage ainsi que pour les locaux de stockage.
La manipulation de déchets chimiques ou à risque sera
effectuée avec un matériel adapté si besoin.
b. Les critères de réalisation
Les conditions optimales de stockage permettent le
dépôt de déchets sans risque pour la
collectivité et l'hôpital. Les conditions de
stockage devront être étudiées de
manière à éviter toute gêne pour les
services avoisinant les locaux spécifiques.
c. Procédures employées pour la bonne gestion
des déchets
Différentes étapes devront être successivement
respectées. On aura tout d'abord la collecte auprès des
services (réalisé par un personnel formé si le
type de déchet est « à risque »), le tri
sélectif suivant leur classification, la période de
stockage ainsi que l'enlèvement des déchets
périodiquement. Il sera nécessaire pour cette
dernière étape de définir un calendrier de suivi
des procédures pour éviter toute accumulation excessive
de déchets non traités.
d. Formation et savoir-faire du personnel
Le personnel devra être habilité pour la manipulation
de certains types de déchets. Il s'agira, pour le personnel
concerné, de suivre des formations et de sensibiliser
régulièrement ce dernier aux risques encourus lors de
la manipulation des déchets.
La bonne connaissance des textes réglementaires sera une
condition de réussite pour la gestion et la maîtrise de
chaque déchet.
IV.B.
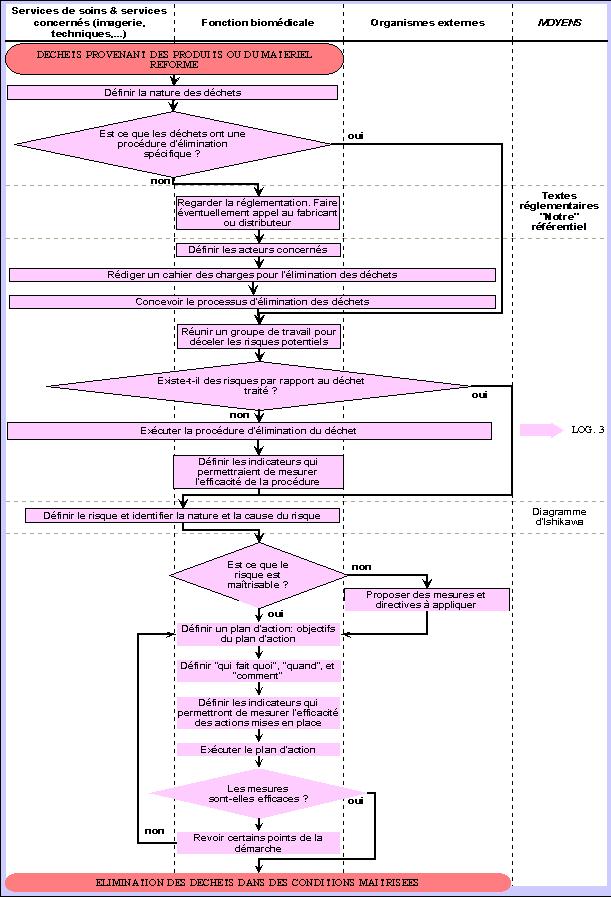
Exemple de logigramme de maîtrise des
déchets
Le logigramme est composé de plusieurs partie bien
distinctes. Quatre étapes peuvent être
différenciées pour la gestion des déchets : la
collecte, le tri, le stockage et l'élimination ou le recyclage
suivant le cas. Pour une maîtrise convenable du processus
d'élimination, il faudra, en fonction des textes
réglementaires, déceler les risques potentiels et
mesurer l'efficacité de la démarche
proposée.
IV.B.1.
Collecte et tri
Il s'agit, dans un premier temps, de collecter les déchets
et définir la nature des déchets. Cette première
phase permet de définir si les déchets ont une
procédure d'élimination spécifique ou pas. Le
tri et la collecte concernent le service biomédical et les
services de soins, d'imagerie ou technique suivant le cas.
Si les déchets ont une procédure
d'élimination spécifique il faudra définir les
risques potentiels liés au type de déchet, sinon, il
est indispensable de regarder la réglementation en vigueur
pour définir les acteurs concernés et rédiger le
cahier des charges spécifique pour l'élimination des
déchets. Plusieurs acteurs peuvent être
concernés, y compris des organismes externes si le type de
déchet n'est pas maîtrisé par les services de
l'hôpital. Le cahier des charges permet de fixer les
règles, il peut être une référence en cas
de besoin. Cela peut être un indicateur pour la réussite
de la procédure d'élimination.
Avant de commencer la procédure d'élimination, une
évaluation du risque pourra être menée pour
définir comment et quand agir. Si le risque est inexistant la
procédure d'élimination peut commencer (voir le
logigramme).
Si le type de déchet est dangereux, il faudra l'identifier et
savoir s'il est maîtrisable par les services de l'hôpital
sinon le service biomédical pourra être amené
à faire appel à un ou plusieurs organismes
externes.
Après retour d'information des entreprises externes, le
service biomédical prendra les mesures nécessaires pour
mettre des actions en place. La dernière phase avant
l'élimination totale des déchets sera de
vérifier si les mesures sont efficaces. Cette étape
sera un indicateur de réussite. Si ce n'est pas le cas, il
faudra redéfinir les plans d'actions et procéder
à nouveau aux dernières étapes du
logigramme.
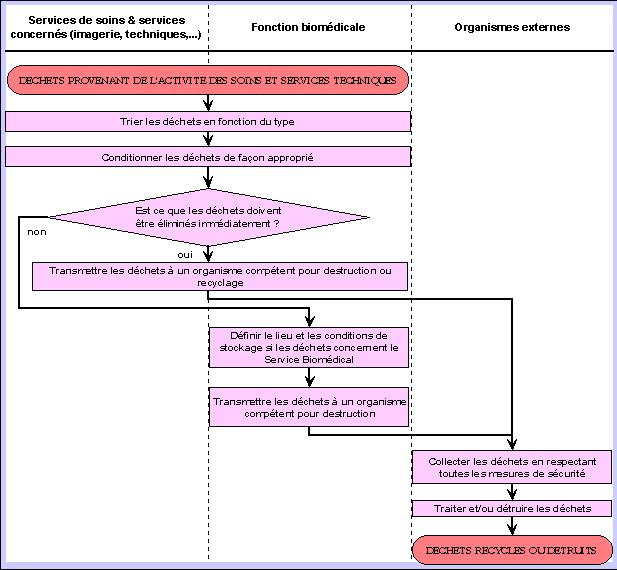
IV.B.2.
Stockage et élimination des déchets
Après le tri, on peut envisager un conditionnement des
déchets de façon approprié. Si les
déchets doivent être éliminés
immédiatement, l'élimination ou le recyclage sera
effectué par un organisme externe. Il faudra cependant
vérifier, lors de l'enlèvement, à ce que toutes
les conditions de sécurité pour le personnel soient
respectées.
Dans le cas où les déchets ne peuvent pas être
retirés immédiatement, il s'agira de définir un
lieu de stockage respectant les règles définis par le
fabricant pour le stockage et le recyclage du déchet.
L'indicateur de réussite pour l'ensemble, pourra être
le nombre de déchets éliminés par rapport aux
déchets collectés initialement.
Démarche de
maîtrise de gestion des risques liés aux déchets
par la fonction biomédicale
Processus de traitement des
déchets
Retour sommaire
V.
Bilan du projet
V.A. Limites
de la méthodologie
Cette méthodologie reste théorique. Il nous aurait
fallu la soumettre, avec un peu plus de temps, à un
échantillon important d'ingénieurs biomédicaux
pour avoir un retour d'expérience concret. Néanmoins,
nous aurons la possibilité d'utiliser ce processus pendant nos
stages en milieu hospitalier.
Le processus que nous avons construit s'applique à divers
domaines. Cependant, il reste très général et
nous aurions pu étudier la sécurité sanitaire au
cas par cas.
V.B. Apports
personnels du projet
Tout d'abord, nous avons appris à
élaborer des logigrammes et nous avons pu nous rendre compte
de ses nombreux avantages. Nous avons fait appel à notre
imagination pour concevoir un logigramme le plus clair et fonctionnel
possible. Toutefois, ces logigrammes devront être
améliorés et adaptés en fonction de chaque
hôpital.
Plus concrètement, nous avons
assimilé des compétences en gestion des risques et le
lien vers les textes réglementaires et la qualité. De
plus, en approfondissant la démarche sur un exemple concret
sur la gestion des déchets, nous avons pris connaissance d'un
nouveau domaine, jusque là malconnu. Ce domaine n'est pas
forcément au premier plan des préoccupations du service
biomédical, mais il reste essentiel d'en prendre
conscience.
Enfin, le sujet sur la
sécurité sanitaire s'inscrit dans nos projets
professionnels. En effet, nous sommes intéressés par
les démarches contribuant à améliorer la
qualité et la sécurité des prestations offertes
aux usagers. Dans ce sens, nos stages compléteront, avec une
vision plus pratique sur le terrain, les compétences acquises
lors de ce projet.
Retour sommaire
CONCLUSION
Le but de la fonction biomédicale est d'améliorer la
qualité et la sécurité des soins fournis aux
patients. La sécurité sanitaire veille au renforcement
de cette politique avec les textes réglementaires s'y
rapportant. Pour aboutir à un résultat satisfaisant,
une grande coordination de tous les services et acteurs est
nécessaire.
Dans ce sens, la gestion des risques doit concerner l'ensemble du
personnel pour éviter qu'un patient soit victime d'un
dysfonctionnement de l'organisation hospitalière. La gestion
du risque devra être intégrée comme la
qualité dans le bon fonctionnement de l'hôpital. Elle
devra permettre de diminuer les accidents et ainsi être un
moyen de négociation des assurances à
l'hôpital.
Nous pensons qu'une bonne initiative serait de rendre universelle
la connaissance des risques pour une meilleure gestion et une
meilleure prévention de ces derniers.
Retour sommaire
BIBLIOGRAPHIE
[1]
SOCIETE HOSPITALIERE D'ASSURANCES MUTUELLES, 1999.
La gestion des risques. S.H.A.M.
http://www.sham.fr
[2]
BREACK Patrick, 1997. Hygiène et
qualité hospitalières. HERMANN éditeurs des
sciences et des arts.
[3]
Internet: Dossier sur la sécurité
sanitaire du Ministère de la santé
http://www.sante.gouv.fr/htm/dossiers/secu_sanit/index.htm
[4]
Internet: Proposition de loi relative au
renforcement de la veille sanitaire et du contrôle de la
sécurité sanitaire des produits destinés
à l'homme.
http://www.senat.fr/leg/98-TA153.html
[5]
AGENCE NATIONALE D'ACCREDITATION ET D'EVALUATION EN
SANTE, février 1999. Manuel d'accréditation des
établissements de santé. A.N.A.E.S.
http://www.anaes.fr/anaes/Publications.nsf/nZIPFile/LILF-46KJNS/$File/Manuel.zip
[6]
LAUMAIN Pascal, NGUYEN Caroline, 1998. La
gestion du risque technologique biomédical à
l'hôpital. DESS Technologies Biomédicales
Hospitalières UTC.
https://www.utc.fr/~farges/DESS_TBH/97-98/Projets/RISK/risk.htm
[7]
Internet:JOINT COMMISSION ON ACCREDITATION OF
HEALTH CARE ORGANIZATION. Dossier sur la gestion des risques.
http://www.jcaho.org/ptsafety_frm.html
[8]
Internet: Hygiène Hospitalière et
normes des hôpitaux en Belgique, législation Belge.
http://www.md.ucl.ac.be/entites/esp/hosp/cours/HH12.html
Retour sommaire
ANNEXES
|
ANNEXE
1 : les items de la sécurité
sanitaire
|
|
Sécurité sanitaire dans les
établissements de santé
|
|
Sécurité
d'utilisation des produits et vigilance
Gestion
du risque infectieux
Activité
de soins
Sécurité
des personnes et des locaux
Sécurité
alimentaire
Fluides
Gestion
des déchets
|
ANNEXE
2 : Références du manuel
d'accréditation portant sur la gestion des
risques
|
|
ANNEXE 3 :
Fiche cerfa de déclaration de
matériovigilance
|
|
ANNEXE 4 :
Grille d'analyse des causes et plans d'action de la
J.C.A.H.O.
|
|
ANNEXE 5 :
Grille de décomposition du processus de
maîtrise des risques par le service
biomédical
|
|
ANNEXE 6 :
Grille de décomposition du processus de gestion des
déchets par le service
biomédical
|