2.1 Introduction et contexte réglementaire
Les établissements de santé
doivent disposer d’un système de gestion des
risques. Ceci afin d’appliquer différents textes
réglementaires mais aussi les exigences des assurances afin de
diminuer le nombre d’incidents et en particulier la
sinistrabilité. Ce système est un élément
nouveau de management des établissements mais n’est pas
un élément « vierge ».
Le référentiel de l’ANAES[1] (de
février 1999), en particulier les références QPR
(qualité et prévention des risques) et VST (vigilances
sanitaires et sécurité transfusionnelle), nous donne un
cadre de travail. Ce manuel insiste sur l’objectif premier :
assurer la qualité et la sécurité des soins.
L’engagement de l’établissement dans une
démarche qualité doit impliquer une meilleure
maîtrise du risque et des coûts, un positionnement
stratégique des établissements dans leur environnement
ainsi qu’une réponse à un niveau d’exigence
qui s’accroît (cf. lettre de l’Agence
Régionale de l’Hospitalisation de Picardie de mars
2001[2]).
Les risques auxquels le Centre Hospitalier Universitaire d’Amiens
est exposé, sont variés et touchent plusieurs domaines
: technique, médical (dont risques
iatrogènes)& Le système de gestion des
risques doit avoir pour objectif principal la gestion des
événements indésirables compromettant le bon
fonctionnement de l’établissement. Les systèmes
de vigilance des produits de santé (matériovigilance,
pharmacovigilance, hémovigilance&) concourent au
système global de gestion des risques en transmettant,
régulièrement, des informations relatives aux risques
identifiés et non maîtrisés par leur
système.
L’évaluation des risques passe, au préalable, par
une identification des risques puis par une estimation du niveau de
gravité pour, enfin, déterminer des actions de
maîtrise du risque dûment identifiées et
analysées.
2.2. Présentation du système de
gestion des risques
Bien que similaire, il faut distinguer risque et
danger.
Le risque peut être défini comme
étant un danger ou un inconvénient plus ou moins
probable auquel un bien, une personne est exposé.
Le danger constitue une menace qui compromet l’existence d’un
bien ou d’une personne.
La notion de système global de gestion
des risques est un phénomène nouveau dans les
établissements de santé. La mise en place d’un
système de gestion des risques est d’autant plus
nécessaire que suivant les expériences des autres
pays et les informations des assurances, la majorité des
sinistres déclarés auraient pu être
évités par une simple politique de prévention et
que les « vigilances des produits de santé » ne
couvrent actuellement que 5 % de la sinistralité
enregistrée chaque année par les assurances.
Le système de gestion des risques a pour
objectif de mettre en cohérence l’ensemble des
responsables de sécurité, qu’il s’agisse de
la sécurité des produits de santé (par l’intermédiaire
de la coordination des correspondants de vigilances), de la
sécurité des pratiques (et en particulier des pratiques
médicales pour l’intermédiaire de la
maîtrise des risques iatrogènes), de la
sécurité des biens (comme le système de
prévention du risque incendie), des personnes (comme la
maîtrise du risque « chimique »). Le CLIN est
un exemple de coordination des actions vers un même objectif :
la maîtrise des risques infectieux (y compris
environnementaux).
2.3. Analyse du
système en place au CHU
Suite à la politique qualité
validée en 1998 et qui revêt un premier volet sur la
maîtrise des processus à risques, une Commission de
Gestion des Risques (CGR) a été créée
après accord de la CME du 11 janvier 2000.
Au cours de l’année 2000, la Commission de gestion des
risques iatrogènes s’est réuni trois fois afin de
déterminer les modalités du futur système de
déclaration d’événements
indésirables.
Avant de lancer ce système, il a été
décidé par la CGR :
- de suivre le modèle de la FEI (fiche d’événement
indésirable (voir annexe 1)) du CHU de Lille,
- de tester cette fiche durant 3 mois (de septembre 2000 à
décembre 2000) dans 4 services (secteurs) du CHU :
- sécurité (Hôpital Nord) ;
- gynécologie- obstétrique (C.G.O.)
- pédiatrie (Hôpital Nord),
- et neurologie (Hôpital Nord).
La Commission de Gestion des Risques en date du
30 mars 2001 a souhaité, sur proposition de la DQA,
:
- continuer l’expérimentation de cette fiche aux 4
services concernés,
- et étendre cette expérimentation à 5 autres
services volontaires :
- néphrologie (Groupe Hospitalier Sud),
- anesthésie A (Hôpital Nord),
- gériatrie 2 (Groupe Hospitalier Sud),
- pharmacie (Groupe Hospitalier Sud),
- radiologie (Hôpital Nord).
La FEI n’est qu’un des outils possibles de recensement
des risques et ne remplace pas les déclarations
effectuées dans le cadre des vigilances (voir graphique en
annexe 2). Une interaction entre les deux systèmes doit
permettre une meilleures gestion des risques. Par ailleurs, les
risques peuvent également être identifiés par les
enquêtes dans les services, les audits internes et
externes&
La CGR s’est réunie quatre fois pour étudier les
déclarations d’événement
indésirable.
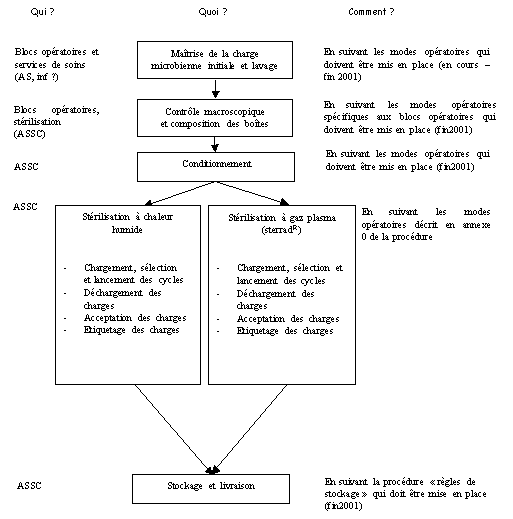
2.3.2. Signalement,
enregistrement, analyse du risque
Le système de gestion des risques se décomposent en
trois étapes principales. On distingue le signalement du
risque qui permet d’identifier le risque, l’enregistrement
qui assure un classement de l’événement pour un
meilleur suivi (attribution d’un numéro d’enregistrement,
accusé de réception auprès du service
concerné&) et l’analyse qui permettra de
déterminer des actions préventives ou correctives
à mettre en place suivant l’événement
relaté.
2.3.2.1. Signalement
Prévenir les risques au CHU d’Amiens impose la
connaissance de ces derniers. Il s’agit de
non-conformités ou de dysfonctionnements de toute nature. La
déclaration est soit effectuée spontanément ou
lors d’une non-conformité relevée dans une
procédure de fonctionnement (Lors de la rédaction de
procédures de fonctionnement, la gestion des
dysfonctionnements dans le paragraphe « Evolution » (voir
paragraphe 3.4) peut se faire par l’intermédiaire de la
FEI). Le signalement s’effectue à partir de la fiche d’événement
indésirable (cf annexe 1) en expérimentation dans les 9
services mentionnés ci-dessus.
Composée de plusieurs items bien distincts, elle permet d’identifier
le déclarant, la date, le lieu et l’heure de l’événement,
la nature, les faits, les conséquences immédiates
liée à la déclaration ainsi que les personnes
et/ou services informés. Par ailleurs, un paragraphe
spécifique est prévu pour que le déclarant
puisse proposer des moyens à mettre en œuvre pour que l’événement
indésirable ne se reproduise pas.
Des indications concernant le remplissage de la fiche,
mentionnées au verso de la feuille, permettent au
déclarant d’obtenir des précisions sur le
contexte de déclaration.
Après avoir complété
la FEI, le déclarant doit faire parvenir la déclaration
auprès de la Direction Qualité et Accréditation
pour enregistrement et analyse.
2.3.2.2. Enregistrement
L’enregistrement à la Direction Qualité et
Accréditation permet d’attribuer à la
déclaration un numéro pour classement et
enregistrement. Toute personne ayant fait part d’un
événement indésirable au sein du Centre
Hospitalier est informée de la réception de sa
déclaration auprès de la DQA par l’intermédiaire
d’un accusé de réception écrit où
figure le numéro d’enregistrement de la fiche.
2.3.2.3. Analyse
L’étape analytique doit permettre de mettre en place des
actions correctives ou préventives pour réduire les
risques déclarés.
L’analyse est réalisée en deux étapes.
Une étude préliminaire est menée lors de la
réception de la Fiche d’événement
indésirable à la Direction Qualité et
Accréditation. Cette première étude permet de
définir des propositions de solutions qui seront
étudiées ensuite en Commission de Gestion des
risques.
La deuxième étape consiste à compléter
les solutions et les valider lors de la présentation des
événements indésirables à la Commission
de Gestion des Risques afin de mettre en place des actions.
2.4. Fiches de
déclaration d’événement indésirable
Afin de synthétiser les déclarations d’événements
indésirables transmises à la DQA, une étude de l’expérimentation
a été effectuée afin de déterminer
notamment la fréquence des événements, les
dysfonctionnements déclarés&
Les résultats sont présentés en quatre parties
:
- le nombre de fiche,
- les risques identifiés,
- les analyses et les niveaux de gravité,
- et les actions de maîtrise déterminées.
Pour chaque partie, quelques chiffres sont donnés. Une
interprétation des résultats est ensuite
proposée.
2.4.1. Nombre de fiches et conditions de
renseignement
52 fiches ont été reçues
entre septembre 2000 et le 31 juillet 2001.
Sur les 47 fiches étudiées en CGR, 18 (soit environ 36
%) ont fait l’objet d’une visite dans le service
concerné. Chaque visite dure environ ½ journée.
Un complément d’information par téléphone
a été effectué pour 16 fiches (soit environ 30
%). Les autres fiches n’ont pas fait l’objet de visite ou
de contact téléphonique soit du fait de manque de temps
soit du fait qu’il s’agisse d’événement
sans conséquence pour le patient ou le personnel.
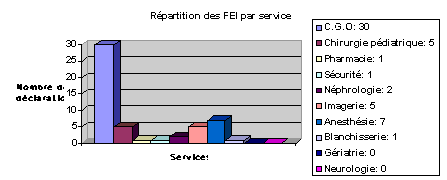
Par service, les statistiques démontrent que sur les 9
services concernés, 7 services (soit environ 75 %) ont
effectués des déclarations d’événement
indésirable. Le C.G.O., le service d’imagerie et la
chirurgie pédiatrique sont les principaux déclarants
(voir graphique n°5).
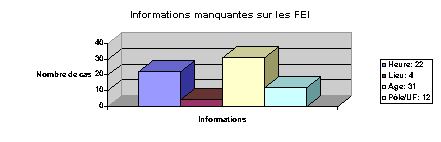
2.4.2. Informations
manquantes
Sur les 47 fiches étudiées, des informations concernant
la déclaration sont manquantes. Parmi celles-ci, on retrouve
le plus souvent l’heure (44% des FEI), le lieu (8% des FEI), l’âge
de la personne concernée (62% des FEI lorsque cette
dernière concerne une personne) et le pôle
concerné (24% des FEI). Un manque de précision dans l’item
« description des faits » est remarqué. Près
de deux tiers des fiches présentent au moins une information
manquante.
2.4.3. Risques
identifiés et Type d’événements
Parmi, les fiches d’événements
indésirables qui peuvent être étudiées par
la CGR, près de 20% concernent des chutes de patients ou
visiteurs et 30% des problèmes liés à la pose de
perfusions ou suite à l’injection de produits
pharmaceutiques (graphique n°7).
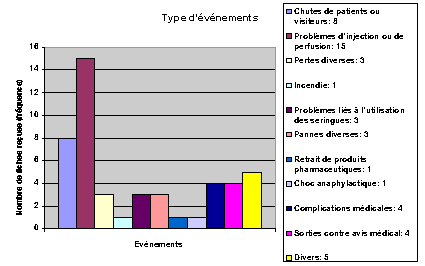
Hormis une fiche sur laquelle deux types d’événement
ont été cochés deux types d’événement,
ces fiches se répartissent de la manière suivante :
- 4 fiches (soit environ 8 %) sont relatives à des
complications médicales. Ces fiches n’ont pas
été traitées par la Commission de Gestion des
Risques car elles concernaient des problèmes médicaux
bien spécifiques et qui doivent être
étudiées par le bureau de la CME indépendamment
de la Commission de gestion des risques,
- 20 fiches (soit environ 38 %) concernant des incidents liés
aux activités hospitalières dont deux concernant des
extravasations de produits de contraste,
- et 28 fiches (soit environ 54 %) relatant des
événements dits « autres ».
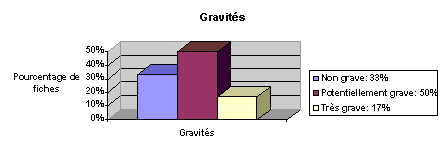
2.4.4. Analyses et
gravités
Trois gravités ont été définies pour l’enregistrement
des déclarations effectuées. 17 % des
déclarations (voir graphique n°8 ci-dessous) sont «
très graves » si l’on utilise la nomenclature de
gravité suivante :
1. « Non grave » : événement qui n’entraîne
pas de conséquences cliniques notables ou de risques majeurs
immédiats pour les biens ou les personnes.
2. « Potentiellement grave » :
événement pour lequel il n’y a pas eu de
conséquences cliniques immédiates ou qui n’a pas
entraîné d’accident majeurs. Les
conséquences de ce type d’événement
auraient pu être graves. C’est un risque qui doit faire l’objet
d’une étude plus approfondie.
3. « grave » ou « très grave » :
événement ayant entraîné un accident
majeur ou qui risquerait de l’entraîner à court
terme. Ce niveau de gravité demande un traitement du dossier
en priorité.
Actuellement, chaque type d’événement a
été classé selon une gravité identique.
Il peut être envisagé pour un même type d’événement
(ex : chutes de patients, visisteurs&) d’attribuer une
gravité différente. La gravité ainsi que la
fréquence de certains événements pourraient
permettre à terme de prioriser certaines actions à
mettre en place.
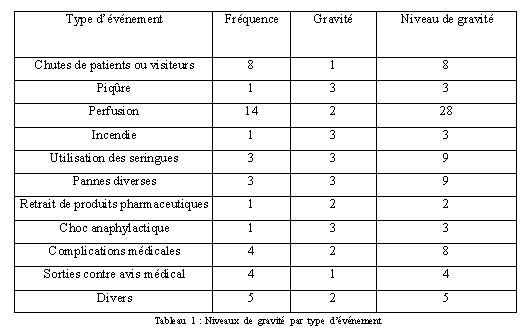
2.4.5. Niveaux de
gravité
Le niveau de gravité (NG) correspond à la
gravité (G) de l’événement
multiplié par la fréquence (F).
NG = F * G
Dans le tableau 1, ci-dessous, les problèmes d’injection
ou de perfusion ont un niveau de gravité important car la
fréquence de ces événements représente 30
% des déclarations.
2.5. Gestion des actions
préventives et/ou correctives.
Les actions préventives permettent de réduire les
risques. L’action corrective a pour rôle de minimiser les
conséquences liées à des
événements indésirables qui ont
été déclarés. Sur les 47 FEI
étudiées, 26 fiches ont fait l’objet d’actions
à mettre en place dans le cadre de la gestion des risques.

Les 26 FEI dûment étudiées par la CGR ont permis
de déterminer 8 actions de maîtrise des risques. Ces
actions, proposées et validées lors des réunions
de Commission de Gestion des Risques sont mises en place avec l’aide
des services compétents dans le domaine du risque
recensé avec des étapes bien définies.
Les actions prévues au CHU d’Amiens pour réduire
la fréquence des événements indésirables
sont la maîtrise des risques :
- d’incendie,
- de perfusions diffuses ,
- d’extravasations de produits de contraste lors d’injection,
- de chutes de patients, de visiteurs ou de membres du personnel,
- d’infiltration d’eau dans les sous-sols,
- liés à la mise à disposition et au stockage
des produits pharmaceutiques,
- liés à la surveillance des patients lors d’examens
d’imagerie,
- des portes de chambre bruyantes à l’hôpital.
Les actions définies font l’objet
de rédaction de « fiches actions » afin de
déterminer de manière concise la situation actuelle
ainsi que les objectifs, les étapes de l’action et les
moyens de mise en œuvre (groupes de travail,
calendrier&).
2.6.
Interprétations et perspectives d’avenir
Au sujet du nombre de
fiches
Le nombre de déclarations n’a pas augmenté de
façon proportionnelle au nombre de services
concernés. En effet, 12 déclarations sur 52 ont
été enregistrées au début de l’expérimentation.
Aussi il est impossible de prévoir précisément
le nombre de fiches à gérer lorsque ce système
concernera l’ensemble des services de soins du CHU d’Amiens
: soit environ 80. Cela pourrait être 500
déclarations par an comme 1500 suivant l’information
faite autour de ce sujet.
Au sujet du temps nécessaire à l’étude
des déclarations
Pour le traitement de chaque événement
indésirable, on peut estimer qu’il faut consacrer 1
journée pour l’étude du cas spécifique. Ce
temps consacré comprend l’enregistrement, la
rédaction et l’envoi de l’accusé de
réception, l’analyse et la proposition de solutions
à exposer devant le Commission de Gestion des Risques, le
suivi et la demande d’informations complémentaires dans
les services. Ainsi, il est nécessaire de disposer, au
minimum, de 250 journées de travail (soit 1 temps plein) pour
étudier les 500 déclarations minimum
prévisibles. Une organisation proche des services
déclarants est à mettre en place pour une analyse
rapide et efficace. Cela implique des personnes ressources :
Ingénieurs, Adjoint des cadres&
Des moyens informatiques peuvent être également
envisagés pour réduire le risque d’erreur d’enregistrement
lié à la lecture des déclarations et optimiser
les temps de traitement des dossiers reçus.
Au sujet des événements
indésirables identifiés
Cette expérimentation a permis de lancer 11 actions de
maîtrise des risques pour 52 déclarations. On peut
estimer que pour 500 déclarations, environ 110 actions de
maîtrise devront être lancées. Une
priorisation des actions est à prévoir et des moyens
(humain et informatiques) sont aussi à prévoir pour la
coordination et l’évaluation de ces actions.
Les 11 actions identifiées sont très
hétérogènes. Elles devront être
cadrées (renseignement d’une fiche action
qualité) et devront être intégrées au
programme de prévention des risques.
Au sujet de l’information et la formation
relative au fonctionnement du système de gestion des risques
La diffusion d’une procédure générale du
fonctionnement du système de gestion des risques
destiné à l’ensemble du personnel permettra,
à terme, de décrire le fonctionnement global du
système de déclaration.
L’hétérogénéité des
déclarations vient probablement d’une formation
insuffisamment effectuée. Il serait utile de prévoir
une formation (pouvant être intégrée à la
formation qualité) des agents du CHU mais aussi une formation
des acteurs de la gestions des risques (correspondants de
vigilances,&) pour améliorer la collaboration et la
rapidité d’exécution.
La définition d’une politique de Gestion des Risques est
nécessaire au lancement du système dans sa
globalité.
Le réseau informatique interne au centre hospitalier peut
être un moyen efficace et pourrait servir de
bibliothèque documentaire « référence
» pour le personnel soignant, technique, médico technique
et administratif.


 .
.