|
Référence à
rappeler : Vade-Mecum pour l'achat de petits dispositifs médicaux |
|

Rémi CERDAN |

Julien FOURCADE |
|
|
Si vous arrivez directement
sur cette page, sachez que ce travail est un rapport d'étudiants
et doit être pris comme tel. Il peut donc comporter des imperfections
ou des imprécisions que le lecteur doit admettre et donc supporter.
Il a été réalisé pendant la période
de formation et constitue avant-tout un travail de compilation bibliographique,
d'initiation et d'analyse sur des thématiques associées
aux technologies biomédicales. Nous ne
faisons aucun usage commercial et la duplication est libre. Si vous
avez des raisons de contester ce droit d'usage, merci
de nous en faire part . L'objectif de la présentation
sur le Web est de permettre l'accès à l'information et
d'augmenter ainsi les échanges professionnels. En cas d'usage
du document, n'oubliez pas de le citer comme source bibliographique.
Bonne lecture... |
|
|
|
Référence à
rappeler : Vade-Mecum pour l'achat de petits dispositifs médicaux |
|

Rémi CERDAN |

Julien FOURCADE |
REMERCIEMENTS
En premier lieu, nous tenons à remercier le responsable du projet, M. Son LUU pour son aide, ses conseils nous ont été précieux.
Un grand merci aussi à toutes les personnes qui ont contribuées à la réalisation de ce projet : Mme PETIT (ingénieur biomédical APHP), Mme CHEDOUTEAU (ingénieur biomédical CHU Angers), M HAMON (ingénieur biomédical CH Compiègne), M FERRE (adjoint technique CH Alès), M TAMAMES (adjoint technique CH La-Roche-sur-Yon).
Enfin, nous remercions M Chevallier pour
sa disponibilité.
|
Aujourdhui, les tâches administratives sont de plus en plus lourdes et les achats de petits dispositifs paralysent parfois lingénieur biomédical. Lidée est ici de proposer aux ingénieurs biomédicaux et aux adjoints techniques qui souhaitent simpliquer un guide dédié à lachat des petits dispositifs courants : dispositifs de perfusion, bistouris électriques, moniteurs et défibrillateurs. Ce document a donc pour double vocation
de faire gagner du temps aux ingénieurs lors de la procédure
dachat et de former les adjoints techniques à lachat des petits
dispositifs. Le guide balaye ainsi lensemble des éléments
à maîtriser afin de parvenir à un achat réussi.
|
|
The increasing complexity of administrative
tasks and the frequency of small devices purchases can overload the biomedical
engineer. |
Introduction
Le processus dachat
C. Le code des marchés publics
1. Identification des différents types dachats2. Identification des étapes et des acteurs
3. Lachat dun dispositif médical neuf
3.1 Recensement des besoins4. La réception et linstallation d'un dispositif neuf
3.2 Lachat et le choix d'un dispositif médical3.2.1 Le cahier des clauses techniques
3.2.2 Evaluation technique et clinique des produits
3.2.3 Le choix d'un fournisseur
1. Quand peut-on négocier ?B. Les exigences générales2. Dans quelles hypothèses peut-on négocier ?
2.1. En dessous des seuils des marchés formalisés3. Quels sont les avantages de la négociation ?
2.2. Au-dessus des seuils des marchés formalisés2.2.1. Les catégories de marchés négociés
2.2.2. La procédure de dialogue compétitif4. Quelles sont les contraintes de la négociation ?
5.1. Préparer la négociation5.1.1. Préparer ses arguments5.2. Les techniques de négociation
5.1.2. Définir les limites5.2.1. Obtenir une clause à laquelle vous tenez
5.2.2. Négocier une remise sur volume
FICHE 1 : iNFORMATIONS GENERALES
FICHE 2 : QUESTIONNAIRE TECHNIQUE
FICHE 3 : SAV ET MAINTENANCE
FICHE 4 : FORMATIONS
FICHE 5 : GARANTIE
FICHE 6 : LIVRAISON ET INSTALLATION
1. Perfusion par gravitéD. Pousse seringues
1. Principe de fonctionnementE. Pompe à perfusion2. Principales caractéristiques
2.1. Caractéristiques techniques3. Choisir un pousse seringues
2.2. Caractéristiques ergonomiques3.1. Classification
3.2. Quelques chiffres
3.3. Critères de choix techniques
1. Principe de fonctionnementF. Pompe PCA2. Principales caractéristiques
2.1. Caractéristiques techniques3. Choisir une pompe à perfusion
2.2. Caractéristiques ergonomiques3.1. Quelques chiffres
3.2. Critères de choix techniques
1. Principe de fonctionnementG. Les bistouris électriques2. Principales caractéristiques
2.1. Caractéristiques techniques3. Choisir une pompe PCA
2.2. Caractéristiques ergonomiques3.1. Quelques chiffres
3.2. Critères de choix techniques
1. Principes de fonctionnementH. Le monitorage1.1 Effets dun courant haute fréquence2 Principales caractéristiques
1.2 Modes de fonctionnements2.1 Caractéristiques techniques3 Choisir un bistouri électrique
2.2 Les performances du générateur
2.3 Les caractéristiques ergonomiques3.1 Classification
3.2 Les constructeurs
3.3 Quelques chiffres
3.4 Critères de choix techniques
1. DescriptionI. Les défibrillateurs2. Les paramètres physiologiques mesurés
3.1 Classification
3.2 Les différents constructeurs
3.3 Quelques chiffres
3.4 Critères de choix techniques
1. DescriptionConclusion3.1 Classification
3.2 Les constructeurs
3.3 Quelques chiffres
3.4 Critères de choix techniques
A l'interface entre les services cliniques
et les industriels, le service biomédical doit s'assurer de la qualité
de la réponse aux besoins afin de concourir à la qualité
des soins. Elle est conditionnée dès l'achat car une mauvaise
maîtrise de l'achat engendrera une moindre qualité des soins.
Dans de nombreux centres hospitaliers lachat des petits dispositifs médicaux constitue une part importante de lactivité des ingénieurs biomédicaux. Or, ceux-ci doivent souvent gérer en parallèle lachat déquipements lourds et ne disposent alors pas de tout le temps nécessaire. Ce sont pourtant ces domaines qui nécessitent le plus lexpertise dun ingénieur.
Lidée est ici de proposer aux ingénieurs biomédicaux et aux adjoints techniques qui souhaitent simpliquer, un guide dédié à lachat des petits dispositifs. En effet, ce type dachat peut être confié à des acheteurs débutants dans la mesure où leur amortissement est relativement rapide.
Ce document a donc pour double vocation de faire gagner du temps aux ingénieurs lors de la procédure dachat et de former les adjoints techniques à lachat des petits dispositifs. Le guide balaye ainsi lensemble des éléments à maîtriser afin de parvenir à un achat réussi.
Nous aborderons dans une première partie les objectifs de la mise en place dun processus dachat avec identification des étapes et des acteurs. Sera également abordé, le décret du 7 janvier 2004 relatif au code des marchés publics.
La seconde partie du document constitue
le guide en lui-même. On y trouvera un premier chapitre dédié
à la négociation, puis des fiches synthétisant les
exigences générales auxquelles doivent répondre les
fournisseurs et les matériels. Pour une première version
du guide, notre travail sest focalisé sur les dispositifs courants
dont le prix est inférieur à 15 K€ : dispositifs de
perfusion, bistouris électriques, moniteurs et défibrillateurs.
Chacun de ces dispositifs fait donc lobjet dune fiche exposant les principes
de fonctionnement, les caractéristiques techniques et les critères
de choix techniques.
A. Définition
Le processus dachat correspond
aux différentes étapes qui permettent dacquérir de nouveaux
équipements et de renouveler le parc de dispositifs médicaux afin
de répondre aux missions de soins de létablissement. [Guide des
bonnes pratiques biomédicales en établissement de santé]
Lobjectif en matière dachat est de répondre aux critères suivants :
- Adéquation de léquipement aux besoins des clients. Ces besoins peuvent être exprimés lors des réunions de plan déquipement et plus spécifiquement, lorsque cela savère nécessaire, lors de lélaboration du cahier des charges. Ladéquation au besoin peut être vérifiée lors de lévaluation du matériel au sein du service client (prêts déquipements). Le service biomédical établit la liste des équipements courants sélectionnés. Il se réfère ensuite à cette liste pour tous les achats de lannée à venir. La mesure de satisfaction des services clients (enquête, réclamations ) permet de vérifier latteinte de cet objectif.
- Identification des critères de choix et danalyse comparative.
- Homogénéité du parc : Lhomogénéité du parc permet de réduire les risques de mauvaise utilisation, de simplifier les actions de formations clients, de limiter le nombre de références de consommables à gérer et enfin doptimiser lorganisation de la maintenance.
- Anticipation de la maintenance : Dans le cas déquipements déjà utilisés à lhôpital, les conditions de maintenance sont appréciées au travers de lévaluation des fournisseurs. Dans le cas déquipements nouveaux, le service biomédical sassure que la maintenance sera réalisée dans de bonnes conditions (connaissance du SAV, analyse du coût des pièces détachées et des préconisations de maintenance, évaluation technique du matériel, contacts avec des sites déjà équipés )
- Respect des crédits alloués : Lenveloppe financière allouée à lopération est respectée dans la mesure du possible.
C. Le code des marchés publics
Le nouveau code des marchés publics (janvier 2004) distingue deux types de procédures en fonction du montant de lachat :
Montant < 230 000 € HT :
procédure « adaptée »
Montant > 230 000 € HT : procédure
dappel doffres
La procédure dappel doffres est une procédure complexe à mettre en uvre, qui demande une grande implication de la part de lacheteur public ainsi quune bonne connaissance de la législation. La vocation de ce guide étant de faciliter les achats les plus courants, nous ne traiterons pas en détail de la procédure dappel doffres afin de nous focaliser sur la procédure dite « adaptée », considérant ainsi que ladjoint technique ou le technicien biomédical est libre dacheter des dispositifs médicaux dans la limite de 230 000 € HT (par fournisseur et par an).
La procédure adaptée (montant < 230 000 € HT) :
Le nouveau code des marchés
publics impose à lacheteur une « publicité adaptée
et suffisante pour permettre une mise en concurrence effective ».
Le décret distingue deux cas :
Montant < 90 000 € HT :
obligation dune publicité dite « adaptée » au
montant de lachat. Cependant, pour les petits achats, il est admis que
la mise en concurrence de plusieurs prestataires (trois) peut constituer
un élément de publicité suffisant. Il nest donc pas
nécessaire de recourir dans tous les cas à une publication
pour satisfaire à lobligation de transparence.
Montant > 90 000 € HT : obligation
de publicité au Bulletin Officiel des Annonces des Marchés
Publics (BOAMP) complétée éventuellement par une publicité
dans un organe de presse spécialisé. Dans ce cas-là,
ladjoint technique aura besoin de laide de la personne responsable des
marchés publics.
En résumé
Procédure adaptée si montant < 230 000 € HT
D. Le processus dachat- Appel d'offres ou procédure de dialogue compétitif
- Publicité BOAMP et JOUE
- Responsabilité de la personne responsable des marchés publics
1. Identification des différents types dachats
On distingue deux grandes familles d'achat : les achats de dispositifs neufs et les achats liés à lactivité maintenance. L'achat d'un dispositif neuf ne s'arrête pas uniquement au produit, mais on y intègre de plus en plus la formation des utilisateurs, des techniciens biomédicaux, la maintenance du dispositif sur plusieurs années et le respect du système qualité. Les achats liés à lactivité maintenance permettent le maintien des performances et de la sécurité des dispositifs à savoir :
2. Identification des étapes et des acteurs
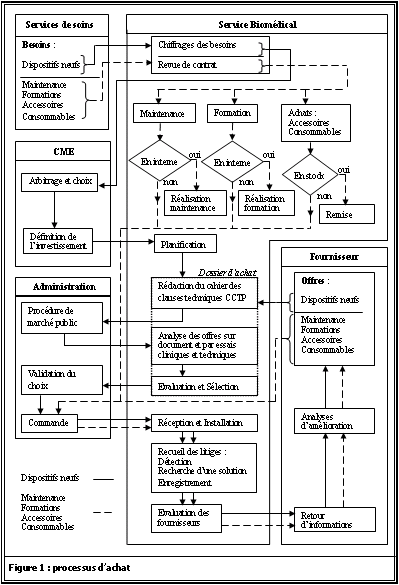
La figure 1 (page suivante) modélise
lensemble du processus dachat. Elle permet didentifier quelles sont
les étapes et les rôles de chacun dans ce processus qui implique
de nombreux acteurs (services de soins, médico-techniques, administratifs,
CME
). Lors de lachat des dispositifs médicaux neufs la création
dun dossier dachat permet de regrouper lensemble des informations utiles
pour lanalyse des besoins et la sélection du fournisseur. Les achats
quotidiens (consommables, accesoires) sont eux conditionnés dès
lachat du dispositif médical donc seul lachat est fait. La commande
passée, il faut ensuite recueillir touts les litiges rencontrés
lors de la réception et de linstallation des matériels.
Il est également important de mettre en place un retour dinformations
au fournisseur afin que celui-ci puisse sévaluer et améliorer
son offre.
3. L'achat d'un dispositif médical neuf
3.1 Recensement des besoins
Le service biomédical recueille les besoins exprimés par les services de soins de létablissement et participe à la formalisation des besoins. Il a un rôle de conseil et doit aider les services de soins dans le choix de nouvelles technologies ou de tel ou tel dispositif médical. La mise en place d'un document formulaire (fiche de suivi des besoins) doit permettre de suivre l'évolution du processus. Ce document est le support de gestion du besoin des services cliniques. Il est donc rempli par le service de soins et passe au service biomédical pour chiffrer l'ensemble des besoins. Lorsque la CME a fait le choix du programme dinvestissement, ce formulaire retourne au service biomédical. Puis le service biomédical planifie linvestissement et rédige les documents nécessaires à lachat. La planification du processus est un aspect fondamental que l'on doit maîtriser le plus possible.
3.2 Lachat et le choix d'un dispositif médical
Afin dassurer le maximum de traçabilité
la constitution d'un dossier type intégrant l'ensemble des documents
liés à la procédure semble être une solution
adaptée. Ce dossier reprend :
la définition du besoin
;
le cahier des clauses techniques
(cahier des charge) ;
les pièces administratives
(dont les preuves de conformité avec la réglementation) ;
les rapports dessais ou de visites
;
largumentaire de proposition de
choix ;
le choix final ainsi que tous les
comptes rendus de réunions entre le service biomédical et
les services de soins ou médicotechniques.
3.2.1 Le cahier des clauses techniques
Il sagit dune pièce essentielle
dans l'achat d'un dispositif médical neuf. La bonne intégration
d'un nouvel équipement dans un service de soins comme le suivi des
performances et de la sécurité par le service biomédical
se joue dès l'élaboration de celui-ci. Des informations et
des exigences incontournables doivent être précisées
et demandées au fournisseur, comme :
Maintenance préventive
Maintenance corrective
Montant forfaitaire de déplacement
La formation des utilisateurs (mode, durée, lieu) ;
La formation des techniciens (mode, durée, lieu) :Les conditions de prêt ou déchange ; La mise en place du matériel dans le service (qui, quand, comment, quels tests de recette ) ; Les conditions dextension de garantie ; Les accessoires et consommables conformes au bon fonctionnement de léquipement ; Les coûts dexploitation induits (consommables, réactifs ) ; Les procédures de contrôle qualité préconisées ; Les outils et appareils de mesure spécifiques ; Lassurance que lensemble des composants constituant le dispositif médical est dûment inventorié, repéré sur les schémas, et que les différentes évolutions de léquipement y figurent ; Les manuels dutilisation en français (obligatoire en France par la loi n° 75-1349 du 31 décembre 1975) et techniques (ces derniers étant rarement en français) ; Les contraintes dexploitation et les préconisations sur lenvironnement (climatisation, environnement électromagnétique), etc.
3.2.2 Evaluation technique et clinique des produits
Le service biomédical et
les services de soins analysent les offres sur document, par essais et
éventuellement sur site. Les essais doivent permettre aux utilisateurs
de vérifier la fonctionnalité du produit. On évaluera
également la maintenabilité du dispositif par le service
biomédical.
3.2.3 Le choix d'un fournisseur
Il est difficile à mettre en
oeuvre, car il doit tenir compte de plusieurs paramètres et du jugement
de plusieurs personnes : des médecins, du personnel soignant ou
des techniciens. Trois éléments peuvent être associés
pour au final faire le choix d'un fournisseur.
L'analyse des réponses au
CCTP est l'élément de base. Elle fait l'objet d'un rapport
sous la forme d'un formulaire récapitulatif de plusieurs aspects
essentiels permettant de juger la qualité de l'offre.
Les essais sont de deux types. L'utilisateur
comme le mainteneur ont des avis souvent différents sur la qualité
du dispositif. Certes l'intérêt médical est primordial,
mais la maintenabilité du dispositif (les aspects techniques en
règle générale) prend une place de plus en plus importante.
Lanalyse des documents issus du
retour dexpérience : analyse des litiges, informations sur les
produits, informations sur les fournisseurs etc.
4. La réception
et linstallation d'un dispositif neuf
A ce stade le choix du fournisseur est effectué. Il s'agit de passer la commande et de gérer la réception et l'installation. La mise en place dun formulaire permet d'assurer la traçabilité des différentes actions au niveau du service biomédical et au niveau du service clinique. Dans une première partie, on peut rappeler toutes les informations nécessaires à la commande et celles négociées avec le fournisseur (installation, formation technique et utilisateur). Une deuxième partie permettrait de suivre la réception :
- bon de livraison conforme au bon de commande ;
- équipement conforme au bon de commande ;
- présence des certificats (marquage CE) ;
- présence de la documentation technique ;
- contrôle visuel de lappareil ;
- dossier formation utilisateur monté ;
- prévision formation technique notée.
Il est nécessaire de suivre le niveau de performance du fournisseur au fur et à mesure de la livraison des produits ou de la réalisation des prestations. L'enregistrement et le traitement de ces litiges sont indispensables. En effet, un fournisseur ne doit en aucun cas pénaliser la prestation du service biomédical, sinon le taux de satisfaction des cliniciens chute. Les litiges détectés avant ou lors de la réception de la commande sont déclenchés par exemple sur :
- des non respects des délais de livraison (matériel neuf, pièces détachées) ;
- des problèmes de référence ;
- des problèmes de quantité ;
- de la non présence de la documentation utilisateur ou technique ;
- des dispositifs médicaux revenant de réparation avec un problème de fonctionnement.
Un document doit permettre de
suivre les informations essentielles au traitement du litiges. Ce document
peut par exemple contenir :
- nom du fournisseur ;
- problème rencontré ;
- recherche de solutions ;
- solution apportée ;
- évaluation du résultat ;
- le statut du litige.
6. Le retour dexpérience
en général
Le retour dexpérience est une source de progrès :
au profit de lacheteur qui souhaite améliorer ladéquation du produit acheté ; au profit de lutilisateur qui souhaite voir pris en compte ses besoins, ses observations et ses propres problèmes ; au profit du fournisseur qui sefforce daméliorer la qualité de ses produit et la satisfaction des clients.
Pour lacheteur il sagit de comparer
ce qui est fourni à ce qui est attendu. Les informations exploitées
peuvent provenir de son expérience propre, des utilisateurs ou des
techniciens.
Le retour dexpérience ne
fonctionne pas de lui-même : lacheteur doit le concevoir puis lorganiser
en mettant en place un système de recueil dinformations, tel que
:
un questionnaire auprès des utilisateurs ; des fiches de défauts ou de litiges ; des réunions avec les utilisateurs (cercles dachat).
Pour que le retour dexpérience
soit efficace, il y a lieu de :
sensibiliser les personnes interrogées ; instituer un système de recueil dinformations et un système de transfert de ces informations au fournisseur ; informer les personnes ayant fait remonter les informations des progrès auxquels elles ont contribués.
Informations sur les produits
Lexploitation du retour dexpérience permet une meilleure connaissance du produit et de ses performances, commodités dutilisation, anomalies ou défauts répétitifs, avantages et inconvénients, attente réelle des utilisateurs etc. Le retour dexpérience fournit toutes informations permettant de mieux orienter lachat suivant, daméliorer et de faire évoluer les produits existants.
Information à donner au fournisseur
Il est du devoir de lacheteur de communiquer au fournisseur les informations recueillies sur son produit grâce au retour dexpérience, car les progrès du fournisseur et lamélioration de son produit sont de lintérêt commun du fournisseur et de ses acheteurs.
Informations sur les fournisseurs
La gestion des informations recueillies
sur les fournisseurs par le retour dexpérience permet de mieux
connaître leurs prestations en termes de prix, de délais,
de suivi après vente, etc.
Lorsque lacheteur a mis en place
des procédures de qualification, les informations recueillies par
le retour dexpérience permettent dalimenter et de faire évoluer
ces qualifications. En particulier une évaluation régulière
et méthodique des prestations des fournisseurs permet de réévaluer
les qualifications attribuées. On dispose pour l'évaluation
des fournisseurs de plusieurs sources d'informations : le résultat
de l'analyse des réponses au CCTP, le résultat des essais,
le résultat du choix final, le nombre de réponses à
des appels d'offres et le nombre de litiges suite à une commande
de dispositif neuf. Deux points semblent intéressants à regarder
:
Le premier est le rapport entre le nombre des litiges et le nombre des commandes. Souvent, on oublie que l'achat ne s'arrête pas uniquement à l'envoi d'une commande. Dans le champ d'application du service biomédical, la réception, l'installation et la formation des techniciens comme des utilisateurs font partie intégrante de la commande. Cet indicateur permettra de visualiser cette phase de l'achat souvent occultée.
Le second est le rapport entre le nombre des réponses aux offres que l'on a retenu et le nombre des réponses que le fournisseur nous a fait parvenir. Le résultat est à l'image de notre non-satisfaction au regard des produits présentés. On peut cumuler plusieurs années pour un même fournisseur sur un même graphique ce qui a pour avantage de montrer ses éventuelles évolutions dans la prise en compte des besoins en terme d'équipement.
Si on considère que lingénieur
est chargé des procédures dappels doffres, les adjoints techniques
impliqués dans lachat se spécialiseraient alors dans les marchés
passés selon une procédure de mise en concurrence adaptée.
Dans ce contexte et dans la mesure où ce document est destiné
à la formation il est nécessaire daborder les différents
aspects de la négociation.
Chaque fois quil est autorisé par le code, le recours au dialogue et à la négociation, après publicité et mise en concurrence, peut être utilement envisagé. Il permet en effet dobtenir un meilleur achat dans le respect des règles de transparence.
2. Dans quelles hypothèses peut-on négocier ?
2.1. En dessous des seuils des marchés formalisés
Lorsque leur montant est inférieur à 230 000 €, les marchés peuvent être passés selon une procédure de mise en concurrence adaptée. Le recours à la négociation avec plusieurs fournisseurs potentiels est possible pour tous ces marchés, sans aucune condition ni de circonstance, ni de montant du marché.
2.2. Au-dessus des seuils des marchés formalisés
2.2.1. Les catégories de marchés négociés
Au-dessus des seuils communautaires, lappel doffres est la procédure de droit commun en matière de commande publique. Il ne peut donc être recouru au marché négocié que dans un certain nombre de cas énumérés par le code des marchés publics.
Il existe trois catégories de marchés négociés et des cas limités prévus à larticle 74 :
- les marchés négociés passés après publicité préalable et mise en concurrence (article 35, I) ;
- les marchés négociés passés sans publicité préalable mais avec mise en concurrence (article 35, II) ;
- les marchés négociés passés sans publicité préalable et sans mise en concurrence (article 35, III).
2.2.2. La procédure de dialogue compétitif
Il peut arriver que les personnes
publiques se trouvent dans limpossibilité objective de définir
les moyens aptes à satisfaire leurs besoins ou dévaluer
ce que le marché peut offrir en termes de solutions techniques,
financières ou juridiques. Le dialogue compétitif est une
solution adaptée à la conclusion des marchés complexes.
Il nest pas un élément daccélération des
procédures mais damélioration de la définition des
besoins.
Pour de tels projets, lemploi de
la procédure dappel doffres ouvert ou restreint empêche
lacheteur de connaître toutes les offres potentielles susceptibles
dêtre proposées par les fournisseurs, puisque ceux-ci vont
alors faire des offres en fonction seulement du cahier des charges défini
unilatéralement par lacheteur.
Dans la mesure où le recours
à des procédures ouvertes ou restreintes ne permettrait pas
lattribution de tels marchés, le dialogue compétitif constitue
une procédure flexible qui sauvegarde à la fois la concurrence
entre opérateurs économiques et le besoin des personnes publiques
de discuter avec chaque candidat tous les aspects du marché.
3. Quels sont les avantages de la négociation ?
Lacte dachat efficace se caractérise par la recherche dune adéquation de loffre du vendeur aux besoins de lacheteur. La négociation permet dadapter les offres à la demande. Au terme de la négociation, lacheteur public aura à déterminer loffre présentant le meilleur rapport qualité prix, cest-à-dire la meilleure offre susceptible dêtre faite à ce moment en fonction des capacités économiques et techniques des entreprises. Si cette procédure ne lui permet pas de modifier les caractéristiques principales du marché tels, notamment, lobjet du marché ou les critères de sélection des candidatures et des offres, elle laisse à lacheteur public la possibilité de déterminer librement par la négociation le contenu des prestations et ladaptation du prix aux prestations finalement retenues. Au contraire dans une procédure dappel doffres ouvert ou restreint, le cahier des charges est fixé de manière unilatérale et intangible avant le lancement de la consultation.
Par conséquent, même si la personne publique ne peut modifier les conditions du marché telles quelles ont été définies pour le lancement de la procédure, elle dispose avec le marché négocié dune marge de manuvre importante. Il est ainsi possible de négocier sur :
- le prix : comment payer moins cher en agissant par exemple sur le coût dacquisition mais aussi sur le prix des accessoires, des options, des pièces de rechange, des garanties, de lentretien, de lassurance, du transport, des formations, etc ;
- la quantité : vérification de la quantité nécessaire, fréquence des commandes, structure des remises accordées, etc ;
- la qualité : vérification de la bonne estimation de la qualité, suffisante ou au contraire surestimée, au regard des besoins, incidence sur le prix si le niveau de qualité demandé est modifié en plus ou en moins;
- le délai : incidence sur le prix des exigences en terme de délai, part du transport et des formalités diverses, etc ;
- les garanties de bonne exécution du marché (pénalités, résiliation, conditions dextension de la garantie ).
4. Quelles sont les contraintes de la négociation ?
En matière de marchés
négociés, lacheteur public doit faire face à deux contraintes.
La première est dassurer aux candidats légalité de traitement
tout au long de la procédure. La seconde contrainte, corollaire de la
première, est la transparence de la procédure qui doit être
réalisée dans le respect du secret industriel et commercial entourant
le savoir-faire des candidats. Pour répondre correctement à cette
double contrainte, lacheteur devra particulièrement veiller à
la traçabilité des échanges effectués avec chacun
des candidats ainsi quà les maintenir à un même niveau
dinformation.
5.1. Préparer la négociation
5.1.1. Préparer ses arguments
Quel est le nombre de dispositifs
de cette marque présents sur votre site ?
Si de nombreux dispositifs sont exploités
:
Mettez en avant votre fidélité
et le fait que vous êtes un client important ;
Si très peu de dispositifs
sont exploités :
Incitez le vendeur à investir
sur votre fidélité à venir, pour simplanter il doit
faire des concessions.
Quels problèmes vous ont signalés dautres établissements sur ce dispositif ?
Quels sont les points faibles du produit ?
Quels sont les litiges enregistrés
liés à ce fabriquant ?
(non respect des délais de
livraison, problèmes de référence, problèmes
de quantité, non présence de la documentation, dispositifs
mal réparés par le service après vente)
5.1.2. Définir les limites
Quels sont les points sur lesquels vous êtes prêt à faire des concessions ?
Quels sont les points sur lesquels vous resterez inflexible ?
Quelle est votre marge de manuvre en matière de prix ?
5.2. Les techniques de négociation
5.2.1. Obtenir une clause à laquelle vous tenez
Inclure dans la négociation
des clauses que vous savez inacceptables pour le vendeur. Vous savez aussi
très bien que vous céderez dessus.
« Je vous lachète à
tel prix mais la durée de garantie doit être de 5 ans. »
Le vendeur perd du temps à
négocier cette clause et dépense son énergie. Tenez
bon un certain temps puis cédez. Le vendeur prend conscience que
vous avez fait un effort.
Il sera donc moins agressif sur la
clause qui vous tient réellement à cur. « Bon très
bien je vois que ce nest pas possible, en contrepartie je souhaiterais
avoir une remise de 5% sur les pièces. Jai fait un pas en avant,
vous faites un pas en avant. »
5.2.2. Négocier une remise sur volume
Si votre besoin est de 10 unités, négociez dabord le prix sur la base dune seule unité. Faite baisser le prix au maximum en utilisant dautres bras de levier que la quantité (aspects techniques, délais de livraison, prix élevé par rapport à la concurrence, problèmes que vous avez rencontrés avec ce matériel). Une fois que vous vous êtes entendus sur le prix unitaire du dispositif passez à 10. Vous obtiendrez généralement une remise plus importante que si vous étiez directement passés à 10.
Les fiches suivantes permettent de
lister les exigences auxquelles les fournisseurs doivent répondre.
En effet, des informations incontournables doivent être demandées
au fournisseur à propos : des caractéristiques techniques,
de la maintenance, de la garantie, des formations et de la livraison.
Ces fiches, de type « check-list
», balayent lensemble des éléments à maîtriser
en vue de lachat et peuvent être utilisées pour tout type
de dispositifs médicaux.
Ces fiches sont à télécharger au format .xls
Avantages :
- nécessite peu de matériel ;
- rapide à mettre en place.
Inconvénients :
- peu précise ;
- le débit dépend de:. la pression veineuse ;
. la hauteur entre la perfusion et le site dinjection.
Doit être réservée
aux situations où une faible précision est acceptable (ex.
Hydratation)
2. Perfusion avec système dassistance
Avantages :
- pour toutes les situations ;
- grande précision, même pour des volumes faibles (quelques ml/j) ;
- perfusion rapide de grands volumes (L/h) ;
- confort (patient, personnel soignant).
Risques :
- électrocution ;
- injection dair ;
- dysfonctionnement du système ;
- écoulement libre.
Pousses seringues : permettent ladministration de faibles débits de solutions concentrées.
Pompes volumétriques : permettent ladministration de débits plus élevés.
Les quantités administrées ne dépendent pas de la position du malade, du médicament, de la pression veineuse, etc
4. Principales sociétés présentant du matériel de perfusion
- FRESENIUS VIAL
- ALARIS (IVAC IMED)
- BAXTER
- ABBOTT
- BRAUN MEDICAL
- FOURES
- SIMS GRASEBY
- SHERWOOD
- ARCOMED
- IDF
- MEDICOREP
- NUTRICIA
- 3M SANTE
- IMEDA
- CLINTEC
- BIO MS
- PHARMACIA
- DISETRONIC MEDICAL SYSTEMS
- AGUETTANTListe non exhaustive
Un pousse-seringue réalise
une injection parentérale (voies veineuses, artérielles,
lymphatiques ou sous-cutanées) de fluides, antibiotiques, anesthésiques
locaux, médicaments contre larythmie, etc
Linjection se fait à débit
lent et constant. Le principe consiste à actionner le piston de
la seringue positionnée sur lappareil grâce à un poussoir
dont lavancée est programmée par un moteur électrique.
Les appareils peuvent être à une voie ou à deux voies.
Certains constructeurs proposent même des matériels modulaires
qui permettent sur une unique connexion électrique de faire fonctionner
simultanément plusieurs appareils monovoie. La plupart fonctionne
avec une alimentation mixte : secteur et batterie. Les alarmes obligatoires
concernent : les coupures dalimentation secteur, le dépassement
du seuil de décharge de la batterie et la fin de linjection.
Ces dispositifs sont présents
dans tout type de services.
2.Principales caractéristiques
2.1. Caractéristiques techniques
Les principaux critères techniques à comparer sont :
2.2.
Caractéristiques ergonomiques
Lors des essais cliniques des appareils, les utilisateurs comparent :
- la facilité dapprentissage ;
- la simplicité dutilisation ;
- la facilité de nettoyage ;
- lencombrement ;
- les affichages.
3. Choisir un pousse seringues
3.1. Classification
Les pousse-seringues peuvent généralement se classer en deux catégories :
3.2. Quelques chiffres
A titre indicatif
Prix du dispositif :
Catégorie médicale
milieu de gamme: 1100 € (1 voie) et 1500 € (2 Voies)
Catégorie médicale
haut de gamme: 1700 €
Catégorie anesthésie
: 1900 €
Prix des options (pied à perfusion) : 200 €
Prix du contrat de maintenance préventive
constructeur : 130 €
(une visite par an)
Prix du contrat de maintenance tout risque constructeur : 200 €
3.3. Critères de choix techniques
Double ou simple voie
Compatibilité avec les stations de perfusion et systèmes daccrochage
Fenêtre de débit ( 0,1 à 400 ml/h)
Précision dans une large gamme de débits (+/- 1%)
Débit de purge (500 ml/h)
Volume limite en fonction du pas
Sélection de la seringue :
- capacités des seringues acceptées (5, 10, 20, 30/35, 50/60 ml) ;
- nombre de marques acceptées (par la suite, si le pharmacien change de seringues, il devra en avertir le mainteneur).
Fonction MVO (maintien veine ouverte)
(=KVO) et débit en MVO
Transport et autonomie :
- bonne autonomie (5 h) ;
- temps de recharge rapide (3 h) ;
- alimentation véhicule 12-15V.
Alarmes pour tous les mauvais
fonctionnements :
- contrôle de la seringue installée : détection du placement correct ;
- contrôle de la perfusion : alarme docclusion, alarme de fin de perfusion, alarme limite volume, débit KVO.
- contrôles techniques : alarme de déconnexion secteur, alarme décharge batterie, alarme défaut autotest, alarme rotation moteur.
Procédures dauto-test
au démarrage et chien de garde
Mesure et affichage : débit, volume à perfuser, temps de perfusion, cumul du volume perfusé, pression de perfusion, bolus à injecter.
Nombre de noms de médicaments programmables
Connectable aux systèmes de gestion informatisés des données (liaison RS 232)
Bonnes caractéristiques ergonomiques
Critères de choix spécifiques pour la catégorie anesthésie
Bibliothèque des agents (nombre dagents enregistrables, positions libres pour les nouveaux agents)
Gamme de concentration acceptée (1µg/ml à 300 mg/l)
Dose dinduction (0,01 µg/kg(patient) à 100 µg/kg(patient))
Différents modes dinduction proposés (rapide, progressive )
Débit (massique) dentretien (0,01 µg/kg(patient)/h à 100 mg/kg(patient)/min)
Gamme de poids patient (2 à 250 kg)
Utilisation de seringues pré-remplies (le choix de la marque est il possible ?)
Les pompes à perfusion permettent
ladministration de débits plus élevés que le pousse-seringue.
Différentes technologies apportent des précisions variables
: à cassette ; corps de pompe ; à galets.
Moins précis que le pousse-seringue,
ce dispositif est présent dans tout type de service.
2. Principales caractéristiques
2.1. Caractéristiques techniques
Les principaux critères techniques à comparer sont :
- marque et type des tubulures utilisables ;
- gamme de débit ;
- autonomie de la batterie ;
- modalités disponibles (réglage et/ou affichage dautres critères que le débit) : volume à perfuser, temps de perfusion, pression de perfusion ;
- seuils dalarme de contre-pression : lajustement de la pression dalarme en fonction de la pression de perfusion permet un déclenchement rapide en cas docclusion et ainsi de limiter leffet bolus non programmé ;
- alarmes et séquences auto-test de détection de panne interne : alarme de fin de perfusion, déconnexion tubulure, flacon vide, occlusion
2.2.
Caractéristiques ergonomiques
Lors des essais cliniques des appareils, les utilisateurs comparent :
- la facilité dapprentissage ;
- la simplicité dutilisation ;
- la facilité de nettoyage ;
- lencombrement ;
- les affichages.
3. Choisir une pompe
à perfusion
3.1. Quelques chiffres
A titre indicatif
Prix du dispositif
Une voie : 1100 à 2000
€
Deux voies : 2000 à
2400 €
Prix des consommables par an : 130 €
Prix des options (pied à perfusion) : 200 €
Prix du contrat de maintenance préventive constructeur : 150 € (une visite par an)
Prix du contrat de maintenance tout risque constructeur : 230 €
3.2. Critères de choix techniques
Double ou simple voie
Compatibilité avec les stations de perfusion et systèmes daccrochage
Fenêtre de débit (1 à 1000 ml/h)
Existence dun mode micro-perfusion (débit de 0,1 à 100 ml/h)
Précision dans une large gamme de débits (+/- 5%)
Temps de perfusion (1minute à 100 heures)
Volume de perfusion (1 à 10000 ml)
Utilisation avec des tubulures standards
Fonction MVO (maintien veine ouverte) (=KVO) et débit en MVO
Transport et autonomie :
- bonne autonomie (5 h) ;
- temps de recharge rapide (3 h) ;
- alimentation véhicule 12-15V.
Alarmes pour tous les mauvais
fonctionnements :
- détection dair ;
- protection contre lécoulement libre ;
- contrôle de la ligne : porte ouverte, positionnement tubulure, insertion tubulure ;
- contrôle de la perfusion : fin de perfusion, flacon vide, erreur débit ;
- contrôle de lappareil : déconnexion secteur, batterie déchargée, autotest, rotation moteur ;
- détection des occlusions : aval et amont.
Mesure et affichage : débit,
volume à perfuser, temps de perfusion, pression de perfusion.
Connectable aux systèmes de gestion informatisés des données (liaison RS 232)
Bonnes caractéristiques ergonomiques
Remarque : les pompes à comptage de gouttes
Apportent une fausse sensation de sécurité
Précision du débit influencée par:
- approximation du calcul ;
- taille des gouttes.
Risques derreurs lors de la conversion de ml en gouttes
La taille des gouttes est influencée
par:
la température
la pression atmosphérique
la nature et la forme de lorifice de formation des gouttes
la vitesse de formation
le type de fluide: - viscosité
- tension de surface
Les pompes PCA permettent le contrôle de lanalgésie par le patient. Différents niveaux de programmation, permettant des degrés dintervention variables selon les patients (bolus max, période réfractaire ). Combinaison de deux modes: continu et bolus. Ce dispositif est utilisé essentiellement en post-opératoire.
2. Principales caractéristiques
2.1. Caractéristiques techniques
Les principaux critères techniques
à comparer sont :
2.2. Caractéristiques ergonomiques
Lors des essais cliniques des appareils,
les utilisateurs comparent :
3.1. Quelques chiffres
A titre indicatif
Prix du dispositif : 2400 à 3000 €
Prix des consommables : 100 €
Prix des options (pied à perfusion) : 200 €
Prix du contrat de maintenance préventive
constructeur : 150 €
(une visite par an)
Prix du contrat de maintenance tout risque constructeur : 230 €
3.2. Critères de choix techniques
Compatibilité avec les stations de perfusion et systèmes daccrochage
Modes de programmation (bolus simple, bolus+débit continu, bolus+débit continu dégressif )
Réglage des caractéristiques de bolus (dose de bolus, durée du bolus, précision sur les volumes de bolus, période réfractaire )
Perfusion continue (inhibée ou débit avec incrément variable en fonction de la concentration, précision sur le débit )
Débit de purge
Sélection de la seringue :
- capacités des seringues acceptées ;
- nombre de marques acceptées ;
- reconnaissance automatique du volume de la seringue.
Alarmes pour tous les mauvais
fonctionnements :
- déconnexion secteur ;
- poire débranchée ;
- alarme docclusion;
- seringue vide ;
- fin de perfusion ;
- dose maximum atteinte ;
- ouverture du capot au cours dun cycle ;
- batterie déchargée.
Transport et autonomie :
- bonne autonomie (5 h) ;
- temps de recharge rapide (3 h) ;
- alimentation véhicule 12-15V.
Visualisation de lhistorique
par le médecin (mémorisation des derniers patients)
Mesure et affichage du nombre de bolus délivrés.
Connectable aux systèmes de gestion informatisés des données (liaison RS 232)
Bonnes caractéristiques ergonomiques
1. Principes de fonctionnement
1.1 Effets dun courant haute fréquence
Un bistouri électrique est un générateur de courant haute fréquence produisant une concentration de courant électrique qui permet délever localement la température des tissus soit pour la coupe, soit pour la coagulation.
Un courant électrique qui traverse
un tissu peut provoquer trois phénomènes différents
:
Lélévation de température
des tissus se nomme diathermie et offre au chirurgien deux techniques principales
de destruction des tissus :
Les bistouris électriques peuvent fonctionner suivant deux modes :
La coagulation au plasma
: certaines situations en chirurgie ne permettent pas lutilisation des
procédés de coagulation conventionnels, en particulier dans
les applications endoscopiques, la génération de fumées
retreignant la visibilité, la carbonisation du tissu et le collage
du tissu à lélectrode sont très gênants. La
coagulation au plasma dargon limite ces inconvénients et permet
la coagulation de grandes surfaces. Léquipement se compose dun
bistouri électrique doté dun mode spray, dune source de
gaz argon et dun applicateur spécifique.
La coupe au plasma : La combinaison du gaz
argon avec un mode de coupe normal est appelée coupe sous argon. Latmosphère
argon empêche loxygène dentrer dans la zone de coupe ce qui engendre
une réduction des fumées et une meilleure cicatrisation post-opératoire.
La coupe sous argon se prête particulièrement à la chirurgie
mammaire et à la chirurgie hépatique.
2 Principales caractéristiques
2.1 Caractéristiques techniques
Un bistouri électrique se compose
dun générateur de courant haute fréquence et daccessoires
comme la pédale de commande, la plaque de retour patient, les pièces
à main mono et bipolaire, les électrodes
Lélément fondamental
sur lequel le choix technique sopère est le générateur
HF. Avant de commencer la procédure dachat, il est important de
bien définir les besoins c'est-à-dire quelles sont les utilisations
souhaitées : chirurgies générales, urologie, coelioscopie,
neurologie
2.2 Les performances du générateur
Les critères à comparer pour juger les performances dun générateur sont :
2.3
Les caractéristiques ergonomiques
Lors des essais cliniques des appareils,
les utilisateurs comparent comme pour tout type dappareil :
3 Choisir un bistouri
électrique
3.1 Classification
Les bistouris électriques peuvent
généralement se classer en deux catégories :
3.2 Les constructeurs
ALM
ERBE
MARTIN
LAMIDEY
VALLEYLAB
EMC DOLLEY
BERCHTOLDListe non exhaustive
3.3
Quelques chiffres
A titre indicatif
Prix du dispositif :
Catégorie 1 : 3500 à
6700 €
Catégorie 2 :
simple équipe : 5300 à 7800 €
double équipe : 8000 à 9100 €
Prix des options (module argon)
: 10 000 €
Prix du contrat de maintenance préventive
constructeur : 350 €
(une visite par an)
Prix du contrat de maintenance tout
risque constructeur : 700 €
3.4 Critères de choix techniques
Les domaines dutilisation
| Puissance de coupe | < 200 W | 200 W | > 200 W |
| Gynécologie | a | a | a |
| Urologie | a | a | a |
| Coelioscopie | a | a | a |
| Endoscopie | a | a | a |
| Gastroentérologie | a | a | a |
| Pneumologie | a | a | a |
| Chirurgie thoracique | a | a | a |
| Neurochirurgie | a | a | a |
| Chirurgie mini invasive | a | a | a |
| Chirurgie plastique | a | a | a |
| Orthopédie | a | a | a |
| Chirurgie générale | a | a | a |
| Dermatologie | a | a | a |
| Petites interventions | a | a | a |
Electrochirurgie envisagée
Mono polaire : nombre de sorties en coupe et coagulation.
Bipolaire : nombre de sorties en coupe et coagulation.
Techniques chirurgicales
Possibilité de travailler :
sous liquide,
en double équipe,
avec un module plasma (gaz argon ionisé)
en coupe bipolaire
Modes de coupe disponibles
Possibilité de :
coupe à 2, 3 ou 4 degrés dhémostase
adaptation automatique de la tension en fonction du tissu traversé en mode bipolaire
adaptation automatique de la tension en fonction du tissu traversé en mode mono polaire
régulation de la vitesse de coupe et dhémostase durant la polypectomie
Modes de coagulation disponibles
Possibilité de :
coagulation douce en mode mono polaire
coagulation forcée en mode mono polaire
coagulation spray en mode mono polaire
coagulation douce en mode bipolaire
Programmation
Nombre de paramètres mémorisables
Sécurités
protection contre les mauvais dosages alarmes visuelles ou sonores en cas danomalies auto contrôle des cartes à chaque mise sous tension dispositif de sécurité plaque patient
Sécurité électrique
H. Le monitoragetype du dispositif (BF, CF) détection dun courant de fuite basse fréquence détection dun courant de fuite haute fréquence
Les moniteurs sont des dispositifs
médicaux dont la fonction est dassurer la surveillance de paramètres
physiologiques dun patient et de signaler tout incident par une alerte
sonore. Deux éléments fondamentaux composent les équipements
de monitorage :
Les capteurs : ils permettent lacquisition des signaux physiologiques.2. Les paramètres physiologiques mesurés Le moniteur : il traite les signaux en provenance des capteurs ; il permet la visualisation en continu des paramètres mais aussi la mémorisation des valeurs mesurées.
Il existe trois grandes catégories de moniteurs : les moniteurs simple paramètre (moniteur ECG, tensiomètre automatique, oxymètre ), les moniteurs multiparamétriques (monitorage simultané de plusieurs paramètres physiologiques) et les moniteurs modulaires. Quel que soit le type de moniteur que lon souhaite acquérir, les critères de choix qui permettent dévaluer les performances du dispositif sont les mêmes. Nous décrirons donc ces critères dans le cadre de lachat dun moniteur multiparamétrique ; pour tout autre achat, il suffit de se rapporter au paramètre physiologique recherché. Les signaux généralement monitorés sont de deux types :
Signaux périodiques : électrocardiogramme, rythme cardiaque, respiration, fréquence respiratoire ; ces signaux sont visualisés sous forme de courbes et associés à des valeurs numériques.
Signaux non-périodiques : température, pression artérielle invasive ou non Ces signaux sont également visualisés sous forme de valeurs numériques.
Electrocardiogramme : mesure de lactivité électrique du cur au cours des différentes phases du cycle cardiaque ; les dérivations standards sont les dérivations dEinthoven, de Goldberger et de Wilson.
Paramètres examinés : le rythme, les axes, les amplitudes, la morphologie, les durées du signal. Respiration : mesurée le plus souvent par rhéographie dimpédance mais également par cardio-modulo-respirographie, elle permet dobtenir les fréquences respiratoire et cardiaque.
Oxymétrie : mesure en continu de la saturation artérielle en oxygène de lhémoglobine par une mesure qui repose sur les propriétés spectrophotométriques de lhémoglobine et de loxyhémoglobine.
Les paramètres mesurés sont la SaO2 et le poul. Pression artérielle non-invasive : mesurée par une méthode oscillométrique (détection des ondes de pression artérielle).
Les paramètres mesurés sont la pression systolique, la pression diastolique et la pression moyenne. Débit cardiaque (DCO) : mesure du débit de sang pompé par le cur par minute ; cette mesure est effectuée selon le principe de la thermodilution après lintroduction dun cathéter dans le cur.
CO2 et gaz halogénés : la mesure repose sur les propriétés dabsorption lumineuse de ces gaz dans linfrarouge. Lappareil prélève un échantillon de gaz sur la branche inspiratoire du patient qui est analysé dans une chambre de mesure par photométrie.
Pression invasive et température : ces deux paramètres sont monitorés par des mesures de variations de résistances électroniques (jauges de contrainte pour la pression invasive et thermistors pour la température).
3.1 Classification
Il existe aujourdhui deux conceptions
de moniteurs :
Les moniteurs configurables ou compacts : ils sont composés dun ensemble de cartes électroniques de mesures de paramètres, chaque carte correspondant à un paramètre. Ils peuvent également ne monitorer quun seul paramètre (oxymétrie, ECG ). Les moniteurs modulaires : ils sont constitués du moniteur lui-même et dun rack pouvant accueillir différents modules dacquisition. Ils permettent ainsi dadapter la configuration du moniteur à la pathologie du patient ; ce sont donc des appareils à configuration variable. Ces équipements sont généralement utilisés dans les services de réanimation et dans les blocs opératoires où ils sont généralement connectés en réseau à un poste central de surveillance. Cependant, ces appareils sont plus coûteux, et font donc lobjet dune procédure dachat plus complexe que les moniteurs compacts. De plus ces achats ne font pas partie des achats les plus fréquents dans un établissement hospitalier.
3.2 Les différents constructeurs
Bruker,
Datascope,
Datex-Ohmeda,
Draeger,
HP,
Kontron,
Lohmeier,
Marquette Hellige,
Nellcor,
Mennen,
Physio-Control,
Siemens,
Spacelabs,
Welch Allyn.Liste non exhaustive
3.3 Quelques chiffres
A titre indicatif
Prix du dispositif :
- moniteur 3 paramètres : 2800 € (PNI-SpO2-T°) et 3400 € (PNI-SpO2-ECG)
- moniteur 4 paramètres : 3800 € (PNI-SpO2-ECG-T°)
Prix du contrat de maintenance
préventive constructeur : 550 €
(une visite par an)
Prix du contrat de maintenance tout
risque constructeur : 900 €
3.4 Critères de choix techniques
Pour chacun des paramètres mesurés :
- Plage de mesure ;
- Précision de la mesure ;
- Niveau des alarmes (haute, basse ) ;
- Fréquence de rafraîchissement des signaux.
Le nombre de traces disponibles
et de paramètres visualisables simultanément
Les tendances disponibles :
- Tabulaires, graphiques
- Durée de mémorisation
Les capteurs :
- Usage unique, réutilisables, autoclavables ;
- Coût ;
- Durée de vie moyenne.
Les fonctionnalités complémentaires
:
- Alarmes darythmie
- Connexions en réseau sur des centrales de surveillance
- Batteries
Maintenance :
Les moniteurs compacts sont généralement soumis à des maintenances préventives annuelles afin de vérifier les paramètres de calibration. De plus, les mesures des paramètres de gaz (O2, CO2, Halogénés) nécessitent des changements systématiques de pièces contrairement aux paramètres ECG, PNI et SaO2. Les constructeurs ont désormais établi des protocoles dentretien et de maintenance de premier niveau (utilisateur) quil est recommandé de posséder.
Caractéristiques ergonomiques :
- Facilité dapprentissage ;
- Facilité de nettoyage ;
- Visibilité des affichages ;
- Simplicité dutilisation (réglages des alarmes, des paramètres surveillés ) ;
- Encombrement.
Un défibrillateur est un dispositif médical dont la fonction première est de délivrer un courant de haute énergie en un temps très bref. Il doit être utilisé lorsque les cellules cardiaques se mettent en fibrillation (désynchronisation de leur action et donc perte defficacité du cur). Le but de la défibrillation est de remettre le potentiel électrique de toutes les cellules cardiaques à zéro, pour permettre leur départ de façon synchronisée.
Quand un cur est en fibrillation,
c'est à dire quand il fait des mouvements non coordonnés,
il nest plus en mesure dassurer de façon satisfaisante son rôle
de pompe ; il en résulte un défaut de circulation du sang
dans le corps. Le cur se fatigue et le corps entier n'est plus alimenté
en oxygène. Il faut, en très peu de temps, relancer la machine
cardiovasculaire pour sauver le patient.
D'où le rôle du défibrillateur
qui doit, par une énergie de 360 Joules au maximum pour les défibrillateurs
monophasiques ou de 200 Joules au maximum pour les défibrillateurs
biphasiques, repolariser les cellules du cur pour qu'il pompe à
nouveau et qu'il fasse circuler le sang dans les veines. C'est-à-dire
que la défibrillation doit parvenir à exciter au même
instant une quantité ou un volume suffisant de cellules (appelé
" masse critique ") de myocarde. Ainsi, à la fin du choc, les cellules
seront alors toutes en phase réfractaire. Puis, après le
choc, elles repasseront naturellement, en même temps, en phase excitable
et seront ainsi réceptives à la propagation normale du processus
d'excitation cardiaque qui peut ainsi reprendre sa maîtrise.
3.1 Classification
On peut distinguer quatre grandes familles de défibrillateurs :
- Défibrillateur simple ;
- Défibrillateur semi-automatique (DSA) ;
- Défibrillateur moniteur ECG ;
- Défibrillateur moniteur multiparamétrique (une ou plusieurs traces).
3.2 Les constructeurs
Kontron
Marquette
Medtronic
Mennen
Odam
Philips Agilent
Siemens
Welch Allyn
ZollListe non exhaustive
3.3 Quelques chiffres
A titre indicatif
Prix du dispositif :
- Défibrillateur simple
: 1600 €
- Défibrillateur enregistreur
: 4500 €
- Défibrillateur semi-automatique
: 2400 €
Prix du contrat de maintenance préventive
constructeur : 150 €
(une visite par an)
Prix du contrat de maintenance tout risque constructeur : 400 € à 850 € (défibrillateur enregistreur).
3.4 Critères de choix techniques
Il existe une grande variété
de défibrillateurs, chaque catégorie étant associée
à une utilisation bien précise. Avant tout, il faut choisir
son défibrillateur en fonction de lusage qui va en être fait
(usage intra-hospitalier, extra-hospitalier
) pour ainsi choisir les caractéristiques
techniques adéquates.
Le tableau ci-dessous présente
de façon synthétique les diverses modalités dont doit
disposer un défibrillateur en fonction de son utilisation :
| Paramètres de surveillance | Défibrillation | Stimulation cardiaque | ||||||||
|
|
ECG | ECG 12D | PNI | SpO2 | CO2 | PI | T | Manuelle | Semi-automatique | Externe |
| EN EXTRA-HOSPITALIER (SAMU...) | ||||||||||
| Arrêt
cardiaque
(par un médecin) |
oui | oui | oui | |||||||
| Arrêt
cardiaque
(par un secouriste, infirmier) |
oui | |||||||||
| Transport et surveillance | oui | oui | oui | oui | oui | |||||
| Douleur thoracique | oui | |||||||||
| EN INTRA-HOSPITALIER | ||||||||||
| Arrêt
cardiaque
(par un médecin) |
oui | oui | oui | |||||||
| Arrêt
cardiaque
(par un infirmier) |
oui | |||||||||
| Bloc
cardiaque
(défibrillation interne) |
oui | oui | oui | oui | oui | oui | oui | |||
| Troubles du rythme | oui | |||||||||
| Attente de pose d'un pacemaker | oui | |||||||||
| Surveillance de la ventilation | oui | |||||||||
Quel que soit le type de défibrillateur recherché, les critères techniques suivants sont à prendre en compte au moment de lachat :
Les types délectrode disponibles ou adaptables : adhésives, de poing (adulte et enfant), cuillères (internes) ;
Les types de défibrillation possibles : interne, externe, les deux ;
Les formes donde proposées : monophasique, biphasique, sinusoïdale, exponentielle, type Edmark ;
Les différents niveaux dénergie disponibles : un seul pour un DSA mais une dizaine de niveaux pour un défibrillateur conventionnel ;
Le temps de charge : donné pour la charge maximale (360 J) ; couramment une dizaine de secondes ;
Lautonomie de lappareil (batterie ou pile au lithum) : en nombre de chocs pleine charge ou en heures de fonctionnement.
Mais dautres critères
peuvent intervenir dans le choix dun défibrillateur moniteur :
Présence ou non dun enregistreur papier ;
Dérivations ECG (trois ou cinq dérivations) ;
Nombre de paramètres mesurés (ECG, PNI, SpO2, CO2, PI, Température ) ;
Nombre de paramètres monitorés simultanément (nombre de traces à lécran) ;
Possibilité de mémorisation et de gestion des données ;
Connectivité, télétransmission ;
Evolutivité (options proposées pour modifier la configuration de base) ;
Dimensions et lisibilité de lécran.
Enfin, doivent intervenir dans
le choix des critères ergonomiques comme :
Dimensions de lappareil (encombrement) ;
Poids ;
Facilité de transport ;
Facilité dutilisation ;
Facilité de nettoyage ;
Visibilité des affichages.
Aujourdhui, les tâches administratives
sont de plus en plus lourdes et les achats de petits dispositifs paralysent
parfois lingénieur biomédical.
Le présent guide devrait fournir aux ingénieurs un support méthodologique qui leur fera gagner du temps et aux adjoints techniques un outil de formation à lachat. Ce type de document pourrait également assurer lenregistrement et le transfert des connaissances entre acheteurs.
Enfin, sur le plan pédagogique,
la rédaction de ce guide fut pour nous dun intérêt
certain. Cet exercice nous a permis de mieux appréhender les étapes
et les acteurs intervenant dans un processus dachat et dapprofondir notre
connaissance du code des marchés publics. Ce projet était
également enrichissant de part les nombreuses personnes impliquées.
En effet, afin dacquérir une meilleure connaissance technique des
dispositifs, nous avons pris contact avec les ingénieurs technico-commerciaux
et les chefs de produits de nombreux constructeurs. De même les divers
entretiens menés avec des adjoints techniques et des ingénieurs
biomédicaux ont permis de cibler les attentes.
Fernandes G, Rochais Y, Farges G, Thibault
F. Lassurance qualité et les achats dans un service biomédical
hospitalier. RBM News 1999 ; 21 : no 3.
Petit A. Certification ISO 9002 des
achats déquipements biomédicaux.
ITBM-RBM News 2001 ; 22 : no 6.
Guide des bonnes pratiques biomédicales
en établissement de santé.
ITBM-RBM News 2002 ; 23 Suppl 2.
Fernandes G, Rochais. Lanalyse de la norme ISO 9002 pour un service biomédical en établissement de santé. Projet DESS Technologies Biomédicales Hospitalières, UTC, 1998.
Guides de lacheteur public du ministère
des finances
http://www.finances.gouv.fr/daj/guide/gpem/table.html
Décret N°2004-15 du 7 janvier 2004 relatif au code des marchés publics et son manuel dapplication.
Arrêté du 3 octobre 1995 relatif aux modalités dutilisation et de contrôle des dispositifs médicaux assurant les fonctions et actes cités aux articles D.712-43 et D.712-53 du code de la santé publique
Décret n° 2001-1154 du 5 décembre 2001 relatif à lobligation de maintenance et au contrôle de qualité des dispositifs médicaux prévus à larticle L.5212-1 du code de la santé publique
Gazette du biomédical, Centrale dAchat de lHospitalisation Privée, 1997
Sites Internet des constructeurs