|
Avertissement |
|
Si vous arrivez directement sur cette page sachez que ce
travail est un rapport d'étudiant(e)s et doit être pris comme tel. Il peut
donc comporter des imperfections ou des imprécisions que le lecteur doit
admettre et donc supporter. Il a été réalisé pendant la période de
formation et constitue avant-tout un travail de compilation
bibliographique, d'initiation et d'analyse sur des thématiques associées
aux technologies biomédicales. Nous ne
faisons aucun usage commercial et la duplication est libre. Si vous avez
des raisons de contester ce droit d'usage, merci de nous en faire
part.
L'objectif de la présentation sur le Web est de permettre l'accès à
l'information et d'augmenter ainsi les échanges professionnels. En cas
d'usage du document, n'oubliez pas de le citer comme source
bibliographique. Bonne lecture... |
|
Référence à rappeler :
Stratégie d'organisation d'un service biomédical dans un hôpital
des pays en voie de développement, M. Manzi, A.A. Wicaksono, Projet DESS
"TBH", UTC, 03-04
URL : https://www.utc.fr/~farges/dess_tbh/03-04/projets/manzi_wicaksono/strategie.html |
|
STRATEGIE DORGANISATION DUN SERVICE BIOMEDICAL DANS UN
HOPITAL DES PAYS EN VOIE DE DEVELOPPEMENT


Martin
MANZI
Albertus Aryo WICAKSONO |
Résumé
La maintenance des dispositifs
médicaux dans les hôpitaux des pays en voie de développement est
confrontée à de nombreux problèmes. Du moment où il existera un moindre
problème au niveau des dispositifs médicaux, cest directement la vie du
patient qui sera en danger et en définitive cest tout le pays qui en
souffre car son développement est conditionné par la bonne santé de sa
population. Lanalyse des résultats provenant de lenquête faite dans
quelques pays en voies de développement notamment au Rwanda (Afrique) et
en Indonésie (Asie) montre que les causes majeurs des dysfonctionnement
des services biomédicaux peuvent se résumer par la gestion non
transparente des pouvoirs politiques, la pauvreté des États et lignorance
par des différents partenaires et bailleurs de fonds de limportance de la
maintenance des dispositifs médicaux pour le bon fonctionnement de
lhôpital. Pour améliorer la situation, nous avons proposé dans cette
article, des approches de solutions à travers lélaboration des stratégies
dorganisation dun service biomédical dans un hôpital des pays en voie de
développement.
Mots
clés : Stratégies, Service
Biomédical, Pays en voie de développement,
Maintenance
|
|
Abstract
The maintenance of biomedical
devices in the hospitals in developing countries is confronted with
several problems. Just as it comes a slight problem in medical devices,
directly the life of the patient that is in danger and finally it is the
country itself that suffers because its development depends on its
populations health. Data analysis of the survey addressed to several
developing countries, especially Rwanda and Indonesia shows that the major
causes of the dysfunction of biomedical departments are the
non-transparent management of political power, the poverty and the
ignorance by different partners and financial backers. To improve the
condition, in this article, we tried to write several approaches to the
solution by elaborating the organizational strategies of the biomedical
department in the hospitals in developing countries.
Keywords : Strategies, Biomedical Department,
Developing Countries, Maintenance |
REMERCIEMENTS
Nous
adressons nos remerciements au Pr. Georges CHEVALLIER, Directeur du DESS
Technologies Biomédicales Hospitalières, pour nous avoir soutenu et conseillé
pendant cette période de formation.
Nous tenons
également à remercier M. Gilbert FARGES, pour nous avoir donné lopportunité de
traiter ce sujet.
Nous
remercions vivement M. Anthony HAMON, Ingénieur Biomédical du Centre Hospitalier
de Compiègne pour nous avoir suivis et orientés tout au long de notre
projet.
Nous tenons
aussi à exprimer nos remerciements à tous les étudiants de la promotion pour
leur bonne collaboration.
SOMMAIRE
II.
OBJECTIF
III.
ANALYSE DE LA SITUATION
III.1.
PAYS EN VOIE DE DEVELOPPEMENT
III.1.1
GENERALITES
III.1.2
ORGANISATION DU SYSTEME SANITAIRE
III.1.3
SYSTEME DORGANISATION DANS UN HOPITAL
III.1.4
PLACE DU SERVICE BIOMEDICAL DANS LHOPITAL
III.1.5
SERVICE BIOMEDICAL :
III.1.5.1
Infrastructures
III.1.5.2
Ressources humaines
III.1.5.3
Organisation
III.1.5.4
Travaux de Maintenance
III.1.6
SYNTHESE
III.2
PAYS INDUSTRIALISES
III.2.1
GENERALITES
III.2.2
ORGANISATION DU SYSTEME SANITAIRE
III.2.3
SYSTEME DORGANISATION DANS UN HOPITAL
III.2.4
PLACE DU SERVICE BIOMEDICAL DANS LHOPITAL
III.2.5
SERVICE BIOMEDICAL :
III.2.5.1
Infrastructures
III.2.5.2
Ressources humaines
III.2.5.3
Organisation
III.2.5.4
Travaux de Maintenance
III.2.6
SYNTHESE
IV.
ELABORATION DENQUETE
IV.1.
Résultats et commentaires de
lenquête
IV.2.
Synthèse de lenquête
V.
STRATEGIES A METTRE EN UVRE
V.1
DEVELOPEMENT DES AXES STRATEGIQUES
VI. CONCLUSION
BIBLIOGRAPHIE
ANNEXES
I. INTRODUCTION
Tous les services biomédicaux doivent répondre
à de nombreuses exigences réglementaires quant à la qualité et la sécurité des
soins de manière à satisfaire les attentes des patients, du personnel
médico-technique et administratif. Pour cela, il est nécessaire de maîtriser
lensemble de processus qui contribuent à produire une prestation de qualité
reconnue par les clients.
Alors que la majorité des services biomédicaux hospitaliers des pays
industrialisés tels que la France, maîtrisent les différents points visant à
augmenter la qualité des soins dans leurs services et sont actuellement dans une
phase dinstauration dune démarche qualité au sein de ces mêmes services, les
pays en voie de développement, pour ceux qui ont la chance davoir des services
techniques biomédicaux, accusent un retard important au niveau de la qualité des
activités et de lorganisation dun service.
Etant ressortissant de pays en voie de développement et ayant la chance de
connaître le milieu hospitalier moderne, à partir de lenquête qui a été
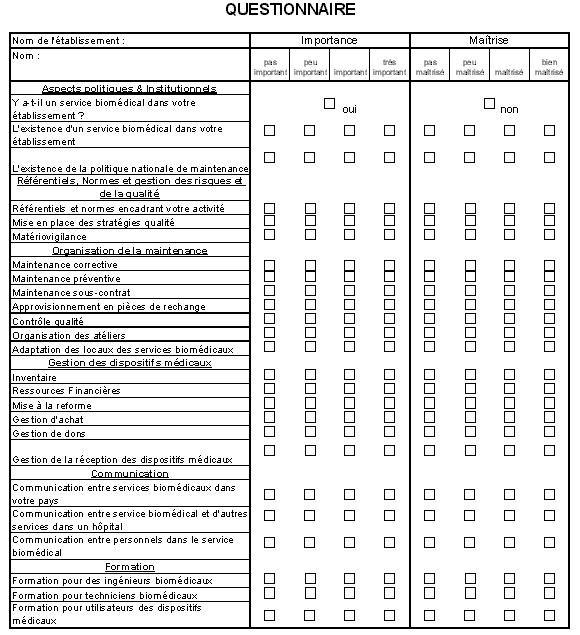
réalisée à laide dun questionnaire (voir en annexe
1), nous allons dans la première partie de notre travail, expliciter la
situation actuelle des services biomédicaux des hôpitaux dans les pays en voie
de développement et montrer la situation qui prévoit dans les pays
industrialisés.
Suite à lenquête faite, les résultats montrent quil y a beaucoup des
activités jugées importantes mais que les services techniques biomédicaux ne
parviennent pas à maîtriser leurs situation, doù dans la deuxième partie, nous
allons développer des stratégies pouvant faire face à de nombreuses contraintes
liées à lorganisation et lamélioration du bon fonctionnement du service
biomédical, ce qui constitue lobjectif de notre travail.
Sommaire
II. OBJECTIF
Lobjectif de notre travail est de développer des stratégies à
mettre en uvre pour supprimer ou améliorer sensiblement toutes contraintes ou
tous problèmes liés à la bonne exécution de la maintenance des équipements ainsi
que lorganisation du service biomédical dans un hôpital des pays en voie de
développement.
Sommaire
III. ANALYSE DE LA SITUATION
: EXEMPLE DU RWANDA
III.1.
PAYS EN VOIE DE DEVELOPPEMENT
III.1.1
GENERALITES
Lhôpital est lune des
composantes essentielles du système sanitaire, le service biomédical est
lui-même une composant essentielle de lhôpital. Linteraction Hôpital-Service
Biomédical permet datteindre la mission première de tout système de santé, à
savoir les délivrance de soins de qualité et en toute sécurité à la
population.
Pour bien mener notre
travail, nous avons réalisé une enquête basée sur des entretiens par mail ou
téléphone et un questionnaire établi adressé aux techniciens et ingénieurs
biomédicaux de différents hôpitaux. Ce questionnaire nous permet de mesurer le
niveau dimportance et de maîtrise des services biomédicaux.
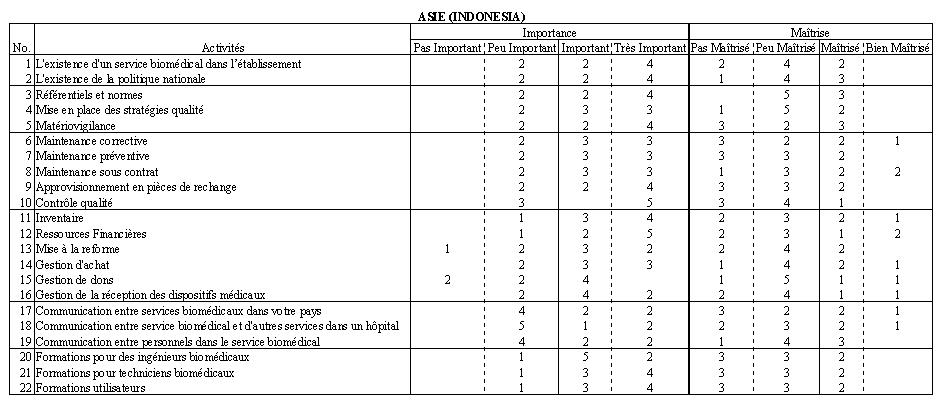
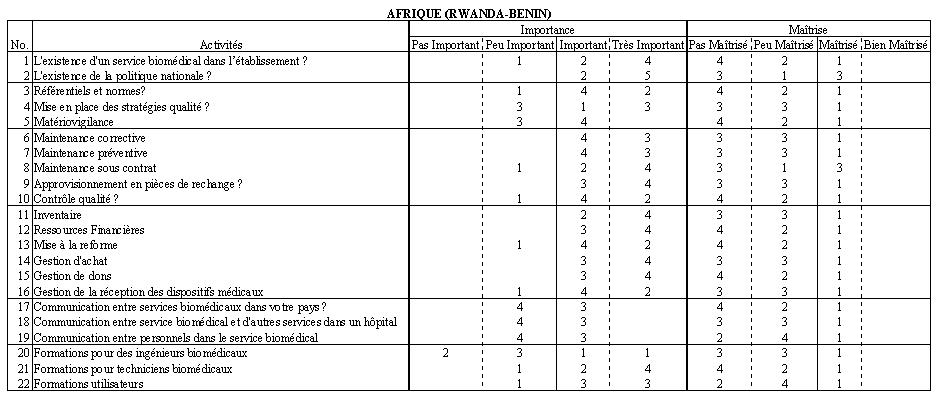
Vu les résultats obtenus, les gens nont pas répondu
suffisamment à notre enquête ; sur 33 questionnaires envoyés, seulement 15
ont été, soit un taux de participation de 45%. La plupart des réponses nous sont
parvenus dIndonésie, du Bénin, du Togo et du Rwanda.
Comment les personnes qui ont donné suite à notre
enquête, occupent des postes stratégiques dans létablissement de santé de par
leur qualification professionnelle, nous allons considéré que les réponses
peuvent être fiables et servir de point dappui à ce travail.
En se basant sur les
résultats obtenus, on remarque que des écarts considérables au sein même des
pays en voie de développement en matière de la technologie biomédicale. Les pays
dAsie sont plus avancés que les pays dAfrique, ceci se justifie par leur
situation économique. Mais en général, les parcs des dispositifs médicaux,
surtout constitués des dons, sont vétustes et hétérogènes. Plus de 60% des
équipements ne sont pas utilisés, car non installés définitivement ou mal
installés, en panne ou ne répondent pas aux attentes/besoins
et aux capacité réelle de l établissement. Dans le cadre de notre
travail, nous avons pris le Rwanda et le Bénin, comme référence en Afrique,
dautant plus que leurs situations en matière de la technologie biomédicale est
presque identique et lIndonésie pour les pays dAsie.
III.1.2
ORGANISATION DU SYSTEME SANITAIRE
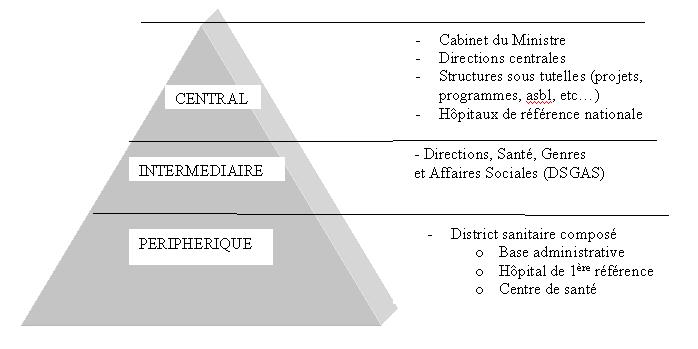
Le système
sanitaire présente une structure pyramidale à 3 niveaux :
ROLE DES DIFFERENTS
NIVEAUX DE LA PYRAMIDE SANITAIRE
|
NIVEAU |
ROLE |
OBSERVATIONS |
|
Central |
- Elaboration dune
politique nationale de santé, les stratégies des plans à mettre en
uvre.
- Organisation, coordination
et appui des niveaux intermédiaires et périphériques dans les domaines
administratifs, techniques et logistiques. |
|
Intermédiaire
(Direction Santé, Genre et
Affaires Sociales- ex région sanitaire) |
- Garant de la mise en
uvre de la politique nationale de santé au niveau
régional.
- Coordination
des activités menées dans les districts sanitaires.
- Encadrement technique, administratif et
logistique des districts.
- Conseiller du préfet en matière de
santé. |
La région correspond à
plus ou moins lentité géographique quest la province. Elle peut
comporter un ou plusieurs districts |
Périphérique
(district sanitaire) |
- Prise en charge de
lensemble des problèmes de santé dune population bien
définie
- Planification,
coordination et exécution des activités de santé de son aire
géographique |
La prise de décision se
fait de façon collégiale à travers différents comités (comité de
santé de district (CSD), équipe cadre du district (ECD), comité de gestion
de lhôpital (CGH), comités de santé des centres de santé
(CSCS)).
NB :
Les compositions, rôles, attributions et responsabilités de ces comités
sont définis par arrêté ministériel |
Afin
dassurer au patient la meilleure prise en charge possible, un système de
référence contre référence étagé en trois niveaux en fonction des compétences
techniques requises et de lutilisation rationnelle des ressources, a été mis en
place suivant le schéma ci-dessous :
Système de
référence/contre référence (liaisons fonctionnelles techniques entre les
structures)
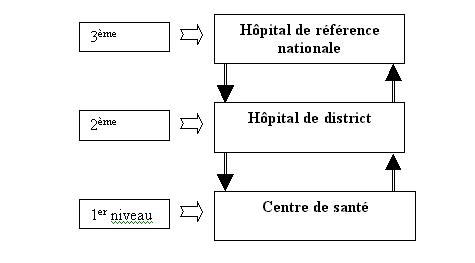
Le
fonctionnement de ce système est facilité par le développement dun réseau
radiophonique entre ces structures et la mise à disposition dune ambulance à
certaines dentre elles.
DONNEES SOCIO-DEMOGRAPHIQUES, DECOUPAGE ET COUVERTURE
SANITAIRE
Le système sanitaire est organisé
sous forme dune structure pyramidale à 3 niveaux : central, intermédiaire
et périphérique avec le district sanitaire comme unité de base
opérationnelle.
Le Rwanda compte
actuellement :
- 12 régions sanitaires dont le département de la Santé Publique de
la ville de Kigali,
- 39 districts sanitaires,
- 3 hôpitaux de références nationales (CHU-CHK, CHU-HUB et Hôpital
neuropsychiatrique de NDERA),
- 1 hôpital semi-public (Hôpital du Roi Fayçal),
- 1 hôpital militaire (hôpital de Kanombe),
- 34 hôpitaux de première référence (certains districts nont pas
encore dhôpitaux),
- 365 infrastructures sanitaires de niveau primaire dont 291 centres
de santé, 37 dispensaires, 6 postes de santé et 16 infirmeries de prison,
- 324 structures sanitaires privées.
Pour les vingt prochaines années,
la principale mission du système sanitaire est dassurer et de promouvoir létat
de santé de la population du Rwanda en veillant à la production de services
préventifs, curatifs, promotionnels et de réhabilitation.
Pour mener à bien cette mission,
quatre grands objectifs ont été fixés :
- améliorer laccessibilité
géographique et financière aux services de santé,
- assurer la prévention et la
prise en charge des problèmes majeurs de santé,
- assurer la prestation des
soins de santé,
- améliorer la gestion des
services.
Les normes de couverture définies
par le Ministère de la Santé prévoient une couverture moyenne 200000 habitants
pour un district et son hôpital et une couverture moyenne de 20000
habitants pour un centre de santé.
La capacité dhospitalisation du
pays varie de 1 lit pour 500 habitants à 1 lit pour 3000 habitants avec une
moyenne autour de 1 lit pour 1600 habitants
ORGANISATION DES SOINS DE
SANTE
Les services de soins de santé
sont divisés en quatre secteurs,
- les services de santé publiques;
- les services de santé agréés;
- le secteur de santé privé à but lucratif ;
- la médecine traditionnelle.
LES SERVICES DE
SANTE PUBLIQUE
Ils sont gérés par le Ministère
de la Santé qui décide de leur implantation, de laffectation des ressources
humaines et de la fourniture des médicaments et des subsides de
fonctionnement.
Certaines formations sanitaires
publiques sont sous la tutelle dautres ministères comme celui de la
Défense.
LES SERVICES DE
SANTE AGREES
Le secteur de santé agréé est
formé dun ensemble de formations médicales placées directement sous la
responsabilité dun promoteur pour tous les aspects gestionnaires. A partir
dune convention, Le Ministère apporte son appui en personnel
, en médicament et en matériel médical.
NB : le secteur public
et le secteur agréé comptent sur lensemble du pays environ 34 hôpitaux et 365
formations sanitaires de base. Le secteur agréé représentant 45,2% des hôpitaux
et 34,6% des formations de base soit 35,3% de lensemble des
formations sanitaires.
LE SECTEUR PRIVE A
BUT LUCRATIF
Il est constitué de cabinets
médicaux, de polycliniques et dinfirmeries privées ainsi que de comptoirs et de
dépôts pharmaceutiques privés. Il est orienté vers la médecine curative et
dessert seulement les classes moyennes des zones urbaines du pays. Les soins de
santé y sont guidés par la capacité à payer et non par les besoins comme dans le
secteur public. On en dénombre environ 324 dont plus de la moitié soit 52% se
trouve dans la ville de Kigali.
LA MEDECINE
TRADITIONNELLE
La médecine traditionnelle
rwandaise est toujours très présente dans lusage collectif. Les malades
consultent aussi bien les médecins modernes que les tradipraticiens, selon la
nature de la maladie. Le Ministère de la santé et linstitut de recherche
scientifique et technologique (IRST) essaient dorganiser les
tradipraticiens en association pour mieux les encadrer, mais
jusquici les associations fonctionnelles ne sont pas nombreuses. La stratégie
actuelle tend à les organiser en fonction des secteurs administratifs.
Toutefois, il nexiste pas dorganisation nationale.
Tous ces secteurs
travaillent dans un environnement réglementé par le Ministère de la
santé. Ce dernier, en tant que garant de la santé de la population, veille à ce
que les soins de santé fournis à la population respectent la qualité minimale
exigée.
STRUCTURE
OPÉRATIONNELLE DE LA MAINTENANCE
Le secteur publique dispose :
- dun atelier central de maintenance (ACM) sis à
Kigali,
- dagents de maintenance dans les
districts,
de services techniques dans les hôpitaux de référence nationale (non
spécialisés en biomédical).
Le secteur privé ou agréé dispose :
- un représentant de la marque SIEMENS
EBC (Engineering
Business Company), cette entreprise est composée dun
ingénieur (Directeur) et deux techniciens de niveaux A2 qui ont tous
bénéficiés de formation de la société SIEMENS. Elle intervient essentiellement
sur les équipements (imagerie, anesthésie-réanimation, moniteur etc
) de cette
firme mais le Directeur ambitionne délargir ses activités sur dautres
marques.
- du BUFMAR (Bureau des formations
médicales agréées du Rwanda), il a pour principales activités
limportation et la vente de matériel médical aux formations sanitaires
publiques et agréées sur commande ou sur stock ; la maintenance des
équipements médicaux, linstallation, la maintenance des systèmes dénergie
électrique et solaire et de réfrigération. Il comprend 3 techniciens
polyvalents non spécialisés dans le domaine biomédical.
RESSOURCES HUMAINES
DISPONIBLES POUR LA GESTION DU PATRIMOINE
Au niveau central, les ressources
humaines disponibles sont :
- 1 technicien de génie civil A2 (formation technicien biomédicale à
Compiègne),
- 10 techniciens de niveau A1 et A2 (formation de technicien
biomédicale locale), environ 20 techniciens et
manuvres dans les services techniques des hôpitaux de référence
nationale.
Au niveau périphérique, les ressources humaines disponibles sont :
- au
moins dun agent de maintenance par district (formation polyvalente
locale).
III.1.3
SYSTEME DORGANISATION DANS UN HOPITAL
Lhôpital de district au Rwanda possède une autonomie de gestion interne. Il
est directement sous la responsabilité de la Direction du District Sanitaire et
de la Direction de Santé, Genre et Affaire Social.
- Au sein de létablissement même, on distingue deux organes
principaux :
- Lorgane de décision composé du conseil dAdministration et le Directeur
de lhôpital.
- Les organes dexécution regroupés en commissions :
- Commission médicale détablissement,
- Commission de service de soins infirmiers,
- Commission technique détablissement.
L'organisation est faite que à
chaque fois quil est nécessaire, un organe peut convoquer une assemblée
générale sur laccord du Directeur de létablissement.
III.1.4 PLACE DU
SERVICE BIOMEDICAL DANS LHOPITAL
Le Service Technique Biomédical
est un service qui est directement sous la responsabilité de la Direction de
lhôpital.
Comme dans beaucoup de pays en voies de
développement, ils existent au Rwanda deux types de services
techniques biomédicaux, en fonction du secteur public ou semi privé.
Le Secteur Public
Au niveau central, le Ministère de la Santé dispose dun
Atelier Central de Maintenance des équipements biomédicaux et généraux pour
toutes les formations sanitaires du pays. Cet atelier qui bénéficie doutillage
de maintenance et dappareils de mesure de pointe est actuellement opérationnel.
Dans cet atelier au statut dasbl (association sans but lucratif), dix
techniciens de niveau A2, A1 formés sur les technologies médicales y travaillent
à temps plein.
Au niveau des districts sanitaires, un Atelier
technique basé à lhôpital de district et géré
par un technicien agent de maintenance de niveau A2 et ayant bénéficié dune
formation de type polyvalente. Ces agents de maintenance de formation très
généraliste interviennent très peu sur les équipements biomédicaux. Leurs
domaines de compétence sont la soudure, lélectricité, les groupes électrogènes,
lentretien auto, lentretien bâtiment, la menuiserie, le froid, les équipements
de bureautique et lénergie solaire.
Au niveau des hôpitaux de référence, les Services
Techniques et les Unités de Maintenance sont composés
essentiellement de techniciens, douvriers spécialisés et de
manuvres.
Les domaines de compétence de ces services sont :
- la maintenance générale,
- la réparation,
- la fabrication de mobilier métallique et en bois ,
- la peinture,
- la production doxygène médical.
Ils interviennent très peu sur les équipements biomédicaux.
Le Secteur
Privé
Il est essentiellement composé de deux structures en ce qui concerne le
secteur biomédical :
- EBC (Engineering
Business Company), cette entreprise est composée dun ingénieur
(Directeur) et deux techniciens de niveaux A2 qui ont tous bénéficiés de
formation de la société SIEMENS. Elle intervient essentiellement sur les
équipements (imagerie, anesthésie-réanimation, moniteur etc
) de cette firme
mais le Directeur ambitionne délargir ses activités sur dautres marques.
- Le BUFMAR (Bureau des formations
médicales agréées du Rwanda), il a pour principales activités
limportation et la vente de matériel médical aux formations sanitaires
publiques et agréées sur commande ou sur stock ; la maintenance des
équipements médicaux et linstallation et la maintenance des systèmes
dénergie électrique et solaire et de réfrigération. Il comprend 3 techniciens
polyvalents non spécialisés dans le domaine biomédical.
III.1.5 SERVICE BIOMEDICAL: Latelier Central de
Maintenance
III.1.5.1 Infrastructures
Les locaux abritants les services de lAtelier Central de Maintenance
appartiennent au Ministère de la santé. Ils sont constitués de 2 bureaux de 6m²
chacun, dun stock de pièces détachées, de deux ateliers; un pour les
équipements électroniques et lautre partie, tout ce qui est mécanique et
froid.
III.1.5.2 Ressources humaines
Latelier Central de Maintenance, fonctionnel seulement depuis une année, a
pour effectif :
- Un Directeur, responsable de lAtelier,
- Un Assistant Technique Ingénieur Biomédical, engagé comme consultant et
dont la responsabilité technique lui est en charge.
- 10
techniciens de niveau technique A1 et A2 avec une formation de technicien
biomédical locale pour toute activité de maintenance.
III.1.5.3 OrganisatioN
Latelier Central de
Maintenance implanté dans la capitale est sous la responsabilité dun Assistant
Technique Ingénieur Biomédical. Lorganisation de cet Atelier est faite de
manière à répondre de façon plus ou moins satisfaisante à toutes les demandes du
client.
Cette organisation, étant le seul véritable atelier
biomédical au niveau national, les techniciens y étant assignés sont obligés de
se déplacer dans tous les établissements hospitaliers du pays pour
assurer :
III.1.5.4 Travaux
de MaintenancE
Les travaux de
maintenance se font à latelier ou sur terrain, à la demande de létablissement
hospitalier. Latelier intervient souvent sur la maintenance curative donc
réparation ou dépannage des dispositifs médicaux. Avant la remise en service,
léquipement est soumis à un test pour sassurer de la qualité de
lintervention.
III.1.6 SYNTHESE
Il convient dêtre relativement prudent sur la
représentativité et la validité des réponses issues de notre enquête du fait que
dune part il y a un faible nombre de répondants et dautres part il y a
imprécisions dans quelques réponses.
Cependant, quelques
points méritent dêtre pris en compte notamment en ce qui concerne le plateaux
technique qui est constitué en grande partie, comme souligné plus haut, des
équipements provenant des dons, ce qui explique en une partie le problème de
maintenance causé par labsence des pièces de rechanges, mais aussi le manque
des techniciens formés à ces types déquipements.
III.2. PAYS INDUSTRIALISES
III.2.1 GENERALITES
Comme dans la plupart des pays industrialisés, lensemble du système
sanitaire français en général et de la maintenance hospitalière en particulier
est bien structurée. La culture de lécrit a permis à ce pays de disposer
aujourdhui dun patrimoine important de procédures et de textes.
Sur le plan de lorganisation et de la gestion de la maintenance
hospitalière, chaque établissement hospitalier est libre de définir la politique
qui lui convient. Mais ces politiques sont bien encadrées par les textes,
décrets, arrêtes et circulaires élaborés au niveau du Ministère. Le Ministère de
la Santé et les ARH (Agences Régionales de lHospitalisation) ont donc un rôle
régulateur et normatif.
Le financement du secteur est bien assuré. Il ne revient quaux
établissements de santé de satisfaire aux contrats dobjectifs et de moyens.
III.2.2 ORGANISATION DU SYSTEME
SANITAIRE
Le système sanitaire français est organisé en trois niveaux :
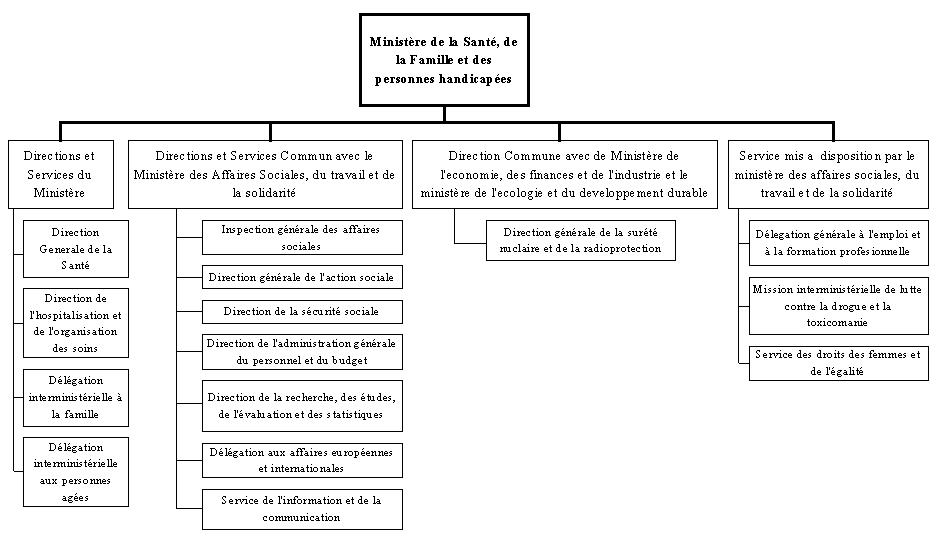
- central : le Ministère de la Santé Publique, avec tous ses
organes de direction (voir la structure en annexe
2)
- intermédiaire : au niveau régional, ARH et au niveau
départemental, les Directions Départementales des Affaires Sanitaires et
Sociales (DDASS)
- périphérique : au niveau des communes ou groupes de communes,
les centres hospitaliers avec leur direction et leur conseil dadministration.
La relation entre les trois
niveaux de cette pyramide sanitaire est tantôt dordre hiérarchique (tutelle),
tantôt dordre fonctionnel.
Les schémas régionaux
dorganisation sanitaire (SROS)
Créé par la loi hospitalière du
31 juillet 1991, les schémas régionaux dorganisation sanitaire ont pour objet
de prévoir et de susciter les évolutions nécessaires de loffre de soins, en vue
de satisfaire de manière optimale la demande de santé.
Ils constituent, pour les
établissements de santé publics et privés, la référence pour délivrer les
autorisations, approuver les projets détablissements, conduire le processus de
contractualisations et orienter lallocation de ressources.
Les SROS définissent la politique
hospitalière régionale pour 5 ans.
Les SROS poursuivent trois
objectifs :
-
améliorer la prise en compte
par le système de santé et en son sein par le système hospitalier, des besoins
de santé ;
- promouvoir la coordination des soins en développant la complémentarité
entre la médecine hospitalière, la médecine de ville et la prise en charge
médico-sociale;
- accélérer la recomposition du tissu hospitalier.
Les
établissements de santE
Le système hospitalier français englobe des établissements
dont les différents statuts juridiques - établissements publics, privés à
caractère commercial, privés à but non lucratif - fondent la distinction entre
le secteur public et le secteur privé.
La loi du 31 juillet 1991 portant réforme hospitalière
amène par la notion de service public hospitalier une nouvelle distinction :
Les établissements de santé
publics et privés, généraux ou spécialisés, de soins aigus, soins de suite ou de
réadaptation et de soins de longue durée, assurent principalement des soins avec
hébergement complet. Les évolutions récentes des technologies et des pratiques
médicales conduisent les établissements d'hospitalisation à s'ouvrir de plus en
plus vers de nouvelles prises en charge du malade (hospitalisation de jour, de
nuit, à domicile...).
Les deux secteurs, public entendu
au sens large et privé lucratif, diffèrent sur certains points, en particulier
sur leurs missions, les modalités de fonctionnement, le type de clientèle, les
modes de rémunération. Ainsi, l'enseignement et la recherche font partie des
fonctions spécifiques du secteur public. Par ailleurs, les hôpitaux publics sont
en première ligne pour le traitement de l'urgence et des pathologies les plus
graves. De même, le long séjour et la psychiatrie sont essentiellement l'apanage
du secteur public. Le secteur privé, lui, a articulé une partie majeure de son
activité autour d'un pôle: la chirurgie et, dans une moindre mesure,
l'obstétrique.
Dans les établissements publics
de santé, les personnels, y compris les médecins, sont en très grande partie
salariés. Les personnels non médicaux relèvent du statut de la fonction publique
hospitalière. Dans les établissements de santé privés lucratifs, les médecins
sont très majoritairement des libéraux.
Les établissements
publicS
La loi du 31/07/91 distingue 2
catégories d'établissements: les centres hospitaliers et les hôpitaux locaux.
-
Les centres hospitaliers, leur mission
principale est d'assurer les soins pendant la phase aiguë de la maladie. Le
décret du 03/03/92 distingue les centres hospitaliers régionaux (CHR) et les
centre hospitaliers (566 au 01/01/97). Les CHR, au nombre de 29 (dont 27 CHU)
et généralement implantés dans les capitales des régions sanitaires, se
caractérisent par leur haute technicité. La plupart d'entre eux passent
convention avec l'unité de formation et de recherche de médecine et sont
appelés Centres Hospitaliers Universitaires (CHU). Les missions d'un CHU,
outre les soins, sont l'enseignement, la recherche, la prévention et
l'éducation sanitaire à l'égard de la population et du personnel hospitalier.
- Les hôpitaux locaux, implanté à
distance des CH, ils assurent les soins médicaux courants des populations
vivant en milieu rural. Ces soins sont dispensés par les médecins libéraux de
la circonscription, et sont rémunérés à l'acte, à la différence des médecins
des CH. On en dénombre 350 (01/01/97).
- Les centre hospitaliers spécialisés en
psychiatrie, ils sont au nombre de 97 (01/01/97).
- Les alternatives à
l'hospitalisation, elles ont pour but d'éviter une
hospitalisation à temps complet ou d'en diminuer la durée: elles comprennent
l'hospitalisation à temps partiel de jour ou de nuit, l'anesthésie ou la
chirurgie ambulatoire, l'hospitalisation à domicile.
Les
établissements privéS
1834 établissements à tarif
conventionné CRAM (Caisse Régionale dassurance Maladie), 466 établissements à
prix de journée préfectoral, 489 établissements participant à l'exécution du
service public hospitalier (dont 20 centres de lutte contre le cancer).
Les établissements à but non
lucratif relèvent d'associations, de congrégations, d'organismes sociaux
(mutuelles ou caisses d'assurance maladie). Certains d'entre eux ont une
vocation spécialisée: centres régionaux de lutte contre le cancer. Ces
établissements sont soumis aux même règles de gestion que les hôpitaux publics;
ils peuvent bénéficier des avantages accordés à ceux-ci.
Les établissements à but
lucratif sont la propriété de particuliers ou de sociétés et sont
autorisés à faire des bénéfices; ils ont des règles de gestion et des modes de
financement (prix de journée) différents de ceux des hôpitaux publics et des
établissements à but non lucratif.
III.2.3 SYSTEME DORGANISATION DANS UN HOPITAL
Lorganisation administrative de
lhôpital a connu de nombreuses adaptations, notamment au cours de ces dernières
années. Au sein d'un établissement hospitalier, on distingue les organes de
décision et les organes consultatifs. Le conseil dadministration, instance
délibérative aux compétences importantes mais limitativement énumérées, et le
directeur, dont la compétence est générale, sont assistés par un ensemble
dinstances consultatives, notamment la commission médicale détablissement, qui
assure la représentation des médecins, et le comité technique détablissement,
qui réunit les représentants des organisations syndicales. L'exercice des
compétences amène à poser celui des responsabilités, qu'elles soient du fait du
médecin ou du fait de l'établissement public de santé.
III.2.4
PLACE DU SERVICE BIOMEDICAL DANS LHÔPITAL
Le service biomédical, placé sous
la direction des établissements des services de soins, joue le rôle d'interface
entre les différents services de lhôpital.
Son rôle principal :
III.2.5
SERVICE BIOMEDICAL: Exemple du Centre Hospitalier de Compiègne
III.2.5.1
InfrastructureS
Le service biomédical a été créé
en 1989. Actuellement installé au sein du nouvel hôpital, il dispose dun
atelier principal de 70 m2. Un second atelier dispose d une surface
de 30 m2 et est installé au cur même du plateau technique.
III.2.5.2 Ressources humaineS
Au Service Biomédical de
Compiègne, à chaque agent biomédical correspond un profil de fonction type. Une
fiche de poste est réalisée en tenant compte des missions et de la place de
lindividu dans lorganigramme.
III.2.5.3
OrganisatioN
Au
CH de Compiègne, le service biomédical est placé sous la Direction des Affaires
Economiques, Techniques et Biomédicales. Le service biomédical, dont dépend
l'organisation des achats et la maintenance des dispositifs médicaux, est
composé de :
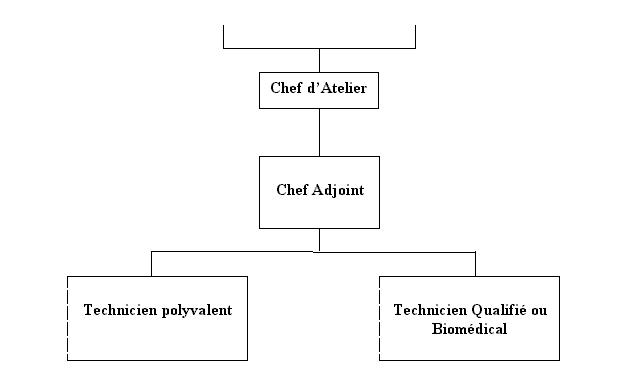
La figure
ci-dessous nous montre lorganigramme du service biomédical au CH de
Compiègne.
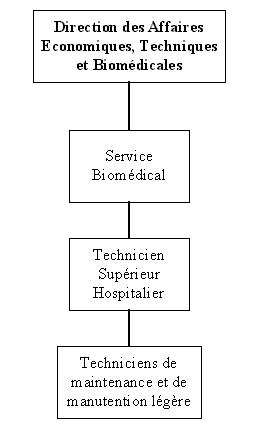
III.2.5.4
Travaux de Maintenance
Dans latelier principal, seffectue une maintenance polyvalente (électrique,
pneumatique, mécanique) et le contrôle de qualité de certains matériels
notamment les tensiomètres, les respirateurs et les défibrillateurs. Dans le
second atelier, se font les interventions sur le matériel biomédical à
électronique et à informatique ainsi que le contrôle qualité des bistouris, des
respirateurs, et des défibrillateurs. Latelier est également équipé dun
logiciel de GMAO Sophie qui assure la gestion de la maintenance au
quotidien.
III.2.6 SYNTHESE
On peut dire
que lenvironnement français tout comme la plupart des pays industrialisés est
propice à la mise en place dune maintenance efficace. Les activités biomédicale
sont bien connues et maîtrisées par le personnel. Les matériel médical et les
pièces de rechange sont disponibles sur le marche. Au niveau de communication,
les moyens sont très développés : téléphone, fax, minitel, internet,
bip...
IV. ELABORATION
DENQUETE
Les questionnaires sont
formulés de manière à déterminer le niveau dimportance et de maîtrise des
activités regroupées aux points suivants :
-
Les aspects politiques et
institutionnels, avec pour
objectif de préciser sil existe une politique nationale de
maintenance des équipements biomédicaux et lintérêt quaccordent les
autorités publiques et les décideurs à sur la maintenance des dispositifs
médicaux.
-
Référentiels, Normes, gestion des risques et
de la qualité, avec pour
objectif de savoir si les activités des services biomédicaux sont conformes
aux normes en application.
-
Lorganisation de la
maintenance, pour avoir une
idée générale sur laspect technique de la maintenance et sur lorganisation
des ateliers.
-
La gestion des dispositifs
médicaux, pour rendre compte
de la vie dun équipement, depuis son acquisition jusquà sa reforme. Ce point
nous informe aussi la gestion des dons.
-
La communication. Ce point nous permet de déterminer sil existe
une communication entre le service biomédical et dautres entités du reste de
létablissement de santé.
-
La Formation. Ce point nous montre les besoins en formation
des ressources humaines de toute la chaîne de maintenance (de lingénieur
biomédical à lutilisateur en passant par le technicien de
maintenance).
IV.1 RESULTATS ET
COMMENTAIRES DE LENQUETE
Des réponses à
nos enquêtes nous sont parvenues surtout des pays dAfrique et dAsie en
loccurrence lIndonésie, le Bénin, le Togo et le Rwanda. Pour notre travail
nous avons pris Le Rwanda et Le Bénin, comme référence Afrique, dautant plus
que leur situation en matière de technologie biomédicale est presque identique
et lIndonésie comme référence asie.
- Laspect politique et
institutionnel; la plupart des
réponses ont signalé lexistence du service biomédical mais ses activités
semblent être plus techniques que biomédicales. Ils jugent très important son
existence mais son fonctionnement reste à désirer. Ils trouvent aussi
nécessaire de mettre en place une politique nationale de maintenance et de la
faire respecter par tous les intervenants.
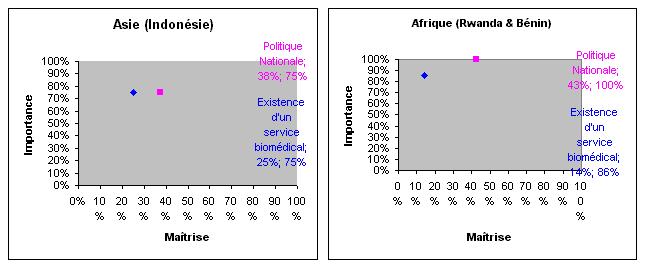
Figure. Le résultat denquête
(Laspect politique et institutionnel)
-
Référentiels, Normes, gestion des risques
et de la qualité; les commentaires à ce sujet nous montrent quaucune
norme ou référentiel nest établi alors quils jugent important pour la
sécurité du patient. Les pays dAfrique ne les considèrent pas comme
prioritaire. En Indonésie, ils sont mieux avancés et trouvent très important
et à appliquée les référentiels et normes sont appliqués dans les services de
maintenance pour diminuer les risques.
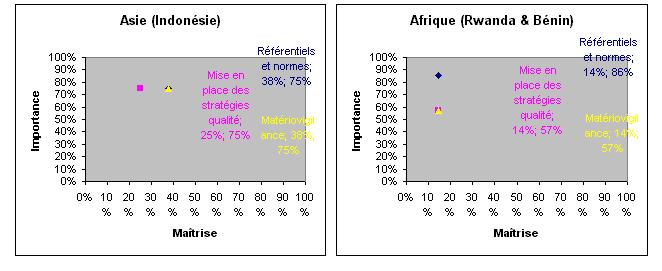
Figure. Le
résultat denquête (Référentiels, Normes, gestion des risques et de la
qualité)
- La maintenance et le contrôle qualité des dispositifs
médicaux; toutes les réponses nous signalent limportante de la
maintenance mais malheureusement aussi elles montrent quil ny a ni
maintenance préventive, ni entretient courant dans les services biomédicaux.
Les techniciens attendent les pannes pour agir. La maintenance est
essentiellement curative. Le problème de manque des pièces détachées est aussi
signalé pour faire les réparations adéquates et durables. Il est à noter aussi
que le contrôle qualité de dispositifs médicaux ne se fait pas pour la simple
raison du manque des moyens suffisants et des outils de contrôle.
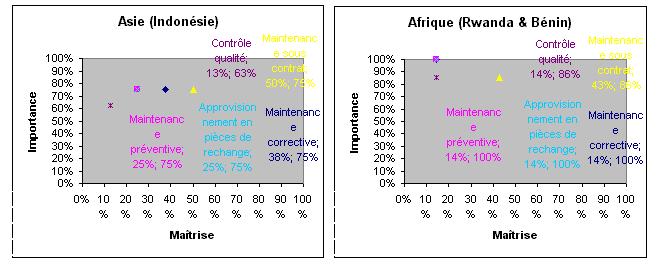
Figure. Le
résultat denquête (La maintenance et le contrôle qualité des dispositifs
médicaux)
-
Gestion des dispositifs
médicaux; la gestion de dispositifs médicaux est jugée très
important mais très difficile à réaliser. La plupart des équipements étant des
dons, personne nimpose de critères aux donateurs, doù le problème de létat
du parc des équipements, labsence de la documentation technique, la manque de
pièce de rechange sur le marché. Ils trouvent nécessaire une
planification bien définie de dispositifs médicaux.
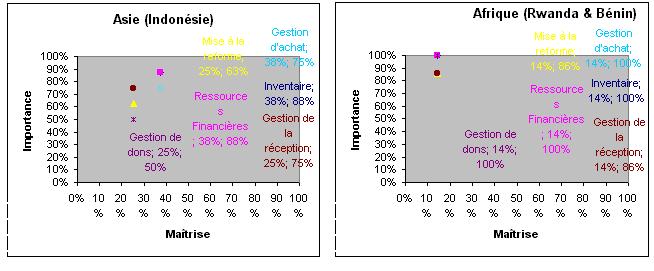
Figure. Le résultat denquête (Gestion des dispositifs
médicaux)
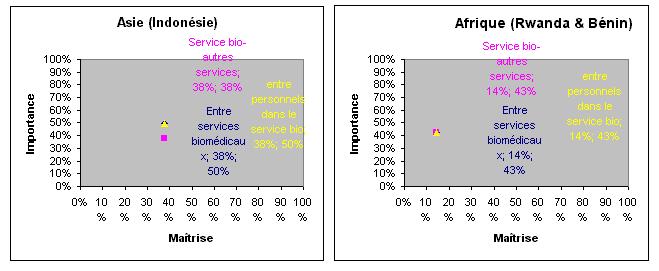
Figure. Le résultat denquête
(Communication)
-
Formation; les
résultats de lenquête nous montrent quen Afrique, la formation est
considérée comme très important mais jusquau niveau des techniciens
biomédicaux et des utilisateurs. La plupart des pannes sont due à de mauvaises
manipulations des utilisateurs parce le niveau de formation est très faibles
et ne pas adapté au type déquipements disponibles au parc.
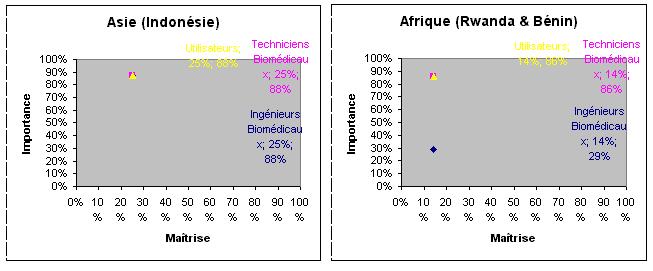
Figure. Le résultat denquête
(Formation)
IV.2 Synthèse de
lenquêtE
Les causes de la mauvaise organisation et du
fonctionnement des service biomédicaux dans des hôpitaux des pays en voie
développement sont regroupés en 5 grands familles comme
repris le diagramme ISHIKAWA ci-dessous.
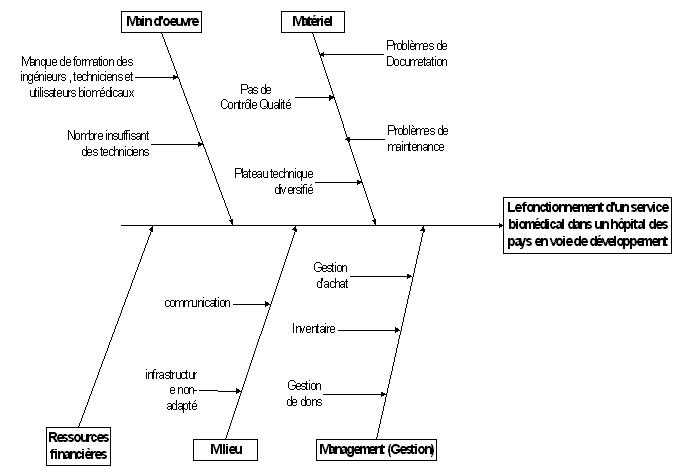
Sommaire
V. STRATEGIES A METTRE EN
UVRE
Cette mise en place des
stratégies dorganisation du service biomédical dun hôpital des pays en voie de
développement vise principalement à améliorer la disponibilité opérationnelle
des dispositifs médicaux en essayant de résoudre tout problème lié à
lorganisation et à la maintenance.
Pour y arriver quelques objectifs
spécifiques :
- Renforcer la volonté
politique ;
Cet objectif vise à sensibiliser
les décideurs sur le manque de conscience de limportance des questions liées à
la gestion et au fonctionnement des dispositifs médicaux notamment sur la
panification et la maintenance des équipements biomédicaux.
- Améliorer le cadre
institutionnel et réglementaire de lexercice de la maintenance ;
Cet
objectif vise à améliorer ou organiser le cadre de lexercice
de maintenance. Il définit toutes les structures de gestion et les
structures opérationnelles de maintenance avec leurs attributions et
organisations dans tous les niveaux du secteur de la santé.
- Améliorer lorganisation
de la maintenance ;
Cet objectif vise à améliorer,
développer, rentabiliser les services de maintenance dans les hôpitaux.
On sait bien que les équipements
biomédicaux deviennent de plus en plus indispensables dans la réponse aux
besoins de santé de la population. Ceci nécessite une bonne organisation du
service biomédical qui a la charge du bon fonctionnent et
dun bon suivi quen tant lutilisation des dispositifs médicaux.
- Améliorer la gestion des
dispositifs médicaux ;
Il a aussi pour rôle daméliorer
la vie dun équipement; de lachat à sa reforme. Le service biomédical doit
sassurer que les dispositifs médicaux qui sont à la disposition de
létablissement de santé sont dans les meilleures conditions de disponibilité,
de qualité et de sécurité.
- Améliorer léchange
de communication ;
Cet objectif vise à améliorer
léchange de communication entre tous les intervenants dans le domaine du
biomédical et surtout renforcer la coopération entre le service biomédical et
les services utilisateurs, améliorer lexploitation des informations avant et
après chaque intervention(écrits) et améliorer la qualité des relations client
fournisseurs.
- Améliorer le
développement et lutilisation des ressources humaines
Cet objectif vise
essentiellement à développer le niveau de formation du personnel
technique composé surtout dingénieurs, de techniciens
biomédicaux mais aussi des utilisateurs et des gestionnaires dhôpitaux;
tant en quantité et quen qualité.
V.1 DEVELOPEMENT DES AXES STRATEGIQUES
> Renforcer la volonté
politique;
La Politique Nationale de
Maintenance, la prise de conscience et le rôle des
décideurs politiques et administratifs en matière biomédicale pourrait donner sa
valeur aux services biomédicaux et ainsi faciliter leurs activités. Il serait
donc nécessaire de mettre place une Politique Nationale de
Maintenance et de la faire respecter par tous les intervenants. Cette politique
devrait permettre :
-
de définir de façon claire et
précis un cadre général pour le management de la maintenance,
-
de fixer des objectifs et
définir la façon dagir pour les atteindre,
- de définir un programme de budget et les moyens pour le mettre en uvre,
Lélaboration de cette politique
de la santé devrait sans doute porter fruits entre autre sur louverture vers
lextérieur et par son programme clair, pourrait être lobjet de demande de
financement des partenaires de la santé.
Existence dun service
biomédical, la plupart des hôpitaux des pays en voie de développement
nont pas encore leurs services technique de maintenance, même ceux qui ont la
chance den avoir, la qualité de ces services restent à désirer. La mise en
place d un tel structure de maintenance est très important dune part, pour
assurer le suivi des dispositifs médicaux utilisés dans l'activité de soins et
dune autre part, pour diminuer le budget alloué à des services de sous
traitante des sociétés de tierce maintenance.
L'existence du Service
Biomédical passe à la fois par des moyens humains, financiers, une politique de
maintenance, des aspects réglementaires à appliquer. Cette liste serait
incomplète si l'on ne définissait pas le domaine d'activité.
> Améliorer le cadre
institutionnel et réglementaire de lexercice de la
maintenance;
Référentiels et normes,
il faudra améliorer sinon créer un cadre juridique et réglementaire
incitant à la bonne gestion et pratique de la maintenance dans le domaine des
équipements de santé. Pour cela, un certains nombres de textes essentiels
doivent être adoptés, notamment :
-
des textes réglementaires
définissant lorganisation, lattribution et le fonctionnement des structures
de maintenances
-
un texte réglementaire pour la
tarification des actes de maintenance en fonction du niveau des différentes
structures de maintenance
-
un texte réglementaire pour
lapplication des normes et standards définis
-
un texte réglementaire
précisant les conditions dacquisition des dons déquipement.
En plus, létablissement devrait
aussi procéder à lélaboration des normes et standards des équipements pour la
bonne planification.
Cette opération consistera entre
autre à privilégier, lors de lacquisition de nouveaux équipements, un groupe
déquipements qui ont déjà fait leur preuve sur le terrain. Ceci présente de
quelques avantages, entre autre :
-
le personnel de santé connaît
déjà le matériel en cas de réaffectation
-
le parc déquipements à
maintenir est limité
-
la gamme de pièces de rechange,
de consommables et daccessoires est limitées
-
les gestionnaires réalisent des
économies en faisant des commandes groupées.
Il nest pas nécessaire de faire
une standardisation pour tous les équipements mais chaque fois que cela savère
profitable pour un groupe déquipements en fonction des circonstances du moment,
elle serait mieux de le faire.
Les stratégies de Qualité,
est l'ensemble constitué par l'organisation, les processus, les
procédures et les moyens nécessaires pour la mise en oeuvre de la gestion de la
qualité. La direction de létablissement devrait mettre en place un tel système.
Le responsable dassurance qualité aura la charge de la mise en place et du bon
fonctionnement du système qualité. A défaut d'un système qualité mis en place à
l'échelle de l'établissement, il appartient à l'ingénieur biomédical chargé de
la gérance du service de désigner un responsable assurance qualité du service
biomédical. Il en informe la direction de l'établissement. En plus de sa
nomination, le responsable devrait se doter des moyens nécessaires à l'exécution
et à la vérification des tâches afin de fournir des prestations conformes à la
réglementation et aux exigences sur lesquelles l'établissement serait
engagé.
Matériovigilance,
est lune des plus récentes des vigilances sanitaires. Elle introduit la notion
d'un réseau de surveillance des équipements (comprenant les utilisateurs et les
mainteneurs) pour constater au plus tôt des défaillances, les enregistrer,
prendre des mesures correctives ou préventives, palier à de nouvelles
défaillances par un travail de réseau et de groupe. En cas de survenue d'un
incident, tout doit être fait pour éviter la récidive. La matériovigilance
s'exerce aussi bien sur un incident avéré, qu'en cas de découverte potentielle.
Il sapplique à tous les dispositifs médicaux :
-
de tous les appareils médicaux,
y compris les appareils d'imagerie et de diagnostic, à l'exception des
appareils d'analyse utilisés dans les laboratoires
-
de tous les produits
consommables à usage unique délivrés par la pharmacie (tubulures, cordons
capteurs)
-
des dispositifs médicaux qui
sont conçus pour être implantés en totalité ou en partie dans le corps humain
ou placés dans un orifice naturel et qui dépendent pour leur bon
fonctionnement d'une source d'énergie autre que celle du corps humain.
Il est bien entendu
évident qu un établissement de santé doit se doter dun tel service dabord
pour la sécurité du patient mais aussi
pour vérifier que ses prestations ou les produits fabriqués sont
conformes aux exigences
> Améliorer
lorganisation de la maintenance;
Contrôle qualité,
le service biomédicale devrait obligatoirement mettre en place un
système de contrôle qualité des dispositifs médicaux avant tout utilisation que
ce soit. Le contrôle qualité répond à des normes bien définies ayant pour objet
de déterminer si les résultats obtenus à un instant donné d'un processus sont
conformes aux exigences spécifiées. La mission première du contrôle qualité,
avant même l'aspect réglementaire, est d'assurer la qualité et la sécurité des
soins apportés aux patients. Le contrôle qualité concerne aussi les utilisateurs
et les autres intervenants. Faire du contrôle qualité sur un équipement médical
est l'évaluation de ses performances selon un calendrier bien défini. Le
contrôle qualité ne doit pas être confondu avec l'entretien préventif ou
curatif. Le contrôle qualité doit permettre de détecter une baisse de
performance non diagnostiquée par les utilisateurs et se fait de façon
cohérente, à des fréquences variables en fonction du paramètre à contrôler, de
quelques jours à plusieurs mois.
La maintenance
préventive, par définition, est une maintenance effectuée selon des
critères prédéterminés, dans lintention de réduire la probabilité de
défaillance dun bien ou de dégradation dun service rendu. Malheureusement pour
le cas qui nous concerne, nous remarquons quil ny existe pas de ce type de
maintenance des équipements dans les hôpitaux des pays en voies de développement
pourtant cest un élément qui suscite un intérêt important au sein des services
biomédicaux. cette mission s'avérer plus que indispensable car si elle est
réalisée, elle pourra contribuer à la diminution des actions correctives et, par
conséquent, aboutit à une diminution des coûts de maintenance. Pour y arriver,
il faut élaborer un plan de maintenance préventive et le mettre en action. Ce
plan est une succession dactivités de maintenance programmée de façon
périodique dont lexécution diminue le temps de défaillance de léquipement en
question. Ce plan comporte aussi bien les tâches simples pouvant être exécutées
par les utilisateurs que les tâches plus techniques et complexes qui sont
exécutées par les techniciens biomédicaux.
En plus, le fournisseur doit
communiquer lors de lacquisition de léquipement, lensemble des opérations de
maintenance préventives à effectuer, leur périodicité et si possible leur
coût.
La maintenance
corrective, cest une action
entreprise pour éliminer les causes d'une non-conformité, d'un défaut ou de tout
autre événement indésirable existant pour empêcher leur renouvellement". (Norme
ISO 8042). Elle a comme but de rétablir les fonctions et performances dun
dispositif médical après sa défaillance totale ou la dégradation de ses
fonctions. Les réponses issues de notre enquête confirment que ce type de
maintenance est l'une des principales missions des services biomédicaux et
signale son niveau dimportance le plus élevé mais malheureusement elle est non
maîtrisée. Pour quune telle maintenance soit faite correctement, il faut quun
service soit bien organisé, avoir une politique globale de maintenance avec des
choix de maintenance bien définie ainsi que des techniciens
bien formés et équipés. Ainsi le résultat de cette maintenance devrait
permettre une amélioration de sa disponibilité et de sa fonctionnalité et un
emploi du dispositif médical en toute sécurité, suivant le préconisation du
fournisseur. Le service biomédical doit, à chaque fin de maintenance, élaborer
un rapport dintervention comportant des informations comme par exemple, la
date et lintervenant, indentification du dispositif, activité technique
réalisée, le dysfonctionnement corrigé, les tests et contrôles effectués,
origine probable de défaillance ainsi que les propositions éventuelles des
prochaines actions de préventions.
>
Améliorer la gestion des dispositifs médicaux;
Approvisionnement en pièce
de rechange; les pièces de rechange, les outils et consommables de
maintenance constituent les éléments fondamentaux pour assurer correctement la
maintenance des équipements. Tous les pays dont à fait lobjet de notre enquête
trouvent très important la gestion des pièces de rechanges mais elle nest pas
maîtrisée ceci dune part parce que souvent le budget alloué à cette rubrique
nest pas souvent prévu mais tout simplement parce que lapprovisionnement en
pièce de rechange nest pas programmé à lacquisition de léquipement surtout
que beaucoup dentre eux viennent toujours sous forme de dons. Pour résoudre à
ce problème, il faudra dabord nommer et responsabiliser un
responsable qui devrait être normalement la structure chargée dassurer la
maintenance et ensuite, allouer à chaque projet dacquisition dun nouvel
équipement, un budget en pièce de rechange et consommable. Dans le cas dun
équipement reçu sous forme de don , il faudra un des procédures de demande de
pièces de rechange pour chaque type déquipement dans la mesure du
possible sinon un budget doit être prévu pour ce cas. De toutes les
façons, un minimum de pièce de rechange pour chaque équipement doit être stocké
dans les magasins des ateliers pour couvrir les besoins courants et urgents. Les
pièces de rechanges ont besoin dêtre remplacés de façon périodique et comme
elle sont spécifiques aux équipements, elle doivent être acquises en même temps
queux. Des dispositions adéquates devront pris en considération pour leur
stockage.
La gestion des
dons ; le plateau technique des
hôpitaux des pays en voies de développement est constitué
essentiellement d équipements provenant de dons alors quil
nexiste pas de planification de ceux-ci doù beaucoup de
problème qui en suivent entre autre, les marques sont très diverses,
lapprovisionnement en pièces de rechanges est rendue très difficile parce que
trop diversifiée, et il en est de même pour la formation des utilisateurs et des
techniciens. Pour cela, la responsabilité première revient à lautorité
administrative qui avant lacceptation de tout don, devrait sassurer que les
donateurs se conforment aux besoins réels du pays en terme de choix dun
équipement. Il a été prouvé que mal géré, un don peut introduire plus de
problèmes que de solutions; le plus souvent, léquipement est inapproprié, ne
peut pas être utilisé, coûte cher à lexploitation, ne comprend pas lensemble
des données (consommables, pièces de rechanges, manuels, etc.. ) et na pas de
concessionnaire pour assurer le SAV. Parfois, léquipement
fourni est un équipement de seconde main ce qui introduit de nouveaux problèmes
associés à lâge et au manque de pièces de rechange, de documentation technique,
etc. Afin déviter déventuelle surprises, lacceptation des dons déquipement
devrait être fait suivant un guide de gestion des dons ou
charte de dons qui devrait être mis en place et ainsi pourrait améliorer la
situation. De même, le donateur et le bénéficiaire devront mettre en place et
exécuter un programme de formation des utilisateurs et techniciens de
maintenance et prévoir qu à chaque équipement fourni soit accompagné de sa
documentation technique et dun minimum de pièces de rechanges et
consommables.

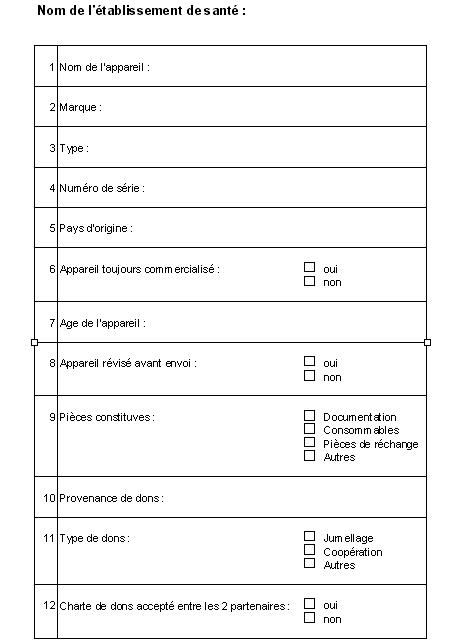
Aperçu des dons déquipements livrés
incomplets (CHU Kigali)
La gestion des achats des
dispositifs médicaux ; la maintenance dun équipement commence dès
son approvisionnement. Daprès les réponses provenant de notre enquête, un bon
nombre des pays en voie de développement ne maîtrisent pas ce processus
dacquisition dun nouvel équipement car, une fois exprimé
ses besoins, pour ceux qui ont la chance de le faire, voient souvent après X
temps(une moyenne de 12 mois entre lexpression des besoins et sa réception) un
équipement fournit avec dautres spécifications que celles exprimées auparavant.
Pour améliorer cette situation, il faut mettre en place une procédure
dexpressions des besoins à travers le point de vue de tous les acteurs,
c'est-à-dire la prise en compte lors du choix notamment le corps médical avec
laide du gestionnaire de létablissement concerné, des ingénieurs et
techniciens biomédicaux ainsi que les autorités sanitaires du Ministère de la
santé et dautres acteurs comme le bailleurs de fonds, ceci pour permettre
lexpression correcte de ses besoins en soulignant des contraintes :
-
techniques telles
quélectricité, eaux, gaz et fluides,
-
humaines comme formation
des utilisateurs et techniciens.
Bref lanalyse des besoins
devrait intégrer les facteurs médicaux, biomédicaux, techniques, de sécurité,
économiques, financiers et humains.
Enfin, cette procédure permet à
létablissement de santé de soumettre ses besoins en équipements
à une période bien identifiée dans lannée afin que le plan annuel
déquipement soit facilité.
Gestion de linventaire;
cest une opération importante dans le service
biomédical car elle est la base de toutes les activités du
service. Linventaire permettra alors de connaître létat du parc déquipement
pour pouvoir bien planifier toutes les autres activités et pour la maîtrise des
besoins. Ce recensement consiste à regrouper les équipements par famille
technologique. Dans chaque famille, l'équipement devra être identifié à partir
des références fournisseurs, lidentité de léquipement :
-
Nom de lappareil,
-
Marque,
-
Type,
-
Numéro de série,
-
Date de mise en service,
-
Contrat de maintenance,
-
Service après vente,
Ce classement permet de regrouper
les matériels par fournisseur, par service ou par fonction en précisant la
quantité et la date dacquisition. Cet ensemble d'informations permettra de
juger du maintien ou du remplacement d'un matériel dans un service à
savoir :
-
létat général de léquipement
-
la fréquence des pannes et
leurs incidences sur lactivité du service,
-
les défaillances constatées
depuis la mise en service,
-
la conformité de l'équipement à
la réglementation en vigueur.
Les ressources
financières; il a été prouvé quun équipement peut être utilisé avec ses
performances optimales seulement quand il est régulièrement maintenu. Or daprès
les réponses issues de notre enquête, dans les pays en voie de développement,
les Ministères de la Santé en général et les établissements de santé en
particulier ne prévoient pas de ligne budgétaire purement consacrée à la
maintenance des équipements biomédicaux parce que le peu de moyen financier des
Etats ne pourra pas satisfaire les besoins importants pour assurer le
fonctionnement et la maintenance de tous les équipements. Pour remédier à ce
genre de problème, il faudra prévoir dans le cadre budgétaire du Ministère et
surtout et des établissement de Santé, un budget exclusivement prévu pour la
maintenance et le fonctionnement des équipements biomédicaux et surtout avoir
dans leurs consciences quil faut investir, non pas seulement pour les
équipements, mais aussi pour le temps de son fonctionnement.
> Améliorer léchange
de communication
Communication;
léchange de communication ne semble pas susciter beaucoup dintérêt pour
quelques-uns de nos répondants. En fait les pays dAfrique jugent quils ont
encore dautres priorités que lamélioration de la communication par rapport à
lIndonésie qui lui le juge important mais dans les deux cas ce système nest
pas maîtrisé. La communication entre différentes entités du domaine de la santé
au Rwanda est facilitée par le système de radiophonie installé presque dans tous
les districts sanitaires grâce à lappui des bailleurs de fonds. Pour améliorer
léchange de communication dans le cadre de la maintenance des équipements
biomédicaux et du fonctionnement du service biomédical, il faudra :
-
Améliorer la communication
entre le Ministère de la Santé et dautres départements ministériels, entre
autre le Ministère ayant en charges les finances publics pour tous les aspects
liés au financement et à la passation des marchés publics (cas de nombreux
pays dAfrique).
-
Améliorer la communication
dabord en interne au service biomédical et ensuite avec le reste des services
de lhôpital, par la mise en place dun système de bip. Quelques hôpitaux en
Indonésie ont commencé déjà la mise en place de cette pratique.
-
Améliorer la communication
entre les différentes structures de la maintenance, publics que privés, en
favorisant la mise en place dun véritable réseau entre les différents
structures opérationnelles de la maintenance par la création dun forum
déchange dexpériences et dinformations techniques.
-
Améliorer léchange de
communication avec le monde extérieur en créant des jumelages entre
associations locales et étrangères des techniciens biomédicaux. Les
techniciens améliorent leur savoir-faire par échanges dexpérience avec leurs
collègues des pays industrialisés.
>
Améliorer le développement et lutilisation des ressources
humaines;
Formation de la chaîne de
maintenance, face au problème de manque du personnel, les autorités
administratives du Ministère devraient prendre des mesures urgentes pour avoir
un minimum des techniciens. Pour cela, vu des moyens financiers très limités
pour se créer soit même des écoles techniques de formation, un programme bien
planifier devrait être fixer régulièrement pour envoyer des techniciens en
formation à létranger, comme au Canada ou en France, reconnus pour leurs
Universités de technologie. Ensuite, il est nécessaire dorganiser chaque année
des séances de formation localement, à lintention des utilisateurs sur le
fonctionnement, la manipulation, lentretien et lutilisation des équipements
dans de bonnes conditions de sécurité. Les formations doivent être
obligatoirement prévues dans le Dossiers dAppel dOffre, à faire voire en
plusieurs étapes, à chaque acquisition dune nouvelle technologie.
Une autre forme de formation est
louverture vers le monde extérieur; les techniciens réunis en associations
pourraient avoir des échanges dexpériences avec dautres associations des
techniciens du mêmes domaines des pays industrialisés avec possibilité de
participer à des séminaires, expositions ou grandes rencontres.
Sommaire
VI. CONCLUSION
Face à la situation alarmante de létat de
fonctionnement et de lorganisation des services biomédicaux dans les hôpitaux
des pays en voie de développement, il est très important de chercher des
solutions pouvant supprimer ou améliorer la situation, car cest la vie du
patient qui est en danger. Ils existent plusieurs façons de procéder entre
autre, celui-ci utilisé pour notre cas à savoir, le développement des stratégies
mais la grande partie reste à faire car il faut appliquer ce qui est écrit. Pour
cela, il faut une large sensibilisation des décideurs politiques et des
partenaires de la santé dans ces pays concernés sur limportance de la
maintenance des DM pour avoir des effets positifs.
Sommaire
[1] Guide des bonne pratiques
biomédicales en établissement de santé,
Gilbert Farges, ITBM RBM News, Vol 23, Novembre 2002.
[2] Coordination et suivi des missions
transversales, M. Iracane, stage DESS "TBH", UTC,
01-02
[3] Etude dune politique nationale de
mise en place de maintenance des dispositifs médicaux. Lexemple du Bénin,
A. Deguenon, Thèse Professionnelles Mastère
Equipements Biomédicaux, UTC, 00-01.
[4] Création d'un service biomédical au
Centre Hospitalier de Valence, Y. Rochais, Stage DESS "TBH",
UTC, 1999.
[5] Etat de l'art des missions des
services biomédicaux, réflexions sur des bonnes pratiques de l'ingénierie
biomédicale, G. MANIBAL - C. RONCALLI ,
Projet DESS "TBH", UTC, 00-01.
[6] Equipements Biomédicaux pour les Pays en
Développement, Guide méthodologique dacquisition et de maintenance. ACODESS
(Association pour la Coopération et le Développement des Structures Sanitaires),
1993.
[7] Catalogue CIMI 2004 Formation Actions,
Centre International de Maintenance Industrielle, 2004.
[8] Politique de Santé Publique,
Ministère de la Santé du Rwanda, 2001.
Les Sites Web
:
[9] http://www.sante.gouv.fr
[10]
http://www.vie-publique.fr
[11]
http://www.acodess.org
[12]
http://www.who.org