SOMMAIRE
Stage au CLCC Eugène Marquis - Rennes – 01/03/04
au 25/06/04
I.1
- Historique des Centres de Lutte Contre le Cancer (CLCC)
I.2
- Le Centre Eugène Marquis (CEM)
I.2.1
- Historique
I.2.2 - Situation
I.2.3 - Statut
I.2.4 - Quelques
chiffres
I.3
- Le Service Technique-Biomédical (STB)
I.3.1
- Présentation
I.3.2 - Composition
et organisation
I.3.3 - Locaux
et équipements
I.3.4 - Services
et dispositifs médicaux pris en charge
II.1
- Création d’une charte concernant les maintenances en Radiothérapie
II.1.1 - Identification
des acteurs concernés
II.1.2 - Identifications
des besoins
II.1.3 - Identifications
des ressources
II.1.4 - Documents
de référence
II.1.5 - Rédaction
de la charte
II.1.6 - Documents
et outils créés
a - Echelle de technicité
b - Echelle de priorités
c - Fiche de signalement de panne
II.2
- Modélisation et évaluation de la maintenance en radiothérapie
II.2.1 - Modélisation
des processus de maintenance
II.2.2 - Evaluation
de la maintenance en Radiothérapie
II-2-2-A - Présentation
succincte de l’outil d’auto-évaluation de la maintenance
II-2-2-B - Mise
en œuvre de l’outil d’auto-diagnostic au CEM
a - Informatisation de l’outil
b - Autoévaluation du service
c - Commentaires des résultats de l’évaluation
d - Rédaction d’objectifs inspirés de l’auto-diagnostic
II-1 - Introduction et contexte
II-2 - Rappels succincts
des principes de la TEP et du couplage TEP/TDM
II-2-1 - Principes
de la Tomographie par Emission de Positons
Principes physiques
II-2-2 - Intérêts
du couplage TEP/TDM
a – Fusion d’image
b – Correction d’atténuation
II-3 – Réception d’un TEP/TDM
II-3-1 -
Dossier administratif de réception
a - Vérification du matériel
b - Certificats
c - Formation
d - Programme de maintenance et contrôle qualité
II-3-2 - Dossier
technique
a - Tests de performances
b - Procédures et documents
II-4 - CONCLUSION
ANNEXE A
BIBLIOGRAPHIE
_ _ _
Stage à l’Institut Gustave Roussy - Villejuif –
28/06/04 au 27/08/04
IV.2
– L’Institut Gustave Roussy (IGR)
IV.2.1 – Historique
et situation
IV.2.2 - Quelques
chiffres
IV.3
– Le Service Biomédical
IV.3.1 - Présentation, composition et organisation
IV.3.2 - Locaux
et équipements
IV.3.3 - Services
et dispositifs médicaux pris en charge
V.1 – La demande du
responsable de service
V.2
– Considérations préalables
V.3 – Audit du service
V.3.1 – Méthodologie
V.3.2 – Le référentiel
V.3.3 – Prise
de connaissance du service, des pratiques et de la base documentaire
V.3.4 – Recherche
documentaire et bibliographique sur l’audit et l’évaluation
V.3.5 – Choix
des outils d’évaluation
V.3.6 – Fiche
d’évaluation
Pourcentage de conformité
Degré de difficulté de mise en œuvre
Arbre d’aide à l’appréciation
Recommandations de mise en conformité
V.3.7 – Evaluation
« à priori »
V.3.8 – Recherche
des preuves et interview des acteurs du SBM
V.3.9 – Remplissage
des fiches d’évaluation
V.3.10 – Validation
des fiches d’évaluation
V.3.11 – Mesure
de l’écart aux recommandations du GBP
V.3.12 – Propositions
de mise en conformité
V.4 – Comparaison aux
pratiques nationales
V.4.1 – Services
biomédicaux en CLCC et démarche qualité
V.4.2 – Benchmarking national
V.5 – Mise en œuvre de
l’outil d’auto-diagnostic de la maintenance
V.6
– Rédaction du rapport d’audit
CONCLUSION
ANNEXE B
BIBLIOGRAPHIE
I
– PRESENTATION DU CENTRE EUGENE MARQUIS
I.1 -
Historique des Centres de Lutte Contre le Cancer (CLCC)
Le Chanoine J. Godinot crée à Reims,
en 1740, le premier établissement destiné à héberger et à soigner les
« cancérés » (ce terme sera utilisé jusqu’à la fin du XVIIIe siècle
avant d’être remplacé par celui de « cancéreux »). C’est le premier
hôpital qui va accueillir des cancéreux et soulager « leurs misères
physiques et morales ».
En 1842, à Lyon, une dame charitable,
Mme Garnier, fonde un hospice spécifique chargé de soigner les femmes atteintes
d’un cancer avancé.
L’Institut Pasteur et l’Université de
Paris s’unissent en 1909 pour créer « L’Institut du Radium » dont
l’organisation sera confiée au Docteur C. Regaud. Voici ce qu’il dit :
« Le traitement des cancers […] doit être un travail d’équipe, une œuvre
collective, œuvre pourvue de moyens matériels considérables et exigeant la
coopération de nombreux techniciens ». Ces paroles donnèrent le départ à
la création des futurs centres.
Le 9 mai 1922 est créée la première
commission du cancer. Deux mois plus tard, le Docteur J. Bergonie indique lors
d’une conférence : « Ces centres que nous voulons créer doivent être
à la fois d’assistance, d’enseignement et de recherche scientifique. […] Nous voulons
organiser la lutte contre le cancer dans les régions de France ».
Dès lors, les missions des CLCC
étaient fixées ; elles ont pour objet :
·
le dépistage, l’examen, l’hospitalisation et le traitement
des malades,
·
la surveillance prolongée des résultats thérapeutiques,
l’établissement et la tenue à jour des dossiers médicaux, l’organisation d’une
action médico-sociale,
·
les recherches sur l’étiologie, la prophylaxie et la thérapeutique
du cancer.
I.2 - Le Centre
Eugène Marquis :
I.2.1 - Historique :
Le Centre de Lutte Contre le Cancer de
Rennes a été créé en février 1923 par la Fondation Régionale de l’Ouest de la
ligue contre le cancer, sur l’initiative du Professeur Eugène Marquis,
chirurgien, qui dirigea le centre durant 25 ans.
Le CLCC de Rennes est devenu en 1945
l’un des vingt Centres de Lutte Contre le Cancer de France et en 1948, le CLCC
et le CHU rennais de Pontchaillou signent une convention concernant les
services économiques, pharmaceutiques et les modalités de détachement des
personnels du Centre.
I.2.2 - Situation :
Le Centre Eugène Marquis est situé en
proche périphérie ouest de la ville de Rennes, dans l’enceinte du CHU. Il
s’agit d’une structure pavillonnaire disposant d’un accès véhicule exclusif et
d’une station de métro.
Deux bâtiments le composent :
·
Bâtiment Hospitalisation : il regroupe deux départements,
l’oncologie médicale (hôpital de jour, service de consultation et services de
médecine) et la chirurgie avec le bloc opératoire auquel appartient l’unité
de curiethérapie.
La Direction,
le Secrétariat Général et le service des Ressources Humaines prennent aussi
place dans ce bâtiment.
Au sous-sol,
la pharmacie, les archives médicales, les ateliers et le magasin, la cellule
qualité, les bureaux des médecins.
·
Batiment Médico-Technique regroupant : la radiothérapie,
la radiologie, la médecine nucléaire, l’échographie, la biologie et les services
comptabilité, informatique, techniques, bibliothèque…
I.2.3 - Statut :
Le Centre Eugène Marquis en tant que
CLCC, est un établissement privé participant au service public hospitalier.
Cela signifie que le personnel est sous statut de droit privé et que l’établissement
est financé par des fonds publics à l’identique de l’hôpital.
Le Centre est un établissement à but
non lucratif et l’ensemble du personnel (médecins et non-médecins) est
salarié ; il relève de la Convention Collective des Centres de Lutte
Contre le Cancer.
L’équipe médicale est composée de
médecins spécialistes de Centre (Concours organisé par le Centre), de médecins
professeurs (Professeur d’Université - Praticien Hospitalier, Maître de Conférence
d’Université – Praticien Hospitalier)
Le Conseil d’Administration du Centre
est une instance obligatoire composée de douze membres dont la majorité sont
des représentants du service public (le
Préfet de la Région, le Maire de Rennes…) Le rôle du Conseil d’Administration
est de valider les projets du Centre, son budget et d’intervenir dans le
recrutement du personnel médical. Ces questions sont abordées au cours des
réunions trimestrielles du Conseil.
Le Centre adhère à la Fédération
Nationale des Centres de Lutte Contre le Cancer (FNCLCC), association de type
loi 1901, qui a trois missions :
·
Examiner les questions concernant l’ensemble des missions
de soins, d’enseignement et de recherche des CLCC ;
·
Examiner les questions concernant le plan juridique et social
des CLCC ;
·
Représenter l’ensemble des CLCC devant les ministères.
La FNCLCC est aujourd’hui un acteur
clé de la cancérologie française. Elle regroupe vingt centres en France dont
les plus importants sont francilien : Institut Gustave Roussy, Institut
Curie…
I.2.4 - Quelques chiffres :
Le Centre accueille environ 16 000
patients par an, pris en charge par 300 salariés dont 43 praticiens.
Ø
Patients pris en charge au Centre (secteurs « prise
en charge des tumeurs malignes » et « imagerie médicale ») :
|
Nombre de
patients pris en charge
|
2001
|
2002
|
|
Ille et Vilaine
|
10 656
|
11 029
|
|
Bretagne (hors Ille et Vilaine)
|
3 796
|
3 828
|
|
Autres départements (étrangers inclus)
|
1 711
|
1 731
|
|
TOTAL
|
16 163
|
16 588
|
Ø
Patients hospitalisés :
Ø
Consultations externes :
|
Consultations
facturables
|
2001
|
2002
|
|
Oncologie médicale
|
6 074
|
6 042
|
|
Radiothérapie
|
4 244
|
4 371
|
|
Imagerie médicale
|
2 014
|
2 593
|
|
Chirurgie – Anesthésie
|
1 225
|
1 794
|
I.3
- Le Service Technique-Biomédical (STB) :
I.3.1 - Présentation
L’activité biomédicale du Centre
Eugène Marquis est prise en charge par le Service Technique et Biomédical qui
comprend trois secteurs : le secteur technique, le secteur biomédical et la sécurité.
Ø Les activités
techniques :
Il s’agit de l’ensemble des opérations
qui ont trait aux bâtiments (isolation, solidité d’ouvrages…) et aux
équipements qui assurent le fonctionnement de ceux-ci (électricité, chauffage,
alimentation en air, eau et fluides médicaux…)
Ø L’activité biomédicale :
Elle est spécifiquement dédiée au parc
des dispositifs médicaux, ensemble des équipements destinés à être utilisés
chez l’homme à des fins médicales, diagnostiques et thérapeutiques.
Ces deux activités ont un objectif commun :
assurer la continuité de fonctionnement des différents services du centre et
garantir la sécurité de fonctionnement aux utilisateurs et aux patients.
Ø La sécurité :
La sécurité des biens, du personnel et
des patients représente la troisième activité du service. Il s’agit ici de
veiller quotidiennement à l’application des consignes de sécurité, notamment
pour ce qui concerne les risques d’incendie.
Dans chacune des activités, le service
Technique/Biomédical dirige et conduit chaque étape, de l’étude du
réaménagement des services à la réalisation des travaux ; de l’élaboration
du cahier des charges pour l’achat d’un équipement à la consultation des
fournisseurs, jusqu’à la mise en service et la formation du personnel ; de
l’écriture des procédures de sécurité à leur diffusion et mise en œuvre.
I.3.2 - Composition et
organisation :
Le service technique et biomédical est
placé sous la responsabilité de M. Philippe Briois, Ingénieur Biomédical de
formation. M.Briois gère l’ensemble des activités du service et dispose, pour
ce faire, d’une assistante, de formation biomédicale, et de quatre techniciens,
deux attachés à l’activité technique et deux attachés à l’activité biomédicale.
Organigramme du
service Technique-Biomédical du CLCC Eugène Marquis
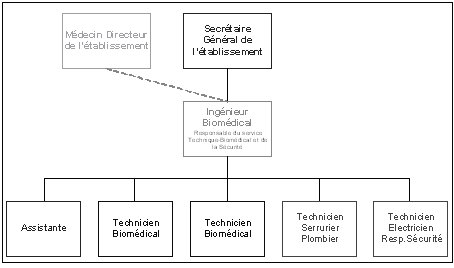
Les techniciens biomédicaux assurent
une permanence de 8h à 20h en fonctionnement normal. A l’origine uniquement dédié à la maintenance en Radiothérapie, leur travail compte
aujourd’hui la prise en charge des activités techniques biomédicales. De
formation BTS électronique, ceux-ci ont acquis les connaissances biomédicales
nécessaires au cours de formations externes par des constructeurs.
Le secrétariat du service est ouvert
du lundi au vendredi de 9h à 17h30. En dehors de ces horaires, une équipe
d’astreinte technique est joignable 24h/24, tous les jours de l’année, pour
intervenir sur des problèmes ou incidents graves. Les astreintes techniques
sont prises en charge à tour de rôle par l’ingénieur biomédical et les quatre
techniciens du service.
I.3.3 - Locaux et équipements :
L’ingénieur biomédical et son
assistante dispose d’une petite unité dite « Génie Biomédical ».
Cette unité est installée dans l’aile administrative du bâtiment
médico-technique, non loin de la direction et des services comptables.
Les deux techniciens biomédicaux
disposent d’un bureau commun et d’un atelier de maintenance et stockage de
pièces détachées. Ils sont installés dans le service de Radiothérapie.
Outres les outillages courants pour la
réalisation des interventions, l’atelier biomédical est
équipé :
-
d’un testeur de sécurité électrique
-
d'un testeur pour défibrillateur
-
d'un testeur de perfusion
-
d’un luxmètre
-
d’un oscilloscope
Le service dispose d’un logiciel de
GMAO, Optim version EMS 3, utilisé autant pour les activités techniques que
biomédicales. Chaque membre de l’équipe possède un compte d’accès à la base de
données.
I.3.4 - Services et dispositifs
médicaux pris en charge :
(Liste non exhaustive)
|
Radiothérapie :
|
2 accélérateurs de particules
2 appareils de cobalthérapie
1 simulateur
|
|
Curiethérapie :
|
2 projecteurs de sources
radioactives
|
|
Bloc opératoire :
|
3 systèmes d’éclairages
3 tables (en curatif)
Installations de secours
|
|
Hospitalisation :
|
9 PCA
13 pompes à nutrition
120 lits
|
|
Inter-services :
|
80 négatoscopes
10 fauteuils électriques
10 fauteuils
8 brancards électriques
12 pompes à perfusion
20 pousse-seringues
|
II – ORGANISATION ET QUALITE :
LA MAINTENANCE EN RADIOTHERAPIE
II.1 – Création
d’une charte concernant les maintenances en Radiothérapie :
L’une des premières demandes de
M.Briois fut la rédaction d’un document, nommé « charte », concernant
les maintenances en Radiothérapie. Ce document doit décrire l’organisation des
activités de maintenance dans le service et proposer des améliorations dans la
gestion de ces maintenances.
Historiquement les techniciens
biomédicaux étaient, avant 2001, rattachés au service de Radiothérapie, plus
précisément à l’unité de radiophysique.
Ce changement de rattachement hiérarchique et l’ouverture des
techniciens aux autres activités biomédicales ont engendré, selon les
utilisateurs, des troubles de l’organisation des interventions, notamment
curatives.
La charte demandée doit donc clarifier
les attributions et responsabilités de chacun des acteurs, établir ou rétablir
des règles de fonctionnement et de communication et proposer des ouvertures
pour l’évolution des processus et in-fine du service
rendu.
Il est évident que la naissance du
document est très empreinte de l’historique du service et du changement de
rattachement hiérarchique des techniciens. En effet, avant 2000 un seul
technicien, alors dit technicien de maintenance, s’occupait des installations
de radiothérapie uniquement. Ce technicien était hiérarchiquement rattaché à
l’unité de radiophysique du service de radiothérapie. En 2001, l’entrée dans
l’établissement d’un second technicien de même profil et le changement
d’ingénieur biomédical ont été accompagné d’une profonde modification d’organisation
qui a vu naître le service biomédical actuel tel que décrit par l’organigramme
en I.3.2. Cette réorganisation oblige M.Briois à réévaluer l’implication des
techniciens dans le service de radiothérapie sans pour autant lésé ce service
quant au service rendu aux utilisateurs. Hors, le lien de subordination qui
existait avant 2000 avec la radiophysique et, finalement, toute la
radiothérapie, menait le technicien à réaliser des tâches ne présentant pas
toujours une plus-value technique biomédicale ou de maintenance. Du point de
vue de l’ingénieur biomédical, aussi responsable des services techniques, la redistribution de
ces tâches techniques sur l’ensemble de son personnel et le personnel de
radiothérapie pour les tâches qui leur sont accessibles, doit permettre aux
techniciens biomédicaux de s’affranchir d’action sans plus-value pour y
substituer les activités biomédicales.
Comme rédacteur principal du document,
j’avais avant tout à prendre connaissance de l’organisation du service avant de
pouvoir répondre à la demande de M.Briois. Le recours en première intention à
l’outil de résolution de problème QQOQCP paraissait indiqué, le lecteur le
constatera en toile de fond des paragraphes suivants.
II.1.1 – Identification des acteurs
concernés :
Les acteurs concernés par la
maintenance des installations de radiothérapie sont :
Service Biomédical :
-
les techniciens biomédicaux : ils sont les intervenants
privilégiés pour tout ce qui concerne les interventions préventives et curatives.
Ils organisent les maintenances préventives et prennent en charge les interventions
curatives
-
l’ingénieur biomédical en tant que responsable hiérarchique
des techniciens.
Service de Radiothérapie :
-
les manipulateurs de radiothérapie, utilisateurs du matériel.
-
la surveillante du service, responsable hiérarchique des
manipulateurs
-
le médecin chef de service en tant que responsable du plateau
technique
-
les physiciens de l’unité de Radiophysique comme participants
aux journées de maintenance et contrôle qualité et qui valident les reprises
d’activité sur les appareils après intervention technique.
II.1.2 – Identifications des
besoins :
Le document doit décrire les
termes de l’organisation des activités de maintenances préventives, curatives
et de contrôle qualité pour les installations du service de Radiothérapie. Il
rappelle les attributions de chacun des acteurs ainsi que les outils de
communication disponibles et leur utilisation.
L’accent y est
particulièrement mis sur l’implication du service biomédical.
II.1.3 – Identifications des
ressources :
Sont considérées comme des ressources
dans l’organisation des maintenances en Radiothérapie :
-
les moyens matériels : l’ensemble des équipements biomédicaux
(testeurs et outillages) allouable aux tâches nécessitées par l’entretien des
installations, les équipements de radiophysique (testeurs, sonde, cuve à eau…)
utilisés notamment lors des interventions de contrôle qualité et au cours des
maintenances préventives et curatives.
-
les moyens humains : les deux techniciens biomédicaux
et les radiophysiciens
-
les moyens contractuels : un tiers des installations
sont sous contrats externes et un tiers sous contrat de co-maintenance. Certaines
interventions sont programmées du fait de ces contrats et sont à considérer
dans le cadre de la réflexion sur l’organisation des maintenances.
II.1.4 – Documents de référence :
Les documents auxquels se réfère la
charte sont les documents existants utilisés par le service, tels que les rapports
d’intervention ou de contrôle qualité. Ces documents prennent le relais de la
charte dès lors qu’une procédure spécifique doit être déroulée pour répondre à
un besoin précis. Leur identification au sein de la charte permet d’apporter
une cohérence à la base documentaire technique.
|
Document
|
Objet
|
Rédacteur
|
Utilisateur
|
Validation
|
Classement
|
|
Rapport interne d’intervention
|
Intervention curative
|
STB - CEM
|
Tech. Bio. CEM
|
Physicien CEM
|
Registre des interventions internes
|
|
Rapport d’intervention
|
Intervention préventive
|
Sté Elekta
|
Tech.
Bio. CEM
Tech.
Maint. Elekta
|
Physicien
CEM
|
Classeur appareil
|
|
Contrôle qualité Alcyon
|
Maintenance et CQ
|
STB/RADPHY
CEM
|
Tech. Bio. CEM
Physicien CEM
|
Physicien CEM
|
Armoire dédiée
Salle [-208]
|
|
Contrôle qualité Thératron
|
Maintenance et CQ
|
STB/RADPHY
CEM
|
Tech. Bio. CEM
Physicien CEM
|
Physicien CEM
|
Armoire dédiée
Salle [-208]
|
|
Contrôle mécanique de l’accélérateur SL20
|
Maintenance et CQ
|
STB/RADPHY
CEM
|
Tech. Bio. CEM
Physicien CEM
|
Physicien CEM
|
Armoire dédiée
Salle [-208]
|
|
Contrôle mécanique de l’accélérateur SL25
|
Maintenance et CQ
|
STB/RADPHY
CEM
|
Tech. Bio. CEM
Physicien CEM
|
Physicien CEM
|
Armoire dédiée
Salle [-208]
|
|
Contrôle qualité du simulateur Ximatron
|
Maintenance et CQ
|
STB/RADPHY
CEM
|
Tech. Bio. CEM
Physicien CEM
|
Physicien CEM
|
Armoire dédiée
Salle [-208]
|
Dans un souci de traçabilité, ces
documents doivent être conservés dans des registres ou classeurs dédiés.
L’occasion de la prise de connaissance du fonctionnement du service est choisie
pour vérifier que ces registres existent et sont tenus à jour.
|
Registre
|
Objet
|
Utilisation
|
Tenue
|
Classement
|
|
Interventions internes
|
Archivage des rapports internes d’intervention
|
Tech.
Bio. CEM
|
Tech.
Bio. CEM
|
Case
murale
Salle [-208]
|
|
Classeur appareil
|
Dossier technique d’un appareil
Archivage des rapports externes d’intervention
|
Tech. Bio. CEM
|
Tech. Bio. CEM
|
Bureau Tech. Bio.
|
|
Bilan
|
Interventions internes chronologiques par appareil
|
Tech. Bio. CEM
|
Tech. Bio. CEM
|
Informatique
Bureau Tech. Bio.
|
|
Cahier des pannes appareil
|
Historique des pannes sur chaque appareil
|
Tech. Bio.
Manipulateur
|
Tech. Bio.
Manipulateur
|
Sur le poste de traitement
|
|
Registre de suivi Elekta
|
Historique des interventions Elekta
|
Tech.
Bio.
Tech. Elekta
|
Tech. Elekta
|
Informatique
Bureau Tech. Bio.
|
|
Registre des maintenances préventives et contrôle
qualité
|
Archivage des documents de référence de maintenance
préventive et de contrôle qualité
|
Tech. Bio. CEM
Radiophysicien
|
Tech. Bio. CEM
|
Armoire dédiée
Salle [-208]
|
II.1.5 – Rédaction de la charte :
La charte des maintenances en
radiothérapie est un document comptant 12 pages dont 2 d’annexe. Le corps du
document décrit le fonctionnement de l’organisation et le principe du texte
encadré a été utilisé pour mettre en avant les affirmations considérées comme
des règles de fonctionnement.
Un certain formalisme
« qualité » à d’emblé été utilisé puisque le document rappel l’objet
de sa création et son champ d’application, les besoins auxquels il répond et
les ressources pour ce faire.
J’ai procédé à la rédaction d’un
document de base sur les indications de M.Briois qui, avant mon arrivée, avait
déterminé les objectifs principaux de celui-ci en collaboration avec les
principaux acteurs concernés : le chef de service de radiothérapie, les
radiophysiciens, le cadre surveillant de radiothérapie. Une entrevue avec les
techniciens biomédicaux m’a permis de récolter leur impression et avis sur ce
document.
Mon expérience en radiothérapie m’a
permis ici de rapidement comprendre ces objectifs, leurs tenants et leurs
aboutissants.
Deux entrevues avec M.Briois de
lecture et révision de cette toute première version du document ont permis d’y
apporter les premières modifications afin de mieux répondre aux attentes. Y ont
fait suite la diffusion aux acteurs concernés pour lecture et commentaires
généraux et une réunion d’échange de ces commentaires.
Forts de ces remarques, il est convenu
que chacun des acteurs procéderait à la lecture attentive et à la rédaction de
commentaires avancés sur le document. M.Briois, les techniciens biomédicaux et
moi-même avons donc planifié et tenu cinq réunions dans ce but, procédant à des
modifications de fond et de forme du document.
Une réunion de mise en commun des
travaux avec tous les acteurs est prévue pour le mois de juillet.
Le planning de ces rencontres est
reporté ci-dessous :
|
08/03
|
Entretien avec M.Briois
|
|
10/03
|
Entretien avec les techniciens
biomédicaux
|
|
25/03
|
Première lecture et commentaires
avec M.Briois
|
|
30/03
|
Seconde lecture et commentaires avec
M.Briois
|
|
02/04
|
Réunion avec les acteurs concernés
après diffusion pour lecture
|
|
20/04
|
Réunion de lecture et commentaires
avec l’ingénieur biomédical et les techniciens
|
|
04/05
|
Réunion de lecture et commentaires
avec l’ingénieur biomédical et les techniciens
|
|
18/05
|
Réunion de lecture et commentaires
avec l’ingénieur biomédical et les techniciens
|
|
25/05
|
Réunion de lecture et commentaires avec
l’ingénieur biomédical et les techniciens
|
|
08/06
|
Réunion de lecture et commentaires
avec l’ingénieur biomédical et les techniciens
|
|
Juillet
|
Réunion avec les acteurs concernés
pour mise en commun des travaux
|
Le plan du document créé à la date de
mon départ est présenté ci dessous :
1. OBJET
2. CHAMP D’APPLICATION
Interventions curatives
Interventions préventives
Contrôle qualité
3. RESSOURCES
Moyens matériels
Moyens humains
Moyens contractuels
4. ECHELLE DE TECHNICITE
5. PRISE EN CHARGE DES INTERVENTIONS
5.1. Interventions curatives
Ø Principe
o Signalement
o Intervention
o Traçabilité
o Validation
Ø
Echelle des priorités
.2 Interventions préventives
Ø
Maintenances et contrôles
qualités internes
o Mode opératoire
o Préparation des interventions
o Validation
o Traçabilité
o Cas d’appel aux techniciens
de maintenance du constructeur
Ø
Maintenances
annuelles
6. CONDIIONS D’INTERVENTION
7. FLUX D’INFORMATION
· Interface Technicien Biomédical
A - Technicien Biomédical B
· Interface Technicien Biomédical
- Manipulateur de Radiothérapie
· Interface Technicien Biomédical –
Radiophysicien
· Interface Technicien Biomédical
- Technicien de maintenance du constructeur
ANNEXES
· Documents de référence des interventions en Radiothérapie au
CEM
· Registres des interventions en Radiothérapie au CEM
· Couverture par contrat et attributions des interventions en
Radiothérapie au CEM
· Installations de Radiothérapie et interventions planifiées
· Maintenances annuelles
· Recommandations nationales de contrôle de routine des équipements
de radiothérapie
Le document n’a pas été joint à ce rapport, il est disponible en ligne :
http://vincentcarriere.chez.tiscali.fr/UTC/TRAVAUX/maintenancesenradiothérapie.doc
II.1.6 – Documents et outils
créés :
La rédaction de la charte à mis en lumière quelques manques en terme de documents ou
d’outils d’organisation.
a - Echelle de technicité :
En particulier, une vision d’ensemble
des activités techniques dans le service nécessitait le recours à un outil
générique de classification des interventions. Pour y répondre, une échelle de
technicité à été introduite dans la charte. Cette
échelle correspond au tableau de définition des niveaux de maintenance de la
norme NFX 60-01019 relative à la fonction maintenance.
b - Echelle de priorités :
Une règle très forte de la charte est
que le service de radiothérapie reste prioritaire devant tout autre service
devant une panne de type bloquante. Cette règle garantissait le maintient du
niveau du service rendu mais il fut précisé « à condition que la sécurité des soins, des personnes ou des matériels,
dans une autre unité de travail, ne soit pas engagée ». Le besoin
d’une échelle des priorités relative aux interventions curatives en
radiothérapie s’est fait sentir. Elle a été élaborée par les techniciens
biomédicaux, l’ingénieur biomédical et moi-même. Cette échelle ne détaille pas
les actions concernées mais donne un ordre de priorités par type de panne
rencontré. Elle pourra parfaitement être améliorée et représente aujourd’hui
une aide à sérier les problèmes.
|
Evènement
|
Priorité
|
|
Haute
|
Moyenne
|
Basse
|
|
Relatif à l’appareil de traitement (ex :
table, bras)
|
|
|
|
|
Empêche la poursuite des traitements (panne mécanique,
électrique…)
|
|
|
|
|
Ne permet plus de garantir la qualité des traitements
(lié au faisceau…)
|
|
|
|
|
A un retentissement majeur sur le confort des patients
ou du personnel
|
|
|
|
|
A un retentissement mineur sur le confort des patients
ou du personnel
|
|
|
|
|
Relatif aux systèmes connexes à
l’appareil (ex : système informatique)
|
|
|
|
|
A un retentissement majeur sur le confort des patients
ou du personnel
|
|
|
|
|
A un retentissement mineur sur le confort des patients
ou du personnel
|
|
|
|
|
Relatif à l’environnement de
l’appareil (ex : climatisation, éclairage…)
|
|
|
|
|
A un retentissement majeur sur le confort des patients
ou du personnel
|
|
|
|
|
A un retentissement mineur sur le confort des patients
ou du personnel
|
|
|
|
c - Fiche de signalement de panne :
Un outil très présent en radiothérapie
est le cahier de signalement de panne. Il s’agit d’un outil de communication
entre manipulateur et technicien de maintenance au sujet des pannes et
dysfonctionnements constatés sur les installations. Un cahier de pannes est
rattaché à une installation. Il est utilisé par les manipulateurs pour tracer
les dysfonctionnements mineurs et majeurs survenant sur les appareils et les
signaler aux techniciens.
Les techniciens m’ont fait part de ce
qu’a leur avis ce cahier n’était pas toujours correctement tenu ainsi que des
manques d’informations souvent observés et qui handicapaient leur réactivité et
leur compréhension des pannes. Cet outil se présente en fait sous la forme d’un
simple cahier où sont portées les remarques des utilisateurs.
L’évolution vers un registre de fiches
détaillant les informations nécessaires aux techniciens fût ma proposition.
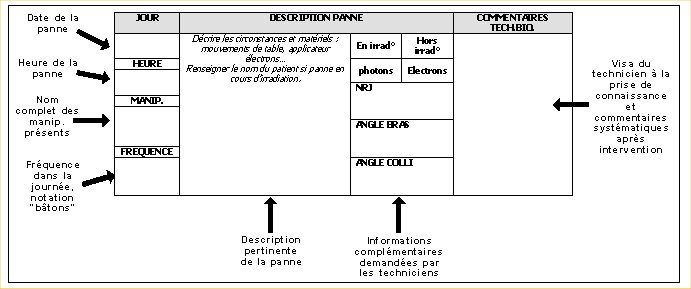
Ces fiches et le registre créés devraient
être proposés pour avis lors de la réunion avec les acteurs concernés par la
charte, en juillet.
II.2
– Modélisation et évaluation de la maintenance en radiothérapie :
Ma réflexion sur la rédaction de la
charte des maintenances en radiothérapie m’a conduit à penser que cette
initiative devait s’inscrire dans une réflexion plus large concernant la
qualité dans le service biomédical.
Deux voies m’ont parues intéressantes
pour aller dans ce sens : d’une part la modélisation des processus mis en
œuvre pour servir la fonction maintenance et d’autre part la réalisation d’une
évaluation de la maintenance en radiothérapie qui permettrait de mettre en
lumière les points forts et les points faibles de l’organisation actuelle.
II.2.1 – Modélisation des processus de
maintenance :
La modélisation des processus liés à
la maintenance doit permettre leur analyse et leur critique dans le but de les
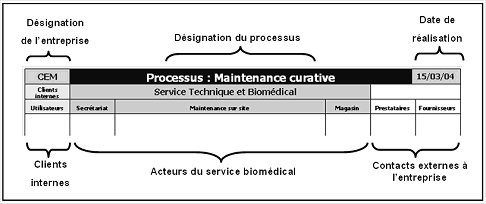
améliorer. L’outil retenu pour cette représentation est le diagramme RTH5,
outil du Centre Technique des Industries Mécaniques (CETIM), de prise en main
rapide et d’utilisation simple.
Le principe d’un diagramme RTH est de
modéliser une activité ou un processus en représentant l’ensemble des acteurs
concernés par celui-ci en colonne. Au centre se trouvent les acteurs du service
dont la fonction est modélisée, de chaque côté les acteurs externes au service.
Les étapes du processus sont
représentées par des éléments graphiques explicites :
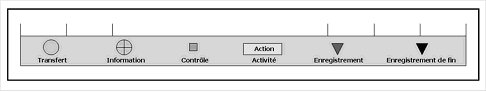
Le processus est modélisé grâce à ces
outils, dans l’ordre chronologique du haut vers le bas.
Pour exemple, deux diagrammes RTH de
description de processus figurent en annexe A.
II.2.2 – Evaluation de la maintenance
en Radiothérapie :
Ma proposition de procédé à
l’évaluation de la fonction maintenance en radiothérapie avait deux buts :
d’une part que les acteurs du service sachent ou ils en étaient de la maîtrise
de cette fonction en faisant ressortir leurs points forts et leurs points
faibles, d’autre part qu’ils prennent conscience que des évolutions vers une
meilleure maîtrise étaient possibles. S’agissant d’une première évaluation de
la fonction, la démarche devait être réalisée en interne par moi-même. Il
s’agissait donc de trouver le guide de référence et l’outil d’évaluation.
A mon sens, la prise en charge récente
de nouvelles activités biomédicales et la mise en place progressive de
l’atelier biomédical excluaient le guide des bonnes pratiques biomédicales
comme référentiel d’évaluation, l’ouvrage s’adressant à des services plus
chevronnés que celui du CEM.
L’outil d’auto-diagnostic présenté par
M.Thibault à l’UTC présentait lui deux avantages :
-
permettre une évaluation par les acteurs du service, les
incitant à porter un œil critique sur leur façon de faire,
-
constituer en lui-même un guide pour l’amélioration de la
fonction.
La lecture de son descriptif et de son
mode d’emploi m’a permis de constater qu’il correspondait bien au service
biomédical du CEM. En effet, il s’intègre dans une réflexion d’évolution « de l’entretien, état ou l’on subit la
panne, vers la Maintenance, état ou l’on
maîtrise la disponibilité des équipements » ce qui reflète bien la démarche
actuelle par le SBM, bien que tous les acteurs du service n’en aient pas
forcément conscience. L’outil ayant été élaboré par des experts, expérimenté et
validé par des industriels, il présente une robustesse convaincante.
L’autorisation de mise en œuvre dans le cadre du stage m’ayant été accordé par message électronique par M.Thibault,
l’un des auteurs de l’outil, le choix fût arrêté.
II-2-2-A - Présentation succincte de
l’outil d’auto-diagnostic de la maintenance :
L’outil modélise le passage de
l’entretien à la maintenance par un escalier à gravir et dont chaque marche
représente une des activités de la fonction maintenance. Chaque activité doit
être maîtrisée l’une après l’autre, comme des marches à gravir, vers la
maîtrise complète de la fonction.
Les activités évaluées sont, dans
l’ordre de maîtrise attendue :
-
la gestion des équipements
-
la maintenance de premier niveau
-
la gestion des stocks
-
la gestion des travaux
-
l’analyse Fiabilité / Maintenabilité / Disponibilité /
Sécurité
-
l’analyse des coûts de maintenance
-
la base de données
-
la planification et la prévention
Chaque item est représenté sous la
forme d’une liste d’affirmations portées sur l’activité et que l’audité doit
juger comme étant, dans son service, vraie, plutôt vraie, plutôt fausse, fausse
ou non applicable.
Une pondération entre affirmations
d’un même item, en fonction de l’importance de chacune d’elle, est appliquée. De
même, le niveau de maîtrise attendu pour chaque item vari en fonction de
l’importance accordée à l’activité représentée.
Outre les objectifs définis par les
auteurs, à savoir proposer une image de la fonction maintenance, identifier les
points faibles et servir de base pour contrôler l’évolution de la fonction
maintenance, les affirmations de l’outil peuvent être considérées comme les
règles d’un guide de référence que l’on pourrait dire « de premier
niveau ». Cette appellation est à considérer comme reconnaissant le Guide
des bonnes pratiques et la certification ISO d’un niveau supérieur, à la fois
dans leur application et la qualité de maîtrise qu’ils confèrent s’ils sont
appliqués.
II-2-2-B - Mise en œuvre de l’outil
d’auto-diagnostic au CEM :
a - Informatisation de l’outil :
L’outil, sous la forme obtenue auprès
de M.Thibault, se compose d’un guide d’utilisation, de 8 fiches d’enquête, d’un
dossier complémentaire explicatif, de quatre fiches de correction et d’un
graphe radar ou est synthétisée la position du service.
Dans un souci de mise en œuvre facile
et rapide, j’ai procédé à l’informatisation de l’outil sous tableur Microsoft
Excel. Le fichier informatique se présente comme un ensemble de fiches, ou sont
reportées les affirmations des grilles, et de cases à cocher. L’ensemble des
règles de fonctionnement et les pondérations sont incluses
sous forme de macro. Le remplissage du fichier produit ainsi une grille de
résultats au fur à mesure de l’évaluation et automatiquement le graphe radar.
Exemple
de fiche d’évaluation : Item n°2, Maintenance de premier niveau
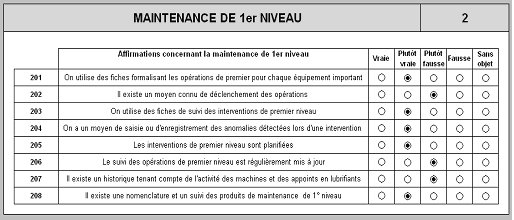
La validation des réponses doit être issue du jugement d’au moins deux
acteurs du service évalué. La présence d’un tiers externe au service pour
tempérer et forcer à l’analyse est souhaitable.
Certaines affirmations sont « sans objet » si elles ne sont pas
applicables au service.
Exemple
de fiche de résultat : Item n°3, Gestion des stocks et pièces de rechange
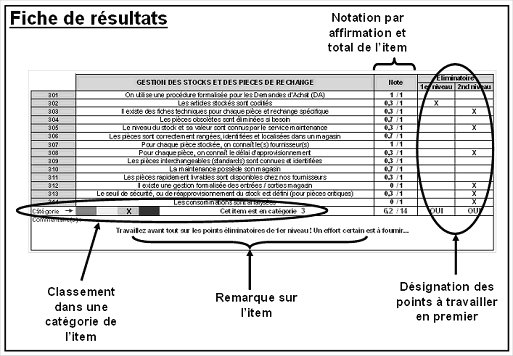
Une fiche de résultat rend la notation
par affirmation et le total obtenu sur l’item. Sont mis en évidence les points
dits « éliminatoires », dont on sait qu’ils devront être travaillés
avant tout, en commençant par les points de premier niveau. La présence d’un
point éliminatoire de premier niveau suffit pour classer l’item tout entier
comme non maîtrisé. La combinaison de plusieurs points éliminatoires de second
niveau peut conduire à la même conclusion.
Le classement de l’item dans une
catégorie reflète la maîtrise du service. Un code couleur a été ajouté à
l’outil initial afin de rendre plus parlant l’échelle de catégorie de 1 à 4.
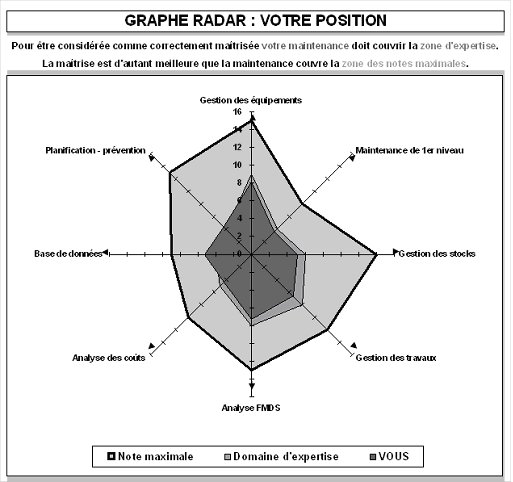
Le graphe radar synthétisant le
diagnostic permet d’appréhender rapidement le niveau de maîtrise du service
pour l’ensemble des activités. La comparaison de graphes d’évaluations
successives permet de se rendre compte de l’évolution de la fonction
maintenance.
Le fichier Microsoft Excel de l’outil
informatisé est téléchargeable ici et aussi disponible à l’URL
suivante :
http://vincentcarriere.chez.tiscali.fr/UTC/TRAVAUX/autoevaluation.xls
Exemple
de graphe radar
b –
Auto-diagnostic du service :
Le service biomédical a procédé à
l’auto-diagnostic de la fonction maintenance dans le service de radiothérapie.
|
20/04
|
Présentation de l’outil d’auto-diagnostic et du
principe de la démarche – 30mn
|
|
27/04
|
Réalisation de l’auto-diagnostic – 1h30
|
|
08/06
|
Présentation des résultats – 1h
|
L’ingénieur biomédical, les deux
techniciens biomédicaux et moi-même, en tant qu’animateur, étions présent. La mise en oeuvre s’est avérée simple mais pas
aussi rapide qu’annoncée par le guide d’utilisation. La recherche d’exemple
concret dû souvent être faite. L’ambiguïté de certaines affirmations a rendu
très précieux le document complémentaire explicatif fourni par M.Thibault.
Les items « analyse FMDS »,
« analyse des coûts », « base de données » et
« planification-prévention » ont parfois parus assez abstraits au
regard des pratiques du service. Les autres items n’ont nécessité parfois
qu’une adaptation de vocabulaire notamment due au fait que l’outil
d’auto-diagnostic a été élaboré pour le milieu industriel. Le recours à
l’échelle de niveau de maintenance de la norme NFX 60-01019 a ici
grandement aidé.
L’item « analyse des coûts »
est celui qui présente le plus de réponse « sans objet ». En effet,
si le service biomédical possède son budget de fonctionnement, il ne le gère
pas dans le sens entendu par l’outil.
c –
Commentaires des résultats de l’évaluation :
Nous ne détaillerons pas les résultats
de l’auto-diagnostic communiqués au STB. Toutefois, il est possible d’apporter
quelques commentaires permettant notamment de valider le choix de l’outil. En
effet, les résultats du diagnostic reflètent bien la situation actuelle du
service dont l’expérience de la radiothérapie aboutie à une bonne maîtrise de
la gestion des équipements et de la maintenance de premier niveau. Dans le même
temps, la démarche d’évolution de l’entretien vers la maintenance est ressentie
par l’apparition de plusieurs points faibles concernant la gestion des stocks
et des pièces de rechange, activité qui reflète le mieux le passage de
l’entretien à la Maintenance.
d – Rédaction d’objectifs inspirés de l’auto-diagnostic :
La mise en évidence de points faibles
concernant la gestion des pièces détachées a permis de dresser une liste de
règles à respecter à l’avenir afin d’atteindre de nouveaux objectifs et
progresser dans la maîtrise de la maintenance.
Seulement, le traitement du stock de
pièces d’appareil de radiothérapie, jamais soumis à des règles strictes de
gestion, et l’application des nouvelles règles représentaient un travail lourd
et fastidieux dont les techniciens ne pensaient pas venir à bout avant
plusieurs mois. La prise en charge de nouvelles activités leur demande en effet
beaucoup de temps.
C’est donc sur l’activité liée à la
perfusion et une nouvelle installation de radiothérapie que les règles seront à
l’avenir appliquées. L’absorption de la prise en charge de ces matériels oblige à la constitution d’un stock de pièces
détachées qui sera soumis d’emblée aux règles établies. Les stocks de pièces
d’installations de radiothérapie existantes seront traités au fur et à mesure
et au plus tard pour la fin de l’année, avec l’intérêt de l’expérience
capitalisée sur les nouveaux stocks.
L’auto-diagnostic,
en faisant ressortir les points faibles de l’organisation actuelle, a permis de
proposer des améliorations dans le domaine diagnostiqué et dans le même temps
de fixer des objectifs dans les nouveaux domaines.
II – TECHNOLOGIE BIOMEDICALE :
RECEPTION D’UNE MODALITE TEP/TDM
II-1 - Introduction et contexte :
Dans le cadre de l’accès aux nouvelles
technologies, le CEM s’est doté en 2002 d’une caméra de Tomographie par
Emission de Positons. Nouvelle modalité de médecine nucléaire, la TEP
représente aujourd’hui l’outil privilégié dans la recherche et la localisation
des tumeurs.
Plus à la pointe encore est
l’association des modalités IRM ou scanner à la TEP, dans un premier temps
envisagé par fusion d’images acquises sur des modalités physiquement séparées. La
difficulté de mise en œuvre de la fusion d’image, notamment pour des problèmes
de recalage de référentiel d’acquisition, a mené à l’apparition de modalités
hybrides couplant, en une même machine, scanner et caméra TEP. La caméra TEP de
2002 du CEM a été remplacée par une telle modalité durant mon stage et j’ai
pris part à son installation.
De nombreux manques lors de la
réception de la caméra en 2002, tels qu’absence de procédures de démarrage ou
de reprise sur panne électrique, absence de liste d’utilisateurs… ont incités
M.Briois à constituer un dossier de réception aussi complet que possible pour
la caméra de 2004. J’ai en grande partie été chargé de constituer ce dossier
pour le service biomédical.
II-2 - Rappels succincts des principes de la TEP
et du couplage TEP/TDM :
II-2-1 - Principes de la Tomographie
par Emission de Positons :
La TEP est une technique d'imagerie
isotopique. Elle utilise des molécules biologiques marquées par des isotopes radioactifs
à demi-vie très brève, tel que le Fluor-18, qui permettent de "voir"
les organes du corps humain en fonctionnement.
C’est une technique d'imagerie
fonctionnelle in vivo qui fournit des images de la répartition dans le corps
d'une molécule marquée non toxique, le traceur. Selon la molécule traceuse, une
fonction de l'organisme va être explorée. La connaissance de la distribution
(ou de l'évolution de cette distribution) du traceur dans les organes permet de
caractériser des phénomènes métaboliques.
Principe physique :
Le principe physique de la TEP est
basé sur la détection du rayonnement gamma issu de la désintégration des
particules émises par ces isotopes émetteurs de positons. La quantité de
rayonnements gamma est proportionnelle à la concentration locale de l'isotope
radioactif.
|
L’isotope le plus utilisé à l’heure
actuelle est le Fluor 18, associé au glucose pour constituer le
radiopharmaceutique 18-FDG
(FluoroDésoxyGlucose)
La radioactivité du Fluor 18 se manifeste par l’émission de particule e+,
positon. Ces positons rencontrent dans la matière des électrons libres
et l’association matière/antimatière se traduit par l’annihilation (disparition)
des deux particules au profit de l’émission de deux photons gamma d’énergie
égale, dans la même direction et en sens opposé.
|
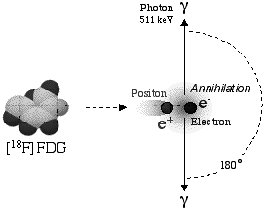
|
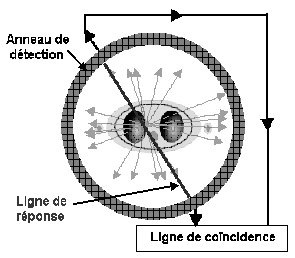
La détection des photons émis porte le
nom de détection en coïncidence. Elle permet de connaître la répartition du
radiopharmaceutique, choisi pour ses affinités pour un processus métabolique ou
une fonction biologique particuliers.
Par reconstructions successives de
différentes lignes d’acquisition, l’examen TEP permet d'imager un volume, sous
forme d'un empilement de coupes, avec une précision de quelques millimètres cube.
II-2-2 - Intérêts du couplage TEP/TDM :
Ces dernières années sont apparues des
modalités hybrides, appelées TEP/CT, union des modalités scanographe à rayon X
et tomographe à émission de positons.
L’intérêt du couplage TEP et TDM est
double : d’une part il permet la fusion directe des images radiologiques
et scintigraphiques et d’autre part il apporte à
l’imagerie TEP des corrections augmentant la qualité image.
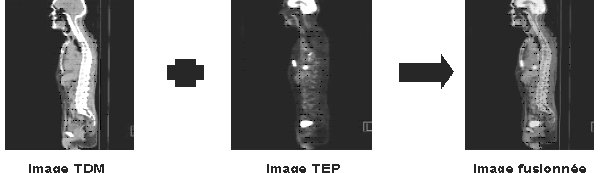
a - Fusion d’image :
L’idée de procéder à la fusion d’image
est apparue de l’insatisfaisante précision anatomique de l’imagerie
scintigraphique dont le point fort est la remarquable spécificité pour un
processus métabolique. L’imagerie scanner à l’inverse ne présente pas de
spécificité vis-à-vis d’un évènement biologique mais permet une très bonne
lecture anatomique.
Aussi, dans un premier temps, la fusion
d’image fût mise en œuvre à posteriori des acquisitions réalisées séparément
sur chacune des modalités. Bien que souvent réalisable et aujourd’hui encore
mise en place, cette méthode présente des limites de réalisation notamment parce
qu’elle demande un lourd travail de développement d’algorithme de recalage d’image.
Les constructeurs ont ainsi rapidement proposé des modalités hybrides TEP/TDM
délivrant directement des images fusionnées.
b – Correction d’atténuation :
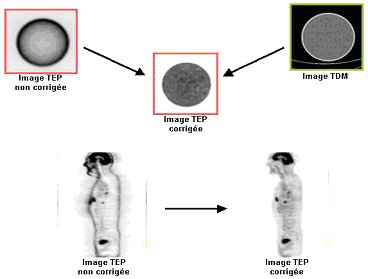
L’autre grand intérêt du couplage
TEP/TDM porte le nom de correction d’atténuation.
L’imagerie scintigraphique
consiste en la détection, depuis l’extérieur d’un sujet, des rayonnements émis
par un radiopharmaceutique (cf II-2-1-a). Cette détection a lieu quasi
systématiquement après que les rayonnements ont traversé des tissus sains, dont
la densité et l’épaisseur atténuent les rayonnements. Ces atténuations
conduisent à des erreurs dans la
restitution du nombre d’émissions de positons et à une atténuation inégale
selon la profondeur. Hors, l’imagerie scintigraphique ne permet pas de
déterminer le tissu traversé (donc la densité) ni l’épaisseur de ce tissu.
L’imagerie scanner permet, par sa
précision anatomique, d’apporter ces valeurs de coefficients d’atténuation,
manquantes à la reconstruction des images TEP et ainsi de les corriger.
II-3 – Réception d’un TEP/TDM :
Dans le cadre
du remplacement de la caméra TEP par une modalité TEP/TDM, M.Briois souhaite
procéder à la réalisation d’un dossier de réception qui fit défaut au service
lors de la précédente installation. La détermination des éléments constitutifs
du dossier m’incombe, ainsi que leur obtention.
II-3-1 –
Dossier administratif :
a - Vérification du matériel :
La participation à la réception
physique et à l’installation de la modalité est l’occasion de vérifier la
présence des éléments constitutifs attendus, notamment pour ce qui est des
accessoires et systèmes informatiques. L’absence d’un bon de commande détaillé
ne permet pas de parler de concordance entre ce qui est reçu et ce qui était
attendu. On vérifie donc que les accessoires de base, à priori attendus sur
toute installation pour le bon déroulement de l’utilisation clinique, sont
livrés :
-
nom bre de consoles informatiques et éléments constitutifs
-
accessoires de contention, de confort du patient et de travail
du personnel
-
plateaux de table
-
fantômes et objets de calibration et contrôle qualité qui
seront utilisés par les manipulateurs ou physiciens du Centre
La phase d’installation du matériel
est mise à profit pour relever les informations d’identification des éléments
constitutifs, quasi inaccessibles une fois
l’installation achevée :
-
numéro de série des éléments, date de fabrication et dénomination
exacte
-
étiquetage CE et autres indicateurs de conformité
L’ensemble de ces informations est
listé sur un document joint au dossier administratif de l’appareil.
b -
Certificats :
Les principaux certificats de
conformité sont demandés au fournisseur :
-
certificat de marquage CE
-
certificat de Compatibilité Electro-Magnétique
-
document de conformité DICOM de l’installation « Conformance
Statement » (ce document n’est pas un certificat comme les deux précédents
puisque la conformité DICOM d’une installation n’est pas une obligation. Il
représente l’engagement du fournisseur quant au niveau de conformité au standard
atteint par l’installation. Ce niveau de conformité est aujourd’hui nécessairement
discuté lors de l’acquisition d’une nouvelle modalité et la détention du Conformance
Statement permettra de disposer d’un document opposable en cas de disfonctionnement
d’un ou plusieurs processus DICOM sur cette installation)
c – Formation :
Plusieurs sessions de formation des
utilisateurs sont prévues en fin d’installation. Le dossier administratif doit
renfermer une trace de ces formations et on utilise ici le document
« Attestation de formation » créé par le service biomédical. Ce
document pourrait permettre de témoigner en partie de l’exploitation correcte
de l’appareil par du personnel formé.
Ce document est une liste d’émargement
des personnes présentes à la formation et renseigne :
-
les dates et heures des sessions
-
le nom du formateur et sa fonction
-
l’intitulé de la formation et son contenu
-
la liste des documents de formation fournis
-
la liste des utilisateurs présents
L’attestation de formation est signée
par chaque personne bénéficiant de la formation et par le formateur.
Nous avons tenté de mettre en oeuvre
un processus d’évolution de cette liste d’utilisateurs de façon à ce qu’elle
soit mise à jour régulièrement et validée par le fournisseur du matériel. Si
nous avons bien obtenu que le formateur valide le document du service
biomédical, il n’a pas été possible en revanche d’envisagé
une évolution de ce document, avec validation par le fournisseur, sans que ne
soient planifiées de nouvelles sessions de formation. La responsabilité de
l’adéquation des connaissances des utilisateurs avec celles requises pour
l’utilisation de l’installation incombe donc à l’exploitant, in fine le chef de
service, qui devrait déterminer les conditions d’apprentissage d’un nouvel
utilisateur.
d - Programme de maintenance et
contrôle qualité :
A l’issu de l’année de garantie
contractuellement prévue, un contrat de maintenance doit prendre place. Ce
contrat prévoit une prise en charge totale par le fournisseur des opérations de
maintenance préventive et curative.
La modalité TEP/TDM, comme dispositif
médical « nécessaire à la réalisation des actes de médecine
nucléaire », est soumise aux obligations de maintenance et contrôle
qualité selon le décret 2001-1154 du 5 décembre 200120. L’arrêté
d’application du 3 mars 200321 désigne 2004 comme année de mise en oeuvre et en
l’absence de référentiel officiel, notamment du contrôle qualité, il nous
paraissait judicieux de mettre en place les recommandations du constructeur.
Nous souhaitions de ce fait obtenir un
planning prévisionnel des maintenances préventives ainsi que des
recommandations concernant les contrôles qualité (fréquence, durée,
tâches…). Le constructeur n’a pu
s’engager que sur le nombre de journées de maintenance recommandées.
En l’absence de recommandations, le
programme de contrôle qualité devrait être établi par le physicien du service
de Médecine Nucléaire.
II-3-2-
Dossier technique :
Le dossier technique de réception de
l’appareil contient d’une part les résultats des essais et tests de performance
réalisés par le client avant l’utilisation clinique et d’autre part les
informations et documents nécessaires à l’utilisation de l’appareil.
a
- Tests de performances
Du fait de l’obligation de contrôle
qualité, permettant de s’assurer du maintien dans le temps des performances
d’un dispositif médical, l’exploitant doit disposer de données de référence
concernant ces performances. Les essais de recette d’une modalité constituent
donc, au-delà de la vérification des performances attendues, le référentiel
interne auquel devrait être comparé chaque résultat de contrôle périodique qui
suivra.
La réalisation et l’archivage de
l’essai recette ont d’autant plus d’importance qu’il n’existe pas encore de
référentiel AFSSAPS de contrôle qualité pour les installations de Médecine
Nucléaire. En effet, l’exploitant ne dispose pas encore de directives ni de
valeurs de performances attendues et il lui appartient de les fixer en fonction
des performances constatées à la réception. Le parallèle avec les contrôles
qualité des installations de radiothérapie permet de confirmer ces dires
puisque le référentiel AFSSAPS, paru en avril 2004, rend obligatoire la
réalisation d’un contrôle qualité interne avant toute utilisation clinique de
l’appareil. Ce contrôle était auparavant, et depuis plusieurs années, fortement
recommandé par les sociétés savantes compétentes en la matière, telle que la
Société Française de Physique Médicale.
En l’absence de personne compétente en
radiophysique au CEM à la réception de la modalité TEP/TDM, le SBM et le
service de Médecine Nucléaire ont choisi de réaliser les tests NEMA proposés
par le fournisseur à l’adresse du client.
La NEMA (National Electrical
Manufacturer Association) est une association américaine dont le but est de
promouvoir la compétitivité des fabricants de matériels électriques en
proposant des cadres restrictifs quant aux caractéristiques et performances des
appareils commercialisés. Les cadres qualitatifs concernent différents type de
matériels au travers, entre autre, des normes et standards qui leur
correspondent et que la NEMA s’attache à rendre favorables à la fois aux
constructeurs et aux utilisateurs. Les constructeurs membres de la NEMA
s’attachent a développé et commercialiser des produits leader, de qualité et de
fiabilité mondialement reconnues.
Concernant les appareils destinés à la
réalisation d’acte de Médecine Nucléaire, la NEMA propose un guide de
spécifications techniques des gamma caméra et caméra à positon, bien souvent
utilisé par les auteurs de cahier des charges. Les performances des caméras
commercialisées sous l’estampille qualité NEMA sont nécessairement confrontées
en usine à ces spécifications auxquelles elles doivent répondre.
Le fournisseur retenu par le CEM
propose des procédures de vérification du respect de ces spécifications NEMA2,
procédures basées sur les protocoles NEMA mis en œuvre en usine. Ces procédures
sont réunies dans une publication technique jointe à la base documentaire
fournie avec l’appareil. Le guide décrit les séquences d’opérations dans
l’interface utilisateur, les instructions concernant la manipulation des
fantômes et les modes et durées d’acquisition. Les objets test et fantômes nécessaires
à la réalisation des tests NEMA sont de même livrés à l’installation.
Les tests retenus par le SBM et le service de Médecine
Nucléaire sont ceux des recommandations NEMA NU-2 1994 « Performance
Measurements of Positron Emission Tomographs ». Chaque test nécessite
l’approvisionnement et la manipulation de volumes et activités variés de FDG
(cf II-2-1-a) ou Fluor 18 seul (la présence de l’isotope seul peut suffire
puisque le couplage au vecteur physiologique Glucose n’est pas indispensable
in-vitro). Les tests réalisés sont
présentés succinctement ci-dessous.
·
Uniformity
Test / Test d’uniformité :
D’une distribution uniforme
d’activité, une image uniforme est attendue. Hors, des déviations sont
observées qui sont dues aux variations statistiques des données acquises et
des instruments. L’acquisition d’un grand nombre d’évènements permet de rendre
insignifiantes ces variations statistiques.
La mesure de
la proportion de variation statistique lors de l’acquisition est une valeur de
performance de l’installation. Le test d’uniformité permet d’obtenir, en haute
et basse résolution, la valeur des incertitudes et les coefficients de
variations.
Ce test est
réalisé à l’aide d’un fantôme cylindrique rempli d’eau distillée et chargé avec
une activité non négligeable de Fluor 18. L’acquisition dure 4 heures.
·
Attenuation Correction Accuracy / Exactitude de correction d’atténuation
Ce test
permet la mesure des facteurs de correction d’atténuation (cf. II-2-2-b).
Il nécessite
l’acquisition d’images TDM puis TEP sur un fantôme d’eau chargé de Fluor et
présentant trois inserts de densité différente : air, eau (non radioactive)
et Teflon (PTFE).
·
Scatter Correction Attenuation
and Scatter Fraction / Correction d’atténuation du diffusé et fraction de
diffusé
Comme tout
phénomène radioactif, les désintégrations dues à la présence de Fluor 18 provoque
du « diffusé », c’est à dire des rayonnements secondaires aux événements
principaux. L’émission de rayonnements, primaires ou secondaires, se faisant
tous azimuts, on constate l’apparition d’un bruit lors de l’acquisition et
de traces de radioactivité dans des régions vierges.
Deux tests
proposent de vérifier l’utilisation par le système d’un facteur de correction
de la présence du diffusé. Une première acquisition est réalisée sur un fantôme
chargé de radioactivité et présentant un volume d’eau non radioactif. La mesure
de l’activité détectée dans ce volume, dont on sait qu’il est vierge de toute
radioactivité, donnera le pourcentage d’erreur dû au diffusé. Un pourcentage
faible témoigne d’une bonne correction et d’une erreur acceptable. Le second
test consiste pratiquement en la manipulation inverse : une source linéaire
radioactive est plongée dans un fantôme d’eau inactive. Le volume d’eau noyant
la source simule le corps humain et renforce l’apparition de diffusé.
·
Transaxial Resolution Test / Test de resolution
transaxiale
La résolution
transaxiale est la capacité intrinsèque du système
à localiser la position d’une source radioactive ponctuelle. On utilise pour
ce test une source radioactive linéaire de diamètre bien défini, placée dans
le champ de vue à différentes positions, dans les plans axial et sagittal. Les
rapides variations de résolution proche
de l’isocentre de la caméra obligent à un positionnement très précis de la source
et à la détermination préalable de l’exacte position de l’isocentre absolu.
Ce dernier a théoriquement été défini lors des tests dits « d’acceptance »
réalisés par l’équipe d’installation et il s’agira ici d’une vérification.
A l’issu des
tests, le système retourne un tableau des résolutions verticales et horizontales
pour chaque position de la source.
·
Count Rate Losses and Randoms
and Count Rate Correction / Taux de comptage des pertes et évènements aléatoires
et correction des taux de comptage
Tout détecteur
de caméra de scintigraphie présente un temps mort, c’est à dire une période
qui suit directement la détection d’un rayonnement et durant laquelle le détecteur
est aveugle et ne peut « voir » aucun événement. Ce temps mort doit
être aussi court que possible afin qu’un maximum d’évènements puissent être
détectés.
L’existence
de ce temps mort intrinsèque aux détecteurs mène à une perte d’information
quant au taux réel d’événement qui se produisent, pertes d’autant plus importante
que le détecteur est sollicité, donc pour des taux de comptage élevés.
Le système
doit être capable de corriger statistiquement les données de comptage par
l’extrapolation des taux de comptage attendus au regard de l’activité et mesuré
par la caméra. C’est ce que ce test propose de vérifier par la réalisation
d’acquisitions successives de données sur un fantôme dont l’activité varie
de très élevée (pertes importantes) à très faible (pertes négligeables). L’acquisition
doit durer 13 heures et l’activité radioactive à manipuler est très élevée,
choisie telle que plus de 50% de pertes soient provoquées par le temps mort.
En fin de test,
le système présente les taux de comptage corrigé en coups par seconds et l’activité
radioactive volumique estimée et dont la valeur doit être corrélée à l’activité
connue dans le fantôme.
·
Axial Slice Width
Test / Test de l’épaisseur de coupe axiale
La caméra TEP
peut produire des images en coupe axiale, sagittale et frontale, ainsi que
des images en 3D, par reconstruction à partir des données primaires collectées
dans le plan axial. La couronne de détection présente une certaine largeur
et la combinaison des détecteurs une certaine sensibilité dont dépend l’épaisseur
de coupe.
On vérifie ici
cette sensibilité axiale en positionnant une source radioactive en forme de
disque, d’un centimètre de diamètre, dans le plan axial, tous les 0,5 cm sur
la largeur de la couronne de détection. Le système présente en fin de test
une analyse de l’épaisseur de coupe selon l’axe Z de la caméra.
·
Résultats des tests NEMA et dossier technique :
Les résultats des tests sont
reportés dans des tableaux regroupés au sein d’un document appelé PTS (« Performance
Test Summary »). Ce document est joint au dossier appareil et constitue
la liste des performances d’origine de l’installation.
Quelques exemples de tableaux sont reproduits ci-dessous :
Transaxial Resolution
| RADIUS |
1 cm |
10 cm |
20 cm |
| RADIAL |
TANGENTIAL |
AVERAGE |
RADIAL |
TANGENTIAL |
AVERAGE |
RADIAL |
TANGENTIAL |
AVERAGE |
Specifications |
|
|
|
|
|
|
|
|
|
| Measured |
|
|
|
|
|
|
|
|
|
Attenuation Correction
Accuracy
| |
Air |
PTFE |
Water |
| Specifications (%) |
|
|
|
| Meausured |
|
|
|
Suite au retard pris par le fournisseur lors de la phase
d’installation, l’ensemble des tests NEMA n’ont pu
être réalisé avant la fin de mon stage. Par ailleurs, de nombreuses incohérences
dans la documentation fournie et des difficultés à obtenir des informations
liées à la réalisation des tests NEMA ont rendu particulièrement difficiles
l’aboutissement de la constitution du dossier technique. Il semble que peu
d’expérience pratique ait été acquise par le fournisseur dans la mesure ou
extrêmement peu de client s’engage dans la réalisation des tests NEMA. La
seule équipe ayant fait ce pari deux mois avant nous se trouve à Jérusalem
et une réflexion commune entre cette équipe, le CEM et le fournisseur nous
a permis d’avancer.
Selon notre fournisseur, les tests NEMA
seuls étaient à même de sécuriser le client quant à la signature du procès
verbal de réception.
Pour ma part, la participation à la réalisation
de ces tests m’a permis d’approfondir mes connaissances en modalité TEP et
TEP/TDM mais aussi de comprendre les difficultés de réalisation de tests et
essais de réception. Quoi qu’il en soit, il me semble qu’il s’agit d’une phase
pour laquelle la présence d’un spécialiste, radiophysicien spécialisé en médecine
nucléaire, est fortement souhaitable.
b -
Procédures et documents
Plusieurs procédures d’exploitation sont
nécessaires afin que soit assurer une utilisation correcte de l’appareil et
des systèmes annexes, notamment par les utilisateurs n’ayant pas suivi la
formation du fournisseur. Ces procédures sont rédigées par les utilisateurs
formés, en présence du formateur GEMS.
Les procédures concernent notamment :
-
le démarrage et l’extinction du système
-
la reprise d’exploitation après une panne d’alimentation
-
la réalisation des contrôles qualité journaliers et hebdomadaires
qui incombent aux manipulateurs
-
la conduite à tenir en cas de panne, bloquante ou non bloquante
-
la description des tâches critiques nécessaires à l’utilisation
clinique de l’appareil
II-4 - Conclusion :
La constitution d’un dossier de réception,
pour chaque dispositif médical d’un établissement, tend à devenir une obligation
réglementaire. En pratique, l’obtention de l’ensemble des pièces du dossier
est assez compliquée. D’une part, il est nécessaire, dans l’établissement,
de définir les attributions de chacun à la réception d’un matériel de sorte
que l’ensemble des compétences requises soient mobilisées et présentent où
elles sont attendues. D’autre part, les fournisseur
de dispositifs médicaux doivent faire face à de nouvelles demandes de la part
de leur client, tant en terme de maintenance prévisionnelle ou de contrôle
qualité qu’en terme de certificats ou attestations.
L’exemple de la constitution du dossier
de la modalité TEP/TDM au Centre Eugène Marquis illustre bien les difficultés
rencontrées, pour un dispositif médical unique et loin d’être anodin. Les
membres du service biomédical cherche toutefois à appliquer à tous les matériels
médicaux le modèle de « dossier DM » qui a pu être dégagé de cette
expérience.
V – PRESENTATION DE L’INSTITUT
GUSTAVE ROUSSY
IV.2 – L’Institut Gustave
Roussy (IGR)
IV.2.1 – Historique et situation :
En 1921, Gustave Roussy, spécialiste de l'anatomopathologie
et recteur de l'académie de Paris, crée à l'hôpital Paul-Brousse de Villejuif,
la première consultation dédiée aux malades atteints de cancer. " Abondance
d'air et de lumière, confort, relations faciles des services entre eux, selon
les exigences de l'hospitalisation, de la recherche et de l'instruction médicale,
telles seront les caractéristiques des futurs bâtiments. " Ces quelques
lignes rédigées par Gustave Roussy montrent que dès 1921 le but de la création
d'un Institut du Cancer à Villejuif est clairement défini.
L’année 1925 voit la création du "Centre
régional de lutte contre le cancer de la banlieue parisienne", dirigé
par le professeur Gustave Roussy. Le centre s'installe à côté de l'hôpital
Paul-Brousse et y restera jusqu'en 1980.
La mise en service de l'IGR / Hautes-Bruyères,
bâtiment actuel, a eu lieu en avril 1980. Il s’agit d’un Immeuble de Grande
Hauteur situé sur la colline de Villejuif, au sud est de Paris.
Ce bâtiment regroupe essentiellement les services de consultations
et de soins, les services techniques et administratifs, les laboratoires centraux.
Ses 18 étages et 80.000 m2 se répartissent en un corps central
de bâtiment (consultations, plateaux techniques, services administratifs)
et en 4 ailes (les "doigts") exclusivement dédiés aux services d'hospitalisation.
Deux pavillons abritent exclusivement
les équipes et les laboratoires de recherche. Ils ont été construits en 1981
et 1987.
Le bâtiment Maurice Tubiana
a été racheté à l'ARC en 2000 pour y installer la direction de la recherche
et les activités d'enseignement. Il comprend plusieurs salles de cours et
un auditorium destinés à la formation et aux communications médicales et scientifiques.
Construit
à la fin des années 70 sur des concepts de la fin des années 60, le bâtiment
principal de l'Institut n'est plus adapté aux enjeux médicaux, scientifiques
et humains de la prise en charge des personnes atteintes de cancer. Humanisation,
pluridisciplinarité, interaction recherche/clinique, ouverture sur la ville,
accompagnement du malade et maintien dans la vie sont les exigences d'une
prise en charge souhaitée comme globale et indispensable à des progrès thérapeutiques
plus rapides. Dans ce contexte, une restructuration architecturale majeure
de l'IGR a été engagée en juin 2001.
IV.2.2 - Quelques chiffres
L’IGR se veut le premier centre européen dédié
à la cancérologie. Les chiffres suivants donnent l’ampleur de l’établissement :
-
une surface de 78 500m2,
portée à près de 100 000 m2 d’ici fin 2005
-
2 350 collaborateurs
-
400 lits
-
un budget de 178 millions d’euros
dont 33 millions dédié à la recherche
L’IGR prend en charge l’ensemble des
types de pathologies cancéreuses réparties comme suit :
| 21,3 % |
Sein |
| 10,5 % |
O.R.L. |
| 10 % |
Dermatologie |
| 10 % |
Digestif |
| 10 % |
Gynécologie |
| 9 % |
Urologie |
| 8,4 % |
Hématologie |
| 5,7 % |
Thyroïde |
| 5,1 % |
Pédiatrie |
| 3,6 % |
Poumons |
| 3,3 % |
Sarcome |
| 1 % |
Neurologie |
| 2,1 % |
Autres |
Ce au bénéfice
de 44 400 patients traités annuellement. 150 000 consultations annuelles permettent
leur suivi et l’accueil de 11 400 nouveaux cas.
IV.3 – Le Service Biomédical (SBM)
IV.3.1 - Présentation, composition et
organisation
Le service biomédical de l’IGR gère plus de 3000 dispositifs, du plus
simple au plus complexe, répartis dans les secteurs d’anesthésie, de réanimation,
de chirurgie, d’imagerie, de radiothérapie ainsi que les laboratoires de biologie
clinique et d’anatomopathologie.
Pour ce faire, 13 personnes y travaillent : 6 techniciens, 3 ingénieurs
biomédicaux de maintenance, 3 ingénieurs biomédicaux de gestion et un secrétaire.
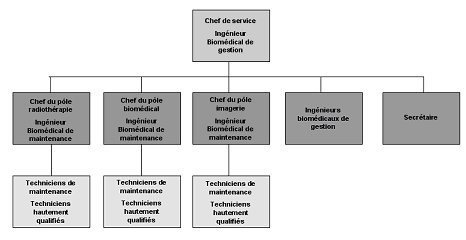
Le SBM s’organise en trois pôles : Biomédical, Imagerie et Radiothérapie.
Chaque pôle d’activité est représenté par un responsable de pôle, l’ingénieur
de maintenance, et des techniciens possédant chacun la responsabilité de plusieurs
équipements. Une telle organisation n’est pas incompatible avec une réelle
polyvalence des techniciens et des ingénieurs de maintenance.
Les trois ingénieurs de gestion sont chargés du management, de la préparation
et de l’exécution des plans d’équipements, des dossiers d’acquisition, des
dossiers administratifs ou encore de la gestion du système documentaire. M.Wioland,
responsable du service, est l’un d’entre eux et possède bien entendu des attributions
propres au poste de chef de service.
Le service biomédical est placé sous la responsabilité directe du Secrétaire
Général de l’IGR et travaille en partenariat avec les services utilisateurs,
le Service Achat et Logistique, la Direction Technique des Services Techniques,
la Direction du Système d’Information…
Le service est ouvert de 8h à 18h sans interruption, une garde est assurée
le samedi matin.
Les missions du SBM sont :
-
la définition et l’exécution des
plans d’équipements biomédicaux
-
la gestion des contrats de maintenance
-
la maintenance
-
la veille réglementaire, technologique
et de matériovigilance
-
la gestion des mises en réforme
Le service
est occasionnellement consulté à l’occasion :
-
des projets institutionnels (projet
d’établissement, accréditation…)
-
de développement d’instruments
dans le cadre de protocoles de recherche
-
des demandes d’autorisations pour
les installations de matériels lourds
-
l’intégration d’équipements qui
ne sont pas directement placés sous sa responsabilité (PACS, systèmes d’informations
majeurs…)
IV.3.3 - Locaux et équipements
Pour remplir ces missions, outre le personnel, le SBM dispose :
-
d’environ 150m2 de
locaux en sous-sol répartis en ateliers, stockages et bureaux et un atelier
de 20m2 déporté en étage, près des blocs opératoires.
-
12 postes bureautiques fixes et
les périphériques associés ; un poste mobile
-
un logiciel de GMAO développé
en interne
-
outre les outillages courants,
les ECME suivants :
o
testeur de sécurité électrique
o
simulateur de patient
o
testeur pour défibrillateur
o
testeur pour bistouri électrique
o
simulateur ECG
o
testeur de pression et débit pour ventilateur
-
divers mires et objets tests pour l’imagerie
-
de nombreux autres outillages et testeurs dédiés à certains
équipements en particulier.
IV.3.4 - Services et dispositifs médicaux pris en charge
Le SBM a fait le choix de développer grandement la co-maintenance, notamment
sur les pôles radiothérapie et imagerie et des contrats, rédigés par l’IGR,
cadrent les opérations de maintenance partagées avec les fournisseurs.
En radiothérapie et radiologie, les techniciens du SBM prennent en charge
les opérations de maintenance de niveau 1 et 2, parfois supérieurs sans que
cela ne soit contractuellement défini.
Les installations concernées sont les accélérateurs de particules, les
appareils de télécobaltérapie, les simulateurs de radiothérapie, les projecteurs
de source de curiethérapie, le scanner, les tables de radiologie.
Le pôle biomédical prend en charge la maintenance d’une grande diversité
de matériel, tel ventilateur, moniteur, défibrillateur, bistouri tous types…
En fonction des opportunités, des contrats de maintenance partagée, totale
ou sur facturation sont passés. Quelques matériels sont aujourd’hui sous la
responsabilité des Services Techniques, comme la perfusion, les lits et fauteuils
médicaux ou encore le petit matériel type nébuliseur. La maintenance de ces
dispositifs devrait être intégrée aux activités du SBM d’ici à fin 2004, le
SBM n’assurant pour l’instant que leur achat.
V – AUDIT
DU SERVICE BIOMEDICAL
V.1 – La demande du responsable de
service
Au premier jour de stage, à mon arrivée,
une lettre de mission m’a été remise par Monsieur Wioland. L’audit du service biomédical m’était confié :
il s’agissait de réaliser l’analyse des procédures du service et l’évaluation
des pratiques face au Guide des Bonnes Pratiques Biomédicales.
Une base documentaire conséquente rassemblant
les procédures du service est à ma disposition et je suis invité à rechercher
les informations dont j’ai besoin sur tout support disponible ainsi qu’auprès
des acteurs du SBM.
La réalisation de cet audit prend place
à un moment intéressant de la vie du service, succinctement décrite ci-dessous :
1999 : arrivée
de M.Wioland à l’IGR
2000 : remaniement
majeur des personnels techniques et création du SBM
fin 2004 :
intégration de certaines activités biomédicales encore sous la
responsabilité des Services Techniques
2004-2005 :
réorganisation des locaux
L’audit va donc permettre de
porter un regard sur l’organisation mise en place depuis 2002, les pratiques
et les processus développés par le SBM avant de s’orienter vers de nouvelles
activités et une réorganisation géographique qui impactera certainement les
pratiques et les habitudes. M.Wioland souhaite disposer d’un instantané du
service pris par une personne extérieure, aussi impartiale et objective que
possible.
Des propositions d’amélioration
sont attendues par le responsable du service et mon expérience de l’auto-évaluation
du service du CLCC de Rennes (cf. II-2-2-B-d) me rend confiant sur la définition
d’actions d’amélioration. Cela étant, l’objectif du responsable du service
n’est pas la conformité à tous prix et la pertinence de la mise en œuvre d’action
de mise en conformité sera évaluée par les acteurs du SBM.
V.2 – Considérations préalables
L’audit est un examen occasionnel sur pièces et
sur place des activités et de l’organisation d’un service en vue d’aider les
autorités responsables à en améliorer l’organisation et les résultats. Cet
examen comporte des contrôles, des jugements de valeur, des recommandations
sur les objectifs, les procédures et les moyens. Il n’évalue pas ou peu la
qualité des résultats. Il est assuré par des personnes indépendantes du service
et n’ayant aucune responsabilité avec l’organisation et la gestion des activités
du service.
La démarche attendue
par le responsable du service biomédical de l’IGR est nommé audit à la lecture
des différences entre audit et diagnostic :
| AUDIT |
|
DIAGNOSTIC |
|
-
- Examen méthodique
et / ou normalisé
-
- Champs préétablis
: système, procédé, produit, services
-
- Référentiels
: dispositions préétablies
-
- Détermine
la conformité
-
- Relève les
domaines possibles d'amélioration
-
- Est un constat,
une photographie |
- Méthode spécifique au consultant
- Champs : entreprise, politique sociale ou commerciale...
- Pas de référentiel
- Evalue un état et les conséquences des dysfonctionnements
- Recherche des points forts et des points faibles
- Donne des solutions |
Source : 17
Les champs de
l'audit sont définis par un référentiel métier et l’audit porte sur l’ensemble de l’activité d’un service
biomédical. L’organisation, le matériel, les locaux, le fonctionnement général
et particulier, l’enseignement, la formation continue, l’adéquation en personnel
sont les points analysés par l’audit.
Un processus
d’audit comporte globalement quatre volets17 :
-
une auto-évaluation
du service avant l’enquête des auditeurs
-
une évaluation
sur pièces fournies par le service
-
une visite
sur place pour confrontation des résultats obtenus avec les pratiques observées
-
la rédaction
d’un rapport d’audit
Nous verrons
plus loin que chaque étape à tâchées d’être respectée
de sorte que le processus soit aussi robuste que possible.
Au terme de l’audit,
il est fourni un rapport analysant la conformité du service aux références
recommandées par le GBPB et des recommandations pour l’amélioration des conditions
de fonctionnement du service.
Il est en général très préférable qu’un groupe d’audit
soit mis en place, composé d’acteur du monde biomédical, expérimentés et anciens
audités, voir anciens auditeurs17.
V.3 – Audit du service
L'audit attendu
par le SBM est un audit "Qualité". Il porte sur les moyens, l'organisation
(audit système) et les procédures (audit processus) 17. Il porte peu
sur les résultats, faute de savoir en juger. La finalité de l’audit est l’amélioration
continue de la qualité au sein du service. En d’autres termes, il s’agit
de reprendre la devise utilisée par “ the Australian Council Care Standards
: How can we do to do
better what we
are doing now ? ”, “Comment
mieux faire ce que nous faisons actuellement ? ” 17. La finalité
de l’audit ne vise pas immédiatement à une démarche de reconnaissance externe
de la qualité du service dans le cadre d’une accréditation, d’un agrément
ou d’une certification, ces considérations restant toutefois envisageables
à long terme.
V.3.1 – Méthodologie :
Le schéma suivant représente la méthodologie appliquée
pour la réalisation de l’audit du service ; chaque étape est détaillée
dans le chapitre « V.3 - Audit du service ».
Représentation de la méthodologie employée
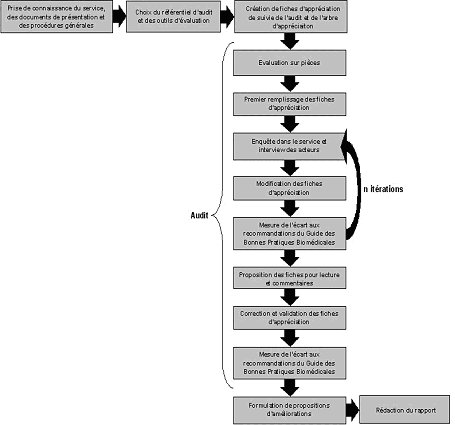
V.3.2 – Le référentiel
Le référentiel retenu d’emblée
par les acteurs du SBM est le Guide des Bonnes Pratiques Biomédicales en
établissement de santé (GBPB). Deux raisons rendent ce choix pertinent :
d’une part, le guide des Bonnes Pratiques est un référentiel déjà bien abouti
qui s’adresse préférentiellement aux services biomédicaux structurés et
éprouvés, c’est le cas à l’IGR ; d’autre part, la mesure de l’écart
des pratiques aux recommandations du guide a d’autant plus d’intérêt qu’un
travail de recherche de conformité a déjà été amorcé et c’est le cas ici.
V.3.3 – Prise de connaissance du service, des pratiques et de la base documentaire :
Les premiers jours du stage ont été axés
naturellement sur la prise de connaissance du service, des membres du personnel,
des locaux et de l’organisation générale du service.
Un entretien d’arrivée avec M.Wioland
et Me Laurent-Finta et la lecture de ma lettre de
mission ont été des atouts particulièrement efficaces pour l’entrée en matière.
La base documentaire du service, très
fournie, m’a permis de rapidement percevoir le fonctionnement du service.
V.3.4 – Recherche documentaire et bibliographique sur l’audit et l’évaluation :
Le GBPB et les cours UTC sur le guide et l’ISO 9000:2000
3,4 furent parmi mes premières lectures. Elles ont été complétées
par la recherche documents sur les procédures, l’évaluation et l’audit. La
prise de connaissance de travaux d’audit et d’évaluation réalisés par d’autres
étudiants m’a permis de mieux définir la méthodologie à mettre en œuvre. (cf.
Bibliographie)
V.3.5 – Choix des outils d’évaluation :
Le choix du Guide des Bonnes Pratiques comme référentiel
désignait l’outil développé par A.Guyard et L.Tamames15 comme correspondant
le mieux à nos attentes. Mes deux collègues ont en effet travaillé sur l’élaboration
d’un outil d’évaluation ou d’auto-évaluation des pratiques d’un service biomédical
au regard des recommandations du guide. Cet outil, complet, clair et simple
d’utilisation a été proposé, avant diffusion, à l’appréciation d’acteurs chevronnés
de la qualité, enseignant universitaire ou expert-visiteur de l’ANAES. Ces
arguments ont permis d’en justifier la robustesse et l’efficacité auprès des
acteurs du SBM.
En complément, l’outil d’évaluation de la fonction maintenance,
ADM (M.Thibault), informatisé pour le diagnostic du service biomédical de
Rennes, a été proposé. Ses intérêts étaient doubles :
-
d’une part, bien que ne constituant pas un référentiel qualité en tant que
tel, il s’agit d’un outil éprouvé et robuste ;
-
d’autre part, le guide des Bonnes Pratiques Biomédicales s’avère dans son
ensemble essentiellement dédié à l’évaluation des fonctions, procédures et
processus de niveau supérieur du service biomédical, tel la stratégie (en
ressources humaines, en formation), le management, l’organisation, la gestion
de la documentation qualité… L’outil ADM a globalement une orientation plus
technique, notamment pour les 4 premiers items (voir ci-dessous).
L’utilisation de l’outil ADM s’avère particulièrement intéressante
pour le service biomédical de l’IGR du fait de son organisation en pôles distincts
d’activités. Il sera donc proposé aux acteurs de chacun des pôles une auto-évaluation
basée sur cet outil.
Le GBPB et l’outil ADM s’avèrent complémentaires dans la
réalisation de l’audit d’un service. La lecture des items de la « grille
d’évaluation pour le guide des Bonnes Pratiques Biomédicales » et de
« l’outil d’auto-diagnostic de la fonction maintenance » permet
de se rendre compte de cette complémentarité :
Items GBPB
| Missions |
| Objectifs |
| Mesures |
| Améliorations |
| Processus de gestion des interfaces avec les services |
| Processus de gestion des risques |
| Démarche qualité |
| Gestion de la documentation qualité |
| Définitions des coordinations fonctionnelles et hiérarchiques |
| Composition adéquate de l'équipe |
| Analyse du besoin en personnel |
| Formations professionnelles |
| Encadrement des intérimaires et des stagiaires |
| Emploi du temps |
| Plan du service biomédical |
| Prévention des risques |
| Adéquation des matériels techniques et ECME |
| Description des matériels techniques et ECME |
| Gestion de la maintenance des matériels techniques et
ECME |
| Etalonnage des ECME du service biomédical |
| Processus d'achat |
| Réception |
| Mise en service et formation des utilisateurs |
| Données d'organisation : maintenance et contrôle Qualité |
| Maintenance préventive |
| Maintenance corrective |
| Contrôle Qualité |
| Réforme |
Items ADM :
| Gestion des équipements |
| Maintenance de premier niveau |
| Gestion des stocks |
| Gestion des travaux |
| Analyse Fiabilité Maintenabilité Disponibilité Sécurité |
| Analyse des coûts |
| Base de données |
| Planification
- prévention |
V.3.6 – Fiche d’évaluation
L’outil d’évaluation pour le guide des Bonnes Pratiques
Biomédicales est prévu selon ses auteurs pour être mis en œuvre au cours d’une
évaluation par des pairs sur une journée. Hors le temps qui m’est accordé
est bien supérieur. Par ailleurs, ma recherche bibliographique m’a menée à
lire ceci :
« L’analyse de
l’auditeurs doit se baser sur des faits objectifs, c’est à dire vérifiables.
Elle doit écarter autant que faire se peut les éléments déclaratifs. Elle
recherche au contraire les faits, les constatations visuelles, les interviews
des membres de l’équipe du service audité et des correspondants. Elle s’appuie
également sur les divers documents et rapports d’activité qui lui sont remis. »
13
C’est dans cette optique
qu’a été élaborée d’une part la méthodologie et d’autre part une fiche d’évaluation
complémentaire pour chaque bonne pratique (cf Annexe B, p.50). Cette fiche présente différents volets
expliqués ci-dessous.
Preuves attendues, preuves présentes et
commentaires :
L’outil d’évaluation détaille chaque
bonne pratique en sous-items qui énoncent autant de preuves attendues dans
le service. Le principe retenu pour la fiche d’évaluation est donc
celui du formalisme ANAES : « preuves attendues » / « preuves
présentes ». La fiche détaille, pour chaque sous-item énoncé par l’outil
d’évaluation, le type de preuves attendues (processus, document, procédure…),
celles effectivement trouvées et les commentaires associés. Les sources
de confirmation varient selon les items (examen des différents documents,
interview, inspection sur place).
Une bonne représentation
de ce formalisme17 est reprise ci-dessous (en italique : la correspondance
avec les outils utilisés à l’IGR) :
| |
| 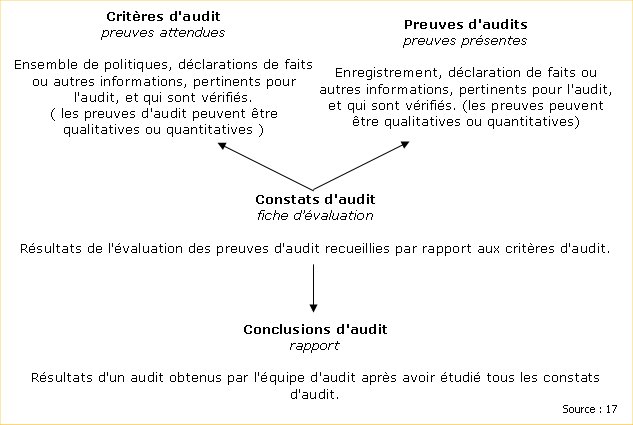
|
Pourcentage de conformité :
Le pourcentage de conformité atteint, résultat donné
par la grille d’évaluation, est reporté sur la fiche.
Degré de difficulté de mise en œuvre :
Il m’a paru intéressant de mettre au point un indicateur
du degré de difficulté de mise en oeuvre des recommandations faites au
service. Plusieurs raisons justifient la construction d’une échelle de
degré de difficulté :
-
les référentiels qualité semblent souvent énoncer des
recommandations abstraites alors que la mise en œuvre concrète n’est pas nécessairement
difficile.
-
les résultats d’un premier audit traduisent bien plus
pour les acteurs du service ce qui reste encore à faire que ce qui a été fait
et qu’on ne peut mesurer faute de référence antérieure
-
les activités principales d’un service biomédical ne laissent
souvent pas beaucoup de temps pour faire avancer les objectifs qualité et la
connaissance des difficultés envisageables pour atteindre la conformité à telle
ou telle recommandation permet de fixer des objectifs à la bonne mesure, en
fonction de la période, de la disponibilité du personnel…
Le degré de difficulté de mise en oeuvre
est donc un indicateur qui permet :
-
de se rendre compte du travail à réaliser
-
de sérier la mise en œuvre des recommandations
-
de déterminer les objectifs en fonction des ressources
L’échelle a été construite pour le service biomédical
de l’IGR et n’est peut être applicable qu’à ce service. Après qu’aient
été complétées les fiches d’évaluation, les actions de mise en conformité
ont été listées et regroupées sous cinq intitulés correspondant aux cinq
degrés de l’échelle. Le degré 1 représente le niveau de moindre difficulté
de mise en œuvre et l’intitulé regroupe les actions simples identifiées
dans la liste de toutes les actions. Le degré 5 est à l’inverse le degré
qui désigne les actions difficiles ou longues de mise en œuvre. Les degrés
intermédiaires permettent de hiérarchiser les autres actions.
Echelle
des degrés de difficulté de mise en œuvre des recommandations
| Degré |
|
| 1 |
|
| 2 |
- révision d’une procédure interne
au service
- modification d’un processus interne
au service |
| 3 |
- révision partielle d’une procédure
ou d’un processus issu d’un consensus avec un ou plusieurs service(s)
client
- adaptation modérée d’un mode opératoire
interne au service |
| 4 |
- changement partielle
d’organisation
- refonte d’un processus, d’une procédure
issu d’un consensus avec un ou plusieurs service(s)
client |
| 5 |
- changement très significatif d’organisation,
interne ou externe
- création d’un processus majeur
- aménagement de locaux |
Arbre d’aide à l’appréciation :
L’arbre d’aide à l’appréciation est un outil facilitant
le choix de la notation parmi les propositions Faux / Plutôt Faux / Plutôt
Vrai / Vrai. Les preuves attendues sont de natures diverses : information,
document, procédure, processus. Des mots clés caractérisent les éléments
de preuves trouvés et permettent de les apprécier. Les mots clés sont :
-
preuve information : complète / précise / connue /
utilisée / formalisée
-
preuve document : complète / précise / connue / utilisée
/ validée
-
preuve procédure : complète / précise / connue / utilisée
/ à jour
-
preuve processus : précise / connue / utilisée / formalisée
/ évaluée
Pour chaque type de preuve, un arbre
d’aide à l’appréciation a été construit. Le principe est de parcourir
les branches de l’arbre en caractérisant au fur et à mesure l’élément
de preuve trouvé jusqu’à aboutir à une feuille proposant une notation.
L’arbre d’appréciation est un outil d’aide
à la décision inspiré de la démarche suivie en pratique pour noter le
service. La notation désignée par le parcours de l’arbre n’est pas absolue
et des arguments, non intégrables à l’arbre, peuvent influencer la notation
finale qui reste à l’appréciation de l’auditeur.
L’utilisation de l’arbre doit permettre
d’assurer l’objectivité attendue dans la notation en évitant les sur-
ou sous-notations (cf
Annexe B, p.48).
Recommandations de mise en conformité :
Les actions « absolues » de mises en conformité
totale sont indiquées par rapport aux preuves trouvées ainsi que les recommandations
émises pour le SBM. Ces dernières sont en fait la transcription des actions
de mise en conformité totale aux projets et objectifs du SBM. Elles permettent
de tenir compte de la redondance entre certaines bonnes pratiques, des
améliorations prévisibles du fait des projets définis hors considération
de conformité aux bonnes pratiques et enfin de l’appel parfois fait par
plusieurs bonnes pratiques à un processus, une procédure unique.
Des remarques sur la pertinence de la mise en œuvre
des recommandations faites au SBM sont portées sur la fiche. Il s’agit
de mettre en évidence l’intérêt que le service aura à mettre en œuvre
les recommandations, hors considération de conformité au guide.
V.3.7 – Evaluation « à priori »
La période de prise de connaissance des documents de
présentation du SBM et des procédures générales du service a été mise
à profit pour débuter l’utilisation de la grille d’évaluation. Ainsi,
là encore selon le formalisme ANAES, une évaluation « à priori »,
dite précédemment « sur pièces » a été réalisée sur les différents
items et sous-items des bonnes pratiques en recherchant les preuves attendues
dans la base documentaire.
V.3.8 – Recherche des preuves et interview des acteurs du SBM
L’évaluation « à priori » ne peut pas permettre
d’apporter une réponse à tous les items et les notes accordées sur pièces
doivent être consolidées ou modifiées en fonction des réponses obtenues
par une enquête dans le service. Cette enquête est basée sur l’observation
des activités des acteurs du service biomédical et leur interview. Les
interviews sont formels ou informels et les questions
posées sont élaborées en fonction des preuves recherchées. Le questionnement
n’est jamais directement issu de la lecture d’une bonne pratique ou d’un
item. En outre, certaines questions bien formulées peuvent apporter des
éléments de réponse à plusieurs items. La formulation des réponses des
interviewés renseigne souvent sur le niveau de maîtrise du service vis
à vis de l’information recherchée.
A l’issu de chaque interview, les fiches
d’évaluation sont mises à jour en fonction des informations obtenues et
la grille d’évaluation est complétée.
V.3.9 – Remplissage des fiches d’évaluation
Les fiches d’évaluation sont renseignées
au fur et à mesure de la démarche d’audit. L’évaluation sur pièces est
le premier exercice permettant d’apporter des éléments de réponse qui
sont complétés, confortés ou infirmés, lors de l’enquête dans
le service.
La rédaction de fiches d’appréciation
repose donc sur des itérations successives permettant d’affiner les réponses
jusqu'à obtenir l’appréciation la plus juste pour chaque item.
V.3.10 – Validation des fiches d’évaluation
La validation des fiches d’évaluation
se fait à l’issu de l’évaluation sur pièces et de l’enquête dans le service.
Les fiches complétées sont proposées aux acteurs du service responsables
de la démarche pour lecture et commentaires écrits.
Les remarques et arguments jugés non
fondés ou trop positives par les acteurs du service sont discutés ;
la notation accordée est expliquée. Des réévaluations de notation sont
envisageables après vérification sur le terrain et consolidation.
V.3.11 – Mesure de l’écart aux recommandations du GBP
La mesure de l’écart aux recommandations du guide des bonnes pratiques présente deux composantes :
-
le pourcentage de conformité atteinte obtenu grâce à l’outil
« grille d’évaluation »
-
la fiche d’évaluation portant toutes les remarques issues
de la recherche de preuve.
La fiche d’évaluation doit permettre de comprendre la note obtenue en précisant
les points positifs et les points négatifs relevés pendant l’enquête.
V.3.12 – Propositions de mise en conformité
Les propositions de mise en conformité
sont de deux types :
-
les propositions absolues de mise en conformité totale aux
recommandations du guide. Elles reflètent le manque de conformité qui reste
à combler. Ces recommandations peuvent être émises pour deux services biomédicaux
différents ayant obtenus des notations proches motivées par des raisons comparables.
- Les propositions intégrées à la vie du service biomédicales.
Ces recommandations ne peuvent être émises que si une certaine connaissance
du service est acquise par l’auditeur, qui devient conseillé. Ces propositions
ne valent que pour un service.
Les propositions personnalisées devraient
assurer une plus grande robustesse à la démarche de recherche de conformité
car elles s’intègrent au fonctionnement du service, aux objectifs fixés
et aux projets. Elles prennent place au cœur de l’amélioration continue
du service rendu et ne nécessitent pas un travail en parallèle dédié à
la conformité.
V.4 – Comparaison aux pratiques nationales
V.4.1 – Services biomédicaux en CLCC et démarche qualité :
La réalisation de l’audit du SBM a été
l’occasion de réaliser une enquête auprès des acteurs biomédicaux de la
Fédération des Centres de Lutte Contre le Cancer. L’enquête fut assez
informelle et consista en un contact téléphonique visant d’une part à
prendre connaissance de la structure et de l’organisation des services
biomédicaux pour les établissements en possédant un, et d’autre part leur
implication dans une démarche qualité.
Hors du sujet qui nous concerne, plusieurs
constats ont rendu l’enquête intéressante :
-
la synergie entre les acteurs biomédicaux des différents
CLCC est assez faible au niveau national, au grand regret de ces acteurs qui
se sont révélés très intéressés par l’établissement d’un annuaire de contacts ;
-
les services biomédicaux en CLCC sont d’apparition très
récente, la plupart des postes de cette spécialité ayant été créé dans les cinq
dernières années ;
Concernant la mise en place de démarches
qualité, les biomédicaux des CLCC parlent assez naturellement du processus
d’accréditation de l’ANAES, processus global à un établissement mais dont
ils ressentent les effets jusque dans leur organisation en terme de formalisation
d’activités et de rédaction de procédures. Plusieurs services biomédicaux,
ceux témoignant d’une ancienneté significative, présentent une structure
et une organisation aptes à la mise en œuvre d’une démarche de conformité
au Guide des Bonnes Pratiques Biomédicales. Mais il semble que le GBPB
reste un référentiel sans qu’une démarche complète d’amélioration de la
qualité ne soit formalisée. En effet, peu de démarches d’évaluation ou
d’auto-évaluation sembles réalisées pour la mesure de l’écart aux recommandations
du guide et la détermination d’objectifs de recherche de conformité.
La comparaison des méthodologies employées,
des outils utilisés entre la démarche du SBM de l’IGR et les autres CLCC
est donc difficilement réalisable.
V.4.2 – Benchmarking national :
M.Farges (UTC) propose, sur les pages
Internet dédiées au Guide des Bonnes Pratiques Biomédicales18,
les résultats du benchmarking national concernant l’évaluation des services
biomédicaux au regard du GBPB. Ces données nationales sont issues de la
collecte des résultats de l’évaluation au moyen de la « grille d’évaluation
pour le guide des Bonnes Pratiques Biomédicales » dans les services
biomédicaux qui ont bien voulu s’y soumettre.
La comparaison des résultats du SBM aux
résultats nationaux est essentiellement informative puisque les services
ne sont pas en concurrence les uns par rapport aux autres. Il n’est ainsi
pas évident que la connaissance des résultats des autres puisse influencer
le choix d’un service en terme d’objectifs personnels.
Cela étant, la comparaison devient intéressante
dès lors que la réponse du service diverge fortement des résultats du
benchmarking. Ce constat permet d’une part d’appuyer une évaluation décevante
obtenue sur un item et pousse d’autre part le service à se demander pourquoi
cet écart existe.
V.5 – Mise en œuvre de l’outil d’auto-diagnostic
de la maintenance
Les raisons du choix de la mise en œuvre
de l’outil ADM en parallèle à la grille d’évaluation pour le Guide des
Bonnes Pratiques Biomédicales ont été explicitées précédemment (cf V.3.5).
L’outil a été proposé dans le cadre d’une auto-évaluation du fonctionnement
de chaque pôle d’activité du SBM (Imagerie, Radiothérapie, Biomédical)
et il faut reconnaître que la structure du service a grandement facilité
l’utilisation de l’outil ADM.
La mise en œuvre de l’outil ADM constitue
en quelque sorte le volet auto-évaluation normalement préalable à une
visite par des auditeurs (cf V.2). Cette auto-évaluation
a été réalisée à posteriori, apparaissant comme complémentaire à la grille
d’évaluation pour le GBPB. Le rapprochement
des résultats fournis par les deux outils n’a pas été systématique. L’intégration
des deux outils dans le processus d’audit reste à affiner.
Quoi qu’il en soit, les résultats de
l’évaluation ADM (cf II.2.2) ont été consignés dans le rapport d’audit
remis au responsable du service.
V.6 – Rédaction du rapport d’audit
Un rapport
d’audit a été rédigé et remis à M.Wioland et ses collaborateurs du SBM.
Le choix a été fait de maintenir ce rapport confidentiel puisqu’il contient
l’ensemble des résultats des évaluations par les deux outils choisis.
Ce rapport
est un document de 54 pages qui rappelle l’objet de l’audit, le champ
de celui-ci et ses objectifs. Il précise les critères d’audit retenus,
les outils mis en œuvre et la méthodologie suivie, présentée dans ce rapport.
L’ensemble des résultats est synthétisé et commenté ; les annexes
proposent les résultats détaillés des évaluations. Les propositions d’amélioration,
attendues par M.Wioland, sont explicitées et justifiées. Enfin, un chapitre
concerne la comparaison des résultats du SBM au benchmarking national.
CONCLUSION
La méthodologie employée pour la réalisation
de l’audit du service a permis de correctement répondre aux attentes de
M.Wiolland. L’audit a permis d’obtenir une bonne image du service tel
qu’actuellement organisé. Il est assez naturel que les points faibles
et points forts pointés soient pour la plupart déjà intuitivement connus
mais l’audit permet aujourd’hui de mieux connaître ces points en mettant
en valeur les raisons de leur existence par le détail en sous-items des
recommandations du GBPB. En chiffrant la conformité au GBPB, l’évaluation
permet de conforter le service dans les processus bien maîtrisés et d’orienter
les efforts vers les points qui restent à améliorer, en déterminant des
objectifs précis et palpables.
La méthodologie d’audit apparaît assez
satisfaisante au regard des attentes sur ce lieu de stage, mais elle pourrait
bien entendu être améliorée, notamment par l’intervention d’une équipe
d’auditeurs expérimentés et la réalisation de l’auto-évaluation
du service avant visite et enquête sur place.
L’enjeux de la détermination
d’une méthodologie d’audit complète et robuste serait de fournir à la
communauté biomédicale un outil fort d’évaluation par les pairs. Les outils
aujourd’hui disponibles proposent essentiellement une démarche d’auto-évaluation, efficace mais moins formelle. A l’heure ou les obligations réglementaires poussent les services biomédicaux
à toujours plus de gestion et d’organisation, le développement d’un outil
d’audit métier peut permettre, par l’évaluation des pratiques, de valider
les acquis de chaque service et de définir ses objectifs en terme de qualité.
Annexe A : Maintenance en
Radiothérapie
Modélisation du processus de maintenance préventive par
diagramme RTH au CEM
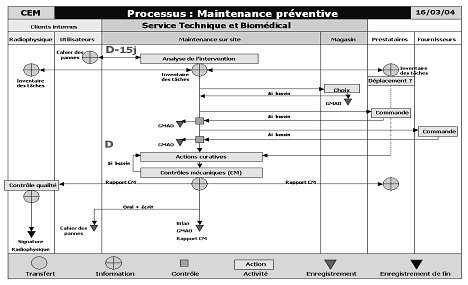
Modélisation du processus de maintenance curative par diagramme
RTH au CEM
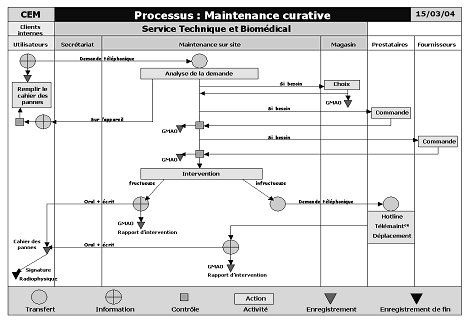
Annexe B : Audit d’un service
biomédical
Arbres d’aide à l’appréciation
Source de preuve de type Document
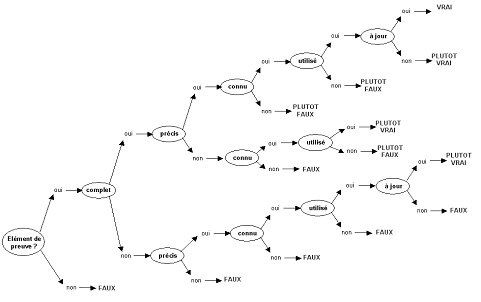
Source de preuve de type Processus
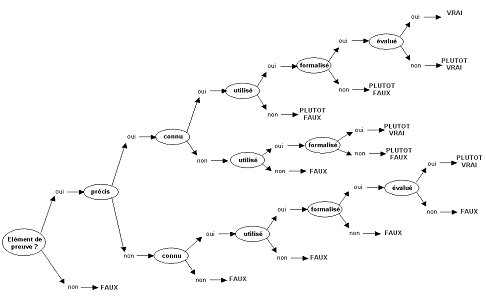

Ouvrages
|
1 |
« Guide des Bonnes Pratiques Biomédicales en Etablissement
de Santé »
G.Farges, G.Wahart, J.M.Denax, H.Métayer - Editions Elsevier 2002
|
|
2 |
« Technical
Publication 2372252-100 : PET NEMA test procedures »
General
Electric Medical Systems
|
Cours
|
3 |
« ISO 9000 : 2000 »
Support de cours G.Farges (UTC)
|
|
4 |
« Guide des Bonnes Pratiques Biomédicales en établissement
de santé »
Support de cours G.Farges (UTC)
|
|
5 |
« Auto-diagnostic maintenance :
Guide d’utilisation »
Beharelle, Lecoufle, Mingam, Thibault
Cours M.Thibault (UTC)
|
Rapports et présentations
|
6 |
« La correction d’atténuation
des images de Tomographie par Émission de Positons (TEP) utilisant
les images de Tomodensitométrie (TDM) »
G.Bonniaud, Service de Physique, IGR
|
|
7 |
« Tomographie par émission
de positons : le traceur idéal… »
Service de Médecine Nucléaire
du Centre Eugène Marquis - Rennes
|
|
8 |
« Processus de mise en place et d'évolution du Guide
des Bonnes Pratiques Biomédicales en Etablissements de Santé »
M.Dhorne, P.Tappie, Projet DESS TBH, UTC, 02-03
|
|
9 |
« Audit de la maintenance biomédicale : Méthodologie
et Application »
H.Dion, Rapport de
stage DESS TBH, UTC, 2000
|
|
10 |
« Processus de validation d'un service biomédical
en Bonnes Pratiques Biomédicales »
E.Berenger, D.Battin, Projet DESS TBH, UTC, 02-03
|
|
11 |
« Elaboration d'un outil d'auto-diagnostic
du service biomédical afin d'évaluer ses prestations face à ses
obligations »
R.Gicleux, Rapport de
stage DESS TBH, UTC, 2002
|
|
12 |
« Audit du service biomédical des Etablissements
Hospitaliers du Bessin »
F.POSSON,
Stage SPIBH, 2003-2004
|
|
13 |
« Audit d’un service d’urgence, Méthode »
Société Francophone
des Urgences Médicales – Commission d'Evaluation – Groupe de Pilotage
des Audits Guide Méthodologique - Version du 30/09/99
|
|
14 |
« Mise en place d’une démarche d’audit-qualité
dans un service d’Anesthésie »
Société Française d’Anesthésie-Réanimation - Comité Evaluation de la SFAR -
2001
|
|
15 |
« Contribution à une démarche de validation en bonnes pratiques biomédicales
en établissement de santé : la grille d'évaluation »
A.Guyard,
L.Tamames, Projet de DESS TBH, UTC, 2004 |
Sites internet
|
16 |
www.sfar.org
|
| 17 |
www.qualiteonline.com |
|
18 |
www.utc.fr/~farges/bonnes_pratiques/bpb.htm
|
|
19 |
www.afnor.fr
|
Textes réglementaires
|
20 |
Décret 2001-1154 du 5 décembre 2001
relatif à l’obligation de maintenance et au contrôle de
qualité des dispositifs médicaux prévus à l’article L.5212-1 du
code de la santé publique (3ème partie : Décrets)
JORF
n° 284 du 7 décembre 2001, NOR : MESP0123968D
|
| 21 |
Arrêté
du 3 mars 2003 fixant les listes des dispositifs médicaux soumis
à l’obligation de maintenance et au contrôle de qualité mentionnées
aux articles L.5212-1 et D.665-5-3 du code de la santé publique
NOR :
SANP0320928A
|
FIN



















