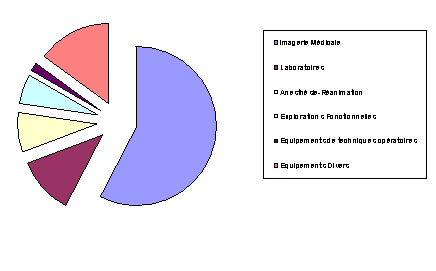|
Avertissement |
Si vous arrivez directement sur cette
page, sachez que ce travail est un rapport d'étudiants et doit être pris
comme tel. Il peut donc comporter des imperfections ou des imprécisions
que le lecteur doit admettre et donc supporter. Il a été réalisé pendant
la période de formation et constitue avant-tout un travail de compilation
bibliographique, d'initiation et d'analyse sur des thématiques associées
aux technologies biomédicales. Nous ne faisons aucun
usage commercial et la duplication est libre. Si vous avez des raisons de
contester ce droit d'usage, merci
de nous en faire part . L'objectif de la présentation sur le
Web est de permettre l'accès à l'information et d'augmenter ainsi les
échanges professionnels. En cas d'usage du document, n'oubliez pas de le
citer comme source bibliographique. Bonne
lecture... |
|
Référence à rappeler
:
Evaluation comparative
de la qualité image de différents systèmes de radiologie
numérique
&
Contrôle qualité et optimisation de la radioprotection au
Centre Hospitalier Universitaire d'Amiens.
Saturnin D. L. FORO,
Stage DESS "TBH", UTC, 03-04
URL : https://www.utc.fr/~farges/dess_tbh/
Evaluation comparative
de la qualité image de différents systèmes
de radiologie numérique
&
Contrôle qualité et optimisation de la radioprotection au
Centre Hospitalier Universitaire d'Amiens
|
|

Didace Saturnin L. FORO
|
REMERCIEMENTS
Je tiens avant tout à remercier Mr Thierry VELEINE, Ingénieur
Biomédical Général et Mr Gilles BORDET, Ingénieur
Biomédical Subdivisionnaire de m’avoir accueillir au sein du Département
des Ressources Biomédicales (D.R.B.) et les conseils qu’ils n’ont
cesser de me prodiguer.
Je remercie également :
•
Mr Philippe DOMY, Directeur Général du Centre Hospitalier Universitaire
d’Amiens.
•
Mr Etienne DUVAL, Directeur des Investissements et de la Logistique.
J’adresse tout particulièrement mes remerciements à Mr
Laurent BENARD Adjoint Technique Biomédical et tout le personnel du
D.R.B. pour leur sympathie.
Je ne saurais oublier :
•
Mr Pascal MALFAIT, Personne Compétente en Radioprotection.
•
Mr Rémy DELAGREVOL, Radiophysicien.
•
Mr Pascal BAILLY, Informaticien.
•
Messieurs Francis PELTIER et Jean Marie VASQUEZ respectivement Surveillants
Chefs des services de radiologie et médecine nucléaire.
Ma gratitude s’adresse également à l’ensemble des
surveillants et manipulateurs radio du Centre Hospitalier Universitaire.
Enfin, un grand merci au professeur CHEVALLIER et à Mr FARGES de l’Université de
Technologie de Compiègne.
| RESUME
Cette étude a été centré sur deux axes
principaux : le premier est l'évaluation comparative de la qualité image
de différents systèmes de radiologie numérique,
le second est le contrôle qualité et l'optimisation de la
radioprotection.
La parution de la directive 97/43 EURATOM du conseil du 30 juin 1997
et par suite, l'arrêté du 12 février 2004 ont instauré un
cadre réglementaire stricte que s'est engagé de respecter
le CHU d'Amiens par la mise en place d'un système de dosimétrie
opérationnelle et l'application de l'arrêté du 12/02/2004.
Mots clés : radiologie numérique, qualité image,
contrôle qualité, optimisation de la radioprotection.
|
|
ABSTRACT
This study was centered on two axes : the first is the comparative evaluation
of image quality of various numerical radiology system, the second is the quality
control and the optimization of protection against radiation.
The publication of directive 97/43 Euratom from council of June 30,
1997 and consequently, the decree of February 12, 2004 founded a strict
lawful framework that is engaged to respect the Universitary Hospital
of Amiens by the installation of a operational dosimetry system and the
application of February 12, 2004 decree.
Key words : numerical radiology, image quality, quality control, optimization
of protection against radiation.
|
SOMMAIRE
Introduction
Partie I – Le Centre Hospitalier Universitaire d’Amiens
I – Le contexte
1. Présentation des activités
du CHU
2. Les chiffres clés et la liste des équipements lourds autorisés
3. L’organigramme de direction générale
4. Les évolutions futures du CHU Amiens
II – Le Département des Ressources Biomédicales
Partie II – Evaluation comparative de la qualité image de différents
systèmes de radiologie numérique
I – Présentation de différents systèmes de radiologie
numérique
A. Les capteurs plans à conversion
directe
B. Les capteurs plans à conversion indirecte
C. Les Ecrans Radioluminescents à Mémoires (ERLM)
D. Les indicateurs d’évaluation de la qualité de détection
des différents systèmes
II – Evaluation comparative de la qualité image de différents
systèmes de radiologie numérique
A. Matériels et méthodes
B. Résultats et discussions
Partie III – Participation à une procédure d’achat
d’un système de dosimétrie opérationnelle
I – La dosimétrie opérationnelle
II – Rappel du contexte de l’appel d’offre / quelques éléments
du CCTP
III – Etude comparative des systèmes de dosimétrie opérationnelle
IV – La configuration installée au CHU d’Amiens
Partie IV – Etude préliminaire pour la mise en place de protocoles
de mesure de dose à la surface d’entrée du patient (De)
en radiologie classique
I – L’arrêté du 12 février
2004 et la radiologie
classique
II – Analyse des différents instruments
de mesure des doses à l’entrée
du patient et leurs coûts économiques
1. La chambre d’ionisation à transmission
2. Les détecteurs thermoluminescents
3. Les détecteurs à scintillations
III – Evaluation d’une chambre d’ionisation à transmission
pour la dosimétrie patient en radiodiagnostic
1. Le matériel
2. Résultats et discussions
Conclusion Générale
Annexes
Bibliographie
INTRODUCTION
La parution de la directive 97/43 / EURATOM du conseil du 30 juin 1997 relative à la
protection sanitaire des personnes contre les dangers des rayonnements ionisants
lors des expositions à des fins médicales ainsi que, la publication
des différents décrets et arrêtés traitant de la
dosimétrie opérationnelle et des niveaux de références
diagnostiques en radiologie et en médecine nucléaire contribuent à rendre
effectif le principe d'optimisation de la radioprotection.
C'est pour répondre à ces différentes exigences réglementaires
que le CHU d'Amiens a d'une part décidé de se doter d'un système
informatisé de dosimétrie opérationnelle et, d'autre part
de mettre en place des protocoles de mesures des niveaux de référence
diagnostiques en radiologie médicale et médecine nucléaire.
De plus le CHU d'Amiens s'est engagé dans un vaste programme de renouvellement
de son parc d'équipements d'imagerie médicale. A l'heure ou la
radiologie numérique demeure incontournable, la question du contrôle
qualité de ces modalités d'acquisition se pose et, par-là celle
de la qualité image de ces systèmes entre eux et, vis à vis
de la radiologie analogique.
Dans ce rapport, nous vous présenterons la méthodologie employée
pour mener à bien ces différentes missions. Nous ferons également
une étude comparative de la qualité image de différents
types de systèmes en radiologie numérique.
PARTIE I-LE CENTRE HOSPITALIER UNIVERSITAIRE D'AMIENS
I – Le contexte
Le Centre Hospitalier Universitaire (CHU) d'Amiens est composé de quatre
(4) sites qui sont :
- L'hôpital Nord,
- L'Hôpital Sud,
- Le Centre de Gynécologie Obstétrique et,
- Le Centre Saint-Victor qui comprend principalement les unités de longs
et moyens séjours et le service d'ophtalmologie.
Le CHU est un hôpital de référence pour la région
picarde qui, bénéficie d'un maillage hospitalier sur l'ensemble
des trois départements (l'Aisne, l'Oise et la Somme), il joue également,
le rôle d'hôpital de proximité pour le bassin de population
de la région d'Amiens.
Dès sa création, le CHU s'est donné plusieurs missions
parmis lesquels on peut citer :
-Etre un hôpital de proximité pour la population amiénoise,
- Etre un établissement de référence pour la région
picarde,
- Etre un pôle d'excellence au niveau de la recherche et de la formation
universitaire.
Pour ce faire, le CHU dispose d'une politique de démarche qualité et,
développe un partenariat actif avec les CHU des régions limitrophes
et, les établissements publics et privés de la Picardie.
1. Présentation des activités du Centre Hospitalier Universitaire
Le CHU dispose d'une capacité d'accueil totale de 1607 lits qui se
répartissent comme suit :
-667 lits de médecine
-410 lits de chirurgie
-90 lits de gynécologie obstétrique
- 110 lits de soins de suite et de réadaptation
- 330 lits de longue durée
On compte également 30 postes d'hémodialyse et 64 lits de court
séjour :
-51 lits d'hôpital de jour
- 7 lits en anesthésie ou chirurgie ambulatoire
- 6 lits de soins de suite et de réadaptation.
L'activité du CHU se répartie en 16 pôles médicaux
qui sont:
- Pôle Médecine Interne et Infectiologie
- Pôle Pathologie Digestives et Viscérale
- Pôle Locomoteur
- Pôle Oncologie
- Pôle Cœur
- Pôle Neurosciences
- Pôle Femme Enfant
- Pôle Tête et Cou
- Pôle Anesthésie Réanimation
- Pôle N.A.T.U.R.E (Néphrologie, Andrologie, Transplantation,
Urologie, Réanimation, Endocrinologie)
- Pôle Personnes Agées
- Pôle Urgences
- Pôle Laboratoires
- Pôle Pharmacie
- Pôle Imagerie Médicale, Anatomie et Cytologie Pathologiques
- Pôle Santé Publique

2. Les chiffres clés et la liste des équipements lourds autorisés
du CHU Amiens
Nature de l'équipement |
Service |
Date d'installation |
Appareil de circulation sanguine extra-corporelle
:
1. Stockert de 2002
2. Stockert de 94+CAPS de 94
3. Stockert de 2001 |
Chirurgie cardiaque HS
Chirurgie cardiaque HS
Chirurgie cardiaque HS
|
26/07/2002
01/02/1994
18/12/2001
|
Appareil accélérateur de particules et
appareil contenant des sources scellées de radioéléments
d'activité minimale supérieure à 500 Ci et émettant
un rayonnement supérieur à 500 KeV :
- Saturne 43
- Siemens Mévatron |
Radiothérapie HS Radiothérapie HS
|
|
|
Appareil de diagnostic utilisant l'émission
de radioéléments artificiels (caméra à scintillation
non munie de détecteur d'émission de positons en coïncidence)
: -DST/XLI SMV
-INFINIA GEMS
-PRISM 3000 Pickers
-Vision Caméra DS7 SMV
|
Médecine Nucléaire
HS
Médecine Nucléaire HS
Médecine Nucléaire HS
Médecine Nucléaire HS
|
01/07/2001
01/06/2004
20/10/1995
22/07/1998
|
Appareil de diagnostic utilisant l'émission
de radioéléments artificiels (caméra à scintillation
munie de détecteur d'émission de positons en coïncidence,
tomographe à émissions, caméras à positons)
:
-PETSCAN BIOGRAPH SIEMENS
|
|
|
Scanographe à utilisation médicale :
-GE-LIGHT SPEED 16
-Hispeed CTi-GE
-GE-LIGHT SPEED 16 |
Radiologie A-B HN
Radiologie A-B HN
Radiologie C HS
|
29/09/2003
30/04/1998
03/08/2003
|
Appareil de sériographie à cadence rapide
et appareil d'angiographie numérisée :
Sériographie
-Minimax 4. GE
Angiographie numérisée
-Multidiagnost 4 philips
-Advant'X GE
-GE Innova 2000 S
-Polytron Siemens
|
Bloc neurologie HN
Radiologie A-B HN
Radiologie A-B HN
Radiologie C HS
Radiologie C HS
|
01/01/1981
01/09/1999
31/12/1994
30/03/2004
08/09/1997
|
| Appareil d'imagerie ou de spectrométrie par
résonance magnétique nucléaire à utilisation
clinique :
-Sigma Advantage GE
-2ème équipement à acquérir |
Radiologie A-B HN
Radiologie C HS
|
01/11/1990
En cours
|
| Appareil de destruction tranpariétale des
calculs :
- Nova DIREX (autorisation au CHU de Lille)
|
Urologie HS
|
22/05/1995 à Lille
|
Appareil destiné à la séparation
in vivo des éléments figurés du sang :
-Kuraray KM 8800
|
Hémodialyse et Néphrologie HS |
Appareil à lipaphérèse non classé en équipement
lourd, installé le 26/08/1997
|
Appareil à ultrasons destiné au traitement
du cancer de la prostate :
-ABLATHERM |
Urologie HS
|
Appareil non classé en équipement lourd,
installé le 01/04/2004
|
HS (Hôpital Sud) et HN (Hôpital Nord)
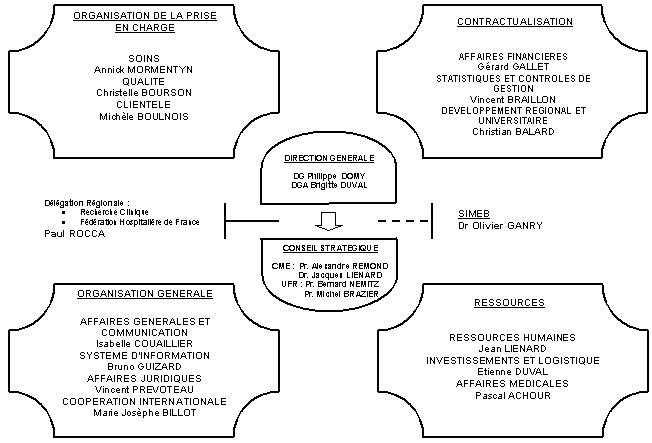
3. L'organigramme de direction générale
Le CHU d'Amiens est dirigé par un Directeur Général assisté d’un
Directeur Général Adjoint. La direction générale
travail en étroite collaboration avec le conseil stratégique
qui comprend quatre membres dont deux sont issues de la CME (Commission Médicale
d'Etablissement) et deux de l'UFR (Unité de Formation et de Recherche).
Les différentes directions du CHU sont regroupées en quatre
pôles stratégiques qui sont :
- Le pôle organisation de la prise en charge
- Le pôle contractualisation
- Le pôle organisation générale
- Le pôle ressources.
Le pôle ressources comprend trois directions dont, la Direction des
Investissements et de la Logistique.
4. Les évolutions futures du CHU d'Amiens
Le CHU d'Amiens s'est inscrit dans un vaste projet d'unification des quatre
(4) sites sur un site unique à l'hôpital sud. Le plan hôpital
2007 a été une opportunité pour le CHU de se moderniser
et d'être en phase avec le contexte dans lequel il évolue.
Le nouveau CHU offrira de nombreux avantages et permettra de mettre fin à certains
dysfonctionnements induits par l'éclatement des sites :
- Transferts inter – sites pénibles pour les patients. Ils sont
coûteux en temps et en énergie.
- Doublons fonctionnels ; certaines fonctions sont reproduites à l'identique
sur plusieurs sites. C'est le cas de la pharmacie, de la restauration, des
blocs, de l'anesthésie, des laboratoires, services techniques, services
biomédicaux, etc.
- L'organisation géographique impose des équipements multipliés
(scanner, automates d'analyse…) et le dédoublement des effectifs.
A l'heure actuelle, le projet nouveau CHU se trouve en phase de Programme
Technique Détaillé qui consiste à inventorier d'abord
toutes les activités médicales et non médicales de l'Hôpital
Nord, de l'Hôpital Sud, du Centre Gynécologie Obstétrique,
du service d'ophtalmologie du Centre St-Victor et, à les redéfinir
dans le cadre des nouvelles organisations à mettre en place au futur
CHU.
Le Programme Technique Détaillé à débuté en
février 2004 et se poursuivra jusqu'en septembre 2004. Les prochaines
phases du projet sont :
Les différentes phases du projet
|
Dates d'exécutions
|
Avant Projet Sommaire – APS
|
Dernier Trimestre 2004
|
Avant Projet Détaillé – APD
|
1er Trimestre 2005
|
Projet
|
Juin 2005
|
Appels d'Offres de Travaux
|
4ème Trimestre 2005
|
Exécution des Travaux
|
Fin 2005 jusqu'à Fin 2009
|
Equipements
|
A compter du Dernier Trimestre 2008
|
II – Le Département des Ressources Biomédicales
Le Département des Ressources Biomédicales est une entité rattachée à la
Direction des Investissements et de la Logistique du CHU d'Amiens. Les trois
(03) missions principales qui lui sont assignées par la Direction Générale
se définissent comme suit :
- La fonction d'interface entre la Direction Générale, les services
médico-techniques et les services cliniques.
- La fonction achats et logistique,
- La fonction maintenance,
La fonction maintenance : C'est l'une des fonctions essentielles du DRB.
Elle est assurée par les Services Techniques Biomédicaux et d'Electronique
dirigé par, M. Gilles BORDET, Ingénieur Biomédical, cette
structure est chargée :
-D'assurer les actions de maintenance interne ou externe,
- De gérer : les contrats de sous-traitance, les pièces détachées
nécessaire à la réparation, les Dispositifs Médicaux,
les Equipements de Contrôles d'essais et de Mesures (ECEM)
- D'assurer le contrôle qualité des D.M. et la formation des utilisateurs,
- D'assurer le suivi de la matériovigilance, la sécurité des
D.M. ainsi que la veille technologique,
- Enfin, grâce à la GMAO, elle garantit une traçabilité de
toutes les interventions effectuées par les techniciens. La GMAO permet également
d'avoir une lisibilité des coûts de maintenance et, de l'état
du parc des équipements biomédicaux du CHU.
La fonction achat et logistique : Elle est réalisée par l'ensemble
des Ingénieurs Biomédicaux du CHU d'Amiens. Chaque Ingénieur
est spécialisé sur l'achat d'une partie du parc biomédical.
Dans le tableau suivant, nous vous présentons la répartition
des tâches au niveau de la fonction achat.
Grades
|
Secteurs d'activités
|
| Ingénieur Biomédical Général,
responsable du Département des Ressources Biomédicales (DRB) |
- Imagerie
- Dossier Equipements Lourds (Petscan, IRM, Gamma Camera, etc.)
|
| Ingénieur Biomédical en Chef |
-Laboratoire
- Explorations Fonctionnelles (EEG, ECG, EMG, etc.)
- Ophtalmologie
- Stomatologie
|
| Ingénieur Biomédical Subdivisionnaire |
- Vidéo endoscopie
- Bloc opératoire
- Perfusion
- Audiovisuel, vidéoprojecteur, etc.
- Suivi des différents chantiers
|
| Ingénieur Biomédical Subdivisionnaire |
- Anesthésie / Réanimation (adultes, enfants, néonatalogie)
- Respirateur / Monitorage
- Générateur d'Hémodialyse
- Electrocardiographe, etc.
|
| Adjoint Technique (classe exceptionnelle) |
- Instrumentation petits matériels (laryngoscopes, otoscopes,
tensiomètres, etc.)
- Organisation des mises en services
|
La fonction achat et logistique comprend toutes les phases
de la procédure d'achat et l'installation des dispositifs médicaux.
La fonction d'interface avec la Direction Générale,
les Services médico-techniques et les Services cliniques : Le Département des Ressources Biomédicales
se situe dans une relation de type "Fournisseurs & Clients".
Il fournit une prestation de service à deux types de clients qui sont
d'une part, les services médico-techniques et les services cliniques
et d'autres part la Direction Générale par le biais de la Direction
des Investissements et de la Logistique. Il est à noter qu'en bout de
chaîne, le client final est le patient.
Le responsable du DRB est chargé de la mise en forme des plans pluriannuels
d'équipements biomédicaux, dans la limite des possibilités
budgétaires du CHU et, en prenant en compte les nouvelles techniques
innovantes.
Les dépenses d'acquisition d'équipements biomédicaux au
31/12/2003 se répartissent comme suit :
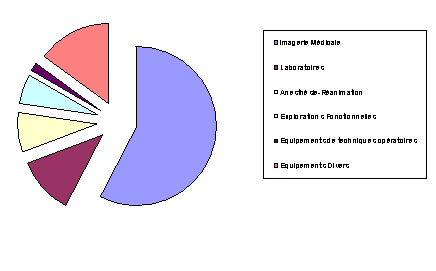
retour sommaire
PARTIE II-EVALUATION COMPARATIVE DE LA QUALITE IMAGE DE DIFFERENTS
SYSTEMES DE RADIOLOGIE NUMERIQUE
L'essor des technologies de l'information et des sciences
informatiques contribue énormément à l'amélioration
des pratiques professionnelles en milieu de santé et à la qualité des
soins. Les technologies biomédicales possèdent en effet, une
forte dominante informatique. On assiste plus particulièrement, en radiologie à une
numérisation irréversible de toutes les modalités d'imagerie
médicale par le déploiement des capteurs numériques (à conversion
directe ou indirecte) et, des écrans radioluminescents à mémoires
(plus connus sous le nom de plaques phosphores).
Le CHU d'Amiens a entamé ces dernières années un ambitieux
programme de renouvellement de son plateau technique d'imagerie médicale.
On le sait, un tel projet passe nécessairement par l'acquisition des
technologies numériques les plus innovantes et les plus performantes.
Devant ces technologies de plus en plus diverses et le combat acharné que
se livrent les industries d'imagerie biomédicale, une question demeure
: quel est à nos jours, la technologie numérique la plus performante
au sens de la qualité image et de l'optimisation de la dosimétrie
patient ?
Dans cette étude, nous essaierons d'apporter notre contribution à cette
problématique en évaluant les différentes technologies
d'acquisition numériques les unes par rapport aux autres à travers
des indices et critères pertinents.
I – Présentation générale des différents
systèmes de radiologie numérique
Les systèmes de radiologie numérique se décomposent en
deux grandes familles qui sont la numérisation directe (Direct Radiography)
et la numérisation par plaques photostimulables (Computed Radiography).
- La numérisation directe (ou capteurs plans) : les détecteurs à numérisation
directe sont communément connus sous le nom de capteurs plans. Il en
existe deux types : les capteurs plans à conversion directe et les capteurs
plans à conversion indirecte.
- La numérisation par plaques photostimulables : cette technologie développée
par fujifilm fait appel aux propriétés de phosphorescences photostimulables
de certains corps artificiels ou matériau. Ces types de systèmes
sont nécessairement associés à des lecteurs dédiés.
Ces technologies permettent aux utilisateurs de visualiser quasi instantanément
l'image acquise sur une console de diagnostic.
A – Les capteurs plans à conversion directe
On entend par conversion directe, la transformation des photons X issus du
patient en signaux électriques. Ce principe physique repose sur un matériau
spécifique sensible aux photons X et capable de déclencher sous
l'effet des rayons X diverses réactions physiques visant à convertir
les photons X en charges électriques.
A.1 – Principe physique et technologique
Le matériau utilisé dans ces types de capteurs est une plaque
de sélénium amorphe de quelques centaines de microns d'épaisseur,
sur lequel, on a déposé une matrice de photodiodes et de TFT
(Thin Field Transistor ou transistor à effet de champ). Le pixel est
défini par la surface de l'électrode reliée au drain.
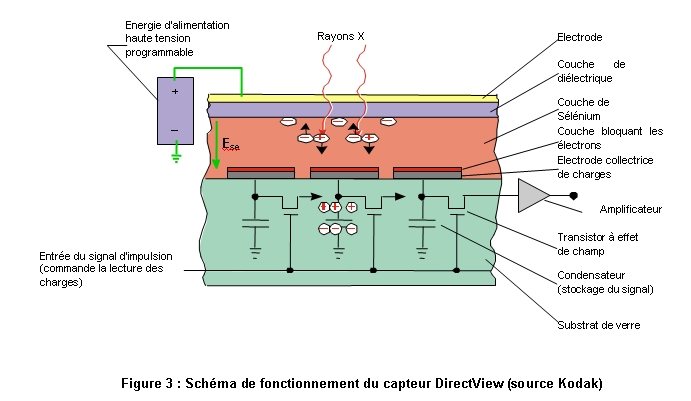
Pendant l'exposition radiologique, des photons X sont absorbés par le
sélénium et les charges créées sont attirées
par le champ électrique Ese. Des électrodes collectrices de charges
permettent de recueillir les charges qui sont ensuite provisoirement stockées
dans des condensateurs. Sous l'effet d'un signal de commande, les charges stockées
sont transmises aux différentes matrices TFT. Les signaux ainsi obtenus
sont amplifiés avant d'être transmis aux unités informatiques
de traitement du signal et de reconstruction des images.
Chaque charge produite sous l'effet des rayonnements X est localisée
grâce au champ électrique appliqué perpendiculairement
au plan de la plaque de détection favorisant ainsi, une très
bonne résolution spatiale dépendant elle-même de la taille
de la matrice active.
Parmis, les inconvénients ou contraintes liés à cette
technologie, nous pouvons citer :
- Une assez faible interaction Rx / matière due au faible numéro
atomique du sélénium (Z = 34). Pour une épaisseur de détection
de 500 µm de sélénium, nous avons un rendement de 45% à 70
kV.
- Le phénomène de rémanence rendant difficile l'évolution
de cette technique vers l'imagerie dynamique.
- Le vieillissement du matériau détecteur avec le cumul de dose.
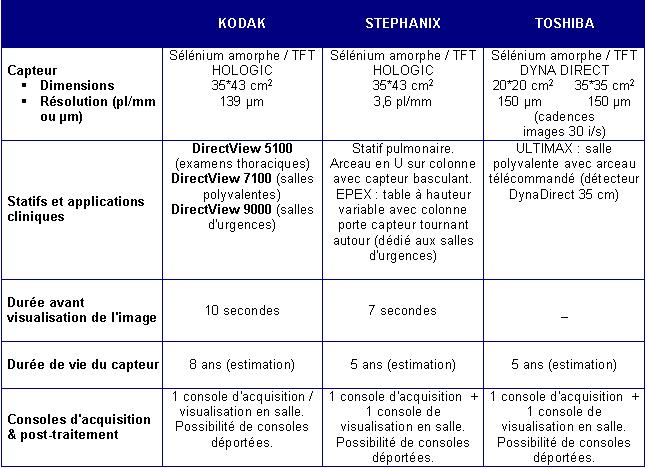
A.2 – Principaux constructeurs
Les principaux constructeurs qui ont opté pour cette technologie sont
:
- HOLOGIC / DRC (intégré par Kodak et Stéphanix) propose
deux capteurs directs, statiques et asymétriques au sélénium
amorphe et matrice TFT. Le premier format est de 35*43 cm2 avec des pixels
de 139 µm et le second de 24*29 cm2 avec des pixels de 70 µm.
- Toshiba avec le capteur "Dyna Direct". Il en existe plusieurs types
: les capteurs statiques de 20*20 cm2 et une cadence d'images de 30 images/secondes,
et 35*35 cm2 avec des pixels de 150 µm (capteur statique) et bientôt
les capteurs dynamiques de 43*43 cm2 avec également des pixels de 150 µm
et une cadence d'images de 30 images/secondes.
B – Les capteurs plans à conversion indirecte
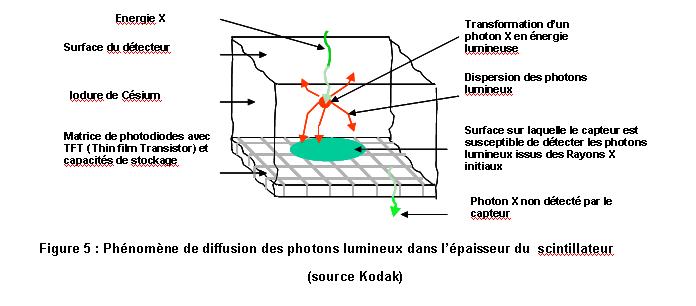
Les capteurs plans à conversion indirecte transforment dans une première
phase, les rayons X en photons lumineux puis, dans une seconde phase les photons
lumineux en signal électrique. Il existe sur le marché deux types
de capteurs plans à conversion indirecte :
- Les capteurs plans à conversion indirecte à base de silicium
amorphe déposée sur une matrice de TFT (transistor à effet
de champ) ou à base de scintillateur d'oxysulfite de gadolinium sur
une matrice de silicium amorphe (GadOx/aSi).
- Les capteurs plans à conversion indirecte à un ou plusieurs
caméras CCD (Charged Couple Device) recueillant l'image, après
sa focalisation par un guide de lumière ou un jeu de lentilles.
Les capteurs plans à conversion indirecte se présentent généralement
soit, sous forme de monodalle soit, sous forme mosaïque composée
de plusieurs éléments juxtaposés.
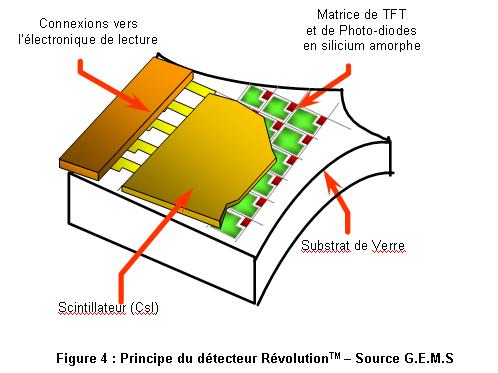
B.1 – Principe physique et technologique
- Capteurs plans à conversion indirecte à base
de silicium amorphe
Ils sont constitués d'une couche de silicium amorphe sur laquelle on
a déposé une matrice de photodiodes et de transistors à effet
de champ (TFT). Au-dessus de cette couche, on trouve un scintillateur composé d'iodure
de césium (CsI) avec une structure en aiguille. Seule la société CANON à opté pour
la technologie GadOx/aSi.
- Capteurs plans à conversion indirecte à base de caméra
CCD
Ces types de détecteurs ont un système optique très développé.
Ils sont constitués des trois (03) éléments suivants :
- Un scintillateur permettant la conversion des rayons X en photons lumineux
- Le système optique est soit composé d'un guide de lumière
conique qui récupère une partie importante des photons émis
et les transmet à un ou plusieurs caméras CCD. Soit composé,
d'un jeu de lentilles qui transmet également l'image à un ou
plusieurs caméras CCD.
- Les caméras CCD constituées, d'une face sensible aux photons
lumineux et, produisant des charges électriques à sa sortie.
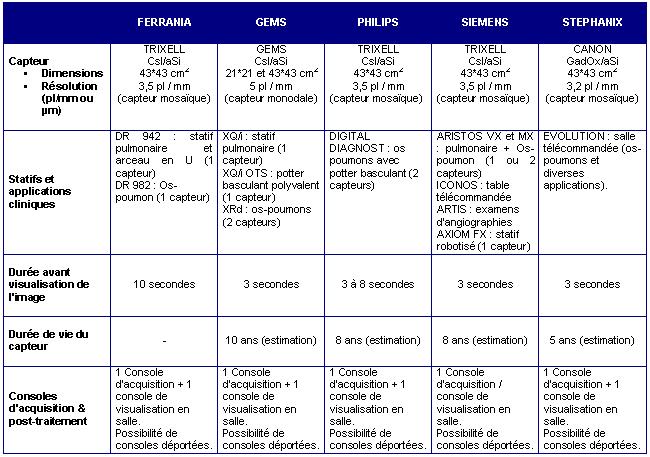
B.2 – Principaux constructeurs
On distingue ici deux grandes catégories de constructeurs la première
est celle des constructeurs qui ont fait le choix de la technologie des capteurs
plans matricielle au silicium amorphe (scintillateur d'iodure de césium
ou de gadolinium). La seconde catégorie est celle des capteurs plans à base
de caméra (s) CCD couplé(s) à un scintillateur d'iodure
de césium.
C – Les Ecrans Radioluminescents à Mémoires
(ERLM)
Communément appelés CR (Computed Radiography) ou plaques photostimulables,
ils permettent l'obtention des images par une voie indirecte. Le processus
de numérisation comporte deux phases ; la première est la transformation
des rayons X en lumière au contact de la plaque phosphore, La seconde
est la révélation de l'image latente ainsi produite par photo
stimulation laser. La numérisation du signal détecté et
la reconstruction de l'image se fait à l'aide d'algorithmes de pré et
post traitements.
La technologie CR nécessite d'associer au système d'acquisition
(appareils de radiologie) un lecteur dédié, donc, une manipulation
de cassette entre l'acquisition et la lecture.
La plaque est constituée des éléments suivants [PICARD,
DESS TBH 2001] :
- Une couche de protection ventrale (transparente en polyéthylène)
- Une couche sensible (200 à 300 µm). Elle se compose d'un cristal
de Fluoro-halogènure de Baryum dopé avec des ions d'Europium
bivalents choisis pour leur forte luminescence (le Ba F-Cl,Eu2 ou le Ba F-Br,Eu2).
Son rôle est de mémoriser l'image latente qui va être créée
lors d'une émission de rayons X
- Une couche support
- Une couche dorsale de protection
C.1 – Principe physique et technologique
Le principe physique repose sur l'utilisation de plaques constituées
d'un réseau cristallin de baryum (Ba), fluor (F) et de brome (Br) monovalent
dopé à l'europium bivalent Eu2+. Sous l'action des rayons X,
des atomes d'europium perdent un électron. Ces électrons excités
atteignent la bande de conduction électronique et sont piégés
par les molécules de Ba, F, Br monovalents pour constituer du Ba, F,
Br stables.
La plaque contient alors une image latente stable caractéristique du
flux de rayons X absorbé par le patient irradié qui sera détectée à l'aide
d'un lecteur de plaques.
De façon générale, les lecteurs de plaques photostimulables
sont constitués des éléments suivants :
- Un laser qui sert à balayer la plaque afin d'en restituer l'image
latente.
- Une fibre optique qui capte le signal émis par la plaque après
excitation par faisceau laser.
- Un photomultiplicateur qui amplifie le signal reçu
- Une électronique de conversion analogique numérique
- Un système informatique de mémorisation et traitement des données
(algorithmes de reconstruction d'images)
A ces différents éléments, on associe un écran
de visualisation et un reprographe pour l'impression sur film de l'image radiologique.
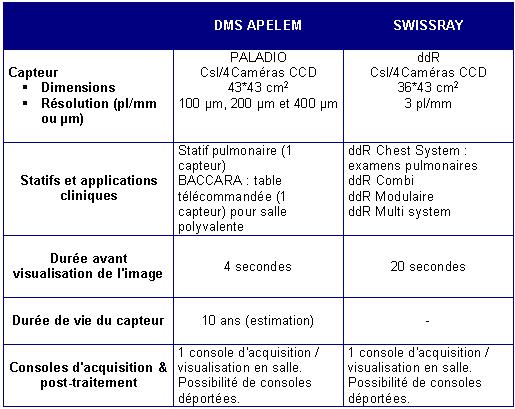
C.2 – Les principaux constructeurs de lecteurs de plaques
D – Les indicateurs d'évaluation de la qualité de
détection des différents systèmes
Les indicateurs d'évaluation de la qualité image en radiologie
numérique sont très différentes de ceux de la radiologie
analogique. En effet, les principales propriétés d'un détecteur
numérique sont les suivantes :
- La luminosité qui est l'équivalent numérique de la densité ou
du noircissement.
-La taille du champ couvert.
- La linéarité ; c'est la relation linéaire ou directe
entre l'exposition et la densité de l'image.
- L'uniformité qui est la sensibilité constante de la totalité de
la surface du détecteur.
- La résolution en contraste ou capacité de distinguer de faibles écarts
de densité affichés par une image.
- La résolution spatiale qui mesure la définition en paire de
lignes au millimètre (2,5 pl/mm correspond à un pixel de 0,2
mm).
- Le bruit de fond électronique.
- Le rapport signal sur bruit.
- Le temps et la fréquence d'acquisition des images.
Outre ces indicateur,
il existe l' "Efficacité Quantique de Détection" et
la "Fonction de Transfert et de Modulation" que nous traiterons dans
les lignes qui suivent.
D.1 – l'Efficacité Quantique de Détection (DQE)
L'efficacité quantique de détection est une caractéristique
traduisant l'efficacité de l'exposition pour obtenir l'information.
Elle dépend de la résolution spatiale et du rapport signal sur
bruit. Une DQE plus élevée implique une meilleure probabilité de
détection y compris pour des objets de faible contraste et la possibilité d'incorporer
dans le futur des applications avancées telles que la Détection
Assistée par Ordinateur (CAD), la tomosynthèse, la soustraction
d'énergie et la mammographie par injection de produit de contraste.
La DQE est lié au pouvoir d’arrêt du milieu détecteur
ainsi qu’au nombre d’événements secondaires créés
par les photons X absorbés. Ce paramètre montre l’aptitude
d’un détecteur à convertir fidèlement l’image
radiante sans la distordre en comparant le rapport signal sur bruit en sortie
par rapport à son entrée :
DQE = (S/B)sortie / (S/B) entrée
La DQE mesurée à une fréquence spatiale inférieure à 1,
devra être supérieure à 0,5 dans une chaîne d’imagerie
médicale. Elle peut être voisine de 0,8 dans les cas les plus
favorables [SUPIOT, DESS TBH 2001].
D.2 – La Fonction de Transfert et de Modulation (FTM)
La Fonction de Transfert et de Modulation caractérise la fidélité de
l'image à l'objet réel. Elle mesure la qualité de l'image
en fonction de sa fréquence spatiale. On la représente par une
courbe décroissante comprise entre 1 et 0.
La FTM permet de reconnaître l'évolution conjointe du contraste
et de la résolution dans l'utilisation d'un système. Le plus
souvent en imagerie, la FTM est meilleure pour les basses fréquences.
On définit le niveau minimum de transfert de contraste souhaité (par
exemple 10%) et l'on regarde sur la courbe à quelles fréquences
cette valeur est obtenue ou perdue, associant ainsi contraste et fréquence.
Un système peut transmettre moins efficacement certaines fréquences.
Certains systèmes peuvent transmettre quasi parfaitement les fréquences
faibles et mal les fréquences élevées, d'autres transmettent
mal les basses fréquences et bien les fréquences moyennes.
Les appareillages et les moyens de calcul nécessaires à l'évaluation
de la FTM d'un système ne sont pas à la portée des radiologues
et des ingénieurs biomédicaux, qui devront se contenter de comparer
des documents techniques et commerciaux ; dans la pratique, les méthodes
de mire conservent leur intérêt comparatif. Par contre l'analyse
des FTM fournies par les constructeurs est très informative.
D.3 – Notion de qualité image et optimisation de dose
Les niveaux de doses délivrés aux patients lors des examens
de radiodiagnostic sont en principe déterminés par la qualité des
examens requises et l'étendue des investigations nécessaires
pour établir le diagnostic [DE SOUSA, 2002].
Il existe donc une relation parfaite entre la notion de qualité image
et celle de dose délivrée au patient. L'essor des systèmes
d'imagerie numérique à permis de réduire de façon
incontestable la dose délivrée au patient par examens.
L'acquisition de technologie numérique en radiologie implique une mise à jour
du programme de contrôle qualité des installations de radiologie
afin d'être conforme aux spécificités des systèmes
de radiologie numérique.
D.4 – Le CDRAD 2.0 : Fantôme de détection de la qualité image
L' évaluation de la qualité de l’image radiologique est
basée sur la caractérisation des propriétés physiques
de la chaîne d’imagerie. la perception visuelle que se fait le
clinicien lors de l’analyse du cliché radiologique est cruciale
pour le diagnostique en imagerie médicale.
Le fantôme de contraste permet de quantifier la perception sur une gamme
variée de contraste. Il est utilisé pour les systèmes
d’imagerie diagnostique, d’angiographie numérique et de
fluoroscopie. Pour le cas particulier de la mammographie, un fantôme
particulier a été développé : le CDMAM 3.4
Le fantôme CDRAD est une tablette de Plexiglas (265mm * 265mm) avec
une épaisseur de 10 mm. La plaque de Plexiglas contient des trous cylindriques
de diamètre équivalant à la profondeur exact (avec une
tolérance de 0,03 mm). Il contient 225 cases reparties sur 15 lignes
et 15 colonnes, dans lesquels, on a gravé un ou deux points de couleur
noires qui représentent les trous cylindriques.
Les trois premières lignes présentent des cases contenant chacune
un trou. Les autres lignes présentent des cases contenant deux trous
identiques, l’une au centre et l’autre dans l’une des extrémités.

Dans chaque ligne, le diamètre des trous est constant
avec une profondeur exponentiellement croissante.
Dans chaque colonne, la profondeur des trous est constante avec un diamètre
exponentiellement croissant.
Les mesures possible avec le fantôme CDRAD sont :
•
Comparaison de la qualité image avec des détecteurs variés.
•
Détermination de la densité optimale, par variation de cette
densité.
•
Détermination de l’exposition technique, par variation du potentiel
du tube.
•
Etc.
Pour faire une image par rayons X, le fantôme CDRAD doit être
placé sur la table patient. On peut ajouter au CDRAD une ou plusieurs
plaques de Plexiglas pour adapter l’épaisseur à celle des
examens patients moyens. Différents paramètres doivent être
réglé :
•
Le potentiel du tube à RX,
•
La taille focale des RX,
•
Exposition manuelle ou automatique,
•
Avec ou sans grille.
Pour avoir de meilleurs résultats de l'évaluation de la qualité image,
on besoin de faire évaluer les images par trois (03) observateurs expérimentés.
Pour augmenter les données statistiques, trois images indépendantes
faites dans les mêmes conditions peuvent être analysées.
La pondération permet d’analyser et traiter les données.
L’image doit être lu de façon à déterminer
la zone ou les trous sont visibles. Pour ce faire, on doit :
•
Identifier la surface ou les trous excentrés sont visibles.
•
Déterminer les trois champs qui doivent être observés au
niveau de chaque lignes et colonnes.
•
Se conformer aux règles d'ajustages qui se trouvent dans le paragraphe
suivant.
L’indication de la position des trous excentrés est ensuite comparé à la
vraie position du trou dans le fantôme. Il faut se référer à la
grille d’évaluation du fantôme CDRAD. Pour l’analyse
des observations, certaines règles doivent être appliquées
: tenir compte des 4 voisins les plus proches (définis par un axe commun)
du champ d’examen. l’évaluation d’un champ particulier
se rapportera toujours aux observations des champs voisins. Des exemples de
correction sont présentés dans les lignes qui suivent.
-Règles de correction ou ajustage
Dans l’ajustage il y a 3 possibilités ou cas pour chaque observation
:
•
T : le trou excentrique à indiqué la vraie position.
•
F : le trou excentrique à indiqué une fausse position.
•
N : le trou excentrique n’a pas été du tout indiqué.
Les deux principales règles pour l’ajustage sont :
1. Un trou noté vrai (T) nécessite qu’au minimum deux (02)
des voisins les plus proches soient correctement indiqués.
2. Un trou faux (F) ou non indiqué (N) sera considéré en
tant que vrai si et seulement si les 3 ou 4 voisins les plus proches sont correctement
indiqués.
Tenir également compte des exceptions ci-dessous :
1. Un vrai (T) qui a seulement deux voisins proches (situé en bordure
du fantôme) a besoin de seulement un (01) voisin proche correctement
indique pour rester vrai.
2. Un trou faux (F) ou non indiqué (N) qui a seulement 02 voisins proches
sera considéré vrai si et seulement si les 02 voisins les plus
proches sont correctement indiqués.
-Exemples d'ajustages
06 (six) exemples d’ajustage sont présenté ci-dessous
:
Exemple 1 : Le plus courant.
T* reste T parce que 02 de ses voisins les plus proches sont correctement indiqués.
F* reste F parce qu’il y a seulement 02 de ses voisins les plus proches
qui sont correctement indiqués.
Exemple 2 :
F* est considéré comme un T parce que il a plus de deux (02)
voisins proches correctement indiqués.
Les deux T* ont cependant un seul voisin proche correctement identifié et
sont donc considérés comme des F.
Exemple 3 :
T* reste T parce qu’il a 1 voisin sur les 2 les plus proches correctement
indiqués.
Exemple 4 :
F* sera considéré comme un T parce qu’il a ses deux (02)
voisins les plus proches qui sont correctement indiqués.
T* sera considéré comme un F parce qu’il a seulement un
voisin proche correctement indiqué.
Exemple 5 :
F* reste un F parce que sur 2 voisins proches, il y a un seul qui est correctement
indiqué.
Les deux T* sont considérés comme F parce qu’ils ont respectivement
un (01) seul ou aucun voisin le plus proche correctement indiqué.
Exemple 6 :
T* reste T parce que sur deux voisins proches un seul est correctement indiqué.
F* sera considéré comme un T à cause de ses trois (03)
voisins les plus proches qui sont correctement indiqués.
-Présentation des résultats
Par l’utilisation d’outils mathématiques
La courbe à déterminer s’appelle courbe de contraste /
détail [1]. La qualité de l’image peut s’exprimer
par le calcul du rapport des positions correctement identifiées sur
le nombre total de cases (formule 1).

Une autre méthode pour quantifier la qualité de l’image
est appelée méthode d’indice de qualité de l’image
[2,3] qui est défini dans la formule 2.

On note Di;th le diamètre de la limite en contraste
de la colonne i. la somme du produit de la colonne i par le diamètre
de la limite en contraste de la colonne i donne l’indice de qualité de
l’image (IQF).
Pour le calcul de cet indice, deux règles essentielle sont proposées
:
1. Une colonne complètement invisible aura comme conséquence
un Di;th de 10 mm (pour une profondeur de trou entre 0,3 et 8 mm).
2. Une colonne totalement visible aura pour conséquence un Di;th de
0,3 mm (pour une profondeur de trou entre 0,3 et 8 mm).
La qualité de l’image augmente avec un nombre croissant de trous
correctement identifiés. Dans certains cas, l’IQF deviendra plus
petit parce que les valeurs seuils du diamètre et de la profondeur des
trous sont plus petites.
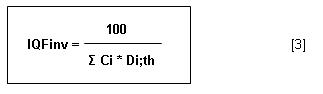
Si cette dernière approche donne un chiffre croissant pour une qualité d’image
croissante, il est recommandé d’utiliser la formule 3.
Par la courbe de contraste / détail
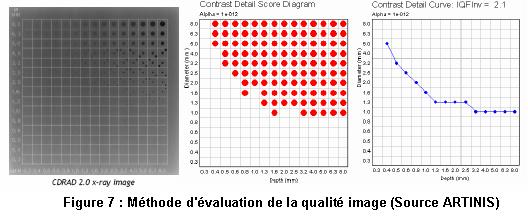
Les résultats peuvent être représentés sur un graphe.
On trace une courbe représentant la profondeur des trous par rapport à leur
diamètre. La courbe limite du champ s’appelle courbe de contraste
détail.
Pour la comparaison de différents systèmes d’imagerie,
les images des fantômes doivent être réalisées dans
des conditions identiques et évaluées par le même observateur
au même instant. Le meilleure système devra alors produire une
image dans laquelle les plus petits contrastes et détails sont visibles.
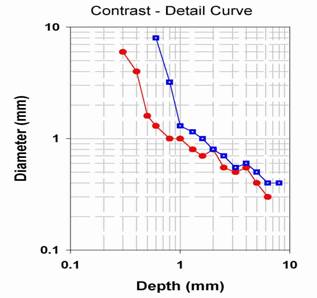
L’on doit avoir un décalage de la courbe de CD (contraste / détail) à la
partie gauche inférieure de l’image (voir figure suivante. Source
ARTINIS).
II – Evaluation comparative de la qualité image
de différents systèmes de radiologie numérique
La FTM (Fonction de Transfert et de Modulation) exprime l'évolution
du contraste de l'image obtenue en fonction de la fréquence spatiale
de l'objet pour un contraste objet donné. Ce paramètre permet
d'évaluer en partie les performances d'un détecteur. La courbe
suivante nous donne les FTM de différents types de détecteurs
en radiologie numérique.
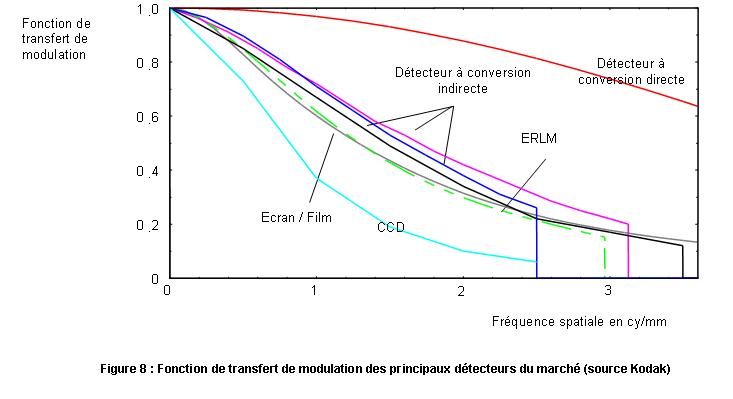
L'analyse de la courbe nous montre que les détecteurs à conversion
directe ont une meilleure FTM que tous les autres types de détecteurs.
Les capteurs à camera CCD présente par contre la plus mauvaise
FTM. La FTM caractérise bien la résolution en contraste mais,
ne tient pas compte du bruit. Seule, elle n'est pas très représentative
de la qualité du détecteur.
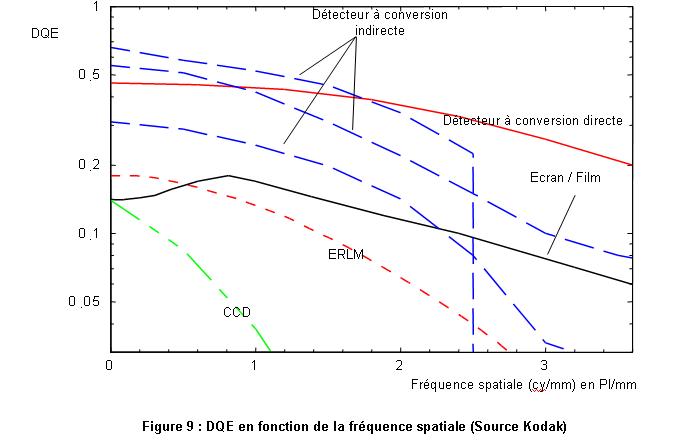
La DQE (Efficacité Quantique de Détection) caractérise
très bien les capteurs numériques car, elle intègre le
bruit, la résolution, la sensibilité et l'absorption des Rx.
La DQE s'exprime en pourcentage et est de [AFIB, 2003] :
- 20 à 30% pour un couple écran film (examens à faible
dose impossibles) ;
- 20 à 25 % pour les ERLM, mais avec une plage d'exposition plus large
par rapport aux films classiques et une meilleure sensibilité ;
- 30 à 40% pour les capteurs plans au sélénium ;
- 45 à 55% pour les capteurs plans au silicium et scintillateur ;
- 60 à 70% pour les amplificateurs de luminances.
Ces deux principaux paramètres nous permettent de se
faire une idée sur la performance des détecteurs numériques
que l'on trouve sur le marché. Mais, force est de reconnaître
qu'une installation de radiologie numérique ne se limite pas au seul
détecteur. Elle est une chaîne d'acquisition et de traitements
d'images composés de plusieurs éléments (algorithmes,
circuits électroniques) : la performance ou la fiabilité d'un éléments
de la chaîne ne garantie pas la performance du système en entier.
On le voit, la meilleure façon de comparer les systèmes numériques
entre eux est d'aller au delà de ces paramètres et se focaliser
sur l'élément principal qui est obtenu en bout de chaîne
: l'image radiologique numérique. Nous avons donc fait des tests avec
le fantôme CDRAD 2.0 sur différents types d'installations radiologiques
numériques du CHU d'Amiens. Une analyse des clichés nous à permis
d'évaluer la qualité image de ces différents systèmes
en déterminant la courbe seuil de contraste qui caractérise la
résolution et la performance des différents systèmes étudiés.
Par cette méthode, on détermine de façon indépendante,
c'est à dire sans se laissé influencer par les constructeurs,
le système le plus performant. Cette méthode peut être
inscrite dans un programme de contrôle qualité des équipements
de radiodiagnostic de type numérique.
A – Matériels & Méthodes
Nous avons effectuée des études comparatives d'évaluation
de la qualité image de deux systèmes de radiologie numérique.
Le premier système est celle de la salle d'urgence de marque APELEM
avec le capteur numérique "PALADIO". Cette salle est situé au
service de radiologie C de l'hôpital sud. Le second système est
une table de radiologie couplée à un détecteur de type
ERLM et de marque KODAK. Un lecteur de plaques radiologiques "Direct-View
CR 950" permet de visualiser les images radiologiques contenues dans les
plaques au phosphore. Ce système est également situé au
service de radiologie C de l'hôpital sud.
Deux plaques de plexiglas de 1 cm ont été respectivement disposé au
dessus et en dessous du fantôme CDRAD 2.0. Les paramètres d'expositions
sont de 75 kV et 15 mAs. Les caractéristiques propres à chaque
capteur sont les suivantes :
-KODAK. La taille est de 35*35 cm2 et la résolution est de 139 µm.
- PALADIO. La taille est de 43*43 cm2. notons que ce capteur possède
différentes gammes de résolutions (100 µm, 200µm
et 400µm). Le mode usuel d’utilisation est de 200µm.
B – Résultats & Discussions
Les résultats obtenus sont présentés ci dessous.
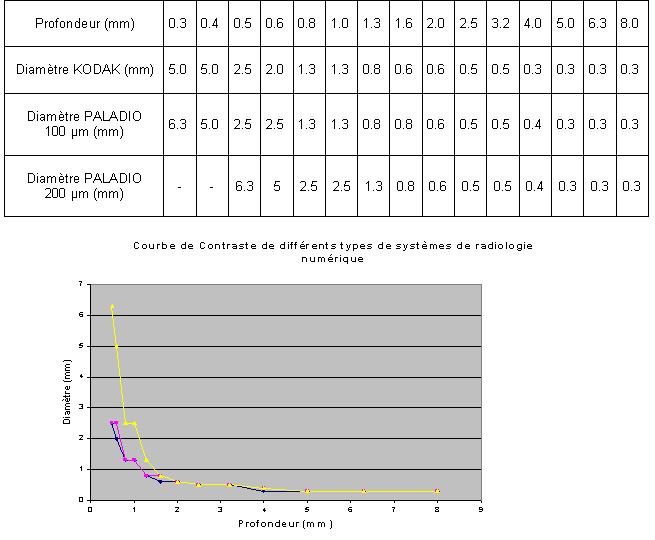
Sur le graphique, le jaune et le rose correspondent au capteur
PALADIO lorsque la résolution est respectivement fixée à 200
et 100 µm, le bleu correspond à la plaque phosphore KODAK.
Le rapport des observations correctes R est de 70.22 % pour la plaque phosphore
KODAK et de 68.88 % pour le capteur à cameras CCD PALADIO pour une résolution
de 100 µm.
Cette étude nous montre que le capteur PALADIO nous donne une qualité image égale à celle
de la plaque phosphore KODAK lorsque la résolution est de 100 µm.
il va de soit que lorsque l'on choisit une résolution de 200 µm
ou 400 µm, on a une qualité image moins bonne que celle de la
plaque phosphore. La « PALADIO » présente néanmoins
des avantages certains car son utilisation implique un gain de temps par la
suppression de toutes manipulations de cassettes.
Nous aurions voulu étendre notre étude par l'analyse des images
issues de toute la gamme de capteur numérique existant sur le marché afin
de se faire une idée sur l'allure des courbes de contrastes de ces systèmes
numériques. Pour ce qui est de l'étude ainsi réalisée,
nous somme satisfait car nos conclusions s'approchent de celles déduites
par l'analyse des courbes de la FTM et de la DQE. On remarque que les insuffisances
du capteur à cameras CCD peuvent être compensé par de très
bons algorithmes de reconstructions de l'image. Restons cependant prudent car
la fiabilité d'un système de radiologie numérique repose également
sur sa robustesse c'est à dire sa capacité à maintenir
une qualité image constante sur une durée assez longue.
Notre avis est que ce outil peut être utile lors du contrôle qualité réglementaire à la
réception de la salle. On déterminera alors la courbe de contraste à la
réception qui servira de référence lors des contrôles
périodiques à venir de la salle.
retour sommaire
PARTIE III-PARTICIPATION A UNE PROCEDURE D'ACHAT D'UN SYSTEME
DE DOSIMETRIE OPERATIONNELLE
I – La dosimétrie opérationnelle
La dosimétrie opérationnelle à fait son apparition dans
le milieu médical grâce à l'arrêté du 23 mars
1999. Avant cette date, la surveillance de l'exposition du personnel aux rayonnements
ionisants se faisait à l'aide de dosimètres photographiques plus
connu, sous le nom de dosimétrie passive. Cette dernière est
donc associée à la dosimétrie opérationnelle qui
améliore grandement la radioprotection du personnel médical et
paramédical.
Concrètement, la dosimétrie opérationnelle est un système
de dosimètres électroniques fournis aux agents lors de leurs
interventions en zone contrôlée et, restitués en fin d'intervention.
Les mesures de l'exposition ainsi obtenues sont collectées dans un système
informatisé local, celui-ci assure le suivi des doses individuelles
par tâche. Ces données sont intégrées dans une application
informatique nationale le SISERI (Système d'Information de la Surveillance
de l'Exposition aux Rayonnements Ionisants).
Quelques soient leurs caractéristiques propres, les systèmes
de dosimétrie opérationnelle répondent donc à plusieurs
finalités communes :
- Le contrôle en temps réel des doses reçues. Ce qui, d'une
part fournit un moyen d'alerte immédiate du personnel et d'autre part,
contribue à la prise en charge de la protection radiologique par les
travailleurs eux-mêmes.
- La mise en œuvre de l'optimisation de la radioprotection.
- La répartition équitable des doses individuelles afin de prévenir
l'exposition excessive de certains agents.
II – Rappel du contexte de l'appel d'offre / quelques éléments
du C.C.T.P.
Le C.H.U. d’AMIENS a lancé le premier trimestre 2004 un appel
d’offres ouvert concernant la fourniture d'un système de dosimétrie
opérationnelle, conforme au Décret 98-1186 et aux arrêtés
du 23/03/1999 (précisant les règles de dosimétrie externe
des travailleurs affectés à des travaux sous rayonnements ionisants
- J.O. du 28 avril 1999), pour l’équipement progressif de l’ensemble
des plateaux techniques d’imagerie (système de dosimétrie
opérationnelle). Les prestations ont été reparties en
3 tranches, dont une ferme et deux conditionnelles. Les prestations demandées
au marché sont décomposées en 2 postes :
N° de poste |
Désignation du poste |
N° nomenclature |
Poste 1 |
Fourniture et installation d’un système
de dosimétrie opérationnelle (bornes de lecture, boîtiers
individuels de dosimétrie, superviseur informatique) |
18.38 |
Poste 2 |
Etalonnage et maintenance du système de dosimétrie |
81.18 |
Le système de dosimétrie opérationnelle
proposé sera constitué de :
-Dosimètres électroniques individuels portables de petites dimensions.
Ils seront attribués de façon non nominative ni permanente. Ils
devront être adaptés au type et à l’énergie
des rayonnements à détecter dans chaque secteur du plateau technique
du C.H.U. (radiologie conventionnelle et interventionnelle, médecine
nucléaire, TEP à 511kev, …). Le système proposé devra
permettre en standard la lecture des doses superficielles et profondes (Hp
0,07 et Hp 10). ;
- Bornes de lecture des dosimètres portables par liaison sans fil. Ces
bornes seront localisées dans des locaux judicieusement choisis pour
permettre un accès aisé aux utilisateurs, et permettront de décharger
les informations et les doses enregistrées par les dosimètres électroniques
portables et individuels dans une base de données gérée
par un serveur informatique ;
- Les racks de rangement adaptés au nombre de dosimètres définis
dans chaque secteur et pouvant, le cas échéant, assurer d’autres
fonctions comme la recharge des batteries ;
- Serveur informatique pour gestion nominative des données d’exposition, à partir
de la mise en réseau des bornes de lecture des dosimètres électroniques.
Le logiciel d’exploitation doit permettre la gestion des expositions
individuelles de chaque agent recensé dans le système, et l’échange
de données selon le protocole SISERI mis en œuvre par l’Institut
de Radioprotection et de Sûreté Nucléaire (IRSN) ;
- Les contraintes de raccordement des éléments constitutifs du
système en terme de réseau informatique devaient être soigneusement
détaillées, au moyen de schémas synoptiques et d’une
note technique détaillée remis par les soumissionnaires à l’appui
de leur proposition.
III – Etude comparative des systèmes de dosimétrie
opérationnelle
Les sociétés suivantes sont les 3 principaux fournisseurs ayant
une solution technique validée par l’IRSN.
-"APVL", avec une offre de base constituée autour du dosimètre
EPD Mk2 de la Société Thermo Electron Corporation Ltd (anciennement
Siemens Environnemental Systems). Le système proposé est donc
composé :
•
De dosimètres EPD Mk2 identiques pour tous les secteurs d’activités
hospitaliers, permettant l’enregistrement des doses issues des rayonnements
X, Gamma et Bêta.
L’attribution nominative d’un dosimètre lors de la prise
de poste de travail se fait par saisie d’un code personnel numérique,
après insertion du dosimètre dans un emplacement spécifique
de la borne de lecture située en entrée de zone contrôlée.
Le dosimètre est alimenté par une pile, assurant 8 mois d’autonomie
en fonctionnement normal ;
•
De bornes de lecture et de recueil des doses, avec écran tactile en
interface "homme-machine", et lecteur infra-rouge pour communiquer
et échanger les informations avec le dosimètre individuel. Cette
opération nécessite l’insertion de ce dernier dans une
fente de lecture lors du passage devant la borne ;
•
Des racks de rangement des dosimètres, disposant de 10 emplacements,
purement passifs ;
•
D'une station de travail assurant le rôle de serveur informatique du
système, avec base de données nominatives des agents hospitaliers
concernés. La communication avec l’IRSN se fait actuellement en
format CSV.
-"COMET", avec une offre de base constituée autour du dosimètre
EDM-III, fabriqué par la Société PANASONIC. Le système
proposé dispose de caractéristiques techniques spécifiques,
dont la possibilité de communication en temps réel des données
enregistrées par les dosimètres vers un réseau d’antennes
réceptrices. Il est composé :
•
De dosimètres EDM-III identiques pour tous les secteurs d’activités
hospitaliers, permettant l’enregistrement des doses issues des rayonnements
X, Gamma et Bêta. Le dosimètre dispose d’un émetteur
sans fil de technologie "Bluetooth", permettant la transmission en
temps réel des données lorsqu’il se trouve dans le rayon
de réception d’une antenne active (10 mètres) ;
•
De bornes d’attribution type DAM-III, permettant à chaque utilisateur
de s’attribuer un dosimètre de façon nominative lors de
sa prise de poste de travail, soit par saisie d’un code personnel numérique,
soit au moyen d’une clef à puce électronique personnelle
de type "i-Button", après insertion du dosimètre dans
un emplacement spécifique de la borne. En sortie de zone, le système
d’attribution récupère les données enregistrées
par le dosimètre, et permet à l’utilisateur de consulter
les cumuls de doses (annuel, mensuel, journalier) ;
•
De rack-chargeur DCUC-III x8 : le dosimètre est alimenté par
un accumulateur, assurant 16 heures d’autonomie en fonctionnement normal,
avec une durée de recharge complète de 2 heures. Celle-ci est
assurée au moyen de ces dispositifs, permettant chacun de prendre en
compte jusqu’à 8 dosimètres. Ils assurent également
la désattribution d’un dosimètre mis en recharge, avec
récupération des données enregistrées ;
•
D'antennes réceptrices Bluetooth DRM-III : il s’agit d’une
spécificité du système de dosimétrie COMET, qui
permet le cas échéant, en fonction du réseau d’antennes
mis en œuvre, d’avoir une véritable traçabilité des
doses en temps réel, chaque dosimètre étant en mesure
de transférer ses données dès qu’il entre dans le
rayon d’action d’une de ces antennes;
•
D’un serveur informatique unique centralisant les données de tous
les composants du système (système d’attribution et chargeur
des batteries des dosimètres, antennes réceptrices Bluetooth)
au moyen de l’application informatique spécifique COMDOS Server.
Ce logiciel est commercialisé en licence "site", et utilise
une base de données SQL, ce qui permet de dupliquer l’installation
de la version COMDOS Client autant de fois que nécessaire, sans surcoût
d’investissement. La transmission des données d’exposition
des agents avec l’IRSN se fait actuellement en format CSV.
-"GENERAL ELECTRIC MEDICAL SYSTEM", avec une offre constituée
de dosimètres DMC 2000-X et DMC 2000-XB, fabriqués par la société MPG
Instruments. Le système proposé est composé :
•
De dosimètres DMC 2000-X pour l’enregistrement des doses X et
gamma en radiologie et en imagerie TEP, et de modèle DMC 2000-XB, enregistrant
en plus les doses liées aux rayonnements bêta en médecine
nucléaire. Ils sont alimentés par des piles, leur conférant
une autonomie de 8 à 10 mois en utilisation normale, et dont le remplacement
systématique est prévu lors des étalonnages périodiques
;
•
De lecteurs LDM 2000 communiquant avec les dosimètres en liaison HF
à
modulation de fréquence en véritable mode "mains libres" (portée
maximale de
1 mètre). Ces lecteurs transmettent les données récupérées
sur les dosimètres via le réseau informatique de l’établissement
vers le serveur central du système. L’attribution temporaire d’un
dosimètre se fait via un code personnel à saisir au clavier du
lecteur, associé éventuellement à un code de tâche.
A noter l’existence de lecteurs simplifiés un peu moins coûteux,
mais nécessitant d’être reliés à un ordinateur
personnel (ceci peut constituer une solution alternative économique
pour la surveillance de secteurs d’activités particuliers et localisés)
;
•
De racks de rangement purement passifs (sans fonction de recharge d’accumulateurs)
pouvant stocker 10 dosimètres ;
•
D’une application spécifique et très complète de
gestion des données de dosimétrie appelée DOSIVIEW pour
le système central, et DOSICLIENT pour l’interface utilisateur
de la Personne Compétente en Radioprotection et de ses délégués éventuels.
Ce logiciel assure la transmission réglementaire des données
de surveillance individuelle d’exposition à l’IRSN, conformément à la
réglementation française.
IV – La configuration installée au CHU d'Amiens
Les dosimètres mesurent en continu les radiations incidentes et mémorisent
les différentes valeurs mesurées. Les valeurs limites en µSv
peuvent être saisies pour chaque personne enregistrée. En cas
de dépassement de ces valeurs, le porteur du dosimètre est informé par
un moyen visuel et sonore. Il peut alors prendre immédiatement les mesures
nécessaires et s’éloigner de la zone dangereuse.
Le dosimètre transmet les valeurs mesurées à intervalles
réguliers ou en cas de survenance de valeurs extrêmes, à l’unité de
contrôle et de commande (CCU) intégrée dans le réseau
local par l’intermédiaire du lecteur se trouvant à proximité,
au moyen d’une technologie sans fil. Afin de pouvoir constater quel porteur
utilise quel dosimètre, les dosimètres sont affectés aux
différentes personnes dans le système d’attribution au
moment où elles prennent leur service. A ce stade, toutes les données
qui sont encore stockées sont aussi transmises au réseau et le
dosimètre est à nouveau paramétré. En fin de travail,
les dosimètres sont placés dans les logements d’insertion
du Rack-chargeur pour recharger les accumulateurs. Pendant cette opération,
les données stockées sont également transmises au réseau.
Les données qui ont été transmises à l’unité de
contrôle et de commande (UCC) peuvent y être consultées
et analysées. Par l’intermédiaire de cette UCC, on peut
aussi enregistrer et changer les données permanentes des membres du
personnel.
Les données de mesure de la dosimétrie active ou opérationnel
sont collectées et mémorisées dans l’unité de
contrôle et de commande de l'établissement. Ceci permet une évaluation
en continu par les personnelles responsables localement.
LE RESEAU INFORMATIQUE DU SYSTEME DE DOSIMETRIE OPERATIONNELLE DU CHU D'AMIENS
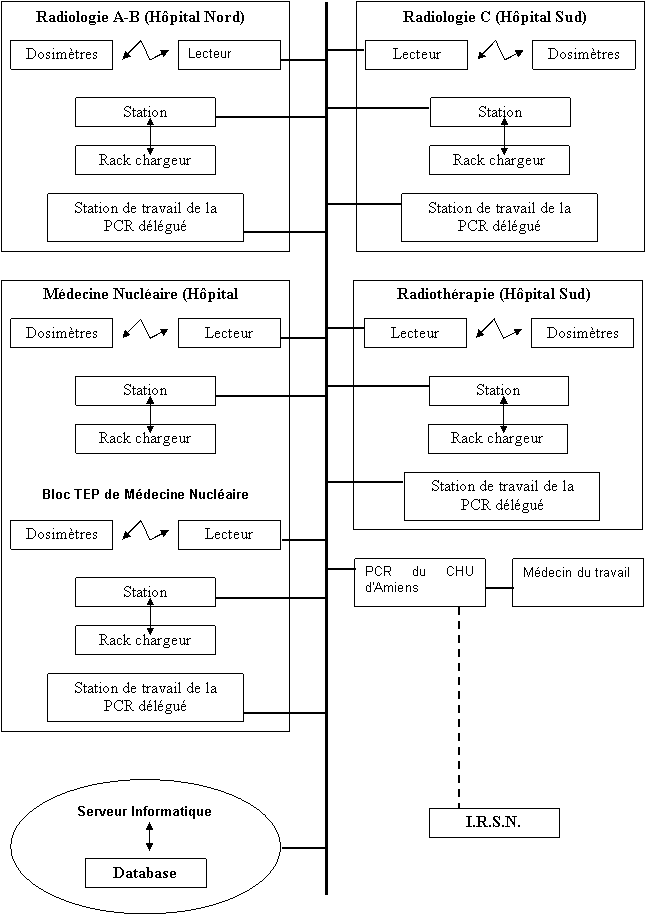
retour sommaire
PARTIE IV-ETUDE PRELIMINAIRE POUR LA MISE EN PLACE DE PROTOCOLES
DE MESURE DE DOSE A LA SURFACE D'ENTREE DU PATIENT (De) EN RADIOLOGIE CLASSIQUE
De nos jours, le domaine du radiodiagnostic est caractérisé par
une volonté des pouvoirs publics de gérer de façon responsable
et efficace le risque radiologique. C’est dans ce contexte qu’est
apparu l’arrêté du 12 février 2004 relatif aux niveaux
de référence diagnostiques en radiologie et en médecine
nucléaire. Ledit arrêté émane de la directive européenne
97- 43 EURATOM de juin 1997 et de l’avis du Conseil supérieur
d’hygiène publique de France en date de janvier 2004. Sur le plan
pratique, l’application dudit arrêté implique une réflexion
profonde sur les protocoles de mesure de doses à la surface d’entrée
du patient (De), une analyse des différents instruments de mesures des
doses et leurs coûts économiques.
I - L'arrêté du 12 février 2004 et la radiologie classique
Dans le tableau suivant nous faisons une analyse de l’arrêté du
12 février 2004 en prenant soin de bien mettre en évidences les
items qui traitent plus particulièrement des niveaux de référence
de la radiologie classique. Cette analyse nous permettra de centrer la réflexion
sur la mise en place de protocoles de dosimétrie en radiologie classique.

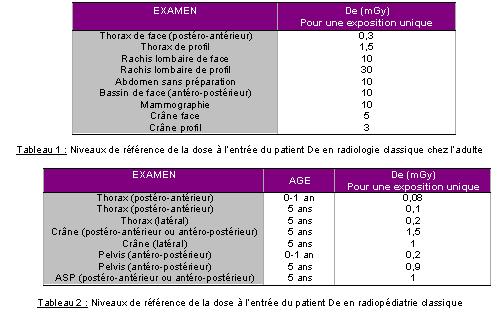
Ces niveaux de références constituent un moyen
de promouvoir des améliorations de la pratique, mais ce ne sont pas
des niveaux optimum de radioprotection du patient puisque le concept n'intègre
pas le contrôle de la qualité de l'image. Ils déterminent
la limite entre une pratique jugée acceptable et une pratique jugée
trop irradiante en terme de dose reçue par le patient [WALL, 2001].
En effet, mesurer les doses ne suffisent pas pour l'optimisation de la radioprotection
du patient, puisqu'il faut également s'assurer que l'information contenue
dans l'image est adéquate pour établir le diagnostic [DE SOUSA,
2002].
Notons que la directive 97/43 de juin 1997 considère trois niveaux
d'évaluation dosimétrique [AUBERT, 1999] :
-La dosimétrie du faisceau qui se fait régulièrement
lors des contrôles qualité des installations de radiodiagnostic.
-L'arrêté du 12 février 2004 qui fixe les niveaux de référence
diagnostique pour les examens exposant aux rayonnements ionisants les plus
courants ou les plus irradiants.
-Enfin, l'application de l'arrêté par la mesure des doses reçues
par les patients dans les cas particuliers tels que les examens les plus irradiants
ou la radiopédiatrie par exemple.
II – Analyse des différents instruments de mesure des doses à l'entrée
du patient et leurs coûts économiques
Il existe différents types de détecteurs pour la mesure de la
dose à l'entrée du patient. De façon générale,
on retient deux principes physiques de détection qui sont :
- L'ionisation dans l'air. C'est le principe couramment utilisé par
les chambres d'ionisation à transmission.
- L'ionisation dans les solides. Dans cette catégorie, on retrouve principalement
les détecteurs thermoluminescents (DTL), les diodes à semi-conducteurs
et les détecteurs à scintillations.
1. La chambre d'ionisation à transmission
La chambre d'ionisation à transmission permet la mesure du Produit
Dose Surface (PDS). Elle est fixée à la base du collimateur du
tube à RX, elle couvre également la plus grande ouverture du
diaphragme. Ce type de détecteur permet la mesure d'une quantité dosimétrique
appropriée pour la détermination de l'exposition du patient [LISBONA,
2003]. En effet, il possible de passer du PDS à la dose à l'entrée
De en prenant en compte le Facteur de Retrodiffusion dans l'air du patient
(B).
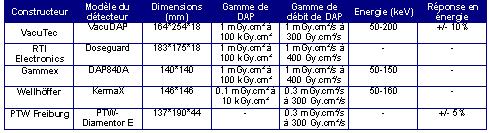
Dans le tableau suivant, nous vous présentons les caractéristiques
des principales chambres d'ionisation à transmission du marché français
[LISBONA, 2003].
Selon le rapport N°21 de la Société Française
de Physique Médicale, les principales sources d'erreur liées à l'usage
de ces détecteurs sont :
-La position de la chambre d'ionisation par rapport à la table. L'étalonnage
basique en usine est normalement réalisé à l'aide d'un
absorbeur simulant une moyenne entre une installation du tube à rayons
X au-dessous et au-dessus de la table, ce qui sans correction conduit à une
sous estimation ou à une surestimation du PDS.
-Le rayonnement diffusé provenant du collimateur, du patient ou de
la table et atteignant la chambre d'ionisation.
-L'installation de radiologie possède des caractéristiques différentes
(faisceaux RX, débit) de celles utilisées pour l'étalonnage.
-Les autres facteurs liés à la chambre d'ionisation à transmission
tels que la température, le taux d'hygrométrie, les courants
de fuites et l'alimentation électrique.
En prenant en compte la totalité de ces erreurs, l'incertitude globale
de la mesure devrait être inférieure à 20%.
- Quelques rappels théoriques
Le produit dose surface (PDS) est, défini comme étant égal à la
dose absorbée dans l'air dans un plan, Da(x,y) intégrée
sur la surface d'intérêt du faisceau de rayons X (dans un plan
perpendiculaire à l'axe du faisceau) définie par, les variables "x" et "y" et
par, la taille du champ "A". Ce paramètre est indépendant
de la distance source-détecteur. Cette technique de mesure sera celle
utilisée dans les protocoles de mesures.
De façon pratique, on utilise la relation suivante :
PDS = Da * A
La dose à l'entrée, De est défini comme la dose dans l'air,
au point qui correspond à l'intersection de l'axe central du faisceau
de rayons X avec la surface d'entrée du patient ou du fantôme.
De = (1/Apatient)*PDS*B avec,
B : le facteur de retrodiffusion dans l'air du patient.
Apatient : la taille du champ à la surface d'entrée du patient.
Remarque : l'estimation de la taille du champ à l'entrée du patient
et celle du facteur de retrodiffusion dans l'air du patient peuvent induire
des erreurs supplémentaires et augmenter l'incertitude globale de la
mesure.
2. Les détecteurs thermoluminescents (DTL)
Le DTL se présente sous différentes formes et tailles (poudre,
frittés, micro-cylindres, disques), les principaux matériaux
utilisés sont le borate de lithium (Z=7,4) et le fluorure de lithium.
Il est surtout utilisé pour la mesure de la dose à l'entrée
du patient et l'estimation de la dose in vivo en fonction des tables de conversion
et de la qualité du faisceau.
Parmis les avantages liés à l'utilisation du DTL, on peut citer
:
- Taille des détecteurs perturbant peu ou pas l'image radiologique,
- Utilisation possible sur des patients,
- Enfin, ces détecteurs intègrent dans la mesure des doses à l'entrée,
le facteur de retrodiffusion qui influe grandement sur la mesure.
Les principaux inconvénients sont :
- Le coût très élevé de l'acquisition de l'équipement
et,
- La lecture des doses ne se fait pas en temps réel (principal inconvénient
au regard de l'arrêté du 12 février et du principe d'optimisation
de la radioprotection du patient).
3. Les détecteurs à scintillations
Ces types de détecteurs utilisent le principe physique de la scintillation
par le couplage entre une fibre optique et un capteur (scintillateur). Un capteur
en phosphore (de la taille d'une tête d'allumette) est lié à une
fibre optique. La lumière générée suite à une
exposition aux rayons X, est guidée par la fibre optique jusqu'à un
semi-conducteur photosensible. L'intensité du signal lumineux capté par
le semi-conducteur est proportionnelle à la dose [LISBONA, 2003].
Comme les DTL, les détecteurs à scintillations permettent la
mesure de la dose à l'entrée du patient. Ils offrent l'avantage
de suivre à temps réel la dosimétrie du patient. L'utilisation
de ces détecteurs impose un certain nombre de contrôles qui sont
:
- Vérification de l'étanchéité de la tête
de détection,
- Vérifier qu'il n'y a pas de dommages mécaniques causés à la
fibre optique (contraintes de torsion et de courbures).
Selon une étude réalisée par le service de physique de
l'Institut Gustave Roussy, 5 détecteurs à scintillations sur
12 étaient défectueux à la réception [AUBERT, 1999].
Les avantages liés à l'utilisation de ces types de détecteurs
sont divers et multiples [LISBONA, 2003] :
- Chaque détecteur peut servir pour 50 mesures environ (limite mécanique
de la fibre optique),
- Les détecteurs à scintillations sont radiotransparents excepté,
le scintillateur lui-même,
- Ils se fixent très facilement à la peau du patient et sont
parfaitement adaptés à la mesure de la dose lors de toute procédure
de radiologie interventionnelle mettant en œuvre la scopie et la graphie.
- Aspects économiques
Dans cette partie, nous reprenons une étude publiée en mai 1999
par la Société Française de Physiciens d'Hôpital
qui stipule que : "le boîtier électronique du détecteur
SDM (Skin Dose Monitor) de la société McMahon Medical est livré avec
12 détecteurs et le coût d'investissement de l'ensemble est d'environ
3200 Euros TTC. Le coût en consommables (détecteur uniquement)
revient à 83 Euros TTC par détecteur (à ces coûts,
il faudrait ajouter les coûts d'étalonnages).
Le constructeur recommande l'utilisation d'un même détecteur
pour 10 patients. Cependant, un même détecteur pourra servir pour
d'avantages de patients si la fibre est manipulée avec précaution.
III – Evaluation d'une chambre d'ionisation à transmission pour
la dosimétrie patient en radiodiagnostic
Cette étude vise à évaluer l'utilisation des chambres
d'ionisation à transmission dans le cadre des mesures de doses reçues
par les patients lors des examens de radiodiagnostics. Elle permettra de mettre
en évidence les avantages et les inconvénients liés à l'utilisation
de tel détecteur dans le cadre de l'application de l'arrêté du
12 février 2004.
En effet le choix du type de détecteur à utiliser dans le cadre
de cet arrêté se pose. Si les détecteurs solides semblent être
les plus fiables pour la mesure de la dose à l'entrée du patient
(De), il présente de nombreux inconvénients dont la lecture différée
des doses (cas des DTL), le coût d'investissement et, la fragilité mécanique
de certains type de détecteurs (cas des SDM, détecteurs à scintillations).
On le voit, l'utilisation des chambres d'ionisation à transmission semble
la plus aisée et la plus pratique. Cependant un problème majeur
se pose ; le paramètre de référence des chambres d'ionisation à transmission
est le produit dose surface (PDS) or, les niveaux de références
de l'arrêté du 12 février 2004 sont des doses à l'entrée
(De exprimé en Gy).
Dans cette étude expérimentale, nous essaierons de faire émerger
les contraintes liées à l'utilisation de tels détecteurs
et, préconiser éventuellement un protocole de mesure des doses à l'entrée
du patient à l'aide du produit dose surface (PDS).
1. Le matériel
-L'installation radiologique
L'étude à été réalisée sur une installation
de radiologie numérisée universelle multifonctions "Omnidiagnost
/Philips" du service de radiologie A-B de l'Hôpital Nord.
Les caractéristiques techniques sont les suivantes :
- Tube à rayons X : Super ROTALIX (anode W/11°).
- Amplificateur de luminance triple champ (23 cm, 31cm, 38 cm) avec un distributeur
de canaux.
- Générateur HF.
- La taille des foyers est de 0,6 mm pour le petit foyer et 1,3 mm pour le
grand foyer.
-La chambre d'ionisation plate circulaire
La dose à l'entrée du fantôme utilisée comme valeur
de référence est obtenue à l'aide d'une chambre d'ionisation "PTW
Freiburg" associée à l'électromètre "Unidos" (étalonnée
en octobre 2002).
Les caractéristiques de la chambre d'ionisation sont les suivantes
:
- Le volume est de 112 cm3
- La réponse est de 5*10-6 C/Gy
Notons que l'électromètre "Unidos" a un facteur d'étalonnage
N = 2.42*105 Gy/C.
- La chambre d'ionisation à transmission
La chambre d'ionisation à transmission est située en sortie
du tube à rayons X, elle est incorporée au système de
radiographie et délivre le produit dose surface en sortie du tube. Malheureusement,
nous ne disposons d'aucune information sur la date de dernière calibration
et sur les caractéristiques techniques du détecteur.
- Le détecteur à diode "Dosimax (Wellhofer)"
Le "Dosimax" est un détecteur solide à diode qui permet
de faire la mesure de la dose à l'entrée du fantôme et
de comparer les résultats avec ceux de la chambre d'ionisation "PTW
Freiburg". Cette répétition des mesures permettra de mieux
situer les écarts et de s'affranchir des éventuelles erreurs
de mesures de l'un ou l'autre des détecteurs. Les caractéristiques
techniques du "Dosimax" sont les suivantes :
- La gamme de dose est de 1µGy à 40 Gy
- La gamme de débit de dose est de 0,05 mGy/s à 2 Gy/s
- La gamme d'énergie s'étend de 60 kV à 150 kV.
- Protocoles expérimentaux
Une série de mesure de dose à l'entrée (De) ont été effectuée
sur des fantômes constitués, de plaques de Plexiglas d'épaisseurs
variables (9 cm, 17 cm et 21 cm). Les tests ont été réalisés à des
kV croissants sur une installation de radiologie numérique "Omnidiagnost
/ Philips".
Le protocole de mesure consiste à coller sur le fantôme au centre
du champ soit, une chambre d'ionisation plate circulaire "PTW Freiburg" associée à l'électromètre "Unidos" soit,
le détecteur solide "Dosimax". Le tube à rayons X de
l'installation de radiographie dispose à sa sortie d'une chambre d'ionisation à transmission
permettant de connaître pour chaque test, le produit dose surface du
flux de rayons X.
Des études comparatives permettront ensuite d'évaluer les écarts
entre le produit dose surface respectivement en sortie du tube à rayons
X et calculé à l'entrée du fantôme. De même,
une analyse de la dose (De) réelle mesurée à l'entrée
du patient et celle estimée à partir du produit dose surface
permettra entre autre d'évaluer la pertinence de l'un ou l'autre des
paramètres.
2. Résultats et Discussions
- Comparaison des mesures de la chambre d'ionisation plate
avec celle du détecteur à transmission
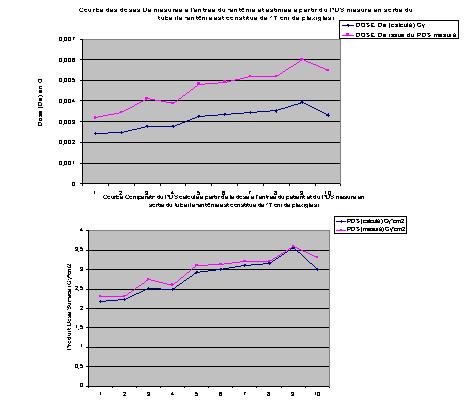
-Comparaison des mesures du détecteur à diode avec le détecteur à transmission
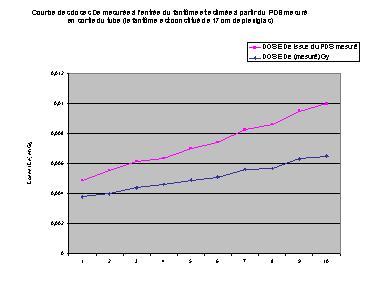
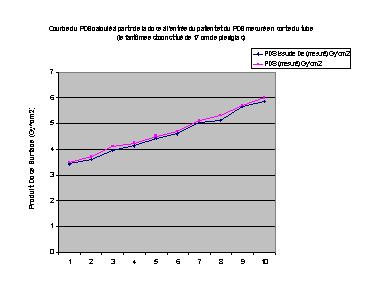
-Analyse des résultats et discussion
L'analyse des courbes et des résultats des tests nous montre un écart
assez significatif entre la dose De mesurée à l'entrée
du fantôme et celle estimée à partir du PDS mesurée
en sortie du tube. Sachant que le PDS est un paramètre invariable dans
l'axe du champ de rayons X quelque soit le point considéré entre
la source et le fantôme, nous avons considéré la relation
suivante pour estimer la dose De :
De = (1/Apatient)*PDS*B
On le voit, théoriquement les écarts entre la dose De réelle
(celle mesurée à l'entrée du fantôme) et la dose
estimée devraient être moindres sinon, négligeable. Mais
alors, quelles peuvent être les origines de tels écarts ? Notre
explication est la suivante : la dose à l'entrée du fantôme
De est influencée par deux (02) paramètres principaux qui sont
:
-La taille du champ à l'entrée du patient qui semble avoir une
influence assez négligeable puisque, les écarts entre les courbes
PDS ne sont pas significatifs. Cela prouve que ce paramètre a été bien
maîtrisé durant les tests expérimentaux.
- Le facteur de retrodiffusion dans l'air du patient. Les valeurs retenues
sont ceux issues de la bibliographie scientifique. Ils sont le fruit d'études
dosimétriques effectuées sur des fantômes dans des conditions
optimales de mesures. Or, les conditions dans lesquels ont été effectués
nos tests peuvent avoir une grande influence sur la qualité de la mesure.
Pour preuve, le rapport n° 53 de l'IPSM (Institute of Physical Sciences
in Medicine) publié en 1988 et intitulé "Patient dosimetry
techniques in diagnostic radiology" nous montre que le facteur de retrodiffusion
dans l'air du patient varie non seulement en fonction de la différence
de potentiel appliqué (kV) mais aussi, en fonction de la taille du champ
de rayons X, de la qualité du faisceau de rayonnement et de la filtration
totale. Or lorsque nous choisissons un facteur de retrodiffusion égal à 1,
les écarts sont négligeable. Ces résultats doivent être
validé par l’utilisation d’autres fantômes ou équivalents
patients.
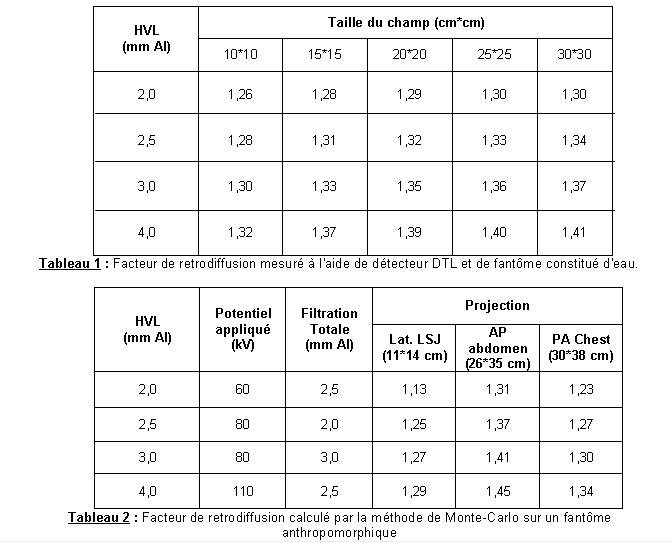
Notons que la chambre d'ionisation à transmission est un
détecteur qui n'inclut pas la mesure du facteur de retrodiffusion dans
l'air du patient. Ce paramètre doit être inclut par l'opérateur
lors de la conversion du PDS en dose à l'entrée (De) d'où,
l'incertitude assez grande et les écarts constatés.
Par contre, la conversion de la dose mesurée à l'entrée
en PDS ne pose aucun problème. L'on peut comme le préconise l'arrêté du
12 février 2004 exprimer les niveaux de références en
PDS (produit dose surface) et, utiliser les valeurs du PDS correspondant aux
valeurs de références de la dose à la surface d'entrée
(De). Pour ce faire, une étude menée par un consensus d'experts
permettra d'établir la correspondance entre les valeurs de références
exprimées en dose et celles exprimées en produit dose surface
pour chaque type d'examen.
Deux approches différentes l'une de l'autre mais complémentaires
peuvent aider à déterminer les valeurs de références
exprimées en produit dose surface (PDS). La première approche
est d'évaluer la taille du champ moyen à l'entrée du patient
pour chaque type d'examen. On fera ensuite le produit pour chaque type d'examen,
des niveaux de références exprimés en dose par la taille
du champ moyen à l'entrée du patient.
La seconde approche permettra, de confirmer ou infirmer les résultats
précédents. Elle consiste à faire une étude statistique
sur une période donnée et sur tous les appareils de radiologie
du CHU Amiens (pour être représentatif de l'activité au
niveau local) afin, de déterminer la valeur moyenne du produit dose
surface par appareil et par type d'examen. Une analyse de la distribution des
PDS moyens obtenus par appareil aidera, à fixer pour chaque type d'examen,
comme valeur de référence, la valeur de PDS estimée au
troisième quartile (75% des valeurs inférieures) de la distribution.
Rappelons que c'est cette dernière approche qui a été utilisée
au niveau national pour déterminer les niveaux de référence
en radiodiagnostic.
Conclusion
Cette étude nous a permis de prouver que les chambres d'ionisations
sont indiquées pour la dosimétrie patient si et seulement si,
les niveaux de références considérés sont des produits
dose surface (PDS). Si l'on souhaite se conformer aux niveaux de références
retenus dans l'arrêté, il serait judicieux sinon recommandé d'utiliser
soit les détecteurs à scintillation, plus particulièrement
le "Skin Dose Monitor (SDM)" de la société McMahon
Medical soit, les détecteur DTL.
Le détecteur SDM a fait l'objet d'une étude d'évaluation
menée conjointement par l'Institut Gustave Roussy (IGR) et le Centre
d'Etude sur l'évaluation de la Protection dans le domaine Nucléaire
(CEPN). Les conclusions sont que ce détecteur est parfaitement adapté à des
applications de radioprotection et est radiotransparent. Un bémol ;
dans le domaine de la radiopédiatrie ou des faibles valeurs de tension
sont utilisées, la fibre optique peut être visible sur les clichés
radiographiques. Enfin, contrairement au détecteurs DTL, le SDM présente
l'avantage de donner les valeurs de doses en temps réels et est très
simple d'utilisation. L'inconvénient majeur est que ces détecteurs
nécessitent un coût d'investissement assez important, ce qui n'est
pas le cas des chambres d'ionisations à transmission qui sont fiables
et robustes.
Pour l'heure, il nous reste à déterminer les valeurs du PDS
correspondant aux valeurs de références de la dose à la
surface d'entrée (De) avant de valider l'utilisation des chambres d'ionisation à transmission
pour la dosimétrie patient et l'application de l'arrêté du
12 février 2004.
retour sommaire
CONCLUSION GENERALE
Cette période de stage pratique e été très enrichissante
pour moi aussi bien sur le plan professionnel que personnel. Sur le plan professionnel,
ce stage m'a permis de prendre la mesure des progrès technologiques
et réglementaires au niveau des ressources biomédicales. Il est évident
que l'ingénieur biomédical doit se tenir informé des avancées
technologiques et du contexte réglementaire dans lequel il évolue.
Les études concernant l'évaluation comparative de la qualité image
de différents systèmes de radiologie numérique nous ont
permis d'ouvrir la réflexion sur la mise en place de protocoles de contrôle
qualité spécifique à la radiologie numérique. L'utilisation
du fantôme CDRAD 2.0 est très intéressante pour la détermination
de la courbe de contraste à la réception de la machine. Cette
courbe peut servir de référence pour des tests de contrôle
qualité à venir afin d'évaluer la dégradation dans
le temps de la qualité image et prendre des mesures correctives nécessaires.
En portant notre étude sur la notion d'optimisation de la radioprotection,
nous avons voulu mettre en évidence la nécessité d'associer
ce concept à tout programme de contrôle qualité des installations
de radiologie.
retour sommaire
ANNEXES
ANNEXE I-
Arrêté du 12 février 2004 relatif aux niveaux de référence
diagnostiques en radiologie et en médecine nucléaire
Article 1
Le présent arrêté fixe, pour les examens exposant aux
rayonnements ionisants les plus courants ou les plus irradiants, les niveaux
de référence diagnostiques prévus à l'article R.
1333-68 du code de la santé publique.
Au sens du présent arrêté, les niveaux de référence
diagnostiques sont, pour la radiologie, des valeurs de dose et, pour la médecine
nucléaire, des activités administrées. Il s'agit de niveaux
indicateurs servant de guide pour la mise en œuvre du principe d'optimisation
défini à l'article L. 1333-1, deuxième alinéa,
et à l'article R. 1333-59 du code de la santé publique. Leur
respect ne dispense pas de poursuivre la démarche d'optimisation mentionnée
ci-dessus.
Article 2
Les niveaux de référence diagnostiques en radiologie, définis
pour des examens courants, figurent en annexe du présent arrêté.
Ces niveaux ne doivent pas être dépassés sans justification
technique ou médicale, lors d'une procédure courante en radiologie
diagnostique.
La personne en charge de l'utilisation d'un dispositif médical de radiologie
autorisée en application de l'article R. 1333-24 du code de la santé publique,
ou la personne qui déclare utiliser des appareils électriques émettant
des rayonnements ionisants en application de l'article R. 1333-22, procède
ou fait procéder, de façon régulière et au moins
une fois par an, à une évaluation dosimétrique pour deux
examens au moins réalisés couramment dans l'installation. Ces
examens sont choisis parmi ceux dont les niveaux de référence
figurent en annexe 1 du présent arrêté.
Cette évaluation se fait sur des groupes de patients types ou sur des
fantômes types, selon les critères et les protocoles de dosimétrie
en vigueur établis par un avis concordant d'experts. Les deux examens
choisis pour cette évaluation ne doivent pas être les mêmes
pour deux années consécutives.
Lorsque la valeur moyenne de cette évaluation dépasse, sans justification
technique ou médicale, le niveau de référence de l'examen
considéré, des actions correctrices doivent être prises
pour réduire les expositions.
Article 3
La personne autorisée à utiliser une installation de médecine
nucléaire en application de l'article R. 1333-24 du code de la santé publique
relève, régulièrement et au moins une fois par an, les
activités réellement administrées à vingt patients
consécutifs au moins pour deux examens qu'elle pratique couramment.
Les deux examens, choisis parmi ceux listés à l'annexe 2 du présent
arrêté, ne doivent pas être les mêmes pour deux années
consécutives.
Elle compare la moyenne obtenue pour chaque examen aux niveaux d'activité préconisés
par les autorisations de mises sur le marché des radiopharmaceutiques
utilisés, ceux-ci étant considérés comme niveaux
de référence diagnostiques au sens de l'article 1er du présent
arrêté. Lorsque cette moyenne dépasse les activités
préconisées sans justification technique ou médicale,
des actions correctrices doivent être prises.
Article 4
Les résultats des évaluations effectuées en application
des articles 2 et 3 du présent arrêté, les mesures correctrices
prises et les éventuels résultats d'évaluations faites à la
suite de ces mesures correctrices sont tenus à la disposition des agents
chargés du contrôle mentionnés à l'article R. 1333-54
du code de la santé publique.
Article 5
L'Institut de radioprotection et de sûreté nucléaire est
chargé de recueillir les données nécessaires à la
mise à jour périodique des niveaux de référence
diagnostiques. Il reçoit, à cet effet, de la part de l'exploitant
ou du titulaire de l'autorisation, les résultats des évaluations
effectuées en application des articles 2 et 3.
Annexes
Annexe I - Niveaux de référence diagnostiques en radiologie
médicale
1. Niveaux de référence en radiologie classique
1.1. Les grandeurs dosimétriques utilisées pour fixer des niveaux
de référence en radiologie classique sont au nombre de deux :
la dose à la surface d'entrée du patient (De), correspondant à une
exposition unique, et le produit dose surface (PDS), correspondant soit à une
exposition unique soit à un examen complet.
La dose à la surface d'entrée, De, exprimée dans la pratique
en milligrays (mGy), est la dose absorbée dans l'air, rayonnement diffusé inclus,
au point d'intersection de l'axe du faisceau de rayons X avec la peau, à l'entrée
du patient.
Le produit dose surface, PDS, exprimé dans la pratique en grays. centimètres
carré (Gy.cm²), est le produit de la dose moyenne absorbée
dans l'air dans la section droite du faisceau de rayons X, en l'absence de
milieu diffusant, par la surface de cette section.
Il est possible de calculer le PDS en utilisant la De et inversement, en tenant
compte des paramètres techniques de réalisation des expositions.
1.2. La présente annexe fixe les valeurs numériques des niveaux
de référence de la dose à la surface d'entrée du
patient (De) pour une exposition donnée.
Les utilisateurs d'une installation de radiologie peuvent, dans la pratique,
exprimer les doses en terme de PDS et utiliser comme référence
les valeurs du PDS correspondant aux valeurs de référence de
la dose à la surface d'entrée De. La correspondance entre les
deux grandeurs est établie, pour chaque type d'examen, par consensus
d'experts : médecins radiologues et personnes spécialisées
en radiophysique médicale. Les tableaux 1 et 2 donnent les valeurs de
référence de De en milligrays pour plusieurs examens en radiologie
adulte (1) et en radiopédiatrie (2).
Tableau 1 : Niveaux de référence de la dose à l'entrée
du patient De en radiologie classique chez l'adulte
Examen
|
De en mGy pour une exposition unique
|
Thorax de face (postéro-antérieur)
|
0,3
|
Thorax de profil
|
1,5
|
Rachis lombaire de face
|
10
|
Rachis lombaire de profil
|
30
|
Abdomen sans préparation
|
10
|
Bassin de face (antéro-postérieur)
|
10
|
Mammographie
|
10
|
Crâne face
|
5
|
Crâne profil
|
3
|
Tableau 2 : Niveaux de référence de la dose à l'entrée
du patient De en radiopédiatrie classique
Examen |
Age |
De en mGy pour une exposition |
Thorax (postéro-antérieur) |
0-1 an |
0,08 |
Thorax (postéro-antérieur) |
5 ans |
0,1 |
Thorax (latéral) |
5 ans |
0,2 |
Crâne (postéro-antérieur ou antéro-postérieur) |
5 ans |
1,5 |
Crâne (latéral) |
5 ans |
1 |
Pelvis (antéro-postérieur) |
0-1 an |
0,2 |
Pelvis (antéro-postérieur) |
5 ans |
0,9 |
ASP (postéro-antérieur ou antéro-postérieur) |
5 ans |
1 |
2. Niveaux de référence en scanographie
2.1. Les grandeurs dosimétriques utilisées pour fixer des niveaux
de référence en scanographie sont l'indice de dose de scanographie
pondéré (IDSP) et le produit dose longueur (PDL).
L'IDSP, exprimé dans la pratique en milligrays (mGy), est une combinaison
linéaire des indices de dose de scanographie mesurés respectivement
au centre (IDSc) et en périphérie (IDSp) d'un fantôme cylindrique
standard, pour une rotation du tube de rayons X, avec les paramètres
d'exposition propres à l'examen considéré. Par convention,
la tête d'un patient type adulte est simulée par un cylindre de
plexiglas de 16 cm de diamètre et le corps par un cylindre de plexiglas
de 32 cm de diamètre :
IDSP = (1/3 IDSc + 2/3 IDSp).
La Commission électrotechnique internationale impose en outre aux constructeurs
de scanners d'afficher au pupitre des appareils la valeur en milligrays de
l'indice de dose de scanographie pondéré volumique (IDSV), pour
chaque procédure réalisée. L'intérêt de l'IDSV,
dont la définition est donnée dans la norme CEI 60601-2-44, est
de mieux rendre compte de la dose moyenne absorbée dans le volume exposé.
Le produit dose longueur (PDL), exprimé en pratique en milligrays.
centimètres (mGy.cm), est égal au produit de l'indice de dose
de scanographie pondéré volumique par la longueur L (cm) du volume
exploré au cours d'une acquisition :
PDL = IDSV.L
Le PDL de l'examen complet est égal à la somme des PDL pour chaque
acquisition.
Le passage de l'IDSP à l'IDSV et inversement, ainsi que la détermination
du PDL peuvent se faire par le calcul, en tenant compte des paramètres
techniques de réalisation des examens.
2.2. La présente annexe fixe les valeurs numériques des niveaux
de référence pour l'indice de dose de scanographie pondéré (IDSP)
et le produit dose longueur (PDL) correspondant à une acquisition d'images
pour un examen donné. Ces valeurs indiquées dans le tableau 3
ne concernent que les adultes.
Les utilisateurs d'un scanner n'affichant pas les valeurs de l'IDSP et / ou
du PDL peuvent, dans la pratique, calculer ces grandeurs, qui sont fonction
des paramètres d'exposition pour chaque type d'examen. Les méthodes
de calcul utilisées doivent être conformes à celles établies
par consensus d'experts au plan international et figurant dans les documents
de référence de la Commission européenne et de la Commission électrotechnique
internationale relatifs à la dosimétrie en scanographie.
Tableau 3 : Niveaux de référence en scanographie chez l'adulte
pour une acquisition d'images par examen
Examen
|
IDSP (mGy)
|
PLD (en mGy.cm)
|
Encéphale
|
58
|
1 050
|
Thorax
|
20
|
500
|
Abdomen
|
25
|
650
|
Pelvis
|
25
|
450
|
Annexe II - Liste des examens de médecine nucléaire pouvant
faire l'objet d'un relevé d'activités réellement administrées
1. Scintigraphie du squelette.
2. Scintigraphie pulmonaire de perfusion.
3. Scintigraphie de la glande thyroïde.
4. Tomoscintigraphie myocardique avec épreuve d'effort et / ou stimulation
pharmacologique.
5. Scintigraphie des cavités cardiaques pour mesure de la fraction d'éjection
du ventricule gauche à l'équilibre.
6. Scintigraphie du cortex rénal.
7. Scintigraphie rénale dynamique.
8. Tomoscintigraphie cérébrale de perfusion.
9. Scintigraphie des récepteurs de la somatostatine.
10. Tomographie par émission de positons au fluodesoxyglucose.
ANNEXE II-APPEL D’OFFRES OUVERT POUR LA FOURNITURE D'UN SYSTEME DE DOSIMETRIE
OPERATIONNELLE : RAPPORT D'ANALYSE DES OFFRES
Le C.C.T.P. proposait aux soumissionnaires de répondre
aux options suivantes, liées à la fourniture du système
:
-Option n° 1 : fourniture du matériel informatique nécessaire à la
mise en œuvre du système, notamment pour le poste de visualisation
et d’exploitation des données informatisées de la Personne
Compétente en Radioprotection (P.C.R.) et ses délégués éventuels
;
-Option n° 2 : fourniture éventuelle de licences logicielles supplémentaires
pour les personnes déléguées par la personne compétente,
afin de leur permettre d’accéder de façon limitative au
logiciel de suivi dosimétrique du personnel concernant un secteur bien
défini (si cette possibilité n’est pas disponible en offre
de base) ;
-Option n° 3 : en fonction du mode de réalisation des contrôles
réglementaires périodiques (en usine ou sur site), les soumissionnaires
pouvaient prévoir une dotation complémentaire par rapport aux
quantités décrites ci-dessus pour tenir compte des délais
d’acheminement entre l’établissement et le prestataire.
De même, il pouvait être proposé un nombre supplémentaire
de dosimètres laissé à l’appréciation des
soumissionnaires pour tenir compte des pertes ou bris de matériel.
OFFRE DE BASE : CONTROLE REGLEMENTAIRE ET ETALONNAGE PERIODIQUE
DES DOSIMETRES :
Compte tenu du contexte réglementaire et du respect des préconisations
techniques du fabriquant, les soumissionnaires devaient proposer, pour chaque
tranche, un contrat de base incluant la vérification et l’étalonnage
périodique, et le changement éventuel des piles et / ou des accumulateurs
pour les dosimètres opérationnels proposés. Ce contrat
prendra effet à partir de la date du premier étalonnage jusqu’au
31 décembre de l’année en cours. Ce contrat sera ensuite
renouvelable annuellement de façon expresse dans la limite de la durée
du marché. Les prestations de ce contrat seront rémunérées à l’issue
de chaque intervention.
Le soumissionnaire devait préciser obligatoirement les éléments
suivants :
-Conditions, périodicité et coût de l’étalonnage
réglementaire,
- Type de certificat d’étalonnage remis (joindre un exemplaire à titre
d’exemple),
- Lieu de réalisation de cet étalonnage (Europe, France) et la
possibilité éventuelle de le réaliser sur place au C.H.U.,
- Durée d’immobilisation d’un dosimètre pour étalonnage
et contrôle,
- Possibilité de prêt ou de location d’un matériel équivalent
pendant les opérations périodiques d’étalonnage
et de vérifications réglementaires,
- Liste des organismes et sociétés éventuellement habilités
pour la réalisation de ces opérations de métrologie.
La couverture de l’équipement et de ses accessoires (prévue
en offre de base ou options) doit être assurée sur des horaires
standards d’utilisation, couvrant les plages horaires 8h30 – 17h30
du lundi au vendredi. L’incidence de la couverture préventive
et curative de chaque option sur le montant du contrat correspondant à l’offre
de base devait être parfaitement définie. Le fournisseur devait
indiquer obligatoirement les éventuelles exclusions de ce contrat de
maintenance. A défaut, le contrat est réputé couvrir tous
les risques inhérents à une utilisation normale de l’équipement.
En option POSTE 2 - n° 4, chaque soumissionnaire était tenu de joindre
un projet de contrat annuel de maintenance tous risques inclus, valorisé sur
la base d’une prestation incluant la maintenance préventive (périodicité,
durée d’immobilisation et nature des opérations à préciser
obligatoirement et la maintenance curative de l’installation (toutes
pièces incluses, main d’œuvre et déplacements)). Ce
contrat, en solution de base, ne couvrira pas le remplacement des dosimètres
endommagés.
En option POSTE 2 - n° 5, le soumissionnaire pouvait proposer le coût
de remplacement d’un dosimètre en échange standard, quelle
que soit la raison de sa défaillance (y compris chute et bris accidentels).
CRITERES DE CHOIX
L'article 9 du Règlement de la Consultation présente les critères
de jugement suivants, classés par ordre décroissant, et identiques
pour l'ensemble des tranches d'équipements du présent appel d'offres
:
-Critère 1 : Valeur technique (gamme et précision de mesure
des dosimètres, alimentation et autonomie des dosimètres, mode
d'attribution quotidien aux travailleurs, mode et type de communication avec
les bornes de liaison sans fil, ergonomie et fonctionnalité du logiciel
de gestion des doses) : coefficient 5
- Critère 2 : Qualités esthétiques et fonctionnelles :
coefficient 4
- Critère 3 : Prix des prestations : coefficient 3
- Critère 4 : Service après vente et assistance technique : coefficient
2
- Critère 5 : Date et délai de livraison : coefficient 1
Il convient de préciser que l'analyse des solutions proposées
par les différents soumissionnaires a été effectuée,
d'une part à partir des dossiers d'offres remis, et d'autre part lors
des démonstrations effectuées au C.H.U. d'Amiens par les représentants
des différents soumissionnaires, notamment afin d'apprécier l'ergonomie
des systèmes de dosimétrie opérationnelle proposés.
Notons également que des renseignements pris sur les retours d'expériences
des différents systèmes de dosimétrie opérationnelle
installés dans d'autres établissements hospitaliers ont permis
de mieux cerner les avantages et inconvénients des offres des différents
candidats.
PRESENTATION DES OFFRES - ELEMENTS DE CHOIX
Pour des raisons de confidentialité, nous donnerons des noms anonymes
aux différents fournisseurs.
Analyse des offres selon le critère 1 "Valeur
technique" : coefficient 5 :
Ce critère se décomposait, selon le règlement de consultation,
de la façon suivante : gamme et précision de mesure des dosimètres,
alimentation et autonomie des dosimètres, mode d'attribution quotidien
aux travailleurs, mode et type de communication avec les bornes de liaison
sans fil, ergonomie et fonctionnalité du logiciel de gestion des doses.
Il convient ici de souligner que les 3 systèmes proposés correspondent
aux seuls systèmes agréés à ce jour par l’Institut
de Radioprotection et de Sûreté Nucléaire (IRSN). Il est
proposé, selon ce critère de classer les 3 offres premières
ex-æquo, dans la mesure où les 3 systèmes répondent
tous aux obligations réglementaires opposables, et qu’ils présentent
chacun d’entre eux de légers avantages ou inconvénients
qui ne s’avèrent cependant pas déterminants.
Les prises de contact avec les sites de références hospitalières
ont d’ailleurs permis de vérifier le niveau de satisfaction correct
de leurs utilisateurs.
Concernant la Société "VENUS", l’avantage le
plus marquant réside dans la gamme de mesure très légèrement
supérieure de ses dosimètres par rapport aux deux concurrents.
Ces derniers sont d’un port peu pratique dans les poches des vêtements
de travail (accrochés vers l’extérieur de la poche), et
ne dialoguent malheureusement pas, dans les faits en mode "mains libres",
et nécessitent d’être insérés dans un emplacement
de lecture spécifique sur les bornes, ce qui ralentit le flux en entrée
et sortie de zone. Le logiciel d’exploitation des données proposé s’est
avéré être lors des essais assez peu ergonomique même
s’il répond complètement aux obligations réglementaires.
Pour l’offre de la Société "SATURNE", son intérêt
essentiel réside dans le système de communication sans fil, sur
une portée de 10 mètres entre les dosimètres et les antennes
de réception, et en la séparation des fonctions entre les systèmes
d’attribution et les antennes de réception des informations. Cette
configuration unique à ce fournisseur permet d’envisager la mise
en œuvre d’un véritable système d’information
en temps réel, dans les zones les plus sensibles en terme de radioprotection.
Le logiciel d’exploitation des données, quoique simple, s’avère être
suffisant et d’une interface "utilisateur" sensiblement intuitive,
facilitant son exploitation. Les dosimètres sont assez lourds et encombrants,
mais ils peuvent être portés à l’extérieur
ou l’intérieur de la poche, grâce à un clip réversible,
ce qui diminue cet inconvénient. Ils sont alimentés par accumulateur
rechargeable quotidiennement, ce qui rend le dosimètre inutilisable
pour une période minimale en cas d’oubli dans la blouse.
L’offre technique de la Société "JUPITER" est
marquée par l’utilisation de dosimètres de modèles
spécifiques selon les domaines du plateau technique envisagé,
les plus légers et petits, et donc faciles à porter dans les
vêtements de travail. Ils communiquent avec les bornes d’attribution
en sortie de zone en véritable mode "main libre", mais sur
une distance maximale de 1 mètre (sensiblement plus courte que le matériel
SATURNE). Le logiciel d’exploitation des données est très
complet, avec des performances d’analyses très, voir trop détaillées,
ce qui peut, à l’usage, pénaliser le temps à consacrer
quotidiennement à cette tâche par la Personne Compétente
en Radioprotection.
Analyse des offres selon le critère 2 "Qualités esthétiques
et fonctionnelles" : coefficient 4 :
Il est proposé de classer les offres de la façon suivante, au
vue de ce critère :
1- SATURNE
2 - JUPITER
3 - VENUS
L’offre "SATURNE" se démarque par la possibilité de
liaisons sans fil et d’antennes pouvant être ajoutées (à des
coûts raisonnables) pour diviser un service utilisateur en plusieurs
zones très précises pour créer un véritable système
de communication en temps réel. Cette fonctionnalité peut permettre,
dans les zones les plus sensibles en matière de radioprotection, de
cerner au mieux les activités et tâches irradiantes des utilisateurs,
afin d’améliorer progressivement leurs gestes et pratiques professionnelles.
Le logiciel d’exploitation des données est très intuitif,
et facile d’utilisation.
L’offre "JUPITER" se démarque par un logiciel d’exploitation
très complet et très riche, restant malgré tout assez
facile d’utilisation. Son apprentissage semble toutefois plus long que
celui de la Société "SATURNE". L’ergonomie des
dosimètres est très appréciable, vu leur poids réduit
et leur alimentation par pile de grande autonomie.
L’offre "VENUS" est la moins satisfaisante de ce point de
vue, avec un logiciel d’exploitation des données assez peu convivial.
L’obligation d’insérer les dosimètres dans les bornes
de lecture (par ailleurs assez encombrantes) ralentit l’utilisation du
système, et ne permet pas la mise en place d’un système
temps réel. Il ne s’agit pas, à proprement parler, d’un
système "mains libres".
Critère 3 : Prix des prestations : coefficient 3
Si l’offre "SATURNE" est la moins coûteuse en investissement,
compte tenu des erreurs des bordereaux de prix détectées vis à vis
des devis détaillés (l’offre étant finalement confirmée
par ce soumissionnaire), elle s’avère plus coûteuse en maintenance
que celle de la Société "VENUS".
Il convient de souligner que "SATURNE" n’a pas valoriser la
seule solution d’étalonnage semestriel des dosimètres,
mais a complété d’emblée cette prestation de base
par un contrat de S.A.V. "tous risques inclus" (hors bris de dosimètres).
C’est finalement cette prestation, qui assure l’évolution
des logiciels et le dépannage des dosimètres qui sert de base à l’analyse
des coûts du poste 2, dans la mesure où elle couvre un matériel
technologiquement sensible et quantitativement important, à l’issue
du déploiement complet du matériel (tranche ferme et 2 tranches
conditionnelles). A noter toujours l'extension de garantie à 2 ans (incluant
les prestations d'étalonnage semestrielles) proposée par la Société "SATURNE".
Pour l’analyse des coûts globaux d’investissement (poste
1), d’étalonnage périodiques réglementaires et de
S.A.V. (poste 2 et option 4 de chaque tranche), le tableau suivant redonne
le coût découlant de la mise en œuvre progressive mais complète
des 3 tranches, selon une hypothèse de déploiement sur 3 ans.
COUT GLOBAL DU SYSTEME POUR LES TROIS TRANCHES DEPLOYEES SUR 3 ANS
(compte tenu des durées de garantie décalées pour chacune
des tranche ferme et conditionnelles)
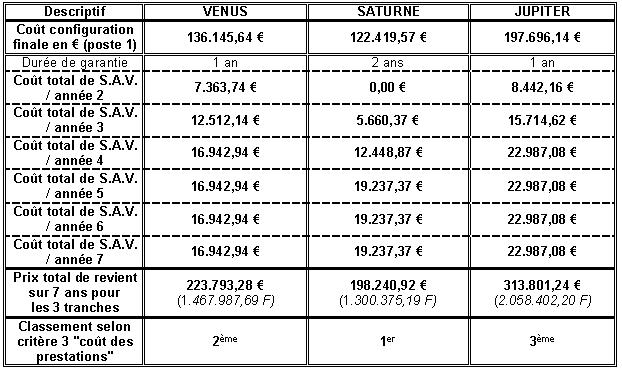
Critère 4 : Service après vente et assistance
technique : coefficient 2
Il est proposé de classer les offres de la façon suivante, au
vu de ce critère :
1- JUPITER
2 - VENUS
3 - SATURNE
Au vu des engagements de la Société "JUPITER" et de
ses réponses au questionnaire technique donné en annexe II, il
apparaît que ce fournisseur est celui qui dispose du nombre maximum de
techniciens formés à la dosimétrie sur le territoire français
(25 contre 7 pour "VENUS" et 4 pour "SATURNE"). Il prend également
l’engagement d’intervenir en 4 heures au maximum sous garantie
et contrat de S.A.V. (contre 48 heures pour "VENUS" et "SATURNE").
VENUS peut être classer en seconde position grâce au service unique
d’étalonnage sur le site du C.H.U. que ce fournisseur propose,
alors que les deux autres soumissionnaires imposent le renvoi des dosimètres
dans leurs ateliers pendant cette opération, tout en offrant cependant
une prestation de mise à disposition d’un nombre de dosimètres
en rotation pendant ces opérations.
SATURNE, qui est apparut beaucoup plus récemment sur le marché français
(premières installations remontant à environ un an), offre à ce
jour moins de moyens humains pour le suivi de ses installations. Elle s’engage,
tout comme "VENUS", sur un délai d’intervention de 48
heures en cas de pannes bloquantes. Rappelons l'extension de garantie de chaque
tranche à 2 ans proposée par la Société pour compenser
ce handicap, ce critère étant toutefois déjà pris
en compte dans l'analyse du critère n° 3 "prix des prestations".
Critère 5 : Date et délai de livraison : coefficient 1
Les trois sociétés peuvent être classées de façon équivalente
sur ce critère, dans la mesure où elles proposent toutes trois
le déploiement progressif de la tranche ferme dès le mois de
juin. Rappelons que la mise en œuvre effective du système à cette
date s’impose pour l’ouverture de la nouvelle activité TEP-TDM
(qui s’avère être potentiellement l’une des plus irradiantes
pour le personnel), et la définition finale des échanges de données
avec l’application SISERI de l’I.R.S.N., qui devrait être
pleinement opérationnelle à cette date.
Classement global récapitulatif
Compte tenu du classement proposé pour les offres analysées selon
chaque critère du règlement de l’appel d’offres,
on obtient le tableau récapitulatif suivant :
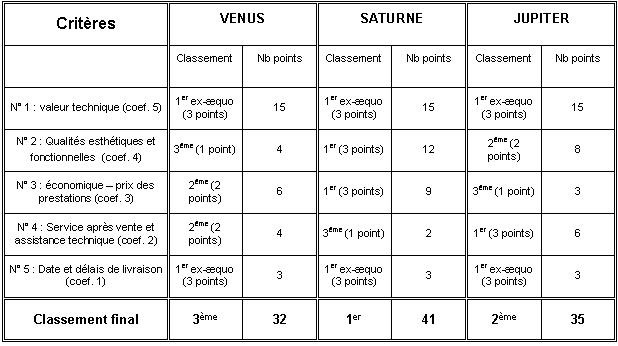
Au vu de ce tableau de classement, il est donc proposé à la
Commission d’Appel d’Offres du Centre Hospitalier Universitaire
d’Amiens de choisir, pour la fourniture, l’installation et la mise
en service (poste 1), ainsi que la maintenance d’un système de
dosimétrie opérationnelle à l’issue de la période
de garantie (Poste 2), la Société "SATURNE" pour les
montants suivants :
-Poste 1 / tranche ferme = montant de 36.020,53 €, et montants de 43.199,52 € pour
chacune des deux tranches conditionnelles, correspondant à l’offre
de base de la société
-Poste 2 : montant prévisionnel annuel du contrat de maintenance selon
la formule "tous risques inclus" s’élevant à 5.660,37 € pour
la tranche ferme, et 6.788,50 € pour chacune des deux tranches conditionnelles
suivantes (chaque tranche étant garantie 2 ans)
ANNEXE III- RESULTATS DES TESTS EFFECTUES AVEC LA CHAMBRE
D'IONISATION "PTW Freiburg"
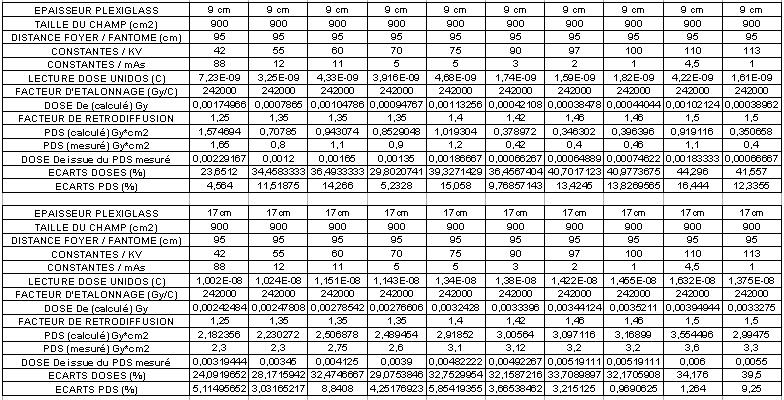
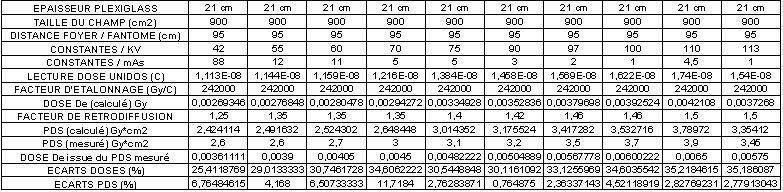
ANNEXE IV - RESULTATS DES TESTS EFFECTUES AVEC LE DETECTEUR
A DIODE "Dosimax"
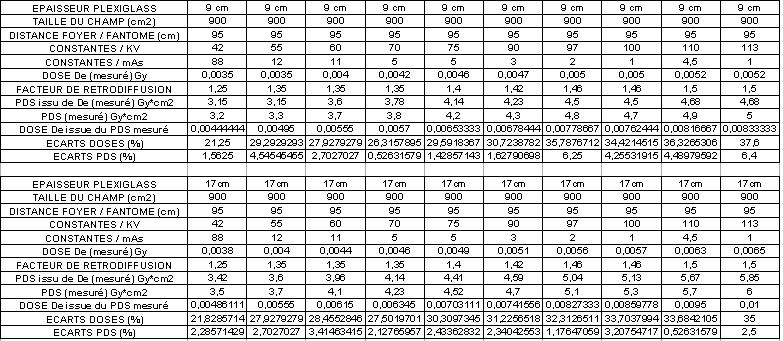
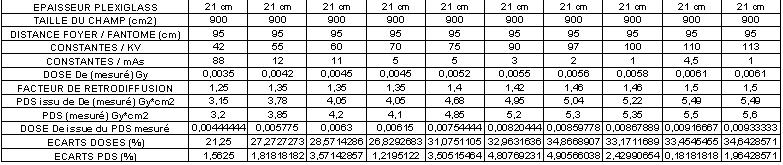
retour sommaire
BIBLIOGRAPHIE
[1] Journal Officiel de la République Française. Arrêté du
12 février 2004 relatif aux niveaux de références diagnostiques
en radiologie et médecine nucléaire. [JORF, 2004].
[2] M.C. De Sousa, B. Aubert. Mesure de la dose en radiodiagnostic. [Risques & Prévention,
Juin 1999 – N°17].
[3] B. Claeys, V. Prevoteau. Monosite : un schéma directeur défini.
[Reflets, Octobre 2003 N°66].
[4] B. Claeys. Le nouvel hôpital. [Reflets, Février 2004 – N°67].
[5] CHU Amiens. Le nouveau CHU. [Spécial Reflets, Avril 2004 – N°1].
[6] CHU Amiens. Projet d'Etablissement 2003 – 2004. [CHU Amiens, 2003].
[7] CHU Amiens. Contrat pluriannuel d'objectifs et de moyens 2003 – 2007.
[CHU Amiens, 2003].
[8] A. Lisbona. Dosimétrie des explorations diagnostiques en radiologie.
[SFPM, rapport n°21].
[9] A. Noël. Protocole de contrôle qualité des installations
de mammographie. [Direction Générale de la Santé, Juillet
1998].
[10] J.N. Foulquier. Dosimétrie en scanographie. [DES de radiologie île
de France, Octobre 2003].
[11] B.Lepage. Etat de l'art en imagerie médicale. [ITBM – RBM
News 2004].
[12] C. Coulon, M. Fourcade. La dosimétrie opérationnelle. [ITBM – RBM
News 2002].
[13] M.C. De Sousa, B. Aubert. Evaluation d'un détecteur électronique
pour la dosimétrie patient en radiodiagnostic. [Radioprotection, Tours – 19/21
Mai 1999].
[14] Société Suisse de Radiobiologie et de Physique Médicale.
Dosimétrie des faisceaux de rayons X dans le domaine des faibles et
des moyennes énergie. [SSRPM, Mai 2001].
[15] A . Picard. Numérisation d'un service de radiologie par système
de plaques photostimulables. [DESS TBH, 2001].
[16] T. Veleine. La radiologie numérisée au CHU d'Amiens : 2003 – 2004,
l'odyssée du numérique. [Colloque ESIEE du 12/02/2004].
[17] T. Veleine. La numérisation directe en radiologie. [8ème
Journées AFIB, Lille 23/09/2003].
[18] A. Supiot, C. Vedovini. Capteurs numériques grands champs en radiologie
conventionnelle. [DESS TBH, 2001].
[19] ANAES. Evaluation clinique de la numérisation en mammographie
pour le diagnostic et le dépistage du cancer du sein. [ANAES, Décembre
2000].
[20] E. Peltier. Mise en place d'un programme de contrôle qualité des équipements
de radiodiagnostic au CHU d'Amiens. [DESS TBH, 2002].
[21] C. Coulon. Systèmes de radiologie à numérisation
directe. [ITBM – RBM News, Septembre 2003].
[22] M.A.O. Thijssen. Manual CDRAD – phantom type 2.0. [ARTINIS, March
2003].
[23] P. Baudhuin, C. Prouteau. Radiologie numérique. [SFR Journal de
radiologie Tome 84, Juillet – Août 2003].
retour sommaire
QUELQUES SITES WEB
[1] http://perso.wanadoo.fr/eassa.cordo/SFROPRI
[2] http://www.chu-amiens.fr
[3] https://www.utc.fr/~farges
[4] http://www.med.univ-rennes1.fr/cerf/edicerf/BASES
[5] http://www.med.univ-angers.fr/discipline/radiologie/Methodes.html
[6] http://www.imagemed.org
[7] http://www.kodak.fr
[8] http://www.gemedicalsystemseurope.com
retour sommaire