|
Avertissement
|
| Si vous arrivez directement sur cette
page, sachez que ce travail est un rapport d'étudiants et doit être
pris comme tel. Il peut donc comporter des imperfections ou des imprécisions
que le lecteur doit admettre et donc supporter. Il a été
réalisé pendant la période de formation et constitue
avant-tout un travail de compilation bibliographique, d'initiation et d'analyse
sur des thématiques associées aux technologies biomédicales.
Nous
ne faisons aucun usage commercial et la duplication est libre. Si vous
avez des raisons de contester ce droit d'usage, merci
de nous en faire part . L'objectif de la présentation
sur le Web est de permettre l'accès à l'information et d'augmenter
ainsi les échanges professionnels. En cas d'usage du document, n'oubliez
pas de le citer comme source bibliographique. Bonne lecture... |
Référence à
rappeler :
Impact des technologies biomédicales
sur la conception d'un plateau technique,
J. Fourcade, Stage DESS "TBH", UTC, 03-04
URL : https://www.utc.fr/~farges/dess_tbh/
Impact
des technologies biomédicales sur la conception d'un plateau technique
|

Julien
FOURCADE
|
REMERCIEMENTS
Dans un premier
temps, je souhaite remercier Mme Frenet-Lecomte, Directrice du Patrimoine,
de la Maîtrise dOuvrage et des Services Techniques, pour mavoir
permis de réaliser ce stage au sein de la filière GBM des
hôpitaux de Toulouse.
Je remercie plus particulièrement
M André, Ingénieur Responsable de la filière GBM,
qui ma confié ce projet et ma encadré durant ces six mois.
Son expérience, ses précieux conseils et la confiance quil
ma témoignée auront été très utiles
et appréciables.
Un grand merci également
à M Luu, ingénieur biomédical et enseignant à
lUTC, qui a accepté une fois de plus de parrainer mes travaux.
Je tiens à remercier
également lensemble des membres de la filière GBM et plus
particulièrement léquipe des ingénieurs biomédicaux
: Mme Novak, MM Duthil, Espie, Salgues et Sicard.
Enfin, je remercie Mme Martin,
secrétaire du service GBM, pour sa bonne humeur, son efficacité
et sa gentillesse.
Je remercie également
MM Castex et Hautdidier, étudiants à lIUP TMM de Toulouse
de mavoir apporté leur aide durant les mois de mai et de juin.
Je noublie pas M Chevallier,
Responsable du DESS TBH à lUniversité de Technologie de
Compiègne, toujours disponible pour guider et orienter ses étudiants.
|
RESUME
Dans le cadre du «
Plan Hôpital 2007 », le CHU de Toulouse opère une importante
restructuration de ses plateaux techniques.
Sur le site de Purpan, le
projet consiste en la construction de la totalité du plateau technique,
regroupant lensemble des blocs opératoires, le plateau dimagerie
médicale et de médecine nucléaire et les structures
de soins critiques. Autour de ce plateau technique viendront sarticuler
trois pôles cliniques (Institut LocoMoteur, neurosciences et céphalique).
Ce plateau technique devra
être modulaire et polyvalent, ce qui impose de la part des concepteurs
un effort de projection dans le futur. Dautre part, il est essentiel que
les différentes filières des services techniques, et particulièrement
le GBM, soient intimement associées au projet dès la phase
de programmation, les technologies biomédicales ayant un impact
important sur la conception dun plateau technique.
Mots clés
: plateau technique, bloc opératoire, imagerie médicale,
technologies biomédicales, architecture hospitalière.
|
|
ABSTRACT
"Plan Hôpital 2007"
leads Toulouse Hospitals to an important reorganization of its technical
plateforms.
At Purpans hospital, the
project consists in the construction of the whole technical plateform,
gathering all of the operating rooms, the medical imagery and nuclear medicine
plateform and critical cares structures. Around this technical plateform,
three clinical poles will be constructed ("Institut LocoMoteur, neurosciences
et céphalique").
This technical plateform
will have to be modular and multipurpose, that imposes from the designers
an effort of projection in the future.
Moreover, its essential
that the various branches of the technical departments, and particularly
the"GBM", are closely associated to the project as of the programming stage,
biomedical technologies having an important impact on the design of a technical
plateform.
Keywords:
technical platform, operating room, medical imagery, biomedical technologies,
hospital architecture.
|
SOMMAIRE
INTRODUCTION
1
Présentation du CHU de Toulouse
1.1 Le CHU en chiffres
1.2 Les fonctions du CHU
1.3 LHôtel-Dieu Saint Jacques
1.4 Lorganisation du Chu de Toulouse
1.4.1 Les 14 pôles cliniques clients
1.4.2 Les Pôles prestataires
1.5 La Direction du Patrimoine, de la Maîtrise
d'Ouvrage et des Services Techniques
1.5.1 Missions
1.5.2 La filière GBM
2 Description
du projet
2.1 Les fondamentaux organisationnels
2.1.1 Le non miroir
2.1.2 Le concept de pôle
2.1.3 Le concept de plateau technique
2.1.3.1 Le principe de mutualisation des centres dinterventions
2.1.3.2 Le principe de multidisciplinarité
2.1.3.3 Le redimensionnement
2.2 Concept et contenu du plateau technique
2.2.1 Blocs opératoires et SSPI
2.2.2 Soins critiques
2.2.3 Imagerie médicale et médecine nucléaire
2.2.4 Explorations fonctionnelles
2.2.5 Ambulatoire
2.3 Attractivité entre pôles et plateau
technique
2.4 Dimensionnement du plateau technique
2.5 Image possible dun plateau technique mutualisé,
polyvalent, redimensionné
2.6 Règles de conception et de réalisation
du plateau technique
3 Les missions
du GBM dans le cadre de ce projet
4 Elaboration
des fiches despace : méthodologie
4.1 Recherche bibliographique
4.1.1 Objectifs
4.1.2 Mise en uvre
4.2 Recueil de lexistant
4.2.1 Objectifs
4.2.2 Mise en uvre
4.3 Perspectives davenir
4.3.1 Objectifs
4.3.2 Mise en uvre
4.4 Synthèse
4.5 Modélisation du processus
5 Bloc
opératoire et imagerie médicale: les tendances
5.1 Bloc opératoire
5.1.1 Recherche dasepsie et dergonomie
5.1.2 Aide au chirurgien
5.1.3 Mutualisation et modularité
5.1.4 Illustrations
5.2 Imagerie médicale
5.2.1 Médecine nucléaire
5.2.2 IRM
5.2.3 Détecteurs plans
5.3 Bilan
CONCLUSION
BIBLIOGRAPHIE
ANNEXES
INTRODUCTION
Le stage de fin détudes
est loccasion dune confrontation directe avec notre futur métier
; mon ambition étant de devenir ingénieur biomédical
hospitalier, je me suis naturellement orienté vers la filière
GBM des hôpitaux de Toulouse, sans savoir quun important projet
de restructuration des plateaux techniques avait été amorcé.
Ce projet, qui sinscrit
dans le cadre du « Plan Hôpital 2007 », réside
en fait en la création dun plateau technique unique sur le site
de lhôpital Purpan, regroupant à la fois les blocs opératoires,
le plateau dimagerie médicale et de médecine nucléaire,
les unités de soins critiques (réanimation, soins intensifs,
soins continus).
Autour de ce plateau technique
viendront sarticuler trois pôles cliniques : pôle ILM (Institut
Locomoteur), pôle neurosciences et pôle céphalique.
M André, ingénieur
responsable de la filière GBM aux hôpitaux de Toulouse, ma
confié la réalisation des fiches despace pour les dispositifs
médicaux « structurants » de ce futur plateau technique.
Ces fiches doivent lister, pour chaque local, lensemble des contraintes
liées à limplantation ou à lutilisation de dispositifs
médicaux.
Outre la réalisation
des objectifs fixés initialement, un stage de longue durée
dans un établissement comme le CHU de Toulouse est aussi loccasion
de participer activement à la vie dun service biomédical,
de découvrir de nombreux dispositifs médicaux et daffiner
une fois pour toutes son projet professionnel.
Les objectifs sont donc
multiples : réaliser les objectifs de stage, acquérir de
lexpérience et de nouvelles connaissances et répondre à
mes propres attentes et interrogations quant au métier auquel je
me destine.
Cest avec cette approche
que jai abordé ce stage de fin détudes.
Le présent rapport,
volontairement synthétique, se veut le reflet de la réflexion
menée autour de la problématique de stage qui ma été
confiée ; en aucun cas il ne saurait constituer un inventaire exhaustif
de ce qui a été fait pendant ces six mois de stage.
1 PRESENTATION DU CHU
DE TOULOUSE
Le CHU de Toulouse, établissement
public de santé placé sous la tutelle de l'Agence Régionale
de l'Hospitalisation (ARH Midi-Pyrénées), est administré
par un Conseil dAdministration (CA) dont la présidence est assurée
par le représentant du Maire de la Ville et dirigé par un
Directeur Général.
Le Directeur Général,
nommé par le Ministre de la Santé, dirige le CHU, applique
les décisions du CA, et met en uvre la politique définie
par ce dernier. Il est assisté dune équipe de direction,
composée du Directeur Général adjoint, du Directeur
de Cabinet, des Directeurs dEtablissement (Purpan, Rangueil, Hôpital
Mère-Enfants, La Grave/Casselardit, La Fontaine Salée) et
de Directeurs Centraux ayant en charge un secteur spécifique.
1.1 Le CHU en chiffres
:
- Une capacité daccueil
denviron 3000 lits,
- Plus de 150 000 patients
hospitalisés par an,
- Une admission toutes les
5 minutes aux services des urgences, soit 95 000 par an,
- Près de 11000 personnes
travaillent pour le CHU dont environ 2000 médecins et 9000 agents
hospitaliers.
1.2 Les fonctions du
CHU :
En plus de ses missions dhôpital
public, qui sont les soins et la prévention, le CHU a une fonction
:
- denseignement en partenariat
avec la faculté de médecine, dodontologie et de pharmacie,
dans le cadre de conventions le liant à lUniversité Paul
Sabatier, qui lui permet de participer à la formation des praticiens
hospitaliers et du personnel non hospitalier ;
- de recherche en coopération
avec les facultés, lInstitut National de la Santé et de
la Recherche Médicale et le Centre National de la Recherche Scientifique.
1.3 LHôtel-Dieu
Saint Jacques
LHôtel-Dieu Saint-Jacques,
situé au centre ville en bord de Garonne, est un lieu de décisions
stratégiques et de rayonnement de lactivité hospitalière.
Il abrite le siège
des Hôpitaux de Toulouse constitué des Directions Centrales
et a comme objectif dassurer un développement maîtrisé
de lHôpital Public, adapté aux évolutions de la société
et des besoins sanitaires de la population. La Direction Générale
du CHU y établit des relations avec les organismes représentant
la Tutelle et notamment lAgence Régionale de lHospitalisation
dans le cadre de la contractualisation et y conçoit et met en uvre
le Projet dEtablissement du CHU.
Le siège assure quatre
fonctions majeures : politique et stratégique, financière,
économique et sociale. Il joue en outre un rôle emblématique
essentiel à la communauté hospitalière, affirmant
son identité et louvrant sur son environnement. Bénéficiant
dun patrimoine historique prestigieux à travers son architecture
située au cur de la vie toulousaine, lHôtel-Dieu Saint-Jacques
est un lieu dactivités scientifiques, culturelles et daccueil
pour les délégations hospitalières étrangères,
les partenaires institutionnels ou industriels.
1.4 Lorganisation
du CHU de Toulouse
Afin de rendre le fonctionnement
interne du CHU plus lisible, plus efficace, plus réactif à
ses propres projets, retrouver des structures à taille humaine :
gestion de proximité, raccourcissement des lignes hiérarchiques
et pour préparer la mise en concurrence par lARH de loffre de
soin public / privé, le CHU a mis en place une organisation en pôles
(Figure 1).
1.4.1 Les 14 pôles
cliniques clients
Ils sont les clients des
pôles prestataires. Au centre du dispositif de gestion, ils recentrent
le CHU sur son cur de métier, le soin, et sur ses missions particulières,
la formation et la recherche.
Producteurs des points ISA
(Indice Synthétique dActivité) qui conditionnent lattribution
des ressources au CHU, les pôles cliniques sont responsables de la
qualité des soins prodigués dans le parcours du malade.
Ils achètent les
prestations aux pôles prestataires et disposent pour cela de droits
de tirages annuellement contractualisés.
Un pôle répond
à une logique médicale actée par le projet médical
et se regroupe selon une logique dactivités.
Un pôle se structure
selon la nature de sa production :
- points ISA pour les services
cliniques
- actes médicotechniques
pour les services médicotechniques
- prestations (en cours
de valorisation) pour les services logistiques.
Les 14 pôles cliniques
représentent lensemble de la production des points ISA du CHU et
regroupent 5237 personnels non médicaux.
1.4.2 Les Pôles
prestataires
Ils produisent des prestations
valorisées et sont responsables des coûts et de la qualité
des prestations, internes ou externes, devant leurs clients internes.
Ils comprennent :
- 5 Pôles Médico-techniques
(plateau technique produisant des actes médicotechniques) et les
activités santé société,
- 2 Pôles Logistiques,
- 1 Pôle Patrimoine
maîtrise douvrage, Services techniques,
- 1 Pôle Clientèle,
- La Délégation
à lInformatique hospitalière,
- La Direction des sites
hospitaliers qui coordonne la gestion des 7 établissements du CHU,
- 1 Pôle Management
regroupant les dix directions centrales situées à lHôtel-Dieu.
Chaque pôle prestataire
établit son budget annuel prévisionnel à partir des
arbitrages pris par la direction du CHU et passe un contrat dobjectifs
et de moyens avec sa direction et des contrats de prestation interne avec
ses clients.
Chaque année, la
Direction des Affaires Financières affecte à lensemble des
différents Pôles prestataires un budget exploitation /investissement
(y figure également le budget de la sous-traitance).
Le budget de fonctionnement
du Pôle clinique ainsi que les autorisations de dépenses (droit
de tirage) nécessaires à lachat des prestations sont attribuées
aux directeurs des Pôles cliniques.
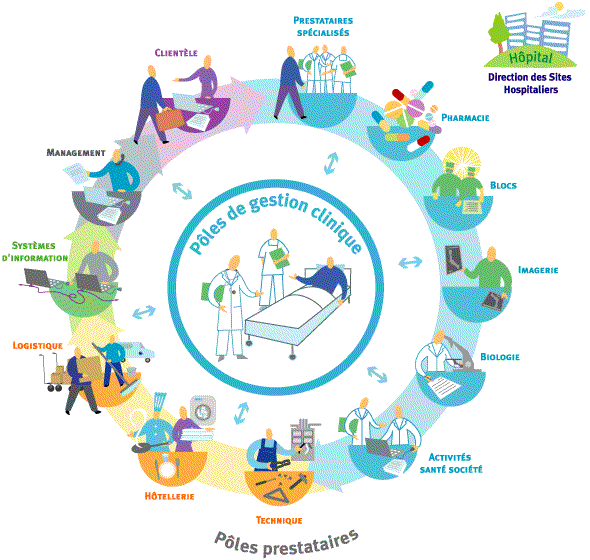
Figure 1 : Organisation
en Pôles des hôpitaux de Toulouse
1.5 La Direction du Patrimoine,
de la Maîtrise dOuvrage et des Services Techniques
1.5.1 Missions
Les services techniques de
la DPMOST ont pour missions :
- de préparer et
de mettre en uvre une politique patrimoniale (patrimoine foncier, bâti
et installations techniques)
- dassurer la conduite
technique, administrative et financière des opérations de
travaux et déquipements (hors informatique), conformément
au projet détablissement, en concertation avec les instances et
structures concernées,
- dassurer la permanence
des moyens de communication, la continuité de la fourniture deau
et dénergie, dans les conditions de sécurité et de
sûreté nécessaires au fonctionnement hospitalier, tout
en respectant les règles de protection de lenvironnement,
- dassurer la prestation
multiservice et de proximité pour apporter aux patients, au personnel
et aux visiteurs les meilleures conditions de sécurité et
de confort,
- dassister les choix des
équipements biomédicaux, den assurer la maintenance, la
gestion du parc, la vigilance sanitaire et la matériovigilance.
1.5.2 La filière
GBM :
La cellule GBM est décomposée
en deux services : le pôle investissement basé à lHôtel-Dieu
Saint-Jacques et le pôle de proximité présent dans
chaque établissement des hôpitaux de Toulouse.
Les deux principales fonctions
de la filière GBM sont les étudesinvestissements et la gestion
du parc.
La fonction étudesinvestissements
concerne lélaboration du plan déquipements, la gestion
des procédures dachats, la veille réglementaire et technologique,
lexpertise technique et la matériovigilance.
La fonction gestion du parc
concerne la maintenance préventive et curative des dispositifs médicaux,
le suivi de linventaire, la formation des utilisateurs, le conseil technique
aux utilisateurs et le suivi de la réglementation.

Figure 2 : lhôtel
Dieu Saint-Jacques, Toulouse
2 DESCRIPTION DU PROJET
Dans le cadre de la mise
en uvre de son projet médical densemble, le CHU de Toulouse a
lancé une étude sur lorganisation et le contenu du plateau
technique de lensemble du CHU.
A lissue de cette étude,
le CHU a adopté un ensemble de propositions conduisant à
une restructuration lourde de ses sites principaux de Rangueil et de Purpan.
La proposition phare pour
le site de Purpan consiste en :
- la construction de la
totalité du futur plateau technique du site
- la construction dun ensemble
de trois pôles cliniques : pôle céphalique, pôle
neurosciences, Institut locomoteur, articulés autour du plateau
technique.
Après décision
du Conseil Stratégique du CHU, le Conseil dAdministration a décidé
dinscrire cette opération dans le cadre du « Plan Hôpital
2007 ».
La construction dun plateau
technique central, mutualisé pour lensemble de lhôpital
de Purpan est un enjeu capital pour le CHU de Toulouse ; en effet, lhôpital
Purpan exploite à lheure actuelle de nombreux plateaux techniques
isolés (imagerie centrale, neuroradiologie, blocs opératoires
centraux, blocs de neurochirurgie
), ce qui engendre des dépenses
superflues de personnel et de matériel médical.
Dans loptique de la tarification
à lactivité, la rémunération des actes médicaux
sera calculée sur la base dune moyenne nationale qui ne tiendra
pas compte de certaines particularités géographiques, comme
notamment lexploitation de plusieurs plateaux techniques. Les hôpitaux
ainsi organisés se verront alors pénalisés dans la
mesure où ils percevront une rémunération similaire
pour la réalisation dun acte qui leur aura coûté plus
cher (plus de personnel et de matériel).
La construction dun plateau
technique mutualisé sur le site de Purpan permettra donc, à
moyen terme, de réaliser des économies importantes en personnel
qualifié et en matériel médical, répondant
ainsi à certaines contraintes liées à la tarification
à lactivité.
Cest dans ce cadre que M.
André, Ingénieur responsable de la filière biomédicale
des hôpitaux de Toulouse, a accepté de maccueillir au sein
de son service.
La mission qui ma été
confiée consistait à rédiger des fiches despace pour
les dispositifs médicaux « structurants » du futur plateau
technique. Ces fiches ont pour but dinventorier, pour chaque type de local,
lensemble des contraintes architecturales, environnementales et techniques
liées aux dispositifs médicaux, dans loptique de partager
avec les concepteurs (programmiste, maître duvre
) lexpertise
de la filière biomédicale en matière de dispositifs
médicaux.
La construction du plateau
technique et des trois pôles cliniques qui lui sont associés
débutera théoriquement en 2007 pour une ouverture en 2010
; comme nous le verrons dans les sections suivantes, le projet se veut
ouvert et modulable, afin de garantir à ce plateau technique une
durée de vie et un confort dutilisation optimaux. Il faut donc
essayer, dans la mesure du possible, danticiper les évolutions
technologiques qui pourraient avoir un impact sur la conception architecturale.
Cest dans cette optique
que la filière GBM a organisé un séminaire de deux
jours au mois de juin 2004, intitulé « Lévolution
des technologies biomédicales et leur impact sur la conception dun
plateau technique ». Au cours de ces journées, les principaux
constructeurs de dispositifs médicaux sont venus présenter
leur vision du futur dans les domaines de limagerie et des blocs opératoires
; des spécialistes hospitaliers sont intervenus sur des thèmes
comme la prévention des maladies nosocomiales, la tarification à
lactivité, lintégration des données informatiques
autant de domaines susceptibles dinfluencer le projet au niveau architectural
et organisationnel.
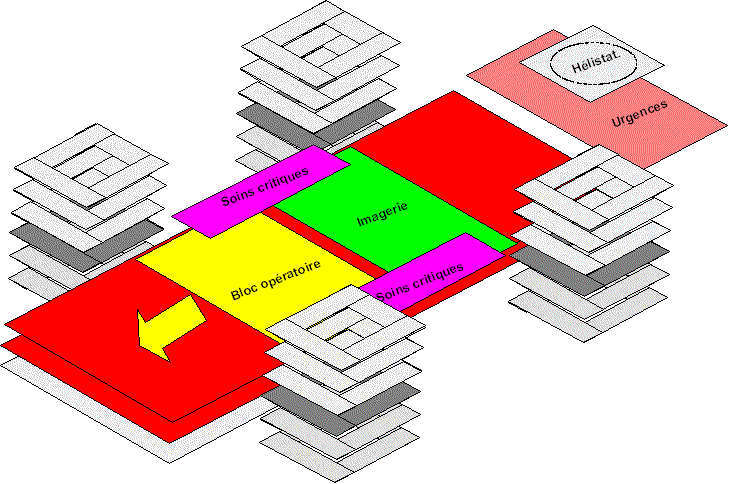
Figure 3 : le concept
de plateau technique, Sanesco, novembre 2003
2.1 Les fondamentaux organisationnels
Ce projet de construction
sappuie sur trois concepts fondamentaux quil faut garder à lesprit
afin de bien cerner les objectifs de lhôpital de demain.
2.1.1 Le non miroir
Historiquement, lensemble
des spécialités médicales était pris en charge
à la fois sur lhôpital de Purpan et sur lhôpital de
Rangueil. Cette situation engendre des surcoûts à la fois
en équipements médicaux et en personnel qualifié ;
la restructuration en pôles dactivité doit apporter une solution
à ce problème, puisque chaque pôle ne devra exister
quen un seul exemplaire au sein des hôpitaux de Toulouse.
2.1.2 Le concept de pôle
Lorganisation des Hôpitaux
de Toulouse repose sur une logique de pôles cliniques et de pôles
fournisseurs, harmonisés par des structures de régulation,
darbitrage et de contrôle de gestion. Après les regroupements
des disciplines en pôles par site, la mutualisation se poursuivra
par un partage des activités sur le futur plateau technique.
Le projet sur lhôpital
Purpan prévoit la construction de deux pôles médico-techniques
(blocs opératoires et imagerie médicale) et de trois pôles
cliniques :
Institut Locomoteur (ILM)
:
- Chirurgie
Orthopédique et Traumatologique
- Médecine
Physique et Réadaptation
- Rhumatologie
et Réadaptation fonctionnelle
Neurosciences :
- Neurochirurgie
- Neurologie
- Neurologie
vasculaire
- Neurologie
et Exploration Fonctionnelle
Céphalique :
- Chirurgie
maxillo-faciale et plastique de la face
- Odontologie
- Ophtalmologie
- Oto-rhino-laryngologie
(ORL)
2.1.3 Le concept de plateau
technique
La conception du plateau
technique devra permettre la mutualisation et la multidisciplinarité
; il devra en outre être redimensionné pour anticiper les
activités nouvelles, les partages et la tarification à lactivité.
Dautre part, dun point
de vue plus pratique, le plateau technique devra être sécuritaire,
efficient, transformable et adaptable dans le temps.
2.1.3.1 Le principe de mutualisation des centres dinterventions
:
Il consiste en la création
de structures interventionnelles (bloc opératoire), post-interventionnelles
(salle de réveil, salles de réanimation, soins intensifs
)
et diagnostiques (centre dimagerie, service de médecine nucléaire,
explorations fonctionnelles) communes à plusieurs pôles cliniques
différents. La mutualisation permet de faciliter la communication
physique des services avec ces disciplines transversales et de limiter
les surcoûts liés à lexploitation de plusieurs plateaux
techniques qui nécessitent les mêmes dispositifs médicaux
et sont soumis aux mêmes contraintes dimplantation et dutilisation
de ces dispositifs.
2.1.3.2 Le principe de multidisciplinarité :
Il repose sur la nécessité
de créer un plateau technique non spécifique et pouvant de
ce fait être pleinement exploité par lensemble des personnels
de santé des différentes spécialités regroupées
au sein des structures de soins reliées au plateau technique. En
effet, la grande majorité des dispositifs médicaux utilisés
dans les salles dopérations et en imagerie sont communs aux différentes
spécialités médicales. La multidisciplinarité
est un point essentiel mais nous verrons que, dans la réalité,
sa mise en uvre savère difficile.
2.1.3.3 Le redimensionnement :
Il apparaît essentiel
dévaluer le dimensionnement du plateau technique en tenant compte
de la réforme de la tarification à lactivité et en
anticipant lémergence de nouvelles activités.
2.2 Concept et contenu
du plateau technique
Il comprend :
- blocs opératoires
+ SSPI,
- soins critiques (réanimation,
soins intensifs, soins continus),
- imagerie médicale
y compris médecine nucléaire,
- explorations fonctionnelles,
- ambulatoire (chirurgie
et anesthésie ambulatoire).
2.2.1 Blocs opératoires
et SSPI
Tous les blocs seront mutualisés
dans le plateau technique dans un seul ensemble qui pourrait comprendre
des zones ou secteurs dédiés pour : les urgences, linterventionnel
spécifique et classique, les blocs de lanesthésie ambulatoire.
Les salles de surveillance
post-interventionnelle seront associées à lensemble précédent.
2.2.2 Soins critiques
Presque toutes les réanimations
sont mutualisées dans le plateau technique dans un seul ensemble
qui pourrait comprendre des zones ou des secteurs dédiés
de prise en charge optimale. La réanimation de neurochirurgie sera
indépendante de cet ensemble et intégrée dans le pôle
neurosciences.
Les lits de surveillance
continue répondent à deux attentes différentes qui
sont :
- pour
les réanimateurs, la nécessité réglementaire
davoir des lits « daval » à la réanimation
(post-réa), et contigus avec celle-ci ; ces lits étant dans
le plateau technique.
- pour
les chirurgiens, davoir des lits de surveillance post-interventionnelle
localisés dans leur pôle, mais en recherchant une proximité
avec lespace anesthésie-réanimation.
Les soins intensifs sont
localisés respectivement dans le pôle dorgane auquel ils
appartiennent. Un ensemble peut-être constitué par regroupement
de soins intensifs et de surveillance continue pour atteindre une taille
critique suffisante (12 à 15 lits). Il est envisageable de mutualiser
ces ensembles entre deux pôles daffinité.
2.2.3 Imagerie médicale
et médecine nucléaire
Toutes les salles dimagerie
médicale (à lexception de la radio-neurochirurgie) sont
mutualisées dans le plateau technique dans un seul ensemble qui
pourrait comprendre des zones ou secteurs dédiés pour : les
urgences, limagerie de coupe, limagerie spécifique, limagerie
conventionnelle. Il nest pas souhaité quil existe un secteur dimagerie
conventionnelle de « routine et haut débit » pour le
secteur ambulatoire.
La médecine nucléaire
sera localisée à côté de limagerie.
2.2.4 Explorations fonctionnelles
Les explorations fonctionnelles
spécialisées feront partie des pôles dont elles relèvent.
Ne seront mises en commun que les explorations qui par leur nature et leur
volume concerneront tous les secteurs.
2.2.5 Ambulatoire
Lanesthésie ambulatoire
(laccueil, la prise en charge et les places) sera mutualisée, les
salles dintervention étant au bloc opératoire et en imagerie.
Les consultations danesthésie
sont localisées dans le plateau technique dans une unité
de lieu de lanesthésie.
Les hôpitaux de jour,
les consultations et les explorations fonctionnelles spécialisées
constituent des secteurs positionnés dans les pôles concernés
et tournés vers le plateau technique.
Les consultations et explorations
relevant des activités complémentaires sont aussi localisées
dans le plateau technique.
2.3 Attractivité
entre pôles et plateau technique

Tableau 1 : attractivité
pôles/plateau technique
Lattractivité forte
du plateau technique ressort principalement pour les pôles ILM et
céphalique, les neurosciences disposant de leur réanimation
spécifique.
2.4 Dimensionnement
du plateau technique
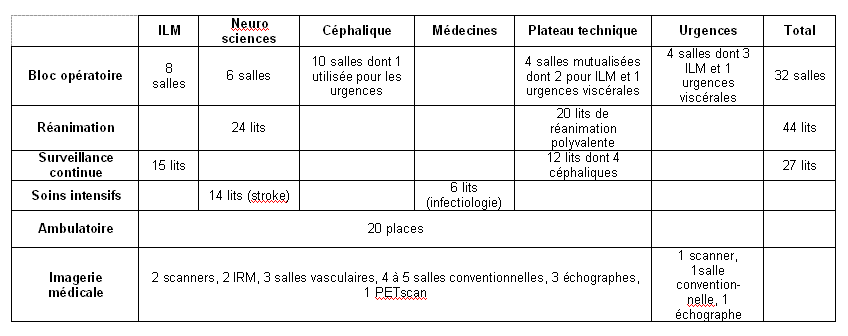
Tableau 2 : dimensionnement
du plateau technique
Ce dimensionnement provisoire
est susceptible de modifications avant le début des travaux.
2.5 Image possible
dun plateau technique mutualisé, polyvalent, redimensionné
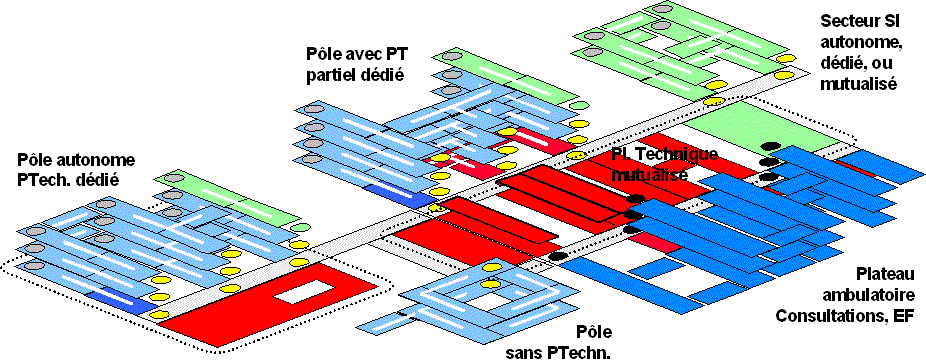
Figure 4 : Image possible
dun plateau technique, Sanesco, novembre 2003
2.6 Règles de conception
et de réalisation du plateau technique
Lénoncé des
règles suivantes vise essentiellement à permettre une mutation
dans le temps des dispositions organisationnelles et fonctionnelles en
réponse à une nouvelle donne sur notamment la prise
en charge, les capacités, lévolution des techniques médicales.
Les points essentiels à
souligner sont les suivants :
Le programme bâti
ou projet ne doit pas être un objet fini en soi mais déjà
une des évolutions du concept imaginé lors du programme.
Il doit pouvoir se construire par addition - ou soustraction - de parties.
Le projet doit disposer,
si possible en son centre, despaces disponibles permettant dinsérer
de nouveaux secteurs ou détendre certains secteurs déjà
mutualisés.
Le projet doit permettre
de disposer du plus grand nombre despaces dexpansion autour de ceux définis
par le programme, que ce soit horizontalement ou verticalement.
Le programme et sa traduction
architecturale doivent définir des logiques de fonctionnement en
pointant les secteurs et sous-secteurs probablement amenés à
évoluer. La traduction spatiale devra induire les adjonctions et
compléments en restant dans la logique organisationnelle du programme.
Les études de conception
et la construction doivent respecter un certain nombre de règles
élémentaires conduisant à la flexibilité des
espaces ; ce sont pour lessentiel :
- De grandes portées constructives ;
- Des hauteurs de niveau importantes ;
- Un système constructif simple, duplicatif, autorisant facilement
les modifications ;
- Une innervation standardisée des réseaux dénergie,
de fluides et de transfert et communication ;
- Une anticipation de bon sens des règles de conception et de construction
permettant la transformation du bâti et de ses composants.
Lensemble de ces règles
est résumé sur la figure 5 ci-dessous :
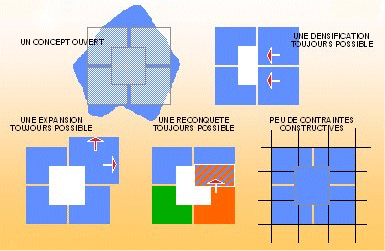
Figure 5 : Règles
de conception et de réalisation, Sanesco, conseil stratégique
septembre 2003
3 LES MISSIONS DU GBM
DANS LE CADRE DE CE PROJET :
Le GBM intervient à
toutes les étapes du projet, pour tout ce qui concerne les dispositifs
médicaux.
Le projet architectural
peut se décomposer en trois grandes phases : phase programmation,
phase étude et phase travaux. A chacune de ces phases correspondent
une ou plusieurs missions qui relèvent du génie biomédical.
Phase 1 : Choix du programmiste
et élaboration du programme
Mission GBM : Elaboration
des fiches despace pour les dispositifs médicaux :
La fiche despace définit
pour chaque type de local (salles dopérations, imagerie
) lensemble
des contraintes liées aux dispositifs médicaux (à
leur implantation et à leur utilisation) afin de les intégrer
dans le programme des travaux. Le but de ces fiches est dapporter au programmiste
lexpertise du GBM en matière de dispositifs médicaux, afin
que les espaces conçus soient fonctionnels mais aussi modulables.
La fiche despace regroupera
diverses contraintes qui peuvent être :
- architecturales (charge
au sol, plafond, mur, accès
),
- techniques (alimentation
électrique, fluides médicaux, environnement thermique
),
- intrinsèques au
dispositif lui-même (champ magnétique, protection anti-X,
radioactivité
)
La difficulté dun
tel projet est quil faut concevoir aujourdhui des locaux qui ne seront
mis en service que dans plusieurs années ; le concept devant être
ouvert pour permettre une modularité maximale, il parait primordial
danticiper dès aujourdhui les évolutions technologiques
qui pourraient avoir un impact sur larchitecture et lorganisation des
locaux.
Phase 2 : Phase Étude
Mission GBM : Validation
des fiches despace
Il sagit de vérifier
la pertinence des contraintes induites par les dispositifs médicaux
et la compatibilité entre ce qui a été prévu
et la réalité des besoins.
Phase 3 : Phase travaux
Missions GBM :
définition des interfaces
expertise des dispositifs
médicaux existants :
- Etablir linventaire et
lhistorique des dispositifs médicaux disponibles en GMAO ;
- Expertise technique des
DM et classement en trois catégories : DM à transférer,
DM en instance, DM non transférables
- Valider ce classement
avec les différents partenaires concernés.
- Etablir le patrimoine
minimum devant intégrer le nouvel hôpital.
- Etablir les coûts
de transfert de ces DM.
établissement du
plan déquipement
- Recensement des besoins
en nouveaux DM.
- Estimation du coût
dachat et d'exploitation pour chacun deux.
chiffrage des besoins réels
lancement des procédures
de consultations
- Définir le type
de prestation (interne ou externe) en fonction de la charge de travail
induite par le plan d'équipement courant.
- Etablissement des CCTP.
- Définition des
procédures par la PRM.
- Lancement des consultations.
- Expertises techniques.
- Choix.
réception du matériel
et mise en service
Le projet prévoit,
à lheure actuelle, une ouverture du nouvel hôpital en septembre
2010.
4 ELABORATION DES FICHES
DESPACE : MÉTHODOLOGIE
Afin de remplir les objectifs
qui mont été fixés en début de stage, jai
mis en uvre une méthodologie en quatre étapes :
- Recherche bibliographique
(architecture hospitalière, contraintes dimplantation de dispositifs
médicaux, cadre législatif et normatif
)
- Recueil de lexistant
- Perspectives davenir
- Synthèse
4.1 Recherche bibliographique
4.1.1 Objectifs
Les objectifs de cette première
phase sont :
- Acquérir une bonne
connaissance du projet de construction du futur hôpital
- Consolider mes acquis
en terme de réglementation et de normes
- Actualiser mes connaissances
sur les dispositifs médicaux « structurants »
4.1.2 Mise en uvre
Cette première étape,
préalable à tout projet, a consisté à regrouper
toutes les informations nécessaires à la bonne compréhension
du projet dune part, mais aussi au perfectionnement de mes connaissances
en architecture hospitalière et en contraintes dimplantation de
dispositifs médicaux (scanner, IRM, salles de radiologie, médecine
nucléaire, équipements de bloc opératoire
). Sans
oublier une étape essentielle, qui est un des fondements du métier
dingénieur biomédical hospitalier : la veille réglementaire
et normative.
Cette recherche dinformations
a commencé auprès de M. André, Ingénieur Responsable
de la filière GBM et également mon tuteur de stage, qui ma
confié tous les documents relatifs au projet du futur hôpital
ainsi que de nombreuses documentations sur plusieurs dispositifs médicaux
(IRM, gamma caméra, salle de radiologie
) ; elle sest poursuivie
auprès de la Direction de la Qualité et de la Stratégie
qui ma fourni la dernière version du plan stratégique du
projet. Enfin, de nombreux documents ont été trouvés
sur Internet ou demandés aux constructeurs.
Ce travail de compilation
bibliographique, même sil est un peu fastidieux, ma ensuite servi
de véritable base durant toute la durée de ce stage ; en
effet, cela permet de connaître avec précision les objectifs
poursuivis et dêtre plus efficace et réactif lors des discussions
avec le personnel médical ou administratif.
4.2 Recueil de lexistant
4.2.1 Objectifs
Cette phase consiste à
:
- inventorier les dispositifs
médicaux impactés par le projet (utilisation de la GMAO),
- visiter les services concernés
et relever les contraintes liées aux dispositifs médicaux,
- recueillir les attentes
et les souhaits des personnels expérimentés.
4.2.2 Mise en uvre
Le projet de construction
concerne trois pôles cliniques et tout un plateau technique regroupant
les blocs opératoires, les soins critiques (réanimation,
soins intensifs, soins continus) et toute limagerie (imagerie de coupe,
imagerie conventionnelle, imagerie interventionnelle, médecine nucléaire
)
; jai donc visité lensemble des services existants qui seront
amenés à déménager dans ce futur hôpital.
Ces services sont : le bloc opératoire central, le bloc de neurochirurgie,
le service central dimagerie, le service de neuroradiologie, le service
de médecine nucléaire, les différentes unités
de réanimation et de soins intensifs mais aussi les différentes
consultations susceptibles dhéberger des dispositifs médicaux
dont limplantation ou lutilisation peut être contraignante (explorations
fonctionnelles en ORL ou en neurologie par exemple).
Afin de maider dans mon
travail, deux stagiaires de Licence IUP en Technologies et Méthodologies
Médicales sont venus apporter leur contribution durant les mois
de mai et de juin. Leur stage de Licence a pour but de découvrir
la vie dune structure de soins et dun service biomédical en particulier
; par ailleurs, il est très instructif pour eux de se familiariser
avec les divers dispositifs médicaux concernés par le projet.
Nous avons donc pris rendez-vous
avec les cadres de santé responsables de chacun des services énumérés
ci-dessus pour effectuer une visite et recueillir les suggestions des membres
du personnel qui seront amenés à travailler dans le futur
hôpital. A lissue de chaque visite, nous avons rédigé
un compte-rendu reprenant les points essentiels tels que : nature des dispositifs
médicaux contraignants, type de contrainte, organisation architecturale
du service, recommandations et suggestions du personnel.
Nous avons également
beaucoup appris des différents adjoints techniques en charge de
la maintenance des dispositifs médicaux ; leurs connaissances en
matière de matériel médical, darchitecture hospitalière,
et de gestion de la maintenance nous ont guidées de façon
efficace durant toute la durée de cette phase.
4.3 Perspectives davenir
4.3.1 Objectifs
Les objectifs poursuivis
sont les suivants :
- Profiter du retour dexpériences
de la part de personnes ayant récemment participé à
des projets de construction ou de rénovation hospitalière,
- Connaître les grands
principes organisationnels qui régissent les services dimagerie,
de médecine nucléaire et les blocs opératoires modernes,
- Recueillir des informations
sur les futures évolutions technologiques et sur leur impact au
niveau de la conception dun plateau technique.
4.3.2 Mise en uvre
Comme nous lavons vu précédemment,
il est important pour un projet de cette ampleur de se projeter dans lavenir
afin que les locaux de ce futur hôpital soient fonctionnels et modulables
dans le temps. Cependant, il est difficile davoir une vision davenir
en visitant les anciens bâtiments de lhôpital, bâtiments
voués à la démolition dans les années futures.
Cest pourquoi jai décidé
de contacter les cadres responsables de certaines unités récemment
construites, afin de visiter leur service et de recueillir leur avis, même
sil sagit de spécialités nayant rien à voir avec
le projet en question.
Sur le site de Purpan, lhôpital
de la mère (hôpital Paule de Viguier) et lhôpital des
enfants ont été inaugurés lannée dernière
; à Rangueil, le service central dimagerie a récemment rouvert
ses portes dans de nouveaux locaux et la médecine nucléaire
dispose également dun service de conception très récente.
Jai également visité le service de médecine nucléaire
du Centre de Lutte Contre le Cancer (CLCC) Claudius Régaud qui dispose
dun tout nouveau Tomographe à Emission de Positons couplé
à un scanner (TEP/TDM ou PET/CT).
Ces visites mont permis
de me familiariser avec les concepts de flux au bloc opératoire
(flux patients, flux matériels, flux personnels), le principe de
la marche en avant (bloc opératoire, médecine nucléaire)
mais aussi de recueillir un retour dexpériences de la part des
personnes qui ont suivi les phases de travaux et dimplantation de ces
dispositifs et matériels.
Dautre part, dans le but
de partager des informations sur ce que sera lhôpital de demain
et sur les dispositifs médicaux avenirs, M. André, responsable
de la filière GBM au CHU de Toulouse a organisé un séminaire
regroupant les différents acteurs hospitaliers dune part (hygiénistes,
biomédicaux, services techniques, chefs de service
) et les industriels
dautre part (sociétés Dräger, Maquet, Storz, Siemens,
Philips, Hitachi, BrainLab, DEIO).
Ce séminaire, intitulé
: « Lévolution des technologies biomédicales et leur
impact sur la conception dun plateau technique » sest déroulé
pendant deux jours (28 et 29 juin 2004) à lHôtel Dieu Saint-Jacques
de Toulouse (programme en Annexe 2). Les différentes interventions
nous ont apporté de nombreuses informations sur les futures avancées
technologiques au bloc opératoire dune part et dans le domaine
de limagerie et de la transmission des données dautre part.
A lissue de ce séminaire,
nous avons rédigé un compte-rendu résumant chacune
des interventions. Ce compte-rendu, associé aux présentations
PowerPoint des intervenants, est accessible à lensemble du personnel
des hôpitaux de Toulouse, via le site Intranet du CHU.
4.4 Synthèse
Il sagit de regrouper les
informations collectées pendant les trois premières phases
(documents papiers ou informatiques, témoignages) afin de rédiger
un « guide » de conception de locaux hospitaliers. Ce document
servira ensuite de base à la préparation des fiches despace
qui synthétisent ces informations sur des fiches pratiques, et donc
plus facilement exploitables. Lensemble de ces informations (guide pratique
et fiches despace) est disponible dans le fascicule intitulé «
Plateau technique de Purpan : Conception architecturale et implantation
de dispositifs médicaux » joint au présent rapport.
4.5 Modélisation
du processus
Lensemble de ce processus
peut être modélisé par un diagramme en arêtes
de poissons ou diagramme dIchikawa :
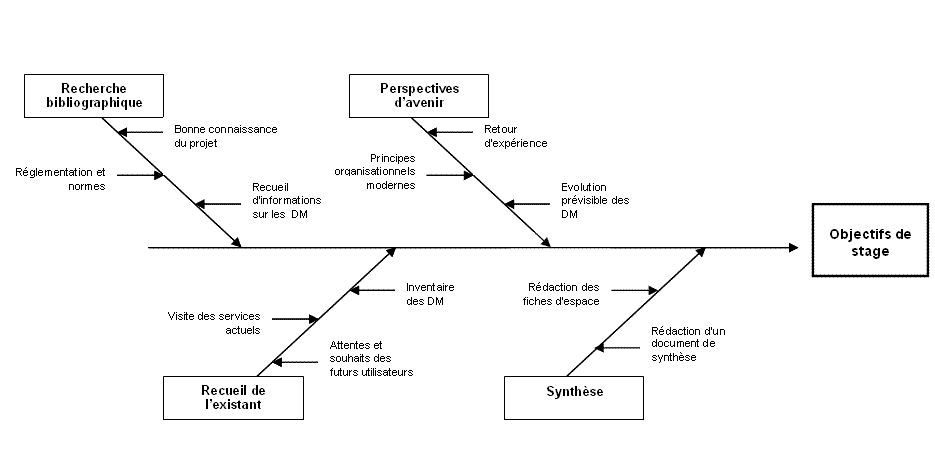
Figure 6 : Modélisation
de la méthodologie par un diagramme dIchikawa
5 BLOC OPÉRATOIRE
ET IMAGERIE MÉDICALE : LES TENDANCES
Le séminaire nous
a apporté de nombreuses informations en ce qui concerne les évolutions
en matière darchitecture hospitalière, dorganisation et
dexploitation dun plateau technique.
5.1 Bloc opératoire
5.1.1 Recherche dasepsie
et dergonomie
Lévolution des blocs
opératoires traduit une double volonté : la recherche dune
asepsie toujours meilleure dune part et le besoin dergonomie et de confort
dutilisation dautre part.
La première tendance
observable depuis déjà quelques années est la disparition
des tuyaux et câbles au sol ; pour ce faire, les dispositifs médicaux
et les arrivées (électricité, fluides, prises réseau)
sont suspendus sur des bras plafonniers. La salle dopérations sen
trouve plus fonctionnelle et lasepsie favorisée (désinfection
plus efficace).
Pour pouvoir ainsi suspendre
tout ou partie du matériel médical, il faut disposer dune
architecture adéquate, avec notamment une hauteur sous plafond suffisante
pour permettre linstallation et la manipulation de plusieurs bras suspendus.
Dautre part, la structure elle-même doit pouvoir supporter une charge
conséquente (microscope opératoire, ventilateur danesthésie),
ce qui implique de disposer de résistances plafonnières importantes.
Le développement de
la chirurgie mini-invasive qui passe par la généralisation
des techniques dendoscopie et de coelioscopie est également une
tendance forte depuis quelques années. La majorité des salles
dopérations de demain devront donc être équipées
de colonne dendoscopie, lidéal étant que ces colonnes soient
montées sur un bras plafonnier. Il faut aussi prévoir des
arrivées de CO2 médical au niveau des bras et de la gaine
technique des salles dopérations afin de saffranchir des contraintes
liées à lutilisation de bouteilles de CO2 pour la coelioscopie.
De plus, ces techniques,
pour être toujours plus efficaces, nécessitent linstallation
de systèmes vidéo performants de report de limage endoscopique,
ce qui implique la présence dun ou plusieurs écrans plats
également montés sur une suspension plafonnière ;
les fabricants déclairages opératoires proposent aujourdhui
la possibilité dinstaller sur la même base, une suspension
pour accueillir un ou plusieurs écrans plats. Les dernières
générations de bras permettent le passage de câbles
vidéo de diamètre important afin de restituer les signaux
vidéo complexes issus des images endoscopiques.
La communication vers lextérieur
de la salle dopération tend également à se généraliser
dans les années futures.
Les concepts de salle dopérations
intégrée ou bloc opératoire clés en main se
multiplient à lheure actuelle (illustrations : Annexe 3). Ces salles
permettent pour la plupart la configuration automatique des paramètres
des dispositifs médicaux de la salle dopérations en pré-opératoire
(en fonction de lintervention ou de léquipe chirurgicale), un
contrôle à distance de certains dispositifs (éclairage
opératoire, table dopérations), la centralisation des données
des différents dispositifs sur un écran plat tactile ou encore
la communication et lenvoi dimages ou de vidéo à lextérieur
du bloc vers une salle de documentation, une autre salle dopérations
ou encore vers un établissement de santé distant.
Ce système peut ainsi
permettre à un chirurgien denvoyer instantanément une image
à un confrère pour demander un avis mais il peut aussi être
utilisé dans un but pédagogique pour la formation des personnels
hospitaliers.
Ainsi, en permettant à
des personnes de suivre lintervention depuis une salle déportée
et en limitant les manipulations de la panseuse sur les dispositifs médicaux,
ce système favorise lasepsie au bloc opératoire, en réduisant
les allées venues en salle dopérations.
Il ouvre également
la voie à de nouvelles techniques opératoires telle que la
télé-assistance chirurgicale par exemple.
5.1.2 Aide au chirurgien
De nouveaux dispositifs médicaux
devraient également faire leur apparition au bloc opératoire
; il sagit notamment des dispositifs couramment appelés «
robots chirurgicaux ». Ce sont en fait des appareils qui vont aider
le chirurgien dans son acte opératoire, le décideur restant
bien entendu le chirurgien ; il faut voir ces dispositifs comme des outils
chirurgicaux supplémentaires dans la panoplie de lopérateur.
Il existe différents
robots chirurgicaux : robots porte-outils, robots télémanipulateurs,
robots porte-optique, systèmes haptiques et dispositifs de télé-assistance
chirurgicale.
Limplantation de ces dispositifs
impose de nouvelles contraintes au bloc opératoire ; la solution
la meilleure est, une fois de plus, de disposer ces appareils sur une suspension
plafonnière. Il faudra donc prévoir une résistance
de dalle importante ainsi quune très grande stabilité afin
que ces dispositifs ne soient pas perturbés par déventuelles
vibrations (mêmes contraintes que pour les microscopes opératoires).
Ces nouveaux dispositifs,
ainsi que louverture des blocs opératoires vers lextérieur
(transferts de données mentionnés au 5.1.1) sont autant de
systèmes au service du chirurgien, lui permettant de rompre avec
lhabituelle « solitude » à laquelle il est confronté.
5.1.3 Mutualisation et
modularité
Dans un souci de rentabilité,
les salles dopérations devront être multidisciplinaires.
Or nous avons vu que la recherche dasepsie et dergonomie au bloc opératoire
se traduisait notamment par la suspension des équipements médicaux,
qui deviennent alors fixes et donc affectés à la salle dopérations
dans laquelle ils sont installés. Dautre part, certaines chirurgies
spécifiques imposent un placement particulier du patient ou de léquipe
chirurgicale, ce qui peut savérer incompatible avec la position
des bras anesthésistes ou chirurgiens par exemple. Certains dispositifs
médicaux, très spécifiques à une pratique donnée
(robot chirurgical, microscope opératoire
) peuvent être soit
mobiles et donc déplaçables (permettant une certaine multidisciplinarité
au détriment de lasepsie et de lergonomie), soit fixes et suspendus
au plafond (ce qui cantonne la salle à un type de chirurgie donné
mais favorise asepsie et confort dutilisation).
La multidisciplinarité
trouve donc ici ses limites ; elle nest possible que pour un nombre restreint
de pratiques chirurgicales mais on ne peut pas concevoir, avec les standards
actuels darchitecture hospitalière, de salle dopérations
permettant la prie en charge de lintégralité des actes opératoires.
Il faut donc faire un compromis entre multidisciplinarité dune
part et ergonomie et asepsie dautre part.
De même, les projets
de constructions actuels se doivent dêtre modulaires afin de permettre
une mutation dans le temps sans avoir à subir de lourds travaux
qui obligent à fermer tout ou partie du bloc opératoire.
Cest pour répondre à ce souci que les constructeurs ont
développé différents concepts plus ou moins innovants.
Il existe déjà
une structure de bloc opératoire modulaire et évolutive constituée
dun système de cloisons étanches en acier inoxydable, dun
système de plafond métallique étanche et dun système
de traitement dair (plafond soufflant à flux unidirectionnel) ;
le tout est monté sur une structure porteuse. Cette structure est
entièrement démontable et remontable ce qui permet la modification
de la configuration du bloc opératoire à volonté.
Elle est commercialisée par une société spécialisée
dans les équipements de bloc opératoire (Annexe 4).
Une autre société
a développé un concept assez curieux de bloc opératoire
multi-postes ; il sagit dinstaller, dans une grande salle dopérations,
jusquà six plafonds soufflants délimitant autant de «
postes » opératoires. Les alimentations (fluides, électricité,
réseau) sont assurées par un portique propre à chaque
poste et un système de panneaux mobiles et repliables permet de
réaliser une séparation physique entre deux postes opératoires
(Annexe 4).
Ce système permet
des réductions des coûts détude et de fonctionnement,
une optimisation des volumes mais soulève de nombreuses interrogations
en matière dhygiène dune part et de perception par les
équipes médicales et par les patients dautre part.
5.2 Imagerie médicale
:
5.2.1 Médecine
nucléaire
Aujourdhui un plateau technique
de médecine nucléaire où sont pratiqués des
disciplines de neurosciences ne peut se passer dun PET/CT (TEP/TDM), matériel
performant à la fois en cancérologie mais aussi en imagerie
fonctionnelle. Il faut y ajouter une à deux gamma-caméras
dont une couplée à un TDM.
Enfin, si des activités
de recherche sont pratiquées (études animales), un micro-PET/CT
ou micro-gamma-caméra peuvent éventuellement compléter
un laboratoire de neurosciences.
5.2.2 IRM
En IRM, un appareil très
haut champ d'au moins 3T devrait être envisagé, soit pour
le corps entier, soit dédié au crâne ; parallèlement,
un deuxième appareil 1,5T standard complètera le plateau.
L'imagerie de haute résolution,
l'imagerie fonctionnelle ainsi que la spectrométrie imposeront la
tendance vers les hauts champs ; cest pourquoi certains fabricants annoncent
des IRM 7T (fonctionnels en recherche) dune centaine de tonnes, avec des
contraintes dimplantation toujours plus importantes.
Dautres misent plutôt
sur des imageurs dédiés, plus léger et adaptés
à une partie spécifique du corps.
Enfin, on peut envisager
le développement de lIRM champ ouvert, à champ magnétique
modéré (0,5 ou 0,7 T), deux fois moins cher (achat, travaux,
maintenance) et beaucoup plus facile à implanter (pas de circuit
de refroidissement, pas de plancher technique, aucun élément
mécanique en mouvement
) ; de plus, lIRM à champ ouvert
offre des avantages certains tant pour le patient (confort, pas de claustrophobie)
que pour les médecins (accès au patient facilité pour
faire de linterventionnel, ensemble des séquences « classiques
» disponibles
).
5.2.3 Détecteurs
plans
La radiologie dite conventionnelle
sera, dici 2008/2010, vraisemblablement complètement numérisée
y compris les générateurs mobiles, équipés
de détecteurs plans avec écran de lecture et transmetteur
wifi ou autres bornes de connexion vers le RIS / PACS.
Les équipements couramment
appelés « ampli de bloc » verront la partie
ampli remplacée par des FD (flat detectors), avec pour certains
des moyens de reconstruction et navigation 3D multiplanaire.
L'angiographie sera également
équipée de FD, et en fonction des orientations du service,
par un module de neuronavigation interventionnelle.
5.3 Bilan
La difficulté du projet
de conception dun plateau technique est leffort de projection dans le
futur quil faut opérer pour que les espaces soient à la
fois polyvalents, modulaires et évolutifs. Dans ce cadre, le séminaire
du mois de juin aura été très instructif et atteint
ses objectifs.
Les évolutions majeures
concernent les blocs opératoires avec des concepts de salle dopérations
« clés en main », le principe du « tout vide »
et du « tout suspendu », la généralisation de
la vidéo et de la communication au bloc opératoire.
En imagerie médicale,
on attend surtout un important développement des capteurs plans
pour la radiologie, le développement des méthodes de correction
datténuation et de localisation par scanner en médecine
nucléaire.
CONCLUSION
Jai eu la chance durant
ces six mois de stage de travailler sur un projet ambitieux de création
dun plateau technique mutualisé et polyvalent. La confiance de
mon maître de stage et lautonomie quil ma accordée mont
permis de prendre des initiatives et de développer des qualités
relationnelles qui me seront utiles pour lavenir.
Dun point de vue «
technique », ce stage maura permis dapprofondir mes connaissances
en matière darchitecture hospitalière, dimplantation de
dispositifs médicaux et de conception de locaux hospitaliers. Les
diverses discussions avec le personnel de lhôpital (personnel soignant,
technique, administratif) et les différents visites sur sites ont
été très enrichissantes et mauront montré
à quel point lexpérience est importante dans la vie professionnelle.
Dautre part, lencadrement
de deux stagiaires pendant les mois de mai et de juin constitue également
une expérience importante et formatrice, aussi bien professionnellement
quhumainement.
Sur un plan personnel, mes
objectifs étaient différents ; jattendais de ce stage quil
me conforte dans mon projet professionnel et quil réponde aux nombreuses
questions que je me posais sur le métier dingénieur biomédical
hospitalier. Je peux dire aujourdhui que cet objectif est atteint et que
je suis plus que jamais déterminé à mener une carrière
en établissement de santé.
BIBLIOGRAPHIE
Ouvrages et documentations
:
Conception architecturale,
B Vigneron, cours DESS "TBH", UTC, 2004
Hygiène et architecture
dans les établissements de santé - aide à la conception
et à la rénovation des unités de soins, DRASS Rhône-Alpes,
avril 1997
Anatomie et physiologie du
bloc opératoire, M Kitzis, Tirésias, 1998
Architecture et hygiène
hospitalière, JJ Haxhe, M Zunofen, Université de Louvain,
juin 2003
L'impact des nouvelles technologies
sur la conception architecturale, Guy Benfeld, techniques hospitalières
n°668, juillet-aout 2002
Guide pour la conception
et la rénovation des blocs opératoires, L FAGOT, Stage DESS
"TBH", UTC, 2000
Vade-mecum pour l'implantation
d'un IRM 3T, D Grand, M Evenas, projet DESS "TBH", UTC, 2004
Implantation des dispositifs
médicaux du futur hôpital de Purpan, M Castex, S Hautdidier,
rapport de stage Licence IUP TMM, juin 2004
Stratégie hospitalière
et plateau technique - L'exemple de l'hôpital Edouard Herriot, ITBM-RBM
25 (2004) 54-59
Le bloc opératoire
endoscopique OR1, JB Dubuisson, C Chapron, Gynécologie Obstétrique
& Fertilité 31 (2003) 382387
Documentations techniques,
sites Internet et CD ROM de présentation des différents constructeurs
:
ALM, BrainLab, Dräger,
General Electric Medical System, Hitachi, Maquet, Philips Systèmes
Médicaux, Siemens, Storz, Stryker, Trumpf.
Documentations internes
:
Prestation de conseil de
la SANESCO sur lorganisation et le contenu du plateau technique du CHU
de Toulouse, décembre 2003
Les prescriptions techniques
générales, DPMOST, mars 2004
Aide à la définition
des fiches despace, DPMOST, mars 2004
Radioprotection en radiodiagnostic
et en médecine nucléaire, J. André
Compte-rendu du séminaire
« Lévolution des technologies biomédicales et leur
impact sur la conception dun plateau technique », juillet 2004
Sites Internet :
Association française
des ingénieurs biomédicaux : www.afib.asso.fr
Société française
de radiologie : www.sfr-radiologie.asso.fr
Société française
des Anesthésistes et Réanimateurs : www.sfar.org
Ministère de la santé
: www.sante.gouv.fr
Site du génie biomédical
: www.utc.fr/~farges
ANNEXES
Liste des annexes :
Annexe
1 : organigramme du CHU de Toulouse
Annexe 2 : programme
du séminaire « Lévolution des technologies biomédicales
et leur impact sur la conception dun plateau technique »
télécharger le programme
(format .doc)
Annexe
3 : illustrations des concepts de salle dopérations
intégrées
Annexe
4 : illustrations des concepts de bloc opératoire
modulaire
ANNEXE
1 : Organigramme du CHU de Toulouse
ANNEXE
3 : illustrations des concepts de salle dopérations intégrées
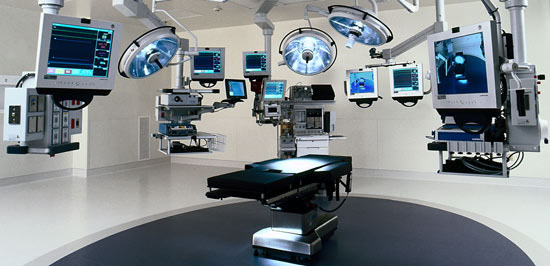
Visions dune salle
dopérations moderne par les sociétés Maquet et Stryker
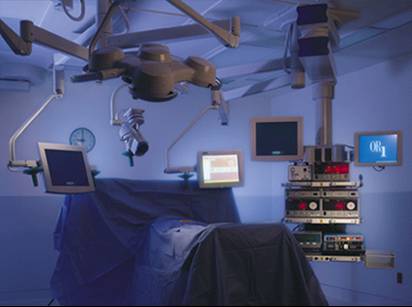
Le concept OR1 de
la société Storz
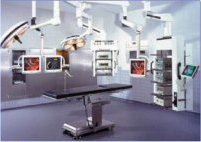
Exemple de salle dendoscopie,
concept EndoSuite Olympus
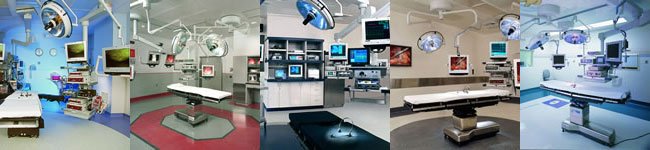
Les différentes
salles dopérations intégrées dédiées
de la société Stryker
ANNEXE
4: illustrations des concepts de bloc opératoire modulaire



Le concept Variop,
société Maquet

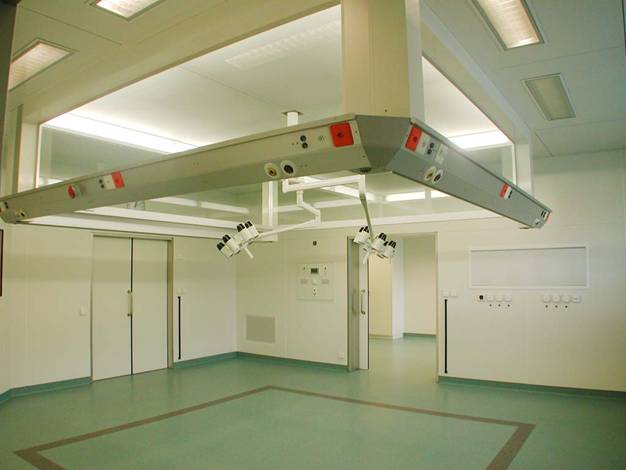
Le bloc opératoire
multi-postes et le plafond soufflant Admeco, société Becker
Medical



















