|
Avertissement
|
|
Si vous arrivez directement sur cette
page sachez que ce travail est un rapport
d'étudiant(e)s et doit être pris comme tel. Il
peut donc comporter des imperfections ou des
imprécisions que le lecteur doit admettre et donc
supporter. Il a été réalisé
pendant la période de formation et constitue
avant-tout un travail de
compilation
bibliographique, d'initiation et d'analyse sur des
thématiques associées aux technologies
biomédicales.
Nous ne faisons aucun
usage commercial et la duplication est libre. Si vous avez
des raisons de contester ce droit d'usage, merci
de nous en faire
part.
L'objectif de la présentation sur le Web est de
permettre l'accès à l'information et
d'augmenter ainsi les échanges professionnels. En cas
d'usage du document, n'oubliez pas de le citer comme source
bibliographique. Bonne lecture...
|
Réference
à rappeler :
La Gestion du
bug de l'An 2000
et les
marchés publics
au service
biomédical du C.H.U. de Rennes
, D. Bouvet, Stage DESS, UTC, 1999,
URL :
https://www.utc.fr/~farges/DESS_TBH/98-99/Stages/Bouvet/Bouvet.htm
|
|
La
Gestion du bug de l'An 2000
et les
marchés publics
au
service biomédical du C.H.U. de
Rennes
|

DAVID
BOUVET
|
|
|
RESUME
: Pendant
ce stage de six mois dans l'équipe biomédicale
du C.H.U.
de Rennes, ma mission d'élève-ingénieur
biomédical a porté sur deux sujets principaux
: la gestion du bug de l'an 2000 pour les dispositifs
biomédicaux de l'hôpital, et la mise en
application du code des marchés publics au travers de
diverses procédures d'achat de
matériel.
La
problématique du bug de l'an 2000 n'a vraiment
reçu de réponse de la part des institutions
hospitalières qu'après la parution de la
circulaire DH/SI5/97 n°639 du 2 octobre 1997 de la
Direction des Hôpitaux. Celle-ci met en garde les
établissements de santé contre
l'éventualité de dysfonctionnements des
dispositifs médicaux dus aux bug. Ce n'est que
tardivement, après la publication des premiers
travaux de la mission gouvernementale pour la
préparation des établissements hospitaliers,
que les actions se sont enclenchées. En octobre 1998,
le service biomédical du C.H.U. entamait la recherche
des non-conformités du matériel
médical. Le rôle qui m'a été
confié à mon arrivée a
été de prendre en charge la gestion du bug de
l'an 2000 des 7500 dispositifs du parc.
L'achat de
matériel médical fait partie des tâches
courantes de l'ingénieur biomédical. Il
était intéressant d'en faire
l'expérience d'autant plus dans le cadre des
marchés publics. La seconde partie de ce rapport y
est consacrée.
ABSTRACT
: During
this six months' training period in the biomedical staff of
Rennes' C.H.U. (University hospital), my job, as a
biomedical engineering-student, concerned two subjects : the
first was the new millenium's bug management for medical
devices, and the second, some applications of public
bargains' code.
Y2K's bug, as
it's named, hasn't received back reaction, in french
hospital institutions, before the "Direction des
Hôpitaux"'s letter DH/SI5/97 n°639 distribution.
This paper advises health centres to take care of all
problems which could be caused by the bug. After the first
governmental institutes' works to prepare hospitals, in
october 1998, biomedical staff started a non compliancies
search in medical devices. The function given to me was to
be in charge of the management of this search.
The purchase of
medical devices is a usual work for a biomedical engineer.
It was interesting to work on it during this training
period. The second part is my experience in this
domain.
|

SOMMAIRE
Introduction
Partie I : Le service biomédical au
C.H.U. de Rennes
1. Le C.H.U. de Rennes
1.1 Un peu d'histoire
1.2 le C.H.U. en Chiffres
2. Le service biomédical
Partie II : Gestion du bug de l'an 2000 au
service biomédical
1. La problématique de l'AN
2000
1.1 Le passage à l'an
2000
1.2 Les années bissextiles
1.3 Les autres bugs
1.4 Définition de la
conformité an 2000
2. Impact sur les dispositifs
biomédicaux
3. La traque du bug
4. Gestion du bug dans le domaine
hospitalier
4.1 Guide méthodologique
4.2 La coordination inter-C.H.U.
4.3 Les autres ressources
5. Préparation au passage à
l'an 2000 au C.H.U de Rennes
6. Compatibilité des dispositifs
biomédicaux au C.H.U.
6.1 Méthodologie
adoptée
6.2 Avancée des dossiers
6.3 Simulations de passage à l'an
2000
6.4 Les réunions du groupe de
validation des équipements biomédicaux
Partie III : Les achats aux services des
logistiques médicales
1. Achat de matériel
médical : le programme d'équipement
1.1 Les demandes
d'équipements
1.2 Le choix des demandes
1.3 Lancement des marchés
1.4 Réception des propositions et
choix
2. Applications
2.1 Appel d'offre pour
l'acquisition d'un angiographe numérisé
d'ophtalmologie
2.2 C.C.T.P. pour la fourniture
d'électrocardiographes
2.3 Choix d'une procédure pour
l'acquisition d'appareils de perfusion
Conclusion
Annexes
Abréviations
Références

INTRODUCTION
Cette nouvelle fin de
siècle sera exceptionnelle dans les annales de l'histoire de
l'humanité. Grâce aux informaticiens, l'apocalypse n'est
plus la hantise première des prévisions catastrophiques
de fin de siècles. Les sectes cataclysmiques font têtes
basses, car un nouveau gourou est né : LE BUG DE L'AN
2000.
Alors que la magie de l'informatique a
conquis presque tous les recoins de la planète, et investi
l'univers de monsieur "tout le monde", du four à sa voiture en
passant par son téléphone portable, il apparaît
qu'une petite économie de deux chiffres dans ces
systèmes, enfouie jusque-là dans les bases de notre
civilisation technologique, menace de la faire écrouler. Les
premiers informaticiens ont décidé, par
économie, de ne pas faire figurer le siècle dans la
date utilisée dans les programmes. Et cette économie
risque aujourd'hui de coûter très cher pour
prévenir les dégâts qu'elle pourrait poser, si
bien sûr tout est fait pour les éviter. Sinon? Elle
risque non seulement de coûter encore plus pour réparer,
mais aussi d'abattre telle une rangée de dominos presque tous
les systèmes que nous utilisons aujourd'hui.
Ce n'est qu'au milieu des années
90 que le problème a été (re)découvert,
d'abord aux États Unis, puis au Japon et en Europe.
L'échéance est fixée par notre calendrier et
aucun report ne sera accordé.
Le monde hospitalier n'est pas exempt de
ces risques. Un grand nombre de dispositifs médicaux sont
basés sur des composants informatiques et sont sujets au bug.
Ce n'est qu'après la prise de conscience des pouvoirs publics
en France que les autorités se sont préoccupées
de la préparation de leurs institutions au passage à
l'an 2000 et c'est dans un cadre d'actions nationales qu'a
débuté la préparation du C.H.U.
de Rennes. Cette tâche représente une surcharge de
travail pour qui doit s'en occuper et mon arrivée en tant que
stagiaire dédié à la problématique de
l'an 2000 a libéré l'équipe biomédicale
pour lui permettre de gérer plus librement son activité
habituelle. Amorcée en fin d'année 1998, la recherche
de conformité du parc récoltait début mars ses
premiers résultats. Mais, du fait de la préparation
tardive des entreprises dont dépendent les conformités
des dispositifs médicaux, l'entreprise s'annonçait
longue est semée de difficultés. Le relais
m'était transmis pour engager toutes les actions possibles
pour obtenir la mise en conformité du parc aussi rapidement
que possible.
Afin de ne pas limiter ce stage à
cette première mission, qui quoiqu'intéressante ne
permettait pas à elle seule d'apprendre ce qu'est sur le
terrain la mission de l'ingénieur biomédical, j'ai pu
participer à d'autres activités biomédicales
dont les achats de matériel biomédical. Le contexte ne
m'a pas permis d'organiser un marché mais j'ai
néanmoins pu participer à diverses actions en cours ou
en préparation.
Retour sommaire

Partie
I : Le service biomédical au C.H.U. de
Rennes
1.
Le C.H.U. de Rennes
1.1 Un peu
d'histoire
Après avoir accueilli jusqu'au
milieu du 19ième siècle ses vieillards,
infirmes nécessiteux et enfants abandonnés dans des
établissements aux noms pour certains évocateurs des
soins de l'époque (hôpital général de la
charité, hospice des incurables...), Rennes, capitale
historique de la Bretagne, va se doter de deux centres neufs pour
héberger ses malades. L'actuel "Hôtel Dieu" -
Hôpital Napoléon III sous l'Empire- est construit en
1858 pour prendre la relève de "l'Hôtel Dieu de
Saint-Yves" fondé par l'Eglise en 1358, et l'hôpital
"Pontchaillou" qui vient remplacer, en 1901, deux des hospices de la
ville.
Il faut attendre 1969 pour voir la
réorganisation des services de soins s'adapter aux
avancées de notre siècle en médecine. Au sein de
l'hôpital pavillonnaire de Pontchaillou, plus disposé
à cette évolution, est désormais
érigé un bloc-hôpital de 10 étages sur le
modèle moderne de l'époque. Il regroupe l'ensemble des
services médicaux, hormis la cardiologie et la
gynécologie exercées à l'Hôtel Dieu, ainsi
que divers services demeurant dans les pavillons conservés de
Pontchaillou. Cette même année, les services de
consultations et de traitement dentaires s'installent au cúur
de la ville dans les locaux de la faculté d'odontologie, et la
faculté de médecine déménage du centre
ville pour ces nouveaux locaux sur le site même de
Pontchaillou.
En 1966 le centre hospitalier ouvre un
hospice pour personnes âgées dans le domaine de "La
Massaye" situé à une vingtaine de kilomètres au
sud de Rennes et dont il dispose par bail emphytéotique de 75
ans.
L'ouverture de "La Tauvrais" en 1978
apporte au C.H.U. un centre d'hébergement et de soins pour les
personnes âgées non autonomes et de
rétablissement des personnes âgées.
Aux vues de l'expansion de la ville, les
autorités décident de doter la Z.U.P.
Sud de Rennes d'un équipement hospitalier. Ce sera chose faite
en 1980 avec l'ouverture de "l'Hôpital Sud" qui devient avec sa
capacité d'accueil de plus de 400 lits le deuxième
hôpital de Rennes.
Le dernier grand ouvrage au sein du
C.H.U. date de 1998 et est issu de la politique de
réorganisation des services de soins de l'ensemble des
établissements : le Centre Cardio-Pneumologique qui
s'élève désormais près du
bloc-hôpital de Ponchaillou.
Cette même politique devrait
aboutir, dans les années à venir, à une nouvelle
organisation plus géographique des soins, avec l'abandon du
centre de la Massaye dont les services seraient redirigés vers
un Hôtel Dieu exclusivement gériatrique, l'organisation
d'un pôle "Mêre-Enfant" sur l'hôpital Sud et le
regroupement des autres services de soins sur Ponchaillou.
Retour sommaire
1.2 le
C.H.U. en Chiffres [1]
Le C.H.U. de Rennes, c'est aujourd'hui 6
sites pour un total de 2 252 lits et 114 places, et pour
l'année 1998 :
- 6939
salariés
- 62 004
entrées.
- 647 731 journées
d'hospitalisation.
- 335 000 consultations
externes.
- 4 185
naissances.
- 62 049 passages aux
urgences (7884 pédiatriques).
- 23 000 interventions
chirurgicales.
- 177 greffes (rein,
cúur, foie, moëlle, cornée,
os).
75,3 % des patients sont originaires du
département et 21 % des départements limitrophes. Les
C.H.U. les plus proches sont, pour la région Bretagne, Brest
(250 Km et à l'autre extrémité) et Nantes
(à une heure au sud de Rennes).
Un fort recrutement régional
apparaît pour plusieurs disciplines :
- la transplantation
d'organes et les greffes de moelle.
- la neurochirurgie et la
chirurgie médullaire.
- la chirurgie
cardio-thoracique
- la chirurgie urologique et
rénale (dont pédiatrique).
- la cardiologie.
- l'hématologie et les
affections myélo-prolifératives
- le V.I.H.
Pour cela le C.H.U. dispose de plus de
7500 dispositifs médicaux dont :
- 3
scanners
- 1 I.R.M. (1,5
T).
- 6 angiographes
numérisés pour la stéréotaxie
et la cardiologie.
- 1 angiographe
numérisé pour l'ophtalmologie.
- 3 appareils de circulation
sanguine extra-corporelle.
- 1 morphomètre 3
D.
- 1 système d'analyse
électroencéphalographique
numérisée en continu pour
l'épileptologie
- 1
échoendoscope.
Retour
sommaire
2.
Le service biomédical
Le service biomédical,
anciennement sous l'autorité de la direction des
équipements, est intégré depuis un an au service
des logistiques médicales et
médico-techniques.
Afin d'homogénéiser les
services internes du C.H.U., la direction des équipements et
la direction des services économiques ont été
regroupées il y a un an, au sein du pôle des logistiques
médicales et hôtelières. Celui-ci est
divisé en deux services :
- la filière
hôtelière et logistiques (cuisine,
blanchisserie, transports, reprographie, composition
graphique).
- la filière
médicale et médico-technique
(approvisionnements médicaux et
médico-techniques, service
biomédical).
Chaque filière est en charge de
la gestion de l'investissement et de l'exploitation pour chaque
domaine qui la compose.
Le service biomédical a pour
mission la gestion du parc d'équipements médicaux hors
fournitures et consommables.
Il est composé de
:
- 1
ingénieur en chef biomédical
(H. SERPOLAY)
- 2
ingénieurs subdivisionnaires (J.
LEDUBY, C. PICOT)
- 1 Adjoint
technique de classe exceptionnelle (G.
MORIN)
- 3 Adjoints
techniques (P. JEGOU, A. DESCHAMPS, M.
LEMARCHAND)
- 9
techniciens
Il prend en charge la majeure partie des
opérations de maintenance mise à part la radiologie
(sauf machines à développer), l'I.R.M.
et tout le matériel de laboratoire. Il est aussi expert dans
le conseil à l'achat, aussi bien pour les appareils
médicaux que pour les consommables. Il est le lien
l'investissement et le fonctionnement, assure les formations
continues et initiales, le conseil à l'utilisation,
auprès des utilisateurs. Il assure aussi des formations
extérieures à l'hôpital, dans le cadre des
différentes écoles médicales.
L'ensemble du parc est
géré grâce à ACTIMA, une G.M.A.O.
de la société STAFF & LINE. Ce logiciel a
été installé courant mars et est venu remplacer
WINMAT qui était une version antérieure de l'actuelle
G.M.A.O.
L'organisation du service
biomédical peut se résumer selon le schéma
suivant :
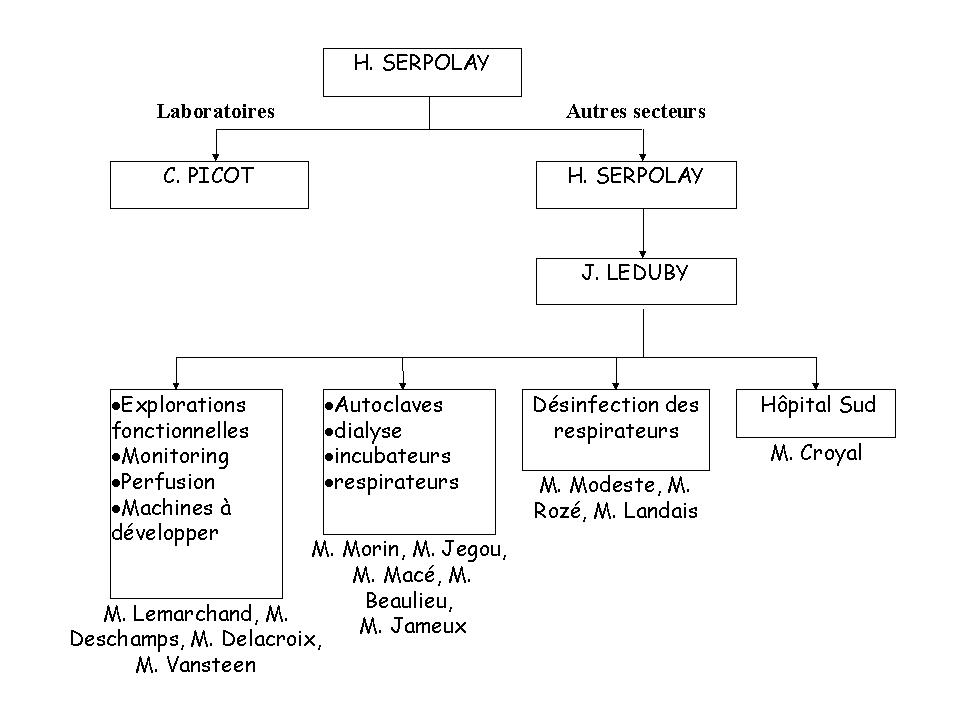
Le secrétariat est
assuré par les secrétaires de la Direction des
logistiques médicales (Mme BOIN, Mme
HAMELIN)
Retour sommaire

Partie
II : Gestion du bug de l'an 2000 au service
biomédical
Bug (ou bogue)
: de l'anglais "bug" ; signifie : punaise, insecte,
coléoptère ; anomalie ; microbe ; micro
caché ;
bogue informatique :
erreur de programmation, erreur dans la rédaction d'un
logiciel entraînant des pannes de
fonctionnement.
(source :
http://www.babylon.com)
Ordinateur :
machine automatique de traitement de l'information,
obéissant à des programmes formés de
suites d'opérations arithmétiques et logiques. Il
comprend une partie matérielle (processeurs,
mémoires, interfaces...) et des logiciels (programmes).
Les programmes utilisent la partie matérielle pour
effectuer des tâches (ordonner, classer, calculer,
trier...).
(source :
dictionnaire "le petit LAROUSSE illustré" édition
1995)
Un ordinateur sans logiciel n'est rien
et le logiciel n'exécute que ce que le programmeur lui a
ordonné de faire. Le bug est un résultat logique que
l'homme interprète comme une erreur. Il est
généré par une situation particulière
pour l'homme mais traitée classiquement par la
machine.
Retour
sommaire
1. La
problématique de l'AN 2000
Avant toute chose, il faut signaler que
c'est par abus de langage qu'il est d'habitude de parler "du" bug de
l'an 2000. En fait, sous cette étiquette, se dissimulent "des"
bogues : celui du passage à l'an 2000, celui des années
bissextiles qui vont suivre, ou d'autres situations
particulières.
1. 1 Le
passage à l'an 2000
Ce problème est lié
à l'incapacité de certains programmes à
gérer seuls les dates au-delà du 31 décembre
1999.
Pour comprendre ce problème, il
est nécessaire de se plonger dans l'histoire de l'informatique
et de remonter aux tous premiers programmes.[2]
Il y a peu de temps encore, il
était courant pour les programmeurs en informatique de
n'utiliser que deux chiffres pour représenter l'année
(format AA) dans le codage de la date à l'intérieur des
programmes. Ainsi, le 1 mars 1999 est représenté sous
la forme "01/03/99". L'origine de la contraction de l'année se
situe dans les années 60-70, au début de
l'avènement de l'ère informatique. A cette
époque et pendant de nombreuses années, la
mémoire des ordinateurs coûte cher. Les premiers
supports type carte Hollerrith (80 perforations correspondant
à 80 caractères) entraînent des coûts de
fonctionnement énormes, et les premières
mémoires électroniques sont extrêmement
coûteuses à fabriquer et très limitées en
capacité. On comprend donc aisément pourquoi, le choix
de faire l'économie des deux premiers chiffres de
l'année a été adopté, d'autant plus que
les programmes ont augmenté de taille aussi vite que la
mémoire le permettait. L'an 2000 semblait lointain et personne
n'aurait pensé à une telle longévité de
ce format de date.
Plusieurs facteurs ont soutenu la
conservation de la date sur deux chiffres. Tout d'abord, le sprint de
l'informatique a réellement débuté il y a
seulement une dizaine d'années, et si chacun peut aujourd'hui
disposer d'un ordinateur domestique doté de plusieurs giga
octets, ce n'était pas le cas des professionnels auparavant et
encore moins au même prix. Du fait, les anciens programmes
devaient en tenir compte (programmes pour certains encore
utilisés). Beaucoup de programmes intègrent encore de
nos jours des sous-programmes anciens ( legagy systems) qui utilisent
ce format. Enfin, qui aurait pris la charge de financer des
modifications qui n'auraient servit que 20 voire 30 ans plus tard ?.
Ce format est devenu la norme de l'industrie et, même si les
ordinateurs changeaient, les normes elles ne changeaient pas, rien
n'a donc jamais obligé à passer l'année sur
quatre chiffres.
Les mêmes raisons ont
poussé jusqu'à nos jours les horloges
"temps-réel" des ordinateurs (C.M.O.S.-R.T.C.)
à utiliser ce même format de date. La seule
possibilité pour les horloges comme pour les programmes
d'utiliser la date sur 4 chiffres (à l'affichage par exemple)
étant de garder en mémoire le nombre du siècle :
19.
QUE PEUT-IL SE PASSER ?
Ce type horloge va naturellement passer
du 31/12/99 au 01/01/00. Mais comme elle a conservé en
mémoire le 19, elle sera revenue à 1900.
Les logiciels non prévus pour le
21ième siècle ou qui utilisent la date de
l'horloge vont : soit revenir eux aussi à 1900, soit s'ils
comprennent cette année comme une erreur se
réinitialiser à une date prévue dans le logiciel
(01/01/1980 ou 04/01/1980 souvent).
Retour
sommaire
1. 2 Les
années bissextiles
Depuis le calendrier julien (J.
César, 45 a.v J.C.),
notre calendrier compte 1 année bissextile tous les 4 ans pour
recaler l'année calendaire sur le cycle de notre
planète : 1 an =.365,25 j. Or en réalité 1
année est légèrement inférieure à
ce nombre de jours et pour rectifier ce décalage, le
calendrier grégorien (pape Grégoire XIII, 1582)
aujourd'hui utilisé rend les années séculaires
non bissextiles sauf tous les 400 ans à partir de l'an
1600.
L'an 2000 sera donc une année
bissextile.
Trois cas de figures peuvent alors se
présenter :
- soit les programmeurs n'ont pas
du tout tenu compte de ces deux règles et alors
l'année 2000 sera bissextile car 4 ans après une
autre ( 1996 était bissextile).
- soit ils n'ont tenu compte que du
fait que les années séculaires ne sont
généralement pas bissextiles et le 28
février 2000 sera suivi du 1er
mars.
- soit il ont ajouté toutes
les lignes de calcul nécessaires au respect du
calendrier grégorien et l'année 2000 aura bien
366 jours Cependant ces lignes auront pris de la place en trop
dans le programme puisque celui-ci ne survivra sans doute pas
aux 100 prochaines années...
Retour sommaire
1. 3 Les autres
bugs
Il semble que certains programmeurs
aient utilisé certaines valeurs "extrêmes" (00 ou 99) de
la date pour des indicateurs spécifiques n'ayant aucun rapport
avec la date (type d'enregistrement particulier, début ou fin
de lot...).
La date est parfois pour certains
systèmes gérée par un compteur (ex.
systèmes SUN), et son débordement peut, de la
même façon que le format AA de l'année, provoquer
un retour vers le passé ou un blocage.
Retour sommaire
1. 4 Définition de la
conformité an 2000
Pour pouvoir apprécier l'impact
du bug de l'an 2000 il faut faire une définition
précise et adaptée à toute situation de ce
qu'est la conformité an 2000.
Elle signifie que ni les performances,
ni les fonctionnalités ne sont affectées par des dates
avant, pendant et après le passage à l'an 2000. En
particulier :
- Aucune valeur de date courante ne
provoquera l'arrêt des opérations.
- Les
fonctionnalités basées sur des dates doivent se
comporter conformément au traitement attendu pour des
dates avant, pendant et après le 1er janvier
2000
- Dans toutes les
interfaces et les données mémorisées, le
siècle doit être spécifié
explicitement ou de façon non
ambiguë.
- L'an 2000 doit être reconnu
comme une année bissextile.
Cette définition est tirée
du rapport final d'étude du bug de l'an 2000 établi par
le C.I.G.R.E.F.
Il est aussi possible de
considérer d'autres définition reconnues
internationalement (celle du B.S.I. par exemple)
Retour sommaire
2.
Impact sur les dispositifs
biomédicaux
Les dispositifs médicaux sont de
plus en plus munis d'informatique (embarquée ou externe), que
ce soit pour l'automatisme de la machine, le traitement des mesures,
l'édition ou la gestion des résultats ou même la
gestion de la maintenance. La plupart de ceux-ci utilisent la date
comme repère temporel. Ils utilisent des horloges, des
compteurs ou des programmes qui sont éventuellement sujets au
bug de l'an 2000.
Cependant, les études ont
montré que seulement un très faible pourcentage des
dispositifs médicaux risque d'être touchés
[3].
Néanmoins il y a risques et dans le domaine médical le
mot risque ne se limite pas à des pertes d'argent, de clients
ou de parts de marché. Il s'agit de perte humaine ou au moins,
dans une perspective moins dramatique, de la santé des
patients. Tout doit donc être fait, planifié, pour
éliminer ces risques.
Pour exemple : un hôpital
néo-zélandais fait état dans un article du site
web national dédié à la problématique
[4] du
dysfonctionnement de 4 de leurs pompes intraveineuses. Lors d'une
simulation de passage, deux ont administré une double dose et
les deux autres se sont en plus arrêtés ensuite. Il
s'agit là d'une conséquence du bug qui peut
s'avérer extrêmement dangereuse. Tous les dispositifs
médicaux ne présentent pas le même risque et
c'est pourquoi l'impact doit être analysé au cas par cas
:
- S'il ne s'agit que d'une simple
date erronée à l'affichage ou sur un rapport
d'examen, et qui n'a aucune conséquence directe ou
indirecte sur la santé du patient, elle peut
s'avérer acceptable. On dira que ce dispositif est "non
conforme an 2000 mais compatible".
- Si par contre la ou les erreur(s)
peuvent entraîner des dysfonctionnements portant atteinte
à la santé (résultat d'examen, calcul de
doses de médicaments, traçabilité,
planification d'intervention...), le choix de la mise en
conformité n'est plus négociable.
Il ne faut pas oublier non plus que les
dispositifs médicaux sont pour la plupart dépendants :
électricité, eau, gaz, consommables, réactifs...
Il est aussi nécessaire de se préoccuper de la
continuité de ces approvisionnements.
Retour
sommaire
3.
La traque du bug
Savoir si un dispositif sera ou ne sera
pas affecté par un ou plusieurs des bogues, n'est pas une
chose aisée.
La première étape est de
savoir s'il comporte une horloge, un compteur ou un programme. Ceci
permet de dégager de la catégorie "à risque"
ceux qui ne sont pas concernés par les problèmes de
date. La précaution à prendre est d'être vraiment
sûr qu'ils ne sont pas concernés. Certains appareils
comportent des fonctions seulement utilisées par les services
techniques du fournisseur (fonctions de traçabilité par
exemple) et qui peuvent passer inaperçues aux yeux des
utilisateurs ou du service biomédical.
Ensuite, et c'est l'étape la plus
difficile, dans ceux qui restent dans la catégorie "à
risque", il en est de deux sortes : les dispositifs qui sont
"conforme an 2000" et ceux qui ne le sont pas. Il s'agit d'un travail
de spécialiste et le biomédical, qui n'en est pas
forcément un, ne peut disposer pour cette étape que
d'outils de détection de non-compatibilité (type
simulation manuelle de passage, logiciels de tests pour la
micro-informatique). La seule ressource valable est dans ce cas le
constructeur qui peut avoir accès à toutes les
informations sur son matériel.
Autant il est possible d'être
sûr qu'un appareil ne passera pas l'an 2000, autant il est
impossible pour l'ingénieur biomédical d'être
sûr et certain qu'il passera (sauf bien sûr s'il n'est
pas concerné).
Retour sommaire
4.
Gestion du bug dans les établissements publics de
santé
La diffusion du rapport final "an 2000"
du C.I.G.R.E.F.[5]
en septembre 1997 a suscité l'attention des autorités
pour le passage à l'an 2000 des services publics.
La Direction des Hôpitaux a
lancé dès octobre 1997 une démarche de
sensibilisation à la problématique du passage à
l'an 2000 auprès des directeurs d'établissements
publics de santé. Sa circulaire du 2 octobre 1997 explique
l'ampleur des risques encourus, leurs causes, leurs
conséquences et les moyens de les éviter. Elle met
surtout l'accent sur l'urgence du travail à réaliser de
par le volume qu'il représente. Elle préconise une
démarche "projet" de l'établissement, réunissant
toutes les compétences concernées : informatiques,
techniques, biomédicales et juridiques.
Retour sommaire
4. 1 Guide
méthodologique
Dans ce cadre et conformément au
programme d'action gouvernemental [6],
les établissements de santé ont vu la création
de la mission "An 2000" de la direction des hôpitaux. Elle vise
à coordonner les actions engagées, à proposer
une assistance méthodologique et à favoriser la
coopération entre les structures de santé dans leur
démarche de préparation au passage à l'an 2000.
Sa priorité a été l'élaboration d'un
guide méthodologique à l'intention des hôpitaux
[7]. Il a
été inspiré de la démarche du
C.I.G.R.E.F. retenue pour certaines grandes entreprises et en est une
adaptation au monde hospitalier. Il s'inspire aussi d'étude
menées au sein de trois sites pilotes pendant
l'été 1998 (C.H.U
d'Amiens, C.H. de
Montfavet et Saint Nazaire, ainsi que des travaux du groupe de
coordination inter-C.H.U.
Principe d'organisation à mettre
en place :
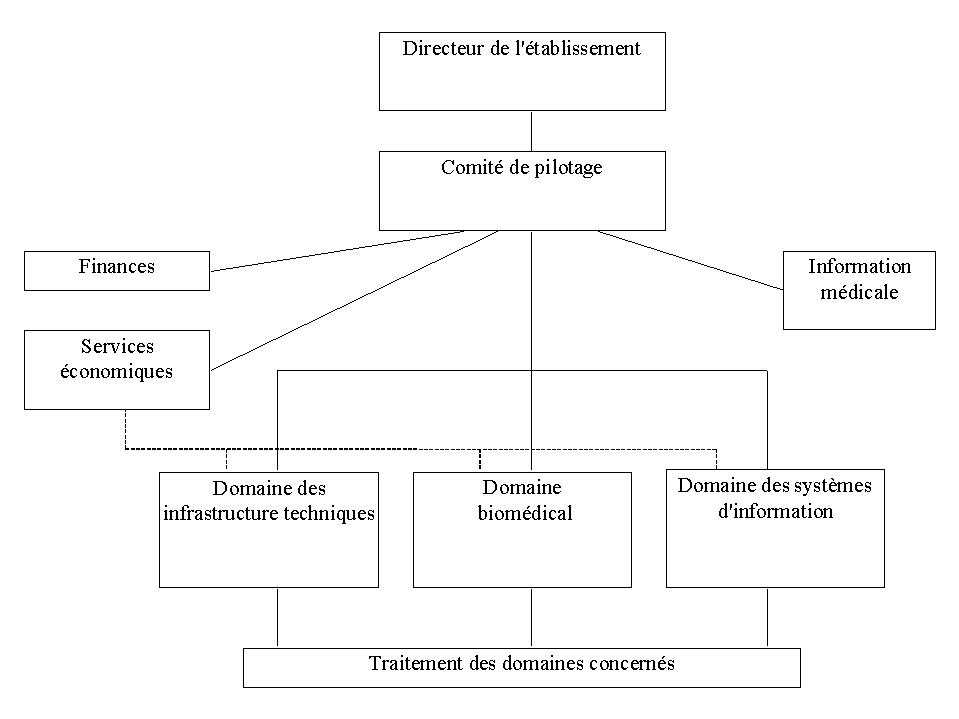
Elle recommande la nomination dans le
comité de pilotage du directeur ou représentant de
chaque secteur concerné et, ajouté à cela, une
personne nommée "responsable an 2000", un représentant
du corps médical et du personnel soignant et un
représentant du trésor public.
Ce guide méthodologique
présente une démarche en 7 étapes :
(Les dates fournies constituent des
limites à respecter)
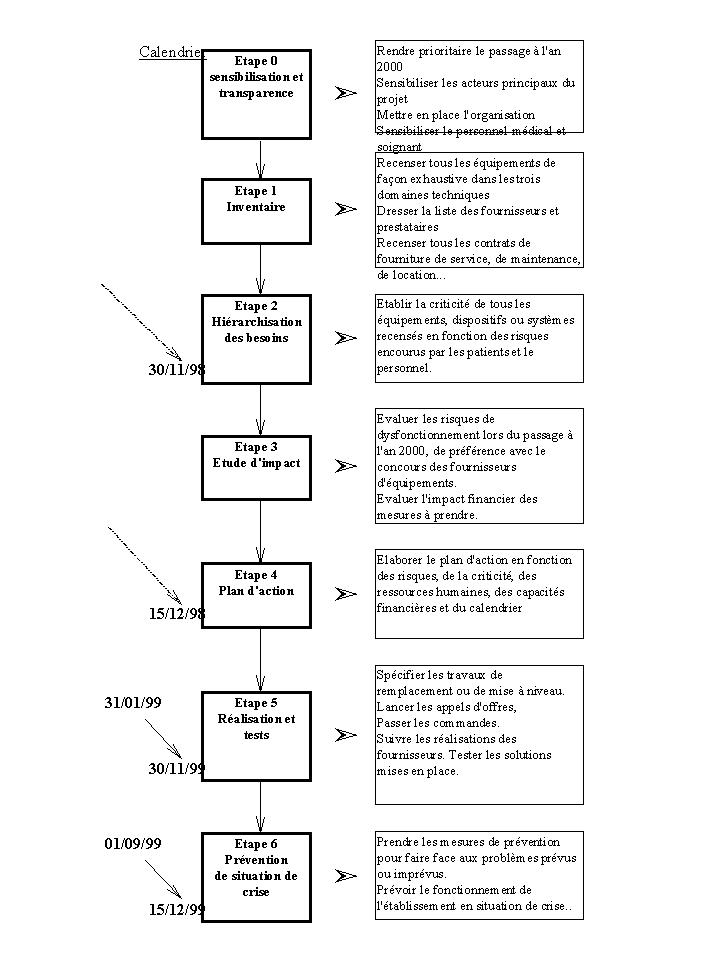
Il s'agit là d'une des
démarches proposées pour la résolution du bug.
Divers organismes français, tel le C.N.E.H.
[8], ou
étrangers, comme Health Canada [9],
en proposent d'autres qui ne sont que sensiblement
différentes.
Le calendrier indiqué s'impose
étant donné le peu de temps restant pour
réaliser chaque phase.
Ce guide détaille chaque
étape et rappelle l'étendue de chaque domaine
(technique, biomédical, informatique), les recommandations
spécifiques à chacun, ainsi que la classification du
matériel avec le risque de dysfonctionnement et une
évaluation de la criticité.
Retour sommaire
4. 2 La
coordination inter-C.H.U.
Plusieurs groupes de travail ont
été mobilisés par la D.H.
suite à la diffusion du guide méthodologique
:
- le groupe A.F.I.B./S.N.I.T.E.M.
animé par la D.H., a pour objet d'organiser les
relations entre les établissements hospitaliers et les
industriels fournissant des équipements
médicaux.
- le groupe de travail de
l'A.N.I.E.H.B.
analyse les risques concernant les dispositifs
techniques.
- le groupe de coordination des
C.H.U. organise la mise en commun de la réflexion et des
expériences des hôpitaux universitaires dans les
divers domaines concernés, et prépare un
système de diffusion de l'information relative à
la conformité des équipements et
systèmes.
Le centre hospitalier de Rennes, en tant
que C.H.U., a été invité à participer au
groupe de coordination des C.H.U. dès sa création en
juin 1998.
Il s'organise selon le schéma
suivant :
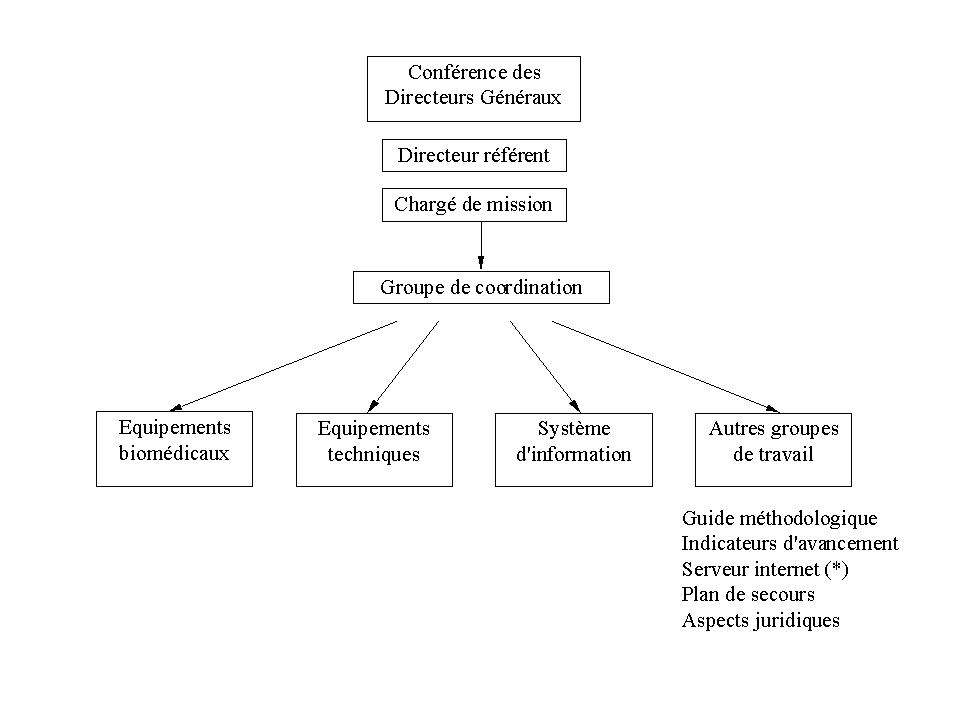
(*) ce serveur a pour vocation la
diffusion d'une base de données des conformités des
dispositifs.
La coordination inter-C.H.U. a pour but
de diffuser l'information, promouvoir la réflexion commune
pour aborder ensemble les divers problèmes et avoir plus
d'impact face à d'éventuelles discussions avec les
fournisseurs ou les assureurs.
Elle est animée par
l'AP-HP.
Le serveur créé a pour
vocation de contenir une base de données des
conformités an 2000 des équipements pour chaque
domaine. Celle-ci permet la consultation, et la comparaison des
réponses obtenues. Ouverte à tout le monde depuis juin
1999, elle peut permettre à certains centres qui seraient en
retard ou en manque d'information, d'obtenir des réponses
rapides sur les conformités.
Retour sommaire
4. 3 Les
autres ressources
Bien que la démarche de la
Direction des Hôpitaux soit tout à fait
appropriée à la gestion du bug de l'an 2000 au C.H.U.
et y apporte beaucoup de facilité, d'autres initiatives ne
sont pas à exclure dans l'étude pour la
résolution de cette problématique. Et en cela, Internet
se présente comme l'outil quasi-indispensable. En effet, il
permet l'accès à l'information le plus simple et le
plus rapide pour qui sait l'exploiter. On y retrouve, outre les sites
d'information gouvernementaux ou particuliers, les sites des
organismes associatifs ou de conseil qui proposent leur
démarche, leur méthodologie, ceux de certains
hôpitaux ou associations qui élaborent des bases de
données des produits conformes ou non, les sites des
industriels qui apportent les réponses quant à la
conformité de leurs produits, les solutions qu'ils proposent,
leur démarche ainsi que divers sites traitant d'autres aspects
non négligeables tels les points de vue juridiques ou
légaux.
L'accès à ces sites se
fait soit par moteur de recherche [10]
ou par liens de site à site [9,
11].
La presse d'actualité, les revues
spécialisées, biomédicales et
hospitalières, sont elles aussi de bonnes sources
d'information sur ce problème.
Retour
sommaire
5.
Préparation au passage à l'an 2000 au C.H.U de
Rennes
Ce n'est qu'un an après
l'émission de la circulaire de la Direction des Hôpitaux
que les prémices à une organisation pour la gestion du
bug de l'an 2000 ont vu le jour au C.H.U. de Rennes. Ce délai
semble long certes mais les initiatives en la matière
étaient peu nombreuses jusqu'à présent et on
attendait beaucoup des premiers travaux de la D.H.
et de l'élaboration du guide méthodologique. Les
éléments disponibles étaient trop insuffisants
pour être certain de l'efficacité de se lancer
aussitôt. De plus la gestion de cette problématique
représente une charge supplémentaire de travail et le
temps qui peut y être accordé aussi important que puisse
être le problème ne peut être pris sur d'autres
activités elles aussi essentielles au bon fonctionnement des
services de l'hôpital. Se pencher sur le problème plus
tôt aurait mobiliser des moyens, du temps, pour établir
des méthodes de travail que d'autres, des professionnels
[12], des
organismes dédiés étaient en passe de
réaliser. La suite des événements a donné
raison à cette prudence, les fournisseurs ne pouvaient en 1998
répondre aux demandes de conformité.
C'est suite à un questionnaire
sur les estimations des coûts de l'an 2000 émanant de la
conférence des Directeurs Généraux que le
Directeur Général du C.H.U.
de Rennes a demandé au Directeur de la D.I.T.O
(Direction de L'information , des Télécommunications et
de l'Organisation) , M. MLEKUZ, de mettre en place le groupe "projet
an 2000" de l'hôpital et son comité de
pilotage.
Son organisation est faite selon les
domaines concernés par le bug :
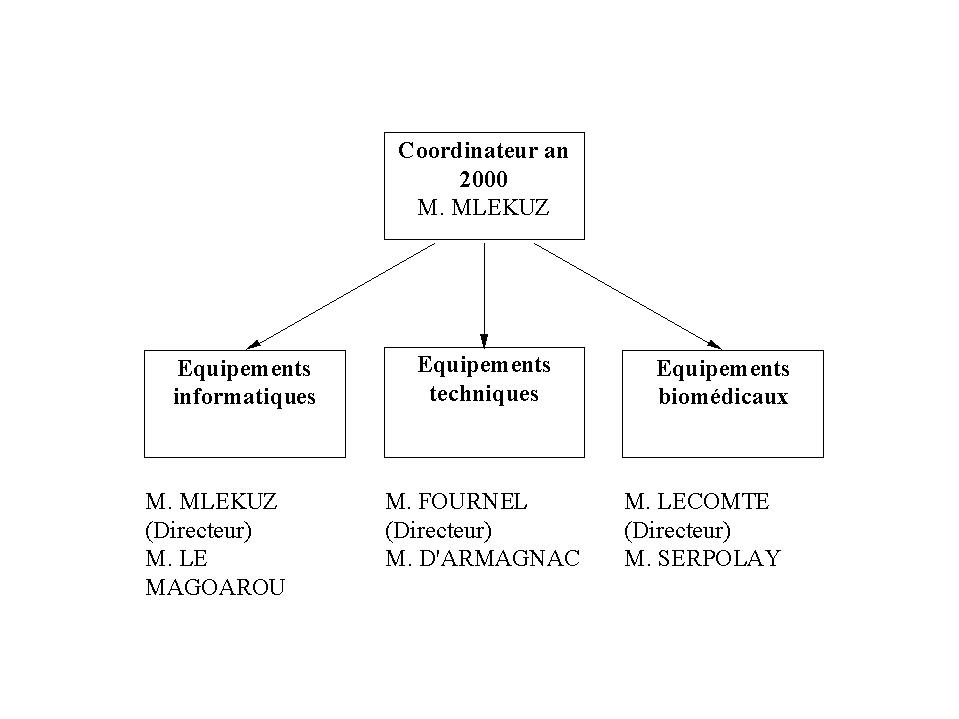
Chaque secteur doit s'organiser pour
résoudre la problématique dans son domaine.
A la mi-novembre 1998 une réunion
d'information organisée par le chargé de mission M.
AVAKIAN (A.P.-H.P.) et la conférence des Directeurs
Généraux a présenté à l'ensemble
des C.H.U. la mise en place de la coordination inter-C.H.U., son
intérêt et son but. Les différents acteurs du
projet an 2000 du C.H.U. de Rennes ont pu y participer et y
découvrir les grandes lignes de la méthodologie
établie pour le passage à l'an 2000. Elle a
été suivie de la diffusion courant décembre du
guide méthodologique.
Les outils étaient
désormais disponibles pour entamer les actions de
résolutions du bug.
Afin de mener une démarche
dynamique, différentes réunions inter-C.H.U. ont
été organisées régulièrement par
la coordination pour chaque domaine afin de pouvoir discuter des
problèmes rencontrés, échanger les informations
et organiser les actions communes nécessaires.
Au niveau régional, la mission an
2000 de l'hôpital a été sollicités par
l'A.R.H. pour,
dans un premier temps sensibiliser l'ensemble des
établissements de santé de la région , ensuite
pour établir un tableau de bord de l'avancée des
travaux de ces centres et le remonter auprès des
autorités.
Retour sommaire
6.
Compatibilité des dispositifs biomédicaux au
C.H.U.
Anticipant la mise en place de la
mission an 2000 de l'hôpital, le service biomédical,
chargé par la direction du Directeur du service des
logistiques médicales et hôtelières, a
entamé fin octobre 1998 sa démarche pour la recherche
des conformités an 2000 du matériel biomédical.
L'élaboration d'une lettre type d'interrogation aux
fournisseurs et la répartition de la tâche avec, outre
les ingénieurs biomédicaux, les adjoints techniques,
ont permis d'envoyer l'ensemble des courriers fin décembre /
début janvier 99 soit un an tout juste avant
l'échéance imposée par le bug. La
G.M.A.O. a
permis de sortir les informations nécessaires (marque,
modèle, n° de série) pour accompagner la lettre
adressée à chaque fournisseur de la liste des
dispositifs le concernant. La répartition de l'inventaire
s'est fait en fonction des domaines d'activité de chacun :
chaque adjoint technique s'est occupé de sa
spécialité, M. LEDUBY du reste, hors laboratoires et
matériels lourds attribués à Mme PICOT pour les
premiers et M. SERPOLAY pour les seconds. Chacun avait en charge le
suivi de ses dossiers jusqu'à l'obtention des
conformités. Les différentes réunions de ce
groupe ont permis d'entretenir la dynamique de cette entreprise ainsi
que de résoudre les problèmes qui se sont
présentés.
A mon arrivée en mars, les
premières réponses arrivaient et, aux entreprises qui
n'avaient pas respecté l'échéance de 30 jours
indiquée dans le premier courrier, une lettre de relance
était adressée. J'ai été chargé
par M. SERPOLAY de prendre en charge la gestion des 247 dossiers de
demande de conformité de l'ensemble du matériel
biomédical. Ma mission a été de réaliser
toutes les démarches nécessaires à l'obtention
de la conformité de l'ensemble du parc, à l'exception
du matériel de laboratoire pour lequel il semblait plus
approprié de laisser à Mme PICOT, experte en la
matière, la gestion de certains dossiers.
Retour sommaire
6. 1 Méthodologie
générale
Obtenir la conformité
vis-à-vis de l'an 2000 d'un parc de plus de 7500 dispositifs
médicaux en moins de 12 mois n'est pas une entreprise simple
comme on pourrait l'attendre. En effet, mis à part
l'importance du parc (7506 dispositifs et 247 dossiers fournisseurs),
mener une telle mission, c'est être soumis à de nombreux
paramètres extérieurs. Tout d'abord, l'avancement des
mises en conformité dépend de l'avancement des
fournisseurs et des constructeurs des dispositifs médicaux. La
majeure partie des demandes a été adressée aux
fournisseurs des matériels parce qu'ils sont les
interlocuteurs habituels du service biomédical. Si le
fournisseur n'a entrepris aucune démarche auprès du
fabricant pour connaître la conformité de ses produits,
il ne peut répondre aux interrogations de son client.
Heureusement, pour la plupart des dispositifs, le fournisseur est
aussi le fabricant. Cependant la remarque vaut toujours. Si on
considère que le C.H.U. a entamé sa démarche An
2000 avec "retard", il en est souvent de même pour les
industriels qui, on a pu le constater, ne pouvait en donner
réponse car les résultats de leurs études du
problème n'étaient pas réalisés.
D'ailleurs, une fois le statut de conformité établi,
très peu d'entre eux étaient en mesure de proposer des
solutions immédiates (et réalistes) en cas de
non-conformité. Un autre problème qui s'est parfois
présenté a été la difficulté
à trouver l'entreprise responsable du matériel. Le
domaine industriel est en perpétuel changement : rachat,
liquidation sont choses courantes et retrouver le nouveau fournisseur
entraîne des démarches supplémentaires et peut
parfois être vain.
C'est pourquoi, afin d'anticiper ces
problèmes il est nécessaire de s'organiser pour
s'économiser dans cette tâche. L'utilisation d'une
procédure clairement établie s'avère efficace
dans ce cas. Il est présenté ensuite. Mais dans un
premier temps, avant de lancer sa campagne de recherche de
conformité, le service biomédical a pris la
décision de ne pas démarcher pour tous les dispositifs
mais seulement ceux qui le nécessitaient.
Le problème de l'an 2000 est
dû à une erreur informatique. Il est donc possible
dès le départ d'exclure de la problématique un
certain nombre de dispositifs. Il faut cependant être
très prudent pour ne laisser échapper aucun appareil
sujet au bug. Ne doivent donc être exclus que les dispositifs
dont on est certain qu'ils ne dépendent d'aucun
microprocesseur ou horloge. Sur les 7506 dispositifs du parc
biomédical, 3109 ont ainsi été
écartés.
Gagner en efficacité passe aussi
par la définition des priorités. Pour cela il est
possible de hiérarchiser les dispositifs en utilisant, soit sa
connaissance du parc, soit des méthodes, telle la
répartition des matériels par
criticité.
Une définition de la
criticité adaptée à l'an 2000 a
été proposée par la conférence
inter-C.H.U. :
- criticité de
degré 1 : dispositif essentiel à la
survie du patient, à sa réanimation ou à
sa surveillance en phase critique. Une panne sur un tel
équipement peut faire courir un risque vital au
patient.
- criticité de
degré 2 : les équipements
concernés ont un réel impact sur le patient en
cas de panne sans pour autant immédiatement mettre leur
vie en danger
- criticité de
degré 3 : les dispositifs ou systèmes
médicaux de cette catégorie n'ont pas d'impact
sérieux sur la sécurité du
patient.
- criticité de
degré 4 : dispositifs dont on a la certitude
qu'ils ne dépendent pas de microprocesseur,
microcontrôleur ou logiciel. Ils ne sont pas
concernés par l'an 2000
Pour le parc biomédical la
répartition peut alors s'apprécier selon le graphique
suivant :
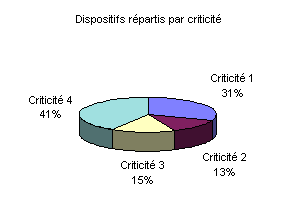
Ainsi 41% des dispositifs n'ont pas
prêté à interrogation des fournisseurs. En ce qui
concerne le reste (criticités 1, 2, 3) il n'est aucunement
question de discuter l'intérêt de connaître leur
conformité puisque pour assurer les services de soins, tout
risque de dysfonctionnement doit être éliminé
mais il s'agit de savoir où il est nécessaire de porter
une attention plus particulière (criticité 1 puis
2).
Procédure
d'obtention de la conformité
Elle se présente selon le
schéma suivant :
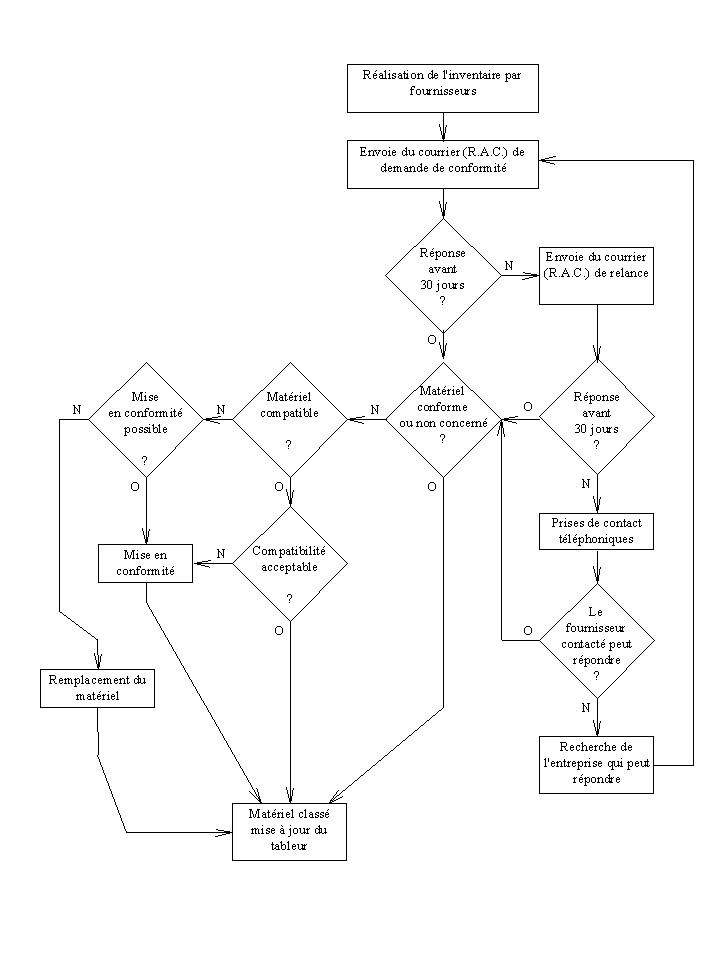
Grâce la grande autonomie qu'il
m'a été accordé, ma mission de gestion du bug de
l'an 2000 pour les dispositifs biomédicaux n'a
été limitée que par, en amont, les
démarches déjà entamées, et en aval, les
décisions d'investissement pour les mises en
conformité.
Je n'ai pas participé au
lancement des premières demandes de conformité mais,
par contre, en gérant l'ensemble du parc, je me suis rendu
compte que, suite à la répartition entre les
ingénieurs et adjoints techniques du suivi des dossiers avant
mon arrivée, quelques dispositifs semblaient avoir
été omis. Porté à l'appréciation
des ingénieurs, ceci a abouti à un envoi
complémentaire de demande de conformité au mois de
juin.
Une fois la demande envoyée
(annexe 3), si
le délai de réponse demandé est
dépassé, il s'avère nécessaire de prendre
toutes les dispositions dans le but d'obtenir la réponse. Une
fois celle-ci arrivée il faut souvent savoir la traduire afin
de prévoir les dispositions à envisager en cas de
besoin. Ainsi, quatre catégories de statuts peuvent être
distinguées :
-
- le matériel non
concerné : celui qui, malgré les doutes
du service biomédical, ne comporte aucun composant,
aucune fonction susceptible de perturber son fonctionnement
avant, pendant et après le 1er janvier
2000.
- le matériel
conforme : celui dont la conception a
intégré le nouveau millénaire dans la
gestion des dates.
- le matériel
compatible : celui dont certaines fonctions non vitales
et ne portant pas atteinte au bon fonctionnement de l'appareil
ne gèrent pas correctement le passage au
21ième siècle.
- le matériel non
conforme : celui qui, à cause du passage
à l'an 2000, sera soumis à des
dysfonctionnements, permanents ou temporaires, qui ne lui
permettront pas de satisfaire le service auquel il est
dédié.
Cependant, la différence entre
non conforme et compatible se fait à l'appréciation du
service biomédical d'une part et surtout à celle des
utilisateurs d'autre part. Mettre un dispositif en conformité
coûte la plupart du temps beaucoup d'argent, surtout lorsqu'il
s'agit du remplacement d'un appareil et il peut être judicieux
d'envisager une solution dite dégradée pourvu que
celle-ci ne porte pas atteinte à la vie du patient et aux
soins pratiqués, et sous réserve d'un accord avec le
personnel médical utilisateur du matériel. Le cas s'est
notamment présenté pour la plupart des
échographe utilisés en obstrétrie, la non-prise
en compte de l'année bissextile de ces appareils provoque des
erreurs dans le calcul des dates d'accouchement au-delà du
1er janvier 2000 mais sur une période
limitée. Des discussions sont en cours pour évaluer un
compromis avec les médecins.
Gestion des
dossiers
La lettre de demande de
conformité réalisée par le service
biomédical stipule que le fournisseur ou fabricant devra
joindre à la conformité du matériel les
documents la motivant : précisions (horloge interne, gestion
de date...), certificat de conformité, tests
réalisés et résultats de ces tests. Cette
demande a pour but d'apporter le maximum d'assurance quant à
la conformité annoncée. Elle n'est pas le fait d'une
méfiance particulière envers le fournisseur mais elle
permet d'inclure au dossier les preuves de la conformité. Ces
dernières doivent être considérées avec
d'autant plus d'attention si on tient compte de la possibilité
d'actions juridiques en cas de dysfonctionnement non prévu.
Même si certains fournisseurs proclament que leurs
réponses peuvent être mises à jour à tout
moment, il n'existe pas de jurisprudence en la matière et les
pouvoirs jugeront. Ces documents pourraient servir de preuve et leur
conservation demeure de rigueur.
Un dossier papier rassemble donc
l'ensemble des documents : copie des différents courriers et
leurs accusés de réception, réponses et fiche
des appels téléphoniques. Cette dernière permet
simplement de se rappeler l'avancement des pourparlers quand la prise
de contact est devenue téléphonique (plus rapide et
plus interactif).
Pour améliorer la gestion globale
de l'an 2000 pour l'ensemble du parc, une gestion informatisée
est indispensable. Elle permet, outre un accès rapide aux
informations, une vision globale et la possibilité d'analyse.
Elle sert aussi, dans le cadre de la mission inter-C.H.U., à
l'envoi par Internet du fichier informatisé pour alimenter la
base de données du site.
A mon arrivée, le service
biomédical recevait sa nouvelle G.M.A.O.
et M. SERPOLAY m'a proposé de suivre les différentes
formations (administrateur et utilisateur) afin de pouvoir en
profiter pour la gestion du bug de l'an 2000. Malheureusement, des
difficultés de mise en route ont compromis cette perspective,
et la nécessité de disposer rapidement d'une base de
données informatisée m'a forcé à me
diriger vers une autre solution. Avec les moyens mis à ma
disposition, j'ai pu récupérer le fichier contenant
l'ensemble du parc et créer un tableau Excel pour
démarrer. Quelques vaines expériences pour créer
une base de données sous Access m'ont fait perdre beaucoup de
temps à cause de mon inexpérience des bases de
données, aussi je me suis résolu à me
perfectionner dans l'utilisation d'Excel devant conserver ce format.
Néanmoins, ce système conserve son intérêt
et l'a démontré dernièrement lors de la demande
des conformités An 2000 par les services de soins pour la
réalisation des plans de secours.
Le tableau comporte les champs suivants
:
- code cneh
- libellé
- n°
inventaire
- fournisseur
- marque
- modèle
- criticité
- n° de
série
- version
matérielle
- version
logicielle
- code de l'U.F.
- statut an 2000
- coût de mise à
niveau
- coût de
remplacement
Le report des coûts dans le
tableau permet une évaluation globale du coût de l'an
2000. Il n'a pas encore été utilisé
jusqu'à présent puisque beaucoup de mises à
niveau ou de remplacements sont programmés mais pas encore
réalisés.
Retour sommaire
6.2 Avancée des
dossiers
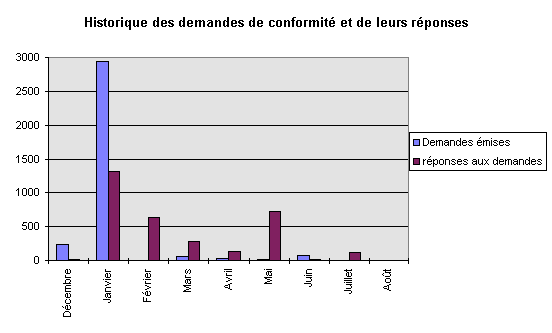
La campagne initiale de lancement des
demandes de décembre-janvier a permis de récolter
quelque 1300 réponses, soit plus de 43% du total attendu. Et
les relances en février ont porté cette proportion
à 66%. Les arrivées de conformité se sont
ensuite échelonnées petit à petit. Le second pic
de réponses vers le mois de mai correspond à celles des
fournisseurs qui n'étaient pas encore prêts, et
notamment à des sociétés telles SIEMENS ou
HEWLETT-PACKARD dont le nombre d'appareils est très important
à l'hôpital (jusqu'à plus de 400
dispositifs).
Cependant, réponse ne signifie
statut définitif que si l'appareil est déclaré
non-concerné, conforme ou compatible. Les actions (courriers,
contacts téléphoniques) ont suivi pour obtenir la mise
en conformité de l'ensemble du parc. L'avancement des
conformités est représenté par le graphique
suivant :
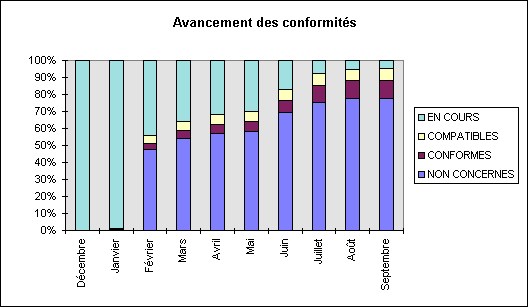
Les conformités en cours
regroupent aussi bien les appareils pour lesquels on n'a pas encore
reçu de réponse que ceux qui, non conformes, sont en
passe de le devenir.
Le graphique suivant représente
l'évolution des conformités des appareils de
criticité 1, ceux pour qui les dysfonctionnements peuvent
entraîner des répercussions extrêmement graves sur
le patient.
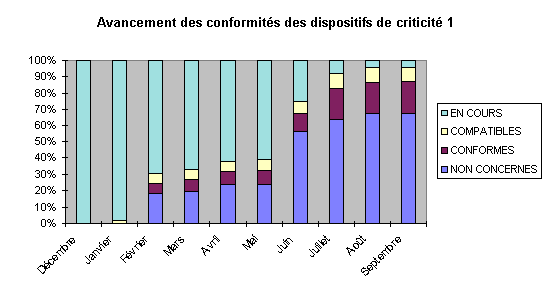
L'avancement des conformités est
en ce début du mois de septembre plutôt satisfaisant
pour l'ensemble du parc. D'autant plus si on considère que la
majorité des conformités en cours font l'objet de
démarches poussées en vue de la mise en
conformité de tous les dispositifs afin de les obtenir le plus
rapidement possible.
Même si, au départ, les
relations avec les fournisseurs attardés était
plutôt tendues, à 4 mois de l'échéance, la
plupart des problèmes ont trouvé leur solution avec la
fin des préparations à l'an 2000 des fournisseurs et
fabricants. Quelques récalcitrants demeurent
cependant.
Sur l'ensemble du parc seulement 72
appareils sont ou seront mis à niveau pour le passage à
l'an 2000 et 5 sont déjà ou seront
remplacés.
Retour sommaire
6.3 Simulations de passage
à l'an 2000
On peut remarquer que dans la
procédure n'apparaissent pas les tests internes de
vérification de la conformité.
Tout d'abord, il est
préférable de parler de simulations en réservant
le termes "tests" aux travaux de recherche de conformité du
constructeur. Cette terminologie permet d'essarter toute
responsabilité de l'ingénieur biomédical par
rapport à la conformité du dispositif
évalué.
La simulation ne permet que de
vérifier la conformité annoncée. On peut
d'ailleurs se poser la question de la valeur des résultats
d'une simulation. En effet, ne connaissant que peu le fonctionnement
interne d'une machine, le biomédical ne peut que
réaliser des vérifications de base (passage au
01/01/2000, passage au 29/02/2000...) et ne peut avoir accès
à toutes les fonctionnalités qui peuvent être
touchées par le bug.
Cependant, parallèlement à
la procédure, des simulations de passage ont été
réalisées dans la mesure du possible attendant les
réponses des fournisseurs afin de se donner une idée
générale de ce à quoi on pouvait s'attendre.
D'autres ont été faites pour vérifier des
réponses de conformité ambiguës et qui
prêtaient à discussion. Bien que les preuves fussent
demandées dans le premier courrier, de nombreux fournisseurs
n'ont pas pu toutes les fournir, prétextant un
débordement de leurs services face aux demandes de
conformité.
Beaucoup de dispositifs à
programmation de date dont la conformité s'annonçait
douteuse (matériel ancien ou suspicion d'un fournisseur peu
scrupuleux) ont donc été soumis à des
simulations de passage. Plusieurs points sont facilement
vérifiables si on peut programmer la date sur le dispositif
:
- le passage du 31/12/1999 au
01/01/2000 : appareil en marche tout d'abord, pour regarder
s'il passe automatiquement, éteint ensuite, car la
gestion de la date peut parfois être faite par des
programmes différents dans les deux cas (logiciels,
R.T.C.,
bios...)
- le passage du 28/02/2000 au
29/02/2000 : allumé et éteint pour les
mêmes raisons qu'en 1
- le passage du 29/02/2000 au
01/03/2000 : allumé et éteint.
- vérification de la
conservation de la date après extinction de la machine :
pour savoir si la R.T.C. peut prendre en compte le changement
de siècle et garder la modification.
On peut aussi continuer, si on en a le
temps en simulant d'autres situations telles : le 1er
janvier 2001, 2002, 2003....; les années bissextiles
suivantes... Mais ces vérifications n'ont pas de valeur pour
établir la conformité de l'appareil et permettent
seulement d'avoir des arguments pour discuter de la mise en
conformité. Ainsi, après ces simulations il a
semblé qu'un certain nombre de dispositifs annoncés non
conformes se comportaient à priori normalement après le
1er janvier 2000, à condition d'effectuer une
remise à la date manuelle. Après confirmation du
constructeur, cette remarque a permis d'éviter le remplacement
de ces appareils.
De nombreux dispositifs médicaux
intègrent un micro-ordinateur (E.C.G.,
Baies de cathétérisme, lecteur Holter ou encore
automate de laboratoire), et à cause de l'évolution
rapide de la micro-informatique, les fournisseurs qui n'ont fait
qu'intégrer un ordinateur à leur dispositif ne sont
toujours pas à même de répondre sur la
conformité du système. Ils renvoient d'ailleurs la
plupart du temps la responsabilité au constructeur du
P.C. La
démarche à adopter étant alors un peu
différente de la procédure générale, les
dispositifs à micro-ordinateurs ont fait l'objet d'une
attention particulière.
La première phase a
été d'en faire l'inventaire. Les appareils
biomédicaux sont enregistrés dans la G.M.A.O.
biomédicales en tant que dispositifs. Les micro-ordinateurs
sont intégrés aux dispositifs et n'apparaissent pas
forcément sur le logiciel. Bien évidemment, il n'a pas
été question de visiter chaque recoin de
l'hôpital et c'est la connaissance du parc par les
biomédicaux qui m'a guidé pour réaliser cet
inventaire.
120 ordinateurs ont été
inventoriés. Une fiche a été
réalisée pour chaque appareil. Elle comporte
:
- le type (Apple ou PC)
- la marque, le
fournisseur
- le modèle, le type de
processeur, le n° de série
- le n° d'inventaire (celui du
dispositif), l'U.F. utilisatrice, la salle
- le type de bios, le type
d'O.S., les
logiciels applicatifs et les
périphériques
Le type est important par le fait qu'il
n'en existe que deux et que les ordinateurs Apple, de conception, ne
sont pas touchés par le bug puisqu'un compteur
spécifique assure la gestion correcte de la date jusqu'en
2040, date à laquelle l'appareil aura sans aucun doute
été mis au rebut.
Le reste des informations sert à
vérifier la conformité de l'ensemble des
éléments qui pourraient être perturbés.
Cette vérification est faite auprès des fournisseurs en
ce qui concerne les applicatifs spécifiques et les
périphériques, et auprès des fabricants
informatiques pour le matériel et les autres logiciels. Les
fournisseurs de dispositifs médicaux refusent de se tenir
responsable de la conformité ou non-conformité de ce
qu'ils n'ont pas eux-mêmes fabriqué, ce qui est
compréhensible et la majorité demande de se reporter
vers les fabricants d'ordinateurs ou de logiciels. Ceux-ci ont
décidé, dès le départ, et pour faire face
aux demandes, de ne donner d'autres alternatives que de visiter leur
site Internet pour obtenir les conformités de leurs produits.
C'est à cette occasion qu'il a été possible de
se rendre compte que ces industriels n'avaient que très peu
anticipé la problématique de l'an 2000 et que de
nombreux appareils ou logiciels, même récents, pouvaient
poser quelques problèmes. Par contre, il a été
souvent plus rapidement possible, par rapport aux autres appareils du
parc, d'obtenir les solutions (mise à niveau du bios, des
logiciels).
Pour certains P.C. dont il n'a pas
été possible d'obtenir la conformité (fabricant
disparu ou muet), la vérification par le service
biomédical de la conformité s'est imposée. Pour
cela plusieurs outils ont été disponibles : d'une part
la simulation manuelle décrite pour les dispositifs
médicaux et pareillement applicable, et d'autre part des
logiciels de test tel Year2000 de la société NSTL
[13]
(logiciel qui a été utilisé ici pour les
simulations) qui automatisent les simulations manuelles et permettent
de tester le maximum de situations.
Le test NSTL est un exécutable et
par définition, il ne teste l'ordinateur qu'allumé. Il
s'est donc avéré opportun de coupler les deux
méthodes pour obtenir le meilleur résultat.
Ceux aboutissent soit à la
non-conformité avec mise à jour du bios ou remplacement
du P.C., soit à la réflexion pour la décision
d'accepter cette pseudo-conformité.
Pour l'ensemble des ordinateurs (P.C.),
les résultats des simulations et autres démarches de
recherches de conformité ont abouti à la
répartition suivante :
En ce qui concerne les bios :
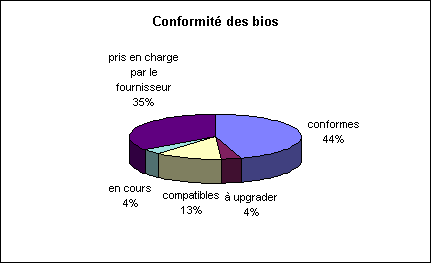
Il faut savoir que certaines
sociétés ont développé à
l'occasion des logiciels pour, soit upgrader le bios, soit surveiller
et éventuellement corriger la gestion de la date. C'est
l'exemple de "Ultimatum 2000" de la société CERUS
Informatique [14], de
"January 2000" de HUGUES Technologies [15]
ou de "YES2K" de SAFETYNET [16].
Cependant ces logiciels ne sont pas validés par les fabricants
et y avoir recours équivaut à prendre la
responsabilité des conséquences sur le
dispositif.
Pour ce qui est des O.S., la quasi
totalité concerne des produits de la société
Microsoft (MS DOS, WINDOWS 95, WINDOWS 98). Aucun de ces logiciels
n'est annoncé entièrement compatible mais au vu des
dysfonctionnements décrits et grâce au CD de mise
à jour fourni, ceux qui en ont besoin pourront facilement
être mis en conformité et les autres conservés
tels quels (Les mises à jour sont prévues
courant-septembre).
|
LOGICIEL
|
ERREUR
ET SOLUTIONS
|
|
MS DOS 5
|
Affichage de la date /
pas de solution
l'année doit être
entrée sur 4 chiffres
|
|
MS DOS 6
|
Affichage de la date /
pas de solution
l'année doit être
entrée sur 4 chiffres
|
|
MS DOS 6.2
|
Affichage de la date /
pas de solution
l'année doit être
entrée sur 4 chiffres
|
|
MS DOS 6.22
|
Affichage de la date /
pas de solution
l'année doit être
entrée sur 4 chiffres
|
|
WINDOWS 95 B
|
mise à jour sur
CD
|
|
WINDOWS 98
|
mise à jour sur
CD
|
Retour sommaire
6.4 Les
réunions du groupe de validation des équipements
biomédicaux
Depuis la fin de l'année 1998,
des réunions rassemblant la communauté des
ingénieurs biomédicaux des C.H.U. sont
organisées par la coordination inter-C.H.U. et
l'A.P.-H.P.
Animées par M. AVAKIAN, chargé de mission An 2000,
elles ont pour but de confronter les réponses des
fournisseurs, évaluer les problèmes rencontrés
et entreprendre des actions communes.
Du fait d'emplois du temps
déjà chargé, les ingénieurs
biomédicaux de Rennes n'avaient, à mon arrivée
pas encore eu l'occasion de participer à ces réunions.
Par ma prise en charge de la gestion du bug de l'an 2000 au C.H.U.
j'ai pu y prendre part pour pouvoir travailler, lors de ces
réunions, au profit d'une telle entreprise pour mon travail
à Rennes.
Trois grands sujets ont
été abordés :
Réunion des
fournisseurs
Devant un mutisme certain de plusieurs
grands fournisseurs de dispositifs médicaux au début de
l'année 1999, le groupe inter-C.H.U. a décidé
d'organiser une réunion avec ceux-ci afin de pouvoir leur
exposer directement les attentes des centres hospitaliers et pouvoir
entendre les raisons du retard que mettaient ces fournisseurs
à produire les réponses. La première
réunion inter-C.H.U. à laquelle nous avons pu
participer, M. SERPOLAY et moi, début mars, avait pour objet
l'organisation de cette rencontre, la sélection des
fournisseurs à inviter et les sujets à aborder en
fonction de la situation de chacun.
Ont donc été
conviés a cette réunion :
-
- PHILIPS SYSTEMES MEDICAUX
(manque d'informations, coût des mises en
conformités)
- HEWLETT PACKARD (manque
d'informations, problème dans les conformités
annoncées)
- NICOLET BIOMEDICAL (pas de
réponses)
- GENERAL ELECTRIC MEDICAL
SYSTEMS (manque d'informations)
- SIEMENS MEDICAL (coûts
des mises en conformité, date frontière
gratuit/payant)
- PACKARD (manque
d'informations, coût des mises en
conformité)
- MEDTRONIC (manque
d'informations)
Cette réunion a permis, d'une
part, de présenter la coordination aux industriels et ainsi la
faire reconnaître, et d'autre part, le but initial, de donner
un coup de fouet aux réponses quant aux conformités. Le
manque d'information général semble être dû
à la préparation à l'an 2000 non achevée
des fournisseurs. Les problèmes ont pu être
discutés et les industriels ont promis de revoir leurs
positions. Mais la conséquence la plus importante issue de
cette rencontre a surtout été l'affirmation de la
détermination des centres hospitaliers à ne pas se
soumettre au bon vouloir des fournisseurs et à leur tendance
à profiter de la problématique de l'an 2000 pour, soit
renouveler les anciens appareils en les annonçant non
conformes afin de ne plus avoir à assurer leur maintenance ou
la fourniture de pièces détachées, soit proposer
des mises en conformités mais à des coûts
prohibitifs.
Les tests
A la première réunion du
mois de mars, certains ingénieurs biomédicaux ont
soulevé la question de l'opportunité de réaliser
des tests pour vérifier les conformités
annoncées par les fournisseurs. Tout d'abord, il a
été établi que ces tests ne pourraient
être qu'exclusivement réservés aux dispositifs
très critiques (niveau 1 de criticité), afin
d'être réaliste dans l'ampleur à donner à
cette initiative vis-à-vis du temps permis par
l'échéance de l'an 2000. Ensuite est apparu le
problème de la responsabilité de l'ingénieur
biomédical : il ne peut être qu'observateur de ces tests
qui doivent être réalisés par le fournisseur.
Seuls les tests sur les machines en service ont un sens ce qui pose
le problème du nombre de machines à tester : pour un
même modèle, les versions logicielles sont souvent
différentes. Malgré les difficultés que peut
présenter la réalisation de ces tests, ils paraissent
nécessaires pour démontrer que les hôpitaux ont
fait le maximum pour éviter tous
dysfonctionnements.
Cette problématique a
été soumise fin avril à la conférence des
directeurs généraux.
Cependant, plusieurs arguments obligent
à être sceptique quant à l'opportunité de
faire réaliser ces tests : à la fin du mois de juin la
liste des dispositifs médicaux proposés pour les tests
venait seulement d'être établie. Ce retard reportait
à septembre l'organisation pratique de ces tests soit,
à moins de quatre mois de l'an 2000 ce qui, étant
donné le temps que peuvent prendre les démarches ,
s'avère très court. Ensuite, pourquoi faire confiance
aux fournisseurs sur conformités annoncées pour les
dispositifs de criticité 2, 3 et 4 et non à celles de
criticité 1? N'est-ce pas là avouer que tout n'a pas
été fait pour éviter le bug en acceptant la
possibilité de dysfonctionnements sur les appareils non
critiques? Lorsqu'un hôpital achète un dispositif
médical, il ne teste pas toutes les fonctionnalités de
l'appareil pour être certain que tout fonctionne correctement
mais fait confiance au constructeur. Cette confiance ne peut-elle pas
être renouvelée?
La problématique reste
posée et, en ce qui concerne le C.H.U. de Rennes, des tests
seront éventuellement envisagés en collaboration avec
le C.H.U. de Brest et les fournisseurs, si l'échéance
et les autres problèmes le permettent.
L'action de
l'A.F.S.S.A.P.S.
Lors des deux dernières
réunions, les représentants de la mission An 2000 de
l'A.F.S.S.A.P.S.
ont pu présenter leurs objectifs aux ingénieurs
biomédicaux. Ce groupe se propose dans un premier temps de
réaliser un état de lieux des actions menées sur
le terrain et de réaliser une base de données sur les
dispositifs médicaux (à partir de celle du groupe
inter-C.H.U.) par rapport à la problématique du passage
à l'an 2000.
En tant qu'organisation gouvernementale,
elle a aussi suggéré de se proposer comme
autorité en ce qui concerne la validité des tests
envisagés et la validation des conformités. Son statut
vis-à-vis de ces derniers points reste à être
approuvé par les institutions légales. A
suivre...
Retour sommaire
Partie
III : Les achats aux services des logistiques
médicales
En fonction des années, le
service des logistiques médicales du C.H.U. de Rennes dispose
en moyenne d'un budget 200 millions de francs (30,5 millions d'euro,
budget investissement + budget exploitation). Cette somme est
destinée à l'achat du matériel médical
proprement dit, des diverses fournitures permettant son
fonctionnement (réactifs, matériel à usage
unique...) et aux contrats de maintenance éventuels de ces
dispositifs.
Les marchés passés entre
le service des logistiques médicales du C.H.U. et les
entreprises extérieures sont de trois types:
- les marchés d'achat de
matériel
- les marchés d'achat de
fournitures
- les marchés de
maintenance
Le service biomédical s'inscrit
en tant que conseiller technique dans la démarche d'achat du
Service des Logistiques Médicales pour ce qui concerne le
matériel médical, les fournitures associées
à son fonctionnement et sa maintenance. Il recueille les
informations qui vont définir les besoins et conseille dans le
choix. Il assure aussi la partie pratique et logistique
(réception des demandes, pourparlers avec les fournisseurs,
procédure des marchés...)
Au cours de ce stage, j'ai pu
m'intéresser à la première catégorie de
marchés par la participation à trois achats de
matériels lancés par le service biomédical. Il
apparaît cependant, dans un premier temps, nécessaire de
connaître comment les achats sont organisés au sein du
C.H.U. et les conditions réglementaires autour desquelles ils
doivent être bâtis.
Retour
sommaire
1.
Achat de matériel médical : le programme
d'équipement
Le programme d'équipement est une
démarche qui permet une projection de l'investissement de
l'hôpital. Etant donné le volume de dépenses que
représente l'achat de dispositifs médicaux, il permet
établir des prévisions dans la gestion du
budget.
Le budget accordé aux achats pour
l'année 1999 se monte à environ 28 millions de Francs
(4,27 millions d'Euro), contre 32 millions (4,88 millions d'Euro)
l'année précédente pour des raisons
économiques.
Plus tardivement que d'usage dans
d'autres établissements, pour des raisons historiques, les
rouages du programme d'équipement du C.H.U. de Rennes
s'enclenchent à la fin de l'année avec l'arrivée
des demandes d'équipements de chaque service
médical.
La suite des démarches qui
amèneront en bout de chaîne à l'installation du
matériel dans le service utilisateur, se fait de
manière particulière vis-à-vis de chaque
dispositif ou groupement de matériel avec : les demandes,
l'étude des besoins, le lancement des marchés, leur
passation et l'installation sur site.
Retour
sommaire
1.1 Les
demandes d'équipements
Aux demandes émanant des services
médicaux, viennent s'ajouter d'autres
équipements :
- ceux non prévus au
budget précédent et néanmoins acquis
en début d'année, du fait que les
décisions d'équipement ne sont faites qu'en
milieu d'année. Il s'agit de dispositifs venus en
remplacement d'appareils devenus subitement
défectueux et non réparables (donc mis au
rebut).
- le matériel omis par
les services utilisateurs mais fortement
recommandé par, entre autres, le service
biomédical qui en tant que gestionnaire de
l'ensemble du parc possède une connaissance
certaine des besoins de chaque service.
Le matériel dont l'achat est
évalué peut être réparti en deux
catégories : Renouvellement et Acquisition.
Le renouvellement d'appareils peut
s'expliquer par :
- leur arrivée en fin
de vie.
- leur
désuétude face à de nouvelles
technologies ou de nouvelles méthodes
médicales.
- leur non-conformité
vis-à-vis de la réglementation.(voir
l'exemple en annexe 5)
- leur non-conformité
vis-à-vis de l'an 2000 (1 million de francs a
déjà été
réservé au titre du programme
d'équipement 1999/2000)
L'acquisition (matériel
supplémentaire ou innovant) provient :
- soit de la création
d'un nouveau service de soins.
- soit de l'évolution
d'un service déjà existant.
L'ensemble des demandes
d'équipements de chaque service, détaillées et
chiffrées, est rassemblé pour la présentation
devant le groupe de la sous-commission des
équipements.
Retour sommaire
1.2 Le choix des
demandes
C'est à la sous-commission des
équipements de la Commission Médicale d'Etablissement
que sont soumises les demandes. Celle-ci a été
désignée à la suite de l'élection de la
C.M.E. au mois de
mai. Elle est en place pour 4 ans et se compose de 13 médecins
et 1 pharmacien.
Une fois l'ensemble des demandes
rassemblées, la sous-commission se réuni vers le mois
de mai pour les analyser et retenir celles qui s'inscriront dans le
programme d'équipement 1999/2000. Ce choix se fait avec l'avis
du service des logistiques médicales présent lors des
réunions.
Les demandes de renouvellement sont
plus faciles à traiter :
Celles qui sont vraiment prioritaires
concernent les dispositifs qui pourraient dans un avenir proche
présenter un risque pour les patients et les utilisateurs.
Elles sont de ce fait incontournables. Les autres concernent des
appareils dont le renouvellement est plus sujet à discussion.
Les utilisateurs estimant qu'il leur faut des dispositifs plus
récents ou plus performants se retrouvent alors
confrontés aux raisons économiques ou de logique
d'investissement.
Les demandes d'acquisition
prêtent davantage à négociations :
Lorsqu'il s'agit de création ou
d'extension de services, les discussions ont été faites
au préalable et la commission n'a plus qu'à ratifier
les décisions inscrites dans le projet d'établissement.
Par contre s'il s'agit de demandes moindres (extension du parc de
pousses-seringues d'un service, acquisition d'un appareil "
innovant"...), la discussion s'axe alors autour des réserves
budgétaires, des besoins, des facultés du service pour
exploiter les capacités de la technologie.
Il faut éventuellement ajouter
les affinités entre les services et les membres de la
sous-commission et commission.
De ce fait, pour ce qui concerne le
programme d'équipement 1999/2000, un total de 24 millions de
francs a été accordé au titre du programme pour
l'année 1999, soit 40 % du total des demandes. 2 millions ont
déjà été accordés pour le
début d'année et 9 millions reportés sur
l'année 2000.
Retour sommaire
1.3
Lancement des marchés
Une fois le programme
d'équipement médical établi, les
procédures d'achat peuvent s'engager. C'est le service
biomédical qui prend le relais et assure la suite des
démarches, depuis le lancement des marchés
jusqu'à la supervision de l'installation sur site.
Rappelons que, en tant que partie d'un
établissement public, le service doit entreprendre ses
marchés suivant le Code des Marchés Publics
(C.M.P.).[17]
Il convient d'adapter la
procédure en fonction des volumes financiers estimés
:
- inférieurs à 300 KF
: marché sur simples factures.
- entre 300 KF et 700 KF
marché négocié.
- supérieur à 700 KF
marché sur appel d'offres (A.O.).
A ceci il faut ajouter des obligations
de formes (diffusion, délais...) pour chaque
catégorie.
Lorsque le service biomédical
décide de lancer un marché sur appel d'offres, c'est en
appel d'offres ouvert. Les fournisseurs de matériel
médical potentiels sont suffisamment peu nombreux dans leur
spécialité pour ne pas être trop à
répondre. Si le cas contraire devait se présenter, il
faudrait lancer un A.O. restreint dont les particularités sont
exprimées dans le C.M.P.
Le choix de la procédure du
marché (simples factures, négocié ou sur appel
d'offres) est régit par le C.M.P. mais doit aussi s'inscrire
dans une stratégie globale d'investissement.
En effet, même si pour un
marché qui, de part son montant, ne nécessiterait
d'être que sur simple facture, il peut être judicieux de
choisir un mode plus contraignant (négocié ou A.O.). Le
C.M.P. autorise un total de transactions sur simples factures
inférieur à 300 KF avec une même entreprise, pour
l'année calendaire. Donc, pour un marché important mais
restant en deçà de la limite, il est
préférable de le passer en marché
négocié afin de ne pas limiter voire interdire de
futurs achats dans cette entreprise (pièces
détachées, appareils
supplémentaires...).
Un exemple peut être extrait du
lancement des marchés du programme d'équipement 1999
:
Sur un marché concernant 4
bistouris électriques, le montant est estimé à
290 KF. Un marché négocié s'avère dans ce
cas un bon choix. Il est possible que, suite à la
défaillance d'un appareil, le C.H.U. ait besoin de le
remplacer. Si la majeure partie des 300 KF a déjà
été utilisée pour une entreprise, soit celle-ci
est automatiquement écartée du marché, soit il
devient nécessaire de lancer une consultation, même pour
un montant inférieur aux 300 KF.
Le marché négocié
est donc retenu.
Néanmoins, si le marché
sur simples factures est adopté, il s'agit alors de la plus
simple et de la moins contraignante des procédures de
marché. Elle ne requiert aucune autre forme que de passer
directement commande au fournisseur.
Le marché négocié
et l'A.O. ouvert demandent de suivre une procédure clairement
définie par le C.M.P. Elle se compose de plusieurs phases
:
la réalisation du cahier
des charges.
C'est au service biomédical qu'il
incombe la réalisation du cahier des charges. Il requiert la
connaissance des méthodes thérapeutiques, des
technologies disponibles, du matériel sur le
marché.
Il se compose de deux documents majeurs
: le Cahier des Clauses Administratives Particulières
(C.C.A.P.) et le
Cahier des Clauses Techniques Particulières (C.C.T.P.)
Ceux-ci sont réalisés depuis peu au service
biomédical du C.H.U. à partir de modèles types
qui sont complétés à chaque lancement de
marché. Ceci permet, par le biais de l'informatique, de gagner
du temps dans leur réalisation et d'éviter d'omettre la
moindre étape pour ne pas avoir à en subir les
conséquences (annulation du marché par les
autorités).
De ce fait le C.C.A.P est assez simple
à compléter. Les seuls éléments à
y inscrire sont l'objet de la consultation, la procédure, les
délais et le régime de prix (fermes ou ajustables) dans
le cas de marchés de longue durée (réactifs ou
prestations de maintenance par exemple).
Le C.C.T.P. demande par contre plus
d'implication de la part de l'ingénieur biomédical.
C'est dans ce cahier que va se trouver la description du produit
désiré par l'utilisateur. Il est réalisé
autant grâce à la connaissance des besoins du service
qu'à la connaissance du marché.
Il faut cependant faire attention aux
risques que peut comporter la réalisation du C.C.T.P. Lancer
une consultation c'est d'abord être ouvert à toute
proposition. Cependant, il faut savoir ne pas s'exposer à trop
de réponses en proposant un cahier suffisamment
détaillé qui reflète clairement les besoins de
l'utilisateur. On évite ainsi d'avoir à rechercher
comment écarter les propositions qui, répondant bien
aux C.C.T.P. ne répondent pas aux besoins. En effet le C.H.U.
s'engage dans le C.C.A.P. à ne juger les offres que sur
certains critères (qualité, prix, coût
d'utilisation).
A l'inverse, il faut savoir ne pas trop
restreindre les possibilités de réponses. D'une part,
ne réaliser le C.C.T.P. qu'à partir des besoins peut
aboutir à ne recevoir qu'une seule proposition si elle existe,
et devoir accepter les conditions d'un monopole (prix,
coût...). D'autre part, la connaissance du marché peut
amener à avoir déjà porté son choix sur
un produit en particulier (de la part des utilisateurs comme de la
part de l'ingénieur biomédical). Et décrire un
produit spécifique dans le cahier des charges, même de
façon dissimulée, est répréhensible par
la loi. Les marchés sont régulièrement
contrôlés par la cour des comptes. Le dernier
contrôle en date au service des logistiques médicales a
eu lieu en 1998 pour la période d'exercice
1990/1995.
L'ingénieur biomédical
doit donc savoir réaliser son C.C.T.P. de façon
à obtenir des propositions correspondant aux besoins et ouvert
au marché. De part les critères de jugements
déclarés, le choix pourra être
réalisé dans l'intérêt de tous.
La diffusion
Une fois le cahier des charges
bouclé, le processus de lancement est enclenché par la
publication du marché. Celle-ci est réglementée
par le C.M.P.:
- si le montant est
inférieur à 900 KF (137 000 Euro), la parution
doit se faire soit au Journal d'Annonces Locales
(J.A.L),
soit au Bulletin Officiel d'Annonces des Marchés Publics
(B.O.A.M.P.),
avec un délai de réponse d'au moins 15
jours.
- si le montant dépasse 900
KF, l'annonce doit être publiée au B.O.A.M.P. et
un délai minimum de 36 jours est accordé aux
intéressés (15 jours si urgent).
- si le montant est estimé
au delà de 1,3 millions de francs (200 000 Euro),
l'annonce devra apparaître au Journal Officiel de la
Communauté Européenne et les offreurs auront un
délai d'au moins 52 jours (21 jours si
urgent).
Les offreurs potentiels peuvent alors
prendre contact avec le service biomédical pour obtenir le
cahier des charges afin de formuler leur proposition.
Retour sommaire
1.4
Réception des propositions et
choix
Les réponses sont fournies sous
deux enveloppes : la première est administrative et contient
les preuves que l'entreprise est en règle vis-à-vis des
conditions de fournisseur de marché public (acte d'engagement,
déclaration à souscrire, document annuel des
impôts, C.C.A.P. signé, non condamnation pour fraude,
non emploi de travailleurs clandestins). La seconde est l'offre
à proprement parler.
Dès la réception des
courriers, chaque réponse est inscrite au registre des
dépôts, dès lors, l'ouverture peut être
effectuée.
L'ouverture la moins formelle est celle
des enveloppes du marché négocié. La plupart du
temps, c'est l'ingénieur biomédical qui vérifie
les documents officiels puis analyse les propositions avec les futurs
utilisateurs. Il est alors possible d'entamer des négociations
avec les différents offrants pour enfin réaliser le
choix.
Autant pour un marché
négocié l'ouverture des réponses n'est pas
protocolaire , pour l'A.O. il existe toute une procédure
à respecter. Tout d'abord, tout se passe en séance de
commission d'appel d'offres. La démarche est la même si
ce n'est que la seconde enveloppe n'est ouverte qu'à condition
que la première soit complète.
Une seconde séance annonce le
choix retenu.
Chaque séance est reportée
dans un procès verbal signé par tous les
participants.
Que ce soit lors d'un marché
négocié ou un appel d'offres, un rapport ratifié
par la direction générale du C.H.U. est envoyé
aux autorités de tutelles (D.D.A.S.S.
en l'occurrence). Il comprend tous les documents du marché :
acte d'engagement, rapport de présentation, cahier des
charges, annonce du marché, procès verbaux et registre
des dépôts. La D.D.A.S.S. a seulement un droit de regard
pour un marché négocié, mais son approbation est
obligatoire pour une procédure d'A.O. et elle dispose d'un
délai de deux mois pour notifier le marché. Cependant
il s'agit d'un contrôle a posteriori et le marché est
exécutoire dès sa réception par les
autorités de tutelles (ce qui n'empêche pas la
D.D.A.S.S. de pouvoir annuler un marché qui ne serait pas en
règle).
L'ingénieur biomédical est
un des acteurs importants de cette étape. C'est lui qui en est
le coordinateur.
Bien évidemment il n'est pas Le
Preneur de décision puisque le choix se fait avec la
participation des représentants des futurs utilisateurs et
l'acceptation de la commission dans le cas d'un A.O. Cependant, c'est
lui qui va, après une première analyse des offres,
organiser les essais, les visites d'entreprise pour enfin
préparer le rapport de présentation qui sera rendu pour
le choix, lors de la commission d'A.O. Ce rapport de
présentation est en fait un bilan et une proposition de choix
issus de l'analyse des produits, des prix (d'achat et coût de
fonctionnement), de la satisfaction des utilisateurs à l'issue
des essais et de l'opinion faite sur la valeur de l'entreprise (pour
les garanties qu'elle pourra apporter). Autant d'arguments pour
départager les candidats.
Si le choix est relativement facile
à réaliser lors d'un marché
négocié puisque les décideurs (utilisateurs et
biomédicaux) participent activement à toutes les
phases, pour un A.O. il peut en être autrement. En effet la
commission d'A.O. ne suit pas toutes les étapes et c'est dans
le rapport de présentation que l'ingénieur
biomédical doit s'appliquer à clairement expliciter le
pourquoi de la proposition de choix, et les raisons pour lesquelles
les autres ne peuvent être retenues. Les membres de la
commission ne sont pas forcément des spécialistes. Il
ne faut donc pas les perdre dans des explications trop
poussées. A l'inverse, il faut être en mesure de
répondre à toutes les questions dans la discussion pour
le choix du produit.
Le produit retenu, chaque
société est individuellement prévenue du choix
et une publication pour avis d'attribution est déposée
dans les journaux qui ont annoncé le marché.
Il ne reste plus au service
biomédical, aux utilisateurs et à la
société retenue qu'à prendre les dispositions
pour assurer payement, livraison, installation et
formation.
Retour
sommaire
2.
Applications
Lors de ce stage au sein du service
biomédical du C.H.U., j'ai pu prendre part à
différentes phases de ce processus. Les décisions
concernant les acquisitions 1999/2000 n'ayant été
prises qu'au mois de juin et étant donné
l'étalement dans le temps des diverses étapes, je n'ai
pu participer à l'ensemble des démarches pour un
même marché.
Cependant, il s'agit là d'une des
importantes missions de l'ingénieur biomédical et son
apprentissage pratique se veut incontournable lors d'un tel stage. Il
s'est donc fait selon les possibilités qui se sont
présentées.
Dès mon arrivée, j'ai pu
intégrer la démarche d'achat, en cours, d'un
angiographe numérisé d'ophtalmologie. Et, à
l'issue de l'élaboration du programme d'équipement
1999/2000, j'ai pu participer avec M. SERPOLAY à
l'élaboration des C.C.T.P. de deux marchés portant,
l'un sur l'achat de 11 électrocardiographes , l'autre sur
celui de 5 lots de dispositifs de perfusion.
Retour
sommaire
2.1 Appel
d'offre pour l'acquisition d'un angiographe
numérisé d'ophtalmologie
En vue du remplacement d'un angiographe
standard d'ophtalmologie, et suivant l'étude des besoins du
service en la matière, le C.H.U. de Rennes a lancé, fin
janvier 1999, un A.O. pour un système numérisé
permettant notamment des examens au colorant "vert
d'indocyanine".
Par rapport à l'ancien
système, le numérique permettra une meilleure
qualité des cliché ainsi que leur obtention
immédiate. Le colorant "vert d'indocyanine" apportera la
révélation de pathologies jusqu'ici
inaccessibles.
On pourra retrouver le C.C.T.P. ainsi
que le C.C.A.P. en annexes 6 et 7.
La forme de marché retenue a
été l'appel d'offres ouvert étant donnée
une estimation du montant supérieure à 700 KF (106,71
mille Euro).
La procédure s'est
déroulée selon la chronologie suivante:
- date d'envoi au BOAMP le 20
janvier 1999
- date de dépôt
des plis le 2 mars 1999
- date d'ouverture des plis
le 5 mars 1999
- date de choix le 30 avril
1999
Mon arrivée au C.H.U.
correspondait donc à l'arrivée des offres des
fournisseurs potentiels.
Néophyte en matière
d'angiographie ophtalmologique, j'ai pu découvrir, par la
lecture des différentes brochures et avec l'aide de M.
SERPOLAY, le rôle de cette technique d'examen en ophtalmologie
et ce qu'apportent les nouvelles technologies en la matière
(numérique, nouveau colorant ...).
L'angiographie en ophtalmologie est un
examen qui permet une analyse des vaisseaux sanguins qui irrigue le
fond d'úil. Il permet de détecter diverses pathologies
telles les dégénérescences maculaires,
anévrismes ou occlusions de vaisseaux.
L'angiographe utilise plusieurs
méthodes d'imagerie :
- la plus simple consiste
à photographier le fond d'úil
éclairé par une source de lumière
blanche, avec ou sans filtre (les filtres sont bleus,
verts ou rouges) ou de lumière monochromatique
(laser).
- une seconde méthode
consiste à utiliser un colorant injecté
dans le sang (fluorescéine ou vert d'indocyanine)
et ensuite prendre un cliché sous illumination
infrarouge ou visible.
- enfin il est aussi possible
d'observer l'autofluorescence du système
vasculaire (pas de source).
Tous les systèmes présents
sur le marché actuellement ne proposent pas toutes ces
possibilités. Elles ne sont d'ailleurs pas toutes
indispensables.
L'utilisation du vert d'indocyanine est
apparu cependant, pour le service d'ophtalmologie, un
procédé d'utilisation incontournable à l'heure
actuelle, étant donné l'avancée importante
qu'elle permet dans certains diagnostics. Il s'agissait d'une des
fonctionnalités que devait comporter l'angiographe
demandé.
Le deuxième critère
important était la numérisation de l'image. En ce qui
concerne cette exigence, il convenait de profiter des nouvelles
technologies pour cette procédure d'examen : imagerie en temps
réel, qualité des rendus, facilité de traitement
de l'image, de son stockage et de sa relecture, intégration
dans le système de communication informatique (DICOM) de
l'établissement.
Suite à l'annonce au BOAMP, 4
sociétés ont fait la demande de dossier d'A.O. et ont
chacune envoyé leurs propositions. Celles-ci sont
récapitulées dans le tableau suivant :
|
Fournisseur
|
Marque
|
Modèle
|
Principe
|
Coût angiographe
seul
|
Coût
configuration nécessaire
|
Supplément
source Laser
|
|
TOPCON
|
TOPCON
|
50 IA
|
Classique
|
615
060,00
|
795
184,00
|
265
471,00
|
|
|
TOPCON
|
50 IX
|
Classique
|
627
453,00
|
807
577,00
|
253
078,00
|
|
L'HERITIER
|
CANON
|
CF 60 UVi
|
Classique
|
629
800,00
|
779
276,75
|
non
disponible
|
|
|
ZEISS
|
FF 450 IR
|
Classique
|
739
120,00
|
926
296,75
|
non
disponible
|
|
|
KOWA
|
PRO II
|
Classique
|
665
300,00
|
814
776,75
|
non
disponible
|
|
SANOTEK
|
HEIDELBERG
|
RETINA
|
Laser
|
688
867,20
|
988
262,08
|
inclus
|
|
ZEISS
|
ZEISS
|
FF450 IR
|
Classique
|
758
640,46
|
978
897,18
|
non
disponible
|
La configuration nécessaire
correspond à : angiographe + boîtier 24x36 + imprimante
thermique + imprimante couleur + caméra couleur + station
déportée +station d'enseignement + reprise de l'ancien
appareil.
Les coûts sont exprimés en
Francs T.T.C.
Une fois ces offres reçues, les
appareils ainsi que les fournisseurs ont pu être
évalués, soit par essais dans les services, soit par le
biais de visites approfondies d'autres services hospitaliers ou de
sites de production.
L'essai de l'appareil par le futur
service utilisateur et les démonstrations sont une
étape indispensable pour ce type d'appareil. En effet, ce sont
les utilisateurs qui peuvent pleinement apprécier la valeur
pratique de l'appareil. Celle-ci comprend la qualité des
résultats, la facilité d'utilisation. Ce sont des
spécialistes, et eux seuls peuvent le mieux apprécier
ces critères.
Les visites sur sites ne peuvent par
contre concerner l'ensemble des différents acteurs
concernés de l'hôpital. Y sont
généralement invités : le ou les responsables du
service médical (en l'occurrence M. CHARLIN chef de service)
et ceux du service biomédical. Autant les premiers vont
pouvoir compléter leur critique d'utilisateurs par
éventuellement la satisfaction ou la non satisfaction de leurs
collègues, autant les biomédicaux vont plutôt
apprécier l'environnement, c'est-à-dire, de par la
vision que va présenter une entreprise ou ses
représentants, ils pourront se faire une opinion sur la valeur
de l'entreprise en termes de qualité de production,
implication dans le domaine, etc. Ces aspects sont des indicateurs
pour la vie du dispositif médical (support logistique,
technique...). Même si on peut se contenter des assurances
fournies par les exigences des cahiers des charges, il semble
rassurant cependant d'aller voir sur le terrain avec qui l'on a
affaire. De plus, bien que le maximum de questions puisse être
posé aux prétendants via les "renseignements à
fournir" du C.C.T.P., la plupart des réponses sont
constituées de brochures desquelles il peut être
difficile d'extraire certaines de ces informations. Le plus
indiqué reste donc de se reporter directement aux
fournisseurs.
Ainsi, nous avons eu l'occasion de
participer aux essais de deux appareils au service d'ophtalmologie du
C.H.U., ceux des sociétés Sanotek et Zeiss. En ce qui
concerne les appareils Topcon, les essais ont eu lieu lors des 2
visites sur Paris (Hôpital de La Riboisière,
Hôpital des 15/20). Les différentes configurations de la
société L'héritier ont été
présentés sur le site même de production, aucun
autre essai n'a été programmé par la suite, les
autres critères de choix d'attribution du marché ne
leur étant pas favorables.
A suite de ces différentes
interventions, le rapport de présentation a été
réalisé par le service biomédical et en
collaboration avec le service de soins. Il a ensuite
été présenté le 30 Avril devant la
commission d'appel d'offres pour la détermination du
choix.
En prenant compte des différents
paramètres (prix, coût d'utilisation, avis des
différents acteurs...), celle-ci a pu établir son choix
ainsi que ses motivations :
Selon le rapport de présentation,
il a été établi que :
De plus l'option "source LASER"
permettant d'ajouter aux fonctions traditionnelles la
possibilité d'examens en dynamique, révélateurs
de pathologies jusqu'ici masquées, a été incluse
dans le marché portant son montant total à 1 060 655 F
T.T.C. (161 695.81 E). Cette fonction s'intègre parfaitement
dans la mission de recherche, d'innovation et d'enseignement d'un
hôpital universitaire.
Suite à la décision de la
commission d'A.O., le dossier a été envoyé pour
approbation à la D.D.A.S.S. L'angiographe a été
installé dans le service et le personnel formé par la
société TOPCON courant juillet.
Mise à part un bug de
compatibilité informatique rapidement résolu par la
société, le service d'ophtalmologie semble jusqu'ici
pleinement satisfait de cet angiographe numérique. Son
câblage au réseau de l'hôpital interviendra
à la suite de l'amélioration du réseau de
l'établissement prévue prochainement.
Retour sommaire
2.2
C.C.T.P. pour la fourniture d'électrocardiographes
[19]
Le programme médical a
confirmé la nécessité d'acquérir au plus
vite 11 E.C.G. en vue , pour une grande part, du remplacement
d'appareils arrivés en fin de vie, et pour le reste,
compléter le parc de certains services.
Choix de la
procédure:
Le montant estimé du
marché s'élève donc à 275 KF, en comptant
25 000 F par unité.
La procédure de marché qui
est choisie est donc le marché négocié. Cette
forme, bien que prévue pour des montants supérieurs
à 300 KF, va, ici, permettre de profiter de la
possibilité de passer, ultérieurement, jusqu'à
300 KF de commandes sur simples factures avec la
société choisie.
De plus, par expérience et par la
connaissance du parc, il est possible de prévoir
jusqu'à 4 E.C.G.
supplémentaires à acquérir pour pourvoir aux
défections qui pourraient intervenir en cours d'année
ou la possible ouverture de service. Ils sont donc inscrits en tant
que tranche conditionnelle.
La procédure à engager
s'avère donc le marché négocié
à bons de commandes. Cette procédure est
décrite dans le livre III du C.M.P.,
article 273 de la section 3 intitulée "objet des
marchés".
Elle permet au service biomédical
de pouvoir conserver sa réserve d'achats sur simple facture et
de ne pas multiplier les marchés. De même, les
sociétés concernées par le marché peuvent
ainsi faire une proposition des plus compétitives en fonction
de ce qu'ils peuvent et de ce qu'ils sont sûr de vendre en
obtenant le marché.
Description de la
fourniture
Il s'agit simplement de traduire les
exigences en matière de fonctionnalité.
Le service désire acquérir
des E.C.G. 12 dérivations avec impression ainsi que leur
support.
L'analyse des différents
appareils disponibles sur le marché (catalogues des
fournisseurs...), permet de voir ce qui existe en la matière
et les options qu'il peut être intéressant de ne pas
omettre. Ce qui permet la description de l'objet du marché
:
- 11 appareils de diagnostic
simple, permettant l'acquisition de l'E.C.G. sur 12
dérivations simultanément, l'impression des
signaux sur papier (format A4 ou
équivalent).
- 11 chariots support des
électrocardiographes munis d'un bac de rangement
des accessoires.
- 11 câbles avec
prolongateurs permettant d'acquérir 12
dérivations simultanément au moyen
d'électrodes repositionnables (type contact
diagnostic de marque Intégral
Process).
- tous les accessoires
nécessaires au bon fonctionnement de ces
dispositifs (câbles d'alimentation
secteur...).
Les particularités visibles dans
cette description sont en grande partie issues de l'expérience
des services de soins et du service biomédical.
Ainsi, le format papier d'impression du
signal trouve son utilité dans la facilité à
l'insérer dans un dossier patient. Le banc de rangement ou la
compatibilité avec des électrodes repositionnables sont
retenus pour leur aspect pratique.
Par contre, si le type et la marque
d'électrodes compatibles est clairement énoncé,
c'est pour des raisons d'homogénéité des
commandes de fournitures.
Renseignements
spécifiques
Afin de pouvoir comparer les
différentes offres sur d'autres critères que le prix,
il est nécessaire d'avoir accès à d'autres
informations. Une rubrique y est donc consacrée dans le
C.C.T.P.
Différentes précisions
peuvent y être demandées :
- les données
techniques : principes d'acquisition, bande passante,
filtres utilisés.
- une présentation
plus visuelle : schémas, photos,
tracés.
- coûts d'utilisation :
consommables, pièces de rechange.
- particularités
d'implantation : voir annexe 8
Retour
sommaire
2.3 Choix
d'une procédure pour l'acquisition d'appareils de
perfusion
Bien que la plupart des achats se
fassent par l'utilisation de procédures simples et bien
connues (marché négocié, A.O., marché
à bons de commandes ...), une bonne connaissance et une
utilisation judicieuse du C.M.P. peuvent permettre de profiter de la
réglementation pour optimiser les achats.
Il s'agit d'une consultation pour
l'acquisition des dispositifs de perfusion du programme
1999/2000.
La décision a été
prise de regrouper l'achat de ces dispositifs dans une seule et
même consultation. L'intérêt est de plusieurs
ordres : tout d'abord du point de vue administratifs, il n'y a qu'une
seule démarche, ce qui évite de multiplier le temps et
surtout le coût. Ensuite, il y a un avantage non
négligeable à regrouper, celui d'obtenir de meilleurs
prix.
La seule contrainte est de ne pas
regrouper n'importe quoi ou à l'inverse diriger le
regroupement pour l'avantage d'un ou plusieurs fournisseurs. Le
regroupement anarchique entraînerait le risque de ne pas
obtenir de réponse et le regroupement ciblé à
privilégier des fournisseurs ce qui va à l'encontre du
principe de mise en libre concurrence du C.M.P.
Le regroupement efficace et légal
est autorisé par le C.M.P. sous la forme du marché
fractionné (négocié ou A.O.).
Il suffit alors de regrouper dans un
même marché différents lots de même nature
ou catégories de façon à pouvoir
intéresser, pour tout ou pour une partie seulement, plusieurs
fournisseurs.
Le besoin en appareils de perfusion est
le suivant
- Lot n° 1 :
pousse-seringues autonomes pour divers services de
soins
- 35 unités +
8 en option
- Lot n° 2 : stations
de perfusion pour le service de réanimation
médicale
- 2 bases + 1
optionnelle et 7 modules "pousse-seringues"
compatibles
Lot n° 3 : pompes
à perfusions pour divers services
15 unités +
5 en option.
- Lot n° 4 : pompes
pour stations de perfusion VIAL-FRESENIUS pour
la réanimation
médicale
- 5 modules
compatibles + 1 optionnel.
- Lot n° 5 : pompes
à nutrition entérale pour divers
services
- 21 unités +
5 en option.
Une partie des besoins est
prévisionnelle ce sera donc un marché fractionné
à bon de commandes.
L'estimation du montant est
calculée par le tableau suivant :
|
|
Estimation
unitaire
|
Lot
1
|
Lot
2
|
Lot
3
|
Lot
4
|
Lot
5
|
|
Pousse-seringues
|
10 000 F
|
43
|
7
|
|
|
|
|
Pompes à
perfusion
|
10 000 F
|
|
|
20
|
6
|
|
|
Base de
perfusion
|
10 000 F
|
|
3
|
|
|
|
|
Pompe à nutrition
entérale
|
4 000 F
|
|
|
|
|
26
|
|
|
TOTAL
|
430 000
F
|
100 000
F
|
200 000
F
|
60 000
F
|
104 000
F
|
Soit un montant global du marché
de 894 000 F.
Comme on peut le voir dans ce tableau,
les lots 2, 3, 4, 5 sont estimés en dessous de la limite des
300 000 F des marchés sur simples factures. Il serait donc
possible de passer chacun de ces lots selon cette formule. Cependant,
comme, par la connaissance des fournisseurs potentiels, on peut
s'attendre à ce qu'une même société fasse
une offre pour plus d'un lot, est amené à choisir ce
mode de marché pour ne pas épuiser la somme maximum
autorisée par simples factures et devoir refuser d'autres
marchés.
Le marché fractionné
à bons de commande utilisé dans cette procédure
permet donc de rassembler à la fois : simplicité
administrative, avantages sur les offres de prix et conservation de
la réserve destinée aux achats sur simples
factures.
La réalisation du C.C.T.P. est
vraisemblablement l'une des étapes les plus importantes dans
le lancement du marché. En effet, il doit être la
traduction la plus fidèle du besoin du service de soins.
L'ingénieur biomédical, le plus souvent en charge de
cette tâche, se doit donc de s'y appliquer en utilisant tous
les moyens dont il dispose (demande du service de soins, connaissance
propre du besoin, connaissance du marché).
L'élaboration de ces deux
C.C.T.P. à laquelle j'ai eu l'occasion de participer, est
à la fois simple, puisque s'agissant de dispositifs ayant des
fonctionnalités simples et clairement établies, et par
certains aspects délicate. En effet, outre les
caractéristiques techniques, elle doit permettre de satisfaire
des désirs émanants autant des services soignants que
des services techniques, tels par exemple une volonté
d'homogénéisation du parc.
Retour sommaire
CONCLUSION
La préparation des dispositifs
médicaux pour le passage à l'an 2000 est
désormais presque terminée. En ce début du mois
de septembre, plus de 95% des dispositifs sont supposés
près pour l'an 2000. L'objectif des 100% de conformité
du parc est en passe d'être accompli avec les dernières
conformités et mises à niveaux attendues des
fournisseurs. Les démarches du service biomédical avec
les retardataires sont désormais plus que pressantes afin
d'atteindre ce résultat. Une telle problématique ne
permet pas d'être certain d'avoir éliminé toute
éventualité de dysfonctionnement, cependant, dans une
mesure réaliste et sensée, le maximum de
précaution aura été pris pour les éviter.
Le fait d'avoir quasiment terminé la mise en conformité
de l'ensemble du parc à quatre mois de
l'échéance permet de répondre aux services de
soins dans l'élaboration de leurs plans de secours (les
premières listes de conformité ont déjà
été fournies à certains services).
Cependant, malgré la confiance
accordée aux fournisseurs, certains ne peuvent assurer que les
conformités annoncées sont définitives. La
mission du service biomédical va donc être, en plus de
finaliser la mise en conformité du parc, de surveiller tous
changements de cette conformité afin de réagir au plus
vite et les corriger. Cette surveillance repose beaucoup sur les
services des fournisseurs, car l'ingénieur biomédical
ne peut pas être au courant de tout. La mission inter-C.H.U.
peut éventuellement trouver un rôle important dans cette
veille.
La démarche du service
biomédical s'intègre dans la préparation globale
de l'hôpital. Le passage à l'an 2000 de l'hôpital
sera un résultat auquel chaque acteur de l'hôpital aura
participé et dont il pourra se féliciter.
Ces six mois de stage que j'ai
passé avec l'équipe du service biomédical du
C.H.U. de Rennes m'ont permis, sur la base de mes deux sujets de
travail, de découvrir la fonction d'ingénieur
biomédical. Au travers de ce stage, j'ai pu appréhender
l'univers médical et biomédical que je connaissais peu
avant, ayant suivi jusqu'à présent des études
scientifiques générales. Il m'a apporté une part
de la concrétisation de l'enseignement théorique
reçu à l'U.T.C. pendant les six premiers mois. Il aura
largement répondu aux attentes que j'avais de ce stage en
grand centre hospitalier, la connaissance d'un parc de
matériel et d'un complexe médical très
diversifié et très complet. Il m'aura aussi permis
d'apprendre beaucoup des interlocuteurs de l'ingénieur
biomédical : les fournisseurs d'une part, par les nombreuses
démarches que j'ai engagé avec eux, et d'autre part les
autre ingénieurs biomédicaux que j'ai pu rencontrer
lors des réunions inter-C.H.U.
Retour sommaire
Annexe
5 : remplacement de 13 incubateurs non
conformes
Le 12 Novembre 1998, la D.D.A.S.S.
faisait parvenir au Directeur du C.H.U. de Rennes la
lettre-circulaire n° 012285 émise par le bureau EM1
(division des équipements des matériels médicaux
et des innovations technologiques) de la Direction des
Hôpitaux.
Cette circulaire, devançant
l'arrêté du 3 Novembre 1998, interdit l'utilisation des
incubateurs ne répondant pas aux exigences de la norme 74-320
( NF EN 60601-2-19), notamment aux obligations suivantes : autotest
à la mise en route, consigne de température avec alarme
supérieur et inférieur à 1,5 °C, alarme
sonore réglable avec minimum de 50 dB, coupe circuit thermique
de la régulation, indépendant et réenclenchable
manuellement. Ceci faisait suite aux nombreux incidents ou risques
d'incidents graves déjà recensés par la cellule
de matériovigilance.
Les établissements hospitaliers
disposent d'un an à partir de la diffusion de
l'arrêté au Journal Officiel.
Sur l'ensemble du parc d'incubateurs du
C.H.U. (une trentaine d'appareils), 13 d'entre eux sont
concernés et ont donc fait partie du programme
d'équipement 1999 en tant que demande de renouvellement
fortement recommandée (accordée il va de
soit).
Retour sommaire
Annexe 8 : C.C.T.P.
Renseignements spécifiques à
l'implantation
L'ensemble de renseignements
spécifiques à l'implantation est demandé
systématiquement dans chaque C.C.T.P. Il se présente la
plupart du temps sous la forme du tableau suivant, extrait d'un
C.C.T.P. type :
|
Evacuation des
liquides (diamètre, matériau)
|
|
|
Alimentation en
fluides divers (oxygène, air, gaz de ville...)
Donner, dans chaque cas, les pressions et débits
nécessaires :
|
|
|
Evacuation des gaz
divers
|
|
|
Dissipation
calorifique en régime d'utilisation
normale
|
|
|
Plage de
température du local d'accueil
pour un fonctionnement normal
|
|
|
Nuisances
générées : bruit (niveau, en dBA),
vapeurs (toxiques ou non), rayonnements ionisants,
vibrations, odeurs, chaleur,...
|
|
|
Contraintes
particulières d'implantation, réglementaires
et techniques
|
|
Retour
sommaire
ABREVIATIONS
- A.F.I.B.
: Association Française des
Ingénieurs biomédicaux
- A.F.S.S.A.P.S.
: Agence Française de
Sécurité Sanitaire des Produits
de Santé
- A.N.I.E.H.B.
: Association Nationale des
Ingénieurs Hospitaliers et
Biomédicaux
- A.O. :
Appel d'Offre
- A.P.-H.P.
: Assistance Publique des
Hôpitaux de Paris
- A.R.H.
: Agence Régionale de
l'Hospitalisation
- B.O.A.M.P.
: Bulletin Officiel des
Annonces des Marchés
Publics
- C.C.A.P.
: Cahier de Clauses Administratives
Particulières
- C.C.T.P.
: Cahier de Clauses Techniques
Particulières
- C.D. :
Compact Disc
- C.H. :
Centre Hospitalier
- C.H.U. :
Centre Hospitalier
Universitaire
- C.I.G.R.E.F.
: Club Informatique des GRandes
Entreprises Françaises
- C.M.E.
: Commission Médicale
d'Etablissement
- C.M.O.S.-R.T.C
: Complementary Metal Oxide
Semiconductor - Real Time
Clock
- Horloge temps
réel basée sur la technologie
C.M.O.S.
- C.M.P.
: Code des Marchés
Publics
- C.N.E.H.
: Centre National de
l'Expertise Hospitalière
- D.D.A.S.S.
: Direction Départementale de
l'Action Sanitaire et
Sociale
- D.H. :
Direction des Hôpitaux
- D.I.T.O.
: Direction de l'Informatique,
des Télécommunications et de
l'Organisation
- E.C.G.
: ElectroCardioGramme
- G.M.A.O.
: Gestion de Maintenance Assisté
par Ordinateur
- I.R.M.
: Imagerie par Résonance
Magnétique
- J.A.L.
: Journal d'Annonces
Locales
- J.C. :
Jésus Christ
- O.S. :
Opérating System
- P.C. :
Personnal Computer (ordinateur
personnel)
- R.A.C.
: Recommandé avec Accusé
de Réception
- S.N.I.T.E.M.
: Syndicat National de
l'Industrie des Technologies
Médicales
- T.T.C.
: Toutes Taxes Comprises
- U.F. :
Unité Fonctionnelle
- V.I.H.
: Virus de
l'Immuno-déficience
Humaine
- Z.U.P.
: Zone d'Urbanisation
Prioritaire
- Retour sommaire

REFERENCES
- [1] info du
C.H.U. de Rennes; Chiffres clés 98
- [2]
http://year2000.com
- [3] "Be ready
for the year 2000 and beyond", International Hospital equipment
& solutions, may 1999, volume 25, n°3,p 33.
- [4]
http://year2000.co.ns
- [5]
http://www.cigref2000.com
- [6]
circulaire du premier ministre du 5 novembre 1998, J.O. du
06/11/98 ; mission "passage informatique l'an 2000" du
gouvernement (http://www.urgence2000.gouv.fr)
- [7] "guide
méthodologique pour la préparation du passage
à l'an 2000 en milieu hospitalier", Ministère de
l'emploi et de la solidarité, Direction des Hôpitaux,
Novembre 1998.
- [8]
http://www.cneh.fr
- [9]
http://www.hc-sc.gc.ca
- [10]
http://www.altavista.com
; http://www.yahoo.fr
, par exemple.
- [11] pour
n'en citer que trois : http://afib.asso.fr
; http://www.hc-sc.gc.ca
; https://www.utc.fr/~farges
.
- [12]
l'élaboration du guide méthodologique s'est faite
avec le concours de la société de conseil ON-X
consulting.
- [13]
http://www.nstl.com
- [14]
http://www.cerus.net
- [15]
http://www.huguestech.com
- [16]
http://www.safetynet.com
- [17] Code de
Marchés Publics: http://www.finance.gouv.fr/reglementation/
- [18] Info du
C.H.U. de Rennes , chiffres-clés 1998
- [19] A.O.
n°99/104 du C.H.U. de Rennes
- [20]
décret 93-733 du 27 mars 1993 au JO du 30 mars
1993
Retour sommaire

![]()










