|
Avertissement
|
|
Si vous
arrivez directement sur cette page sachez que ce travail est
un rapport d'étudiant(e)s et doit être pris
comme tel. Il peut donc comporter des imperfections ou des
imprécisions que le lecteur doit admettre et donc
supporter. Il a été réalisé
pendant la période de formation et constitue
avant-tout un travail de compilation
bibliographique, d'initiation et d'analyse sur des
thématiques associées aux technologies
biomédicales. Nous
ne faisons aucun usage commercial et la duplication est
libre. Si vous avez des raisons de contester ce droit
d'usage, merci
de nous en faire part.
L'objectif de la présentation sur le Web est de
permettre l'accès à l'information et
d'augmenter ainsi les échanges professionnels. En cas
d'usage du document, n'oubliez pas de le citer comme source
bibliographique. Bonne lecture...
|
Réference
à rappeler :
Optimisation de
la politique de maintenance biomédicale des
Hôpitaux du Mont-Blanc , N. Mocquet, Stage DESS, UTC,
1999, pp69
URL :
https://www.utc.fr/~farges/DESS_TBH/98-99/Stages/Optimisesmb/optimisesmb.htm
|
|
Optimisation
de la politique
de
maintenance biomédicale
des
Hôpitaux du
Mont-Blanc
|

Nicolas
Mocquet
|
|
|
Résumé
:
Les Hôpitaux du
Mont-Blanc sont composés de 2 petites structures
hospitalières : les hôpitaux de Sallanches et
de Chamonix.
Au même titre que
les autres hôpitaux français, ils doivent
fournir une réponse adéquate à la
demande de soins : l'assurance de la qualité des
soins au meilleur coût. Cette réponse est
conditionnée par les besoins des patients mais
également par le gouvernement qui fixe les
règles, les budgets et le personnel alloué aux
établissements de soins.
Dans ces deux derniers
domaines, les Hôpitaux du Mont-Blanc ne sont pas
favorisés. Ils doivent en plus subir la
saisonnalité de l'activité et la concurrence
des autres sites hospitaliers du département de
Haute-Savoie. Pour survivre, ils optimisent leurs ressources
internes. Le biomédical participe à cette
lutte. Les compétences de son ingénieur sont
utilisées pour développer le recours à
l'appel d'offres sur performance pour l'acquisition
d'équipements neuf. Cela permet d'optimiser non
seulement le rapport qualité / prix de l'achat mais
aussi de satisfaire au mieux les besoins des
utilisateurs.
Ces établissements
semblent également opérer une mutation. Leur
structure fondamentale se transforme. Le centre
névralgique de l'hôpital regroupe de plus en
plus souvent, dans une même partie de l'hôpital,
la direction administrative, technique, logistique,
informatique et les soins infirmiers, pour mieux se
rapprocher de son activité propre : le soin. Le
manque de moyen interne, qui obligeait les techniciens
à « faire avec » impose la sous traitance
biomédicale. Ceci marque un virage important dans la
manière de concevoir
l'hôpital.
Mots clés
: directives européennes, service
biomédical, maintenance multimarque.
Abstract
:
The Hôpitaux du
Mont-Blanc are composed of two little hospitals : Sallanches
hospital and Chamonix hospital.
As others French
hospitals, the Hôpitaux du Mont-Blanc have to provide
the appropriate answer to the request of care. This answer
in conditioned by the needs of patients but also by the
government which determines rules, budget and define the
number of persons tenacious of care
institution.
In this two domains, the
Hôpitaux du Mont-Blanc are not favoured. On top of
that they have to go through the activity of season and
other department hospital competition.
To survive, they optimise
their internal resources. Biomedical take part in this
strife. Their engineer competence are used to develop the
recourse to the "appel d'offres sur performance". For
acquisition of new equipment. That allowed to optimise not
only the quality / price rate but also satisfy as well as
possible needs of users.
These institutions seems
to operate a mutation. Their fundamental structure move. The
hospital neuralgic center group more and more in a same
place of the institution, administrative, technic, data
processing and nurse care leaders. The lack of intern means,
which obliged technician to „do with‰ impose to
subcontract biomedical repairing. It impress an important
curve in the hospital concept.
Key-words
: European
directives, biomedical service, multi mark
repairing.
|
Je tiens
tout d'abord à remercier M. Maurice Page, mon maître de
stage, pour m'avoir offert sa vision du monde biomédical, pour
ses conseils avisés et pour m'avoir aider dans mes
démarches pendant ces 6 mois passés aux hôpitaux
du Mont-Blanc.
Je souhaite
également remercier vivement M. Christian VAILLANT,
responsable du service Maintenance et Entretien et M.
Raymond RAZE, électricien
chargé de la gestion technique de la maintenance
biomédicale, pour leur disponibilité et pour
m'avoir apporté leur vision
du rôle d'un ingénieur biomédical et d'un service
biomédical.
Je remercie
ensuite le service informatique, le service économique et
l'équipe de direction qui furent mes interlocuteurs de tous
les jours et sans qui la réalisation du stage n'aurait pu
être possible.
Je remercie
enfin mes amis de la promotion 1998-1999 qui ne m'ont pas
oublié malgré la distance conséquente qui
nous
séparait et plus
particulièrement Olivier DUCAMP, Franck LEMISTRE et Julien
DETRAZ, qui m'ont apporté une aide
précieuse.
PRESENTATION
DE L'ETABLISSEMENT D'ACCUEIL : INTRODUCTION
I.
HISTORIQUE DE L'HÔPITAL DE SALLANCHES
II.
SITUATION GÉOGRAPHIQUE DES HÔPITAUX DU
MONT-BLANC
III.
ORGANISATION DES HÔPITAUX DU MONT-BLANC
A.
Activité des Hôpitaux du Mont-Blanc
B.
Organisation fonctionnelle des Hôpitaux du
Mont-Blanc
C.
La maintenance biomédicale
PRESENTATION
DE L'ETABLISSEMENT D'ACCUEIL : CONCLUSION
OPTIMISATION
DE LA MAINTENANCE BIOMEDICALE : INTRODUCTION
L'ACHAT
IV.
LE CONTEXTE DES ACHATS
V.
DÉFINITION DES MARCHÉS PUBLICS
VI.
LES ÉLÉMENTS COMPOSANT UN MARCHÉ
PUBLIC
A.
Le cahier des charges
B.
Le Règlement Particulier de l'Appel d'Offres :
RPAO
C.
La déclaration à souscrire
D.
L'acte d'engagement
VII.
LES DIVERSES OPTIONS POSSIBLES
A.
Les commandes hors marchés
B.
Les marchés négociés
C.
Les appels d'offres
VIII.
L'UGAP
IX.
CAS DE LA SALLE DE RADIOLOGIE N°1 DU SITE DE
SALLANCHES
A.
Le programme fonctionnel
B.
Les offres
C.
L'audition des soumissionnaires
D.
La solution retenue
LA
MAINTENANCE
X.
SITUATION DE LA MAINTENANCE BIOMÉDICALE DES PETITES
STRUCTURES HOSPITALIÈRES
A.
Missions et activités d'un service
biomédical
B.
Réalité des petites structures
hospitalières
XI.
L'ASPECT RÉGLEMENTAIRE
A.
La réforme hospitalière de 1991 et
l'accréditation
B.
Le marquage CE et la matériovigilance
C. Le
GBEA
D.
L'arrêté du 3 octobre 1995
E.
La loi du 1er juillet 1998
XII.
EVOLUTION DE LA POLITIQUE DE GESTION
A.
Les contraintes
B.
Comment limiter l'impact des contraintes
C.
Une conséquence possible pour le biomédical des
petites structures
D.
Avantages et inconvénients
XIII.
QUELLE ÉVOLUTION POSSIBLE
A.
3 sociétés
B.
Enquête
OPTIMISATION
DE LA MAINTENANCE BIOMEDICALE : CONCLUSION
BIBLIOGRAPHIE
|
PRESENTATION
DE L'ETABLISSEMENT D'ACCUEIL :
INTRODUCTION
|
Le
marché de la santé en France, tout en
complexité, est en pleine croissance. En effet, il met en
scène PME et multinationales dont l'objectif principal est de
répondre aux besoins des clients en matière de
prestations de services, de développement et de distribution
des dispositifs médicaux aussi bien actifs que
passifs.
Ces
besoins sont nombreux et divers, surtout depuis que la
communauté Européenne multiplie ses directives,
conduisant la
France à réorganiser
son système de santé. Cette réorganisation
s'accompagne de nombreux textes réglementaires et
normatifs
qui rendent la tâche des
institutions de santé de plus en plus difficile et
contraignante.
La
réforme hospitalière de 1991 (qui impose aux
hôpitaux de disposer des moyens adéquats et de
procéder à l'évaluation de leurs
activités), l'ordonnance du 24 avril 1996 (qui impose aux
hôpitaux de s'engager dans une démarche
d'accréditation avant 2001) ou encore la loi du 1er juillet
1998 (relative au renforcement de la veille sanitaire), ne sont que
quelques exemples de textes induisant l'établissement d'un
véritable programme de réorganisation et d'utilisation
des ressources.
Les
problèmes inhérents à cette politique atteignent
plus durement les petits hôpitaux que les structures
hospitalières
importantes. Pour cause. Avec des
ressources moins importantes, ils doivent faire face aux mêmes
contraintes.
Le manque de personnel,
empêchant les hôpitaux de répondre de
manière efficiente à la demande de soins, est
caractéristique
de cet état de
fait.
En
l'occurrence, le manque de personnel technique capable d'assurer la
maintenance biomédicale en interne est un sujet
préoccupant pour un
étudiant qui se destine au poste de responsable de
maintenance. D'autant plus que des sociétés
industrielles ont ressenti ce
problème et commencent à proposer des solutions pour le
résoudre.
Dans
cette situation, les Hôpitaux du Mont-Blanc et leur projet de
révision de la politique de maintenance biomédicale
me
semblait un choix judicieux pour
effectuer un stage de fin d'étude. De plus, ils sont
suffisamment petits pour permettre à un
étudiant de
développer son sens de l'initiative et de le confronter aux
responsabilités quotidiennes de l'ingénieur
biomédical.
En
préambule à l'étude du sujet, il est
intéressant de posséder une vue d'ensemble de ces
Hôpitaux du Mont-Blanc.
Découvrons les donc
à travers leurs activités, leur organisation et la part
du biomédical dans cette organisation.
|
Présentation
de l'établissement
d'accueil
|
I.
Historique de l'hôpital de Sallanches
La notion
d'hôpital naît pour la première fois à
Sallanches en 1391, grâce à l'Eglise,
omniprésente dans la vie du village.
L'hôpital de Sallanches, en
la chapelle Sainte Catherine, fut fondé par François de
Menthon, Seigneur de Beaumont.
A cette
époque, l'hôpital ne possède pas la
capacité d'accueil qu'on lui connaît aujourd'hui, ni le
même rôle d'institution
sanitaire. Il ouvre ses portes
à 15 « pauvres », au plus. Puis l'hôpital se
développe au fil des ans et des
bouleversements.
1638 voit le
décès du Seigneur de Miribel, Pierre Solliard,
généreux et régulier donateur, qui nomma pour
héritiers les «
pauvres » de l'hôpital.
Dès lors, ce ne sont plus des ecclésiastes qui
gèrent les biens de l'hôpital, mais des
laïcs.
En 1735,
l'aide offerte par l'hôpital se modifie. L'hôpital
n'accueille plus que 4 à 5 personnes, dans de meilleures
conditions et en aide un bon nombre, à domicile, sous la forme
du versement d'une demi-pension. Ceci limite considérablement
la mendicité.
En 1786,
l'hôpital est rebâti à neuf, afin d'assurer
son rôle d'institution sanitaire. Il faudra attendre 1981 pour
voir la création du centre hospitalier de
Sallanches.
Enfin, le
dernier fait marquant de la vie de l'hôpital est le
rapprochement, en 1992, des hôpitaux de Sallanches et de
Chamonix. Distants d'une trentaine de kilomètres, ils
s'accordent sur le développement d'un projet médical
commun. Ce rapprochement est officialisé et
concrétisé un an plus tard, en 1993, par la naissance
du Syndicat InterHospitalier des Hôpitaux du Mont-Blanc. Ce
syndicat rythme aujourd'hui encore la vie des sites de Sallanches et
de Chamonix.
Retour au sommaire
II.
Situation géographique des Hôpitaux du
Mont-Blanc
Les établissements de
Sallanches et de Chamonix sont situés en Haute-Savoie, dans la
Haute vallée de l'Arve. Ils dépendent
de l'Agence Régionale
d'Hospitalisation du Rhône-Alpes et de la DDASS de
Haute-Savoie.
Figure 1 :
Situation géographique de la Haute -Savoie
Retour au sommaire
III.
Organisation des Hôpitaux du Mont-Blanc
Depuis 1993,
les établissements de Sallanches et de Chamonix se sont
regroupés pour former le Syndicat InterHospitalier des
Hôpitaux du Mont-Blanc.
Ce rapprochement s'explique par la
volonté d'adapter le système hospitalier aux besoins de
la population tout en préservant la
qualité et la
sécurité des soins dispensés aux patients au
meilleur coût. Il est intéressant de connaître
l'activité, la structure et
l'organisation que possède
chaque hôpital pour atteindre cet objectif.
A.
Activité des Hôpitaux du Mont-Blanc
Les
Hôpitaux du Mont-Blanc, centres de courts séjours,
accueillent chaque année plus de 13500 patients en
hospitalisation et 29000 en consultations. Leurs services d'urgences
en accueillent environ 27400.
Pour répondre à la
demande de soins, les hôpitaux du Mont-Blanc se
répartissent l'activité comme suit :
1. Activité du CH de Chamonix
2. Activité du CH de Sallanches
- Service d'hospitalisation =
212 lits
- Médecine A =
cardiologie = 30 lits
- Médecine B =
Infectiologie = 30 lits
- Médecine C =
Rhumatologie = 18 lits
- Chirurgie A =
orthopédie = 30 lits
- Chirurgie B = viscéral
= 20 lits
- Spécialités
chirurgicales = gynécologie + ORL + ophtalmologie = 10
lits
- Pédiatrie = 22
lits
- Chirurgie pédiatrique
= 12 lits
- Maternité = 22
lits
- Réanimation
polyvalente = 6 lits
- Service des
urgences
- Services
médico-techniques
- Le laboratoire d'analyses
médicales.
- La pharmacie centrale : elle
gère les médicaments et le matériel
stérile à usage unique pour les deux
sites.
- Le service d'imagerie
médical : il comprend :
- + la radiologie
conventionnelle
+
l'échographie
- Le scanner
- Le plateau technique de
cardiologie : il comprend :
- + le système
d'épreuve d'effort
+ l'échographie
doppler couleur
+ le doppler
vasculaire
- Le bloc opératoire,
qui comprend 4 salles d'opérations et une salle de
plâtre.
- La stérilisation
centrale
- Les consultations
externes
- La maison de retraite = 85
lits
Retour au sommaire
B. Organisation fonctionnelle des Hôpitaux du
Mont-Blanc
1. Organigramme des Hôpitaux du Mont-Blanc
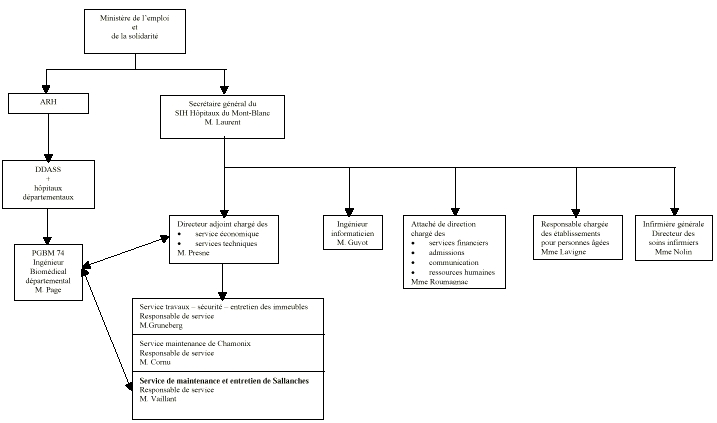
2. La situation financière des Hôpitaux du
Mont-Blanc
Les Hôpitaux du Mont-Blanc
regroupent deux établissements publics dotés de
l'autonomie administrative et financière.
Le statut conféré
par ce regroupement a permis aux sites de Sallanches et de Chamonix,
de créer une équipe de direction
commune et de fusionner leurs
budgets d'investissement et d'exploitation. C'est avec ces budgets
que les Hôpitaux du
Mont-Blanc doivent fonctionner
toute l'année.
a/ Le budget d'investissement
En 1997, il était
d'environ 19,5 MF. Il prenait en charge :
- le remboursement de la
dette pour 23,97 %
- les immobilisations pour
64,82 %
- la reprise sur provision
pour 11,12 %
- autres
(dépôts, cautionnementsE) pour 0,1 %
- b/ Le budget
d'exploitation général
En 1997, il était
d'environ 197 MF et comprenait :
- les charges de personnel
pour 64,54 %
- les charges à
caractère médical pour 16,77 %
- les charges
hôtelières et générales pour 11,39
%
- les charges
financières et les amortissements pour 7,29 %
De ces quelques chiffres, il
ressort :
Pour le budget d'investissement
qu'une large part des dépenses est à mettre à la
charge des immobilisations, dont les
immobilisations à
caractère médical.
Pour le budget d'exploitation
général : les dépenses concernant les charges de
personnel sont inférieures à 70 %. Par
conséquent, ce
résultat nous informe d'un manque de personnel dans les
Hôpitaux du Mont-Blanc par rapport à la
moyenne
nationale.
3. L'effectif en 1997
En 1997, il était
composé de 534 personnes, toutes catégories
professionnelles confondues.
Il se répartissait de la
manière suivante :
- personnels administratifs
pour 10,9 % soit 58 personnes
- personnels soignants pour
78,85 % soit 422 personnes
- personnels médicaux
techniques pour 6,41 % soit 34 personnes
- personnels ouvriers et
techniques pour 3,85 % soit 20 personnes
De ces quelques chiffres, il
ressort que les hôpitaux du Mont-Blanc ont à faire face
à un manque de personnel significatif dans
tous les domaines, mais avant tout
au niveau des personnels non médicaux.
Tous les domaines étant
touchés, il est très difficile, voire impossible,
d'optimiser l'affectation des ressources en interne.
Retour au sommaire
C.
La maintenance biomédicale
Les Hôpitaux du
Mont-Blanc font partie des moyennes structures
hospitalières.
Ils disposent de 398 lits (dont
278 d'hospitalisations) et d'un parc de 780 dispositifs
médicaux. Ils se doivent d'en gérer la
maintenance afin d'assurer la
continuité de service.
Pour cela, les Hôpitaux du
Mont-Blanc n'ont pas développé de cellule
biomédicale proprement dite. Ils font appel
à
l'ingénieur
biomédical départemental et au service de «
maintenance et entretien » du site de Sallanches.
1. Le service biomédical départemental : PGBM 74
(Physique et Génie Biomédical du département de
Haute-Savoie.)
Créé en 1988,
à la demande des hôpitaux du département et de la
DDASS, il est localisé au centre hospitalier d'Annecy.
M.
Page son fondateur, y tient le
rôle de consultant pour l'ensemble des centres hospitaliers du
département:
- Conseiller technique
à l'achat
- Conseiller technique lors
de réalisation de travaux neufs
- Conseiller technique au
niveau de la gestion des contrats de maintenance
- Conseiller technique dans
le choix d'une politique de maintenance, de l'organisation et de
la mise en application des textes
- réglementaires.
- Conseiller technique et
référent à l'occasion de projets
d'établissements
- Référent des
hôpitaux en cas de différents avec les
sociétés
- Référent en
matière de textes réglementaire
- Correspondant
matériovigilance
L'arrivé d'un second
ingénieur biomédical en 1997 pour une durée de
deux ans, permet au PGBM 74 d'agir plus efficacement
encore.
2. Le service maintenance et entretien de Sallanches
Depuis la
création du site de Sallanches en 1981, la mission de ce
service a évolué.
La prise en charge de la
maintenance biomédicale en interne correspond à
l'arrivée du PGBM 74. Sous l'influence de M.
Page, la maintenance se
développe à Sallanches dès 1989.
Aujourd'hui, l'équipe de
maintenance et entretien, sous la direction du directeur adjoint, se
compose de 4 personnes dont deux
électriciens de formation
qui gèrent à la fois la maintenance des
équipements techniques et celles des dispositifs
médicaux.
Leur mission au niveau du
biomédical est :
- d'assurer le suivi de la
maintenance préventive et le contrôle des
équipements médicaux,
- d'assurer la gestion
quotidienne des opérations de maintenance
corrective,
- d'assurer la
réception et l'installation de matériels
neufs,
- d'apporter les conseils
d'utilisations aux personnels,
le tout en adoptant, autant que
faire ce peut, une démarche d'assurance qualité dans
leur organisation.
Pour mener à bien leur
mission, les deux techniciens ont suivi des formations pour
réaliser la maintenance de premier niveau de
dispositifs médicaux tels
que les ECG, le monitorage, les bistouris électriques, les
étuves, les pompes à perfusions, les pousses
seringues ou encore les
tensiomètres électroniques.
Malgré tout, le service
maintenance et entretien n'assure pas la maintenance de tous les
dispositifs médicaux. Il la partage avec
les fabricants ou
sociétés agréées par le fabricant, dans
le cadre de contrats de maintenance. Ceux-ci touchent
principalement
les équipements critiques
pour le patient, tels que les équipements du bloc
opératoire, de l'anesthésie, de la réanimation,
des
urgences et des
laboratoires.
De par sa
nature, le service maintenance et entretien ne peut pas donner la
priorité à la maintenance biomédicale.
Cette
situation est à l'heure
actuelle de plus en plus vraie.
La charge de travail correspondant
à la maintenance et à l'entretien des
équipements techniques est de plus en plus grande et
le
biomédical souffre du
manque d'effectifs.
Les moyens matériels font
également défaut puisque l'atelier ne dispose pas
d'équipement de contrôle de mesure et d'essai
autre qu'un oscilloscope et un
testeur cardio-respiratoire.
Il n'y a pas non plus de budget
alloué à la maintenance biomédical.
La gestion se fait à
posteriori, en fonction des lignes de compte 615 51 et 615
62.
Ainsi les dépenses sur
l'exercice 98 donnent les résultats suivants :
Ligne de compte 615 51 =
maintenance en régie et pièces détachées
= 709 450 F
Ligne de compte 615 62 = contrats
de maintenance = 1 304 296 F
Les contrats à eux seuls
entraînent des dépenses supérieures à
celles engendrées par la maintenance en régie et les
pièces
détachées.
La tendance actuelle semblerait
montrer une augmentation des dépenses liées à la
ligne de compte 615 51 car les techniciens
rencontrent de plus en plus de
problèmes liés :
- à
l'organisation,
- au manque
d'effectifs,
- aux conditions
d'interventions,
- au manque de
temps,
- au manque de
matériel et de formation adéquate,
- à une charge de
travail de plus en plus importante au niveau des
équipements techniques,
- à la
méconnaissance des textes réglementaires et à
leur applicationE
3.
Organigramme
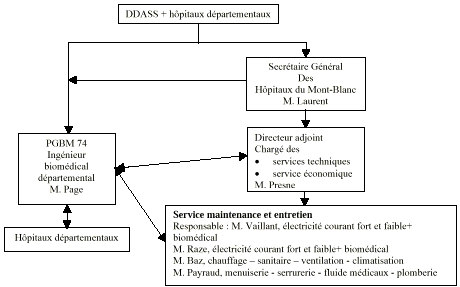
Retour au sommaire
|
PRESENTATION
DE L'ETABLISSEMENT D'ACCUEIL :
CONCLUSION
|
Comme on
vient de le voir, la création des Hôpitaux du Mont-Blanc
est relativement récente. L'organisation d'une
telle
structure est difficile à
mettre en place, d'autant plus que chacune des structures
possédait sa propre organisation et gérait
son
fonctionnement de manière
totalement indépendante. Le plan directeur prend en compte
tous ces paramètres. Toutefois, la
réussite des Hôpitaux
du Mont-Blanc ne dépend pas uniquement de la bonne
volonté de ses acteurs. En effet, les deux sites
manquent cruellement de moyens
pour développer une réelle dynamique autour de leur
politique de soins.
Le
secteur le plus touché est incontestablement le secteur
technique. Ce dernier se concentre logiquement sur son
activité
propre au détriment de la
maintenance biomédicale.
Ainsi la situation du
biomédical se dégrade alors que, dans le même
temps, des contraintes réglementaires directement liées
à la
maintenance des dispositifs
médicaux menacent l'existence même du groupement
hospitalier. Optimiser le parc matériel devient
donc très urgent. La
seconde partie de ce rapport tente de mettre en évidence les
différentes et récentes options qui
s'offrent
aux biomédicaux pour
optimiser leur parc matériel dès l'achat.
|
OPTIMISATION
DE LA MAINTENANCE BIOMEDICALE :
INTRODUCTION
|
Depuis le
début des années 1990, la politique sanitaire
française change. Dans un contexte de transparence et
d'éthique et sous la pression des directives de la
Communauté Européenne qui cherchent à
améliorer la qualité des soins fournis aux patients, la
France a remanié son système organisationnel sanitaire
et multiplié les textes réglementaires.
Ces actions ont
pour effets secondaires d'imposer un grand nombre de contraintes aux
hôpitaux dont celle de « rentabilité ». En
effet, la restructuration du schéma sanitaire qui
découpe la France en zone tend à améliorer
l'offre de soins avec pour objectifs principaux de conserver, voire
d'améliorer la qualité des soins au meilleur
coût. Cette amélioration de la qualité est
encadrée par des textes réglementaires obligeant
indirectement les hôpitaux de se doter de moyens humains,
matériels et financiers nouveaux ou à redéployer
dans tous les secteurs hospitaliers.
Le secteur de
la maintenance biomédicale n'est pas épargné par
ces bouleversements. Soumis lui aussi à un grand nombre de
contraintes réglementaires, il doit compter avec la politique
de l'hôpital qui ne lui est pas toujours favorable, notamment
en
terme de recrutement. C'est
d'autant plus vrai pour les établissements de petite taille,
comme c'est présentement le cas des
Hôpitaux du
Mont-Blanc.
La
problématique de la maintenance biomédicale est
aujourd'hui non seulement de trouver sa place dans la structure de
ces
hôpitaux, mais
également de trouver sa forme, des moyens et de revoir les
fonctions qui vont lui permettre de mener à bien sa
mission : assurer la
continuité de service des équipes soignantes à
moindre coût.
Les quelques
pages suivantes sont principalement dédiées aux
petites et moyenne structures qui s'interrogent sur la
façon
d'optimiser leur parc
matériel. Ils y trouveront dans un premier temps la
présentation d'une procédure d'appel d'offres
peu
utilisée, mais très
rentable : l'appel d'offres sur performance. Ils y trouveront ensuite
les éléments cruciaux à prendre en
compte
pour qui souhaite
développer une politique de maintenance
optimisée.
Retour au sommaire
Les
établissements publics hospitaliers sont confrontés,
aujourd'hui, au problème de gestion efficiente de leurs
ressources. Pour un hôpital, la notion d'investissement ne se
décline pas de la même manière que pour les
entreprises. La décision
d'investissement, ne
résulte pas toujours d'une comparaison entre son coût et
les gains liés à son utilisation.
Elle est principalement
guidée par le projet médical. L'hôpital va
fonctionner au quotidien pour atteindre l'objectif fixé avec
l'ARH, qui lui impose de définir son programme pour
l'année.
Dans les
petites structures, les services ne disposent pas encore d'une
répartition des budgets par service. Toute la
comptabilité des services
est tenue par le service économique qui gère le budget
global. Ce budget se scinde en budget
d'investissement, qui apporte la
matière première à la vie de
l'établissement (notamment par l'achat de matériel
médical) et en
budget d'exploitation qui permet
de faire fonctionner l'hôpital au fil des jours. La politique
économique est alors d'optimiser les
dépenses incontournables
à l'intérieur de ses budgets.
En
analysant les comptes, on constate qu'au niveau de l'investissement,
une part importante des dépenses est à attribuer
aux
immobilisations à
caractère biomédical. A l'intérieur d'un cadre
concurrentiel fort entre institutions de santés, mieux vaut ne
pas
faire d'erreurs dans
l'évaluation des besoins lorsqu'il s'agit d'un
équipement coûteux.
Or,
l'acheteur public appartient généralement au service
financier ou économique. Il n'est pas censé
posséder les compétences techniques nécessaires
et suffisantes à la définition des besoins et à
la comparaison des offres.
A cette
difficulté s'ajoutent les contraintes réglementant les
marchés publics. Et depuis peu de temps, le renforcement
des
contrôles de
légalité des marchés par la DDASS et la
Direction Générale de la Concurrence, de la
Consommation et de la
Répression de Fraudes
(DGCCRF). Dans ces conditions, les qualités requises pour
l'acheteur public dépassent le seul cadre
des compétences des membres
des services économiques.
Jusqu'à
récemment, ils pouvaient faire appel à l'UGAP, un
organisme public, pour prendre en charge leurs appels
d'offres.
Depuis que cette prestation est
limitée, les petites structures se retournent sur leurs
compétences internes en faisant appel aux
ingénieurs
biomédicaux, capables d'exploiter au mieux certaines
procédures des marchés publics telle que l'appel
d'offre sur
performance.
Retour au sommaire
IV.
Le contexte des achats
Quel que
soit son montant et sa nature, l'achat réalisé par une
institution publique doit se conformer aux règles des
marchés
publics.
Ces règles ont pour but
d'assurer l'égalité des entreprises face à la
commande publique et d'assurer la mise en concurrence
des entreprises. Ce code se veut
un guide d'accompagnement rigoureux dans la démarche d'achat.
Cette rigueur entraîne un
grand nombre de contraintes, aussi
bien avant, pendant qu'après les procédures de
passation et d'exécution des commandes.
Or, depuis
le début des années 1980, on ne cesse de voir
éclater des affaires de corruption, d'abus de bien sociaux ou
de faux en écritures dans lesquels des personnalités
politiques sont impliquées.
Au regard de
ces événements, le Ministère de
l'économie et des finances a développé les
contrôles de passation de marchés. Les agents de la
Direction Générale de la Concurrence, de la
Consommation et de la Répression des Fraudes participent aux
commissions d'appel d'offres, puis procèdent, grâce aux
pouvoirs que leur confère l'ordonnance du 1er décembre
1986, à des enquêtes approfondies sur certains
marchés. Leurs pouvoirs ainsi élargis, ils peuvent
assurer dans de meilleures conditions la mission de gardien des deux
principes fondamentaux d'égalité et de concurrence
:
« quel que
soit leur taille et leur statut, les entreprises peuvent librement
accéder aux marchés publics sous réserve
qu'elles soient en règle avec le fisc, les régimes
de cotisation sociale et les règles du code du
travail.
A toute étape de la
procédure, elles doivent bénéficier des
mêmes informations et des même règles de
compétition.
Quel que soit le montant et
le type de marché, l'appel à la concurrence doit
permettre à
l'administration d'obtenir le meilleur
rapport qualité/prix. L'appel d'offres est la règle,
le marché négocié
l'exception1
. »
Le
contrôle fait ressortir l'aspect contraignant et rigoureux des
marchés pour les petites structures hospitalières qui
ne
bénéficient plus que
d'une marge de manuvre restreinte dans le choix et le
déroulement de la technique de passation de
marché.
Retour au sommaire
V.
Définition des marchés publics
En France,
Le montant des achats publics par an représente en moyenne 700
MdF. Afin de limiter les abus concernant les
deniers publics, le
ministère de l'Economie, des Finances et de l'Industrie a mis
en place le code des marchés publics.
« Les
marchés publics sont des contrats passés, dans les
conditions prévues au présent code, par les
collectivités publiques en vue de la réalisation de
travaux, fournitures et
services2.
»
Ces contrats sont avant tout
des contrats administratifs écrits.
Contrat : car ils sont
passés entre deux institutions : le fournisseur et
l'hôpital.
Administratif : car une des deux
institutions est une administration, les litiges seront
traités auprès du tribunal administratif.
Retour au sommaire
VI.
Les éléments composant un marché
public
A.
Le cahier des charges
Il se compose de 4
pièces administratives obligatoires :
1. Le
Cahier des Clauses Administratives Générales :
CCAG
Il contient la liste des
pièces constituant le marché et l'ensemble des
règles de la commission des marchés, définis par
décret.
On ne le communique jamais aux
fournisseurs censés connaître les
modalités.
2. Le
Cahier des Clauses Administratives Particulières :
CCAP
Il est à rédiger
par l'acheteur public, car il est propre à
l'établissement. Il contient les exigences administratives
à suivre par les
fournisseurs pendant la
période de mise en concurrence.
3. Le
Cahier des Clauses Techniques Générales :
CCTG
Au même titre que le
CCAG, il est défini par décret. Il reprend l'ensemble
des conditions techniques à respecter par le
fournisseur potentiel.
4. Le
Cahier des Clauses Techniques Particulières :
CCTP
Il comprend les
caractéristiques du produit désiré et est
généralement rédigé par
l'ingénieur biomédical lorsqu'il s'agit de
matériel médical. Il
est crucial d'établir un CCTP le plus précis possible.
En effet, c'est sur lui que vont se baser les fournisseurs
pour répondre à la
demande. Ainsi l'ingénieur biomédical est amené
à définir :
- une fiche
descriptive de l'équipement
- une fiche livraison
installation réception (qui comprend les contraintes
d'implantation, les plans, le processus d'admission du
matérielE)
- une fiche formation du
personnel (technique et utilisateur)
- une fiche SAV (avec les
coûts directs et induits, référencer les
pièces détachées, accessoiresE)
- une fiche coût
d'exploitation (liste des consommables et de leurs
prix)
- une fiche passage à
l'an 2000
- un questionnaire
technique
Ces 4 documents
sont obligatoires. Ils informent les candidats sur le fond et la
forme du marché, assurent une mise en
concurrence sans favoritisme et
fixent les règles de déroulement du marché.
L'administration est en position de force, car elle
fait le cahier des charges et
c'est le fournisseur qui le signe et s'engage à respecter les
règles. Le cahier des charges reste
cependant une arme à double
tranchant. L'hôpital a la maîtrise de la
rédaction, mais doit y apporter une attention
particulière
pour qu'il ne se retourne pas
contre lui.
Retour au sommaire
B.
Le Règlement Particulier de l'Appel d'Offres :
RPAO
Il définit ce sur quoi
porte le marché. Ce document est obligatoire.
Retour au sommaire
C.
La déclaration à souscrire
Ce document doit être
fourni par le fournisseur qui se porte candidat pour rendre
officielle cette candidature.
Retour au sommaire
D.
L'acte d'engagement
Ce document doit être
fourni par le candidat. Il formalise l'engagement du candidat
à fournir l'établissement s'il est retenu.
Retour au sommaire
VII.
Les diverses options possibles
A.
Les commandes hors marchés
Elles sont également
qualifiées d'achats sur factures ou de travaux sur
mémoire.
Elles se caractérisent par
:
- Un seuil de
réglementation supérieur de 300 KF TTC
- Une libre mise en
concurrence :
- Pas de publication : Il y a
moins de dépenses et moins de temps perdu à attendre
les candidatures.
- Pas de limite de candidat :
il y a donc une gamme de choix plus large.
- Possibilité de
négocier : le coût de l'opération peut
être vu à la baisse.
- Pas de contrôle de la
Direction Générale de la Concurrence de la
Consommation et de la Répression des Fraudes pendant le
déroulement du marché : la consultation des
fournisseurs, la réception et l'analyse des offres ainsi
que le choix définitif se font sans avoir recours aux
nombreuses réunions d'une commission de surveillance ce qui
permet de gagner un temps précieux.
- Un formalisme administratif
très limité
- Pas de cahier des charges
formel
- Pas de RPAO
- Pas de déclaration
à souscrire
- Pas d'acte
d'engagement
Un simple devis et un bon de
commande suffisent.
Elles proposent une grande
souplesse d'utilisation.
Cette pratique possède donc
les avantages d'être facilement applicable, rapide et
économique. Le gain de temps se répercute
surtout au niveau administratif,
car les documents et les démarches officielles sont
très peu nombreux. Cette pratique offre la
possibilité de choisir la
solution la mieux adaptée au meilleur prix.
Retour au sommaire
B.
Les marchés négociés
Cette prestation est moins souple
que la précédente. On distingue deux variantes : les
marchés négociés avec ou sans mise en
concurrence
préalable.
1. Avec
mise en concurrence préalable
Cette pratique s'adresse
à des situations données :
+ aux cas
d'expérimentation des prestations nouvelles,
+ après un appel
d'offres infructueux,
+ en cas d'urgence pour
remplacer une entreprise défaillante,
+ pour les prestations
déclarées secrètes,
+ pour certains
marchés de la défense,
+ pour les prestations
exécutées en certains lieux
précis,
+ pour certaines
études,
+ pour les opérations
supérieures à 300 KF mais inférieures
à 700 KF TTC.
Les marchés
négociés se caractérisent par :
- Des règles de
concurrence minimum à respecter :
- La publication
: Il est obligatoire d'informer les fournisseurs
potentiels d'une prochaine consultation. Il est possible de
choisir une publication locale et / ou légale, par le biais
du Bulletin Officiel d'Annonces du Marché Public (BOAMP)
pour faire paraître l'avis public d'appel à la
concurrence. Ainsi, aucune société n'est
lésée et chacune peut se porter candidate.
Toutefois, cette publication est coûteuse et le délai
incompressible de 15 jours avant consultation, entraîne une
perte de temps non négligeable.
- Les pièces
obligatoires : Elles sont définies au VI). Leur
réalisation engendre une perte de temps peu importante, car
les spécifications contenues dans les documents ne
demandent pas un degré de précision
élevé.
- La consultation :
après 15 jours de parution, l'acheteur peut lancer la
consultation auprès des sociétés
prétendantes. Le déroulement de la consultation se
fait comme suit :
- La sélection
des sociétés : La consultation des
fournisseurs reste peu contraignante. En effet, l'acheteur public
doit
sélectionner au moins
trois sociétés, parmi les candidatures
reçues.
- Le dialogue pendant
le déroulement du marché : l'acheteur public
peut engager librement le dialogue avec les sociétés
sans en référer aux autorités de tutelles ou
assurer l'égalité, pour tous, des informations
transmises. Ce système permet à chaque instant de
repréciser les besoins en fonction de l'évolution du
marché.
- L'ouverture des plis
: il se fait sans formalisme institutionnel.
L'établissement n'a pas recours à une commission
de
surveillance. Les pièces
obligatoires doivent être présentes sous peine
d'annulation de l'offre. A l'issue de l'ouverture, il est possible
d'analyser les offres et de retenir un fournisseur sinon on
reporte à une date ultérieure la séance de
choix pour retenir le meilleur rapport qualité /
prix.
- Le contrôle du
marché : le contrôle de
légalité du marché est réalisé
à posteriori. Le marché est exécutoire de
plein droit dès que la DDASS est en possession du rapport
de présentation rédigé par le
représentant légal de
l'établissement.
- L'avis d'attribution
: Il s'agit de publier, dans le même type de journal
que l'appel de consultation, le nom de la société
retenue et le montant de l'opération.
Retour au sommaire
2. Sans
mise en concurrence préalable
Elle est
utilisée lorsque l'exécution du marché ne peut
être réalisée que par un entrepreneur ou un
fournisseur déterminé. Ainsi, la publication de l'avis
d'appel public à la concurrence n'a plus de sens. Toutefois,
la suite de la procédure reste inchangée.
La
procédure de passation d'un marché
négocié est plus contraignante que celle des commandes
hors marché, mais bien
moins contraignante que celle de
l'appel d'offres, détaillée plus avant. Plus l'enjeu
est important, plus les règles sont strictes.
Le
contrôle des marchés à mis en évidence la
tendance qu'ont les hôpitaux de tout organiser pour faire
entrer leurs achats
coûteux dans le cadre des
marchés négociés au lieu d'utiliser l'appel
d'offres. Bien que d'un point de vue strictement légal
les
hôpitaux ne dérogent
pas au règlement, forcer les procédures participe
à la marginalisation de l'appel d'offres. Compte
tenu
des abus passés, les
autorités de tutelle (DDASS et DGCCRF) ont reçu pour
directive de limiter leur emploi.
Ainsi en
Haute-Savoie, la DDASS a accru sa surveillance. Elle a
récemment contraint l'hôpital de Thonon - les ˆ
bains, qui
avait passé un
marché négocié pour l'achat de respirateurs,
d'inclure la maintenance dans le montant du marché. Celle-ci
était
un critère de choix.
L'intrusion de la maintenance dans le marché aurait pu
faire dépasser le seuil réglementaire des 700
KF
TTC. Ce seuil
dépassé, l'hôpital n'aurait pas eu d'autre choix
que d'avoir recours à appel d'offres conventionnel.
C.
Les appels d'offres
1.
L'adjudication
Utilisée en général pour des produits facilement
interchangeables tels que les carburants, l'adjudication se
caractérise par
l'attribution automatique et
systématique du marché le moins disant. Le choix est
exclu. Il n'est pas recommandé d'utiliser cette
pratique pour l'achat
d'équipements médicaux qui possèdent des
caractéristiques trop spécifiques dépendant du
fabricant, du
modèle et des technologies
employées. Ce marché est utilisé lorsque la
somme engagée dépasse 700 KF.
2.
L'appel d'offres ouvert
Il s'agit
d'une procédure utilisée pour des montants
dépassant les 700 KF TTC, où toutes les entreprises,
sans distinction,
peuvent déposer une
offre.
L'appel d'offres se
caractérise par :
- Des règles de
concurrence très strictes à respecter :
- La publication
: Afin d'assurer la plus grande transparence au regard de
la concurrence, l'acheteur doit publier un avis public d'appel
à la concurrence. Le type de publication sera fonction du
montant du marché.
On distingue 3
possibilités :
- + Pour un montant
inférieur à 900 KF TTC, l'avis pourra être
publié dans les journaux d'annonces locales et / ou
légales (BOAMP).
+ Pour un montant
supérieur à 900 KF TTC, on utilisera, au moins,
le Bulletin Officiel des Annonces des Marchés Publics
(BOAMP).
+Pour un montant
supérieur à 1 380 000 HT, la concurrence
s'étend à la communauté européenne.
L'annonce paraîtra alors, au moins, au Journal Officiel
des Communautés Européennes
(JOCE).
Suite à cette
annonce, les fournisseurs potentiels disposent d'un délai
fixé par le type de publication. Ils disposent d'un
délai de 36 jours minimum pour une publication nationale
(15 jours en cas d'urgence) et de 52 jours minimum pour une
publication communautaire (21 jours en cas d'urgence) à
dater de l'envoi de l'avis à la publication, pour remettre
leur offre à l'hôpital.
- Les pièces
obligatoires : Elles sont définies au VI). Leur
élaboration engendre une perte de temps importante, car les
spécifications contenues dans les documents
nécessitent un degré de précision
élevé. La rigueur de rédaction du CCTP permet
de relativiser la perte de temps pour la partie
biomédicale. En effet, la prise en compte des besoins est
mieux effectuée, ce qui permet aux candidats de proposer
les équipements les mieux adaptés et à
l'acheteur, de faire un choix technique fiable et de le
prouver.
- La
consultation
- Le choix des
sociétés : Il n'est pas possible, pour
l'acheteur, de sélectionner arbitrairement les
sociétés avec lesquelles il souhaiterait travailler.
Il se doit d'accepter toutes celles qui se portent
candidates.
- Le dialogue pendant
le déroulement du marché : une fois les
documents envoyés, il est interdit d'avoir d'autres
contacts avec les soumissionnaires, ce qui signifie
l'impossibilité de repréciser les besoins au cours
de la procédure malgré la longueur de celle-ci. Le
risque est donc plus grand d'investir dans un équipement
qui ne sera pas le mieux adapté à la demande de
soins et aux besoins des utilisateurs.
- L'ouverture des plis
: Après la date limite de remise des offres, les
plis sont ouverts par une commission d'appel d'offres
constituée au minimum de 3 personnes à voix
délibérative :
La société
retenue sera le candidat le mieux ˆ disant.
Il faut donc mobiliser un
grand nombre de personnes pour une réunion qui peut
s'étendre dans le temps en fonction du nombre de
soumissionnaires. De plus, le choix définitif sera connu
à l'issu d'une seconde réunion de la commission.
Ceci allonge d'autant plus la procédure et mobilise les
énergies. Le choix final ne pourra pas faire l'objet d'une
renégociation du coût.
- Le contrôle du
marché : le contrôle de
légalité du marché est réalisé
à posteriori comme pour les marchés
négociés. Le marché est exécutoire de
plein droit dès que la DDASS est en possession du rapport
de présentation rédigé par le
représentant légal de
l'établissement.
- L'avis d'attribution
: Il s'agit de publier, dans le même type de journal
que l'appel de consultation, le nom de la société
retenue et le montant de l'opération.
Cette procédure est la plus
contraignante des procédures des marchés publics.
Toutefois, c'est aussi celle qui permet
d'assurer, au mieux, le respect de
l'égalité et de la concurrence entre les
sociétés.
Retour au sommaire
3.
L'appel d'offres restreint
Tout comme
l'appel d'offres ouvert, il est utilisé pour des
marchés dont le montant dépasse les 700 KF TTC. Son
utilisation
est limitée. Il est
utilisé :
- Lorsque
l'hôpital a besoin d'un savoir-faire particulier
- Quand il y aurait
éventuellement trop de candidats
- Lorsque l'hôpital
souhaite faire appel aux compétences d'une
société pour obtenir une solution technique
optimisant une activité.
L'appel d'offres restreint se
caractérise par :
- Des règles de
concurrence très strictes à respecter :
- La publication
: L'avis d'appel public à la concurrence fait
l'objet d'une publication avec les mêmes contraintes que
pour un appel d'offre ouvert. Il existe toutefois une
légère différence au niveau du délai
de réponse. Entre la date d'envoi de l'avis à la
publication et la date limite de réception des
candidatures, les soumissionnaires potentiels disposeront de 21
jours (15 jours en cas d'urgence) pour une mise en concurrence
nationale et de 37 jours (15 jours en cas d'urgence) pour un appel
à la concurrence communautaire. Les délais sont plus
court, mais il ne faut pas oublier que la procédure se
déroule en deux étapes.
- Les pièces
obligatoires : Elles sont définies au VI). Les
contraintes sont les mêmes que pour l'appel d'offres
ouvert
- La consultation :
Elle compte une réunion de la commission d'appel d'offre de
plus que pour l'appel d'offres ouvert afin de permettre à
l'hôpital de sélectionner les candidats avec lesquels
il souhaite travailler.
- Le choix des
sociétés : Il se fait en fonction des
critères annoncés dans la publication, par la
commission d'appel d'offres. Le nombre de société
retenu est identique à celui annoncé dans la
publication. La seconde période d'attente commence. Entre
la date d'envoi du dossier et la date limite de remise des offres,
les candidats retenus disposent de 21 jours dans le cadre d'un
appel à la concurrence nationale et de 40 jours dans le
cadre d'un appel à la concurrence communautaire.
- Le dialogue pendant
le déroulement du marché : Tout comme
l'appel d'offres ouvert, il est impossible de dialoguer avec les
candidats, de la solution adéquate. Ensuite, la
démarche est la même que celle de l'appel d'offre
ouvert.
- L'ouverture des plis
: Le choix final est effectué lors de la seconde
réunion de la commission d'appel d'offres. Tout comme pour
l'appel d'offres ouvert, le marché est confié au
candidat le mieux ˆ disant.
- Le contrôle du
marché : le contrôle de
légalité du marché est réalisé
à posteriori comme pour les marchés
négociés. Le marché est exécutoire de
plein droit dès que la DDASS est en possession du rapport
de présentation rédigé par le
représentant légal de
l'établissement.
- L'avis d'attribution
: Il s'agit de publier, dans le même type de journal
que l'appel de consultation, le nom de la société
retenue et le montant de l'opération.
Ainsi, l'appel
d'offres possède l'avantage de la rigueur et de la
transparence dans sa démarche, mais monopolise les
énergies sur une longue période. Il permet à
l'acheteur de choisir la solution qui propose le meilleur rapport
qualité / prix, mais pas la solution la mieux adaptée
aux besoins : il n'y a pas de dialogue entre l'hôpital et les
soumissionnaires pendant la procédure. Or, la démarche
est longue et le marché évolue. De plus, le montant du
marché n'est pas renégociable.
Retour au sommaire
4.
L'appel d'offres sur performance
Ce type de
marché est une variante de l'appel d'offres restreint. Il
suit, d'ailleurs, le même règlement, mais il n'est
utilisé que
dans le cas précis
où les besoins sont clairement définis mais que
l'hôpital ne sait pas comment répondre à ces
besoins. Dans la
plupart des cas, il s'agit
d'optimiser les ressources affectées à une
activité donnée.
L'appel restreint se
caractérise par :
- Des règles de
concurrence très strictes à respecter mais une plus
grande souplesse :
- La publication
: Les exigences et contraintes de publication suivent les
règles de l'appel d'offres restreint.
- Les pièces
obligatoires : Elles sont définies au VI). Les
contraintes sont les mêmes que pour l'appel d'offres
restreint. Le dossier de consultation contient, une pièce
supplémentaire, le programme fonctionnel, qui vient
étayer le CCTP et le questionnaire technique des
performances à remplir par le candidat. L'écriture
du programme fonctionnel permet de définir le
problème et les performances que l'on cherche à
atteindre. Il est donc moins technique et plus administratif que
le CCTP. Ce programme prend en compte :
- + les exigences
techniques et financières,
+ les contraintes
techniques, les contraintes d'exploitation et les contraintes
financières,
+ les performances
mesurables et subjectives
Ces paramètres
forment la matière première de la réflexion
des candidats pour le développement d'une solution
adéquate, car il ne s'agit pas uniquement d'obtenir le
meilleur rapport qualité / prix, mais bien de chercher la
solution qui apporte la meilleure réponse aux besoins de
l'hôpital. Ce programme fonctionnel, tout comme le CCTP
demande des compétences techniques. Le rôle de
l'ingénieur biomédical est primordial dans cette
catégorie d'appel d'offres. D'autant plus que le programme
fonctionnel va permettre de valider l'emploi de cette
procédure d'appel d'offres aux yeux des membres de la DDASS
et de la DGCCRF, en mettant en avant, d'une part, la
nécessité de recourir à une
société extérieure pour répondre aux
besoins mais aussi en proposant un moyen de prouver qu'il n'y aura
pas de favoritisme en déterminant à l'avance les
critères de choix et la méthode
d'évaluation.
Retour au sommaire
- La valeur du choix :
Comme stipulé à l'article 303 du code des
marchés publics :
« Il est
procédé à un appel d'offres sur performances
pour des motifs d'ordre technique ou financier lorsque la personne
publique contractante définit les prestations dans un
programme fonctionnel détaillé sous la forme
d'exigences de résultats vérifiables
à atteindre ou de besoins à satisfaire
». Dès lors, une question se pose. Quelles
performances va - t - on vérifier et comment ?
- Le choix des
performances : les critères retenus vont permettre
de rendre compte de l'adéquation de la solution
aux
exigences exprimées dans
le programme fonctionnel. Ils sont fonction de plusieurs
critères.
- - Leur nature :
les paramètres choisis ne doivent pas être
interprétables. Il est recommandé d'utiliser des
paramètres objectifs. On s'orientera donc vers des
paramètres quantifiables ou sur l'engagement du
candidat. Toutefois, on ne peut éviter l'intrusion de
paramètres liés à la subjectivité.
L'aspect convivial de l'équipement en est l'exemple. Il
faudra utiliser, autant que faire ce peut, des
paramètres irréfutables. Quelque soit leur
nature, ces paramètres possèdent des limites
qu'il faut connaître pour éviter les erreurs
d'interprétations.
- Leur pertinence :
trop d'information tue l'information. Certains
paramètres ne renseignent pas sur la performance
attendue. L'analyse des informations est plus difficile et plus
longue. Le risque d'erreur augmente. Toutefois, trop peu
d'information rend caduque l'analyse. Le nombre de
critère est fonction de la complexité du besoin
et des exigences.
- Leur
simplicité : les paramètres doivent
être facilement comparables et communicables aux
candidats comme aux professionnels non techniques de la
commission.
- Leur
catégorie : Le jugement de la commission d'appel
d'offres ne peut pas se focaliser sur une seule
catégorie de performance. On cherchera à
évaluer :
- + les performances
techniques de l'équipement
+ les performances de
convivialité de l'équipement
+ les performances de
maintenance portant sur la société et sur
l'équipement
+ les performances
liées aux coûts d'exploitation de
l'équipement
Les deux premières
catégories de performances sont liées à
l'appareil lui-même. Elles sont évaluées avant
l'achat et à la
réception de
l'équipement. Les deux dernières sont liées
à l'équipement et à l'organisation de la
société de service après-vente, à la
qualité des résultats fournis par
l'équipement. Elles sont jugées après la mise
en service de l'équipement, mais peuvent faire l'objet de
pénalités.
- Les méthodes
d'évaluation
Elles dépendent de la
nature et de la catégorie des paramètres
étudiés.
Retour au sommaire
- La consultation : La
réception des candidatures et la présélection
des candidats suit la procédure de l'appel d'offres
restreint.
- Le choix des
sociétés : Il se fait suivant les
règles de l'appel d'offres restreint, lors de la
première réunion de la commission d'appel d'offres.
La seconde période d'attente commence. Entre la date
d'envoi du dossier et la date limite de remise des offres, les
candidats retenus disposent de 21 jours (15 jours en cas
d'urgence) dans le cadre d'un appel à la concurrence
nationale et de 40 jours (15 jours en cas d'urgence) dans le cadre
d'un appel à la concurrence communautaire.
- Le
déroulement
- - La première
séance d'ouverture des plis : elle est
réalisée par la commission d'appel d'offres. Elle
permet de faire le point sur les premières solutions
proposées avant de convoquer les soumissionnaires pour
une présentation de leur solution.
- L'entretien avec les
soumissionnaires : il oblige la commission d'appel d'offres
a se réunir pour auditionner un a un les
soumissionnaires. Les membres non professionnels de la
commission doivent assister à la rencontre. Cette
séance peut prendre une journée entière en
fonction du nombre de soumissionnaires. Le dialogue permet aux
représentants de l'hôpital d'exprimer de vive voix
les besoins et de critiquer l'offre faite en première
intention par les soumissionnaires. Le résultat est une
meilleure prise en compte des besoins et contraintes et la
rectification des erreurs qui se seraient glissées dans
la proposition. A l'issue de cette réunion, les
soumissionnaires peuvent affiner ou refaire complètement
leur offre pour la remettre à l'hôpital, dans les
délais fixés par la commission.
- La seconde
séance d'ouverture des plis : Elle est informelle.
La commission ne se réunie pas. Les informations sont
transmises aux membres de l'hôpital concernés par
l'appel d'offres. Ceux-ci prépare leur argumentation
pour le choix final.
- Le choix final :
La commission d'appel d'offres se réunie une
quatrième et dernière fois. Les personnes
compétentes de l'hôpital ou les consultants
présentent leurs documents d'analyse et de
synthèse pour argumenter leur choix.
- Le dialogue pendant le
déroulement du marché : En dehors de la
séance d'entretien avec les soumissionnaires, il est
interdit de dialoguer avec les sociétés.
- Le contrôle du
marché : le contrôle de
légalité du marché est réalisé
à posteriori comme pour les marchés
négociés. Le marché est exécutoire de
plein droit dès que la DDASS est en possession du rapport
de présentation rédigé par le
représentant légal de
l'établissement.
- L'avis d'attribution
: Il s'agit de publier, dans le même type de journal
que l'appel de consultation, le nom de la société
retenue et le montant de l'opération.
L'appel
d'offres sur performance se présente donc comme une pratique
plus souple que l'appel d'offres traditionnel. En faisant appel aux
compétences internes dans la rédaction du CCTP et du
programme fonctionnel, cette pratique assure une définition
optimale des besoins. L'audition des soumissionnaires permet de
recadrer les besoins si nécessaire et répond à
l'inconvénient majeur de l'appel d'offres traditionnel qui
empêche toute discussion à l'intérieur de sa
procédure. Grâce à ce dialogue, on s'assure
à la fois de l'adéquation de la solution par rapport
aux besoins et de l'obtention d'un prix concurrentiel par rapport
à l'appel d'offres (environ 10 % d'économie), bien que
le montant final du marché ne soit pas négociable. Le
prix à payer pour pouvoir discuter des solutions reste la
longueur de la méthode. La préparation du CCTP et du
programme fonctionnel est grande consommatrice d'énergie et de
temps, tout comme l'audition des soumissionnaires, qui peut durer une
journée entière.
Retour au sommaire
VIII.
L'UGAP
Créé en 1968, l'UGAP (Union des Groupements d'Achats
Publics) est un établissement public à caractère
industriel et
commercial. Le décret
n°85-801 définit sa mission :
« L'UGAP a pour
objectif d'acheter et de céder des produits et des services
destinés aux personnes publiques et aux
organismes de statut
privé assurant une mission de service public. Il doit
également leur apporter l'assistance technique dont ils ont
besoin en matière d'équipements et d'approvisionnement
et apporter son concours aux opérations d'exploitation
d'intérêt général. »
L'intérêt des hôpitaux était de trouver en
l'UGAP un conseiller technique à l'achat. L'UGAP proposait
même, si le besoin le
réclamait, la
rédaction du cahier des charges et la gestion de l'appel
d'offres. L'ensemble des prestations était
rémunéré sous
la forme d'une prime : un
pourcentage sur le montant du marché passé.
D'après l'extrait suivant, tiré du « guide
d'équipement
1997-1998 », l'offre
apparaissait séduisante :
« Evous
bénéficiez :
- D'un portefeuille de 2000
marchés dont environ 200 pour le médical et le
biomédical.
- d'une remise en concurrence
permanente des fournisseurs vous permettant d'obtenir les meilleurs
prix.
- D'une
simplicité administrative : un simple bon de commande suffit
quel que soit le montant. L'UGAP constitue ainsi une alternative
efficace aux procédures longues et complexes imposées
par le code des marchés publics.
- De la
sécurité juridique : l'UGAP conclut des marchés
à bons de commande dans le plus strict respect du code des
marchés publics.
- D'une assistance technique
et logistiqueE »
Ce qui est sans commune mesure
avec les obligations des hôpitaux pour un appel
d'offres.
Ainsi, le déroulement du
marché était le suivant :
- L'hôpital faisait sa
publication, son cahier des charges et consultait les
sociétés qu'il souhaitait.
- Les soumissions
étant reçues, l'hôpital continuait son appel
d'offre, en procédant comme pour un marché
négocié, en discutant les offres. On pouvait alors
préciser les besoins au cours de la
procédure.
- Il ne restait plus
qu'à envoyer une commande à l'UGAP, reprenant les
termes négociés.
Travailler avec
l'UGAP offrait un autre avantage, celui de pouvoir renégocier
le montant global du marché, ce qui est interdit
dans le cadre d'un appel d'offre
traditionnel.
Finalement, passer un appel
d'offres par le biais de l'UGAP revenait à utiliser les
marchés négociés pour un montant
supérieur
à 700 KF TTC, avec
l'assentiment de la Commission Centrale des Marchés, organisme
chargé de contrôler l'UGAP, et le
ministère de
l'économie et des finances3
.
Ainsi, depuis
1994, la majorité des marchés étaient
passés dans des conditions
irrégulières
L'UGAP a donc été
amené a supprimer, depuis 1997, la pratique des marchés
négociés en faveur de l'appel d'offres
traditionnel, plus strict.
Toutefois, en 1998, près de la moitié des
marchés étaient encore passés dans ces
conditions même si
leur montant dépassait le
seuil réglementaire des 700 KF TTC. C'est ce que
révèle une enquête de l'Inspection
Générale de
Finances (IGF).
L'UGAP n'est
plus aussi attractive qu'avant. Dans ses marchés, elle suit le
critère du moins disant. Les centres hospitaliers et surtout
les petites structures hospitalières doivent trouver une
solution pour remplacer l'UGAP. Pour des montants supérieurs
à 700KF TTC, les hôpitaux devront utiliser l'appel
d'offres, prévoir les contraintes de temps et la rigueur
administrative qui ne lui permettent pas d'obtenir la meilleure
solution au meilleur prix, ou encore procéder autant que faire
ce peut, à un appel d'offres sur performance.
Retour au sommaire
IX.
Cas de la salle de radiologie n°1 du site de
Sallanches
Cette
année, les Hôpitaux du Mont Blanc se sont trouvés
face à un dilemme. La salle de radiologie n° 1 du CH
Sallanches
possède des
équipements qui ont presque 20 ans. Leur technologie est
dépassée et ils commencent à donner des signes
de
vieillissement mécanique.
Il est donc plus que temps de les changer. Toutefois, parmi ces
équipements, certains peuvent encore
servir et l'activité de
radiologie ne doit pas être trop perturbée.
L'équipement fourni devra s'intégrer au mieux
dans
l'environnement actuel et
être capable d'accueillir, à l'avenir, les futurs
dispositifs de numérisation. Il s'agit là
d'optimiser
l'utilisation des anciens
équipements et le coût de l'opération. L'appel
d'offres sur performance propose une solution
avantageuse à ce
problème en utilisant les compétences des
sociétés.
A.
Le programme fonctionnel
Dans cette
pratique, la qualité de la solution finale repose sur une
bonne évaluation et une bonne définition des besoins.
Pour
cela, les Hôpitaux du
Mont-Blanc ont fait appel à leur ingénieur
biomédical, pour réaliser le CCTP et le programme
fonctionnel.
Pour le
CCTP, l'opération consistait principalement à
déterminer les caractéristiques techniques du futur
équipement ainsi que les contraintes et exigences liées
à son implantation, à son utilisation et à son
exploitation.
Le programme fonctionnel, quant
à lui, est spécifique de l'appel d'offres sur
performances.
Il développait les points
suivants :
1) Le
contexte de l'opération de renouvellement
2) Les exigences
spécifiques et les contraintes
2.1) Les
équipements actuels
2.2) Les
équipements à remplacer
2.3) Activité du
service de radiologie de Sallanches
2.4) Les
contraintes
2.4.1)
Contraintes techniques
2.4.2) Contraintes
d'exploitation
2.5) Modalités
administratives
3) Performances attendues
et modes d'évaluation
3.1) Conditions
générales à respecter
3.2) Conditions
spécifiques à respecter
Retour au sommaire
B.
Les offres
Le choix des candidats s'est
arrêté sur trois sociétés : Siemens, GEMS
et Soraly.
Les solutions techniques
correspondaient à la demande : remplacer tout le
matériel sauf le Potter-bucky mural,
l'artériophlébographe
30 x 120, le Maximax et les tubes Rx : 1 tube RS 722 (pour
artério), 1 tube GE 260/MS 740 (sur la
suspension), 1 tube GE 240/MN 640
(sur la table).
Ces solutions posaient toutes le
même problème. Gérer 3 tubes avec un
générateur. Or, pour contrôler 3 tubes, il faut
qu'au
moins deux d'entre eux soient
identiques. Ainsi en réalisant un switch, on peut basculer
d'un tube à l'autre. Mais il est
impossible de les faire
fonctionner simultanément. L'audition des soumissionnaires a
mis à jour une solution.
C.
L'audition des soumissionnaires
L'audition est le seul et
unique moment pour dialoguer avec les candidats. La commission veille
au respect des règles de
concurrence en s'assurant que les
représentants de l'hôpital ne dévoilent pas
d'informations confidentielles aux autres candidats
et que les délais impartis
soient respectés.
Cette rencontre a permis aux
candidats :
- de mieux appréhender les
besoins
- de corriger les erreurs
d'interprétations
- d'obtenir l'ensemble des
éléments manquant, nécessaires à
l'élaboration de la solution technique.
Leur objectif étant de
sortir de l'entretien avec tous les éléments leur
permettant de proposer la solution adéquate.
L'audition a permis aux
représentants de l'hôpital :
- de mieux faire
entendre leurs besoins
- de négocier le montant
de l'offre
- de négocier le montant
de certaines options
- de négocier le montant
de certaines prestations
- de modifier la nature des
solutions proposées
- de dégager une
nouvelle solution technique, en modifiant un élément
du programme fonctionnel.
Leur objectif étant de
sortir de l'entretien en étant certain d'obtenir la meilleure
solution au meilleur prix.
D.
La solution retenue
La solution retenue met en
évidence l'utilité de garder le
générateur qui servait pour
l'artériophlébographe et qui devait
être
remplacé.
Ainsi, pour un coût de
maintenance de 8 KF par an, le générateur permet
d'attendre l'arrivé des nouveaux détecteurs d'ici 4
à
5 ans, sans altérer
l'activité de radiologie.
Cette solution n'aurait pas
existé s'il n'y avait pas eu concertation.
L'appel d'offres sur
performance a conduit les Hôpitaux du Mont-Blanc à
réaliser une bonne opération. La solution
technique
est avantageusement
optimisée pour un coût global de 1 327 096,42 F TTC. Ce
résultat est obtenu grâce à la
relative
souplesse qu'offre l'audition des
soumissionnaires. Mais il est essentiel de bien analyser les besoins
et d'apporter un soin
particulier à la
rédaction du programme fonctionnel. Ils sont les piliers d'un
appel d'offres sur performances réussit.
Procéder à
l'achat d'un équipement coûteux demande une bonne
organisation et la connaissance des contraintes
qu'entraîne
chaque type de marché. Les
petites structures hospitalières, qui avaient tendance
à faire appel à l'UGAP ou à utiliser
les
marchés
négociés, se trouvent contraintes d'employer l'appel
d'offres sous la pression des DDASS. L'appel d'offres sur
performances devrait donc se
développer malgré une contrainte importante de
durée de la procédure. Son utilisation reste
soumise à la question de
définition du besoin. Il faut avoir quelque chose à
optimiser. La solution viendra de la manière de
poser le
problème.
Retour au sommaire
Depuis
quelques années, on assiste à un accroissement de la
demande de soins. Pour répondre à ce besoin dans les
meilleures conditions, les sociétés industrielles n'ont
eu de cesse de développer des dispositifs médicaux de
plus en plus pointus, divers et nombreux. Les services
biomédicaux se sont développés dans les grosses
structures hospitalières qui en avaient les capacités.
Les petites structures quant à elles, ont continué
à maintenir leurs équipements sans service
biomédical. Parallèlement, les contraintes
réglementaires se sont multipliées.
Les
coûts rattachés à ces équipements et
à ces contraintes réglementaires sont importants et
incontournables. Pourtant, le
patient ne doit pas en subir les
conséquences. Le maître mot étant actuellement
l'assurance d'une meilleure qualité des soins
à
moindre coût.
Bien
évidemment, tous les établissements de soins sont
touchés. Cependant, l'impact est plus fortement ressenti par
les petites structures hospitalières que par les grosses.
Ainsi, pour limiter les effets de l'impact, les établissements
peuvent mettre en uvre plusieurs actions : réorganiser
l'activité afin d'optimiser la réponse à la
demande de soins, mais également réorganiser leur
fonctionnement. La réorganisation de la fonction maintenance
biomédicale est particulièrement intéressante,
et c'est ce qu'ont engagé les Hôpitaux du Mont-Blanc.
Pour être efficient, il faut tout d'abord faire le constat de
l'organisation de la fonction maintenance biomédicale et
chercher l'origine des troubles qui incitent au changement. Ensuite,
il faut prendre en considération l'évolution de la
politique de gestion de l'établissement. Enfin, une bonne
connaissance du marché et des besoins propres à
l'établissement, permettra de déterminer la solution
optimale. Ces points sont détaillés dans les pages
suivantes.
Retour au sommaire
X.
Situation de la maintenance biomédicale des petites structures
hospitalières
Il est
intéressant de mieux appréhender les différences
qui existent entre ce que l'on est en droit d'attendre d'un
service
biomédical et la
réalité du quotidien de ces structures.
A.
Missions et activités d'un service
biomédical4
La mission d'un service de
maintenance biomédicale est de maintenir en bon état de
fonctionnement le parc des dispositifs
médicaux. Ce, à
moindre coût. L'objectif étant d'assurer le mieux
possible la disponibilité des équipements pour les
services
cliniques et
médico-techniques. Pour mener à bien sa mission, le
service biomédical est composé d'au moins un
ingénieur et
d'un nombre de technicien
suffisant (fonction de la taille du parc et des activités de
l'établissement). Cette équipe
développe
plusieurs activités
:
1.
L'achat
Ce rôle est
généralement attribué à
l'ingénieur biomédical
Pour limiter le taux et le temps
d'indisponibilité du matériel, il est primordial de
posséder un parc matériel correspondant aux
besoins des utilisateurs et
aisément maintenable. La tâche de l'ingénieur est
de définir les besoins réels des utilisateurs
pour
mieux les conseiller sur
:
- la hiérarchie des
priorités d'achat
- l'équipement
- les pièces
détachées et les consommables
- les prestations de
SAV
- les équipements de
contrôles de mesures et d'essais
- les coûts
- les besoins
spécifiques concernant l'implantation du futur
équipement
- le remplacement d'un
équipement ou l'acquisition d'équipement
neuf
- la formation des
techniciens
L'ingénieur participe
également à l'achat proprement dit dans la mesure ou il
participe à la rédaction du cahier des
charges
entrant dans le cadre des
marchés publics.
Cela demande une bonne
connaissance du marché des dispositifs médicaux, une
bonne connaissance des infrastructures et du
parc matériel ainsi qu' une
collaboration étroite avec les services de soins. Par
ailleurs, le service biomédical se doit de
posséder les moyens de
s'informer.
2. La
réception des équipements
Une fois l'équipement
acheté et livré, il faut le réceptionner. C'est
à dire :
- s'assurer que
l'équipement présent est physiquement en état
d'assurer ses fonctions
- s'assurer que les
accessoires et consommables ont été livrés
conformément à la commande passée
- s'assurer par un
contrôle des performances que l'équipement est
prêt pour la mise en service
- s'assurer que la
documentation technique est présente
- s'assurer que le manuel
d'utilisation est présent et en langue
française
- s'assurer que
l'équipement est marqué CE
mais aussi :
- attribuer un numéro
d'inventaire à l'équipement
- contacter le
référent du service concerné afin de
préparer la mise en service réalisée par le
fournisseur.
Cela demande du temps, des
compétences, des équipements spécifiques et une
organisation rigoureuse.
Retour au sommaire
3.
L'installation technique
Il s'agit de la mise en service
de l'équipement. L'environnement de l'équipement ayant
été préparé en vue de son
implantation
et la réception
étant validée, le fournisseur le représentant du
service de soins et le représentant du service
biomédical se
réunissent pour valider la
mise en service. Celle-ci consiste en :
- un contrôle par le
fournisseur des performances de l'équipement
- par une formation du
personnel utilisateur sur l'équipement
La réception et la mise en
service peuvent être réalisées conjointement. La
validation de la mise en service ne sera effective que
si l'ensemble des étapes
considérées comme bloquantes (documentations fournies,
formation des utilisateurs effectuée,
performances de
l'équipement contrôlées) sont
validées.
4. La
formation des utilisateurs
Outre la formation
réalisée par le fournisseur à l'occasion de la
mise en service, le service biomédical se doit d'informer et
de
former les utilisateurs. Ceux qui
ont l'habitude de l'appareil comme les nouveaux utilisateurs. En
effet, la plupart des « pannes »
détectées par les
services de soins sont en fait des erreurs d'utilisation de choix de
consommables. Jean-Pierre COULIER
estime que ces pannes
représentent 30 à 70 % des demandes d'interventions par
les services. La formation régulière permet
de
limiter les coûts de
maintenance, de consommable et d'allonger la durée de vie de
l'équipement. Cela demande de dégager du
temps sur la maintenance et
réclame des compétences techniques et
pédagogiques.
5. La
maintenance préventive
En intervenant sur
l'équipement avant la défaillance, on diminue
considérablement le taux défaillance, donc on
améliore la
disponibilité de
l'équipement. Du même coup, on limite le nombre des
pièces détachées nécessaires à la
maintenance curative.
Pour assurer une telle
maintenance, il faut :
- connaître les
recommandations du fabricant
- posséder de la main
d'uvre compétente
- posséder les moyens
financiers adéquats
- planifier les
opérations
- posséder une
organisation rigoureuse
Toutefois, toute ou partie de
cette maintenance peut être sous traitée.
6. Le
contrôle régulier des performances de
l'équipement
Au contraire de la maintenance
préventive, il ne s'agit pas d'un changement de pièces
systématique. L'objectif est de contrôler
les paramètres sujets
à la dérive. Un réglage ou un étalonnage
permet de garantir l'exactitude des résultats fournis au cours
du
temps et de limiter le nombre de
fausses pannes. Les impératifs sont les mêmes que pour
l'activité de maintenance préventive,
avec, en plus, l'obligation de
posséder des équipements
d'étalonnage.
7. La
maintenance curative
Elle représente la plus
grosse partie de l'activité d'un service biomédical.
Elle survient à la suite d'une défaillance et
intègre la
notion d'urgence. C'est pourquoi
cette activité est exigeante en terme :
- de moyens humains et de
compétences
- de moyens financiers et
d'équipements
- d'organisation du service
et de communication inter service
- de connaissance du parc et
de rigueur d'archivage
- de gestion des contrats, du
stock des pièces détachées et des
documents
- 8. La gestion de
l'inventaire et de la maintenance avec fichiers
Elle est essentielle. La
réalisation d'une base de donnée quotidiennement
renseignée permet de suivre l'évolution du parc et
de
gérer au mieux sa
maintenance.
Retour au sommaire
B.
Réalité des petites structures
hospitalières
Elle est
toute autre. Bien souvent, le service de maintenance
biomédical n'existe pas. Pourtant, les dispositifs
médicaux sont en quantité non négligeable et ont
besoin d'être maintenus tout comme dans les grosses structures.
Les établissements peuvent
sous traiter complètement
leur maintenance. Les équipements sont alors traités
par le service économique qui gère devis,
factures et contrat de
maintenance. Ce cas de figure est relativement rare. On lui
préfère de beaucoup l'emploi des
compétences des membres du
service technique, qui lui, est créé dans tous les
établissements.
En effet, ce
service possède une large gamme de corps de métiers.
Lorsque ce n'est pas le cas, les techniciens sont
très
polyvalents et sont capables
d'assurer la maintenance des équipements techniques. Dans ces
conditions, il est pratique d'utiliser
leurs compétences en
électronique, fluides médicaux et autres pour les
mettre au service de la maintenance biomédicale.
Ces
techniciens ne sont pas pour
autant débauchés des services techniques pour
créer une cellule biomédicale. Le bon
fonctionnement de leur service
dépend de leur présence. Le nombre de technicien est
par conséquent réduit et ils se retrouvent
à maintenir aussi bien les
groupes électrogènes que les moniteurs de
surveillances.
Les hôpitaux de
Haute-Savoie, excepté le CH d'Annecy, utilisent les
compétences d'au moins 1 électricien pour
leur
maintenance biomédicale.
Ceux-ci pratiquent une maintenance de niveau 2 sur les
équipements pour lesquels ils ont été
habilité
par le fabricant.
La maintenance des autres
dispositifs médicaux est laissée à la charge des
fabricants ou à une société de tierce
maintenance. De
plus, ils se partagent les
services d'un seul ingénieur biomédical.
Une telle organisation ne devrait
être que transitoire, en attendant la création d'une
cellule biomédicale. Pourtant, cette situation
perdure et se heurte à 3
problèmes principaux :
- Le temps imparti à
l'activité biomédicale
- Le financement de
l'activité biomédicale
- L'organisation
- 1. Le temps imparti
à l'activité biomédicale
Puisque les
techniciens biomédicaux sont peu nombreux et attachés
à un autre service, leur temps de travail va se
répartir entre la maintenance des équipements
techniques et la maintenance biomédicale. Ce simple constat
met en avant le fait que les
besoins des services de soins, en
terme de maintenance, ne seront pas pris en compte de manière
optimale
L'ingénieur et les techniciens ne peuvent pas
développer l'ensemble des activités
détaillées au X A). L'achat, la réception
et
l'installation technique des
équipements est de plus en plus difficile à
réaliser en interne et les autres activités
connaissent
également des
lacunes.
- La formation du
personnel utilisateur : Elle réclame :
- - le temps de la
formation du technicien
- le temps de
préparation de la formation des utilisateurs
- Le temps de planification
des séances
- Le temps de formation des
utilisateurs
Il faut
multiplier ces temps par le nombre de dispositifs médicaux, le
nombre de groupe à former (de jour comme de nuit),
en
espérant qu'une urgence ne
remette pas en cause le travail réalisé. Il faut
posséder les simulateurs adéquats et disposer
d'au
moins un exemplaire de
l'équipement dont on dispense la formation. Le temps
nécessaire et l'aspect aléatoire des
derniers
paramètres font de cette
activité un fardeau trop lourd à gérer pour ce
type d'organisation. Pourtant, cette fonction est
importante lorsqu'on sait que les
appareils se prêtent de service en service et que les
utilisateurs ayant reçu la formation lors de
la mise en service ne sont pas
systématiquement les utilisateurs de l'équipement. Ce
problème vaut également pour les
nouveaux membres du service qui
doivent se former sur l'ensemble des équipements.
- La maintenance
préventive : elle réclame :
- - le temps de la
formation du technicien
- Le temps de planification
des interventions
- le temps de
préparation de des interventions
- Le temps
d'intervention
Il faut
également espérer que l'appareil à maintenir
soit disponible. Une nouvelle fois, cette activité est trop
consommatrice de temps et la disponibilité des
équipements, trop aléatoire. Les petites structures
sont plus touchées par le problème de
disponibilité des
équipements que les grosses. Ces dernières
possèdent un parc matériel plus grand pour un
équipement donné.
Il est donc plus aisé
d'emprunter un équipement identique à un service
voisin, afin de libérer l'équipement à
maintenir. Ceci est
beaucoup moins possible dans une
petite structure.
Par conséquent, la
maintenance préventive est très peu
réalisée en interne. Elle est ignorée pour les
dispositifs autres que ceux
soumis aux contraintes
réglementaires ou aux équipements critiques (bloc
opératoire, anesthésie, réanimation, urgence
et
radiologie). La maintenance
préventive de ces sociétés est sous
traitées dans la plupart des cas.
- Le contrôle des
performances :
Il impose les mêmes
contraintes de temps et de disponibilité que l'activité
de maintenance préventive. Ignoré jusqu'à
l'arrivé
des textes réglementant
l'étalonnage de certains dispositifs médicaux, la
sous-traitance se met lentement en place.
Retour au sommaire
Ce type de
maintenance fait apparaître la notion d'urgence et la notion de
« fausses pannes » dues à une mauvaise utilisation
du matériel. Les demandes d'interventions pour ce type de
pannes sont nombreuses et bloquent des équipements sans
raisons.
Il faut donc répondre de
manière efficace et rapide aux besoins. C'est pourquoi cette
activité est l'activité principale des
techniciens. Leur nombre restreint
(2) est un des paramètres qui font sous-traiter une partie de
cette maintenance.
- La gestion de
l'inventaire et de la maintenance avec fichiers
La gestion
de l'inventaire devrait se faire au fur et à mesure des
réceptions, installation et réforme des
équipements. Elle
demande la participation de
plusieurs acteurs dont celle du service économique. Le temps
consacré au renseignement de la
base de donnée est fonction
du degré de précision cherché (quantité
et type d'information souhaité). Dans ce type
d'organisation, cette tâche
incombe à l'ingénieur.
Elle réclame
- Le temps de
recueillir les informations
- Le temps de saisir les
données informatiques et / ou d'organiser les
données archives.
Toutefois, les mises en service
n'ont pas le temps d'être suivi. La mise à jour se fait
donc périodiquement, en fonction des
factures.
La maintenance avec fichier quant
à elle, réclame une attention particulière de la
part de tous. Chacun doit participer au
renseignement de la base de
données :
- L'ingénieur,
principalement pour
+ Connaître
et faire connaître les contraintes
réglementaires
+ Connaître et faire
connaître les contraintes d'exploitation et de
maintenance portant sur les contrats (synthèse des
contenus)
+ Prendre connaissance des
publications
Ce n'est malheureusement pas
fait régulièrement, faute de temps.
- Le technicien,
principalement pour :
+ obtenir les
documents commerciaux
+ obtenir les documents
techniques
+ les
références des pièces
détachées
+ le manuel
utilisateur
Cela devient
également difficile à réaliser, faute de
temps, de dialogue.
Les techniciens tiennent
également à jour
+
l'historique des pannes et les actions de maintenance
engagées en vue de leur exploitation ultérieure.
Le degré de renseignement est fonction de l'organisation
utilisée. (Marque, modèle, n° de
série, date d'achat, date de la panne, date de
l'intervention, symptômes, réparations
effectuées. La gestion des coûts est à la
charge du service économique.)
Retour au sommaire
2. Le financement
de l'activité biomédicale
Si des
techniciens du service technique sont détachés à
la maintenance biomédicale, c'est pour tenter de
répondre aux besoins des patients et des services de soins
à moindre coût.
Le financement des
activités de maintenance biomédicale est assuré
au minimum.
Or, pour parvenir à assurer
le bon déroulement des activités, l'ingénieur et
les techniciens ont besoins de disposer
d'éléments
essentiels :
- Des locaux
adéquats pour travailler, stocker les appareils et les
pièces détachées. (Les techniciens de
Sallanches dispose d'un local de 16 m2 .).
- Un outillage
adéquat
- Des Equipements de
Contrôle de Mesures et d'Essais (ECME) : Ils vont
permettre de contrôler les performances des
équipements à l'issue de l'intervention. Un parc
complet d'ECME coûte environ 400 KF. Un tel investissement
est trop coûteux pour une petite structure. De plus son
organisation ne lui impose pas de posséder une gamme
complète de tels équipements. C'est pourquoi on
retrouve le plus souvent des ECME traditionnels (simulateur ECG,
manomètre, oscilloscopeE). Cependant, d'autres ECME plus
coûteux, comme le testeur de courant de fuite deviennent
incontournables.
La tendance est au groupement
d'achat. Ainsi l'investissement est amorti ainsi que l'utilisation
des équipements. Les hôpitaux de Haute-Savoie ont
prévu d'utiliser cette méthode pour acquérir
un testeur de courant de fuite.
- Les pièces
détachées : pour répondre à
l'urgence, un stock minimum est indispensable.
- Pouvoir assurer l'envoi
des équipements en réparation.
- La formation des
techniciens : les petites structures possèdent en
général un parc relativement grand en comparaison du
nombre de techniciens biomédicaux. Les Hôpitaux du
Mont-Blanc possède un parc d'équipement
constitué de 780 composantes, ce qui représente
environ 600 équipements. 150 des composantes sont sous
contrats de maintenance. Les formations sont choisies par
l'ingénieur pour que les techniciens soient polyvalents et
puissent assurer la maintenance des équipements tombant le
plus fréquemment en pannes (ECG, monitoring, perfuseurs,
hormis les équipements critiquesE).
Malgré son coût,
la formation des techniciens permet une intervention rapide de
qualité. L'habilitation donnée par le fabricant,
assure aux patients et à l'hôpital que les
dispositifs médicaux sont maintenus selon les
recommandations du fabricant. Bien qu'aucune réglementation
ne contraigne les techniciens à ne pas intervenir sans
habilitation, le fabricant se dégage de toute
responsabilité en cas d'incident survenu à l'issue
d'une maintenance réalisée sans celle-ci. L'enjeu
est trop important pour que les petites structures (comme les
grosses) prennent ce risque. Ainsi, la maintenance est
assurée en partie en interne, à la suite d'une
formation adéquate, ou encore sous
traitée.
Malheureusement, les formations
sont quasi inexistantes. Les compétences se perdent et
mettent en péril le développement du
biomédical en interne.
- Les contrats de
maintenance : Les dispositifs médicaux dont une
éventuelle défaillance pourrait entraîner de
grave conséquence sur la vie du patient sont placés
sous contrat. Il s'agit principalement des équipements du
bloc opératoire, d'anesthésie, de réanimation
et des urgences. C'est également le cas des
équipements technologiquement pointus dont la maintenance
demande des compétences spécifiques, comme les
équipements de radiologie et d'imagerie.
- L'équipement
informatique : La baisse du prix d'achat de cet
équipement permet de le démocratiser. Ses avantages
sont sa capacité de stockage d'information dans un espace
réduit, la possibilité de disposer de logiciels
d'aide à la gestion de la maintenance et d'accéder
rapidement à l'information. Pourtant, le manque de
formation concernant son utilisation et le prix des logiciels
spécifiques tels que ceux de GMAO (Gestion de la
Maintenance Assistée par Ordinateur) font que cet outil
reste peu utilisé.
- Le mobilier :
L'ère du document en papier n'est pas terminée.
Beaucoup de documents utilisent encore ce format, gros
consommateur d'espace.
Retour au sommaire
3.
L'organisation
Le manque de
temps et la taille de l'équipe de maintenance rendent
difficile la mise en place d'une organisation formelle. Bien
qu'à ce niveau on ne parle pas encore de démarche
d'assurance qualité, la structure possède une
organisation permettant de prendre en compte les demandes
d'intervention et de gérer la maintenance des
équipements biomédicaux. La
difficulté
principale repose sur le manque de
respect des quelques procédures établies.
On compte quelques exemples
typiques aux Hôpitaux du Mont-Blanc :
- La procédure de
demande d'intervention semblant mal connue, une note de service
fut réalisée, expliquant que les demandes de
réparations pour le biomédical et les
équipements techniques devaient être
réalisées sur des documents séparés et
transmis au service économique. Actuellement, tous les
services ne suivent pas la procédure. On voit toujours des
équipements arriver à l'atelier avec leur demande
d'intervention non visé par le service économique ou
encore, s'obstiner à téléphoner aux
techniciens.
- Le manque de dialogue
figure également parmi les lacunes de l'organisation : A
Sallanches, le suivi et la gestion des contrats sont à la
charge du service économique. Les techniciens ne sont pas
informés du contenu des contrats et des nouveaux
contrats.
- Le manque de
procédures formelles empêche également de
maîtriser parfaitement la maintenance biomédicale.
Bien que les techniciens possèdent une bibliothèque
technique, il n'existe pas de procédure de gestion de la
documentation. Les techniciens ne sont pas tenus informés
des derniers textes réglementaires.
Une telle organisation permet
de répondre à l'urgence, d'éviter de sous
traiter totalement la maintenance et de réaliser
des
économies sur les «
fausses pannes ». Jusqu'à présent, les directions
ne fournissaient pas les moyens de développer de
cellule
biomédicale, malgré
la volonté des équipes de maintenance.
Désormais, le contexte réglementaire est tel que les
directions vont
devoir revoir leur
position.
Retour au sommaire
XI.
L'aspect réglementaire
La
législation ne progresse malheureusement qu'à la faveur
de crises. Le secteur sanitaire ne fait pas exception. L'exemple
le
plus marquant est la
création du ministère de la santé en 1920
à la suite de l'épidémie de grippe espagnole qui
tua plus de 30
millions de personnes à
travers le monde. Depuis le début des années 1990,
à la suite du scandale du sang contaminé, la France a
pris conscience que des réformes sanitaires s'imposaient. Elle
a mis en place des institutions comme l'agence
française
du sang (remplacée par
l'établissement français du sang en 1998), ou encore
l'agence du médicament en 1993 (remplacée
par
l'Agence Française de
Sécurité Sanitaire des Produits de Santé en
1998) et a édité des textes réglementaires. Ces
textes, de
plus en plus édités
sous la pression des directives européennes entraînent
certaines contraintes pour les hôpitaux et leur
équipe
biomédicale.
A.
La réforme hospitalière de 1991 et
l'accréditation
La loi
n°91-738 du 31 juillet 1991 impose aux établissements de
santé publics et privés de développer une
politique
d'évaluation des pratiques
professionnelles, des modalités d'organisation des soins et de
toutes actions concourant à une prise
en charge globale du malade afin
d'en garantir la qualité et l'efficience5.
Jusqu'à présent, le
maître mot était « évaluation
».
Depuis l'ordonnance n°96-346
du 24 avril 1996 instaurant l'accréditation, on note le
développement d'un autre concept.
L'accréditation est
« une procédure d'évaluation externe à
un établissement de santé, effectuée par des
professionnels,
indépendante de
l'établissement de santé et de ses organismes de
tutelle, concernant l'ensemble de son fonctionnement et de ses
pratiques. Elle vise à s'assurer que les conditions de
sécurité et de qualité des soins et de prise en
charge du patient sont prises en compte par l'établissement de
santé6
. »
L'ANAES est chargée
de la mise en uvre de l'accréditation.
Cela signifie que les
hôpitaux vont non seulement évaluer leurs pratiques mais
également les améliorer de manière
continue.
Autrement dit, tous les services
des hôpitaux vont devoir développer une démarche
d'assurance qualité. La date butoir
d'entrée dans la
procédure étant fixée à 2001.
Bien que les petites structures
n'aient pas développé de cellules biomédicales,
la maintenance des dispositifs médicaux reste
incontournable et fait partie des
référentiels de l'ANAES, au titre de la gestion des
fonctions logistiques, références 1 et 2.
«
L'établissement est organisé pour assurer la
sécurité et la maintenance des bâtiments, des
équipements et des installations.
-
l'établissement met en uvre les recommandations issues des
contrôles externes des bâtiments, installations et
équipements
- une politique de
maintenance est définie
- une maintenance
préventive est assurée
- une maintenance curative
est assurée
- des protocoles d'alertes
et d'interventions sont écrits et connus des personnels
concernés »
«
L'établissement dispose d'approvisionnements et
d'équipements adaptés aux besoins de son
activité
- les besoins sont
évalués sur le plan quantitatif et sur le plan
qualitatif
- les personnels
utilisateurs sont associés aux procédures d'achat
(les procédures d'achat concernent les approvisionnements
en consommables aussi bien que les
équipements)
- les secteurs
d'activité utilisateurs sont approvisionnés à
périodicités définies
- une procédure
d'approvisionnement en urgence est en
place7.
»
Cela signifie qu'il faudra initier
sous peu une démarche qualité pour la fonction
maintenance biomédicale. Les petites structures
ne feront pas exception. L'enjeu
est d'autant plus important pour elles que le manque de
résultat peut entraîner la fermeture de
l'établissement.
L'ANAES, cependant,
n'interfère pas dans le rôle de l'Etat. Leurs
rôles sont complémentaires. L'ANAES
contrôlera
l'existence de procédures
relatives à l'application des textes réglementaires.
L'Etat garde la responsabilité du contrôle de
la
conformité aux
textes.
Retour au sommaire
B.
Le marquage CE et la matériovigilance
Depuis le 14
juin 1998, le marquage CE est obligatoire. Il a pour objectif
d'indiquer la conformité d'un dispositif médical
à des exigences essentielles de sécurités
identiques pour l'ensemble de la Communauté
Européenne.
Un dispositif médical
étant : « un instrument, un appareil, un
équipement, une matière, un produit, à
l'exception des produits d'origines humaine, ou autre article seul ou
en association, y compris les accessoires et logiciels intervenants
dans son fonctionnement, destiné par le fabricant à
être utilisé chez l'homme à des fins
médicales, et dont l'action principale voulue n'est pas
obtenue par des moyens pharmacologiques ou immunologiques ni par
métabolisme, mais dont la fonction peut être
assistée par de tels moyens.
Les dispositifs
médicaux, qui sont conçus pour être
implantés en totalité ou en partie dans le corps humain
ou placés dans un orifice naturel, et qui dépendent
pour leur bon fonctionnement d'une source d'énergie
électrique ou de toute source d'énergie autre que celle
qui est générée directement par le corps humain
pu la pesanteur, sont dénommés dispositifs
médicaux implantables actifs8
. »
L'obtention
du marquage CE impose aux fabricants d'être conforme aux
directives 98/385/CEE du 20 juin 1990 relatives aux dispositifs
médicaux implantables et 93/42/CEE du 14 juin 1993 et
93/68/CEE du 22 juillet 1993 relatives aux dispositifs
médicaux.
La validation technique par un
seul organisme notifié de l'union européenne suffit au
fabricant pour que son produit soit reconnu
sur le marché
européen.
L'intérêt d'un tel
marquage pour les établissements de soins est de profiter des
technologies et d'équipements se trouvant au
delà de nos
frontières tout en sachant qu'ils respectent les exigences
essentielles de sécurité garantissant une utilisation
sans
risque pour le patient et
l'utilisateur.
La
matériovigilance, quant à elle, est née des
directives européennes 90/385/CEE et 93/42/CEE qui imposent
également aux
Etats membres de l'union
européenne de recenser et d'évaluer de façon
centralisée les incidents graves mettant en cause
des
dispositifs médicaux, mais
laissent à chaque Etat membre une totale liberté pour
organiser sa matériovigilance. En France, elle
s'articule suivant :
- un échelon
central d'analyse et de décision
- un échelon local de
recueil et de transmission de l'information
Le correspondant local,
très souvent l'ingénieur biomédical, doit
coordonner les actions, veiller à la mise en place des
mesures,
conduire les enquêtes et
travaux, collecter et transmettre les informations et sensibiliser
les personnels utilisateurs de dispositifs
médicaux.
Basée sur une veille
sanitaire et un contrôle à posteriori des dispositifs
médicaux, la matériovigilance doit permettre
d'éliminer
tout équipement
potentiellement dangereux du marché.
Cette mission réclame
une organisation souple et intelligente dont les piliers sont le
dialogue, la communication et la
traçabilité.
La responsabilité du
correspondant se trouve engagée, ainsi que celle du directeur
de l'établissement. Les peines prévues en
cas de faute sont de 4 ans de
prison et 500 KF d'amende. Bien qu'il n'y ait pas de
responsabilité pénale de la personne morale
de l'établissement, au
titre de l'article L665-7 du Code la Santé Publique, l'enjeu
est important et les établissements de santé
ne peuvent pas ce permettre de
négliger l'organisation.
Retour au sommaire
C.
Le GBEA
L'arrêté du 2 novembre 1994 relatif au Guide de Bonne
Exécution des Analyses de biologie médicale instaure
l'arrivé d'un
système d'assurance
qualité au laboratoire. Ce système intervient de la
prise en charge du patient au compte rendu final en
passant par l'archivage et
l'élimination des déchets.
Précurseur en la
matière, le laboratoire a besoin d'un catalyseur pour mettre
en application le GBEA. Il doit le trouver au
niveau de la direction de
l'établissement pour s'assurer du soutient des autres services
dans le programme.
Parmi ces services, le rôle
du biomédical est important. Il intervient :
- Dès l'achat :
« les systèmes analytiques doivent êtres
choisis en fonction des performances souhaitées et des
résultats des expertises réalisées
indépendamment du constructeur ou du vendeur.
»
- Au niveau de l'entretient du
parc matériel : « les appareils doivent êtres
périodiquement et efficacement inspectés,
nettoyés, entretenus et vérifiés selon une
procédure opératoire [E]. » « Le
fonctionnement des appareils doit être vérifié
selon la fréquence préconisée par le
constructeur ou le
vendeur9
».
Pour cela la structure
biomédicale doit être solide et une collaboration sans
faille doit s'établir avec le laboratoire.
Le GBEA réclame
également l'implication des services de soins du service
technique (élimination des déchets) et de
l'administration pour créer
une dynamique de groupe et répondre ainsi aux exigences de
l'arrêté. Qu'un seul de ces acteurs
vienne à ce dégager
du programme d'assurance qualité et la réussite de
l'opération peut être remise en cause.
Retour au sommaire
D.
L'arrêté du 3 octobre 1995
L'arrêté du 3 octobre 1995 relatif aux modalités
d'utilisation et de contrôle des matériels et
dispositifs médicaux de l'anesthésie décrit un
système d'assurance qualité en anesthésie et en
maintenance biomédicale. Les articles de l'arrêté
définissent les étapes du suivi des dispositifs et
matériels de leur réception à leur
maintenance.
- « Les
matériels et dispositifs médicaux font l'objet d'un
contrôle à chaque mise en service. Aussi bien
après l'achat qu'à la
suite d'une
réparation ou d'une interruption prolongée de
fonctionnement.
- Ils font l'objet d'une
vérification de leur état de fonctionnement avant
utilisation sur le patient.
- Ils font l'objet d'une
maintenance organisée, adaptée à leurs
conditions d'utilisation. (article 1) »
- « Une organisation et
des procédures sont mises en place par la direction de
l'établissement (article 2). »
- « La maintenance des
équipements est organisée (article 3).
»
Mettre en place un système
d'assurance qualité permet de répondre aux exigences de
l'arrêté. Cela demande une implication
de la direction, des
équipes soignantes et de l'équipe
biomédicale.
Retour au sommaire
E.
La loi du 1er juillet 1998
La loi
n°98-535 du 1eer juillet 1998 relative au renforcement de la
veille sanitaire et du contrôle de la sécurité
des produits
destinés à l'homme
met en place :
- Un institut de
veille sanitaire qui renforce la surveillance de l'état de
santé de la population.
- Une Agence Française
de Sécurité Sanitaire des Produits de Santé
(AFSSAPS) qui évalue et contrôle l'ensemble des
produits à finalité sanitaire.
- Une Agence Française
de Sécurité Sanitaire des Aliments (AFSSA) qui
contribue à la sécurité sanitaire dans les
domaines de l'alimentation allant de la production à la
consommation.
- Un comité national de
sécurité sanitaire chargé d'analyser les
événements susceptibles d'affecter la santé
de la population.
- Un Etablissement
Français du Sang (EFS) gestionnaire unique du service
public transfusionnel.
Outre la création de ces
institutions, la loi apporte quelques modifications importantes au
code de santé publique. Ainsi, l'article
14 du titre V « dispositions
diverses » - III, y introduit l'article L665-5
rédigé comme suit :
« Pour les dispositifs
médicaux dont la liste est fixée par le ministre
chargé de la santé, après avis de l'AFFSAPS,
l'exploitant est tenu de s'assurer du maintien de ces performances et
de la maintenance du dispositif médical. »
« Cette obligation
donne lieu, le cas échéant, à un contrôle
de qualité dont les modalités sont définies par
décret et dont le coût est pris en charge par
l'exploitant des dispositifs (E). »
Bien que la liste des
dispositifs médicaux ne soit pas encore éditée,
on peut logiquement supposer qu'elle touchera :
- tous les
équipements biomédicaux d'anesthésie
déjà concernés par l'arrêté du 3
octobre 1995,
- tous les équipements
des laboratoires déjà soumis au GBEA,
- tous les équipements
biomédicaux utilisés dans les services de soins
intensifs, de réanimation enfants et adultes,
- tous les équipements
de radiologie,
- tous les équipements
d'exploration fonctionnelle.
Soit plus de 90 % des
équipements biomédicaux traditionnels d'un
établissement de santé.
La charge de travail des
équipes biomédicales va considérablement grossir
ainsi que les coûts d'exploitation. Les petites
structures seront touchées
de plein fouet et devront prendre conscience de l'importance de
l'équipe biomédicale.
Depuis
le début des années 1990, on a donc constaté que
la législation avait intégré petit à
petit la notion d'assurance qualité au sein des
établissements de soins. L'arrivée du GBEA et de
l'arrêté du 3 octobre 1995 à fait du laboratoire
et des services d'anesthésie ˆ réanimation, des
urgences et du bloc opératoire les pilotes du changement. Ils
ont d'ailleurs été parmi les premiers à
intégrer la notion de contrôle qualité et de
performance en association avec le biomédical.
La
procédure d'accréditation et la loi du 1er juillet 1998
viennent mettre une touche finale au processus, en élargissant
le champ d'application de l'assurance qualité et du
contrôle qualité à tous les services.
Dans ce contexte, la direction des
établissements de soins tient un rôle important de
leader et se doit de dégager des moyens
humains et financiers, de
s'investir dans l'élaboration d'une organisation et des
procédures à suivre, afin de changer les
mentalités, de
responsabiliser les services pour mener à bien sa
mission.
La réalisation de cette
mission passera obligatoirement par une refonte de la fonction
maintenance biomédicale, impliquée au
niveau des dispositifs
médicaux de tous les services cliniques et
médico-techniques.
Il faudra également compter
avec l'évolution du rôle de l'ingénieur
biomédical, amené à développer son
rôle de qualiticien dans
l'élaboration des
procédures et protocoles de contrôle
qualité.
L'enjeu est d'autant plus grand
pour les petites structures que les actions engagées en
réponse aux contraintes imposées par les
directives européennes et
les textes réglementaires sont et seront
contrôlés par des représentants de l'Etat et de
l'ANAES. Le
risque encouru en cas de
non-conformité ou de non-respect des règles pourra
aboutir à une diminution des budgets voire à
la
fermeture de
l'établissement.
Retour au sommaire
XII.
Evolution de la politique de gestion
La pression
exercée par la réglementation est de plus en plus
forte. Elle accroît la responsabilité des directions
des
établissements.
L'instauration d'un système d'assurance qualité, pour
améliorer la qualité des soins tout en diminuant les
coûts
reste pourtant à la charge
des établissements. Ceux-ci ne peuvent compter que sur l'aide
intellectuelle apportée par les « guide
» (accréditation) ou
les normes, pour développer leurs systèmes et
répondre aux exigences réglementaires. Par ailleurs,
une
contrainte d'un nouveau type vient
aggraver la situation : la concurrence entre sites
hospitaliers.
Les établissements sont
donc amenés à bouleverser leur politique de gestion,
non sans influence sur la fonction maintenance
biomédicale.
A.
Les contraintes
1. Le
financement
Contrairement à ce que l'on pouvait espérer, les
contraintes réglementaires ne s'accompagnent pas d'un
financement
spécifique. Or, la mise en
place d'un système qualité demande un minimum de
connaissance sur le sujet de la part du personnel.
Tout le monde doit parler le
même langage. La formation du personnel est une des clés
de la réussite de l'opération.
Un autre aspect
critique est celui du matériel. L'assurance qualité
requiert des moyens spécifiques liés à la
traçabilité des actes et au contrôle de
qualité. Il faut donc prévoir l'investissement dans des
équipements informatiques (hard, soft) et dans des
équipements de
contrôle de mesures et d'essai, notamment pour la fonction
maintenance biomédicale. Toutefois, il ne s'agit
pas
d'un investissement ponctuel. Ces
équipements sont amenés à être
utilisés. Il faudra donc établir un budget pour la
formation
des utilisateurs, pour la mise
à jour des logiciels ou le renouvellement des
équipements, mais aussi penser à leur maintenance
et
au contrôle de leurs
performances.
Pour cela, les
établissements de soins ne peuvent compter que sur leur
budget.
2. Le
recrutement de personnels
L'engagement
d'un établissement dans une démarche d'assurance
qualité réclame des moyens financiers et humains.
Les
petites structures
hospitalières, souvent en manque de personnel, ont du mal
à faire avancer les différents projets relatifs
à la
réglementation.
Les
hôpitaux du Mont-Blanc sont affectés par ce manque de
personnel : une étude comparative nationale de 31
établissements dans toutes les régions, de même
profil d'activité, de même capacité qualitative
et quantitative montre un déficit majeur des Hôpitaux du
Mont-Blanc sur tous les métiers. Ils sont en 30ème
position10
. On constate également que les
dépenses concernant le personnel représentent 65 % de
la masse des dépenses pour un niveau moyen
général de 70 %, constaté dans les
établissements.
L'embauche reste minimum et
concerne en priorité les secteurs « propres »
à l'Hôpital : le soins et l'administration.
On ne peut alors que constater la
non prise en compte, par les directions des établissements de
soins et des autorités de
tutelles, du réel besoin en
personnel pour l'activité de maintenance
biomédicale.
Ainsi, la préparation, la
mise en uvre et le suivi des procédures, tout comme la mise
en place de structures spécifiques et de
groupes de travail seront
difficile à réaliser et demanderont du
temps.
3. La
concurrence
Un des
facteurs déterminant de la survie des hôpitaux est leur
capacité à réagir face à la concurrence
exercée par les hôpitaux d'un même
département. Le cas des Hôpitaux du Mont-Blanc rend bien
compte du problème.
Situés dans la Haute
Vallée de l'Arve, les Hôpitaux du Mont-Blanc comptent
parmi les hôpitaux publics de Haute-Savoie qui
en dénombrent 9 avec les
Hôpitaux du Mont-Blanc.
- Les CH Georges Pianta
(Thonon-les-bains) et CH Camille Blanc (Evian-les-bains) forment
les hôpitaux du Léman et comptent
940 lits et places d'hospitalisations.
- Les CH d'Annemasse et de
Bonneville forment le centre intercommunal d'Annemasse-Bonneville
et comptent 481 lits et places
d'hospitalisations.
- Le CH de Rumilly compte 260
lits et places d'hospitalisation.
- L'hôpital
intercommunal du Sud-Léman-Valserine (Saint Julien en
Genevois) compte 420 lits et places
d'hospitalisations.
- Le centre hospitalier de la
région Annecienne (Annecy) compte 925 lits et places
d'hospitalisation.
Le développement des voies
de communication du département fait de ces hôpitaux des
concurrents sérieux, car la réserve de
population de la zone d'attraction
des hôpitaux du Mont-Blanc se trouvent en aval de la Haute
Vallée, entre Cluse et
Bonneville.
Le risque de voir fuir cette
population vers les autres pôles est donc à prendre en
considération.
Figure 2 :
Rhône-Alpes, secteur sanitaire d'Annecy
Une contrainte
supplémentaire s'ajoute à ce problème. La
saisonnalité de l'activité.
Le bassin d'attraction peut
atteindre 200 000 personnes lors des pics de fréquentations
d'hiver (février ˆ mars ˆ avril) et
d'été
(juillet ˆ août). Ces
pointes peuvent entraîner une augmentation de l'activité
moyenne d'environ 60 %. Cette forte activité
temporaire est difficile à
gérer.
L'objectif est alors de
maintenir une activité suffisamment importante, en
période creuse, pour que le nombre de point ISA,
qui
représente le poids
financier de l'activité, ne chute pas. Ceci entraînerait
une baisse du budget alloué par l'ARH à
l'hôpital. Ce
qui signifierait, a terme, la
fermeture de l'établissement.
Retour au sommaire
B.
Comment limiter l'impact des contraintes
La tendance actuelle est au
regroupement hospitalier et à la mise en place d'une politique
de recentrage des hôpitaux sur leur
activité principale : le
soin.
1. Le
groupement hospitalier
Les
contraintes qui viennent d'être détaillées
incitent les petites structures à se regrouper. Les
hôpitaux de Haute-Savoie ont
développé cette
politique comme on le voie sur la figure 4. Parmi les 9
hôpitaux publics, 6 se sont regroupés 2 à
2.
Annemasse et Bonneville, par
exemple, ont signé un contrat d'objectif et de moyen avec
l'Agence Régionale d'Hospitalisation
du Rhône-Alpes qui formalise
l'union des deux centres hospitaliers. Ce contrat leur permet
d'obtenir une enveloppe budgétaire
créditée de 26,6 MF
par an de 2001 à 2005. Cette somme sera répartie sur le
développement de la psychiatrie, le coût
d'investissement de la MCO
(Médecine, Chirurgie, Obstétrique) et les moyens de
sécurité11
. Les effets sont
bénéfiques dans le sens ou les ressources, humaines et
financières, tout comme les activités de soins, seront
mieux réparties et optimisées. Cela permet
également de diminuer la concurrence entre site.
Pour les
Hôpitaux du Mont-Blanc, l'enjeu de la création du
syndicat interhospitalier est de gérer au mieux la
saisonnalité en :
- assurant le maintien, sur
les deux sites, de cours séjours techniques,
- assurant une
médecine de proximité à Chamonix et de
spécialité à Sallanches,
- assurant le partage des
spécialités chirurgicales entre les deux
sites.
La structure des
établissements sera alors mieux adaptée aux besoins des
patients dans un contexte concurrentiel
départemental.
Toutefois, les conséquences
pour le biomédical restent peu significatives, car les
avantages du groupement sont plutôt de nature
à favoriser l'aspect du
soin proprement dit. Ainsi, le site de Chamonix ne possède pas
de techniciens biomédicaux et fait appel
aux compétences de ceux de
Sallanches.
2. La
politique de recentrage sur l'activité de
soin
Autrefois, les hôpitaux
avaient pour habitude de travailler en utilisant leurs
compétences propres. De nombreux corps de
métiers existaient et
existent encore.
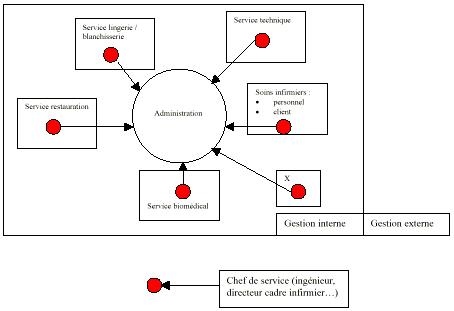
Figure 3 :
L'hôpital utilise ses compétences
internes.
Retour au sommaire
Ces dernières
années ont été le témoin d'un changement
des mentalités. On a vu apparaître la sous traitance
d'une partie des
activités de quelques
services. Les gros centres hospitaliers qui comptaient bon nombre de
métiers différents dans un seul
service, ont commencé
à céder quelques unes de leurs activités. Ainsi,
il devient courant de sous traiter la gestion de la
chaufferie (hôpital National
de St Maurice), ou une partie de la
maintenance.
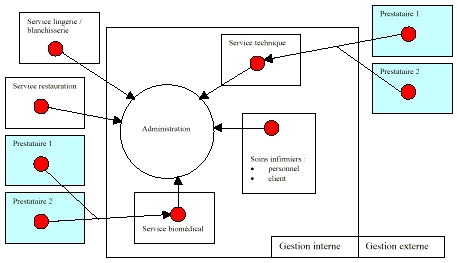
Figure 4 : La sous
traitance se développe.
On connaît
également un développement de la sous traitance de
services entiers, pour lesquels les établissements de soins
n'ont
pas spécialement vocation,
tels que la restauration, la lingerie ou le traitement des
déchets. C'est le cas des Hôpitaux du
Mont-Blanc qui ont laissé
la gestion de leur blanchisserie à l'hôpital de St
Julien en Gennevois.
Retour au sommaire
Une nouvelle tendance, encore
timide, semble se dessiner. Les membres des différentes
directions des services techniques et
logistiques (ingénieurs
biomédicaux, ingénieurs travaux, ingénieurs
informaticiensE) commencent à se rapprocher
physiquement
de l'équipe administrative
de direction. C'est le cas de la clinique de Vert Coteau à
Marseille ou encore du CH d'Annecy.
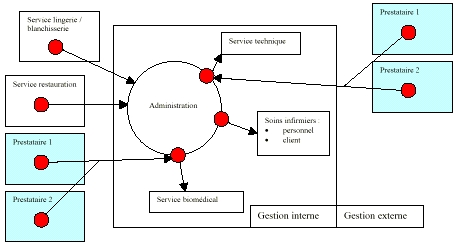
Figure 5 : Les
membres des différentes directions se
rapprochent.
On
s'aperçoit que le biomédical participe à cette
restructuration au même titre que les autres services
techniques et logistique. L'hôpital se rapproche petit à
petit de son activité propre : le soin et s'éloigne de
ses activités secondaires. Le nouvel hôpital d'Annecy,
dont la mise en service est prévue fin 2002 ˆ
début 2003, laisse à penser que cette tendance va se
développer et se transformer. En effet, l'architecture du
bâtiment principal est « complétée par un
centre technique et logistique qui regroupera, notamment, la
pharmacie, la production alimentaire, une partie des activités
informatiques et un garage12
. »
L'hôpital aspire donc
à devenir modulaire.
D'ailleurs, M. Pierre GILIBERT,
directeur de l'actuel hôpital d'Annecy le confirme : «
le nouvel hôpital ne fonctionnera plus en service.
L'unité subsistera, mais des pôles regroupés
architecturalement, permettront de réunir les moyens et
les
per onnes autour du patient
(E). Au delà du projet, il s'agit de toute une remise en cause
de nos modes de fonctionnement (E). L'hôpital a compris qu'il
ne devait plus vivre sur lui-même, de façon autarcique.
Il s'ouvre à l'extérieur13
. »
Retour au sommaire
C.
Une conséquence possible pour le biomédical des
petites structures
L'hôpital s'ouvre donc sur l'extérieur. Devant
l'incapacité des établissements de soins de
développer le biomédical, bon
nombre se tourne vers la tierce
maintenance. C'est le cas des Hôpitaux du
Mont-Blanc.
Mais la fonction maintenance
biomédicale peut elle être abandonnée aux mains
d'une ou de plusieurs sociétés prestataires
de
services comme on le fait avec
blanchisserie ou la restauration ? L'étude des
paramètres constituant la maintenance
biomédicale
répond à cette
question.
Le classement en 8 points des
activités d'un service biomédical énoncé
au IX) peut se résumer à 3 :
- La
maintenance
- L'achat
- La formation et le conseil
aux utilisateurs
L'objectif est de savoir ce
qu'il est ou n'est pas possible de laisser en gestion à une
société.
1. La
maintenance
Elle regroupe :
- La maintenance curative qui
prend en compte :
+ la détection et la
gestion des fausses pannes.
+ la réparation des
dispositifs médicaux suite à une
défaillance
Pour cela, il
faut
+ du personnel en
quantité suffisante
+ du personnel formé et
habilité par le fabricant à intervenir sur les
équipements dont ils ont la charge
+ intervenir suivant les
indications du fabricant, avec les pièces
d'origines
+ des équipements de
contrôle de mesures et d'essais pour réaliser le
contrôle des performances.
+ du personnel capable de
gérer les contrats de maintenance
+ la présence d'au moins
un référent hospitalier pour assurer la
cohésion des actes et s'assurer du respect des
procédures.
- La maintenance
préventive
Elle intervient avant
d'éventuelles défaillances et
réclame
+ du personnel en
quantité suffisante
+ du personnel formé et
habilité par le fabricant à intervenir sur les
équipements dont ils ont la charge
+ intervenir suivant les
indications du fabricant, avec les pièces
d'origines
+ des équipements de
contrôle de mesures et d'essais pour réaliser le
contrôle des performances.
+ du personnel capable de
gérer les contrats de maintenance
+ la présence d'au moins
un référent hospitalier pour assurer la
cohesion des actes et s'assurer du respect des
procédures.
Retour au sommaire
2.
L'achat
Il comprend l'achat proprement
dit ainsi que la réception et l'installation technique des
équipements neufs.
Il demande :
+ du personnel
possédant une bonne connaissance du marché et des
technologies
+ du personnel
possédant une bonne connaissance du parc matériel de
l'établissement
+ du personnel
possédant une bonne connaissance de l'organisation
interne
+ du personnel la
capacité de déterminer les besoins réels de
l'établissement
+ du personnel capable
d'assurer au mieux les intérêts de
l'établissement
+ des moyens
logistiques
+ une bonne connaissance
des textes réglementaires et des normes.
3. La formation
et le conseil aux utilisateurs
Elle est
importante, car le patient est dépendant des dispositifs
médicaux et de ceux qui s'en servent. Les fausses
pannes
relatives à la
méconnaissance des équipements et aux contres
indications d'utilisation du fabricant sont trop nombreuses.
Cette
fonction réclame du
personnel techniquement et pédagogiquement
compétent.
On constate donc qu'une grande
partie de la maintenance peut être sous
traitée.
Ces tâches dépendent
essentiellement des compétences de l'ingénieur
biomédical. Une dernière activité et non des
moindres
peut être
déléguée à un adjoint des cadres : la
formation et le conseil aux utilisateurs. Plongé au quotidien
dans les problèmes de
maintenance, il est plus à
même de répondre efficacement et rapidement aux demandes
que l'ingénieur.
Quoi qu'il en soit, ces
activités ne peuvent être réalisées que
par des membres de l'établissement afin de protéger les
intérêts de
ce dernier.
- L'établissement peut
utiliser les compétences d'une société de
tierce maintenance afin d'assurer les actions de maintenance mais
surtout de fournir une réponse adéquate aux
contraintes réglementaires, ce qui est actuellement
difficile a réaliser pour les petites
structures.
Cette société
pourrait également apporter une aide appréciable
à l'ingénieur biomédical à l'occasion de
la réalisation de projets
spéciaux. Il suffit de
prendre l'exemple du bug de l'an 2000 pour s'en convaincre. Les
Hôpitaux du Mont-Blanc ont suivi les
recommandations du « guide
méthodologique pour la préparation du passage à
l'an 2000 en milieu hospitalier14
».
1) Sensibilisation
et transparence : rendre prioritaire le passage à l'an
2000, sensibiliser les acteurs principaux du projet, mettre en
place l'organisation, sensibiliser le personnel médical et
soignant.
2) Réalisation de
l'inventaire : recenser tous les équipements de
façon exhaustive, dresser la liste des fournisseurs et
prestataires, recenser tous les contrats de fourniture de service,
de maintenance, de locationE
3) Hiérarchiser
les besoins : établir la criticité de tous les
équipements, dispositifs ou systèmes recensés
en fonction des risques encourus part les patients et le
personnel.
4) Réaliser une
étude d'impact : évaluer les risques de
dysfonctionnement lors du passage à l'an 2000,
évaluer l'impact financier des mesures à
prendre.
5) Elaborer un plan
d'action : en fonction des risques, de la criticité,
des ressources humaines, des capacités financières
et du calendrier.
6) Passer à la
réalisation et aux tests : spécifier les travaux
de remplacement ou de mise à niveau, lancer les appels
d'offres, passer les commandes, suivre les réalisations des
fournisseurs, tester les solutions mises en place.
7) Prévoir la
situation de crise : prendre les mesures de prévention
pour faire face aux problèmes prévus ou
imprévus, prévoir le fonctionnement de
l'établissement en situation de crise.
La
démarche a débuté il y a quelques années
avec la réalisation de l'inventaire par l'ingénieur
biomédical. Cela à mis à jour 780 composantes
constituant environ 600 dispositifs biomédicaux. Cet
inventaire a été suivi en 1998 par l'étude
d'impact. Celle-ci a conduit l'établissement à
contacter plus de 130 fabricants et fournisseurs pour connaître
les risques liés aux équipements et leur
capacité à assurer leurs prestations sans incidents. A
cela s'ajoute l'analyse des réponses et les relances
systématiques par courrier, téléphone ou fax, en
cas de nom réponse ou de réponse
incomplète.
Cette phase est
particulièrement longue et fastidieuse. Elle est
réalisée en parallèle avec les étapes 4
et 5 pour gagner du temps
et éviter d'être mis
sur la liste d'attente des fabricants pour les mises en
conformités.
Les dernières phases du
projet seront consommatrice d'énergie et de temps puisqu'il
s'agit de prévoir des structures
dégradées, de
concevoir un plan rouge en cas de crise lors du passage à l'an
2000 et de prévoir le contrôle des
dispositifs
après le
passage.
Le dernier trimestre sera donc
très chargé pour l'ingénieur
biomédical.
A la fin de cette année, le
programme de mise en conformité an 2000 aura 3 ans.
Pour les grosses structures, ce
programme est encore plus gourmand en temps. Les Hospices Civils de
Lyon comptabilisaient
déjà en juin dernier
5 années ˆ hommes consacrées au passage à
l'an 2000.
Retour au sommaire
Une telle structure peut
fonctionner et dégager du temps aux personnels de
l'établissement.
Dans ces conditions, on peut
imaginer qu'a terme l'hôpital se focalisera sur son
activité propre et cédera ses
activités
secondaires (pharmacie, services
techniques et logistiques, biomédicaleE) à des
prestataires, en gardant pour chacune d'elles
un ou plusieurs
référents lui appartenant : le Plug -
in15
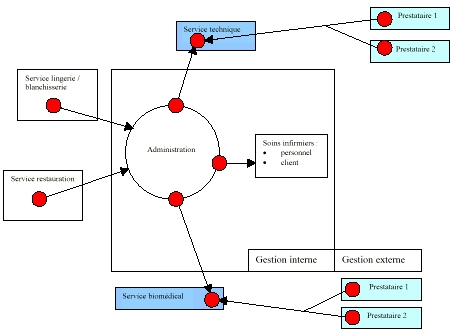
Figure 6 :
Apparition du Plug'in.
D.
Avantages et inconvénients
1.
Avantages
Les avantages de cette
structure reposent sur 3 points principaux.
- la présence
des techniciens
- l'apport d'une réponse
à la réglementation
- des gains divers
a/
La présence des techniciens
La souplesse
des techniciens est un atout non négligeable. Lorsqu'il ne
convient pas à l'établissement, il est facile de
le
remplacer. Lorsque la charge de
travail est trop importante, comme cela le devient à
Sallanches lors des pics d'activités,
l'équilibre peut être
rétabli par l'arrivé de personnel
complémentaire.
Ainsi, il en est fini des
problèmes de manque de personnel, que ce soit par manque
d'embauche ou pour raisons de congés, de
maladie ou de départ en
retraite.
On parvient à obtenir une
constance des prestations par l'équilibre du personnel et de
la charge de travail.
Une réelle politique de
maintenance peut se développer.
b/
Une réponse à la
réglementation
Les
sociétés de maintenance s'appuient sur une bonne
logistique. Elles possèdent déjà les
équipements de contrôles de
mesures et d'essais.
L'investissement n'est pas pris en charge directement par
l'établissement. Leur utilisation, peu
développée
jusqu'alors, apporte une
réponse aux réglementations qui commencent à
imposer le contrôle des performances et le
contrôle
qualité.
Elles prennent en charge une
partie de la maintenance préventive peu
développée en interne, mais qui tend à se
développer de
manière obligatoire. Cela
permet aux hôpitaux de resserrer les mailles de leur filet de
protection.
c/
Les gains divers
Les
cliniques bénéficient surtout de cet avantage. La
maintenance biomédicale, peu ou pas développée
en interne, est souvent laissée en gestion aux
économes. Le nouveau schéma d'organisation permet de
simplifier la gestion au quotidien, d'économiser de
l'énergie et le temps passé à résoudre
les problèmes de maintenance. Le gagné peut être
utilisé à d'autres tâches. Le
référent peut réaliser le contrôle
qualité ou l'achat.
Ces établissements ne
possèdent pas, en général, les
compétences pour gérer les contrats de maintenance.
Celle-ci se simplifie
grâce au nombre moins
important des contrats à suivre et à l'utilisation des
compétences de l'ingénieur
biomédical.
Retour au sommaire
2.
Inconvénients
Malgré
tout, il existe des problèmes engendrés par les
compétences réelles des prestataires à maintenir
le parc et à respecter
les délais convenables mais
aussi un problème de rapidité d'intervention des
techniciens.
a/
Le problème de compétence
Le
problème des mainteneurs est qu'ils ont moins de complexes
à intervenir sur les équipements sans posséder
l'agrément des fabricants, au contraire des techniciens
biomédicaux hospitaliers qui interviennent sur des
équipements pour lesquels ils sont
habilités à
intervenir. Tous les constructeurs, notamment ceux qui
possèdent un SAV, ne donnent pas leur agrément.
Cela
oblige les mainteneurs à
chercher d'autres solutions.
Ils les trouvent outre atlantique,
où la tierce maintenance a dix ans d'avance sur la France. Ils
font appelle aux fabricants et aux
distributeurs pour les
former.
Toutefois, la validité des
formations reste problématique. Les équipements ne sont
jamais à 100 % identiques aux nôtres. Les
applications médicales, les
alimentations électriques et les programmes implantés
dans les microprocesseurs sont différents.
D'autres se forment entre eux, en
France. Mais ces formations ne sont pas reconnues. Pourtant, aucun
texte ne contraint les
mainteneurs à être
agrémenté. Les mainteneurs s'appuient sur une relation
de confiance avec leurs clients et s'engagent à
n'intervenir que dans le cadre de
leurs compétences. Au delà, c'est au fabricant
d'intervenir. Quoi qu'il en soit, le choix de faire
intervenir l'un ou l'autre des
prestataires reste de la responsabilité de
l'établissement de soins.
Un autre point laisse à
penser que la situation ne pourra pas durer. Le
périmètre de validité de l'habilitation des
techniciens. Les
fabricants la donnent pour un
technicien sur un site précis. Cette situation n'est pas
viable.
b/
Le problème des pièces
détachées
Lorsqu'un
établissement utilise les compétences d'un prestataire
de maintenance, il existe des problèmes de délai
d'obtention des pièces détachées. Pourtant, les
pièces d'origine sont obligatoires et faire appelle aux
fabricants est difficilement contournable, bien qu'on puisse se
fournir chez le fournisseur du fabricant.
On assiste alors à la
formation d'un trinôme constructeur ˆ mainteneur ˆ
établissement de soins. Lorsque les relations entre
l'établissement de soins et
le mainteneur sont bonnes, ce dernier dispose d'un moyen de pression
complémentaire.
Néanmoins, ce
problème peut se régler sans l'intervention de
l'établissement si le mainteneur est suffisamment bien
implanté
pour profiter de son effet de
masse.
Le second problème à
déplorer est celui du prix des pièces
détachées. Le remplacement du fabricant par un autre
prestataire
fait perdre à
l'établissement de soins le bénéfice des
tarifications avantageuses sur les pièces
détachées. Les fabricants font
payer le prix fort aux
mainteneurs. Suivant le contrat passé, la répercussion
du coût de ces pièces peut être imputée
à
l'établissement. La
politique de maintenance suivi par le mainteneur doit être
justifiée et soumise au contrôle de
l'établissement.
c/
La rapidité d'intervention
En fonction
de la formule de contrat choisi, la présence des techniciens
peut n'être que partielle. La notion d'intervention
d'urgence n'est alors pas prise en
compte.
L'intérêt du plug
in devient évident aux vues de ces inconvénients. Il
peut, outre ses tâches habituelles, contrôler la
maintenance
réalisée et mesurer
le degré de satisfaction des clients du biomédical :
l'administration ainsi que les services cliniques et
médico
- techniques.
Retour au sommaire
XIII.
Quelle évolution possible
Au
début des années 1980, seuls les fabricants de
dispositifs médicaux proposaient de maintenir leurs
équipements. Ce qui
laissait peut d'initiative aux
établissements de soins. La plupart d'entre eux
possédait une organisation fondée sur
l'implantation
d'agences régionales
constituées de commerciaux et de techniciens. Au fur et
à mesure, la situation s'est dégradée.
Les
fabricants ont pour vocation de
fabriquer voire de vendre leurs équipements. La maintenance
n'était qu'un mal nécessaire.
Aujourd'hui,
les fabricants ont revu leur organisation. Ils ne disposent, pour
beaucoup d'entre eux, que d'un siège social, de
techniciens et de commerciaux
itinérants avec bureau à domicile. Les
sociétés de tierce maintenance se sont
développées et les
fabricants ont commencé
à sous traiter leur maintenance (Nellcor, CritikonE). La fin
des années 1990 montre que 3 sociétés
dominent le marché de la
tierce maintenance.
- SOMELEC
- MAINTELEC
- GEMS
Toutefois, ces 3
sociétés ne proposent pas le même type de
prestation.
A.
3 sociétés
1.
SOMELEC
Cette
société de métrologie a souhaité
développer ses compétences en achetant la
société DAMELEC, qui proposait des
prestations de maintenance
biomédicale.
Elle se présente comme un
complément aux services biomédicaux hospitaliers
déjà en place, en proposant d'assurer une
partie
de :
- La maintenance curative :
99 % de celle-ci est réalisée sur devis et non sous
contrat.
- La maintenance
préventive : elle propose des contrats de «
vérification des performances ». Pour ce type de
maintenance, SOMELEC intervient sans posséder
systématiquement de formation sur l'équipement.
Lorsque les performances sont altérées, la
société ou l'établissement de soins entre en
contact avec le fabricant pour le faire intervenir.
L'établissement peut décider d'obtenir les
pièces détachées et de faire intervenir
SOMELEC, malgré le manque de formation (sous sa
responsabilité).
Toutefois, SOMELEC appuie ses
compétences sur des formations réalisées par le
fabricant et possède les agrémentations
nécessaires. Lorsque ce
n'est pas le cas, ses techniciens suivent des formations à
l'étranger sur des équipements dont ils ne
peuvent obtenir de formation en
France. SOMELEC intervient sur tout type d'équipement hormis
les équipements de
radiologie, mais uniquement de
manière ponctuelle, sur le site hospitalier.
Retour au sommaire
2.
MAINTELEC
Tout comme
SOMELEC, MAINTELEC se propose de venir en aide aux services
biomédicaux. Spécialisé dans
l'électronique médicale, les équipements du bloc
opératoire, d'anesthésie et de réveil ainsi que
dans les équipements de laboratoire, MAINTELEC propose une
maintenance curative et préventive sous contrat annuel, sur
des équipements pour lesquels ses techniciens sont
formés et habilités par les fabricants. Leur
compétence s'appuie également sur des formations
inter
société au sein du
groupe « Alliance biomédicale ».
La collaboration avec les
techniciens biomédicaux hospitaliers réside dans le
fait que ces techniciens ont à leur charge la
détection des vraies pannes
avant de faire intervenir la société. Tout comme
SOMELEC, MAINTELEC ne propose pas la
mise à disposition à
temps plein d'un technicien sur site.
3.
GEMS
A la
différence des deux autres sociétés, elle n'est
pas quŒune société de tierce maintenance. Elle
fabrique et vend son propre matériel. Pour se positionner sur
le marché, elle achète d'autres sociétés
afin d'obtenir les compétences nécessaires.
Sa structure financière et
son organisation lui permettent de proposer des prestations de
maintenance beaucoup plus larges et
souples que celles de ses
concurrents. En effet, elle propose des contrats de maintenance
« modulaires » qui se rapproche des
besoins de ses clients.
Un entretien avec deux de ses
membres a permis de dresser quelques scénari possibles pour
les Hôpitaux du Mont-Blanc.
GEMS peut :
- ne proposer que de
la maintenance préventive
- une maintenance
préventive complète et une maintenance curative sur
une partie seulement de nos équipements
- mettre un technicien à
disposition des hôpitaux du département ou des
Hôpitaux du Mont-Blanc
- mettre en place une nouvelle
GMAO
- s'occuper de la gestion du
bug de l'an 2000
- proposer un ramassage
hebdomadaire des dispositifs médicaux
défaillantsE
GEMS se propose d'intervenir
directement sur un parc matériel relativement large, en
fonction des formations de ses
techniciens. Seuls les
équipements de laboratoire, les microscopes et les lasers ne
sont pas directement pris en charge par les
techniciens. Elle se propose
cependant de les sous traiter.
Parmi ces 3
sociétés, la concurrences exercée par GEMS est
la plus agressive. Ces propositions sont plus complètes et
tendent
à s'intégrer
dans le dernier schéma, figure
6.
C'est la seule à proposer
la mise à disposition de techniciens.
Les deux autres restent
traditionnelles et s'apparentent plutôt au schéma de la
figure
4.
L'impossibilité de
développer le biomédical en interne et les
difficultés rencontrées pour répondre de
manière efficace et
efficiente aux contraintes
réglementaires nous font nous tourner en première
intention vers GEMS et sa solution novatrice, pour
la France, d'un service
biomédical « clé en main ». Ceci afin de
mieux optimiser les ressources. En effet la simple
maintenance
préventive sur un parc de
200 pousses seringues nous a été évalué
à 100 KF. Dans ces conditions, répondre aux exigences
de
la loi du 1er juillet revient
cher.
Un audit a d'ailleurs
été réalisé au Hôpitaux du
Mont-Blanc. Malheureusement, son résultat et les propositions
de GEMS ne
sont pas encore
disponibles.
Retour au sommaire
B.
Enquête
L'utilisation des compétences des sociétés de
tierce maintenance ne fait pas l'unanimité. C'est ce que
révèle l'enquête menée
auprès des petites
structures hospitalières de Haute-Savoie, de Maurienne et de
Tarentaise, de l'hôpital de Gap mais
également
auprès de la plupart des
établissements référents de la
société GEMS et de ses concurrents. L'objectif
étant d'obtenir une
image réelle de
l'état des petites structures médicales, des solutions
actuelles et avenirs provenant aussi bien des
professionnels
de la maintenance que des
principaux intéressés : les établissements de
soins. Les avis sont partagés et certains proposent
d'autres solutions.
Les contacts visés
étaient les techniciens biomédicaux hospitaliers, les
ingénieurs biomédicaux et directeurs d'agences. Pour
les
établissements utilisant
les prestations de GEMS, les contacts étaient les
référents des établissements de soins :
ingénieurs
biomédicaux,
économesE
Les petites
structures hospitalières de Haute-Savoie connaissent toutes la
même situation. Leur maintenance biomédicale
est
réalisée en partie
par un technicien attaché au service technique. Il y a dix
ans, à la création de cette fonction, les
formations
étaient
régulières. Les moyens humains, financiers et
matériels suffisaient à répondre aux contraintes
de l'époque.
Aujourd'hui, ce n'est plus le cas.
Les directions des établissements semblent délaisser le
biomédical, submergées par d'autres
préoccupations relatives
aux soins. Le biomédical ne se développe plus. Pire. Il
régresse. La loi du 1er juillet commence a
inquiéter. La
responsabilité des établissements étant
engagée, beaucoup pensent voir à terme
l'augmentation du nombre de
contrat de maintenance
passer avec les fabricants. Ce qui signifierait faire marche
arrière pour revenir dix ans en arrière.
Or, les techniciens ne souhaitent
pas voir la fonction biomédicale disparaître de leur
activité.
La solution
est donc ailleurs. Du côté des sociétés de
tierce maintenance. Mais sous condition : posséder un
référent possédant de réelles
compétences biomédicales. En effet, les services
techniques ne possèdent pas ces compétences et ne
souhaitent pas s'impliquer d'avantage dans cette fonction. Confier
cette responsabilité à un cadre infirmier rendrait
difficile la gestion de l'externalisation. Un technicien
expérimenté ou l'ingénieur biomédical,
conviendrait parfaitement.
Parmi ces structures, deux ont
choisi de faire appel à la société GEMS pour
réaliser un audit de leur fonction maintenance
biomédicale.
La tendance en Haute-Savoie est
donc à l'externalisation de la maintenance avec un
référent hospitalier de préférence
à plein
temps, sur le site.
Ils suivent les traces de
plusieurs établissements en France, dont une grande
majorité de cliniques. On distingue deux tendances
:
- les cliniques
seules
- les groupements de
cliniques
Avant
l'arrivée de la tierce maintenance, la plupart d'entre elles
ne possédaient pas de personnel affecté à la
maintenance
biomédicale. Or depuis deux
ou trois ans, les cliniques ont pris conscience de l'importance de la
fonction maintenance. Mais
développer un service
biomédical en interne en ne partant de rien coûte
très cher. De plus, elles ne possèdent pas toujours
les
compétences pour suivre la
maintenance et gérer les contrats. La proposition d'un contrat
unique simplifie cette gestion.
- les groupements de
cliniques
Lors des
groupements, certaines cliniques ont fait le point sur leur fonction
maintenance biomédicale. La fusion des équipes de
maintenance, pour celles qui en possédaient, a abouti à
la restructuration de l'organisation, libérant des postes qui
ont financé le développement de la tierce
maintenance.
Toutefois, quelque soit la
tendance et le type de formule choisie, les catalyseurs sont les
mêmes :
- la pression des
contraintes réglementaire et le poids des
responsabilités
- le coût
d'investissement trop important pour développer un service
biomédical interne
Retour au sommaire
Cette
solution semble faire des émules. Mais seule une
société propose des prestations modulaires : GEMS.
L'agressivité de sa démarche, les parts de
marché qu'elle gagne rapidement et son aspect « fabricant
ˆ mainteneur » soulève deux
problèmes.
Celui du monopole sur le
marché de la tierce maintenance et celui de l'implantation de
ses équipements. Dans ce contexte, un
prestataire peut fixer les tarifs
qu'il souhaite. Il prend ainsi en otage les établissements
sans solutions de secours. On peut
également penser qu'un
prestataire mal intentionné en profiterait pour implanter ses
équipements.
On peut imaginer que les
établissements reviendraient de cette solution et n'auraient
d'autre choix que de tenter de débaucher
les techniciens implantés
dans leurs locaux.
L'avantage serait alors de
posséder une très bonne compétence en interne.
Compétence qui travaillerait non plus dans
l'intérêt
de la société
prestataire (dont elle connaît les rouages) mais dans
l'intérêt de l'établissement.
Pour
l'instant, la résistance est timide. Quelques hôpitaux
ont tenté de se rapprocher pour aboutir à une autre
solution. Le
développement d'une
structure commune.
Cela permettrait d'amortir plus
facilement les investissements en équipements et en hommes et
de mieux gérer les achats en
profitant de l'effet de
masse.
Le problème de fluctuation
de la charge de travail pourrait être mieux
contrôlé.
Le problème de
saisonnalité de l'activité, bien connu des
hôpitaux de la région, pourrait être mieux
géré : on disposerait de
personnel en quantité
suffisante lors des surcharges et les périodes creuses
seraient l'occasion de réaliser la maintenance
préventive.
L'objectif est de
réaliser des économies d'échelles pour permettre
le développement d'une structure biomédicale solide
et
limiter le recours aux
sociétés prestataires.
Toutefois, dans ce
schéma, l'élimination totale des sociétés
de tierce maintenance n'est pas envisagée. Son utilisation
pour des
tâches non rentables pour
l'établissement et non valorisantes pour les techniciens peut
être intéressante. Par exemple, la
maintenance des
tensiomètres manuels prend du temps et pourrait être
sous traitée.
Malheureusement, cette solution
se heurte pour l'instant à la mauvaise volonté des
directions hospitalières quant au financement
de l'opération.
Les sociétés de
tierce maintenance quant à elles, ont du mal à
suivre.
Dans les conditions actuelles, il
est impossible pour une société indépendante de
voir le jour. Les contraintes relatives à la
certification, à la
réglementation, à l'agrémentation des
constructeurs et les moyens à mettre en uvre sont trop
important par
rapport à la marge
bénéficiaire réalisable. Seules les
sociétés implantées possédant la
structure et les capitaux pourront se
lancer dans ce domaine, comme l'a
fait GEMS.
Les petites sociétés
ne peuvent que tenter de résister à la concurrence,
notamment en se regroupant en réseau
indépendant,
comme le font depuis un an
plusieurs petites sociétés, dont MAINTELEC, sous le nom
d' « Alliance biomédicale ».
Faute de moyens individuels, la
force du groupe permettra peut être de voir naître un
concurrent à GEMS, capable de
proposer des prestations
équivalentes à moindre coût.
D'autres pourront se tourner sur
un autre créneaux : la métrologie et le contrôle
des performances, qui deviennent
incontournable aussi bien pour les
établissements de soins que pour les fabricants.
Retour au sommaire
|
OPTIMISATION
DE LA MAINTENANCE BIOMEDICALE :
CONCLUSION
|
Sur le
département de Haute-Savoie, l'achat des
équipements se fait de plus en plus par le biais de
l'appel d'offres sur
performances. Les bienfaits, en
terme de coût et de solution technique, compensent le temps
qu'elle consomme.
La maintenance biomédicale,
quant à elle, semble bien partie pour connaître une
transformation. Aussi bien sur la forme que
sur le fond :
Le nombre de
cliniques sous traitant leur maintenance biomédicale ne cesse
de croître. Bien que les hôpitaux restent
frileux
quant à l'externalisation
de leur maintenance biomédicale, les plus petites des
structures n'auront sans doute pas d'autre choix
que d'y venir par la force des
choses, si le gouvernement s'obstine à ne pas financer les
coûts induits par la réglementation qu'il
met en place.
Le rôle
de « qualiticien » de l'ingénieur biomédical
devrait se développer d'ici quelques années. Les
contraintes réglementaires vont dans ce sens. Il faudra
quelqu'un pour assurer le contrôle qualité des
dispositifs médicaux et réaliser les protocoles en
partenariat avec les fabricants. Le GBEA et l'arrêté du
3 octobre 1995 nous en ont donné l'exemple. La loi du 1er
juillet 1998 renforce ce sentiment.
Retour au sommaire
Textes
réglementaires
- « Loi n°98-535
du 1er juillet 1998 relative au renforcement de la veille
sanitaire et du contrôle de la sécurité
sanitaire des
produits destinés
à l'homme », Journal Officiel de la
République Française, Paris, 2 juillet
1198
- «
Arrêté du 3 octobre 1995 relatif aux
modalités d'utilisation et de contrôle des
matériels et dispositifs médicaux assurant les
fonctions et actes cités aux articles D712-43 et D.712.47
du code de la santé publique », E. HUBERT, Journal
Officiel de la République Française, Paris, 13
octobre 1995
- «
Arrêté du 2 novembre 1994 relatif à la
bonne exécution des analyses de biologie
médicale », Journal Officiel de la
République
Française, Paris, 4 décembre 1994
Articles,
magasines
- « L'hôpital
et son plateau technique en 1997, impact et perspectives
», L. OMNES, Technologie Santé n°31,
novembre
1997, pp10-13
- « Le bon
matérielEen état de marche », G. BLOOM,
Technologie Santé n°31, novembre 1997,
pp46-51
- « Les
systèmes de santé et l'organisation
hospitalière en Europe : principaux défis
», C. THAYER, Technologie Santé n°31, novembre
1997, pp5-9
- « Définition
des besoins et rédaction des appels d'offres », M.
PAGE, Technologie Santé n°31, novembre 1997,
pp58-63
- « Les outils de
gestion du management stratégique des plateaux techniques
hospitaliers, coûts de fonctionnement et politique
d'investissement », V. FAUJOUR, Technologie Santé
n°26, juillet 1996, pp68-75
- « Quelles
formations, pour quels métiers en génie
biomédical ? », G. CHEVALLIER, REE n°8, sept
1997
- « Qualité et
accréditation dans les établissements de
santé », C. CHOUAID, M. MOREL, L. CANIS, E. VIEL,
édition
MASSON, Paris,
1998
- «
Arrêté du 3 octobre 1995, modalités
d'utilisation et de contrôle des matériels et
dispositifs médicaux dans le domaine de
l'anesthésie », V. HARDIN, RBM 19, 1997
pp50-52
- « Les
répercussions du GBEA sur les services biomédicaux
des établissements publics de santé », L.
POIRIER, B.
LEPAGE, Y. DUBOURG, RBM 19,
1997, pp46-49
- « Le fonctionnement
de la centrale d'achat a été totalement revu
», V. MALINGRE, Le Monde, 22 février 1999,
p11
- « Trois juges ont
été désignés pour instruire l'affaire
de l'UGAP », J. FOLLOROU, Le Monde, 22
février1999, p11
- « Une information
judiciaire ouverte sur les marchés publics de l'UGAP
», J. FOLLOROU, Le Monde, 18 février1999,
p11
- « Hôpitaux du
Léman : concentrer notre énergie sur les malades
», G. MENACHEMOFF, Le Messager - hebdomadaire régional
d'information, 1er juillet 1999, p 6
- « Des
avancées décisives pour l'hôpital d'Annecy
», O. VACHERAND, magasine ECO, rubrique Hôpital, 12
juin 1998, p 17
- « Le Courrier
Savoyard », V. THOMAS, 15 janvier 1999, p 7
- « Capital
équipement biomédical, spécial
ingénieur biomédical », n°33, novembre
1998
- « Gestion
hospitalière, sécurité des dispositifs
médicaux », n°142, janvier 1998
Retour au sommaire
Support de cours,
formation
- « Les
marchés publics », E.DUVAL, cours DESS TBH, module
Management hospitalier, 1998-1999
- « Marchés
publics, le guide », publication de la Commission
Centrale des Marchés, 1993
- « La
réglementation des dispositifs médicaux, le marquage
CE, la matériovigilance, la veille et la
sécurité sanitaire », A. VOGT, cours DESS
TBH, module Management hospitalier, 1998-1999
Rapports,
thèses
- « Hôpitaux du
Mont-Blanc 2003, plan directeur », Sallanches, juin
1998
- « Hôpitaux du
Mont-Blanc 2003, projet de soins », Sallanches, juin
1998
- « Hôpitaux du
Mont-Blanc 2003, projet de soins », Sallanches, juin
1998
- « Hôpitaux du
Mont-Blanc, rapport d'activité 1997 », Sallanches,
1997
- « Maintenance :
faire ou faire faire ? » G. FERNANDES et D. BOUVET,
projet DESS TBH, UTC,1999
- « L'analyse du
chapitre 4.6 de la norme iso 9002 pour un service
biomédical dans un établissement public de
santé », G.
FERNANDES et Y. ROCHAIS,
rapport UV OMQM, DESS TBH, UTC, 1998
- « Mission
d'ingénierie biomédicale hospitalière
», A. JABOUR, rapport de stage DESS TBH, UTC,
1997
- « Habilitation des
techniciens biomédicaux », F. KIEGLER et B. UGUEN,
projet SPIBH, UTC, 1997
Ouvrages
- « Manuel
d'accréditation des établissements de
santé », Direction de l'accréditation,
Agence Nationale d'Accréditation et d'Evaluation en
Santé (ANAES), Paris, février 1999
- « Equipements
biomédicaux pour les pays en développement, guide
méthodologique d'acquisition et de maintenance »,
JP. COULIER, éditeur scientifique ACODESS, Paris, juin
1993, pp34-65
- « Les
équipements biomédicaux à l'hôpital et
au laboratoire », Maloine SA, Paris,
pp517-526
- « Histoire de la
collégiale de Sallanches », F. COUTIN, collection
le champ régional, 1996
Sites Internet
Retour au sommaire
- 1-
« Marché Public, le guide »,
Axes Management, Commission Centrale des Marchés, 1993
Retour au texte
- 2- Code des Marchés
Publics, article 1
Retour au texte
- 3-
« Trois juges ont été désignés
pour instruire l'affaire de l'UGAP », J. FOLLOROU, Le
Monde, 22 février1999, p11
Retour au texte
-
4- « Equipements biomédicaux pour
les pays en développement, guide méthodologique
d'acquisition et de maintenance », JP. COULIER,
éditeur scientifique ACODESS, Paris, juin 1993,
pp34-65
Retour au texte
- 5- Code de Santé
Publique, article L 710-4
Retour au texte
- 6- Définition
extraite de : « Manuel
d'accréditation des établissements de
santé », Direction de l'accréditation,
Agence Nationale d'Accréditation et d'Evaluation en
Santé (ANAES), Paris, février 1999
Retour au texte
- 7- Agence
Nationale d'Accréditation et d'Evaluation en
Santé
Retour au texte
-
8- Code de Santé Publique, article L
665-1 et R 665-1
Retour au texte
-
9- « Arrêté du 2 novembre
1994 relatif à la bonne exécution des analyses de
biologie médicale », Journal Officiel de
la
République
Française, Paris, 4 décembre 1994
Retour au texte
- 10-
Source SAE 1995
Retour au texte
- 11-
« Hôpitaux du Léman : concentrer notre
énergie sur les malades », G. MENACHEMOFF, Le
Messager - hebdomadaire régional d'information, 1er juillet
1999, p 6
Retour au texte
- 12-
« Des avancées décisives pour
l'hôpital d'Annecy », O. VACHERAND, magasine ECO,
rubrique Hôpital, 12 juin 1998, p 17
Retour au texte
- 13-
« Le Courrier Savoyard », V. THOMAS, 15 janvier
1999, p 7
Retour au texte
14-
Ministère de l'emploi et de la solidarité, direction
des hôpitaux et des investissements immobiliers, novembre
1998
Retour au texte
15-
Appellation de M. Maurice Page
Retour au texte

