|
Avertissement
|
|
Si vous arrivez directement sur cette
page, sachez que ce travail est un rapport
d'étudiants et doit être pris comme tel. Il
peut donc comporter des imperfections ou des
imprécisions que le lecteur doit admettre et donc
supporter. Il a été réalisé
pendant la période de formation et constitue
avant-tout un travail de compilation bibliographique,
d'initiation et d'analyse sur des thématiques
associées aux technologies biomédicales.
Nous ne faisons aucun
usage commercial et la duplication est libre. Si vous avez
des raisons de contester ce droit d'usage, merci
de nous en faire part
.
L'objectif de la présentation
sur le Web est de permettre l'accès à
l'information et d'augmenter ainsi les échanges
professionnels. En cas d'usage du document, n'oubliez pas de
le citer comme source bibliographique. Bonne
lecture...
|
Référence à
rappeler :
L'avenir de la radiologie analogique, Chiou
KHAMPHENG et Sébastien TAUPIAC, Projet DESS
"TBH", UTC, 2000, pp75
URL :
https://www.utc.fr/~farges/DESS_TBH/99-00/Projets/Radionum/Radionum.htm
|

|

|
|
Chiou
KHAMPHENG
|
Sébastien
TAUPIAC
|
|
Résumé
Radiologues, ingénieurs
hospitaliers et personnels médicaux s'accordent
à dire aujourd'hui que la numérisation de
l'image apporte de nouvelles possibilités et un
certain nombre d'avantages par rapport à la
radiologie conventionnelle.
Parallèlement, les
évolutions récentes de la
réglementation en radiologie médicale
(Arrêté 2950 et Directives
Euratom) incitent les établissements à
s'orienter dans la voie d'une radiologie plus "propre" et
moins ionisante pour le patient et les personnels
soignants.
La numérisation est
peut-être une solution potentielle, toutefois il
apparaît indispensable d'en évaluer les
implications structurelles (évolution du
secteur de la santé et politique
d'établissement), technologiques et
médicales (adaptation de l'offre du marché
aux besoins), organisationnelles (restructuration du
service de radiologie) et futures (maintenance,
contrôle qualité, évolutivité des
installations et des réseaux).
Mots
clé: Réglementation,
Radiologie, Numérisation, Biomédical.
|
|
Abstract
Radiologists,
medical personal and hospitable engineers agree to tell
today that the digitalisation of the image brings new
possibilities and a certain number of advantages as compared
to the conventional radiology.
Similarly, recent
evolution of the regulation in medical radiology (Decree
2950 and Directive Euratom) incite establishments to orient
in the way of a radiology more "clean" and less ionising for
the patient and medical staff.
The digitalisation
is perharps a potential solution, nevertheless it appears
indispensable to evaluate some structural implications
(evolution of Health and policy of establishment),
technological and medical (adaptation of the offer of the
market to needs), organizational (restructuring of the
service of radiology) and future (maintenance, quality
control, evolution of installations and systems).
Keywords:Regulation,
Radiology, Digital Radiography,
Biomedical.
|
REMERCIEMENTS
Nous tenons, tout d'abord, à remercier Monsieur Georges
Chevallier, responsable du DESS « Technologies
Biomédicales Hospitalières » de l'UTC, pour
ses conseils et sa disponibilité, ainsi que l'ensemble du
corps enseignant.
Cette étude aura pu être réalisée
grâce à la collaboration des différents
personnels des services biomédicaux et radiologiques des
établissements cités en exemple.
Nous remercions l'ensemble des fournisseurs pour leurs
explications et leurs documentations techniques et commerciales.
Cliquez ici pour
accéder à l'index
SOMMAIRE
REMERCIEMENTS
SOMMAIRE
INTRODUCTION
I/
EVOLUTION DE L'IMAGERIE MEDICALE DANS LE SYSTEME DE
SANTE
I.A. LES DIFFERENTES TECHNIQUES
D'IMAGERIE MEDICALE
I.B. IMAGERIE MEDICALE, ETABLISSEMENT
ET SYSTEME DE SANTE
I.B.1. Orientations de
l'hôpital et choix technologiques
I.B.2.
L'évolution organisationnelle de l'hôpital au sein du
système de santé
II/
LES DIFFERENTS SUPPORTS NUMERIQUES EN IMAGERIE
MEDICALE
II.A. L'INTEGRATION DE LA
NUMERISATION
II.A.1. L'architecture
du site
II.A.2. La
définition des besoins
II.A.3. Le
marché de la numérisation
II.B. LES TECHNOLOGIES D'ACQUISITION
NUMERIQUE EN RADIOLOGIE CONVENTIONNELLE
II.B.1. La
fluorographie numérique
II.B.2. Les
écrans radio luminescents à mémoire
(ERLM)
II.B.3. La
numérisation secondaire des films radiographiques
II.B.4. Les capteurs
à CCD
II.B.5. Les
détecteurs matriciels au sélénium (conversion
directe)
II.B.6. Les
détecteurs matriciels au silicium amorphe
II.B.7. Le
système à fils de Georges Charpak
(procédé expérimental)
II.C. LES APPLICATIONS
MEDICALES
II.D. APPROCHE ECONOMIQUE
II.E. BILAN
III/
DE L'IMAGE NUMERIQUE AU PACS
III.A. LA CONSTITUTION D'UN RESEAU
D'IMAGERIE MEDICALE
III.B. LES ELEMENTS CLES D'UN
PACS
III.B.1. Archivage et
stockage de l'information
III.B.2. Le transfert
d'image en réseau
III.B.2.1.
Le choix du réseau de transport
III.B.2.2.
La norme de communication DICOM
III.B.3. Avantages et
inconvénients
III.C. CONSEILS ET FORMATION
UTILISATEURS
III.D. EVOLUTIVITE DES
INSTALLATIONS
III.E. BILAN
IV/
REGLEMENTATION ET LEGISLATION
IV.A. LES DIRECTIVES
EURATOM
IV.A.1. Equipements
requis par la Directive Euratom
IV.A.2. Orientations en
terme d'imagerie médicale
IV.A.3. Maintenance
et contrôle qualité
IV.A.3.1.
Maintenance et contrats de maintenance
IV.A.3.2.
Le contrôle qualité
IV.B. L'ARRETE 2950
IV.B.1.
Présentation
IV.B.1.1.
Contrôler les effluents (eaux de rinçage)
IV.B.1.2.
Application de l'arrêté en fonctionnement
normal
IV.B.2. Quelles
solutions ?
IV.B.2.1.
Mise en conformité des installations existantes
IV.B.2.2.
Numérisation et repographies à sec
IV.C. LE PMSI ET LA TARIFICATION DES
ACTES
IV.D. DEMARCHE QUALITE ET
ACCREDITATION
V/
ETUDE DE CAS
V.A. ETABLISSEMENT A
V.A.1
Réponse à l'arrêté 2950
V.A.2. Le projet de
numérisation
V.A.3. Bilan et
perspectives
V.B.ETABLISSEMENT B
CONCLUSION
BIBLIOGRAPHIE
Retour sommaire
INTRODUCTION
Le progrès technique
remet régulièrement en cause l'organisation de la
société sous toutes ses formes. Le domaine de la
santé est un excellent exemple où se retrouvent plus
nettement qu'ailleurs les pesanteurs intellectuelles,
administratives, sociétales car le simple critère
économique pour imposer le changement n'existe pas ou
plutôt se retrouve mélangé à d'autres
facteurs moinsmesurables et peut-être moins objectifs.
Dans cette étude, un
aspect de l'impact du progrès technique sur le système
de santé a été abordé de façon
concrète par une réflexion sur l'avenir à moyen
terme de la radiologie conventionnelle analogique. Cette question est
intéressante pour un ingénieur biomédical, qui
de par sa fonction, doit éclairer les choix de sa direction et
du corps médical en particulier à l'occasion de
l'élaboration des plans d'équipement. C'est une
question d'autant plus captivante qu'elle s'inscrit dans le cadre de
trois évolutions fondamentales : la montée en puissance
des autres techniques d'imagerie médicale (échographie,
IRM), le développement des techniques de numérisation
et des réseaux d'image, et la sensibilité croissante
aux préoccupations écologiques.
Pour compliquer davantage
l'analyse, l'attente du corps médical et des patients
évolue non seulement en raison des progrès des
techniques biomédicales, mais également parce que
la société s'organise différemment. Les moyens
de transport, l'évolution rapide des moyens d'information
(Internet en particulier) jouent un rôle non négligeable
dans l'évaluation de l'efficacité du système de
santé.
Ce rapport traitera successivement des points suivants
:
- Les diverses techniques d'imagerie à l'hôpital et
leur poids et évolutions relatifs,
- Les différents supports numériques en imagerie
X,
- Les réseaux d'imagerie (PACS),
- La réglementation actuelle ou en cours d'application et
ses conséquences prévisibles,
- Une étude de cas.
L'importance du rôle du service biomédical dans
l'organisation de ces réflexions sera mise en avant car
celui-ci devra permette de dégager à moyen terme
une stratégie en phase avec les besoins des patients,
les exigences du corps médical, les nécessités
de respecter l'environnement et l'obligation de n'engager que des
dépenses raisonnables.
Ces réflexions sont résumées au sein d'une
démarche de projet (figure
1.1).
Retour sommaire
I/
Evolution de l'imagerie médicale dans le système de
santé
La radiologie conventionnelle demeure la technique d'imagerie
médicale prépondérante (plus de 50% de part de
marché, en terme d'actes, en 1999).
|
Modalité
|
1982
|
1994
|
1999
|
|
Radiologie Conventionnelle
|
87,0 %
|
73,0 %
|
50 %
|
|
Scanner
|
2,5 %
|
5,8 %
|
|
|
Echographie Doppler
|
10,5 %
|
20,5 %
|
|
|
IRM
|
0,0 %
|
0,6 %
|
|
Répartition du nombre des
actes effectués en imagerie médicale en France (source
: SNITEM)
Cette diminution progressive de la radiologie conventionnelle au
profit de technologies non irradiantes et numérisées,
marque t-elle une disparition à long terme des rayons X
découverts par Röntgen en 1895 ?
Ces perspectives s'expliquent à la fois par une
évolution des différentes techniques d'imagerie mais
également par la place qu'occupe aujourd'hui le service
d'imagerie au sein de l'hôpital, lui-même acteur du
système de santé.
I.A. Les
différentes techniques d'imagerie
médicale
Six critères ont été définis afin
d'établir une présentation des différentes
techniques d'imagerie médicale :
· Le principe
physique,
· La qualité de
l'image (Résolution),
·
L'invasivité,
· Les limites,
· Le domaine
applicatif.
Un tableau (Annexe
I) présente l'ensemble de ces
éléments.
L'existence de ces différentes techniques d'imagerie
[1]
doit permettre d'adapter l'outil médical au besoin
considéré (Annexe
II). Si l'imagerie par rayons X n'est pas remise en
cause, de nouvelles voies s'ouvrent aujourd'hui au travers des
récentes évolutions de l'échographie et de l'IRM
[2],
technologies où l'image est directement
numérisée.
L'échographie tend à supplanter la radiologie
pour les examens du foie et des voies biliaires (suppression des
liquides de scintigraphie ou des produits de contraste), dans
l'étude des reins (diminution des urographies intraveineuses),
pour la sténose du pylore ou l'invagination intestinale
(ingestion ou lavement de produits de contraste).
L'IRM est une technique lourde et coûteuse, comme le
scanner. Chaque fois qu'elle offre des prestations comparables ou
supérieures au scanner, son utilisation s'impose puisqu'elle
n'est pas du tout irradiante. L'IRM assure de très bons
contrastes et est plus efficace que le scanner quand il s'agit de
différencier certains tissus comme en particulier, dans le
cerveau.
Toutefois, le scanner reste aujourd'hui un excellent examen de
densité osseuse. Il est très performant pour l'analyse
des tissus à haut contraste en densité, comme le
parenchyme pulmonaire. Par contre, il ne peut avoir d'approche
fonctionnelle.
La radiologie conventionnelle demeure donc une technique de
première intention et les évolutions récentes de
l'IRM et de l'échographie ne permettent pas, à moyen
terme, de la supplanter définitivement.
Il convient donc de s'intéresser à l'avenir de cette
technologie dans le contexte d'une réglementation accrue et
d'une évolution rapide de ce marché, notamment vers la
numérisation.
Le choix des nouvelles technologies en imagerie conventionnelle
passe également par une analyse de la place de ce domaine au
sein de l'hôpital et plus globalement, au sein du
système de santé.
I.B. Imagerie
médicale, établissement et système de
santé
L'évolution des technologies impose à
l'établissement hospitalier, une prise en compte de ses
possibilités technologiques, économiques, humaines et
organisationnelles, ceci en prenant en compte les différentes
orientations (économiques, stratégiques, sociales et
technologiques) du système de santé.
I.B.1.
Orientations de l'hôpital et choix
technologiques
Pour effectuer ses choix, il est nécessaire que
l'établissement :
- Analyse l'existant pour avoir une vision représentative
de la situation actuelle et avoir une approche objective de son
organisation dans ce domaine. C'est à dire prendre en
compte les installations existantes telles que les réseaux,
les appareils ou dispositifs de radiologie, et les
caractéristiques de l'hôpital,
- Analyse l'activité de son service de radiologie,
grâce par exemple aux points ISA et aux orientations
données dans le S.R.O.S. (Schéma Régional
d'Organisation Sanitaire),
- Etudie les besoins objectifs de son service de radiologie et
définisse le projet d'évolution en accord avec les
compétences des radiologues de l'établissement, le
SROS, la mission de service public, actuelle et future.
- Mesure l'incidence de l'installation de nouvelles technologies
sur la réalisation des examens et sur la qualité des
soins apportée au patient.
I.B.2.
L'évolution organisationnelle de l'hôpital au sein du
système de santé
Les choix de l'établissement sont influencés par les
stratégies mises en place au sein du système de
santé.
L'hôpital de demain sera vraisemblablement centré sur
le plateau technique et sur les urgences.
Pourtant, il est rare que les services d'imagerie soient pris
directement en compte dans la planification des SROS (organisation,
besoins en équipements, hommes et compétences).
De plus, les radiologues n'ont pas une représentation "de
droit" au sein de la CME.
Les évolutions attendues sont les suivantes
:
- Mise en place de plateaux techniques associant les
différentes techniques disponibles,
- Reconnaissance de « l'imageur » capable d'exploiter
au mieux, un plateau multimodalité,
- Utilisation suffisante du matériel et du personnel
(paramédical et médical) pour assurer "une
productivité", en rapport avec la valeur de
l'investissement,
- Accès du patient dans un délai raisonnable,
- Implantation des équipements, en priorité,
à proximité immédiate des services d'urgence
(SATU), et des lits
d'hospitalisation (réanimation mais aussi chirurgie).
Quelques tendances fortes vont se poursuivre; développement
des soins ambulatoires, de l'hôpital de jour, des soins
à domicile, qui devraient inciter les services d'imagerie
à s'ouvrir vers l'extérieur.
En fait, l'évolution de la radiologie à
l'hôpital s'insère dans un contexte d'ordre
stratégique, mais dépend aussi de la profession
elle-même, et d'une façon générale du
contexte de la santé et de ses tendances (gain d'une
année de vie tous les 4ans, pourcentage croissant des maladies
chroniques, accroissement des exigences des patients, Ö).
Diverses interrogations sont alors à soulever
:
- L'hôpital évoluera-t-il vers des ensembles
hospitaliers à dimension optimale (environ 500 lits) ?
- Les plateaux d'imagerie seront-ils des précurseurs dans
une gestion plus autonome, et plus ouverte vers la pratique
privée, comme au Canada ou dans les pays anglo-saxons
?
- L'hôpital souhaitera t-il sous-traiter ses
activités d'imagerie médicale à des cabinets
privés ou du moins à des entités autonomes
?
- Les réseaux d'image (PACS) s'imposeront-ils
malgré les difficultés liées à
l'accès à des informations fiables et
adéquates et à un rapport
coût/bénéfice mal maîtrisé.
Radiologues, ingénieurs hospitaliers et personnels
médicaux s'accordent à dire aujourd'hui que la
numérisation de l'image apporte de nouvelles
possibilités et un certain nombre d'avantages par rapport
à la radiologie conventionnelle analogique.
L'ingénieur Biomédical, conseiller
privilégié du chef d'établissement, aura
à étudier, en collaboration avec les services
concernés
- Les différents supports de numérisation
disponibles sur le marché,
- Les possibilités de mise en place d'un réseau
d'imagerie médicale,
- La réglementation et législation en vigueur et
à venir, notamment en ce qui concerne les
prérogatives de maintenance et de contrôle
qualité.
Ces éléments seront développés dans les
chapitres suivants.
Retour sommaire
II/
Les différents supports numériques en imagerie
médicale
Figure
2.1 : Présentation de la chaîne
d'imagerie conventionnelle
radiologique (analogique/Numérique) [3]
L'émulsion photographique est un détecteur qui
présente deux avantages
majeurs :
- On sait en fabriquer de grandes surfaces à prix
compétitif,
- Sa résolution spatiale est très
élevée (en effet, la résolution d'une
radiographie n'est pas limitée par la résolution de
l'émulsion mais par des phénomènes de
diffusion des rayons X dans le corps humain et dans l'air).
Mais la photographie a aussi trois grandes limitations
intrinsèques :
- La photographie n'est pas électronique. Il n'est donc
pas possible d'appliquer des procédés de traitement
d'image pour améliorer la qualité de l'image, ni de
transférer l'image par réseau
électronique,
- La plus grande partie (environ 90%) des rayons X traverse
l'émulsion sans interagir. Il faut donc disposer d'un
faisceau relativement intense afin qu'un nombre suffisant de
photons impressionne le film et pour que l'image ait un bon
contraste. La contrepartie importante est le fait que la dose
absorbée par le patient est aussi relativement
élevée.
- Le film a une réponse qui n'est pas du tout
linéaire. Il sature aux fortes intensités, ne
présente pas de variations pour de faibles flux de
photons.
II.A.
L'intégration de la numérisation
Il apparaît nécessaire dans un premier temps de bien
connaître les principes de cette nouvelle évolution et
de s'assurer que les performances diagnostiques de la radiologie
conventionnelle numérique sont au moins équivalentes
à celles de la radiologie analogique.
L'intégration des techniques de numérisation est
étroitement liée à une analyse de la situation
existante, à une définition optimale des besoins et
à une étude précise des offres en la
matière.
II.A.1.
L'architecture du site
L'architecture du site n'est pas neutre pour prendre une
décision. Il faut, par exemple étudier :
- La distance entre les postes de radiologie et les
installations d'imagerie médicale,
- Les niveaux, étages, localisation des urgences.
Car elle peut modifier par exemple :
- Le nombre de reprographes à envisager dans le
service,
- Le nombre et les caractéristiques des consoles de
visualisation et de traitement,
- Les caractéristiques du réseau type PACS
(débit, volume, architecture, support physique).
II.A.2. La
définition des besoins
Le chapitre précédent a montré que la
complexité des technologies et les enjeux économiques
et organisationnels nécessitent une collaboration
étroite entre les personnels du service d'imagerie, du service
biomédical, du service informatique et des services
techniques.
II.A.3.
Le marché de la numérisation
Le couple écran-film est encore le capteur de rayons X le
plus employé en radiologie conventionnelle. Il reste une bonne
solution pour l'obtention d'une image grand champ à haute
résolution spatiale.
L'avènement de la radiologie conventionnelle
numérisée induit différentes technologies en
compétition.
Certaines technologies [4]
sont déjà sur le marché depuis plusieurs
années, plaques à phosphorescence photostimulables
(Fuji, Agfa ou Kodak) ou électrométrie de plaques
électrostatiques (Thoravision de Philips). D'autres arrivent
(Direct-Ray de Sterling, Swissray, etc.). Les plus prometteuses sont
encore en "Work in Progress" (imagerie temps réel en grand
format développé par General Electric ou le consortium
Trixell *).
* Trixell est un consortium français réunissant
THOMSON Tubes Electroniques (51%), SIEMENS Medical Engineering
(24,5%) et PHILIPS Medical Systems (24,5%).
II.B Les
technologies d'acquisition numérique en radiologie
conventionnelle
II.B.1
la Fluorographie numérique
Cette technique [3]
repose sur l'assemblage d'un amplificateur de luminance et d'une
caméra de télévision.
Le principe est celui d'une numérisation à la sortie de
l'amplificateur de brillance. L'image radiante est transformée
par un écran fluorescent en une image lumineuse. Celle-ci est
amplifiée, codée en un signal électrique puis en
un signal numérique.
Figure
2.2 : Schéma présentant les principes
de la fluorographie numérique
II.B.2.
Les écrans radio luminescents à mémoire
(ERLM)
Le principe des ERLM
[5,
6] est
basé sur leur capacité à conserver
l'énergie photonique accumulée au cours d'une
irradiation. Cette énergie, ainsi accumulée, constitue
une image latente. La restitution de cette énergie lumineuse
est obtenue par le balayage d'un faisceau laser.
L'énergie restituée est, pour chaque point,
proportionnelle à celle emmagasinée lors de la
radiation initiale. L'énergie lumineuse, ainsi
libérée, est transformée en signal
électrique, puis en signal numérique.
Le retour à l'état initial de la plaque s'effectue
après exposition de quelques secondes sous une lumière
rouge, permettant ainsi sa réutilisation.
Figure
2.3 : Principe des plaques ERLM
[6]
II.B.3.
La numérisation secondaire des films
radiographiques
La numérisation d'un film radiographique peut être
effectuée par une caméra CCD (Charge Coupled Device) ou
un microdensitomètre (scanner). Dans le premier cas, le signal
vidéo acquis par la caméra est secondairement
numérisé.
Dans le deuxième cas, un faisceau laser de haute
densité mesure la densité optique de chaque point
radiographique. Cette solution permet d'obtenir, à partir d'un
film radiologique, un équivalent numérique.
II.B.4.
Les Capteurs à CCD
Ce capteur [6]
est composé d'un écran fluorescent, d'une plaque de
fibres optiques et d'une matrice de CCD.
Chaque pixel, exposé à la lumière, accumule un
nombre de charges électriques proportionnel à la
quantité de lumière reçue. Une lecture en
série du CCD fournit à la sortie un signal
électrique représentatif de l'image projetée sur
la surface sensible du dispositif. Comme le CCD est sensible aux RX,
il doit être protégé avec une plaque de fibres
optiques. De plus, il est réservé aux applications
petits champs comme en dentaire ou en mammographie.
II.B.5.
Les détecteurs matriciels au sélénium
(conversion directe)
Le détecteur [7]
est un support recouvert d'une couche de sélénium
amorphe sur lequel on a déposé une matrice de
photodiodes et de transistors TFT.
Les photons X sont directement convertis en charges
électriques, d'où l'absence
d'un écran fluorescent.
La construction de l'image radiographique s'effectue en trois
étapes
- La mise en charge électrique s'effectue par
l'application d'une charge positive à la surface du
sélénium.
- Sous l'influence des rayons X, se forment au sein de la couche
de sélénium des couples d'électrons qui vont
migrer à la surface de celle-ci et neutraliser les charges
positives initialement déposées. L'image radiante
est alors représentée par la cartographie des
charges positives résiduelles à la surface du
sélénium.
- Ces charges résiduelles sont alors
détectées par un balayage de microsondes
électroniques.
Le signal électrique est ensuite corrigé,
numérisé et amplifié.
II.B.6.
Les détecteurs matriciels au silicium
amorphe
Cette méthode de conversion est indirecte: les photons X
sont d'abord convertis en photons lumineux par une couche de
scintillation, comme dans les écrans renforçateurs,
puis en signal électrique.
Le détecteur [8,
9,10]
est un support en verre recouvert d'une couche de silicium amorphe
sur laquelle est déposée une matrice de photodiodes et
de transistors TFT. Un
écran fluorescent d'iodure de césium se trouve
superposé à la matrice.
Le fonctionnement est le suivant (Figure
2.4) :
Figure
2.4 : Schéma de principe du fonctionnement
d'un détecteur au silicium amorphe
Le processus de lecture est répété ligne par
ligne pour constituer une image complète qui est
présentée sur un moniteur pour ensuite être
traitée suivant les procédés informatiques
habituels.
II.B.7.
Le système à fils de Georges Charpak
(procédé expérimental)
Le principe [11]
est celui d'un détecteur linéaire formé de 320
fils baignant dans un mélange gazeux.
La chambre à fils, utilisée en radiologie, est un
détecteur de particules à gaz (20% de CO2 et 80% de
xénon) qui se présente sous la forme d'un boîtier
d'aluminium de 50 cm de large sur 2 cm d'épaisseur.
Cette chambre contient 320 fils de cuivre de 5 cm de long et de 10
microns de diamètre, tendus comme une trame de tissage. Chaque
fil est distant de 1,2 mm. Les cathodes se trouvent de part et
d'autre du plan des fils.
L'ensemble, faisceau de rayons X et détecteur, balaie la
région anatomique explorée. La chambre proportionnelle
multifils permet un comptage des photons un à un et le signal
de sortie est directement numérique (Figure
2.5).
Figure
2.5 : Schéma de principe du fonctionnement
du détecteur de G. Charpak
Des essais réalisés sur 250 patients [11]
auront montré la possibilité de diviser les doses par 4
pour les poumons de face, 10 pour la colonne et 20 pour le bassin.
Ces résultats prometteurs nécessitent toutefois une
poursuite du développement de ce dispositif, notamment dans
l'amélioration de la résolution d'image
(résolution spatiale 0,6 x 0,6 mm).
Un tableau (Annexe
III) récapitule les avantages et les limites
de chaque technologie.
Les principaux paramètres caractéristiques sont
[12]
:
- La résolution spatiale : détection du plus petit
élément possible au sein d'une image. Elle est
donnée par la fonction de transfert de modulation
(variation du contraste de l'image en fonction de la
fréquence de l'objet pour un contraste donné),
- L'efficacité quantique de détection (EQD) : elle
reflète l'aptitude du système à convertir
fidèlement l'image radiante sans la distordre en comparant
le rapport signal/bruit en sortie au rapport signal/bruit en
entrée.
- La sensibilité : plus petite variation d'absorption des
rayons X que l'on arrive à mesurer.
- La dynamique de l'objet : correspond au rapport de l'amplitude
du signal non atténué sur l'amplitude du bruit du
signal le plus atténué.
II.C. Les
applications médicales
Du fait de la disparité des exigences techniques pour
chaque organe, l'évaluation des performances diagnostiques
doit être envisagée région anatomique par
région anatomique. Cette approche permet de comparer toutes
les techniques radiologiques pour une même région
anatomique et d'effectuer une éventuelle
hiérarchisation.
Si la numérisation a désormais fait ses preuves en
angiographie et coronarographie, il est nécessaire
d'établir un bilan pour d'autres applications
radiologiques.
Des études réalisés [13]
ont permis de préciser les domaines d'application
prépondérants (Annexe
III).
II.D.
Approche économique
Ce chapitre n'a pas pour but de déterminer
précisément les coûts d'un projet de
numérisation d'un service de radiologie. Les études de
cas proposés en fin de rapport (Chapitre
V) permettront d'introduire des éléments concrets
propres aux établissements considérés.
Des études ont été menées dans
plusieurs hôpitaux des Etats-Unis et des Pays-Bas
[13]
où trois types de stratégies ont été
évalués :
- L'acquisition d'un système film (négatoscopes,
équipement de développementÖ) versus
l'acquisition d'un PACS ou l'acquisition d'une table
conventionnelle versus l'acquisition d'une table
numérisée,
- Le remplacement d'un système film par l'acquisition
d'un PACS,
- Le fonctionnement d'un système film versus le
fonctionnement d'un PACS.
Les résultats ont montré, que
généralement les réseaux d'images
numériques nesont pas synonymes d'économies, au moins
dans les premières années, et que le gain
préalablement annoncé grâce à la
réduction de la consommation de film n'est plus un argument
suffisant. Une période d'au moins cinq à six ans est
nécessaire avant de pouvoir dégager un gain
économique significatif. En d'autres termes, les gains issus
des PACS sont insuffisants pour compenser le coût
d'investissement initial, mais l'intégration dans le domaine
du PACS est un passage obligatoire faute de quoi aucune communication
ni échanges de données
ne seront possible.
Cette intégration consiste à rendre homogène un
ensemble d'éléments hétérogènes :
la pluralité des formats d'images et des protocoles de
communication ainsi que la diversité des données de
type numérique, vidéo ou film.
En ce qui concerne les coûts de maintenance, d'autres
études [14]
ont montré une évolution allant de 0 à 10 %. La
maintenance est désignée de façon globale, c'est
à dire, comprenant les coûts de maintenance du
matériel informatique et ceux du matériel
radiologique.
II.E.
Bilan
Depuis le succès de l'angiographie numérisée,
se développe la numérisation de la radiologie
conventionnelle avec l'objectif de produire des images natives.
Celles ci n'étant plus liées au support argentique
(film radiologique traditionnel). Leur archivage et leur utilisation
connaissent de nouveaux développements notamment le stockage
magnétique ou optique et la visualisation sur station de
travail. La communication inter et intra-établissements est
rendue possible grâce à la mise enréseau d'images
(PACS).
Cependant, l'évaluation de ces innovations reste
dépendante du contexte dans lequel elles se
développent.
La radiologie conventionnelle numérique, au delà de ses
performances diagnostiques doit être analysée dans la
perspective du développement de systèmes d'archivage et
de réseaux d'images.
Ces systèmes , intégrant l'archivage et la distribution
des images numériques, sont en cours d'élaboration dans
les hôpitaux sous l'appellation de "Picture Archiving and
Communication System". Cette gestion de l'information
radiologique a pour objectif d'améliorer l'organisation et la
production hospitalière dans le contexte d'un rapprochement
des établissements.
Du fait de son impact sur l'équipement informatique et sur
l'organisation du travail à l'hôpital, la
décision d'équiper des établissements de telles
images devra être précédée par une
réflexion menée en concert avec les Agences
Régionales de l'Hospitalisation, prenant en compte la place et
le rôle des établissements de santé publics et
privés dans leur environnement (Chapitre
I).
Retour sommaire
III/
De l'image numérisée au
PACS
III.A. La
constitution d'un réseau d'imagerie
médicale
Figure 3.1
: Les différents constituants d'un
PACS
Si les réseaux d'imagerie médicale existent à
l'hôpital, ils sont souvent limités aux
frontières du service de radiologie. Les PACS [14]
tendent à fédérer des données diverses
(images numériques, dossier patient, comptes-rendus
oraux, Ö) et à les rendre disponibles à une
échelle beaucoup plus importante.
Les fonctions fondamentales d'un PACS sont les suivantes
:
- Acquisition des images (IRM, Echographie, Scanner,
Radiologie, Imagerie nucléaire, Ö),
- Impression des images (reprographes laser à
technologie « humide » ou «sèche
»,
- Stockage et archivage des images (chapitre
III.B.1.),
- Visualisation et traitement des images (consoles ou
négatoscopes après impression),
- Gestion des flux et intégration avec le
SIR/SIH
(dossier patient, recherche d'examens précédents,
Ö),
- Mise à disposition et diffusion des
résultats (réseau intranet/extranet, serveur
Web),
- Communication (téléradiologie).
L'objectif de ce rapport n'étant pas de présenter
l'ensemble de ces éléments, il est apparu souhaitable
de développer plus particulièrement :
· Les
éléments de réflexion indispensables et
préalables à un tel projet.
· Les
impacts économiques, technologiques et organisationnels.
III.B. Les
éléments clés d'un PACS
Le cœur du PACS est représenté par les choix en
matière de réseau et en terme de politique d'archivage
et de stockage, définie conjointement par l'ensemble des
partenaires.
III.B.1.
Archivage et stockage de l'information
Le système d'archivage, élément essentiel du
PACS doit
· Posséder une
grande capacité de stockage et être très
rapide,
· Répondre aux
standards de l'informatique et du médical,
· Permettre une
extension progressive et une flexibilité (migrations
successives) du réseau.
L'ergonomie générale du système conduit
à la mise en œuvre de différents type de
médias caractérisés par leur coût, leur
temps d'accès, le standard physique et logique
d'enregistrement et par un taux de perte acceptable voire
inexistant.
La figure suivante précise les modalités de choix
:
Figure
3.2 : éléments à prendre en
compte dans le choix d'un support d'archivage
Le choix du support :
Un compromis est établi par deux critères essentiels
:
· La
capacité d'archivage (court, moyen, long terme)
· Le
temps d'accès à l'information.
La capacité doit être déterminée en
fonction de l'activité et des prévisions
d'activité de l'établissement. La tendance actuelle, en
raison du prix réduit du Gigaoctet, est l'archivage et le
stockage de toutes les informations.
|
Un examen
|
Taille d'une image au format Dicom
(Mo)
|
Nombre moyen d'images par examen
|
Taille moyenne totale pour un examen
(Mo)
|
|
Mammographie (CCD)
|
60
|
6
|
360
|
|
Plaque ERLM
|
10 à 20
|
2 à 3
|
20 à 60
|
|
Fluorographie
numérique
|
2
|
10
|
20
|
|
Coronarographie
|
0,5
|
1500 à 2000
|
750 à
1000
|
|
Scanner
|
0,5
|
150
|
75
|
|
IRM
|
0,25 à 0,5
|
250
|
65 à 125
|
|
Echographie
|
Non
significatif
|
|
|
|
Imagerie nucléaire
|
|
|
|
Source : AGFA
Les supports
proposés sur le marché sont les suivants :
|
|
Court terme
|
Moyen terme
|
Long terme
|
|
Définition
|
Quelques jours
|
Environ 1 an
|
5 ans
|
|
Support
|
Disques magnétiques
technologie Raid
|
Juke-boxes de disques
opto-magnétiques
|
Librairies de bandes magnétiques
|
|
Capacité (valeurs
typiques)
|
De 9 Go à 220 Go
|
De 166 Go* à 2 To*
|
De 720 Go à 23 To
|
Source : AGFA
* Go : Gigaoctet
= 1 000 Mo
* To : Terraoctet = 1 000 Go
D'autres possibilités existent (utilisation de CD-rom, DVD
Rom, stockage des bandes magnétiques dans un local) et
permettent de couvrir l'ensemble des besoins.
La technique du « mirroring » (duplication sur un
support parallèle) est fréquente car elle permet de
prévenir toute perte de données.
L'image doit, au préalable, être compressée
dans un format standard afin d'être archivée en
respectant des impératifs médico-légaux et
réglementaires.
Compression :
Les images médicales sont différentes :
- Que ce soit par le nombre de pixels, les niveaux de gris, les
couleurs,
- Mais aussi par les informations cliniques qu'elles contiennent
: par exemple deux spécialistes peuvent utiliser la
même radiographie l'un dans un but diagnostique, l'autre en
pré-opératoire.
Il est donc difficile de leur appliquer une méthode de
compression unique
Figure
3.3 : Les deux principes de compression des images
radiologiques
La compression des images est une technique importante tant pour
diminuer les coûts de stockage que les temps de transfert sur
réseaux. Les deux algorithmes de compression reconnus en
imagerie médicale sont JPEG
(compression jusqu'à 10 fois) et ondelette (de 15 à 50
fois). La qualité de l'image reconstruite est une notion
subjective en terme de pertinence
diagnostique, et l'application de ces méthodes aux images
médicales, toutes modalités confondues, doit
s'envisager avec la plus extrême prudence.
Le format des données
Il est indispensable de standardiser les formats de données
(stockage, procéduresde transfert des images,
procédures de visualisation des données).
L'aspect juridique
Les règles de Droit Français sont anciennes et ne
correspondent plus à la réalité scientifique et
sociale (accroissement du nombre d'examens et plus grande
mobilité des individus). Des précautions dans
l'utilisation de l'outil informatique sont à prendre d'autant
plus que les données ont un caractère
médical.
L'étude du GBUI [15]
(Guide de bonne utilisation de l'informatique) issu des laboratoires
est intéressant car les examens de laboratoire et les examens
radiologiques présentent des analogies. En effet, ils
contiennent des informations diagnostiques qui doivent être
manipulées avec précaution.
Les textes relatifs à l'utilisation de l'outil
informatique sont les suivants :
- Loi 78-17 du 6 janvier 1978 relative à l'informatique,
aux fichiers et aux libertés,
- Loi 79-18 du 3 janvier 1979 sur les archives (Annexe
IV),
- Décret n° 95-1000 du 6 septembre 1995 portant code
de déontologie médicale,
- Directive 95/46/CE du parlement européen et du conseil
du 24 octobre 1995 relative à la protection des personnes
physiques à l'égard du traitement des données
à caractère personnel et à la libre
circulation des données,
- Décrets et arrêtés de 1998 relatifs aux
cartes patients (Sesam Vitale), aux cartes de professionnels de
santé (CPS), et à la mise en place de Réseau
de Santé Sociale (RSS).
Il convient donc de prendre en considération :
-
l'intégrité des données et de l'information,
- La
confidentialité des données,
- La protection du
secret professionnel,
- L'exactitude de
l'enregistrement des demandes (identification des patients, ..),
- La validation de
l'acte et du diagnostic (signature électronique, Ö),
- La transmission des
données (même qualité d'image),
- L'archivage
(Loi 79-18
du 3 janvier 1979).
Pour combler certains manques en matière de
législation, des textes sont actuellement en cours
d'élaboration :
Ex : Proposition de directive de la commission
européenne sur les signatures électroniques, mai 98 et
adoption (Directive du 13/12/99) [16].
Quoiqu'il en soit, en matière d'imagerie médicale,
des conséquences et un principe de « précaution
» doivent en être tirés en raison des risques
potentiels, notamment en matière de diagnostic.
III.B.2.
Le transfert d'images en réseau
Le réseau de transmission d'images numériques doit
être rapide.Les informations doivent être disponibles
24h/24h, 7 jours/7 en tout point de l'hôpital.
III.B.2.1
Le choix du réseau de transport
Les réseaux à très haute vitesse
[17]
, tels que les réseaux FDDI
(100 Mbits/s) et ATM
étaient les seules, il y a quelques années à
permettre des communications d'image à des vitesses
acceptables dans un milieu hospitalier.
Cependant, le développement de la commutation Fast ETHERNET et
du Gigabit ETHERNET a bouleversé ces prédictions et
apparaît comme une solution intéressante.
Outre la vitesse de transmission, facteur vital pour les
environnements à haut débit,
l'évolutivité, la souplesse d'administration et le
partitionnement intelligent du réseau sont des critères
incontournables.
Quant au support physique, le recours à la fibre optique
est indispensable en raison des contraintes électriques et
électromagnétiques, d'autant plus que le coût de
la fibre optique n'a cessé de décroître ces
dernières années.
III.B.2.2
La norme de communication (DICOM)
Le réseau d'images doit être réalisé
conformément au standard de communication de l'industrie de la
radiologie : DICOM V3.0 (Digital Imaging and Communication in
Medecine, version 3) validée par l'American College of
Radiology (ACR) et la National Electrical Manufacturers Association
(NEMA). Ce standard est reconnu par l'ensemble des industriels
du monde de la radiologie et garantit, du point de vue de l'imagerie,
la cohérence et l'évolutivité du système
installé.
La plupart des installations existantes (avant 1995 environ) ne
sont pas toujours compatibles avec ce standard. Ceci impose alors la
nécessité d'une passerelle de conversion, en sachant
que l'image obtenue est plus difficilement exploitable
(fenêtrage, Ö) qu'une image native Dicom.
Toutefois ce standard possède quelques limites :
- Il n'existe pas d'organisme officiel de normalisation et
certifiant la conformité DICOM d'un produit,
- Il ne résout pas tous les problèmes
d'interopérabilité (ex : fenêtrage,
Ö),
- Les connexions ne sont pas « Plug and Play »,
- Il faut vérifier que le profil de conformité
DICOM donné par le fournisseur, réponde bien
aux besoins :
- Classes de
service (= opérations spécifiques) : stocker,
déplacer
ou
imprimer
- Types d'objet :
images IRM, scanner, échographes,
- Attributs
obligatoires (nom du patient, type de modalité),
- Attributs
optionnels.
III.B.3.
Avantages et inconvénients
Les avantages des PACS :
- Efficacité de l'hôpital (accessibilité de
l'image, pas de pertes, diminution des surfaces de
stockage,Ö),
- Economique à long terme (diminution de la consommation
de films, reclassement du personnel, stabilité du nombre de
radiologues pour une augmentation du nombre d'examens),
- Qualité de l'acte diagnostique (diminution de
l'irradiation en évitant de refaire des clichés
perdus, prise en charge du patient améliorée,
Ö
- Disponibilité de l'imagerie (images
multi-modalités, comparaisons entre examens).
Les inconvénients des PACS :
- Les coûts (voir ci-après),
- Nécessité de personnels
spécialisés
- Formation des utilisateurs
- Pannes
Etude économique des PACS :
Des études [14]
ont montré que l'investissement relatif au réseau
(matériel, postesÖ) est plus élevé que
celui réalisé pour les équipements
numériques. Le coût d'investissement initial
représente environ 86 % du coût total du PACS. Il est
donc important d'anticiper économiquement un tel projet.Les
coûts de maintenance représentent environ 7 à 15
% des coûts d'investissement.
Par exemple, le contrat tout risque, proposé par la
société Agfa pour le nouvel hôpital Georges
Pompidou a été évalué à environ 1
million de francs par an (mise à disposition d'un technicien
à plein temps).
Il est primordial de porter son attention sur les progrès
technologiques lors de l'achat d'un PACS. En effet, l'avancée
technologique remet rapidement en cause les réseaux en place
et font des PACS un système évolutif. Il est donc
nécessaire de prendre en compte la remise à niveau du
matériel (c'est à dire veiller à conserver la
compatibilité entre les différents
éléments du système). Il s'agit d'un coût
potentiellement important.
De tels projets sont planifiés sur plusieurs années. Il
convient donc de prévoir une cohérence entre les
différentes étapes du projet.
Une évaluation économique des PACS doit tenir
compte :
Des coûts d'acquisition de l'équipement :
- Système permettant l'obtention d'images
numériques,
- Stations de travail,
- Stations de visualisation,
- Dispositifs de stockage,
- Logiciels de traitement et d'analyse d'images, de compression,
d'archivageÖ
Des coûts de mise en réseau :
- Connexion entre les sources d'images numériques et les
stations de travail et de visualisation,
- Connexion avec le système d'informations hospitalier et
le système d'informations de radiologie.
Des coûts de l'exploitation de l'équipement
:
- Maintenance du matériel,
- Supports d'archivage.
Des surcoûts en personnel :
- Personnel informatique
- Formation des radiologues,
- Formation des manipulateurs.
En effet, un PACS constitue un réseau complexe d'ordinateurs
et du personnel doit être prévu pour son entretien. Son
opérationnalité doit être garantie par du
personnel spécialisé.
Le poids social et stratégique pris par ces personnels ne doit
pas être sous estimé par la direction de
l'établissement.
III.C.
Conseils et formations utilisateurs
L'ensemble de la chaîne d'imagerie médicale (de la
production des rayons X à l'utilisation de l'image induite)
doit également induire une prise en compte des implications
organisationnelles (formation des utilisateurs, adaptation à
l'image numérique).
L'utilisateur doit être formé à l'utilisation
de la technologie numérique [18].
Le chapitre formation doit être étudié
préalablement à toute décision d'acquisition. Il
est important que cette notion soit utilisée dans un souci
d'optimisation de l'acte et notamment de diminution de l'irradiation
patient.
L'article 7 de la Directive 97/43/Euratom (Annexe
V et chapitre
IV.A.) introduit cette nécessité de
formation notamment en ce qui concerne les nouvelles techniques.
Actuellement les constructeurs assurent une formation dont le prix
est inclus dans la vente de l'équipement. Elle ne concerne que
l'équipe radiologues-manipulateurs du moment, à charge
pour eux de transmettre l'information aux autres. S'il faut
formaliser cette " mise en main " pour l'ensemble des utilisateurs,
elle sera nécessairement plus longue et aura donc un
coût supérieur qui sera probablement dissocié du
coût de l'équipement. Là encore se posera le
problème de l'attestation de compétence, dont la
délivrance par le fournisseur entachera la
crédibilité.
L'utilisation vigilante de l'image numérique, de par ses
possibilités d'exploitation, offre une tentation à
l'augmentation du nombre de clichés/séquences puisqu'il
n'y a pas de consommables "palpables" associés. De plus, la
formation continue des radiologues n'apparaît pas être en
adéquation avec ces nouvelles technologies.
Il n'y a pas de bonne radiologie sans une bonne connaissance de la
médecine. Le radiologue n'est pas un photographe, il est un
médecin dont l'acte participe à l'établissement
du diagnostic. "On ne soigne pas l'image, on soigne le patient".
En effet bien souvent, la radiologie n'est pas pratiquée
systématiquement par des radiologues qualifiés
notamment dans le domaine de l'urgence.
III.D.
Evolutivité des installations
L'imagerie médicale utilise vraiment les ressources au
maximum en matière de quantité de données et de
vitesse à laquelle ces données doivent être
transmises.
L'évolution des réseaux implique plusieurs
interrogations :
· Comment vont
évoluer les coûts d'archivage (par octet) ?
· Sera-t-il possible
dans plusieurs années, d'exploiter des informations
stockées sur des supports actuels ?
Les normes DICOM et HL7*
sont la clé de la mise au point de la réseautique
médicale. La communication cohérente entre les
différents matériels dépend de la
coopération suivie des fournisseurs dans l'élaboration
de normes internationales.
Cette évolution normative est la clé d'une
maîtrise des coûts de développement et des risques
liés au système.
*HL7 : Protocole de communication entre deux systèmes
d'information,
permettant de faire passer des données du SIH au SIR et
inversement.
III.E.
Bilan
La mise en place d'un service numérisé et d'un
système de gestion et de communication des images
médicales doit permettre :
- D'améliorer la qualité et le coût de prise
en charge des patients à travers une meilleure organisation
du service,
- Le partage et la communication d'informations entre les
différents acteurs et ainsi améliorer la
qualité de l'information disponible au plan de la
pertinence et de la fiabilité,
- L'évaluation des bénéfices
apportés par une gestion informatisée de
l'information radiologique et plus particulièrement les
images,
- L'amélioration du suivi des patients,
- La réduction des contraintes liées au stockage
des images produites,
- L'amélioration de la gestion des surfaces sensibles
(Arrêté 2950),
- L'amélioration de la communication inter-services
d'imagerie,
- Le recours à la multimodalité
(possibilité de visualiser de façon
séparée différents organes).
Néanmoins,
- Les économies réalisées (surface
photosensible, chimie, Ö) sont actuellement insuffisantes
pour compenser les surcoûts d'équipements et de
maintenance. En outre, les avantages potentiels des PACS au niveau
organisationnel, s'ils sont parfois observés, ne peuvent
être généralisés à l'ensemble
des PACS pour des raisons méthodologiques.
- Chaque approche de numérisation a ses avantages et
inconvénients et il se passera probablement plusieurs
années avant que l'utilisation clinique détermine
quels sont les systèmes les plus adaptés en fonction
des applications considérées.
- Les nouvelles technologies n'ont pas encore démontrer
un gain réel en terme de réduction des doses.
Le choix des équipements en radiologie conventionnelle doit
intégrer la nécessité de permettre un diagnostic
de qualité tout en intégrant les contraintes
budgétaires. La difficulté vient du fait qu'il est
difficile de discerner les progrès technologiques mineurs ou
éphémères et les "luxes technologiques" des
véritables évolutions qui permettent de franchir une
étape supplémentaire dans la démarche
diagnostique.
On remarque cependant que les autres modalités d'imagerie
sont livrées numérisées. Les actes
effectués par ces technologies augmentent progressivement (50%
des actes d'imagerie en 1999).
La numérisation de la radiologie conventionnelle se trouvera
d'autant justifiée qu'une politique de multimodalité
aura été engagée.
Retour sommaire
IV/
Réglementation et
Législation
Un autre angle de réflexion se trouve d'un point de vue de
la réglementation.
Les activités d'un établissement de santé sont
aujourd'hui régies par une réglementation
administrative (PMSI et
Accréditation) et classique (Arrêté 2950 et
Directives Euratom).
Les récentes évolutions de la réglementation
visent donc à encadrer davantage les pratiques radiologiques
en ce qui concerne l'acte, la sécurité des patients et
des personnels, les caractéristiques des équipements et
leur impact sur l'environnement tout en maîtrisant les
coûts.
Ces évolutions influencent de manière significative les
choix effectués par l'établissement.
IV.A.
Les Directives Euratom
Depuis deux ou trois ans, la profession des radiologues
[19]
démontre son souci de diminuer les doses reçues par les
patients. Ils répondent ainsi à une nouvelle exigence
des praticiens et des pouvoirs publics, sous la pression des
directives Euratom (96/49 et 97/43). Adoptée le 30 juin 1997
par le Conseil des ministres de l'Union Européenne, la
directive européenne "97/43/Euratom" (Annexe
V) remplace une directive datant de 15 ans
(84/466/Euratom) relative à la protection radiologique des
personnes soumises à des expositions aux rayonnements
ionisants à des fins médicales.
Ce texte devrait être transposé en droit français
au plus tard le 13 mai 2000.
Deux principes sous-tendent ces directives : la justification de
l'irradiation et l'optimisation des moyens.
La justification de l'irradiation nécessite :
- De déterminer l'avantage des techniques irradiantes en
fonction du préjudice potentiel, par opposition à
d'autres techniques basées sur d'autres principes
(échographie, résonance magnétique),
- De minimiser et justifier l'exposition des personnes
aidantes,
- D'interdire les expositions non justifiées.
L'optimisation des moyens passe par la détermination
:
- Des niveaux de dose pour une irradiation aussi faible que
possible par examen,
- Des processus d'optimisation
- Des moyens de sécurité pour les personnes
aidantes.
Comportant 15 articles, la Directive 97/43 concerne l'ensemble
des acteurs du monde hospitalier.
|
Article 1 : But et champ d'application
|
Article 8 :
Equipements
|
|
Article 2 : Définitions
|
Article 9 : Pratiques spéciales
|
|
Article 3 : Justification
|
Article 10 : Grossesse et allaitement
|
|
Article 4 : Optimisation
|
Article 11 : Expositions potentielles
|
|
Article 5 : Responsabilités
|
Article 12 : Doses reçues par la
population
|
|
Article 6 : Procédures
|
Article 13 : Inspection
|
|
Article 7 :
Formation
|
Articles 14 & 15 : Transposition,
abrogation
|
L'article 8 est directement lié aux activités du
service biomédical. Il précise notamment certaines
obligations en terme de choix des équipements.
IV.A.1.
Equipements requis par la Directive Euratom
Cette directive (Annexe
V) influe réellement les futurs choix en
matière d'équipements radiologiques : l'annexe
technique ou le devis d'un matériel devra mentionner
explicitement un dispositif de contrôle de l'irradiation et un
relevé des doses délivrées pour les explorations
standard réalisées avec ce matériel. De
même les dispositifs (scopie à impulsions, ajustement
automatique de l'émission X) et les accessoires de
radioprotection (localisateurs, dispositifs de contention pour les
enfants etc.) devront être explicitement mentionnés.
Ce dispositif est, dans l'esprit du texte, un outil d'optimisation
pour les utilisateurs, ce n'est pas un dispositif de
dosimétrie fine. L'idée est celle d'un " indicateur
d'irradiation " qui permet un contrôle continu de
l'irradiation, au fil des examens successifs.
IV.A.2.
Orientations en terme d'imagerie médicale
La diminution des doses reçues par le patient et par les
utilisateurs représente l'élément fondamental de
ce texte européen.
La mise en avant des technologies non irradiantes (échographie
et IRM) est réelle.
Toutefois comme vu en ce début de rapport, la radiologie
conventionnelle ne peut à moyen terme être
définitivement supplantée. En l'occurrence, la
minimisation des doses par le recours à l'outil
numérique (élimination des faux clichés et
limitation du nombre de ceux-ci) est recommandée.
Des études [13]
ont en effet montré que les dernières technologies
(plaques ERLM et détecteurs
plans) n'avaient pas encore démontré leurs
aptitudes à garantir une qualité d'image similaire lors
de l'utilisation de puissances de rayonnements plus faibles.
IV.A.3.
Maintenance et Contrôle Qualité
La directive Euratom 97/43 insiste au sein de son article 8 sur
l'importance des aspects maintenance et contrôle
sécurité.
IV.A.3.1.
Maintenance et contrats de maintenance
Le service biomédical peut, dans la limite de ses
compétences, réaliser des interventions sur un
élément de la chaîne de radiologie. Le risque
d'une panne d'un PACS existe. L'important est de tout faire pour se
garder de cette éventualité : en particulier, de
prévoir le maximum de redondance dans le système.
Il paraît presque impossible d'avoir une panne absolue du PACS
entier (d'où un fonctionnement en mode dégradé).
Il est plutôt vraisemblable qu'une petite partie du PACS tombe
en panne, quelques stations de travail par exemple. L'essentiel est
d'entretenir un service radiologique d'urgences à
l'hôpital, et dans ce but, il est prudent de prévoir un
protocole à adopter au cas où le PACS tomberait en
panne (et pour les moments où l'on doit l'arrêter pour
installer un upgrade).
Il est possible par exemple, de prévoir la possibilité
d'imprimer le film et de sauvegarder les images sur une disquette
locale, afin de les remettre sur le PACS après
intervention.
La complexité des technologies mises en œuvre implique
en général le recours à une tierce
maintenance.
Les personnels des sociétés de services chargés
de la maintenance du système informatique sont soumis au
secret professionnel vis à vis des informations liées
aux patients qu'ils auraient à connaître dans l'exercice
de leurs fonctions.
La société chargée de la maintenance doit
s'engager, par contrat écrit, à ne jamais divulguer ni
transmettre à quiconque les informations auxquelles elle
aurait accès. Les procédures de
télémaintenance doivent garantir le secret
professionnel contre
toute tentative d'accès par des personnes non
autorisées.
IV.A.3.2
Le Contrôle Qualité
Ce contrôle [20]
[21]
doit obéir à la règle des 3D : Doses
réduites, Diagnostic amélioré et Dépenses
limitées.
Il comporte une analyse de chaque élément constituant
la chaîne d'imagerie, de la production des photons X à
l'archivage de l'image.
Les contrôles qualité non invasifs doivent être
réalisés par l'ensemble des acteurs hospitaliers : du
médecin à l'agent hospitalier en passant par les
manipulateurs, le service biomédical et le soignant.
Les procédures de contrôles invasifs nécessitent
le branchement direct d'instruments au niveau des sous-ensembles du
matériel radiologique. Ce geste est réservé
à des sociétés prestataires de services
spécialistes.
En ce qui concerne les obligations réglementaires et dans
l'attente des décrets d'application de la Loi du 1er juillet
1998 [22],
seule la mammographie est concernée.
En effet, tout département souhaitant mettre en route un
dépistage systématique du cancer du sein, doit avoir un
programme de contrôle qualité conforme aux
recommandations définies par la Direction
Générale de la Santé [23].
En effet, ne peuvent être accréditées que des
installations ayant satisfait aux critères de qualité
établis.
L'avènement des systèmes de numérisation et
de transmission d'image entraîne une complexification de la
chaîne d'imagerie radiologique conventionnelle.
Si la qualité d'une image radiologique reste relativement
subjective, il existe certains contrôles qualité
[24]
réalisables au niveau du service biomédical.
Contrôle du générateur
Le choix des constantes est directement lié à la
qualité de l'image radiologique. En effet, un cliché
dépend de :
- la haute
tension (kiloVolts) pour obtenir un contraste relatif des
structures,
- le produit
courant (milliAmpère) par temps de pause (mA.s)
déterminent le noircissement du film.
Il est donc indispensable de s'assurer que le
générateur délivre les valeurs attendues dans
des seuils de tolérance déterminés.
Contrôle du tube à rayons X
La qualité du faisceau X peut être
déterminée en mesurant la couche de
demi-atténuation (C.D.A).
La CDA est définie comme l'épaisseur d'un
matériau donné qui diminue la dose de moitié, en
un point.
- CDA trop
faible : augmentation de l'exposition donc de la dose.
- CDA trop
forte : diminution de la dose donc des contrastes.
Contrôle de la qualité de l'image
La mesure de la résolution spatiale permet d'apprécier
sur un moniteur, ou sur un film radiologique, la faculté d'un
système à reproduire des détails fins.
En radiologie numérisée, la résolution peut
être mesurée sur un moniteur de visualisation et sur
film radiologique provenant d'un reprographe laser, ce qui peut
permettre d'évaluer la résolution de l'ensemble de la
chaîne numérique.
Ex : amplificateur de luminance + système optique +
caméra + moniteur vidéo.
La résolution peut être déterminée en
traçant la courbe de fonction de transfert de modulation
(FTM). Elle indique la corrélation entre la dimension d'un
détail et le contraste de l'image. La détermination de
cette courbe permet donc de mesurer la résolution spatiale
tout en s'affranchissant du contraste.
Les mesures de courbe de sensitométrie (qualité du
support et du système de développement) en radiologie
analogique peuvent être utilisés en radiologie
numérique (plaques ERLM). D'autres contrôles
qualité essentiels et complexes vont concerner notamment :
- Les stations de
visualisation et de traitement,
- Les reprographes
laser.
D'autres interrogations se posent concernant la qualité
d'une image transitant sur un réseau (nombreuses interfaces
!).
Le recours à des sociétés professionnelles
semble inévitable, notamment dans la perspective d'obligations
de contrôles qualité externes, en mammographie par
exemple (Loi du 1er juillet 1998 ñ [22]).
De plus, les contrôles qualité s'inscrivent dans un
programme d'assurance de la qualité fortement
conseillés par la Directive Européenne 97/43/Euratom du
30 juin 1997 (Annexe
V), notamment au travers de l'article 8 :
Article 8 :
Equipements
Actuellement les installations radiologiques font l'objet d'une
autorisation de l'OPRI lors de l'installation, puis d'un
contrôle triennal (biennal pour les mobiles). Seul le
générateur est frappé par une limite d'âge
(25 ans). La loi sur la sécurité sanitaire, mentionnant
une maintenance et un contrôle de qualité obligatoires
pour les équipements radiologiques adoptée en juillet
98, viendra par ses décrets d'application préciser
l'ensemble de ces modalités.
L'essai de réception devra comporter, outre la
vérification des facteurs de performance diagnostique
(centrage, collimation, déplacements etc.), une
vérification de l'exactitude des paramètres
d'émission et une mesure de dose standardisée, faisant
à nouveau appel à l'expert en physique médicale.
Cette procédure devra être standardisée pour
pouvoir être reproduite entre les
équipements et, pour un même équipement, à
l'occasion d'un entretien important (exemple : changement de
tube).
D'autre part, le recours à une tierce partie pour
effectuer des contrôles qualité semble être
indispensable, au risque de le voir utilisé à des fins
commerciales : facturation de SAV ou renouvellement des
équipements. Il serait plus sain que le
contrôle de qualité qui aboutit à la
délivrance d'un certificat de conformité soit
effectué par un organisme accrédité (COFRAC)
dont un des critères d'accréditation serait
l'indépendance vis à vis des sites
contrôlés d'une part et des industriels d'autre
part.
Les critères d'acceptabilité sont à
définir pour chaque équipement. Les états
membres en tout état de cause doivent dire dans leur
réglementation les modalités d'acceptabilité des
équipements et les modalités de récusation.
Quoiqu'il en soit, il apparaît nécessaire de
dissocier la notion de " maintenance " (contrôle des fonctions
de sécurité mécanique, électrique,
radiologique des équipements) de celle de " contrôle de
qualité " (contrôle de l'absence de dérive des
performances dans le temps : qualité informative d'une image,
rapport signal sur bruit, dose délivrée, etc.).
IV.B.
L'arrêté 2950
IV.B.1.
Présentation
La pratique quotidienne de la radiologie (développement,
fixage et lavage) est source d'une production d'effluents nocifs pour
l'environnement [25].
L'arrêté 2950 de janvier 1997 vise à
réglementer d'un point de vue écologique, le traitement
et le développement des surfaces photosensibles à base
argentique. Au 1er juillet 2000, l'ensemble des installations en
fonctionnement devront permettre de répondre aux
critères définis par cet arrêté.
Les installations concernées sont celles qui produisent entre
5 000 et 50 000 m² de films radiologiques par an.
Pour le calcul des surfaces, il convient de préciser que
:
- Les films secs à base de sels d'argent sont bien
à prendre en compte dans le calcul de déclaration
(à noter que cette technologies ne
génèrent pas de déchet liquide).
- Dans le domaine de la radiographie, un certain nombre de films
comprennent deux couches photosensibles sur un même support
et que ces films bi- couches doivent être comptés
comme représentant 2 m² de surface photosensible
à base argentique pour 1 m² de film
utilisé.
Exemple :
Un hôpital utilisant 2 000 m² de films bi- couches et
1500 m² de films laser "secs" sera soumis à cet
arrêté, car produisant plus de 5 000 m² :
soit (2 X 2 000 m²) + 1500 m² = 5 500 m² de surface
argentique par an.
En résumé, l'arrêté 2950 oblige les
établissements hospitaliers à récupérer,
enlever et traiter ses rejets issus de l'activité radiologique
en :
- Maîtrisant la qualité des eaux de rinçage
selon certains paramètres avant rejet dans le réseau
d'assainissement,
- Prévoyant le stockage et la récupération
du fixateur et du révélateur, que l'on ne peut
rejeter dans le réseau d'assainissement,
- Limitant dans des seuils définis, les consommations
d'eau de rinçage
IV.B.1.1.
Contrôler les effluents (eaux de rinçage)
L'assujettissement des installations de traitement photographique
à l'arrêté type "Rubrique 2950" impose un rejet
des effluents et eaux de rinçage en conformité avec les
prescriptions de l'arrêté pour le 1er juillet 2 000.
La mise en conformité des effluents devra être
effectuée selon les critères suivants :
pH (NFT 90-008)
MES (NFT 90-105)
: les
Matières En Suspension sont des
matières
insolubles dans les effluents
DBO5 (NFT 90-103)
: la Demande
Biochimique en Oxygène est la
quantité
d'oxygène consommée pendant 5 jours pour la
dégradation des matières organiques de l'effluent
par
les micro-organismes qui se développent dans le milieu.
DCO (NFT 90-101)
: la
Demande Chimique en Oxygène est la
quantité
d'oxygène consommée par réaction totale avec
les
matières oxydables de l'effluent.
Métaux
:
tous à l'exception du Fer
Les caractéristiques de chaque bain ont une influence
sur chaque paramètre :

Les seuils admissibles définis par
l'arrêté sont les suivants :

Les rejets en Argent :
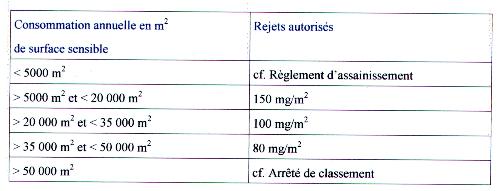
Ces valeurs limites doivent être respectées en
moyenne quotidienne sachant qu'aucune valeur instantanée ne
doit dépasser le double des valeurs limites de
concentration.
IV.B.1.2.
Application de l'arrêté en fonctionnement
normal
Pour mieux appréhender les implications existantes, il est
nécessaire de présenter
Le
procédé de développement noir et blanc en
Radiologie
L'arrête 2950 limite à 15 litres, la quantité
d'eau maximum utilisable en phase de rinçage pour le
traitement d'un mètre carré de film.
Cette contrainte a été prise en compte dans l'exemple
d'application qui suit :
Afin d'illustrer ces propos, l'exemple du traitement d'une
surface de 1 m2 est présenté
(figure
4.1).
Figure
4.1 : La chaîne de développement d'un
film radiologique
Donc, sans une modification des installations, on ne peut
répondre aux exigences de l'arrêté 2950.
A titre indicatif, en technologie argentique, un acte de radiologie
nécessite le traitement de 0,3 m² de surface
photosensible.Une machine classique traite en moyenne 1800 m² de
surface argentique par an, ce qui correspond environ à 25
actes par jour et ce qui produit environ 10 litres par jour de
révélateur et fixateur usés.
Le chapitre suivant veillera à démontrer que les
solutions technologiques sontnombreuses et ne sauraient être
envisagées sans une étude préalable de
l'activité du service (surface de film, disposition des
locaux, emplacements des développeuses, définition du
taux de régénération des bains, etc.) et des
orientations à court ou moyen terme (numérisation,
développeuses dernière génération,
etc.).
Toutefois, quelque soit la solution choisie, celle-ci ne doit en
aucun cas dégrader la qualité d'image nominale.
IV.B.2.
Quelles solutions ?
Pour répondre à l'arrêté 2950 avant
juillet 2000, il existe deux types de solutions techniques
[26]
:
- Mise en conformité des installations existantes
(Chimie "verte", recycleurs, collecte et traitement)
- Renouvellement d'équipement (numérisation et
reprographes à sec),
IV.B.2.1.
Mise en conformité des installations existantes
3 étapes globales sont nécessaires pour mettre en
conformité ses installations :
Réduire la quantité de produit
rejeté
La mise en place de recycleurs de fixateur sur chaque
développeuse peut
permettre :
- de réduire la quantité de fixateur en volume
(environ 25 %), donc de réduire la quantité des
effluents rejetés,
- de récupérer les ions argentiques et ainsi, de
récupérer le maximum d'argent à un niveau de
qualité permettant une meilleure valorisation,
- de réduire la quantité d'ions argentiques
résiduels dans l'eau de lavage afin d'être
inférieur au taux fixé par
l'arrêté.
L'utilisation de recycleurs (Argent) et une optimisation des bains
(pH, DBO5 et DCO) peuvent permettre après
vérification un rejet des eaux de lavage dans le réseau
d'assainissement.
Récupérer les déchets
(révélateur et fixateur)
Les rejets chimiques (révélateurs et fixateurs)
doivent être récupérés dans des cuves de
stockage (sous forme liquide ou semi-liquide après
évaporation). Il convient donc de mettre en place un
réseau spécifique de collecte de ces rejets en prenant
en compte l'ensemble des sites de production (radiologie centrale,
scanner, bloc opératoire, urgences, vasculaire, Ö).
Traiter les rejets
Après avoir été stockés, ceux-ci
doivent être transportés sur leur lieu de destruction et
détruits dans un centre agréé contre un
bordereau officiel de destruction.
Cette première solution implique réellement des
coûts d'investissement liés aux travaux de mise en place
du réseau de collecte et à l'achat des recycleurs de
fixateur. Toutefois, il apparaît que les coûts de
fonctionnement peuvent d'emblée augmenter de façon
sensible. Les coûts de collecte et de retraitement des rejets
semblent difficilement maîtrisables en raison de leur
obligation et d'un manque certain de concurrence dans ce domaine.
La solution simplifiée de collecter l'ensemble des effluents
(révélateur, fixateur et eaux de rinçage) puis
de les faire récupérer et traiter, n'apparaît pas
viable en raison de l'importance des volumes mis en jeu (voir
l'étude de cas, chapitre
V).
L'autre solution consiste alors à éliminer tout
rejet d'élimination radiologique par une numérisation
des installations et par la mise en place de reprographes à
sec.
IV.B.2.2.
Numérisation et reprographies à sec
La diminution du volume d'effluent passe par l'utilisation de
reprographe laser couplé à un développement
films dit « à sec ». Pour pouvoir utiliser cette
technologie l'image conventionnelle analogique doit être
numérisée.
Les différentes technologies présentées au
sein du chapitre II
permettent d'obtenir une image numérique qu'il est alors
possible de transférer sur film par l'intermédiaire de
reprographes à secs.
Il en existe deux grandes classes :
· Les technologies
argentiques
La thermo-reprographie
directe
La thermo-reprographie
indirecte
· Les technologies non
argentiques
La sublimation thermique
La technologie à jet
d'encre
Les critères de choix de reprographes à sec ,
dont les contraintes d'implantation sont quasi inexistantes,
s'apparentent désormais à ceux d'une grosse imprimante
informatique et , outre la qualité de l'image, c'est la
capacité à s'intégrer facilement
à un réseau d'image qui sera
prépondérante dans le choix.
A ce jour, il semble que, parmi les technologies à sec
disponibles, celles de base de sels argentiques aient pris le pas sur
les autres pour les applications radiologiques standard à haut
débit de film, et ce pour des raisons de rapidité et de
coût d'exploitation. En contre partie, il reste à
s'interroger sur la persistance d'un problème environnemental
puisque l'argent qui compose ces films se retrouvera à terme
dans le circuit des déchets hospitaliers.
La numérisation partielle ou complète du service de
radiologie, couplée à desreprographes à sec, est
certainement la solution d'avenir, mais les investissements en jeu
sont colossaux. Une montée en charge d'un tel projet sur
plusieurs années semble être la solution en
adéquation avec la capacité d'investissement de nombre
d'établissements. L'enjeu consiste alors à assurer
à moindre coût la conformité des effluents
produits par les systèmes conventionnels provisoirement non
numérisés.
Une étude menée par l'établissement A
(chapitre V) permet de mieux
appréhender les enjeux économiques, technologiques et
organisationnels liés à la mise en conformité de
cet établissement vis à vis de l'arrêté
2950.
Si l'établissement doit veiller à maîtriser ses
installations et leur impact écologique (sur l'homme et sur
l'environnement), il doit également veiller à
maîtrise ses activités (PMSI et
accréditation).
IV.C. Le PMSI
et la tarification des actes
L'activité radiologique est encadrée par deux
critères.
La nomenclature des actes médicaux
[27]
La nomenclature (texte officiel du 8 juin 1998) des actes
médicaux utilisant les radiations ionisantes est régie
par la lettre clé Z.
L'article 5 précise que : "sauf exception, tout examen
radiographique à images numérisées
entraîne un supplément de 5 par séance"
Ce supplément ne s'applique pas aux :
· Examens
radiographiques intra-buccal et à l'angiographie
numérisée,
· Techniques de
numérisation secondaire,
· Radiographies
thoraciques et celles des extrémités osseuses
(fluographie numérique),
· Mammographies
(excepté le suivi des prothèses mammaires)
effectuées avec des ERLM.
Ex : Radiographie du poignet : Z = 15 (Z = 20 si
numérique).
Le coût de productivité est alors
déterminé de la façon suivante

Le passage de l'analogique au numérique induit une forte
augmentation des coûts directs (investissement en
équipements) qui ne peut être compensée par une
réduction des consommables (films et effluents).
L'optimisation du coût de productivité ne peut alors
se percevoir que par une réduction des charges de personnels
(72 % des dépenses hospitalières) ou par un
accroissement du nombre de Z produit (plus d'actes par jour).
Le gain de temps engendré par l'utilisation des
technologies numériques doit alors être
estimé.
D'autre part, en août 1991, afin de favoriser le
développement de la radiologie conventionnelle
numérique, la nomenclature des actes professionnels a
décidé d'attribuer un supplément de
cotation.
L'objectif étant de permettre aux radiologues du secteur
privé de financer cet investissement technique. Bien que cela
concernait principalement la fluorographie, cette incitation
financière est désignée par les industriels du
secteur comme un des
facteurs à l'origine du développement rapide des ventes
des E.R.L.M.
Le PMSI
Depuis la Loi du 31 juillet 1991, les établissements de
santé, publics et privés, doivent procéder
à l'évaluation et à l'analyse de leur
activité.
Tout séjour hospitalier effectué dans la partie court
séjour d'un établissement, fait l'objet d'un RSS,
constitué d'un ou plusieurs RUM. Le RUM contient des
informations d'ordre administratif et médical (notamment les
actes radiologiques). Ces actes sont codés à l'aide du
CdAM, document élaboré par des comités d'expert
médicaux coordonnées par la Direction des
Hôpitaux.
Le CdAM répond à deux objectifs :
- Identifier les actes réalisés pendant le
séjour du patient,
- Mesurer la consommation des ressources humaines et
matérielles pour réaliser cet acte, au
moyen d'un indice de coût relatif (ICR).
Le coût du point ICR est alors déterminé
de la façon suivante

Tout RSS est classé dans un GHM.
Dans le secteur public hospitalier français, la
classification en GHM est actuellement utilisé pour comparer
:
- La dotation budgétaire calculée à partir
du PMSI (points ISA),
- La dotation budgétaire réelle obtenue pour la
même activité dans le cadre de l'enveloppe
globale.
Le point ISA, Indice Synthétique d'Activité, est un
indicateur médico-économique qui permet de mesurer
l'activité produite dans les services M.C.O. (Médecine,
Chirurgie, Obstétrique).
IV.D.
Démarche Qualité et Accréditation
La démarche de qualité se perçoit au travers
de :
- l'affirmation de la valeur ajoutée du professionnel
dans la démarche diagnostique et thérapeutique,
- l'élimination des actes ou des examens redondants ou
inutiles,
- la garantie d'une sécurité optimale
(irradiation, agressivité des gestes, Ö),
- l'assurance d'un délai minimal entre l'examen
effectué et la transmission du diagnostic au clinicien
grâce à une relation personnalisée.
L'accréditation des établissements de soins passe
inéluctablement par une optimisation du service d'imagerie,
à même de répondre aux attentes du patient
(rapidité de prise en charge, qualité de l'acte,
rapidité du diagnostic, gestion du dossier patient, diminution
de l'irradiation).
Le recours aux nouvelles technologies numériques peut
s'inscrire dans cette perspective.
L'implication d'un établissement de soins dans la voie de
la numérisation de l'image radiologique conventionnelle
s'inscrit au centre d'un compromis mêlant d'une part
l'amélioration de la qualité des soins et de la
sécurité du patient (accréditation ANAES,
directive Euratom, évolutions technologiques) et d'autre part
la nécessité d'une optimisation des ressources (Point
ISA, Point ICR, optimisation des dépenses).
Le chapitre suivant présentera deux études de cas
(établissement A et B) et aura pour objectif de rendre plus
concret ce rapport par des exemples représentatifs.
Toutefois, les éléments ne sauraient, bien
évidemment en aucun cas, être
généralisés à tout établissement
hospitalier.
En effet, les caractéristiques des établissements
influencent de manière significative toute étude de cet
ampleur (économique, technologique, réglementaire et
organisationnelle).
Retour sommaire
V/
Etude de cas
Cette réflexion doit donc permettre de définir les
orientations à prendre par l'ingénieur
biomédical dans le cadre de l'évolution des
installations et des équipements (définition des
besoins, choix technologiques, exploitation et maintien
des performances).
Ces éléments présentés au sein de ce
rapport sont illustrés par le recours à deux
établissements (Annexes
VIA et VIB).
Les critères de choix ont été les suivants
:
· Projet
d'étude avancé en terme de numérisation
(établissement A)
·
Acquisition récente d'un support numérique
(établissement B)
· Etude
intéressante concernant l'arrêté 2950
(établissement A) et insertion des
réflexions dans le cadre de groupements d'achats (vision
globale).
V.A.
Etablissement A
Dans le département d'imagerie de cet établissement,
deux projets ont été lancés :
- Mise en place
d'une solution écologique pour répondre à
l'arrêté 2950 ,
- Utilisation de
solutions d'impression à sec et numérisation du
plateau
technique.
Le service est peu numérisé. Il est doté d'un
scanner, d'une salle vasculaire et d'un échographe. Le plateau
d'imagerie est situé sur quatre sites (scanner, vasculaire,
radio centrale et urgences) sur deux niveaux.
La production de film radiologique a été estimée
à 28 000 m² par an.
Ces réflexions ont été menés dans le
cadre de groupements d'achats de la région, en
intégrant tous les adhérents du groupement (7
établissements).
Une étude préalable a permis de réaliser un
premier bilan
Bilan global
- Les établissements sont principalement
équipés de machines à développer
conventionnelles, nécessitant une chimie humide,
- Seul une partie des sels argentiques est
récupérée à l'heure actuelle, le reste
des rejets partant dans le réseau d'assainissement.
Dans le cas d'une récupération totale des effluents
radiologiques,
- Six établissements sont concernés par
l'arrête 2950 (moyenne pour un établissement de 1000
lits : 20 000 m2 de films), donc nécessité d'un
réseau de récupération des effluents,
- Des problèmes de collecte ont été mis en
évidence en raison de la multiplicité des sites de
radiologie et de leur emplacement (ex : nécessité de
pompes de relevage en sous-sol),
- Il apparaît nécessaire de mettre en place une
cuve de rétention capable de contenir la moitié du
volume total stocké issu du réseau de collecte (ceci
afin de prévenir tout problème de
récupération par la société
spécialisée), pour chaque établissement,
- L'enlèvement par des sociétés
spécialisées et habilitées est envisageable,
moyennant un flux de camion citerne régulier au sein des
établissements, car le volume à traiter est
impressionnant (soit 20 000 m2 en moyenne, 50 litres d'eau
de rinçage par m2, ce qui représente un total de 1
000 000 de litres d'eau à traiter au minimum pour un
hôpital de 1 000 lits).
L'établissement A a donc cherché à savoir
quelles pouvaient être les solutions lui permettant de
répondre aux exigences de l'arrêté 2950 en
intégrant les spécificités du site.
V.A.1.
Répondre à l'arrêté
2950
Trois options différentes ont été
envisagées afin de mettre en conformité les effluents
radiologiques de ce centre hospitalier général.
Les données prises en compte ont été les
suivantes (exercice 1999) :
|
Surface totale
|
Surface réelle
|
Révélateur
|
Fixateur
|
Eau (~ 8 l/m2)
|
|
16 491 m2
|
27 992
m2
|
18 056 litres
|
20 136 litres
|
131 928 litres
|
Option 1 : une récupération à 100
%
Une cuve de stockage est mise en bout de chaîne de la
radiologie. Cette cuve permet de récupérer tous les
effluents provenant du développement des films. La collecte de
ces effluents est alors sous traitée.
Il faut pour cela, effectuer des lourds travaux hydrauliques mais le
coût d'installation de la cuve est peu important.
Option 2 : une récupération sous forme liquide
(fixateur et révélateur) et un rejet des eaux de
rinçage conformes
Cette option impose de mettre en place un recycleur par
développeuse. Cela permet de réduire la quantité
de fixateur en volume d'environ de 25 % et donc de réduire la
quantité des effluents rejetés.
La récupération des ions argentiques permet de
réduire le taux d'argent résiduels dans l'eau de lavage
et de classer cette eau comme liquide rejetable dans le réseau
d'assainissement.(< 100 mg /m²)
Option 3 : une récupération sous forme
semi-liquide (fixateur et révélateur)
avec un évaporateur en bout de chaîne et un rejet des
eaux de rinçage conformes
Soit les inconvénients suivants
Option
1
Coût de l'opération, contraintes de génie
civil lourdes, maintenance
des installations.
Option 2 et 3
Récupération des effluents dans des bidons de 20
litres maximum à la
sortie des machines ( manutention très importante, stockage
difficile et contraignant,
organisation de la collecte interne complexe).
La solution retenue par l'établissement est la
deuxième option en raison :
- De la mise à disposition par un fournisseur de
l'ensemble des recycleurs en échange de la
récupération de l'argent,
- De la volonté de l'établissement de s'engager
vers une numérisation progressive du service.
Toutefois, cette solution basée sur une mise aux normes des
eaux de rinçage et la limitation de la production de rejets
chimiques impose un réglage précis des taux de
régénération, rendant instable la chaîne
qualité image.
Cette instabilité rend difficile la gestion et la mise en
phase des intervenants (fournisseur de films, de chimie, de machine
à développer et de recycleurs).
La mise en place récente des recycleurs sur le site aura
montré notamment une légère dégradation
de l'image liée à des mauvais réglage du
fournisseur de recycleurs.
V.A.2. Le
projet de numérisation
Le tableau
suivantprésente les différents
éléments de ce projet, comportant plusieurs phases.
Celui-ci est basé sur une étude effectuée par
plusieurs fournisseurs et a pour objectif de
présenter les différentes phases du projet et une
idée des investissements mis en jeu.
Ce projet comportant une phase de mise en place d'installations
numériques suivie d'une phase d'élaboration et de mise
en place d'un réseau représente un investissement
importante.
Ceci justifie la réflexion nécessaire
présentée au cours des chapitres
précédents.
Le schéma suivant présente l'architecture
envisagée pour leur réseau d'imagerie
médicale.
Figure
5.1 : Projet de numérisation de
l'établissement A (Exemple d'architecture
possible)
Exemple
: évaluation des besoins en archivage de
l'établissement A basée sur des indications du service
d'imagerie
Une réflexion sur la durée d'archivage permettra
à l'établissement A, en connaissant ses
activités (voir ci-dessus), de déterminer le support
d'archivage le mieux adapté.
Exemples
- Disques
magnétiques (1 semaine à quelques mois)
- Disques
magnéto-optiques (1 an)
- Bandes DLT en
juke-box (jusqu'à 5 ans)
- Serveur hors ligne
(au-delà de 5 ans)
V.A.3.
Bilan et perspectives
L'établissement A a donc choisi de s'orienté dans
une démarche de numérisation par plaques ERLM,
précédé d'une mise en conformité des
rejets radiologiques
(recycleurs + récupération et traitement du
révélateur et fixateur).
L'objectif premier est de se mettre en conformité avant le 1er
juillet 2000 à moindre coût en limitant au maximum des
investissements trop importants.
V.B.
Etablissement B
Cet établissement dispose de plaques photostimulables et
d'un lecteur de plaques.
Le tableau
suivant présente un récapitulatif de
l'étude.
Retour sommaire
CONCLUSION
L'avenir de la radiologie
analogique est conditionné par trois facteurs importants
examinés successivement.
Le premier facteur est
le résultat de la compétition entre différentes
modalités de production d'une image médicale :
échographie, IRM, scanner et radiologie conventionnelle. Il
dépend beaucoup des performances techniques et
médicales de ces dispositifs. Il dépend
également en partie de la manière dont
l'hôpital voit sa place au sein du système de
santé. La numérisation apporte en tout cas, une
garantie d'usage de la simple radiologie X puisqu'elle la met au
même niveau de traitement que les autres modalités
déjà numérisées. Le chapitre II
présente un certain nombre de dispositifs de
numérisation (CCD, plaque ERLM, détecteur matriciel,
Ö). Il restera à retenir le plus performant. Deux
solutions s'affrontent aujourd'hui :
plaques ERLM ou détecteurs plans. Les plaques ERLM ont
aujourd'hui, pour des raisons économiques, technologiques et
organisationnelles, la préférence de nombreux services
de radiologie (établissements A et B).
Toutefois, les coûts des détecteurs plans vont
progressivement diminuer au profit de leurs réelles
capacités technologiques (applications
générales, absence de manipulation, numérisation
directe, possibilité de faire de la scopie).
Le deuxième
facteur est l'intégration de la radiologie dans un
réseau d'imagerie (PACS). La numérisation est alors un
passage obligé sous peine de rendre peu rentable un PACS qui
ne serait dédié en moyenne qu'à 50% des examens.
Le PACS est encore dans une phase de progrès technique, dont
les coûts d'exploitation sont mal évalués.
Le troisième
facteur est l'apparition de nouvelles réglementations
fondées sur une philosophie écologique (protection de
l'environnement par le traitement des effluents radiologiques :
arrêté 2950) et de protection du patient et des
opérateurs (Directives Euratom, transcrite prochainement
en droit français).
Le dernier chapitre concernant l'étude de deux cas, montre
bien qu'il n'y a pas aujourd'hui une réponse unique. Car si
à terme,la numérisation devrait s'imposer,on ignore
aujourd'hui la vitesse à laquelle cette convergence se fera
puisque en
tout état de cause, les décisions s'appuient sur une
hiérarchie de valeurs appliquées sur tel ou tel point
et qui peuvent rapidement changer.
Le parc actuel de radiologie conventionnelle (Annexe
III) appelle un renouvellement important dans les
années à venir. Il faudra alors choisir une
stratégie.
Retour sommaire
BIBLIOGRAPHIE
[ 1] Imagerie
Médicale en France dans les hôpitaux publics
1996, Editions INSERM, Paris
[ 2] Frija
G.
Le
concept de médecine moderne est sous-estimé en
France
Plateaux Techniques Info, Octobre 1999, N°40 : 5-7
[ 3] Pizzutiello
J., Cullinan J.E.
Notions fondamentales de Radiographie Médicale
Kodak-Pathé, Paris : 150
[ 4] Fay AF et Ivon
JL.
Innovations en radiologie numérique. Etat de l'imagerie
médicale mondiale. II
Journal de radiologie, 1998, vol.79, N°6 : 616-620
[ 5] Jouan B. et
Cuenod CA.
Le
capteur ERLM et sa lecture : une technologie mature mais toujours
évolutive
RBM News, 1998, vol.20, N°9 : 204-212
[ 6] Aupetit
Nathalie, Nennie Sophie
Les détecteurs plans
Compiègne : Université de technologie, Dess
"Technologies Biomédicales Hospitalières",
Fiche technique, module imagerie médicale,1998-1999.
[ 7] Bouglé
J.
La radiologie numérique
Compiègne : Université de technologie, Dess
"Technologies Biomédicales
Hospitalières", Cours, 1999-2000
[ 8] Lee DL,
Jeromin LS, Cheung LK.
The physics of a new direct digital X-ray detector
In : Computer Assisted Radiology. Proceedings of the
International
Symposium on Computer and Communication Systems for Image
Guided
Diagnosis and Therapy. CAR'95. Berlin, june 21-24. Lemke HU, Inamura
K,
Jaffe CC, Vannier MW eds.Berlin : Springer Verlag 1995 :
83-8.
[ 9] Moy J.P.,
Chabbal J., Chaussat C.
Radiographie avec les détecteurs numériques à
base de scintillateur
RBM, 1999, N°21 : 142-6
[10] Chaussat C., Chabbal
J., Ducourant T., Spinnler V., Vieux R. et Neyret.R
Image quality of scintillator based X-ray electronic imagers
SPIE 3336, 1998 : 187-194
[11] Kalifa G., Boussard
JM
L'appareillage de radiologie numérique dit Charpak
Journal du Radiologue, 1996; 77 : 85
[12] Devaux T., Druesne
J. et Langevin F.
Choix d'une radiologie conventionnelle numérisée
RBM
News, 1996, vol.16, N°1 : 32-35
[13] Guide ANAES
Radiologie conventionnelle numérique et développement
des réseaux d'images
Evaluation technologique et économique, Janvier 1997, ISBN
: 2-910653-30-7
[14] Charvet ñ
Protat S., Thoral F.
Evaluation économique et organisationnelle des réseaux
d'images (PACS)
Journal de Radiologie, 1998, vol.79, N°12 : 1453-1459
[15] GBUI
Guide de bonne utilisation de l'informatique
Société française d'informatique des
laboratoires
http://www.chez.com/sfil/texte_gbui.htm
[16] Communauté
Européenne
Directive 1999/93/CE du 13 décembre 1999 sur un cadre
communautaire pour les signatures électroniques
http://europea.eu.int/comm/dg15/fr/media/sign/index.htm
[17] Barlerin A.
Les réseaux
Compiègne : Université de technologie, Dess
"Technologies Biomédicales
Hospitalières", Cours, 1999-2000
[18] Raikovic M.
L'effet gong du sort des radiologues sur l'ensemble des
professionnels de soins
Décision Santé, 1998, N°136 : 11-13
[19] Fraboulet P.
Radioprotection : La nouvelle donne de l'an 2000
Plateaux Techniques Info, Octobre 1999, N°40 : 18-19
[20] Ghomari M.
Contrôle qualité en radiodiagnostic
Compiègne : Université de technologie, Dess
"Technologies Biomédicales
Hospitalières", Support de cours, 1999-2000
[21] Robert.C
Démarche pour le contrôle qualité de la
chaîne d'imagerie en radiologie conventionnelle
Stage SPIBH, UTC, 1997, pp 37
https://www.utc.fr/~farges/spibh/1997/stages/Robert/Robert.htm
[22] Loi du 1er juillet
1998
relative au renforcement de la veille sanitaire et du contrôle
de la sécurité
sanitaire des produits destinés à l'homme
JO N°151 du 2 juillet 1998, page 10056
[23] Communauté
Européenne
European Protocol for the quality control of the physical and
technical aspacts
of
mammography screening, part of « the european guidelines for
quality
assurance in mammography screening »
Europe against Cancer Programme. Radiation Protection Actions, Mai
1996
http://www.perso.wanadoo.fr/arcades.marseille
[24] Dion H.
Mise en place d'un protocole d'assurance qualité en
radiologie
Rapport de stage de fin d'étude, IUP Ingénierie de
la santé, Université Henri
Poincare, Nancy 1, Centre Hospitalier Universitaire de Nancy,
1998.
[25] Dremont C et
Hadjali.R
La
gestion des effluents liquides en milieu hospitalier
Projet Dess ìTBHî, UTC, 1997, pp 30
https://www.utc.fr/~farges/DESS_TBH/96_97/Projets/EL/EL.htm
[26] Goncalves H.
Ecologie et reprographie à sec
RBM News, 1999; 21:9-12
[27] Nomenclature des actes
médicaux utilisant les radiations ionisantes
Nomenclature, Arrêtés et décrets
http://www.snradio.fr/
Retour sommaire

