|
Avertissement
|
| Si vous arrivez directement sur cette page sachez que
ce travail est un rapport d'étudiant(e)s et doit être pris
comme tel. Il peut donc comporter des imperfections ou des imprécisions
que le lecteur doit admettre et donc supporter. Il a été
réalisé pendant la période de formation et constitue
avant-tout un travail de compilation bibliographique,
d'initiation et d'analyse sur des thématiques associées aux
technologies biomédicales. Nous ne
faisons aucun usage commercial et la duplication est libre. Si vous avez
des raisons de contester ce droit d'usage, merci
de nous en faire part. L'objectif de la présentation
sur le Web est de permettre l'accès à l'information et d'augmenter
ainsi les échanges professionnels. En cas d'usage du document, n'oubliez
pas de le citer comme source bibliographique. Bonne lecture... |
Réference
à rappeler :
Gestion des Risques et Matériovigilance
dans la région Rhône-Alpes, Frédéric
Botella, Stage DESS, UTC, 99-2000,
URL : https://www.utc.fr/~farges/dess_tbh/99-00/Stages/Botella/Gestion
des risques.html
|
|
Gestion des Risques
et Matériovigilance dans la région Rhône-Alpes
|

Frédéric Botella
|
|
RESUME : L'Agence
Régionale de l'Hospitalisation Rhône-Alpes, grâce à
une politique volontaire, affiche l'ambition d'organiser la gestion du
risque dans son secteur. Depuis 1994, à travers les 2 Schémas
Régionaux d'Organisation Sanitaires consécutifs, cette démarche
continue d'amélioration, s'affirme avec comme objectif de mettre
sous assurance qualité la gestion du risque.
Cependant, des inconnues
persistent et un état des lieux est organisé pour mesurer
les efforts devant être accomplis. Nous commencerons par l'étude
du maillon supposé le plus faible, la matériovigilance.
A travers une enquête
menée depuis l'inspection régionale de la santé de
la Direction Régionale des Affaires Sanitaires et Sociales Rhône-Alpes,
une analyse est réalisée sur la matériovigilance et
l'application des textes réglementaires dans 326 établissements
de santé. Des propositions d'organisations régionales sont
formulées pour mettre en place un système de gestion du risque
permettant d'augmenter l'efficience de la sécurité sanitaire
au service du patient.
ABSTRACT
: The Regional Agency of the Hospitalization
Rhone-Alps, thanks to a voluntary policy, displays the ambition to organize
management of the risk in its sector. Since 1994, through 2 Regional Diagrams
of Sanitary Organization consecutive, this step continues improvement,
asserts with as objective to put under quality insurance management of
the risk.
However, stranges persist and a state of places is organized to measure
efforts ahead to be accomplished. We will begin with the study of the link
supposed the weakest, the medical devices vigilance .
Through an inquiry led since the regional inspection of the health of the
Regional Direction of Sanitary Office and Social Rhône-Alps, an analysis
is realized on the medical devices vigilance and the application
of regular texts in 326 establishments of health. Regional organization
proposals are formulated to put in place a system of management of the
risk allowing to increase the efficiency of the sanitary security to the
service of the patient.
RESUMEN:La
Agencia Regional de la Hospitalizacion Rhône-Alpes, gracias a una
politica voluntaria, demuestra la ambicion de organizar la gestion del
riesgo en su sector. Desde 1994, a través de los dos Esquemas Regionales
de Organizacion Sanitaria consecutivos, esta dinamica continua de mejora
se establice con el objectivo de poner bajo seguro calidad la gestion del
riesgo.
Sin embargo, unos datos desconocidos perduran y se organiza una composicion
de lugares para medir los esfuerzos que se deben cunplir. Empezaremos por
el estudio del eslabon supuestamente mas débil : la materiovigilancia.
A través de una encuesta llevada a cabo desde la inspeccion regional
de la sanidad de la Direccion Regional de las Asuntos Sanitarias y Sociales
Rhône-Alpes, se realiza un analisis sobre materiovigilancia y aplicacion
de los textos reglamentarios en 326 establecimientos de sanidad. Unas propuestas
de organizaciones regionales son formuladas para poner in situ un sistema
de gestion del riesgo que permita aumentar la eficacia de la seguridad
sanitaria al servicio del paciente.
|
| Mots clés : Santé, veille sanitaire, Risques,
Matériovigilance, Rhône-Alpes,
Dispositifs Médicaux, ARH, DRASS |
SOMMAIRE 
INTRODUCTION
1. LA RÉGION RHÔNE-ALPES
1.1. Démographie, hospitalisation
1.2. Organisation des
services de l'Etat
1.2.1. L'Agence Régionale
de l'Hospitalisation
1.3. DRASS et DDASS
1.3.1. Missions
1.4. Linspection
Régionale de la Santé (IRS) de la DRASS
1.4.1. Missions de l'IRS
2. MATÉRIOVIGILANCE
2.1. Contexte européen
2.1.1. Les textes
2.2. Transposition en droit
français
2.2.1. Les textes
2.2.2. Champ d'application
2.3. Organisation
de la matériovigilance en France
2.3.1. Echelon national
2.3.2. Echelon local
3. RÉALISATION DE L'ENQUÊTE
3.1. Les objectifs
3.2. Méthodologie
3.3. Le champ de l'enquête
4. ANALYSE DESCRIPTIVE
DE L'ENQUÊTE
4.1.
Participation des établissements à l'enquête
4.1.1. Etablissements publics
4.1.2. Etablissements privés
4.1.3. Etablissements
participant au service public hospitalier
4.1.4. Etablissements divers
4.1.5. Constatations
4.2. Analyse descriptive des
réponses
4.2.1.
Variations du nombre des réponses par type de questionnaire
4.2.2. Questionnaire
n°I adressé au Directeur
4.2.3. Questionnaire
n°II adressé au CLMv
4.2.4. Questionnaire
III adressé au CLMv de l'établissement
4.2.5. Quelles sont
les attentes des établissements de santé
4.2.6.
Commentaire relevés sur les questionnaires lors de communications
téléphoniques :
4.2.7. Synthèse de l'analyse
5. LES PROPOSITIONS
5.1. Le champ de compétence
5.2. L'implication institutionnelle
5.2.1. Dans les établissements
de santé
5.2.2. Les mesures
d'urgences impliquant la tutelle
5.2.3. Que peut apporter l'ARH
5.3. L'optimisation
des ressources et la mutuallisation des compétences
5.3.1. Les hommes
5.4. les outils
5.4.1. Elaboration d'un
serveur régional
5.4.2. Partenariat
avec les agences et le ministère,
5.5. Synthèse des
propositions
6. CONCLUSION
7. BIBLIOGRAPHIE
8. GLOSSAIRE
Vigilances
9. ANNEXES
9.1. Fiche de déclaration d'un INCIDENT
ou RISQUE D'INCIDENT
9.1.1
CERFA 5068901
9.1.2
CERFA1024602
9.2.
Comparatif des GMAO
retour
sommaire 
INTRODUCTION
Depuis la fin de la dernière guerre,
l'introduction des nouvelles thérapeutiques associées à
l'essor technologique n'a cessé de changer les données d'appréciations
sur l'attente du patient et sur la manière avec laquelle le professionnel
de santé pourra y répondre.
D'autre part, il y a moins de quinze ans, l'information
grand public relative au domaine médical était quasi inexistante.
Celle-ci a suivi l'exponentielle des nouvelles technologies provoquant
une information volatile qu'il est important de canaliser et de transmettre
en temps réel.
Cet assemblage de connaissances, de technologies,
d'informations a intensifié une notion qui apparaît abstraite
et diffuse, le risque sanitaire.
La démarche qualitative permettant cette
gestion des risques sinscrit dans les priorités nationales
de santé publique. Chacune des régions assure sa mise en
pratique, sous la tutelle des Agence Régionale de lHospitalisation
en ce qui concerne les établissements de santé, par les services
déconcentrés de lEtat en général et plus particulièrement
les Directions Régionales et Départementales des Affaires
Sanitaires et Sociales. Cette quête, dans le concept de la sécurité
sanitaire, situe la France en tant que leader dans la communauté
Européenne, faisant du principe de précaution un état
d'esprit.
Cette politique apparut dans la région
Rhône-Alpes dune manière sous jacente en 1994 dans le Schéma
Régional de lOrganisation Sanitaire n°1 (SROS n°1) [17],
elle demandait que les activités de "santé publique" soient
structurées par secteur et par établissement. Il s'agissait
de IM / eva et de la lutte contre les infections nosocomiales.. En 1999
un renforcement de cette prise en compte de la gestion du risque sanitaire
était clairement inscrite dans les priorités dactions du
SROS n°2 [18].
De ces réflexions naquit la volonté
d'organiser une enquête dans la région Rhône-Alpes sur
326 établissements de santé (ES) publics, privés et
associatifs permettant ainsi d'identifier les inconnues en matière
d'organisation des vigilances mais aussi dans un contexte plus large, des
risques sanitaires.
Le thème de cette étude sera d'analyser,
quatre ans après le décret 96-32 relatif à sa mise
en application, l'une des composantes de ce risque sanitaire : la matériovigilance
[8].
Enfin, un certain nombre de propositions seront formulées,
dans un esprit d'amélioration de l'application de la réglementation
et de continuité d'une politique d'organisation régionale
(SROS n°2 ) dont un volet concerne le risque sanitaire et la mise à
disposition d'outils permettant sa maîtrise.

1. LA REGION RHONE-ALPES
1.1. Démographie,
hospitalisation
Les données INSEE concernant la population
française pour l'année 1999 étaient de 60 186 184
d'habitants. A la même date, celles de la région Rhône-Alpes
représentaient 9,4 % de cette population soit d'après le
dernier recensement 5 645 407 habitants [27].
Cette population est inégalement répartie
sur le territoire régional et les plus fortes concentrations se
situent autour des unités urbaines. Sept de ces unités dépassent
les 100 000 habitants regroupant approximativement 50 % de la population
autour des villes de Lyon, Grenoble, Saint-Étienne, Annecy, Valence,
Chambéry, Annemasse. La région Rhône-Alpes dispose
pour laccueil du public de prés de 55 000 lits ou places
dhospitalisation pour 345 ES. Ce pôle médical génère
lactivité de 98000 personnes sans compter les praticiens libéraux.
1.2. Organisation
des services de l'Etat
Les préfets de région et de département
ont la responsabilité de la sécurité, et dans le cas
présent de la sécurité sanitaire. Cette sécurité
sanitaire sera élaborée et organisée, au niveau des
établissements de santé qui sont autonomes, suivant les principes
établis par l'ARH, avec son aide et sous son contrôle,
aidé en cela par les différents services déconcentrés
sanitaires et sociaux de la région.
|
1.2.1. L'Agence
Régionale de l'Hospitalisation
L'ordonnance n° 96-346 du 24 avril 1996
portant réforme de l'hospitalisation publique et privée,
modifiant le Code de la santé publique a créé dans
chaque région une agence régionale de l'hospitalisation (ARH).
L'ARH personne morale de droit public est dotée de l'autonomie administrative
et financière, elle est constituée sous la forme d'un groupement
d'intérêt public entre l'Etat et les organismes d'assurance
maladie. Ces agences sont placées sous la tutelle des ministres
chargés de la santé et de la sécurité sociale.
Les ARH prennent soin de mettre en pratique, au niveau
régional, la politique hospitalière (publique et privée)
définie par le Gouvernement, d'analyser et de coordonner l'activité
des établissements de santé (ES), de conclure avec eux des
contrats pluriannuels d'objectifs et de moyens et de déterminer
leurs ressources.
Elles s'appuient sur les travaux des conférences
régionales de santé qui définissent annuellement les
priorités régionales de santé ainsi que sur les avis
des comités régionaux de l'organisation sanitaire et sociale
(CROS).
Elles élaborent, en partenariat avec tous
les professionnels de santé, les schémas régionaux
de l'organisation sanitaire (SROS) qui tracent, tous les cinq ans, le cadre
de l'évolution de l'offre de soins hospitaliers en adéquation
avec l'ensemble du système de santé.
Instances de coordination, les agences ont comme
effecteurs les services de l'Etat (DRASS, DDASS) ainsi que ceux des organismes
de sécurité sociale (CRAM et échelon régional
du contrôle médical pour le régime général).
retour sommaire
1.3. DRASS et DDASS
L'organisation des DRASS et des DDASS
a été modifiée par le décret N°94-1046
du 6 décembre 1994. Ce décret maintient ces deux échelons
de pleine responsabilité et renforce l'articulation entre les deux
niveaux régional et départemental en créant une synergie
interdépartementale. Sous l'autorité des Préfets de
région et de département, ces institutions appliquent la
politique régionale. Cette autorité est partagée avec
l'ARH en matière sanitaire car les DRASS et DDASS apportent leur
concours pour toutes les missions devant mettre en uvre la politique régionale
d'offre de soins hospitaliers.
1.3.1. Missions
Elles assurent l'application des politiques nationales,
la définition et lanimation des actions régionales et départementales
dans le domaine sanitaire, social et médico-social.
Leurs missions sarticulent autour de trois pôles
essentiels :
-
la santé :
- la politique régionale de santé,
- la sécurité sanitaire
- la participation à la politique hospitalière en concertation
avec lagence régionale de lhospitalisation.
-
la cohésion sociale et le développement social par
lanimation de différents dispositifs dinsertion, dintégration
et de lutte contre lexclusion
-
la protection sociale par le contrôle des organismes de sécurité
sociale et lévaluation des résultats des contrats dobjectifs
et de gestion négociés au niveau national. Cette mission
est assurée par la DRASS.
retour sommaire
1.4.
Linspection Régionale de la Santé (IRS) de la DRASS
1.4.1. Missions de l'IRS
-
Participer à la définition et à lapplication de la
politique régionale de santé, notamment à travers
:
- Lorganisation de la conférence régionale de
santé, la mise en place et le suivi des programmes régionaux
de santé qui en découlent ;
- La coordination et lanimation des politiques de promotion de la santé
;
- La gestion des crédits de santé ;
- La coordination des réflexions et la participation à
lélaboration des Schémas Régionaux dOrganisation
Sanitaires, à leur application et à lévaluation de
leur mise en place, en collaboration avec la sous direction de lOffre
Hospitalière et Médico-Sociale (OHMS) ;
- Lintervention dans les procédures de répartition des
moyens financiers et dans toutes les opérations à caractère
médical, concernant le personnel médical et paramédical
mais aussi léquipement et le fonctionnement des établissements
et services de soins.
-
Participer à la définition et à lapplication
de la politique nationale de santé, notamment par lélaboration
et la présentation des rapports devant le Comité National
de lOrganisation Sanitaire et Sociale, la participation à des groupes
nationaux de travail et de réflexion et à la conférence
des médecins inspecteurs régionaux.
-
Développer les actions dévaluation de lefficience et de
la qualité au sein du système de santé et en particulier
des activités de soins et d'équipements.
-
Veiller à lapplication régionale de la réglementation
nationale, en particulier dans le domaine de la sécurité
sanitaire, avec le concours de la cellule inter-régionale d'épidémiologie
d'intervention et de la cellule de coordination régionale dhémovigilance
et en collaboration avec lInspection Régionale de la Pharmacie
et les Directions Départementales des Affaires Sanitaires et Sociales.
1.5.Organigramme
de la Direction Régionale des Affaires Sanitaires et Sociales Rhône-Alpes

2. MATERIOVIGILANCE
2.1. Contexte européen
Les états membres de l'union européenne
se sont engagés le 17 février 1986, à constituer
un marché unique permettant la libre circulation des personnes et
des biens.
Cette libre circulation est fondée sur une
politique commune d'harmonisation des textes réglementaires et de
normalisation devant se substituer aux textes et normes nationales. Cette
réglementation communautaire permet ainsi d'obtenir les mêmes
règles et le même degré de sécurité pour
la conception, la fabrication et l'utilisation des dispositifs médicaux
(DM) dans toute l'Europe.
La commission des communautés Européennes
a alors proposé le concept de « nouvelle approche »
pour les DM reposant sur 4 principes :
-
Liberté de circulation des dispositifs marqués CE par le
fabricant dans l'espace économique européen.
-
Mise sur le marché conditionnée dans l'espace économique
européen par lapposition du marquage CE.
-
Marquage CE = conformité à des exigences essentielles (le
respect des normes harmonisées européennes entraîne
présomption de conformité à ces exigences essentielles).
-
Pour certains dispositifs, recours à un des organismes notifiés
des pays membres.
retour sommaire
2.1.1. Les textes
Cette volonté dharmoniser les réglementations
aboutit donc à la rédaction de 3 directives européennes:
-
Directive 90/385/CEE du
20 juin 1990 relative aux DM implantables actifs [1].
-
Directive 93/42/CEE du
14 juin 1993 relative aux autres DM [2].
-
Directive 98/79/CEE du
27 octobre 1998 relative aux DM destinés aux diagnostics in vitro
[4].
Ces
directives Européennes incluent la mise en place dun système
de recueil et de traitement des incidents ou des risques dincidents
et prévoient des mesures dinterdiction ou de restriction dutilisation
de DM si la santé des personnes est menacée.
2.2. Transposition en droit
français
La préoccupation du ministère
de la santé concernant la sécurité des DM est déjà
ancienne, mais elle s'est vue confortée et soutenue par des directives
européennes dont les contenus ont été transposés
en totalité dans le droit français.
2.2.1. Les textes
C'est ainsi que sont apparus une loi et deux décrets
dans la législation française :
-
loi 94-43 du 18 janvier 1994 relative à
la santé publique et à la protection sociale [5],
-
le décret 95-292 du 16 mars 1995 relatif
aux DM [7],
-
le décret 96-32 du 15 janvier 1996 relatif
à la matériovigilance exercée sur les DM modifié
par le décret n° 99-145 du 4 mars 1999[8]
2.2.2. Champ d'application
Avant de commencer ce chapitre, il est intéressant
de donner quelques définitions extraites in extenso du Code de la
Santé Publique, celles-ci seront nécessaires pour mieux
appréhender la globalité des paragraphes suivants et permettre
de comprendre le champ d'application de la matériovigilance.
retour sommaire
2.2.2.1. Dispositifs
médicaux
L.665-3 [14]
"On entend par dispositif médical tout instrument, appareil,
équipement, matière, produit, à l'exception des produits
d'origine humaine, ou autre article utilisé seul ou en association,
y compris les accessoires et logiciels intervenant dans son fonctionnement,
destiné par le fabricant à être utilisé chez
l'homme à des fins médicales et dont l'action principale
voulue n'est pas obtenue par des moyens pharmacologiques ou immunologiques
ni par métabolisme, mais dont le fonctionnement peut être
assisté par de tels moyens.
Les dispositifs médicaux qui sont conçus pour être
implantés en totalité ou en partie dans le corps humain ou
placés dans un orifice naturel, et qui dépendent pour leur
bon fonctionnement d'une source d'énergie électrique ou de
toute source d'énergie autre que celle qui est générée
directement par le corps humain ou la pesanteur, sont dénommés
dispositifs médicaux implantables actifs"
|
D'autre part selon
le décret n° 95-292 du 16 mars 1995 [7]
"Tout dispositif médical mis sur le marché ou mis en service
en France doit être revêtu du marquage CE / Communauté
européenne attestant qu'il remplit les conditions énoncées
par l'article 665-7."
|
retour sommaire
2.2.2.2. Objet de la
matériovigilance
Article R.665-48 [14],
"La matériovigilance a pour objet la surveillance des incidents
ou des risques d'incidents résultants de l'utilisation des dispositifs
médicaux qui sont définis à l'article L.665-3
et relèvent des dispositions du présent livre en vertu des
articles R665-1 à R665-5.
Elle s'exerce sur les dispositifs médicaux après leur
mise sur le marché."
|
2.2.2.3.
Que comporte la matériovigilance ?
-
Le signalement et l'enregistrement des incidents ou des risques d'incidents
-
L'évaluation et l'exploitation des informations signalées
dans un but de prévention,
-
La réalisation de toutes études ou travaux concernant la
sécurité d'utilisation des DM.
-
La réalisation et le suivi des actions correctives décidées.
|
Ces quelques définitions permettent de reformuler d'une manière
synthétique la matériovigilance, sa destination et son but
:
La matériovigilance est la mise en place d'un système
de veille et d'alerte portant sur la surveillance des DM. Elle sapplique
à tout ES public, privé et associatif, elle prévoit
l'organisation de toutes études ou travaux permettant de réaliser
des actions correctives sur un DM ayant ou pouvant subir un dysfonctionnement.
Ces études peuvent conduire au retrait ou à l'interdiction
de commercialisation du DM concerné.
|
2.2.2.4. Pré-requis
pour la matériovigilance
Le principe de précaution doit inspirer chaque
participant du système de santé, il ne peut plus être
l'apanage des politiques et des scientifiques. Pour que le risque zéro
tende vers une valeur acceptable (suivant une analyse risques / bénéfices
pour le patient), il faut initier la volonté de le rendre potentiellement
nul en augmentant la vigilance et en acceptant un certain nombre de pré-requis.
Par conséquent pour que la matériovigilance
soit efficace, les paramètres suivants concernant le DM et son exploitation
doivent exister et faire l'objet d'un système qualité permettant
d'obtenir une traçabilité de tous les instants :
- il est fabriqué de telle sorte qu'un
maximum de risques dû à sa conception soit écarté,
- le marquage CE est apposé,
- le risque lié à son utilisation
est acceptable par rapport au bénéfice apporté au
patient,
- dés son arrivée un technicien
doit le contrôler, le tester, mesurer toutes les performances ainsi
que la sécurité électrique, établir et archiver
les documents qui constituent les référentiels permettant
de s'assurer de la pérennité des performances.
- le programme de maintenance préventive
et curative est conforme au prescription du constructeur tout au long de
la vie du DM.
- son utilisation doit être en rapport avec
la pathologie du patient,
- la formation de l'utilisateur est assurée
et évaluée,
|
retour sommaire
2.3. Organisation
de la matériovigilance en France
Le décret n° 96-32 du 15 janvier
1996 modifié par le décret n°99-145 du 4 mars 1999 précise
les modalités d'exercices de la matériovigilance sur les
DM [8].
L'organisation comporte deux échelons principaux
:
l'échelon national :
- l'Agence française de sécurité sanitaire
des produits de santé ;
- la Commission nationale de matériovigilance
l'échelon local :
- les correspondants locaux de matériovigilance,
- les personnes tenues de signaler les incidents ou risques d'incidents
dont elles ont connaissance.
2.3.1. Echelon national
Le directeur général de l'Agence française de
sécurité sanitaire des produits de santé (AFSSaPS):
- assure le fonctionnement du système national de matériovigilance.
- est destinataire des signalements obligatoires et des signalements
facultatifs.
- informe le ou les fabricants concernés lorsque les faits signalés
sont portés à sa connaissance par un utilisateur ou un tiers.
- peut demander toute enquête, y compris aux correspondants locaux
de matériovigilance.
|
Les fabricants de DM ainsi que les entreprises
et organismes exploitant ces dispositifs doivent, fournir toute information
ou effectuer toutes enquêtes et tous travaux concernant les risques
d'incidents que ces dispositifs sont susceptibles de présenter.
Après exploitation des informations recueillies,
le directeur général l'AFSSaPS informe sans délai
de tout incident ou risque d'incident pour ce qui les concernent à
:
- l'Etablissement français du sang,
- l'Etablissement français des greffes .
Le directeur général de l'AFSSaPS informe
de façon régulière les organismes sus-mentionnés
des autres incidents ou dysfonctionnements en relation avec leurs missions
et responsabilités.
Il informe la Commission des Communautés européennes
et les Etats membres de la Communauté européenne ou Parties
à l'Accord sur l'Espace économique européen des incidents
ou des risques d'incidents.
La Commission nationale de matériovigilance siège auprès
de l'AFSSaPS et a pour mission :
- D'évaluer les informations sur les incidents ou les risques
d'incidents mettant en cause des DM;
- De donner un avis au directeur général de l'AFSSaPS
sur les mesures à prendre pour faire cesser les incidents ou les
risques d'incidents liés à l'utilisation des DM;
- De proposer au directeur général de l'AFSSaPS les enquêtes
et les travaux qu'elle estime utiles à l'exercice de la matériovigilance.
|
retour sommaire
2.3.2. Echelon local
Tout établissement de santé
(ES), public ou privé, ainsi que toute association distribuant des
DM à domicile et figurant sur une liste arrêtée par
le directeur général de l'AFSSaPS, doit désigner un
correspondant local de matériovigilance.
Toutefois, en deçà d'un seuil d'activité
fixé par arrêté du ministre chargé de la santé,
les ES et les associations sont autorisés à se regrouper
[8] pour désigner un correspondant de
matériovigilance commun à plusieurs établissements
ou associations.
Le correspondant est désigné :
- pour les établissements publics de santé, par le directeur,
après avis de la commission médicale d'établissement
;
- pour les établissements privés de santé, par
le responsable administratif, après avis de la conférence
médicale ;
- pour les associations [11]
assurant le traitement des malades, par le directeur de l'association,
après avis du conseil d'administration.
|
La désignation du correspondant est immédiatement
portée à la connaissance du directeur général
de l'AFSSaPS par l'établissement ou l'association.
Un ou des correspondants suppléants sont désignés
dans les mêmes conditions afin d'assurer la permanence de cette fonction
au sein de l'établissement ou de l'association.
Les correspondants de matériovigilance sont chargés
:
-
dans le cadre de leurs relations avec l'échelon national
de transmettre au directeur général de l'AFSSaPS :
- sans délai toute déclaration d'incident ou de risque
d'incident faite auprès d'eux au titre du signalement obligatoire;
- selon une périodicité trimestrielle, les déclarations
d'incident ou de dysfonctionnement faites auprès d'eux au titre
du signalement facultatif;
ainsi que :
- d'informer les fabricants concernés des incidents ou risques
d'incident mentionnés ci-dessus ;
- d'informer l'établissement français des greffes de
tout signalement d'incident ou risque d'incident provoqué par des
DM utilisés dans la collecte, la préparation, la conservation
d'éléments et produits du corps humain;
- de conduire les enquêtes et travaux relatifs à la sécurité
d'utilisation des DM demandés par le directeur général
l'AFSSaPS;
|
-
au sein de l'ES ou de l'association :
-d'enregistrer, d'analyser et de valider tout incident ou risque d'incident
signalé susceptible d'être dû à DM;
- de recommander, le cas échéant, les mesures conservatoires
à prendre à la suite d'une déclaration d'incident
;
- de donner des avis et conseils aux déclarants pour les aider
à procéder au signalement des incidents ;
- de sensibiliser l'ensemble des utilisateurs aux problèmes
de matériovigilance et d'aider à l'évaluation des
données concernant la sécurité d'utilisation des DM;
|
- de signaler au centre régional de pharmacovigilance
tout incident ou risque d'incident provoqué par des DM destinés
à l'administration de médicaments ou incorporant une substance
considérée comme un médicament au sens de l'article;
- de signaler au correspondant local d'hémovigilance
tout incident ou risque d'incident provoqué par des DM utilisés
dans la collecte, la fabrication et l'administration de produits dérivés
du sang.
Tout fabricant de DM, ou son mandataire, doit désigner
un correspondant de matériovigilance et communiquer son nom au directeur
général de l'AFSSaPS.
Signalement des incidents et des risques d'incident
Les signalements, obligatoires ou facultatifs sont
effectués par les fabricants, les utilisateurs ou les tiers qui
font la constatation ou qui ont connaissance d'incidents ou de risques
d'incident mettant en cause un DM.
Les signalements doivent être faits :
- auprès du correspondant local de matériovigilance
lorsque ces signalements sont effectués par des utilisateurs ou
des tiers qui exercent leurs fonctions dans un ES ou dans une association
distribuant des DM à domicile, notamment lorsque ces utilisateurs
ou tiers sont des membres des professions de santé ou des membres
du personnel administratif ou technique;
- directement auprès du directeur général de
l'AFSSaPS dans les autres cas.
Le correspondant local de matériovigilance transmet les signalements
au directeur général de l'AFSSaPS.
Ainsi le niveau régional
n'est-il pas concerné par l'organisation de la matériovigilance
à la différence par exemple de l'hémovigilance
où les coordonnateurs sont régionaux.
(voir
organigramme de la DRASS § 1.5 )
Néanmoins les SROS
donnent lieu à concertation avec les professionnels, les ES connaissent
les agents auxquels ils demandent, ressources et conseils.
Cest donc tout naturellement
quen 1997 une journée dinformation sur la matériovigilance
organisée par lInspection Régionale de la Santé avait
reçu un accueil très favorable (130 participants). Cette
journée (ainsi que lenquête préalable au 2ème
SROS [23])
avait cependant montré la mauvaise connaissance du parc des DM et
de leur maintenance ainsi que les difficultés dorganisation interne
des ES au regard de la multiplicité des mesures sécuritaires
nécessaires.
|

3. REALISATION DE L'ENQUETE
3.1. Les objectifs
Ils sont doubles
a) les services déconcentrés de l'Etat
chargés de l'application de la réglementation ont une vision
parcellaire concernant la matériovigilance du fait du manque de
relais régional réglementaire.
b) parmi ses missions, l'Agence Régionale de l'Hospitalisation
Rhône-Alpes a décidé d'organiser la politique de santé
dans les ES de la région en matière de risques sanitaires.
La mise en place consécutive de 2 Schémas Régionaux
d'Organisation Sanitaire (SROS n°1 et SROS n°2) prenait
en compte cet objectif.
Le SROS n°1 a permis de mettre en place des unités
de secteur de lutte contre les infections nosocomiales. Ce plan s'étant
terminé fin 1999 un nouveau schéma est organisé.
Empreinte de cette volonté, l'ARH a donc demandé
en 1998 une étude par un groupe de travail thématique sur
la gestion du risque [23]
qui a permis de faire des constats sur la situation et des propositions
d'organisation régionale. Ce travail a constitué les bases
préliminaires du SROS n°2.
Le SROS n°2 dans ses nouveaux objectifs a fixé
comme priorité le renforcement et la consolidation des actions précédentes
avec une prise en charge plus globale du risque sanitaire et l'organisation
de lensemble des vigilances.
Cette continuité de mise en uvre s'apparente au déploiement
d'un système qualité de la gestion du risque sanitaire
en Région Rhône-Alpes, il était important de connaître
avec précision la teneur du maillon présumé le plus
faible : la matériovigilance.
|
retour sommaire
3.2. Méthodologie
Lorsque la programmation de lenquête matériovigilance
fut initiée, l'Inspection Régionale de la Santé
en Rhône découvrit une enquête émanant de
l'AFSSaPS sur la coordination des vigilances. Cette enquête,
une fois analysée, permettait de se rendre compte de la pertinence
de l'action qui devait être engagée par l'ARH / DRASS.
Les résultats obtenus sur la mise en place formelle dans les E.S
dune coordination des vigilances ne correspondaient quà
8 ES publics, 3 P.S.P.H. et 6 privés sur un total de 202 enquêtés,
prouvant ainsi quun long chemin restait à parcourir .
La réalisation de lenquête matériovigilance
sujette à des délais incompressibles liés à
une soutenance de fin détudes le 15 septembre donne en premier
lieu l'élaboration d'un calendrier permettant de ne pas se laisser
distancer ou distraire par les difficultés qui pourraient apparaître:
Calendrier
de stage
Quelques questions importantes et relevant du bon sens
devaient se poser :
- Sur quoi doit-on veiller ?
- des DM stériles et non stériles
- Comment?
- par la connaissance du parc de dispositifs
- par la connaissance des textes réglementaires
- par la formation
- par l'information et sa capacité à circuler
- par linterprétation de la réglementation
- Qui ?
- définir les compétences
- connaître les disponibilités suivant les catégories
socioprofessionnelles de l'établissement.
- Que fait le CLMv dans son établissement ?
- qu'a t-il mis en place
- lui donne t-on des moyens
- sa motivation
- Où ?
- Définir le lieu d'exercice du CLMv et combien d'établissements
se regroupent pour réaliser une gestion de la matériovigilance
Une fois ces critères définis, une
méthodologie devait être employée pour réaliser
cette enquête.
Une des difficultés étant le champ
extrêmement divers des établissements concernés,
il a été décidé qu'il regrouperait toutes les
catégories pour une plus grande fiabilité. Cela nous conduit
à enquêter le plus grand pôle sanitaire de Lyon dont
l'entité juridique regroupe quinze établissements et d'une
capacité hospitalière de 4973 lits MCO et dans un registre
différent mais pour une application réglementaire identique
une entité qui ne possède qu'une trentaine de lits ou une
association destinée à pallier un handicap ou une pathologie.
Le choix fut porté sur la réalisation
d'une seule enquête comportant 3 questionnaires pour l'ensemble des
établissements concernés et permettant d'impliquer les différents
niveaux de responsabilité :
- Un premier questionnaire adressé au directeur (ou
responsable administratif) pour sa responsabilité en matière
de nomination du CLMv ,
- les deux autres à remplir par le correspondant local de matériovigilance
: lun, une seule fois pour lensemble des établissements quil
dessert, le dernier pour l'établissement enquêté.
3.3. Le champ de l'enquête
Pour obtenir une représentation la plus fidèle,
nous avons réalisé cette enquête sur l'ensemble de
326 établissements publics, privés, participant au service
public et associatifs divers.
DETAIL
CHIFFRES SUR LES ETABLISSEMENTS ENQUETES PAR CODE CATEGORIE

4. ANALYSE DESCRIPTIVE
DE L'ENQUETE
Elle se fera en trois temps :
Les premières données sont extraites
de la saisie directe de chaque questionnaire lors de son arrivée,
cela a permis de mesurer en temps réel la réaction des établissements
sollicités permettant de définir que 30 % des établissements
avaient répondu avant la date prévue du 31 mai 2000,
à la deuxième relance le résultat était de
50%
et enfin après la dernière relance du 16 juin
le point
culminant de 87 % a été atteint.
Dans un deuxième temps les enquêtes
parvenues à la DRASS avant la fin du mois de juin ont été
envoyées à une société de saisie et les tableaux
qui suivent en sont l'extraction.
Pour une question de temps un croisement de ces données
n'a pas été possible étant donné que l'élaboration
d'une telle analyse prendrait plusieurs semaines, néanmoins le taux
de réponses, la saisie, les résultats et le champ exploré
étant extrêmement larges et fiables, ils autorisent dans un
dernier temps de déduire un certain nombres de "vérités"
dont une synthèse sera réalisée.
retour sommaire
4.1.
Participation des établissements à l'enquête
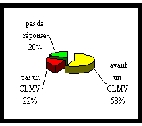
326 établissements ont été
enquêtés dont 2 qui ont (ou devaient) fermé(r) portant
le chiffre à 324.
La participation des établissements
est de 87 %, ce taux est suffisamment élevé pour être
représentatif de la situation en Rhône-Alpes. De ces premiers
chiffres nous pouvons déjà observer que le nombre d'établissements
n'ayant pas de CLMV à la date du 18 Juillet représentait
15
%.
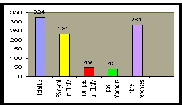
Cette observation doit être affinée pour déterminer
d'où proviennent ces 15 % et s'il existe une différence
entre les types d'établissements.
Une classification sera faite suivant les types d'établissements
:
- publics
- privés
- participants au service public
- divers, représentant : des associations, des établissements
de convalescence, centre de dialyse
- militaire, étant unique il ne sera pas considéré
seul pour des raisons de protection de l'information et sera associé
aux ES publics par sa vocation à être au service de l'Etat.
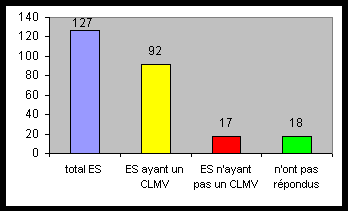
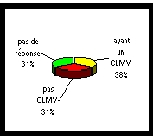
4.1.1. Etablissements publics
La participation est de 86 % et le pourcentage
d'établissements n'ayant pas de CLMv est proche de celui de
l'ensemble des ES soit 13 %.
4.1.2. Etablissements privés
Les établissements privés ont un taux de réponse
88%,
similaire à celui des ES publics mais le taux des établissements
ne disposant pas de CLMv est très inférieur et ne représente
que 2 %.
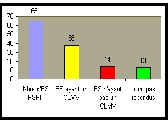
4.1.3. Etablissements
participant au service public hospitalier
Le taux de participation des établissements PSPH est de 80
% et les établissements n'ayant pas de CLMv est de 22 %
.
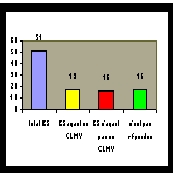
4.1.4. Etablissements divers
La participation est de 69 % mais le pourcentage d'établissements
n'ayant pas de CLMv est de 31 %.
4.1.5. Constatations
On peut considérer les pourcentages de participation comme identiques
entre les ES publics et privés. Le respect de la réglementation
apparaît supérieur dans les ES privés (une réponse
est peut-être à chercher du côté des assureurs).
En ce qui concerne les PSPH et les ES divers, un taux de non respect
de la réglementation paraît provenir (suivant l'analyse des
questions posées par les différents professionnels durant
la phase de retour des enquêtes), d'un manque évident de connaissance
de la réglementation induisant l'illusion que la petite taille de
l'ES l'exemptait de l'obligation de CLMv.
A ce niveau un rappel de la réglementation est nécessaire
[8] :
"Tout établissement de santé, public ou privé,
ainsi que toute association distribuant des dispositifs médicaux
à domicile et figurant sur une liste arrêtée par le
directeur général de l'AFSSaPS, doit désigner un correspondant
local de matériovigilance."
|
retour sommaire
4.2. Analyse descriptive
des réponses
4.2.1.
Variations du nombre des réponses par type de questionnaire
La première différence que le lecteur
constatera est l'écart entre les questionnaires "entrés"
et ceux "saisis", comme cela a été expliqué précédemment,
il était impossible d'attendre que tous les ES renvoient leurs questionnaires,
sachant que certaines enquêtes n'arriveraient sans aucun doute
que dans le courant du mois d'août.
Un écart résidera donc entre les relevés
effectués au jour le jour lors de l'arrivée des questionnaires
et ceux groupés pour effectuer une saisie qui devait se terminer
impérativement avant la deuxième semaine de juillet.
On pourra aussi constater une variation quant au
nombre de questionnaires saisis, le questionnaire n°I est supérieur
car si lES na pas de CLMv, il ny aura pas dautres questionnaires saisis.
Les différences entre le questionnaire II et le III sont
dues à ce :
- un certain nombre dES nont pas renvoyé tous les
questionnaires
- la réponse, suite à la dernière relance, est
réalisée sur papier libre avec uniquement la mention du nom
du CLMv.
4.2.2. Questionnaire
n°I adressé au Directeur.
|
Questions
|
|
2.3
|
2.4
|
4
|
| Etablissements
de santé (ES) |
ES saisis
|
Formation du CLMv
|
Est déclaré au ministère ou
à l'AFSSaPS
|
Formation inscrite à la formation continue
et qualité des personnels formés
|
|
|
|
oui
|
oui
|
Med
|
Ph
|
Ing
|
Dir
|
Soignants
|
autres
|
| Publics |
103
|
20
|
39
|
20
|
2
|
2
|
4
|
0
|
5
|
6
|
| Privés |
65
|
12
|
36
|
12
|
0
|
4
|
3
|
0
|
3
|
7
|
| PSPH |
47
|
12
|
11
|
12
|
0
|
6
|
0
|
0
|
3
|
3
|
| Divers |
35
|
3
|
4
|
3
|
1
|
1
|
0
|
0
|
0
|
2
|
| |
| TOTAL |
250
|
47
|
90
|
47
|
3
|
13
|
7
|
0
|
11
|
18
|
Peu d'établissements ont déclaré leur CLMv au
ministère ou à l'AFSSaPS, il n'est pas tout à fait
certain que ce chiffre de 90 ES ne soit pas de 50% inférieur
tant l'amalgame entre le Ministère, AFSSaPS, DRASS et DDASS est
présent (proposition § 5.2.2.) .
Lors de la sortie de l'arrêté du 3 octobre 1995 relatif
aux modalités d'utilisation et de contrôle des matériels
et des DM pour la pratique de l'anesthésie, les ES devaient
rendre compte à la préfecture de leur département
de la mise en place d'une organisation. Durant la phase d'application de
cet arrêté, le décret 96-32 du 15 janvier 1996 relatif
à la matériovigilance prenait effet jetant ainsi le trouble
dans de nombreux esprits qui n'ont plus su vers quel service de l'Etat
se tourner.
La prise en compte de la matériovigilance dans la formation continue
ainsi que celle du CLMv est relativement rare (=20%). Les directions assimilent
les compétences nécessaires comme induites par les connaissances
professionnelles et ne nécessitant aucune autre formation. Toute
fois dans les catégories socioprofessionnelles bénéficiant
d'une formation les ingénieurs, pharmaciens et soignants sont majoritaires.
retour sommaire
RECENSEMENT DES DIFFERENTES VEILLES SANITAIRES DANS LES ES
| Questions |
5.2
|
5.3
|
| ES |
Les vigilances suivantes sont présentes
|
Cellule
de Gestion du Risque |
|
Hémovigilance
|
Distribution des gaz médicaux
|
Pharmacovigilance
|
CLIN
|
Toxicovigilance
|
Réactovigilance
|
Biovigilance
|
Rx
|
|
|
|
|
|
|
|
|
|
|
| Publics |
77
|
52
|
64
|
77
|
6
|
5
|
9
|
41
|
10
|
| Privés |
50
|
37
|
61
|
59
|
10
|
4
|
6
|
19
|
10
|
| PSPH |
29
|
17
|
27
|
32
|
5
|
3
|
5
|
18
|
4
|
| Divers |
11
|
9
|
19
|
20
|
7
|
1
|
2
|
3
|
4
|
|
|
|
|
|
|
|
|
|
|
| TOTAL |
167
|
115
|
171
|
188
|
28
|
13
|
22
|
81
|
28
|
La matériovigilance étant une veille
sanitaire, à l'instar des autres vigilances, elle ne peut être
dissociée de celles-ci et il est intéressant de connaître
les hommes et les femmes dont l'une des missions est la participation à
la gestion du risque sanitaire. A partir de ces informations une base de
données à vocation interne est réalisée permettant
de recenser tous ces agents.
INFLUENCE DE L'ACCREDITATION
| Questions |
6
|
7
|
8
|
5.1
|
| ES |
Répartition des compétences
|
Convention de prêt
|
Influence de l'accréditation
|
Les personnels suivants sont-ils présents
|
|
|
|
|
IBMH
|
Ph
|
RAQ
|
| Publics |
31
|
17
|
41
|
27
|
91
|
33
|
| Privés |
25
|
16
|
48
|
24
|
62
|
48
|
| PSPH |
16
|
9
|
27
|
4
|
32
|
15
|
| Divers |
3
|
7
|
7
|
1
|
16
|
6
|
|
|
|
|
|
|
|
| TOTAL |
75
|
49
|
123
|
56
|
201
|
102
|
Ne respectant pas l'ordre du questionnaire,
un rapprochement des données permet une association entre les ES
(123) qui déclarent avoir modifié leur comportement face
à laccréditation et le nombre de responsable Qualité
(102) qui avant l'arrivée de l'ANAES ne faisaient pas légion
dans les ES.
La mise en place de certaines obligations de qualité
en matière d'accréditation ont permis d'employer des qualiticiens.
Les chiffres montrent une certaine corrélation entre l'influence
de l'accréditation et l'emploi de ces derniers. Toutefois on constate
un net retard du public face au privé, celui-ci se donne peut-être
les moyens de réaliser efficacement la mise en place de l'accréditation
en employant des professionnels. Le non-respect de la politique d'accréditation
pour le privé (est peut-être appréciée à
sa juste valeur) ne laisse planer aucune ambiguïté quant aux
conséquences.
retour sommaire
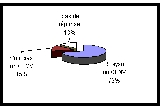
REGROUPEMENT
Un tableau des ES regroupés pour la
matériovigilance a été réalisé, il ne
sera pas reproduit par mesure de confidentialité.
Cependant une donnée significative peut-être
extraite : 13 % des ES de la région se regroupent. Suite
à cette enquête de nouveaux regroupements ont été
annoncés.
Cette tendance devrait donner lieu à une
information concernant l'arrêté de Septembre 1996 [12]
qui en précise les modalités. Toutefois les relevés
ont permis de constater que les regroupements ne dépassent pas la
limite autorisée de 3 établissements, quant aux autres obligations
fixées par l'arrêté une analyse spécifique devrait
être réalisée (proposition § 5.2.2.).
Cette carte permet de découvrir le nombre de regroupements
d'ES pour la matériovigilance et cela par département.
SYSTÈME D'INFORMATION
| Questions |
11
|
12
|
13
|
14
|
15
|
| ES |
Dossier patient
|
Un Syst. Informa. Documentaire existe
|
Site internet
|
SID en réseau
|
|
unique
|
Informatisé
|
|
oui
|
non
|
partiel
|
entier
|
|
|
|
| Publics |
65
|
49
|
39
|
4
|
38
|
9
|
14
|
| Privés |
48
|
17
|
41
|
4
|
37
|
13
|
8
|
| PSPH |
32
|
10
|
22
|
7
|
14
|
9
|
5
|
| Divers |
17
|
8
|
11
|
4
|
10
|
5
|
2
|
|
|
|
|
|
|
|
|
| TOTAL |
162
|
84
|
113
|
19
|
99
|
36
|
29
|
Ces questions étaient destinées
à la fois à juger la facilité de tracer un incident
et ses conséquences et à apprécier les possibilités
d'automatisation des retours d'information de l'AFSSaPS vers les ES. Si
le dossier patient unique est inscrit à 50%, la disponibilité
des données incluses reste faible et l'informatisation totale de
ce dossier étant plus difficile à réaliser, une certaine
phase d'adaptation devra avoir lieu.
STERILISATION ET RADIOLOGIE
| Questions |
18
|
20
|
| ES |
Contrôle qualité
|
|
Stérilisation
|
Radiologie
|
|
|
|
| Publics |
39
|
22
|
| Privés |
46
|
16
|
| PSPH |
15
|
12
|
| Divers |
11
|
0
|
|
|
|
| TOTAL |
111
|
50
|
STERILISATION
La circulaire DGS / VS2- DH / EM 1 N°97-672 DU
20 OCT. 97 sur la stérilisation n'a produit qu'un faible impact.
Cent onze ES toutes catégories confondues déclarent avoir
mis en place un système qualité en stérilisation,
cet écart est confirmé par le champ d'intervention des inspections
des services déconcentrés qui ne se font que sur 120 établissements
MCO (ceux ayant un bloc de chirurgie).
La réalité des réponses sur
ce thème est difficilement maîtrisable, une enquête
permettant d'identifier tous les moyens de stérilisation sur la
région devrait être réalisée, indifféremment
des spécialités, elle permettrait de faire un grand pas dans
la maîtrise du risque en interdisant tous les matériels dangereux
et obsolètes ainsi que la sensibilisation d'une classe de population
qui jusqu'à présent bénéficie d'information
parcellaire. Si le risque est considéré comme grand dans
les 120 établissements MCO disposant des moyens pour rénover
et maintenir leur stérilisation, qu'en est-il pour les autres
établissements qui ont la quasi certitude de ne jamais être
inspectés ? (proposition § 5.2.2.)
RADIOLOGIE
Quant à la mise en place d'un système
qualité en radiologie celui-ci se fait plus particulièrement
en mammographie depuis les décisions d'octobre et juin 1999 qui
ont sensibilisées d'une manière forte les radiologues par
le retrait de certains DM ne présentant pas les qualités
suffisantes pour que le rapport risque / bénéfice soit en
la faveur du patient. En ce qui concerne les prescriptions de la directive
Euratom elles n'ont pas encore fait leur effet.
Une sensibilisation devrait être réalisée
sur les effets des Rx et le droit du patient à être informé,
en effet plusieurs arrêts de justice ont été rendus
soit pour un mauvais état du dispositif ayant engendré un
incident ou pour des radiodermites infligées à un patient.
(proposition § 5.2.2.)
Les risques sont à fort potentiel :
dérive des rayonnements produits par un tube Rx, arrachement du
support du tube lors de manipulations impliquant l'enfoncement de la cage
thoracique du patient
Ils sont liés à l'absence de système
qualité intégrant une maintenance et un contrôle
préventif des installations délivrant des rayonnements ionisants
mais aussi de l'ensemble de la chaîne de production qui doit inclure
le film et sa qualité, la développeuse et la gestion des
effluents chimiques et argentiques, les salles noires, les négatoscopes...
retour sommaire
4.2.3.
Questionnaire n°II adressé au CLMv
NOMINATION ET PROFESSIONS DES CLMV
|
Questions
|
|
4
|
6.1
|
6.2
|
|
ES
|
Nombres d'ES saisis
|
Professionnel du CLMv
|
Nomination
|
|
Med
|
Ph
|
IBMH
|
Direction
|
Soignants
|
autres
|
formelle
|
informelle
|
|
|
|
|
|
|
|
|
|
|
| Publics |
88
|
20
|
24
|
11
|
8
|
7
|
7
|
56
|
17
|
| Privés |
68
|
30
|
12
|
4
|
6
|
5
|
1
|
40
|
18
|
| PSPH |
32
|
10
|
13
|
2
|
2
|
2
|
0
|
16
|
8
|
| Divers |
19
|
7
|
5
|
0
|
1
|
3
|
3
|
7
|
12
|
|
|
|
|
|
|
|
|
|
|
| TOTAL |
207
|
67
|
54
|
17
|
17
|
17
|
11
|
119
|
55
|
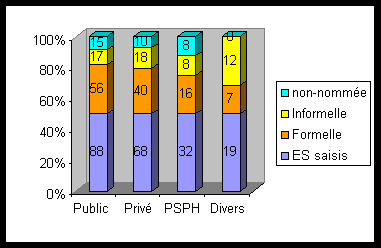

La répartition des CLMv par qualité
ou profession montre que dans le public les proportions entre médecin
et pharmacien sont équivalentes, dans le privé 50%
sont des médecins. Quant à la participation des ingénieurs
elle reste faible mais elle est à relativiser par rapport à
la densité qui est de 54 représentants fondus dans la masse
de 98000 personnels dans les ES de Rhône Alpes. On constate tout
de même une influence des ingénieurs biomédicaux dans
les regroupements. Ils initient et mettent en place des structures
dans leur secteur sanitaire. (proposition § 5.1)
Une prise en compte de ces actions serait intéressante
pour capitaliser les acquis et l'expérience de ces pionniers.
Ces diverses constatations portent à réfléchir
sur la réalité de la fonction des CLMv dans un certain nombre
d'établissements.
- Est-ce que des compétences médicales sont nécessaires
pour exercer une veille sur des DM ?
- Qu'en est-t-il de la responsabilité juridique de l'établissement
si une direction ou tout autre organisme de tutelle choisit un CLMv qui
a peu de compétence dans les DM stériles ou non stériles?
Dans ce cas peut-on faire endosser la responsabilité à cette
personne ou bien l'établissement n'était il pas coupable
de négligence?
|
Il faut rappeler que la loi est claire en terme de
désignation du CLMv, mais en aucun moment on ne retrouve de spécifications
des compétences nécessaires pour réaliser cette mission.
(proposition § 5.1)
Faut-il donc des compétences médicales
pour exercer une mission de matériovigilance ?
Un recadrage du débat est nécessaire
; le praticien est tenu de s'assurer du parfait fonctionnement et de la
pertinence de l'utilisation des DM mais il y a une marge entre une responsabilité
liée à l'exercice de sa fonction et la prise de responsabilité
sur tout un parc de DM lorsque l'on ne possède ni la maîtrise,
ni la responsabilité lors du choix, de l'achat, de la gestion
technique ainsi que de sa traçabilité.
Pour être plus synthétique on demande actuellement aux
médecins d'être utilisateurs et juges des incidents qui pourraient
survenir lors de leurs pratiques au quotidien .
Des propositions seront formulées, basées sur la notion
de DM qui établiront avec précisions les compétences
requises.
retour sommaire
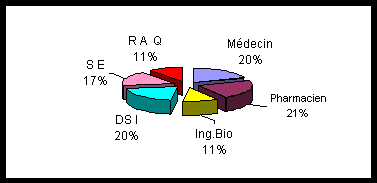
LE CLMV FORMALISATION ET FORMATION POUR SA MISSION,
PARTAGE DE COMPETENCES
| Questions |
n° I - 2.4
|
9
|
11
|
12
|
13
|
|
ES
|
Est déclaré au ministère ou
à l'AFSSaPS
|
Savez-vous comment la tutelle
est informée
|
Y-a-t-il partage des compétences
|
vous avez une formation
|
Connaissance des textes
|
|
Med
|
Ph
|
Ing
|
DSI
|
SE
|
RAQ
|
|
oui
|
|
|
|
|
|
|
|
|
|
| Publics |
39
|
32
|
44
|
54
|
30
|
47
|
46
|
13
|
23
|
45
|
| Privés |
36
|
25
|
48
|
48
|
29
|
44
|
29
|
38
|
22
|
39
|
| PSPH |
11
|
6
|
16
|
19
|
5
|
19
|
21
|
10
|
9
|
21
|
| Divers |
4
|
2
|
17
|
16
|
4
|
15
|
12
|
8
|
3
|
6
|
|
|
|
|
|
|
|
|
|
|
|
| TOTAL |
90
|
65
|
125
|
137
|
68
|
125
|
108
|
69
|
57
|
86
|
La nomination du CLMv dans les ES n'a pas fait
couler beaucoup d'encre ! La déclaration telle que la réglementation
le demande ne permet d'avoir que 39% de "déclarés" mais seulement
28% de CLMv qui savent comment ils ont été déclarés
Si la direction n'assume pas son rôle en ne déclarant pas
le CLMv, ce dernier n'éprouve qu'une très faible motivation
pour s'informer de l'application de la réglementation et se laisse
conduire tel le mouton de Panurge.
Les chiffres concernant le partage des compétences
sont sans grande ambiguïté. Nous pouvons considérer
que tous les professionnels ont une part égale dans le partage des
compétences sauf le responsable qualité qui apparaît
comme peu concerné. Le taux de participation des ingénieurs
est beaucoup plus important que leur nombre dans la région. La relation
est à rechercher dans la part grandissante que ceux ci ont dans
les regroupements d'établissements.
La formation est une constante qui tend à
améliorer un système, ici elle se fait à la décharge
de la matériovigilance, elle est le maillon faible. Sans un acquis
approprié le CLMv ne pourra contribuer à la promotion de
sa propre mission, et si sa charge de travail au demeurant est trop importante,
il n'aura pas le temps de s'interroger sur la nature et le contenu des
textes réglementaires. (proposition § 5.3.1.2.)
PERMANENCE DE LA MATERIOVIGILANCE
|
Questions
|
14.1
|
14.2
|
14.3
|
14.4
|
|
ES
|
Suppléant
|
Autres personnels
|
astreinte
|
Référents dans l'ES
|
|
|
|
|
|
| Publics |
38
|
17
|
11
|
20
|
| Privés |
35
|
4
|
16
|
33
|
| PSPH |
68
|
34
|
32
|
65
|
| Divers |
5
|
2
|
3
|
5
|
|
|
|
|
|
|
TOTAL
|
146
|
57
|
62
|
123
|
La permanence de la matériovigilance étant
inscrite dans la réglementation, nous nous apercevons que sur 232
ES ayant un CLMv 146 déclarent avoir un suppléant et 123
ont des référents dans les services.
La réalité de la matériovigilance
commence à s'exprimer, il est en effet important d'établir
une "permanence" des veilles. Imaginons dans une période estivale
qu'aucune vigie ne prenne en charge la garrigue provençale, le phénomène
paraît impensable ! Pourtant chiffres à l'appui, une telle
réalité existe dans de nombreux établissements. (proposition
§ 5.2.1.3.)
retour sommaire
4.2.4.
Questionnaire III adressé au CLMv de l'établissement
CUMUL DE FONCTION ET PARTICIPATION A LA VIE DE L'ETABLISSEMENT
|
Questions
|
1
|
2
|
|
ES
|
Cumul de fonction Phv, Toxi, Hémo, Réacto,
Bio, radio et CLMv
|
Vous participez
|
|
Clin
|
CLSDG
|
GdR
|
CME
|
CHSCT
|
|
| Publics |
26
|
47
|
25
|
14
|
61
|
30
|
| Privés |
20
|
42
|
26
|
18
|
48
|
13
|
| PSPH |
14
|
22
|
8
|
2
|
25
|
10
|
| Divers |
8
|
13
|
5
|
3
|
12
|
3
|
|
| TOTAL |
68
|
124
|
64
|
37
|
146
|
56
|
En règle générale le
cumul des fonctions n'excède pas 3 missions (dont CLMv) sauf pour
3 établissements où une même personne cumule 5 missions
(sans compter l'exercice de la fonction pour laquelle elle est rémunérée).
Quelle peut être dans ce dernier cas la qualité du travail
effectué ?
LES MOYENS ET LES MISSIONS
|
Questions
|
4
|
5
|
6
|
|
ES
|
Moyens demandés
|
Demandes réalisées
|
Clairement définies
|
Par écrit
|
Zones de compétence
|
|
insatisfait
|
partielle
|
satisfait
|
T.satisfait
|
DMstérile |
DM stérilisés
|
Radio
|
|
|
|
|
|
|
|
|
|
|
|
| Publics |
23
|
7
|
7
|
10
|
2
|
41
|
20
|
43
|
43
|
27
|
| Privés |
31
|
1
|
8
|
0
|
12
|
48
|
24
|
41
|
35
|
15
|
| PSPH |
16
|
6
|
3
|
0
|
1
|
18
|
10
|
21
|
13
|
4
|
| Divers |
5
|
2
|
2
|
0
|
3
|
10
|
4
|
13
|
6
|
1
|
|
|
|
|
|
|
|
|
|
|
|
| TOTAL |
75
|
16
|
20
|
10
|
18
|
117
|
58
|
118
|
97
|
47
|
Les moyens ne sont pas institutionnalisés
et de grandes disparités entre les ES apparaissent. En règle
générale très peu de moyens sont demandés et
encore moins sont accordés, un rapprochement peut se faire avec
le chiffre peu éloquent de 57 ES ayant définis les rôles
et attributions du CLMv .
Dans un autre registre le fait de ne compter que
75 demandes de moyens démontre une certaine passivité du
CLMv qui se trouve dans une position inconfortable et qui ne tente rien
pour remédier à cette situation.
Il ressort de ce qui précède, une prise
en compte très faible de la matériovigilance par les directions
et les CLMv. Cette mission n'est pas considérée comme une
activité à part entière et donc n'a pas vocation à
être subventionnée ni même inscrite dans une quelconque
fiche de poste. (proposition § 5.1)
QUELLES SONT LES MISSIONS INTERNES A L'ETABLISSEMENT DU CLMV ?
|
Question
|
7
|
|
ES
|
Missions internes
|
|
RédigerLes procédures
|
Former le personnel
|
Analyse des incidents
|
Recherche du DM incriminé
|
Prendre les mesures conservatoires
|
Déclarer les incidents
|
Informer des décisions
|
|
|
|
|
|
|
|
|
| Publics |
53
|
35
|
66
|
67
|
65
|
69
|
65
|
| Privés |
51
|
37
|
60
|
58
|
60
|
64
|
62
|
| PSPH |
25
|
21
|
29
|
27
|
28
|
30
|
29
|
| Divers |
16
|
12
|
18
|
16
|
18
|
17
|
16
|
|
|
|
|
|
|
|
|
| TOTAL |
145
|
105
|
173
|
168
|
171
|
180
|
172
|
Ces chiffres montrent l'appropriation des
textes réglementaires par le CLMv. Une constante importante souligne
le fait qu'un tiers des correspondants ne pensent pas que la formation
des personnels de l'établissement soit une tâche de leur ressort.
Cette constante est à rapprocher des données
concernant la formation faite par l'ES : si une sensibilisation et une
formation plus importante du CLMv n'est pas réalisée, si
le facteur temps ne lui est pas accordé, il sera impossible
de restituer ses connaissances au niveau des soignants et autres professionnels.
retour sommaire
PROCEDURES
|
Questions
|
8.1
|
8.3
|
9
|
10
|
|
ES
|
existe
|
Elles concernent
|
Elles sont
|
|
Déclaration interne
|
Déclaration à l'AFSSaPS
|
Gestion circulaire/décision
|
diffusées
|
évaluées
|
|
|
|
|
|
|
|
| Publics |
43
|
42
|
38
|
37
|
35
|
7
|
| Privés |
52
|
47
|
37
|
33
|
43
|
16
|
| PSPH |
21
|
22
|
17
|
17
|
17
|
3
|
| Divers |
12
|
14
|
10
|
10
|
9
|
2
|
|
|
|
|
|
|
|
| TOTAL |
128
|
125
|
102
|
97
|
104
|
28
|
*(Dans la première enquête
nationale CLIN en 1989 la région Rhône-Alpes devançait
largement la moyenne nationale en écriture des procédures)
La réalisation et la diffusion de procédures
concernant la matériovigilance commencent à rentrer dans
le quotidien, la crainte toutefois de mettre en évidence ses
insuffisances, est un frein important à la rédaction des
procédures.
Le domaine de l'évaluation n'a pas encore acquis ses lettres
de noblesse tant l'introspection dans le milieu médical reste un
phénomène assez rare et la culture du secret empêche
une évolution plus rapide.
La constante quant à l'avance du privé sur le public se
confirme dans le domaine de l'écriture mais aussi dans la diffusion
et l'évaluation...
Une "démocratisation" des systèmes d'informations changera
certainement cette mentalité en donnant la possibilité de
s'informer et d'informer en interne sans barrière hiérarchique
omniprésente.
LES ACHATS DE DM
|
Questions
|
13
|
14
|
|
ES
|
Informé
|
Participation au choix
|
|
Jamais
|
Parfois
|
Toujours
|
Non Stér
|
Stérile
|
Jamais
|
Parfois
|
Toujours
|
Non Stér
|
Stérile
|
|
|
|
|
|
|
|
|
|
|
|
| Publics |
2
|
30
|
37
|
49
|
29
|
6
|
34
|
31
|
44
|
25
|
| Privés |
5
|
22
|
34
|
46
|
40
|
6
|
30
|
24
|
44
|
42
|
| PSPH |
2
|
12
|
15
|
19
|
18
|
6
|
14
|
11
|
16
|
18
|
| Divers |
1
|
5
|
14
|
16
|
12
|
1
|
4
|
12
|
14
|
10
|
|
|
|
|
|
|
|
|
|
|
|
| TOTAL |
10
|
69
|
100
|
130
|
99
|
19
|
82
|
78
|
118
|
95
|
Ces données montrent la part importante
du pharmacien dans la matériovigilance étant donné
que celui ci est souvent la personne qui choisit et achète le DM
stérile. Mais si nous faisons la corrélation entre "le stérile,
le non stérile et êtes-vous toujours informé" la réponse
devient moins positive . Nous pouvons nous rendre compte que le CLMv n'est
pas toujours informé et participe beaucoup moins aux achats. De
cette constatation naît la réflexion :
- "à quel niveau peut-t-on engager la responsabilité
juridique d'une personne, en l'occurrence le CLMv, sur un choix et des
actes occasionnés par des tiers?" (proposition § 5.1)
|
Questions
|
15
|
16
|
17
|
18
|
|
ES
|
Analyse de risque est réalisée
|
Le DM
|
Lors d'un prêt de DM
|
|
Jamais
|
Rare
|
Souvent
|
Toujours
|
identifié
|
CE contrôlé
|
informé
|
Conventde prêt
|
DM suivi
|
|
|
|
|
|
|
|
|
|
|
| Publics |
26
|
17
|
12
|
11
|
48
|
65
|
36
|
35
|
42
|
| Privés |
15
|
7
|
25
|
12
|
44
|
62
|
34
|
35
|
44
|
| PSPH |
7
|
6
|
7
|
5
|
24
|
29
|
12
|
15
|
19
|
| Divers |
1
|
3
|
7
|
6
|
13
|
18
|
14
|
9
|
13
|
|
|
|
|
|
|
|
|
|
|
| TOTAL |
10
|
69
|
100
|
130
|
129
|
174
|
96
|
94
|
118
|
L'analyse de risque sur un DM n'est pas aisée
et les compétences en la matière doivent être partagées
entre des spécialités diverses, c'est une mission collégiale
qui n'est pas encore rentrée dans les us et coutumes et qui devra
faire l'objet d'une formation.
Une limite du risque engendré par l'achat
d'un DM peut être possible par des groupements d'achats qui pourront
assumer ce rôle pour une plus grande "satisfaction" de tous. Ce partage
de compétences peut se faire au niveau d'un secteur, de la région
ou par spécialités, étant donné que face à
la présomption de bonne qualité que pourrait autoriser le
marquage CE, une grande vigilance doit être exercée.
retour sommaire
L'INVENTAIRE ET SON INFORMATISATION
|
Questions
|
19
|
20
|
|
ES
|
existe
|
est de responsabilité du CLMv
|
informatisé
|
|
non
|
partiel
|
totalité
|
non
|
non
|
partiel
|
totalité |
|
|
|
|
|
|
|
|
| Publics |
9
|
22
|
43
|
31
|
27
|
15
|
33
|
| Privés |
5
|
15
|
41
|
27
|
17
|
12
|
31
|
| PSPH |
1
|
15
|
14
|
12
|
12
|
10
|
9
|
| Divers |
0
|
8
|
12
|
8
|
12
|
4
|
4
|
|
|
|
|
|
|
|
|
| TOTAL |
15
|
60
|
110
|
78
|
68
|
41
|
77
|
L'inventaire, contribuant à la traçabilité,
est une base de travail sur laquelle la matériovigilance doit s'appuyer.
Comment gérer des DM si nous ne connaissons pas le parc en totalité
? La seule manière de gérer un inventaire étant de
le connaître en totalité, nous constatons que seulement 110
ES répondent par l'affirmative à cette disposition.
|
Questions
|
33
|
35
|
36
|
37
|
|
|
Etablissements de santé
|
Mis à jour
|
En réseau
|
satisfait
|
Base
|
Volonté de partager les acquis
|
|
Dés l'achat
|
mensuel
|
semestre
|
rarement
|
interne
|
commerce
|
|
|
|
|
|
|
|
|
|
|
| Publics |
42
|
3
|
1
|
2
|
9
|
22
|
14
|
20
|
16
|
| Privés |
40
|
5
|
0
|
2
|
5
|
35
|
15
|
24
|
17
|
| PSPH |
11
|
5
|
3
|
0
|
2
|
12
|
9
|
4
|
4
|
| Divers |
8
|
0
|
0
|
1
|
1
|
7
|
4
|
3
|
5
|
|
|
|
|
|
|
|
|
|
|
| TOTAL |
101
|
13
|
4
|
5
|
17
|
76
|
42
|
51
|
42
|
L'informatisation de l'inventaire permet
d'augmenter la vitesse et la performance de gestion. Moins d'un tiers des
ES ont estimé l'importance de cet outil. La gestion des DM assistée
par ordinateur contribue à l'amélioration de la traçabilité
dés
l'instant où sa mise à jour est réalisée. En
tout temps et en tout lieu le DM peut-être localisé en quelques
minutes, évitant les périgrinations entre les étages
et les divers services pour trouver le DM incriminé s'il existe
Cette démarche peut-être faite de deux
manières, en réalisant la base de gestion en interne (45%
des cas), ou en l'achetant dans le commerce. La majorité des logiciels
commerciaux choisis sont ceux de la société Agilent (H-P)
OPTIM et CGEM SOPHIE qui ont développé des modules concernant
la matériovigilance (Tableau en annexe 1). (proposition § 5.2.3)
GESTION DE LA MATERIOVIGILANCE PAR LE CLMv
CIRCULAIRE MINISTERIELLES ET DECISIONS DE L'AFSSAPS
|
Questions
|
22.1
|
22.2
|
22.3
|
|
ES
|
Est connue
|
Est traitée
|
Enregistrées archivées
|
|
immédiat
|
semaine
|
mois
|
jamais
|
immédiat
|
semaine
|
mois
|
jamais
|
|
|
|
|
|
|
|
|
|
|
| Publics |
26
|
27
|
14
|
4
|
36
|
22
|
8
|
4
|
63
|
| Privés |
31
|
17
|
13
|
0
|
31
|
14
|
15
|
0
|
57
|
| PSPH |
18
|
9
|
1
|
1
|
17
|
8
|
3
|
1
|
26
|
| Divers |
9
|
5
|
5
|
0
|
10
|
6
|
3
|
0
|
18
|
|
|
|
|
|
|
|
|
|
|
|
TOTAL
|
84
|
58
|
33
|
5
|
94
|
50
|
29
|
5
|
164
|
Incident : en règle générale
le système d'alerte est identique pour un incident critique et pour
un dysfonctionnement, l'étude ne se fera que sur l'incident à
déclaration obligatoire et sans délai.
La gestion du circuit d'information paraît
poser un problème car uniquement 84 ES déclarent avoir immédiatement
connaissance d'une circulaire. Acheminement trop long, circuits complexes
ne facilitant pas la transmission de l'alerte et aboutissant à une
non information de 5 ES , les mêmes délais de rapidité
pour traiter la décision au niveau du CLMv sont à observer
car le sentiment d'urgence a disparu. (proposition § 5.4)
La notion d'enregistrement et d'archivage paraît
être connue et appliquée par 50 % des ES cette fonction
fait partie de la pyramide documentaire de tout système qualité,
mais elle permet dans ce cas de figure, de justifier la traçabilité
de l'action du CLMv, car si un sentiment de protection était justifié
par le passé, il n'en est plus de même de nos jours et les
sanctions en cas de manquement sont fixées et très lourdes.
(proposition § 5.2.2)
ALERTE EN CAS D'INCIDENT
|
Questions
|
24.1
|
24.2
|
|
ES
|
Incident critique vous prévient-on
|
Système alerte pour critique
|
|
immédiat
|
jour
|
semaine
|
jamais
|
Papier libre
|
Déclaration interne
|
Messagerie
|
BIP
|
hasard
|
téléphone
|
répondeur
|
|
|
|
|
|
|
|
|
|
|
|
|
| Publics |
26
|
19
|
3
|
2
|
15
|
26
|
3
|
9
|
5
|
44
|
2
|
| Privés |
26
|
23
|
0
|
0
|
11
|
30
|
5
|
11
|
6
|
48
|
0
|
| PSPH |
11
|
10
|
0
|
0
|
8
|
7
|
2
|
4
|
0
|
15
|
1
|
| Divers |
8
|
3
|
0
|
4
|
2
|
0
|
1
|
4
|
1
|
13
|
0
|
|
|
|
|
|
|
|
|
|
|
|
|
| TOTAL |
71
|
55
|
3
|
7
|
36
|
63
|
11
|
28
|
12
|
120
|
3
|
Le système d'alerte n'est pas institutionnalisé
efficacement dans tous les sites. Ce constat implique une perte d'information
conséquente conduisant à un faible taux de déclaration.
(proposition § 5.4.2)
retour sommaire
GESTION ET DECLARATION DE L'INCIDENT
|
Questions
|
25
|
26
|
27
|
28
|
29
|
30.1
|
30.2
|
30.3
|
31.1
|
|
GESTION
|
DECLARATION
|
|
ES
|
Y en a-t-il eu un
|
Possibilité de mesures
|
Procédure conservatoire
|
Le personnel est au fait
|
Délai d'intervention
|
Délai de transmis
|
Fabricant informé
|
Déclaration trimestrielle
|
|
d'analyses
|
conservatoires
|
Heure
|
Journée
|
Semaine
|
Immédiat
|
lent
|
|
| Publics |
41
|
54
|
60
|
20
|
35
|
21
|
30
|
5
|
34
|
4
|
51
|
19
|
| Privés |
39
|
52
|
55
|
26
|
35
|
17
|
45
|
7
|
35
|
7
|
54
|
21
|
| PSPH |
18
|
26
|
26
|
9
|
19
|
9
|
41
|
7
|
11
|
4
|
21
|
6
|
| Divers |
5
|
13
|
13
|
7
|
11
|
7
|
7
|
2
|
8
|
4
|
15
|
3
|
| |
| TOTAL |
103
|
145
|
154
|
62
|
100
|
54
|
123
|
21
|
88
|
19
|
141
|
49
|
Toutes les données permettant de réaliser
une approche réaliste devront être en corrélation avec
ce chiffre et celui d'une transmission immédiate (sous 48 h) de
la fiche CERFA à l'AFSSaPS permettant de juger de la capacité
réelle des établissements à avoir une réaction
telle que la réglementation le précise. Toute fois ces chiffres
montrent des intentions de bonne volonté par l'ensemble des CLMv.
Très peu de CLMv pensent à faire une
déclaration trimestrielle, l'impact de la terminologie peu adaptée
de "déclaration facultative" en est peut-être la raison. (proposition
§ 5.2.2)
ANALYSE ET DIFFUSION DE L'INCIDENT ET ARCHIVAGE
|
Questions
|
31.2
|
32
|
|
ES
|
Analyse et diffusion
|
archivage
|
|
services
|
direction
|
GdR
|
CME
|
Ph
|
IBMH
|
S.E
|
|
|
|
|
|
|
|
|
|
|
| Publics |
40
|
27
|
4
|
14
|
39
|
22
|
27
|
45
|
| Privés |
39
|
39
|
17
|
27
|
42
|
23
|
17
|
50
|
| PSPH |
19
|
13
|
3
|
7
|
13
|
3
|
13
|
24
|
| Divers |
13
|
13
|
6
|
11
|
13
|
3
|
9
|
13
|
|
| TOTAL |
111
|
92
|
30
|
59
|
107
|
51
|
66
|
132
|
Une parfaite corrélation existe entre les
chiffres des ES ayant fait l'objet d'une déclaration d'incident
et l'analyse de la décision de l'AFSSaPS avec les services. L'implication
dans l'analyse et la diffusion des ingénieurs biomédicaux
se fait dans 51 ES soit 96% des IBMH concernés.
La participation des services économiques
est de 66, valeur relativement faible et insuffisante sachant la répercussion
des actions de matériovigilance sur les achats. (proposition §
5.2.1.1)
4.2.5. Quelles
sont les attentes des établissements de santé
L'analyse serait incomplète si la parole
n'était pas laissée aux établissements, aux questions
suivantes:
|
Posées au directeur:
|
Réponses affirmatives
|
-
Un réseau régional permettant la diffusion dalertes et dinformations
documentaires est intéressant pour vous ?
-
Vous êtes intéressé par la participation à ce
réseau ?
Posées au CLMv :
-
Une formation sur votre rôle vous paraît nécessaire
-
Pour lapplication de la réglementation :
-une organisation daide régionale pourrait vous être
utile
-vous voyez lutilité dune équipe de veille sanitaire
sectorisée
-vous seriez prêt à participer au travail dune telle équipe
-
Seriez vous intéressé par lexistence dun serveur informatique:
-relatant les incidents en cours et alimenté par lensemble
des données régionales
-diffusant les alertes par messagerie
|
78%
63%
64 %
74 %
55 %
34 %
73 %
75%
|
L'ensemble de ses réponses montre
l'attente de la part des ES Rhône-Alpins d'une plus grande implication
de l'échelon régional dans le domaine des risques sanitaires.
Cette dynamique ne demande qu'à recevoir de la formation et de l'information
dans un système de mutuallisation des efforts et des compétences,
cette volonté permettra de proposer une organisation dans un esprit
de concertation. Le taux de volontariat correspond à une valeur
sensiblement égale à celle des CLMv qui ont déjà
une structure solide dans leur établissement
retour sommaire
4.2.6.
Commentaire relevés sur les questionnaires lors de communications
téléphoniques :
Qu'est ce que la matériovigilance ?
Quel sont les textes qui règlementent la matériovigilance?
Je suis directeur d'un petit hôpital et la matériovigilance
ne nous concerne pas. Cette dernière affirmation est revenue
très régulièrement.
S' il vous faut un nom mettez donc le mien
Nous n'avons pas suffisamment de personnel et j'ai du me désigner
(le directeur).
Depuis deux ans, nous demandons pour le groupement des hôpitaux
de X, un ingénieur biomédical et un responsable qualité,
nous pouvons les payer mais nous n'y sommes pas autorisé.
Notre correspondant ne veut plus assurer sa mission et personne n'est
volontaire.
Depuis l'envoi de votre questionnaire mon CLMV a démissionné
!
Je suis CLMv mais je ne connais pas les textes, je n'ai jamais eu
de formation.
Je suis CLMv, hémovigilant, président du CLIN, pharmacovigilant
et chef de service
|
4.2.7. Synthèse
de l'analyse
Comme toute enquête les chiffres peuvent être "optimistes"
ou "pessimistes" suivant l'attitude de la personne qui la diligente. Le
taux de participation, le nombre de CLMv comptabilisés sont particulièrement
élevés, ils pourraient masquer des réalités
que les chiffres à l'état brut nous rappellent.
Pour réaliser cette synthèse, certaines données
significatives
seront reprises.
- 13 % n'ont pas répondu même après deux
relances
- 23% d'ES ont inscrit la formation sur la matériovigilance
dans leur formation continue.
- 28 % de CLMv ont eu une formation
- 28 % ont leurs missions définies par écrit
- 22 % d'ES ont un ingénieur biomédical
D'autres "scores" évoluent dans une fourchette de
43 à 52 % d'ES sur :
- la mise en place d'un Responsable assurance qualité
- l'influence de l'accréditation
- la présence de référents dans les unités
de soins
- l'existence de procédures
- l'existence d'un inventaire renseigné en totalité
- l'analyse des conclusions d'une déclaration matériovigilance
avec les services incriminés
- la mise à jour d'une base de donnée dés l'achat
du D.M.
Ces critères ont été choisis dés le début
pour analyser la pertinence des réponses permettant d'obtenir un
indicateur de qualité de la démarche en matériovigilance
et permettant de classifier les ES en 4 groupes .
I. Ceux qui n'ont rien fait ( pas de nomination,
pas de réponse) de l'ordre de 92 à 100 ES.
II. Ceux qui ont peut-être entamé
une démarche de 100 à 110 ES.
III. Ceux qui ont élaboré
une structure qui fonctionne et qui rentrent dans une démarche de
progrès 70 à 80 ES.
IV. Ceux qui ont totalement intégré
cette démarche de matériovigilance et qui devancent la législation,
40 à 50 ES.
|
Ces chiffres peuvent prêter à discussion mais seule une
évaluation sur site permettrait d'obtenir des données objectives,
la priorité actuellement n'étant pas d'évaluer tous
les établissements, mais de déceler ceux qui sont exemplaires
et qui permettront de servir de moteur pour leur secteur sanitaire. Cette
phase ne pouvant se réaliser que par un croisement des données
elle ne pourra être réalisée que dans une phase ultérieure.
Enfin l'intérêt de cette enquête aura été
d'attirer l'attention de nombreux établissements sur la nécessité
de respecter la réglementation et de s'en informer, la naissance
d'une génération "spontanée" de CLMv aura été
un des bénéfices de cette action. La notion de regroupement
qui était jusque là très peu connue est perçue
sous un nouveau jour par les ES ne disposant pas de toutes les compétences
en leur sein.

5. LES PROPOSITIONS
5.1. Le champ de compétence
En matière de matériovigilance un amalgame
est fait entre le DM et le DM stérile. Or il faut considérer
ces 2 domaines comme différents, exigeant des aptitudes particulières,
même si dans certaines zones un partage de compétence est
nécessaire. La charge du stérile est sous la responsabilité
du Pharmacien, la charge du DM qu'il soit de l'ordre du pousse seringue,
de l'imagerie ou du bistouri est sous la responsabilité de l'ingénieur
biomédical qui a reçu la formation pour que la performance
du dispositif soit garantie tout au long de la vie de ce dernier.
Un exemple frontière est la stérilisation
où un dispositif médical, en l'occurrence un stérilisateur,
assure une production de DM stérilisés. La maintenance et
la traçabilité sont à la fois du ressort du Pharmacien
qui a la responsabilité de la stérilisation et qui doit fournir
la preuve à travers le "cahier de maintenance" que le dispositif
a été bien entretenu et l'ingénieur biomédical
qui a la responsabilité de tout le parc de DM de son établissement
y compris le stérilisateur.
Dans le domaine de la matériovigilance on
retrouve donc deux composantes tout à fait dissociables et complémentaires
mais aussi des doubles compétences qui doivent être maîtrisée.
D'autre part une participation active du CLMv dans
le choix et les achats de D.M. doit être inscrite en priorité
dans les ES permettant ainsi de lier étroitement l'action de veille
avec la projection dans le futur d'une politique de modernisation des D.M.
.
Dés l'achat, le D.M. doit être inventorié
permettant ainsi de ne pas avoir de perte d'information. Cet inventaire
doit être autant que possible informatisé sur une base de
donnée compatible avec les outils de gestion de l'ES. Cette base
doit rester disponible à tout moment pour autoriser une réactivité
plus rapide du CLMv lors des actions qu'il mène au quotidien.
C'est ainsi qu'il est nécessaire de revoir
le décret 96-32 pour redéfinir la qualité du CLMv
pour que celle-ci soit liée aux compétences acquises lors
de sa formation initiale. Le CLMv doit être associé obligatoirement
à tous les aspects de la gestion du D.M..
Cette nomination doit faire l'objet d'une lettre
de mission établie par l'ES et soumis à un accord de l'AFSSaPS,
le CLMv sera nommé en parfaite connaissance de ses compétences
et de sa volonté.
A cet effet une liste des catégories socio-professionnelles
devra être établie pour délimiter le champ de compétence
par type d'établissement.
5.2. L'implication institutionnelle
5.2.1. Dans les établissements
de santé
5.2.1.1. Choix du CLMv
Le responsable économique a la responsabilité
des achats de sorte qu'il devrait obtenir une reconnaissance dans le système,
mais il peut difficilement y arriver dans les ES d'une certaine taille
et comportant un plateau technique être CLMv.
Dans les institutions ayant une palette de compétences
pouvant permettre le choix d'un CLMv pour ses atouts professionnels, il
faudra choisir en priorité un pharmacien ou un ingénieur
biomédical.
Dans tous les cas une mutuallisation des compétences
devra avoir lieu dans une commission de matériovigilance interne
à l'établissement permettant d'analyser et d'étudier
tous les cas nécessitant des compétences particulières.
Cette commission doit être structurée
de telle manière qu'elle puisse devenir une "commission de coordination
des vigilances" intégrant tous les aspects de la gestion des risques
de l'établissement.
5.2.1.2. Obligation de la
direction
Les moyens
La responsabilité de la direction ne doit pas
se limiter à la nomination du CLMv, toutes les facilités
et les ressources permettant de réaliser sa mission doivent lui
être fournies, locaux, moyens informatiques, temps, système
d'information pour le personnel. Dans le cas de structure importante un
secrétariat doit être instauré, il peut être
commun avec les autres veilles sanitaires. La matériovigilance doit
être inscrite dans les programmes de formations continues des ES
et des évaluations au sein des services doivent être programmées
pour mesurer la pertinence des actions.
| Sans l'octroi de moyens significatifs, la nomination
du CLMv peut-être considérée comme nulle. |
Veille technologique et réglementaire
La veille technologique et réglementaire n'est
pas une obligation en soit, pourtant sa maîtrise permettrait au directeur,
et au CLMv par la même occasion, d'être informé des
évolutions qui constituent son quotidien. Cette veille à
l'instar du benchmarking que l'on retrouve dans l'industrie ou dans des
organismes commerciaux participe au système d'information de l'ES
et contribue à la mise sous assurance qualité de la matériovigilance.
Protection juridique du CLMv
Les responsabilités comme les sanctions touchent
le public comme le privé. Face aux poursuites que peut engendrer
cette fonction, une assurance obligatoire devrait être souscrite
par l'établissement pour le CLMv. A défaut de subvention
ou d'indemnité pour cette mission, l'établissement doit assumer
sa responsabilité morale en protégeant le mieux possible
les personnes qui assument des missions pouvant conduire à l'emprisonnement
ou à une importante condamnation pécuniaire.
5.2.1.3. Continuité
de la veille
D'autre part la structure organisationnelle de la
matériovigilance dans un ES devra prendre en compte la continuité
de l'action en instaurant une suppléance voir même une
astreinte dans les ES de grande taille.
La mise en place d'une suppléance sans pour
cela vouloir atteindre le niveau du 24h / 24h est une nécessité
pour assurer la continuité de l'action. Cette continuité
doit s'exprimer par une structure pyramidale dont la base sera constituée
de tous les personnels constituant l'ES.
La présence de référents
dans les services est une nécessité car sans eux, sans leur
disponibilité d'écoute et leur proximité d'intervention,
une désacralisation du secret face au dysfonctionnement ne pourra
être réalisé.
Cette désacralisation amènera une augmentation
des déclarations d'effets indésirables qui permettra de chasser
la non-qualité concourrant ainsi à une amélioration
continue de la qualité de l'activité de soins (rejoignant
en cela les critères de l'accréditation).
|
retour sommaire
STRUCTURE
MATERIOVIGILANCE DANS UN ES
5.2.2.Les
mesures d'urgences impliquant la tutelle
Modification du décret
96-32
La dénomination de "déclaration facultative"
a induit trop d'interprétations erronées pour qu'il soit
temps d'apporter une modification. La "déclaration facultative"
pourrait s'appeler "déclaration obligatoire trimestrielle".
Nomination des derniers CLMv
L'application la réglementation étant
incontournable, un premier sujet de réflexion se pose sur les ES
n'ayant pas encore nommé de CLMv.
Un courrier expliquant les termes de la réglementation
aux directeurs d'ES pourrait être fait avec la "sommation" de désigner
un CLMv dans les plus brefs délais.
Mesures d'accompagnements
Les cas les plus répandus sont ceux qui répondent
à la réglementation mais d'une manière dénotant
une incompréhension de la mission. Des mesures d'accompagnements
doivent être réalisées par la tutelle avec des variations
suivant les problèmes constatés, cette politique de rapprochement
qui se veut didactique, pourrait être aussi plus contraignante avec
une diminution de certaines ressources aux établissements qui ne
voudraient pas "jouer le jeu" (volet qualité-sécurité
des contrats objectifs et moyens).
Regroupement et sous-traitance
Dans d'autres cas, des ES veulent répondre à
la réglementation mais n'ont pas suffisamment de personnel pour
assurer toutes les missions qui leur incombent, ceux-ci devront trouver
des solutions par des regroupements autour d'ES de leur secteur sanitaire
ou sous traiter avec des sociétés la mise en place d'une
"formule" convenant à leur ES. Cette dernière hypothése
sera certainement une solution d'avenir pour les établissements
ne disposant pas de personnel suffisant ou étant trop éloigné
d'autres ES. Un cahier des charges rigoureux devra être élaboré
quant aux attributions et responsabilités de chacune des parties
.
Stérilisation
La phase d'inspection des stérilisations dans
les établissements MCO va prendre fin. Les bilans vont pouvoir
être dressés, une nouvelle phase doit s'engager en instaurant
l'obligation de déclaration de tous les types de dispositifs permettant
la stérilisation dans les organismes de santé, chaque organisme
devra être sensibilisé sur le niveau d'hygiène qu'il
pourra obtenir avec son dispositif.
Radiologie
En ce qui concerne les DM délivrant des rayonnements
ionisants, l'obligation de respecter un programme qualité allant
dans le sens de la directive EURATOM n°97/43 du 30 juin 1997 devient
une nécessité tant les risques iatrogènes provoqués
par une surexposition du patient deviennent grandissant du fait de
l'augmentation de la prescription.
Une cellule de l'Office de Protection contre les
Rayonnements Ionisants (OPRI) pourrait être mis en place dans les
locaux de la DRASS pour contrôler et évaluer ces dispositions
au niveau régional.
5.2.3. Que peut apporter l'ARH
Les contrats
d'objectifs et de moyens (COM)
Les COM de l'ARH doivent permettre de mettre en route une véritable
politique avec les établissements les moins avancés, pour
que le CLMV puisse disposer des moyens pour remplir sa mission.
Les conséquences financières en terme d'organisation sont
assez importantes, achat d'un logiciel permettant de réaliser un
inventaire informatisé efficient et une mise à jour des D.M.,
un crédit temps permettant de réaliser cet inventaire, pour
que le CLMV puisse organiser, former, bâtir une structure matériovigilance
avec une base solide et pérenne.
Système d'Information
Pour les petits établissements publics ne disposant
pas de ressources nécessaires pour investir dans un logiciel coûteux,
il serait opportun de développer celui-ci par l'intermédiaire
du service public et de le fournir gratuitement permettant au plus petit
d'avoir la même qualité de gestion des DM que les plus grands.
Ce logiciel devra être compatible avec le Système d'Information
de l'établissement et s'intégrer comme une base documentaire.
Ce logiciel sera conçu pour recevoir un module
matériovigilance qui permettra de recevoir les informations par
les voies dématérialisées comme internet ou le réseau
intranet ou extranet du ministère mais aussi par un serveur régional
ouvert à tous qui constituera la pierre angulaire de l'information
en matière de risque sanitaire.
5.3. L'optimisation
des ressources et la mutuallisation des compétences
5.3.1. Les hommes
L'informatique n'est rien sans les hommes, c'est
pourquoi avant toute action significative la nomination d'un comité
pluridisciplinaire régional pour diriger et animer une politique
de maîtrise des risques devra intervenir.
Composition du comité régional de maîtrise
du risque sanitaire:
-Un président Médecin Inspecteur représentant
la politique de l'ARH,
- Un chirurgien,
- Un biologiste,
- Un anesthésiste,
- Un médecin clinicien
- Un pharmacien,
- Un représentant par vigilance,
- Un directeur,
- Un ingénieur biomédical,
- Un représentant de l'assurance maladie,
- Un directeur des soins infirmiers ou une infirmière générale.
|
Dans chaque secteur des comités restreints mettraient
en place la politique régionale permettant d'uniformiser en élevant
le niveau de la maîtrise du risque au sein de tous les ES conformément
au schéma régional d'organisation sanitaire.
Que peuvent apporter ces différents comités
- leurs compétences et la maîtrise de la gestion des risques,
- des formations aux différents professionnels de la région
CLMv, directeur, soignants...
- des référentiels sur les vigilances,
- un cahier des charges pour les regroupements et l'achat de prestation
de service concernant certaines vigilances.
- organiser des évaluations, des audits sur les pratiques,
- augmenter la réactivité des correspondants lors d'une
alerte, par leur connaissance du secteur sanitaire, proposer de l'aide
aux établissements ne disposant pas de compétences nécessaires
en mettant en relation les divers professionnels.
|
Des plans pluri-annuels de renforcement sur les points
jugés sensibles seront dressés pour satisfaire à une
obligation de qualité et d'amélioration continue. Des indicateurs
seront élaborés pour mesurer en permanence la bonne adéquation
des actions menées
Lorsque la situation sera suffisamment stabilisée
l'organisation d'audits externes ou d'inspections des DRASS ou DDASS, seront
réalisés dans les ES pour pérenniser et améliorer
les performances du réseau des vigilances Rhône-Alpes.
5.4. les outils
5.4.1. Elaboration
d'un serveur régional
Architecture du serveur :
Il devra être réalisé
pour toutes les vigilances actuelles composant le risque sanitaire et avoir
la capacité d'évoluer. La contrainte technique sera de ne
pas retarder le transfert d'information entre les niveaux national et local.
5.4.1.1. Partie documentaire
Création d'un système documentaire
et d'information comportant des liens avec le ministère , l'AFSSaPS
et l'Institut de veille Sanitaire:
- reprise de toutes les lois, décrets, circulaires et
code de la santé publique afférant aux différentes
vigilances et GdR,
- une reprise de toutes les décisions matériovigilance
(et des autres vigilances)
- des référentiels pour créer ses propres procédures
concernant les différentes phases de la matériovigilance
(et des autres vigilances)
- Un exemplaire téléchargeable de la fiche Cerfa de signalement
d'un incident ou risque d'incident N°10246*02
et
N°50689#01
5.4.1.2. Support technique
- un système d'analyse de cas concret avec des outils
permettant l'aide à la décision ,
- un forum de discussions commun sur les vigilances pour les professionnels
de santé, permettant de poser des questions à l'adresse d'autres
professionnels ou d'experts clairement mandatés;
- en concertation avec le ministère réactualiser la nomenclature
CNEH des DM et donner la possibilité aux pros de la télécharger,
car pour identifier un DM de nos jours il n'existe plus de codification
adaptée et il est assez difficile de faire de la matériovigilance
à grande échelle sans identifiant commun (la nouvelle fiche
Cerfa de signalement d'un incident entrée en vigueur le 16/06/2000
n'en possède pas !).
5.4.2. Partenariat
avec les agences et le ministère,
- une fois que les CLMV de la région seront clairement
identifiés une demande sera établie auprès des ES
pour que chacun puisse obtenir une adresse internet permettant un déclenchement
d'alerte
- établir ce réseau d'alerte avec tous les abonnés
L'application des nouvelles technologies permettrait d'assurer une réactivité
supérieure en cas d'alerte et un retour d'information plus rapide.
Cette optimisation hormis le coût de la connexion serait à
la longue un gain de temps et d'argent considérable. Il suffit d'imaginer
les milliers de courriers qui circulent en France (et qui n'arrivent pas
toujours au bon destinataire) ainsi que le nombre de personnes qui ont
photocopié, plié, mis sous enveloppes et enfin posté
les décisions pour comprendre que ce labeur représente un
nombre considérable d'heures de travail qui pourraient être
utilisées à organiser la maîtrise du risque sanitaire.
retour sommaire
5.5. Synthèse
des propositions
Premier groupe
de propositions adressées à la tutelle d'Etat :
Faire nommer les correspondants locaux dans les derniers établissements
n'en disposant pas, organiser la déclaration du CLMv à l'AFSSaPS
sans que réside d'ambiguïté quant à la destination
de la déclaration,
Modification du décret 96-32
-
Définir les compétences nécessaires pour être
CLMv
-
Etablir une liste des catégories socio-professionnelles en rapport
avec ce champ de compétence par type d'établissement .
-
Lors de la nomination du CLMv une lettre de mission devra être établie
par l'ES soumis à un accord de l'AFSSaPS, le CLMv serait nommé
en connaissance de ses compétences et de sa volonté.
-
"Déclaration facultative" devrait être remplacée par
"déclaration obligatoire trimestrielle".
Réactualisation de la nomenclature CNEH pour identifier les Dispositifs
médicaux
Obligation de déclarer tout dispositif permettant la stérilisation
dans tous les organismes de soins.
Obligation de respecter un programme qualité allant dans le sens
de la directive EURATOM n°97/43 du 30 juin 1997 pour tous les DM délivrant
des rayonnements ionisants.
Mise en place d'organisme de contrôle et d'évaluation dans
les régions par des agents de l'OPRI à disposition des DRASS.
|
Deuxième groupe de propositions
adressées à la tutelle régionale :
-
Mise en place d'un comité régional des vigilances
-
comprenant des équipes de secteur,
-
Organisant des formations,
-
fournissant des référentiels et procédures sur les
vigilances
-
organisant des audits et évaluation
-
Réalisation d'un serveur informatique consacré aux vigilances
-
Transmettant les alertes par voies dématérialisées,
-
Offrant la possibilité d'obtenir toutes les informations nécessaires
pour exercer l'ensemble des veilles sanitaires
-
Accompagnement de l'ARH dans les contrats d'objectifs et de moyens pour
une mise en place de la gestion des risques ,
-
Financement d'emplois régionaux par l'ARH dédiés aux
vigilances permettant d'organiser et d'animer au niveau rtégional
:
-
la gestion des risques dans les ES
-
la vulgarisation des outils de gestion du D.M. (GMAO),
-
l'information sur les risques liés à l'exposition aux rayonnements
ionisants,
|
Troisième groupe de propositions
adressées aux ES :
-
Nomination du CLMv en fonction de ces compétences en matière
de DM,
-
Organiser une veille technologique et réglementaire pour une meilleure
maîtrise de la matériovigilance,
-
Organiser la permanence de la matériovigilance d'une manière
efficiente grâce au CLMv, à son suppléant, à
un comité d'établissement de matériovigilance et à
l'implication de référents nommés dans les services,
-
Obligation de donner tous les moyens au CLMv pour mener sa mission,
-
Fournir une protection juridique au CLMv à travers une assurance,
-
Donner une part significative de la maîtrise de la gestion du D.M.
au CLMv en partenariat avec le service économique de l'établissement,
|

6. CONCLUSION
Les ES de la région Rhône-Alpes ont organisé
dune manière plus ou moins efficace la matériovigilance,
suivant des sensibilités bien souvent dues à la bonne volonté
du Correspondant Local de Matériovigilance et parfois à lidéalisation
de ses aspirations. De cet écart entre la « norme »
et lexistant, on déduit que lapplication de la réglementation
nest pas toujours aisée sans la formation, linformation, les bons
critères de compétences et une aide sans faille de sa hiérarchie
car comme tout système qualité limplication de la direction
est une condition préalable à toute réussite.
La volonté de lARHRA, dans lapplication des arrêtés
du SROS n° 2, nest pas de sur ajouter un échelon de décision
supplémentaire en matériovigilance mais daider les ES qui
pourraient le nécessiter et dériger un système qualité
au niveau régional qui mettrait en place des indicateurs permettant
daugmenter la réactivité face à un danger potentiel.
« Prévoir pour ne pas avoir à guérir »
tel pourrait être la devise de la gestion du risque.
La mise en place dun Comité Régional pluridisciplinaire
et la formation déquipes de gestion des risques dans les onze secteurs,
la réalisation d'un serveur mettant à disposition des outils
performants dinformations et daide à la décision pour tous
les établissements de Rhône-Alpes, permettra de réaliser
un grand pas vers une maîtrise du risque potentiel et de souligner
la volonté décisive de l'ARHRA de s'impliquer d'une manière
innovante et efficace.
Cette proposition d'organisation est déjà amorcée
par des regroupements autour d'ingénieurs biomédicaux dans
certains secteurs sanitaires. Les directeurs et référents
interrogés apprécient cette entraide qui permet de rationaliser
les efforts de chacun et de bénéficier de compétences
qui ne se trouvent pas dans leur ES. Ces actions se placent tout à
fait dans le cadre d'une politique nationale et régionale de rationalisation
de l'offre de soins et des compétences.
La DRASS à travers cette enquête, a montré aux ES
que la tutelle s'inquiète de leurs difficultés et qu'une
volonté d'action dans la concertation était décidée.
Dans les prochaines semaines des propositions seront soumises à
l'approbation du Directeur de l'ARH, mettant en application, dans les établissements
de santé, le volet sécurité sanitaire du SROS n°2
permettant ainsi la mise en place de cette politique ambitieuse sur une
gestion du risque au service d'une plus grande sécurité du
patient.
Le risque zéro ne sera jamais atteint mais il en va de notre
devoir de rendre le risque potentiel improbable.

7. BIBLIOGRAPHIE
TEXTES REGLEMENTAIRES
Directives européennes :
[1]
Directive 90/385/CEE du 20 juin 1990 relative aux DM implantables actifs.
[2]
Directive 93/42/CEE du 14 juin 1993 relative aux autres DM.
[3]
Directive 97/43 EURATOM du 30 juin 1997 relative à la protection
sanitaire des personnes contre les dangers des rayonnements ionisants lors
d'expositions à des fins médicales.
[4]
Directive 98/79/CEE du 27 octobre 1998 relative aux DM destinés
aux diagnostics in vitro.
Lois
[5]
loi 94-43 du 18 janvier 1994 relative à la santé publique
et à la protection sociale,
[6]
loi 98-535 du 1er juillet 1998 relative au renforcement de la veille
sanitaire et du contrôle de la sécurité sanitaire des
produits destinés à l'homme.
Décrets
[7]
décret 95-292 du 16 mars 1995 relatif aux dispositifs médicaux,
[8]
décret 96-32 du 15 janvier 1996 relatif à la matériovigilance
exercée sur les DM modifié par le décret n° 99-145
du 4 mars 1999
[9]
décret n°99-145 du 4 mars 1999 relatif aux transferts de
compétences en matière de DM et modifiant le livre V bis
du code de la santé publique.
Arrêtés
[10]
Arrêté du 3 octobre 1995 relatif aux modalités
d'utilisation et de contrôle des matériels et DM assurant
les fonctions et actes cités aux articles D.712-43 et D.712-47 du
code de la santé publique.
[11]
Arrêté du 3 juillet 1998 relatif aux associations distribuant
des DM à domicile devant désigner un CLMv et au regroupement
de ces associations en vue de désigner un correspondant commun.
[12]
Arrêté du 2 septembre 1996 relatif au regroupement des
ES en vue de la désignation d'un correspondant local de matériovigilance
commun prévue à l'article R.665-59 du code de la santé
publique.
[13]
Arrêté du 16 juin 2000 relatif à la forme et au
contenu des signalements d'incidents ou risques d'incidents dans le cadre
de la matériovigilance.
Code de la santé publique
[14] Code de la santé
publique de L
665-3 à L665-9-1et de R
665-1 à 665-64
[15] Code de la santé publique:
Exigences
essentielles de santé et de sécurité applicables aux
dispositifs médicaux.
Lettres circulaires
[16]
Circulaire n° DGS / VS2- DH / EM 1 N°97-672 DU 20 OCT. 97 relative
à la stérilisation des DM dans les ES
Schéma Régional dOrganisation Sanitaire
[17] SROS n°1 arrêté
n°94-681 dispositif daction n°7 Activités de santé
publique p.43
[18]
SROS n°2 arrêté n°99-RA-94 chapitre 4 § 4 p.58
sur le site de l'ARHRA
Mémoires d'étudiants
[19]
Définition des éléments essentiels de loutil G.M.A.O.
face au contexte réglementaire et à lattente des services
- projet DESS "TBH" à l'université de COMPIEGNE par D. Dugor,
L. Forcadell, S. Geyssens.
[20] Traçabilité
des dispositifs médicaux stérilisés assistée
par ordinateur - projet DESS "TBH" à l'université de COMPIEGNE
par F. Botella et E. Marqués
[21]
L'administration de la santé et la sécurité Sanitaire
dans les ES - Maîtrise de sciences Sanitaires et sociales de
Mme TINIVELLA p.15.
Ouvrages
[22] Informations
Hospitalières N° 48 spécial Sécurité
des dispositifs médicaux. Guide de la matériovigilance, Dr
Gérard BERTHIER.
[23] Groupe
de travail Thématique Gestion du risque sanitaire, J.FABRY, M.C.RAVAULT.
[24] Manuel d'accréditation
de l'ANAES
[25]
Cahier pratique TISSOT n°2, supplément à la mise à
jour du code de la santé publique n° 62 du 15 mars 2000
Articles
[26]
Décision santé n° 153 du 15 novembre 1999 p. 17 à
20. Gérer les crises dans un établissement de soins par Géraldine
ZAMANSKY et p.22 à 25 Les nouveaux risques par Dr Monique RAIKOVIC
[27] INSEE Rhône-Alpes
n° 54 Avril 2000
Le site du génie biomédicalde l'université de
COMPIEGNE : www.utc.fr/~farges
Ministère de la santé:
www.social.gouv.fr
DRASS -DDASS Rhônes Alpes:
http://rhone-alpes.sante.gouv.fr/
ARH
http://www.satelnet.fr/arhra/
AFSSaPS:
http://afssaps.sante.fr
Le site des lois et réglements en France:
www.legifrance.com
Hosmat:
www.hosmat.com
Europa
http://europa.eu.int/index-fr.htm

8. GLOSSAIRE
AFSSaPS
ARH
DRASS
DDASS
C.H.
C.H.G.
C.H.S.
C.H.U.
C.H.R.
CLMv
CLIN
CME
COM
ES
FINESS
GMAO
H.L.
MCO
P.S.P.H.
SROS |
Agence Française de sécurité sanitaire des produits
de santé
Agence Régionale de lHospitalisation
Direction Régionale des Affaires Sanitaires et Sociales
Direction Départementale des Affaires Sanitaires et Sociales
Centre Hospitalier
Centre Hospitalier Général
Centre Hospitalier Spécialisé
Centre Hospitalier Universitaire
Centre Hospitalier Régional
Correspondant Local de Matériovigilance
Comité de Lutte contre les Infections Nosocomiales
Comité Médical d'Etablissement
Contrat d'Objectifs et de Moyens
Etablissement de Santé
Fichier National des Etablissements Sanitaires et Sociaux
Gestion de maintenance Assistée par Ordinateur
Hôpital local
Médical Chirurgical Obstétrique
Participant au Service Public Hospitalier
Schéma Régional dOrganisation Sanitaire |
VIGILANCES
La pharmacovigilance : a pour objet la surveillance du risque d'effets
indésirables résultant de l'utilisation des médicaments
et produits à usage humain mentionnés à l'article
L. 511-1, des produits mentionnés à l'article L. 658-11 et
des médicaments et produits contraceptifs mentionnés à
l'article 2 du décret 69-104 du 3 février 1969.
Elle comporte :
le signalement des effets indésirables mentionnés
à l'article R. 5144-1 et le recueil des informations les concernant
,
l 'enregistrement, l 'évaluation et l 'exploitation de ces informations
dans un but de prévention,
la réalisation de toutes études et travaux concernant
la sécurité d 'emploi des médicaments et produits
mentionnés à l'article R. 5144-1".
L'hémovigilance : est un élément de la
sécurité transfusionnelle. Elle comporte pour toute unité
préparée d'un produit sanguin labile :
Le signalement de tout effet inattendu ou indésirable
lié ou susceptible d'être lié à l'usage thérapeutique
de ce produit ;
Le recueil, la conservation et l'accessibilité des informations
relatives à son prélèvement, à sa préparation,
à son utilisation ainsi qu'aux effets mentionnés ci-dessus
;
L'évaluation et l'exploitation de ces informations en vue de
prévenir la survenance de tout effet inattendu ou indésirable
résultant de l'utilisation thérapeutique des produits sanguins
labiles."
Biovigilance : Le prélèvement d'éléments
et la collecte de produits du corps humain à des fins thérapeutiques
sont soumis à des règles de sécurité sanitaire
définies par décret en Conseil d'Etat.
Ces règles comprennent notamment des tests de dépistage
des maladies transmissibles.
Un décret en Conseil d'Etat fixe également les conditions
dans lesquelles s'exerce la vigilance concernant les éléments
et produits du corps humain, les produits, autres que les médicaments,
qui en dérivent, ainsi que les DM les incorporant, en particulier
les informations que sont tenu de transmettre les utilisateurs ou des tiers.
Produits concernés :
Organes, tissus, cellules et produits du corps humain.
Réactovigilance : Les fabricants, importateurs et distributeurs
de réactifs, ainsi que les utilisateurs, et notamment les laboratoires
d'analyses de biologie médicale, transmettent à l'Agence
française de sécurité sanitaire des produits de santé
toute information sur les effets inattendus ou indésirables, ou
sur les insuffisances ou erreurs, susceptibles d'être dus à
ces réactifs et dont ils ont connaissance".
Produits concernés :
Réactifs de laboratoire (définition art. L. 5133-1). A
l'heure actuelle, les signalements qui concernent les DMde diagnostic in
vitro (DDIV) ne sont pas concernés, dans l'attente de la transposition
en France de la Directive 98/79/CE - DM de Diagnostic In Vitro" publiée
le 7 décembre 1998 au Journal Officiel des Communautés Européennes.
Traçabilité :La traçabilité des réactifs
doit être opérante dans le cadre du Guide Bonne Exécution
des Analyses de biologie médicale (GBEA).
Toxicovigilance : a pour objet la surveillance des effets
toxiques pour l'homme d'un produit, d'une substance ou d'une pollution
aux fins de mener des actions d'alerte, de prévention, de formation
et d'information.
La toxicovigilance comporte :
le signalement par les professionnels de santé et les
organismes mentionnés à l'article R. 145-5-14 de toute information
relative aux cas d'intoxications aigües ou chroniques et aux effets
potentiels ou avérés résultant de substances ou de
produits naturels ou de synthèse ou de situations de pollution,
à l'exception de celles relevant du système national de pharmacovigilance
;
l'expertise, l'enregistrement et l'exploitation de ces informations
scientifiques et statistiques ainsi que de celles détenues par l'organisme
agréé prévu à l'article L.621-1 du présent
code ;
la réalisation et le suivi d'études ou de travaux dans
le domaine de la toxicité pour l'homme d'un produit, d'une substance
ou d'une pollution.
Produits concernés :
Tous produits ou situations potentiellement toxiques pour l'homme
et non déjà concernés par la pharmacovigilance.
FIN