|
Avertissement
|
|
Si vous arrivez directement sur cette
page sachez que ce travail est un rapport
d'étudiant(e)s et doit être pris comme tel. Il
peut donc comporter des imperfections ou des
imprécisions que le lecteur doit admettre et donc
supporter. Il a été réalisé
pendant la période de formation et constitue
avant-tout un travail de
compilation
bibliographique, d'initiation et d'analyse sur des
thématiques associées aux technologies
biomédicales.
Nous ne faisons aucun
usage commercial et la duplication est libre. Si vous avez
des raisons de contester ce droit d'usage, merci
de nous en faire
part.
L'objectif de la présentation sur le Web est de
permettre l'accès à l'information et
d'augmenter ainsi les échanges professionnels. En cas
d'usage du document, n'oubliez pas de le citer comme source
bibliographique. Bonne lecture...
|
Référence à
rappeler :
Elabotration et mise en oeuvre d'une
démarche d'amélioration continue de la
sécurité anesthésique au Centre
Hospitalier de Bretagne Sud,
D. DUGOR, Stage DESS "TBH", UTC, 2000, pp
51
URL :
https://www.utc.fr/~farges/DESS_TBH/99-00/stages/dugor/dugor.html
|
|
Elaboration
et mise en oeuvre d'une démarche
d'amélioration continue de la
sécurité anesthésique au
Centre Hospitalier de Bretagne
Sud
|

David
DUGOR
|
|
|
RESUME
Dans le cadre de mon stage de fin
d'étude réalisé au Centre Hospitalier
de Bretagne Sud (Lorient), il m'a principalement
été demandé de travailler sur la mise
à jour de l' "organisation" développée
dans lecadre du décret n°94-1050 du 5/12/94 et
de l'arrêté du 3/10/95, et destinée
à mettre en place et garantir l'assurance de la
qualité des soins anesthésiques
pratiqués et de la maintenance des équipements
s'y rattachant.
Ce mémoire, après une
rapide présentation de la structure
hospitalière qui m'a accueillis, présente
donc, dans un premier temps, une méthodologie de mise
en oeuvre d'une politique d'amélioration continue de
la sécurité anesthésique, basée
sur les grands principes du "système qualité",
et destinée à satisfaire les évolutions
récentes du contexte réglementaire dans le
domaine de la santé
(accréditation...).
La dernière partie, plus
pratique, présente les principales actions
engagées durant mon stage au Centre Hospitalier de
Bretagne Sud, dans le cadre de cette démarche
d'amélioration continue de la sécurité
anesthésique.
Mots clefs:
Anesthésie, biomédical,
sécurité, système qualité,
arrêté du 3/10/95.
|
|
ABSTRACT
In the frame of my training period
in the "Centre Hospitalier de Bretagne Sud" (Lorient), I
have mainly worked on the actualisation of the
"organization" developed for the 94-1050 decree and the
order of October, 3 1995, in the purpose to put in place and
to guarantee the anaesthesic cares quality and the
maintenance of all equipments concerned.
This report, after a short presentation of Lorient's
hospital, describe therefore, in a first time, an
implementation methodology of a continuous improvement
policy on the anaesthetic security, based on the great
principles of "quality system", and with a constant subject:
to be always up to date in the regular context of health
area (accreditation...).
The last part, based on more practical skills, presents the
main actions committed during my internship to the "Centre
Hospitalier de Bretagne Sud", in the frame of the continuous
improvement of the anaesthesic security.
Keywords:
Anaesthesia, biomedical, security, quality system, order
october 3, 1995.
|
Remerciements
Je tiens tout d'abord à remercier Monsieur Béneteau,
Directeur du Centre Hospitalier de Bretagne Sud, pour m'avoir permis
d'effectuer ce stage.
Je remercie également, Madame Claudie Mariette,
Ingénieur biomédical, pour m'avoir accueillie dans son
service, guidé et conseillé tout au long de cette
période.
Je remercie enfin l'ensemble des personnels du Centre Hospitalier
de Bretagne Sud avec lesquels j'ai eu l'occasion de travailler durant
ces 6 mois et dont la disponibilité, les conseils
précieux et l'accueil chaleureux ont permis la
réalisation d'un travail constructeur et ont rendu mon
séjour agréable. Je pense tout particulièrement
à Messieurs Lucas, Guillard et Kerbiriou - adjoints techniques
biomédicaux -, à Madame Josse - cadre IADE -, Monsieur
Dagorn - IADE référent technique -, ainsi que Monsieur
Calvard - Ingénieur en Chef -, responsable du service
technique.
Sommaire
Introduction
I.
Présentation du CHBS et du service
biomédical
I.1.
Le centre hospitalier de bretagne sud
I.1.1.
Historique
I.1.2.
Quelques chiffres
I.2.
Le service biomédical
I.2.1.
Présentation
I.2.2.
Les moyens
I.2.3.
Rôles et misions du service biomédical
II. SECURITE
ANESTHESIQUE: Guide méthodologique d'application
II.1.
Préambule
II.2.
Rappel des principales exigences réglementaires
II.2.1.
Rappel des principales exigences du décret n°94-1050 du 5
décembre 1994
II.2.2.
Rappel des principales exigences de l'arrêté du 3
octobre 1995
II.3.
Guide méthodologique de mise en oeuvre d'une politique
d'amélioration de la sécurité
anesthésique
II.3.1.
Création d'un groupe de travail
II.3.2.
Etablir la situation de l'établissement
II.3.3.
Comparer, mesurer et analyser les écarts entre l'état
actuel et le document de synthèse et/ou les objectifs
fixés l'année n-1
II.3.4.
Définition d'objectifs & élaboration d'un plan
d'action
II.3.5.
Mise en œuvre du plan d'action
II.3.6.
Commission de suivi de l'organisation mise en place
II.3.7.
Mise à jour du document de synthèse
II.4.
Remarques générales sur la mise en place
III.
Mise en oeuvre de la sécurité anesthésique au
CHBS
III.1.
Introduction
III.2.
Principales actions entreprises
III.2.1.
Sensibilisation des principaux acteurs à l'évolution du
contexte réglementaire lié à la qualité
et la sécurité anesthésique
III.2.2.
Refonte des protocoles liés aux contrôle des
équipements d'anesthésie avant utilisation,
après une interruption prolongée de fonctionnement ou
une opération de maintenance importante
III.2.3.
Refonte du protocole de commande et de réalisation des
interventions en cas de maintenance importante
III.2.4.
Amélioration de la maîtrise de la maintenance des
équipements d'anesthésie
III.2.5.
Révision de la procédure de réception/mise en
service des équipements
III.2.6.
Maîtrise du parc d'Equipements de Contrôle de Mesure et
d'Essai (ECME)
III.2.7.
Gestion des formations des agents du service d'anesthésie et
biomédical
III.2.8.
Mise en place d'un suivi systématique des installations de
contrôle automatique et en continu de fluides médicauxet
du secours automatique en oxygène
III.2.9.
Mise à jour du document de synthèse précisant
l'organisation mise en place
III.3.
Bilan des actions entreprises, et réflexions diverses
III.3.1.
Bilan des actions entreprises
III.3.2.
Réflexions diverses...
Conclusion
Glossaire
Bibliographie
Table des
illustrations
ANNEXES
Introduction
Dans le cadre de mon stage, effectué au sein du service
biomédical du Centre Hospitalier de Bretagne Sud (C.H.B.S.),
j'ai principalement eu à traiter de la mise en place d'une
démarche d'amélioration de la sécurité
anesthésique.
Ce mémoire après une brève
présentation du CHBS et de son service biomédical
traite donc, dans sa deuxième, partie de la
méthodologie élaborée afin d'assurer une
amélioration continue de la sécurité
anesthésique. Cette démarche intègre, outre les
exigences des deux principaux textes réglementaires sur la
pratique de l'anesthésie que sont le décret
n°94-1050 et l'arrêté du 3octobre 1995, les
idées forces de la démarche naissante
d'accréditation dans les établissements de santé
puis les concepts généraux de l'assurance
qualité.
Enfin, la troisième partie évoque les principales
démarches que j'ai entreprises au CHBS dans cette optique
d'amélioration continue des pratiques de l'anesthésie
et de la maintenance biomédicale.
A chaque fois que cela était possible, j'ai tenté
d'apporter des remarques, fruits de mon expérience
hospitalière passée et de ces six mois de stage, qui je
l'espère permettront d'apporter une aide supplémentaire
aux professionnels de santé motivés par les
problématiques tournant autour de la qualité dans les
établissements de soins.
I.
PRESENTATION DU CHBS ET DU SERVICE BIOMEDICAL
I.1.
Le Centre Hospitalier de Bretagne Sud
I.1.1. Historique
C'est en juillet 1742 que furent crées, les Hospices Civils
de Lorient sous la dénomination « d'hôtel Dieu
». Le bâtiment d'une capacité initiale de 70 lits,
fut à plusieurs reprises agrandi pour atteindre 372 lits au
début du siècle.
Sa capacité étant devenue insuffisante, en 1906 fut
entamé la construction d'un nouvel hôpital (416 lits
dits de « malades aigus ») à Merville. Il prit la
dénomination d'hôpital « Bodélio » en
hommage à la mémoire du Docteur Louis
Bodélio. L'Hôtel Dieu fut d'abord transformé
en hospice, puis en 1928, en raison de son inadaptation à
toute forme de modernisation, la décision de le
rétrocéder à la ville de Lorient et
d'acquérir de nouveaux terrains, à Merville, fut
prise.
En 1932 fut entreprise, la construction du deuxième
hôpital Bodélio (450 lits actifs), sur le site actuel,
permettant ainsi de transformer le premier en hospice, en
remplacement de l'hôtel Dieu.
L'ensemble hôpital-hospice comportait 1188 lits à la
veille de la seconde guerre mondiale. Mais les bombardements
alliés détruisirent le premier hôpital en
totalité et près de 80% du deuxième ! La
reconstruction de ce dernier débuta en 1946 pour se terminer
en 1958. Depuis, une multitude de rénovations et de
constructions furent réalisées. Les plus
récentes et marquantes sont :
1978 : Construction d'un plateau technique central,
1990 : Ouverture d'un nouveau bâtiment
dédié à la maternité,
1993 : Rénovation complète des blocs
opératoires,
1997 : Construction du bâtiment « Sud Ouest »
destiné à héberger les services de chirurgie et
d'ophtalmologie.
Deux autres faits marquants dans la vie du centre hospitalier de
Lorient sont, d'une part, la fusion en 1997 avec le centre
hospitalier d'Hennebont (distant de quelques Kilomètres
de Lorient) qui donne naissance au Centre Hospitalier de Bretagne Sud
(CHBS), troisième établissement public de santé
de la région Bretagne ; et d'autre part, courant 1998, est
venu s'ajouter un troisième partenaire de santé
également Lorientais : le centre hospitalier des Armées
A. Calmette. Le service de santé de la défense a en
effet décidé, en juillet 98, de
rétrocéder cet établissement à compter du
01 janvier 1999, au CHBS.
De fait, le CHBS est aujourd'hui implanté sur 6 sites, dont
3 principaux, et 3 des 17 communes du district du pays de Lorient
:
· Lorient : - Site de Bodélio (MCO,
Plateau technique principal, Urgences)
- Site de Calmette (Service d'alcoologie).
· Hennebont : - Site principal (MC, Plateau
technique, Antenne d'urgences),
- Site du Quimpéro (Centre de gérontologie
clinique),
- La maison de retraite.
· Ploemeur : - Site de Kerbernes (Centre de
gérontologie clinique),
Ces deux fusions, réalisées dans
l'intérêt général, sont un formidable
atout pour le CHBS, mais ne sont pas sans poser de problèmes !
En effet, la dispersion des sites accueillant des activités de
court séjour est une situation coûteuse et difficilement
gérable, surtout dans le contexte législatif actuel. De
plus, les sites de Lorient sont constitués en majorité
de bâtiments anciens dont la mise en conformité
(incendie notamment) et l'entretien coûtent cher.
Il est donc prévu de concentrer l'ensemble des
activités de court séjour et le plateau technique sur
un seul site. Mais aujourd'hui, l'hôpital Bodélio,
principal site de court séjour et qui accueille la grande
majorité du plateau technique, ne permet plus la construction
de nouveaux bâtiments par manque de place.
Par conséquent, la construction d'un hôpital neuf
regroupant toute l'activité de MCO et le plateau technique sur
un nouveau site, non encore déterminé, est la solution
retenue par les instances de l'hôpital. L'ARH vient par
ailleurs de donner son accord de principe sur ce projet qui est le
plus cohérent en terme d'organisation et de coût de
fonctionnement. Le montant prévisionnel pour sa
réalisation est estimé à environ 900 Millions de
francs. Il ne peut bien évidemment pas être
autofinancé en totalité par le CHBS. Le
déblocage de capitaux spéciaux par les autorités
de tutelles est donc la condition sine qua none pour que le projet
aboutisse rapidement...
Retour sommaire
I.1.2. Quelques
chiffres
Le CHBS est l'hôpital de référence du secteur
3 de la carte sanitaire de Bretagne. A ce titre il doit satisfaire
les besoins en soins d'une population de 275 000 habitants.
De plus, le secteur 3, situé en bordure côtière,
voit sa population augmenter très nettement durant la saison
touristique (Juillet et Août principalement).
A) La capacité d'accueil
(2000)
|
|
Nombre de lits installés
|
|
Médecine
|
431
|
|
Chirurgie
|
97
|
|
Gynécologie-Obstétrique
|
60
|
|
Total Médecine Chirurgie
Obstétrique
|
588
|
|
Moyen séjour
|
126
|
|
Long séjour
|
332
|
|
Total hospitalisation
complète
|
1046
|
|
Nombre de places
|
14
|
|
Nombre de postes (Hémodialyse)
|
12
|
|
Total hospitalisation
incomplète de jour
|
26
|
B) Les moyens en personnels (2000)
|
Personnel médical
|
226
|
|
Personnel des services de soins &
médico-techniques
|
1565
|
|
Personnels administratifs
|
271
|
|
Personnels des services généraux,
techniques & logistiques
|
180
|
|
Effectif total
|
2242
|
C) Les moyens financiers
Le budget total 2000 de l'hôpital est de 765,2
Millions de francs.
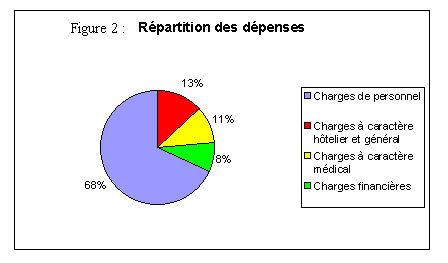
D) L'activité (1999)
Voici en quelques lignes, les principaux chiffres qui
caractérisent l'activité du CHBS :
Nombre d'entrées de
MCO
36 901
Nombre de journées
MCO
184 784
Durée moyenne de séjour
MCO
5,20
Passages aux
urgences
39 606
Maternité (Nombre
d'accouchements)
1 918
Bloc opératoire (Nombre
d'interventions)
8 936
Laboratoire (Nombre de B
produits)
20,7 Millions
Radiologie polyvalente
(Nombre de
patients) 74 300
Scanographie (Nombre
d'examens)
8 860
IRM (Nombre
d'examens)
4 808
Coronarographie (Nombre
d'examens)
956
Radiothérapie (Nombre de
champs)
56 605
Enfin, le nombre de points ISA produit en 1998*
a été de : 41 922 791 points
La valeur du point ISA pour le CHBS est de 11,45
francs/point plaçant le centre hospitalier dans la moyenne
régionale puisque sur la région Bretagne, la valeur du
point ISA est de 11,54 francs/point.
* Les chiffres 1999, n'étaient pas parus
à la date de rédaction du présent
rapport.
E) Le parc d' équipements
biomédicaux
Le CHBS dispose d'un plateau technique performant
caractérisé par un nombre important
d'équipements biomédicaux marquants pour un centre
hospitalier général tel que celui de Lorient (environ
600 lits et places de court séjour). Voici la liste, non
exhaustive, des équipements biomédicaux :
2 accélérateurs de particules,
2 scanners,
1 IRM (1 Tesla),
1 salle d'angiographie-coronarographie,
4 salles télécommandées,
6 mobiles de radiologie,
2 arceaux mobiles,
14 échographes (dont 10 avec doppler couleurs),
5 lasers à usage médical (1 Argon, 1 YAG, 2 CO2 et 1
Excimer),
10 automates de laboratoire,
11 respirateurs d'anesthésie,
14 respirateurs de réanimation,
16 générateurs d'hémodialyse,
50 moniteurs multiparamétriques (plus de 3
paramètres),
env. 150 moniteurs de moins de trois
paramètres,
env. 250 équipements de perfusion
(Pousse seringues, pompes volumétriques...).
Au total ce sont un peu moins de 1800 équipements
biomédicaux qui sont gérés par le service
biomédical.
Retour sommaire
I.2. Le
service biomédical
I.2.1.
Présentation
Face à la forte croissance du nombre d'équipements
biomédicaux et à leur complexité, le centre
hospitalier de Lorient a jugé nécessaire de disposer de
techniciens spécialisés dans l'entretien du parc
d'équipements biomédicaux au milieu des années
80. Un atelier biomédical a alors été
créé en 1984. Ce dernier fut intégré au
service du plan et des travaux au même titre que l'atelier de
maintenance des équipements d'hémodialyse dont la
création remontait à 1979.
Entre 1988 et 1999, le CHBS a également profité des
services d'un ingénieur biomédical (à tiers
temps environ) par le biais du service biomédical
départemental du Morbihan. Mais cette structure ayant
aujourd'hui disparue, un ingénieur biomédical a
finalement été recruté en août 1999. Ce
dernier assure, sous la houlette du directeur des services
économiques, la chefferie du service biomédical.
I.2.2. Les moyens
A)
Humains
Le service biomédical est aujourd'hui composé de 7
personnes : 1 ingénieur biomédical, et 6 techniciens.
Deux techniciens sont spécialisés dans la maintenance
des générateurs moniteurs d'hémodialyse et de
leur environnement (traitement de l'eau), et quatre autres
s'occupent de la maintenance de tous les autres dispositifs
biomédicaux tenus à l'inventaire. L'organigramme
simplifié présenté, ci-dessous, donne les grades
et l'affectation des techniciens.
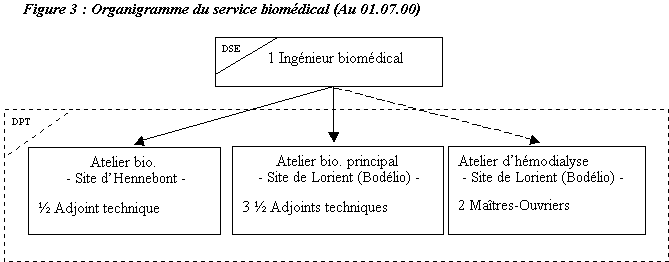
B) les locaux et
équipements
L'atelier biomédical principal, conçu à
l'origine pour accueillir deux personnes, d'une surface d'environ 50m²
(6x9 m), et situé dans le bâtiment qui abrite les
différents ateliers du service technique sur le site de
Bodélio, est aujourd'hui exiguë pour permettre à 4
personnes de travailler simultanément. De plus, sa
localisation n'est pas centrale et est donc mal adaptée
à l'activité biomédicale. Un projet de
redéploiement de ce dernier dans de nouveaux locaux, plus
grands et mieux situés est envisagé. Toutefois, sa
validation et sa réalisation dépendent de la
stratégie qui sera appliquée dans les mois à
venir dans le cadre de la construction d'un hôpital neuf sur un
nouveau site non encore déterminé avec certitude.
Il existe également un atelier sur le site d'Hennebont. Ce
dernier permet à un des techniciens attaché à
mi-temps sur Bodélio et mi-temps sur Hennebont d'y effectuer
les opérations de maintenance basiques ne nécessitant
pas l'usage de « gros » équipements de mesure et de
test. Le gros des interventions est réalisé sur Lorient
dans l'atelier principal.
Le service biomédical dispose d'un parc d'Equipements de
Contrôle, de Mesure et d'Essais (ECME) satisfaisant. Le nombre
total d'ECME recensé est de 28. Les plus significatifs
étant un testeur de sécurité électrique,
un débitmètre et manomètre électronique
de grande précision, un testeur de défibrillateur, un
testeur-simulateur d'oxymétre de pouls, un Kvmètre,
deux oscilloscopes (dont 1 numérique) et un fantôme pour
échographe.
C)
Financiers
Le service biomédical dispose de 3 comptes lui permettant
d'assurer la maintenance des dispositifs médicaux tenus
à l'inventaire dont il a la charge. Leur répartition
est la suivante :
|
Intitulé du compte
|
Montant 1999 (en FF)
|
|
Contrats de maintenance équipements
biomédicaux
|
4 680 000
|
|
Réparations externes (Hors contrats)
|
972 000
|
|
Pièces détachées
|
1 542 000
|
|
TOTAL
|
7 194 000
|
Le compte lié aux contrats est assez logiquement
élevé, vu le nombre important de « gros »
équipements dont la maintenance ne peut être
effectuée que par des sous contractants et pour lesquels les
montants des contrats de maintenance sont lourds.
Concernant le budget d'investissement, celui-ci fluctue d'une
année à l'autre en fonction notamment du renouvellement
d'un ou plusieurs équipements « lourds ». A titre
indicatif, pour l'année 2000, le budget d'investissement
prévisionnel est de 10 MF.
Retour sommaire
I.2.2.
Rôles et missions du service biomédical
A) L'atelier
biomédical
Les principales missions de l'atelier biomédical sont,
assez classiquement, les suivantes :
- La réception et mise en service des
équipements biomédicaux,
- La maintenance préventive de certains
équipements (dont les défibrillateurs, incubateurs,
réchauffeurs patient, respirateurs,
moniteurs-générateurs de dialyse...),
- La maintenance corrective d'une part importante
des équipements biomédicaux courants,
- Le suivi et les commandes de pièces
détachées, d'accessoires liés aux
équipements biomédicaux,
- La gestion informatisée de l'inventaire
(application sous Access) et le suivi de la maintenance du parc
d'équipement sur fiches papiers (Le service ne dispose pas
d'une GMAO),
- La gestion du parc d'Equipements de
Contrôle de Mesure et d'essais (ECME) propre au service
biomédical,
- La formation ponctuelle du personnel
soignant.
D'une manière générale, la maintenance
préventive et/ou corrective d'un dispositif sera
effectuée en interne en fonction de plusieurs critères
tels que le nombre de dispositifs présents dans
l'établissement, d'une évaluation économique
entre le faire ou le faire faire, de la présence ou pas dans
l'établissement des ECME nécessaires, des délais
d'intervention et du taux de disponibilité attendu, des
qualifications des agents, de leur disponibilité et de la
possibilité d'effectuer une formation sur le dispositif...
B)
L'ingénieur biomédical
Les missions de l'ingénieur biomédical au CHBS sont
essentiellement les suivantes :
- Coordination et chefferie du service biomédical,
- Conseil à l'achat des dispositifs médicaux,
- Veille réglementaire, évaluation des
conséquences et participation à la mise en application
des textes réglementaires,
- Membre de la commission locale de matériovigilance de
l'établissement,
- Veille technologique Ù pour mieux acheter, maintenir...
Dans le cadre du contexte législatif actuel et de
l'accréditation, l'ingénieur biomédical souhaite
mettre en place, de manière pragmatique, une démarche
d'assurance qualité, en s'appuyant sur les normes ISO9000 et
le manuel d'accréditation, sans pour autant se diriger,
à court terme, vers une certification du service
biomédical.
Retour sommaire
II.
SECURITE ANESTHESIQUE : Guide méthodologique
d'application
II.1.
Préambule
Dans le cadre de mon stage, il m'a notamment été
confié de revoir la mise en application de
l'arrêté du 3 octobre 1995 portant sur la
sécurité en anesthésie. Il peut paraître
surprenant d'avoir à travailler sur ce sujet 5 ans
après la sortie des deux principaux textes
réglementaires visant à améliorer la
sécurité anesthésique dans les
établissements de soins (Décret n°1050 du 5
décembre 1994 [1] et l'arrêté du 3
octobre 1995 [2]).
En fait, la pratique montre que l'application de
l'arrêté du 3 octobre et plus généralement
la sécurité anesthésique reste assez mal
appliquée sur le terrain. En effet, les procédures
décrites dans le document de synthèse devant être
envoyé à Messieurs les préfets ne sont pas ou
peu appliquées, ou n'ont pas été mises à
jour malgré une évolution du matériel, des
pratiques....
Pourtant la pratique de l'anesthésie est certainement l'un
des domaines les plus risqués. En effet, encore aujourd'hui,
150 ans après la première anesthésie
générale réalisée à Boston (USA),
le risque anesthésique demeure, dépassant de beaucoup
le risque chirurgical. S'il peut y avoir des opérations
mineures, il n'y a jamais d'anesthésies mineures. Un
décès anesthésique peut survenir au cours d'une
appendicectomie, d'une amygdalectomie, d'une correction de strabisme,
d'une extraction dentaire...
Du fait même des progrès de la chirurgie, la
responsabilité de l'anesthésiste, quant au risque
vital, est devenue dominante. Ainsi, un rapport de la SHAM
[3] met en évidence de manière flagrante que
les sinistres liés aux matériels d'anesthésie
sont les plus graves et les plus coûteux même s'ils ne
sont pas les plus nombreux. Cette gravité tient à
l'importance des conséquences fonctionnelles, essentiellement
neurologiques, qui peuvent résulter du dysfonctionnement de
ces dispositifs.
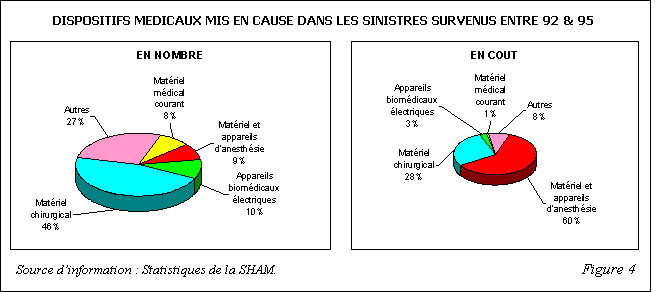

Face à ce risque important et au contexte
réglementaire en pleine évolution, avec notamment la
démarche d'accréditation et la loi n°98-535 du 01
juillet 1998 [4], l'ingénieur biomédical du
CHBS et le chef du service d'anesthésie, ont souhaités
que soit revue la sécurité anesthésique en
intégrant la notion d'assurance de la qualité tant au
niveau du service biomédical qu'au sein du service
d'anesthésiologie.
Ce chapitre et le suivant vont donc traiter de ce sujet . Le
présent chapitre présente une méthodologie de
révision /de mise en application de l'arrêté du 3
octobre 1995, et le chapitre III, est l'illustration de cette
démarche au sein du CHBS.
Retour sommaire
II.2.
Rappel des principales exigences
réglementaires
II.2.1. Rappel
des principales exigences du décret n°94-1050 du 5
décembre 1994
Ce décret est relatif aux conditions techniques de
fonctionnement des établissements de santé en ce qui
concerne la pratique de l'anesthésie. Il précise en
substance que les établissements de santé doivent
assurer les garanties suivantes pour tout patient dont l'état
nécessite une anesthésie générale ou
locorégionale :
- Une consultation
pré-anesthésique, lorsqu'il s'agit d'une intervention
programmée, dont les résultats sont consignés
dans un document écrit inséré dans le dossier
médical du patient,
- Une programmation des interventions, des
protocoles et moyens nécessaires à la
réalisation des anesthésies et une organisation
permettant de faire face à tout moment à une
complication liée à l'intervention ou à
l'anesthésie effectuées. Concernant les moyens, une
liste des équipements et de leur environnement est clairement
définie. Ainsi les fonctions ou actes suivants doivent pouvoir
être assurés :
· Le contrôle continu
du rythme cardiaque et du tracé ECG,
· La surveillance de la pression
artérielle, soit non invasive, soit invasive, si
l'état du patient l'exige,
· L'arrivée des fluides
médicaux et l'aspiration par le vide,
· L'administration de gaz et de
vapeurs anesthésiques ;
· L'anesthésie et son
entretien,
· L'intubation trachéale,
· La ventilation artificielle,
· Le contrôle continu du
débit d'O2 administré et de la teneur en O2 du
mélange gazeux inhalé ; de la SpO2 ; des pressions
et débits ventilatoires ainsi que de l'EtCO2 lorsque le
patient est intubé.
- Une surveillance continue après
l'intervention. Des exigences sont définies en terme
d'équipements disponibles, de situation géographique et
de fonctionnement (horaires de fonctionnement, personnels ...).
Concernant les équipements biomédicaux, voici la liste
minimum pour chaque poste de la salle de réveil :
· L'arrivée des
fluides médicaux et de l'aspiration par le vide,
· Le contrôle continu du rythme
cardiaque et du tracé ECG, par des appareils munis
d'alarmes; et le contrôle de la SpO2,
· La surveillance périodique
de la pression artérielle,
· Les moyens nécessaires au
retour à un équilibre thermique normal pour le
patient.
Enfin, la salle doit être équipée d'un
respirateur muni d'alarmes de surpression, de débranchement et
d'arrêt de fonctionnement ; et le personnel doit pouvoir
disposer sans délai d'un défibrillateur.
- La transmission
écrite des informations. Le protocole d'anesthésie
ainsi que l'intégralité des informations recueillies
lors de l'intervention et lors de la surveillance continue
post-interventionnelle sont transcrits dans le document classé
au dossier médical du patient. Les consignes données au
personnel qui accueille le patient dans le secteur d'hospitalisation
font également l'objet d'une transmission écrite.
On le voit, ce décret utilise les termes «
organisation », « protocole », « document
écrit », « programmation » qui font parties des
mots clefs utilisés dans le langage de la qualité ! ce
texte avec l'arrêté du 3 octobre 1995 décrit
ci-après, nécessitent donc le développement
d'une organisation fondée sur les grands principes de
l'assurance qualité.
Retour sommaire
II.2.2.
Rappel des principales exigences de l'arrêté du 3
octobre 1995.
L'arrêté du 3 octobre 95 porte sur les
modalités d'utilisation et de contrôle des
matériels et dispositifs médicaux assurant les
fonctions et actes cités aux articles D.712-43 et D.712-47 du
code de la santé publique, soit l'ensemble des dispositifs
concourant et/ou participant à la pratique de
l'anesthésie.
Ce texte n'est rien d'autre que la description d'un système
d'assurance de la qualité en anesthésie et en
maintenance biomédicale, même si le mot n'apparaît
pas explicitement. On retrouve les termes « d'organisation
», « documents », « procédures »,
« mise à jour » propres au domaine de la
qualité. Il est ainsi aisé de rapprocher une bonne
partie des chapitres de la norme ISO 9002 : production,
installation et prestations associées [5] aux
différents articles du présent arrêté.
Le tableau, ci-dessous, reprend les principales analogies entre
l'arrêté du 3 octobre et la norme ISO 9002 :
|
Chapitres de l'arrêté du 3 octobre
1995
|
Chapitres de la norme ISO 9002
|
|
1 : Résume les principales exigences de
l'arrêté du 3 octobre 95
par rapport aux dispositifs médicaux utilisés
en anesthésie et à
leur environnement (énergie électrique &
fluides médicaux)
|
4.10 : Contrôles et essais,
4.12 : Etat des contrôles et des des essais,
4.13 : Maîtrise du produit non conforme,
4.14 : Actions correctives et préventives.
|
|
2 : Mise en place d'une organisation, par le directeur,
transcrite
dans un document de synthèse transmis après
avis des organes
représentatifs au préfet. Ce document
disponible dans les services
concernés doit être mis à jour lors de
chaque modification...
|
4.1 : Responsabilité de la direction,
4.2 : Système qualité,
4.5 : Maîtrise des documents et des
données.
|
|
3 : Réception, contrôle à la
première mise en service du matériel
ou toute remise en service (après maintenance
"importante*" ou
interruption prolongée**.
|
4.9 : Maîtrise des processus,
4.10 : Contrôles et essais,
4.12 : Etat des contrôles et des essais,
4.13 : Maitrise du produit non conforme,
4.14 : Actions correctives et préventives,
4.18 : Formation.
|
|
4 : Modalités de vérification du bon
état et du fonctionnement des
dispositifs avant utilisation sur un patient.
|
idem précédent
|
|
5 : Organisation de la maintenance des dispositifs
médicaux
anesthésiques et de leur environnement...
|
4.5 : Maîtrise des documents et des
données,
4.8 : Identification et traçabilité du
produit,
4.13 : Maitrise du produit non conforme,
4.14 : Actions correctives et préventives,
4.16 : Maîtrise des enregistrements relatifs à
la
qualité,
4.18 : Formation.
|
|
6 : Vérification de la bonne application des
procédures ayant permis
d'élaborer l'organisation décrite dans le
document de synthèse...
|
4.1 : Responsabilité de la direction,
4.16 : Maîtrise des enregistrements relatifs à
la qualité,
4.17 : Audits qualité internes.
|
|
7 : Mise en place et gestion des secours en
énergie électrique et
fluides médicaux en cas de défaillance de
l'alimentation normale...
|
4.14 : Actions correctives et préventives,
4.18 : Formation.
|
|
8 : Délai de mise en application des
différents articles de l'arrêté...
|
Sans objet
|
|
9 : Personne chargée de la mise en application de
l'arrêté (Directeur
des hôpitaux).
|
Sans objet
|
* Que faut-il comprendre par maintenance «
importante » ? --> Il est couramment admis qu'un
dépannage important est le résultat d'une intervention
technique non décrite dans le manuel d'utilisation et donc
réalisée par un personnel technique
qualifié.
** Que faut-il entendre par interruption prolongé de
fonctionnement? --> On parle d'une interruption prolongée
de fonctionnement lorsque le délai de maintenance
préventive préconisé par le constructeur dans le
manuel d'utilisation est atteint ou dépassé.
Ce texte demande donc que soit formalisée l'organisation
mise en place pour suivre les dispositifs médicaux,
utilisés en anesthésie, tout au long des
différentes étapes de leur exploitation. C'est à
dire de leur réception/mise en service, à leur
maintenance en passant par leur vérification
journalière avant utilisation.
Pour chacune de ces étapes il est demandé aux
établissements de définir les qualités, les
attributions et la formation des différents intervenants.
Les modalités d'enregistrement et d'archivage des actions
de maintenance ainsi que les actions de vérification,
avant utilisation, du bon état, du bon fonctionnement et de la
propreté des équipements et de leurs accessoires
doivent être précisés.
Une importance toute particulière, est à juste
titre, donnée aux moyens (solutions techniques et
procédures) mis en œuvre pour suppléer toute
défaillance de l'alimentation électrique et la
fourniture des gaz médicaux.
Enfin l'organisation mise en place doit faire l'objet d'une
évaluation régulière afin de garantir la bonne
application des différentes procédures et leur
adéquation avec les matériels et les pratiques de
soins.
Retour sommaire
II.3.
Guide méthodologique de mise en œuvre d'une politique
d'amélioration de la sécurité
anesthésique
Les paragraphes qui suivent s'attachent à donner une
méthodologie de mise en œuvre du décret 94-150 du
5 décembre 94 et de l'arrêté du 3 octobre 95
largement calquée sur l'application des règles de bases
de la maîtrise et de l'assurance de la qualité
définies voilà plusieurs décennies par de
brillants esprits comme Monsieur DEMING.
Ainsi, outre l'application du principe même de la
qualité qui consiste à :
- Dire ce que l'on fait (dans des
procédures et des modes opératoires),
- Faire ce que l'on dit,
- Apporter les preuves du respect des
exigences par les enregistrements et la
traçabilité.
Il est important de pouvoir instaurer une démarche
continue d'amélioration de la qualité
basée sur la roue de DEMING encore appelée « cycle
PDCA » dont les fondements peuvent être
représentés symboliquement par la figure 6, ci-dessous
[6] [7] :
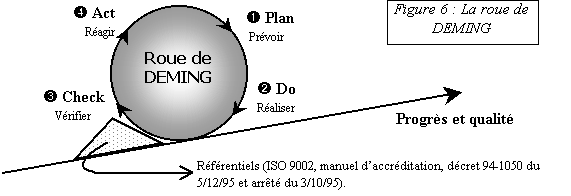
La méthodologie proposée suit le logigramme
suivant :

Retour sommaire
II.3.1.
Création d'un groupe de travail
La sécurité anesthésique concerne un nombre
important de professionnels
de santé. Il serait illusoire de croire qu'il est possible
de mettre en place seul, sans concertation, une organisation
cohérente et viable.
Par conséquent, il est nécessaire de créer,
dans un premier temps, un groupe de travail pluridisciplinaire
constitué, à titre indicatif, des professionnels de
santé suivants :
|
Service
|
Personnels concernés
|
|
Anesthésie
|
- Le chef de service ou un médecin
anesthésiste,
- Un cadre IADE,
- Un IADE plus particulièrement
chargé du suivi des dispositifs médicaux
d'anesthésie (= référent
biomédical)
|
|
Biomédical
|
- Un ingénieur biomédical ou le
responsable du service,
- Un technicien biomédical (de
préférence celui chargé des dispositifs
médicaux d'anesthésie si une sectorisation
existe).
|
|
Service technique
|
- Le responsable du service électrique
ou son représentant,
- Le responsable chargé des fluides
médicaux (si pas sous la houlette du service bio
.).
|
|
Pharmacie
|
- Le pharmacien responsable de la commission
locale de surveillance des fluides médicaux.
|
|
CLIN
|
- Un médecin ou un (cadre) infirmier
hygiéniste.
|
|
Qualité
|
- Responsable qualité (directeur,
ingénieur) ou son assistant.
|
Avant toute chose, ce groupe de travail devra, si cela n'a pas
déjà été le cas pour la majeure partie de
ses membres, avoir reçu une sensibilisation à la
qualité et aux démarches d'amélioration continue
de la qualité ainsi qu'aux enjeux liés à la
sécurité anesthésique.
L'une des missions première du groupe de travail va
consister à établir la situation de
l'établissement sur la sécurité
anesthésique.
La figure 8, est une représentation symbolique du groupe de
travail. Y sont représentés les différents
services amenés à y participer et les principales
actions à entreprendre. Enfin y figure également
l'interaction qui doit exister avec d'autres commissions
institutionnelles des établissements publics de santé :
La CME, le CTE, la commission locale de surveillance des fluides
médicaux et le correspondant/le comité local de
matériovigilance.
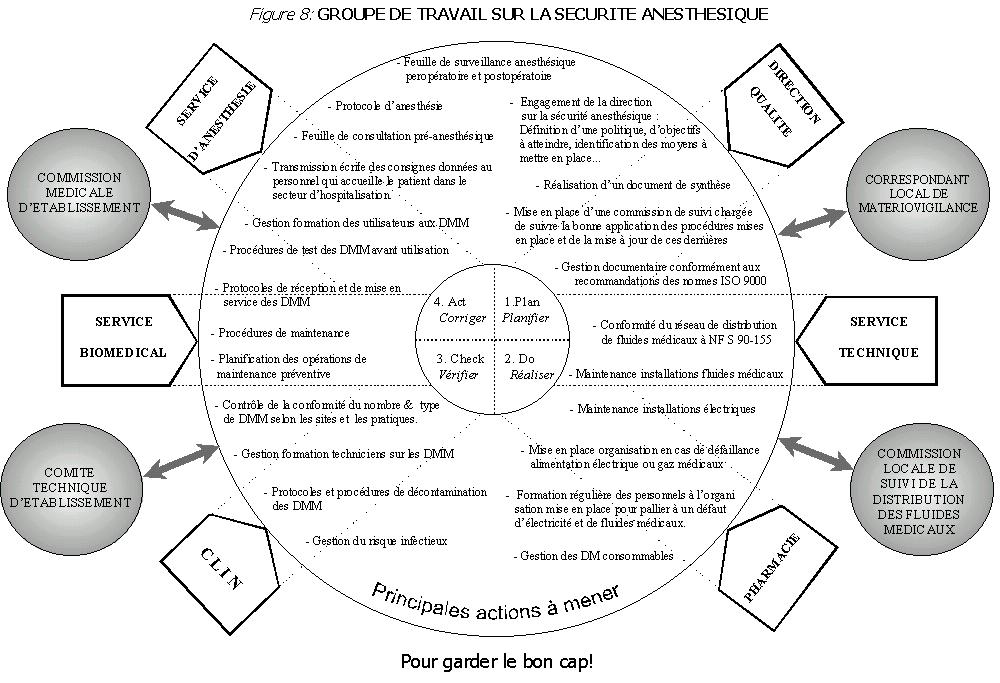
Retour sommaire
II.3.2.
Etablir la situation de l'établissement
Le but de cette étape, très importante, est de
pouvoir effectuer un état des lieux de la
sécurité anesthésique dans
l'établissement. Cette étape se décompose en
trois phases. Comme dans toute démarche qualité, il est
tout d'abord indispensable d'observer la situation actuelle de
l'établissement dans le domaine.
A) Questionnaire
d'auto évaluation
Pour cela, il paraît opportun d'établir un document
recensant les différents points à étudier en
fonction, d'une part , du contexte réglementaire applicable
(Décret 94-1050 du 5/12/94, arrêté du 3/10/95,
Accréditation, NF S 90-155 [8] ...) et d'autre part,
aux référentiels disponibles dans le cadre d'une
démarche volontaire d'assurance qualité (norme ISO
9002, norme FD S 99-130 [9] ...). Il est donc
proposé de rédiger un questionnaire d'auto
évaluation qui outre la possibilité de recenser les
différents points à développer permet de
quantifier sa situation et de suivre son évolution au fil du
temps.
Ainsi, chaque question doit faire l'objet d'une notation qui est
fonction de la réponse apportée. Une
pondération peut également être
proposée afin de donner aux points obligatoires et cruciaux
plus de « poids ».
Les différentes questions élaborées seront
regroupées, par affinités, au sein de plusieurs
chapitres. Ces derniers devront suivre les grandes lignes des
principaux textes réglementant la pratique de
l'anesthésie et intégrer des questions liées
à la démarche continue d'amélioration de la
qualité.
Un exemple de questionnaire, que j'ai rédigé et
appliqué au CHBS, est donné en annexe
A. Ce dernier est composé de 6 principaux chapitres et 73
questions. En voici « la trame » :
|
Chapitre
|
Intitulé
|
Nombre de questions
|
|
I
|
Enagagement de la direction,
rédaction d'un document précisant
l'organisation mise en place au niveau de
la
sécurité
anesthésique & évaluation
périodique de cette organisation.
A) Engagement de la
direction,
B) Document de
synthèse,
C) Evaluation périodique de
l'organisation.
|
3
5
4
12
|
|
II
|
Environnement lié à
la pratique de l'anesthésie
A) Le dossier
anesthésique,
B) Les locaux,
C) Matériels
nécessaires à la pratique de
l'anesthésie.
|
6
5
4
15
|
|
III
|
Contrôle des dispositifs
médicaux et matériels d'anesthésie
(DMM) à la réception, mise ou remise en
service
|
13
|
|
IV
|
Modalités de
vérification des DMM avant utilisation
|
12
|
|
V
|
Organisation de la
maintenance
|
9
|
|
VI
|
Organisation mise en place en cas
de défaillance en électricité et gaz
médicaux
|
12
|
La deuxième opération consiste à effectuer un
audit interne (à partir du questionnaire évoqué
ci-dessus).
B) Audit
interne
Le mot « audit » vient du verbe latin « audire
» qui signifie « écouter ». L'ISO le
définit comme étant l'examen méthodologique en
vue de déterminer si les activités et les
résultats relatifs à la qualité satisfont aux
dispositions pré-établies et si ces dispositions sont
mises en œuvres de façon effective et sont aptes à
atteindre les objectifs définis.
Le questionnaire établi au point A, va servir de base
à la réalisation d'un audit interne des
différentes structures concernées. Ainsi ce dernier
sera soumis à des agents des services d'anesthésie,
biomédical, technique, CLIN, et à la direction
qualité (si cette dernière existe) ...
Ce questionnaire pourra être rempli soit :
- Directement par les
agents des services à auditer (un échantillon
représentatif de personnes), après envoi du
questionnaire accompagné d'un mode d'emploi,
- Par des agents
extérieurs aux services à audités (mais
compétents dans le domaine de la sécurité
anesthésique) lors d'entretiens avec un échantillon
représentatif d'agents. Cette solution est
préférable à la première car elle permet
de s'affranchir de la complaisance vis à vis de
soi-même, permet de répondre aux éventuelles
interrogations des personnes sondées et permet de recueillir
certaines informations orales ou sentiments qui ne seraient pas
retranscrits par écrit car jugés comme politiquement
incorrects ou sans intérêt...
Il faut insister sur le fait que les réponses doivent
être faites en fonction de la situation en cours et non en
fonction de celle prévue.
Une fois les questionnaires récupérés, il est
alors nécessaire au groupe de travail de réaliser un
document de synthèse qui transcrira de manière
objective et réaliste la situation de la
sécurité anesthésique dans
l'établissement de santé.
C) Document
résumant l'état de l'existant
Pour ce faire le groupe de travail doit réaliser une
synthèse des réponses obtenues en tenant compte des
informations recueillies soit oralement lors des entretiens et/ou
dans la colonne observations-complément d'information.
Les résultats pourront alors être visualisés
par un graphique afin de mieux percevoir les points forts et les
points faibles. Les graphiques dits en « radar » (encore
appelés en toile d'araignée) sont
particulièrement bien adaptés pour donner une vue
d'ensemble de la situation.
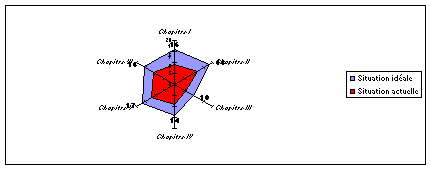
Figure 9: Exemple de
graphique "en radar"
Cet état de l'existant va maintenant être
comparé d'une part à l'organisation décrite dans
la dernière version du document de synthèse transmis au
préfet et d'autre part aux objectifs (d'amélioration)
prévus l'année n-1. Ce dernier point est applicable aux
établissements appliquant cette démarche depuis au
moins un an !
Retour sommaire
II.3.3.
Comparer, mesurer et analyser les écarts entre l'état
actuel et le document de synthèse et/ou les objectifs
fixés l'année n-1.
Il est important de pouvoir mesurer et analyser les écarts
entre les pratiques actuelles et celles définies dans le
document de synthèse précisant l'« organisation
mise en place » dans le cadre de l'arrêté du
3/10/95. En effet, si cette organisation n'a jamais fait l'objet de
modifications depuis sa mise en place de très nombreux points
seront certainement très éloignés de la
réalité.
Les écarts constatés devront bien entendu être
analysés afin de comprendre pourquoi ce qui avait
été défini n'a pas été mis en
application. Cette démarche évitera de commettre les
mêmes erreurs que précédemment et seront utiles
pour définir le futur plan d'action !
De même, dans le cas ou l'établissement applique la
présente méthodologie depuis plus de 1 an, et que des
objectifs à atteindre ont été
déterminés, il faut contrôler que ces derniers
ont été atteints. Si ce n'est pas le cas, il est
également nécessaire d'analyser les raisons de cette
dérive.
Dans de très nombreux cas, la non application de tout ou
partie de l'organisation définie est due à la mauvaise
ou à la non évaluation des moyens financiers, humains,
logistiques ... à mettre en place.
L'engagement de la direction est par conséquent important. La
direction ou son représentant direct (direction qualité
...) doit être fortement impliqué dans cette
démarche d'amélioration de la sécurité
anesthésique. A partir de l'analyse de la situation actuelle
de l'établissement, la direction doit être en mesure de
communiquer les moyens qu'elle accorde pour mener à bien cette
mission ainsi que les objectifs principaux, qu'elle souhaite voir
atteindre.
II.3.4.
Définition d'objectifs & élaboration
d'un plan d'action
Le groupe de travail va maintenant devoir fixer les objectifs
(d'amélioration) et ce en fonction de la situation actuelle de
l'établissement dont il a maintenant une bonne connaissance (2
étapes précédentes), des moyens dont il dispose
et des souhaits de la direction.
Les objectifs fixés devront être réalistes et
adaptés aux moyens de l'établissement. Dans tous les
cas il est essentiel de pouvoir quantifier pour chaque objectif les
moyens humains, matériels et financiers à y
consacrer.
Les objectifs retenus devront faire l'objet d'une priorisation.
Ceux visant à se conformer au décret N° 94-1050 du
5/12/94 et à l'arrêté du 3/10/95 sont dans un
premier temps prioritaires, sur des objectifs d'amélioration
continue de la qualité basés sur les recommandations
émanant des sociétés savantes et/ou associations
(SFAR, AFIB,...) ou sur certaines normes.
Une fois les objectifs décrits et priorisés, le
groupe de travail doit élaborer un plan d'action. Ce plan
d'action qui propose des solutions doit être accompagné
d'un planning détaillé d'exécution sur une
période définie (comprise par exemple entre 6 et 18
mois).
Retour sommaire
II.3.5.
Mise en œuvre du plan d'action
L'élaboration des différentes « actions »
et leur mise en œuvre seront déléguées, par
affinité et selon les compétences, à une ou
plusieurs personnes du groupe de travail. Chaque « action »
devra dans la mesure du possible faire l'objet d'une
évaluation, avant sa validation, afin d'en mesurer son
efficacité et son adéquation avec les besoins
réels.
Les « actions » à mettre en œuvre sont
diverses et variées et concernent un nombre important de
professionnels de santé (Anesthésie, Biomédical,
Technique, Pharmacie, Hygiène, Qualité...). Or,
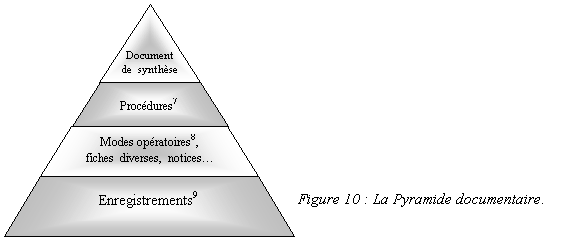
l'application du système qualité repose tout entier sur
la « pyramide documentaire » symbolisée par la
figure 10 ci-dessous. (pyramide documentaire adaptée à
la sécurité anesthésique). De ce fait, le nombre
de documents écrits produits et à gérer ne sera
pas négligeable. Ces documents vont du document de
synthèse qui énonce la politique d'amélioration
de la sécurité anesthésique et qui décrit
« l'organisation » mise en place aux divers enregistrements
nécessaires comme par exemple les check-lists permettant de
contrôler le bon fonctionnement des équipements avant
ouverture d'une salle d'opération ou celles
réalisées lors d'une maintenance
préventive...
Par conséquent il est nécessaire dès le
départ d'organiser la gestion documentaire liée
à la sécurité anesthésique et
d'harmoniser les pratiques entre les différents services.
Là encore, le service qualité a un rôle
prépondérant à jouer. Il est conseillé de
suivre les recommandations données notamment par la norme ISO
10013 :1994 -lignes directrices pour l'élaboration des manuels
qualité-.
L'utilisation d'un logiciel qualité permettra d'apporter
une aide significative dans la démarche. Rappelons que le
champ d'application des logiciels qualités est étendu
et propose, outre la gestion de la documentation qualité, des
outils et méthodes qualités (amélioration de
processus - par une AMDEC -, l'évaluation
de la qualité - par le suivi des audits -, l'évaluation
des fournisseurs, l'évaluation de la satisfaction
client/fournisseur . ...)[21][22].
Retour sommaire
II.3.6.
Commission de suivi de l'organisation mise en place
Un suivi régulier des différentes opérations
décrites précédemment doit être
effectué. Ce suivi conditionne grandement le succès de
la démarche d'amélioration continue de la
sécurité anesthésique. Dans la majeure partie
des cas où l'organisation mise en place, dans le cadre de
l'arrêté du 3/10/95, ne comporte pas une commission de
suivi opérationnelle, l'expérience montre, qu'une
dérive continue et inévitable entre la théorie
et la pratique se développe, entraînant au bout de
quelques années un décalage énorme entre ce qui
devrait être réalisé et ce qui est
réellement effectué !
Pour cela il est nécessaire de mettre en place,
officiellement, une commission de suivi. Cette commission de suivi
qui est le prolongement du groupe de travail, institué au
début de la démarche, sera assez logiquement
composée des principaux membres de ce dernier. Il faut
toutefois veiller à limiter le nombre des membres permanent et
ce, dans un but de simplicité dans l'organisation des
réunions... Cependant, selon les sujets abordés, des
personnes extérieures à cette commission peuvent
être invitées.
Le nombre annuel de réunions systématiques, lorsque
l'organisation mise en place a trouvé son régime de
croisière, doit être de 1 ou 2. A ces réunions
systématiques il faut ajouter celles rendues
nécessaires dans le cadre, par exemple, d'un changement
significatif de matériel.
Il est une fois de plus important de donner les moyens de
fonctionner à cette commission. A ce titre il paraît
intéressant de bénéficier de la «
logistique » - en terme de secrétariat - et de la
compétence en management de la qualité du service ou de
la cellule qualité de l'établissement...quant cette
dernière existe ! Dans le cas contraire une solution devra
être trouvée car elle conditionne la
pérennité de cette commission et donc de la
démarche !
Le rôle de cette commission est, rappelons le, de
réaliser un suivi régulier des procédures,
modes opératoires,
enregistrements
développés; de réaliser toutes les
évolutions ad hoc et de planifier de nouveaux objectifs
à atteindre afin d'améliorer de façon continue
la sécurité anesthésique. Pour ce faire, la
commission de suivi suivra la méthodologie
développée dans le présent chapitre.
Ce comité de suivi, pourra travailler en liaison
étroite avec la commission locale de surveillance des fluides
médicaux, le correspondant local de matériovigilance et
enfin la commission médicale d'établissement et le
comité technique d'établissement.
II.3.7.
Mise à jour du document de synthèse
Le document de synthèse, équivalent à un
manuel d'assurance qualité, a été rendu
obligatoire par l'article 2 de l'arrêté du 3/10/95. Ce
document d'une très grande utilité est au sommet de la
pyramide documentaire (voir la figure 10). C'est un document
général d'organisation destiné à faire
connaître, à expliquer aux différents services
utilisateurs (anesthésie, biomédical, technique, CLIN,
...) et aux tutelles (DDASS, DRASS, ARH, ...) les dispositions prises
pour obtenir et assurer la sécurité anesthésique
au sein de l'établissement.
Ce document est volontairement synthétique et les
différents chapitres renvoient, quand cela s'avère
nécessaire, à des procédures ou autres documents
plus détaillés. Cette façon de procéder
évite au document établi d'être caduque à
la moindre évolution d'un simple mode opératoire !
Toutefois, dans un souci évident d'efficacité et
dans le cadre d'une démarche qualité, toute
évolution importante de l'organisation mise en place doit
faire l'objet d'une mise à jour du document de
synthèse. La nouvelle version du document sera alors transmise
aux services concernés et à monsieur le Préfet
après validation par la CME/CTE.
Retour sommaire
II.4.
Remarques générales sur la mise en place d'une
démarche d'amélioration de la sécurité
anesthésique.
La mise en place d'une politique d'amélioration continue de
la sécurité anesthésique exige un investissement
humain important de la part des équipes et doit être
épaulée par le développement de moyens
supplémentaires (renforcement des équipes soignantes et
techniques, budget de formation, contrat de maintenance,
développement des systèmes des secours, ...)
La réussite de ce type de démarche est
également liée à l'adhésion et la
participation de tous les acteurs. La théorie est relativement
simple mais sa concrétisation sur le terrain est loin de
l'être autant. Il faut par le biais d'un management
participatif passant à la fois par l'explication,
l'éducation et la communication, susciter
l'intérêt et la motivation et ainsi faire naître
une vraie dynamique de construction.
Il ne faut jamais oublier que chaque personne quelque soit son grade
et sa fonction est indispensable à la démarche
d'amélioration de la sécurité
anesthésique.
Rappelons également que cette démarche doit
être portée par la Direction de l'établissement,
non seulement parce que l'arrêté du 3 octobre 1995 le
prévoit mais aussi et surtout parce que toute démarche
qualité spécifique, où qu'elle soit mise en
œuvre, se doit de s'intégrer dans la politique
qualité de l'hôpital, seule garante de la
cohérence des actions entreprises.
Enfin, il est important de ne jamais perdre de vue que toute
« l'organisation » mise en place à pour seul
objectif d'assurer et d'améliorer la sécurité
anesthésique !
III.
Mise en oeuvre de la sécurité anesthésique au
CHBS
III.1.
Introduction
Cette dernière partie, dont l'orientation donnée est
beaucoup plus « pratique », a pour principal objectif
d'illustrer par des exemples concrets les principales actions
engagées dans le cadre de l'application de la
politique d'amélioration continue de la sécurité
anesthésique, et dont la méthodologie de mise en
œuvre est donnée au chapitre précédent.
Bien entendu, les exemples de documents développées
pour le CHBS, et présentés pour certains en annexe,
sont là à titre purement informatif afin de donner des
idées aux professionnels de santé
intéressés par le sujet. En effet, il serait assez peu
réaliste de prétendre fournir des documents types
applicables à toutes les catégories
d'établissements où sont pratiquées des
anesthésies.
La première étape de mon travail a consisté
à établir la situation de l'existant sous forme d'audit
interne et ce à partir d'un questionnaire d'auto
évaluation que j'ai développé pour l'occasion
(présenté en annexe
A). Un groupe de travail a parallèlement été
créé. Dans le cas présent ce dernier compte des
membres du service d'anesthésie, biomédical, technique
et ponctuellement de la pharmacie.
L'analyse des pratiques actuelles de l'établissement
comparée aux exigences réglementaires et au document de
synthèse, produit par l'établissement en 1996,
décrivant l'organisation mise en place pour répondre
à l'arrêté du 3/10/95 ; a permis au groupe de
travail de définir et prioriser des objectifs. Un premier plan
d'action a alors été établi début avril
pour les 5 mois à venir (avril à août 2000).
Ce dernier proposait d'axer les efforts sur les thèmes
suivants qui étaient mal maîtrisés par
l'établissement :
- Sensibilisation des
principaux acteurs à l'évolution du contexte
réglementaire lié à la qualité et la
sécurité sanitaire,
- Refonte des protocoles
liés aux contrôles des équipements
d'anesthésie avant utilisation, après une interruption
prolongée de fonctionnement ou une opération de
maintenance importante,
- Refonte du protocole de
commande et de réalisation des interventions en cas de
panne,
- Maîtrise de la
maintenance des équipements d'anesthésie
(planification, mise au point et gestion des modes
opératoires, etc.),
- Révision de la
procédure de réception/mise en service des
équipements,
- Maîtrise du parc
d'Equipements de Contrôle de Mesure et d'Essai,
- Suivi des formations des
agents du service d'anesthésie et biomédical,
- Mise en place d'un suivi
systématique des installations de contrôle automatique
et en continu de fluides médicaux et du secours automatique en
oxygène.
Bien entendu la mise en place de ces protocoles (nouveaux ou
profondément modifiés) a entraîné la mise
à jour du document de synthèse décrivant
l'organisation globale mise en place.
Le paragraphe suivant, se propose de développer
succinctement la problématique et les solutions
apportées aux thèmes suscités.
Retour sommaire
III.2.
Principales actions entreprises
III.2.1.
Sensibilisation des principaux acteurs à l'évolution du
contexte réglementaire lié à la qualité
et la sécurité sanitaire.
Cette phase de préparation très importante à
permis de faire le point sur les évolutions majeures du
contexte réglementaire concernant les établissements de
soins et leurs activités. La démarche entreprise
d'amélioration continue de la sécurité
anesthésique a été mieux comprise permettant de
ce fait une forte adhésion et participation des
différents acteurs (éléments indispensables
à la réussite de la démarche).
Ces actions de sensibilisation ont été
réalisées soit lors de réunions de services
spécifiques permettant de toucher en une seule fois la
quasi-totalité des personnels d'un service (cas du service
d'anesthésie et biomédical) ou lors de rendez vous
individuels ou en petits comités.
Les textes réglementaires suivants ont été
abordés :
- Décret
n°94-1050 du 5/12/95 : Propre à la sécurité
anesthésique,
- Arrêté du
3/10/95 : Propre à la sécurité
anesthésique,
- Directive 93/42/CEE du
14/06/93 [10] : Sur le marquage CE des dispositifs
médicaux,
- Décret
n°96-32 du 15/01/96 [11] : Sur la
matériovigilance,
- Ordonnance n°96-346
du 24/04/96 [12] : Sur la démarche
d'accréditation,
- La loi n°98-535 du
01/07/98 : Sur le renforcement de la sécurité
sanitaire,
De même les concepts de base des démarches
qualité ont été abordés (cycle PDCA,
cycle de résolution de problème ˆ modèle
VVV-, ...)[6][7][13].
III.2.2.
Refonte des protocoles liés aux contrôle des
équipements d'anesthésie avant utilisation,
après une interruption prolongée de fonctionnement ou
une opération de maintenance importante
A) Contrôle
des équipements d'anesthésie avant
utilisation
Bien avant l'arrêté du 3 octobre 95 qui oblige la
mise en place de protocoles et d'opérations de contrôle
des équipements, la Société Française
d'Anesthésie et de Réanimation (SFAR) recommandait la
mise en œuvre de procédures écrites
[14]
L'efficacité de la mise en œuvre de modes
opératoires écrits et plus
particulièrement de check-list n'est plus à
démontrer dans le cadre notamment du contrôle des
équipements avant utilisation.. En effet, de nombreuses
études ont démontrées que la mise en œuvre
de check-list permettait de détecter des anomalies
potentiellement graves [15][16][17]. Bien
entendu, il est clair que toutes ces anomalies graves n'auraient pas
obligatoirement conduit à des dommages pour les patients, car
l'expérience des personnels aurait probablement permis leur
correction avant la survenue de conséquences graves.
Toutefois, la sécurité apparaît logiquement
accrue par la détection et la correction préventive des
anomalies.
Toute la difficulté consiste à proposer des
vérifications réalistes et graduées en fonction
des risques cliniques connus ou supposés et de la
particularité de certains appareils.
Ainsi, la mise au point de la solution retenue et des documents
s'y attachant font l'objet d'une concertation entre le service
biomédical et le service d'anesthésie.
L'élaboration du protocole et des différentes
check-lists a principalement été élaboré
à partir :
- De la
littérature sur le sujet [14]
[15][16][17],
- Des recommandations des
fabricants sur leurs équipements,
- Du retour
d'expérience du service d'anesthésie et du service
biomédical,
- De l'analyse de
plusieurs procédures élaborées par d'autres
centres hospitaliers.
L'objectif principal était de concilier faisabilité
et efficacité du protocole et des documents ci-rattachant ; et
bien entendu de répondre pleinement aux exigences
réglementaires définies dans l'arrêté du 3
octobre 95.
Ainsi les solutions suivantes ont été retenues :
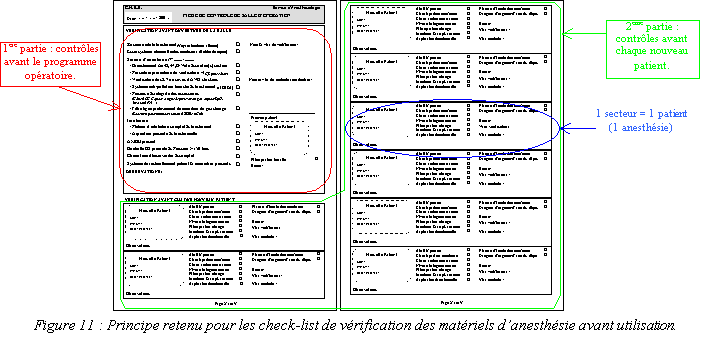
- Pour les salles d'interventions : Elaboration
d'une check-list par type de secteur (salles d'interventions du
bloc central, salles d'accouchement, salle d'IRM) contenues dans
des cahiers reliés (spirale) et paginés. Les
check-list sont composées de 2 parties. La première,
plus complète, à suivre et à compléter
en début de chaque journée ou programme
opératoire ; et la deuxième, plus succincte,
à suivre et à compléter avant chaque nouvelle
anesthésie durant la journée opératoire
entamée (voir la figure 11). La check-list utilisée
pour les salles d'interventions du bloc central du CHBS est
donnée en annexe B.
- Pour la salle de réveil : Elaboration d'une check-list
permettant d'effectuer un contrôle journalier sur
l'environnement et les matériels installés dans
cette salle. Entre chaque patient, l'infirmier anesthésiste
suit un protocole qui ne fait pas l'objet d'un enregistrement. Ce
protocole permet de contrôler que :
- Tous les éléments consommés lors de la
surveillance du patient précédent (consommables ou
produits) et nécessaires à assurer la surveillance
à venir ont bien été remplacés,
- L'adéquation des appareils utilisés et de leur
réglages (dont les alarmes) en fonction du patient et du
contexte clinique,
La check-list utilisée est mise au point pour la
salle de réveil est présentée en annexe C.
Ces check-list après leur élaboration ont fait
l'objet d'une validation « théorique » par les
personnes intéressées du groupe de travail, puis d'un
essai, en situation réelle, durant une période de 2
semaines après une présentation des documents à
l'ensemble des IADE de l'établissement. A l'issue des 2
semaines d'essais, les fiches d'évaluations transmises ont
été étudiées afin d'apporter toute(s)
modification(s) utile(s).
Depuis début juillet, la version 1 des différentes
check-lists est quotidiennement utilisée par le service
d'anesthésie.
A ces check-lists, sont associés des classeurs qui
intègrent des procédures de vérification,
détaillées, de chaque équipement
d'anesthésie ou famille d'équipement. A titre
d'exemple, une des 19 procédures de vérification des
équipements écrites au 31 août 2000, est
donnée en annexe D.
B) Contrôle
des équipements après un arrêt prolongé ou
une maintenance importante
Pour répondre à ces objectifs le protocole suivant a
été défini :
Tout arrêt prolongé d'un équipement (voir la
définition donnée page 15) entraîne la
réalisation d'une maintenance préventive
conformément aux recommandations du fabricant. Cette
dernière est réalisée en interne ou externe
selon la disponibilité et les compétences (formation ou
pas des techniciens biomédicaux du CHBS).
La remise en service après une maintenance importante (voir
définition page 15) fait l'objet d'un contrôle de bon
fonctionnement réalisé selon les procédures de
vérification évoquées au point A du
présent paragraphe.
Bien sûr, tous les documents évoqués
dans ce paragraphe, pour permettre une gestion documentaire en bonne
et due forme, comportent un numéro d'identification et de
version.
Retour sommaire
III.2.3.
Refonte du protocole de commande et de réalisation des
interventions en cas de panne
Le service biomédical, comme les autres services
logistiques du CHBS, ne dispose pas d'un système de messagerie
électronique permettant aux différents services de
soins ou médico-techniques de déclarer, par
écrit, toute demande d'intervention. Par ailleurs, il n'est
pas non plus prévu, à court terme, d'installer un
logiciel de GMAO dont l'une des fonctionnalités
intéressante serait précisément la
possibilité de gérer via intranet les demandes
d'interventions [18].
Or la fiche de demande d'intervention utilisée pour les DM ne
satisfait, ni les utilisateurs, ni le service biomédical.
Face à ce contexte, il a été programmé
de revoir complètement la fiche de demande d'intervention
utilisée pour commander une prestation de maintenance au
service biomédical. A cette occasion, une procédure de
gestion des interventions a été établie. Bien
entendu, dans un souci d'uniformisation, le protocole retenu doit
être applicable au secteur de l'anesthésie mais aussi
à l'ensemble de l'hôpital !
Pour élaborer ce protocole et les documents si rattachant
(fiche de demande d'intervention, ...) une enquête sur les
besoins de chacun (services de soins, médicaux techniques et
biomédical) a été menée en
complément d'exigences que l'on pourrait appeler «
strictement réglementaires ». Les services de soins et
médico-techniques sélectionnés et volontaires
pour mener à bien cette démarche étaient outre
l'anesthésie :
- La cardiologie et son
Unité de Soins Intensifs ˆUSIC - (représentant un
service de médecine « pointu »),
- La pneumologie
(représentant un service de médecine « courant
»),
- La radiologie
(représentant un service médico-technique),
L'enquête menée a donc permis de définir les
besoins de chacun qui sont les suivants :
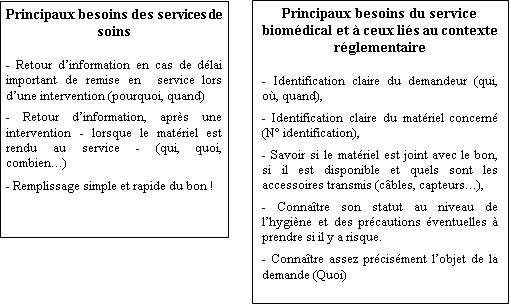
Une maquette d'une fiche de demande d'intervention à alors
été réalisée ainsi qu'une
procédure décrivant comment est gérée une
demande d'intervention. Ces documents ont été
présentés aux différents acteurs
concernés pour qu'ils puissent apporter leurs remarques et que
les modifications nécessaires soient entreprises. Ce
protocole, après présentation à l'ensemble des
personnels d'encadrement des services de soins &
médico-techniques est depuis plusieurs semaines
appliqué au CHBS.
Le bon usage de ce protocole a été rapide et les
premiers échos sont positifs. Il permet de répondre aux
principales attentes de chacun, de clarifier les actions
effectuées tout au long du processus de gestion d'une
intervention et de répondre par la même occasion aux
exigences de l'arrêté du 3 octobre 1995.
Une évaluation est programmée à l'automne. La
procédure écrite et les documents attachés sont
donnés à titre indicatif en annexe E.
Retour sommaire
III.2.4.
Amélioration de la maîtrise de la maintenance des
équipements d'anesthésie
A)
Introduction
Le terme généraliste « maintenance »
englobe un nombre important d'actions pouvant elles même
engager un panel important de personnes ou de structures ! De plus,
ajoutons que ce terme et ceux qui en découlent ont bien
souvent des significations très différentes selon les
catégories de personnels !
Ainsi il paraît opportun de donner dans ce paragraphe
d'introduction les quelques définitions normalisées
suivantes et/ou reconnues par les professionnels du secteur :
Maintenance : Ensemble des activités
destinées à maintenir ou rétablir un bien dans
un état ou dans des conditions données de
sûreté de fonctionnement, pour accomplir une fonction
requise. Ces activités sont une combinaison d'activités
techniques, administratives et de management [19].
Maintenance préventive : Maintenance ayant pour
objet de réduire la probabilité de défaillance
d'un bien ou d'un service rendu [19].
Maintenance corrective : Ensemble des activités
réalisées après défaillance d'un bien, ou
la dégradation de sa fonction, pour lui permettre d'accomplir
une fonction requise, au moins provisoirement [19].
Maintenance curative : Activités de maintenance
corrective ayant pour objet de rétablir un bien dans un
état spécifié ou de lui permettre d'accomplir
une fonction requise [19].
Maintenance palliative : Activités de maintenance
correctives destinées à permettre à un bien
d'accomplir provisoirement tout ou partie d'une fonction
requise [19].
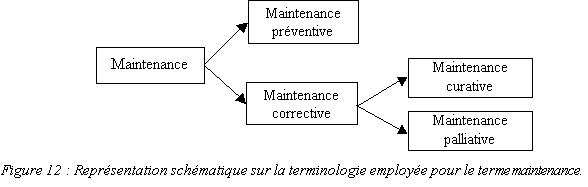
A ces définitions, il est nécessaire
d'évoquer la notion de « niveaux de maintenance »
pour lesquels il existe une hiérarchisation (5 niveaux)
définie par la norme NF X 60 010 [19]. Cependant, dans
un souci de simplification, surtout vis à vis des utilisateurs
de DM, il est communément utilisé dans le milieu
hospitalier une hiérarchisation à 2 niveaux,
définie comme suit [20] :
- Niveau 1,
Utilisateur : Opérations d'entretien et de maintenance
courantes décrites dans le manuel d'utilisation.
- Niveau 2,
technicien : Toutes autres opérations de maintenance,
notamment toute la maintenance préventive systématique
préconisées par le constructeur,
réalisées par du personnel technique
désigné par l'établissement (personnel interne
ou externe).
Le tableau suivant permet de faire le parallèle entre les
deux référentiels évoqués :
|
|
Selon NF X 60 010
|
|
Selon référentiel
propre
|
|
|
Niveau
|
Intitulé
|
Niveau
|
Intitulé
|
Exemples
|
|
1
|
Réglages simples ou échanges de
consommables prévus parle constructeur, sans
démontage et en toute sécurité.
|
1
|
Utilisateur: opérations d'entretien et de
maintenance courantes décrites dans le manuel
d'utilisation.
|
Nettoyage, remplacement de capteurs de câbles,
étalonnages, contrôles de bon fonctionnement,
...
|
|
2
|
Opérations préventives simples &
|
|
3
|
dépannages par échange standard.
|
2
|
Technicien: toutes autres opérations de
maintenance.
|
Maintenance préventive systèmatique,
dépannages, upgrades, ...
|
|
3
|
Identification et diagnostic des pannes,
réparations par échange de composants, et
opérations préventives.
|
|
4
|
Travaux importants, correctifs ou préventifs, sans
modification ou restructuration.
|
|
5
|
Rénovation, restructuration ou réparation
importantes en ateliers spécialisés
|
La terminologie adoptée au CHBS est celle
définissant les deux niveaux de maintenance. Les programmes de
maintenance préventive ont été basés sur
cette hiérarchisation.
B) La maintenance
utilisateur
Il est important de définir et de planifier les
opérations de maintenance que l'utilisateur aura à
effectuer durant l'exploitation de ses équipements. (L'analyse
des opérations et des coûts de maintenance à
effectuer sur un équipement doivent d'ailleurs être
pré-évalués lors de la phase d'évaluation
avant achat, et ce afin d'éviter toute mauvaise surprise
!).
L'identification et la planification de ces opérations sont
issues principalement de l'examen minutieux de la notice
d'instruction de l'équipement considéré. Notons
toutefois, que la périodicité des opérations de
maintenance utilisateur - comme celles incombant au technicien ˆ
doit être adaptée aux conditions d'environnement et
d'utilisation de l'équipement. Cette périodicité
pouvant d'ailleurs être affinée à partir
d'indicateurs obtenus de l'historique de la maintenance du
dispositif.
L'expérience montre que les équipements les plus
lourds à gérer à ce niveau sont les respirateurs
et les moniteurs assurant les fonctions de mesure des gaz et des
débits respiratoires. Ces deux sous ensembles participant
à la composition des « stations d'anesthésies
» qui représentent l'un des équipements clefs des
services d'anesthésiologie.
Par conséquent, l'un des souhaits du service
d'anesthésie du CHBS était de mettre en place un
document qui permette, rapidement et simplement, d'enregistrer les
différentes actions d'étalonnage, de
nettoyage/désinfection, de remplacement de consommable, bref
de maintenances réalisées par les utilisateurs sur
chacune des stations d'anesthésie de
l'établissement.
Aussi, pour répondre à cette attente, j'ai
réalisé en collaboration avec le service
d'anesthésie et plus particulièrement le
référent technique du service, un document dont les
principales caractéristiques sont données
ci-après :
Mise au point d'un « carnet de bord » composé de
plusieurs chapitres. Chaque chapitre permet l'enregistrement d'une
famille d'action.
Dans un souci de centralisation de l'information et
d'intérêt pour les utilisateurs, les opérations
de maintenance affectées principalement aux « techniciens
» apparaissent également dans ce document.
Ainsi 4 grandes familles d'actions ont été
définies :
- Les actions de
contrôles et d'étalonnage (contrôle système
antipollution, étalonnage des capteurs de débit, d'O2,
...)
- Les actions de
remplacement de pièces à usage limité dans le
temps (piège à eau, lignes de prélèvement
de gaz, turbine de capteur de débit, ...)
- Les actions de
nettoyage, désinfection et stérilisation,
- Les actions de
maintenance (préventives et correctives),
Pour des raisons pratiques, dans le dernier chapitre il est
proposé une synthèse des notices d'instruction. Cela
permet aux utilisateurs de réaliser les 3 premières
familles d'action sans avoir à utiliser les modes d'emplois
des différents sous ensembles constituant la station
d'anesthésie (gain de place, de poids car évite de
manipuler plusieurs classeurs ...,).
La configuration des « carnets de bord » des stations
d'anesthésies est donc la suivante :
· 5 chapitres, intégrant un code couleur pour se
repérer facilement, soit :
|
Chapitre
|
Rôle
|
Code couleur
|
|
A
|
Consigner les opérations de contrôle et
d'étalonnage
|
Jaune
|
|
B
|
Consigner les opérations de remplacement de
pièces à usage unique (capteurs de
débit, tubulures...)
|
Bleu
|
|
C
|
Consigner les opérations de nettoyage /
désinfection
|
Saumon
|
|
D
|
Consigner les opérations de maintenance /
dépannage
|
Vert
|
|
E
|
Extrait/synthèse des notices d'utilisation
(permet de faciliter la vie des différents
utilisateurs dans les démarches
d'entretien...)
|
Blanc
|
· En début
de chaque chapitre sont recensées, dans un tableau, les
actions à mener. Il est notamment précisé pour
chaque action : sa périodicité mini., où trouver
le mode opératoire dans la notice propre à l'appareil
ou au chapitre E du carnet. De plus, un tableau de synthèse en
début de carnet et en couverture, présente l'ensemble
des actions à réaliser (Voir en annexe F un exemple de
planning)
· L'inscription
des différentes actions est réalisée dans des
tableaux avec principalement des cases à cocher afin de
limiter au maximum les inscriptions manuscrites (gain de temps),
· Carnets
reliés par une large spirale afin d'éviter de perdre
des pages par usure de la reliure (cas des reliures collées)
et permettre une ouverture et un maintien facile en position ouverte
à une page donnée,
· Pagination
systématique du document (aspect légal du
document),
· Conception
permettant d'utiliser le carnet durant la vie du système
(environ 8/9 ans)
Les « carnets de bord » sont conservés au niveau
des stations d'anesthésies.
La mise au point de ce document a nécessité «
d'éplucher » en détail les volumineuses notices
d'instruction des différents type de stations
d'anesthésies (5 au total : Excel 7800/Merlin, Excel
7900/Merlin, ADU/AS-3, SA1/Capnomac et Servo900A/Maglife) puis de
réaliser un travail de synthèse et de composition
important, examiné à toutes les étapes de son
élaboration par les principaux intéressés que
sont les IADE.
La mise en service effective des documents a été
effectuée début Août 2000 conformément au
plan prévisionnel des actions à réaliser.
C) La maintenance
« technicien »
La politique adoptée pour effectuer les opérations
de maintenance préventives et correctives doit dans la mesure
du possible être déterminée par
l'établissement dès l'achat. Ainsi, selon les moyens
financiers, humains, matériels dont dispose l'hôpital,
les différentes opérations de maintenance devront
être réparties entre la structure biomédicale
interne et les structures externes (fabricant, tierce maintenance,
...).
Le technicien biomédical intervenant sur un dispositif
d'anesthésie doit avoir reçu une formation, de la part
du fabricant, qui dans certains cas pourra être
régulièrement actualisée, et disposer de la
documentation technique ad hoc tenant compte des éventuelles
modifications apportées sur l'équipement. La mise
à jour régulière des documentations techniques
ou utilisateurs est un travail fastidieux mais indispensable pour
assurer la sécurité dans l'utilisation ou
l'intervention de maintenance effectuée. Signalons au passage
que bon nombre de sociétés commercialisant des DM
d'anesthésie ne communiquent pas toujours aux exploitants les
évolutions documentaires liées à un upgrade
logiciel (software) ou matériel (hardware).
Ainsi, pour permettre l'élaboration d'une politique de
maîtrise de la maintenance des DM d'Anesthésie (DMA) au
CHBS, la démarche illustrée à la figure 13 a
été appliquée :
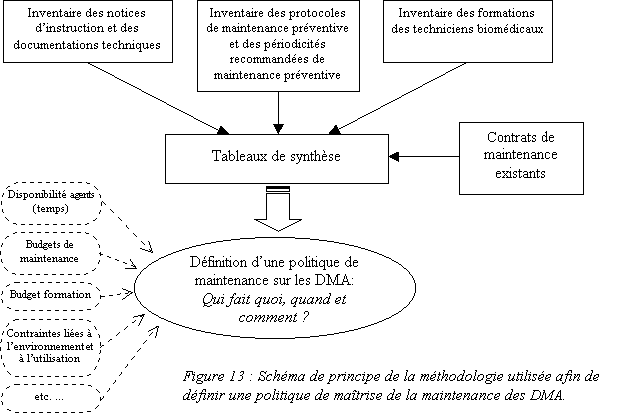
Cette politique, permet de répondre aux exigences de
l'arrêté du 3 octobre (article 5) puisqu'elle
définie :
- La nature et la
périodicité des opérations de maintenance (y
compris celle effectuée par les utilisateurs),
- La qualité et la
formation des personnels affectés à cette
maintenance,
- Les conditions de
commande et de réalisation des interventions (vu au §
III.2.3)
- Les conditions
d'enregistrement et d'archivage des opérations de
maintenance.
Retour sommaire
III.2.5.
Révision de la procédure de réception/mise en
service des équipements
Une procédure écrite a été
élaborée afin de formaliser les différentes
étapes à réaliser lors de la réception et
de la mise en service d'un Dispositif Médical (DM)
d'Anesthésie. Notons que la procédure est
également applicable à l'ensemble des DM mis en service
au CHBS.
Treize principales étapes ont été
recensées et sont présentées figure 14
ci-dessous.
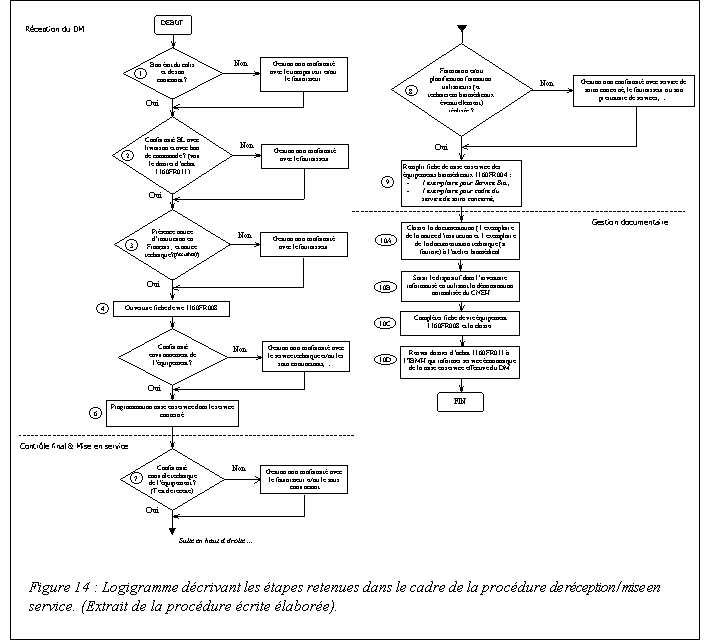
Outre la fiche de vie d'un DM évoquée dans la
procédure écrite de « demande et traitement des
interventions sur les DM », 2 documents sont associés
à cette procédure de réception/mise en service
d'un DM. Ce sont d'une part une « Fiche de mise en service des
équipements biomédicaux » (1 exemplaire en annexe
G) et d'autre part un dossier d'achat qui permet de recenser et
contenir tous les documents nécessaires à la bonne
gestion de la réception/mise en service d'un DM (double
du bon de commande, certificats divers - dont CE -, documents
attestant de conditions particulières, etc. ...).
Cette procédure et ses documents associés
additionnés au document de synthèse décrivant
l'organisation mise en place, permet de se conformer à
l'article 3 de l'arrêté du 3 octobre 95.
Retour sommaire
III.2.6.
Maîtrise du parc d'Equipements de Contrôle de Mesure et
d'Essai
Les Equipements de Contrôle, de Mesure et d'Essai (ECME),
permettent de contrôler et vérifier quotidiennement les
DM qui sont sous la responsabilité du service
biomédical. La sécurité des patients, des
utilisateurs et des tierces personnes (famille d'un patient ....)
passe donc notamment par une parfaite maîtrise de ces
équipements [23].
Les ECME sont aujourd'hui omniprésents dans les ateliers
biomédicaux. Ce sont tous les appareils (testeurs
électriques, physiologiques, oscilloscopes,
thermomètres, ...) qui permettent de contrôler,
vérifier, tester les DM qui rentrent dans le circuit de la
maintenance. Ainsi, ils permettent d'effectuer les tests et essais
finaux, pendant ou après une réparation, afin de
s'assurer que les DM remis en service sont bien conformes aux
exigences constructeurs. On comprend donc que les ECME
représentent la garantie que donne l'atelier biomédical
sur l'état des équipements biomédicaux qui sont
livrés aux différents services de soins et
médico-techniques dont celui d'anesthésie !
Dans ce cadre, j'ai tout d'abord réalisé
l'inventaire de l'ensemble des ECME utilisés au service
biomédical du CHBS. Lors de cette phase d'inventaire, il est
important de rechercher, pour chaque ECME, ses spécifications
de mesurage, la périodicité des contrôles
à effectuer et de déterminer les familles de DM
concernées.
Une fiche de « suivi métrologique » permettant le
suivi des interventions effectuées sur les ECME a donc
été créée et ouverte pour chacun d'entre
eux (Voir modèle en annexe H)
Vu les coûts non négligeables induits par les
différents contrôles à entreprendre, il est
ensuite nécessaire de sélectionner judicieusement d'une
part, les ECME à contrôler (dans cet ordre d'idée
il est par exemple inutile de contrôler des équipements
n'ayant qu'un rôle de diagnostic) ; et d'autre part, le type de
contrôle ˆ vérification,
étalonnage - à entreprendre
en fonction de l'usage qu'il est fait de chaque ECME.
La troisième étape consiste à
déterminer si certaines vérifications ne peuvent
être effectuées en interne, par l'intermédiaire
d'autre ECME qui, eux, doivent impérativement avoir
été contrôlés par un laboratoire externe
apte à le faire.
Pour les ECME nécessitant une intervention externe il est
alors nécessaire de choisir, outre l'aspect économique,
un laboratoire de métrologie compétent et dont les
capacités sont reconnues par un organisme tel que le COFRAC
(COmité FRAnçais d'Accréditation).
Lorsque toutes les étapes précédentes sont
satisfaites, il est alors nécessaire de mettre en place un
planning d'étalonnage qui sera établi en fonction des
périodicités de révision, des délais
d'exécution des opérations de contrôle par les
laboratoires (qui sont souvent assez longs...) et des tâches
propres aux ateliers.
Enfin, à chaque retour d'un ECME il faut veiller à
remplir sa fiche de suivi métrologique et classer dans son
dossier, les différents certificats attestant de sa
conformité.
Concernant le CHBS, dans un premier temps, 8 équipements
sur les 28 que compte l'établissement ont été
retenus pour subir un contrôle annuel. Le coût de ces
contrôles se chiffrera annuellement à 24 383 Francs.
III.2.7.
Gestion des formations des agents du service d'anesthésie et
biomédical
Le suivi et la gestion des formations des professionnels de
santé est un point important qui conditionne grandement la
qualité et la sécurité des actes et actions
entrepris dans la pratique quotidienne des anesthésies et de
la maintenance des matériels et DM d'anesthésie.
Outre les formations à caractère «
médical » réalisées par les personnels
soignants et médicaux, les formations sur les matériels
et DM utilisés en anesthésie sont capitales. Il est
donc primordial, à la mise en service d'un équipement
d'anesthésie, de s'assurer que l'ensemble des personnels
concernés a suivi ou va suivre la formation,
réalisée, en général, par
l'ingénieur commercial ou d'application de la
société distributrice du produit. Idéalement
cette formation devrait être accomplie périodiquement
afin de corriger les mauvaises habitudes prises avec le temps ou pour
répondre aux interrogations des utilisateurs. Malheureusement,
le manque de temps et les faibles montants affectés aux
budgets formation n'autorisent pas ou peu l'application de ce
concept.
De même, la disponibilité des techniciens ou
ingénieurs biomédicaux n'est pas toujours propice
à la mise en place régulière de formation
à l'attention des utilisateurs. La solution adoptée par
le CHBS a consisté à nommer un IADE
référent technique biomédical. Ce dernier, en
plus de ses compétences médico-techniques liées
à son cursus de base, a bénéficié d'une
formation biomédicale lui permettant de disposer de
connaissances purement techniques. L'addition de ces
compétences lui permettent d'appréhender plus
facilement les divers équipements. Il est donc amené
à former régulièrement des agents aux
matériels dont dispose le service.
Un autre avantage à la nomination d'un référent
technique biomédical dans un secteur tel que celui de
l'anesthésie réside dans le fait
qu'immédiatement disponible, puisque présent au bloc,
il peut assurer dans bien des cas une remise en fonctionnement rapide
des matériels d'anesthésie signalés «en
panne» par les utilisateurs et ainsi éviter de
gêner la bonne marche du bloc opératoire.
En ce qui concerne les techniciens ou ingénieurs
biomédicaux, la formation technique réalisée sur
un équipement conditionne assez logiquement leur aptitude
à intervenir sur un DM d'anesthésie pour une action de
maintenance préventive ou corrective.
Dans tous les cas, les besoins en formation doivent être
régulièrement évalués et recensés.
De même un planning annuel, voir pluriannuel, doit être
élaboré par les cadres de chaque secteur
d'activité afin de répartir et d'accorder les
formations en fonction, par exemple, de l'activité
prévisionnelle, des nouvelles recrues...
Enfin, l' enregistrement des formations réalisées
par chaque agent doit être effectué. La solution
retenue, pour le CHBS, est la création d'un dossier individuel
tenu dans chaque service (sous la responsabilité du cadre) et
composé d'une fiche individuelle de formation à
laquelle sont jointes, quant elles existent, les attestations de
stage. Un modèle de la fiche réalisée à
cette occasion est présenté en annexe I.
Retour sommaire
III.2.8.
Mise en place d'un suivi systématique des installations de
contrôle automatique et en continu de fluides médicaux
et du secours automatique en oxygène
Avant d'aborder ce point, il n'est pas inutile de faire un bref
rappel du contexte normatif et réglementaire sur la question
des fluides médicaux.
Trop souvent malheureusement des incidents et même des
accidents surviennent chez des patients anesthésiés,
l'origine de ces incidents étant soit une mauvaise
installation, soit une mauvaise distribution des gaz à usage
médical.
Pour permettre d'améliorer la sécurité des
patients, notamment anesthésiés, diverses
recommandations émanant de sociétés savantes et
appuyées par des circulaires ministérielles sont
sorties ces 15 dernières années. Les idées
maîtresses sont les suivantes :
- Mise en place de
systèmes appropriés permettant d'assurer une
continuité absolue dans la distribution de gaz à usage
médical,
- Création d'une
commission locale de surveillance de la distribution des gaz à
usage médical, dont le rôle consiste à s'assurer
:
- De la conformité des matériels et
installations aux normes et règlements existants
(notamment les normes NF S 90-155 [8] sur les
réseaux de distribution de gaz médicaux, NF
S 90-140 [24] sur l'air à usage médical,
NF S 90-141 [25] sur les flexibles de raccordement pour
fluides médicaux et NF S 90-116 [26]sur les
prises murales et embouts correspondants pour fluides
médicaux.)
- De la conformité de la nature du gaz
distribué.
- Entretien et
contrôle périodique des installations,
- La formation du
personnel utilisateur de gaz à usage médical,
- Contrôle
manométrique avec alarme sonore en cas de
dysfonctionnement sur les sites ou sont pratiquées
l'anesthésie.
Enfin, rappelons que l'arrêté du 3 octobre, oblige la
mise en place de procédures et systèmes
permettant de pallier les défaillances de l'alimentation en
gaz à usage médical. Le déclenchement de ces
systèmes étant automatique ou réalisable par le
personnel à partir du local ou se trouve le patient. A ce
titre, de nombreux professionnels privilégies, à un
secours automatique déporté, la mise en place de
secours de proximité assurés par une bouteille d'O2 de
secours a proximité immédiate ou directement sur
l'appareil d'anesthésie qui est la seule façon de
garantir un apport continu d'oxygène [27].
Ainsi, le CHBS a mis en œuvre, courant 96, un protocole
visant à respecter l'arrêté du 3 octobre. Ce
dernier s'appuie sur la mise en place d'une centrale de secours
automatique en O2 (d'une capacité de 2 X 10 m3 pour le bloc
opératoire et la mise à disposition de bouteilles d'1
m3 au bloc opératoire et sur les différents sites ou
sont pratiquées des anesthésies. Cette organisation est
complétée, uniquement pour le bloc opératoire,
par une centrale de surveillance continue des fluides
médicaux.
Toutefois, depuis leur mise en service le système de
surveillance continu et le système de secours automatique en
02 n'avaient pas réellement subis d'essais de bon
fonctionnement hormis pour le dernier un contrôle mensuel de la
pression de ses 2 bouteilles d'O2. En effet, le contrôle
du bon fonctionnement de ces installations nécessite
inévitablement la réalisation de coupures de
l'alimentation en fluides médicaux qui au bloc
opératoire sont toujours pénalisantes. Cependant, afin
de respecter pleinement l'arrêté du 3 octobre et dans
une logique de sécurité, il a été
décidé d'élaborer une procédure de
contrôle permettant de tester les installations en «
situation réelle ».
L'application, courant Août, de cette procédure a
permis de mettre en évidence un certain nombre de
dysfonctionnements. Ces derniers ont entraîné la mise en
application de mesures correctives immédiates et d'autres
planifiées à court et moyen terme. Dans tous les cas il
sera dorénavant programmé un contrôle complet et
semestriel de ces installations de surveillance continue des fluides
médicaux et de secours automatique en 02.
Comme le montre cet exemple, un contrôle approfondi de ce
type d'installation est indispensable pour garantir une réelle
sécurité !
De plus, outre le contrôle sécurité des
installations de distribution des fluides médicaux
déjà réalisé par le CHBS, la mise en
place d'un entretien régulier du réseau de distribution
selon les préconisations des fabricants est prévu.
Notons également qu'il a été
intégré aux check-lists de vérification
journalière des équipements d'anesthésie, un
contrôle systématique de la présence des secours
de proximité (Bouteilles d'O2 pour l'Oxygène et
générateur manuel pour le vide) et du bon
fonctionnement des boîtiers de report d'alarme du
système de surveillance continu des fluides
médicaux.
III.2.9.
Mise à jour du document de synthèse précisant
l'organisation mise en place
Bien entendu, conformément aux dispositions de
l'arrêté du 3 octobre 95 et de son article 2, j'ai
réalisé la mise à jour du document
décrivant l'organisation mise en place. A ce titre, il est
intéressant de rappeler que ce document est au même
titre qu'un manuel d'assurance qualité, un document
général d'organisation volontairement
synthétique et dont les différents chapitres renvoient,
quand cela s'avère nécessaire, à des
procédures ou autres documents plus détaillés.
(Voir le paragraphe II.4.7 du chapitre précédent).
Retour sommaire
III.3.
Bilan des actions entreprises, et réflexions
diverses
III.3.1.
Bilan des actions entreprises
La majorité des actions entreprises sont maintenant
appliquées depuis plusieurs semaines, ce qui permet de dresser
un premier bilan.
Tout d'abord, pour ce qui est des procédures et des
documents associés mis en place, il est possible de dire que
leur appropriation a été dans l'ensemble massive et
rapide. Il est vrai que ces derniers ont été, chaque
fois que cela était possible, réalisés avec
l'agrément du plus grand nombre des futurs « utilisateurs
».
Les divers avis et échos entendus lors de réunions
formelles ou de rencontres informelles ainsi que plusieurs anecdotes
constatées tout au long de cette démarche me permettent
de dire que le but visé, qui je le rappelle reste
l'amélioration de la sécurité des patients, a
été atteint. Les graphiques présentés
figure 15a,b et c donnent un aperçu - chiffré - de
l'évolution positive de la sécurité
anesthésique au CHBS. Les deux premiers graphiques sont issus
des deux audits réalisés à quelques mois
d'intervalles - Mars/Avril et Août 2000 - à partir du
questionnaire d'auto évaluation (voir annexe A). Le dernier
présente la situation attendue à fin 2000 si le
planning élaboré est suivi convenablement et qu'aucun
impondérable majeur ne survient...
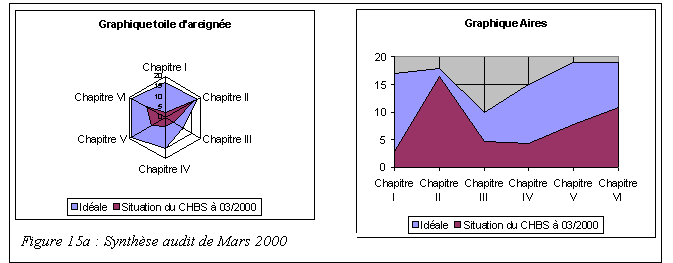
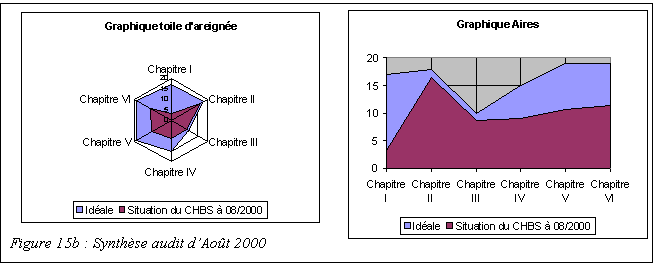
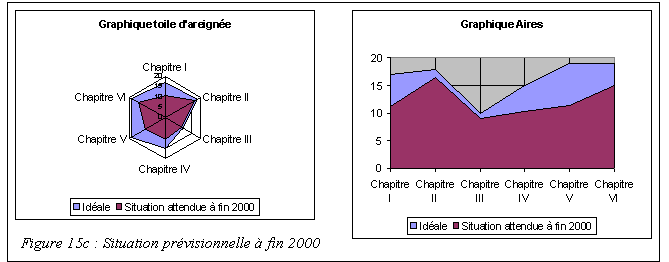
Je préciserai toutefois que ce travail collectif qui
demande rigueur, motivation et ténacité n'en est qu'a
ses débuts !
En effet, cette démarche, comme toute démarche
d'amélioration continue de la qualité nécessite,
d'une part, de contrôler périodiquement l'organisation
mise en place et d'entreprendre les actions correctives
nécessaires ; et d'autre part, une fois que les premiers
objectifs ont été atteint et sont correctement
maîtrisés, définir et planifier de nouveaux
objectifs à atteindre.
Par rapport à la méthodologie
développée au chapitre II, reste une étape
importante a réaliser qui est la création officielle
d'une commission de suivi des actions entreprises. Cette étape
indispensable pour assurer à moyen et long terme la
pérennité de la démarche est programmée
à l'automne. Cette planification n'est pas le fruit du hasard,
car elle est synchronisée avec la mise en place au CHBS d'une
direction qualité.
Retour sommaire
III.3.2.
Réflexions diverses...
La mise en place de contrôles, par les tutelles, de la
bonne application du décret n°94-1050 du 5/12/94 et de
l'arrêté du 3/12/95 reste à ce jour marginale
à l'échelon national. En effet, dans de nombreux
départements les contrôles de la mise en application
effective et « intelligente » de ces textes par les
établissements de soins (comme bon nombre d'autres textes
réglementant aujourd'hui les activités de soins et/ou
leur environnement) n'existent pas - ce qui n'est pas le cas de la
DDASS du Morbihan ! -. Il serait intéressant que lors de ces
contrôles, les médecins inspecteurs soit
accompagnés d'ingénieurs biomédicaux. Cette
association médecin/ingénieur permettrait à mon
sens une efficacité accrue des actions de contrôles.
Chacun prenant en compte plus particulièrement les
problématiques le concernant.
Le développement d'une politique d'amélioration
continue de la qualité nécessite l'usage d'une
quantité importante de documents dont il faut avoir la
maîtrise (indexage, classement, archivage ...). Ces documents
vont du document de synthèse ou manuel d'assurance
qualité aux nombreux enregistrements effectués en
passant par les manuels d'instruction ou techniques (voir la pyramide
documentaire...). La mise en œuvre d'une solution de gestion
électronique des documents ou plus globalement d'un logiciel
qualité paraît inéluctable.
De même, l'usage d'un logiciel de « GMAO » de bon
niveau, intégrant des fonctionnalités et aptitudes
minimums [18] tel qu'une capacité avérée
à communiquer avec d'autres applications de
l'établissement, comme un logiciel qualité ; est dans
le cadre de la sécurité anesthésique, et plus
globalement du contexte réglementaire, indispensable.
Conclusion
Ce stage de six mois est une expérience enrichissante
à plus d'un titre !
En effet, cette période m'a permis de découvrir une
structure hospitalière supplémentaire avec son
organisation et ses modes de fonctionnement qui sont toujours
intéressants à examiner et à analyser.
Ensuite, le sujet qui m'a été confié m'a
permis d'appliquer certains des concepts de la qualité
étudiés à l'UTC et que je souhaitais pouvoir
mettre en oeuvre rapidement. Il en ressort, que le système
qualité, est une réponse particulièrement
bien adaptée à la présente démarche
d'amélioration continue de la sécurité
anesthésique, et plus globalement à toutes les
récentes ou même futures exigences
réglementaires. Ainsi, par ce biais, il a été
possible d'engager une démarche qualité dans plusieurs
secteurs qui je l'espère va se poursuivre pour le plus grand
bénéfice de tous.
Par ailleurs, cette démarche qui implique de nombreux
services m'a permis de mesurer à quel point le management et
la communication sont importants car ils conditionnent
l'adhésion et la participation de tous les acteurs qui sont
deux conditions sine qua non pour assurer la réussite de la
démarche.
Enfin, la méthodologie mise en œuvre dans le
présent mémoire, va dès aujourd'hui trouver une
nouvelle application dans le domaine de l'obstétrique et de la
néonatologie du fait de la parution, le 16 juin dernier au
J.O., de l'arrêté du 25 avril 2000 [27] relatif
aux locaux de prétravail et de travail, aux dispositifs
médicaux et aux examens pratiqués en
néonatologie et en réanimation néonatale...
Retour sommaire
Glossaire
Louis BODELIO, est né
à Calcutta en 1799. Comme son père, il se voua à
la médecine. Il fût nommé Docteur en
médecine à Paris en 1831, avec une thèse sur
« les plaies pénétrantes de l'abdomen et du tube
intestinal ». Il vint alors s'installer à Lorient
où il resta jusqu'à sa mort, en 1887. Les
épidémies de choléra qui
éclatèrent à Lorient en 1832, 1834 et 1848, le
mirent en valeur. Il se dévoua jour et nuit, et ramena la
confiance dans une population affolée. En récompense de
son dévouement et de ses compétences il reçut en
1848, la Croix de Chevalier de la Légion d'Honneur.
ISA : Indice Synthétique
d'Activité.
SHAM : Société
Hospitalière d'Assurances Mutuelles. La SHAM est une mutuelle
d'assurances des hôpitaux qui couvre la
responsabilité hospitalière des
établissements de soins. Quatre types de risques sont couverts
: les risques cliniques, les risques dits de vie hospitalière
(par exemple, les chutes), les risques liés à
l'administration des produits sanguins ou pharmaceutiques, et enfin
les risques résultant du dysfonctionnement des dispositifs
médicaux.
DEMING : Edwards Deming, qualiticien
Américain, concepteur du cycle « PDCA » ou «
boucle qualité » (1930), dont l'intérêt
majeur est de capitaliser le progrès, donc de progresser
continûment en niveau de qualité.
Professionnel de
santé : Personne exerçant une activité,
salariée ou non, dans un établissement de soins.
CLIN : Comité de Lutte contre les
Infections Nosocomiales.
Procédure : Manière
spécifiée d'accomplir une activité. Dans de
nombreux cas, les procédures sont exprimées par des
documents. Lorsqu'une procédure est exprimée par un
document, le terme « procédure écrite » est
souvent utilisé. Une procédure écrite comporte
généralement l'objet et le domaine d'application d'une
activité ; ce qui doit être fait et qui doit le faire ;
quand, où et comment cela doit être fait ; quels
matériels, équipements et documents doivent être
utilisés ; comment cela doit être maîtrisé
et enregistré.
Mode opératoire :
Manière spécifiée et détaillée
d'accomplir une tâche. (Quoi et comment ?).
Enregistrement : Document qui
formule les preuves tangibles des activités effectuées
ou des résultats obtenus, en vue de la satisfaction des
exigences pour la qualité ou, dans le cas de la
sécurité anesthésique, exigées. (preuve
du respect des exigences).
AMDEC : Analyse des Modes de
Défaillance, de leurs Effets et de leur Criticité.
Méthode ayant pour objectif la maîtrise de la
sûreté de fonctionnement des systèmes par
l'analyse des risques de défaillances. Selon les objectifs
visés, plusieurs types d'AMDEC sont utilisés : AMDEC
produit, AMDEC processus, AMDEC machine.
Vérification :
Opération de contrôle permettant d'affirmer que le moyen
de mesure satisfait ou non à des prescriptions
préalablement fixées.
Etalonnage : est
considéré comme l'ensemble des valeurs issues de la
comparaison des résultats de mesure de l'instrument par
rapport à l'étalon.
Système qualité : Le
système qualité s'articule autour de deux notions, la
maîtrise et l'assurance de la qualité. Voir la norme ISO
9004 ˆ guide pour la mise en place et le management d'un
système qualité -.
Retour sommaire
Bibliographie
- [1] : Décret n°94-1050 du 05/12/94
relatif aux conditions techniques de fonctionnement des
établissements de santé en ce qui concerne la
pratique de l'anesthésie et modifiant le code de la
santé publique - troisième partie :décrets
- . (J.O. du 08/12/94, pages 17383 et suiv.).
- [2] : Arrêté du 03/10/95, relatif aux
modalités d'utilisation et de contrôle des
matériels et dispositifs médicaux (DM) assurant
les fonctions et actes cités aux articles D.712-43 et
D.712-47 du code de la santé publique. (J.O. du
13/10/95, pages 14932 et suiv.).
- [3] : Guimbaud B., la matériovigilance vue
par un assureur, la SHAM. Le nouvel hospitalier, Mai-juin 1996
: p.17-19.
- [4] : Loi n°98-535 du 01/07/98 relative au
renforcement de la sécurité sanitaire. (J.O. du
02/07/98).
- [5] : Norme EN ISO 9002 (1994) : Modèle pour
l'assurance de la qualité en production, installation et
prestations associées.
- [6] : Farges G., Concepts, outils et
méthodes pour les démarches de progrès.
Support de cours Université de Technologie
Compiègne, 1999.
- [7] : Thibault F., La maintenance et la
qualité en milieu hospitalier. Divergent s.a., Centre de
transfert - Compiègne.
- [8] : Norme NF S 90-155 (1990) : Matériel
médico-chirurgical ˆ Réseaux de distribution
de gaz médicaux non inflammables.
- [9] : Norme FD S 99-130 (1998) : Lignes directrices
pour la mise en œuvre d'un système qualité
dans un établissement de santé.
- [10] : Directive 93/42/CEE du 14/06/93 relative aux
dispositifs médicaux (J.O.C.E. du 12/07/93).
- [11] : Décret n°96-32 du 15/01/96
relatif à la matériovigilance exercée sur
les dispositifs médicaux et modifiant le code de la
santé publique (J.O. du 17 janvier 96, pages 803 et
suiv.).
- [12] : Ordonnance n°96-346 du 24/04/96 portant
réforme hospitalière. (J.O. du 25/04/96).
- [13] : Shiba S., Les outils du management de la
qualité. MFQ, bibliothèque qualité,
5ème édition, 1995.
- [14] : Recommandations concernant l'appareil
d'anesthésie et sa vérification avant
utilisation. Société Française
d'Anesthésie et de Réanimation, 1ère
édition, 1994.
- [15] : Laboutique X., Benhamou D., Evaluation d'une
liste de vérification du matériel
d'anesthésie avant utilisation. Annales
Françaises d'Anesthésie et de Réanimation,
Elsevier, 1997 ;16 : p.19-24.
- [16] : Auroy Y., Vignon M., Diraison Y., Delmouly
N., Bonsignour J.P., Impact de la mise en œuvre d'une
feuille de contrôle d'ouverture de salle
d'opération. Annales Françaises
d'Anesthésie et de Réanimation, Elsevier, 1995
;14-3 : p. R273.
- [17] : Billard V., Baguenard P., Puizillout J.M.,
Ankri J.C. et al., Prévention des pannes des
systèmes d'anesthésie. Annales Françaises
d'Anesthésie et de Réanimation, Elsevier 1995
;14-3 : p. R274.
- [18] : Dugor D., Forcadell L., Geyssens S.,
Définition des éléments essentiels de
l'outil GMAO face au contexte réglementaire et à
l'attente des services biomédicaux. Projet
d'étude DESS TBH, UTC, 1999/2000. URL :
https://www.utc.fr/~farges.
- [19] : Norme X 60-010 (1994): Maintenance ˆ
Concepts et définitions des activités de
maintenance.
- [20] : Groupe de travail SFAR-AFIB, une aide
à la lecture pour l'arrêté du 3 octobre
1995. La lettre de la SFAR N° 15, p.5-10.
- [21] : Machecler G., Maliges C., Farges G.,
Thibault F., Gestion de la qualité: Faut-il un
logiciel?. RBM News, 1999, vol. 21, n°1, p.7-8.
- [22] : Dugor D., Forcadell L., Geyssens S., Farges
G., Logiciels qualités et système d'information
dans les établissements de santé. RBM News, 2000,
vol. 21,n°3, p.7-9.
- [23] : Langrand R., Pommier M., Les ECME,
Equipements de contrôle, de Mesure et d'Essai, ou la
nécessité d'une parfaite maîtrise. RBM
News, 1998, vol. 20, n°2, p.7-8.
- [24] : NF S 90-140 (1988) : Matériel
médico-chirurgical ˆ Air à usage
médical ˆ Taux d'impuretés admissibles et
méthodes d'essais.
- [25] : NF S 90-141 (1988) : Matériel
médico-chirurgical ˆ Flexibles de raccordement pour
fluides médicaux.
- [26] : NF S 90-116 (1988) : Matériels
médico-chirurgical ˆ Prises murales et embouts
correspondants pour fluides médicaux.
- [27] : Otteni J.C., Ancellin J., Arguments en
faveurs de l'équipement de l'appareil
d'anesthésie d'une bouteille d'oxygène de
secours. Annales Françaises d'Anesthésie et de
Réanimation, Elsevier, 1994 ; 13, p.201-203.
- [28] : Arrêté du 25/04/2000 relatif
aux locaux de prétravail et de travail, aux dispositifs
médicaux et aux examens pratiqués en
néonatologie et en réanimation néonatale
prévus à la sous-section IV « conditions
techniques de fonctionnement relatives à
l'obstétrique, à la néonatologie et
à la réanimation néonatale » du code
de la santé publique. (J.O. du 16 juin 2000 pages 9068
et suivantes).
Retour sommaire
Table des
illustrations
- Figure 1 : Plan du site principal du CHBS
(Site de Bodélio) NON DISPONIBLE
- Figure 2 : Répartition
des dépenses du CHBS
- Figure 3 : Organigramme du
service biomédical
- Figure 4 :
Répartition des dispositifs médicaux (DM) mis en
cause dans les sinistres survenus entre 1992 et 1995 à
la SHAM
- Figure 5 : Répartition
des services dans lesquels ce sont produits les sinistres
mettant en cause des DM entre 1992 et 1995 à la
SHAM
- Figure 6 : La roue de DEMING ou
cycle PDCA
- Figure 7 : Logigramme de la
méthodologie proposée dans le cadre de
l'amélioration de la sécurité
anesthésique
- Figure 8 :
Représentation symbolique du groupe de travail sur la
sécurité anesthésique
- Figure 9 : Exemple de
représentation graphique « en radar »
- Figure 10 : La pyramide
documentaire
- Figure 11 : Principe retenu
pour les check-list de vérification des matériels
d'anesthésie avant utilisation
- Figure 12 :
Représentation schématique sur la terminologie
employée pour le terme « maintenance »
- Figure 13 : Schéma de
principe de la méthodologie utilisée afin de
définir une politique de maîtrise de la
maintenance des DMA
- Figure 14 : Logigramme
décrivant les étapes retenues dans le cadre de la
procédure de réception/mise en service des
DM
- Figure 15 : Graphiques de
synthèse des deux audits internes réalisés
à 4 mois d'intervalle et mettant en évidence
l'évolution positive du CHBS sur la
sécurité anesthésique
Retour sommaire
ANNEXES
Table des annexes
- Annexe A : Questionnaire d'auto évaluation
dans le cadre de la sécurité
anesthésique
- Annexe B : Check-list de contrôle des
équipements d'anesthésie avant le programme
opératoire et entre chaque patient (salles
d'intervention du bloc central)
- Annexe C : Check-list journalière de contrôle
des équipements d'anesthésie en salle de
réveil : NON DISPONIBLE*
- Annexe D : Exemple de fiche de vérification
détaillée des équipements avant
utilisation ou après une maintenance importante : NON
DISPONIBLE*
- Annexe E : Procédure de demandes et de traitement
des interventions sur les dispositifs médicaux
[1160PR001] & ses documents attachés
(demande d'intervention...) : NON DISPONIBLE*
- Annexe F : Exemple de planning d'entretien
intégré aux « carnets de bord » des
stations d'anesthésie : NON DISPONIBLE*
- Annexe G : Fiche de mise en service d'un équipement
biomédical : NON DISPONIBLE*
- Annexe H : Fiche de suivi métrologique des ECME :
NON DISPONIBLE*
- Annexe I : Fiche de suivi individuel de formation : NON
DISPONIBLE*
- * Disponible sur
version papier ou sur disquette (fichier WORD2000).
Retour sommaire
Annexe
A: Questionnaire d'auto évaluation dans le cadre de la
sécurité anesthésique
Cliquer ici pour visualiser le
questionnaire d'auto évaluation
Annexe B: Check-list de contrôle
des équipements d'anesthésie avant le programme
opératoire et entre chaque patient

Page 1 et 2 de la check-list de contrôle
avant programme opératoire et entre chaque nouveau patient
(Utilisée dans
les salles d'interventions du bloc central du CHBS).

















