I. La
radioprotection
1.1
Introduction
1.1.1 Définitions
La radioprotection a
pour
objectif d’assurer la protection de la santé des populations soumises
aux
rayonnements ionisants (personnes publiques, patients et travailleurs),
ainsi
que la protection de l’environnement. Ces rayonnements pouvant
représenter un
danger pour l’homme, la radioprotection recouvrent l’ensemble des
aspects
techniques et réglementaires mis en œuvre pour assurer leur sécurité.
Avec plus de 110000
professionnels exposés aux risques de rayonnements, le secteur médical
est le
premier secteur concerné par la surveillance dosimétrique devant
l’industrie
nucléaire (84000 salariés).
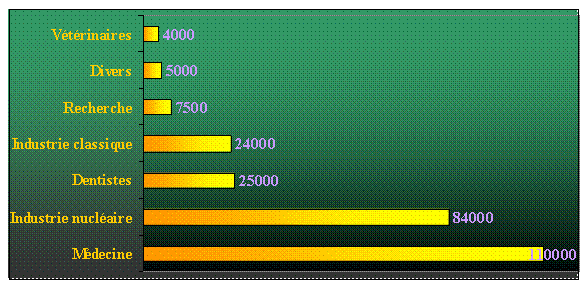
Fig.
1.1
Répartition des 260 000 travailleurs surveillés (Source IRSN)
La majeure partie du personnel médical
exposé travaille en
radiologie. En 2004, le parc médical français comptait :
- 17000 installations en radiodiagnostic, dont 2500
mammographes
- 400 appareils de radiothérapie
- 660 utilisateurs de « radionucléides »
De plus, il faut ajouter à ces chiffres les accélérateurs de
particules ainsi que le parc des dentistes qui compte près de
35000
installations
[1].
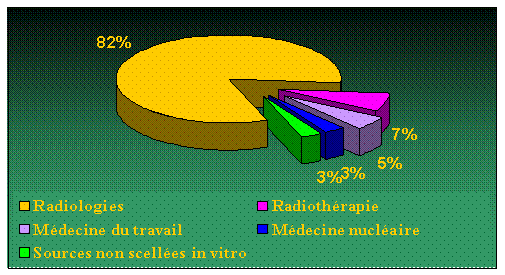
Fig.
1.2 Répartition des 110 000 professionnels du secteur
médical
(Source
IRSN)
Bien, qu’en moyenne
les doses utilisées dans le secteur
médical soient parmi les plus faibles, c’est là que sont relevées les
plus
fortes expositions individuelles :
- Sur
les 111 travailleurs (tous secteurs
confondus : nucléaire, industrie, médical, recherche) dont la dose
a
dépassé 20 mSv en 2001, 66 travaillaient en radiodiagnostic et
2 en
radiothérapie.
- Sur les 21 travailleurs (tous secteurs
confondus) dont la dose a dépassé 50 mSv, 17 travaillaient en
radiodiagnostic et 1 en radiothérapie [1].
1.1.2 Organismes
internationaux
Au niveau
international, une organisation assure le rôle d’expert en matière en
radioprotection, c’est la Commission Internationale de
Protection
Radiologique (CIPR). Cette Organisation Non Gouvernementale (ONG),
crée en
1950, propose des recommandations édictées sous formes de publications.
Ces recommandations n’ont aucun caractère obligatoire, mais font
référence sur le
plan international. Elles sont d’ailleurs reconnues par plusieurs
instances
internationales (OMS, ONU, communauté Européenne…). La publication qui
a le
plus influencé la politique de sûreté nucléaire et de radioprotection
en Europe
et donc en France, est la CIPR 60. Dans cette
publication sont
édictées les recommandations suivantes :
- Définitions des grandeurs et unités
dosimétriques
- Classifications des
effets des rayonnements sur
l’homme
- Principes fondamentaux en
Radioprotection [2]
En
Europe, le traité de Rome institua en mars 1957, le Comité Européen de
l’Energie Atomique (CEEA) chargé de coordonner les programmes de
recherche sur
l’énergie nucléaire. La commission EURATOM est l’une des tâches
confiées
à ce comité. Elle est chargée d’édicter les directives visant à
protéger les
populations des états membres contre les rayonnements ionisants et à
réglementer l’activité nucléaire au sein de ces états.
1.1.3 Organismes nationaux
En France, il
existe un réseau d’organismes chargés d’assurer l’application des
principes de
radioprotection énoncés au sein de l’Union.
La Direction
Générale de la Sûreté Nucléaire et de la Radioprotection (DGSNR) dépend
des ministères de l’industrie, de l’environnement et de la
santé, et assure la coordination générale des contrôles et inspections.
Les
Directions Régionales de l’Industries de la Recherche et de
l’Environnement
(DRIRE) sont chargées par la DGSNR des opérations de contrôle sur les
installations locales.
Les
applications médicales des rayonnements ionisants forment un des
principaux
domaines sur lesquels l’Institut de Radioprotection et de Sûreté
Nucléaire
(IRSN), a exercé ses missions de recherche et de surveillance. Il
rassemble
plus de 1 500 experts et chercheurs issus de l'Institut de protection
et de
sûreté nucléaire (IPSN) et de l'Office de protection contre les
rayonnements
ionisants (OPRI), et il est compétent en sûreté nucléaire et
radioprotection
ainsi que dans le domaine du contrôle des matières nucléaires et
sensibles.
Elles assurent ses fonctions auprès d’organismes publics ou privés,
français ou
étranger.
1.2
Les effets des
rayonnements ionisants
1.2.1 Les
rayonnements ionisants
- Les Particules
chargées : issues de
radioactivité, rayonnement α, β+ et β-
- Rayonnement α : formé de
particules massives (des noyaux d’hélium), il ne parcourt que quelques
centimètres dans l’air et peut être arrêté par une feuille de papier.
- Rayonnement β : formé d’électrons
négatifs et positifs, il parcourt quelques mètres dans l’air et peut
être
stoppé par une paroi de bois ou de verre.
- Les Particules non chargées : Rayonnement
neutronique
Formé de neutrons, il possède un
fort pouvoir ionisant mais il est fortement atténué par les matériaux
hydrogénés comme l’eau.
- Les Radiations électromagnétiques
- Rayonnement X : formé de photons,
des
écrans de plomb sont nécessaires pour l’arrêter
- Rayonnement γ : formé de photons,
mais plus énergétiques que les X, il parcourt plusieurs centaines de
mètres
dans l’air ; des écrans épais de plomb ou de béton sont
nécessaires pour
l’arrêter.
Retour
sommaire
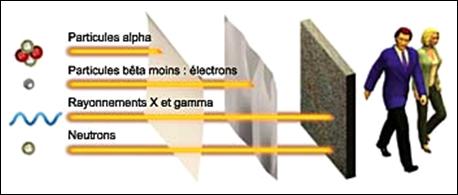
Fig.
1.3 Les rayonnements ionisants
1.2.2 Les Sources
On distingue
différentes
sources :
- Les sources non scellées : Ce sont
des
sources radiologiques non confinées, dont la présentation et les
conditions
normales d’utilisation ne permettent pas de prévenir toute dispersion
de
substances radioactives. Exemples : Les substances émettrices de
rayonnements γ, β+ comme l’Iode 125, le
Technétium métastable 99, le Fluor 18.
- Les sources scellées : Elles sont, à
l’inverse des précédentes, des sources constituées par des substances
radioactives solidement incorporées dans des
matières inactives. Utilisations
thérapeutiques médicales, comme la radiothérapie
(exemple des bombes à Cobalt).
- Les générateurs de rayons X :Concernant les
appareils de radiologies.
- Les accélérateurs de particules.
1.2.3
Irradiation accidentelle
- La source agit à distance : Compte
tenu du
faible parcours dans l’air des rayonnements α et β, les
dangers d’une telle irradiation ne sont dus
qu’aux rayonnements X, γ,
aux neutrons et aux β durs.
- La source est au contact de la peau :
Cela
engendre une irradiation des couches basales de l’épiderme, ainsi
qu’une
irradiation en profondeur.
- Voie cutanée : Contamination
surfacique,
atmosphérique (ex : vapeur d’eau tritiée), blessure, piqûre.
- Voie respiration : Due à la
présence de gaz ou
d’aérosols dans l’atmosphère.
- Voie digestive : Par l’eau, les
aliments, le
contact buccal d’un objet contaminé.
Contre le risque d'exposition externe,
il existe
3 possibilités de protection :
- Distance : l'exposition est
inversement
proportionnelle au carré de la distance, donc la protection peut se
faire en
augmentant la distance à la source.
- Utilisation d'un écran : l'utilisation
d'un
écran de protection permet d’absorber la radiation (variable selon
l’énergie du
rayonnement et l’activité de la source).
- La durée : l'irradiation est directement
proportionnelle au temps passé, il convient donc de diminuer au maximum
le
temps de scopie ou de graphie [3].
1.2.4
Grandeurs et unités dosimétriques La radioprotection vise
aussi à
améliorer l’évaluation des effets pouvant résulter d’expositions à de
faibles
doses d’irradiation. En l’absence d’effets directement mesurables, les
risques
éventuels liés aux faibles niveaux d’exposition ont jusqu’à présent été
estimés
à partir d’extrapolations des données obtenues à forte dose (notamment
à
Hiroshima et Nagasaki), conditions pour lesquelles les effets sont
directement
observables. Sur le terrain, la dosimétrie est l’outil permettant la
mesure des
doses des rayonnements ionisants selon des modalités définies par la
radioprotection, notamment celles exprimées par le CIPR. Ces doses
peuvent être
calculées ou mesurées [4].
Dose absorbée : L'exposition
à des rayonnements ionisants se traduit par l'absorption par
l'organisme d'une
certaine énergie: c'est la dose absorbée. La dose absorbée est
fonction de l'activité du radionucléide, de la nature et de l'énergie
du
rayonnement, du temps d'exposition et de la distance à la source. Elle
correspond au dépôt d’une énergie de 1 joule par kilogramme.
L'unité est le Gray: 1 Gy =
1 J.kg-1
L’ancienne unité de dose absorbée
était le Rad (Rd). 1Rd = 10-2 Gy
Dose
efficace : La dose efficace correspond à la fraction
d'énergie effectivement transférée à l'organisme. La dose efficace est
déduite
de la dose absorbée au moyen de facteurs correctifs fonction de
la nature
du rayonnement et du tissu ou de l'organe exposé et aussi, en cas
d'ingestion,
du temps de séjour du radioélément dans l'organisme. C'est la somme des
doses
efficaces pondérées délivrées aux différents tissus ou organes du corps
par
l'irradiation interne et externe. L'unité est le Sievert: 1 Sv= 1
J.Kg-1
Dose
équivalente : A
dose absorbée égale, les différentes variétés de rayonnements
produisent des
effets biologiques différents. La prise en compte de l'effet biologique
s'effectue donc en pondérant la dose absorbée dans un organe par la
qualité du
rayonnement. On obtient alors la dose équivalente. Pour les rayons X le
facteur
de pondération est 1, donc la dose absorbée exprimée en Gray est égale
à la
dose équivalente exprimée en Sievert.
Elle représente la dose absorbée
par le tissu ou l’organe, pondérée suivant le type et la qualité du
rayonnement.
L'unité est le Sievert : 1
Sv= 1 J.Kg-1
Dose équivalente
engagée et Dose
efficace engagée : Ces valeurs sont déterminées par des
calculs
définis dans l’arrêté du 1er septembre 2003 « définissant
les modalités de calcul des doses efficaces et des doses équivalentes
résultant
de l’exposition des personnes aux rayonnements ionisants ».
[Annexe 1]
Les unités les plus utilisées
sont :
- Le Becquerel : Un échantillon
radioactif se caractérise par son activité qui est le nombre de
désintégrations
de noyaux radioactifs par seconde qui se produisent
en son sein. L’unité
d’activité est le becquerel, le symbole Bq.
1 Bq = 1 désintégration
par seconde.
- Le
Gray : L’unité qui permet de mesurer
la quantité de rayonnements absorbés (ou dose absorbés) par un
organisme
ou un objet exposé aux rayonnements. Le gray a remplacé le rad en 1986.
1 Gy = 100 rads = 1 joule
par kilo de matière irradiée.
- Le Sievert : Les effets
biologiques
des rayonnements sur un organisme exposé (selon sa nature et les
organes
exposés) se mesurent en sievert. L’unité la plus couramment
utilisée est le
milli sievert, ou millième de sievert.
1.2.5 Les effets sur
la santé
Le résultat de
l’interaction des
rayonnements avec la matière est toujours une ionisation
de la
matière, quand leur énergie est suffisamment grande.
Les dégâts causés aux
cellules
par les rayonnements ionisants ont des conséquences au niveau supérieur
d’organisation des cellules. Les rayonnements peuvent affecter les
cellules
somatiques ou les cellules germinales de l’organisme.
Dans le premier cas, les
conséquences sont un vieillissement accéléré ou le développement de
cancers.
Dans le second cas, les
effets
attendus sont une réduction de la fertilité. On suppose aussi des
mutations
affectant les descendants.
Lors de fortes irradiations, les
effets à court terme sont dus à la destruction des cellules de
l’organisme.
Lors de faibles irradiations, les
effets à court terme
n’apparaissent pas. Seuls subsistent les effets à long terme liés à la
modification
des cellules.
A cause de leurs
différentes
pertes d’énergie à travers la matière, tous les rayonnements n’ont pas
les
mêmes effets sur les cellules, ni la même nocivité sur l’organisme.
Ainsi, pour
une même énergie déposée, les neutrons induiront un taux de cancers
plus élevé
que les rayons γ.
|
Rayonnements
|
a, b
énergie
< 70 keV
|
b énergie > 70 keV
|
X et g,
b énergie
élevée, neutrons
|
|
Profondeur de
pénétration dans les tissus
|
Environ 10µm : arrêtés par la couche cornée
|
Quelques millimètres Atteignent le derme
|
Très pénétrants :
Traversent le corps
|
|
Effets
|
Exposition externe inoffensive
Exposition
interne grave
|
Lésions cutanées
|
Lésions des tissus et organes
|
|
Fig.
1.4 Tableau résumant les risques encourus selon la nature du
rayonnement et
le type d'exposition
On distingue deux types d‘effets des
rayonnements sur la
santé :
- Les effets stochastiques sont associés à la
transformation des cellules, plus qu’à leur destruction. Ils se
traduisent par
des dommages (cancers, effets génétiques) qui risquent d’autant plus
d’apparaître que la dose de rayonnement a été importante. La
probabilité
d’apparition d’un cancer dépend de la dose reçue. Ils ne sont pas
caractéristiques des rayonnements. Ces effets sont du type « tout
ou
rien » : un cancer se déclenche ou ne se déclenche pas, mais
il n’est
pas plus ou moins grave.
- Les effets déterministes sont des dommages
qui apparaissent rapidement et qui se déclenchent avec certitude chez
tout le
monde au dessus d’une dose élevée appelée seuil. Ce seuil est
de 0.3
Gray pour des expositions partielles. Plus le seuil est
dépassé, plus
les dommages causés sont graves et on observe une perte de la capacité
fonctionnelle du tissu. Ils sont dus, pour l’essentiel, à la
destruction
massive des cellules de l’organisme. C’est ce qui explique que l’unité
utilisée
pour les effets déterministes soit la quantité d’énergie laissée dans
les
tissus par le rayonnement i.e. le Gray (J/kg). Ils sont déterministes
puisqu’ils peuvent être prédits si la dose d’irradiation est élevée et
mesurent
la gravité clinique de l’effet.
|
Effets
déterministes recensés
|
Dose
d’irradiation
|
|
Stérilité
masculine temporaire
|
à partir de
0,15 Gy
|
|
Diminution
temporaire des leucocytes (famille de globules blancs)
|
de 0,2 à 1 Gy
|
|
Nausée, asthénie
Modification de la formule sanguine
Effet immunodépresseur (risques d’infections)
|
de 1 à 2 Gy
|
|
Risque de
stérilité féminine
|
à partir de
2,5 Gy
|
|
Stérilité
masculine définitive
|
de 3,5 à 6 Gy
|
|
Aplasie (arrêt ou insuffisance du
développement d’un tissu ou d’un organe).
En l’absence de traitement, au moins la moitié des personnes irradiées
meurent et il existe des risques de séquelles.
|
à partir de
4,5 Gy
|
|
Atteinte
oculaire (survenue possible de cataracte de 1 à 10 ans après
l’irradiation)
|
à partir de
5 Gy
|
|
Atteinte
gastro-intestinale
|
6 Gy
|
|
Atteinte
pulmonaire
|
8 Gy
|
|
Coma, mort cérébrale
Mort inévitable
|
au delà de
10 Gy
|
Fig.
1.5 Les
effets déterministes décrits pour des expositions à des rayonnements X
ou gama.
La relation dose-effet a donc
une signification différente pour les effets déterministes et pour les
effets
probabilistes. Pour les effets déterministes la probabilité est nulle
en
dessous de la dose seuil et après, la probabilité et la sévérité du
dommage
augmentent rapidement jusqu’à 1. Pour les effets stochastique, la
probabilité
que le dommage cellulaire introduit par une faible dose produise un
jour un
clone de cellule cancéreuses ou soit la base d’un effet héréditaire est
faible,
mais non nulle. Pour calculer cette probabilité, il faut introduire les
facteurs de pondération radiologique Wr et tissulaire Wt (voir tableau
Annexe II).
Face
à la généralisation de l’exposition aux rayonnements ionisants en
médecine, le
principe de précaution s’est mis en place. La commission européenne a
adoptée
une série de mesures, visant à la mise en œuvre d’une politique de
protection
des individus qu’ils soient du public, travailleurs ou patients. Pour
cela,
elle s’est basée sur trois principes généraux énoncés par le CIPR, à
savoir :
- La
justification
des activités conduisant des individus à être exposés à des
rayonnements : Le bénéfice économique et social doit
être supérieur aux
préjudices
subis par l’individu.
- L’optimisation
de
la protection : Le niveau d’exposition doit être le
plus bas
possible tout en répondant aux besoins sociaux et économiques.
C’est le
principe ALARA (As Low As Reasonnably Achievable.
- La limitation
des
doses individuelles : Aucun individu (travailleurs ou
public)
ne doit être exposé à des doses « inacceptables ».
1.3.1
Les
directives EURATOM
Nous
citerons dans cet exposé les trois directives majeurs ayant eu un
impact
important sur la mise en place des mesures de radioprotection en
France. Elles
sont en fait la transposition dans un cadre législatif des principes du
CIPR.
La
première est la directive
90/641/EURATOM
du 4 décembre 1990 [1] concernant
« la protection
opérationnelle des
travailleurs extérieurs exposés à un risque de rayonnements ionisants
au cours
de leur intervention en zone contrôlée ».
La
directive
96/29/EURATOM du
13 mai 1996 [2] fixant
les
« normes de base relatives à la
protection
sanitaire de la population et des travailleurs contre les dangers
résultant des
rayonnements ionisants ».
- Cette
directive impose la justification des pratiques professionnelles
amenant les
travailleurs à être exposé à des rayonnements. Ces expositions pouvant
être justifiées par des avantages économiques, sociaux ou sanitaires
engendrés par
de telles pratiques.
- Elle
impose le principe d’optimisation des doses pour le public et pour les
travailleurs.
- Elle
définie une limitation des doses pour les personnes du public (1 mSv /
an
pendant 5 ans et 5 mSv max sur un an) et pour les travailleurs (100 mSv
tous
les 5ans avec 50 mSv max sur 1 an).
- Elle
instaure la classification des travailleurs en catégories A et B.
- De
plus, elle impose une évaluation des risques radiologiques encourus.
La
directive 97/43/Euratom du 30 juin 1997 [3] est relative à
« la
protection sanitaire des personnes contre les dangers des rayonnements
ionisants lors d'expositions à des fins médicales ». Elle
complète la
directive 96/29 en demandant que soient mis en œuvre les principes de
justifications (
article 3) et d’optimisation (
article 4)
pour :
- L’exposition des patients au titre d’un radiodiagnostic ou d’un
traitement médical personnel
- L’exposition des personnes dans le cadre de la
surveillance
professionnelle
- L’exposition des personnes dans le cadre de
programmes de dépistage
médical
- L’exposition des personnes dans le cadre de
programmes de recherche
médical ou biologique
- L’exposition des personnes dans le cadre des
procédures médico-légales
Concernant l’optimisation des examens
de radiodiagnostics, cette
directive impose l’élaboration et l’utilisation de niveaux de
références
diagnostics. De plus, elle impose un inventaire à jour des appareils,
ainsi
que le contrôle qualité.
1.3.2
La législation française
En
France, la mise en œuvre des dosimètre opérationnelle pour les
travailleurs évoluant
dans une zone dite « contrôlée », devient obligatoire avec le
décret
n°98-1186 du 24 décembre 1998 [18].
En
2001, l’ordonnance n°2001-270 du 28 mars 2001 [16]
réclame que
« les
professionnels pratiquant des actes de radiodiagnostics, radiothérapies
ou médecines
nucléaires, doivent suivre une formation sur la protection des
personnes
exposées à des fins médicales ».
Le
décret n°2003-270 du 24 mars 2003 [12],
« relatif à la protection des personnes exposées à des fins
médicales et
médico-légales », transpose en partie la directive
97/43/EURATOM.
Ce
texte suppose que l'on évalue et sélectionne les actions
de radioprotection qui sont les plus efficaces tout en satisfaisant aux
objectifs diagnostiques, comme par exemple la qualité de l'image. Ce
décret est
donc l’application des principes de justification et
d’optimisation de la
directive européenne. De plus il introduit dans le cadre réglementaire
français, la notion de "niveaux de références diagnostique de dose"
établis par le Ministère de la Santé. Pour aider les radilogues, la
Société Française de Radioprotection (SFR), avec le concours de
l'Agence Nationale d'Accréditation et d'Evaluation en Santé (ANAES), a
rédigé un guide des indications des examens d'imagerie. [5]
Le
décret n°2003-296 du 31 mars 2003 [10] vient
définir
les
nouvelles doses efficaces maximales admises dans les zones surveillées
et
contrôlées. En outre, il impose une surveillance médicale accrue pour
les
travailleurs (cf. chap. 1.4).
L’arrêté du 21 janvier 2004,
[8]
« définissant
les éléments obligatoires d’information à transmettre aux patients
après un
acte de médecine nucléaire » oblige les médecins à
transmettre des
« recommandations » aux personnes exposées aux rayonnements
ionisants. Il ne concerne pour l’instant que les actes de médecine
nucléaire.
Le
progrès le plus important vient d'un arrêté du 12 février
2004
[7] fixant
les « niveaux de référence diagnostiques » prévus par
le décret
du 24 mars 2003. Cet arrêté fixe, pour les examens exposant aux
rayonnements
ionisants les plus courants ou les plus irradiants, les niveaux de
référence
diagnostiques. Ils correspondent à des doses de rayonnement qui ne
doivent pas
être dépassées sans justification technique ou médicale. Le radiologue
(ou le
spécialiste de médecine nucléaire) doit effectuer au moins une fois par
an une
évaluation de la dose émise (ou de l'activité administrée en médecine
nucléaire) pour des examens courants, et entreprendre des actions
correctrices
si les doses observées dépassent les niveaux de référence.
1.3.3
Maintenance et contrôle qualité
- Le décret n°2001-1154 du 5 décembre 2001 [15]
« relatif à l’obligation de maintenance et au contrôle qualité des
dispositifs médicaux » transpose l’obligation de contrôle qualité
et de
maintenance faite dans la directive 97/43. En effet sont cités :
les
appareils de radiothérapie externes, les appareils dit
« radiogènes » et les mammographes et ostéodensitomètres.
Seulement
ni les modalités de contrôle et de maintenance, ni les dates
d’applications ne
sont définis en 2001.
- L'arrêté du 3 mars 2003 [13] fixe les
listes des
dispositifs médicaux soumis à obligation de maintenance et au contrôle
de
qualité interne et externe. Il s’agit notamment des équipements en
radiologie,
médecine nucléaire et radiothérapie (réalisé par un prestataire
extérieur
agréé). Il demande que soit mis en place un inventaire à jour, un essai
à la réception du matériel avant la mise en service et la mise en place
d'un programme d'assurance qualité. Il précise l'obligation de
maintenance à compter du 19 mars 2003 pour les appareils de
mammographie et d'ostéodensitométrie, et à compter du 1er janvier pour
les autres équipements radiogènes.
- Concernant les appareils de mammographies
analogiques, le
protocole de contrôle qualité interne et externe a été établit dans la
décision du
27 mars 2003 [11]
avec mise en œuvre depuis le 8 octobre 2003.
- Souhaitant étendre de manière progressive ce type
de
contrôle, l’arrêté du 2 mars 2004 [5], [6] donne les modalités
du
contrôle
qualité externe et interne des installations de radiothérapie
externe,
ainsi que les modalités du contrôle qualité interne de
l’accélérateur
d’électrons.
1.4 La
protection des personnes
A l’échelle internationale, il a été
défini la
dose maximale admissible (DMA), qui est à l'origine "la dose de
rayonnement ionisant qui ne doit causer aucune lésion corporelle
appréciable
chez une personne exposée, à aucun moment de sa vie". Cette DMA est
utilisée comme norme de contrôle des expositions des professions
exposées.
C'est un équivalent de dose annuel,
représentant
une limite, dont le respect est contrôlé par la dosimétrie
réglementaire des
personnels exposés.
Cette DMA est exprimée en milli sievert
(mSv). Sa
valeur est de 50mSv par an et elle représente le centième de la
dose–érythème
(dose nécessaire à l'apparition d'effets cutanés après une exposition
délivrée
en une fois) et 25 fois l'exposition naturelle moyenne annuelle en
France.
Les
législations nationales, suite aux recommandations du CIPR ramène cette
limite
de dose à 100 mSv sur 5 ans, soit 20 mSv /an.
En
France, le décret n°2003-296 du 31 mars 2003 définit les seuils
et les
mesures à prendre en compte pour protéger les travailleurs des
rayonnements
ionisants. Afin de déterminer le suivi des travailleurs exposés,
l'employeur
est tenu de les classer en catégories selon le niveau d'exposition
susceptible
d'être atteint dans les conditions normales de travail.
|
Organes exposés
|
Limites travailleurs
|
Limites du public
|
|
Equivalent de dose en
profondeur du corps entier
|
100 mSv en 5 ans avec un maximum de 50 mSv en
12 mois
|
5 mSv / an
|
|
Peau
|
500 mSv / 12 mois
|
-
|
|
Cristallin
|
150 mSv / 12 mois
|
-
|
|
Mains, avant-bras, pieds,
chevilles
|
500 mSv / 12 mois
|
-
|
Fig.
1.6 Limites d’exposition
- Personnel de catégorie A :
Travailleurs directement affectés à des travaux
sous rayonnements ionisants susceptibles de recevoirune dose efficace
supérieur à 6 mSv.
- Personnel de catégorie B :
Avec la nouvelle réglementation, ces
travailleurs sont ceux qui ne relèvent pas du classement en catégorie A.
- Déclaration à l'inspection du
travail, au service prévention de la CRAM
- Surveillance médicale spéciale
au moins une fois par an
- Information et formation des travailleurs sur les
risques encourus
- Présence d'une personne compétente ayant
bénéficié d'une formation particulière chargée de veiller au respect
des
mesures de protection, de participer à la formation des travailleurs,
d'effectuer
les analyses.
- Mesures d’ordre technique :
- Les zones de travailles sont
classées selon leur « dangerosité » et doivent être
facilement
identifiables, notamment à travers l’affichages de balises et de
« trèfles ».
- ZONE Contrôlée (accès réglementé) :
Cette zone
correspond aux locaux de travail dans lesquels l’exposition des
travailleurs
pourrait dépasser 3/10 de la limite moyenne annuelle réglementaire,
dans les
conditions normales de travail. De plus, les travailleurs sont
contrôlés
par
dosimétrie opérationnelle.
- ZONE Surveillée (accès
réglementé) : Signalée par un trèfle bleu, cette zone
correspond aux
locaux de travail dans lesquels l’exposition des travailleurs pourrait
dans les
conditions normales de travail, dépasser 1/10 de la
limite
moyenne annuelle réglementaire. Les travailleurs sont contrôlés par
dosimétrie passive.[6]
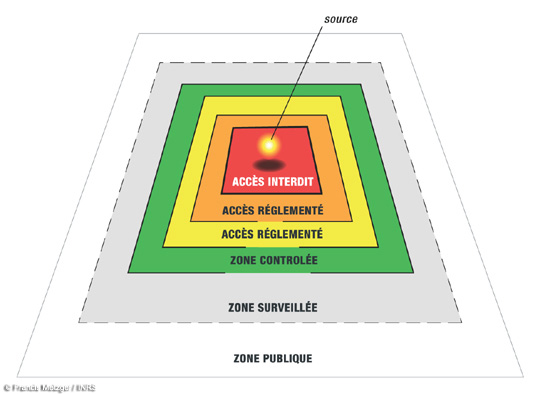
Fig. 1.7 Exemple
d’organisation des zones de travail en radioprotection
Retour sommaire
Fig.
1.8 Balisages
des zones
Retour
sommaire
II.
Dosimétrie opérationnelle
2.1 Le contexte
Les sources
radioactives
utilisées en milieu médical sont très diverses. Elles couvrent
notamment la
radiothérapie, la curiethérapie, la radiologie (conventionnelle,
mammographie,
scanner), la médecine nucléaire. Ces sources émettent selon les
modalités des
photons X ou γ, des électrons de haute énergie ou des particules β.
Toutes ces applications entraînent pour le personnel un risque
potentiel d’exposition
externe. Suivant le type de modalité, le personnel peut ou non rester
dans la
salle de traitement. L’accès à la salle est interdit pour le personnel
pendant
le traitement en radiothérapie, alors qu’il est possible en
radiodiagnostic
derrière un paravent de protection par exemple. Cependant, certains
examens
très spécifiques comme la radioscopie, nécessite la présence du
personnel à
proximité du dispositif et du patient. Celui-ci est d’ailleurs à la
source de
la diffusion de rayonnement, bien que d’énergie plus faible que le
rayonnement
primaire, entraînant un risque pour le personnel.
Ainsi est-il
fondamental de
suivre les doses potentielles reçues par le personnel.
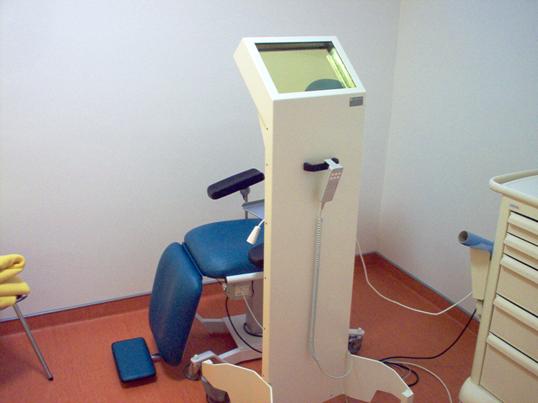
Fig.
2.1 Paravent
de protection – C.H.U. d’Amiens
Retour sommaire
- La dosimétrie, c'est
à dire la
mesure des doses de rayonnement ionisant, fait partie des outils de la
radioprotection. Elle a pour objet de mesurer au mieux les rayonnements
en un
lieu ou sur une personne, pour fournir une estimation de l’équivalent
moyen de
dose et de dose efficace. La grande variété des situations et des
rayonnements
a conduit à une grande diversité de ces détecteurs qui doivent en outre
s'adapter régulièrement aux changements des limites réglementaires.
C'est
parfois même leurs améliorations qui permettent de définir de nouvelles
limites.
- La dosimétrie
individuelle permet
une surveillance radiologique, mais elle doit aussi apporter le maximum
d'informations en cas d'irradiations accidentelles et si possible
servir
d'alarme dans ces situations. Les dosimètres doivent pouvoir
fonctionner dans
des environnements très variés de température, d’hygrométrie, etc., car
ces
conditions peuvent affecter leur précision. Dès lors, la robustesse est
un
critère important pour le choix d’un dosimètre.
- Le responsable
radiocompétant est
chargé du contrôle des doses individuelles, y compris les doses
résultant
d’expositions internes et celles dues aux expositions accidentelles. Il
doit
avoir à disposition des dosimètres pour évaluer le résultat des doses
reçues
par le personnel. Deux types différents lui sont proposés :
- les dosimètres
actifs, appelée
aussi dosimètre opérationnel.
2.2
La dosimétrie
passive
La dosimétrie passive
est réalisée
grâce à des dosimètres films-badges, appelés aussi dosifilms. Ils
servent à
mesurer les doses reçues, de rayonnement β, X, γ et neutron en
donnent une réponse différée. Le dosifilm est porté à hauteur de la
poitrine.
Cet emplacement a été choisi, car il correspond à la valeur moyenne de
l’exposition totale du corps. Ceci dit, dans des cas particuliers, la
médecine
du travail peut demander aux agents de porter un dosifilm
supplémentaire pour
permettre de connaître la dose reçue à un endroit spécifique du corps.
Ci-dessous, des bagues permettant la mesure de dose aux extrémités, par
exemple.
 Fig.
2.2 Fingerring
– TLD – PSI
Fig.
2.2 Fingerring
– TLD – PSI
Le principe de la
dosimétrie
passive consiste en l’utilisation de films recouverts d’émulsions qui
ont des
sensibilités sélectives pour les différents types de particules. On
mesure la
noirceur globale du film qu’on compare à une échelle témoin.
Par exemple, les
dosimètres
thermoluminescents (TLD), sont composés d’un matériau qui absorbe
l’énergie de
rayonnement. Sous l’effet des rayonnements se produit un changement
d’état
latent et suite à un échauffement extérieur, celui-ci émet de la
lumière dont
la mesure d’éclairement est proportionnelle à l’irradiation.
En règle général, le
dosifilm
intègre l’ensemble des doses reçues par l’agent pendant la période de
son
utilisation. Mais, il est important de noter que le dosimètre intègre
également
les doses reçues lorsqu’il n’est pas porté par la personne à laquelle
il a été
attribué. Ainsi, est-il nécessaire de ranger le dosifilm dans un
emplacement
approprié, à l’abri de radiations ionisantes, lorsque l’opération est
terminée.
Fig.
2.3 Dosimètre
– TLD (thermoluminescent) – PSI
Retour sommaire
2.3 Les dosimètres
actifs ou dosimètre
opérationnels
2.3.1
Aspect
réglementaire
2.3.1.1
Conditions
d’utilisation des
dosimètres opérationnelles
Afin d’identifier
précisément qui
doit bénéficier de la dosimétrie opérationnelle, il est nécessaire de
se
référer à la réglementation en vigueur.
La dosimétrie
opérationnelle a
été établie comme modalité réglementaire de la protection des agents du
domaine
médical contre les dangers des rayonnements ionisants en France par la
Directive 90/641 EURATOM [1] .
La
transposition
en droit français par le décret 98-1186 du 24 décembre 1998 [18] et
ses
arrêtés d’application du 23 mars 1999 [19],
applicables aux
agents
médicaux et
paramédicaux depuis le 31 décembre 1999, insère la dosimétrie
opérationnelle dans le dispositif réglementaire français.
On retrouve
notamment, à
l’article 31bis du décret, que la dosimétrie opérationnelle est
définie
comme l’ensemble des mesures, effectuée en continu en vue d’une lecture
immédiate, que l’employeur est tenu de mettre en œuvre lors d’une
opération se
déroulant en zone contrôlée. L’arrêté du 23 mars 1999 précise que
« le contrôle des équivalents de dose reçus par les travailleurs
directement affectés à des travaux sous rayonnements ou intervenant en
zone
contrôlée et exposés au risque d’irradiation externe est effectué à
l’aide de
dosimètres individuels mesurant l’exposition en temps réel et en temps
différé ».
Donc, les agents
concernés par la
dosimétrie opérationnelle sont ceux qui effectuent une opération, c’est
à dire
une opération assez importante avec une certaine unité de lieu et unité
de
temps, ou ceux qui sont amenés à intervenir dans des zones contrôlées.
2.3.1.2
Critères
techniques obligatoire
pour les dosimètres
opérationnels
Les dosimètres
doivent être
capable de donner une information en temps réel, en dose intégrée et,
éventuellement
en débit de dose, perceptible par l’opérateur, permettant ainsi le
suivi
permanant de l’exposition. Cette condition est très importante dans le
cas
d’irradiation accidentelle. Pour l’ensemble des rayonnements
susceptible d’être
mesurés, le seuil de mesure du débit de dose doit être au plus de 0,5
µS/h. Les
caractéristiques de la dosimétrie active doivent prendre en
compte :

Fig. 2.6 Borne
dosimétrique - K-Term 2
Fig. 2.7 Borne dosimétrique
Société Comet -
C.H.U. d'Amiens
SGBD
- Société APVL
L’identification des
agents est
matérialisée par le nom de l’agent et le numéro du Réseau National
d’Identification
des Personnes Physiques (RNIPP). Une fois l’opération terminée, le
dosimètre
est désactivé au niveau de la borne dosimétrique. Les doses et débits
de doses
sont transmis au logiciel de gestion par le réseau informatique. Les
informations sont alors à la disposition de la personne
radiocompétente, et
accessible par la médecine du travail, moyennant le progiciel ad hoc.
Une
fois par semaine
minimum, la
personne radiocompétante valide et transmet les données à l’Institut de
Radioprotection et de Sûreté Nucléaire (IRSN).
2.3.3 Comparatif
technique
Le tableau
ci-dessous représente une
étude
comparative de 3
dosimètres disponibles sur le marché. Ces dispositifs répondent à la
norme de
la Commission Electrotechnique Internationale (CEI) n°61526 [3]. Cela
concerne
les dosimètres individuels électroniques X, γ et β, étalonnés en
équivalents de dose individuels Hp(10) et Hp(0,07).
|
Modèle
|
EPD Mk2
|
EDM III
|
|
Fabricant
|
MGP Instrument
|
Thermo
Electron
Corporation
Ltd
|
COMET
|
|
Fournisseur
|
GEMS
|
APVL
|
COMET
|
|
Pays
constructeur
|
France
|
Grande-Bretagne
|
Suisse
|
|
Marquage CE
|
Oui
|
Oui
|
Oui
|
|
Nature du
détecteur
|
1 diode Si
|
3 diodes Si
|
2 diodes Si
|
|
Gamme
d'énergie photons
|
20 KeV à 6 MeV
|
15 KeV à 6 MeV
|
15 KeV à 3 MeV
|
|
Gamme
d'énergie β
|
Emoy > 60 KeV
|
250 KeV à 1,5 MeV
|
500 KeV à 1MeV
|
|
Grandeur
mesurée
|
Hp(10) ; Hp(0,07)
|
Hp(10) ; Hp(0,07)
|
Hp(10)
|
|
Gamme de dose
|
0,1 µSv/h à 10 Sv/h
|
1 µSv à 16 Sv
|
1 µSv à 5 Sv
|
|
Gamme de
débit de dose
|
0,1 µSv/h à 10 Sv/h
|
1 µSv/h à 4 Sv/h
|
1 µSv/h à 50 mSv/h
|
|
Alarmes
|
Sonore et visuelle
|
Sonore et visuelle
|
Sonore et visuelle
|
|
Communication
|
Lecture au vol
|
Lecture sur borne
|
Lecture au vol
|
|
Dimensions
|
84*48*17,5 mm
|
85*63*19 mm
|
70*30*13 mm
|
|
Poids
|
70 g
|
95 g
|
120 g
|
|
Alimentation
|
Pile Lithium
|
Pile Lithium
|
Pile Lithium
|
|
Autonomie
|
9 mois
|
5 mois
|
36 mois
|
Fig.
2.8 Comparatif
des principales caractéristiques et
performances
des
dosimètres opérationnels
Lors de
l’acquisition
de ce type
de dispositif, il est nécessaire d’inclure une borne de lecture, un
rack de
rangement ainsi qu’un système informatique relié au réseau capable de
recueillir et de transmettre les données à l’Institut de
Radioprotection et de
Sûreté Nucléaire (IRSN).
Le
prix unitaire des
dosimètres
est très variable. Il est de l’ordre de 250 € TTC pièce, et peut aller
jusqu’à
500 € TTC. Le prix d’une borne dosimétrique varie de 1.200 € à 6.000 €
TTC
selon les modèles.
Concernant la
maintenance de ces
dispositifs, plusieurs formules peuvent être proposés par les
fournisseurs. Lors
du choix d’un contrat de maintenance, outre le coût du contrôle
semestriel
obligatoire, il est nécessaire de prendre en considération des éléments
comme le
prêt de dosimètres, le remplacement des piles, ou le remplacement des
dosimètres défectueux décelés durant l’intervention de maintenance.
Le dosimètre
film-badge est un
excellent instrument de dosimétrie individuelle. Une fois développé, il
se
conserve indéfiniment, c’est donc un document qui peut être réexaminé à
tout
moment. Toutefois, son inconvénient principal est de ne pas donner la
mesure
immédiate en cas de surexposition, contrairement au dosimètre
électronique.
D’où l’intérêt de ce dernier. Celui-ci permet un enregistrement en
temps réel
des données de mesures, conformément à la réglementation. Le
responsable
radiocompétant dispose ainsi à tout moment des paramètres de la
personne
contrôlée qui sont important pour la prise de décision et pour la
sécurité du
travail.
La
mise en place de
la dosimétrie
opérationnelle dans un hôpital implique la collaboration de divers
services
comme la ou les personne(s) compétentes(s) en radioprotection bien sûr,
mais
aussi la médecine du travail, le service informatique, le service
biomédical et
le personnel concerné. Les agents concernés doivent être formés sur la
radioprotection et sur la dosimétrie opérationnelle.
2.4
Perspective
Le principe
d'optimisation ALARA
induit indubitablement le développement de la dosimétrie
opérationnelle. Effectivement ce principe nécessite de connaître en
temps réel les débits de doses et la dose équivalente des travilleurs
afin de maîtriser les niveaux d'exposition.
Depuis juillet 2004,
un système
d’Information de la Surveillance de l’Exposition aux Rayonnements
Ionisant
(SISERI), est à la disposition des personnes compétentes en
radioprotection.
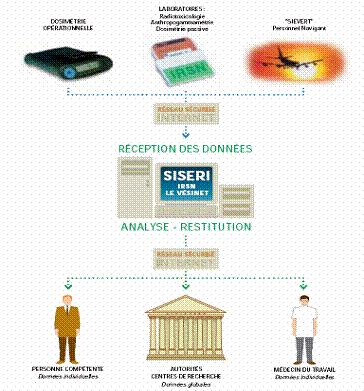
Fig.
2.9
Architecture SISERI
Retour
sommaire
Cela
permettra de
constituer une base de donnée
rassemblant
l’ensemble des données des agents utilisant les dosimètres
opérationnels, afin
d’assurer la traçabilité du suivi radiologique de ces professionnels,
quel que
soit leur statut ou leur secteur d’activité. L’Institut de
Radioprotection et
de Sûreté Nucléaire (IRSN) dispose ainsi des informations d’ensemble
permettant
d’observer et d’analyser les niveaux d’exposition afin de proposer des
actions
d’amélioration des conditions de travail dans les différents secteurs
d’activité où les travailleurs sont exposés aux rayonnements ionisants.
III. Dosimétrie
patient, contrôle
qualité des dispositifs
médicaux à
rayonnement ionisants : rôle de l’ingénieur biomédical
3.1
Dosimétrie patient : la réglementation
La
nouvelle Directive "patients" de la CE (97/43/Euratom) demande que
chaque Etat membre mette en place, avant le 13 mai 2000, les mesures
réglementaires nécessaires pour permettre l’évaluation de la dose
individuelle
et collective, résultant des procédures radiodiagnostics et s’inscrit
ainsi
dans une politique de principe de précaution.
3.1.1 Les
organismes
internationaux
Au
niveau international,
il existe une structure
qui élabore les principes fondamentaux de la radioprotection
(industrie,
environnement, santé) : La Commission Internationale de
Protection Radiologique (CIPR). L’objet de cette étude porte sur la
recommandation
CIPR60 de 1990 qui vise la limitation et diminution de dose.
3.1.2 Les organismes
nationaux
La DGSNR (voir
partie I.) entre autres
de ces
activités :
- anime l’ensemble des inspections qui
concourent au
contrôle de la radioprotection dans les domaines industriel, médical et
de la
recherche, y compris par le suivi des sources de rayonnements utilisées
dans
ces domaines
- contribue à la formation en
radioprotection des
professionnels de santé et des personnes professionnellement exposées
(Mission
de l’Institut de Radioprotection et de Sûreté Nucléaire, l’IRSN)
3.2
Transposition
au
droit françaiS
Au
niveau Européen, la
directive 97/43 Euratom [3]
porte sur la protection sanitaire des patients lors
d’exposition à des fins
médicales.
La transposition de cette directive européenne en
droit
français a produit :
- L’ordonnance du
28/03/2001 [16]
concernant la
justification des actes, l’optimisation des procédures et formation du
personnel, les niveaux et contraintes de doses
- Le décret 2001-1154 [15]
instaurant les principes
réglementaires de la maintenance et du contrôle qualité des
installations radiologiques.
- Le décret 2003-270 du 24 mars 2003 [12]
relative
relatif à la protection des personnes exposées à des rayonnements
ionisants à des fins médicales et médico-légales
- Arrêté du 12 février 2004 [7] relatif
aux
niveaux
de référence diagnostiques en radiologie et en médecine nucléaire
- Arrêté du 18 mai 2004 [4]
relatif aux programmes de
formation portant sur la radioprotection des patients exposés aux
rayonnements ionisants
- Arrêté du 19 novembre 2004 relatif à la
formation, aux missions et aux conditions d'intervention de la personne
spécialisée en radiophysique médicale, JO n°277 du 28 novembre 2004,
NOR: SANY0423939A
La
transposition de
l'article 8 de la directive 97/43 en droit français va entraîner
l'utilisation
croissante, sur les installations de radiologie classique et
interventionnelle,
de systèmes de mesure ou de calcul du produit dose par surface (ou
PDS). Dans
le cadre de ses missions d'expertise, l'OPRI en 2002 a étudié trois de
ces
systèmes ; il a validé une méthode aisément généralisable pour
calculer, à
partir de la valeur du PDS affichée au pupitre, celle de la dose à
l'entrée du
patient. Dans un second stade, la relation entre le PDS affiché au
pupitre et
la dose à l'entrée du patient (rayonnement diffusé inclus) pour une
incidence,
a été mise en équation et vérifiée par des mesures "in vivo ", par
dosimètres thermoluminescences. Les résultats confirment la possibilité
et
l'intérêt d'accéder, avec une précision suffisante, à la dose à
l'entrée, donc
aux niveaux de référence diagnostiques, par la mesure du PDS.
3.3 Mise en
place des protocoles
d’examens radiologiques et
conséquences
sur les dispositifs
Les deux principes
de bases de la
protection des
patients
exposés au rayonnement sont :
- la justification des pratiques
- l’optimisation de la protection
3.3.1
La justification C’est
la première étape.
Elle concerne
l’argumentation de la
pratique clinique et du choix de la technique médicale (exemple :
argumentation d’une scanographie à la place d’une échographie). Ce
principe ne
sera pas discuté dans ce travail, il sera considéré comme respecté.
3.3.2 L’optimisation
Elle
consiste à adapter
la procédure à l’objectif
médical,
en faisant en sorte que l’irradiation soit limitée au minimum
nécessaire pour la
décision médicale.
Pour
chaque type
d’examens, des critères de
qualité des
résultats, des procédures d’examens (comprenant les paramètres
techniques) et
des niveaux de références diagnostiques sont mis en place par la SFR et
la DGS
après consultation de l’ANAES. Les spécialistes réunis en un comité de
pilotage
ont sélectionné les procédures relatives aux examens les plus courants
(voir
l’exemple de la radio du thorax de face). Ont ainsi été réalisé 55
fiches de
protocoles en radiologie classique, 41 en scanographie, 24 en
radiothérapie et
une trentaine en radiologie vasculaire et interventionelle. (Validation
par
Fédérations Nationales des Médecins Radiologues)
Ont
ainsi été défini les
niveaux de références de
dose
patient en radiologie classique qui ne sont pas des seuils à ne pas
dépassés,
mais des valeurs pour lesquelles la dose est optimisée en prenant en
compte
l’ensemble des paramètres de l’examens.
C’est ce deuxième
principe, le
principe
d’optimisation qui
va demander une modification de certains équipements de radiologie
ainsi que la
prise en compte de la protection patient par les constructeurs, la mise
en
place d’équipement de mesure (en sortie de tube à rayon X par exemple),
à la
mise en place de contrôle qualités internes et externes.
Un exemple de
procédure
standardisée et de valeur limite en radiologie
conventionnelle telle qu’on
peut la trouver sur le site de la Société Française de Radiologie, se
trouve en
ANNEXE III : Radiographie thoracique de face.
3.4
Dosimétrie patient
3.4.1
Quelques définitions
La dose absorbée,
grandeur
physique, mesurable,
exprimée en
Grays (ou milligrays : mGy) : elle est directement corrélée aux
paramètres
d'exposition. Il s'agit de la dose reçue par le patient, localement,
pour une
exploration donnée. Elle représente une quantité d'énergie déposée par
unité de
masse dans les tissus irradiés (1 Gray = 1 Joule/Kg). Les différents
index
dosimétriques utilisés en scanographie (CTDI, Dose moyenne)
correspondent à des
doses absorbées; ils permettent de comparer les doses délivrées par les
protocoles d'imagerie et sont donc utilisables comme outils
d'optimisation. La
valeur de ces index conditionne à la fois les effets déterministes et
stochastiques dus à l'irradiation, mais ils ne permettent pas de
quantifier le
risque individuel car ils ne tiennent pas compte de la sensibilité des
tissus
au rayonnement. Cette dose absorbée est difficile à mesurer
précisément. Une
méthode consiste à évaluer cette dose par la mesure du Kerma (Kinetic
energy released per unit mass) à l’aide
d’une
chambre à ionisation.
La dose
équivalente à l'organe
: elle est utilisée
lorsqu'on
s'intéresse à l'irradiation délivrée à un organe précis. Elle s'exprime
en en
Sievert (ou milliSievert : mSv). Elle n'est pas mesurée, mais calculée;
elle
est égale à la dose moyenne absorbée par l'organe (en mGy), multipliée
par le facteur d'efficacité biologique du rayonnement (WR). En
effet, à
dose absorbée égale, l'effet biologique varie selon la nature du
rayonnement.
Ce facteur de pondération est égal à 1 pour les rayons X, la dose
équivalente
en mSv est donc égale à la dose absorbée en mGy (mais titre d'exemple,
ce
facteur est égal à 20 pour des neutrons de 1 MeV). Les doses
équivalentes
permettent donc de comparer tous les types d'expositions.
La dose efficace,
non
mesurable, exprimée aussi en
Sievert :
ce concept a été introduit en 1977 par la CIPR pour prendre en compte
le risque
total résultant de l'exposition de plusieurs organes de
radiosensibilités
différentes. Elle exprime la somme des doses équivalentes de chaque
organe,
pondérées en fonction de la sensibilité des tissus, selon un
consensus
proposé par la CIPR 60 (susceptible de révisions). Elle permet de
traduire une
irradiation locale, exprimée en mGy, en terme d'exposition globale
équivalente
au corps entier, en faisant intervenir deux facteurs de pondération :
la
qualité du rayonnement et la sensibilité tissulaire. La relation entre
la dose
efficace et la dose absorbée localement est donc variable selon le type
de
rayonnement utilisé, l'âge, le morphotype et la région anatomique
explorée. La
dose efficace permet d'évaluer les risques d'effets stochastiques à
l'échelon
individuel mais ne peut constituer un outil pour comparer les pratiques
radiologiques. Il s'agit d'une dose " fictive ", qui administrée au
corps entier, induirait le même risque stochastique que l’ensemble des
doses
absorbées par les différents organes. Pour mieux appréhender le risque
radique,
la dose efficace est parfois comparée à l'irradiation naturelle,
estimée en
France à 2 mSv/an en moyenne. La pertinence de cette comparaison est
toutefois
discutée car elle ne tient pas compte du débit de dose. D'autre
part, le
regard du médecin sur son patient n'est pas celui d'un épidémiologiste,
et pour
évaluer le risque d'effet stochastique sur un organe critique irradié
par un
examen TDM centré sur une région anatomique, seule la dose
équivalente à
l'organe et non par la dose efficace doit être prise en compte.Ces
mesures sous
entendent la mise en place de « lecteur de dose » et de
calcul
(estimations) de la dose reçue par le patient, la mise en place de
contrôle
qualité interne et externe des dispositifs à rayonnement ionisant et à
une
maintenance obligatoire.
3.4.2 La mesure de
dose
L’article
8 de la
directive 97/43 Euratom sur les
équipements informent les praticiens de la quantité d’irradiation
produite.
Il
existe des solutions
pour équiper les
dispositifs de
radiologie non équipés de système de mesure de la dose délivrée au
patient. Il
est possible, par exemple, de mettre en place en sortie de tube à
rayons X
d’une chambre à ionisation rectangulaire, radio transparente et
adaptable sur
les collimateurs des installations.

Fig.
3.1 Chambre à
ionisation KermaX plus Single
(Distribué
par
MEDI-TEST, www.meditest.fr)

Fig.
3.2 Chambre à
ionisation plate KermaX
(Distribué
par MEDI-TEST,
www.meditest.fr)
Ces équipements
sont
destinés à
donner une valeur instantanée de la dose patient (DPS), placée en
sortie de
collimateur sur des installations en radiologie conventionnelle.
Sur recommandation
des
autorités
les dispositifs de radiodiagnostic les plus récents disposent de moyens
de
détermination de la dose patient néanmoins la détermination de la
dosimétrie
s’avère délicate :
Exemple : Cas du scanner
Le scanner
représente
5% des
examens mais 38% de la radiation diagnostique médicale.
La gestion de la
dosimétrie mais
aussi l’optimisation des examens pratiqués représente en enjeu
important pour
les exploitants, d’autant que la dose patient délivrée est montrée du
doigt par
les « détracteurs » de cette technologie.
Les constructeurs,
sensibilisés à
cette problématique, ont mis en place un système d’affichage
dosimétrique sur
les scanographes de dernières générations.
Or, sur la plupart des
équipements existants, la dose absorbée par le patient reste difficile
à
évaluer (rayonnement autour du patient) et l’observation de forte
variation de
dose pour un même examen selon les différents modèles de scanner
existants ont
alerté les autorités sanitaires internationales sur la nécessité de
mise en
place de procédures visant la réduction de
dose.
L’indice
de
dose en scanographie IDS(10), appelée CTDI (Computed Tomography Dose
Index),
donne une indication sur la dose délivrée au patient.
Afin
de
disposer d’une grandeur représentative de la dose délivrée aux
patients, on
mesure l’IDS dans un fantôme standard constitué d’un cylindre de
plexiglas (de
16cm de diamètre pour simuler la tête ou de 32cm de diamètre pour
simuler le
corps) spécialement conçu pour supporter des dosimètres et leur chambre
d’ionisation, soit au centre soit à 1cm de la surface.

Fig.
3.3 Fantôme
et matériel de mesure de la CDTI
(Distribué
par
MEDI-TEST, www.meditest.fr)
De nombreuses
autres
mesures
caractérisent la dose patient et l’évaluation de cette dose passe par
des
calculs basés sur les recommandations telle que la Food and Drug
Administration
aux Etats-Unis. Du fait de la multi modalités des examens de
scanographie et de
la complexité des mesures de dose, de nombreux logiciels de
détermination des
doses patients apparaissent sur le marché.
3.5 De la
dosimétrie au contrôle
qualité
La
radioprotection (et en particulier la dosimétrie opérationnelle ou
encore la
dosimétrie patient) est directement placée sous la responsabilité des
physiciens médicaux. Néanmoins, les enjeux de la compétence en matière
de
radioprotection, vont amener les ingénieurs biomédicaux vers cette
activité : L’exposition et la dosimétrie du technicien biomédical,
les
nouvelles obligations en termes de dosimétrie patient, les maintenances
des
dispositifs à rayonnements ionisants, les achats d’équipements, la mise
en
place de contrôle qualité, l’accès relativement aisé à une formation
professionnelle de personne compétente en radioprotection sont autant
d’éléments qui font que l’ingénieur biomédical est en passe d’intégrer
et de
développer l’activité de radioprotection.
L’obligation
de délivrer la quantité de dose produite va provoquer la modification
de
certains équipements radiologiques existants et la mise en place de
chambre à
ionisation sur les dispositifs ne permettant pas d’accéder à la valeur
demandée. Des solutions techniques simples permettent de répondre à
cette
exigences de la directive 97/43
[3].
Les constructeurs ont depuis quelques
années
développé et intégré les dispositifs de mesures et d’évaluations de la
dose
absorbée. L’ingénieur biomédical doit être sensibilisé à cet aspect
lors
d’acquisition de nouveau matériel.
Les
protocoles
d’examens radiologiques mis en place (
Cf. annexe III)
indiquent
l’influence de la technologie sur la dose. La
sensibilisation du personnel utilisateur (Manipulateur, radiologue,
infirmier)
est en jeu, mais la nécessité de procéder à des contrôles qualité
devient
inéluctable.
3.5.2
Les
perspectives d’avenir pour le service biomédical : Le
contrôle
qualité des dispositifs de radiodiagnostic
Dans
un futur
proche, l’ingénieur biomédical devrait intervenir sur l’application des
futures
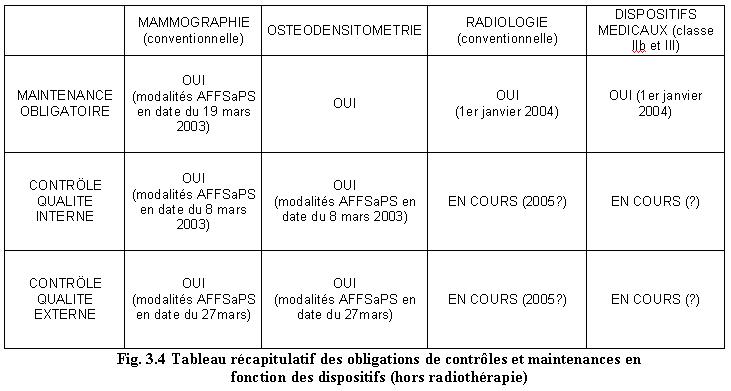
publications de l’AFFSAPS (voir tableau Fig. 3.4) fixant les modalités
de contrôle qualité
interne et
externe des installations de radiodiagnostics, à la condition
d’acquérir les compétences
(accessibles) en radioprotection.
L’AFFSAPS
définit deux types de contrôles qualité :
- Le
contrôle
qualité interne, effectué par l’exploitant ou par une tierce partie
sous sa propre
responsabilité
- Le
contrôle
qualité externe, effectué par un organisme de sécurité agréé par
l’AFFSAPS
- Le
service
biomédical serait en mesure de prendre en charge le contrôle qualité
interne,
évoluant ainsi d’une activité de maintenance vers une activité de
mesure et de
métrologie
- Le
contrôle
qualité devrait effectivement entrer dans l’activité biomédicale hors
équipements à rayonnement ionisant
Les
paramètres
techniques ainsi que la maîtrise de la dose émise au patient en
radiologie
conventionnelle devront prochainement faire l’objet de contrôles
réguliers et
légiférés par les autorités sanitaires.
Par
analogie
avec la mammographie, on peut considérer que le contrôle qualité
comprendrait
les mesures et test suivant :
- Concordance champ lumineux, champ
irradié, surface
réceptrice de l’image
- Densitomètre optique (machine à
développer)
- Tension du tube, taille du foyer
3.5.3
Quelques exemples d’instruments de contrôle qualité des dispositifs de
radiodiagnostic
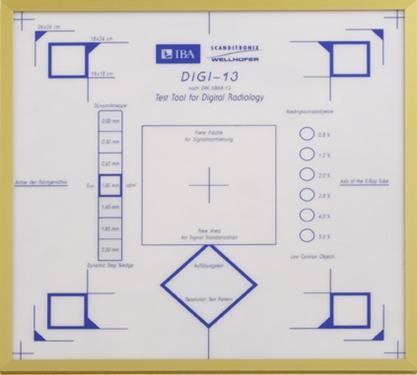
Fig. 3.5
Objet
test : permet la vérification de la concordance entre le champ
lumineux,
Le
champ irradié
et la surface réceptrice de l’image (par luminescence produite après le
tir de
rayon X)
(Distribué
par
MEDI-TEST, www.meditest.fr)
Retour
sommaire

Fig.
3.6
KVpmètre
permettant la mesure de la haute tension du tube à rayon X

Fig.
3.7
Dosimètre
et sa chambre d’ionisation donnant permettant la détermination du Kerma
(Distribué
par
MEDI-TEST, www.meditest.fr)
Retour
sommaire
Cette
liste
n’est pas exhaustive et il faudra attendre la parution des modalités de
contrôle qualité interne et externe des dispositifs à rayonnement
ionisants par
l’AFFSAPS.
Un
ensemble de
dispositifs (échelle de gris, mire de résolution spatiale, fantôme
équivalent
patient…) existe déjà sur le marché et l’exploitant de dispositif
radiodiagnostic.
3.6
Formation
radioprotection et personne
compétente
3.6.1 Radiophysicien
médical
Le diplôme de qualification en Physique
radiologique et médicale est délivré selon les modalités définies dans
l’arrêté
du 19 novembre 2004 :
- la personne en charge de la fonction de
physicien médicale contribue à la mise en oeuvre de l'assurance de
qualité, y
compris le contrôle de qualité des dispositifs médicaux
- elle contribue au développement, au choix et à l'utilisation des
techniques
et équipements utilisés dans les expositions médicales aux rayonnements
ionisants
- elle contribue à l'élaboration des conseils donnés en vue de
limiter
l'exposition des patients, de leur entourage, du public et les
éventuelles
atteintes à l'environnement. A ce titre, elle apporte les informations
utiles
pour estimer la dose délivrée à son entourage et au public par un
patient à qui
ont été administrés des radionucléides en sources non scellées ou
scellées
- elle participe à l'enseignement et à la formation du personnel
médical et
paramédical dans le domaine de la radiophysique médicale
3.6.2 Personne
compétente en
radioprotection (PCR)
L’article
L1333-11 du code de la santé publique indique que les professionnels
pratiquant
des actes de radiodiagnostic, de radiothérapie ou de médecine nucléaire
à des
fins de diagnostic, de traitement ou de recherche biomédicale exposant
les
personnes à des rayonnements ionisants et les professionnels
participant à la
réalisation de ces actes et à la maintenance et au contrôle de qualité
des
dispositifs médicaux doivent bénéficier, dans leur domaine de
compétence, d'une
formation théorique et pratique, initiale et continue, relative à la
protection
des personnes exposées à des fins médicales relevant, s'il y a lieu,
des dispositions
de l'article L. 900-2 du code du travail.(Arrêté du 29 décembre
2003
relatif aux modalités de formation de la personne compétente en
radioprotection). Cette formation reste accessible à l’ingénieur
biomédical et
est délivrée par de nombreux organismes tel que l’Institut National des
Sciences Techniques et Nucléaires
[14].
CONCLUSION
Sous la poussée des directives
européennes, la radioprotection visant la protection du personnel
hospitalier
et des patients exposés aux rayonnements ionisants est en pleine
évolution.
Les établissements hospitaliers
exploitant les dispositifs médicaux soumis aux obligations de
radioprotection
sont contraints de mettre en place un système d’assurance qualité.
L’ingénieur biomédical est en
mesure d’apporter ses compétences et de répondre aux nouvelles
exigences de
maintenance et de contrôle qualité en collaboration avec les personnes
compétentes en radioprotection, sous la responsabilité des
radiophysiciens.
Que cette démarche soit
volontaire ou non, l’ingénieur biomédical doit être capable d’élargir
son champ
d’action, d’acquérir les compétences nécessaires et d’anticiper
l’arrivée des
modalités de contrôles qualité qui seront émises par l’AFFSaPS dans les
prochaines semaines.
Bibliographie
[1] :
La protection radiologique des
travailleurs : Plus d’un professionnel sur deux porte un
dosimètre, IRSN,
mars 2003
[2] :
http://www.uvp5.univ-paris5.fr/RADIO/
- Publication 60 de la CIPR
[3] : http://www.univ-montp2.fr/decouvrir/hygienesecurite/
[4] :
Cours de Radiobiologies, Pr. A. Navaza,
Univ.
Paris 13, Maîtrise Chimie-Physique, 2003/2004
[5] :
Une nouvelle obligation pour les
radiologues, A.
Dallat, 17/12/2004, Le Quotidien du Médecin. www.quotimed.com
[6] :
Impact de la nouvelle législation
concernant la
radioprotection des travailleurs au niveau des établissements de santé,
Anne
Guyard, UTC, Rapport de stage, DESS TBH, 2003/2004
[7] :
La dosimétrie opérationnelle – ITBM-RBM
News
Octobre 2002 – Vol. 23 – n°5 – C. Coulon, M. Fourcade
[8] :
Etude opératoire à la mise en œuvre de
la
dosimétrie opérationnelle au CRLCC René Gauducheau – Médecine Nucléaire
–
Imagerie fonctionnelle et métabolique – 2002 – vol.26 – n°5 - A.
Lisbona, F.
Lempérière
[9] :
La dosimétrie opérationnelle – ITBM-RBM
News
Octobre 2002 – Vol. 23 – n°5 – C. Coulon, M. Fourcade
[10] :
La dosimétrie opérationnelle dans le
domaine médical :
pourquoi et comment ? – Médecine Nucléaire – Imagerie
fonctionnelle et
métabolique – 2002 – vol. 26 – n°5 – M. Bourguignon, A. Biau, D.
Crescini, G.
Barbier, M. Valéro
[11] :
Caractéristiques et performances des
dosimètres
opérationnels - Médecine Nucléaire – Imagerie fonctionnelle et
métabolique –
2002 – vol. 26 – n°5 – B. Aubert
[12] :
Evaluation
comparative de
la qualité image de différents systèmes de radiologie numérique et
contrôle
qualité et optimisation de la radioprotection au Centre Hospitalier
Universitaire d'Amiens, Saturnin D. L. Foro, Stage DESS "TBH", UTC,
2003-2004
CEI
61526 Instrumentation
pour la
radioprotection –
[13] :
Mesure des
équivalents de
dose individuels Hp(10) et Hp(0,07) pour les rayonnements X, gamma et
bêta –
Dosimètre à lecture directe d’équivalent de dose et/ou de débit
d’équivalent de
dose, 1998
[14] : Radioprotection et personne
compétente dans le service biomédical - ITBM-RBM News Novembre -
Décembre 2004 -Vol.25 - n°5-6 - V. Carrière, A. Graillot, G. Farges
Retour sommaire
Sites Web :
http://www.uvp5.univ-paris5.fr/RADIO/
http://www.univ-montp2.fr/
http://www.cea.fr/
http://www.irsn.org/
http://www.sfrp.asso.fr/
http://www.inrs.fr/
http://www.dosimetrie.com/
http://www.comet.fr/
http://www.psi.ch/
http://www.apvl.com/
http://www.hosmat.com/
http://www.legifrance.gouv.fr/
http://www.adminet.com/jo/index.phtml
La base de données
dosimétriques SISERI: état
d'avancement
de sa mise en service. : http://www.irsn.org/scripts/net_science/publigen/content/templates/TPL_ADV_IGUIDE_03.asp?P=2381&L=FR&SYNC=YES
Lettre d’information
aux établissements et
laboratoires
transférant des données dosimétriques à l’IRSN, url : http://www.siseri.com/files/note_information_mars_2004.pdf
Figures :
Image
couverture :
http://www.senes.ca/services/radioactivity/
Fig.
1.1 Répartition
des 260 000 travailleurs surveillés
Source :
Graphique
personnel. Chiffres : La protection radiologique des
travailleurs : Plus d’un professionnel sur deux porte un dosimètre.
IRSN- Mars 2003
Fig.
1.2 Répartition
des 110 000 professionnels du secteur médical
Source :
Graphiques personnel.
Chiffres : La
protection radiologique des travailleurs : Plus d’un professionnel
sur
deux porte un dosimètre. IRSN- Mars 2003
Fig.
1.3 Les
rayonnements ionisants
Source :
http://www.cea.fr/fr/pedagogie/Rayonnement/diversite.html#penetration.
CEA
Fig.
1.4 Tableau
résumant les risques encourus selon la nature du rayonnement et le type
d'exposition
Source :
http://www.univ-montp2.fr/decouvrir/hygienesecurite/
Fig.
1.5 Les effets
déterministes décrits pour des expositions à des rayonnements X ou gama.
Source : http://www.inrs.fr/htm/prevention_risques_lies_exposition_professionnelle.html
INRS
Fig.
1.6 Limites d’exposition
Source : http://www.energethique.com/notions/
Fig. 1.7 Exemple
d’organisation des zones de
travail en
radioprotection
Fig. 1.8 Balisages
des zones
Source : http://www.energethique.com/notions/
Fig. 2.1 Paravent de
protection – C.H.U. d’Amiens
Source : photo
personnelle
Fig. 2.2 Fingerring –
TLD – PSI
Source :
http://asi.web.psi.ch/mw9610/dos/Produkte/produkte_tld_fing.html
Fig.
2.3 Dosimètre –
TLD
(thermoluminescent) – PSI
Fig.
2.4 Ecran
d’affichage d’un
dosimètre opérationnel – EPD Mk2 – APVL
Source :
http://www.dosimetrie.com/pdf/epd-mk2.pdf
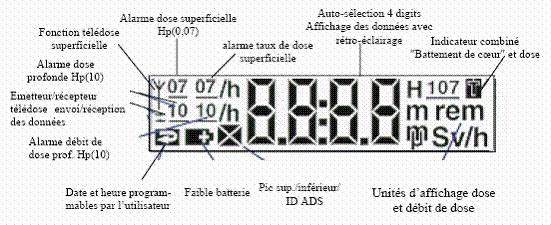
Fig.
2.5 Dosimètre –
DMC 2000 –
GEMS
Source :
http://www.ganil.fr/user/dosimetery/instructions_fr.html
Fig.
2.6 Borne
dosimétrique -
K-Term 12 - Société Comet - C.H.U. d'Amiens
Source :
photo
personnelle
Fig.
2.7 Borne
dosimétrique -
SGBD - Société APVL
Fig. 2.8 Comparatif
des principales
caractéristiques et
performances des dosimètres opérationnels
Source :
- Caractéristiques et
performances des dosimètres
opérationnels - Médecine Nucléaire – Imagerie fonctionnelle et
métabolique –
2002 – vol. 26 – n°5 – B. Aubert
- Global
dosimetry solution
url : http://www.dosimetry.com/prod/dmc2000xb.html
Fig. 2.9
Architecture SISERI
Source :
http://www.siseri.com/files/note_information_mars_2004.pdf
Retour sommaire
Fig.
3.1 Chambre à
ionisation
KermaX,
Source MEDITEST, http://www.meditest.fr
Fig.
3.2 Chambre
ionisation
KermaPlus
Source
MEDITEST,
http://www.meditest.fr
Fig. 3.3 Fantôme de test
Source
MEDITEST,
http://www.meditest.fr
Fig.
3.4 tableau
récapitulatif
Source
http://www.legifrance.gouv.f
Fig.
3.5 Objet test
Source
MEDITEST,
http://www.meditest.fr
Fig.
3.6 KVpmètre
Source
MEDITEST,
http://www.meditest.fr
International :
Publication CIPR 60 (Commission
Internationale de Protection
Radiologique) - 1990
Européenne :
[1] :Directive 90/641/EURATOM du Conseil du 4 décembre
1990
concernant la protection opérationnelle des travailleurs extérieurs
exposés à
un risque de rayonnements ionisants au cours de leur intervention en
zone
contrôlée.
[2] : Directive 96/29/EURATOM du Conseil du 13 mai 1996
fixant les
normes de base relatives à la protection sanitaire de la population et
des
travailleurs contre les dangers résultant des rayonnements ionisants,
JOCE du
29 juin 1996.
[3] : Directive 97/43/EURATOM du Conseil du 30 juin 1997
relative
à la protection sanitaire des personnes contre les dangers des
rayonnements
ionisants lors d'expositions à des fins médicales ,
remplaçant la
directive 84/466/Euratom, JOCE du 09 juillet 1997
Nationale :
[4] :
Arrêté du
18 mai 2004 relatif
aux programmes de formation portant sur la radioprotection des patients
exposés
aux rayonnements ionisants, JO n°141 du 19 juin 2004, NOR :
SANY0421830A
[5] :
Décision
du 2
mars 2004 fixant les modalités du contrôle qualité interne des
accélérateurs
d’électrons à usage médicale et des dispositifs de télécobalthérapie,
NOR : SANM0420853S
[6] :
Décision
du 2 mars 2004 fixant les modalités du contrôle qualité externe
des
installations de radiothérapie externe, NOR : SANM0420854S
[7] :
Arrêté
du 12 février 2004 relatif aux niveaux de référence
diagnostiques en
radiologie et en médecine nucléaire, JO n°64 du 16 mars 2004, NOR :
SANY0420600A
[8] :
Arrêté du
21 janvier 2004 relatif à l'information des personnes exposées
aux
rayonnements ionisants lors d'un acte de médecine nucléaire, JO n°31 du
6
janvier 2004,
NOR
: SANY0420298A
[9] :
Arrêté
du 17 juillet 2003 relatif aux modalités de mise hors service
des
appareils de radioscopie sans technique d'intensification d'image, JO
du 21
août 2003,
NOR :
SANH0322690A.
[10] :
Décret n°
2003-296 du
31 mars
2003 relatif à la protection des travailleurs contre les dangers
des
rayonnements ionisants, JO n°78 du 2 avril 2003, NOR : SOCX0200138D
[11] :
Décision du 27 mars 2003 fixant les modalités du contrôle de qualité
des
installations de mammographie analogique, J.O. n°83 du 8 avril 2003,
NOR :
SANM0321133S
[12] :
Décret n° 2003-270 du 24 mars 2003 relatif à la protection des
personnes
exposées à des rayonnements ionisants à des fins médicales et
médico-légales et
modifiant le code de la santé publique (deuxième partie : Décrets en
Conseil
d'Etat), JO n°72 du 26 mars 2003,
NOR :
SANP0320872D
[13] :
Arrêté du 3 mars 2003 fixant les listes des dispositifs médicaux
soumis à
l'obligation de maintenance et au contrôle de qualité mentionnés aux
articles
L. 5212-1 et D. 665-5-3 du code de la santé publique, J.O. n°66 du 19
mars
2003, NOR : SANP0320928A
[14] :
Décret n° 2002-460 du 4 avril 2002
relatif à la protection générale des personnes
contre les dangers des rayonnements ionisants, JO n°81 du 6 avril 2002,
NOR :
MESX0200020D
[15] :
Décret n°2001-1154 du 5 décembre 2001
relatif à l’obligation de maintenance et au contrôle qualité des
dispositifs médicaux, JO n°284 du 7 décembre 2001,
NOR:
MESP0123968D
[16] :
Ordonnance n° 2001-270 du 28 mars 2001
relative à la transposition de directives communautaires dans le
domaine de la
protection contre les rayonnements ionisants, JO n°77 du 31 mars 2001,
NOR :
MESX0100025R.
[17] :
Arrêté du 23 mars 1999 précisant les
règles de la dosimétrie externe des travailleurs affectés à des travaux
sous
rayonnements en application des articles 20 bis et 25-I du décret du 28
avril
1975 modifié et des articles 31 bis et 34-I du décret du 2 octobre 1986
modifié, JO n°99 du 28 avril 1999, NOR : MEST9910493A
[18] :
Décret n°98-1186 du 24 décembre 1998
relatif à la protection des travailleurs contre les dangers des
rayonnements ionisants,
JO n°299 du 26 décembre 1998, NOR : MEST9811155D.
[19] :
Code de la santé publique – I ère partie :
Protection générale de la santé
Livre
III :
Protection de la santé et
environnement – Titre III : Prévention des risques sanitaires liés aux
milieux
et sécurité sanitaire environnementale – Chapitre III : Rayonnements
ionisants:
Art. L.1333-1 à L.1333-20 et R.1333-1 à R.1333-93
[20] :
Code du travail – Livre II :
Réglementation du travail – Titre III : Hygiène, sécurité et conditions
de
travail – Chapitre Ier : Dispositions générales – Section VIII :
prévention du
risque d’exposition aux rayonnements ionisants : Art. R.231-73 à R.
231-16
ANNEXE I
Application du
code de la
santé publique
Mesures générales de protection de la
population
(art.
R. 1333-1. à
R. 1333-12)
Arrêté
du
1er septembre 2003 définissant les modalités de calcul des doses
efficaces et
des doses équivalentes résultant de l’exposition des personnes aux
rayonnements
ionisants
NOR:
SANC0323527A
Le ministre
des affaires
sociales, du travail et de la solidarité, le ministre de la santé, de
la
famille et des personnes handicapées et le ministre de l’agriculture,
de
l’alimentation, de la pêche et des affaires rurales,
Vu la
directive
96/29/EURATOM du Conseil en date du 13 mai 1996 fixant les normes de
base
relatives à la protection sanitaire de la population et des
travailleurs contre
les dangers résultant des rayonnements ionisants ;
(…)
Règles de calcul de la
dose efficace
résultant d’une exposition externe
et interne aux rayonnements ionisants
Les
prescriptions réglementaires relatives aux doses s'appliquent à la
somme des doses résultant de l'exposition externe pendant une période
spécifiée
et des doses engagées, sur cinquante ans pour les adultes et jusqu'à
l'âge de
70 ans pour les enfants d'âge inférieur à 18 ans, résultant
d'incorporations pendant la période spécifiée. La période spécifiée est
celle
indiquée pour chacune des limites de doses mentionnées à l’article
R.1333-8 du
code de la santé publique et aux articles R.231-77 et R.231.78 du code
du
travail.
1
La
dose efficace totale E reçue par un individu est déterminée par la
formule
suivante :
E = Eexterne + Einterne
Eexterne et
Einterne sont définies
aux
paragraphes I.2 et I.3.
2 Eexterne est
la dose efficace résultant de l'exposition externe.
Pour les travailleurs exposés, la
dose efficace
résultant de l'exposition externe est estimée selon les dispositions
figurant
dans l'annexe II du présent arrêté.
Pour
les membres de la population, la
dose
efficace résultant de l'exposition externe tient compte des différentes
voies
d'atteinte (exposition provenant d'un nuage atmosphérique, exposition
par
immersion dans l'eau, exposition provenant d'un dépôt au sol) et, pour
chaque
voie d'atteinte, elle est prise égale au produit de l'activité du
radionucléide
présent dans le milieu ambiant par le coefficient de dose externe du
même
radionucléide. On peut utiliser pour les coefficients de dose externe
les
valeurs préconisées par l’Institut de radioprotection et de sûreté
nucléaire.
3
Einterne est la dose
efficace engagée résultant de
l'exposition
interne. Elle
est déterminée par la formule suivante :
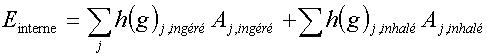 Pour
un travailleur exposé ou un
membre de la
population appartenant au groupe d'âge g :
Pour
un travailleur exposé ou un
membre de la
population appartenant au groupe d'âge g :
h(g)j,ingéré et h(g)j,inhalé sont
les doses
efficaces engagées par unité d'incorporation du radionucléide j
(exprimées en
Sv.Bq-1) ingéré ou inhalé par un individu du
groupe d'âge
g ;
Aj,ingéré et Aj,inhalé
sont
respectivement les activités incorporées par ingestion ou par
inhalation du
radionucléide j (exprimées en Bq).
ANNEXE II
Facteurs de pondérations entrant dans le
calcul des doses en
dosimétrie.
Tissu ou organe
Wt
|
Gonades
|
0.20
|
|
Moelle rouge
|
0.12
|
|
Colon
|
0.12
|
|
Poumons
|
0.12
|
|
Estomac
|
0.12
|
|
Vessie
|
0.05
|
|
Seins
|
0.05
|
|
Foie
|
0.05
|
|
Œsophage
|
0.05
|
|
Thyroïde
|
0.05
|
|
Peau
|
0.01
|
|
Surface des os
|
0.01
|
|
Autres
|
0.05
|
Les
facteurs de pondération radiologique et tissulaire
Retour
sommaire
Types et
gamme
d’énergie :
Wr :
-Photons,
toutes
énergies
1
-Electrons
et muons,
toutes énergies
1
-Neutrons,
énergie
de moins de 10 keV
5
-10keV
< Neutrons
d’énergie < 100keV
10
-100keV
<
Neutrons d’énergie < 2MeV
20
-2MeV
< Neutrons
d’énergie < 20MeV
10
-Plus
de 20 Mev
5
-Protons,
autres que
les protons de recul, énergie
supérieure
à 2MeV
5
-Particules
alpha,
fragments de fission, noyaux lourds
20
ANNEXE
III
Retour sommaire
Protocole
de radiographie thoracique de face
Indications
:
Sans objet
Etapes
préparatoires : Sans objet
T1/
1. Requis
diagnostiques
T1/
1.1.
Visualisation
T1/
1.2.
Reproduction critique
T1/
2.
Description de la procédure et paramètres techniques
T1/
2.1. Position du patient
T1/
2.2. Description de la procédure
T1/
2.3.
Paramètres techniques
- Générateur triphasé ou haute fréquence
de
tension maximale de 150 kV
- Taille du foyer ≤ 1.3mm
-
Filtration totale ≥ 3mm équivalent aluminium
-
Filtre progressif additionnel avec fenêtre médiastinale
- Distance foyer – films : 180 cm (140 à 200)
- Grille anti-diffusante : mobile ou
fixe. r = 10 ; 40 à 44 / cm
- Couple film - écran : vitesse nominale
classe 400.
- Champ de vue (FOV en cm) : 36 x 43 (35x35 ou 30x40 en fonction de la taille)
- Tension (en kV) :
125 (115-140)
- Intensité
(en mA) : 75
- Contrôle automatique d’exposition :
2
cellules latérales
- Temps d’exposition (en secondes) :
0,02
à 0,04
(variation / poids)
- Charge (en mAs) : 1,5 à 3
T1/
3.
Optimisation des doses délivrées
Retour
sommaire
T1/
3.1.
Grandeurs dosimétriques caractérisant l’examen
Pour
quantifier l’irradiation délivrée au patient au cours de cet examen, on
considèrera comme grandeurs dosimétriques (cf.§II.3.1) :
-
la dose à l’entrée du patient (DE), sur l’axe du faisceau, en mGy, pour
une
exposition,
-
le produit dose * surface, (PDS) en Gy.cm², pour chaque exposition
et/ou pour
l’examen complet.
T1/
3.2.
Niveaux de référence diagnostiques
Les
niveaux de
référence proposés, pour une exposition, sont respectivement de 0.3mGy
pour la
DE, et de 0.25 Gy.cm² pour le PDS.
La
valeur de
0.3mGy pour la DE est celle établie au niveau européen (EUR 16260 EN).
Les
mesures effectuées dans les centres français montrent qu’il est
justifié de
l’adopter comme valeur initiale au niveau national.
La
valeur de
0.25Gy.cm² pour le PDS est déduite de celle de la DE en considérant les
valeurs
moyennes des paramètres techniques de l’examen.
T1/
3.3. Influence de la technique sur la dose
délivrée
*
Modification
des paramètres d’acquisition :
Il
est
possible de diminuer l’irradiation sans nuire à la qualité de l’image
en
optimisant certains paramètres dans les intervalles de valeurs indiqués
au §
T1/ 2.3.
-
Une
augmentation de la filtration additionnelle entraîne une diminution de
la DE
(donc également du PDS).
-
Une
augmentation de la tension de 115 à 140kV, la dose au détecteur étant
constante, entraîne une diminution de la DE (donc également du PDS) de
15 à
20%.
-
Une
augmentation de la distance foyer film de 140 à 200cm diminue la DE.
Pour que
cette diminution se traduise au niveau du PDS, il faut simultanément
réduire
l’ouverture du diaphragme (garder la même surface de champ au niveau du
patient).
-
Quand la
charge augmente de 1.5 à 3mAs, la dose, et donc le PDS, sont multipliés
par 2.
-
Pour une DE
donnée, le PDS est proportionnel à l’ouverture du diaphragme :
quand on
passe de 36*43cm² à 30*40cm², le PDS diminue de 30%.
Modification
des détecteurs:
Retour
sommaire
On
peut
espérer une diminution de l’irradiation par modification des détecteurs
(films
asymétriques, écrans radio luminescents à mémoire) à condition que le
changement de détecteur s’accompagne d’une révision des paramètres
d’acquisition entraînant une baisse des doses délivrées.