|
Si vous arrivez directement sur cette page, sachez que ce travail est un rapport d'étudiants et doit être pris comme tel. Il peut donc comporter des imperfections ou des imprécisions que le lecteur doit admettre et donc supporter. Il a été réalisé pendant la période de formation et constitue avant-tout un travail de compilation bibliographique, d'initiation et d'analyse sur des thématiques associées aux technologies biomédicales. Nous ne faisons aucun usage commercial et la duplication est libre. Si vous avez des raisons de contester ce droit d'usage, merci de nous en faire part . L'objectif de la présentation sur le Web est de permettre l'accès à l'information et d'augmenter ainsi les échanges professionnels. En cas d'usage du document, n'oubliez pas de le citer comme source bibliographique. Bonne lecture... |
|||
|
|
|||
|
|
|||
|
Etudes
préparatoires en vue du plan d'équipement d'un nouvel
hôpital, Alexandre HYVERT, Rapport de stage,
MASTER Management des Technologies en Santé (MTS), UTC, 2005-2006 |
|||
|
RESUME Afin de préparer efficacement l’emménagement dans le futur hôpital de Clermont-Ferrand en 2009, il est nécessaire d’avoir une connaissance de l’ensemble du fonctionnement actuel de l’Hôtel-Dieu et notamment de son parc de dispositifs médicaux. Il s’agit donc d’établir les indicateurs et les critères qui permettront d’avoir une approche critique sur ce parc. Ceci permettra dans un premier temps de voir des points à améliorer et deuxièmement d’adapter la réponse aux besoins en matériel par les services. De plus, les technologies évoluent sans cesse. Une veille technologique, dans le cadre de ce stage : sur les blocs opératoires intégrés, permet d’envisager quelle solution sera adoptée pour le Nouvel Hôpital d’Estaing. Mots-clés : dispositifs médicaux, critères, recensement, besoins, innovation |
|||
|
ABSTRACT In order to prepare effectively the moving to the future hospital of Clermont-Ferrand in 2009, it is necessary to have a knowledge of the whole of the current hospital working and in particular of its number of medical devices. It is thus a question of establishing the criterion which will make it possible to have a review approach on this number. This will initially make it possible to see points to be improved and secondly to adapt the response to the requirements in material by the medical departments. Moreover, technologies evolve unceasingly. A technological survey, within the framework of this training period: about the integrated operating room suites, allows considering which solution will be adopted in the “Nouvel Hôpital d’Estaing”.
|
|||
Remerciements
Je remercie Monsieur Pascal Frucquet, Directeur adjoint responsable des achats pour le Nouvel Hôpital Estaing pour la confiance qu’il m’a accordée tout au long de ce stage,
Monsieur Luc Giraud, Ingénieur Subdivisionnaire Biomédical et Monsieur Jean-François Sauvadet, Technicien Supérieur Hospitalier pour leur accueil, leurs conseils et leur gentillesse,
L’ensemble des techniciens de l’atelier biomédical, Messieurs Jean-Jacques Parret, Joël Derrien, Jérôme Pélissier, Philippe Ebely, Richard Servière, Benjamin Geneix et Jean-Claude Batisse-Dauquerre qui sont toujours prêts à partager leurs connaissances et leur expertise,
Madame Céline Brajon, Acheteuse du matériel non médical pour son accueil, sa gentillesse et son humour.
Je tiens aussi à remercier
l’ensemble des personnes
présentes à l’étage de
Je remercie aussi Monsieur Georges Chevallier, Responsable de la formation Master en Management des Technologies en Santé et Monsieur Gilbert Farges, Enseignant-chercheur à l’UTC pour leur disponibilité et leurs conseils riches en enseignements.
SOMMAIRE
I – Présentation de l’Hôtel-Dieu
Etude du parc de dispositifs biomédicaux
2 – Etat de vieillissement du parc
3 - L’évolution du coût de maintenance
1 – Etablir une grille de recensement des besoins
2 – Présentation de la base de données
Bilan de l’étude de l’offre industrielle sur les blocs opératoires intégrés
1 – Prise de contact avec le sujet
2 – Réalisation du questionnaire
1 – Description d’une salle type
3 – Apports de ce type de salle :
3 - Contraintes techniques d’installation
Annexe 1 : Exemple d’un tableau représentant l’inventaire d’un service
ANNEXE 2 : Exemple d’une fiche bilan
Annexe 3 : Questionnaire donné au fournisseur de bloc opératoire intégré
INTRODUCTION
Le cursus proposé par l’Université Technologique de Compiègne en deuxième année de Master de Management des Technologies en Santé se termine par un stage pratique de 5 mois. Pour préparer efficacement son futur déménagement, le site de l’Hôtel-Dieu du C.H.U. de Clermont-Ferrand a exprimé le besoin d’avoir dans un premier temps une image précise de son parc biomédical.
En effet, un déménagement de cette ampleur ne s’improvise pas. Connaître l’état actuel du parc de dispositifs médicaux vise la mise en évidence des points forts et des points faibles de ce parc. Suite à cette étude, il sera possible d’orienter les réflexions sur le plan d’équipement. De plus, il ne faut pas se contenter de l’existant. Les dispositifs médicaux évoluent et il convient donc de réfléchir sur les développements qui auront eut lieu entre maintenant et le déménagement proprement dit.
Ce rapport se découpe en trois parties. La première présentera le contexte de ce stage en développant l’environnement de l’Hôtel-Dieu et du futur Nouvel Hôpital d’Estaing ainsi que l’organisation des équipes intégrées. La deuxième partie présentera l’étude du parc de dispositifs biomédicaux et les conséquences directes de celle-ci. La troisième partie développera une veille technologique sur l’offre industrielle concernant les blocs opératoires intégrés.
Ce stage doit permettre de mettre en application les connaissances et les méthodes étudiées pendant le premier semestre du Master et de montrer des capacités d’adaptation dans une équipe dont la mise en place est postérieure au début du stage.
PRESENTATION DU LIEU DE STAGE
 |
Vue aérienne de l'Hôtel-Dieu [1]
I – Présentation de l’Hôtel-Dieu
1 – Un peu d’histoire [1]
Cet
établissement est le plus ancien des hôpitaux de
Clermont-Ferrand. Avant
L’Hôtel-Dieu primitif avait été construit en 1242 et réédifié en 1295 à l’extérieur de la ville. Cet hôpital, depuis sa fondation, se trouvait dans le mur d’enceinte de la ville. Il se vit rapidement entouré de maisons particulières lors de l’extension de Clermont-Ferrand de sorte qu’il ne pouvait plus s’étendre d’aucun côté. Cependant, il s’encombrait tous les jours et il s’avéra rapidement insuffisant pour recevoir tous les malades.
L’Hôtel-Dieu
fut installé à son emplacement actuel en 1767 et ouvra
ces portes en 1773.
Cependant, il ne commença à accepter des malades
qu’à partir de 1775. En 1827,
seule la moitié des bâtiments prévus dans le plan
d’origine avait été
construite sûrement à cause d’un manque de crédit.
Afin d’obtenir les fonds nécessaires
à l’achèvement de l’hôpital,
 |
Hôtel-Dieu au milieu du XIXème siècle [1]
C’est au XXème siècle que l’Hôtel-Dieu vit apparaître ses premières extensions. Il fut ensuite décidé de construire un nouvel hôpital mais le projet n’aboutissant pas, il a fallu entreprendre d’importants travaux de rénovation dans les vieux bâtiments qui offraient jusqu’alors des conditions d’hébergement dramatiques. La dernière extension construite est le Centre d’Hépato-Gastro-Entérologie en 1983. Depuis, seuls des travaux de rénovation servant à améliorer les locaux existants se poursuivent au sein de l’établissement.
Dans les années 2000, un nouveau projet visant à remplacer l’Hôtel-Dieu voit le jour : le Nouvel Hôpital d’Estaing (N.H.E.).
2 – Quelques chiffres [2]
Le
site
de l’hôtel-Dieu comporte 537 lits dont les places et les postes
sont dédiés à
Les chiffres suivant concernent l’ensemble du C.H.U. de Clermont-Ferrand, c’est-à-dire les sites de Gabriel Montpied, de l’Hôtel Dieu et de l’Hôpital Nord. Ces chiffres concernent l’année 2004.
Graphique d’activité 2004 :
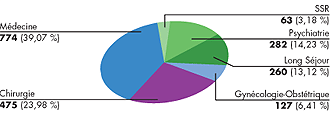 |
La répartition des lits par discipline
 |
Nombre de journées en hospitalisation complète 544 042
 |
Nombre d'entrées directes 62 141
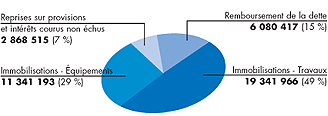
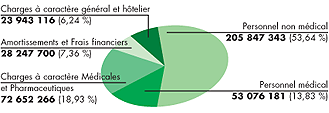
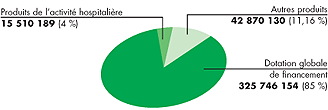
Graphique du budget 2004 :
 |
Budget d'exploitation dépenses 383 766 607 €
 |
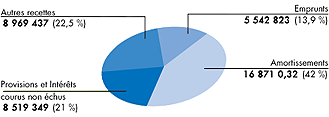
Budget d'investissement dépenses 39 632 092 €
 |
Budget d'investissement recettes 39 902 641 €
 |
Budget d'exploitation recettes 348 126 473 €
Les chiffres présentés ci-dessus concernent l’ensemble du C.H.U. de Clermont-Ferrand.
II - Le projet N.H.E.
Aujourd’hui, le site historique de l'Hôtel Dieu ne possède plus de possibilité d’extension à cause de la géographie des lieux. En effet, le site est entièrement enclavé et possède un fort dénivelé. Ainsi, créer un troisième site consacré à la médecine, à la chirurgie et à l’obstétrique tout en conservant certaines activités à l'Hôtel Dieu aurait engendré de redoutables difficultés au plan de la rationalisation et de la mutualisation des moyens. C’est ainsi qu’est apparu le besoin de transférer l'ensemble des activités de l'actuel Hôtel-Dieu sur un site mieux adapté.
Le but est de doter la ville de Clermont-Ferrand d’une grande infrastructure consacrée à la mère, la femme, l’enfant, à l’activité médicochirurgicale adulte et à l’hématologie clinique. Le double enjeu est la rapidité de réalisation et le respect de l’enveloppe budgétaire. Ils sont en effet interdépendants : la construction la plus rapide possible influe sur la maîtrise des coûts de construction ; la mise en service la plus précoce permettra au CHU de réduire ses coûts de fonctionnement.
 |
Aperçu du futur NHE [1]
Ce projet comprend 565 lits et places : 129 pour le pôle mère-bébé, 153 pour le pôle enfants, 93 pour le pôle spécialités médicales, 132 pour le pôle digestif et 88 pour diverses activités. Aujourd’hui l’Hôtel-Dieu compte 530 lits. L’augmentation projetée se porte essentiellement sur l’hôpital de jour, l’Hospitalisation à domicile, et l’hospitalisation de courte durée
L’articulation du NHE s’opèrera autour d’un plateau technique partagé par les unités d’hospitalisation et les consultations, placées à sa périphérie pour limiter les circulations horizontales. Les blocs opératoires spécialisés seront proches des services utilisateurs et des services de soins intensifs et de réanimation correspondants. L’une des idées maîtresse est de donner la priorité absolue aux soins, mission première de l’hôpital.
Ce projet ambitieux est doté d’un budget de 213 millions d’euros (dont 25 millions d’euros pour l’achat des équipements médicaux, non médicaux et informatiques), faisant de celui-ci l’un des plus importants de France.
III - Equipes intégrées
1- Atelier biomédical [3]
La première partie du stage, concernant l’étude de l’inventaire du parc de dispositifs biomédicaux, s’est déroulé au sein de l’atelier biomédical. Son activité tourne autour de la maintenance préventive et curative des dispositifs médicaux, de la réception et de l’installation de certains dispositifs médicaux récemment achetés et de la formation du personnel soignant.
L’équipe de l’atelier comprend 6 techniciens dont un chef d’équipe. L’ingénieur biomédical supervise le fonctionnement de l’atelier. Le chef d’équipe est le responsable hiérarchique et administratif de l’équipe. Il s’occupe de la gestion du compte (validation et signature des commandes), de la gestion et de l’organisation des congés et heures supplémentaires (planning prévisionnel de présence du personnel). De plus, il est chargé des relations avec l’extérieur (chefs de service, surveillants fournisseurs…).
Les techniciens sont polyvalents et c’est là une des grandes forces de l’atelier puisque chacun est en mesure de répondre à un problème. Mais ils sont aussi référents techniques d’une technologie. Ce référent est l’interlocuteur privilégié des ingénieurs pour ce matériel (par exemple pour un avis technico-financier). Récemment ils sont également le référent d’un pôle dans lequel ils seront le gestionnaire technique et sécuritaire du parc.
Modalité de réception et de mise en service des DM
La zone de transit dépose à l’atelier biomédical les colis correspondant au bon de commande avec le bordereau de livraison du fournisseur et du transporteur. L’atelier biomédical procède à la réception quantitative et qualitative et gère la mise en service de l’équipement. C’est-à-dire que le technicien qui réceptionne le colis vérifie l’adéquation entre le matériel livré et le bon de commande, la présence de notice d’utilisation et de la documentation technique, saisit les informations concernant l’équipement dans le système de GMAO (mise à l’inventaire), colle l’étiquette d’immatriculation. Après ces premières étapes, il prend rendez-vous entre le fournisseur (s’il est prévu dans le marché que l’installation soit faite par ce dernier) et le service utilisateur pour la mise en service de l’équipement et la formation des utilisateurs. La mise en service étant faite, le technicien biomédical signe le bon de commande et le remet au chef d’équipe qui le transmet au secteur administratif (cellule investissement) qui procède à la liquidation.
 |
Etiquette d'immatriculation [3]
,
Organisation de la maintenance corrective
Les appareils en panne sont signalés par l’utilisateur en accolant une étiquette « en panne » :
 |
Etiquette "En Panne" [3]
Une intervention de maintenance peut être déclenchée soit par un appel téléphonique du service utilisateur pour les équipements non mobiles (en fonction des compétences et de la disponibilité des techniciens présents, l’un d’eux prendra en charge l’intervention dans le service), soit l’appareil est déposé sur les étagères réservées à cet effet à l’entrée du service biomédical, accompagné d’un bon de « demande d’intervention » dûment rempli.
 |
Bon de demande et de suivi d'intervention [3]
Ces équipements sont dépannés par les techniciens en fonction des priorités. Dans le cas où le technicien biomédical en charge de l’intervention doit s’absenter avant la fin de celle-ci, il en informe le chef d’atelier qui gère le passage de relais pour la suite de l’intervention.
Le
technicien chargé d’une intervention la gère
totalement y compris les commandes de pièces
détachées, les demandes
d’intervention externe qu’elles fassent partie d’un contrat ou qu’elles
soient
demandées à l’unité. Toutes les commandes doivent
être validées par le chef
d’atelier. Il utilise pour réaliser son intervention toutes les
fonctionnalités
de
Organisation de la maintenance préventive
La maintenance préventive concerne un nombre limité d’équipements qui sont :
- Défibrillateurs - Respirateurs d’anesthésie et de réanimation
- Respirateurs de réveil - Evaporateurs d’halogénés
- Générateurs de dialyse et d’hémofiltration - Incubateurs (ouverts et fermés)
- Tables d’opération - Echographes
- Matelas chauffants - Insufflateurs CO2
- Analyseur et distributeur de NO - Bistouris électriques
- Flux mobile - Console de CEC
- Laveur de cellules - Bulles et dispositifs annexes en pédiatrie
Cette liste a été établie à partir des préconisations des constructeurs et adaptée en fonction de l’expérience du service biomédical. Depuis l’introduction des systèmes qualités chez les constructeurs et en particulier depuis la publication de l’arrêté du 3 octobre 1995 (Matériels et dispositifs médicaux destinés à assurer l’anesthésie et la surveillance post-interventionnelle), concernant la pratique de l’anesthésie, de nombreux fabricants ont fait parvenir des protocoles de maintenance préventive, notamment sur du matériel qui n’était pas concerné par ce type de maintenance auparavant. Cela représente donc une charge de travail supplémentaire, assortie d’une augmentation du budget d’achat des pièces détachées, qui ne peuvent pas être envisagé sans moyens nouveaux. Des choix ont dû être effectués. Ils ont été faits en fonction du niveau de risque des équipements donc par type d’équipement et non en fonction des services utilisateurs.
La maintenance préventive de chaque équipement est planifiée annuellement par le chef d’atelier. Celui-ci en s’appuyant sur les préconisations des constructeurs avec l’ingénieur biomédical en charge de la maintenance détermine la périodicité des contrôles. Les techniciens réalisent les maintenances préventives en ayant commandé les kits (si ils existent) au préalable. La liste des maintenances préventives est affichée régulièrement sur le tableau prévu à cet effet.
La maintenance préventive inclut un contrôle de remise en service, préalablement à sa restitution au service utilisateur.
Les
interventions de maintenance préventive sont
entrées dans
Cas de maintenances réalisées par une société extérieur :
Le
chef d’atelier gère les maintenances préventives
réalisées par les fournisseurs, en collaboration avec un
technicien de
l’atelier. Ces maintenances préventives peuvent avoir lieu dans
le cadre d’un
contrat de maintenance ou à la demande avec engagement par bon
de commande. Le
technicien qui suit le dossier, entre sur
Le logiciel utilisé comme G.M.A.O. est Carl Master dont la particularité est qu’il a été tout d’abord développé pour la gestion du matériel dans les centrales nucléaires.
 |
L'atelier biomédical du site de l'Hôtel-Dieu
2 – Equipe MEPS [1]
A
partir du mois d’avril, le stage s’est déroulé à
l’étage de la direction de
l’Hôtel Dieu suite à la création effective de
l’équipe de
Le
rôle de
Un deuxième pan de la mission concerne les différents services (maintenances, sécurité, etc.) utiles au fonctionnement du N.H.E.
La mission confiée à la partie biomédicale de l’équipe porte sur le recensement du besoin des différents pôles, l’étude des technologies innovantes et la gestion de l’enveloppe budgétaire associée à cette prestation. Les matériels et dispositifs concernés par cette mission sont les dispositifs médicaux (cliniques, imagerie, laboratoire), les dispositifs non médicaux (chaises, bureaux etc.) et l’informatique. Cette équipe gère par extension le plan d’équipement de l’Hôtel-Dieu pour 2006, 2007, 2008 et début 2009. En effet, ces plans d’équipement auront une influence sur celui du N.H.E.
A
ces
débuts, en avril, l’équipe M.E.P.S. a disposé d’un
serveur dédié permettant de
centraliser tous les documents relevant du champ d’activité de
Etude du parc de dispositifs biomédicaux
 |
Représentation de plusieurs dispositifs médicaux [4]
I- Objet de l’étude
Dans le cadre du projet NHE, la connaissance de l’étendu actuelle du parc de dispositifs médicaux est un enjeu essentiel. Cela permettra d’avoir une vision du fonctionnement actuel de l’Hôtel Dieu, de prendre du recul quant à l’expression du besoin qui sera exprimé par les pôles et d’étudier la possibilité de conserver du matériel en vue du N.H.E. Cette étude a été réalisée entre début février et début avril.
La
première étape consiste à sortir un inventaire
brut de ce parc. Elle est
réalisable à partir d’une extraction du matériel
entré dans le logiciel de
G.M.A.O. (Gestion de
II – Choix des critères
1 – critères retenus
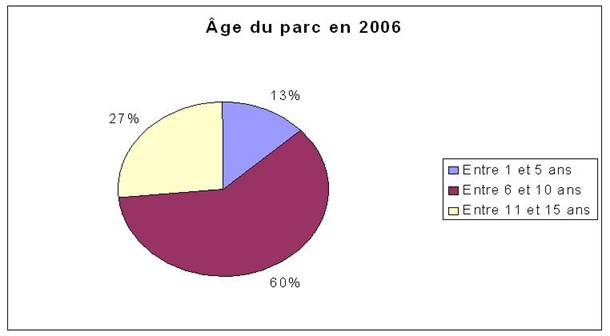
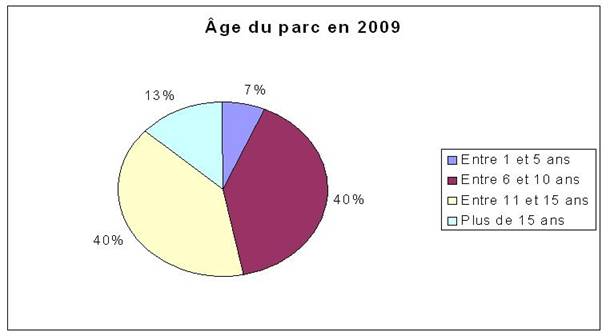
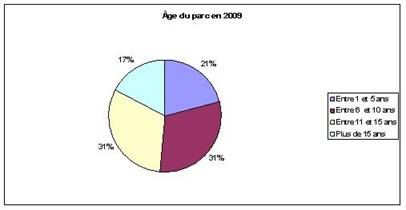
Âge : C’est le critère à obtenir absolument. C’est lui qui permet d’avoir une vue globale du parc et de tirer des conclusions. Pour l’étude, 4 catégories sont retenues : de 1 à 5 ans, de 6 à 10 ans, de 10 à 15 ans et + de 15 ans. Ce regroupement a été réalisé dans un premier temps pour assurer une meilleure lisibilité des graphiques. En effet, la valeur limite retenue pour savoir si un matériel est conservable ou non est 10 ans. Ce choix se justifie par le fait qu’il s’agit ici de la période limite à partir de laquelle il devient difficile de se procurer des pièces détachées pour un dispositif. L’entretien de ce dispositif devient donc très compliqué. De plus, à cause de l’ancienneté, les interventions curatives risquent d’être plus fréquentes.
Ce critère se décline en 2 éléments : l’âge en 2006 et l’âge en 2009 (année prévue pour le déménagement au NHE). Ceci permet d’avoir une vision concrète de l’existant mais aussi une projection dans le futur. Ce critère est obtenu par calcul à partir de la date d’achat du matériel.
Valeur d’achats : Ce critère est obtenu directement à partir des données extraites. Il permet de se faire une première idée sur la valeur d’un parc. Ce critère permet surtout de pondérer la valeur à neuf en donnant une limite inférieure au critère « Valeur à neuf » qui a été volontairement maximisé.
Valeur à neuf : Ce critère est évalué à partir de données fournisseurs et des plans d’équipements les plus récents. Si un matériel est référencé sur plusieurs documents, c’est le prix le plus élevé qui est retenu. Notons également que cette évaluation ne tient pas compte des réductions accordées par les fournisseurs pendant le marché ni des différentes options dans lesquelles peut exister un matériel. Ainsi, et avec le critère valeur d’achat, on obtient une valorisation assez précise du parc.
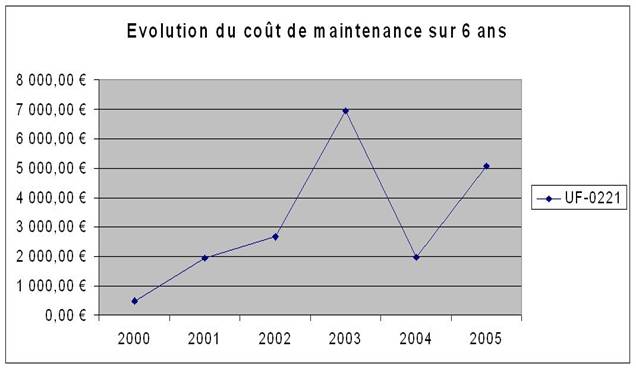
Evolution du coût de maintenance sur 6 ans : Ce critère est calculé à partir du coût de maintenance globale par Unité Fonctionnelle (UF). Son intérêt principal est qu’il devient possible de voir où seront les appareils les plus chers à entretenir et où se trouvent les coûts les mieux maîtrisés.
2 – Autres critères envisagés
Il aurait été intéressant de voir le coût de maintenance associé à chaque matériel. Cela aurait apporté une dimension qualitative plus importante et plus précise à l’étude. En effet, à partir de ce critère, il aurait possible de l’associer à d’autres. On aurait ainsi obtenu :
Coût en maintenance en fonction de l’âge : Cela aurait permis de déterminer de manière précise l’âge à partir duquel il n’est plus envisageable de déménager un appareil voir même si certains matériels sont plus robustes que d’autres.
Coût en maintenance en fonction de la marque : Ceci permet d’amener une vue sur la performance même des appareils et leur qualité propre. Seulement pour être pleinement exploitable, cette vue doit aussi être associée avec le nombre d’utilisation à l’année de chaque machine.
Ces critères n’ont pas été retenus pour des raisons de réalisation et de respect des délais. Cette étude n’était qu’un début dans la phase de réflexion pour le plan d’équipement. Elle se terminait au début du mois d’avril. Le temps pour récupérer les données de bases « coût de maintenance par matériel » était très long et compliqué. Rappelons que Carl Master ne permet pas de faire de requêtes avancées permettant de sortir ce type d’élément rapidement et dans un format directement exploitable. Donc pour réaliser cette partie de l’étude, il aurait fallu faire apparaître un matériel, éditer sa fiche détaillée, calculer son coût en maintenance et reporter la valeur ainsi obtenue. Sur le parc d’un C.H.U. comportant plus de 3000 dispositifs, il aurait été impossible de tenir les délais imposés.
III- Tri des données
1 – Extraction des données
L’extraction
depuis
Il en résulte plusieurs tableaux et graphiques correspondant à un pôle et qui présentent les différents critères retenus par service. Ces tableaux se terminent par une fiche bilan de chaque pôle. Un exemple d’une feuille Excel est présenté en annexe 1. L’annexe 2 présente une fiche bilan.
Certaines UF ne sont pas destinées au NHE, cependant elles comprennent du matériel qui peut y être transféré. Ces UF sont réunis dans la rubrique « Divers » et doivent être prises en compte. De plus, cette rubrique comprend le service d’hémodialyse qui sera rattaché au site de Gabriel Montpied et qui comprend du matériel très spécifique (générateur de dialyse) qui ne sera pas transféré au N.H.E. Ce service est malgré tout conservé dans l’étude puisque malgré la volonté d’avoir une vision du futur, il est important de conserver une certaine vision du présent.
2 – Présentation des données
Pour coller au plus près de l’organisation du futur hôpital, les UF sont rassemblées selon leur pôle de destination. Chaque classeur Excel correspond donc à un pôle plus un autre qui regroupe les bilans de chaque pôle et qui affiche un état général de l’Hôtel-Dieu. Pour chaque service (soit une feuille du classeur) de ce pôle apparaît un tableau faisant l’inventaire du matériel présent et donnant les différents critères vus plus haut. Concernant la colonne de valorisation à neuf, un code couleur est utilisé pour repérer la source ayant permis d’évaluer le coût du dispositif. Enfin les tableaux permettent de distinguer directement les matériels ayant moins de 5 ans (matériel récent et non amorti donc à conserver) et ayant plus de 15 ans (matériel totalement obsolète) en 2009. Il s’agit bien évidemment d’une généralisation. En effet, l’amortissement d’un dispositif médical se fait sur 7 à 10 ans mais il y a des cas particuliers comme pour les endoscopes dont l’amortissement se fait sur 5 ans.
Chaque feuille présente également un diagramme en camembert montrant l’état de vieillissement du parc ainsi qu’un graphique montrant l’évolution du coût de la maintenance entre 2000 et 2005 pour chacune des UF concernées.
IV - Résultats
1 – Valorisation du parc
Le parc de dispositifs médicaux de l’Hôtel-Dieu comporte 3039 équipements inventoriés dans la base de données. Il est important de préciser que cet inventaire ne comprend pas le matériel des laboratoires (car non géré sur le site de l’Hôtel-Dieu) ni le matériel du Centre de Soin Dentaire du fait de son statut particulier. En effet ce dernier appartient en partie à la faculté et cette étude ne s’intéresse qu’au matériel appartenant pleinement au C.H.U.
Le
parc
est évalué, à neuf, à environ 17 millions
d’euros. La valeur d’achat (prix
entrés dans
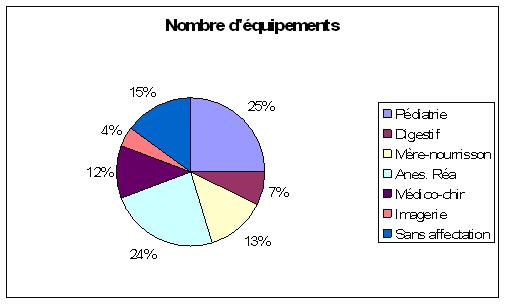
Le matériel se réparti, dans les pôles selon le graphique suivant :
 |
La valeur du parc se réparti de la façon suivante :
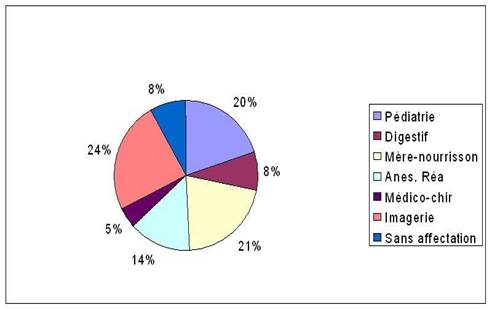
D’après ces graphiques, on constate que la répartition du matériel est très hétérogène que ce soit en nombre d’équipement qu’en valeur de leur parc respectif. Les pôles Pédiatrie et Anesthésie-Réanimation constituent à eux deux la moitié du parc en termes de nombre d’équipements pour une valeur correspondant à 34% du parc soit 5 780 000€. Bien que le parc d’imagerie soit le plus faible (4%) il constitue le principal coût en investissement (24% soit 4 080 000€). En effet, il s’agit de dispositifs de hautes technologies. De plus, on notera dans les autres pôles la présence de dispositifs, certes peu coûteux mais dont il est nécessaire de posséder un nombre important (exemple : pousse-seringues, pompe à PCA etc.).
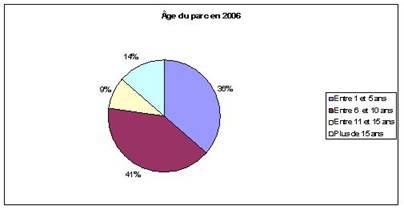
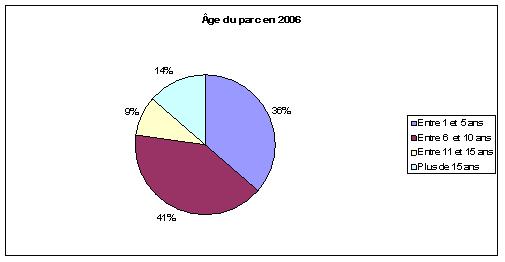
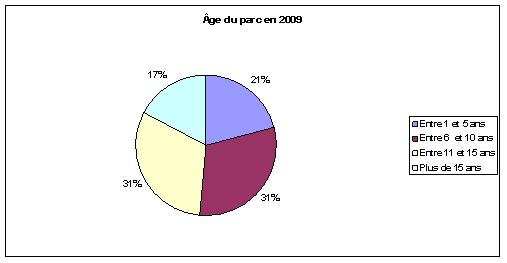
2 – Etat de vieillissement du parc
 |
 |
||
Comme expliqué plus haut, la répartition de l’âge du parc fut tout d’abord « coupée » en quatre catégories avant de conserver comme valeur critique, l’âge de 10 ans. Si le déménagement devait avoir lieu cette année, il serait possible de conserver 75% du matériel alors qu’en 2009, seul 52% du parc serait transféré. C’est là une des limites de l’étude. En effet, même si la direction des achats à pour volonté de limiter au maximum les plans d’équipement jusqu’au transfert au N.H.E., un parc biomédical ne peut jamais être statique. En effet certains des dispositifs ont déjà largement dépassé leur date limite d’utilisation, il donc fort probable qu’une partie d’entre eux soient remplacés entre temps. Par conséquent, d’ici à 2009, la catégorie des « Plus de 15 ans », voir celle « Entre 10 et 15 ans » sera moins importante alors que la catégorie « Entre 1 et 5 ans » augmentera. Il est difficile aujourd’hui d’établir dans quelle proportion car il peut aussi y avoir des remplacements de dispositifs qui seraient tombés en panne. De plus, certaines tendances futures sont déjà connues des acheteurs biomédicaux. Par exemple, les pousse-seringues du pôle Anesthésie-Réanimation seront remplacés par des colonnes de perfusion. Si les pousse-seringues sont considérés comme conservables, alors ils rejoindront un « pool de stock ». Ce point sera développé plus loin dans la partie « Recensement des besoins » faisant suite à cette étude.
Concernant la répartition par pôle, ce critère est plutôt homogène. Il existe cependant deux pôles qui ne respectent pas ces proportions. Le premier est le pôle pédiatrie avec plus de 60% du parc qui sera transférable en 2009. Alors que pour le pôle Spécialités médico-chirurgicales, c’est 65% du parc qui ne sera pas transférable. Enfin, la plupart des pôles montrent un vieillissement important du parc entre 2006 et 2009.
Les graphiques correspondant à ces observations sont disponibles en annexe… représentant les fiches bilans propre à chacun des pôles.
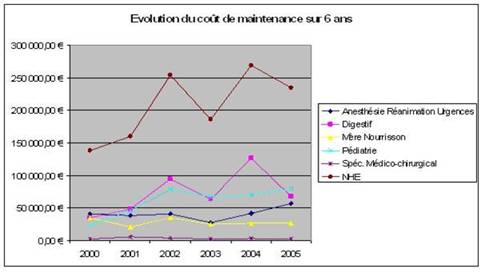
3 - L’évolution du coût de maintenance
Représentation graphique des coûts de maintenance sur l’ensemble du N.H.E. :
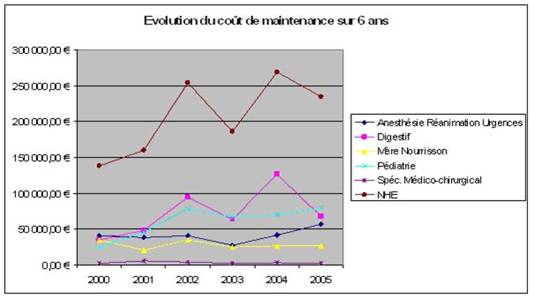 |
Pour trois des pôles (Spécialités médico-chirurgicales, Pédiatrie et Mère-nourrisson), la courbe devient linéaire dès 2004. Cela connote le début de la maîtrise des coûts de maintenance pour les matériels présents dans ces pôles. Le pôle Anesthésie Réanimation montre depuis 2003 une augmentation constante de ce coût mais il reste en dessous des coûts engagés pour le pôle pédiatrie qui pourtant comprend sensiblement le même nombre de matériel. Il ne serait donc pas étonnant qu’à terme, ces deux coûts soient identiques. Mais cette augmentation peut s’expliquer par l’importante activité des UF de ce pôle et donc de l’utilisation dudit matériel.
Le pôle digestif apparaît comme étant la source principale des dépenses en maintenance. De plus, sa courbe a la même forme que celle de tout le futur N.H.E. Il est donc clair que c’est celui-ci qui influence le plus la non maîtrise des coûts de maintenance. Seulement comment expliquer cette absence de maîtrise ?
Détail des coûts de maintenance du pôle Digestif
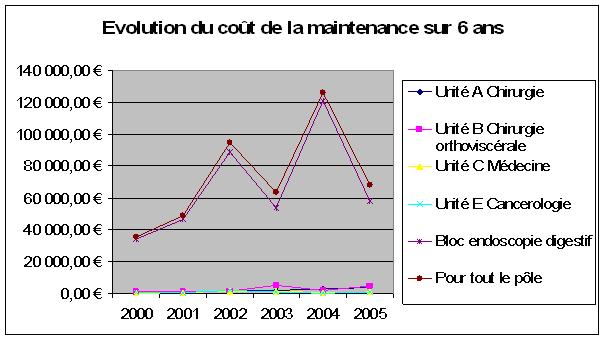
La plupart des services qui composent ce pôle ont un coût de maintenance négligeable et parfaitement maîtrisé. Ainsi un seul service influence l’ensemble des coûts de ce pôle et par conséquent de tout le N.H.E. Il s’agit du service « Bloc endoscopie digestive ». Ce service comprend essentiellement du matériel d’endoscopie. Ces dispositifs sont fragiles et donc sujet à la casse soit en cours d’intervention (en cas de mauvaise utilisation) soit en cours de stérilisation, processus très important pour ce type de dispositif invasif. L’ensemble de la maintenance est sous contrat avec le fournisseur. Ainsi le coût de maintenance global dépend directement du nombre de casse (donc de l’activité).
La maîtrise des coûts de maintenance du parc d’endoscopie est un enjeu majeur en vue du futur hôpital et visiblement du monde hospitalier. En effet, une visite au forum « Biomed Café » [www.technologies-biomedicales.com], forum créé par des étudiants de l’UTC et regroupant de nombreux acteurs du domaine biomédical, a montré toute l’importance de ce sujet. Le principal problème vient que les fournisseurs d’endoscope ont un mauvais Service Après-vente (S.A.V.). Le rendement des réponses est inadapté et l’acte est surévalué. Le débat concernant la recherche d’une solution adaptée porte sur la comparaison entre confier la maintenance à une société tierce et louer le parc d’endoscope. Visiblement, le premier cas permettrait de réduire sensiblement le coût d’intervention ainsi que le temps d’immobilisation de l’appareil alors que le deuxième cas permettrait de lisser la courbe du coût de maintenance donc de le maîtriser.
Pour
trouver la meilleure réponse pour le C.H.U. de Clermont-Ferrand,
plusieurs
démarches ont été suivies. La première a
consisté à établir précisément le
coût
de maintenance pour l’endoscopie à partir des données de
En général, les fournisseurs proposent des contrats de locations sur 3 ou 4 ans avec remplacement du matériel défectueux. D’après les retours d’expérience lus sur le forum cité précédemment, ce type de prestation semble se dégrader sur le temps pour un coût plutôt élevé alors que les sociétés de maintenance semblent apporter satisfactions.
Il convient cependant de chercher à étudier quelle est la réponse qui conviendrait le mieux pour le N.H.E. Il s’agit de comparer ces deux possibilités. Le coût de location étant donnée à l’année, il faut pouvoir ramener l’achat d’un endoscope et ces coûts de maintenance sur la même base afin de réaliser cette comparaison. Le coefficient d’amortissement du matériel d’endoscopie est dégressif linéaire de 20%. Il faut donc 5 ans pour amortir ce type de dispositif. A cela, il faut rajouter le coût de maintenance annuelle pour ce dispositif. Un choix pourra donc être établi suite à cette étude.
Cette étude a également servi de base dans les réflexions concernant le plan d’équipement du N.H.E.
V – Recensement des besoins
1 – Etablir une grille de recensement des besoins
En parallèle à cette étude, une réflexion sur le recensement de l’expression des besoins a été menée. L’objectif est d’obtenir une grille permettant d’établir un besoin global lié à l’activité total d’un pôle. Cette démarche est très différente d’un plan d’équipement classique visant soit à compléter le parc soit à remplacer un matériel défectueux. Il ne fallait donc pas se laisser influencer par les grilles déjà existantes à l’Hôtel-Dieu mais de déterminer les éléments permettant de décrire un besoin.
La première étape de cette réflexion a consisté à définir clairement le sujet. Pour cela, un QQOQCOP (Qui ? Quoi ? Où ? Quand ? Comment ? Pourquoi ?) a été réalisé. Il en résulte le tableau suivant :
|
Qui ? Qui est concerné par le problème ? |
L’équipe responsable des achats |
|
Quoi ? Quel est le problème ? |
Obtenir une fiche compréhensible par tous permettant d'exprimer clairement et de façon exhaustive les besoins du service |
|
Où ? Où apparaît le problème ? |
dans les services (expression des besoins), dans les bureaux de la direction (interprétation du besoin) |
|
Quand ? Quand apparaît le problème ? |
lors d'une démarche de recensement des besoins en vue du nouvel hôpital |
|
Comment ? Comment apparaît le problème ? |
Les items de la fiche ne permettent pas d'exprimer de façon claire et exhaustive le besoin |
|
Pourquoi ? Pourquoi faut-il résoudre ce problème ? |
Pour diminuer la part d'implicite non exprimé afin de répondre au mieux au besoin |
Cette démarche vise la création d’un document permettant de connaître tous les dispositifs médicaux nécessaires à la bonne application du projet médical.
La deuxième étape vise à déterminer les items essentiels qui devront apparaître dans le document afin de répondre à la problématique. Un brainstorming « délocalisé » fut donc organisé. La promotion 2005-2006 du master MTS fut sollicitée par e-mail et voici le résultat obtenu :
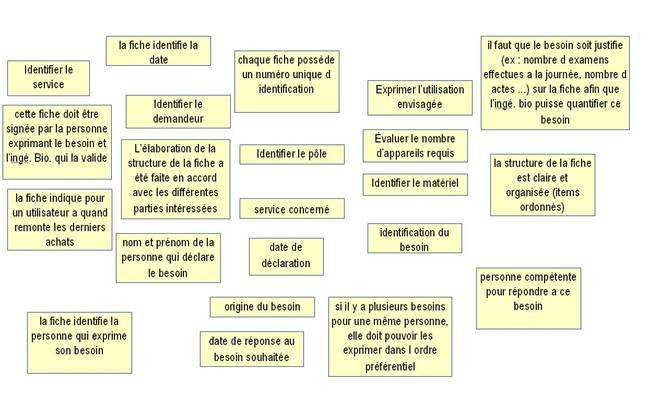
Ces idées ont ensuite été regroupées afin de réaliser le diagramme d’affinité suivant :
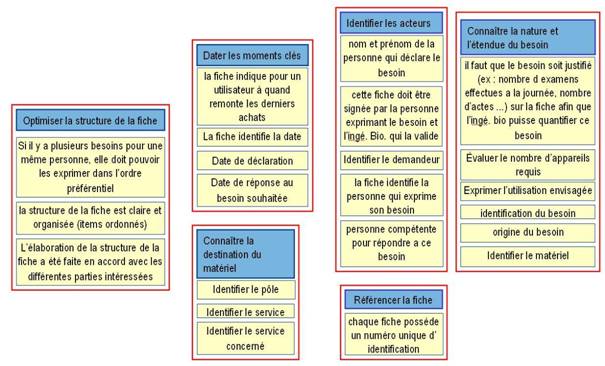 |
Finalement, ce travail n’aboutira pas à la création d’une fiche papier de recensement des besoins. En effet, le choix a été fait de développer un environnement informatique permettant de réaliser cette fonction. Ce travail a donc permis d’alimenter la réflexion sur le développement de la base de données.
2 – Présentation de la base de données
Cet outil est accessible depuis l’intranet du C.H.U. Son utilisation est associée à la codification des locaux du N.H.E. Concrètement, les coordonnateurs de pôles rencontreront les chefs de pôles. Les éléments de la base de données représentent l’inventaire de l’Hôtel-Dieu. Le matériel sera marqué comme transférable, à remplacer ou supprimer. Transférer implique qu’il faille attribuer une salle de destination dans le N.H.E. Remplacer signifie que le type de matériel est toujours nécessaire mais qu’il ne répond pas au critère de conservation établi par l’étude du parc. Ici aussi, il faut indiquer une salle de destination. Supprimer ne nécessite d’indiquer une salle de destination puisque le matériel concerné ne répond pas au besoin du pôle. Cependant si le matériel est conservable, il rejoindra le « stock » et pourra éventuellement être utilisé pour un autre pôle.
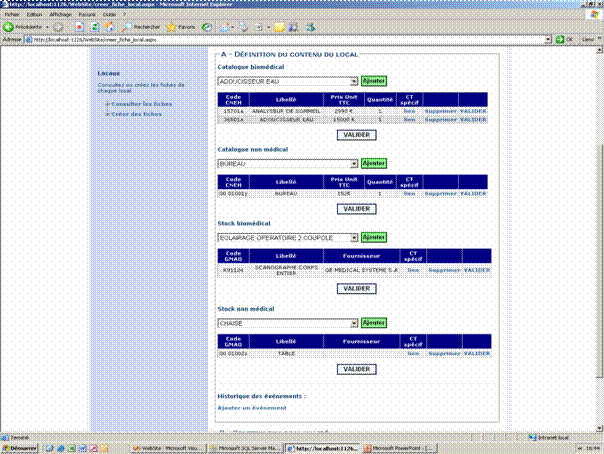 |
Capture d'écran de la base de données [1]
Pour le matériel correspondant à un besoin nouveau, il sera possible de créer la ligne correspondante dans la base de données puis de lui attribuer une salle. Les matériels sont identifiés par leur code C.N.E.H. et N.F.S. Il est ensuite de sortir la liste des matériel nécessaire par pôle et d’en avoir le coût total.
Un historique permet de suivre les modifications de chaque fiche locale. Il est possible d’associer à chaque matériel des documents justifiants de sa nécessité. Les fiches locales de la partie biomédicale ne peuvent être modifiées que par les coordonnateurs de pôle.
Il
devient ensuite possible d’avoir une fiche bilan par pôle
indiquant les achats
nécessaires à effectuer. Le processus de recensement des
besoins est représenté
par le logigramme suivant :
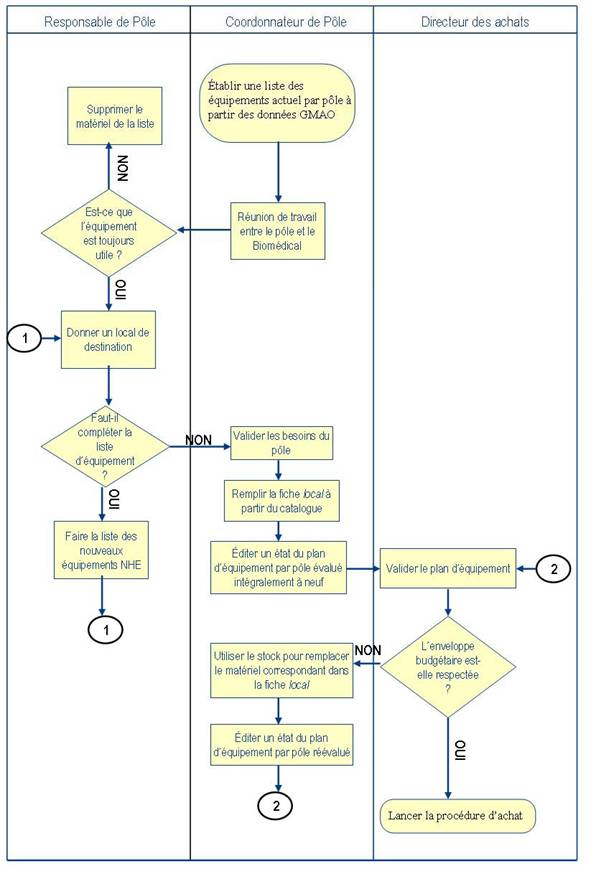
VI – Suite de l’étude
Le
principal défaut de cette étude est le fait qu’elle
représente l’Hôtel-Dieu au
moment de l’extraction des données venant de
Conclusion
Cette étude a répondu aux besoins du C.H.U. et à des besoins plus personnels. Le directeur adjoint chargé des achats souhaitait en effet avoir une connaissance d’ensemble sur le parc de dispositifs biomédicaux. Personnellement, je souhaitais acquérir une meilleure connaissance de l’ensemble des dispositifs présents dans un hôpital afin de compléter les éléments vus au cours du premier semestre. J’ai ainsi une meilleure idée de ce qu’est un parc de dispositifs médicaux dans une structure telle qu’un C.H.U. en terme de quantité de matériel, de leur répartition selon les services et surtout de coût que ce soit leur en acquisition ou en maintenance.
Mais cette étude a permis des observations allant au-delà de cet objectif premier. Elle a soulevé la problématique liée à la maintenance du parc d’endoscope et donc de lancer la réflexion actuellement en œuvre. Elle permet aussi de compléter la base de données servant au recensement des besoins des pôles notamment en repérant facilement le matériel conservable ou non selon le critère établi. De plus, elle a servi de base à tout le travail de réflexion sur ce sujet.
La réflexion sur la fiche de recensement des besoins m’a permis d’appliquer des outils étudiés au cours (QQOQCP, Brainstorming, Diagramme d’affinité) du premier semestre. Les éléments ainsi ressortis ont utilement alimenté la réflexion sur le développement de la base de données. Ma participation à l’élaboration du processus de recensement des besoins a abouti aux premières itérations d’une fiche de procédure et d’un logigramme. Ces documents ont par la suite continuellement été améliorés en fonction des idées nouvelles et des évolutions de la situation.
Enfin cette partie du stage s’est conclue avec une présentation orale de ce travail devant le Conseil de Direction du C.H.U. de Clermont-Ferrand dont les retours ont été positifs.
Bilan de l’étude de l’offre industrielle sur les blocs opératoires intégrés
 |
Un bloc opératoire intégré [5]
Introduction
Dans le cadre du plan d’équipement pour le Nouvel Hôpital Estaing (NHE), il est nécessaire d’étudier les innovations technologiques des dispositifs. A ce titre, il m’a été demandé de travailler avec un autre stagiaire, dont la mission se terminait et de l’accompagner dans sa démarche. Cette partie développera donc la méthodologie employée pour réaliser ce projet.
La technologie des blocs opératoires intégrés existe depuis 6 ans. A l’époque, seule la société Karl Storz se positionnait sur ce créneau. Aujourd’hui, l’offre dans ce domaine a évolué et d’autres sociétés, tels que Stryker, Smith & Nephew, Wolf ou Olympus proposent également ce type de produit. Par conséquent, il faut déterminer le besoin correspondant à ce type de salle et conclure sur l’apport effectif de ce type de salle par rapport aux salles actuelles, si les contraintes techniques permettent leur installation au N.H.E., enfin si le coût de telles salles rentre bien dans le budget. Ce sujet est né suite à la présentation du système OR1 de la société Storz le 15 mars 2006.
I – Méthodologie adoptée
1 – Prise de contact avec le sujet
Afin de bien comprendre l’objet de l’étude, une visite au centre de formation du site de Gabriel Montpied fut organisée. En effet, ce centre est équipé d’un ensemble OR1. Ceci a permis d’obtenir de prime abord un rappel sur ce qui a été dit le 15 mars lors d’une présentation du système, d’envisager les questions et de récupérer de la documentation sur papier [6] et sur CD [7] qui permettra d’approfondir le champ de l’étude.
Suite à cette présentation, des contacts ont été pris avec les différents fournisseurs afin d’organiser des présentations. Bien que l’OR1 nous ait déjà été présenté, la société Storz fut également contacté afin d’approfondir la question des contraintes techniques, non abordées au cours des présentations précédentes. L’objectif est de pouvoir comparer les systèmes existants pour en ressortir les points communs et les différences. En parallèle, un questionnaire numérique est établi. Il est envoyé à chaque fournisseur par e-mail afin de limiter le risque d’erreur inhérent à la prise de note et de compléter sur des points qui auraient pu ne pas être évoqués au cours de la rencontre.
2 – Réalisation du questionnaire
La présentation préliminaire et l’étude des documents récupérés au centre de formation ont permis de découper le bloc opératoires intégrés en différents sous-ensemble : Gestion du matériel médical et du matériel non médical, Gestion des données numériques et Téléphonie. Le questionnaire décline donc ces différentes parties afin de déterminer quelles sont les technologies employées et de déterminer leur compatibilité avec la future installation prévue pour le N.H.E. A cela, s’ajoute une partie traitant des contraintes techniques d’installation. L’aspect économique est abordé à titre indicatif au cours des présentations. Il s’agit de ne pas donner à ce questionnaire une dimension de consultation. Ce questionnaire est montré en annexe 3.
Les résultats de ce questionnaire seront rassemblés dans un tableau. A ce jour, aucune réponse ne fut renvoyée, par conséquent ce tableau est absent de ce rapport. Par conséquent, les résultats décrits ci-après sont issus des comptes-rendus des différentes réunions.
II – Bloc opératoire intégré
1 – Description d’une salle type
Dans les blocs actuels, la surface « patient » est envahie ce qui limite la zone stérile. De plus, il y a une absence totale de contrôle centralisé des différents matériels. Un bloc central intégré cherche à corriger ces deux points tout en apportant d’autres réponses.
Ainsi chaque élément (écran, colonne de cœlioscopie, caméra, lampe) se trouve placé sur un bras voir même pour certains écrans, encastré dans un mur. Le premier point de confort apporté par un bloc opératoire intégré est donc l’absence totale de fils traînant par terre (hormis la pédale du bistouri). Ensuite chacun des éléments est capable de communiquer avec un autre via un bus de communication dédié. Il devient donc possible de tous les contrôler via une interface graphique depuis un écran distant. Ceci résout à la fois le premier problème (moins de monde dans la zone stérile) et le deuxième. Cette interface permet non seulement le contrôle du matériel médical mais aussi du matériel non médical (lampe, stores etc.). Cependant il est possible d’installer le matériel sur un chariot mobile qu’il est ensuite possible de raccorder au réseau de façon simple.
L’outil principal en endoscopie, c’est l’image. C’est pourquoi les blocs opératoires intégrés proposent une gestion et un contrôle de celle-ci très poussé. La salle est en interface avec le réseau de l’hôpital. Cette interface est compatible HL7 et DICOM 3.0 qui sont actuellement les standards pour, respectivement, le réseau hospitalier (dossier patient) et le PACS. Il est donc possible de consulter les images déjà existantes du patient en cours d’intervention mais aussi de renseigner son dossier directement après l’intervention. Plusieurs sources d’images sont gérées. En général, il y a une caméra de salle et une caméra d’endoscopie. La caméra de salle permet surtout un contrôle par la surveillante et lui permet de gérer au mieux le flux de patient pour une salle. Le système permet l’enregistrement des images venant de ces différentes sources au format standard ou DICOM qu’il s’agisse d’une vidéo ou d’une image fixe. Ces images sont donc transmissibles n’importe où dans l’hôpital que ce soit un poste informatique particulier ou une salle de cours.
Le dernier service proposé par un bloc opératoire intégré est la connexion à un réseau téléphonique. Il est ainsi possible de faire de la télémaintenance et de la télémédecine. C’est-à-dire qu’il est possible de contacter un médecin extérieur à l’hôpital et de lui transmettre des images instantanément afin d’obtenir un avis.
Le coût moyen de ce type de salle pour une installation complète varie de 100000€ à 300000€.
2 – Les évolutions à venir
Actuellement, certains constructeurs proposent un écran de contrôle des équipements sans fil (technologie Wifi). Cependant il faut savoir que même si cela est technologiquement possible, cela reste assez dangereux. Tout d’abord il est difficile de savoir qui peut avoir accès aux informations ainsi envoyé. Il y a aussi des risques d’interférences dans le contrôle du matériel entraînant des effets non souhaités. Enfin avec ce système, il devient possible de contrôler les équipements même en étant en dehors de la salle, il serait donc impossible de contrôler les effets de telle ou telle modification.
Les caméras et les écrans, d’ici à l’ouverture du NHE en 2009 traiteront des signaux numériques (donc entrée et sortie). De plus la haute définition sera très certainement le standard. A noter, qu’aujourd’hui, la haute définition est mal gérée et provoque des déformations de l’image.
3 – Apports de ce type de salle :
Le principal avantage d’un bloc intégré est le gain de temps. Celui-ci ne concerne pas l’intervention en elle-même mais tout ce qui se passe avant et après celle-ci. En effet, comme aucun élément ne touche le sol, la salle est plus facile à nettoyer et devient plus rapidement disponible pour l’intervention suivante. De part le fait que la surveillante puisse contrôler le déroulement de plusieurs interventions depuis son poste, il devient plus facile de gérer le programme opératoire. Un patient ne sera préparé pour une intervention qu’à partir du moment où la salle sera effectivement disponible. Ce type de salle facilite aussi l’aspect administratif. Le médecin a la possibilité d’enregistrer son compte-rendu opératoire immédiatement après l’intervention pour le mettre dans le dossier patient (ou alors il peut l’envoyer dans son bureau s’il souhaite le retoucher).
Ce type de salle permet également de répondre à la mission de formation des futurs médecins de part les possibilités de vidéoconférences interactives proposées en option. Il semblerait donc intéressant d’équiper une ou deux salle(s) avec toutes les options et les autres avec un niveau moindre (juste les éléments de connexion avec le PACS et le réseau HL7).
3 - Contraintes techniques d’installation
Concernant
la hauteur sous plafond, l’ensemble des constructeurs est unanime. Elle
doit
être de
Ce
type
d’installation nécessite la présence d’un ordinateur
permettant de piloter les
différents éléments. Celui-ci doit se trouver en
dehors du champ stérile. Storz
propose d’encastrer ce PC dans le mur technique. D’autre propose de
positionner
ce PC en dehors de la salle. Dans ce cas, le câble reliant le PC
à la salle
intégrée ne doit pas dépasser les
III – Le réseau hospitalier
En complément à cette étude, il semblait utile de se renseigner sur ce que sera le réseau du futur hôpital. Le système P.A.C.S. (Pictures Archiving and Consulting System) ayant déjà fait l’objet d’autres rapports à l’U.T.C. [www.utc.fr/~farges], il sera seulement présenté ici.
A l’origine, un PACS est un outil de pilotage du système d’identification de radiologie. Les images obtenues étant identifiées par le numéro d’examen. Cet outil nécessite une station de post-traitement derrière la modalité d’imagerie (IRM, échographe, scanner…)
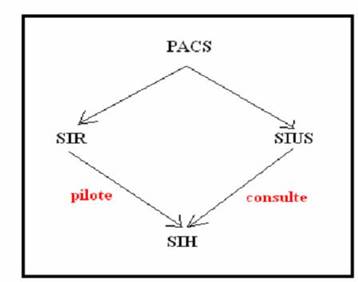 |
Le DICOM est un protocole de communication qui entoure l’image de différentes couches respectant le modèle OSI. IHE (Integrating the Healthcare Enterprise) est une norme internationale (faire une recherche sur le net pour plus d’info.). Dorénavant, l’intégration d’une image se fait selon la norme HL7+DICOM. Les normes et les standards sont visibles sur le site du GMSIH [www.gmsih.fr]. L’archivage des images sur un PACS est automatique mais nécessite un retraitement. A partir d’un bloc, il serait possible de consulter les images PACS via une interface web (format : jpeg, DICOM si installation particulière) ou via une station de consultation compatible au protocole DICOM.
Un DICOM se défini selon plusieurs classes : la classe stockage (query / retrieving), la classe worklist (réception / production) et la classe print. Si la machine est Provider (serveur du PACS) ou User (station d’interprétation). Une paire d’objet est soit en informations publiques (lisibles partout) soit en informations privées (lisible uniquement sur un matériel du fournisseur). Ainsi dans un bloc, il faudrait une station qui soit storage + query/retrieving + user et dont le SOP gèrerait les images venant des différentes modalités (CT, NM, US, MR, CR, DR). On aurait ainsi une station capable d’interroger le serveur PACS et de lire toutes sortes d’images quelque soit leur provenance.
Les quelques rencontres avec les fournisseurs de blocs intégrés ont fait apparaître la solution de gestion des images suivantes : faire un réseau dédié pour les images venant des blocs. Mais un VLAN (réseau virtuel) ne serait-il pas une meilleure solution par rapport à un réseau physique ?
Le câblage présent pour le réseau du CHU (et pour le futur NHE) est de classe 5. L’ensemble du réseau est donc de 100 Mbit/s avec une dorsale à 1 Gbit/s. Actuellement une solution de multiplexage est étudiée pouvant atteindre les 8 Gbit/s.
Ces remarques ouvrent le sujet sur une nouvelle question : « La numérotation des images enregistrées par la salle intégrée sera-t-elle compatible avec le PACS de l’établissement ? (notamment pour éviter les doublons) »
IV – Conclusion
Cette étude a permis de mieux cerner l’intérêt des blocs opératoires intégrés par rapport aux blocs actuellement présents à l’Hôtel-Dieu. Ceci s’inscrit parfaitement dans le projet d’un hôpital sans papier. Le N.H.E. aura, en effet, une gestion totalement informatisée du dossier patient et de ces différents éléments. Cela permet aussi de répondre pleinement à la mission de formation des C.H.U. Par contre, il n’y a pas d’apport réel pour la réalisation de l’acte médical. Les apports portant plus sur les éléments pré et post opératoire.
Cette étude m’a permis de découvrir un système innovant qui trouvera certainement de plus en plus sa place dans les hôpitaux français. De plus, cette étude devait répondre à d’autres points dont : la faisabilité de telles salles dans le futur hôpital, leur coût, leurs contraintes techniques d’installation et leur critères pour mesurer le retour sur investissement. La principale difficulté dans cette étude a été de faire passer l’image de veille technologique en insistant sur le fait qu’il ne s’agissait pas d’une consultation en vue d’un achat auprès des sociétés contactées.
CONCLUSION GENERALE
Ce premier long stage fut une expérience très profitable. En effet, il a permis de concrétiser les éléments abordés au cours du premier semestre et de les approfondir. Un parc biomédical comprend un nombre important de matériels différents permettant à un hôpital de remplir sa mission. Seulement les besoins et les technologies évoluent. Il est nécessaire d’avoir constamment une image de ce parc afin d’en mesurer le niveau d’obsolescence et donc d’établir des plans d’équipement à moyens et long terme en tenant compte, bien entendu, de l’enveloppe budgétaire afin de répondre aux projets médicaux.
La création d’un nouvel hôpital entraîne une évolution de ces besoins. C’est donc là une bonne occasion de mettre en place des outils permettant de les déterminer et de rechercher dans quelle mesure le parc actuel pourra y répondre. Les différentes étapes de ce stage ont amené l’utilisation des connaissances acquises à l’U.T.C. et des différentes ressources qui sont à dispositions (exemple : rapport de stage des années précédentes, liens vers les organismes normatifs et différentes associations etc.).
De plus, ce stage a montré une pratique différente du métier d’ingénieur biomédical que celle découverte lors d’un précédent stage. Equiper complètement un nouvel hôpital nécessite une approche du type « Gestion de projet ». Approche qu’il est possible d’adapter ensuite à une activité plus classique pour les plans d’équipements réguliers. Cette pratique nécessite l’emploi d’un outil tel que Microsoft Project (application permettant de réaliser un diagramme de Gant). Le métier d’ingénieur biomédical, en constante évolution, laisse apparaître de nouvelles méthodes qui permettent de mettre en valeur les formations enseignées à l’UTC. La pratique et l’expérience professionnelle montrera l’importance et la nécessité de continuer à avoir des accès aux formations et/ou informations tout au long de la carrière.
BIBLIOGRAPHIE
[1] Documentation interne au C.H.U. de Clermont-Ferrand
[2] Site web du C.H.U. de Clermont-Ferrand, www.chu-clermontferrand.fr
[3] Manuel qualité de l’atelier biomédical de l’Hôtel-Dieu
[4] Cours de formation à l’utilisation des incubateurs, Philippe Ebely, 2004
[5] Documentation « Endosuite, Le rêve devient réalité », Stryker
[6] « Le Monde de l’endoscopie », Karl Storz OR1, 2ème édition, 2005
[7] « Welcome to the future of surgery », Storz, 2005