|
|
Si vous arrivez directement
sur cette page, sachez que ce travail est un rapport d'étudiants
et doit être pris comme tel. Il peut donc comporter des
imperfections ou des imprécisions que le lecteur doit admettre
et donc supporter. Il a été réalisé pendant
la période de formation et constitue avant-tout un travail de
compilation bibliographique, d'initiation et d'analyse sur des
thématiques associées aux technologies
biomédicales. Nous ne faisons
aucun usage commercial et
la duplication est libre. Si
vous avez des
raisons de contester ce droit d'usage, merci de nous
en faire part . L'objectif de la présentation sur
le Web est de permettre l'accès à l'information et
d'augmenter ainsi les échanges professionnels. En cas d'usage du
document, n'oubliez pas de le citer comme source bibliographique. Bonne
lecture... |
|
Partage
des responsabilités entre le physicien d'hôpital et
l'ingénieur biomédical pour l'installation et la
maintenance de dispositifs médicaux radio émissifs
|

Wadya
BEN RABAH
|

Fabrice
HANOOMIE
|
 Maui MAAMAATUAIAHUTAPU
Maui MAAMAATUAIAHUTAPU |
Référence
bibliographique à rappeler pour tout usage :
Partage des responsabilités entre le physicien
d'hôpital et l'ingénieur biomédicale pour
l'installation et la maintenance de dispositifs médicaux radio
émissifs
Ben Rabah Wadya, Hanoomie Fabrice, Maui Maamaatuaiahutapu, Projet "Management
des Organisations Biomédicales", MASTER
Management des Technologies en Santé (MTS), UTC, 2007-2008
URL : https://www.utc.fr ; Université de Technologie de Compiègne
|
|
RESUME
Ce rapport dresse un
état des lieux du rôle de chaque acteur hospitalier dans
la maintenance et l’installation d’un matériel médical
lourd tel que les dispositifs émettant des rayonnements
ionisants. La prise en charge des dispositifs médicaux
émettant des rayonnements ionisants (RI) par le responsable
biomédical et la personne spécialisée en
radiophysique médicale (PSRPM) est cernée par une
multitude de texte de loi, décrets, arrêtés, normes
etc.
Entre autre, ce
travail fait part de la législation concernant ces dispositifs,
ayant un impact sur les acteurs cités précédemment
dans les fonctions qui leurs sont dédiés par le chef
d’établissement…
Mots clés : Dispositifs médicaux,
rayonnements ionisants, rayonnements non ionisants, radiographe,
scannographe, TEPscan, acteurs hospitaliers, responsabilité,
arrêtés, décrets, loi, code de la santé
publique, maintenance, installation, PSRPM.
|
ABSTRACT
This
report gives an inventory about the mission of each hospital person for
the maintenance and installation of hard medical equipments like
features issuing ionizing radiation. Care of the
medical features issuing ionizing radiation by the biomedical manager
and the specialized person in medical radio physic is identified by a
panel of laws texts, decrees, orders, standards…
Also,
this work is part of the legislation concerning these devices, which
have an impact on the people mentioned earlier in which their functions
are dedicated by the head master.
Key
words: medical
features, ionizing radiation, non-ionizing radiation, X-ray technician,
scanner, pet_scan, hospital person, responsibility, orders, decrees,
law, public health code, maintenance, installation, PSRPM. |
Remerciements
Tout
d’abord, nous
souhaitons remercier très chaleureusement M. Chevallier pour
tous les enseignements qu’il nous a prodigués et le suivi qu’il
a eu tout au long de la réalisation de notre projet
d’intégration
Merci aussi à l’ensemble du corps enseignant pour nous avoir
transmis leur savoir.
Nous
remercions
également, l’ensemble des personnes qu’ils soient PSRPM ou
ingénieur biomédicaux pour leur contribution dans la
réalisation de ce rapport :
Le
capitaine Lemistre,
Ingénieur Biomédical de l’hôpital militaire du Val
de Grâce,
le
Lieutenant colonel Pons,
PSRPM de l’hôpital militaire du Val de Grâce,
Madame
Perrin, PSRPM, CH
Colmar,
Mr
Mertz, PSRPM, CH
Strasbourg.
SOMMAIRE
Introduction
I.Etat des lieux des
dispositifs médicaux émettant des
rayonnements
1.Répartition
des dispositifs médicaux rayonnant par
région
2.
Les dispositifs médicaux produisant
des rayonnements
2.1.
La Radiologie conventionnelle
2.2.L’imagerie basée sur la technique de
Tomodensitométrie
2.3.L’imagerie
par résonance magnétique
2.4.La médecine
nucléaire
3.Organismes concernées
3.1.
Le rôle de l’Institut de
radioprotection et de sûreté nucléaire
3.2.
Le rôle de
l’autorité de sûreté nucléaire
4.Les aspects
législatifs relatifs à ces dispositifs
médicaux
4.1.Textes réglementaires régissant les dispositifs
médicaux utilisant
les
rayonnements
ionisants
4.2.Cas des
rayonnements non ionisants
4.3.Aspect
réglementaire sur les rayonnements non ionisants
II.Les principaux acteurs dans l’installation et la maintenance des
dispositifs a
rayonnement ionisant
1.Les
responsabilités de « l’ingénieur
biomédical »
2.Les
responsabilités d’une personne spécialisée
en radiophysique médicale
3.Fiche récapitulative
4.Les autres acteurs
4.1.La personne compétente en radioprotection
III.Etude de cas
: l’installation d’un TEP-Scan
1.Installation d’un TEP-Scan et démarche à suivre
Conclusion et perspectives
Glossaire
Références
Introduction
En
France, ces
dernières années, de nombreux accidents ont touché
les services d’imagerie et plus particulièrement celui de
radiothérapie. D’importants dommages corporels ont
été constatés sur différents patients dus
notamment à la délivrance d’une quantité
d’irradiation trop importante. C’est dans ce contexte, que nous
abordons ce sujet.
En effet, l’acte de radiothérapie visant à
délivrer de la façon la plus précise en
quantité et en site une dose de rayonnements ionisants tout en
épargnant les tissus sains avoisinants nécessite que les
acteurs dans la mise en œuvre de cet acte soient les plus performants
possibles. Le rayonnement électromagnétique a des effets
plus ou moins dangereux selon sa longueur d’onde. Il s’avère que
la transition discriminante est l’ionisation de l’eau correspondant
à une énergie de 100keV.
Au delà de cette frontière, les rayonnements
sont indubitablement dangereux. Ce fait depuis longtemps a donné
lieu à tout un corpus de réglementations. La mise en
affectation requiert la participation coordonnée d’un personnel
aux compétences variées.
Ainsi, dans un premier temps, nous présenterons ces
différents acteurs et les textes réglementaires qui
régissent leurs activités. Ensuite, nous introduirons les
organismes français qui assurent la sécurité dans
l’exploitation de ces rayonnements ionisants.
Compte tenu des problèmes d’interface entre les
acteurs, la question de mettre en place un guide sera
évoquée.
I.Etat des lieux des
dispositifs médicaux émettant des rayonnements
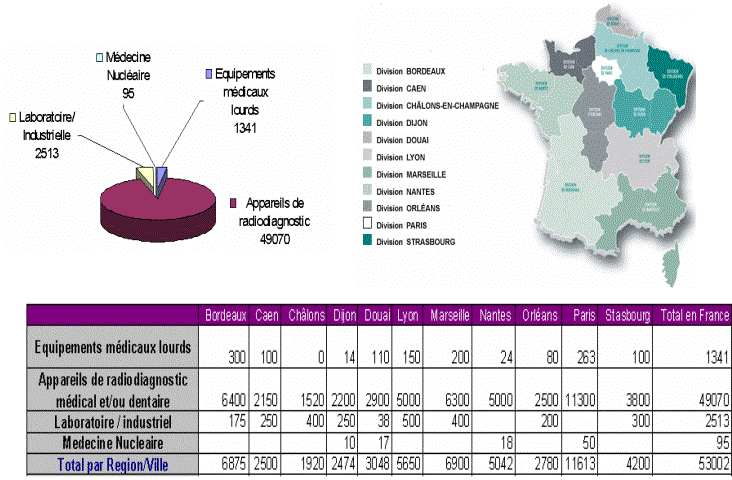
La
France ayant pris du
retard en matière d'équipements lourds, les chiffres
présentés par l'ASN en matière de dispositif
médicaux montrent que la tendance est à l'achat. Avec
près de 53002 dispositifs médicaux achetés pour
l'année 2007, le retard a donc tendance à se combler [1].
Cependant, il est nécessaire de poursuivre cette
évolution pour combler ce retard vis-à-vis de ses voisins
européens.
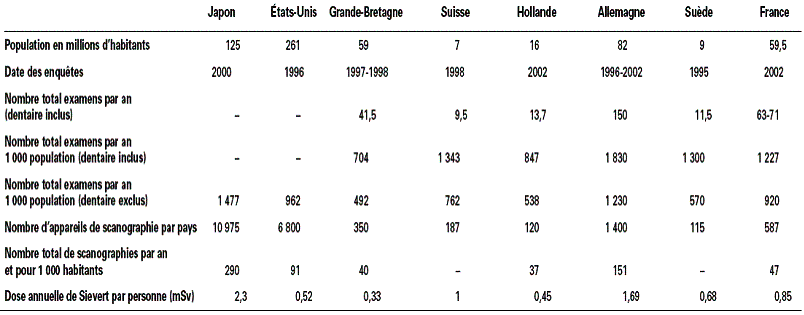
Tableau 1 : Principaux indicateurs
d’équipements
radiologiques et consommations d’examens radiologiques au sein de pays
développés [2].
1.Répartition des dispositifs médicaux rayonnant par
région
Tableau
2 : Répartition des équipements médicaux
ionisant par région [1]
La situation démographique de la France indique que le nombre de
personnes âgées de plus de 60 ans représente
près de 21% [3]. Le progrès technique a depuis
près de 30 ans allongé la durée de vie de cette
tranche de population. Ces données permettent de mieux
comprendre pour quel motif, il est nécessaire de
s’équiper en dispositifs médicaux. En effet, le recours
aux soins pour cette catégorie de population est plus important
que pour les jeunes. Cependant, ces technologies sont applicables pour
tous, et elles contribuent à l’évolution de la
société.
2.Les
dispositifs
médicaux produisant des rayonnements
Tout
d’abord, le dispositif
médical est défini de la façon suivante dans le
code de la santé publique (articles L 5211-1 et R 5211-1)
« comme tout instrument, appareil, équipement,
matière, produit, à l'exception des produits d'origine
humaine, ou autre article utilisé seul ou en association, y
compris les accessoires et logiciels intervenant dans son
fonctionnement, destiné par le fabricant à être
utilisé chez l'homme à des fins médicales et dont
l'action principale voulue n'est pas obtenue par des moyens
pharmacologiques ou immunologiques ni par métabolisme, mais dont
la fonction peut être assistée par de tels moyens. »
Tous les dispositifs médicaux d'imagerie de radiodiagnostic, de
traitement de radiothérapie en règle
générale, tous les dispositifs médicaux
émettant des rayonnements ionisants sont soumis à
l'obligation de maintenance au plus tard au 1er Janvier 2004, à
l'obligation de contrôle qualité interne et au
contrôle de qualité externe [4]
Les
dispositifs radio
émissifs sont très variés et
nous allons les présenter sommairement. Ils ont en commun
d’être soumis à la même réglementation [4].
Ils sont destinés à être utilisés à
des fins :
- De diagnostic, de prévention, de contrôle,
de traitement
ou d’atténuation d’une maladie ou de compensation d’une blessure
ou d’un handicap ;
- D’étude, de remplacement ou de modification de
l’anatomie ou
d’un processus physiologique ;
- De maîtrise de la conception.
2.1.La
Radiologie conventionnelle
Axiom
Luminos, Siemens
 La radiologie dite «
conventionnelle » est l'exploration des structures anatomiques
internes à l'aide de l'image fournie par un faisceau de rayons X
traversant le sujet. Elle a un intérêt diagnostic de
premier plan dans beaucoup de domaines de la médecine. Elle
nécessite une table télécommandée, un
pupitre de commandes, une source de rayons X, un film et des
écrans fluorescents. Le patient est placé entre la source
(tube à rayons X) et le film récepteur. Selon la nature
des tissus traversés les rayons X seront plus ou moins
atténués et donneront au final une image radiologique
contrastée.
La radiologie dite «
conventionnelle » est l'exploration des structures anatomiques
internes à l'aide de l'image fournie par un faisceau de rayons X
traversant le sujet. Elle a un intérêt diagnostic de
premier plan dans beaucoup de domaines de la médecine. Elle
nécessite une table télécommandée, un
pupitre de commandes, une source de rayons X, un film et des
écrans fluorescents. Le patient est placé entre la source
(tube à rayons X) et le film récepteur. Selon la nature
des tissus traversés les rayons X seront plus ou moins
atténués et donneront au final une image radiologique
contrastée.
2.2.L’imagerie
basée sur la technique de Tomodensitométrie
Light Speed
VCT Advantage, GEde General Electric
 La tomodensitométrie (TDM)
est
désormais largement répandue dans toute l’Europe. En
outre, des progrès importants ont été accomplis
récemment avec le développement de la TDM
hélicoïdale et multi coupe, qui permet d’obtenir des
données tridimensionnelles impressionnantes. Ces avancées
offrent de nouvelles possibilités de diagnostiques (TDM
hélicoïdale pour le diagnostic de l’embolie pulmonaire, par
exemple). Il reste que les hôpitaux ont leur propre politique en
ce qui concerne la suite à donner aux demandes d’examen. Il
n’est pas inutile de rappeler que la TDM est une technique relativement
onéreuse et qui induit une irradiation importante.
La tomodensitométrie (TDM)
est
désormais largement répandue dans toute l’Europe. En
outre, des progrès importants ont été accomplis
récemment avec le développement de la TDM
hélicoïdale et multi coupe, qui permet d’obtenir des
données tridimensionnelles impressionnantes. Ces avancées
offrent de nouvelles possibilités de diagnostiques (TDM
hélicoïdale pour le diagnostic de l’embolie pulmonaire, par
exemple). Il reste que les hôpitaux ont leur propre politique en
ce qui concerne la suite à donner aux demandes d’examen. Il
n’est pas inutile de rappeler que la TDM est une technique relativement
onéreuse et qui induit une irradiation importante.
2.3.L’imagerie par
résonance magnétique
IRM Achieva
1,5 T, Philips
 Récemment, le nombre
d’appareils d’imagerie par résonance magnétique (IRM) a
substantiellement augmenté en Europe et il est fréquent
d’en recommander l’utilisation. Les derniers progrès techniques
et l’expérience croissante dont on dispose expliquent le
rôle de plus en plus important de l’IRM, qui souvent n’est
limité que par des motifs d’ordre financier. Comme l’IRM ne fait
pas intervenir les rayonnements ionisants, c’est la technique qu’il
faut préférer à la TDM dans les cas où ces
deux techniques sont disponibles et susceptibles de fournir les
mêmes informations. Cependant, des demandes d’IRM peuvent
être formulées mal à propos et
générer de longues listes d’attente. Il est donc
nécessaire d’y répondre en concertation avec un
radiologue. Il existe quelques contre-indications absolues à la
pratique de l’IRM : présence de corps étrangers
métalliques intra orbitaires, d’agrafes pour anévrismes,
de stimulateurs cardiaques, d’implants cochléaires, etc.
Récemment, le nombre
d’appareils d’imagerie par résonance magnétique (IRM) a
substantiellement augmenté en Europe et il est fréquent
d’en recommander l’utilisation. Les derniers progrès techniques
et l’expérience croissante dont on dispose expliquent le
rôle de plus en plus important de l’IRM, qui souvent n’est
limité que par des motifs d’ordre financier. Comme l’IRM ne fait
pas intervenir les rayonnements ionisants, c’est la technique qu’il
faut préférer à la TDM dans les cas où ces
deux techniques sont disponibles et susceptibles de fournir les
mêmes informations. Cependant, des demandes d’IRM peuvent
être formulées mal à propos et
générer de longues listes d’attente. Il est donc
nécessaire d’y répondre en concertation avec un
radiologue. Il existe quelques contre-indications absolues à la
pratique de l’IRM : présence de corps étrangers
métalliques intra orbitaires, d’agrafes pour anévrismes,
de stimulateurs cardiaques, d’implants cochléaires, etc.
2.4.La
médecine nucléaire
PET Scan,
Siemens
 La médecine nucléaire (MN)
regroupe toutes les utilisations de radioéléments en
sources non scellées à des fins de diagnostic ou de
thérapie. Les utilisations diagnostiques se décomposent
en techniques in vivo, fondées sur l’administration à un
patient de radioéléments, et en application exclusivement
in vitro. Cette technique consiste à étudier le
métabolisme d’un organe grâce à une substance
radioactive spécifique - appelée « radio
pharmaceutique », administrée à un patient. La
nature du « radio pharmaceutique », qui a un statut de
médicament, dépendra de l’organe étudié. Le
radioélément peut être utilisé soit
directement soit fixé sur un vecteur (molécule, hormone,
anticorps…). Le technétium 99m, livré dans les services
de médecine nucléaire, est de loin le
radioélément le plus employé. Sa courte
période radioactive de 6 heures et l’énergie
limitée de son rayonnement gamma (140 keV) permettent
d’optimiser la dose reçue par le patient.
La médecine nucléaire (MN)
regroupe toutes les utilisations de radioéléments en
sources non scellées à des fins de diagnostic ou de
thérapie. Les utilisations diagnostiques se décomposent
en techniques in vivo, fondées sur l’administration à un
patient de radioéléments, et en application exclusivement
in vitro. Cette technique consiste à étudier le
métabolisme d’un organe grâce à une substance
radioactive spécifique - appelée « radio
pharmaceutique », administrée à un patient. La
nature du « radio pharmaceutique », qui a un statut de
médicament, dépendra de l’organe étudié. Le
radioélément peut être utilisé soit
directement soit fixé sur un vecteur (molécule, hormone,
anticorps…). Le technétium 99m, livré dans les services
de médecine nucléaire, est de loin le
radioélément le plus employé. Sa courte
période radioactive de 6 heures et l’énergie
limitée de son rayonnement gamma (140 keV) permettent
d’optimiser la dose reçue par le patient.
A
toutes ces
modalités
techniques, il a été déterminé à
travers des études les doses efficaces nécessaires pour
le soin d’un patient selon le type d’examen auquel il est
associé, le tableau ci-dessous offre une large vision de ces
résultats [2].
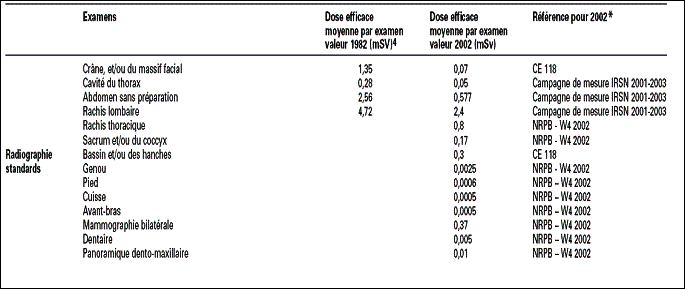
Tableau
3 : extrait
des doses efficaces pour les principaux examens
radiologiques [2]
La
dose efficace correspond
à un indicateur des risques d’effets
stochastiques. Cet indicateur, qui n’est pas une grandeur physique
mesurable, s’exprime en sieverts (Sv) et se rapporte au « corps
entier ». Il représente la somme des doses
absorbées par exposition interne et externe aux
différents tissus et organes du corps, pondérées
par deux types de facteurs, ceux tenant compte du type et de
l’énergie des rayonnements, et ceux tenant compte de la
radiosensibilité des tissus et des organes.
3.Organismes
concernées
Le
recours à des
dispositifs médicaux exploitant des
rayonnements ionisants requiert que l’ensemble des acteurs soient
clairement identifiés et que leurs missions et
responsabilités soient explicitement
déterminées.Les principaux acteurs de la radioprotection
peuvent être
divisés en deux ensembles : ceux qui jouent un rôle direct
et ceux qui interviennent de façon indirect sur le domaine de la
radioprotection (tableau 4).
| Direct |
Indirect |
| IRSN : Expertise |
HAS : Accréditation |
| ASN : Radioprotection |
|
| Les professionnels |
Afssaps : Matériovigilance |
| Les contrôleurs externes |
|
| INCA |
|
Tableau
4 :
Récapitulatif du rôle prioritaire des acteurs
(non exhaustive)
Nous présenterons de façon concise l’IRSN et
l’ASN qui
jouent un rôle principal dans le domaine de la radioprotection.
3.1.Le rôle
de l’Institut de radioprotection et
de sûreté nucléaire
L’Institut de radioprotection et de sûreté
nucléaire (IRSN) a été créé en
février 2002 par l’article 5 de la loi n° 2001 – 398 du 9
mai 2001, et par le décret d’application du 22 février
2002 [5].
L’IRSN
est un
établissement public à caractère
industriel et commercial placé sous la tutelle conjointe des
ministères chargés de l’Environnement, de la
Santé, de l‘Industrie, de la Recherche et de la Défense.
L’IRSN est l’expert public en
matière de recherche et
d’expertise sur les risques nucléaires et radiologiques. Par le
décret précédemment cité du 22
février 2002, les missions de l’IRSN sont définies selon
trois points :
- Expertise, recherche
et appui technique aux Autorités dans le domaine de la
sûreté et de la radioprotection,
- Participe à
la veille permanente en radioprotection,
- Contribue à
la formation.
3.2.Le rôle de
l’autorité de
sûreté nucléaire
L’autorité
de
sûreté nucléaire (ASN),
autorité administrative indépendante créée
par la loi n° 2006-686 du 13 juin 2006 relative à la
transparence et à la sécurité en matière
nucléaire (dite "loi TSN") du 13 juin 2006, est chargée
de contrôler les activités nucléaires civiles en
France [6].
L'ASN
assure le
contrôle de la sûreté
nucléaire et de la radioprotection en France pour
protéger les travailleurs, les patients, le public et
l’environnement des risques liés aux activités
nucléaires. Elle contribue à l’information des citoyens.
Ses missions se déclinent selon trois étapes :
- Contrôler les
actions du chef d’établissement ou du propriétaire ;
- Conseiller le
directeur des opérations de secours quant aux mesures à
prendre pour empêcher ou réduire les effets des
rayonnements ionisants produits sur la santé des personnes
directement ou indirectement, y compris par les atteintes
portées à l’environnement ;
- Participer à
la diffusion de l’information,comme pour les accidents survenant sur
des installations nucléaires.
En matière réglementaire, l’ASN a deux missions
principales :
- donner son avis
au Gouvernement sur les projets de décrets et
d'arrêtés ministériels;
- prendre des
décisions réglementaires à caractère
technique pour compléter les modalités d'application de
ces décrets et arrêtés, exception faite de ceux
ayant trait à la médecine du travail.
Pour
les activités
médicales, l’ASN instruit les demandes
d'autorisation ou les déclarations d'utilisation de rayonnements
ionisants prévues par le Code de la santé publique pour
la médecine, l'art dentaire, la biologie humaine et la recherche
biomédicale.
4.Les aspects
législatifs relatifs à ces dispositifs médicaux
Il
existe une multitude de
réglementation qui régit
l’activité des ingénieurs biomédicaux et des
personnes spécialisées en radiophysique médicale
(PSRPM) afin de contribuer à un axe commun de travail pour
garantir la sécurité des patients.
Différents textes, loi, arrêtés et décrets
sont là pour aider dans la gestion de ces dispositifs
médicaux visant à assurer la sécurité du
patient et des acteurs hospitaliers. Cette partie traite principalement
de l’étendue réglementaire touchant les dispositifs
utilisant les rayonnements ionisants et non ionisants.
4.1.Textes
réglementaires régissant les
dispositifs médicaux utilisant les rayonnements ionisants.
Il
est important que
l’ingénieur biomédical et la
personne spécialisée en radiophysique s’appuient sur les
textes de base inscrits sur le code de la santé public.
Fig.1
: Protection
des personnes contre les dangers des RI, CSP [7]
Au
fil des années,
les textes réglementaires ont
progressé avec la technologie et les disfonctionnements
constatés (différents incidents en Médecine
nucléaire à l’exemple du CH Epinal et au CHU de Toulouse)
Le
législateur a
institué différents textes de loi
pour permettre aux directeurs d’hôpitaux de remplir leur mission
et connaître leurs obligations. Il s’agit des textes de lois
suivants :
- Loi du 4
février 1995 sur la radiothérapie [8],
- Loi de
sécurité sanitaire du 1er juillet 1998 [9],
Les
disfonctionnement
constatés ces dernières
années dans les centres hospitaliers ont contribué
à cerner les compétences nécessaires des acteurs
lors de leurs missions.
- Le décret 2001-1154 du 5 décembre 2001 et
l’arrêté du 3 mars 2003 fixant les premières listes
de dispositifs médicaux portant obligation de maintenance, de
contrôle qualité interne, de contrôle qualité
externe [4],
- Arrêté de 19/11/2004 relatif à la
formation, aux
missions et aux conditions d’intervention de la PSRPM [10],
- Arrêté du 12/2/2004 : niveaux de
référence
diagnostique en radiologie. Principe d’optimisation [11],
- Arrêté du 3/3/2003 fixant la liste des
dispositifs
médicaux soumis à l’obligation de maintenance et au
contrôle de qualité mentionnés aux articles L5212-1
et D665-5-3 du code de santé publique [12],
- Arrêté 2000-RA-12 fixant les indices de
besoins
afférents à la néonatalogie et à la
réanimation néonatale [13].
Afin
de respecter
l’ensemble de ces textes, il existe des
entités telles que l’IRSN et/ou l’ASN qui assurent le
contrôle et le respect des normes européennes et
nationales. Cependant d’autres organismes ont un rôle important
dans le domaine de la radioprotection (cf. tableau 4). Les
professionnels auxquels nous pouvons associer l’institut national du
cancer, participent à l’amélioration des technologies
médicales. En effet, étant les premiers utilisateurs, ils
améliorent en permanence les protocoles d’utilisations des
dispositifs médicaux.
Par
ailleurs, à
toutes ces avancés, il est
nécessaire d’avoir la présence de contrôleur
externe. Car leur maîtrise des produits réactifs leur
permet de vérifier si les utilisateurs respectent la
réglementation en vigueur.
4.1.1.Textes
régissant les installations de radiologie et de
Médecine nucléaire.
On
peut distinguer les
textes concernant les utilisateurs et ceux qui
sont relatifs aux dispositifs et produits. De cette façon, le
tableau suivant synthétise les textes réglementaires
à appliquer.
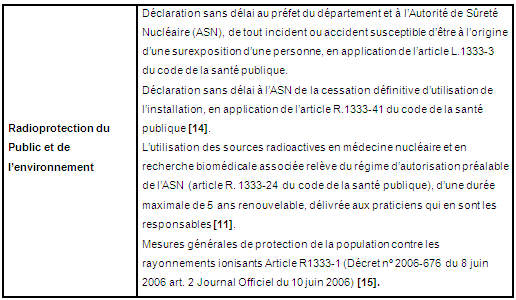

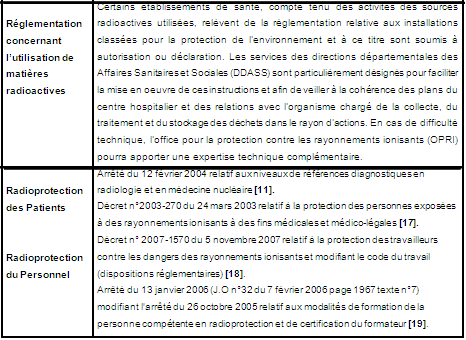
4.2.Cas
des rayonnements non ionisants
La
situation
réglementaire en Europe concernant l’exposition des
personnes aux champs électromagnétiques se précise
depuis quelques années. En l’absence de normes
spécifiques, la norme NF C 18-600 de Novembre 1995 traite de
façon générale de l’exposition des travailleurs
aux champs électromagnétiques basses fréquences.
En avril 2004 est apparue la directive européenne 2004/40/CE qui
devra être transposée en droit français d’ici avril
2008 et qui constituera alors un référentiel
réglementaire précis [19]. Cette directive concerne les
prescriptions minimales de sécurité et de santé
relatives à l'exposition des travailleurs aux risques dus aux
agents physiques (champs électromagnétiques).Un imageur
à résonance magnétique associe un champ
magnétique statique puissant allant de 1 T à 3T dans les
hôpitaux et actuellement des études portent sur un champ
de 9 Teslas et deux champs électromagnétiques. La
résultante du champ magnétique provoque un champ dit
« tournant». Il met alors en résonance les atomes
d'hydrogène, ou protons, à une valeur fixe, 63,86 MHz
à 1,5 T et 127,72 MHz à 3 T. Le deuxième champ
électromagnétique est « fixe» avec des
« gradients d'intensité magnétique» qui
sélectionnent les plans de coupes. Or, la directive
européenne attribue aux champs électromagnétiques
et aux radiofréquences, de 0 Hz à 300 GHz, des valeurs
limites d'exposition très inférieures aux valeurs
utilisées.
Les
effets sur le terrain
se traduiraient de la manière suivante
: le personnel para médical accompagnant le patient en salle ne
devra pas se trouver à moins d’un mètre autour du statif
de l’IRM lors de l’acquisition des images.
Les
résultats
indiquent que les limites sont
dépassées dès lors que le personnel marche
à moins d’un mètre de l’IRM. La législation va
avoir des effets sur l’installation, la maintenance, le nettoyage et
l’étalonnage de l’équipement ainsi que sur les soins aux
patients et risque de rendre toute utilisation de l’IRM plus
contraignante.
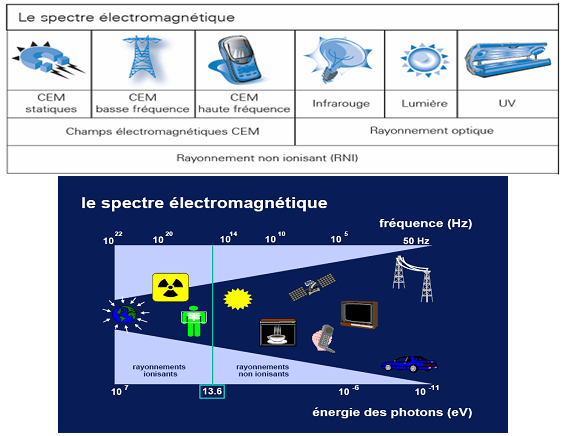
Le
rayonnement non ionisant
correspond à des ondes
électromagnétiques de plus faible fréquence. On
peut identifier un panel très large des différentes
sources d’émission de rayonnement.
Fig.2
: Spectre
électromagnétique [20]
4.3.
Aspect réglementaire
sur les rayonnements non ionisants.
Les
RNI bien que non nocifs
sont aussi soumis à des textes
réglementaires. C’est pourquoi la multiplication des
installations nécessite une réglementation qui assure la
protection du personnel et de l’environnement interne et externe.
Les
rayonnements non
ionisants sont considérés comme non
nocifs pour la santé des patients et du public. La
réglementation en vigueur pour les dispositifs médicaux
émettant des ondes électromagnétiques reste
sommaire. Cependant, la multiplication des installations
nécessite une réglementation qui garantisse la protection
du personnel et de l’environnement interne et externe.
Voici donc quelques textes développant ce thème :
- Directive
Européenne 2004 / 40 / CE sur l’exposition aux champs
magnétiques [19].
- Arrêté du 3 novembre 2003 modifié
relatif au
protocole de mesure in situ visant à vérifier pour les
stations émettrices fixes le respect des limitations, en termes
de niveau de référence, de l’exposition au public aux
champs électromagnétiques, prévu par le
décret du 3 mai 2002 [21].
Recommandation
européenne n°1999/519/CE du 12 juillet 1999 relative
à la limitation de l'exposition du public aux champs
électromagnétiques (de 0 Hz à 300 GHz). La
recommandation reprend les mêmes valeurs que celles
prônées en 1998 par le Comité international de
protection contre les radiations non ionisantes (ICNIRP) et elle donne
les niveaux de référence « afin de garantir un haut
niveau de protection de la santé » dans les zones
où le public passe un temps significatif ou lorsque la
durée d’exposition est significative [22].
- Arrêté du 9 décembre 1997
relatif aux conditions d'agrément d'organismes habilités
à procéder au contrôle des installations de
bronzage utilisant des rayonnements ultraviolets [23].
Après avoir
présenté les textes
règlementaires relatifs aux différents dispositifs
médicaux et aux organismes les régissant, nous allons
nous orienter sur la description des principaux acteurs liés
à la radioprotection.
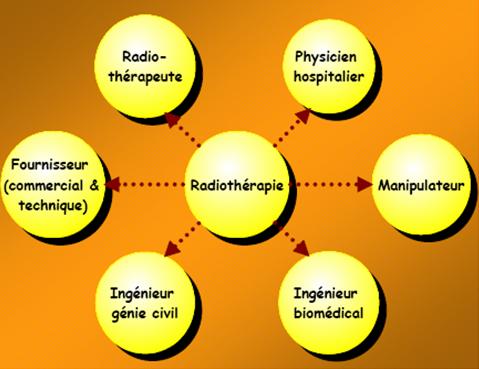
II.Les principaux acteurs
dans l’installation et la
maintenance des dispositifs à rayonnement ionisant.
Il
est nécessaire
d’identifier le rôle de chacun en vue de
déterminer les responsabilités et leurs champs d’action.
La figure suivante présente l’ensemble des acteurs liés
à la radiothérapie.
Fig.3 : Principaux intervenants liés à la pratique
de la
radiothérapie [24]
Notre
étude va
présenter d’abord le rôle de
l’ingénieur biomédical, puis celui de la personne
spécialisée en radiophysique médicale (PSRPM) pour
l’installation et la maintenance de dispositifs médicaux
à rayonnement ionisant. Enfin, le rôle de la personne
compétente en radioprotection (PCR) et du praticien hospitalier
sera défini.
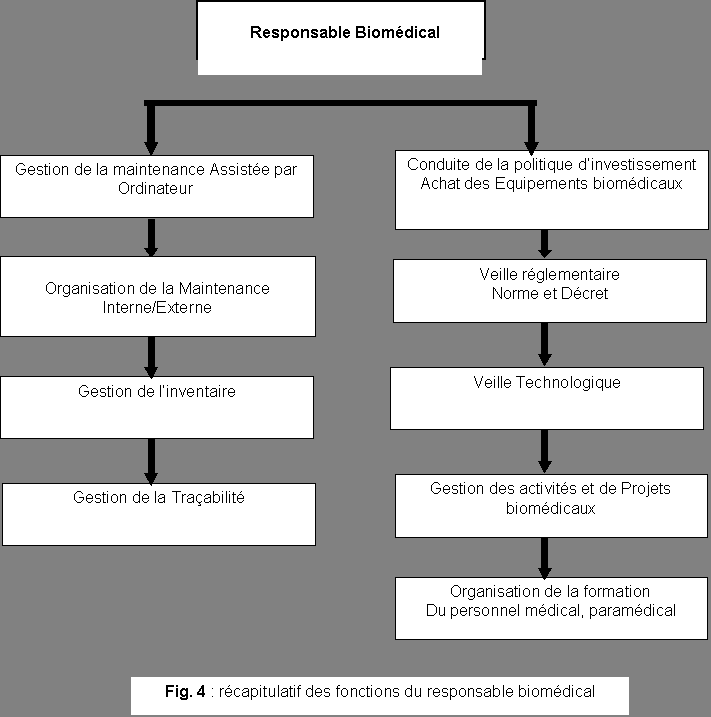
1.Les
responsabilités de «
l’ingénieur biomédical »
Le responsable du service biomédical, a la charge de veiller
à l’application des textes suivants :
- Décret n°2001-1154 du 5 décembre 2001
relatif
à l’obligation de maintenance et de contrôle
qualité des dispositifs médicaux prévus à
l’article L.5212-1 du code de la santé publique [4],
- Arrêté du 3 mars 2003 fixant les listes
des
dispositifs médicaux soumis à l'obligation de maintenance
et au contrôle de qualité mentionnés aux articles
L. 5212-1 et D. 665-5-3 du code de la santé publique [12].
Ces
textes
déterminent avec précision les
différentes missions du service biomédical au sein d’un
centre hospitalier, qui comportent :
- La mise en oeuvre et
contrôle de la maintenance interne ou externe des
équipements biomédicaux, la traçabilité des
interventions correctives et préventives, le diagnostic des
installations ainsi que la réalisation d’un plan
prévisionnel d’évolution et de maintenance,
- La
conduite des projets d’acquisition d’équipements
biomédicaux de la conception à l’installation en
réalisant la programmation, le suivi financier et administratif
des programmes d’équipements et de maintenance,
- La veille
technologique, réglementaire et normative des équipements
biomédicaux (matériovigilance, normalisation),
- Les audits et
expertises du fonctionnement, de la conformité et de
l’efficacité des équipements et dispositifs
biomédicaux,
- La gestion
des approvisionnements en dispositifs médicaux de type
consommables (réactifs de laboratoire, fournitures).
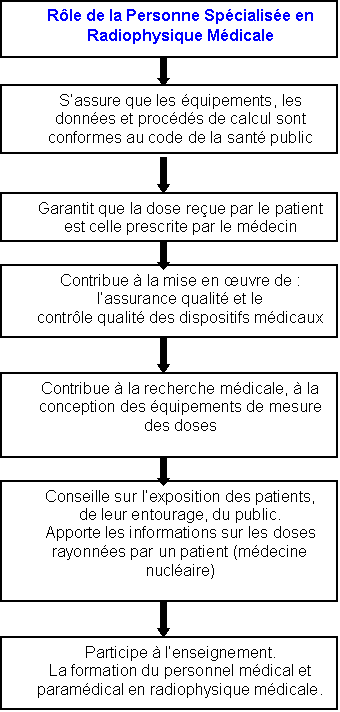
2.Les
responsabilités d’une personne
spécialisée en radiophysique médicale
La
personne
spécialisée en radiophysique médicale
(PSRPM) est active principalement dans les domaines de la
radiothérapie, médecine nucléaire, radiodiagnostic
et radioprotection en milieu hospitalier. Ces domaines d’interventions
sont définis d’après l’article 6 de l’arrêté
du 19 novembre 2004 [10]. Dans ce cadre, ils mettent leurs
connaissances théoriques et pratiques spécifiques au
service du patient, des travailleurs et du public dans un milieu ou les
connaissances physiques, médicales et technologiques sont en
constante évolution.
Aussi,
elle assure la
sécurité radiologique du patient,
du personnel et du public. Elle effectue des mesures
métrologiques des rayonnements ionisants. Elle met en oeuvre et
suit les règles de radioprotection. Finalement, elle
contrôle les performances des installations, des appareils de
mesure et de calcul. Par ailleurs, la PSRPM est présente dans
les hôpitaux (secteur public) et cliniques (privé). Les
centres de lutte contre le cancer, et les structures de recherche.
La
participation de la
PSRPM est obligatoire par arrêté du
19 novembre 2004 lorsqu’un dispositif médical utilisant des
rayonnements ionisants est utilisé [10]. L’arrêté
définit également les missions obligatoires de ce
dernier. Elles sont de plusieurs ordres.
Il doit :
- s’assurer que les équipements, les
données et procédés de calcul utilisés pour
déterminer et délivrer les doses et activités
administrées au patient sont appropriés et
utilisés conformément à la réglementation,
- garantir que
la dose de rayonnements administrés en radiothérapie
externe est conforme à celle prescrite par le
radiothérapeute,
- procéder aux estimations de doses
délivrées en
diagnostic,
- contribuer
à la mise en oeuvre de l’assurance de qualité,
- contribuer
à l’élaboration des conseils de radioprotection et
estimer les doses pour l’entourage et le public après un examen
ou une thérapie de médecine nucléaire ou de
curiethérapie,
- contribuer au
développement des techniques,
- contribuer à
l’enseignement et à la formation des personnels dans son domaine
de compétence.
Toutefois,
la pratique de
leurs activités reste difficile car,
les effectifs de PSRPM dont insuffisant (en 2001, 4.6 PSRPM par million
d’habitants).
Dans
les services de
radiothérapie externe et de
curiethérapie, la PSRPM prépare et réalise les
traitements. Elle doit être présente lors de la
délivrance de la dose de rayonnements aux patients.
Dans le cas ou l’établissement ne
bénéfice pas de
la collaboration d’une PSRPM, le chef d’établissement doit
établir une convention avec une PSRPM externe.
Par ailleurs, d’un point de vue législatif, les
établissements mettant en oeuvre des installations, le chef
d'établissement arrête un plan décrivant
l'organisation de la radiophysique médicale au sein de
l'établissement.
Ce
plan tient compte des
propositions établies par les personnes
autorisées à utiliser les rayonnements ionisants. Il
détermine l'organisation et les moyens nécessaires en
personnel et tient compte notamment des pratiques médicales
réalisées dans l'établissement, du nombre de
patients accueillis ou susceptibles de l'être, des contraintes,
notamment en temps de travail, découlant de techniques
particulières ou complexes, des compétences existantes en
matière de dosimétrie et des moyens mis en oeuvre pour la
maintenance et le contrôle de qualité interne et externe
des dispositifs mentionnés [11].
En
définitive, la
contribution de la PSRPM dans la phase de
traitement du patient est primordiale dans le but d’éviter
toutes irradiations inutiles voire excessives de ce dernier.
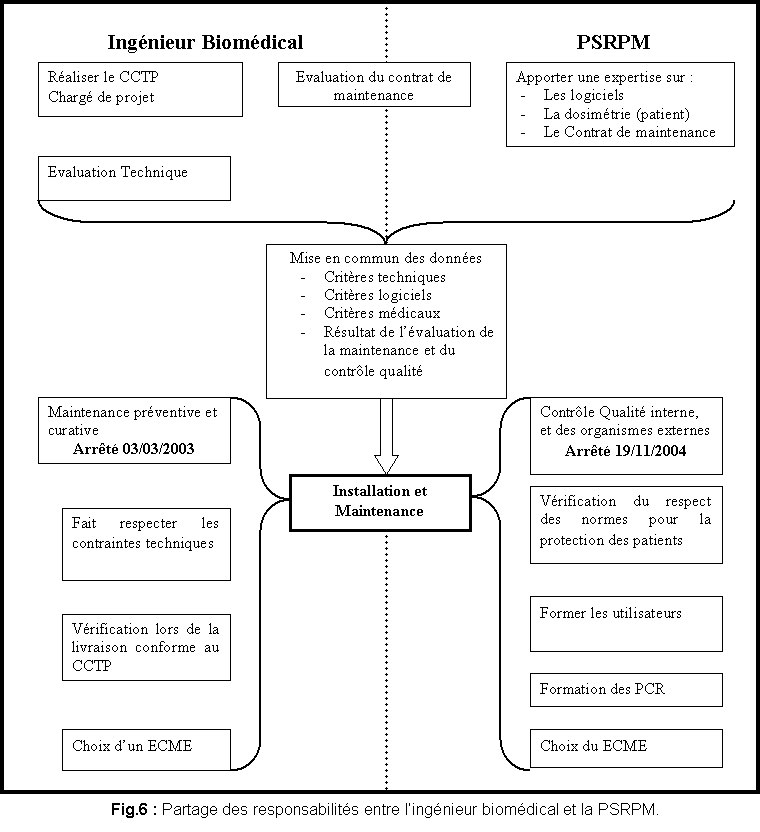
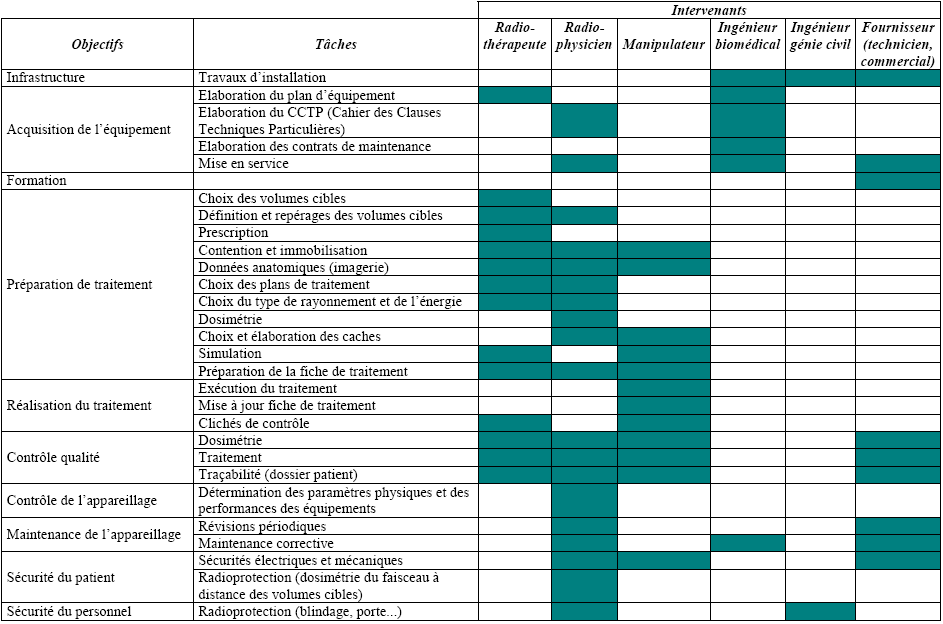
3.Fiche Récapitulative
La
figure qui suit (figure
6), récapitule les fonctions
principales de l’ingénieur biomédical et de la personne
spécialisée en radiophysique médical (PSRPM) en
regroupant les champs d’actions ainsi que les axes majeurs lors de
l’acquisition d’un matériel lourd jusqu’à sa maintenance
passant par le contrôle qualité.
4.Les autres acteurs
4.1.La personne
compétente en
radioprotection
Dans
un établissement de santé, le chef
d’établissement est responsable de l’application des mesures de
prévention nécessaires à la protection de son
personnel et, notamment, de la fourniture, de l’entretien et du
contrôle des appareils et des équipements de protection
individuelle et des instruments de mesure de l’exposition individuelle.
Le chef d’établissement est responsable de l’organisation de la
radioprotection. Celui-ci doit légalement s’entourer au minimum
d’une personne compétente en la matière et lui fournir
les moyens nécessaires pour assurer cette fonction au sein de
son établissement. C’est le rôle de la personne
compétente en radioprotection (PCR) dont la fonction est
définie principalement par l’article 17 du décret 86-1103
et l’article R.231-106 du code du Travail [25].
Tout
d’abord, en
liaison avec le Comité d’Hygiène et de
Sécurité des Conditions de Travail (à
défaut les délégués du personnel) : Il doit
procéder à l’analyse, aux fins d’optimisations, des
postes de travail exposés aux rayonnements ionisants. Cette
analyse doit conduire à la rédaction d’une fiche
individuelle de conditions de travail pour chaque travailleur
susceptible d’être exposé. Ce document est obligatoire et
est à inclure dans le dossier médical de l’agent
concerné. Il veille au respect des mesures de protection contre
les rayonnements ionisants en participant notamment à la
formation à la sécurité des travailleurs
exposés, il se charge de recenser les situations et modes de
travail susceptibles de conduire à des expositions
exceptionnelles ou accidentelles, il contribue à
l’élaboration d’un plan d’intervention en cas d’accident et doit
être apte à le mettre en œuvre et à prendre les
premières mesures d’urgence.
Ensuite,
la PCR s’assure des autres mesures d’ordre
administratif ou technique à la charge de l’employeur et qui lui
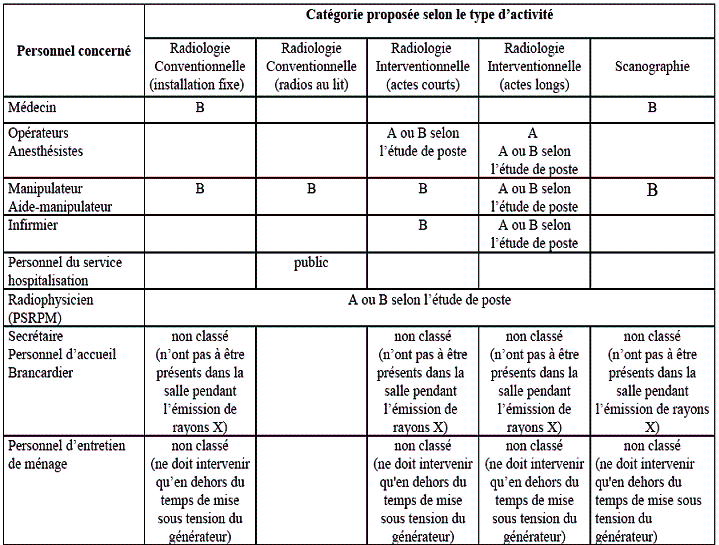
incombent par délégation. La classification des
travailleurs exposés en catégorie A ou B (Tableau 5)
définie par la réglementation (article 3), les
déclarations et informations réglementaires (article 15)
:
Tableau
5 : Classification des travailleurs [26]
la
catégorie A correspond aux travailleurs directement
affectés aux travaux sous rayonnements ionisants (DATR). Les
surveillances médicales spéciales et dosimétriques
sont
obligatoires.
la catégorie B correspond aux personnels non
directement affectés aux travaux sous rayonnements ionisants
(NDATR).
La surveillance dosimétrique est obligatoire
pour les personnes qui opèrent en zone contrôlée.
La surveillance médicale spéciale n'a pas
été prévue.
le public concerne ceux qui ne peuvent
pénétrer en zone contrôlée.
D'autre part fixe les limites annuelles maximales
d'exposition en fonction de la catégorie :
- catégorie A : 50 millisieverts / an,
- catégorie B : 15 millisieverts / an,
- public : 5 millisieverts / an.
La
PCR assure également, la tenue et mise à jour du
dossier technique devant contenir tout document concernant les sources
de radiations ionisantes utilisées (fiche de conditions de
travail, autorisation de détention/utilisation,
caractéristiques de chaque source utilisée, consigne
d’utilisation…) mais aussi d’élaborer la notice écrite
concernant le travail en zone contrôlée, dite «
Règlement de Zone Contrôlée », de transmettre
aux travailleurs intéressés des informations de gestion,
d’organisation de la radioprotection ainsi que de l’existence des zones
d’accès réglementées et des dispositions
spécifiques du règlement intérieur relatives aux
conditions d’hygiène et de sécurité dans ces
zones. La définition et signalisation des zones d’accès
réglementé, l’évaluation individuelle de
l’exposition des travailleurs affectés en zone
contrôlée (mise en place de la dosimétrie
opérationnelle).
La fourniture et le maintien en bon état des moyens de
protection individuelle, suivi des contrôles
réglementaires des installations par les organismes
habilités.
La PCR n’a aucun rôle dans l’utilisation des équipements
à rayonnement ionisant.
Conclusion
relative aux différents acteurs
Pour résumer, il est
présenté sur le tableau suivant, le partage des
tâches des principaux acteurs [24].
Tableau
6 : : Partage des tâches entre les différents
acteurs.
III.Etude de cas :
l’installation d’un TEP-Scan
1. Installation
d’un TEP-Scan et démarche
à suivre
La
tomographie par
émission de positrons, surnommée TEP ou encore PET en
anglais, est un examen de diagnostic reposant sur la détection
de positrons (particules émises par une substance radioactive
administrée au patient). Cette technique d’investigation
médicale permet d’obtenir des informations sur le fonctionnement
des tissus normaux et pathologiques (imagerie fonctionnelle) et en
précise l’emplacement par l’imagerie par anatomique.
Lors de l’implantation d’un TEP, deux réglementations
sont à respecter : celle pour la
protection de l’environnement et celle pour les
équipements lourds. L’implantation d’une unité de
production radio pharmaceutique émetteur de positons (UPREP)
relève de la réglementation s’appliquant aux
installations classées pour l’environnement (ICPE). Les textes
correspondant sont nombreux. Nous pouvons citer principalement la loi
n°76-663 du 19 juillet 1976 modifiée, relative aux
installations classées pour la protection de l’environnement
[27] et le décret d’application n°77-1133 du 21 septembre
1977 modifié [28]. L’autorisation d’exploitation est
donnée par le Préfet après instruction du dossier
par les services de la préfecture et plus
particulièrement par la DRIRE (Direction Régionale de
l’Industrie, de la Recherche et de l’Environnement). L’instruction du
dossier donne lieu à une enquête publique.
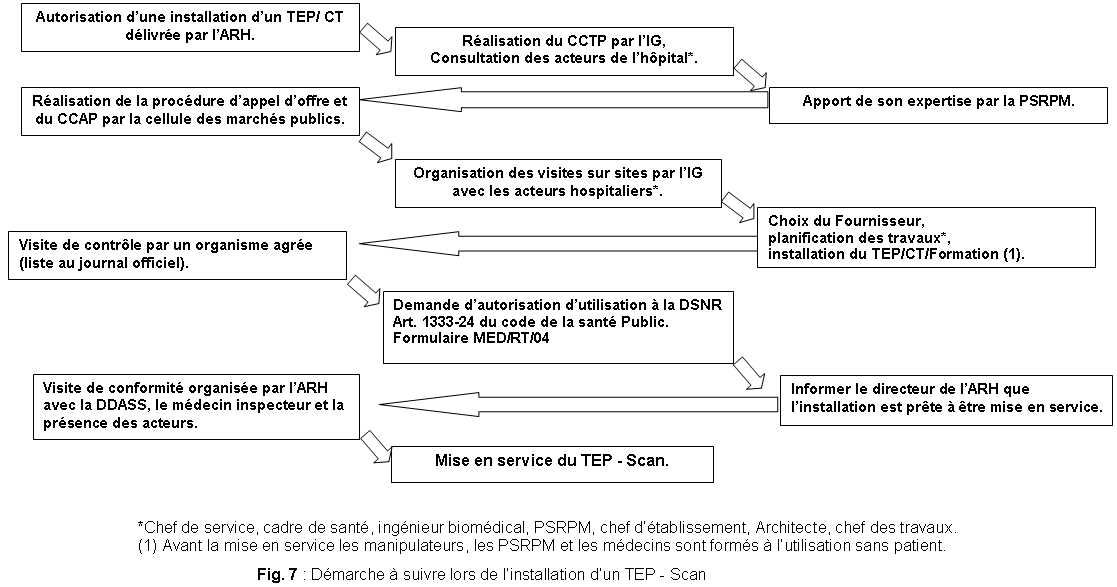
L’installation d’un TEP-Scan doit répondre à de
nombreux critères administratifs (appel d’offre, CCAP etc.) et
techniques (CCTP, la production des radio isotopes, charge au sol lors
de la livraison du dispositif etc.). Vous retrouverez ci-dessous les
principaux points à prendre en compte pour mener à bien
cette mission (Fig. 7).
Visite de
contrôle par un organisme agréé.
Cette
visite obligatoire,
est développée par « l’Arrêté du 9
janvier 2004 définissant les modalités d'agrément
des organismes chargés des contrôles en radioprotection en
application de l'article R. 1333-44 du code de la santé publique
[29] » doit avoir lieu avant la première utilisation de
l’équipement (scanographe, accélérateur de
particules de radiothérapie externe, Caméra à
émission de positrons, angiographie, Gamma caméras). La
durée de validité des agréments est fixée
à un an au plus pour une première demande et à
trois ans pour un renouvellement.
La liste des organismes agréés ainsi que les
retraits d'agrément sont publiés au Journal officiel de
la République française.
Visite de
conformité organisée par l’ARH.
L’ARH
constitue un groupe
de travail composé d’une personne de la DDASS, d’un
médecin inspecteur, de membre de la CPAM et les acteurs
hospitaliers en accord avec le décret n° 2003-296 du 31 mars
2003 relatif à la protection des travailleurs contre les dangers
des rayonnements ionisants paru au journal officiel du 2 avril 2003
[16].
Conclusion
et perspectives
La
France fait partie des
pays de l’Union Européenne et doit répondre à des
attentes législatives strictes en ce qui concerne le
contrôle de doses reçues par le patient ainsi que par le
personnel de santé. La radioprotection à travers les
rayonnements ionisants et non ionisants présente de nombreux
enjeux tant réglementaire qu’économique. En effet, mal
gérer ces émissions peut être une source de danger
pour toutes personnes qui lui sont exposées, directement ou
indirectement. Des organismes tels que l’ASN ou l’IRSN, contrôle
le respecte cette réglementation dans les établissements
de santé publics ou privés. Leur participation dans ce
domaine est essentielle car ils sont les garants des dispositions en
vigueur et peuvent également conseiller les professionnels dans
l'utilisation et la mise en places des dispositifs médicaux.
Au
plan local,
l'ingénieur biomédical et la personne
spécialisée en radiophysique médicale s'affichent
comme étant des acteurs incontournables. Leurs activités
se basent principalement sur deux arrêtés, celui du 09
novembre 2004 pour la personne spécialisée en
radiophysique médicale et celui du 03 mars 2003, pour
l'ingénieur biomédical.
Cette
étude, a pu
rendre compte qu’il n’y avait aucune ambiguïté entre
l’ingénieur biomédical et la personne
spécialisée en radiophysique médicale, mais
doivent se compléter harmonieusement , dans la prise en charge
des dispositifs médicaux émettant des rayonnements
ionisants. Il s’avère cependant que l’impact des textes sur ces
deux acteurs, présente un enjeu non négligeable dans les
responsabilités de chacun, d’autant plus que de nombreuses
missions leur sont confiées par le chef d’établissement.
Cette mise en commun pourrait servir aux chefs d’établissements,
non pas dans un but de sanctionner les responsables à la suite
d’un incident, mais plutôt pour apporter une vision
précise et synthétique du rôle de chacun.
A l’heure actuelle, un groupe de travail est diligenté
par le ministre de la santé public composé des
associations professionnelles (association française des
ingénieurs biomédicaux, société
française de physique médicale, société
française de radiologie
et les organismes ministériels (agence
française de sécurité sanitaire pour les produits
de santé, autorité pour la sûreté
nucléaire, institut de radioprotection et de sûreté
nucléaire, haute autorité de santé), pour
l’élaboration d’un référentiel dans le but de
sécuriser le patient.
Une idée, serait de réfléchir à
l’élaboration d’un guide de bonne pratique, contribuant à
la synergie du responsable biomédical et de la personne
spécialisée en radiophysique médicale.
AFIB : association
française des ingénieurs biomédicaux
Afssaps : agence
française de sécurité sanitaire pour les produits
de santé
ARH : agence régionale
de l’hospitalisation
ASN : autorité pour la
sûreté nucléaire
BEH : bulletin
épidémiologique hebdomadaire
CH : centre hospitalier
CHU : centre hospitalier
universitaire
CPAM : caisse primaire
d’assurance maladie
CSP : code de la santé
publique
DDASS : direction
départementale des affaires sanitaires et sociales
ECME : équipement de
contrôle de mesure et d’essai
eV : électron-volt,
unité de mesure d'énergie en dehors du système
international.
HAS : haute autorité de
santé
Hz : hertz, unité
dérivée de fréquence du système
international (SI)
INCA : institut du cancer
IRM : imagerie par
résonance magnétique
IRSN : institut de
radioprotection et de sûreté nucléaire
INSEE : institut national de la
statistique et des études économiques
InVS : institut de veille
sanitaire
MN : médecine
nucléaire
OPRI : office pour la
protection contre les rayonnements ionisants
PCR : personne
compétente en radioprotection
PSRPM : personne
spécialisée en radiophysique médicale
RI : rayonnement ionisant
RMN : résonance
magnétique nucléaire
RNI : rayonnement non ionisant
RP : radioprotection
SFPM : société
française de physique médicale
SFR : société
française de radiologie
T : tesla, unité
dérivée d'induction magnétique du système
international (SI)
TDM : tomodensitométrie
TEP-Scan : tomographie à
émission de positon associé à un scanographe
Références
[1] «
Répartition des installations utilisant des rayonnements
ionisants dans les régions »;
http://www.asn.fr/sections/infos-locales/asn-en-region; page
consulté en novembre 2007.
[2]: Revue BEH
n°15-16; « Exposition médicale aux rayonnements
ionisants à visée diagnostique de la population
française : état des lieux fin 2002 en vue de la mise en
place d’un système de surveillance » ; paru le 18 avril
2006.
[3] : Chiffre de l’INSEE
« Population par groupe d’age » ; www.insee.fr ; page
consultée en janvier 2008.
[4] : Décret du 5
décembre 2001 relatif à l'obligation de maintenance et au
contrôle de qualité des dispositifs médicaux ;JORF
n°284 du 7 décembre 2001 page 19481,texte n° 5, page
consultée en janvier 2008.
[5] : Création de l’IRSN
http://www.irsn.org/index.php?page=Presentation/QuiSommeNous, page
consultée en janvier 2008.
[6] : loi n° 2006-686 du 13
juin 2006
relative à la transparence et à la sécurité
en matière nucléaire ; JORF n°136 du 14 juin 2006
page 8946 texte n° 2.
[7] : « Protection des
personnes contre les dangers des rayonnements ionisants » ;
www.snphpu.org/docs/infos/docs/20051121_JeanPierreVIDAL.pdf, page
consultée en janvier 2008.
[8] : Loi n°95-116 du 4
février 1995, Art. L. 44-4 du code de la santé publique
relatif à la radiothérapie, http://www.legifrance.gouv.fr
; page consultée en janvier 2007.
[9] : Loi n° 98-535 du 1er
juillet 1998 relative au renforcement de la veille sanitaire et du
contrôle de la sécurité sanitaire des produits
destinés à l'homme
[10] : Arrêté du
19 novembre 2004 relatif à la formation, aux missions et aux
conditions d'intervention de la personne spécialisée en
radiophysique médicale; JORF n°277 du 28 novembre 2004 page
20244 texte n° 42
[11] : Arrêté du
12 février 2004 relatif aux niveaux de référence
diagnostiques en radiologie et en médecine nucléaire,
JORF n°64 du 16 mars 2004 page 5117 texte n° 32
[12] : Arrêté du
3/3/2003 fixant la liste des dispositifs médicaux soumis
à l’obligation de maintenance et au contrôle de
qualité mentionnés aux articles L5212-1 et D665-5-3 du
code de santé publique ; JORF n°66 du 19 mars
2003 page 4848 texte n° 26
[13] : Arrêté
2000-RA-12 fixant les indices de besoins afférents à la
néonatalogie et à la réanimation néonatale.
« AGENCE REGIONALE DE L’HOSPITALISATION DE RHONE-ALPES »
http://www.parhtage.sante.fr/re7/rha/doc.nsf/VDoc/C1256B21004AE5E580256F4100599826/$FILE/indicesneonat.pdf
; page consultée en janvier 2008.
[14] : Projet de loi relatif
à la transparence et à la sécurité en
matière nucléaire,
http://www.senat.fr/rap/l05-231/l05-231.html, page consultée en
janvier 2008.
[15] : Décret
n°2006-676 du 8 juin 2006 relatif à l'Agence
française de sécurité sanitaire de l'environnement
et du travail et modifiant le code de la santé publique
http://www.legifrance.gouv.fr/affichTexte.do;jsessionid=E147670A2D2118D026185F7215F84F09.tpdjo04v_1?cidTexte=JORFTEXT000000814478&dateTexte=20060611;
page consultée en janvier 2008.
[16] : Décret n°2003-296
du 31 mars 2003 relatif à la protection des travailleurs contre
les dangers des rayonnements ionisants, JORF du 2 avril 2003 ;
http://www.legifrance.gouv.fr/affichTexte.do?cidTexte=LEGITEXT000005634178&dateTexte=20080130;
page consultée en janvier 2008.
[17] : Décret n°
2003-270 du 24 mars 2003 relatif à la protection des personnes
exposées à des rayonnements ionisants à des fins
médicales et médico-légales et modifiant le code
de la santé publique ; JORF n°72 du 26 mars 2003 page
5361,texte n° 43.
[18] : Décret n°
2007-1570 du 5 novembre 2007 relatif à la protection des
travailleurs contre les dangers des rayonnements ionisants et modifiant
le code du travail ; JORF n°258 du 7 novembre 2007 page 18229,
texte n° 19
[19] : directive 2004/40/CE
concernant les prescriptions minimales de sécurité et de
santé relatives à l'exposition des travailleurs aux
risques dus aux agents physiques (champs
électromagnétiques)
http://eur-lex.europa.eu/LexUriServ/LexUriServ.do?uri=CELEX:32004L0040:FR:HTML
; page consultée en janvier 2008.
[20] : « Les
rayonnements non ionisants » - Observatoire régional de la
santé Rhône-Alpes, 2007,
http://www.ors-rhone-alpes.org/environnement/pdf/Rayts_non_ionisants.pdf.
; page consultée en novembre 2007
[21] : Arrêté du 3
novembre 2003 relatif au protocole de mesure in situ visant à
vérifier pour les stations émettrices fixes le respect
des limitations, en termes de niveaux de référence, de
l'exposition du public aux champs électromagnétiques
prévu par le décret n° 2002-775 du 3 mai 2002 ; JORF
n°264 du 15 novembre 2003 page 19442, texte n° 17.
[22] : 1999/519/CE: Recommandation
du Conseil, du 12 juillet 1999, relative à la limitation de
l'exposition du public aux champs électromagnétiques (de
0 Hz à 300 GHz) Journal officiel n° L 199 du 30/07/1999 p.
0059 – 0070 ; http://admi.net/eur/loi/leg_euro/fr_399H0519.html ; page
consultée en janvier 2008.
[23] : Arrêté du 9
décembre 1997 relatif aux conditions d'agrément
d'organismes habilités à procéder au
contrôle des installations de bronzage utilisant des rayonnements
ultraviolets ; JORF n°293 du 18 décembre 1997 page 18293
[24] : Principaux intervenant
liée à la pratique de la radiothérapie ; «
Evolutions technologique » ; M. Coulibaly & B. Geynet DESS
TBH année 2001,
https://www.utc.fr/~Farges/dess_tbh/00-01/Projets/radiotherapie/ProjetRadiotherapie.pdf;
page consultée en novembre 2007 ; rapport consultée en
décembre 2008.
[25] : Arrêté du 29
décembre 2003 relatif aux modalités de formation de la
personne compétente en radioprotection et de la certification du
formateur ; JORF n°18 du 22 janvier 2004 page 1617 texte n° 6
[26] : «
Catégorie de la PCR » ; www.asn.fr; pages consultée
en janvier 2008.
[27] : Loi n°76-663 du 19
juillet 1976 relative aux installations classées pour la
protection de l'environnement
http://legifrance.gouv.fr/affichTexte.do;jsessionid=71C11A2AB7B64AB81BDE2991649B8566.tpdjo04v_1?cidTexte=JORFTEXT000000684771&dateTexte=19950202;
pages consultée en décembre 2008.
[28] : Décret n°77-1133
du 21 septembre 1977 pris pour l'application de la loi n° 76-663 du
19 juillet 1976 relative aux installations classées pour la
protection de l'environnement
http://www.legifrance.gouv.fr/affichTexte.do?cidTexte=LEGITEXT000006062567&dateTexte=20080131;
pages consultée en décembre 2008.
[29] : Arrêté du 9
janvier 2004 définissant les modalités d'agrément
des organismes chargés des contrôles en radioprotection en
application de l'article R. 1333-44 du code de la santé
publique. http://admi.net/jo/20040207/SANY0420211A.html, page
consultée en décembre 2007.



 La radiologie dite «
conventionnelle » est l'exploration des structures anatomiques
internes à l'aide de l'image fournie par un faisceau de rayons X
traversant le sujet. Elle a un intérêt diagnostic de
premier plan dans beaucoup de domaines de la médecine. Elle
nécessite une table télécommandée, un
pupitre de commandes, une source de rayons X, un film et des
écrans fluorescents. Le patient est placé entre la source
(tube à rayons X) et le film récepteur. Selon la nature
des tissus traversés les rayons X seront plus ou moins
atténués et donneront au final une image radiologique
contrastée.
La radiologie dite «
conventionnelle » est l'exploration des structures anatomiques
internes à l'aide de l'image fournie par un faisceau de rayons X
traversant le sujet. Elle a un intérêt diagnostic de
premier plan dans beaucoup de domaines de la médecine. Elle
nécessite une table télécommandée, un
pupitre de commandes, une source de rayons X, un film et des
écrans fluorescents. Le patient est placé entre la source
(tube à rayons X) et le film récepteur. Selon la nature
des tissus traversés les rayons X seront plus ou moins
atténués et donneront au final une image radiologique
contrastée. La tomodensitométrie (TDM)
est
désormais largement répandue dans toute l’Europe. En
outre, des progrès importants ont été accomplis
récemment avec le développement de la TDM
hélicoïdale et multi coupe, qui permet d’obtenir des
données tridimensionnelles impressionnantes. Ces avancées
offrent de nouvelles possibilités de diagnostiques (TDM
hélicoïdale pour le diagnostic de l’embolie pulmonaire, par
exemple). Il reste que les hôpitaux ont leur propre politique en
ce qui concerne la suite à donner aux demandes d’examen. Il
n’est pas inutile de rappeler que la TDM est une technique relativement
onéreuse et qui induit une irradiation importante.
La tomodensitométrie (TDM)
est
désormais largement répandue dans toute l’Europe. En
outre, des progrès importants ont été accomplis
récemment avec le développement de la TDM
hélicoïdale et multi coupe, qui permet d’obtenir des
données tridimensionnelles impressionnantes. Ces avancées
offrent de nouvelles possibilités de diagnostiques (TDM
hélicoïdale pour le diagnostic de l’embolie pulmonaire, par
exemple). Il reste que les hôpitaux ont leur propre politique en
ce qui concerne la suite à donner aux demandes d’examen. Il
n’est pas inutile de rappeler que la TDM est une technique relativement
onéreuse et qui induit une irradiation importante. Récemment, le nombre
d’appareils d’imagerie par résonance magnétique (IRM) a
substantiellement augmenté en Europe et il est fréquent
d’en recommander l’utilisation. Les derniers progrès techniques
et l’expérience croissante dont on dispose expliquent le
rôle de plus en plus important de l’IRM, qui souvent n’est
limité que par des motifs d’ordre financier. Comme l’IRM ne fait
pas intervenir les rayonnements ionisants, c’est la technique qu’il
faut préférer à la TDM dans les cas où ces
deux techniques sont disponibles et susceptibles de fournir les
mêmes informations. Cependant, des demandes d’IRM peuvent
être formulées mal à propos et
générer de longues listes d’attente. Il est donc
nécessaire d’y répondre en concertation avec un
radiologue. Il existe quelques contre-indications absolues à la
pratique de l’IRM : présence de corps étrangers
métalliques intra orbitaires, d’agrafes pour anévrismes,
de stimulateurs cardiaques, d’implants cochléaires, etc.
Récemment, le nombre
d’appareils d’imagerie par résonance magnétique (IRM) a
substantiellement augmenté en Europe et il est fréquent
d’en recommander l’utilisation. Les derniers progrès techniques
et l’expérience croissante dont on dispose expliquent le
rôle de plus en plus important de l’IRM, qui souvent n’est
limité que par des motifs d’ordre financier. Comme l’IRM ne fait
pas intervenir les rayonnements ionisants, c’est la technique qu’il
faut préférer à la TDM dans les cas où ces
deux techniques sont disponibles et susceptibles de fournir les
mêmes informations. Cependant, des demandes d’IRM peuvent
être formulées mal à propos et
générer de longues listes d’attente. Il est donc
nécessaire d’y répondre en concertation avec un
radiologue. Il existe quelques contre-indications absolues à la
pratique de l’IRM : présence de corps étrangers
métalliques intra orbitaires, d’agrafes pour anévrismes,
de stimulateurs cardiaques, d’implants cochléaires, etc. La médecine nucléaire (MN)
regroupe toutes les utilisations de radioéléments en
sources non scellées à des fins de diagnostic ou de
thérapie. Les utilisations diagnostiques se décomposent
en techniques in vivo, fondées sur l’administration à un
patient de radioéléments, et en application exclusivement
in vitro. Cette technique consiste à étudier le
métabolisme d’un organe grâce à une substance
radioactive spécifique - appelée « radio
pharmaceutique », administrée à un patient. La
nature du « radio pharmaceutique », qui a un statut de
médicament, dépendra de l’organe étudié. Le
radioélément peut être utilisé soit
directement soit fixé sur un vecteur (molécule, hormone,
anticorps…). Le technétium 99m, livré dans les services
de médecine nucléaire, est de loin le
radioélément le plus employé. Sa courte
période radioactive de 6 heures et l’énergie
limitée de son rayonnement gamma (140 keV) permettent
d’optimiser la dose reçue par le patient.
La médecine nucléaire (MN)
regroupe toutes les utilisations de radioéléments en
sources non scellées à des fins de diagnostic ou de
thérapie. Les utilisations diagnostiques se décomposent
en techniques in vivo, fondées sur l’administration à un
patient de radioéléments, et en application exclusivement
in vitro. Cette technique consiste à étudier le
métabolisme d’un organe grâce à une substance
radioactive spécifique - appelée « radio
pharmaceutique », administrée à un patient. La
nature du « radio pharmaceutique », qui a un statut de
médicament, dépendra de l’organe étudié. Le
radioélément peut être utilisé soit
directement soit fixé sur un vecteur (molécule, hormone,
anticorps…). Le technétium 99m, livré dans les services
de médecine nucléaire, est de loin le
radioélément le plus employé. Sa courte
période radioactive de 6 heures et l’énergie
limitée de son rayonnement gamma (140 keV) permettent
d’optimiser la dose reçue par le patient.