Avertissement |
Si vous arrivez directement
sur cette page, sachez que ce travail est un rapport d'étudiants
et doit être pris comme tel. Il peut donc comporter des imperfections
ou des imprécisions que le lecteur doit admettre et donc supporter.
Il a été réalisé pendant la période
de formation et constitue avant-tout un travail de compilation bibliographique,
d'initiation et d'analyse sur des thématiques associées
aux technologies biomédicales. Nous
ne faisons aucun usage commercial et la duplication est libre. Si vous
avez des raisons de contester ce droit d'usage, merci
de nous en faire part . L'objectif de la présentation
sur le Web est de permettre l'accès à l'information et
d'augmenter ainsi les échanges professionnels. En cas d'usage
du document, n'oubliez pas de le citer comme source bibliographique. Bonne
lecture... |
|
La certification V2 de la HauteAutorité de Santé du C.H.U. d’Amiens,
L'installation du nouvel accélérateur de particules.
|
|

Maui MAAMAATUAIAHUTAPU
|
Référence bibliographique à rappeler
pour tout usage :
La certification V2 du C.H.U. d’Amiens,
L'’installation du nouvel accélérateur de particules du C.H.U. d'Amiens.
Auteur: Maui MAAMAATUAIAHUTAPU.
Stage de fin d'étude du MASTER Management des Technologies en Santé
(MTS), UTC, 2007-2008
URL : https://www.utc.fr ; Université de
Technologie de Compiègne |
RESUME
Ce rapport relate deux sujets traités du 04 février au 04 juillet 2008, période de stage de fin d’étude du Master spécialité ;
« Management des Technologies en Santé ».
Son lieu de réalisation est le Centre Hospitalier Universitaire (C.H.U.) d’Amiens Picardie
et plus particulièrement au sein du Département des Ressources Biomédicales (D.R.B.) et du service de radiothérapie.
L’aboutissement de ce travail a nécessité la participation d’ingénieurs biomédicaux,
de Personnes Spécialisées en Radiophysique Médicale, de cadres de santé et d’industriels.
En voici son descriptif :
La certification V2 édition 2007 de la Haute Autorité de Santé du C.H.U. d’Amiens;
- Préparation du C.H.U. à cette certification,
- Impact de certaines références du manuel de certification sur le D.R.B.,
- Réalisation d’une enquête de satisfaction d’un service biomédical.
Mots clés : Qualité, Evaluation, Pratiques, Gestion des risques, Procédures.
L’installation du nouvel accélérateur de particules du C.H.U. d’Amiens (hôpital Sud),
un Clinac 2100C de la société Varian Medical System ;
- Suivi des travaux et gestion des risques liés, en milieu hospitalier,
- Réalisation d’un support de travail pour la réalisation des tests d’acceptance et de réception d’un accélérateur de particules,
- Achat d’accessoires de radiothérapie, conformément aux Code des Marché Public.
Mots clés : Radiothérapie, Equipement lourd, Installation, Radioprotection, Gestion des risques.
|
|
ABSTRACT
This report accounts for two topics dealt with from February 4 to July 4 – 2008,
as part of a training course for the end of a Master ‘s studies specialized in “Heath technology management”.
This placement took place in the « Centre Hospitalier Universitaire (C.H.U.) d’Amiens Picardie »
more precisely inside the Biomedical Resources Department (D.R.B.) and the Xray-therapy unit.
Biomedical engineers, Medical Xray-physics specialists, as well as health and industrial executives were necessary in order to achieve this work.
Detailed description:
The 2007 V2 certification from the High Health Authorities of Amiens’ C.H.U.;
- Getting the C.H.U. ready for the certification,
- Impacting some references of the certification manual on the DRB,
- Carrying out a satisfaction survey of a biomedical unit.
Key words: Quality, Evaluation, Practices, Risk management, Procedures.
The setting up of the new Amiens C.H.U. (South Hospital) particle accelerator
Clinac 2100C from Varian Medical System company;
- Follow up of the works and management of the risks linked to the hospital environment,
- Implementation of work tools for the carrying out of the test of acceptance and reception of a particle accelerator,
- Purchase of xray-therapy equipment, according to Public Markets codes.
Key words: Xray-therapy, heavy equipment, implementation, xray protection, Risk management. |
Je dédie ce travail à ma famille,
je vous remercie pour tout le soutient et les conseils qui ont permis sa réalisation .
" Mauruuru ia 'outou pa'ato'a ."
Remerciements
Je tiens avant tout à remercier M. Thierry Veleine, Ingénieur Biomédical Général du pôle investissement et logistique (P.I.L.) et M. Pierre Dariane Ingénieur Biomédical en chef du Département des Ressources Biomédicales (D.R.B.) pour m’avoir accepté en tant que stagiaire.
Je remercie également :
M. Philipe Domy, Directeur Général du C.H.U. d’Amiens pour m’avoir accueilli au sein de son établissement.
J’adresse mes remerciements à:
M. Gilles Bordet, Ingénieur Biomédical Principal, pour tous ses conseils, sa disponibilité, son encadrement et pour les nombreuses informations tant personnelles que professionnelles qu’il m’a fournies durant cette période.
M. Didier Capron Ingénieur Biomédical Principal et M. Didier Piazza, Ingénieur Biomédical subdivisionnaire pour leur bonne humeur et leur disponibilité.
M. Dominique Bruzeau, M. Laurent Benard, M. André Fournier, Techniciens Supérieur Hospitaliers pour leur disponibilité et conseil.
Mme Michèle Bizec, secrétaire du D.R.B. pour sa disponibilité et les nombreux services rendus.
L’équipe de l’atelier biomédical Nord et Sud pour leur accueil, leur sympathie et leur patience.
M. Abdelouahed Derdouri, M. Rémy De Lagrevol et M. Sébastien Demko, Personnes Spécialisées en Radiophysique Médicales, pour la validation de mon travail dans le cadre de la radiothérapie, leur disponibilité et leur patiente.
Enfin, un grand merci aux professeurs M. Georges Chevallier et M. Gilbert Farges de l’Université de Technologie de Compiègne (U.T.C.) pour leurs cours et M. Louis Blache enseignant-chercheur de l’U.T.C. pour le suivi de mon stage.
Mais aussi à toutes les personnes qui de prêt ou de loin ont contribué au bon déroulement de ce stage.
Sommaire
Liste des Abréviations
Introduction
I. Le Centre Hospitalier Universitaire d’Amiens
1. Présentation et historique
2. Organisation
3. Le Département des Ressources Biomédicales
3.2. Historique et organigramme du D.R.B.
4. Le nouveau C.H.U. d’Amiens Picardie
1ère partie
II. La certification Version 2007 du C.H.U. d’Amiens
1. Définition et objectifs
1.2. Les fondements de cette nouvelle certification
2. Rétrospective sur la certification V1
2.2. Quen est-il de la mise en place des actions concrètes ?
3. De la V1 à la V2007
3.2. L’auto évaluation du C.H.U. Amiens
4. La certification V2 et le D.R.B. du C.H.U. d’Amiens
4.2. Cas concret pour la Ressource Transversale 2 (RT2)
4.3. Formalisation d’une alerte sanitaire descendante
4.4. Le D.R.B. et la référence 14C, Analyse causes-effet
5. Enquête de satisfaction du D.R.B.
5.2. Utilité d’une telle enquête ?
5.3. Exploitation des résultats
5.4. Perspectives
6. Conclusion sur la certification V2007 du C.H.U. d’Amiens
2ème partie
III. Installation d’un accélérateur de particules à l’hôpital Sud du C.H.U. d’Amiens
1. Introduction sur la radiothérapie
1.2. Les différentes techniques de radiothérapie
2. Travaux associés à l’implantation de l’accélérateur
2.2. La prévention des risques associés aux travaux en milieu hospitalier
2.3. Objectifs et actions à mettre en oeuvre
2.4. Place de l’ingénieur biomédical dans la prise en charge d’un D.M. de radiothérapie externe
3. Mise en service d’un nouvel appareil de radiothérapie externe
3.2. Les tests d’acceptance et réception du dispositif
3.3. Le contrôle de qualité externe
4. Exemple d’application et achat d’un accessoire de radiothérapie
4.2. Le cancer du sein
4.3. Achat d’un système de contention de sein
5. Conclusion sur l’installation de l’accélérateur de particules
Conclusion générale
Glossaire
Références
Bibliographie
Autres participations
Rétro planning stage de Master M.T.S. année 2007 / 2008
Sommaire des annexes
retour en début de sommaire
Remarque: Le signe *, renvoie à un glossaire. L’utilisation de celui-ci vous donnera une définition ou des informations plus précises sur le mot en question.
Liste des abréviations
A.A.P.C. - Avis d’Appel Public à la Concurrence,
A.F.S.S.A.P.S. - Agence Française de Sécurité Sanitaire des Produits de Santé,
C.C.A.P. - Cahier des Clauses Administratives Particulières,
C.C.T.P. - Cahier des Clauses Technique Particulières,
C.G.O. - Centre de Gynécologie et d’Obstétrique,
C.H.U. - Centre Hospitalier Universitaire,
C.H.S.C.T. - Comité d’Hygiène, de Sécurité et des Conditions de Travail,
C.L.I.N. - Comité de Lutte Contre les Infections Nosocomiales,
C.L.M.V. - Correspondant Local de Matériovigilance,
C.M.E. - Commission Médicale d’Etablissement,
CO.ME.DI.M.S - Commission du Médicament et des Dispositifs Médicaux Stériles,
C.P.T.U. - Contrôle Pré Transfusionnel,
C.S.T.H. - Comité de Sécurité Transfusionnelle et d’Hémovigilance,
D.M. - Dispositifs Médicaux,
D.Q.E.P. - Direction de la Qualité des Evaluations Professionnelles,
D.R.B. - Département des Ressources Biomédicales,
D.V.O. - Durée de Vie Opérationnelle,
E.C.E.M. - Equipements de Contrôles d'essais et de Mesures,
E.O.H. - Equipe Opérationnelle d’Hygiène hospitalière,
E.P.P. - Evaluation des Pratiques Professionnelles,
G.M.A.O. - Gestion de Maintenance Assisté par Ordinateur,
H.A.S. - Haute Autorité de Santé,
H.E.P.A. - Filtres à air, très haute efficacité (High Efficiency Particulate Air),
I.D.E. - Infirmière Diplômé d’Etat,
I.M.R.T. - Radiothérapie avec Modulation d’Intensité,
LINAC - Accélérateurs linéaires,
M.A.P.A. - Marché à Procédures Adaptées,
M.C.O. - Médecine, Consultation et Obstétrique,
M.L.C. - Collimateurs Multi Lames,
O.R.L. - Oto Rhino Laryngologie,
P.A.Q. - Plan d’Actions Qualité,
P.I.L. - Pôle Investissement et de la Logistique,
P.S.L. - Produits Sanguins Labiles,
P.S.R.P.M. - Personnes Spécialisées en Radio Physique Médical,
RT3D - Radiothérapie conformationnelle tridimensionnelle,
T.D.C. - Toutes Dépenses Confondues,
T.DM. - Tomodensitométrie,
T.L.D. - Dosimètre Thermoluminescente,
U.L.P.A. - Filtres à air à très faible pénétration, (Ultra Low Penetration Air).
Le service biomédical en établissement de santé contribue à la maîtrise des outils technologiques mis à disposition du personnel médical, soignant et médico technique. Il rempli une fonction très importante au sein des établissements dont la mission première est de délivrer des soins de qualité au patient en toute sécurité.
La recherche de l’amélioration continue, de la qualité et de la sécurité des soins, sont les principales facteurs de l’utilisation de références telles que ; le Guide de Bonne Pratique Biomédicale, la certification ISO 9001 ou encore les certifications Version 1 (V1) et Version 2 (V2) de la Haute Autorité de Santé (H.A.S).
Le Département des Ressources Biomédicales au même titre que les autres services du C.H.U. d’Amiens, portent leurs intérêts à l’amélioration de leurs pratiques. C’est à ce juste titre que dans un premier temps, mon rapport se focalisera sur le manuel de certification des établissements de santé et guide de cotation de la H.A.S. V2 édition 2007, qui représente un enjeu de sécurité et de qualité dans la prise en charge des patients au sein d’un établissement public ou privée.
Riche d’une certification V1 obtenue en 2005 avec seulement 2 recommandations, le C.H.U. d’Amiens dispose en janvier 2008, de 11 mois pour se préparer à la visite de certification. Obtenir un meilleur niveau de certification en 2008, tel est le vœu du directeur général du C.H.U.
La gestion des dispositifs médicaux par le service biomédical concerne souvent la maintenance préventive et curative ou la formation sur ces dispositifs. L’ingénieur biomédical * et son équipe ont également un rôle essentiel dans l’installation des matériels médicaux lourds. Afin de rendre efficient un tel projet, plusieurs acteurs sont à prendre en compte ; les industriels, le corps médical, les services de l'établissement tels que les services techniques, la pharmacie, l’informatique etc.
Le passage des informations sur les conditions d’installation du dispositif médical, la coordination des travaux entre les services de l'établissement et la gestion des risques durant les travaux, toute une synergie qui sera l’objet du deuxième volet de ce rapport illustré par l’installation du nouvel accélérateur de particules du C.H.U., un Clinac 2100 Silhouette Haute Energie de la société Varian Medical Systems.
L’achat de ce matériel par le C.H.U a été motivé d’une part par l’évolution de la radiothérapie externe durant ces dernières décennies et d’autre part du fait que le premier dispositif, âgé d’un quart de siècle, ne répondait plus aux besoins médicaux actuels.
Avec un investissement largement amorti le C.H.U. justifie ; un coût global pour cette acquisition de 2 millions d’euros TTC.
retour sommaire
Le Centre Hospitalier Universitaire (C.H.U.) d’Amiens est composé de 4 structures réparties sur 4 sites différents. L’hôpital nord où j’ai effectué mon stage, le groupe hospitalier sud ainsi que le centre de gynécologie-obstétrique et Saint Victor.
L’hôpital nord
La première pierre de cette structure fit posée en 1929 et inaugurée le 6 octobre 1935 par M. Herriot, ministre d’état. Ce nouvel hôpital était composé de pavillons volontairement sépares afin de lutter contre les maladies contagieuses comme la tuberculose. Cette structure ne cessera de se développer surtout à partir des années 60 avec notamment l’obtention du titre de C.H.U. et la construction d’une nouvelle aire chirurgicale. S’en suivit d’autres importants travaux de construction et d’équipement des services de soins et médico-technique dans les années 70 et plus récemment, l’observation de la création d’un bâtiment contenant entre autre les urgences pédiatriques, la chirurgie maxilo faciale et l’ORL (première mondiale pour une allogreffe partielle du visage réalisée le 27/11/2006).
Ainsi, aujourd’hui cette structure se compose de 600 lits et possède de nombreux services ainsi qu’un héliport pour le SAMU 80.
L’hôpital sud
L’évolution des besoins de la population et la politique du C.H.U. ont conduit à la construction d’un nouvel hôpital inauguré en 1984, dans le but de prodiguer les meilleurs soins possibles. Il se compose aujourd’hui de 560 lits et comporte un service de cardiologie, le département de cancérologie ainsi que 30 postes de dialyse chronique sans oublier les instituts et écoles de formations (1100 élèves et étudiants).
Le centre de gynécologie obstétrique
La maternité de l’hôpital nord s’est retrouvée inadaptée au fur et à mesure que le temps passait. En effet, l’accroissement de la natalité ses locaux devenaient trop étroits. D’où la création en avril 1974 du centre de gynécologie et d’obstétrique qui comporte aujourd’hui 96 lits
Le centre saint Victor
Il s’agit d’un centre de long séjour constitué de 3 bâtiments d’accueil, d’un service d’ophtalmologie composé de 95 lits. Ce dernier est situé au nord de la ville pour permettre au patient de maintenir une vie extérieure plus aisé.
Depuis le 31 décembre 2006, l’organisation en pôle d’activité* est obligatoire au sein des établissements de santé dans le but de réagir face à l’organisation obsolète des structures.
Le C.H.U. d’Amiens est composé de 12 pôles santé et de 5 pôles administratifs représentés en annexe 1.
Durant mon stage, j’ai intégré le Département des Ressources Biomédicales (D.R.B.) service du Pôle Investissement et Logique (P.I.L.) dirigé par M.Thierry Veleine. L’organigramme de cette direction vise à centraliser et unifier les moyens matériels et les personnels mis à disposition en vue d’anticiper la mise en place du monosite (nouveau C.H.U. d’Amiens), tout en assurant la transition sur les structures actuelles. Pour se faire, il est composé :
- Du département des affaires générales qui gère le personnel du P.I.L., s’occupe de la gestion de suivi des dossiers et des relations transversales entre services,
- Du département des marchés publics qui se charge de la mise en place des différents marchés, de la rédaction des divers documents et de la réception des offres jusqu’à la notification de marché,
- Du département des équipements qui réalise les achats mobiliers et équipements généraux,
- Le département des achats assure l’approvisionnement de l’établissement en fournitures courantes autres qu’alimentaires et linges,
- Le département de la restauration et le département de la blanchisserie assurent la partie hôtelière au sein du P.I.L.,
- Le département de la logistique assure les transports, le nettoyage central et la distribution du courrier,
- La direction des services techniques qui entretient les bâtiments actuels et réalise les travaux neufs dans l’attente du regroupement en monopôle,
- Le département de la construction du nouveau C.H.U. est chargé de la préparation et du suivi des appels d’offres, des contacts avec tous les interlocuteurs concernés, du projet du nouveau C.H.U., de la coordination du futur chantier avec les différents transferts envisagés ainsi que la mise en œuvre des différentes phases de construction,
- Et enfin le Département des Ressources Biomédicales qui construit la politique d’investissement des dispositifs médicaux en établissant le plan pluriannuel d’équipement, sans oublier la rédaction du cahier des clauses techniques particulières. Il procède à l’acquisition du matériel, sa réception, sa mise en service et assure la maintenance de ces équipements médicaux.
retour sommaire
3. Le Département des Ressources Biomédicales.
3.2. Historique et organigramme du D.R.B.
Le C.H.U. d’Amiens a été l’un des premiers établissements de son importance à structurer dès 1975 une activité biomédicale. A cette époque, son effectif était composé d’un ingénieur subdivisionnaire et de 3 ouvriers professionnels. L’équipe se développa à partir de 1977 avec le recrutement de 2 adjoints techniques, de 2 techniciens d’hémodialyse et de 2 techniciens d’anesthésie réanimation. Du fait de l’augmentation de la charge de travail et de l’importance grandissante des missions gérées par la D.R.B., les ressources humaines du service se sont considérablement accrues. Il se compose aujourd’hui de 4 ingénieurs biomédicaux, 3 techniciens supérieurs hospitalier d’encadrement, 15 techniciens, un agent administratif (voir figure 1).
En raison de la complexité des dossiers d’achat à traiter, 4 ingénieurs ont un secteur d’activité bien défini et une réunion bimensuelle permet de coordonner leurs actions respectives.
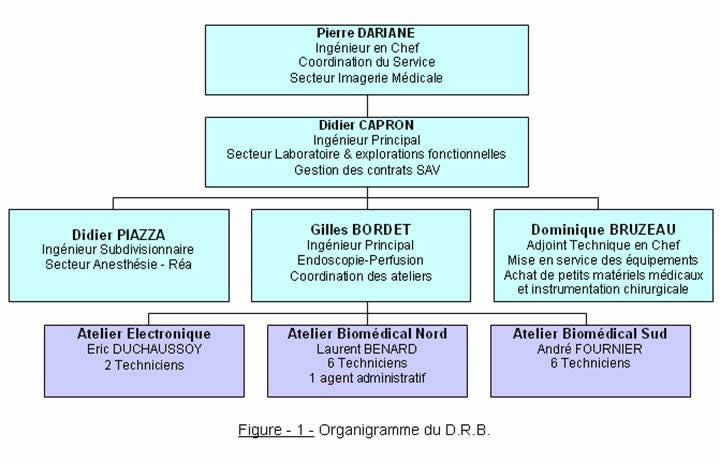
Les missions du D.R.B.
Les 3 missions principales qui lui sont assignées par la Direction Générale se définissent comme suit :
- La fonction d'interface entre la Direction Générale, les services médico-techniques et les services cliniques.
- La fonction achats et logistique,
- La fonction maintenance,
La fonction maintenance est assurée par les Services Techniques Biomédicaux et d'Electronique dirigé par M. G. Bordet Ingénieur Biomédical, cette structure est chargée :
- D'assurer les actions de maintenance préventive et curative en interne ou en externe,
- De gérer : les contrats de sous-traitance, les pièces détachées nécessaire à la réparation, les Dispositifs Médicaux (D.M.) et les Equipements de Contrôles d'essais et de Mesures* (ECEM)
- D'assurer le contrôle qualité des D.M. et la formation des utilisateurs,
- D'assurer le suivi de la matériovigilance, la sécurité des D.M. ainsi que la veille technologique,
- Enfin, grâce à la Gestion de Maintenance Assisté par Ordinateur* (G.M.A.O.), elle garantit une traçabilité de toutes les interventions effectuées par les techniciens. La G.M.A.O. permet également d'avoir une lisibilité des coûts de maintenance et de l'état du parc des équipements biomédicaux du C.H.U.
La fonction achat et logistique est réalisée par l'ensemble des Ingénieurs Biomédicaux du C.H.U. d'Amiens. Chaque Ingénieur est spécialisé sur l'achat d'une partie du parc biomédical (voir figure 2).
La fonction d'interface avec la Direction Générale, les Services médico-techniques et les Services cliniques qui fournissent une prestation de service à deux types de clients qui sont d'une part, les services médico-techniques et les services cliniques et d'autres parts la Direction Générale. Monsieur P. Dariane, l’ingénieur en chef participe chaque semaine aux réunions du comité de direction. Il est à noter qu'en bout de chaîne, le client final est le patient.
retour sommaire
Planning
- Etudes de projet jusqu’en juin 2008;
- Disposition finale de chaque local,
- Implantation définitive de l’ensemble des terminaux (électricité, plomberie, fluides, informatique,….),
- Finalisation de la description de l’ensemble des prestations, documents et conventions des entreprises,
- Mise au point du phasage du chantier / bâtiment Fontenoy (Bureau d’Etude),
- Lancement Appels d’offres travaux juillet 2008,
- Début des travaux bâtiment neuf : juin 2009,
- Début des travaux de réhabilitation du bâtiment existant : été 2012,
- Fin des travaux : dernier trimestre 2013.
Les enjeux du nouveau C.H.U.
La mise en œuvre du contrat d’objectifs et de moyens du C.H.U., une unicité de lieu nécessitant un regroupement de l’ensemble des lits de MCO sur un seul site (hôpital sud). La recomposition architecturale du patrimoine favorisant des organisations médicales nouvelles et renforcées (ambulatoire…), mais aussi une répartition des tâches différentes (rendre du temps aux soignants, équipes hôtelières…). Des équipements techniques permettant une optimisation des moyens (hôpital «numérique», transport automatique, transport pneumatique…). Un programme d’équipements biomédicaux, généraux et informatiques est associé au projet.
Le programme capacitaire du Nouveau C.H.U.
- 1238 lits et places dont 60 lits de réanimation et 22 lits de soins intensifs,
- 66 % de chambres à 1 lit dans le bâtiment neuf,
- 44 unités de soins de 28 lits réparties dans 3 plots architecturaux de 400 lits environ en verticalité d’un plateau technique.
Mais aussi ; 175 salles de consultation, 35 salles d’opération réparties en 3 modules de 12 salles dont un module réservé à l’ambulatoire. Un secteur d’imagerie interventionnelle constitué de 2 TEP (Tomographie à Emission de Positon), 4 scanners, 4 caméras à scintillation, 3 IRM (Imagerie par Résonance Magnétique) équipés d’un réseau d’archivage et de transmission d’images (P.A.C.S.).
Un centre de biologie humaine (laboratoires hospitaliers, universitaires et labellisés)
Au final, un budget de 520 M€ TDC (toutes dépenses confondues), dont 60 M€ réservés pour l’achat d’équipements biomédicaux, généraux et informatiques en complément des programmes annuels courants, 172 000 m² dont 122 000 m² de construction neuve et 50 000 m² réhabilités.
Le maintien de l’activité hospitalière pendant toute la durée des travaux sans réduction de capacité sur les différents sites, sera un vrai challenge pour l’hôpital Sud.
retour sommaire
1ère partie
II. La certification Version 2007 du C.H.U. d’Amiens.
Le C.H.U. d’Amiens se lance vers la deuxième certification version 2007 de la Haute Autorité de Santé pour mieux répondre aux exigences de qualité des soins et de gestion des risques du service rendu au patient. A travers elle, le C.H.U. souhaite mesurer son niveau de qualité dans la prise en charge du patient.
Cela consiste en une procédure d’évaluation d’abord interne puis externe effectuées par des professionnels de santé, afin d’apprécier son système de management de la qualité mais aussi les aspects spécifiés de l’organisation des soins et les démarches d'Evaluation des Pratiques Professionnelles * (E.P.P.).
De quoi s’agit-il ?
La certification des établissements de santé, est une démarche qui a pour objectif de promouvoir l’amélioration de la prise en charge des patients dans l’ensemble des hôpitaux et cliniques du territoire français. Elle consiste en une auto évaluation suivie d’une visite réalisée par des professionnels de santé extérieurs à l’établissement, d’intégrer un dispositif de suivi qui vise à engager les professionnels de l’établissement dans une démarche de qualité durable. La certification version 2 d’un établissement de santé est obligatoire mais requiert l’obtention de la version 1 au préalable. L’établissement concerné s’engage à respecter les objectifs qu’il s’est fixé, une fois la procédure de certification enclenchée. La prise en charge satisfaisante du patient implique l’action coordonnée de nombreux services cliniques, médico-techniques, logistiques et administratifs. C’est pourquoi, l’évaluation porte sur l’ensemble du fonctionnement de l’établissement et intègre les éléments relatifs à l’information, à la participation du patient et à sa prise en charge.
Cette nouvelle procédure place l’évaluation des pratiques professionnelle en première ligne ; il ne s’agit pas d’évaluer des conditions formelles mais bien de mesurer le niveau réel de qualité atteint. L’établissement a pour obligation d’apporter des réponses sur ce niveau de qualité et apprécier la dynamique existante en matière d'E.P.P. [1].
La gestion coordonnée des risques ainsi que la prise en compte de la satisfaction du patient et de son entourage font l’objet elles aussi d’une très grande attention.
retour sommaire
Depuis la loi du 13 août 2004, la dénomination «accréditation des établissements de santé» n’existe plus, elle est remplacée par «la certification des établissements de santé» ou certification V1. Le terme «accréditation» est désormais réservé à une autre procédure concernant les médecins et les équipes médicales [1].
Le rapport de certification V1 du C.H.U. rendu public en 2005 comportait 2 recommandations, 60 actions d’améliorations et 5 points forts [2].
5 points forts :
- Un management stratégique global adapté au contexte de l’établissement,
- La participation active des personnels de terrain dans les groupes de travail,
- L’organisation de la direction de la clientèle,
- L’organisation transversale des fonctions logistiques,
- La démarche qualité dans la prise en charge des patients décédés.
Et 2 recommandations :
- Veiller à préserver la confidentialité des informations relatives aux patients,
- Renforcer l’observation des règles de sécurité transfusionnelle.
retour sommaire
Afin de répondre à la première recommandation, les professionnels de santé avaient pour missions de:
Veiller au respect des lignes de courtoisie et s’assurer qu’aucune information nominative n’est visible. En adoptant par exemple les lignes de conduite suivantes ; identifier les dossiers des patients de façon discrète, mettre un écran de veille sur informatique, retourner les dossiers lors des transports et sur les banques d’accueil, rendre non visible au public l’identité des patients notamment sur les plannings muraux ou encore sécuriser le retour des résultats d’examens et de leur communication.
Le comportement des professionnels a également sa part de responsabilité et l’adapter à chaque situation relève du rôle de chacun par exemple ;
la fermeture des portes, baisser la voix, limiter les échanges d’informations dans certains lieux (couloirs, ascenseurs, téléphone, guichet, salle d’attente…), etc.
Ce qui a été fait au C.H.U. Amiens pour cette 1ère recommandation depuis la publication du compte rendu ;
Une sensibilisation aux nouveaux arrivants, des campagnes d’affichage, un rappel dans les contrats de travail et le livret d’accueil du personnel ainsi que des aménagements dans les locaux.
Ce qui a été fait au C.H.U. Amiens pour répondre à la 2nd recommandation au sujet des règles de sécurité transfusionnelle ;
Une intervention sur la transfusion au C.H.U. à la journée d’accueil des internes (novembre 2007). L’information sur les procédures transfusionnelles, durée de 2 heures, proposée en amphithéâtre à tous les transfuseurs potentiels du C.H.U. soit 60 % de participation globale [3].
Une formation théorique et pratique au contrôle prétransfusionnel (CPTU) organisée tous les ans vers mars avril et proposée, par l’intermédiaire du cadre de proximité, à tout IDE nouvel arrivant ainsi qu’aux IDE n’ayant pas transfusé depuis longtemps.
L’analyse des dysfonctionnements de la chaîne transfusionnelle au C.H.U. avec les cadres de chaque pôle et l’élaboration de mesures correctives ciblées.
L’évaluation des connaissances transfusionnelles des IDE du pôle Néphrologie, Andrologie, Transplantation, Urologie, Réanimation et Endocrinologie (N.A.T.U.R.E.) Ainsi que l’analyse des insuffisances et formation théorique ciblée.
L’élaboration et l’actualisation des documents destinés à encadrer l’acte transfusionnel (ex : aide-mémoire «les 10 points» sur la transfusion [4], notices explicatives de l’ordonnance de P.S.L., du bordereau de délivrance des P.S.L., etc.).
retour sommaire
La première procédure decertification a permis aux établissements de santé comme le C.H.U. de tirer des enseignements.
Les aspects positifs sont visibles, tant la démarche a été perçue comme étant transversale, structurante et pédagogique.
Cependant des points d’amélioration existent :
- Les établissements souhaitent une meilleure approche de leur spécificité et une plus grande simplicité.
- Les usagers attendent une meilleure lisibilité des résultats de la certification.
- Les pouvoirs publics souhaitent faire de la qualité des soins un élément de régulation du système de santé.
Pour cette seconde visite de certification, les experts visiteurs, avant toute autre chose, vérifieront la mise en place d’actions concrètes pour lever les 2 recommandations et la mise en oeuvre des 60 actions ciblées.
Le C.H.U. d’Amiens se prépare d’ici fin 2008 à acquérir l’un des 4 niveaux de certification cité ci-dessous. Comme pour la V1, ses manquements lui permettront de s’améliorer.
Plus d’une dizaine d’établissements français ont été visités par les experts visiteurs à la fin du 1er trimestre 2008 (voir figure 2) et différents niveaux de certification peuvent être attribués à un établissement de santé.
- Le niveau 1 étant la certification simple, valable pour 4 ans,
- Puis le niveau 2 de la certification avec suivi, valable pour 4 ans avec exigence d’un suivi à échéance déterminée par un rapport de suivi ou une visite ciblée sur des points identifiés dans le rapport.
- Ensuite le niveau 3, dit certification conditionnelle. L’établissement n’est pas certifié, la certification est conditionnée à la satisfaction du suivi réalisé à échéance déterminée sur des points identifiés dans le rapport.
- Enfin le niveau 4 étant la non certification (2nde itération). L’établissement n’est pas certifié.
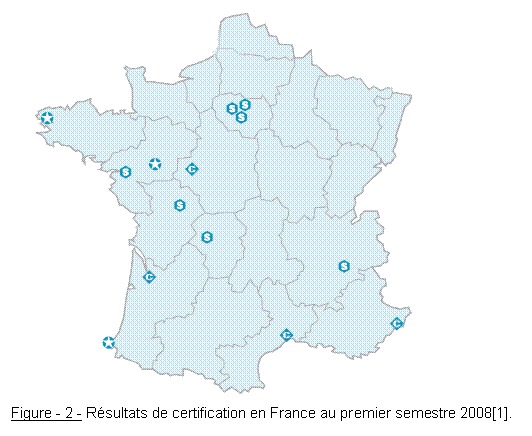

retour sommaire
L’auto évaluation est réalisée pendant toute la durée de mon stage, c'est-à-dire de janvier à juillet 2008 avec envoi des résultats à la H.A.S. entre juin et juillet 2008 pour analyse par les experts visiteurs avant leur visite.
L’auto évaluation a pour objectifs ;
- La réalisation d’un diagnostic qualité,
- La mesure du niveau de qualité atteint,
- L’apport d’éléments de justification et l’appréciation des dynamiques d’amélioration.
Cette phase, essentielle et préalable à la visite de certification, mobilise plus de 350 participants de toutes les catégories professionnelles et de tous les secteurs d’activité durant le 1er semestre 2008.
Pour piloter l’ensemble des travaux et élaborer le Plan d’Action Qualité* (P.A.Q.) qui en résultera, la Direction de la Qualité s’est organisée en interne et autour de plusieurs structures de pilotage ; soit le comité de pilotage ainsi que la sous-commission de la C.M.E. chargée de l’E.P.P. (voir figure 3).
Méthodologie
L’auto évaluation du C.H.U. est réalisée en groupe de travail pluri-professionnel et pluri-disciplinaire et chacun des groupes est piloté par un binôme formé, assisté par la direction de la qualité. L’intervention de prestataires externes et la participation de professionnels exerçant hors établissement constituent les autres acteurs «ressources» de l’auto évaluation. La cohérence des travaux est validée par un comité de pilotage.
Les éléments de l’auto évaluation que les experts visiteurs apprécieront sont les suivants :
- L’exhaustivité de l’auto évaluation sur l’ensemble des secteurs d’activité et des références,
- La multiprofessionnalité effective,
- La qualité et sincérité des résultats,
- La production des éléments liés à la première procédure,
- La participation des usagers.
Les 3 organes composant le pilotage de l’auto évaluation
- Le Comité de pilotage Certification
Ce comité se compose du directeur général et de son adjoint, du président de la CME, de la directrice ; de la coordination des soins, de la qualité et de la clientèle, des pilotes des groupes d’auto évaluation (voir annexe 1 ; « Les groupes d’auto évaluation » et « Organisation des groupes d’auto évaluation »), d’un cadre administratif de pôle référent, d’un représentant des usagers et d’un représentant des organisations syndicales.
Ce premier organe, a pour mission de piloter la démarche certification, de valider la méthodologie proposée pour la réalisation de l’auto évaluation mais aussi sa cohérence et l’ensemble de ses synthèses. D’élaborer le suivi et le bilan des plans d’amélioration de la qualité, il est le garant du respect du calendrier et des actions, élabore le calendrier de visite et définie les actions de communication. Il s’assure de la formation et de l’information du personnel.
- La Sous Commission C.M.E. / E.P.P.
En étroite collaboration avec la Direction de la Qualité des Evaluations Professionnelles (D.Q.E.P.) et la Direction des Soins. Il à pour rôle le partage d’information sur l’E.P.P. (réglementation, sujet, état d’avancement...), mais aussi aide à la mise en oeuvre des projets E.P.P.
- Participation à l’établissement de critères pour le choix des E.P.P. – V2007,
- Aide à la formalisation et à la méthodologie pour le bon déroulement des E.P.P.
- Participation à l’évaluation des plans d’actions et des actions mises en œuvre.
- La Direction de la Qualité et de l'Evaluation des Performances (D.Q.E.P.)
Ce troisième et dernier organe de l’auto évaluation se compose d’un directeur général adjoint faisant fonction de coordonnateur du pôle support, d’une directrice adjointe et de son assistante, d’un ingénieur qualité, d’un ingénieur en organisation, d’un gestionnaire de risques, d’une personne compétente en radioprotection et d’un centre de documentation.
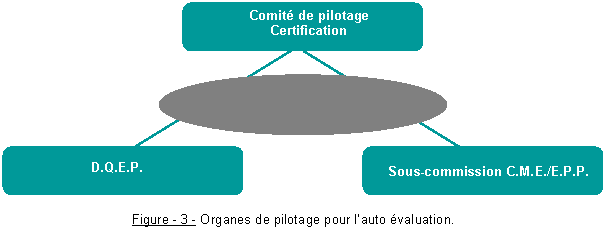
retour sommaire
Elle a pour mission, une assistance méthodologique en garantissant la formation et l’accompagnement des pilotes et des référents, aide à l’organisation des groupes d’auto évaluation et à la préparation des réunions, organise la logistique des réunions (invitation, salle, etc.), organise les comités de pilotage et élabore les documents de suivi et le suivi du plan d’actions V1. La figure qui suit met en évidence les 3 organes nécessaires à la bonne gestion de l’auto évaluation du C.H.U. d’Amiens pour sa certification. Trois groupes distincts mais un objectif commun ; « Valider la V2 », symbolisé par le cercle grisé d’une part. D’autre part, ce cercle représente la structure de pilotage développée en annexe 1 ; « les groupes d’auto évaluation ».
La certification traite de toutes les modalités qu’un établissement de santé doit répondre, cependant un service tel que le Département des Ressources Biomédical D.R.B. s’intéresse à des points bien précis en rapport avec ses champs d’applications. Le D.R.B. occupe une place importante dans la validation de cette démarche, ainsi la partie qui suit traite des points qui lui sont relatifs.
Suivant la politique de l’établissement, le service biomédical se voit concerné par un certain nombre de référence du manuel.
Par exemple, le C.H.U. d’Angers était concerné par les références qui traitaient de la gestion des risques (références 11 et 12) et la maintenance des dispositifs médicaux (référence 14C), le C.H.U. de Poitiers les références 12C sur la coordination des vigilances entre elles et 14C, (Ingénieur biomédicaux questionnés par téléphone).
Le D.R.B. quant à lui est associé à 2 chapitres soit 6 références du manuel de certification des établissements de santé et guide de cotation. Deux ingénieurs biomédicaux pilotes la référence 7 et un technicien supérieur d’encadrement la référence 6. Deux autres ingénieurs biomédicaux et deux techniciens participent aux groupes de travail des références 10 à 17.
Sur ces 6 références, 3 traitent de l’organisation de la qualité et de la gestion des risques en établissement de santé, ce qui met l’accent sur le rôle d’un tel département dans la gestion et la maîtrise des risques d’un établissement de santé. Toutes les références concernant le D.R.B. sont répertoriées dans le tableau de l’annexe 1. Ce tableau propose un résumé pour chaque référence, les personnes concernées et leurs ressources ainsi que quelque définition.
retour sommaire
La douzième référence du Chapitre 2 du manuel de certification traite du dispositif de veille sanitaire permettant l’identification, le signalement interne et externe, l’enregistrement, l’investigation et le traitement des évènements indésirables et la réponse aux alertes sanitaires.
Le premier point qui compose les éléments d’appréciations de la référence 12.b, exige l’organisation et la définition des acteurs dans la prise en charge d’une alerte sanitaire descendante. Pour se faire, la rédaction formelle de la gestion de cette alerte sanitaire m’a été confiée. Avant toute chose, il est impératif de connaître à quoi se réfère une alerte sanitaire ainsi que les acteurs concernés.
La diffusion d’une alerte d’incident ou risque d’incident au sein de l’établissement de santé est du ressort du Correspondant Local de Matériovigilance * (C.L.M.V.). Des mesures sont prises une fois que les acteurs hospitaliers concernés ont été informés de l’alerte, cependant il est essentiel de bien évaluer les bénéfices et les risques potentiels lors de la mise hors service de tel ou tel matériel. La question que l’on peut se poser est la suivante ; est il opportun de retirer un matériel potentiellement dangereux indispensable à l’activité, en l’absence de solution de remplacement ? [5].
La gestion des risques en établissement de santé
Elle vise en premier lieu à améliorer la sécurité des personnes, notamment celle des patients. L’identification a priori des risques permet de gérer les risques prévisibles avant la survenue d’événements indésirables.
Son identification a posteriori concerne les événements indésirables : les accidents (risque patent), presque accidents et événements sentinelles qui témoignent de l’existence du risque. Les événements dites « sentinelles », sont prédéfinis, servent de signal d’alerte et déclenchent systématiquement une analyse poussée pour identifier et comprendre les points critiques qui requièrent une vigilance particulière des professionnels (par exemple : décès inattendus, reprises d’interventions chirurgicales, etc.). [6].
Pour être efficiente, la démarche de gestion des risques doit s’effectuer en priorisant les actions en fonction des enjeux de sécurité. C’est la raison pour laquelle, elle doit s’envisager de manière globale et coordonnée dans l’établissement, en relation le cas échéant avec les plans d’actions régionaux ou nationaux, par exemple ; programme national d’audit en hygiène hospitalière.
Le dispositif de veille sanitaire
Ce dispositif permet l’identification, le signalement interne et externe, l’enregistrement, l’investigation et le traitement des événements indésirables et la réponse aux alertes sanitaires.
Les vigilances sanitaires réglementées appartiennent à ce dispositif, à savoir ;
- la pharmacovigilance (médicaments),
- l’hémovigilance (Produits Sanguins Labiles*),
- la matériovigilance (dispositifs médicaux),
- la réactovigilance (dispositifs médicaux de diagnostic in vitro),
- la pharmacodépendance (psychotropes et stupéfiants),
- la biovigilance (organes, tissus, cellules et produits thérapeutiques annexes),
- la cosmétovigilance (produits cosmétiques ou d’hygiène corporelle).
retour sommaire
Dans le cadre de la nouvelle certification des établissements de santé, la formalisation de certaines procédures est essentielle pour rendre les actions internes du C.H.U. claires mais surtout reproductible à tout moment et par tous. Elles seront également appréciées et jugées par les experts visiteurs lors de leur visite en décembre 2008. La figure 5 que j’ai pris soin de rédiger en collaboration avec l’ingénieur biomédical chargé du groupe de travail de la référence 12.B, rentre dans
le processus de prise en charge d’une alerte de matériovigilance descendante et décrit son émission par l’Afssaps ou par le fabricant du dispositif médical * au C.L.M.V. jusqu’au retour d’information vers ces instances passant par les acteurs biomédicaux (voir figure 4).
Une fois cette procédure terminée c'est-à-dire l’alerte clôturée, le D.R.B. procède à son archivage, voir le « tableau de suivi des déclarations de matériovigilance » en annexe 1. Cette traçabilité servira à retrouver rapidement toutes les actions de matériovigilance le concernant en cas de litige et comprend ; un numéro de dossier, la date d’émission, le nom du fournisseur, le matériel concerné, l’origine de l’information, la date à laquelle le rapport a été transmis au C.L.M.V., la date de clôture et une partie observations.
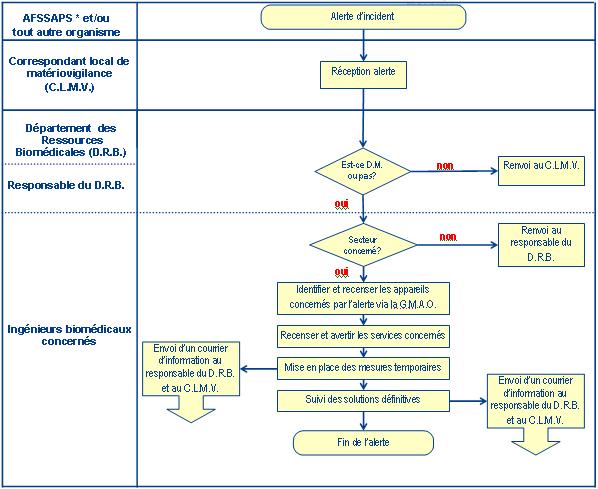
retour sommaire
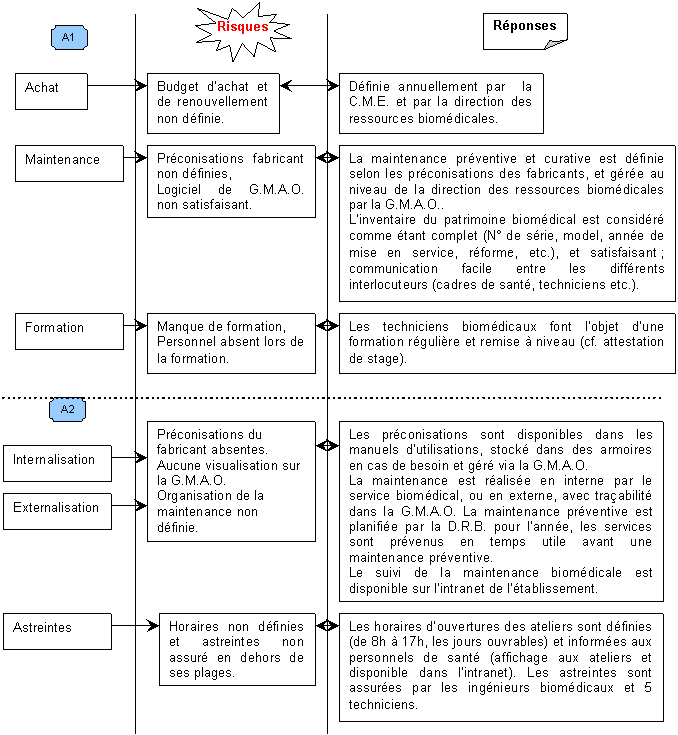
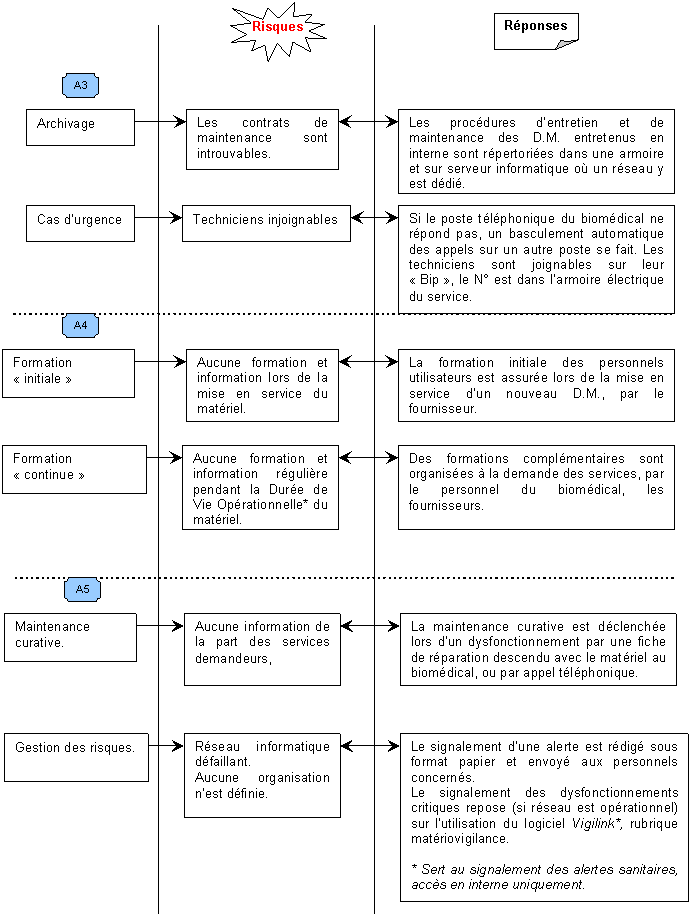
Outre les aspects sécuritaires des missions du D.R.B. dans la certification, les experts visiteurs s’intéresseront de très près à la qualité et à l’assurance de la maintenance préventive et curative des D.M. Pour cela, le diagramme d’Ishikawa ci-dessous reprend tous les éléments d’appréciations de la référence 14C. Ensuite seront traité, en une analyse plus détaillée, les causes et les anomalies (risques) que pourraient déceler les experts visiteurs lors des auditions. Ainsi que les réponses apportées par le D.R.B.
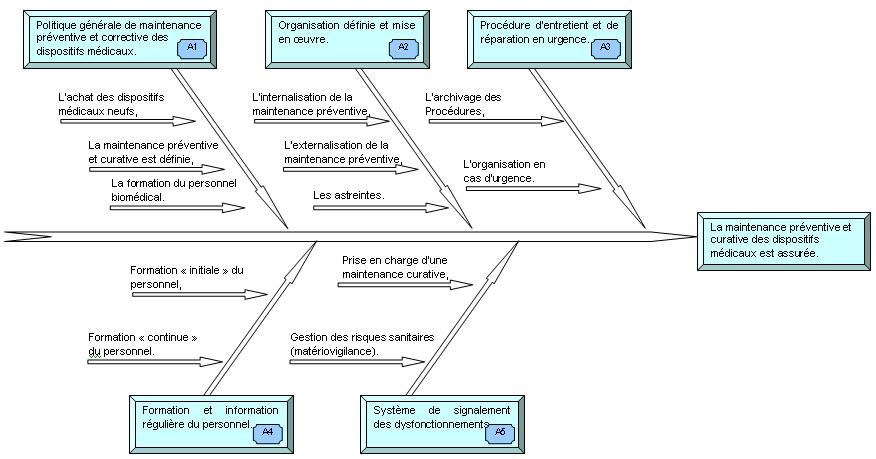
« Analyse de risque »
Les Analyses A1 à A5 prennent en compte les risques ainsi que les réponses fournis par le D.R.B. afin de satisfaire aux exigences requises à la validation de la référence qui fonde un service biomédical.
A titre indicatif, A1 concerne la politique générale de maintenance préventive et
corrective des dispositifs médicaux, etc.
retour sommaire
Le deuxième travail qui m’a été confié en rapport avec la certification du C.H.U. d’Amiens, se réfère à l’enquête de satisfaction des prestations du Département des Ressources Biomédicales (D.R.B.) auprès des services de santé (hôpitaux Nord et Sud).
L’enquête version 2008 est la deuxième réalisée du genre au D.R.B., la première date de 2006.
Le Département des Ressources Biomédicales du C.H.U. d’Amiens (Suite du chapitre I, les missions du D.R.B.)
Le D.R.B. du C.H.U. d’Amiens prend en charge la gestion technique et le suivi de la quasi-totalité des dispositifs médicaux du C.H.U. Amiens, depuis leur réception jusqu’à leur mise en réforme, à l’exception de certains domaines, dont la maintenance est supervisée par la direction des travaux et des services techniques. Il assure également le suivi technique et financier de l’entretien et du dépannage de l’instrumentation chirurgicale et de l’instrumentation des services de soins, en collaboration avec les services économiques et les stérilisations centrales Nord et Sud.
Dans un contexte interne, le D.R.B. se situe dans une relation de type ;
«fournisseurs-utilisateurs», il assure une mission de prestataire de service en matière de maintenance biomédicale auprès des services de santé du C.H.U. Son objectif est de satisfaire ses utilisateurs en apportant une solution concrète à leur demande. De ce fait, seul l’utilisateur peut juger du travail fourni par le D.R.B. et lui permettre d’améliorer ses prestations à partir des dysfonctionnements décelés lors de ces enquêtes. Mais encore, dans le cadre de la certification V2 le biomédical du C.H.U. d’Amiens se situe en première loge par rapport à la référence 14.C, relative à la maintenance préventive et curative des dispositifs médicaux du présent manuel de certification. Par le biais des trois dernières parties du questionnaire à savoir ; la prestation de maintenance préventive et corrective des dispositifs médicaux et la formation sur le nouveau matériel. En outre, cette enquête peut apporter des éléments de réponse sur certains points exigés dans le manuel V2.
Le public visé par cette enquête
Un questionnaire ne peut cibler qu’un type d’utilisateur, dans le contexte biomédical, les utilisateurs sont les services médicaux et médico techniques. Le choix de l’utilisateur doit être associé aux buts recherchés. Lors de la première enquête, les personnes sondées, étaient exclusivement des cadres de santé. Or, est-ce que l’avis des utilisateurs « quotidien » du matériel ne pourrait venir compléter celui de leur supérieur ? Ce dernier, pourrait compléter le questionnaire avec la participation du personnel présent, un conseil non négligeable qui sera à prendre en compte pour la troisième enquête du D.R.B.
Le questionnaire
Le « Questionnaire de satisfaction du Département des Ressources Biomédicales du C.H.U. d'Amiens » (voir annexe 1) suit trois axes principaux ; les relations avec le D.R.B., les prestations de maintenances (préventive et corrective) puis les prestations de mise en service et formations des utilisateurs.
Il se décompose en 6 parties, en voici un résumé [7] ;
1ère partie : « Relations avec le D.R.B. »
Cette partie traite des relations entre le D.R.B. et les services médicaux et médico technique. L’analyse des résultats permettra d’apprécier la qualité d’écoute et d’accueil des agents du D.R.B., ainsi que leurs capacités à donner systématiquement des solutions aux problèmes qui leurs sont exprimés. Il sera aussi demandé à l’audité s’il connaît les horaires d’ouverture des ateliers du D.R.B.
2ème partie : « Maintenance corrective des dispositifs médicaux »
Cette partie traite de la prestation maintenance corrective du D.R.B. qui représente 79 % de son activité maintenance (source G.M.A.O.). L’analyse des résultats permettra d’apprécier l’efficacité des prestations de maintenance corrective du D.R.B. en termes de temps d’immobilisation des dispositifs médicaux et de réparations effectuées. Le portail intranet, Intrami étant notamment un moyen d’information sur l’avancement des réparations d’un dispositif médical.
3ème partie : « Maintenance préventive des dispositifs médicaux »
Cette partie traite de la prestation maintenance préventive du D.R.B. qui représente 21 % de son activité maintenance (source G.M.A.O.). L’analyse des résultats permettra de savoir si l’audité connaît les dispositifs médicaux de son service faisant l’objet d’une maintenance préventive régulière, si le D.R.B. le prévient d’une immobilisation prochaine afin qu’il puisse s’organiser en fonction et si le temps d’immobilisation est satisfaisant.
4ème partie : « Mise en service des nouveaux dispositifs médicaux et formation des utilisateurs »
Cette partie traite de la prestation mise en service et formation des nouveaux dispositifs médicaux. L’analyse des résultats permet de savoir comment sont perçus les mises en service donné par le D.R.B., ainsi que le contenu et la durée des formations dispensées par le D.R.B.
5ème partie : « Attributions d’une note globale sur l’ensemble des prestations du D.R.B. »
Il est demandé à l’audité d’affecter une note comprise entre 0 et 20, concernant l’ensemble des prestations du D.R.B.
6ème partie : « Expression libre ».
L’audité donne son avis ou ses remarques par écrit sur les prestations du D.R.B.
retour sommaire
Les résultats des réponses à l'enquête ont été exprimés en terme de score dans un premier temps puis en pourcentage représenté dans un tableau.
Ensuite il sera réalisé pour chacune des quatre premières parties un diagramme radar avec la comparaison des résultats de 2006 et de 2008. L’enquête qui m’a été confiée, représente la moyenne des pondérations de chaque réponse, représentée dans le « tableau des résultats » (voir annexe 1). Alors que celle de 2006 prenait uniquement en compte les meilleurs scores pondérés, cette dernière a pour avantage de mettre en évidence les points forts du service rendu, mais a comme inconvénient d’ignorer le reste.
Pour se faire, Il sera attribué une valeur de pondération moyenne à chaque question. A l’exception de la question Q4 de la première partie, où le résultat sera représenté sous forme d’un diagramme secteur, étant donné le caractère binaire (oui ou non) des réponses.
Comment pondérer ?
La valeur de pondération moyenne s‘obtient de la manière suivante ;
Chaque score obtenu est multiplié par sa valeur de pondération, puis il est réalisé la somme de ces résultats (précédemment obtenu) et la division de cette dernière par le nombre total de questionnaire reçu :
Voici les valeurs de pondérations attribuées à chaque affirmation ;
-Vrai = 1
-Plutôt vrai = 0.7
-Plutôt faux = 0.3
-Faux = 0
Afin d’obtenir une image global de la satisfaction des utilisateurs du D.R.B., il sera aussi réalisé un diagramme radar comportant 4 axes, représenté par la figure 7. Chacun des axes représentera une des 4 premières parties du questionnaire. La valeur représentée sur chaque axe correspond à la moyenne des résultats de 2006 et de 2008.
Pour la cinquième partie, une comparaison des notes ; minimales, maximales et moyenne obtenues lors des deux enquêtes sera réalisée.
Enfin, pour la sixième partie « expression libre », une synthèse des remarques a été faite et visible dans le « tableau récapitulatif des remarques » (voir annexe 1).
Résultats des enquêtes de satisfaction du D.R.B.
Pour cette deuxième enquête, sur un total de 136 personnes sollicitées, 80 ont réexpédié un questionnaire rempli dont 77 correctement (questionnaire entièrement rempli). Soit un taux de participation de 59 % contre 36% lors de la première [7] donc les résultats de cette enquête sont exploitables.
1ère partie : « Relations avec le D.R.B. »
Le « tableau des résultats » voir annexe 1, récapitule les réponses et leurs pondérations.
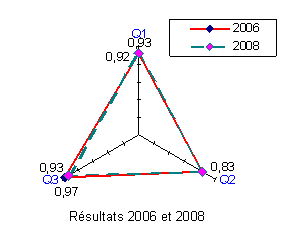
Graphe radar de la pondération moyenne pour Q1, Q2, Q3. Les résultats de 2006 et 2008 sont identiques.
Q1 |
Au D.R.B. vous trouvez toujours un interlocuteur disponible et attentif à votre requête. |
Q2 |
Systématiquement, des solutions même simples, vous sont proposées lorsque vous appelez le D.R.B. |
Q3 |
Globalement, vos relations avec le D.R.B. sont bonnes. |
Résultat à la question Q4 sur les horaires d’ouvertures des ateliers ;
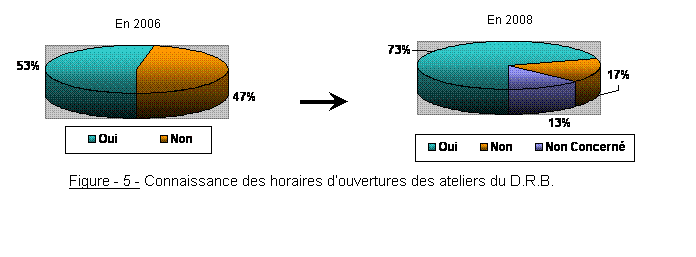
Analyse des résultats et proposition d’amélioration
Les résultats de 2006 montrent que les scores obtenus aux trois premières questions au sujet des relations entre le D.R.B. et les services sont bonnes [7].
En 2008 ces relations sont restées stables. Dans 73 % des cas, la personne qui appelle le D.R.B. trouve un interlocuteur disponible et attentif, nous passons à plus de 77 % en 2008 voir « tableau des résultats » (annexe 1).
Les scores quasiment égaux obtenus à Q4 en 2006 (figure 5) démontrent qu’un peu moins de la moitié des audités ne connaissaient pas les horaires d’ouvertures des ateliers du D.R.B. Une nette amélioration sur ce point est visible lors de la dernière enquête avec plus de 72 % de réponses positives. Le problème d’horaires étant partiellement résolu avec 17 % de « non » et 13 % de « non concerné », continuer l’information auprès des services n’est pas exagéré, en multipliant les affichages ou en le signalisant par le biais d’affichage aux différents ateliers.
retour sommaire
2ème partie : « Maintenance corrective des dispositifs médicaux »
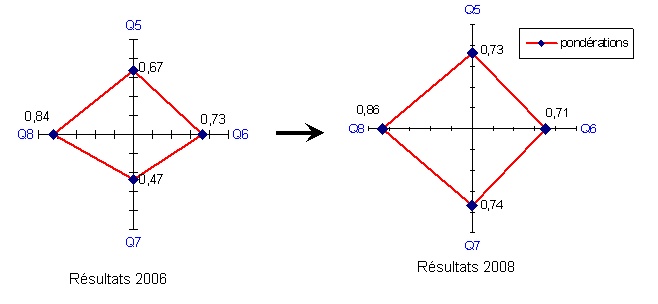
Graphe radar de la pondération moyenne pour Q5, Q6, Q7, Q8
Q5 |
De la prise en charge d'un matériel médical en panne à sa remise en service, le temps d'immobilisation est satisfaisant |
Q6 |
Pour dépanner votre matériel médical, une seule intervention du D.R.B. est suffisante |
Q7 |
Vous connaissez la possibilité de consulter sur Intrami l'avancement des réparations de votre matériel médical |
Q8 |
Globalement, la prestation maintenance corrective réalisée par le D.R.B. correspond à vos attentes |
Analyse des résultats et proposition d’amélioration
Les temps d’immobilisation pour maintenance corrective des dispositifs médicaux ont été jugés moyennement bon en 2006, une évolution non négligeable pour les trois premières questions en l’espace de 2 ans.
Concernant Q5 (voir figure 6) en relation avec les temps d’immobilisations, quels délais pourrait-on diminuer ?
A savoir que des délais d’immobilisations de matériel déposé dans les armoires de stockage peuvent être diminués. Ces dépôts peuvent parfois durée plus de deux semaines, une solution qui sera adoptée aux ateliers Nord et Sud, applicable par les responsables techniques ou leurs adjoints, sera de vérifier une fois par semaine leur étagères et de réaffecter aux techniciens si besoin est. Des délais indépendants au D.R.B., viennent également se rajouter, comme les délais d’envoi et de réception effectués par le magasin, mais aussi le délai d’immobilisation par le fournisseur atteignant parfois 3 semaines. Plus le temps d’aller et de retour du matériel. Sans oublier les erreurs de livraison qui font parties des impondérables.
Tous ces contre temps ne sont pas toujours connu des utilisateurs.
La question Q7 concernant l’avancement sur Intrami des réparations du matériel (voir figure 6) a déjà fait l’objet d’une campagne d’information en début d’année 2008 par les responsables des ateliers. D’où la nette progression visible sur le diagramme précédent. Cependant un mode d’emploi « basique » et complémentaire disponible sur le site intranet du biomédical, servirai à décrire brièvement la procédure pour l’accès des personnels de santé à l’intranet du C.H.U.
Afin de cibler et de répondre convenablement aux points « critiques » de cette enquête, nous avons jugé nécessaire de les faire ressortir sur un seul et même diagramme (exprimé en pourcentage). Rappelons un taux de participation à l’enquête (version 2008) de 59 %. La figure 6 permet d’avoir une vue d’ensemble des thèmes que le D.R.B. devra en priorité traiter, néanmoins des solutions concrètes ne sont pas toujours évidentes à proposer dans l’immédiat, des réflexions au sein du service devront être envisagées afin d’apporter des réponses sur le long terme.

retour sommaire
3ème partie : « Maintenance préventive des dispositifs médicaux »
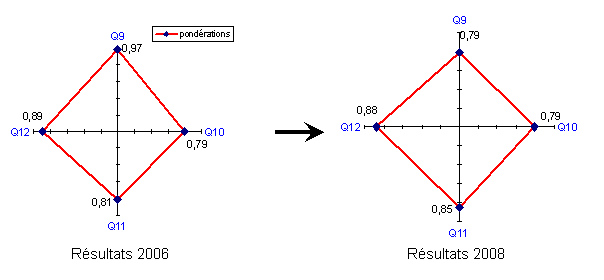
Graphe radar de la pondération moyenne de Q9 à Q12
Q9 |
Vous connaissez les dispositifs médicaux de votre service qui font l'objet d'une maintenance préventive régulière. |
Q10 |
Le D.R.B. vous informe de l'immobilisation prochaine d'un dispositif médical pour maintenance préventive |
Q11 |
Le temps d'immobilisation de vos dispositifs médicaux pour maintenance préventive est satisfaisant |
Q12 |
Globalement, la prestation maintenance préventive réalisée par le D.R.B. correspond à vos attentes |
Analyse des résultats et proposition d’amélioration
Dans la majorité des cas les personnes auditées connaissent les dispositifs médicaux de leurs services faisant l’objet d’une maintenance préventive.
Concernant l’information des cadres de santé sur l‘immobilisation prochaine de leur dispositifs médicaux, plusieurs paramètres sont à prendre en compte afin de pouvoir améliorer ce score stagnant ;
- Le service de santé concerné. En effet les urgences n’ont pas la même dynamique qu’un service de pédiatrie ! Des solutions au cas par cas doivent être proposées.
- Ou encore le faible nombre de matériel disponible dans leur service, le cas échéant une maintenance préventive est susceptible de les affecter. Pour cela, prévoir du matériel de prêt afin de combler le manque, serai une bonne alternative, solution qui a souvent été proposée par les cadres de santé. Mais une fois de plus, pas évidente à répondre dans l’immédiat.
- Les délais moyens d’une intervention préventive, méconnu du personnel et qui pourrait une fois renseignés susciter de l’indulgence de leur part !
- Mais surtout les moyens humains ; la mise à disposition d’un technicien « dédié maintenance préventive » serai une possibilité d’y pallier, néanmoins suivant la politique de l’établissement, c’est fort peu probable.
La question Q9 sur la connaissance du matériel concerné par cette maintenance obtient des résultats en baisse. Une solution à cela serait de réaliser une liste de matériel, disponible sur le site intranet du biomédical accompagné d’un mode d’emploi basique d’utilisation.
Cette liste pourrait se présenter de la façon suivante:
D.M. |
Périodicité |
Réalisé par |
Délai moyen d’immobilisation |
Défibrillateur |
X fois par an |
Biomédical ou fournisseur |
Nb. de jours |
… |
… |
… |
… |
La question Q10 sur l’information du matériel immobilisé atteste également d’un maintient d’une enquête à l’autre. Un outil d’information sur ce point existe, il doit être systématiquement renseigné par les techniciens au surveillant du service ou au référent matériel, via un champ retrouvé dans la G.M.A.O., ce qui n’est pas souvent le cas.
La satisfaction du temps d’immobilisation pour maintenance préventive (Q11) en 2008 est en légère augmentation par rapport à 2006. Faire mieux sur ce point, nécessite d’une réflexion plus avancée à mener (et prévue), au sein du D.R.B.…
retour sommaire
4ème partie : « Mise en service des nouveaux dispositifs médicaux et formation des utilisateurs »
Graphe radar de la pondération moyenne de Q13 à Q17
Q13 |
Les mises en service des nouveaux matériels médicaux sont toujours bien organisées par le D.R.B., |
Q14 |
A la mise en service d'un nouveau matériel médical, l'ensemble de votre équipe est formé à son utilisation et entretien, |
Q15 |
La durée et le contenu de la formation sur l'utilisation et l'entretien d'un nouveau matériel médical est suffisante, |
Q16 |
Lors de la mise en service d'un nouveau modèle d'appareil dans votre unité, vous recevez systématiquement un manuel d’utilisation, |
Q17 |
Globalement, les prestations de mises en service de vos nouveaux matériels médicaux par le D.R.B. correspondent à vos attentes. |
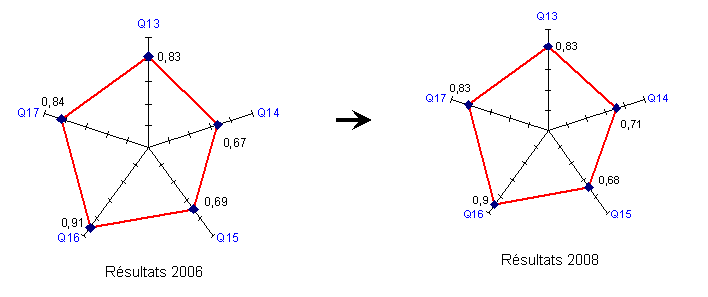
Analyse des résultats et proposition d’amélioration
En moyenne pour 2006 les personnes auditées sur la mise en service de nouveaux dispositifs médicaux, affirment qu’elles sont bien organisées par le D.R.B. et correspondent à leurs attentes, cela se vérifie par le maintient des notes élevées obtenues.
Ici la grande difficulté est de réunir l’ensemble de l’équipe de soin en une seule séance de formation. Néanmoins planifier la formation une semaine à l’avance devrait suffire puis moduler cette échéance suivant la difficulté du cadre a réunir la majorité de son personnel. Ou bien, réaliser plusieurs vagues de formation de manière à couvrir la totalité du personnel de santé.
La durée et le contenu de la formation sur l’utilisation et l’entretien d’un nouveau dispositif médical (Q15) sont jugés moyennement satisfaisants par les personnes auditées. Lors de la première enquête une proposition telle que le recueil d’impressions des personnes formées fut proposé, une démarche idéale pour faire tourner la roue de Deming, mais surtout pour évaluer la formation. En effet, si les résultats ont une tendance plutôt négative, il pourrait être envisagé de refaire cette formation sous une nouvelle forme.
Les prestations de mise en services des nouveaux dispositifs médicaux ont légèrement diminué entre la première et la deuxième enquête, on pourra noter que près de 12 % des personnes auditées sont non concernées, voir « tableau des résultats » en annexe 1.
retour sommaire
Comparaison globale des résultats
Il est nécessaire de rappeler que les deux enquêtes n’ont pas bénéficiés des mêmes conditions de réalisations. En 2006, l’enquête attestait un tiers de participation et les personnes auditées disposaient d’un temps relativement restreint pour y répondre. Alors que cette année, plus de 50 % des réponses nous sont parvenues, grâce à un temps de réponse beaucoup plus long et d’une relance au bout de la troisième semaine d’audition.
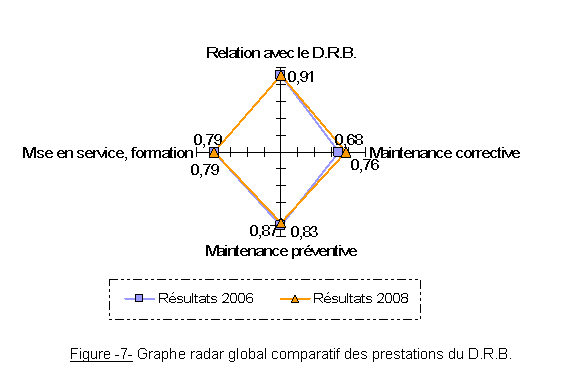
Comme en 2006, le point fort est la relation entre les services médico technique et le D.R.B. (voir figure 7). La prestation de maintenance corrective est en hausse, cependant le D.R.B. doit continuer ses investigations! La maintenance préventive est quand à elle en partie bien notée. La prestation mise en service et formation, est identique dans les deux cas, mais pourrait être augmentées en mettant en place les propositions d’améliorations faites précédemment.
De manière générale les résultats sont en légère augmentation d’une enquête à l’autre. Et, les résultats des mesures à long terme se feront ressentir lors des enquêtes avenir.
Ces deux premières enquêtes sont de bonnes bases quant à l’application du « Plan-Do-Check-Act », au sein du D.R.B. pour l’amélioration de ses prestations auprès des services médico techniques du C.H.U. d’Amiens.
retour sommaire
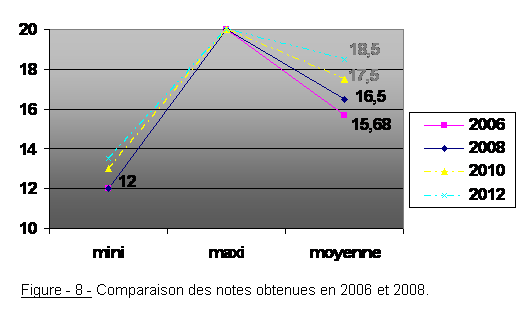
5ème partie : Attributions d’une note globale sur l’ensemble des prestations du D.R.B.
Les résultats des notes attribuées par les audités (voir figure 8), sont en général corrects. Une hausse d’un point et demi sur la note moyenne du D.R.B. est observable entre les deux enquêtes, ce qui est non négligeable. Soulignons que la note attribuée par le cadre de santé, reflète une vue d’ensemble des prestations du D.R.B., ce qui explique la hausse des résultats bien que les données précédentes ont prouvé le contraire.
La représentation graphique des notes attribuées peut trouver son intérêt après quelques années d’enquête. Toutes les solutions adoptées et mise en pratique (ou pas) à l’issue de chacune d’elles devraient être répertoriées et archivées dans un tableau ;
- Pour consulter et retrouver en peu de temps ce qui à déjà été réalisée,
- Pour éviter aux personnes compétentes de répéter des solutions déjà proposées,
- De ressortir les « bonnes années » et insister puis parfaire des solutions anciennement adoptées.
Voir le tableau « Le D.R.B. une enquête une solution » en annexe 1.
retour sommaire
Ces deux premières enquêtes ayant servie de base, les perspectives pour les futures en sont nombreuses. Relancer tout les deux ans l’enquête est convenable, le faire chaque année serait de trop pour les personnes auditées d’autant plus qu’une périodicité rapprochée ne permet pas aux solutions adoptées de faire leurs preuves. L’analyse des résultats des futures enquêtes permettra de mesurer la pertinence des actions correctives mise en place. Tenir un historique des solutions adoptées dans le tableau intitulé « Le Département des Ressources Biomédicales : Une enquête une solution », éviterait une répétition de proposition qui verra son utilité à long terme.
En respectant cette démarche, le D.R.B. met en place un dispositif de suivi et d’indicateur de la qualité, ce que la H.A.S. s’est engagée à faire depuis 2006 dans le développement d’indicateurs de qualité [1]. Dans ce cadre, la H.A.S., en coopération avec le ministère de la santé, va mettre en œuvre progressivement un recueil d’indicateurs de qualité auprès de l’ensemble des établissements de santé.
C’est la généralisation des indicateurs de la qualité au sein des établissements de santé.
Pour la H.A.S., l’objectif est d’intégrer des indicateurs de qualité dans la procédure de certification afin de rendre celle-ci plus efficiente et permettre un meilleur suivi de la qualité des établissements de santé.
L’utilisation des indicateurs dans la cadre de la certification ne deviendra effective qu’à compter de la mise en œuvre de la version V2010.
Lors de cette troisième itération de la certification des établissements de santé, les indicateurs recueillis seront utilisés ;
- Pour alimenter le document d’auto-évaluation des établissements et servir de base de dialogue avec les experts visiteurs lors de la visite,
- Pour évaluer la capacité des établissements de santé à intégrer les indicateurs de qualité comme outils de management de la qualité,
- Pour se substituer à certains critères ou éléments d’appréciation du référentiel.
Ainsi, chaque année, à partir de 2008, les établissements devront transmettre à la H.A.S. un ensemble de données qui lui permettront de calculer les indicateurs et de suivre leur évolution dans le temps.
Un outil d’aide à la réalisation
Afin de faire profiter de l’expérience que j’ai acquise sur cette enquête durant mon stage. Je propose un « mini guide » (voir annexe 1) aux personnes qui auront à leur charge, de mener les futures enquêtes de satisfaction du D.R.B.
L’appliquer permettrait de faire gagner du temps (lors du dépouillement par exemple) et de ne pas à chaque fois reproduire les mêmes erreurs, mais surtout de consacrer plus de temps à l’étude des nouvelles solutions que le D.R.B. souhaite instaurer.
Des améliorations sur la forme
Accompagner le questionnaire d’une brève présentation du D.R.B., ses missions, son organisation, composition etc. Insister quant à l’importance du questionnaire sur l’amélioration du service rendu. Rendre la présentation du questionnaire plus agréable.
Des améliorations sur le fond
Créer un programme informatique (Excel ou VBA) pour la retranscription automatique des données sous forme de diagramme. Ce qui permettrait de gagner du temps pour en consacrer aux stratégies de mise en place des solutions.
Chercher à savoir pourquoi les autres cadres sollicités n’ont pas répondu au questionnaire.
retour sommaire
Le D.R.B. occupe une place importante dans l’organisation de la qualité et de la gestion des risques au C.H.U. d’Amiens. L’appréciation des résultats fournie dans le cadre de la V2 ce fait principalement via des traces « écrites », ce qui explique son investissement dans la rédaction formelle de ses processus pour la validation des points qui lui sont relatifs.
Bien que cela ne le paraisse pas, la certification ne doit pas être abordée comme un examen, mais comme un travail de fond mobilisant l’ensemble des personnels autour d’un objectif commun : mieux travailler ensemble pour assurer une prise en charge coordonnée de qualité. La prise en charge satisfaisante du patient implique l’action coordonnée de nombreux services cliniques, médico techniques, logistiques et administratifs. Action entreprise par le D.R.B, via son enquête auprès des services médico techniques.
Cependant, cette évaluation porte sur l’ensemble du fonctionnement de l’établissement et intègre les éléments relatifs à l’information et à la participation du patient à sa prise en charge.
En décembre 2008, le C.H.U. d’Amiens Picardie se verra attribué soit ; la certification simple pour le premier niveau, la certification avec suivi pour le deuxième, la certification conditionnelle et la non certification, pour la troisième et le quatrième niveau.
Peu importe l’issue de cette notation, le C.H.U. s’investi pour améliorer la prise en charge de ses patients dans les 4 établissements qui le constitue pour mieux faire dans le monosite ; Le Centre Hospitalier Universitaire d’Amiens Picardie.
retour sommaire
2ème partie
III. Installation d’un accélérateur de particules à l’hôpital Sud du C.H.U. d’Amiens
La radiothérapie externe a bénéficié ces dernières années d’importants développements technologiques. Ces améliorations ont abouti à des modifications dans la conception du traitement de radiothérapie, imposant notamment la technique conformationnelle et la précision qu'elle implique. Elles concernent les équipements des accélérateurs linéaires et l'importation des images (scanner ou IRM) sur les consoles informatiques dédiées à la planification et à l'optimisation des traitements.
Ces progrès ont contribué à l'élaboration de techniques d'irradiation de plus en plus sophistiquées, aboutissant à une distribution plus précise de la dose et à une meilleure connaissance de sa répartition. Les collimateurs multilames * (M.L.C.) ont rendu envisageable de nouvelles perspectives thérapeutiques telles que la modulation d’intensité, l’irradiation avec faisceaux personnalisés etc. L’objectif est une meilleure répartition de la dose au volume cible en épargnant au maximum les tissus sains avoisinants. Ainsi se sont développées des techniques d’imagerie portale (clichés de contrôle) et de conformation tridimensionnelle. Dans un même souci d’amélioration continue et de sécurité des patients, les services sont aussi tenus au contrôle rigoureux des caractéristiques physiques des accélérateurs.
L’installation d’un tel équipement nécessite donc une équipe pluridisciplinaire : ingénieurs biomédicaux, Personnes Spécialisées en Radio Physique Médical* (P.S.R.P.M.), techniciens spécialisés, génie du bâtiment, radiothérapeutes etc. C'est à ces titres que j'ai effectué mon second sujet de stage au sein du service de radiothérapie de l’hôpital Sud, du C.H.U. d’Amiens.
Mon rôle au sein de cette équipe était le suivi de l’état d’avancement des travaux, de m’assurer que les mesures d’hygiène et de sécurité sont respectées durant les travaux. Le contrôle des éléments constitutif de la machine, lors de la livraison au regard du Cahier des Clauses Technique Particulières (C.C.T.P.) De m’assurer que le matériel de test et de contrôle pour la mise en service du système est au complet, ainsi que la commande de certains accessoires et dispositifs médicaux.
Mais aussi la mise en place des tests d’acceptances et de réception du dispositif conformément aux recommandations faites par l’Afssaps. Ce support de travail sera utilisé à la suite de mon stage et contribuera à la validation des essais de l’appareil au moment de la phase de test réalisée par les P.S.R.P.M. Phase prévue pour la mi-juillet 2008.
La radiothérapie est une technique médicale qui utilise les rayonnements ionisants pour détruire les cellules cancéreuses. Son objectif est de délivrer de la manière la plus précise possible la dose de rayonnement prescrite au volume de la tumeur, en épargnant au mieux les tissus sains avoisinants.
La "dose de rayonnement" correspond à la quantité d’énergie que les rayonnements vont déposer dans les tissus. Elle s’exprime en Gray (Gy) : un Gray est égal à une énergie de un joule déposée dans un kilogramme de matière [8].
On distingue classiquement la curiethérapie où la source est placée dans les tissus du patient, au plus prêt de la tumeur et la radiothérapie externe où la source de rayonnement ionisant est située à distance du patient.
L’irradiation en radiothérapie externe est principalement effectuée au moyen d’accélérateurs de particules produisant des faisceaux de photons ou d’électrons* d’énergie comprise entre 4 et 25 mégaélectronvolts (MeV) et délivrant des débits de dose supérieurs au Gray par minute.
Qu’est ce que la Curiethérapie
C'est un moyen de traitement des tumeurs malignes solides, par mise en place de sources radioactives à l'intérieur d'un tissu à irradier. La disposition de ces sources, leur longueur et leurs activités est définie par rapport aux structures tumorales à inclure dans un volume cible, établies à partir des données cliniques.
On distingue différents types de curiethérapie [9];
- La curiethérapie interstitielle ou endocuriethérapie (les sources sont placées à l'intérieur du tissu à irradier),
- La plésiocuriethérapie ou curiethérapie de contact.
Pour pouvoir poser une indication de curiethérapie, trois conditions de base sont à satisfaire ;
- Le volume tumoral doit être limité et précis,
- Les sources radioactives doivent pouvoir atteindre le site à irradier (accessibilité anatomique),
- Nécessité de connaître et d'appliquer les règles d'implantation et de dosimétrie.
Les sources utilisées
Les radionucléides présentés brièvement ci dessous, sont des émetteurs gamma (γ) qui sont les plus fréquemment utilisés en curiethérapie interstitielle et en plésiocuriethérapie. La flexibilité et la miniaturisation de ces éléments les rendent particulièrement adaptés aux techniques modernes de préparation radioactive et de mise en place automatique par projecteurs de sources [9].
|
Césium 135 |
Iridium 192 |
Iode 125 |
Période radioactive |
30.18 ans |
74 jours |
60 jours |
Type de source |
Scellé |
Non scellé |
Scellé |
Application |
gynécologie |
Curiethérapie interstitielle et intra cavitaire |
Curiethérapie interstitielle |
Tableau - 1 - Caractéristiques de quelques sources utilisées en curiethérapie
Qu’est ce que la radiothérapie externe
Elle regroupe l'ensemble des techniques d'irradiation où la source est placée à distance du patient à traiter. On parle aussi de télé radiothérapie transcutanée. Les appareillages les plus utilisés à l'heure actuelle sont les accélérateurs linéaires de particules (photons et électrons).
La radiothérapie externe utilise plusieurs méthodes de traitement;
L’accélérateur de particules

Un accélérateur de particules est un instrument qui permet de communiquer de l'énergie à des particules chargées et
de les guider sur une trajectoire déterminée, en tirant parti de l'action de champs électriques pour les accélérer et de champs magnétiques pour les diriger. Les accélérateurs linéaires couramment appelés LINAC (éléments disposés en ligne droite), ont la trajectoire de leur particule rectiligne et un champ électrique de haute fréquence. Les sources alternatives Haute Fréquence utilisées sont presque toujours des klystrons* (tubes amplificateurs hyperfréquences) dont la puissance de crête peut atteindre 60 MW [11], [12].
Les moyens de traitements thérapeutiques associés à cet instrument sont ;
La radiothérapie conformationnelle
Afin de faire correspondre le volume irradié au volume de la tumeur, en épargnant au maximum les
tissus sains avoisinants, 4 à 6 orientations de faisceau peuvent être utilisées (Figure 1). 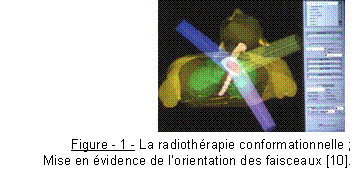
Pour chacune de ces orientations, la forme du champ irradié sera adaptée à la forme du volume tumoral grâce à descaches en plomb ou des collimateurs.
La radiothérapie conformationnelle tridimensionnelle* (RT3D) constitue une étape importante dans l’évolution de ce mode de traitement. La radiothérapie « classique », administre des doses totales de l’ordre de 65 Gy. Avec la radiothérapie conformationnelle, il est désormais possible d’aller au-delà sans augmenter la toxicité [13]. La RT3D est basée sur les techniques d’imagerie les plus modernes comme la tomodensitométrie* (TDM), l’imagerie par résonance magnétique (IRM), la tomoscintigraphie, la tomographie par émission de positon (TEP, ou PET en anglais). En effet, l’imagerie occupe une place croissante dans ces nouvelles techniques, qu’il s’agisse de la délinéation des organes cibles et à risque, du calcul précis de la distribution des doses, etc.
Le développement de ces dernières décennies sur les accélérateurs linéaires, ont conduit vers l’utilisation de nouveaux types de collimateurs appelés M.L.C., toujours dans le but de focaliser les rayonnements sur la zone tumorale, d’épargner au maximum les tissus sains, et donc de pouvoir augmenter la dose délivrée à la tumeur [14].
L’utilisation des M.L.C. a d’abord permis le remplacement des caches plombés ou en alliage pour une meilleure conformation de faisceaux « statiques ». Puis la possibilité d’effectuer des mouvements en cours d’irradiation (« M.L.C. dynamique »). Implémenter au M.L.C. dynamique des faisceaux d’intensité modulée on obtient ; la Radiothérapie Conformationnelle par Modulation d’Intensité* R.C.M.I. ou I.M.R.T. Le principe de la radiothérapie conformationnelle est ici amélioré en modulant en cours de séance le débit de dose délivré par chacun des faisceaux.
La radiothérapie asservie à la respiration
Les séances de traitement pouvant durer plusieurs minutes, induit un mouvement des organes du patient en cours de séance, principalement à cause de la respiration. Ce sera également le cas de la tumeur, surtout si elle est située dans un organe mobile, (les poumons par exemple). Afin d’améliorer la précision des traitements, des techniques d’asservissement du faisceau de rayonnement aux mouvements des organes sont en cours de développement et commencent à être utilisées dans certains services. Une solution technologique a été développée pour contrôler les mouvements respiratoires et délivrer l’irradiation à un moment précis, planifié à l’avance [8]. C’est la technique du « gating respiratoire » ou « synchronisation respiratoire ». Deux approches peuvent être isolées : soit la respiration du patient est bloquée pendant l’acquisition ou l’irradiation, soit le patient respire librement et le déclenchement des différents appareils s’effectuent automatiquement (est « synchronisé ») à un niveau respiratoire donné [14].
La Radiothérapie Stéréotaxique
Récemment, se sont développées des techniques de radiothérapie de haute précision par de fins faisceaux de photons ou de protons qui convergent au centre de la lésion. Le principe de ce traitement, appelé également radiochirurgie, est de délivrer une forte dose de rayonnements dans une structure intracrânienne anormale en diminuant l’irradiation des tissus sains autour de la lésion. Les principales indications de ce traitement sont les petites lésions (bénignes ou malignes) et certaines malformations vasculaires cérébrales [8].
retour sommaire
La tomothérapie
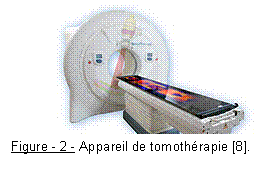
Cette technique permet de délivrer une dose adaptée à la tumeur tout en épargnant encore mieux qu’un accélérateur les organes à risques avoisinants. L’appareil (Figure 2) se présente sous forme d'un anneau contenant un accélérateur linéaire qui tourne autour du malade pendant que la table se déplace. Il délivre ainsi la dose de manière dite hélicoïdale. Un tube à rayons X, identique à celui d'un scanner, est également inclus dans l'anneau de l'appareil. Il permet de contrôler en temps réel la position du patient. A ce jour trois appareils de tomothérapie sont installés en France [8].
Le Cyberknife©
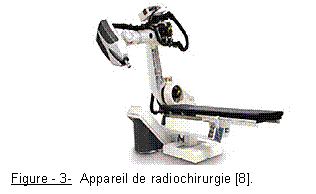 Le système Cyberknife© (Figure 3) est un système de radiochirurgie qui utilise la robotique intelligente pour traiter des tumeurs dans tout le corps. Le traitement des patients à l'aide de cet appareil peut se faire en une ou plusieurs fractions (en général 2-5). Il s'agit d'une technique où de multiples faisceaux de rayonnement convergent avec une grande précision vers la tumeur tout en minimisant l'impact sur les tissus sains environnants. L'association des techniques de guidage par imagerie médicale et de la robotique assistée par ordinateur permet de détecter, suivre et corriger les déplacements de la tumeur et les mouvements du patient tout au long du traitement avec une exactitude sub-millimétrique [8].
Le système Cyberknife© (Figure 3) est un système de radiochirurgie qui utilise la robotique intelligente pour traiter des tumeurs dans tout le corps. Le traitement des patients à l'aide de cet appareil peut se faire en une ou plusieurs fractions (en général 2-5). Il s'agit d'une technique où de multiples faisceaux de rayonnement convergent avec une grande précision vers la tumeur tout en minimisant l'impact sur les tissus sains environnants. L'association des techniques de guidage par imagerie médicale et de la robotique assistée par ordinateur permet de détecter, suivre et corriger les déplacements de la tumeur et les mouvements du patient tout au long du traitement avec une exactitude sub-millimétrique [8].
Ces deux dernières techniques, sont destinées à traiter des tumeurs dont la localisation ne permet pas la réalisation d'une radiothérapie conformationnelle « classique ».
Caractéristiques techniques de l’accélérateur du service de radiothérapie de l’hôpital Sud
Depuis 1993 le Saturne 43 fabriqué par la société Varian Medical Systems dessert le C.H.U. d’Amiens, en 2008 et largement amorti, cet accélérateur est remplacer par un « Clinac 2100C Silhouette » de la même société. Le service de radiothérapie dispose déjà d’un Primus de la société Siemens. D’ici la fin de l’année, le parc d’accélérateur de particules du C.H.U. sera en partie renouvelé, avant de l’être en intégralité en 2012 avec l’installation d’un troisième accélérateur.
Les principales caractéristiques techniques de l’accélérateur de particules développés en annexe 2, [15] par l’extrait du Cahier des Clauses Techniques Particulières (C.C.T.P.), sont les suivantes ; L’accélérateur de particules hautes énergies « Clinac 2100C Silhouette », est contrôlé par ordinateur selon spécification RAD 2045 8/98, muni d’une section à ondes stationnaires et « Energy switch » permettant de délivrer 2 énergies photons nominales à l’isocentre*. Elles sont à sélectionner parmi les combinaisons proposées.
L’appareil possède la fourchette d’énergie 6 et 23 MV. Le débit de dose est variable en 4 paliers de 100-400 UM/min pour toutes les énergies sauf pour 4 MV où le débit est variable en 4 paliers de 50-250 UM/min.
Cinq faisceaux en électrons était à choisir lors de la commande du système parmi les 3 combinaisons possibles proposées par le constructeur. La combinaison du groupes I (électrons 6, 9, 12, 15, 18 MeV) est celle choisi pour le présent Clinac, avec un débit de dose variable de 100 à 400 UM/min pour toutes les énergies électrons.
Voir le C.C.T.P. en annexe 2 pour plus de détail et le nombre de faisceaux de photons.
Le canon à électron est de type triode et assure un contrôle numérique précis de dose. Au niveau de la tête de traitement rotative, le collimateur multilames est entièrement motorisé et munie d’une ouverture variable de 0.5 par 0.5 cm jusqu’à 40 par 40 cm, le champ est simulé numériquement et équipé, d’un télémètre optique, d’un système dosimétrique à 2 canaux avec sécurité pour la symétrie de 2 % et d’un contrôle du sous et sur dosage par impulsion.
retour sommaire
Le « Bunker » actuel a été construit en 1993 et muni d’un Saturne 43 qui fera l’objet d’une reprise commerciale par la société Varian. L’implantation du nouvel accélérateur de particules a nécessité la réhabilitation du poste de commande et de la salle de traitement (pose de plaque de plomb, faux plafond etc.). Ce qui engendre des nuisances tant sonores que visuelles pour les patients et le personnel hospitalier, mais surtout les risques que cela implique.
retour sommaire
Rappelons que les travaux engendrés par l’installation du nouvel accélérateur de particules, si situent dans le service de radiothérapie de l’hôpital Sud. Le service maintient la prise en charge du traitement des patients durant toute la durée des travaux grâce au Primus.
Les travaux de réparation ou de maintenance, qu'ils soient extérieurs ou intérieurs (constructions, reconstructions, transformations,…) sont toujours sources d'inconvénients (bruits, poussières, accidents divers, feu, etc.).
Une des infections associées aux travaux s’appelle aspergillose invasive (expliqué plus en détail par la suite), une infection nosocomiale difficile à traiter et souvent très grave voire mortelle.
Tous travaux situés dans ou à proximité des services accueillant des patients fragiles dit à risques doivent faire l’objet de mesures spécifiques de prévention.
Un diagnostic préalable du niveau de risque aspergillaire permet de prendre les mesures adaptées à chaque situation en fonction de la nature des travaux, de leur situation et du service concerné.
Qu’est ce que les risques aspergillaires
Les aspergillus sont des champignons microscopiques présents partout [16];
- sol, murs, meubles, eau et aliments, etc.
La contamination des patients se fait principalement par l’air, mais aussi l’eau, les aliments, les surfaces, les mains du personnel, les objets de soins, les pansements, [17].
Les maladies dites d’aspergilloses sont sévères, et se manifestent de façons variées au niveau :
- Des voies aériennes connues comme les plus nombreuse (poumons, sinus...),
- Du sang et de divers organes et tissus connu comme les plus graves (aspergilloses invasives),
Elles se développent surtout chez des personnes immunodéprimées: (greffes,
hémopathies, cancers et chimiothérapies, corticothérapies, sida, ….)
Gestion des risques liés aux travaux
Les travaux créent des turbulences d’air qui mettent la poussière en suspension en créant un nuage aspergillaire (concentration en aspergillus multipliée par 10 000).
Les déposes de faux plafonds, le renouvellement des filtres des installations de traitement d’air, les matériaux d’isolation anti-feu, les gros travaux d’excavation, de démolition et de construction.
Sont autant d’éléments pouvant provoquer des nuages aspergillaires et engendrer des infections nosocomiales, dangereuse pour les patients « à risque » (immunodéprimés).
D’où dans un premier temps la définition du type de travaux puis l’évaluation des niveaux de risque (voir tableau 2), afin de mettre en oeuvre des mesures de prévention plus ou moins importantes suivant ce niveau de risque aspergillaire [18].
Définition du type de travaux
Type I : Travaux d’extérieurs, type gros œuvre, responsable d’un empoussièrement important de l’hôpital : démolitions, excavations, construction d’un bâtiment.
Type II : Travaux d’intérieurs, type gros œuvre, source d’empoussièrement important dans le bâtiment : rénovation, abattage des murs, cloisonnement, plâtre, dépose de murs, dépose de faux plafonds, dépose de carrelages, réfection de fenêtres, de volets roulant.
Type III : Travaux d’intérieurs, type d’aménagement maintenance : câblage sans dépose de faux plafonds, électricité, téléphone, peinture, petite plomberie, pose de revêtement de sol.
TYPE
DE
TRAVAUX |
LOCALISATION
Par rapport au service à risque
infectieux |
NIVEAU DE RISQUE ASPERGILLAIRE |
I |
Proximité, |
3 |
Sous vent dominant, |
3 |
Eloigné. |
1 |
II |
Intra service : non sectorisé, |
5 |
Intra service : sectorisé, |
4 |
Même pallier, |
4 ou 5 |
Autre étage. |
4 |
III |
Intra service : non sectorisé, |
5 |
Intra service : sectorisé, |
4 |
Même pallier, |
4 |
Autre étage. |
2 |
Tableau - 2 - Définition des niveaux de risques aspergillaires.
retour sommaire
Prévenir le risque aspergillaire, à l’aide de mesures efficaces à appliquer lors de travaux en milieu hospitalier.
Ici, il s’agit du chantier dans le service de radiothérapie, hôpital Sud du C.H.U. d’Amiens. Prévenir tout autres risques liés aux travaux (bruits, …)
Pour permettre d’atteindre les objectifs ci-dessus, les actions suivantes demandent l’implication de toutes les entreprises.
Obtenir un permis de travail à feu ouvert
Le permis de travail à feu ouvert, est un document qui atteste que toutes les mesures de sécurité ont bien été prises. Les établissements recevant du public, sont soumis à la réglementation du 25 juin 1980 article GN13, afin de diminuer les risques de sinistre qui trouvent leur origine dans les travaux par points chauds [19].
L’entreprise de gros œuvre utilisant du matériel de sciage, sera en possession d'un permis de travail à feu ouvert. Ce permis a été délivré le 10 mars 2008 au commencement des travaux par la personne qui commande le travail.
Réduire les poussières générées lors des travaux
- Utiliser des appareils et matériels munis d’un aspirateur avec filtration à très haute efficacité (THE ou HEPA).
Norme EN 1822-1 ; « Filtres à air à très haute efficacité* et filtres à air à très faible pénétration* (High Efficiency Particulate Air ; HEPA et Ultra Low Penetration Air ; ULPA) ».
Définissant ce qu'est un filtre HEPA et ULPA, ainsi que leur classification selon la méthode d'essai, ainsi que les méthodes d'essai (DOP, MPPS).
Exemple : Un Filtre HEPA H14 est classé 99,999% DOP (0,3mm) ou 99,995% MPPS (Most Penetrating Particle Size)
- Utiliser une tenue spécifique sur le chantier, la recouvrir avec de l’usage unique ou la changer à chaque fois qu’il est nécessaire de se rendre en dehors de la zone de chantier (voir mesure d’hygiène ci-après).
- Évacuer les déchets générés après emballage pour moins disperser les poussières ;
- Les blocs de béton sont sous emballage étanche,
- Les gravats mis dans un container fermer.
- Un homme est équipé de calot (casque), d’une combinaison propre, y compris chaussures pour le transport depuis la zone attente couchée (pièce intermédiaire de la salle travaux) jusqu'au patio (espace extérieur).
- Une benne sera positionnée en zone appropriée. Celle-ci est destinée à l’évacuation des gravats du gros œuvre.
Dans notre cas, la benne a été positionnée dans le parking du service de médecine nucléaire illustré par le plan d’encombrement (voir en annexe 2).
Chaque entrée ou sortie de la zone de travaux est équipée d’un tapis autocollant « effeuillable », dont la feuille saturée de poussière doit être régulièrement enlevée.
- Les accès sont à maintenir fermés et refermés après chaque passage.
Les matériels et matériaux seront emballés par un film protecteur avant accès à la zone des travaux (passage par l’ascenseur).
L’ascenseur (voir plan d’encombrement en annexe 2), si sali, doit être dépoussiéré et rendu propre après livraison des matériels et matériaux.
Réduire les bruits et vibrations
Pour le sciage, employer des machines spécifiques, afin de réduite les bruits, les vibrations et les poussières. Dans notre cas, cette prestation fut réalisée durant les horaires de travail ouvrés. Cependant il est conseillé de la réaliser en dehors de ses horaires voir le week-end, afin de minimiser les gênes auprès des patients et du personnel.
Appliquer des mesures d’hygiènes et d’avertissements
Toute la zone de travaux (voir plan en annexe 2) doit être délimitée par des barrières « virtuelles » (affichages) et « réelles » (banderoles de limitation d’accès etc.). Les personnes habilitées à pénétrer dans cette zone portent des sur chaussures en permanence de façon à limité la propagation des poussières dans le service, (mesure validée par le service d’hygiène de l’établissement).
Ci-contre quelques barrières virtuelles conseillées, de manière à permettre le bon déroulement des travaux mais surtout la protection des patients contre les infections nosocomiales. Elles ont été affichées de part et d’autre du service et de « la zone chantier ».
retour sommaire
D’après la recommandation relative à la recette des dispositifs médicaux de radiothérapie externe [20], [21], l’ingénieur biomédical est sollicité dès l’achat du dispositif et il a pour mission la rédaction du C.C.T.P. De manière générale la rédaction du cahier des charges doit associer, personnels médicaux et paramédicaux concernés, les P.S.R.P.M., ingénieurs biomédicaux et/ou informaticiens. La deuxième étape est les tests d’acceptance et de réception du dispositif réalisés en présence de tous les acteurs concernés (ingénieur biomédical, P.S.R.P.M., informaticien…).
Contrôle des éléments de la machine lors de la livraison
La livraison des différentes pièces constituant l’accélérateur est une étape importante; elle permettra ou pas le bon déroulement de la suite des opérations. D’une part, l’intégrité des pièces et leur bon état général doit faire l’objet d’un contrôle sur site, effectué par l’ingénieur biomédical ou tout autre représentant de la cellule biomédicale lui faisant remonter les informations ;
Dans notre cas, un technicien biomédical et moi-même.
D’autre part, l’émargement du Bon de Livraison faisant l’inventaire du matériel livré, est transmis par la société à l’ingénieur, voir un extrait en annexe 2, [22].
Les points suivants y figures;
- Coordonnées du fabricant et du client (géographique et bancaire),
- Le référencement de chaque article et leur description,
- La quantité stipulée dans le C.C.T.P. et la quantité livrée,
- Les prix unitaires et le montant total, etc.
retour sommaire
Qu’est ce que les tests d’acceptance
Réalisée par le fournisseur ici Varian Medical Systems (démarche qui ne sera pas décrite dans le cadre de mon travail) et l’exploitant (le C.H.U. représenté par ses trois radiophysiciens). L’acceptance consiste à mettre le dispositif en fonctionnement dans des conditions non cliniques, afin de vérifier sa bonne intégration dans son environnement. On s’assure que ses caractéristiques et ses performances sont conformes aux spécifications attendues au regard du C.C.T.P.
Pour se faire et en collaboration étroite avec les radiophysiciens et ingénieurs biomédicaux, il m’a été demandé de réaliser un support pour le contrôle des tests d’acceptances du nouvel accélérateur de particules.
Le tableau 3, liste le matériel de contrôle de qualité du service de radiothérapie indispensable aux radiophysiciens pour le bon déroulement des tests d’acceptance.
Comme préconisé dans les recommandations relatives à la recette des dispositifs médicaux de radiothérapie externe [20] diffusée par l’Afssaps en mars 2008, voir § 7.3 de la présente recommandation, les tests d’acceptance peuvent êtres repartis en 4 catégories ;
- Tests des dispositifs de sécurité,
- Tests mécaniques,
- Tests dosimétriques,
- Tests des communications informatiques entre les différents éléments de la chaîne de radiothérapie.
Ces 4 paragraphes ont été scrupuleusement complétés à l’aide de la Décision du 27 juillet 2007 fixant les modalités de contrôle de qualité interne des installations de RT externe [23].
Le support de tests d’acceptance et de réception, que j’ai réalisé (voir annexe 2) fût approuvé par les radiophysiciens ainsi que les ingénieurs biomédicaux du C.H.U., doit permettre de vérifier et valider la fonctionnalité de toutes les interfaces du dispositif.
Cependant, afin de réaliser l’intégralité de ces tests, les P.S.R.P.M. ne possédaient pas la totalité du matériel nécessaire, d’où l’achat de nouveaux appareils de test.
Pour se faire, le D.R.B. avait pour mission d’effectuer dans un premier temps l’inventaire du matériel déjà présent dans le service. Puis d’évaluer la Durée de Vie Opérationnelle* (D.V.O.) de chaque dispositif, de manière à inclure à l’achat le remplacement du matériel ayant une date de réforme imminente. Et enfin de lancer un marché avant l’achat du matériel ci-dessous ;
- Fantôme de densité livré avec sa sacoche de transport avec insert de référence titane,
- Fantôme I.M.R.T. (Radiothérapie avec modulation d’intensité) « head and neck » type « freepoint fantom » ou équivalent avec les options ;
- Bloc de reconstruction image 3D,
- Section homogène avec cavité pour recevoir le bloc,
- Jeu de 5 inserts pour TLD (Dosimètre thermoluminescent),
- Jeu de 4 inserts de densité de référence (poumon, os, muscle, tissu adipeux),
- Insert équivalent poumon avec cavité pour chambre d’ionisation,
- Insert solide avec équivalent poumon,
- Valise de transport avec aménagement intérieur.
Le fantôme de densité de référence (figure 4) [24], représenté sur la figure ci-contre est utile pour la planification des traitements de radiothérapie. En effet, cette planification est dépendante des scanners déjà passés par le patient et qui permettent d’établir une véritable cartographie de la zone à traiter. Or pour adapter la dose, il faut connaître la densité des tissus. Pour ce faire on dispose d’une équivalence scanner-densité réelle.
Ce fantôme a donc pour but de vérifier cette équivalence et de la réajuster si nécessaire.

Le fantôme I.M.R.T. (figure 5) [25], représenté sur la figure ci-contre, permet quant à lui de contrôler la profondeur de la dose et la dose absolue en fonction des différents inserts utilisés.
La réception du dispositif
La réception est l’étape qui consiste à approuver les résultats des contrôles d’acceptance, de vérifier le cas échéant que les actions correctives ont corrigé les non conformités par rapport aux spécifications prévues dans l’offre fournisseur.
Les conclusions favorables permettent de prononcer la réception du dispositif et de démarrer la période de garantie. La réception peut être prononcée sous réserve de la vérification, dans des conditions identiques à celles utilisées en clinique. Ces réserves sont prévues dans le Cahier des Charges.
La décision de l’Afssaps du 2 mars 2004 relative aux contrôles de qualité externe des équipements de radiothérapie externe prévoit que lors de la première mise en service d’une installation, l’exploitant doit faire réaliser le contrôle de son installation avant sa première utilisation clinique [26].
Ces prestations de service sont réalisées par des organismes spécialisés et agréés par l’Afssaps [27], ici la société EQUAL-ESTRO pour le compte du C.H.U. d’Amiens.
Réalisation du contrôle
« Le contrôle de qualité externe est réalisé appareil de traitement par appareil de traitement» [26]. Dans le cas des accélérateurs d’électrons, une même opération de contrôle porte sur :
- Toutes les énergies de photons,
- Les 3 énergies d’électrons les plus utilisées dans la pratique courante du centre de radiothérapie.
Le centre de radiothérapie s’accorde avec le laboratoire EQUAL-ESTRO sur la date d’envoi des dosimètres basé sur la méthode de dosimétrie par thermoluminescence (TL) et dispose d’un délai maximum de 2 semaines, après réception du matériel, pour retourner les dosimètres TL irradiés.
Les doses mesurées par le laboratoire EQUAL-ESTRO sont comparées aux doses prévues par le centre contrôlé au moment de l’irradiation, pour chacun des dosimètres TL.
Description |
Fournisseur |
Application |
Système de dosimétrie 2D. |
(Achat en cours) |
Pour le contrôle qualité et analyse fine des faisceaux. |
Système de contrôle qualité mécanique Iso-Align. |
Eckert & Ziegler,
(Bebig) |
Pour le contrôle qualité
mécanique complet (position de la table, isocentre, lasers, etc.). |
Fantôme cuve à eau. |
PTW |
Pour la dosimétrie relative il est utilisé avec les chambres d’ionisations. |
Fantôme I.M.R.T. |
Meditest |
Contrôle de la profondeur de la dose absolue. |
Plaques de plexiglas (plusieurs épaisseurs). |
|
Pour la mesure de dose. |
Chambres d’ionisations : |
De type PinPoint,
(0.015 cm3 cylindrique). |
PTW |
Chambre à faible volume 0.015 cm3, pour la mesure des « petits champs » et spécialement intéressante pour la mesure de champs stéréotaxiques. |
0.3 cm3 (cylindrique). |
PTW |
|
0.125 cm3 (cylindrique). |
PTW |
|
2 Chambres cylindriques d’ionisations. |
PTW |
Pour le contrôle des « tops ». |
Chambre plate. |
Marcus |
Pour les électrons. |
Sources radioactives : |
Source Radioactive de Sr-90 de 33,3 MBq pour une chambre cylindrique. |
PTW |
Sert au contrôle de constance des chambres d’ionisations et d’une chaîne de dosimétrie en générale. |
Source Radioactive de Sr-90 de 20 MBq pour une chambre plate. |
PTW |
Idem. |
Tableau - 3 - Appareil de contrôle qualité et accessoires, utiles pour les tests d’acceptances.
retour sommaire
Le cancer du sein est le cancer le plus fréquent chez la femme. Il s’agit d’un problème majeur de santé publique. En France, ils représentent 36,7 % de l'ensemble des nouveaux cas de cancer chez la femme. Plus de 50 % des cancers sont observés après 65 ans, près de 10 % avant 35 ans [28].
Les facteurs de risques sont les suivants ;
- Hérédité,
- Antécédents personnel (kystes, etc.),
- Facteurs endocriniens (puberté précoce, nulliparité, grossesse tardive, etc.),
- Facteurs environnementaux (alcool, tabac, pollution, alimentation, etc.)
Les modalités du dépistage du cancer du sein sont ;
- L’auto examen (auto palpation),
- L’examen clinique et mammographie en cas de facteur de risque,
- Une mammographie régulière chez la femme de plus de 50 ans.
Traitement par irradiation du sein
L’irradiation fait partie du traitement des cancers du sein. Elle est réalisée soit en post-opératoire (ablation de la glande mammaire), soit sur tumeur en place. L’irradiation ganglionnaire sera fonction des résultats histologiques du curage ganglionnaire en post-opératoire et systématique en absence de celui-ci.
Détermination des volumes cibles
Ils comportent, le sein dans sa totalité (glande mammaire et structures sus et sous-jacentes : mamelon, aréole, pectoraux et paroi thoracique superficielle), la paroi thoracique (peau, cicatrice) les chaînes lymphatiques axillaires, sus-clavières et mammaires internes. Notons tout de même que l’irradiation de la chaîne mammaire interne est actuellement controversée car elle est très difficilement repérable.
Réalisation du centrage et mise en place de la patiente
En fonction de la patiente, on utilisera un accessoire de radiothérapie tel que les plans inclinés servant au positionnement (ajustable et reproductible) de celle ci pour le traitement par irradiation unilatérale ou bilatérale du sein ou des poumons.
Pour mener à bien cette mission et afin de répondre au mieux aux attentes du service utilisateur, il m’a été demandé de réaliser pour l’achat de 4 plans inclinés dédié au service de radiothérapie du C.H.U. d’Amiens ;
- L’étude des différents modèles présents sur le marché et leur comparaison,
- L’organisation des démonstrations,
- La mise en concurrence des différents fournisseurs.
Les étapes ci-dessous décrivent point par point le déroulement de mon travail.
1ère étape ; réalisation du cahier des charges
« Fourniture et installation de 4 plans inclinés dédiés à la contention de sein dans le traitement des cancers du sein, pour le service de radiothérapie de l’hôpital Sud. »
- Les caractéristiques détaillées du système
Le dispositif devra correspondre et s’adapter au parc machine présent dans le service cité ci-dessus à savoir ;
- un plateau Clinac de la société Varian, type de la table ;
«Exact IGRT Couch».
- un plateau de scanner de la société G.E , type de la table ;
« CT Hispeed ».
- une table simulateur, type de la table ;
Plateau de carbone plein de chez Mécaserto.
- une table Primus de la société Siemens, type de la table ;
Plateau de carbone plein de chez Mécaserto.
- Le plan incliné doit supporter un poids minimal de 150 Kg et être équipé d’une fourchette d’inclinaison d’angle de traitement comprise entre 8 et 30 degrés.
- Le dispositif doit être relativement léger pour faciliter le transport par une seule manipulatrice (positionnement et retrait de la table de traitement).
Chacun des 4 plans devra être équipé ;
- D’un repose tête à position variable,
- D’une paire de support poignet réglable,
- D’une paire de support bras réglable,
- D’un repose fesse réglable,
- D’accessoires de remplacement (supports bras et poignets).
Les soumissionnaires devront prévoir une garantie de 2 ans.
- Formation des utilisateurs
En cas de nécessité, prévoir une formation des utilisateurs sur site, du dispositif.
Le délai maximum de livraison, sera de 8 semaines à partir de la date de commande, soit pour le 25 Juillet 2008 au plus tard.
Le matériel sera livré au service de radiothérapie de l’hôpital Sud du C.H.U. d’Amiens.
Ce présent cahier des charges fût validé par les radiophysiciens, les ingénieurs biomédicaux ainsi que la surveillante du service avant sa publication sur le site du C.H.U.
Une fois que les besoins ont été définis, l’étape suivante consistait à la prise de rendez-vous pour la démonstration des plans inclinés proposés sur le marché (réalisée par un représentant commercial en présence des utilisateurs) voir figure 6.
En effet, cette étape est primordiale dans l’acquisition d’un nouveau dispositif médical afin de permettre une évaluation correcte et de rendre une étude comparative significative vis-à-vis du futur service utilisateur.
Pour se faire, il m’a été confié son organisation et gérée de la manière suivante ;
- Recherche des fournisseurs,
- Contact par mail et/ou par téléphone,
- Demande de date de démonstration au service utilisateur,
- Proposition des dates aux différents fournisseurs.
Afin de rendre efficients ces essaies, une fiche d'évaluation clinique a remplir par le
service utilisateur (voir annexe 2) a été remise aux futures utilisateurs du dispositif. Elle constituera une pièce maîtresse dans le choix final du fournisseur.

retour sommaire
2ème étape ; le type de marché
La définition du type de marché, permet de définir toutes les modalités à respecter dans le cadre du code des marchés publics. Dans notre cas, nous sommes en présence d’un marché à procédures adaptées (M.A.P.A.) compris entre 10 k€ et 49 999 € Hors Taxe (HT) de dépense globale (représenté par la ligne surlignée en bleu du tableau 4).
Après diffusion sur le site de l’hôpital de l’Avis d’Appel Public à la Concurrence (A.A.P.C.) (voir annexe 2), les fournisseurs sont contactés soit par téléphone et/ou par mail) afin de s’assurer de leur information et leur permettre de répondre à notre demande dans le temps qui leur sont imparti (clôture de la réception : 15 jours après la diffusion de l’A.A.P.C.).
Le code des marchés publics
Le code des marchés publics [29], [30], (décret n°2006-975 du 1er août 2006) définit les règles que doit respecter une structure publique lors d’un achat. Les marchés publics sont des contrats conclus à titre onéreux entre le pouvoir adjudicateur* et des opérateurs économiques publics ou privés pour répondre aux besoins en termes de travaux, de fourniture et de services. Il sert ainsi à respecter les principes de liberté d’accès à la commande publique, d’égalité de traitement des candidats et de transparence des procédures afin d’assurer l’efficacité de la commande publique et la bonne utilisation des deniers publics.
On retrouve dans ce texte les définitions et déroulements des différentes procédures de marchés publics. Ces dernières sont fonction de la somme hors taxe à investir pour la nouvelle acquisition. Il est à noter que plus cette somme est importante, plus la procédure sera lourde et longue (voir tableau 4).
Les appels d’offres constituent la démarche la plus lourde et rigoureuse car il faut respecter de nombreuses étapes :
L’établissement doit publier un dossier de consultation des entreprises comportant un cahier des clauses administratives particulières, un cahier des clauses techniques particulières qui détaille de façon précise ce que l’on souhaite acquérir comme matériel, le règlement de consultation qui définit les règles de l’appel d’offre et l’acte d’engagement.
Les fournisseurs ont 52 jours (ou 22 jours si un pré information a été effectuée) pour répondre en envoyant 2 enveloppes :
- La première contiendra les documents relatifs à la santé économique de l’entreprise soit l’acte d’engagement DC8, la déclaration du candidat DC5 * et la lettre de candidature DC4 *.
- La deuxième concernera la réponse à l’offre avec une proposition de prix non négociable.
Une société ne pourra être acceptée si les documents contenus dans la première enveloppe démontrent un manque de moyens. Cette dernière est donc ouverte en premier puis analysée. Si son contenu est validé, on ouvre la seconde.
Le choix du dispositif devra se faire selon les critères précisés dans le C.C.T.P. De plus il sera nécessaire de rédiger un document de synthèse de choix afin de le soumettre à la commission d’appel d’offre qui se charge de vérifier l’adéquation de la décision avec le code des marchés publics.
Seuils (HT) |
Publicité |
Procédure de passation |
Document de la consultation |
Documents à fournir par les candidats |
1 à 3 999 € |
Mise en concurrence d’au moins trois fournisseurs par courrier, fax, mail… |
|
Lettre de consultation mentionnant :
Objet du marché
Délai de l’offre
Critère de sélection |
|
4000 à 9 999 € |
Site internet du C.H.U. |
Marché à procédure adaptée (M.A.P.A.) |
Avis d’appel public à la concurrence (A.A.P.C.).
mentionnant :
Objet du marché
Délai de remise de l’offre
Documentation à fournir par le candidat |
Attestation sur l’honneur (candidature/offre),
DC4 et DC5 |
10 000 à
49 999 € |
Site internet du C.H.U. complété par journal des annonces légales ou presse spécialisée en fonction de l’affaire |
M.A.P.A. |
Avis de publicité (comme décrit ci-dessus),
Note descriptive détaillée de l’affaire
Eventuellement un acte d’engagement simplifié |
Attestation sur l’honneur (candidature/offre),
DC4* et DC5* |
50 000 à
89 999 € |
Site internet du C.H.U. complété par journal des annonces légales ou presse spécialisée en fonction de l’affaire |
M.A.P.A. |
A.A.P.C. ?
Dossier de consultation simplifié comportant :
Règlement de consultation
Acte d’engagement
C.C.A.P.
C.C.T.P.
|
DC4 et DC5 avec la candidature
|
90 000 à 206 000 € |
Publication dans le journal des annonces légales ou Bulletin Officiel des Annonces de Marches Publics (B.O.A.M.P.) |
M.A.P.A.
Appels d’offres
Marchés négocié avec publicité préalable
Dialogue compétitif |
|
|
> 206 000 € |
Publication au JOUE (Journal Officiel de L’Union Européenne), au BOAMP et éventuellement un journal habilité à recevoir les annonces légales |
Appel d’offre |
Formalisme des appels d’offres |
Formalisme de l’appel d’offre |
Tableau - 4 - récapitulatif des différents seuils du code des marchés public.
retour sommaire
3ème étape ; étude des offres
Réception et étude comparative des offres pour la « Fourniture et l’installation de 4 plans inclinés de contention de seins pour le service de radiothérapie de l’hôpital sud ». Les tableaux 5, 6 et 7 reprennent les critères de choix stipulés dans le cahier des charges, en comparaison avec les réponses techniques de chaque fournisseurs (Arplay Medical, Eckert & Ziegler (Bebig) et Viewtec). Ces tableaux sont une aide à la synthèse d’information et serviront à justifier le choix final.
Pour des raisons de confidentialité les prix ainsi que les remises ont été remplacés par des (…).
Dernière étape ; choix du fournisseur
La conclusion (tableau 8) et le choix final du fournisseur sont du ressort du responsable du D.R.B., mon travail lui a permis d’orienter ce choix.
Notons que le fournisseur retenu, est celui qui atteste un total de point supérieur aux autres concurrents.
Néanmoins avant que l’achat du dispositif soit effectif, un dossier comprenant toutes les pièces demandées dans le cadre d’un M.A.P.A. est à expédier à la cellule achat. Cette cellule, comme son nom l’indique valide le choix du responsable du D.R.B. et communique le bon de commande à la société concernée en temps voulu…
Tableau - 5 - Informations relatives au plan incliné proposé par la société Arplay Medical [31].
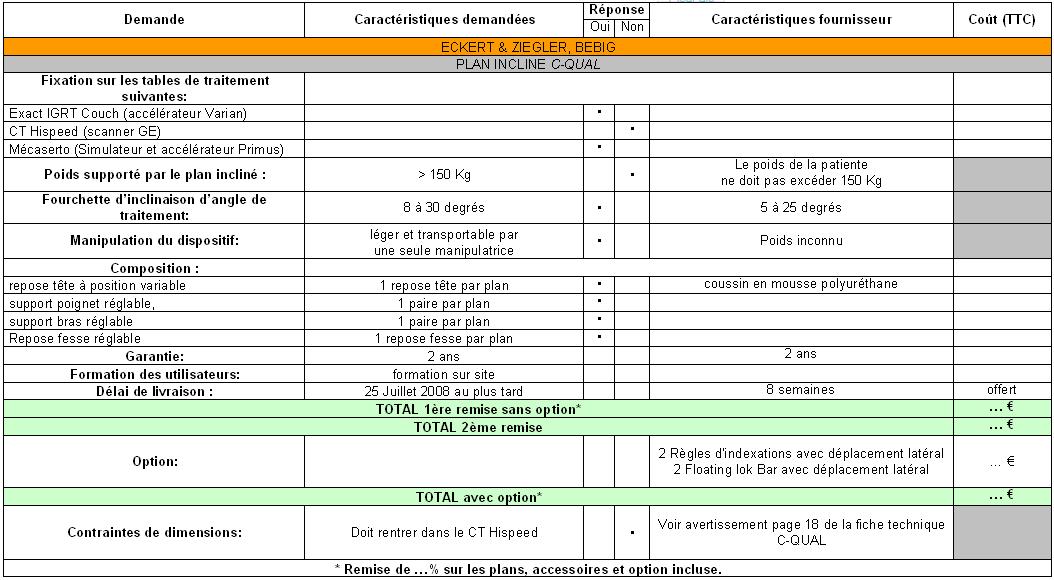
Tableau - 6 - Informations relatives au plan incliné proposé par la société Eckert & Ziegler, Bebig [32].
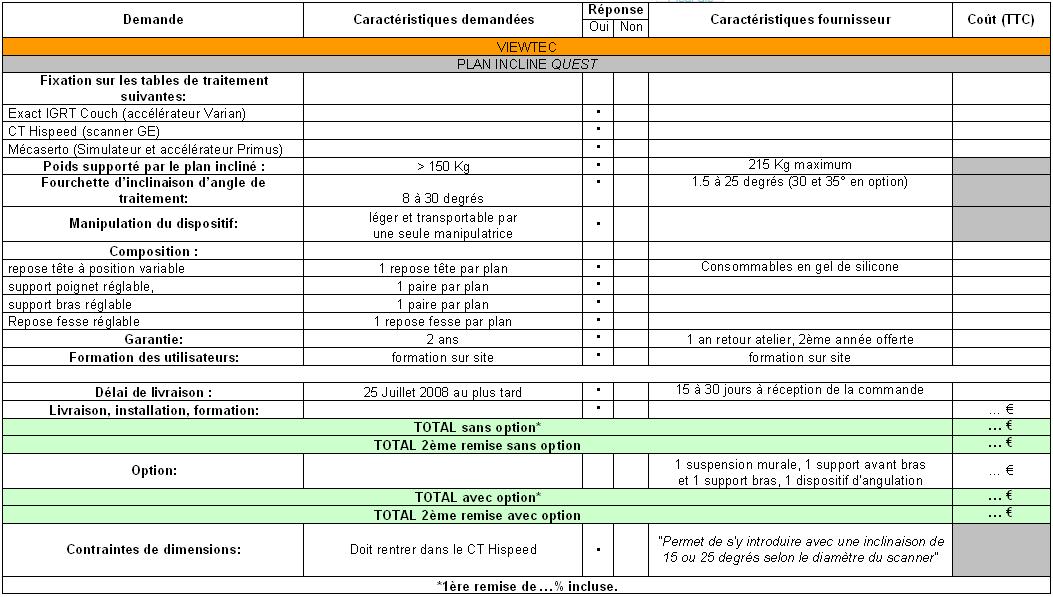
Tableau - 7 - Informations relatives au plan incliné proposé par la société Viewtec [33].
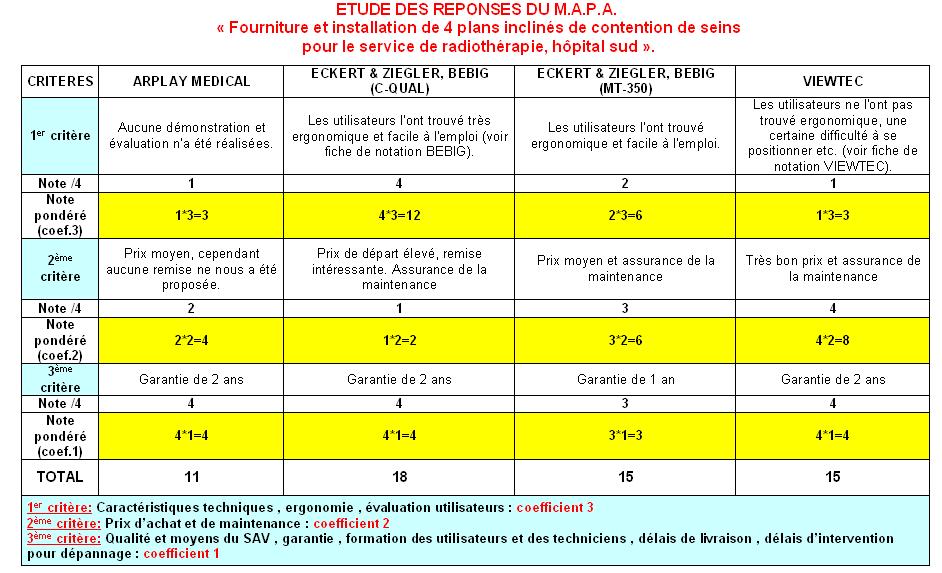
Tableau - 8 - Récapitulatif et notation des fournisseurs.
5. Conclusion sur l’installation de l’accélérateur de particules
Ce second sujet m’a donné l’opportunité de travailler avec une équipe pluridisciplinaire d’ingénieurs biomédicaux, de P.S.R.P.M. et de cadres de santé, motivée et soucieuse de la bonne mise en place du système. Cela m’a aidé dans mes multiples questions d’ordre techniques et pratiques ainsi que dans la rédaction des documents à fournir. L’ensemble des techniciens biomédicaux ainsi que les ingénieurs, m’ont aussi initiés à une quantité importante d’objectifs et de travail à réaliser en concordance avec ma mission : suivi de l’avancement des travaux, contrôle des éléments constitutifs de l’appareil lors de leur livraison, réalisation d’un support d’aide aux P.S.R.P.M. pour la réalisation des tests d’acceptances et de réceptions, achat de matériel pour le service de radiothérapie, réception des devis et étude des offres, démonstration des produits proposés, etc.
L’acquisition des connaissances techniques et médicales m’a été grandement bénéfique, aussi bien professionnellement que personnellement. Toutes les étapes de ma mission ont été réalisées dans le temps imparti c'est-à-dire la durée du stage. D’autres objectifs tel que l’utilisation du support de tests d’acceptance devra être réalisés avant l’utilisation clinique de l’accélérateur (1er patient) prévue pour le 1er septembre 2008.
Mon investissement au sein du C.H.U. d’Amiens et plus particulièrement au D.R.B. m’a permis de me rendre compte que le métier d’ingénieur biomédical est en perpétuel évolution et renferme de vastes compétences techniques et administratives.
J’ai perçu la certification V2007 comme un travail de fond mobilisant l’ensemble des personnels autour d’un objectif commun qui est une meilleure prise en charge du patient. Ce travail de fond n’est possible que part la rédaction de document formel nommé processus et validé par des professionnels.
La certification trouve toute sa légitimité auprès des établissements, car très prisée elle aide les professionnels de santé à assurer une prise en charge de qualité des soins prodigués au patient.
Ce dernier souvent au centre d’un environnement « à risque », constitué par la diversité et la complexité d’un parc de dispositifs médicaux en perpétuel évolution.
Ces mois de préparation aboutiront en décembre 2008 à une certification ou pas du C.H.U. d’Amiens Picardie.
Dans un domaine tel que l’installation d’un équipement lourd, l’ingénieur biomédical doit savoir organiser et piloter des groupes de travail afin de déterminer les contraintes et les réalisations nécessaires. Puis en suivre l’évolution et l’entière conformité de manière à permettre la coordination de la livraison et de la mise en service du matériel.
Mon immersion dans le service de radiothérapie, m’a permis d’enrichir mes connaissances à la fois sur des questions techniques (installation du Clinac), physiques (cahier des charges), et pratiques (radiothérapie externe).
Ces deux sujets m’ont donné l’occasion de traiter d’une part une démarche qualité au sein d’un service et d’autre part un aspect pratique de la gestion des risques retrouvés quotidiennement sur la zone de travaux du Clinac.
De manière générale, la prise en charge satisfaisante du patient implique l’investissement de nombreux services cliniques et d’équipes pluridisciplinaires.
De plus, la gestion coordonnée des risques et la prise en compte de la satisfaction du patient ont été selon moi les points communs et forts des sujets traités durant mon stage.
Agence Française de Sécurité Sanitaire des Produits de Santé, A.f.s.s.a.p.s. : Elle évalue la sécurité d'emploi, l'efficacité et la qualité des produits de santé. Elle assure également la surveillance des évènements indésirables ou inattendus liés à leur utilisation. L’Afssaps exerce des activités de contrôle en laboratoire et conduit des inspections sur les sites de fabrication et de recherche.
Enfin, elle mène des actions d'information auprès des professionnels de santé et du public pour améliorer le bon usage des produits de santé.
Collimateurs Multi Lames, M.L.C. : Il est constitué de 40 à 60 paires de lames, en Tungstène, mobiles, disposées en 2 rangés opposées, soit un total de 80 et 120 lames. Elles représentent parfaitement la forme de la masse tumorale lors d’une séance de traitement.
Correspondant Local de Matériovigilance, C.L.M.V. : Il est l’intermédiaire entre les utilisateurs de D.M. et l’Afssaps. Il signale sans délai à l’Afssaps tout incident ou risque d’incident grave mettant en cause un D.M. Le C.L.M.V. a en charge la conduite d’enquêtes et de travaux relatifs à la sécurité d’utilisation d’un D.M. et sensibilise l'ensemble des utilisateurs à la matériovigilance et aide à l’évaluation des données concernant la sécurité d’utilisation des D.M.
Dispositif médical, D.M. : Tout instrument, appareil, équipement, matière ou autre article, utilisé seul ou en association, y compris le logiciel nécessaire pour le bon fonctionnement de celui-ci, destiné par le fabricant à être utilisé chez l'homme à des fins ;
- de diagnostic, de prévention, de contrôle, de traitement ou d'atténuation d'une maladie,
- de diagnostic, de contrôle, de traitement, d'atténuation ou de compensation d'une blessure ou d'un handicap,
- d'étude ou de remplacement ou modification de l'anatomie ou d'un processus physiologique,
- de maîtrise de conception.
Et dont l'action principale voulue dans ou sur le corps humain n'est pas obtenue par des moyens pharmacologiques ou immunologiques ni par métabolisme, mais dont la fonction peut être assistée par de tels moyens.
Durée de vie opérationnelle, D.V.O. : elle est différente de l’amortissement comptable. Il s’agit de fixer une durée technique au-delà de laquelle l’équipement ne devrait plus être utilisé. Cet indicateur est relativement pertinent à condition de la fixer avec une bonne réalité technique et selon l’expérience des établissements concernés.
DC4 : ou lettre de candidature et habilitation du mandataire, est une pièce administrative jointe par le soumissionnaire à son dossier de candidature. Le DC4 est un document qui est utilisé dans le cas de marchés allotis et lorsque le candidat est un groupement. Il intervient en complément du dossier de déclaration de candidat (DC5).
DC5 : ou déclaration du candidat, est une pièce administrative jointe par le soumissionnaire à son dossier de candidature. Le formulaire DC5 est utilisé afin d'établir une déclaration complète et détaillée des candidats. En général, ce document est demandé par l'administration pour chaque appel d'offres ou M.A.P.A. qu'elle passe. Il permet à l'acheteur public de connaître l'entreprise, ses qualités et les moyens dont elle dispose pour la bonne exécution du marché. Les éléments qui sont demandés dans le DC5 sont ;
- Identification du candidat,
- Exposé de la situation financière, des références, capacités et qualification du candidat,
- Déclarations et attestations sur l'honneur.
Les fausses déclarations dans le DC5 sont sanctionnables au pénal pour faux et usage de faux.
Equipements de Contrôles de Mesures et d'essais, E.C.M.E. : Sert à effectuer des contrôles de qualité afin d’évaluer les performances des D.M. fixées par le fabricant.
Evaluation des Pratiques Professionnelles, E.P.P. : Démarche organisée d'amélioration des pratiques, consistant à comparer régulièrement les pratiques effectuées et les résultats obtenus, avec les recommandations professionnelles.
Gestion de Maintenance Assistée par Ordinateur, G.M.A.O. : Logiciel permettant la gestion des entretiens curatif et préventif des dispositifs médicaux ainsi que leur inventaire complet au sein d’un service biomédical.
Groupes homogènes : Groupement d’appareil ayant la même fonction.
High Efficiency Particulate Air, H.E.P.A. : Les Filtres à air à très haute efficacité ont une capacité de filtration allant de H10 (85 %) à H14 (99,995 %) pour les particules de 0,3 μm, souvent utilisé sur des chantiers en milieu hospitalier afin de minimiser les infections de types nosocomiales.
Ingénieur Biomédical : Le rôle de l'Ingénieur Biomédical est d'intervenir, dans un milieu pluridisciplinaire, à l'interface avec les personnels de santé, dans la conception, la mise en œuvre ou la maintenance des dispositifs médicaux.
Isocentre : position de la tumeur sur le patient.
Klystrons : Tube électronique sous vide qui permet de créer et d’amplifier une onde sinusoïdale : c’est un oscillateur / amplificateur d’hyperfréquence.
Personne Spécialisée en Radio Physique Médical, P.S.R.P.M. : anciennement radiophysicien ou physicien médical ; elle garantie que la dose de rayonnements reçue par les tissus faisant l’objet de l’exposition, correspond à celle prescrite par le médecin demandeur.
Photons X et électrons : particules électromagnétiques.
Plan d’Action Qualité, P.A.Q. : Est une description synthétique des actions réalisées ou en cours en réponse à des recommandations.
Pôle d’activité : Regroupement de secteurs, services, unités fonctionnelles ayant des activités, des points d’enseignement et de recherches communes et complémentaires.
Pouvoir adjudicateur représente le service public qui désire effectuer un achat en l’occurrence le C.H.U. dans notre cas.
Produits Sanguins Labiles, P.S.L. : Ce sont des produits thérapeutiques issus du sang et ne répondant pas aux caractéristiques de médicaments. Il s'agit des concentrés de globules rouges, des concentrés de plaquettes, des concentrés de granulocytes et du plasma frais congelé.
Radiothérapie avec Modulation d’Intensité (I.M.R.T.) : ou radiothérapie «Ultra» conformationnelle. La variation d’intensité du champ est fonction de l’espace entre 2 lames opposées et la durée d’ouverture des lames permet d’obtenir une distribution de dose véritablement sculptée à la forme de la tumeur.
Radiothérapie conformationnelle tridimensionnelle, RT3D : la radiothérapie conformationnelle 3D est une irradiation transcutanée dans laquelle le volume traité est adapté au volume cible reconstruit en 3 dimensions.
Tomodensitométrie, TDM : ou scanner, est une technique d'imagerie médicale qui consiste à calculer une reconstruction 3D des tissus à partir d'une analyse tomographique (image en coupe) obtenue en soumettant le patient au balayage d'un faisceau de rayons X.
Ultra Low Penetration Air (U.L.P.A.) : Ce type de filtre est souvent utilisé sur des chantiers en milieu hospitalier, dans le but de minimiser les risques d’infections nosocomiales.
retour sommaire
[1] : Site de la Haute Autorité de Santé. http://www.has-sante.fr/
[2] : compte-rendu de la certification version 1 du Centre Hospitalier Universitaire d’Amiens de la Haute Autorité de Santé, juillet 2005.
http://www.has-sante.fr/portail/upload/docs/application/pdf/2537_crac.pdf
[3] : Portail intranet du C.H.U. d’Amiens, journal interne de l’hôpital.
[4] : Aide mémoire «les 10 points» sur la transfusion,
http://ile-de-france.sante.gouv.fr/img/pdf/argenteuil_aide_memoire_prescription.pdf
[5] : C.C.E.C.Q.A. (Comité de Coordination de l’Evaluation Clinique et de la Qualité
en Aquitaine). La gestion des alertes sanitaires dans les établissements de santé. Synthèse de la réflexion régionale du 06 décembre 2005.
www.ccecqa.asso.fr/downloads/Atelier-06dec2005-AlertesSanitaires-CR.pdf
[6] : Manuel de certification des établissements de santé et guide de cotation de la Haute Autorité de Santé (H.A.S.). Edition 2007.
http://www.has-sante.fr/portail/upload/docs/application/pdf/20070601_manuelv2007.pdf
[7] : M. Guillaume Amman, rapport sur l’Elaboration et réalisation d'une enquête de satisfaction concernant les prestations du Département des Ressources Biomédicales du C.H.U. d'Amiens.
https://www.utc.fr/tsibh/public/tsibh/05-06/stages/amann/amann.html
[8] : Définition de la radiothérapie, site de l’I.R.S.N. ;
http://www.irsn.fr/index.php?position=risques_radiologiques_radiotherapie_definition
[9] : « Evolutions technologiques de la radiothérapie externe »,
Auteur : Myriam Coulibaly & Boris Geynet DESS TBH, année 2000/2001,
https://www.utc.fr/~farges/dess_tbh/00-01/Projets/radiotherapie/ProjetRadiotherapie.pdf
[10] : Image orientation des faisceaux,
http://www.chups.jussieu.fr/ext/radiotherapie/Radioth2.htm
[11] : Les accélérateurs rectilignes ou linéaires, http://fr.wikipedia.org/wiki/Acc%C3%A9l%C3%A9rateur_de_particules#Constructeurs
[12] : Portail d’échange biomédicale ; Technologies biomédicales sur le fonctionnement d’un accélérateur de particules,
http://www.technologies-biomedicales.com/index.php?mod=articles&ac=commentaires&id=17
[13] : « La radiothérapie : Après un siècle d’évolution, des nouveaux traitements « sculptés » à la forme de la tumeur ». Communiqué de presse du 6 octobre 2003,
http://www.curie.fr/upload/presse/cp_061003_fr.pdf
[14] : « Innovation en oncologie radiothérapie », dossier cancérologie rédigé par le Professeur Philippe Giraud, Technologies Hospitalière n°707, janvier – février 2008.
[15] : Cahier des Clauses Techniques Particulières, pour la fourniture et l’installation d’un accélérateur de particules au C.H.U. d’Amiens.
[16] : « Travaux a l’hôpital & risque aspergillaire »,
http://aplein.free.fr/IMG/pdf/Travaux_aspergillose_annexe2_LeMans.pdf
[17] : « Risque environnemental d’aspergillose », B. POTTECHER - Hygiènes 2000 – Volume VIII – n°6 ; P. 336-341.
[18] : « Fiche de diagnostique avant exécution des travaux », Gestion des risque liés aux travaux. (Disponible uniquement sur le réseau du C.H.U.).
[19] : Le permis de feu,
http://www.sham.fr/spip.php?article399
[20] : « Recommandation relatives à la recette des dispositifs médicaux de radiothérapie externe « . Sortie en mars 2008,
http://afssaps.sante.fr/htm/10/dm/radio_therapie/radio_therapie_recette.pdf
[21] : HosmaT® : Base de connaissances sur les Dispositifs Médicaux et les Vigilances sanitaires.
Législation relative à la radiothérapie,
http://www.hosmat.eu/assurqualite/som2therapie.htm
[22] : Bon de livraison du 5 mai 2008 de la commande Varian medical Systems,
N° 319609048 du 28 décembre 2007.
[23] : « Décision du 27 juillet 2007 fixant les modalités de contrôle de qualité interne des installations de RT externe »,
http://www.legifrance.gouv.fr/affichTexte.do?cidTexte=JORFTEXT000000825999&dateTexte
[24] : Catalogue radiothérapie electron density phantom model 062, documentation technique de fantôme de densité de référence,
www.meditest.fr
[25] : Catalogue radiothérapie fantôme tête et corps modèle 002H9K, documentation technique du fantôme CDTI,
www.meditest.fr
[26] : « Décision du 2 mars 2004 fixant les modalités de contrôle de qualité externe des installations de RT externe »,
http://www.legifrance.gouv.fr/affichTexte.do?cidTexte=JORFTEXT000000232845&dateTexte
[27] : Liste des organismes agréés par l’Afssaps pour le contrôle de qualité externe des installation de radiothérapie externe et de scannographe,
http://agmed.sante.gouv.fr/htm/10/dm/inddm.htm
[28] : Information sur le cancer du sein,
https://www.e-cancer.fr/Information-sur-les-cancers/Cancers-par-organe/op_1-ta_1-it_264-id_246-la_1-ve_1.html
[29] : S.Pons, A.Petit Gestion des risques liés à l’achat des D.M. ITBM-RBM Volume 26 2005 163-169p,
[30] : Décret n° 2006-975 du 1 août 2006 portant sur le code des marchés publics fait à Paris,
[31] : Documentation constructeur et devis proposé par la société Arplay Medical,
[32] : Documentation constructeur et devis proposé par la société Eckert & Ziegler, Bebig,
[33] : Documentation constructeur et devis proposé par la société Viewtec.
Enquête de l’ASN relative à la radiophysique médicale.
Giraud Ph., Yorke E., Jiang S., Simon L., Rosenzweig K., Mageras G. ; «Reduction of organ motion effects in IMRT and conformal 3D radiation delivery by using gating and tracking techniques».
Cancer / Radiother, 2006; 10: 269-282.
Giraud Ph., Grahek D., Montravers F., et al. « Contribution of CT and 18F-deoxy-glucose (FDG) image fusion for optimization of conformal radiotherapy of lung cancers ». Int J Radiat Oncol Biol Phys 2001; 50: 1249-257.
Lartigau E., Sarrazin T.; « Qualité et sécurité en radiothérapie. Risque & Qualité », 2006 ; 2: 101-106.
Mackie Tr., Kapatoes J., Ruchala K., et al. « image guidance for precise conformal radiotherapy ».Int J Radiat Oncol Biol Phys 2003; 56: 89-105.
Mohan R., Wang X., Jackson A., et al. «The potential and limitations of the inverse radiotherapy technique». Radiother Oncol 1994; 32: 232-248.
Publication CIPR 86 : « Prévention des expositions accidentelles chez les patients recevant une radiothérapie ».
Purdy JA. « From new frontiers to new standars of practice : Advance in radiotherapy planning and delivery ». From Radiat Ther Oncol 2007; 40: 18-39.
Woynar S., et al. ; « Amélioration de la sécurité en radiothérapie » : rapport de fin de chantier 2005 / 2006, Meah, juin 2007.
Yeung TK., Bortolotto K., Cosby S., Hoar M., Lederer E.; « Quality assurance in radiotherapy: evaluation of errors and incidents recorded over a 10 year period ».
Radiother Oncol, 2005; 3: 283-291.
retour sommaire
- Etude de marché d’une salle de radiographie simple capteur, dédié aux services des urgences. Pour se faire, comparaison de 3 salles dont 2 de chez G.E. et une de chez Philips, proposé par la centrale d’achat U.G.A.P,
- Participation à la fourniture et à l’installation d’un système de laser mobil de chez « A2J Laser Technology, Gamme Horus » au service de radiothérapie. Système de laser qui sera installé sur le scanner de radiothérapie G.E. CT Hispeed,
- Achat d’une chambre d’ionisation (PinPoint) petit champ de chez P.T.W.
Elément majeur pour rendre possible l’utilisation du nouvel accélérateur de particules,
- Achat d’un système de contrôle mécanique Iso-Align pour le service de radiothérapie.
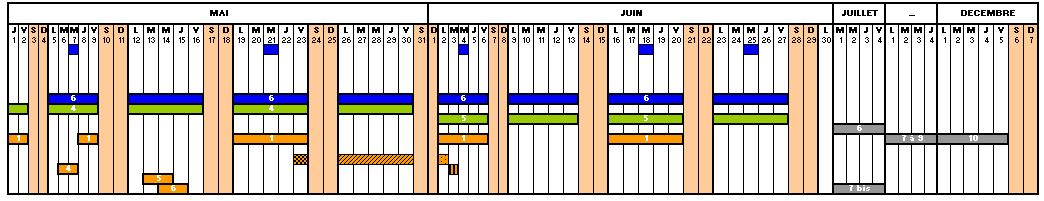

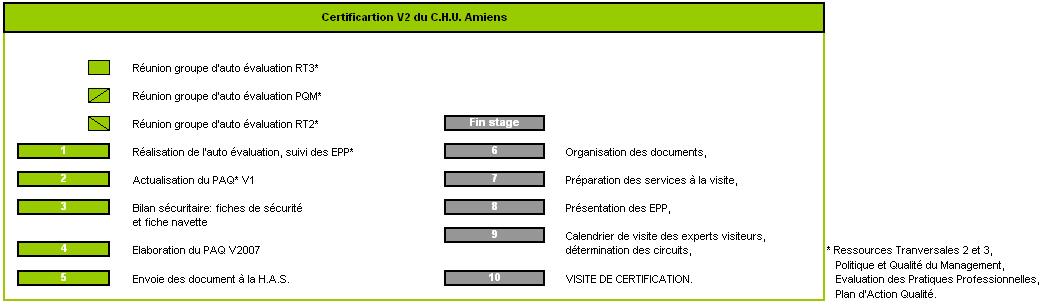
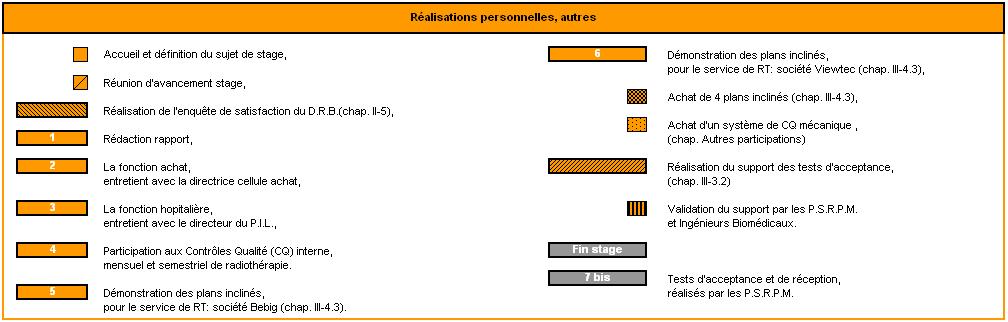
retour sommaire
Sommaire des annexes
retour sommaire
Annexe 1
retour sommaire
Annexe 2
retour sommaire
Annexe 1
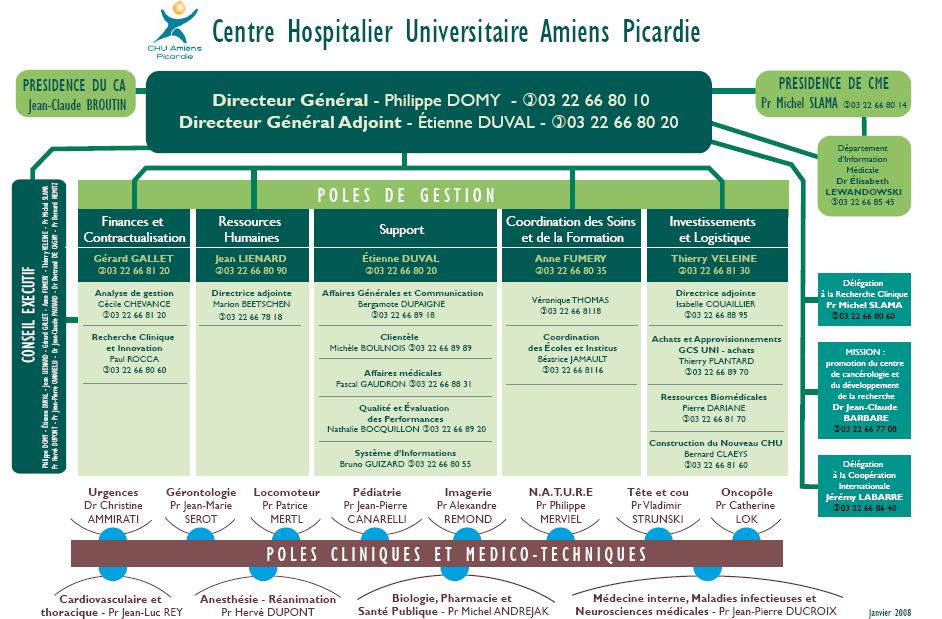
retour sommaire des annexes
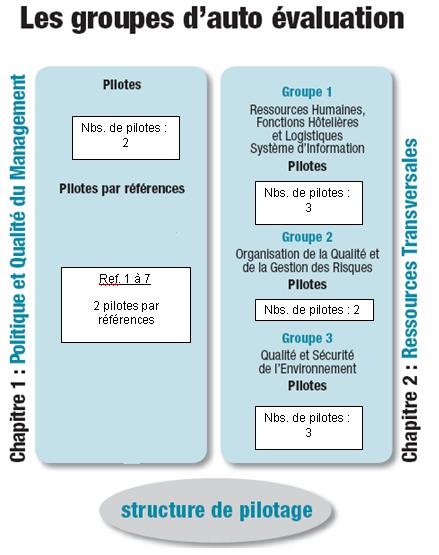
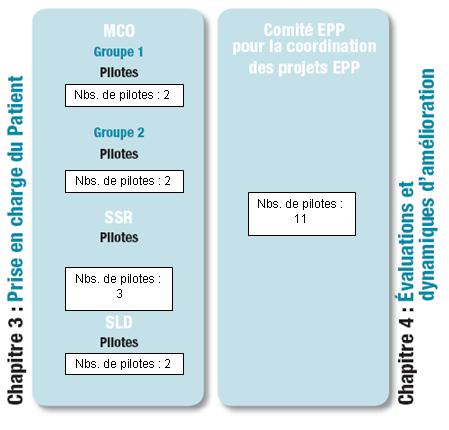
retour sommaire des annexes
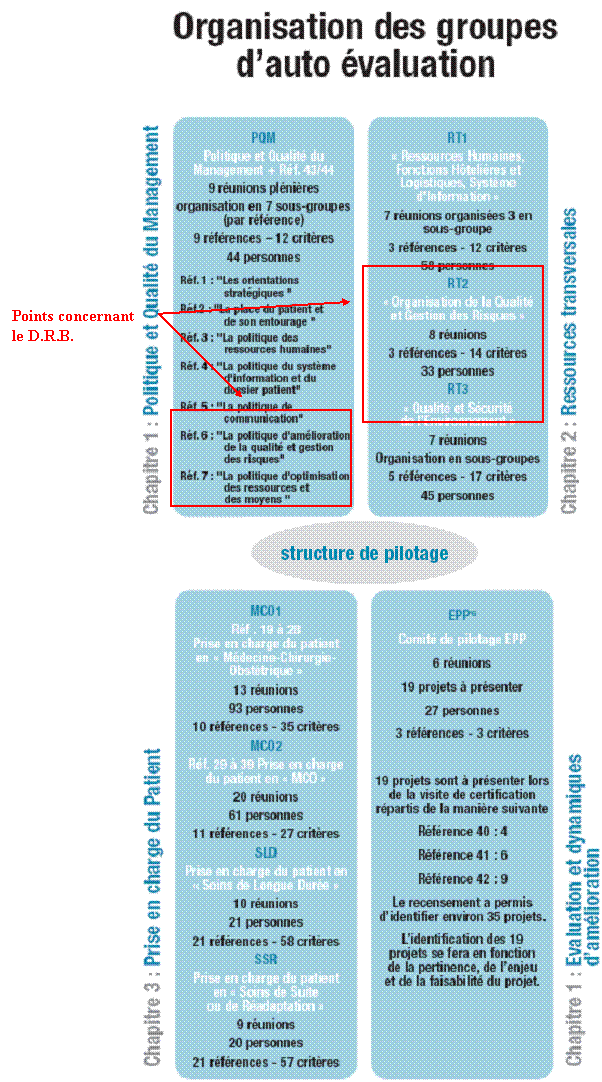
retour sommaire des annexes
« Le Département des Ressources Biomédicales : Une enquête une solution »
| Années |
Solutions proposées |
Solutions adoptées |
2006 |
Q1 à Q4 :
- Rappel des horaires d’ouverture des ateliers par le biais d’un envoi d’email aux cadres de santé.
Q5 à Q8 :
- Une prise en charge immédiate ; de diagnostic dans un premier temps à réaliser systématiquement à l’arriver d’un dispositif médical en panne dans les ateliers, afin de faire un choix rapide entre maintenance interne au DRB ou externe.
- La mise en place d’un étiquetage très visible sur les étagères de stockages, indiquant la date d’arriver du dispositif médical. Cela permettrait aux techniciens de voir en un coup d’œil depuis quand celui-ci est là et donc réagir en conséquence.
Q9 à Q12 :
- Informe le service de l’immobilisation prochaine d’un dispositif médical pour maintenance préventive, par l’envoi d’un mail quelques jours avant l’immobilisation.
Q13 à Q17 :
- Planifier les formations bien avant leurs réalisations (permettrait au cadre de santé de mobiliser plus de personnel).
- La durée et le contenu de la formation sur l’utilisation et l’entretien d’un nouveau dispositif médical sont jugés moyennement satisfaisant : Faire remplir un mini questionnaire de satisfaction à la fin de chaque formation (contenue du questionnaire cf. rapport stagiaire 2006).
|
Oui |
Non (pourquoi ?) |
|
|
|
|
|
|
|
|
|
|
|
|
Modification du questionnaire sur le fond et/ou la forme |
|
|
- Accompagner le questionnaire d’une brève présentation de D.R.B. (mission, organisation, composition),
- Créer une automatisation informatique de la collecte des résultats,
- Rendre la présentation du questionnaire plus agréable et dynamique,
- Faire la différence entre les résultats obtenus par l’atelier Nord et l’atelier Sud.
|
2008 |
Q1 à Q4 :
- Multiplier les affichages des horaires d’ouvertures, le stipuler directement sur le portail du Biomédical.
Q5 à Q8 :
- Afin de réduire les délais d’immobilisations dans l’armoire de stockage, les responsables techniques ont la tâche de vérifier une fois par semaine le matériel attestant une présence dans l’armoire supérieur à une durée d’une semaine.
- Information pour l’avancement de la maintenance corrective via Intrami : réaliser un mode d’emploi basique.
Q9 à Q12 :
- Sur la connaissance du matériel concerné par la maintenance préventive ;
Faire une liste de matérielle avec ; le D.M. concerné, la périodicité de l’intervention, par qui ? (l’atelier ou le fabricant) et le délai moyen d’immobilisation.
Rendre ce tableau disponible sur le portail du biomédical également accompagné d’un mode d’emploi.
- Information pour l’immobilisation du matériel, elle doit être systématiquement renseignée par les techniciens au surveillant du service ou au référent matériel, via la G.M.A.O (champ réservé à cet effet)
Q13 à Q17 :
- Planifier la formation une semaine à l’avance puis moduler cette échéance suivant la difficulté du cadre à réunir la majorité de son personnel.
- Réaliser plusieurs vagues de formation de manière à couvrir la totalité du personnel de santé.
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Modification du questionnaire sur le fond et/ou la forme |
|
|
- Lors des envois, insister quant à l’importance du questionnaire sur l’amélioration du service rendu.
|
|
|
2010 |
|
|
|
Modification du questionnaire sur le fond et/ou la forme |
|
|
retour sommaire des annexes
Référence concernant le D.R.B.:
Extrait (références : 6, 7, 11, 12, 14) du manuel de certification des établissements de santé et guide de cotation de la H.A.S. Edition 2007
Chapitre 1 Politique et qualité du management |
Référence 6
La politique d'amélioration de la qualité et de gestion des risques. |
Résumé |
Cette politique intègre les différents domaines de risque, cliniques et non cliniques. Elle vise à améliorer le service médical rendu au patient, la sécurité des personnes, la satisfaction du patient et des autres parties prenantes.
Les acteurs impliqués sont ; le directeur, le comité qualité, risques et vigilances, le représentant des instances, le responsable qualité et le gestionnaire de risques. Pour se faire, une politique formalisée d’amélioration de la qualité et de la gestion des risques est installée. L’implication de la direction, des instances et des professionnels de l’établissement doivent être clairement définies. L’identification des responsables et définition de leurs missions (désignation, fiches de poste, coordination, etc.) est à préciser. |
6.a
La direction et les instances définissent les objectifs de l’établissement en matière d’amélioration de la qualité et de gestion des risques. |
6.b
L’établissement définit et met en œuvre une politique d’évaluation des pratiques professionnelles en cohérence avec la politique d’amélioration de la qualité et de gestion des risques. |
Cette politique concerne les pratiques professionnelles des équipes de soins médicales et paramédicales et vise à améliorer la prise en charge du patient.
Les acteurs impliqués sont ; le directeur, le président de la commission médicale d’établissement (CME), le président de la sous-commission de la CME chargée de participer à l’élaboration d’une politique d’amélioration continue de la qualité et de la sécurité des soins. Le directeur ou responsable des soins responsables des secteurs d’activité. Les responsables et participants aux programmes ou actions d’évaluation des pratiques professionnelles (EPP) et enfin le responsable qualité.
Pour se faire, ce point est défini par la direction et les instances (en particulier la CME) de la politique d’EPP dans le cadre de la politique qualité et gestion des risques. |
Référence 7
La politique d’optimisation des ressources et des moyens. |
Le directeur, le responsable du service financier, les responsables des secteurs d’activité, le responsable du département d’information médicale (DIM) le responsable du système d’information (SI) ainsi que le contrôleur de gestion ont pour rôle (par exemple) de mettre en place la comptabilité analytique des fonctions et des activités, via les tableaux de bord des dépenses des pôles ou secteurs d’activité avec comparaison à l’échelle nationale des coûts, mais aussi le coût par groupes homogènes de séjours (GHS). De participer à des actions de benchmarking, etc.
Cette mise en œuvre est réalisable via le contrôle de gestion permettant de connaître les coûts par activité et par pôle ou secteur d’activité. Mais aussi la définition des responsabilités dans ce domaine et la communication des objectifs aux responsables des pôles ou secteurs d’activité. L’élaboration et la diffusion de tableaux de bord par pôle ou secteur d’activité, l’analyse des données en fonction des objectifs et réajustement pour la maîtrise des coûts. |
7.a
L’établissement met en œuvre un dispositif permettant la maîtrise des coûts. |
7.b
La politique d’investissement est optimisée. |
Le plan d’investissement annuel et pluriannuel repose notamment sur la fixation de priorités, d’un calendrier, d’un plan de financement des investissements, des modalités d’amortissements, la fixation des seuils de rentabilité, etc.
Cette optimisation est gérée par le directeur, le responsable financier, l’ingénieur biomédical, les responsables des secteurs d’activité et enfin le directeur des achats. La politique d’investissement peut s’appuyer sur une commission d’investissement et/ou d’équipements, une coordination des divers secteurs d’activité améliorant son efficience, un planning, la réalisation des taux d’utilisation, la durée d’amortissement, les outils de gestion pour le suivi, etc.
Ils s’aident du plan d’investissement annuel et pluriannuel défini et actualisé en cohérence avec les orientations stratégiques ou projet d’établissement. |
Chapitre 2 : Ressources transversales
C. Organisation de la qualité et de la gestion des risques |
Référence 11
La gestion des risques |
L’établissement s’appuie sur des ressources telles que celles provenant du CLIN, de la commission du médicament et des dispositifs médicaux stériles (COMEDIMS), du comité de sécurité transfusionnelle et d’hémovigilance (CSTH), de la médecine du travail, du CHSCT et des réclamations ou plaintes (PV des visites de sécurité ou de conformité).
Les acteurs concernés sont ; le directeur, le responsable qualité, le gestionnaire de risques, les correspondants des vigilances et le président du CLIN. Ils ont pour objectif d’organiser le recensement des informations sur les risques, de définir la responsabilité pour le recensement des informations et d’effectuer une veille réglementaire relative à la sécurité. |
11.a
L’établissement recense et utilise toutes les sources
d’information dont il dispose concernant les risques. |
11.b
La gestion des risques est organisée et coordonnée. |
La démarche structurée d’identification, de signalement et d’analyse des incidents et accidents survenus repose notamment sur un système et des outils mis en place pour signaler un événement indésirable et en analyser les causes.
Le responsable qualité, le gestionnaire de risques, les correspondants des vigilances, le président du CLIN, le médecin du travail, les membres du CHSCT et les responsables des secteurs d’activité, mettent en place une structure de coordination des risques (COVIRIS, cellule de gestion des risques ou équivalent, etc.). Définissent la responsabilité sur les domaines de risques (référents, vigilants, etc.). Etablissent une démarche structurée d’identification et d’analyse des risques a priori (secteurs à risque, risques professionnels, etc.). Mais aussi une démarche structurée d’identification, de signalement et d’analyse des incidents et accidents survenus. Puis une définition d’un programme global de gestion des risques. |
11.c
Les résultats issus des analyses de risque permettent de
hiérarchiser les risques et de les traiter. |
Cette hiérarchisation des risques passe par l’utilisation d’outils, de grille de criticité et nécessite de formaliser les conduites à tenir en cas d’incident ou accident, pour la mise en œuvre d’actions de réduction des risques. L’association des instances et professionnels à l’élaboration et à la mise en œuvre du programme d’actions de réduction des risques.
Pour se faire, un programme de gestion des risques ou document décrivant l’organisation de la gestion des risques est dirigé par plusieurs acteurs étant; le responsable qualité, le gestionnaire de risques, le correspondant des vigilances, le président du CLIN, la médecin du travail, les membres du CHSCT et également les responsables des secteurs d’activité.
Ils s’appuient sur des supports tels que le rapport annuel des vigilances et de la médecine du travail. Les procès-verbaux du CSTH, du CLIN, du CHSCT, de la CME, etc. Sans oublier le projet qualité ou programme d’actions de réduction des risques et les documents décrivant les conduites à tenir en cas d’incident ou accident. |
11.d
La gestion d’une éventuelle crise est organisée. |
La crise correspond à une situation exceptionnelle qui vient perturber le fonctionnement habituel de l’établissement et aboutit à une situation instable. Les conséquences de la crise sont dépendantes des modalités de réaction de l’établissement. S’il n’est pas possible de prévoir la nature et la forme de la crise, il est possible de se préparer à vivre une crise (organisation, définition des circuits d’alerte et des modalités de communication, simulation de crise) et d’en limiter ainsi les conséquences.
Pour se faire ; le directeur, le gestionnaire de risques, le chargé de communication ainsi que l’administrateur de garde, ont pour mission de définir une cellule de crise (responsables, rôles, etc.), un circuit d’alerte et d’Informer les professionnels.
Les supports leur permettant de répondre à cette nécessité, sont les documents rassemblant les informations clés utiles en cas de crise : conduite à tenir, liste téléphonique etc.
Les documents décrivant les dispositions applicables en cas de crise (générales et/ou spécifiques par secteur). Mais aussi le scénario de crise (types de crise, modalités de réaction adaptées) dans différents domaines de risque hospitalier. |
11.e
L’organisation des plans d’urgence pour faire face aux risques
exceptionnels est en place. |
Ces plans sont généraux (comme le plan blanc) ou spécifiques (plan canicule, pandémie
grippale, etc.).
Les risques exceptionnels sont les risques nucléaires, radiologiques, biologiques, chimiques, les accidents ou événements majeurs (attentat, pandémie, etc.).
Les principales personnes concernées sont le directeur, le responsable du plan blanc, les membres de la cellule de crise, le gestionnaire de risques, le référent du service d’urgence, le responsables des services directement concernés (urgences, SAMU, SMUR, réanimation, grands brûlés, labo, radio, etc.).
Ils ont pour objectif de formaliser et d’actualiser le plan blanc. D’établir des plans spécifiques sur les risques exceptionnels pour lesquels l’établissement est concerné. D’assurer la formation des professionnels (exercices de simulation etc.). Des modalités de communication interne et externe sont établies. |
Chapitre 2 : Ressources transversales
C. Organisation de la qualité et de la gestion des risques |
Référence 12
Le dispositif de veille sanitaire. |
Résumé |
La traçabilité est assurée selon les processus définis par la réglementation et mise en œuvre par le responsable qualité, le gestionnaire de risques, le correspondant des vigilances, le président du CLIN, le responsable des secteurs d’activité, le pharmacien, les membres du COMEDIMS, les membres du CSTH sans oublier le responsable technique et/ou biomédical.
Cet item est apprécié par la mise en oeuvre de la traçabilité, l’identification des produits de santé à tracer, la définition des responsabilités des différents professionnels et leur information.
Des supports tel que le tableau de bord de suivi (exhaustivité de la traçabilité), les comptes rendus des réunions du COMEDIMS, du CSTH et des réunions des comités de vigilance, les fiches de signalement d’événements indésirables, sont à exploiter. |
12.a
La traçabilité des produits de santé est assurée. |
12.b
Une organisation permettant de répondre à une alerte sanitaire concernant les produits de santé est en place. |
Cette organisation inclut, si nécessaire, le retrait de lots, le rappel des patients susceptibles d’avoir été exposés à un risque lors d’un précédent séjour, etc.
Elle est menée par ; le responsable qualité, le gestionnaire de risque, le correspondant des vigilances, le président du CLIN, le responsable des secteurs d’activité, le pharmacien, les membres du COMEDIMS, les membres du CSTH, le responsable technique et/ou biomédical. Ils établissent les procédures pour répondre à une alerte sanitaire descendante (responsabilités définies, réception, transmission, décision, mise en oeuvre) et ascendante (responsabilités définies, déclaration, analyse, information, etc.), de façon permanente (24 heures/24). |
12.c
La coordination des vigilances entre elles et avec le programme global de gestion des risques est assurée. |
Les modalités de coordination de la gestion des risques et des vigilances peuvent prendre plusieurs formes : structure de coordination, articulation des programmes et projets, participations croisées aux différents comités, etc.
Le président CSTH, le président CLIN, le gestionnaire de risques, le responsable qualité, le coordonnateur et correspondant des vigilances, le cadre hygiéniste et le pharmacien, assurent la coordination des vigilances, intègrent les vigilances dans le programme global de gestion des risques et contrôlent que l’information et les méthodes sont partagées. Pour se faire, ils s’appuient sur la description de l’organisation de la gestion des risques et des vigilances, du programme de gestion des risques, procès-verbaux du CSTH, du CHSCT, du CLIN, du COMEDIMS, etc. |
12.d
Une coordination est assurée entre l’établissement et les structures régionales et nationales des vigilances. |
Le coordonnateur, le correspondant des vigilances, le président du CSTH, le président du CLIN s’assurent que, la diffusion des informations provenant des structures nationales et régionales, le retour d’information aux structures régionales ou nationales est établi. Les vigilants de l’établissement participent aux activités des structures régionales et nationales.
Ils s’aident des comptes rendus, des réunions de comité de vigilance, de participation à des réunions régionales, etc. |
Chapitre 2 Ressources transversales
D. Qualité et sécurité de l’environnement |
Référence 14
La gestion des risques liés aux dispositifs médicaux. |
Résumé |
14.a
Le prétraitement et la désinfection des dispositifs médicaux non autoclavables font l’objet de dispositions connues et appliquées par les professionnels concernés. |
Définition d’un dispositif médical :
On entend par dispositif médical tout instrument, appareil, équipement, matière, produit, à l’exception de produits d’origine humaine, ou autre article utilisé seul ou en association, y compris les accessoires et logiciels intervenant dans son fonctionnement, destiné par le fabricant à être utilisé chez l’homme à des fins médicales, et dont l’action principale voulue n’est pas obtenue par des moyens pharmacologiques ou immunologiques, ni par métabolisme, mais dont la fonction peut être assistée par de tels moyens.
Cet item concerne le président du comité de lutte contre les infections nosocomiales (CLIN), l’équipe opérationnelle d’hygiène hospitalière (EOH), le correspondant hygiène, le pharmacien et tous professionnels concernés.
Ils ont pour mission par l’intermédiaire de documents ressources, d’établir les protocoles de prétraitement et de désinfection des dispositifs médicaux, validés par le CLIN, d’assurer la formation des professionnels concernés au prétraitement et à la désinfection des dispositifs médicaux, d’assurer la traçabilité du prétraitement et de la désinfection des dispositifs médicaux. |
14.b
Une organisation permettant d’assurer la qualité de la stérilisation est en place. |
Ici les acteurs hospitaliers concernés sont ; le personnel de stérilisation (par secteurs d’activité), le pharmacien, le président du CLIN, l’EOH, le correspondant hygiène et enfin le responsable qualité.
Ils ont pour mission ; la mise à disposition des professionnels une certification externe ou démarche d’assurance qualité en stérilisation via des protocoles et procédures, la formation régulière du personnel concerné.
La prise en compte des avis et recommandations des services d’inspection, des interfaces organisées avec les secteurs d’activité utilisateurs.
Les documents ressources recommandées sont ; le dossier de stérilisation, les protocoles et procédures de stérilisation, manuel qualité. Dans le cas d’une externalisation ; le cahier des charges qui lui est affecté, Les procès-verbaux des inspections relatives à la stérilisation et également le plan de formation. |
14.c
La maintenance préventive et curative des dispositifs médicaux est assurée. |
La maintenance préventive et curative des dispositifs médicaux passe par l’identification de personnes-ressources, une organisation connue des professionnels, la gestion de maintenance assistée par ordinateur (GMAO), un stock de matériel de dépannage, un inventaire à jour, un contrôle régulier du bon état des dispositifs médicaux, etc.
Cet item est évalué par la mise en place d’une politique générale de maintenance préventive et curative des dispositifs médicaux passant par une organisation définie et mise en œuvre. Il concerne le responsable technique et/ou biomédical, le correspondant de matériovigilance et le personnel utilisateur. La formation et l’information régulière du personnel utilisateur doivent également être assurée. Ce travail est réalisé par l’intermédiaire d’un inventaire des dispositifs médicaux, d’un protocole et procédure de maintenance, du registre de maintenance et de contrôle qualité des dispositifs médicaux, etc. |
retour sommaire des annexes
Tableau de suivi des déclarations de matériovigilances
Numéro de dossier |
Date |
Fournisseur |
Matériel concerné |
Origine |
Rapport transmis à Me Desablens le: |
Action suivie par |
Date clôture dossier |
Remarque: |
2008/004 |
08/01/2008 |
VIASYS |
Infant Flow Advance |
D. Piazza |
25/01/2008 |
D. Piazza |
25/01/2008 |
|
2008/005 |
13/02/2008 |
|
Lève-personnes |
F. Desablens |
R.A.S. |
P. Dariane |
15/02/2008 |
Lève-personnes toutes marques confondus.
Document de sensibilisation publié par l'Afssaps, le 07/12/07: "Mise au point sur la bonne utilisation des lève-personnes". |
2008/008 |
|
|
|
|
|
|
|
|
retour sommaire des annexes
Questionnaire de l’enquête de satisfaction du Département des Ressources Biomédicales et résultats
Enquête 2008
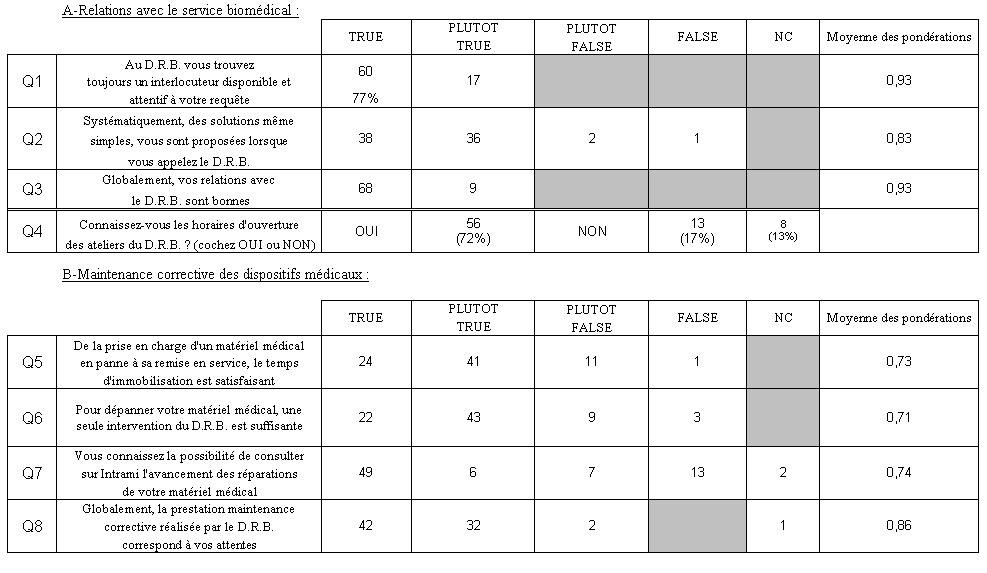
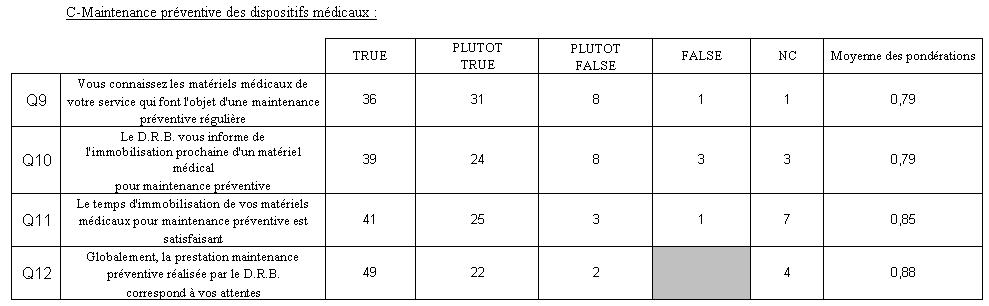
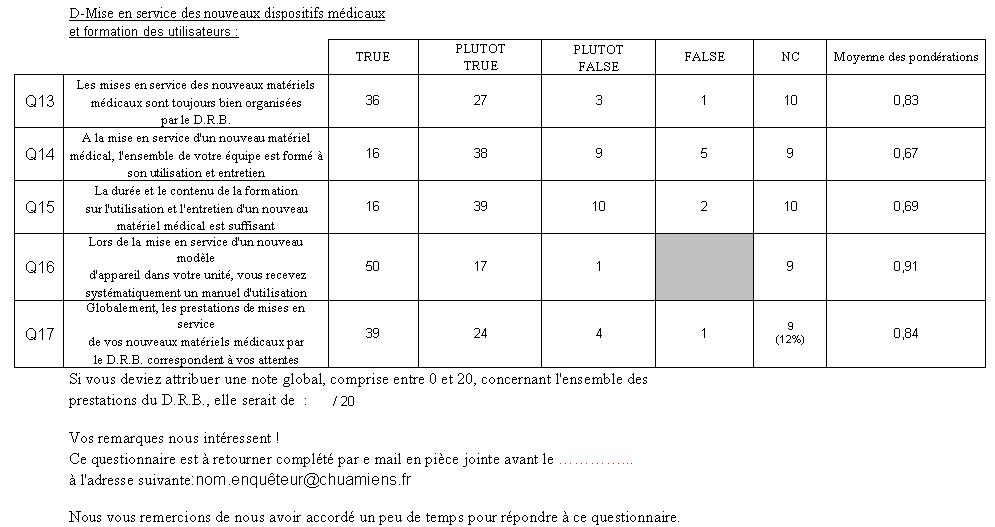
retour sommaire des annexes
Tableaux récapitulatifs des remarques des ateliers Nord et Sud (non exhaustif)
Hôpital Nord
Nom, prénom |
Services |
Note attribuée /20 |
Remarques |
… |
E3 SUD |
18 |
|
… |
C.G.O. |
16 |
|
… |
Athéna 0 et 1 |
16 |
Un interlocuteur est souvent disponible pour répondre à nos demandes. Relation de travail constructive. |
… |
SAMU 80 |
18 |
|
… |
Neuro chir est |
18 |
|
… |
Urgences |
17 |
Grande disponibilité des agents, les agents du DRB sont sympathiques et accueillants, dépannage rapide et efficace. |
Hôpital Sud
Nom, prénom |
Services |
Note attribuée /20 |
Remarques |
… |
Département Anesthésie |
16 |
C’est pas mal, excellente prestation, bonne relation entre les équipes. |
… |
Endocrinologie |
18 |
je trouve qu'en cas de difficultés quelconque, nous trouvons toujours un interlocuteur, qui nous informe, même si parfois l'attente peut sembler un peu longue.
Mais nous avons toujours une réponse et pour ma part, c'est ce qui me parait le plus important, voir même si nos demandes sont inhabituelles, nous trouvons toujours un terrain d'entente, je suis très satisfaite du service rendu. |
… |
Laboratoire de Virologie et Parasitologies |
16 |
|
… |
Bloc. Chir. Cardiaque |
16 |
|
… |
Hématologie clinique hospitalière et h.d.j. |
17 |
|
retour sommaire des annexes

retour sommaire des annexes
Annexe 2

retour sommaire des annexes
Cahier des Clauses Techniques Particulières du Clinac 2100C Silhouette
Caractéristiques générales de l’accélérateur |
Source Hyperfréquence : |
|
- Type (Klystron ou Magnétron) |
Klystron |
- Puissance (MW) |
5.5MW |
- Emplacement (inclus dans la structure mobile ou non) |
base du statif |
- Durée de vie moyenne dans les conditions normales de fonctionnement |
7 ans ou 21 000h de chauffage |
Guide d’onde : |
|
- Mode de fonctionnement (onde stationnaire ou progressive) |
onde stationnaire |
- Fréquence (MHz) |
2856 MHz |
- Type de vide (bars) |
5.10^-6 à 10^-7 Torr |
- Longueur du canon |
1.4m |
- Canon démontable |
oui |
Mode de fonctionnement : |
|
- Types possibles (statiques, arc,…) |
statique, dynamique (IMRT Step&Shoot et sliding windows), arcthérapie |
- Type(s) de modulation d’intensité (S&S, Sliding windows) |
les deux |
- Précision de la dose délivrée |
0.2 UM |
Gamme des mouvements : |
|
- Angulation statif |
|
+ affichages mécanique et digital (précision) |
± 185° (de 185 à 185E), précision : 0.5° |
+ gamme de vitesse (° par minute, maximum 360°/ min) |
36 à 360°/min |
- Rotation du collimateur |
|
+ affichages mécanique et digital (précision) |
± 165°, précision : 0.5° |
+ gamme de vitesse |
36 à 360°/min |
- Ouverture du collimateur (min - max) |
de -2 à +20 cm (mâchoires inférieures) et
de -10 à + 20cm (mâchoires supérieures) |
- Affichage digitaux (tout les mm) |
oui |
Données géométriques : |
|
- Distance axe du faisceau – capot du statif |
107 cm |
- Distance source-isocentre |
100 cm |
- Distance base du collimateur photon-isocentre |
41.5 cm |
- Hauteur de l’isocentre par rapport au sol |
129.5 cm |
- Sphère de déplacement de l’isocentre mécanique |
rayon < 1 mm |
- Décalage des champs parallèles opposés |
??? |
Bruit : |
|
- Dans la salle sans irradiation |
non connu |
- Dans la salle avec irradiation |
<65 dB au niveau de la tête du patient |
- Au pupitre de pilotage |
Dépend de l’implantation et du système R&V |
retour sommaire des annexes
Caractéristiques des faisceaux de photons |
Energies photons : |
|
-Gamme d’énergies photons (2 ou 3 points : de 4 MV à 25 MV) |
2 énergies (points photons mini) à choisir parmi :
Nomenclature BJR17 : (4 et 10 MV) ou (6 et 10 MV) ou (6 et 16 MV) ou (6 et 23 MV) ou (8 et 16 MV) ou (8 et 23 MV) |
- Débits de dose mesurés à l’isocentre |
|
+ en offre de base |
100 à 400 UM/min |
+ en option I-poste1-4 concernant la fourniture d’un débit de dose élargi en régime photons, intégrant le renforcement de radioprotection du bunker actuel si nécessaire. |
100 à 600 UM/min |
- Débit de dose maximum à l’isocentre en mode d’irradiation « corps entier photon » |
Le débit de dose à 1.6 m est de 888 UM/min correspondant à 2500 UM nominaux à l’isocentre |
- Mode d’irradiation en arc-thérapie |
|
+ plage de débit de dose par degrés de rotation |
0.5 à 10 UM/° |
+ plage de rotation |
360 ° |
+ sens de rotation possible |
Les deux sens |
+ précision de positionnement angulaire du statif |
0.5° |
Caractéristique dosimétrique du photon 1er point |
|
- Symétrie (%) pour quelles dimensions du champ |
2% pour un champ de 10*10 à 40*40 mesuré à une profondeur de 10 cm |
- Homogénéité (%) pour quelles dimensions du champ |
± 3% pour champ carré de 10*10 à 40*40 |
- Pénombre (profondeur de mesure) |
< 9 mm quelle que soit l’énergie pour un champ 10*10 cm² à 100cm et une profondeur de 1 cm |
- Rayonnement de fuite en dehors du champ |
2% |
Caractéristique dosimétrique du photon 2ème point |
|
- Symétrie (%) pour quelles dimensions du champ |
2% pour un champ de 10*10 à 40*40 mesuré à une profondeur de 10 cm |
- Homogénéité (%) pour quelles dimensions du champ |
± 3% pour champ carré de 10*10 à 40*40 |
- Pénombre (profondeur de mesure) |
< 9 mm quelle que soit l’énergie pour un champ 10*10 cm² à 100cm et une profondeur de 1 cm |
- Rayonnement de fuite en dehors du champ |
5% |
Caractéristique dosimétrique du photon 3ème point (option) |
|
- Symétrie (%) pour quelles dimensions du champ |
non applicable |
- Homogénéité (%) pour quelles dimensions du champ |
non applicable |
- Pénombre |
non applicable |
- Rayonnement de fuite en dehors du champ |
non applicable |
- Collimateur multilames : |
offre de base |
en option |
+ Nombres de lames |
80 |
120 |
+ Largeur des lames à l’isocentre |
1 cm |
0.5 cm pour les 40 paires de lames centrales et 1 cm pour les autres |
retour sommaire des annexes |
| Caractéristiques des faisceaux d’électrons |
Energies |
|
-Gamme d’énergies avec valeur intermédiaire |
5 énergies (points électrons mini) à choisir parmi les 4 groupes:
- Groupe I : 6, 9, 12, 15, 18 MeV
- Groupe II : 4, 6, 9, 12, 15 MeV
- Groupe III : 6, 9, 12, 16, 20 MeV
- Groupe IV : 4, 6, 9, 12, 16 MeV |
-Débits de dose mesurés |
|
+ offre de base |
100 à 400 UM/min |
+ en option «débit de dose élargi en régime électrons » |
100 à 1000 UM/min |
- Débit de dose maximum à l’isocentre en mode d’irradiation « corps entier électrons » |
Traitement en électrons à haut débit de dose pour l’irradiation cutanée totale en électrons. Le débit de dose à 1.6 est de 888 UM/min correspondant à 2500 UM nominaux à l’isocentre. Ce mode est disponible en 6 ou 9 MeV. |
- Mode d’irradiation en arc-thérapie électrons |
|
+ plage de débit de dose par degré de rotation |
0,5 à 16 UM/degré |
+ plage de rotation |
36 à 360°/min |
+ sens de rotation possible |
trigonométrique et anti-trigonométrique |
+ précision de positionnement angulaire du statif |
± 0,5 |
Faisceaux |
|
- Méthode d’homogénéisation des faisceaux (diffuseur, balayage, …) |
diffuseur |
Caractéristiques dosimétriques des faisceaux d’électrons |
|
- Energie n°1 : valeur en MeV |
|
+ Symétrie (%) pour quelles dimensions du champ |
2% pour les champs carrés 10*10 à 25*25cm² |
+ Homogénéité (%) pour quelles dimensions du champ |
±5 % pour les champs carrés 10*10 à 25*25cm² |
+ Pénombre (profondeur de mesure) |
< 9mm quelle que soit l’énergie pour un champ, 10*10 cm² à 100 cm et une profondeur à 10 cm |
- Energie n°2 : valeur en MeV |
|
+ Symétrie (%) pour quelles dimensions du champ |
Idem point électron 1 |
+ Homogénéité (%) pour quelles dimensions du champ |
Idem point électron 1 |
+ Pénombre (profondeur de mesure) |
Idem point électron 1 |
- Energie n°3 : valeur en MeV |
|
+ Symétrie (%) pour quelles dimensions du champ |
Idem point électron 1 |
+ Homogénéité (%) pour quelles dimensions du champ |
Idem point électron 1 |
+ Pénombre (profondeur de mesure) |
Idem point électron 1 |
- Energie n°4 : valeur en MeV |
|
+ Symétrie (%) pour quelles dimensions du champ |
Idem point électron 1 |
+ Homogénéité (%) pour quelles dimensions du champ |
Idem point électron 1 |
+ Pénombre (profondeur de mesure) |
Idem point électron 1 |
- Energie n°5: valeur en MeV |
|
+ Symétrie (%) pour quelles dimensions du champ |
Idem point électron 1 |
+ Homogénéité (%) pour quelles dimensions du champ |
Idem point électron 1 |
+ Pénombre (profondeur de mesure) |
Idem point électron 1 |
- Energie n°6 (en option) : valeur en MeV |
|
+ Symétrie (%) pour quelles dimensions du champ |
Idem point électron 1 |
+ Homogénéité (%) pour quelles dimensions du champ |
Idem point électron 1 |
+ Pénombre (profondeur de mesure) |
Idem point électron 1 |
- Energie n°7 (en option) : valeur en MeV |
|
+ Symétrie (%) pour quelles dimensions du champ |
Idem point électron 1 |
+ Homogénéité (%) pour quelles dimensions du champ |
Idem point électron 1 |
+ Pénombre (profondeur de mesure) |
Idem point électron 1 |
Collimateur |
|
- Description du système de collimation |
Applicateur électrons (6 applicateur fournis) |
- Mode de fixation du système de collimation (attache rapide) |
Glissière et encliquetage |
-distance usuelle de traitement |
3.2cm |
-distance base du collimateur électrons-distance usuelle du traitement |
3.2cm |
-système de maintien de caches additionnels (attache rapide) |
Pose sur la base de l’applicateur |
-nombre de collimateurs additionnels fournis en standard |
100 supports de moulage fournis |
-dimension max de ces collimateurs |
25x25 |
-poids du collimateur additionnel donnant le plus grand champ |
8.4 kg |
|
Irradiation synchronisée à la respiration du patient (option I- poste 1-10) |
-principe de détection du cycle respiratoire du patient |
Une camera infrarouge suit les mouvements d’un cube , en plastique très léger , placé sur la cage thoracique du patient .ceux ci sont transmis à une console qui autorise le traitement aux moments choisi du cycle respiratoire . la solution RPM est donc une solution de « gatting » respiratoire en respiration libre ce qui présente les avantages de ne nécessiter la participation active du patient (problèmes d’apprentissage, de tenue d’apnée) |
- sites cliniques français où ce mode est déjà utilisé de façon courante |
Voir liste ci jointe |
- Résolution temporelle du faisceau d’irradiation (délais d’asservissement du faisceau en ms) |
Le système de canon à grille des accélérateurs Varian permet d’avoir une impulsion on/off de 3µs (0.003 ms) |
-plage de choix de la fenêtre temporelle du tir sur le cycle respiratoire |
Entièrement au choix de l’utilisateur. L’irradiation peut se faire à n’importe quel moment du cycle respiratoire |
Pupitre de pilotage |
Fonctions générales |
|
Pré positionnement du bras depuis le pupitre |
Oui |
Pré positionnement du collimateur depuis le pupitre |
Oui |
Pré positionnement de la table depuis le pupitre |
Non, sauf l’option «remote couch» déplacement de table à distance |
Intégration de toutes les commandes (MLC, IMRT, « gatting ») |
Oui |
Nombre d’écrans |
1 pour la console du Clinac, et 1 pour la console intègre 4 D qui gère le système R&v , le portal vision et le MLC |
Type d’accès au logiciel de pilotage de l’accélérateur |
Numérique |
Type d’accès à l’ « over ride » des paramètres ( par mot de passe) |
Par mot de passe suivant le choix des utilisateurs |
Types de télémaintenance possibles (modem, réseau) |
Voir section télémaintenance |
Protocole d’importation de tout plan de traitement |
DICOM RT |
Standard d’affichage des valeurs géométriques (IEC001) |
Oui si demander a la commande |
Langage d’affichage des données textuelles (français) |
Français |
Commande accessible depuis la console de pilotage |
Voir ci-dessus |
Réalisations des faisceaux enregistrés localement |
Selon droit de l’utilisateur |
Si autres commandes, précisez |
Selon droit de l’utilisateur |
IMAGERIE EN TEMPS REEL |
Détecteur : |
Portal vision |
Type |
Silicium amorphe |
Surface utile de détection |
30x40 cm |
Résolution spatiale (FWHM) pour les énergies disponibles |
|
Dimensions de l’image à l’isocentre sans mouvement du détecteur (latérales et longitudinales) |
25.0 x 33.3 cm² (pour une distance isocentre-imageur de 20 cm) |
Dimensions de l’image à l’isocentre avec mouvement du détecteur (latérales et longitudinales) |
16.7 x 22.2 cm² (pour une distance source imageur de 180 cm) |
Dimensions du pixel à l’isocentre |
0.784 mm |
Distance détecteur - isocentre |
De 2.5 à 82 cm sous l’isocentre |
Méthode et fréquence de calibration |
Une calibration rapide du bras robotisé et de la chaine images est recommandée manuellement
Une console qualité de l’ensemble du système est recommandée trimestriellement
Paramètres vérifiés : position du bras et détecteur, bruit, contraste, résolution
2 types de calibrations :
- calibration rapide tous les mois
- calibration images : 20 min
-calibration du bras : 15 min
calibration complète recommandé tous les 3 mois . durée 1 H incluant la calibration mécanique et qualité image
d’autre part, celle-ci est réalisée lors de maintenance préventive |
Durée de vie annoncée du détecteur |
Les premiers imageurs portales ont été installés en 2000 et ont une excellente durée de vi
Durée de vie moyenne > 6 ans |
|
Présentation physique du système d’imagerie : |
-type de système (amovible, rétractable …) |
Imageur sur bras robotisé entièrement rétractable dans le contre poids de la machine |
-encombrement (longueur, largeur, hauteur …) |
52 x 52 x4 cm |
-reproductibilité mécanique (< 1mm à l’isocentre) |
<1 mm |
-type de système anticollision |
Contacteurs mécaniques sur le détecteur, et de chaque coté du bras |
Acquisition et visualisation des images : |
|
- temps d’acquisition minimal d’une image (en U.M) |
En mode faible dose : 1 UM |
-Fréquence d’acquisition du mode ciné |
12 images par secondes |
-Acquisition d’une image sur la durée totale d’un faisceau, y compris pour les faisceaux IMRT |
Oui |
Acquisition automatique d’une image pour chaque segment |
Oui |
-chargement automatique du faisceau affiché au pupitre de pilotage |
Oui |
-Méthode d’importation des DRR depuis la station de simulation virtuelle |
DICOM RT |
- importation des données textuelles séparées de l’image |
Oui |
-plage d’affichage des niveaux de gris (8 ,12 bits …) |
256 |
-type d’écran d’affichage |
Ecran plat couleur |
-verrouillage des paramètres de l’écran |
Oui |
-logiciel pour mesure de dosimétrie |
Option dosimétrie portale |
-logiciel pour contrôle de qualité de l’accélérateur |
Na |
-stockage, archivage, impression : |
Suivant le Lot 3 |
-capacité du disque dur en nombre d’images |
Suivant le Lot 3 |
- Archivage local des images (CD et DVD) |
Suivant le Lot 3 |
-Archivages distant des images |
Suivant le Lot 3 |
-type d’impression (papier, DICOM pour film) |
Papier et DICOM |
Système d’imagerie par tomographie ou stéréotaxique pour mise en œuvre de traitement sous contrôle 3D de traitements (Image Guided Radiation Therapy ) : option I poste 1 :14 |
- principe général de fonctionnement |
L’O.B.I. consiste en une source kV et un détecteur en silicium amorphe placé au bout de bras robotisée de chaque coté de l’accélérateur perpendiculaire au faisceau de traitement permettant l’obtention de clichés kV ou CBCT kV. |
- caractéristiques de la source émettrice de photons (générateur, tube …) |
Tube RX Varian G242
De points de localisation
Petit foyer de 0.4 mm
Grand foyer de 0.8 mm |
- caractéristiques de la chaine de détection des photons |
Détecteur silicium amorphe PaxScan® 4030CB
Matrice de 2048 x 1536 pixels
Surface active : 397 x 298 mm |
- temps d’exposition minimal / maximal |
4 à 250 ms en mode radiographie
4 à 32 ms en fluoroscopie
> 1 min en CBCT |
- plage de dose délivrée par coupe tomographique ? |
Dose typiques
-corps : 38 mGy (a 125 kV et avec un filtre « bow-tie »)
- tete : 90 mGy (a 125 kV et avec un filtre « bow-tie ») |
- possibilité d’imagerie volumique, si Oui, précisez les champs d’acquisition, les matrices de calculs et les durées de reconstruction volumique |
Longueur maximale du cylindre pour une acquisition unique : 17 cm
Longueur maximale pour un volume reconstruit : 50 cm (somme de 3 acquisitions)
Champ d’exploration :
- acquisition « full fan » : 26 cm
-acquisition « half fan » : 47 cm
dimension du tunnel virtuel : environ 95 cm
épaisseur des coupes : configurable de 0.5 à 10 mm
Matrice de reconstruction des images : 512 x 512 x 340
Résolution des images (voxel) : 0.5 mm3 |
- temps de reconstruction maximal pour un volume |
3 min en haute résolution |
- matrices des images obtenues |
512 x 512 x 340 |
- champ de vue mini / maxi
+ champ de reconstruction
+ champ affiché |
Voir ci-dessus |
- Résolution de contraste obtenue et condition de mesure (fournir des exemples d’imageries en format DICOM sur CD rom) |
Voir annexe |
- résolution spatiale des images obtenues en conditions de mesure |
Voxel de 0.5 mm3 |
- autres caractéristiques remarquables |
|
|
Possibilité de traitement stéréotaxiques des tumeurs du crane (option I poste 1-11) |
- nature des modifications de l’équipement proposé en offre de base |
|
+ de caractère matériel |
MLC 120 lames
Cadres stéréotaxiques avec ses vis et boulons
Accessoires d’indexation à la table du CT
Accessoire de repérage pour le CT
Cadre de positionnement optique avec grille de repérage
Support tête ajustable en hauteur et en rotation dans les deux axes
Cadre de calibration SRS
Cassette pour film radiographique, films et réticule
Pointeur isocentre
Accessoire de positionnement pour Clinac
Set de 13 collimateurs en cône, 5 ,8,10,12,14,16,20,22,24,26,28,30,35 mm
Système de guidage par camera infra rouge |
+ de caractère logiciel |
Mode stéréotaxique des commandes de la table |
-liste et nature des accessoires spécifiques de contention intégrés dans cette option |
Voir ci-dessus |
-liste et nature des accessoires de contention proposé en options supplémentaires |
|
Possibilité de traitement stéréotaxiques des tumeurs extra craniales (option I poste 1-12) |
-nature des modifications de l’équipement proposé en offre de base |
|
+ de caractère matériel |
MLC 120 lames |
+ de caractère logiciel |
|
-liste et nature des accessoires spécifiques de contention intégrés dans cette option |
Système body |
-liste et nature des accessoires de contention en options supplémentaires |
|
Contraintes d’installations des équipements |
Alimentation électrique |
|
-tension d’alimentation (V) |
140 VAC, triphasé, neutre et terre 50 HZ |
-courant max (A) |
65 A |
-Puissance (VA) |
45 KVa (105 KVA), -3 KVA |
-résistance max de la ligne de terre |
Terre de bonne qualité, section de câble reliant les éléments d’au moins 25 mm² |
-Impédance de l’alimentation électrique |
39 m Ohm recommandé |
-type de protection (courbe) |
Disjoncteur voir manuel de pré installation |
-préciser les éléments qui doivent être alimentés par un onduleur |
Non nécessaire pour l’accélérateur, conseillé pour les postes du pupitre de commande |
Contrainte d’environnement |
|
-conditions de fonctionnement |
|
-gamme de température (°C) |
16 / 27 ° C |
-gradient de température (° C/ h) |
Pas de données constructeur, la machine supporte les variations de température sur la plage 16 / 27 °C |
-Gamme d’hygrométrie (%) |
15 /80 % d’humidité relative |
-gradient d’hygrométrie (% / h) |
La machine supporte les variations d’humidité sur la plage donnée ci-dessus |
+ dans l’air ambiant de la salle d’examen |
16/ 27 ° C |
+ dans le circuit d’eau glacée |
Entre 10 et 25 °C (idéalement 15 °C) |
+ préciser les caracteristiques demandées au circuit d’eau glacée |
Voir manuel de pré installation (CD) |
-incompatibilités éventuelles du bunker actuel et des infrastructures techniques existantes avec l’équipement proposée (à détailler obligatoirement) |
Voir plans et contrainte d’implantation |
FORMATION |
Décrire les prestations de formation initiale prévues avant l’installation de l’équipement |
|
Pour deux physiciens |
|
-prestation |
Voir offre + descriptifs formation
Formation acceptance Clinac et Formation assurance Q |
-durée |
1 semaine chacune |
-lieu pressenti |
Las Vegas ou Paolo Alto USA |
Pour deux médecins |
|
-prestation |
Voir offre + descriptifs formation
Formation acceptance Clinac et Formation sur site Portal Vision |
-durée |
Total de 2 semaines |
-lieu pressenti |
Dans votre centre, la formation se termine par les premiers patients cliniques avec notre Ingénieurs d’application sur site pour tout support |
Pour les manipulateurs(trices) |
|
-prestation |
Voir offre + descriptifs formation
Formation acceptance Clinac et Formation sur site Portal Vision |
-durée |
Total de deux semaines |
-lieu pressenti |
Dans votre centre, la formation se termine par les premiers patients cliniques avec notre Ingénieurs d’application sur site pour tout support |
|
Décrire les prestations de formation initiale prévues sur notre site après l’installation de l’équipement, lors de sa mise en route |
-durée de présence d’un ingénieur d’application à la mise en route pour les applications standards |
Oui |
-Qualification de l’interlocuteur |
Ingénieur spécialiste d’application Varian connaissant parfaitement le produit (Qualifié DATR) |
-périodicité et durée de présence d’un Ingénieur d’application quelques semaines après mise en route |
Voir option de contrat de maintenance |
-Qualification de l’interlocuteur |
Ingénieur spécialiste d’application Varian connaissant parfaitement le produit (Qualifié DATR) |
-durée de présence d’un ingénieur d’application à la mise en route pour les applications cliniques avancées demandées en option |
Suivant option, voir offre |
-Qualification de l’interlocuteur |
Ingénieur spécialiste d’application Varian connaissant parfaitement le produit (Qualifié DATR) |
Formation technique
-Initiale / Obligatoire pour CQ interne et de bon fonctionnement de l’accélérateur Linéaire (2 physiciens , 1 technicien biomédical , 2 manipulateurs) |
|
-prestation |
Voir ci dessus |
-durée |
Voir ci dessus |
-lieu pressenti |
Voir ci dessus |
-initiales obligatoires en usine pour principe de fonctionnement, réglages physiques et contrôle de qualité avancés des faisceaux pour au moins un physicien |
Voir ci dessus |
-prestation |
Voir ci dessus |
+nombre de personne concernées |
Voir ci dessus |
-durée |
Voir ci dessus |
+ délai maximum de réalisation après installation |
Voir ci dessus |
-lieu pressenti |
Voir ci-dessus |
-Eventuelle pour deux techniciens biomédicaux dans un but de maintenance en collaboration avec le constructeur, avec diagnostic de premier niveau à la charge du CHU |
|
+ prestation |
Formation « technical maintenance » Niveau 1 et 2 |
+ coût éventuel |
Voir offre de maintenance |
+taux de remise sur contrat SAV découlant de cette maintenance participative |
Se reporter aux propositions de contrat de maintenance partagé |
+nombre de personnes concernées |
Au minimum une personne doit suivre les formations TM1 et TM2 |
+durée |
Deux semaines (par formation) |
+ délai maximum de réalisation après installation |
24 mois |
+ lieu pressenti |
Las Vegas USA |
Evolutivité |
Pour chaque évolution importante reçue antérieurement |
|
-la nature de l’évolution matérielle et/ ou logicielle |
Le Clinac est constamment mis à jour pour supporter les nouvelles techniques. le MLC a subit 3 Mise A Jour (MAJ) importantes : le 52 lames a été mises à jour en 80 lames CR. le MLC 80 CR a été mis à jour en MLC 80 millenium. Le MLC 120 Millenium est apparu. le Portal Vision à chambre d’ionisation est apparue en 1995 ? il a été remplacé en 2000 par les As 500 au silicium amorphe. Puis sont apparues les As500 II et enfin les As1000 qui disposent de systèmes électroniques améliorés : plus rapide, plus sensibles avec plus de résolution. |
- sa Date de parution en France |
Voir ci-dessus |
-son cout d’implantation |
Variable suivant le produit |
Pour chaque évolution future envisagée pour le produit |
|
-la nature de l’évolution matérielle et / ou logicielle prévue |
Une évolution du plateau de table tout en carbone, sans rails est prévue ainsi qu’un MLC 120 lames à haute définition ( 2.5 mm à l’isocentre) |
- sa date de parution prévue en France |
Le plateau de table est prévu pour le premier trimestre 2007. Le MLC pour le dernier trimestre 2007 |
-son cout approximatif d’implantation |
50.000 euros approx pour le plateau de table. non déterminé à ce jour pour le MLC 120 HCD |
Comment la technologie utilisée permet-elle cette évolution ? |
Varian accorde beaucoup d’importance au potentiel d’évolution de ses machines ; le maximum est fait pour permettre des mises a jour des systèmes installés aux dernières technologies |
Comment l’architecture de l’équipement favorise t elle cette évolution, |
L’architecture est toujours pensée en terme de modalité pour pouvoir s’adapter aux dernières évolutions. par exemple, les Clinacs installés actuellement disposent d’un espace libre dans le staff pour pouvoir accueillir dans le futur une mise à jour IGRT |
Taux de remise commerciale applicable pendant la durée de vie de l’appareil sur |
|
-les évolutions matérielles |
10 % |
-les évolutions logicielles (avec nouvelles fonctionnalités) |
Suivant contrat de maintenance |
|
Service Apres Vente |
-société en charge de la maintenance de l’accélérateur linéaire de particules, objet du poste 1 |
Société Varian Medical Systems
283, rue de la Minière 78535 BUC France |
- adresse et coordonnées téléphoniques de l’agence SAV affectée au Chu d’ Amiens |
Via le centre d’appel numéro vert : 0 800 025 025 |
-nombre de techniciens formés au niveau régional |
Doté d’une équipe de techniciens spécialisés sur l’accélérateur |
- nombre de techniciens formés au niveau national |
48 ingénieurs accélérateurs |
- nombre d’ingénieurs formés au niveau régional |
17 ingénieurs systèmes |
Vos techniciens sont ils dotés d’un système d’appel |
Via le centre d’appel |
-délai d’intervention garantie sur appel téléphonique au delà de l’année de garantie |
Apres réception d’un appel dans le cadre d’un contrat tout risque. le délai d’intervention sur site est de 4 heures, en cas de pannes totales, 8 heures dans les autres cas. |
-horaires pratiqués |
De 8 h a 19 h |
-liste des opérations de contrôle et d’entretien conseillés avec la durée et la fréquence des arrêts |
Cf. contrat de maintenance |
AUTRES |
|
-avez-vous des accords de complémentarité ? |
|
+ avec d’autres entreprises ? si oui, pour quelle activité |
NA |
+ avec des constructeurs ? |
NA |
- cout des interventions en dehors du forfait de maintenance |
|
+tarif horaire de main d’œuvre en Euros TTC |
285 euros TTC |
+ cout de déplacement en Euros TTC |
285 euros TTC |
Contrat annuel de maintenance (Lot 1, poste 2) |
Remplir un tableau pour chaque type de formule proposée, et chaque configuration couverte (offre de base ou variante complète) |
Offre de basse : 3.250 heures de chauffage /an
Horaires d’intervention : lundi /vendredi de 8h00 a 18h00 |
-type de formule proposée |
Contrat tout risques |
-cout annuel en Euros TTC pour les horaires habituels |
Voir tableau des prix |
+ sans couverture des options |
Voir tableau des prix |
+ y compris la couverture tous risques des options (prestations et cout à détailler option pour celles ayant une incidence financière sur le contrat de base) |
Voir tableau des prix |
- cout additionnel au contrat de base pour prise en charge d’horaires élargis de traitement, et par tranche de 100 heures de chauffage supplémentaire (entre 3250 et 3550 heures annuelles) option I, poste 2-1 |
2 ù du forfait annuel par tranche de 100 heures |
-cout additionnel au contrat de base pour intervention sur site les jours ouvrables de la semaine de 18h00 a 20h00, option I poste 2-2 |
La durée des interventions du technicien sera aussi réduite que possible. Ces interventions sont effectuées de manière à ne causer que le minimum de gène dans le fonctionnement du site |
cout additionnel au contrat de base pour intervention sur site les samedis matins (hors jours féries légaux), de 8h00 a 13h00, option I poste 2-3 |
En principe il n’est pas prévu d’intervention le weekend et jour féries. cependant Varian saurait répondre aux urgences |
- cout de l’extension de garantie de deux ans de la période initiale incluse dans l’offre de base : option obligatoire I poste 1 -23 |
Voir tableau des prix |
-engagement sur la limitation d’évolution des prix après la 1ere période de 3 années |
A définir en fonction de la configuration de l’équipement à l’issue de ces 3 ans. |
-Indiquer le taux prévisionnel de disponibilité de l’installation (selon article IX du CCTP) et la durée annuelle de fonctionnement prise en compte |
Le taux prévisionnel de disponibilité du système est estimé à 97 %pour une activité de 2500 heures |
- les conditions de maintenance sont elles les mêmes pour tous les composants de l’installation ? Si non, indiquer les conditions de maintenance spécifiques pour : |
Voir annexe 1 du contrat de maintenance |
+ statif |
couvert |
+ lit de traitement |
couvert |
+ source hyperfréquence |
couvert |
+ canon à électrons |
couvert |
+ section accélératrice |
couvert |
+ détecteur numérique pour imagerie haute énergie en offre de base |
Couvert dans la limite de 1 par an |
+ tube à RX pour imagerie tomodensitométrique option I poste 1-14) |
|
+détecteur numérique pour imagerie tomodensitométrique (option I poste 1-14) |
Couvert |
+informatique (matériel et logiciel) |
Voir annexe contrat de maintenance |
+ collimateur multi lames |
Couvert |
+autres composants particuliers |
|
|
Maintenance préventive |
+nombre de visites de maintenance préventive |
La fréquence de visite est déterminée selon un calendrier fixé en accord avec les responsables de programme ; le temps de mise à disposition des équipements pour cette opération dépend de chaque type de matériel, |
+ durée de visite de maintenance préventive |
Pour le Clinac 3 PMI de 2 jours par an, MLC 2 PMI de 1 jour, portal vision 1 jour par an, si OBI 2 PMI de 1 jour |
+la maintenance préventive peut elle être effectuée le samedi ? si oui, a quelles conditions, |
Pas prévu à ce jour |
+ possibilité d’installer l’antivirus du CHU (Network Associates) |
Le Client est responsable de la gestion et de la sauvegarde de ses bases de données |
+modalités d’application périodiques des mises à jour de sécurité (Security Update) sur les différents systèmes d’exploitation fournis ? préciser |
Il est également de la responsabilité des clients d’assurer la sécurité et la protection de leurs réseaux informatique. le Client est responsable de maintenir une protection anti virus à jour ;, de mettre en place un dispositif de type «pare feu» , afin de sécuriser une éventuelle connexion à internet et d’appliquer les mises à jour de sécurité de Microsoft |
Maintenance corrective |
|
+délai d’intervention pour une panne bloquante |
Moins de 4 heures |
+ horaires habituels d’intervention/ |
En offre de Base |
Du lundi au vendredi |
8h – 18 h00 |
Le samedi |
Non prévu |
+ intervention en dehors de ces heures est elle envisageable ? si oui, donnez précisions |
Non envisagé a ce jour |
+intervention commencé pendant les heures habituelles peut elle continuer en dehors de ces heures ? |
La durée des interventions du technicien sera aussi réduite que possible |
+ si oui, le dépassement d’horaires entraine t-il une facturation |
Ce cout sera pris en charge dans le cadre du contrat |
+ nombre illimité d’interventions curatives par an ? si non, préciser les conditions contractuelles |
Dans le cadre d’un contrat tout risque, les interventions curatives si justifiées, sont illimitées |
Télémaintenance : existe-t-il une aide à la correction par téléphone ? |
Varian Medical Systems dispose d’un système Smart connect : voir documentation. il suffit que le poste soit équipé d’une connexion internet ADSL pas de plus value sur le contrat de maintenance |
+pendant les heures habituelles ? |
Du lundi au vendredi de 8h00 à 19h00 sauf weekend et jours fériés |
+ une partie de la maintenance se fait elle par télémaintenance ? |
Le malheur parti des pannes peuvent être réglées par télémaintenance |
Les fournitures et les pièces détachées sont elles comprises dans le contrat ? |
Voir article V des conditions générales + exclusion particulières et annexe I |
+ si non, précisez lesquelles sont exclues et le prix de celles-ci ? |
Voir liste Jointe des accessoires et des consommables non couverts par le contrat |
- l’évolution des logiciels est elle prévue ? |
|
+ si oui, indiquer éventuellement l’échéance prévisionnelle. |
Modifications relatives aux fonctionnalités acquises |
-L’évolution du matériel est elle prévue ? |
|
+ si oui, indiquer éventuellement l’échéance prévisionnelle ? |
A définir avec le client |
+ autres observations |
|
+ indiquer les contraintes particulières (limites, exclusion, autres) |
Voir cahiers des clauses générales |
+donner le cout de couverture complémentaire en euros TTC pour chaque option ou variante susceptible de modifier le montant du contrat de base |
Cf. tableau des prix |
+ cout des interventions en dehors des heures normales ou des causes normales couvertes par le contrat |
Défini en fonction de la panne |
- préciser les horaires de facturation |
|
-prix horaire de main d’œuvre en euros TTC |
Hors contrat 285 Euros TTC |
- prix déplacement en euros TTC |
Hors contrat 28 Euros TTC |
retour sommaire des annexes
retour sommaire des annexes
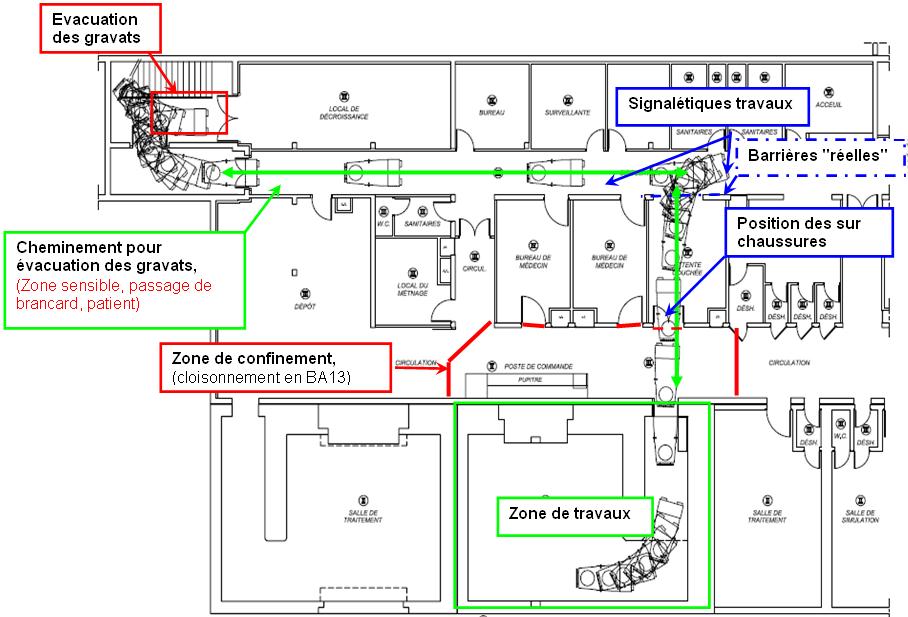
retour sommaire des annexes
retour sommaire des annexes

Ce support de travail est une aide à la réalisation des tests d’acceptance et de réception d’un accélérateur de particules linéaire.
Il s’appuie principalement sur les textes suivants ;
- Décision du 27 juillet 2007 fixant les modalités de contrôle de qualité interne des installations de radiothérapie externe,
-
Recommandations relatives à la recette des dispositifs médicaux de radiothérapie externe diffusée par l’ Afssaps en mars 2008 (§ 7.3).
1) Tests des dispositifs de sécurité :
« Systèmes de sécurité »
- Indicateurs relatifs à la présence du faisceau :
La signalisation lumineuse au dessus de la porte d’accès et dans la salle de traitement fonctionne correctement :
□ oui □ non □ non applicable (n.a.)
- Dispositifs d’arrêt d’urgence :
L’installation ne peut pas redémarrer lorsque le dispositif d’arrêt d’urgence est enclenché et que la machine est éteinte :
□ oui □ non □ n.a.
La collision simulée arrête impérativement tous les mouvements du dispositif :
□ oui □ non □ n.a.
- Dispositifs de commande de l’appareil de traitement et table de traitement :
La programmation des mouvements du bras ou de la table n’est possible qu’en actionnant simultanément deux interrupteurs de sécurité :
□ oui □ non □ n.a.
- Accessoires hors contention : filtre en coin, applicateurs pour faisceaux d’électron … :
La désinsertion des accessoires est impossible :
□ oui □ non □ n.a.
La déformation physique des accessoires est visible :
□ oui □ non □ n.a.
Lorsqu’il y a non-conformité des accessoires, ceux-ci doivent être remplacés :
□ oui □ non □ n.a.
- système de surveillance du patient :
Le système de surveillance visuelle ET auditif du patient fonctionne correctement :
□ oui □ non □ n.a.
« Systèmes d’imagerie portale »
Les mouvements du dispositif sont arrêtés lorsque toute collision est simulée :
□ oui □ non □ n.a.
retour sommaire des annexes
2) Tests mécaniques :
« Caractéristiques mécaniques des accélérateurs et dispositifs de télécobaltherapie »
- Correspondance de l’axe mécanique du collimateur principal avec l’axe du faisceau lumineux :
L’axe de rotation du collimateur est vertical :
□ oui □ non □ n.a.
Quelque soit l’angle du collimateur, la projection du centreur à la distance normale du traitement (DNT) et à DNT + 20 cm reste dans un cercle de diamètre inférieur ou égale à 2 mm dont le centre est situé à une distance inférieur ou égale à 1 mm de l’axe vertical du collimateur :
□ oui □ non □ n.a.
- Centrage des collimateurs secondaires fixes ou amovibles avec l’axe de rotation du collimateur principal :
Lorsque vous placez le collimateur suivant trois angles différents , l’axe du collimateur secondaire reste dans un cercle de diamètre inférieur ou égale à 2 mm dont le centre est situé à une distance inférieur ou égale à 1 mm de l’axe vertical du collimateur vertical
(Cf. ci-dessus) :
□ oui □ non □ n.a.
- Détermination de la position de l’iso centre :
Le diamètre de l’enveloppe des variations de position de l’iso centre en fonction de la rotation du bras est inférieur ou égal à 2 mm :
□ oui □ non □ n.a.
L’écart entre la distance indiquée par le télémètre et la distance réelle mesurée à l’iso centre (DNT – 20 Cm et DNT + 20 cm) ne dépasse pas deux fois celui mesuré lors du contrôle de qualité interne :
□ oui □ non □ n.a.
- Orthogonalité et symétrie des éléments des collimateurs :
Pour l’orthogonalité des collimateurs simples et avec le champ de dimensions maximales, les mâchoires adjacentes forment un angle de 90° +/- 1° :
□ oui □ non □ n.a.
Pour la symétrie des collimateurs simples et avec le champ de dimensions maximales, la différence des distances séparant l’axe mécanique du faisceau et des bords du champ lumineux mesurés le long de chaque axe principal reste inférieure ou égale à 1mm ramené à la DNT :
□ oui □ non □ n.a.
Pour l’orthogonalité des collimateurs multi lames la différence des deux distances mesurée entre chacune des 2 extrémités de la lame étudiée dans un champ rectangulaire et la mâchoire perpendiculaire au sens de deux déplacements des lames, reste inférieur ou égale à 1 mm :
□ oui □ non □ n.a.
Pour la symétrie des collimateurs multi lames et avec le champ de dimensions maximales, la différence des distances séparant l’axe mécanique du faisceau, matérialisée par la projection du réticule, des bords de chaque lames mesurées le long de chaque axe principal, reste inférieure ou égale à 1 mm ramené à la DNT :
□ oui □ non □ n.a.
- Affichage des dimensions du champ d’irradiation :
L’écart entre chaque dimension du champ affichée et chaque dimension du champ lumineux mesurée à la distance de référence est inférieur à 2 mm :
□ oui □ non □ n.a.
Quelque soit le sens d’ouverture ou de fermeture du collimateur, l’affichage est reproductible :
□ oui □ non □ n.a.
- Exactitude et répétitivité du positionnement des lames des collimateurs multi lames :
Sur trois postions différentes des bancs de lames X1 et X2 une position sur l’axe et deux autres positions asymétriques de part et d’autre de l’axe, la position réelle de chaque lame ne s’écarte pas de plus de 1 mm :
□ oui □ non □ n.a.
- Echelles angulaires du collimateur et du bras :
La tolérance sur la valeur de l’angle et de +/- 1° :
□ oui □ non □ n.a.
« Table de traitement »
L’amplitude du déplacement horizontal de la projection lumineuse de l’axe du faisceau vertical ne dépasse pas +/- 2 mm dans toutes les directions pour des hauteurs de table variant de + 20 cm à -20 cm par rapport à l’iso centre :
(Si dépassement de plus de 2 fois cette tolérance, une remise en conformité sera nécessaire dans un délai de 2 mois maximum)
□ oui □ non □ n.a.
- Rotation isocentrique de la table :
Sur toute la course circulaire de la table, la projection lumineuse de l’axe vertical du faisceau décrit un cercle de diamètre inférieur ou égale à 2 mm au niveau de l’iso centre :
(Si dépassement de plus de 2 fois cette tolérance, une remise en conformité sera nécessaire dans un délai de 2 mois maximum)
□ oui □ non □ n.a.
- Rigidité de la table et horizontalité du plateau :
Pour le déplacement longitudinal, au niveau de l’isocentre et à 20 cm de part et d’autre de l’isocentre, l’écart entre les hauteurs du plateau de table n’excède pas 5 mm lorsque celui-ci supporte une charge de 50 kg placée à l’extrémité de la table en direction du bras :
(Si dépassement de plus de 2 fois cette tolérance, une remise en conformité sera nécessaire dans un délai de 2 mois maximum)
□ oui □ non □ n.a.
Pour le déplacement transversal, au niveau de l’iso centre et à 20 cm de part et d’autre de l’iso centre, l’écart entre les hauteurs du plateau de table n’excède pas 2 mm lorsque celui-ci est en charge :
(Si dépassement de plus de 2 fois cette tolérance, une remise en conformité sera nécessaire dans un délai de 2 mois maximum)
□ oui □ non □ n.a.
- Echelle de position de la table de traitement :
La précision doit être au minimum de 2.5 mm pour les échelles linéaires et de 1° pour les échelles circulaires, lorsque le plateau est en charge :
(Si dépassement de plus de 2 fois cette tolérance, une remise en conformité sera nécessaire dans un délai de 2 mois maximum)
□ oui □ non □ n.a.
« Dispositifs de centrage annexes et d’aide au positionnement (lasers, diodes) »
- Critères d’acceptabilité :
Pour les centreurs latéraux , longitudinaux et dans le plan horizontal passant par l’iso centre , l’écart de superposition du faisceau lumineux généré par le centreur avec l’axe principale du collimateur , bras à 90 ° , ne dépasse pas 2 mm pour deux points situés à +/- 20 cm de l’iso centre :
□ oui □ non □ n.a.
Pour les retrocentreurs et dans le plan horizontal passant par l’iso centre, l’écart de superposition du faisceau lumineux avec l’iso centre, bras à 0°, ne dépasse pas 1mm dans toutes les directions :
□ oui □ non □ n.a.
« Systèmes d’imagerie portale »
- Affichage de la distance source détecteur :
L’écart entre la valeur mesurée et la valeur affichée ne dépasse pas 2 mm :
□ oui □ non □ n.a.
- Jeu mécanique en fonction du déplacement vertical du support :
Le jeu mécanique du support en fonction du déplacement vertical n’excède pas 2 mm pour les systèmes d’imagerie portale à visée dosimétrique ou de repositionnement automatique et 10 mm pour les systèmes utilisés uniquement pour l’imagerie :
□ oui □ non □ n.a.
- Jeu mécanique en fonction de la rotation du bras de l’appareil de traitement :
Le jeu mécanique du support en fonction de la rotation du bras n’excède pas 2 mm pour les systèmes d’imagerie portale à visée dosimétrique ou de repositionnement automatique et 10 mm pour les systèmes utilisés uniquement pour l’imagerie :
□ oui □ non □ n.a.
retour sommaire des annexes
3) Tests dosimétriques :
« Caractéristiques du faisceau en régime photons , en mode statique »
- Correspondance entre le faisceau lumineux et le faisceau de rayonnement :
Dans le plan de l’isocentre et a la profondeur de référence dans l’eau, la distance séparant le champ lumineux de l’isodose 50 % de la dose absorbée sur l’axe du faisceau est inférieure ou égale à 2 mm ou 1 % de la taille pour les champs de dimensions supérieures à 20 x 20 cm :
□ oui □ non □ n.a.
- Homogénéité et symétrie des champs d’irradiation :
La variation de la dose dans les directions médianes du champ ne dépasse pas +/- 3 % de la valeur moyenne de du maximum et du minimum mesurés :
□ oui □ non □ n.a.
Le rapport des doses pour chaque couple de points symétriques par rapport à l’axe à l’intérieur de la zone est compris entre 0.97 et 1.03 :
□ oui □ non □ n.a.
La variation du rapport des doses aux points latéraux à la dose sur l’axe est compri entre 0.97 et 1.03, pour les points situé aux 2/3 de l’intervalle entre le centre et le bord du champ lumineux :
□ oui □ non □ n.a.
- Pénombre des champs d’irradiation :
La valeur de la pénombre ne varie pas plus de 2 mm par rapport à la valeur de référence :
□ oui □ non □ n.a.
- Transmission et fuite interlames :
Les valeurs de transmission et de fuite interlames sont conformes aux spécifications données par le fabricant :
□ oui □ non □ n.a.
Les variations de la valeur de l’indice de qualité choisi restent inférieur à +/- 1% par rapport aux valeurs de référence :
□ oui □ non □ n.a.
- Transmission du filtre en coin :
Les variations du facteur de transmission du filtre en coin ne dépassent pas 2% par rapport à la valeur de référence (si écart supérieur : remise en conformité ou remplacement du filtre en coin)
□ oui □ non □ n.a.
« Caractéristiques du faisceau en régime électrons »
- Correspondance entre le faisceau lumineux et le faisceau de rayonnement :
La distance séparant le champ lumineux de l’isodose 50% de la dose absorbée sur l’axe du faisceau est inférieur ou égale à 2 mm ou 1% de la taille du champ pour les champs de dimension supérieurs à 20x20 cm :
□ oui □ non □ n.a.
- Homogénéité et symétrie du champ d’irradiation :
Le faisceau d’homogénéité défini précédemment est supérieur ou égal à 0.85. Pour les champs de dimensions supérieures ou égales à 5x5cm et inférieures ou égales à 20x20cm, la valeur maximale de la dose dans le champ d’irradiation ne dépasse pas 3.5% par rapport à la valeur mesurée sur l’axe , pour les énergies supérieurs à 7 MeV :
□ oui □ non □ n.a.
Pour les énergies inférieures à 7 MeV, le pourcentage d’écart n’est pas supérieur à deux points de plus que celui constaté lors du contrôle interne :
□ oui □ non □ n.a.
Pour la symétrie, le rapport des valeurs mesurées pour chaque couple de points symétriques par rapport à l’axe du faisceau est compris entre 0.97 et 1.03 à l’intérieur de la zone définie par l’isodose :
□ oui □ non □ n.a.
Pour la stabilité lumineuse en fonction de la rotation du bras , la variation du rapport des doses aux points latéraux à la dose sur l’axe est compris entre 0.97 et 1.03 pour les points situés aux 2/3 de l’intervalle entre le centre et le bord du champ lumineux :
□ oui □ non □ n.a.
- Pénombre des champs d’irradiation :
La valeur de pénombre ne varie pas de plus de 2 mm par rapport à la valeur de référence mesurée lors du contrôle interne :
□ oui □ non □ n.a.
Les variations de l’indice de stabilité de l’énergie en régime électrons choisi sont inférieurs à +/- 4% ou +/- 1 mm par rapport aux valeurs de référence déterminées lors du contrôle interne initial pour toutes les énergies :
□ oui □ non □ n.a.
« Système de surveillance de la dose »
- Moniteur (accélérateurs) :
COHERENCE DES CHAINES PRIMAIRES & SECONDAIRES :
L’écart entre les valeurs indiquées par les systèmes primaire et secondaire d’affichage des détecteurs de rayonnements situés à l’intérieur de la tête d’irradiation ne dépasse pas
10 % :
(Si dépassement de cette valeur : arrêt de l’exploitation de l’accélérateur)
□ oui □ non □ n.a.
REPRODUCTIBILITE DES UNITES DU MONITEUR :
La tolérance sur le coefficient de variation est de 0.5% :
(Si dépassement de plus de fois la valeur : deuxième contrôle. Si dépassement de plus de fois la valeur après le deuxième contrôle : arrêt de l’accélérateur)
□ oui □ non □ n.a.
PROPORTIONNALITE DES UNITES DU MONITEUR AVEC LA DOSE :
La tolérance sur le facteur de proportionnalité est de +/- 1% sur une gamme de dose de 0.25 à 3 Gy (GRAY) :
(Si dépassement de plus de fois la valeur : deuxième contrôle. Si dépassement de plus de fois la valeur après le deuxième contrôle : arrêt de l’accélérateur)
□ oui □ non □ n.a.
STABILITE DE L’ ETALONNAGE DES FAISCEAUX DANS LE TEMPS :
Pour chaque énergie, la réponse du moniteur pour une dose donnée ne varie pas plus de +/- 2% par rapport à la valeur de référence :
(Si dépassement entre +/- 4% et +/- 2% : deuxième contrôle)
□ oui □ non □ n.a.
- Dispositifs primaire de comptage du temps d’irradiation :
La relation entre la dose absorbée sur l’axe du faisceau de rayonnement, à la DNT, et le temps affiché su le dispositif primaire de comptage du temps d’irradiation est linéaire :
(La limite d’acceptabilité est de 0.5 %)
□ oui □ non □ n.a.
« Courbe de correspondance entre unités Hounsfield et densités électroniques du module d’imagerie du système de planification de traitement ( TPS ) ou du logiciel de simulation »
- Critères d’acceptabilité :
Pour les écart supérieurs à +/- 20 UH pour un nombre d’unité Hounsfield (Hf) inférieur ou égale à 100 ou +/- 50 UH pour un nombre d’Hf supérieur à 100 par rapport à la courbe obtenue lors du contrôle initial, il faut mettre à jour la courbe de correspondance paramétré dans le logiciel de simulation ou le module d’imagerie du TPS :
□ oui □ non □ n.a.
retour sommaire des annexes
4) Tests des communications informatiques entre les différents éléments de la chaîne de radiothérapie :
« Systèmes d’imagerie portale »
- Concordance de l’image avec le champ d’irradiation :
Pour un champ de dimension 15 X 15 cm, l’écart entre la taille réelle du champ irradié et la taille mesurée sur l’image ne dépasse pas 2 mm :
□ oui □ non □ n.a.
- Contraste et résolution spatiale :
Le contraste et la résolution spatiale pour toutes les énergies utilisées avec le système d’imagerie portale ne dépassent pas la tolérance fixée par le fabricant (par rapport au contrôle initial) :
□ oui □ non □ n.a.
Le bruit ne dépasse pas la tolérance fixée par le fabricant (par rapport au contrôle initial)
□ oui □ non □ n.a.
La variation maximale d’homogénéité ne dépasse pas +/- 5 % :
□ oui □ non □ n.a.
- Outils de mesure des distances sur écran :
L’écart entre la distance estimée sur écran et la distance réelle ne dépasse pas deux fois la taille du pixel de l’image :
□ oui □ non □ n.a.
La distorsion spatiale ne dépasse pas 1 mm :
□ oui □ non □ n.a.
« Systèmes de planification de traitement »
- Critères d’acceptabilité :
Pour chaque faisceau, un écart de +/- 1 UM /Gray nécessite une remise en conformité.
« Systèmes de vérification et d’enregistrement des données »
- Critères d’acceptabilité :
Aucun écart entre le plan de traitement et les informations transmises à l’accélérateur d’électrons ne doit être constaté.

Observations générales :
Radiophysicien(s) ayant réalisé(s) les tests :
Nom :
Prénom :
Date et signature :
retour sommaire des annexes
Fiche d'évaluation clinique d’un Dispositif Médical
Désignation du matériel : .......................................................................................................................................... |
Type présenté : ......................................................................................................................................................... |
Fournisseur : ............................................................................................................................................................. |
Service : ..................................................................................... N° de Téléphone : ............................................... |
Nom du Médecin responsable : ................................................. Nom du Surveillant : ............................................ |
Mise en prêt le : / / Durée : .............................................................................................................. |
CRITERES |
CLASSEMENT |
COMMENTAIRES |
UTILISATION
ERGONOMIE |
r |
Très facile |
|
r |
Facile |
|
r |
Difficile |
|
r |
Très difficile |
|
PERFORMANCES
FIABILITE |
r |
Très bonne |
|
r |
Bonne |
|
r |
Moyenne |
|
r |
Médiocre |
|
SECURITE
D'UTILISATION |
r |
Très bonne |
|
r |
Bonne |
|
r |
Moyenne |
|
r |
Médiocre |
|
ENTRETIEN
NETTOYAGE |
r |
Très facile |
|
r |
Facile |
|
r |
Moyen |
|
r |
Médiocre |
|
PRESENTATION
ENCOMBREMENT
ROBUSTESSE |
r |
Très bon |
|
r |
Bon |
|
r |
Moyen |
|
r |
Médiocre |
|
MISE EN PLACE
DES ACCESSOIRES |
r |
Très facile |
|
r |
Facile |
|
r |
Difficile |
|
r |
Très difficile |
|
EVOLUTIVITE
DU MATERIEL |
r |
Très bonne |
|
r |
Bonne |
|
r |
Moyenne |
|
r |
Médiocre |
|
AVIS DE LA
CELLULE D'HYGIENE |
r |
Favorable |
|
r |
Défavorable |
|
(A solliciter par le service
utilisateur si nécessaire) |
r |
Non demandé |
|
Nombre d'essais effectués : ........................................................................................................................
Conditions de test : (Par exemple : sur enfant ou en salle de bloc opératoire).
....................................................................................................................................................................... |
....................................................................................................................................................................... |
....................................................................................................................................................................... |
....................................................................................................................................................................... |
....................................................................................................................................................................... |
Problèmes et incidents survenus lors des essais : |
....................................................................................................................................................................... |
....................................................................................................................................................................... |
....................................................................................................................................................................... |
....................................................................................................................................................................... |
....................................................................................................................................................................... |
|
. L'appareil testé est-il adapté aux besoins du service ? OUI NON |
- Avantages ................................................................................................................................... |
|
................................................................................................................................... |
- Inconvénients : |
................................................................................................................................... |
................................................................................................................................... |
................................................................................................................................... |
Globalement, ce matériel vous semble : |
¨ Très bon ¨ Bon ¨ Moyen ¨ Médiocre |
Pouvez vous lui attribuer une note comprise entre 0 et 20 : .............
Observations générales :
....................................................................................................................................................................... |
....................................................................................................................................................................... |
....................................................................................................................................................................... |
....................................................................................................................................................................... |
....................................................................................................................................................................... |
....................................................................................................................................................................... |
....................................................................................................................................................................... |
....................................................................................................................................................................... |
....................................................................................................................................................................... |
....................................................................................................................................................................... |
....................................................................................................................................................................... |
....................................................................................................................................................................... |
Date : le ...../......./..... Signature du Médecin responsable : Signature du Surveillant :
A retourner à :
retour sommaire des annexes
Avis d’Appel Public à la Concurrence (A.A.P.C.) des plans inclinés
IDENTIFICATION DE L’ORGANISME QUI PASSE LE MARCHE
Centre Hospitalier Universitaire d’Amiens
1, place Victor Pauchet
80054 AMIENS CEDEX 1
MODE DE PASSATION
[X] Procédure adaptée
A.A.P.C. envoyé le : 05 Mai 2008
OBJET DE LA PRESTATION
Marché à procédure adaptée pour la fourniture et l’installation de 4 plans inclinés pour la contention des seins pour le service de radiothérapie .Hôpital Sud.
CRITERES DE SELECTION DE L’OFFRE
- Caractéristiques techniques , ergonomie , évaluation utilisateurs : coefficient 3
- Prix d’achat et de maintenance : coefficient 2
- Qualité et moyens du SAV , garantie , formation des utilisateurs et des techniciens , délais de livraison , délais d’intervention pour dépannage : coefficient 1
Groupe homogène de fourniture (ou de service) : 18.496
DATE DE LA REMISE DES OFFRES
Vendredi 23 Mai 2008 – 16 heures
JUSTIFICATION A PRODUIRE
[X] Devis [ ] Lettre de candidature [X] Déclaration du candidat
[X] Autres (à préciser) documentation et caractéristiques techniques
JUSTIFICATIFS ADMINISTRATIFS
-DC4
-DC5
-Attestation relative à la lutte contre le travail clandestin
-Attestation sur l'honneur précisant que le candidat a satisfait à ses obligations sociales et fiscales
-Attestation précisant que le candidat ne fait pas l'objet d'une interdiction de concourir
LIEU D’OBTENTION DU DOSSIER
Dossier de consultation téléchargeable sur le site www.chu-amiens.fr , Offres d’achats, Rubrique équipements biomédicaux.
AUTRES RENSEIGNEMENTS
Adresse auprès de laquelle des informations complémentaires peuvent être obtenues :
Pôle Investissements et Logistique – Pierre DARIANE – Ingénieur Biomédical – 80054 AMIENS CEDEX 1 – téléphone : 03 22 66 81 70 – télécopie : 03 22 66 81 78 – dariane.pierre@chu-amiens.fr
retour sommaire des annexes








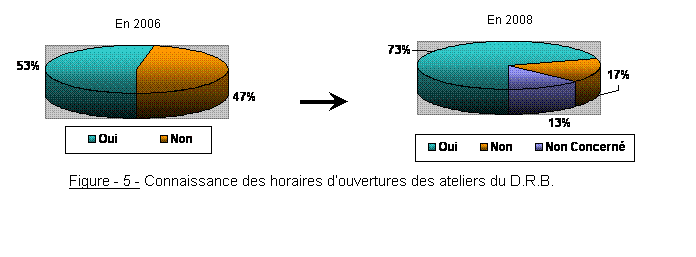

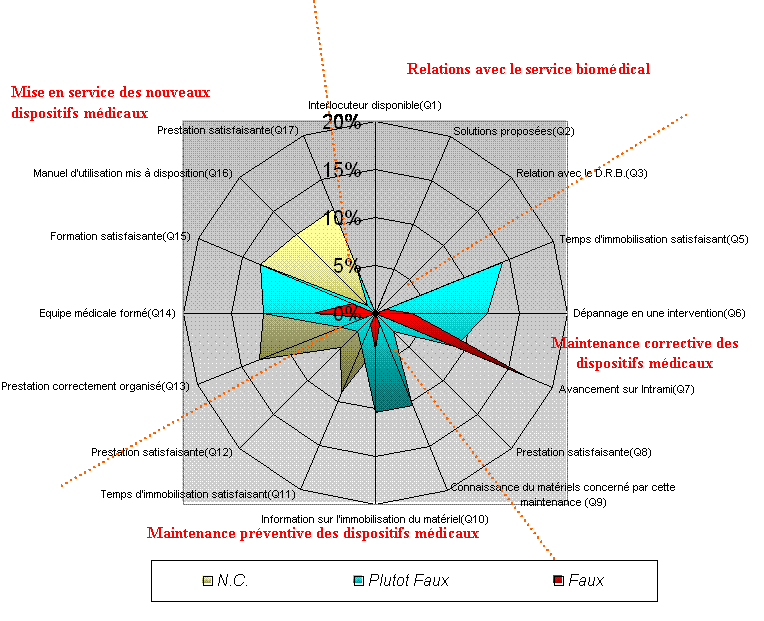







 Le système Cyberknife© (Figure 3) est un système de radiochirurgie qui utilise la robotique intelligente pour traiter des tumeurs dans tout le corps. Le traitement des patients à l'aide de cet appareil peut se faire en une ou plusieurs fractions (en général 2-5). Il s'agit d'une technique où de multiples faisceaux de rayonnement convergent avec une grande précision vers la tumeur tout en minimisant l'impact sur les tissus sains environnants. L'association des techniques de guidage par imagerie médicale et de la robotique assistée par ordinateur permet de détecter, suivre et corriger les déplacements de la tumeur et les mouvements du patient tout au long du traitement avec une exactitude sub-millimétrique [8].
Le système Cyberknife© (Figure 3) est un système de radiochirurgie qui utilise la robotique intelligente pour traiter des tumeurs dans tout le corps. Le traitement des patients à l'aide de cet appareil peut se faire en une ou plusieurs fractions (en général 2-5). Il s'agit d'une technique où de multiples faisceaux de rayonnement convergent avec une grande précision vers la tumeur tout en minimisant l'impact sur les tissus sains environnants. L'association des techniques de guidage par imagerie médicale et de la robotique assistée par ordinateur permet de détecter, suivre et corriger les déplacements de la tumeur et les mouvements du patient tout au long du traitement avec une exactitude sub-millimétrique [8].




