Je tiens donc à adresser mes sincères remerciements
à la Direction des " Hopitaux Universitaires de Paris Sud" et
plus
singulièrement à Madame Décoster Cathy ,
ingénieur Biomédical qui m’a accepté en tant
que stagiaire au sein de cet établissement.
Mes remerciements vont également aux Messieurs
Philippe Marcillac et Jean Alain Martin, tous deux techniciens
Biomédicaux.
J’ai été profondément touché par la
cohésion entre les membres du service biomédical et
surtout l’esprit de bonne collaboration qui existe entre le service
biomédical et les différents cadres de santé de
l’établissement à qui j’adresse mes vives
félicitations.
Je ne saurai terminer sans exprimer toute ma gratitude à
M. Gilbert Farges et Félan Pol Manoël, responsables de la
Formation ABIH à l’Université de Technologie de
Compiègne qui m’ont prodigué de sages conseils
durant la période du stage.
Introduction
1ère
PARTIE : présentation de
l’établissement d’accueil
I-Assistance publique
- hôpitaux de paris (
AP- HP
)
I-1 :historique
I-2 : Direction de l’AP- HP
II- Hôpitaux Universitaire de Paris Sud
II-1 :
Vocations de « Hôpitaux Universitaires de Paris Sud »
III- Le Centre
Hospitalier Universitaire (CHU) de Kremlin
Bicêtre
III-1
:
L’historique du CHU
III-2 : Environnement de
l’établissement
III-2-1
:
Les
Pôles
d’activités
du
CHU
de
Bicêtre
III-2-2 : Quelques
activités phares et plateau technique
III-2-3 : Aspect
financier du CHU
de Bicêtre
III-2-4 : Les
ressources
Humaines
IV- Le
service
Biomédical
IV-1 :
Rôle du service
biomédical au CHU de Bicêtre
IV- 2:
Organisation du
service biomédical
2ème
partie: Maintenance
préventive externe
et contrôle qualité d’un dispositif
médical (DM)
I :
Contexte et enjeux
I-1 : contexte
I-2 :
L'enjeu
II : Données
d’organisation
II-1 :
Application de
réglementation relative à maintenance
préventive
II-2 :
L'application de la réglementation
relative au
protocole de contrôle
III : Mise
en place d’un protocole de contrôle Qualité unique
des électrocardiographes
(ECG)
III-1 : Quelques
définitions
III-2 :
Conditions
de mise en place du protocole de contrôle qualité sur les
ECG
III-3 : Les
paramètres à contrôler
III-4 : La check List du
contrôle qualité des ECG
IV :
L'organisation de la maintenance
préventive externe (Cas des appareils de perfusion du CHU
de
Bicêtre)
IV-1 :
Généralités
IV-1-1 :
définition
de la maintenance préventive externe
IV-1-2 Causes d’une
maintenance
externe
IV-1 -3 : les
appareils de perfusion de
Bicêtre
IV-2:
Procédure de mise en place de la Maintenance
Préventive externe
IV-2-1 :
Identification des appareils
IV-2-2 : Mise en place
d’un cahier de charge
IV-2-3 : Analyse des
propositions des
prestataires
IV-2-4 : Adoption des
propositions
IV-2-5 : Suivi et
gestion des données
des
prestations
IV-3:Conclusion
partielle
V:
Auto-évaluation et
Amélioration
3ème
Partie
:
Autres
activités
effectuées
I-
Suivi et Contrôle
qualité de
défibrillateurs
II- Les
moniteurs de
surveillance
III- Gestion
de la maintenance
faite par les
prestataires
Conclusion
générale
Glossaire
BIBLIOGRAPHIE
Annexes
Introduction
Pour la phase pratique de la formation de « assistant
Biomédical en ingénierie Hospitalière (ABIH),
J’ai eu l’opportunité de faire mon stage au groupe
hospitalier « Hôpitaux Universitaires de Paris –Sud
» précisément au Centre Hospitalier Universitaire
de Kremlin Bicêtre .Ce CHU fait partie de l’Assistance
publique -hôpitaux de Paris (AP-HP).
Ce rapport essaie de présenter l’établissement et le
service d’accueil, Il présente dans la seconde phase
, le sujet du stage à savoir « L’organisation d’une
maintenance externe appliquée aux appareils de perfusion
et la mise en place d’un protocole de contrôle
qualité des dispositifs médicaux appliqué
aux électrocardiographes du CHU de Kremlin Bicêtre.
Quelques activités que j’ai eu à effectuer avec
l’équipe biomédicale sont
énumérées dans la dernière partie du
rapport.
1ere
Partie : Présentation de la structure d’accueil
Le CHU de Kremlin Bicêtre fait partie des Hôpitaux
Universitaires de Paris Sud. Ce Groupe hospitalier est composé
de trois Hôpitaux à savoir CHU de
Bicêtre, Antoine-Béclère et Paul Brousse.
« Hôpitaux Universitaires de Paris Sud » est une
entité de l’Assistance Publique –Hôpitaux de Paris (AP-HP)
composée de 39 Hôpitaux.
I- Assistance
publique - hôpitaux de Paris (AP-HP)
I-1 :
L’historique
•
L’AP-HP d’hier
La création de l’AP-HP remonte au VIIème siècle
par la construction de l’hôtel Dieu. Mais les fondations
actuelles n’ont vu le jour qu’en 1801 grâce à la
création du conseil général d’administration des
hospices de Paris. Par la suite la loi du 10 janvier 1849 institua
»l’administration générale de l’assistance publique
de Paris »
.
[1]
•
L’AP-HP
d’aujourd‘hui
Actuellement l’AP-HP regroupe 39 hôpitaux implantés
à Paris. Elle est non seulement la plus grande organisation
hospitalière de France mais le plus important
établissement de soins de l’Europe.
L’AP-HP totalise un nombre de plus de 24 977 lits et 1 246 places
de jour couvrant l’ensemble de ses activités
hospitalières. Elle est composée de 750 médicaux
et médico –technique et accueille annuellement 934 000 patients
et 4,5 millions de consultations externes. Environ 90 658 personnes y
travaillent dont 5400 ouvriers et techniciens.
Cinq services généraux sont présents :
- Pharmacie centrale des hôpitaux- Agence
générale des approvisionnements médicaux.
- Achats centraux hôteliers et alimentaires
- Services centrales blanchisseries
-
Sécurité, maintenance et service
- Service central des ambulances
L’assistance publique des hôpitaux de Paris est un
établissement public dont le conseil d’administration est
présidé par le maire de Paris et dont le directeur
général est nommé par le conseil des ministres.
I-2 :
Direction de l’AP-HP
L’AP-HP est dirigée par trois(03) directions .Ci-joints les
membres qui les composent :
[3]
1. La direction
générale
Directeur général :
Secrétaire général :
Directeur de cabinet :
Direction de la communication
2. Les directions
fonctionnelles
Directeur de la politique médicale :
Directeur du patrimoine et de la logistique
Directeur économique et financier
Directeur des ressources humaines
Directeur délégué au management et la C
C
Directeur des affaires juridiques
3. Les Directions
exécutives
Groupement hospitalier universitaire Paris 6,11 et 12
Groupement hospitalier universitaire Paris 5, 7,13 et Ile de
France
II-
Hôpitaux
Universitaires
de
Paris-Sud
Hôpitaux Universitaires de Paris Sud est un Groupement de trois
hôpitaux notamment le CHU de Kremlin Bicêtre, Paul Brousse
et Antoine - Béclère. Il est la tête de pont de
l’Assistance Publique de Paris dans le sud Francilien. Son
positionnement géographique s’étend sur deux
départements, les Hauts –de- Seine(92) et le Val –de- Marne (94)
avec un bassin de population de plus de 5.353 000 habitants. Trois
sites du Groupes Hospitalier sont inscrits dans le
périmètre de la faculté de médecine Paris
11.
II-1
:Vocations de « Hôpitaux Universitaires de Paris Sud
»
- Répondre aux besoins de la santé en
constante évolution des usagers par le biais d’une offre
de soins lisibles et intégrative. Cette offre de soins couvre
l’ensemble des spécialités médicales et des
modalités de prise en charge.
- Le projet médical du Groupe Hospitalier
affiche par ailleurs des complémentarités adultes/enfant
sur l’ensemble des spécialités
III : Le
Centre
Hospitalier
Universitaire de Kremlin Bicêtre
III-1 :
L’historique du CHU
Bicêtre
•
Hôpital de
Bicêtre d’hier
-
L’histoire de l’Hôpital de Bicêtre remonte au milieu du
XIIIème siècle, époque à laquelle Louis IX
fit don, à une colonie de chartreuse, d’un domaine situé
sur le territoire de Gentilly, désigné sous le nom de
« Gange aux Gueux »
Après plusieurs années, ce château devient, sous
Louis XIII, un hôpital destiné à accueillir des
officiers et soldats invalides. Il devient Hôpital
général, prison d’Etat et hospice, véritable
cité d’exile aux portes de Paris. Par la suite, ce lieu
d’internement se transforme en un lieu de soins..
C’est au cours du XIXème siècle que les principales
constructions de Bicêtre sont édifiées. En 1881,
« prison d’Etat fut supprimée et
l’établissement devient un « Asile » avec une
orientation marquée vers la psychiatrie.
Il devient au début du XXème siècle, un
établissement de long séjour avec des services comme la
médecine générale, chirurgie et des services de
spécialité (La neurologie, psychiatrie infantile….).Il
s’affirme désormais comme un hôpital moderne.
En 1950, la vocation de Bicêtre s’oriente définitivement
vers le médical avec le départ progressif des
pensionnaires d’hospice, cédant peu à peu place aux
services aigus.
En 1962, l’Hôpital de Bicêtre est choisi pour constituer la
quatrième section du CHU de paris et devient le Centre
Hospitalier Universitaire de Bicêtre. Faculté de
médecin en 1968, Bicêtre devient alors le siège
d’UFR de médecine de Kremlin Bicêtre
.
En septembre 1981, après une longue période
d’étude, de nouvelles unités s’ouvrent, marquant de
façon irréversible la médicalisation du CHU de
Bicêtre.
Image de l’hôpital de Bicêtre d’hier (voir annexe 1)
•
Hôpital de
Bicêtre d’Aujourd‘hui
Aujourd’hui, l’environnement géographique et social du CHU de
Bicêtre favorise son partenariat notamment avec les acteurs
locaux (mairie, Conseil général, Conseil
régional…) et qui fait lui l’un des plus importants
établissements de santé de Val de Marne, mais aussi
des 39 hôpitaux de l’Assistance publique des hôpitaux de
Paris. Le Directeur Mr Alain Manville et le président du conseil
consultatif médical (CCM), Mr Dénis Dévictor,
gèrent au quotidien le bon fonctionnement de
l’établissement.
L’enjeu de l’AP-HP qu’est de garantir une prise en charge efficiente
des patients, a procédé à la mise en place du
« Groupe Hospitaliers Bicêtre/Paul Brousse/Antoine
Béclère appelé Hôpitaux Universitaires de
Paris Sud. Ce groupement est basé sur une direction commune
installée à l’hôpital de Paul Brousse.
III-2 :
Environnement de l'établissement
De nombreuses innovations ont été
réalisées dans ces dernières années au CHU
de Bicêtre dans chaque entité qui concourt à la
survie de l’établissement
.
[2]
III-2-1 : Les
Pôles d’activités du CHU de Bicêtre
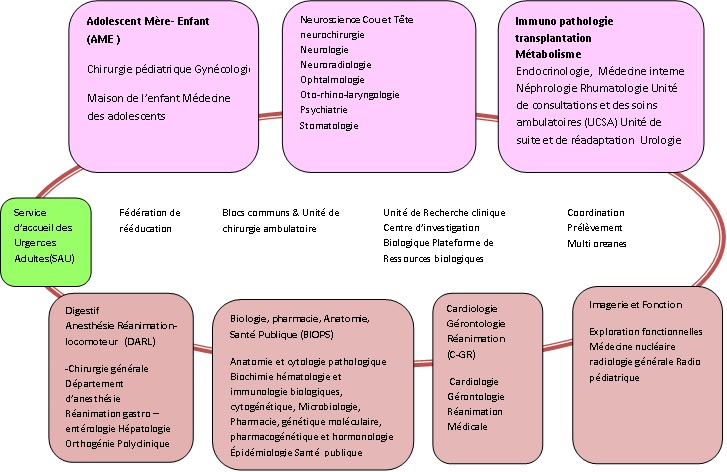
Le CHU de Bicêtre dispose de 7 principaux pôles :
- Adolescent- mère -enfant
- Neuroscience tête et cou
- Immuno pathologie, transplantation et métabolisme
- Digestif- anesthésie – Réanimation- locomoteur
- Biologie- Pharmacie- Anatomie- Pathologie – santé publique
- Cardiologie – Gérontologie- Réanimation
médicale
- Image et Fonction
Figure 1 : les
7 pôles d’activités du CHU de Bicêtre [2]
III-2-2
:
Quelques
activités
phares
et
plateau
technique
• Activités phares
Les principales activités du CHU de Bicêtre sont les
suivantes :
Service d’accueil des urgences (SAU)
Accueil des
polytraumatisés d’IDF
Transplantations d’organes
Unité de chirurgie
ambulatoire (UCA)
Unité de suite et de
réadaptation
(USR)
Neuroradiologie interventionnelle
Prise en charge des hémophiles
• Plateau technique
du CHU de Bicêtre
Le CHU de Bicêtre dispose d’un plateau technique de pointe
à l’image des établissements modernes
du monde.
9 salles de radiologie adulte et
pédiatrique (2 scanners, 2 IRM, 2 gamma -caméras à
scintigraphie
10 postes d’hémodialyse
19 salles de blocs opératoires (dont 2
salles de bloc obstétrical)
1 salle de mammographie
2 appareils angio numérisés
6 laboratoires spécialisés
10 salles d’échographie
III-2-3
: Aspect financier du CHU de
Bicêtre
La prise en charge des patients nécessite de gros
investissements et de dépenses dans les établissements de
santé. Le CHU de Bicêtre n’étant pas en marge de
cette logique, a donc effectué les dépenses suivantes au
cours de l’exercice 2008:
[2]
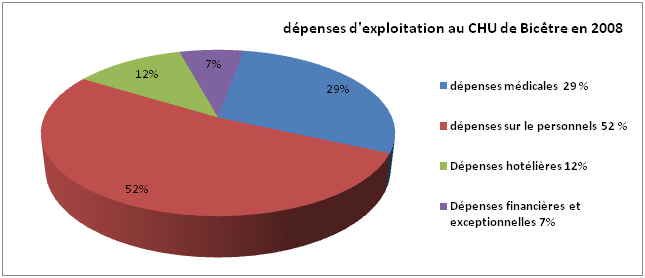
• Dépenses d’exploitation : 320 millions euros
(M€) repartis comme suit
Dépenses médicales : 29 %
Dépenses sur personnel : 52%
Dépenses hôtelière : 12%
Dépenses financières et exceptionnelles : 7%
Figure
2:Graphique de la repartition
des
dépenses
•
Investissement
(travaux) :
12,1 Millions
€ repartis comme suit,
Opérations identifiées : 6,5 Millions €
Plan de travaux : 5,5 Millions €
III-2-4 :
Les ressources Humaines
Le CHU a à son actif environ 4000 professionnels.
IV:
Service Biomédical
Le centre hospitalier Universitaire de Kremlin Bicêtre dispose de
différents services de maintenance dont le service
biomédical.
Le service Biomédical a vu le jour en 1982 et dispose d’un
atelier et des bureaux de l’ingénieur et des techniciens.
La Direction exécutive du Groupe universitaire Paris Sud
définit le rôle du service biomédical e t la
politique générale de la maintenance du parc de
tous les dispositifs médicaux. Elle décide
également la nécessité de mettre une partie de
certains appareils sous contrat.
IV-1
: Rôle du service biomédical du CHU de
Bicêtre
A Bicêtre, l’atelier biomédical a en charge la maintenance
de tous les appareils et systèmes électro médicaux.
Il intervient dans les services de soins et toutes les
spécialités liées à l’hospitalisation. Les
techniciens assurent également la maintenance préventive
et curative des appareils qui ne sont pas sous contrat.
Ils ont en charge de la formation auprès des utilisateurs des
appareils ainsi que la réception et la mise en service de
ceux-ci après achat.
Ils gèrent certains consommables de première
nécessité et font appel aux techniciens extérieurs
cotraitants en cas de besoin.
IV-2 :
Organisation de service Biomédical du CHU de Bicêtre
•
Personnel du
service
Le service biomédical comprend :
Le Directeur des investissements et des Services
techniques : M. Patrick Hermite
- Ingénieur Biomédical :
Mme Décoster Cathy
- Assistante technique M.
Gimeno
- Les trois techniciens :
M Jean- Alain Martin
M
Philippe
Marcillac
1 Poste vaccant
• Le matériel
et infrastructure
Les locaux qui abritent le service biomédical sont
repartis en deux(2). Une partie administrative est installée
dans le « secteur bleu : bâtiment AZUR » ou se
trouve le bureau des ingénieurs biomédicaux.
L’autre partie du service logée dans le secteur «
Paul Broca » composée d’un, atelier, des bureaux des 2
technicien et 3 magasins de stockage. Au sein de l’atelier, un endroit
réservé pour le stockage des DM à réparer
après décontamination. Deux autres endroits pour la
maintenance et le stockage des DM déjà
réparés. C’est dans ce même secteur que se
trouvent les services de réanimation, Radiologie,
cardiologie…
Cet emplacement de l’atelier biomédical facilite aux
techniciens pour des interventions d’urgence via des moyens de
déplacement rapide (des ascenseurs situés à
environ 10 mètres et des escaliers).
La gestion des activités est favorisée par un
nouveau logiciel NSI, une GMAO « gestion de la maintenance
assistée par ordinateur ». Il existait une ancienne GMAO
(OPTIM EMS), très complète pour les
biomédicaux et qui n’est plus utilisé depuis
deux ans.
Le logiciel NSI permet aux techniciens d’enregistrer et d’inventorier
tous les équipements achetés après avoir fait une
première mise en service. Le CHU de Bicêtre dispose
d’environ 10 358 appareils électro médicaux selon
les données de la GMAO (NSI).
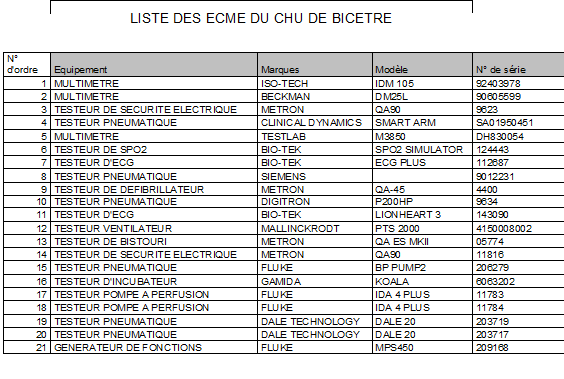
Le service biomédical dispose de divers équipements de
mesure, de contrôle et d’essai (ECME) pour mener à bien la
tâche qui est la leur.
Listes des ECME du service biomédical du CHU de Bicêtre
(voir annexe 5).
2ème
partie:
Organisation
de
la
maintenance
préventive
externe
et
Mise
en
place
d’un
protocole
de
contrôle
qualité
d’un
dispositif
médical
I :
Contexte et enjeu
I-1 : Contexte
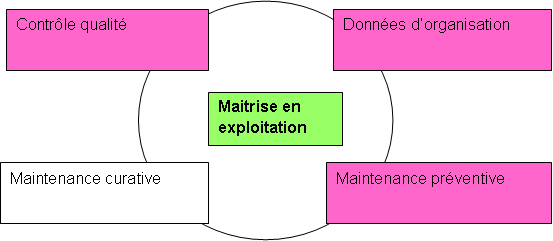
La maintenance préventive, le contrôle qualité et
les données d’organisation sont les principaux processus
intervenants dans la maitrise en exploitation des appareils
électro médicaux.
Pour atteindre cet objectif malgré plus 10 358 dispositifs
médicaux pour trois techniciens, l’activité qui m’a
été confiée fut envisagée. Il s’agit
d’organiser la maintenance préventive externe des appareils de
perfusion et de mettre en place un protocole de contrôle
qualité des électrocardiographes du CHU de Kremlin
Bicêtre. L’exécution de cette activité
nécessite des données d’organisation.
I-2 : L’enjeu de
la maintenance
préventive externe et la mise place d’un protocole de
contrôle qualité
La maintenance préventive externe et la mise en place d’un
protocole de contrôle qualité d’un dispositif
médical vise à contribuer à la bonne exploitation
du dispositif médical pour une meilleure prise en charge du
patient.
Figure 3 : Cycle
de maitrise en
exploitation d’un DM
[
14]
II:
Données
d’organisation
Ce sont des données nécessaires pour mener à bien
la maintenance préventive d’un dispositif médical.
Le Décret n° 2001 – 1154 du 5 décembre 2001
relatif à « l’obligation de maintenance et au
contrôle qualité des dispositifs médicaux »
prévus à l’Article L.5212 – 1 du code de la
santé publique prévoit comme données :
1- Disposer d’un inventaire
2- Définir et mettre œuvrer une organisation
destinée à s’assurer de l’exécution de la
maintenance et du contrôle qualité interne ou externe des
dispositifs.
3- De disposer d’informations permettant
d’apprécier les dispositions adoptées pour l’organisation
de la maintenance et du contrôle qualité interne ou
externe ainsi que les modalités de leur exécution ;
4- Mettre en œuvre le contrôle qualité
prévus par l’arrêté D.665-5-4 ;
5- De tenir à jour, pour chaque dispositif
médical un registre dans lequel sont consignées toutes
les opérations de maintenance et du contrôle
qualité.
II-1 : Application de la
réglementation relative la maintenance préventive et
contrôle qualité
Avant de faire la maintenance préventive des dispositifs
médicaux et en l’occurrence les appareils de perfusion, il est
nécessaire de savoir toutes les recommandations des
constructeurs et la réglementation à ce sujet.
Dans le cas d’espèce, le Décret n° 2001 – 1154
du 5 décembre 2001 relatif à « l’obligation de
maintenance et au contrôle qualité des dispositifs
médicaux » prévus à l’Article
L.5212 – 1 du code de la santé publique [5]
Et l’ - Arrêté du 3 mars 2003 fixant les listes des
dispositifs médicaux soumis à l’obligation de maintenance
et au contrôle de qualité mentionné
aux articles L.5212-1 et D.665-5-3 du code de la
santé publique confirment la nécessité de la
maintenance préventive les appareils de perfusion au plan
réglementaire
[6]
Les manuels techniques des appareils lors de la livraison nous
précisent qu’ils sont de classe IIb et de type BF et font
mention d’une maintenance préventive tous les ans. [
10]
II-2 : L'application de la
réglementation relative à la mise en place du protocole
de contrôle qualité
Le décret 2001 -1154 du 05 décembre stipule que «
l’exploitant veille à la mise en œuvre de la maintenance et des
contrôles de qualité prévus pour les dispositifs
médicaux qu’il exploite. La maintenance est
réalisée soit par le fabricant ou sous sa
responsabilité, soit par un fournisseur de tierce maintenance,
soit par l’exploitant lui-même » (Article D.665 – 5 –
2.).
[5]
Le Directeur Général de l’AFFSAPS fixe un
référentiel de contrôle qualité pour chaque
dispositif médical comprenant :
les critères d’acceptabilité
auxquels doivent
répondre les performances ou les caractéristiques des
dispositifs médicaux :
- la nature des opérations de contrôle à mettre en
œuvre pour s’assurer du maintien des performances du dispositif
médical et les modalités de leur réalisation
- la périodicité des contrôles et les situations
nécessitant un contrôle en dehors des contrôles
périodiques
- la nature des opérations de maintenance si le dispositif
médical considéré nécessite un nouveau
contrôle en dehors des contrôles périodiques
- les recommandations en matière d’utilisation et de remise en
conformité « compte tenu des dégradations ou des
insuffisances de performances ou des caractéristiques
constatées » (Article D.665.5 4.)
[8]
- les délais laissés à l’exploitant pour remettre
en conformité le dispositif.
Les électrocardiographes du CHU de Bicêtre sont de Classe
IIb, I et de Type CF selon la documentation technique du constructeur.
Ils ne font pas partie de la liste fixée par l’
Arrêté du 3 mars 2003 fixant les listes des dispositifs
médicaux soumis à l’obligation de maintenance et au
contrôle de qualité mentionné aux articles
L.5212-1 et D.665-5-3 du code de la santé publique
Cet arrêté précise que pour les dispositifs
médicaux non radiogènes, l’AFSSAPS se limite aux
dispositifs de classe IIb et III. L’obligation de maintenance fut
effective pour le 1er janvier 2004 pour le parc installé
après le 19 mars 2003 et au plus tard pour le 1er janvier 2005
pour les dispositifs installés avant le 19 mars 2003. Le
contrôle qualité de ces dispositifs ne sera
envisagé que dans un second temps.
Certes, le contrôle qualité des
électrocardiographes n’est pas obligatoire mais
nécessaire pour une bonne appréciation du fonctionnement
de l’appareil.
IV- Mise
en place d’un protocole de
contrôle Qualité unique des
électrocardiographes (ECG)
Certes, le contrôle qualité des
électrocardiographes n’est pas obligatoire selon la
réglementation française, mais il demeure
nécessaire si l’on souhaite apprécier
véritablement le maintien de la performance de l’appareil.
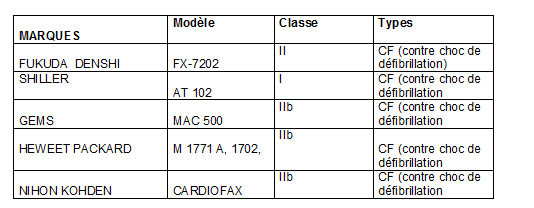
La mise en place d’un protocole de contrôle qualité
commun aux 70 ECG que dispose le CHU contribuera à la maitrise
en exploitation des dispositifs médicaux. Ils sont cinq marques :
Figure
4:Tableau
des
cinq
marques
des
ECG
IV-1
:Quelques définitions
•
Contrôle
qualité d’un dispositif médical (DM)
Selon le décret n°2001-1154 du 05 décembre 2001
relatif à l’obligation de la maintenance et contrôle
qualité, “ on entend par contrôle qualité d’un
dispositif médical l’ensemble des opérations
destinées à évaluer le maintien des performances
revendiquées par le constructeur ou le cas
échéant, fixées par le directeur
Général de l’agence française de la
sécurité sanitaire et des produits de santé
(AFSSAPS) cas de la France
.[ 13]
•
Electrocardiographe
L’Electrocardiographe est un appareil spécial, un
galvanomètre qui permet d’enregistrer
l’activité électrique du cœur, électricité
qui parcourt le cœur et qui entraine la contraction des oreillettes
puis des ventricules
[12]
• Principes de
fonctionnement des électrocardiographes
. Pour l’acquisition des signaux d’une façon
générale, on utilise un « câble ECG
» des plusieurs brins dont les extrémités sont
munies d’électrodes. C’est à partir de ces
électrodes que le signal est capté puis
transféré au niveau d’appareil pour être
traité, amplifié, visualisé puis imprimé
sur un support.
Quelques types d’électrocardiographe.
Ces types d’ECG permettent d’acquérir les
enregistrement via des 3 dérivations standards (D1, D2 et
D3) (relation Einthoven) .
Cette technique est moins précise pour un diagnostic appondit
d’une anomalie du cœur.
•
ECG de dix (10)
pistes
Ce type d’appareils permet l’enregistrement du rythme
cardiaque à partir de six dérivations
V1, V2, V3, V4, V5 et V6 (relation de Golberger) associé
aux dérivations D1, D2 et D3 (relation d’Einthoven). Ces
électrocardiographes permettent aux médecins de poser un
diagnostic bien précis.
IV-2 :
Conditions de Mise en place
du protocole de contrôle qualité des ECG
La qualité prévoit l’amélioration
perpétuelle des actions que l’on pose .Cette vue diverge
de plus en plus d’un individu à un autre. Pour cette raison, les
organismes en charges de la santé et certains constructeurs des
dispositifs médicaux vont instituer des indicateurs afin de
rendre universel la notion de contrôle qualité des
dispositifs médicaux.
Contrôle qualité peut être fait soit par
une structure externe ou en interne (service
biomédical). Dans le premier cas, c’est le fabricant
ou son représentant ou une société de
tierce maintenance qui s’occupe du contrôle. Ce contrôle
est souvent plus large et complet car des tests de vérification
de la mémoire sont faits. Pour cette raison, malgré un
contrôle interne validé par le constructeur,
il est important que ce contrôle soit souvent
fait par une structure bien qualifiée.
-
Conditions matériels et
humaines pour un contrôle qualité des ECG
•
Ressources
humaines
Le contrôle qualité nécessite aussi des
techniciens biens formés à la matière et
organisés. Le service biomédical du CHU de Bicêtre
dispose de deux, qualifiés par le responsable
biomédical et les fournisseurs des électrocardiographes.
• Matériels
nécessaires
Le service doit disposer les équipements de
contrôle, de mesure et d’essai (ECME) adaptés à
l’appareil électro médical à
contrôler. Ces ECME doivent être fonctionnels,
calibrés et étalonné en fonction des
recommandations du constructeur.
Le service biomédical du CHU de Bicêtre a à
son actif deux simulateurs cardiaques (FLUKE MPS 450) et
(LionHeart 3) .C’est un appareil
électronique qui joue le rôle du cœur et qui est soumis
à un réglage de différents types de simulation, la
fréquence, l’amplitude…)
Ces deux simulateurs calibrés et étalonnés chaque
année..
Il faut évidemment l’appareil d’ECG et ses câbles de
dérivations.
Un contrôleur de sécurité électrique
est préconisé dans le contrôle des ECG. Le service
en possède un : QA 90 de marque METRON ( voir annexe 10 )
Ce testeur utilisé au service biomédical est
configuré conformément à la norme
CEI 60 601-1.Tous appareils de l’Hôpital qui seront soumis au
contrôle de sécurité sont configurés en
fonction des paramètres qui nécessitent d’être
contrôlés. De ce fait, l’indicateur des ECG à
contrôler doit être sélectionné avant la mise
en route du test de sécurité électrique.
L’utilisation de la norme NF EN 62 353 est un projet en cours de
réalisation.
IV-3 : les
paramètres à
contrôler
Conformément à la réglementation et aux
recommandations du constructeur relatives à la maintenance et
contrôle qualité des électrocardiographes,
certains paramètres sont pris en compte dans le processus
d’évaluation de leur performance.
Il faut maitriser le fonctionnement de l’appareil, acquérir les
propositions de protocole de contrôle qualité de
chaque .Ensuite faire une synthèse de sorte à pouvoir
contrôler chaque électrocardiographe à partir du
protocole qui serait issu de cette synthèse.
Les paramétrées à contrôler sont les
suivants :
IV-3-1 :
Contrôle de
l’intégrité de l’appareil
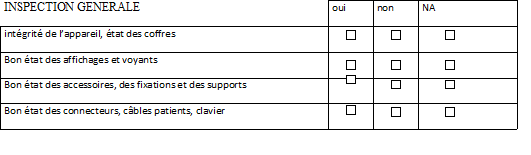
Il s’agit d’une inspection générale de
l’électrocardiographe, des appareils de contrôle et des
accessoires. Pour ce qui concerne l’ECG, il faut contrôle :
• Intégrité de l’appareil lui-même
• L’intégrité du cordon secteur
• Intégrité du chargeur papier
• état des affichages et des voyants. Il
s’agit là de remarquer l’allumage des voyants lorque l’ECG est
branché au secteur.
• état de connecteurs, câbles
patients, clavier,
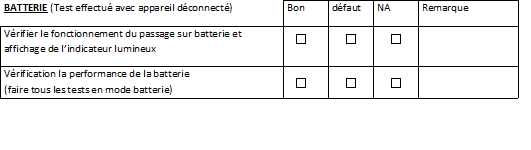
IV-3-2 : contrôle de
l’état
de la batterie
Le contrôle de la batterie s’inscrit dans la prévention
d’un arrêt de fonctionnement de l’appareil en cas de coupure du
courant secteur. Pour l’électrocardiographe, deux
éléments sont à vérifier :
• Le fonctionnement de la batterie
Dans cette vérification, un indicateur d’une batterie en
charge doit s’afficher .le technicien doit l’apprécier. Dans le
cas des électrocardiographes, l’indicateur (voyant) doit
s’allumer en vert et de façon continue.
• La performance de la batterie
Cette vérification consiste à s’assurer d’une bonne
autonomie de la batterie. De ce fait, il faut faire fonctionner
l’appareil sur la batterie pendant environ une (1) heure ou lancer
l’impression sans le papier ECG à l’intérieur de
l’appareil durant 45 mn.
IV-3-3 : La performance de
l’électrocardiographe
Le contrôle de la performance de l’électrocardiographe
nous amène à vérifier deux éléments :
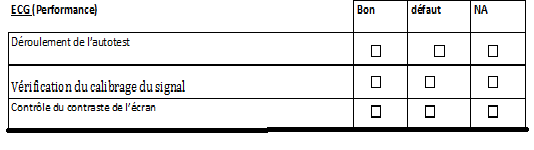
• Le déroulement de l’autotest
C’est un processus pendant lequel, l’appareil vérifie de
façon automatique toutes ses fonctionnalités.
• Contrôle du contraste
Ce contrôle permet d’apprécier la luminosité de
l’écran.
IV-3-4 : La qualité du
tracé
Pour une bonne appréciation du tracé ECG, plusieurs
paramètres sont à vérifier :
• Contrôle de l’exactitude des fréquences
Ce contrôle nous permet d’apprécier la capacité de
l’appareil à faire apparaitre textuellement sur un papier ou un
support quelconque la fréquence cardiaque
générée par le cœur. Pour ce faire trois
simulations sont effectuées et ensuite chaque valeur
mesurée est appréciée.
• Vérification du tracé des
différentes dérivations
Il s’agit d’apprécier l’apparition effective du tracé de
chaque dérivation pour s’assurer que le nombre de
dérivations est effectivement identique aux tracés
apparus.
Vérification de l’uniformité des amplitudes des
différentes ondes (QRS, P, T) sur chaque dérivation et la
vitesse du défilement du papier sur toutes les
dérivations.
• Vérification de la sensibilité des
amplitudes
Ce contrôle permet d’apprécier la capacité de
l’appareil à enregistrer et visualiser la variation du potentiel
qui pourrait être engendrée par le cœur. Ce contrôle
a pour but s’assurer que pour un petit battement correspond une petite
amplitude et grand battement correspond à une grande amplitude.
Il convient donc d’imposer dans un premier temps une différence
de potentiel bien donnée. Ensuite, la faire chuter de
façon alternante et apprécier le retour du potentiel
à sa valeur initiale
.Ce mouvement se traduit sur l’écran par la diminution de
l’amplitude et le retour de celle-ci à son niveau initial.
• Vérification de l’indicateur
d’électrode
Il s’agit dans ce contrôle de voir l’impact du
débranchement d’une électrode du patient sur les
tracés. Son but est de s’assurer d’une bonne transmission des
informations des électrodes vers l’appareil.
Dans ce cas, on procède à la déconnection d’une
électrode puis, on observe son absence du tracé
lié à cette électrode.
IV-3- 5 : Contrôle de la
qualité de l’impression du
tracé
Le tracé de l’ECG doit être imprimé correctement.
Les paramètres ci-dessous doivent être
contrôlés.
• Contrôle du marqueur papier
Cet aspect du contrôle vise à tester le bon fonctionnement
du marqueur .Il convient de lancer une impression et apprécier
la visibilité du tracé sur le papier. Ce contrôle
nous éviterait d’avoir des tracés quasiment invisibles
• Contrôle du changement du mode manuel
en mode automatique
Ce contrôle a pour but de s’assurer que l’appareil peut imprimer
les tracés en mode automatique et manuel. Pour ce faire,
une impression dans chaque mode doit être faite. C’est une
précaution permettant la continuité du fonctionnement de
l’appareil sur la batterie en cas d’absence du courant secteur.
IV-3-6 : Contrôle de la
sécurité électrique
La sécurité électrique des
électrocardiographes se fait conformément à la
norme CEI 60 601-1
Les paramètres ci-dessous sont vérifiés de
façon automatique : la résistance à la terre
(excepté les ECG de Classé II)
- résistance d’isolement
- Courant auxiliaire patient
- Courant de fuite patient
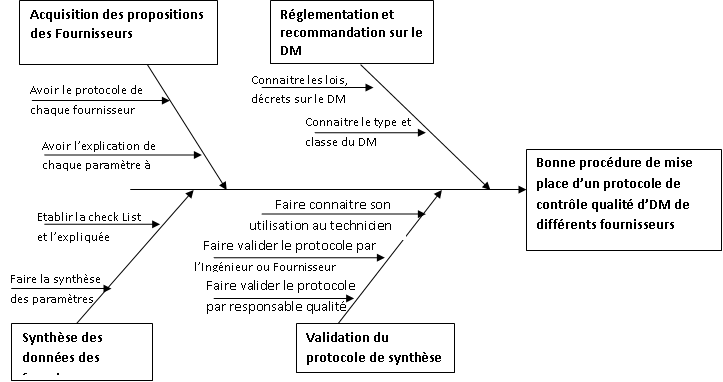
• Récapitulatif de la procédure de la
mise en place d’un protocole de contrôle qualité
V-6 : La
check List du protocole de
contrôle qualité
La présentation de la fiche répond aux exigences
ci-dessous : Celles doivent respecter une chronologie
suggérée par la SNITEM.
Cette fiche doit être soumise à l’équipe
biomédicale ou surtout aux fournisseurs de l'équipement
avant son utilisation.
Figure 9 :
diagramme des étapes
d’une fiche de contrôle qualité
La fiche de contrôle qualité des
électrocardiographes (annexe 7)
Conclusion partielle
Pour éviter de faux diagnostics sur le cœur, les
électrocardiographes utilisés doivent être en bon
état. L’assurance du bon fonctionnement de ces appareils
prévoit la mise en place d’un protocole d’évaluation des
leur performances revendiquées par le constructeur.
L’approbation de ces derniers et la conformité à la
réglementation deviennent indispensable pour sa mise en
application.
IV :
L'organisation de la maintenance
préventive externe (Cas des appareils de perfusion du CHU de
Bicêtre)
IV-1 :
Généralités
IV-1-1 :
Définition de la maintenance préventive
La maintenance préventive est définie comme la
maintenance effectuée selon des critères techniques
prédéterminés, indiqués dans la notice
d’instruction d’utilisation ou les documents techniques du fabricant,
dans l’intention de réduire la probabilité de
défaillance d’un bien ou la dégradation d’un service
[ 9]
Elle est dite externe lorsqu’elle est effectuée par une
structure extérieure ou interne lorsque c’est les
techniciens de la structure qui s’en chargent.
IV-1-2
:
Causes
de
l’externalisation
de
la
maintenance
préventive
au
CHU
de
Bicêtre
La maitrise en exploitation des dispositifs médicaux est l’une
des préoccupations majeures des responsables des
établissements de santé. Le service biomédical qui
à priori, assure les gestions de ceux-ci, est souvent
limité dans ses actions pour des raisons diverses :
- Nombre insuffisant de techniciens biomédicaux par
rapport aux DM disponibles
- Complexité de certains DM
- Manque de qualification sur certains DM etc.
L’externalisation de la maintenance préventive de certains
dispositifs médicaux est une décision prise par
l’administration de cet établissement. Ce type contrat a
pour objectif d’aider les techniciens dans la gestion des
appareils .Cette Co traitante est basée sur un
marché de maintenance
IV-1-3 :
Les appareils de perfusions
(perfuseurs)
La perfusion assistée permet d’injecter de manière
lente et continue une solution médicamenteuse dans l’organisme
à des fins thérapeutiques ou diagnostiques. Elle permet
aussi de transfuser l’un des constituants du sang (plasma, plaquettes,
concentré globulaire).
Le CHU de Bicêtre dispose de trois types d’appareils de
perfusion. de marques ( ALARIS et FRESENIUS VIAL)
- Des pompes à perfusion
- Des pompes à nutrition
- Des pousse-seringues
• Les pousses
seringues
Les pousse-seringues sont utilisés pour administrer au
patient une thérapeutique à débit constant ou
variable, à des vitesses lentes voire très lentes
de solutions concentrées.
Ils s’opposent à la contre-pression due aux
résistances à l’écoulement au sein des lignes de
perfusion (tubulure, prolongateur, filtres, cathéter …) et
aux pressions intra vasculaires régnant au niveau du site
d’injection.
Pour cela, ils nécessitent une source
d’énergie interne (batterie) et/ou externe (220 V ), batterie
externe) et utilisent l’énergie mécanique fournie par un
moteur électrique pour pousser sur le piston d’une seringue afin
de transférer la solution contenue vers la circulation du
patient.
Cette injection se fait à un débit constant ou
variable, à des vitesses lentes voire très lentes
de solutions concentrées. Il doit vaincre la contre-pression due
aux résistances à l’écoulement au sein des lignes
de perfusion (tubulure, prolongateur, filtres, cathéter …)
et aux pressions intra vasculaires régnant au niveau du site
d’injection. Pour cela, on trouve au niveau de cet appareil une
source d’énergie interne (batterie) et/ou externe (220 V,
batterie externe) et utilise l’énergie mécanique fournie
par un moteur électrique pour pousser sur le piston d’une
seringue afin de transférer la solution contenue vers la
circulation du patient.
Un pousse seringue est de façon
générale constitué d’un moteur, d’un
corps de pompe, d’un système d’entraînement du liquide, de
dispositifs de réglage, d’alarmes et de
sécurités.
On dénomme ainsi la partie de la tubulure en
contact avec le liquide et le système d’entraînement.
La tubulure est généralement identique à celle du
système par gravité, auquel est intercalée une
cassette qui permet de maîtriser la précision du
débit, ou une partie de tubulure calibrée.
La précision du volume poussé à chaque cycle de
pompage conditionne la précision du débit de la pompe qui
doit être précis.
b) Le système d’entraînement
Le déplacement du liquide peut être
assuré soit par le mouvement d’un ou plusieurs pistons agissant
sur une cassette, soit par la déformation du corps de pompe au
cours d’un cycle de pompage comme par exemple les pompes à
écrasement (rotor plus stator, doigts…), les pompes à
étirement (sur un demi tour ou un tour).
c) Le système de réglage
du type de seringue
Chaque type de seringue utilisé nécessite un
réglage spécifique du pousse-seringue.Les
pousse-seringues permettent l’utilisation de plusieurs types de
seringues et dispose d’un système de détection
automatique de la taille de seringue. Il ne reste plus qu’à
sélectionner manuellement la marque de la seringue. Cela permet
de limiter les erreurs de configuration. Une fois cela fait, le
pousse-seringue intègre, par rapport à des abaques les
caractéristiques de la seringue et ajuste les vitesses de
déplacement du poussoir.
Le réglage du débit des pousse-seringue du CHU de
Bicêtre est effectué directement Quelque soit
le mode de réglage, l’erreur sur le débit sera
inférieure ou égale à 2% puisque la
précision sur la vitesse d’avancée du piston et la
précision du diamètre intérieur de seringue sont
inférieures ou égales à chacune à ±1
% [10]
d) Le système de
détection de pression (Alarmes)
Les techniques de détection de pression peuvent se diviser en 2 :
- capteur de pression (jauge de contrainte) intégré au
poussoir du pousse-seringue. Il y a génération d’une
tension proportionnelle à la force appliquée sur le
poussoir.
- système mécanique utilisant un ressort taré dont
on règle la compression.
Une surveillance des évolutions de la pression de perfusion est
possible grâce à un indicateur du niveau de pression pour
les appareils utilisant un capteur de pression par jauge de contrainte,
et permet ainsi de prévenir l’imminence d’une occlusion. Cette
fonction est généralement une option.
• Les pompes
à perfusion
Elles se divisent en deux catégories, les pompes à
comptage de gouttes et les pompes volumétriques.
Elles doivent vaincre la contre-pression due aux résistances
à l’écoulement au sein des lignes de perfusion
(tubulure, prolongateur, filtres, cathéter …) et aux pressions
intra vasculaires régnant au niveau du site d’injection.
Pour cela elles nécessitent une source d’énergie interne
(batterie) et/ou externe (220 V, batterie externe) et utilisent
l’énergie mécanique fournie par un moteur
électrique pour transférer la solution de son contenant
vers la circulation du patient.
Une pompe est constituée d’un moteur, d’un corps de pompe,
d’un système d’entraînement du liquide, de dispositifs de
réglage, d’alarmes et de sécurités.
Figure
12
: pompe
à perfusion
(Marque AGILIA)
Concernant celle effectuée dans
le cadre de mon travail, elle a été favorisée en
partie par la GMAO (NSI) .Cet outils informatique nous a permis
d’avoir une liste des appareils qui n’ont pas été
maintenus et contrôlés qualitativement depuis trois
ans et qui ne bénéficient d’aucune garantie des
fournisseurs (FRESENUIS VIAL) d’une part et celle de ceux
étant sous garantie d’autre part. Nous avons
procédé également à un inventaire service
par service pour s’assurer de la présence effective de ces
dispositifs médicaux.
• Appareils de
marque FRESENIUS VIAL
- Les pousses seringues = 385
- Les pompes de perfusion, nutrition et
modulaire= 138
- Les bases = 35
• Appareils de
marque ALARIS
- Les pousse seringues = 79
- Pompe à perfusion = 03
IV-2-2 :
Mise en place d’un cahier de
charge
Il s’agit de faire le liste des besoins en termes d’actions à
souhaiter lors des interventions des prestataires. Ce document doit
être soumis au prestataire quand t-il s’agit d’un nouveau
sous traitant.
Après des échanges avec la société
concernées, nous leur avons fait part des exigences et les
besoins du service biomédical .Ce cahier de charge a les
points essentiels tels que :
- Le nombre des appareils à maintenir
- Le nombre des appareils nécessitant le remplacement
de batterie
- Avoir au moins les actions ci-dessous
- Test de linéarité
- Test de l’alarme pré fin
de perfusion
- Test de l’alarme de fin de perfusion
4. Avoir les tracés les courbes de
débit et à trompète
5. Avoir la tarification des besoins
Ce document fut transmis aux fournisseurs.
IV-2-3 :
Analyse des
propositions du prestataire
Des tarifs et le listing des actions furent adressés au
service biomédical par chaque fournisseur.
Il s’est suivi l’analyse de ces propositions :
• Analyse d’ordre
technique
Les tests énumérés dans le cahier de charge
font partir de liste des actions proposées par le
prestataire. La reconfiguration du logiciel des appareils a
été l’action supplémentaire prévue
dans son protocole.
Certains supports des tests prévus par le prestataire
doivent être mis à notre disposition pour la
traçabilité de l’activité.
Après avoir comparé le cahier de charge et
les propositions faites par les fournisseurs, nous
n’avons trouvé approuvé aucune diverge..
• Analyse au plan
financier
Cette analyse est faite suite aux propositions de tarifs de Maintenance
de appareils qui ne bénéficient plus de garantie.
D’une façon générale, AGEPS
) Signe les marchés de maintenance préventive des
certains appareils avec des fournisseurs pour un
certains nombre années. Une fois le délai
expiré, l’Hôpital lui-même se charge de mettre en
place la maintenance des ces dispositifs médicaux .Tel est
fonctionnement des Hôpitaux de l'AP HP.
Les tarifs proposés varient par quantité d’appareils.
Après l’évaluation du coût global qui se chiffre
à 23.255 euros, ces résultats sont soumis à
la direction compétente.
IV-2-4 :
Adoption des propositions
Après l’avis consensuel d’une part des responsables du
département équipements suite aux analyses
effectuées, l’Ingénieur chef service
équipement rédige le « bon commande
»
IV-2-5 :
Suivi et gestion des données
Le service biomédical s’est chargé de la
traçabilité et l’effectivité des actions de la
maintenance préventive et contrôle qualité
effectuées.
• Organisation des
interventions
Des courriels furent adressés aux différents cadres
de soins précisant le programme des techniciens des
fournisseurs. Le courriel précise
La date en fonction des services
L’endroit qui sera réservé pour le
contrôle
Le nombre de dispositifs du premier lot
à mettre à la disposition des techniciens
Mesure palliative mise en place par le service
biomédical pour permettre le fonctionnement normal des services
pendant la maintenance
•
Le suivi des
activités
Une organisation qui permettra le fonctionnement normal des
services pendant les activités des prestataires est mise en
place. La révision des appareils par service s’est
faite comme suit :
A chaque passage, environ la moitié du nombre des
appareils est prévue pour la révision. La seconde partie
est réservée pour le lendemain. Les appareils
de perfusion en prêt pool (disponibles pour être
prêter) peuvent renforcer l’effectif des appareils du service en
cas de besoin. Au cours des interventions, nous veuillons au
respect scrupuleux des actions mentionnées
dans la convention.
.
•
Traçabilité des interventions
Les recommandations des organismes internationaux de Normalisation (ISO
9001) accordent un intérêt particulier à la
traçabilité des activités dans le domaine
professionnel.
En effet, les résultats de chaque appareil lors de cette
maintenance préventive ont été saisis dans
la GMAO (NSI) et les différentes courbes de
débit et en trompette ont été
imprimées et mises dans un classeur. Pour prévenir les
risques d’une éventuelle disparition de fichier dans la
GMAO, un certificat de contrôle qualité de chaque appareil
a été fait .L’ensemble des rapports mis dans un classeur
comme l’envisage les textes réglementaires relatifs au
contrôle qualité et archivés par
l’ingénieur.
Les appareils ont été étiquetés «
conforme » ou « non conforme » en fonction des
résultats.
Les appareils étiquetés « non conformes
» ont été renvoyés au service
biomédical pour être reformés par la
société.
•
Récapitulatif de la procédure d’organisation de la
maintenance externe
Cette synthèse du cheminement de l’activité a
été décrite grâce au diagramme RTH. Les
acteurs concernés pour la mise en œuvre de cette organisation
sont :
Les techniciens biomédicaux
Ingénieur biomédical
Cadres de santé
Technicien externe
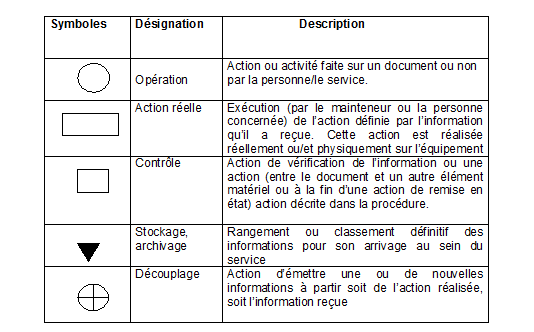
Description des Symboles
utilisés dans le diagramme
• Liens entre les
actions
• Le diagramme RTH
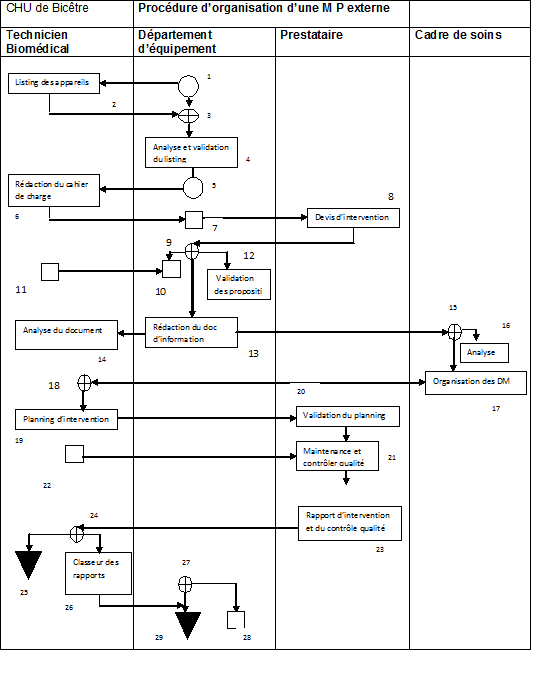
IV-3
:
Conclusion
partielle
La Co traitante demeure aujourd‘hui inévitable dans la prise en
charge des dispositifs médicaux dans les établissements
de santé. Il revient donc au service biomédical de faire
en sorte d’avoir des interventions appropriées et bien
organisées.
Pour mieux appréciation l’organisation mise en place
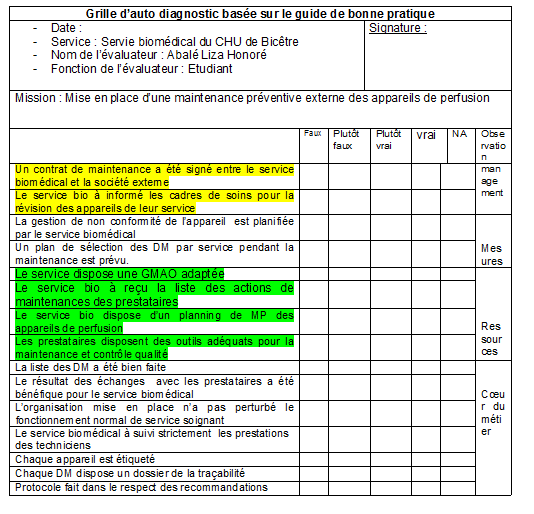
de cette maintenance, une auto-évaluation a
été faite à partir d’une grille basée sur
le Guide de bonnes pratiques biomédicales.
•
Cotation
• Grille d’évaluation (voir annexe 6)
• Résultats de l’auto évaluation
Figure 17:Cartographie
d'évaluation des actions
Le service Biomédical doit œuvrer pour améliorer
davantage son activité quotidienne. Des résultats
satisfaisants ont été obtenus dans cette
maintenance externe des appareils de perfusion au CHU de Bicêtre.
Par contre, des efforts restent à faire au niveau de
système de communication avec les parties prenantes
(utilisateurs), gestion des DM sur site et la gestion de la GMAO.
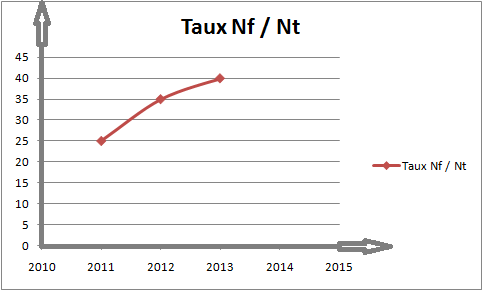
Des fiches d’alerte et de suivi de l’indicateur « les
DM soient étiquetés en fonction des services » ont
été proposées au service.
• La fiche d’alerte
• Fiche de suivi de l’étiquetage des DM en
fonction des services : Transparence et traçabilité.
Cette fiche donne la transparence et traçabilité au
service biomédical dans la résolution du problème.
Cette évolution est appréciée en fonction de
l’objectif que le service s’est fixé.
Figure 18:
Tableau
recapitulatif
des
données
de
la
fiche
d'alerte
Suivi Graphique
Ce graphique montre l’évolution de la résolution du
problème
Figure 19
:graphique de suivi de
l’indicateur d’amélioration
3ème
Partie
:
Autres
activités
effectuées
La première activité qui m’a été
confiée au service biomédical est l’inventaire des
différents types d’appareils qui sont sous la
responsabilité de ce service biomédical. Il s’agit des
appareils en prêt pool, ceux prévus pour le plan Blanc,
bronchiolite, Grippe H1N1.Les inventaires des étuves à
CO2 et des manodétendeurs du CHU m’ont été
également demandés. Quelques actions de gestion des DM
sont énumérées ci après.
Utilisation de la
GMAO (NSI)
Cet outil informatique de gestion permet les techniciens
biomédicaux de gérer de façon
efficiente et transparente les DM et surtout des interventions de
maintenance.
En cas de panne, le cadre de soins ou son délégué
de servie de soins est tenu d’exprimer la demande d’intervention
à partir de la GMAO. Le service biomédical reçoit
cette demande à travers une fenêtre de la GMAO NSI
dénommée « demande d’intervention » et qui
est consultée en début chaque journée. La
planification des actions est ainsi élaborée. En cas
d’urgence, les cadres de soins nous informent par voix
téléphonique puis procèdent à une demande
normale. Cette fenêtre des demandes est accessible à la
Direction chargée des équipements et la maintenance .Ce
système de reseau permet à cette direction de
connaitre toutes les pannes signalées, les interventions
effectuées etc.
I-
Suivi
et
Contrôle
qualité
des
défibrillateurs
Une planification de la révision et du contrôle
qualité est mise en place par le service biomédical. Sur
chaque défibrillateur, on trouve une étiquette comportant
les dates du dernier et du prochain contrôle .Cette
étiquette permet au cadre de soins de nous
faire parvenir l’appareil sans l’alerté du
service biomédical.
Un protocole de contrôle, validé par les Ingénieurs
et respectant les conditions de contrôle qualité
indiqué par le décret D -665-5-4, nous guide dans
l’évaluation de la performance de l’appareil notamment son
aspect physique, les accessoires, la performance de la batterie,
l’exactitude de l’énergie, la synchronisation…
Nous sensibilisons souvent les utilisateurs à la bonne
utilisation et au contrôle journalier de ces appareils. Lequel
contrôle permet de dire que le défibrillateur est
apte à être utilisé. Pour associer l’utile à
l’agréable, un protocole de contrôle utilisateur a
été mise en place par le service biomédical.
II : Les
moniteurs de surveillance
Le service biomédical a la charge de la maintenance de
l’ensemble des moniteurs de surveillance de la structure. On y trouve
les moniteurs mono paramétriques notammen
et multi paramétriques permettent surveiller ECG, PNI, SPO2 et
la température. Nos interventions se sont portées sur le
contrôle de la performance de ces paramètres du moniteur.
Contrôle du paramètre ECG : l’exactitude de la
fréquence simulée et celle affichée sur le moniteur
, vérifier le bon état de la batterie et surtout le
bon fonctionnement des alarmes de sécurité.
Contrôle du paramètre PNI : on vérifie
l’exactitude de la pression programmée sur le simulateur et
celle qui apparait sur le moniteur, les alarmes de
sécurité et la performance et niveau de la batterie
sans oublier l’intégrité de l’appareil et ses
accessoires.
Le bon fonctionnement des alarmes signifie qu’un
signalement sonore se fait entendre dès que la valeur
émise dépasse celle programmée.
Contrôle du paramètre SPO2 : vérification des
alarmes, de la batterie,
Concernant des moniteurs multi paramétriques, chaque
paramètre est contrôlé distinctement.
III : Gestion
de la maintenance faite
par les prestataires
L’une des activités majeure du service biomédical du CHU
de Bicêtre est la gestion des interventions à partir des
instructions des prestataires. Etant les véritables
interlocuteurs des utilisateurs des DM, les techniciens
biomédicaux sont automatiquement informés en cas de panne
.Nous faisons appel aussitôt aux prestataires .En cas
d’urgence, qui est d’ailleurs récurrent au CHU de
Bicêtre, nous sommes obligés d’intervenir sous les
instructions des techniciens externes par voix
téléphonique.
Conclusion
générale
A l’issu de ce stage, il est bon de savoir que l’externalisation de la
maintenance de certains appareils dans un établissement de
santé prend une part active dans la «maitrise en
exploitions » des dispositifs médicaux. Elle
constitue
un appoint aux activités des techniciens biomédicaux.
Cette activité nécessité par conséquent
d’être planifiée et suivie rigoureusement l selon le guide
de bonne pratique ingénierie biomédicale
Par ailleurs, le contrôle qualité des dispositifs peut
être une aspiration de tout technicien biomédical. La mise
en place d’un protocole de contrôle qualité ne doit
pas par contre être une action personnelle mais
plutôt la synergie des recommandations du document technique de
l’appareil, AFSSAPS, fournisseurs de l’équipement. Il doit
être validé surtout par le fabricant avant sa mise en
application.
Ce stage effectué au CHU de Bicêtre a été
bénéfique pour moi dans l’ensemble du point de vue de
nouvelle connaissance de gestion des dispositifs et des relations
humaines.
Glossaire
[ x] :référence bibliographique n°x
CHU : Centre Hospitalier Universitaire
AP- HP : assistance publique - hôpitaux de paris
MP : maintenance préventive
ECG : Électrocardiographe
SAU : Service d’accueil des urgences
UCA : Unité de chirurgie ambulatoire)
USR : Unité de suite et de réadaptation
GMAO Gestion de la maintenance assistée par l’ordinateur.
AFSSAPS : agence française de la sécurité
sanitaire et des produits de santé
SPO2 : saturation pulsée en oxygène
PNI : pression non invasive
DM : Dispositif médical
BF : body floting
MAITRISE EN EXPLOITATION D’UN DISPOSITIF MEDICAL : L’ensemble des
activités nécessaire pour assurer la
fonctionnalité, sa disponibilité et sa
sûreté d’usage vis-à-vis du patient et de
l’utilisateur.
BIBLIOGRAPHIE
1- ouvrage
[1] : Historique de
l’AP-HP, Groupe hospitalier
de
Paris –Sud
Doc « historique de CHU de
Bicêtre » service communication.
[9] : Définition de la
maintenance
préventive
Doc : Guide de bonne pratique
biomédical V2002
[10] : Modalité du
contrôle
qualité
des pousses
seringues
Doc : Manuel technique (FRESENIUS VIAL
et ALARIS GH)
[13] : Définition de
contrôle
qualité
d’un
dispositif médical
Doc : Guide de bonne pratique
biomédical
V2002 (page 43s)
[14]: Cycle de maitrise en
exploitation d'un DM
Doc: Guide des bonnes pratiques
biomédicales V2002 (page 40s)
2- Sites internet
[2] : présentation du CHU de
Bicêtre
(pôles,
structures, investissements, ressources humaines…)
Http://www.portail-cms.aphp.fr/bct/IMG/pdf/presentation-Bicêtre.pdf.consulté
le
01
Mai
2011)
[3] : Organisation administrative de
l’AP-HP
http://www.aphp.fr/index.php?module=hopital&action=hopitaux_direction&vue=liste_hopitaux_direction.
(Site
consulté
le
27
Mai
2011
à
15
h00)
[12] : Définition de
l’électrocardiographe
http://www.ednes.com/ecg/index.php
consulté
le
8
Mai
2011)
[5] : Décret 2001-1154 du 05
décembre
2001
portant
« l’obligation de maintenance et au contrôle qualité
des dispositifs médicaux
http://www.hosmat.eu/décrets/2001-1154.pdf
consulté le 12 Mai 2011)
[6] : Arrêté du 03 Mars
2003 fixant les
listes des
dispositifs médicaux soumis à l’obligation de maintenance
et au contrôle de qualité
Http://www.midipy.sante.gouv.fr/santehom/vsv/vigilanc/dossiers/risques/doc.9pdf
(consulté le 12 Mai 2011)
[8]: les
critères
d’acceptabilité
auxquels
doivent
répondre les performances ou les caractéristiques des
dispositifs médicaux :
http://www.afssaps.fr/maintenance
–et-contrôle-qualité-des –DM-mise-en-œuvre
–de-contrôle-qualité
3- Images
Figure
1 :
les
7 pôles d’activités du CHU de Bicêtre (
Http://www.portail-cms.aphp.fr/bct/IMG/pdf/presentation-Bicetre.pdf.consulté
le
01
Mai
2011)
Figure 2:Graphique de la
repartition
des
dépenses (
Http://www.portail-cms.aphp.fr/bct/IMG/pdf/presentation-Bicetre.pdf.consulté
le
01
Mai
2011)
Figure 3 : Cycle de
maitrise
en
exploitation (Doc: Guide des bonnes pratiques
biomédicales V2002 (page 40s)
Figure 4:Tableau des cinq
marques des ECG ( Image Abalé )
Figure
5
:
Electrocardiographe
http://www.girodmedical.com/materiel-de-diagnostic/general/ecg-1/ecg-cardimax-fx-7102-fukuda-denshi-3-pistes.html
consulté
le
12
Mai
2011)
Figure 6 : câbles
ECG (3 brins) (
http://www.jttechnology.net/index_e0_prod.php?pid=286)
Figure 7 : simulateur
cardiaque (
http://www.google.fr/imgres?imgurl=http://www.locadif.fr/lib/picts/produits/fluke_bio_ps410.jpg&imgrefurl
consulté le 17 Mai 2011)
Figure 9 : diagramme des
étapes
d’une fiche de contrôle qualité (Image Abalé )
Figure 8 : Diagramme
d’Ishikawa ( Image Abalé)
Figure 10 : Pousse
seringue
(Marque
FRESENIUS VIAL) (
http://www.medical.fr/product_info.phpcPath=021182&productsid=1021&osCsid=831bf47115070933cbbcaa856c69ad47)
Figure 11 : Pousse
seringue(Marque
ALARIS)
http://www.ambulance-materiel-medical.com/zencart/images/alarisGHG400.jpg
(consulté
le
12
Mai
2011)
Figure 12 :
pompe
à perfusion
(Marque AGILIA) (photo Abalé )
Figure 13: Tableau des
symboles ( Image
Abalé)
Figure 14:
Tableau de
signes de liens (Image Abalé )
Figure 15: procedure
d'organisation en
RTH (Image Abalé)
Figure 16:
tableau des cotations des pratiques ( Image Abalé)
Figure 17:Cartographie
d'évaluation
des
actions
(Image
Abalé)
Figure 18: Tableau
recapitulatif des
données de la fiche d'alerte (Image Abalé )
Figure 19 :graphique de
suivi de
l’indicateur d’amélioration (Image Abalé )
Annexes
ANNEXE n° :
Annexe 1
image de l’hôpital de Bicêtre
d’autrefois ( (
Http://www.portail-cms.aphp.fr/bct/IMG/pdf/presentation-Bicetre.pdf
Annexe 2
image de l’hôpital de Bicêtre
d’aujourd’hui ( (
Http://www.portail-cms.aphp.fr/bct/IMG/pdf/presentation-Bicetre.pdf
Annexe
3 Photos de l’atelier biomédical (photos
Abalé)
Annexe 4
Liste des ECME ( GMAO service biomédical du CHU
de Bicêtre)
Annexe 5
Grille d’évaluation des Résultats des
bonnes pratiques biomédicales réalisées lors de
l’activité.( Image Abalé)
Annexe 6
La check List du contrôle qualité de
synthèse ( Image Abalé)
Annexe
7 Base ( Photo Abalé )
Annexe 8
Module ( Photo Abalé )
Annexe 9 Contrôleur
électrique ( Photo Abalé )
Annexe 1 :
Hôpital de
Bicêtre d’autrefois
Annexe 2 : CHU
de Bicêtre
d’aujourd’hui
Annexe 3 :
Atelier biomédical
Annexe 4:Bureau
des Techniciens
Biomédicaux
Annexe
5 LISTE DES
ECME DU CHU DE BICETRE
Annexe 6 :Grille
d’auto diagnostic
basée sur le guide de bonne pratique
Annexe 7 : Une
Check List du
contrôle qualité d’un électrocardiographe
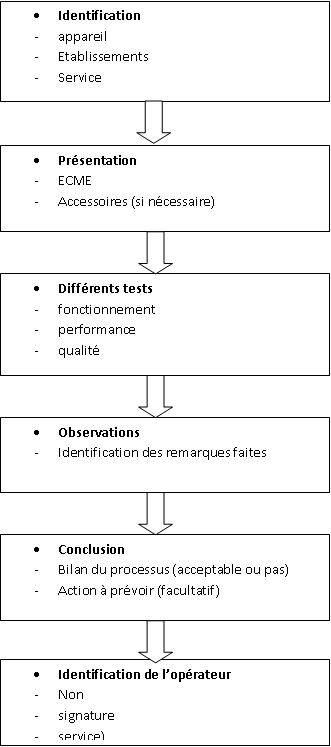
CONTROLE QUALITE DES ECG
Date :……/…../….
N°d’inventaire :……………
Service………..
Marque :……………….. Modèle :…………… N° Série…………………
MATERIELS DE TEST :
• simulateur d’ ECC( 10 brins)
N° 5387
BIOTEK ECG PLUS
• Simulateur d’ECG (10 brins )
N°9447 FLUKE MPS
450
• testeur de
sécurité N°
4448 METRON QA 90
N°9623



OBSERVATION : …………………………………………………………………………………………..
………………………………………………………………………………………………………………
CONCLUSION
Nom et signature du technicien……………………………………………………………………….
Annexe 8 : Base
Annexe 9 :
Module
Annexe 10: Contrôleur de la
sécurité
électrique (QA-90)