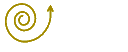Automne
|
|
Sommaire
|
![]()
Thierry MONTAGU
![]()
I. A PROPOS DU COMA : APPROCHES
NEUROLOGIQUE ET MÉDICALE
1. Définition
2. La situation du patient dans les hôpitaux
3. Quelques vécus
II. DISPOSITIF D'ASSISTANCE
AUX PATIENTS DANS LE COMA
1. Justification du dispositif
2. Le ressenti du malade
3. Les composantes du dispositif
4. Un dispositif intégré
III. CONSÉQUENCES COGNITIVES
1. Conséquences pour le personnel soignant
2. Les conséquences pour le patient
CONCLUSION
BIBLIOGRAPHIE
![]()
|
I. A PROPOS DU COMA : APPROCHES NEUROLOGIQUE ET MÉDICALE |
|
1. Définition |
|
a. " Un état ressemblant au sommeil " |
§
D’un point de vue
phénoménologique, le coma peut être défini comme un état ressemblant au
sommeil, comportant une abolition de la conscience* et de l’éveil
comportemental.
§
D’un
point de vue physiopathologique, le coma est avant tout un trouble de la
vigilance, c’est à dire de l’éveil cortical et sous cortical, impliquant
une lésion ou un dysfonctionnement de la formation réticulaire activatrice
ascendante** du tronc cérébral.
*conscience :
en physiopathologie, elle regroupe l’ensemble des activités corticales
aboutissant à la connaissance du moi et de l’environnement. Elle est satellite
du comportement de veille qui dépend d’une interaction entre le tronc cérébral
et les hémisphères cérébraux.
**Situation de
la formation réticulaire activatrice ascendante (FRAA)
La structure clé de la
conscience est la FRAA, située dans la partie centrale du tegmentum
ponto-mésencéphalique (voir schéma). Elle reçoit :
·
Des
afférences sensitivo-sensorielles stimulantes de l’éveil en provenance de la
voie spino-thalamique, et notamment de la face.
·
Ces
afférences se projettent sur le cortex
-
soit
de manière directe
-
soit,
et c’est la voie majeure, par l’intermédiaire des noyaux réticulaires
thalamiques, qui facilitent l’éveil.

§
Examen neurologique
Il est limité du fait des
troubles de la vigilance mais il est l’instrument le plus performant pour
apprécier et suivre la souffrance cérébrale.
- Vigilance :
réduite, labile ou abolie, la réaction d’éveil se mesure à l’ouverture des
yeux, spontanée ou provoquée par des stimulations de force croissante (appel,
bruit, secousse, douleur)
- Motricité :
l’activité de chaque hémicorps est analysée de façon comparative en notant
toute asymétrie. On note la présence/ absence de mouvements spontanés. En leur
absence, l’examen repose sur la réactivité motrice à des stimulations
nociceptives (pincement) appliquées de manière symétrique en différents points.
On distingue alors :
+ les réponses appropriées,
qui varient selon le siège du stimulus (de type localisation, évitement,
abduction)
+ les réponses
inappropriées, stéréotypées, sans finalité apparente, se traduisant par une
modification posturale grossièrement reproductible.
La réactivité est aussi explorée au niveau de la face (grimace) par pincement du cou, par exemple.
- examen des yeux :
c’est un temps capital qui explore la plupart des réflexes du tronc
cérébral :
+ les paupières,
+ les pupilles, d’une extrême importance dans la surveillance du coma,
+ les mouvements oculaires,
+ les mouvements réflexes.
- étude de la respiration : la souffrance
lésionnelle ou métabolique des structures centrales qui contrôlent la
respiration est souvent à l’origine de perturbations respiratoires chez les
malades comateux.
§
La
définition du coma repose donc sur la suppression du comportement de veille
(absence d’ouverture des yeux, quelle que soit la stimulation), et sur
l’absence de toute manifestation d’activité consciente.
§
Ne pas confondre coma avec :
- l’état
de stupeur :
état de trouble de la vigilance dans lequel les yeux peuvent s’ouvrir
transitoirement, avec une activité motrice plus ou moins organisée.
- l’état
végétatif :
modalité évolutive du coma avec :
+ restauration du
comportement d’éveil (rythme nycthéméral),
+ activité motrice
rudimentaire (variations posturales),
+ mais aucune manifestation
d’échange psychologique avec l’entourage.
§
Systèmes de classification :
Leur simplicité rend compte d'une large
diffusion, mais ils ne peuvent en aucune manière se substituer à l'examen
neurologique, dont la concision reste indispensable, dans son détail, à la
caractérisation de la souffrance cérébrale et à la surveillance du malade.
Les stades du coma (I: obnubilation, Il:
coma, III: coma profond, IV : aréactivité totale) ne donnent qu'une
estimation grossière, sans intérêt pratique.
L'échelle de
Glasgow,
désignée à l'origine pour mesurer la gravité des traumatismes crânio-cérébraux,
est largement utilisée en pathologie d'urgence. Dans le coma proprement dit,
elle ne prend en compte que la réactivité motrice, avec une reproductibilité
médiocre. D'autres modèles lui adjoignent les principaux réflexes du tronc
cérébral (échelle de Glasgow-Liège).
Le principal intérêt de ces systèmes est de
définir des groupes pathologiques homogènes au plan de la gravité, en termes
statistiques. Leur application à la transmission d'informations cliniques et à
la surveillance du malade est par contre très discutable. Leur exploitation à
des fins de prédiction individuelle et de décision thérapeutique n'est pas
acceptable. Des échelles ou des scores de gravité sont néanmoins indispensables
dans le cadre d'essais thérapeutiques, mais il convient d'en tester la reproductibilité
et de les adapter de manière plus spécifique aux objectifs ponctuels de ces
études.
|
b. Causes principales de coma |
Les causes de coma
sont extrêmement diverses, qu’elles soient liées à une pathologie cérébrale
primitive, secondaires à d’autres atteintes viscérales ou à des désordres
métaboliques diffus (voir tableau). Une souffrance cérébrale peut être
révélatrice d’une pathologie à distance encore méconnue, métastase cérébrale ou
embolie cérébrale cardiogénique par exemple. C’est dire l’importance d’un bilan
clinique complet pour parvenir à un diagnostique étiologique précis.
|
Causes principales de coma
(liste non exhaustive) |
|
|
Tumeurs cérébrales Engagement cérébral Hémorragie intratumorale |
Endocrinopathies Hyperparathyroïdie Insuffisance surrénale aiguë Panhypopituitarisme |
|
Accidents vasculaires cérébraux Hémorragie méningée sous-arachnoïdienne Hémorragie cérébrale Infarctus cérébraux Thrombophlébite cérébrale Embolies gazeuses, graisseuse Bas débit cérébral |
Intoxications aiguës Sédatifs et psychotropes Oxyde de carbone Alcool Morphiniques (overdoses) Anticholinergiques |
|
Anoxie ischémique : arrêt cardio-vasculaire pure : intoxication oxycarbonnée méthémoglobinémies encéphalopathie respiratoire (hypoxie, hypercapnie) |
Divers Epilepsie : coma post critique Hypothermies majeures accidentelles Coup de chaleur Encéphalopathies alcooliques Affections neurologiques diffuses |
|
Infections Méningites aiguës bactériennes Encéphalites (herpès, HIV) Abcès cérébraux |
Encéphalopathies métaboliques Hypoglycémie Hypoatrémie sévère, états hyperosmolaires Hypercalcémie, hypophosphorémie
extrême Acidoses lactiques Hydrocéphalie aiguë |
|
Traumatisme cranio-vertébraux |
|
|
c. Le cas particulier de la phase d'éveil (travaux de M. Grosclaude) |
La vie psychique se
reconstituerait lors de l'éveil dans une activité de pensée, de représentation,
à mi-chemin entre rêve et réalité.
M.Grosclaude, psychanalyste,
distingue trois phases de reconstruction dynamique lors de l'éveil des comas
traumatiques :
1.
(Glasgow
à 8) Tout se passe comme si le malade "entendait ce qu'on lui dit,
l'intègre peut-être en partie, mais ne comprend pas ce qui se passe. Il est
dans l'impossibilité d'être à l'écoute de l'autre, cet autre étant vécu comme
agressif".
2.
L'activité
du patient "tient compte de l'autre … mais la prise de contact avec la
réalité est rendue difficile par l'absence de point d'ancrage".
3.
Le
patient a pu "reconquérir une possibilité de communication verbale et
d'échanges avec autrui".
Dans la période d’éveil, des
indices francs de communication et de relation deviennent progressivement
manifestes. Bien que le malade soit déclaré "conscient" en référence
au score de Glasgow, sa conscience reste "décantée", réduite à son
squelette, avec processus progressif de retour de celle-ci. Les malades à ce
stade sont encore le plus souvent dans une passivité et une immobilité
extrêmes. Ils prennent rarement l’initiative de la communication et du contact
avec l’entourage (soignants et proches). S’il y a mouvement et agitation,
ceux-ci sont auto-centrés. La parole est souvent rare, toujours en réponse à
l’initiative de l’interlocuteur. Elle est banale, avec une sociabilité de façade.
Parfois, la parole est inaudible, chuchotée, incompréhensible, certains sujets
remuant les lèvres sans se soucier de la présence ou non d’un interlocuteur. Le
malade peut difficilement communiquer les sensations inhabituelles qu’il
ressent, comprendre pour lui-même et faire comprendre à l’autre ses besoins
élémentaires.
D’où, dans cette période
également, un "retrait de soi". (troubles de la "conscience de
soi", de la "conscience du corps", pouvant évoquer des états de
dépersonnalisation, et des vécus oniroïdes et hallucinatoires).
|
2. La situation du patient dans les hôpitaux |
|
a. Les soins apportés |
·
Les soins apportés aux
patients (sous toutes leurs formes, c'est à dire, aussi bien le
"nursing" que la visite du médecin) sont estimés à 13 heures par
jour.
·
Le
comateux est en position semi-assise, afin d'agrandir au maximum son champ de
vision, au moment où il ouvrira les yeux.
·
L'appareillage
est constitué :
- de
perfusions (injections de médicaments)
- d'une sonde
gastrique introduite au niveau du nez, qui "débite" les nutriments
soit 24h/24, soit pendant 6 heures avec un arrêt de 6 heures.
-
l'assistance respiratoire s'effectue maintenant au niveau du nez et descend
jusqu'aux poumons. Ceci permet les soins de bouche.
- La sonde
urinaire placée en permanence. En revanche, il n’y a pas de dispositif
permettant l'évacuation des selles. Donc il faut changer les lèses
régulièrement et laver les patients (nursing).
- La visite
du kiné. En effet, la kinésithérapie permet d'éviter :
* l'hypertonie (rigidité du
corps)
* les escarres (apparition
de nécroses de la peau qui peuvent tourner à l’état d’ulcères lorsque la
personne est trop longtemps alitée)
* les raideurs et rétractions (limitation de l'amplitude articulaire)
* troubles orthopédiques
Par ailleurs, il existe des
matelas à eau ou électriques (à point de compression) qui limitent l'apparition
des escarres.
Remarques :
·
Dans
l'hôpital, on compte 1 kiné pour 21 patients, ce qui est insuffisant.
·
Tous
les hôpitaux ne sont pas équipés de matelas spéciaux
|
b. Visites des familles |
Elles sont très
limitées. Dans l'hôpital que nous avons visité, elles ne sont autorisées que de
14h à 20h et d'une durée de 15 minutes par famille. Par ailleurs, un seul
membre de la famille est autorisé à entrer dans la chambre. Les autres peuvent
le voir par l'intermédiaire d'une caméra.
Chaque personne entrant dans la pièce doit être
vêtue d'une blouse, de chaussons et doit se laver les mains, car les comateux
sont très sensibles aux germes.
Les temps de visite sont nécessairement courts car
les patients dans le coma nécessitent de beaucoup de soins, et en cas de danger
(arrêt cardiaque ou arrêt ventilatoire), il faut faire évacuer la famille et
prodiguer le plus rapidement les soins nécessaires.
Remarque : ces mesures théoriques sont modulées au cas par cas.
|
c. L'environnement sonore |
Le patient vit dans un univers très bruyant. Les responsables de ce bruit sont
essentiellement :
· les va-et-vient du personnel
soignant dans les couloirs de l’hôpital
· la sonnerie du
téléphone
· les signaux d’alarme des
appareils cardiaque, respiratoire...
· l’aérosol, présent dans la
chambre des sujets trachéotomisés, permettant d’humidifier l’air
Remarque : ces bruits sont en majeure partie extérieurs à la chambre du patient, et il est impossible d’isoler les chambres, car les infirmières ne pourraient plus entendre les signaux d’alarme en cas de détresse, ni les patients parler s’ils venaient à se réveiller !
|
3. Quelques vécus |
Pour comprendre ce que ressent le
patient, nous avons sélectionné plusieurs témoignages (qui semblent provenir de
la phase d'éveil):
"Je suis sur mon
lit d'hôpital, branché, avec des tuyaux partout, comme un poulpe. Je suis
parfaitement conscient de ma misère physique . Je sais que toutes les machines
autour de moi sont la pour me sauver la vie".
Extrait de l'Express de mai 1998 - Coma: Voyage aux
frontières de l'inconscient
Le coma, "c'est
aussi une réminiscence de fragments perceptifs corporels: des rires
d'infirmières, des bruits de talons, des visions mêlées à des hallucinations"
Propos de Madame Grosclaude, Docteur d'Etat, psychanalyste
dans le Journal des psychologues d'octobre 1997
"Je passais mon
temps à essayer de lire vos noms sur vos blouses et je me disais: quand je
pourrai parler je leur dirai merci en les appelant par leurs prénoms, ce sera
leur récompense pour m'avoir si bien soigné"
Extrait d'un projet de recherche de 1996 réalisé à l'hôpital
hôtel-Dieu à Valenciennes
Mais d'autres souvenirs, extraits la source précédemment citée, sont beaucoup plus négatifs:
"Une chose m'a
obsédé tout le temps: le tuyau de la machine. J'étais convaincu que c'était une
bête qui rampait sur moi…"
"Chaque fois
qu'une infirmière entrait dans ma chambre, je me demandais si c'était pour me
soigner ou pour me tuer…"
Ces récits témoignent d'une perception certaine de l'environnement, parfois violente et très souvent mal vécue car le patient se sent en dehors du monde des vivants.
|
II. DISPOSITIF D'ASSISTANCE AUX PATIENTS DANS LE COMA |
|
1. Justification du dispositif |
"Le patient ne pouvant aller vers
le monde, il s'agit d'amener le monde à lui", tel pourrait être le résumé
de notre dispositif.
Ce dispositif associe à la fois des outils technologiques et
la composante humaine (c'est-à-dire le personnel soignant et l'entourage proche
du patient) afin de stimuler tous les sens du patient. En effet, Arné, Borrat,
Mazeaux et coll., par exemple, plaident pour une stimulation très précoce
mettant en jeu le corps du traumatisé, la verbalisation des soins et des
stimulations, un environnement sonore et visuel adapté avec, bien sûr, une
présence active de la famille.
De plus, des études ont montré que les programmes de
stimulations multimodales modifient l'électroencéphalogramme des patients de
manière significative, contrairement à des stimulations unimodales.
Notre dispositif a donc pour
but de stimuler le maximum de sens simultanément comme dans la réalité et de
recréer une atmosphère agréable autour du patient.
Tout d’abord, il est essentiel de comprendre dans quelle ambiance se trouve le comateux.
|
2. Le ressenti du malade |
D’après une étude
effectuée l’année dernière à l’Hôtel-Dieu sur
30 patients sortis du coma et vus entre le 2ème et le 5ème
jour suivant l’extubation, il en ressort que :
* 60% se sont sentis gênés de
ne pouvoir parler à cause de la sonde respiratoire.
* 48% étaient gênés par les
lumières allumées la nuit.
* 48% ont eu peur de perdre la
parole définitivement.
* 48% ont vécu l’aide
respiratoire difficilement.
* 48 % ont eu l’impression
d’être dépendant des machines et du personnel.
* 48% ont eu peur de mourir.
* le contenu de leurs rêves
est essentiellement :
Þ hallucinations
Þ cauchemars
Þ tuyaux (des sondes respiratoire et nutritive)
* 86.58% ont ressenti la peur
et l’angoisse en se réveillant.
* 53.28% ne savaient pas où
ils étaient.
Il ressort clairement de
cette étude un vécu persécutif et violent lié essentiellement à l’appareillage
hospitalier, ainsi qu’une absence de repères temporo-spatiaux.
Il faut ajouter le bruit
régulier et monotone de l’assistance respiratoire et de l’électrocardiogramme,
rappelant sans cesse au malade qu’il est bien dans un hôpital.
Par ailleurs, cette
pénibilité ne concerne pas uniquement le patient, mais aussi tout le personnel
soignant comme le montre le tableau suivant:
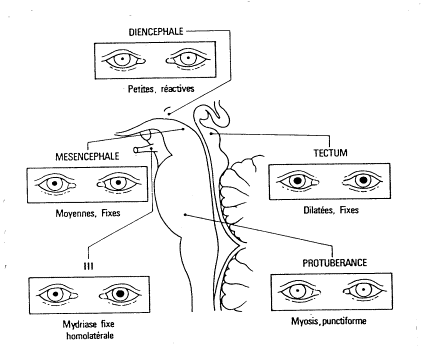
Ce tableau représente le
taux de pénibilité au niveau de l’audition, la vision et l’odeur perçu par le
personnel soignant dans différents services.
Le service qui nous
intéresse ici est le B, à savoir, la
réanimation neurochirurgie. On peut constater que le taux moyen de pénibilité
n’est pas négligeable, puisqu’il est de 68%, ce qui le place en 2ème
position !
En conclusion :
L’environnement étant
ressenti comme hostile et persécutif, notre dispositif doit être axé sur la
«douceur » à tous les niveaux de stimulations, afin de créer une ambiance
agréable aussi bien pour le patient que pour le personnel soignant.
|
3. Les composantes du dispositif |
|
a. Stimulation corporelle |
Il s’agit de stimuler
le corps, et ce, le plus tôt possible afin d’éviter l’amyotrophie et la raideur
au niveau des articulations. De ce fait, cette stimulation vise 2 cibles :
* Les muscles, qui seront
stimulés par des impulsions électriques via des électrodes collés sur la peau
* Les articulations,
entretenues par une manipulation attentionnée des membres
Pour que cette stimulation
corporelle soit efficace, optimale, elle doit être effectuée pendant 2 heures,
tous les jours !
|
b. Stimulations auditive, gustative et olfactive |
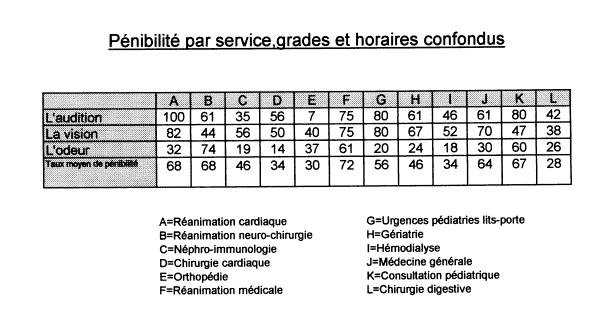
L’homonculus représente schématiquement la localisation de l’analyse des
sensations au niveau de la circonvolution pariétale ascendante. La
représentation de l’organe est proportionnelle à la qualité de l’analyse
nerveuse de la sensation.
Ainsi, la bouche (organe concernant la gustation) et le nez (concernant l’olfaction) sont sur-représentés !
D’ailleurs, dès 1982, Ducarne et Rolland insistent sur la nécessité d’une " activation neuropsychologique de l’éveil des patients victimes d’un coma prolongé, […] pour rétablir l’appétence sensorielle, ainsi qu’un certain mode de perception sensitive en stimulant audition-tact-goût ".
En ce qui concerne la
stimulation olfactive :
Il y aurait diffusion par évaporation de :
- parfums de l’extérieur (ex :forêt, fleurs, chèvrefeuille…)
- parfums familiers apportés par la famille
- saveurs alimentaires associées à l’heure des repas (ex :odeur de café, de pain, de fruits…) en rapport avec les goûts du patient.
Ainsi, on instaurerait un semblant de prise de repas pour palier au « gavage » permanent effectuer par la sonde gastrique .
Pour des raisons de coût, nous avons pensé tout simplement utiliser les parfums destinés aux diffuseurs domestiques, avec lesquels nous imbiberions un petit morceau de coton, par exemple, posé près du patient pour ne pas déranger le patient du box voisin.
En association avec cette
stimulation, la stimulation gustative :
La bouche n’étant pas encombrée de tuyaux, il y aura possibilité de stimuler les récepteurs gustatifs situés sur la langue. Pour cela, les infirmières passeraient sur la langue du patient un coton-tige imbibé d’arômes alimentaires liquides .
De ce fait, on associe l’odeur au goût !
Importance de la
stimulation auditive :
Dans l’article Talking to comatose patients, les auteurs insistent sur la nécessité de parler aux patients dans le coma. « les patients, disent-ils, peuvent entendre, ils ont une audition normale comme le prouve l’utilisation de potentiels évoqués auditifs. Par ailleurs, ne pas leur parler induit aux yeux de l’entourage qu’ils sont morts, ou presque ».
Le contenu du discours a, en outre, son importance. Shiel et coll. ont étudié l’effet d’une conversation sur la pression intracrânienne de patients dans le coma. Deux types de conversations ont été utilisées, l’une avec un contenu émotionnel, l’autre sans. L’étude porte sur 8 sujets. Les résultats montrent une augmentation de la pression intracrânienne, surtout en présence de la famille !
Il apparaît clairement que la famille joue un rôle important et qu’il faut surveiller le contenu du discours…
Par ailleurs, les "je vais vous" ("piquer" ou encore "déplacer",… ) souvent employés par le personnel soignant, ont tendance à instrumentaliser le patient. Une certaine douceur dans les paroles , est donc nécessaire pour lutter contre le sentiment de persécution ressenti par le sujet malade.
Enfin, il est possible de stimuler l’audition de plusieurs façons :
- par la télévision (en passant les programmes favoris du malade, mais en évitant toute scène de violence)
- par des séances de lecture " gaie " comme Marcel Pagnol, Daudet, Pennack…
- par la musicothérapie. Il s’agirait de diffuser les morceaux de musique préférés des patients à l’aide d’un casque, afin d’éviter la cacophonie et par la même occasion, masquer le bruit de l’appareillage.
Comment associer ces stimulations de façon optimale ?
|
4. Un dispositif intégré |
|
a. Un rythme circadien |
Les soins étant prodigués de jour
comme de nuit, le patient n'a plus de repères temporels. Il se sent désorienté.
Il est donc nécessaire d'instaurer un rythme circadien en alternant une phase significative d'obscurité (une lumière minimale doit être conservée pour le confort et la sécurité du personnel soignant qui prodigue les soins de nuit) et de calme et une phase de clarté et d'activité.
|
b. Coordonner des hommes et des techniques |
Pour coordonner toutes ses
composantes et simplifier le travail et la créativité du personnel soignant,
nous avons pensé à créer un logiciel qui ferait des tirages aléatoires de
situations. Chaque jour serait différent.
L'avantage serait donc d'éviter la monotonie des gestes du personnel soignant mais aussi la monotonie des journées du malade.
Et pour être plus proche du patient, un questionnaire sur les goûts du patient serait remis à sa famille lors de l'entretien médical et serait ensuite analysé par le logiciel.
Pour être plus explicite, nous avons imaginé un journée particulière pour un adolescent.
|
c. Un exemple d'une journée |
7H00 Lumière
Petit déjeuner : Odeur de chocolat chaud
Goût de confiture de fraise
7H30 Soin de bouche
8H00 Nursing
8H30 Musicothérapie
10H00 Nursing
10H30 Stimulations corporelles par le kinésithérapeute
11H30 Télévision (émission musicale)
12H30 Déjeuner : Goût pizza (tomates, fromage, origan, …)
Odeur de fruits (abricots)
13H30 Nursing
14H00 Sieste
15H00 Ballade en forêt : Stimulations musculaires par électrodes
Cassette audio de bruits d’oiseaux, vent dans les feuilles, chevaux
Odeurs d’essences de pins, de fleurs
16H00 Goûter : Goût et odeur de brioche au Nutella
16H30 Nursing
17H00 Séance de lecture
18H00 Nursing
18H30 Visite de la famille
19H30 Dîner : Goût d’omelette aux fines herbes
Odeur de fruits (banane)
Télévision : Programme conseillé par la famille
20H00 Nursing
20H30 Extinction de la lumière
|
III. CONSÉQUENCES COGNITIVES |
Préliminaire: le coma
et la réanimation
La situation singulière du
coma, en tant que fait médical, n’est pas sans modifier les interrelations
médecin-maladie-institution médicale-famille. Toute institution en tant que
telle produit en permanence une contradiction majeure : c’est à la fois un
lieu inévitable dans la société et un lieu de violence – violence qui
bouleverse les repères du sujets (qu’ils soient symboliques, sexués,
identificatoires) et qui sous-tend une perte du sentiment d’appartenance à une
communauté –.
Le coma en tant que
situation extrême de souffrance produit :
·
une
mise à mal de l’illusion :
L’illusion
permet au sujet de se confronter à son désir et à la dénégation de la réalité
sans basculer dans le délire ; elle permet de créer, dans une institution
des mythes et une idéologie acceptables par tous. Une fois mise à mal, des
réactions de défense apparaissent et se traduisent par
- un risque de perte de
l’illusion par rapport à l’idéal soignant
- un risque de perte de
l’illusion par rapport à l’idée que l’on se fait de soi-même
·
une
exagération de l’interprétation, chaque signe, chaque parole pouvant toucher le
soignant directement dans son identité subjective
Le coma est une
confrontation à l’inanimé, c’est "l’expression ultime de la présence de la
mort dans la vie". Familles et soignants sont confrontés à un corps dont
ils ne savent s’il est déjà soumis au pourrissement, s’il est cadavre ou non,
si c’est une marionnette ou pas… Ils ressentent alors un sentiment d’étrangeté
à cause du risque de confusion entre soi et sujet inanimé.
|
1. Conséquences pour le personnel soignant |
Le coma constitue une
rupture radicale dans la vie consciente du sujet et dans ses relations avec son
entourage. De plus, l’organisme n’étant plus capable d’assurer ses besoins et
ses défenses, le patient se trouve placé dans une situation de dépendance
absolue.
Jusqu’à ces dernières
années, le personnel de réanimation réduisait les sujets malades au
"statut d’organisme déficient et sans désir" – on pouvait alors
trouver les patients dans le comas, nus, rassemblés dans une salle commune
comme des corps sans âmes, conditions indécentes dépourvues de toute dignité
humaine. Ce n’est plus le cas aujourd’hui.
Et l’équivalence "
malade inconscient égal sujet absent est aujourd’hui remise en cause". En
effet, il faut considérer le patient dans le coma comme un être humain, avec
tout le respect qui lui est dû, et véritablement "faire comme si" il
était conscient.
Du fait que notre dispositif
intègre une part importante d’interventions humaines, cet aspect le rend
conforme à la morale soignante qui se développe, morale que chacun s’impose
face au malade qu’il assure ainsi de traiter en individu unique, particulier,
dont le cas n’est aucunement superposable à son voisin de chambre…
Quant au logiciel, il
permettrait d’éviter une surcharge de travail du personnel soignant :
c’est lui qui se chargerait de décrire l’environnement à recréer auprès du
malade, description que les infirmières mettraient en œuvre, sans se soucier de
la recherche des différentes situations… La charge de travail du personnel
hospitalier étant suffisamment lourde, notre dispositif ne doit pas constituer
un fardeau supplémentaire, mais bel et bien s’intégrer dans un ensemble de
pratiques déjà existantes.
Notre dispositif intègre
ainsi le changement de statut des patients dans le coma. Les penser
potentiellement vivants (c’est-à-dire réceptifs au monde qui les entoure de
manière active et consciente) plutôt que potentiellement morts, amènerait
peut-être un changement dans l’attitude des infirmières face au corps inerte,
par le fait même de recréer une atmosphère agréable et chaleureuse autour du
patient …
|
2. Les conséquences pour le patient |
L’échange entre le
patient et l’environnement étant ressenti comme persécutif, notre dispositif
est axé sur la douceur.
Tout d’abord l’utilisation
des stimulations électriques à faible intensité et les nombreux contacts des
infirmières auraient pour conséquences, d’une part d’estomper les méfaits de
l’alitement permanent et ,d’autre part, de permettre un maintien des échanges
corporels sous forme de gestes doux tels que les caresses pour renforcer sa
corporalité.
De plus, l’instauration d’un
nouveau langage évitant l’instrumentalisation du patient et comportant une
teinte affective, c’est-à-dire avec des mots porteurs d’un échange et à
dimension relationnelle, réduirait la distance entre le patient et le
"monde des vivants".
L’ensemble de ces
composantes ont pour but de modifier l’image corporelle du patient, de l’aider
à une repersonnalisation, à reconstruire sa pensée en lambeaux. Par là même, il
permettrait d’estomper le sentiment de solitude, et de persécution en recréant
autour de lui un environnement agréable.
Et pourquoi ne pas imaginer
que l’ensemble des ces stimulations, parce qu’elles entretiennent l’activité
électrique dans les voies nerveuses, ne réduiraient pas les éventuelles
séquelles post traumatiques ?
|
CONCLUSION |
Nous sommes parvenus à
la conclusion qu’il était nécessaire de stimuler le corps du patient afin de
limiter au maximum les séquelles post-coma, et pourquoi pas, favoriser son
éveil !
Notre dispositif se propose donc de stimuler le
corps, l’olfaction, l’audition et la gustation tout en recréant une atmosphère
familière et agréable autour du patient, et permettant ainsi de reconstituer
des points d’ancrage dans le "monde des vivants".
Cependant, notre dispositif
alliant à la fois la technologie et la composante humaine, il possède certaines
limites :
§
Un
coût financier élevé, dû à l’utilisation de postes de TV , de radios,
d’ordinateurs, d’essences, d’arômes gustatifs, de kinésithérapeutes, de
personnels soignants…
§
Des
limites humaines :la famille et le personnel soignant sont fortement
intégrés dans l’univers du patient, ce qui pose beaucoup de problèmes.
Par exemple, des
frustrations face à l’inanimé, le sentiment que les efforts sont vains (et
donc, un découragement), la peur de la mort…
Pour limiter ce problème, il
faudrait développer un suivi psychologique des familles, ainsi que des groupes
de parole pour le personnel soignant.
Enfin, nos recherches sur le
coma nous ont permis de constater à quel point cet état posait problème pour
définir une limite entre vie et mort, parce que la médecine actuelle a encore
beaucoup de difficultés à rechercher, diagnostiquer et interpréter les signes
cliniques du coma.
![]()
|
BIBLIOGRAPHIE |
1) Neurologie,
Abrégés, J. Cambier, M. Masson, H. Dehen, Editions Masson, pp 131 à 141
2) Neurologie, G. Serratrice, A. Autret,
coll. Universités Francophones, Ellipses, pp 281 à 292
3) Ergonomie Hospitalière – Théorie et Pratique,
M. Estryn-Béhas, Editions ESTEM, pp 260, pp 273 à 290
4) thèse de médecine : "Du coma
prolongé vers l’éveil : un parcours accompagné ?" – 1993.-
Paris 6 St Antoine – 93PA062011.
5) thèse de médecine : "Les réveils de
coma neurochirurgicaux :approche clinique psychanalytique des phénomènes
de conscience chez des patients présentant des atteintes des fonctions
cognitives" – 1995 – thèse microfichée – 95PA070016 .
6) CD Rom Encyclopédia Universalis, entrée
"coma".
7) entretien avec le médecin réanimateur Y. Domart
du service de réanimation neurochirurgicale de l’hôpital de Compiègne (60)
8) entretien avec le docteur Solovski, et
l’infirmière en chef du service de réanimation Mme Lickubusch de l’hôtel–Dieu
de Valenciennes