Avertissement |
Si vous arrivez
directement sur cette page, sachez que ce travail est un rapport
d'étudiants et doit être pris comme tel. Il peut donc
comporter des imperfections ou des imprécisions que le lecteur
doit admettre et donc supporter. Il a été
réalisé pendant la période de formation et constitue
avant-tout un travail de compilation bibliographique, d'initiation
et d'analyse sur des thématiques associées aux concepts,
méthodes, outils et expériences sur les démarches
qualité dans les organisations. Nous ne faisons aucun usage commercial et la duplication
est libre. Si vous avez des raisons de contester ce droit d'usage, merci de nous en faire part . L'objectif
de la présentation sur le Web est de permettre l'accès à l'information
et d'augmenter ainsi les échanges professionnels. En cas d'usage
du document, n'oubliez pas de le citer comme source bibliographique. Bonne
lecture... |
Déploiement du volet stratégique :
Le volet qualité
composante du volet opérationnel
Cas d'un
établissement de santé spécialisé dans
la prise en charge gériatrique
|
|
pas de photo
Grégory.sieradzki
|
|
RESUME
Le patient, consommateur de soins, et leurs représentants
revendiquent de plus en plus le droit
à la recherche de responsabilité lors de la manifestation
de non-qualité lors de son séjour
en
établissement de santé.
Actuellement, en phase de préparation à la
deuxième procédure de Certification réalisé
par la Haute Autorité de Santé
(HAS),
le Groupe Hospitalier Sainte Périne - Chardon Lagache - Rossini
est un des pilier de la prise en charge des personnes âgées
de la zone ouest de Paris.
L’objectif de cette étude
était de fournir une formalisation aux démarches d’amélioration
continue en développant un programme de gestion globale des
risques ainsi que de mettre en place et déployer un système
de gestion électronique documentaire dans le but d’aider
à la pérennisation d’une démarche qualité en
établissement de santé.
Mots clés : établissement de santé, gériatrie,
autoévaluation, gestion des risques, évaluation
des pratiques professionnelles, maîtrise documentaire
|
ABSTRACT
Patients, care costumers, and their delegates, claim
more and more responsability for the investigation in the manifestation
of non quality during their stay in health institution.
Currently in training period of preparation of the second procedure
of certification achieved by the Haute Autorité de Santé
(HAS),
the Sainte Périne - Chardon Lagache - Rossini hospital is one
of the pillar of deal with elderly of west of Paris.
The purpose of this project was to
provide formalization to approaches of continuous improvement by expanding
a program of risk management, as well as to place and to deploy of
the documentary electronic management system with the aim to help to
the perpetuation of a quality approach in health institution.
Key words : health institution, geriatrics, autoevaluation,
risk management, evaluation of professionnal practises,
documentary expertise
|
Remerciements
Je tiens tout particulièrement à remercier
:
Pour
son accueil, Mademoiselle Marie-José LAUQUE, Directeur de l’Hôpital,
ainsi que l’ensemble de l’équipe de Direction.
Madame
Christiane MONTANELLI, Directrice de la Qualité et de l’Hôtellerie,
pour son encadrement et sa confiance.
Pour
leur soutien, Monsieur Vincent GODEFROY, Chargé de mission Qualité et
Monsieur Philippe DURAND, Gestionnaire des Risques.
Pour
leur aide et leur collaboration, Mademoiselle Sophie
CAUSSE et Monsieur Christian
COURSEAUX, attachés d’administration de pôle ainsi que Madame
Nadine Leboulbin et Mademoiselle Edith HOUNSIHOUE, respectivement Assistante
de la Direction de la Qualité et Assistante Qualité.
Et
l’ensemble des interlocuteurs du Groupe Hospitalier pour leur disponibilité.
Je
tiens également à remercier Monsieur Gilbert FARGES, Responsable
du Master Management de la Qualité et Monsieur Jean Pierre CALISTE,
co-Responsable de la même formation, de l’Université de
Technologie de Compiègne, pour leurs conseils lors de ce projet et l’enseignement
de qualité
procuré.
Sommaire
Liste des sigles
utilisés
Introduction
I - Contexte et problématique
I-1. L’organisation
du système sanitaire
I-1.A. Présentation du système
sanitaire français
I-1.B. Lois et Réformes applicables
au système sanitaire
I-2. La prise en charge du patient
I-2.A.
La qualité des soins : un impératif
I-2.B.
La prise en charge gériatrique
I-2.B.1. La vieillissemnent de la population
I-2.B.2. Le vieillissement : une préoccupation internationale
I-2.B.3. Difficultés et enjeux de la prise en charge
gériatrique
I-3. La démarche
qualité en établissement de santé
I-3.A.
La qualité source de performance
I-3.B. Les systèmes qualité dans les
établissement de santé
I-3.B. L'hôpital, une structure à risques
I-4. L'évaluation
en secteur sanitaire et social
I-4.A.
L'accréditation des établissement de santé
I-4.B.
Les principes de l'accréditation
I-4.C.
La deuxième procédure
I-4.D.
Le besoin d'évaluation des pratiques professionnelles
I-4.E.
Les effets de l'accréditation
II - La prise en charge des patients à l'hôpital
Sainte Périne-Chardon Lagache-Rossini
II-1. Présentation
de l'établissement et du Groupe Hospitalier
II-1.A. Présentation
de l'établissement (AP-HP)
II-1.B.
Les orientations stratégiques de l'établissement
II-1.C.
Présentation du Groupe Hospitalier
II-1.D.
La déclinaison des orientations stratégiques de l'établissement
II-1.D.1.
Le projet d'hôpital
II-1.D.2.
Le projet médical
II-1.D.3. le projet de soins
II-1.D.4. Le
projet de vie
II-1.D.5. Le projet qualité
II-2. Etat des
lieux et Analyse des besoins
II-2.A. La nécessité de
suivre le projet d'autoévaluation
II-2.B. Le développement global
de la gestion des risques
II-2.C. L'optimisation de la gestion
documentaire et de l'information qualité
III - Elaboration du projet de stage et des missions
III-1. Problématique
III-2. Méthodologie
de résolution
III-2.A. La méthodologie employée
III-2.B. La mise en oeuvre
III-2.C. Les
résultats obtenus
III-3. Analyse
du processus et actions d'améliorations
Conclusion
Références
bibliographiques
Sites Internet
Sources documentaires
Liste des figures
Liste des tableaux
Annexes
Liste des sigles utilisés
AFNOR
|
Agence Française de NORmalisation |
AFSSA
|
Agence Française de Sécurité Sanitaire
des Aliments |
| AFSSAPS |
Agence Française de Sécurité Sanitaire
des Produits de Santé |
| AFSSAPS |
Agence Française de Sécurité Sanitaire
des Produits de Santé
|
| AFSSET |
Agence Française de Sécurité Sanitaire
de l’Environnement et du Travail |
ANAES
|
Agence Nationale d'Accréditation des Etablissements
de Santé |
ANDEM
|
Agence Nationale pour le Développement de l’Evaluation
Médicale |
ANGELIQUE
|
Application Nationale pour Guider une Evaluation Labellisée
Interne de Qualité pour les Usagers de l’Etablissement |
| AP - HP |
Assistance Publique –
Hôpitaux de Paris |
ARH
|
Agence Régionale d’Hospitalisation
|
CNEH
|
Centre National de l’Expertise Hospitalière |
| CNESMS |
Conseil National d’Evaluation Sociale et Médico-Sociale |
| COVIRIS |
COordination des VIgilances et des RISques Sanitaires |
| CQ |
Comité Qualité |
| DDASS |
Direction Départementale des Affaires Sanitaires |
| DGAS |
Direction Générale de l’Action Sociale |
| DHOS |
Direction de l’Hospitalisation et de l’Organisation
des Soins |
| DQH |
Direction de la Qualité
et de l’Hôtellerie |
DREES
|
Direction de la Recherche, des Etudes, de l'Evaluation
et des Statistiques |
| EPP |
Evaluation des Pratiques Professionnelles |
| EUMS |
European Union Military Staff |
| GED |
Gestion Electronique Documentaire |
| GH |
Groupe Hospitalier
|
| HAS |
Haute Autorité de Santé |
| INSEE |
Institut National de la Statistique et des Etudes Economiques |
| InVS |
Institut de Veille Sanitaire |
| IOM |
Institut Of Medicine |
| JCAHO |
Joint Comission on Accreditation of Health Care Organisations |
| M-SSR |
Médecine – Soins de Suite et de Réadaptation |
| OMS |
Organisation Mondiale de la Santé |
| OSIRIS |
Organisation du Système d’Information du
RISques Sanitaires |
| PADIS |
Pôle Ambulatoire de Diagnostic et d’Intervention
en Santé |
PDS
|
Planification Dynamique Stratégique
|
| SLD |
Soins de Longue Durée |
| SMQ |
Système de Management de la Qualité |
| SROS |
Schéma Régionale d’Organisation
Sanitaire |
| SSR |
Soins de Suite et de Réadaptation |
Pour répondre aux besoins du patient, la judiciarisation
du système de santé devient de plus en plus importante,
en début de 21ème siècle. Le développement
des pratiques médicales impose aux professionnels de santé
une traçabilité et une transparence de leur acte.
En
effet, les associations de consommateurs invoquent le droit des malades à la
qualité des soins en réclamant un contrôle véritable
de l’activité médicale et une amélioration de
la relation médecin/malade. Face
à ce constat, la prise en charge des patients appelle
à la marche commun, l’établissement de santé est
le carrefour où de très nombreux partenaires impliqués
dans la délivrance de meilleur soin se retrouvent.
Cette
qualité des soins se manifeste dans le cadre de la distribution de
soins, mais aussi en terme d’adaptabilité aux besoins du patient
et de son entourage.
L'enjeu
pour les établissements de santé consiste aujourd'hui à pérenniser
une démarche d'amélioration continue : le défi est de
trouver un moyen de fédérer les acteurs autour des projets
de changement, et de les convaincre de poursuivre cette dynamique [1]. L’évaluation médicale est intimement
liée à
cette notion ; sa seule distinction repose sur la discontinuité
du dispositif, depuis une dizaine d’années, l’évolution
de la réglementation a favorisé la mise en place d’organismes
certificateurs tels que la Haute Autorité de Santé. (HAS)
Or,
l’évaluation établie par ces organismes est encore trop
souvent perçue comme un jugement ; ce ressentiment
émane des origines latines de la culture française. En effet,
dans la plupart des pays anglo-saxons, où elle a déjà fait
ses preuves, elle est vécu comme un constat du service rendu au patient
afin de l’améliorer. Dans les années à venir,
la confiance en l’évaluation doit devenir incontournable pour
profiter pleinement de la plus value qu’elle peut apporter [2].
Cette
étude repose sur le déploiement de la démarche qualité dans
un hôpital de gériatrie à la veille de sa deuxième
phase de certification réalisé par la Haute Autorité de
Santé. Dans un premier
temps, les axes abordés sont relatifs
à l’appréhension du contexte, dans un second temps une
présentation de l’état des lieux de l’établissement
et du volet qualité est ensuite brossé pour conduire à la
mise en œuvre de ce projet.
I - Contexte
et problématique
I-1.
L’organisation du système sanitaire
I-1.A.
Présentation du système sanitaire français
Le système sanitaire français se compose
de services centraux et de services décentralisés [3].
Le ministère
de la Santé et des Solidarités qui prépare et met
en oeuvre la politique du gouvernement dans le domaine de la santé publique
et de l’organisation du système de soins. Celui-ci est également
en charge de la politique en faveur des personnes âgées. Il a autorité,
notamment, sur la Direction Générale
de la Santé (DGS) et sur la Direction de l’Hospitalisation et de l’Organisation
des Soins. (DHOS)
La DHOS concourt à l’amélioration
de la qualité du service rendu aux malades et aux usagers dans les établissement
de santé. De plus, elle participe à l’évaluation de
la qualité des soins dans les établissements et contribue à l’amélioration
avec d’autres instances telles que la DGS et la Haute Autorité de
Santé en suivant en priorité la mise en oeuvre de la procédure
d’accréditation.
Les services
centraux sont relayés par les Directions Régionales et Départementales
des Affaires Sanitaires et Sociales (DRASS et DDASS) qui sont les services
déconcentrés de l’État correspondant aux entités
géographiques de la région et du département.
Leurs actions doivent porter prioritairement sur
:
- L’élaboration et la mise en oeuvre
d’une politique régionale de santé en lien
avec le Conseil
régional de santé,
- La
gestion du risque sanitaire,
- La politique hospitalière publique et privée en lien
avec les Agences Régionales
d’hospitalisation (ARH) qui ont été
créées par l’ordonnance n° 96-346 du 24 avril 1996
[4].
Leur rôle est de définir par activité et
équipement les territoires de santé et arrêter le Schéma
Régional d’Organisation Sanitaire (SROS). Elle détermine
notamment le programme annuel de gestion des risques, dont elle assure la conduite
et le suivi, dans les domaines communs aux soins hospitaliers et ambulatoires.
Les
DRASS interviennent en termes d’appui et de conseil auprès des
DDASS chargées de l’organisation au niveau départemental
où trois axes de travail sont privilégiés :
- Mettre en oeuvre les orientations stratégiques
de l’État, notamment par la planification,
- Assurer la veille, l’alerte et la coordination
de l’observation sociale,
- Animer et coordonner la lutte contre les exclusions.
Suite aux scandales et crises sanitaires qui sont
apparues ces vingt dernières années, les pouvoirs publics
ont mis en place,
à partir de 1996, un dispositif de veille et de sécurité sanitaire.
Cette organisation a
été renforcée par la loi du 9 août 2004 au regard
des dysfonctionnements qui ont été
repérés dans ce dispositif lors de la canicule de l’été 2003
[5]. Ce système est composé d’un
Comité national de sécurité sanitaire et de quatre agences
telles que InVS, AFSSA, AFSSAPS et l’AFSSET.
Un organisme
national crée par l’ordonnance n°96-346 du 24 avril 1996 était
chargé de l’évaluation de la qualité des soins.
Il s’agit de l’Agence Nationale d’Accréditation et
d’Evaluation en Santé (ANAES) qui avait pour mission de
:
- Favoriser, tant au sein des
établissements de santé publics et privés, le développement
de l’évaluation des stratégies et des actes à visée
préventive, diagnostique et thérapeutique. À ce titre,
elle
élaborait, évaluait et diffusait les méthodes nécessaires à l’évaluation
des soins, y compris palliatifs, et des pratiques professionnelles
;
- Mettre
en oeuvre la procédure d’accréditation des établissements
de santé visant
à porter une appréciation indépendante sur la qualité d’un établissement, à l’aide
d’indicateurs, de critères et de référentiels
portant sur les procédures, les bonnes pratiques cliniques et les
résultats des différents secteurs d’activités
de l’établissement ;
- Participer à l’évaluation de
la qualité de la prise en charge sanitaire de la population.
Il fut remplacée par la Haute Autorité de Santé (HAS)
qui reprend, dans les faits, toutes les attributions de l’ANAES
et une nouvelle mission : l’accréditation des médecins.
Il est à souligner que le terme d’accréditation
des
établissements n’est plus employé et remplacé par
la certification, nous détaillerons par la suite ses principes.
Les établissements
de santé constituent le maillon fort de l’organisation sanitaire.
Ils assurent les examens de diagnostic, de surveillance et le traitement des
malades, des blessés et des femmes enceintes, en tenant compte des aspects
psychologiques du patient. Ils contribuent à la mise en oeuvre du dispositif
de vigilance (matério, pharmaco, hémovigilances) destiné à garantir
la sécurité sanitaire et organisent en leur sein la lutte contre
les infections nosocomiales et les affections iatrogènes.
I-1.B.
Lois et Réformes fondamentales applicables au système sanitaire
La loi du 31 décembre 1970, portant réforme
hospitalière [6] annonce des grands
thèmes et introduit un instrument de régulation de
l’offre de soins hospitaliers : la carte sanitaire. L’objectif, à l’époque,
était de mettre de l’ordre dans le développement quelque
peu anarchique du parc hospitalier. Elle définit à la fois les
limites géographiques des secteurs et régions sanitaires, et
pour chaque secteur, la nature, l’importance de l’implantation
des installations nécessaires aux besoins sanitaires de la population.
La loi
du 31 juillet 1990 permis, quant à elle, la mise en place de l’évaluation
médicale, qui s’est notamment concrétisée par la
création de l’Agence Nationale de l’Evaluation Médicale.
Les
quatre axes principaux définis par cette réforme
étaient :
- Adapter l’offre de soins aux besoins sanitaires
de la population et améliorer la qualité des soins
;
- Accroître l’autonomie des
établissements et développer les responsabilités des
acteurs du système hospitalier ;
- Améliorer la concertation et le dialogue
au sein des établissements ;
- Rétablir un plus juste
équilibre entre le service public et le secteur privé.
De même, des procédures tels que les
contrats pluriannuels d’objectifs permettent de mieux adapter
l’offre de soins aux besoins de la population.
La loi
engage par ailleurs le chantier de la tarification hospitalière qui
doit notamment faire apparaître les
écarts réels des diverses prestations fournies pour chaque unité d’hospitalisation.
La loi n° 91-748 du 31 juillet 1991 [7] dispose que le rôle
de l’établissement est « d’assurer des examens
de diagnostic, la surveillance et le traitement des maladies des
blessés et des femmes enceintes en tenant compte des
aspects psychologiques du patient.»
Au-delà
de cette définition administrative et juridique, l’hôpital
se caractérise avant tout par une disponibilité permanente au
service du malade qu’il soit hospitalisé ou non et une adaptation
constante aux progrès médical par l’évolution des
techniques et des pathologies.
L’ordonnance
du 24 avril 1996 a renforcé le dispositif d’évaluation fut
renforcé par l’obligation d’accréditation pour les établissement
de santé.
Le rôle de l’ARH devient alors déterminant dans l’élaboration
de la carte sanitaire et du SROS.
Le décret
du 26 avril 1999 [8] permit la mise en place de la réforme
de la tarification dans les établissements pour personnes âgées.
L’ordonnance
du 4 septembre 2003 [9] portant simplification de l’organisation
et du fonctionnement du système de santé
réforme plus profondément le système de planification de
notre pays. Elle supprime la carte sanitaire et réforme le Schéma
d’organisation sanitaire et son annexe.
De plus, la politique de santé
publique du 9 août 2004 est le principal instrument dont se dote la Nation
afin d’orienter son effort pour protéger, promouvoir et restaurer
l’état de santé de l’ensemble de la population. Elle
concerne :
- La surveillance et l’observation de l’état
de santé de la population et de ses déterminants
;
- La lutte contre les
épidémies ;
- La prévention des maladies, des traumatismes
et des incapacités ;
- L’amélioration de l’état
de santé de la population et de la qualité de vie
des malades handicapés et des personnes dépendantes.
L’ordonnance
du 2 mai 2005 [10] a donné
naissance
à la Nouvelle Gouvernance avec pour finalité une amélioration
de la prise en charge et des soins. Elle se traduit par une reconfiguration
des services de l’hôpital et la mise en place de la tarification à l’activité (T2A)
dont les objectifs principaux sont :
- La médicalisation du financement fondé sur
l’activité et les résultats ;
- Une responsabilisation accrue des médecins
;
- Une équité des traitements entre les
secteurs ;
- Le développement des outils de pilotage médico-technique.
La circulaire
DHOS/O2/DGS/SD 5 D n° 2002 du 18 mars 2002 [11] relative à l’amélioration de
la filière des soins gériatriques concerne plus spécifiquement
la gériatrie.
I-2.
La prise en charge du patient
I-2.A.
La qualité des soins : un impératif
La qualité des soins est définie par
l’Organisation Mondiale
de la Santé (OMS) "comme la garantie de fournir
à chaque patient la combinaison d’actes diagnostiques et thérapeutiques
en assurant le meilleur résultat en terme de santé, conformément à l’état
actuel de la science médicale, au meilleur coût pour un même
résultat"
La qualité des soins et son amélioration
reposent fondamentalement sur l’action des professionnels de santé.
Elle prend une importance croissante, notamment en raison de la diminution
des ressources disponibles et de la modification prévisible des mécanismes
de financement susceptible de menacer la prestation.
En 1990, l’Institut américain de la
Médecine (IOM : Institute of Medicine) a défini la
qualité des soins comme la «capacité des prestations
de santé
destinées aux individus et aux populations, d’augmenter la probabilité d’atteindre
les résultats de santé
escomptés, en conformité avec les connaissances professionnelles
du moment » [12].
Il distingue 3 principales stratégies de
promotion de la qualité des soins :
- La réglementation basée sur la satisfaction à des
normes édictées dites obligatoires. Cependant, celle-ci ne peut
être considérée comme un véritable outil
de promotion de la qualité car l’inspection vise uniquement à
vérifier que les conditions minimales de pratique ou d’exploitation sont remplies,
elle peut néanmoins jouer un rôle de garde fou qui ne doit pas disparaître : il en va de
la sécurité du patient.
- L’autorégulation s’appuyant sur
les initiatives prises par les fournisseurs de soins en vue d’évaluer
et d’améliorer la qualité de leur prestation.
Cette démarche est dite volontaire de par sa nature ;
elle est mieux comprise et mieux acceptée par les professionnels
de santé.
- La concurrence consiste à survivre en améliorant
la qualité de la prestation qui devient un outil de sélection.
Le développement de la qualité des
soins est donc primordial dans une structure de santé. C'est une des finalités naturelles des métiers
soignants. Parmi les règles déontologiques du type « le
médecin fait son possible pour » ou le célèbre primun
non nocere « d’abord ne pas nuire
» tiennent leur affirmation de la préoccupation de la qualité.
Le développement de la qualité des
soins pourrait conduire, à la fois à l’introduction
de nouvelles formes d’appréciation du service rendu
et à la transformation des pratiques médicales et
d’organisation [13].
Pour l’assurer, plusieurs paramètres
sont à prendre en compte tel que le processus d’accueil
déterminant pour la suite du séjour du malade. En
effet, Il peut être traumatisant pour certaines personnes.
Le patient perd ses repères, ses habitudes et se trouve
dans un état psychologique affaibli et ce bouleversement
dans sa vie est d’autant plus prégnant qu’il
est très âgé. Le comportement du patient, à
l’issue de son séjour est intéressant à analyser
car il permet de mesurer les points positifs et les axes d’amélioration.
A ce même titre, les enquêtes de satisfaction sont une source d’analyse
du service rendu permettant de fournir une vision externe.
La loi n°2002-2 du 2 janvier 2002 [14]
rénovant l’action sociale et médico-sociale a crée
une palette de dispositifs visant à permettre une meilleure prise en
compte des besoins et des attentes des usagers.
Ainsi le livret d’accueil, le contrat de séjour,
le règlement de fonctionnement, le conseil de la vie sociale,
la charte de droits et des libertés de la personne contribuent
avec le projet d’établissement à la définition
d’un fonctionnement de qualité pour un
établissement ou un service.
I-2.B.
La prise en charge gériatrique
I-2.B.1
Le vieillissement de la population
Chaque année, l’espérance de
vie s’accroît d’un trimestre, elle dépasse
désormais 80 ans. Alors que le nombre de personnes de plus
de 85 ans est resté stable entre 1995 et 2005, en raison
du déficit des naissances lié
à la première guerre mondiale. Il va quasiment doubler dans les
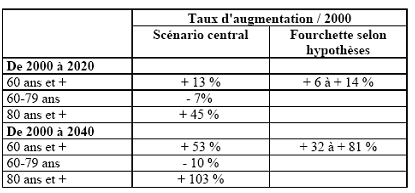
dix prochaines années, passant de 1.100.000 personnes en 2005 à 1.900.000
en 2015 [15].
Le problème posé
aujourd’hui par le vieillissement des personnes handicapées prend
une nouvelle dimension, du fait de l’ampleur des mutations démographiques
et sociales en cours.
La progression du nombre de personnes
âgées dépendantes aura des conséquences directes
sur le volume global des besoins en établissement de santé. (Tableau
1)
En 2003, B.Azema et N.Martinez ont réalisé une
étude sur les personnes âgées vieillissantes. Celle-ci
a apporté de nombreux éléments sur l’espérance
de vie. En effet, la Direction de la Recherche, des Etudes, de l'Evaluation
et des Statistiques (DREES) a réalisé en 2002 un exercice de
projection à
horizons multiples jusqu’en 2040 en utilisant plusieurs grilles d’évaluation
et en listant plusieurs hypothèses concernant les gains de vie et la
dépendance.
Tableau
1 : Evolution du nombre de personnes âgées
dépendantes jusqu’en 2040 [16].
Il
est donc primordial de définir pour ces personnes les moyens de prise
en charge adaptés à leurs besoins.
I-2.B.2.
Le vieillissement : une préoccupation internationale
Selon EUROSTAT, d’ici 2050, 25% de la population
pour plusieurs pays européens aura plus de 65 ans. En 1995,
l’OMS a lancé le programme « Vieillissement
et santé » dont l’objectif est de promouvoir
la santé et le bien-être durant toute la vie pour
le plus longtemps possible et pour le plus grand nombre de personnes âgées
[17].
Les études
étrangères confirment les gains considérables d’espérance
de vie lors de ces dernières décennies. Parmi les septuagénaires,
la proportion des personnes gravement gênées dans la vie quotidienne
est de l’ordre de 8%, mais elle passe à 34% pour la tranche de
80 ans et au-delà.
Les Nations Unies ont adopté
un plan d’action international sur le vieillissement lors de la 2ème
assemblée mondiale de Madrid en avril 2002 [18]. Il
a été
considéré lors de celle-ci que le traitement des problèmes
de santé chez les personnes
âgées exige au delà du contact avec un médecin,
un apport de changement dans la culture de la société et
une nouvelle approche de santé publique qui se traduit par l’éducation
sanitaire, la promotion de la santé et le besoin de ressources.
I-2.B.3.
Difficultés et enjeux de la prise en charge gériatrique
L’objectif de soins est identique
à celui qui s’applique
à toute personne malade auquel s’ajoutent des spécificités
liées à l’âge, à
savoir : promouvoir, maintenir et restaurer l’autonomie et la qualité de
vie. Dans ce groupe d’âge les détériorations intellectuelles
et les troubles de la locomotion (marche et équilibre) sont les 2 causes
principales de la perte d’autonomie. Pour d’autres personnes, la
perte d’autonomie survient du fait de l’intrication de plusieurs
déficiences somatiques (polypathologies) et/ou la survenue de troubles
psychiatriques.
Pour toute personne vieillissante, l’avancée
en âge se caractérise par une diminution progressive des facultés
d’adaptation, les réactions d’appréhension ou de
refus de changement et les difficultés à les surmonter se trouvent
amplifiées avec la perte de capacité ou de repères [19].
En secteur gériatrique, la prévention
des escarres nécessitent des soins continus.
En outre, le vieillissement des malades s’accompagne
d’une plus grande fréquence des pathologies chroniques, à l’instar
des différentes formes de démences ou encore de la maladie d’Alzheimer,
où face à ces pathologies du grand
âge, les soignants se trouvent parfois démunis.
La douleur est très présente chez
les personnes
âgées, cependant, hormis les moments de douleur intense, les personnes âgées
sollicitent très peu les soignants en craignant la médication
qui les rendrait passifs. En effet, bien que signe certain de l’âge,
la douleur est avant tout ressentie comme une preuve de vie, les médecins
éprouvent donc des difficultés à
interpréter ce silence et a évaluer l’intensité de
la douleur.
A des fins d’atténuation de l’impact
du choc démographique gériatrique sur le fonctionnement des hôpitaux
dans les 15 ans à venir, un programme pour la gériatrie a été élaboré [20].
L’organisation proposée répond à une
double exigence :
- Améliorer l’accès du patient
gériatrique à un soin approprié et répondre
aux particularités de sa prise en charge ;
- Optimiser la gestion de l’hospitalisation
en long séjour hospitalier.
Les personnes âgées polypathologiques
nécessitent un fort investissement en temps en court séjour de
la part d’équipes confrontées à une rotation accrue
des patients et donc à une accélération du travail, alors
que ces tâches supplémentaires bien réelles ne sont actuellement
pas valorisées. En outre, trop souvent, ce patient gériatrique
est perçu comme embolisant le service d’aigus faute de place d’aval,
au moment où, T2A oblige, la fluidité s’impose comme un
impératif essentiel de gestion de pôle.
En ce qui concerne les enquêtes, nous sommes
en face d’une problématique récurrente dans les établissement
gériatriques, à savoir la difficulté
d’évaluer la satisfaction des résidents qualifiés
pour certains de déments. Ce sont dans ces cas les proches et la famille
qui sont consultés.
La circulaire 2002–157 du 18 mars 2002 relative à
l’amélioration de la filière en soins gériatriques
décrit l’enjeu actuel de la santé publique.
« Avec le grand âge et la survenue de
multiples pathologies, conserver son indépendance et une vie sociale
représente l’objectif principal de la qualité de vie
» [11]
Or, cette circulaire relative aux besoins de santé des
personnes très âgées ne prend pas suffisamment en compte
les spécificités cliniques, psychologiques et sociales de ce
groupe en terme d’accueil, de soins et d’accompagnement, il est
donc nécessaire d’améliorer l’offre de soins hospitalière,
quantitativement et qualitativement, non seulement pendant le séjour
hospitalier, mais aussi en aval et en amont des hospitalisations.
La continuité de la prise en charge s’avère
une problématique importante. Il est primordial d’assurer les
transitions d’entrée au sein d’établissement et la
sortie. Néanmoins, la nécessité de
recensement des besoins implicites des patients, la synergie et la mise en
commun des compétences entre les différents
établissements et services doivent être développées
au même titre que la formation des personnels d’accompagnement
et de soins.
Le plan solidarité grand
âge présenté
le 27 juin 2007 [15] est destiné
à permettre l’adaptation des dispositifs de prise en charge des
personnes âgées
à l’évolution démographique dans le respect du libre
choix des personnes en assurant la continuité de la prise en charge
entre le domicile, l’établissement médico-social et l’établissement
de santé.
Ce plan solidarité doit permettre d’assurer
l’accompagnement et les soins pour les personnes atteintes de la maladie
d’Alzheimer ou de maladies apparentées.
I-3.
La démarche qualité en
établissement de santé
I-3.A.
La qualité source de performance
Apparue dans le monde industriel, la qualité progresse
au sein des entreprises de services.
Les démarches qualité
correspondent à un processus d’amélioration continue des
prestations fournies. Ce sont des démarches volontaristes et collectives,
sur une longue durée, engagées par un établissement ou
un service afin de conforter ses points forts et réduire progressivement
ses faiblesses [1].
Les démarches qualité
déployées dans le champ de la santé sont issues des milieux
des industries et des services.
Une démarche qualité
selon l’Agence Nationale de NORmalisation (AFNOR) a pour objet à partir
de la définition d’une politique et d’objectifs, de gérer
et d’assurer le développement de la qualité en s’appuyant
sur un système mis en place et en utilisant des outils spécifiques
pour faciliter l’obtention des objectifs fixés.
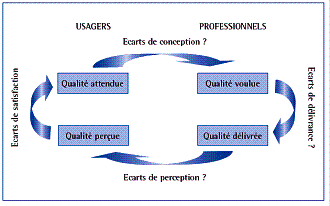
Quatre dimensions de la qualité peuvent être
définies : la qualité attendue par le client se construit autour
de ses besoins et de son expérience antérieure, la qualité perçue
est celle qu’exprime le client, elle dépend de la qualité attendue
et de la qualité
effectivement délivrée ; la qualité voulue est définie
par les fournisseurs eux-mêmes et le législateur ; la qualité délivrée
est celle de la prestation fournie.
Figure 1 : Représentation
des 4 dimensions de la qualité [12]
Entre
ses 4 dimensions, des
écarts existent, la démarche qualité vise à
réduire ses écarts, afin d’obtenir le meilleur niveau de
satisfaction des différentes parties prenantes.
I-3.B.
Les systèmes qualité
dans les établissements de santé
La genèse
de la qualité
hospitalière : la politique de la qualité des soins est
la résultante d’un long cheminement commençant par les
préceptes de bonnes pratiques enseignées par Hippocrate.
Dès le 19ème siècle, avec l’ère
industrielle, s’amorce des effets de bouleversements sociaux, culturels
et économiques et scientifiques qui, pérennisés pendant
le 20ème siècle vont produire leur effet dans le domaine de la
prise en charge du patient, des malades et des maladies [1].
L’exigence de l’efficacité
s’est accélérée
à partir des années 70 en raison du consumérisme médical.
Ces bouleversements des habitudes médicales ont fait naître une
conception nouvelle de la qualité des soins allant bien au delà de
la conscience professionnelle, devoir moral du soignant vis à vis du
malade. Cette volonté à évaluer et développer la
qualité des soins a été officialisée en janvier
1981 par la lettre du ministère de la Santé aux présidents
des commissions médicales consultatives. Un nouveau cap est franchi
avec la réforme hospitalière du 31 juillet 1991, qui inscrit
la mise en place du programme d’évaluation systématique
de la qualité des soins dans les établissements de santé,
tant publics que privés, au rang d’orientation prioritaire de
la politique des soins menée par ces établissements pour les
années
à venir.
La notion d’assurance qualité, appliquée
au monde industriel, tente de retracer le parcours du patient hospitalisé,
de son entrée à sa sortie de l’établissement. Pour
chaque étape, il s’agit de maîtriser le risque de non-qualité.
En théorie, il suffit de prévoir ce
qui doit être fait, de définir par qui et comment cela doit être
fait, de faire ce qui est prévu, de vérifier ce qui
était prévu a été fait et de traiter les anomalies éventuelles.
Le développement d’un programme de
gestion de la qualité
et des risques dans un établissement des soins est une investissement
s’inscrivant dans un processus à court, moyen et long termes d’amélioration
des performances.
Différents
éléments doivent être réunis pour une meilleure
implantation :
- Le programme doit découler du projet d’établissement
;
- La systématisation de l’analyse de
l’existant ;
- L’organisation des informations et approches
quantifiées par des indicateurs de qualité et
des risques;
- Le développement d’une gestion structurée
des informations ;
- La capitalisation des expériences.
La politique qualité se définit comme
les orientations et intentions générales d’un organisme
relatives à la qualité telles qu’elles sont formulées
par la Direction.
Les éléments de cette démarche
se manifestent en :
- S’interrogeant sur les besoins des usagers,
les pratiques, l’organisation ou les résultats
;
- Cherchant
à analyser les situations, les points forts et les points faibles,
conforter les acquis et comprendre les dysfonctionnements ;
- Mettant en
œuvre des dispositions pour améliorer la qualité ;
- S’assurant que ces dispositions sont efficaces.
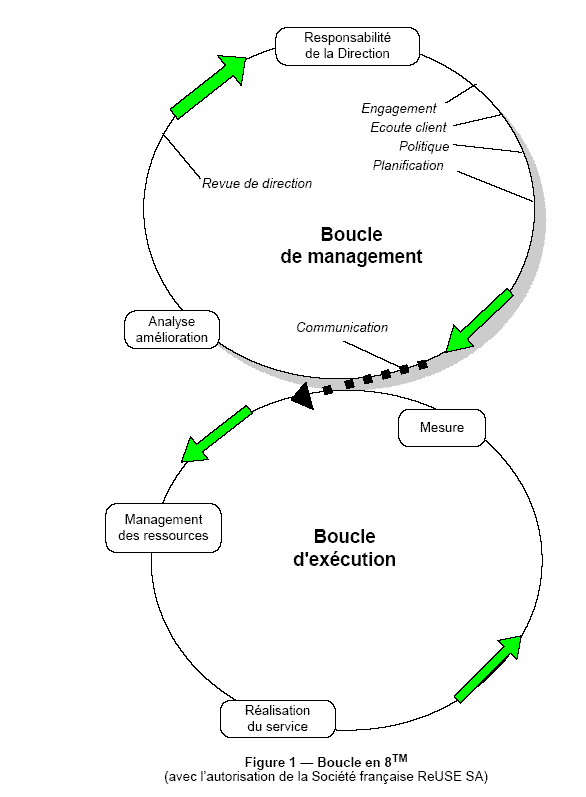
La représentation du système qualité dans
un
établissement de santé peut se traduire par une figure en forme
de 8 [21].
La boucle supérieure comporte les chapitres
du management (Responsabilité de la Direction,..) si l’on se réfère à la
norme ISO 9001, tandis que la boucle inférieure décrit les chapitres
relatifs
à l’exécution, les ressources et réalisation du
service. La jonction est constituée par les chapitres de mesure, d’analyse,
d’amélioration et de la communication. Ceci peut se traduire par
l’engagement et l’organisation de la Direction pour la boucle supérieure
et pour la boucle inférieure par le savoir-faire, l’antériorité,
d’une technicité ou d’un ensemble de compétences
qui est sans doute à la source de la pérennité de l’entreprise.
Plus l’organisme a une forte autonomie intellectuelle et un savoir-faire
spécifique, plus la boucle d’exécution est maîtrisée
par les individus eux-mêmes et moins la boucle de décision apparaît
légitime.
Figure
2 : Représentation du système qualité en
santé
La mise en œuvre de cette démarche d’amélioration
continue de la qualité nécessite l’implication
des acteurs et doit s’appuyer sur les missions et les prestations
définies dans le projet d’établissement.
Il peut être possible de mesurer directement
ou indirectement la qualité des soins produit par un établissement
afin de les comparer avec d’autres établissements.
Pour ce faire, trois types d’indicateurs de
qualité de soins peuvent être retenus :
- des indicateurs
de résultats de santé
qui mesurent la satisfaction du patient, la mortalité et /ou la
morbidité ainsi que l’état fonctionnel du patient
- des indicateurs
de processus qui renseignent sur l’organisation,
les pratiques,…
- des indicateurs
de structure qui s’intéresse aux ressources
humaines, matérielles et financières [21].
De
plus, des indicateurs anglo-saxons de la Joint Commission on Accreditation
of Healthcare Organizations (JCAHO) montrent qu’il existe un rapport étroit
entre les indicateurs de performance clinique (taux de mortalité réduit,
satisfaction du client) et la qualité de vie (sens de l’autonomie,
bonne communication des équipes) au travail perçu par le corps
infirmier. Ces constats peuvent donc nous alerter sur le fait que l’amélioration
de la prise en charge des patients passe par une meilleure organisation du
travail et par une prise en compte accrue du facteur humain [13].
I-3.C.
L'hôpital, une structure à risques
Lors d’un colloque du CNEH (Centre National
de l’Expertise Hospitalière), il a été démontré que
la croissance du nombre de plaintes est plus quantitative que qualitative,
la société actuelle accepte de plus en plus difficilement
le risque dont cette faible acceptabilité
s’accompagne d’une exigence accrue.
Bien que la mortalité
liée aux risques n’ait jamais
été aussi faible, la société contemporaine est
perçue comme plus dangereuse que les précédentes.
Elle doit son essor au développement des
plaintes au début des années soixante-dix en Amérique
du Nord. L’objectif de cet effort est alors de réduire au minimum
les pertes encourues par l’hôpital de condamnation suite à
un procès [22].
On peut définir la gestion des risques comme
un effort organisé pour identifier, évaluer et réduire
chaque fois que cela est possible, les risques encourus par les patients, les
visiteurs et les personnels. Toute démarche qualité, axée
sur le patient, sert les intérêts de la société puisqu’elle
diminue les risques de survenue d’un accident et donc les pertes de l’hôpital.
Les facteurs de succès d’une telle
démarche passent par l’intégration des informations et
des programmes d’action dans les domaines de la qualité et des
risques
La mise en place d’un système d’information
permettant une identification toujours plus précoce des
événements indésirables (Early Warning System)
Qu’est ce que le risque
?
Le risque se définit comme la probabilité qu’un
événement causant des dommages se produise. Cette notion apparaît à la
renaissance : elle désigne alors la perte des marchandises transportées
par voie maritime ; aujourd’hui encore, par extension, le risque est
défini comme un
événement contre la survenue duquel on s’assure.
La définition, donné
par Alain Villemin précise :
"Le risque, R, est lié
à un
événement non souhaité aléatoire s’exprimant
par la mesure de l’occurrence de cet
événement (P= Probabilité) et la mesure de ces effets
et de ces conséquences"(G=gravité)
Soit R=G*P
Ainsi 2 variables caractérisent le risque,
sa fréquence et sa gravité ; c’est à dire les conséquences
du préjudice causé à la suite de la réalisation
de l’événement.
Il est créé lorsqu’il existe
dans une situation déterminée une possibilité de rencontre
entre un
élément dangereux et une cible.
Ainsi l’hôpital constitue une structure à risques.
Ces risques sont liés à de multiples facteurs : certains sont
communs à l’ensemble des organisations, d’autres au contraire
plus spécifiques à l’activité
hospitalière [23].
Dans tous les cas, ils peuvent avoir des conséquences
graves, ceci s'explique en partie par l'importante et vaste réglementation
en vigueur pour limiter leur occurrence.
La gestion des risques préconisée répond à
4 axes majeurs : l'identification,
l'analyse, l'action et l'évaluation.
Sans ce cheminement préalable et la coordination
des vigilances, il est difficile d’organiser une gestion globale de gestion
de risques au sein d’un établissement.
La gestion des risques peut donc
être définie comme le carrefour où se croisent les vigilances,
la conformité
à la législation, aux normes et aux standards, ainsi que la gestion
des plaintes et de l’amélioration de la prise en charge dans les
domaines de soins et de la qualité hôtelière.
I-4.
L'évaluation en secteur sanitaire et social
L’évaluation, interne ou externe, a
pour finalité de mesurer à intervalles réguliers
le niveau d’atteinte des objectifs fixés par l’établissement
dans le cadre de sa démarche qualité ; le constat
des écarts conduit le plus souvent à des actions
correctives, infléchissant le processus engagé [2].
Dans notre société
actuelle, l’évaluation a des difficultés à se faire
accepter de par ses origines.
Celle-ci devant être vécue comme une étape
d’aide
à la réalisation de bonnes pratiques, or la médiatisation
de cette contrainte au fil des années rend les professionnels plus réceptifs à une
remise en question de leurs pratiques.
Pour
donner confiance en l’évaluation, la fiabilisation des données
est primordiale. De plus, sa préparation et son exploitation est déterminante
permettant d'apprécier la plus value apportée. Dans cette
étude, l’intérêt est porté sur la certification
de l'hôpital par la Haute Autorité de Santé.
I-4.A.
L'accréditation des
établissements de santé
Définie par les ordonnances du 24 avril 1996,
l’accréditation est une procédure d’évaluation
externe à un établissement de santé, effectué par
des professionnels, indépendant de l’établissement
de santé et de ses organismes de tutelle, concernant l’ensemble
de son fonctionnement et de ses pratiques. Elle vise à assurer
la sécurité de la qualité
des soins et de la prise en charge du patient et de promouvoir une politique
de développement continue de la qualité au sein des établissements
de santé [24].
Depuis, le Conseil National d’Evaluation Sociale et Médico-Sociale (CNESMS), nouvel
organisme certificateur, vient de voir le jour.
I-4.B.
Les principes de l'accréditation
La certification des
établissements de santé est une démarche ayant pour objectif
de concourir à
l’amélioration de la prise en charge des patients dans les hôpitaux
et cliniques sur l’ensemble du territoire français. Elle consiste
en une auto-évaluation suivie d’une visite par des professionnelles
de santé extérieurs
à l’établissement [25].
Elle intègre un dispositif de suivi qui vise à engager
les professionnels de l’établissement dans une démarche
qualité durable.
Cette procédure dont les bénéfices
sont reconnus avait l'inconvénient de ne pas intégrer le volet
lié aux pratiques professionnels dans la première phase (V1)
contrairement
à la seconde.
I-4.C.
La deuxième procédure
Cette procédure intègre de nouvelles
références. Elle vise à apprécier plusieurs éléments
:
- La place centrale du patient ;
- L’implication des professionnels ;
- L’amélioration du service médical
rendu aux patients ;
- La sécurité ;
- La pérennisation et l'évolution de
la démarche.
L’évolution de la procédure
est marqué par l’amélioration
de la pertinence et de la lisibilité des résultats des procédures, le nouveau barème
d’accréditation
à 4 niveaux, et la médicalisation
de la démarche avec l’évaluation des pratiques professionnelles.
Les options de la seconde procédure se déclinent
selon la mesure de la dynamique et du niveau de qualité atteint,
l’appréciation de la qualité du service médical
rendu aux patients, la participation à la procédure
de professionnels de santé et l'implication des usagers [26]. Elle approfondit certains thèmes identifiés
se traduisant par de nouvelles références, concernant
le management au niveau de l’établissement dans son
ensemble et au plus près du patient.
Suite à la première procédure,
les préconisations de la HAS sont :
- La complémentarité avec d’autres
systèmes de reconnaissance externe ;
- La simplification de la préparation à
l’accréditation ;
- L’interface entre les résultats des
procédures d’inspection ;
- La révision des modalités d’appréciation
de la non satisfaction à la procédure ;
- Le raccourcissement des délais de transmission
;
- La poursuite de l’évolution du rôle
des experts-visiteurs.
I-4.D.
Le besoin d'évaluation des pratiques professionnelles
L’évaluation de la qualité des
soins intègre de plus en plus les attentes de la population
en terme de prise en charge globale en prenant en compte le contexte
et l'établissement.
Les progrès médicaux imposent l’élaboration
de protocoles de soins scientifiquement fondés permettant de maintenir
un niveau de confiance. Il s’agit, en effet, d’introduire dans
les établissements de santé une approche de normalisation des
comportements distincte de la conformité
à des règles de pratique médicale. Elle repose sur une
décomposition du processus de prise en charge du patient en
étapes et composantes formalisables. L’Evaluation des Pratiques Professionnelles (EPP)
trouve sa source dans le constat d’une hétérogénéité
des pratiques et la volonté de réduire les écarts entre
l'état des connaissances et la pratique [27].
L’EPP
peut être définie comme la conduite d’une action explicite
d’amélioration par rapport à une pratique cible définie
aux regards de données de la littérature. Elle est définie
comme l’analyse de la pratique professionnelle en référence à des
recommandations et selon une méthode validée. Ces pratiques concernent
les activités diagnostiques, thérapeutiques ou préventives.
I-4.E.
Les effets de l'accréditation
Le sentiment d'évaluer pour répondre
aux besoins des patients doit être sans cesse renforcé par
la Direction et l’Encadrement pour entretenir l'implication
des personnels et atténuer les résistances habituelles
[28]. La phase d'autoévaluation
doit s’accompagner d'une organisation spécifique.
La constitution d’un noyau dur, une large communication
sur les objectifs et un suivi rigoureux sont les clés
de la réussite.
L'accréditation a permis de créer
des enseignements positifs et nuancés par les usagers et les professionnels.
Il s'agit d'une démarche transversale fournissant une approche pluridisciplinaire
permettant le décloisonnement ; elle est structurante par ses méthodes
et ses outils. Elle a permis d'impulser la mise en place de protocoles, d'outils
de traçabilité et de contrôle qui temoignent d'une tentative
de rationalisation de l'activité des soins.
Il est à noter que les notions de qualité et
de changement sont profondément attachées. Cependant, les professionnels
s'interrogent sur la pérennisation du changement et exprime parfois
des interrogations. Comment améliorer les performances sans augmenter
le coût ? Comment assurer un changement en profondeur et en garantir
la continuité ?
L'introduction des démarches qualité semble avoir des impacts
très différents en fonction de l'historique de l'établissement,
le contexte organisationnel de la conduite de la démarche et son appropriation à tous
les niveaux.
II- La prise
en charge des patients à l'hôpital Sainte-Périne-Chardon
Lagache-Rossini
II-1.
Présentation de l'établissement et du Groupe Hospitalier
II-1.A.
Présentation de l'établissement (AP-HP)
Le Groupe Hospitalier Sainte Périne est l’un
des 38 hôpitaux de l’Assistance Publique-Hôpitaux
de Paris, l’AP-HP.
L'AP-HP est un établissement à organisation fédérative
associant centralisation et déconcentration dont la cohérence
de la stratégie et des activités est assurée au niveau
global par son siège. L’AP-HP est
répartie en quatre Groupes Hospitaliers Universitaires (GHU) dont la
finalité réside dans l’offre de soins au plus près
du patient dans une gamme de services cohérents et adaptés aux
besoins sanitaires ; ces GHU sont destinés à rapprocher la Direction
générale des hôpitaux dans le processus stratégique
et décisionnel.
II-1.B.
Les orientations stratégiques de l'établissement
Le plan stratégique (2005-2009) est réalisé par
la Direction des Soins et validé par le conseil d’administration
de l’AP-HP. Il exprime la mise en cohérence avec le
schéma régional d’organisation sanitaire dont
l’objectif est d’appliquer la politique de santé
publique au sein des hôpitaux [29].
Une démarche de réflexion prospective
a été
menée à la fois au sein et hors de l’établissement.
Elle a porté sur l’évolution future des connaissances,
des techniques médicales, les pratiques de soins, les perspectives démographiques,
socio-économiques et épidémiologiques. Elle intègre
les orientations du SROS 3 et du schéma départemental de Gérontologie.
Les orientations stratégiques se déclinent
en 4 ambitions majeures :
- Une
réactivité accrue pour répondre au mieux aux attentes
des malades et de leurs familles ;
- Un renforcement de l’attractivité pour
le patient et le personnel ;
- Une dynamique d’efficience et d’innovation
;
- Une ouverture plus nette vers l’extérieur.
La démarche d’élaboration de
ce plan stratégique a permis d’identifier des évolutions
importantes telles que le vieillissement de la population.
Quatre thèmes sont prioritaires :
- L’accès aux malades
aux soins
- La qualité
- L’efficience
- La sécurité
L’accent
est mis sur l’importance de la qualité du management et du fonctionnement à tous
les échelons de la vie hospitalière.
II-1.C.
Présentation du Groupe Hospitalier
Le groupe hospitalier Sainte Périne - Chardon
Lagache - Rossini est un hôpital spécialisé.
Il s'agit d'un pivot de la prise en charge des personnes
âgées dépendantes de la Zone GHU Ouest.
Le GH se répartit sur 4 sites :
- Sainte Périne, d’une
capacité de 356 lits ;
- Chardon Lagache, de 111 lits ;
- Rossini, de 135 lits ;
- Le centre de diagnostic et de gérontologie
qui abrite les consultations et le plateau technique.
Dans le cadre de la Nouvelle Gouvernance, une réorganisation
des activités cliniques en trois pôles a été mis
en place :
- Un pôle M-SSR (Médecine-Soins de Suite
et de Réadaptation) regroupant les activités nécessitant
un recours fréquent au plateau technique ;
- Un pôle de Soins
de Longue Durée (SLD) ;
- Un Pôle Ambulatoire
de Diagnostic et d’Intervention en Santé (PADIS)
regroupant des activités cliniques transversales telle
que la consultation.
II-1.D.
La déclinaison des orientations stratégiques
II-1.D.1.
Le projet d'hôpital
Le projet d’hôpital est la traduction
locale du plan stratégique institutionnel 2005-2009. Il
permet d’adapter ces orientations au sein même du site.
Lors de son
élaboration, la réflexion s’est étendue à
toutes les fonctions de l’hôpital par la constitution de groupes-projets
au regard des axes stratégiques et des lignes directrices de l’AP-HP
[30].
Les grandes orientations du projet d’hôpital
sont formulées à travers quatre lignes directrices traduisant
concrètement les fondements de la démarche :
- Développer l’évaluation
pour progresser ;
- Offrir un
hôpital plus propre et accueillant ;
- Assurer la sécurité des
patients et des personnels ;
- Développer l’efficience
de l’organisation patrimoniale et logistique.
Le souci de prendre en charge les résidents
de «
manière globale et individualisée » est au coeur de ce
projet. Les objectifs spécifiques des projets médical, de soins
et de vie permettent d’apprécier la déclinaison des orientations
stratégiques à l’échelle de la prise en charge.
II-1.D.2.
Le projet médical
Ce projet prend en compte le vieillissement de la
population et ses conséquences dans la zone Ouest et l’augmentation
d’activité dans le domaine de la gériatrie.
L’objectif des soins est identique à celui qui s’applique à toute
personne, auquel s’ajoute des spécificités
liés à l’âge, à
savoir : promouvoir et maintenir l’autonomie et la qualité de
vie.
Elle reprend les consignes de la circulaire du 18
mars 2002 orientent les spécificités techniques, psychologiques
et sociales de ce groupe d’âge en terme d’accueil, de soins
et d’accompagnement.
Trois objectifs ont été
retenus dans cette circulaire :
- Améliorer la prise en charge des malades âgés
de plus de 75 ans dans les hôpitaux de court séjour.
- Augmenter les capacités d’hospitalisation
en service de soins de suite et de réadaptation.
- Développer les activités ambulatoires
destinés aux personnes de plus de 75 ans.
Ces
objectifs peuvent être déclinés à
travers le développement du partenariat avec l’hospitalisation
à domicile, la participation à la mise en place d’un réseau
ville-hôpital (dans le but d’assurer la continuité des soins),
mais aussi par la promotion des activités transversales et la gestion
des risques liées
à la pratique médicale.
II-1.D.3.
Le projet de soins
Il accompagne le projet médical et concerne la
mise en oeuvre des soins infirmiers pour mieux répondre
aux besoins de la population âgée et des projets qui
lui sont inhérents. Il repose sur les valeurs communes de
chaque professionnel, telles que la compétence individuelle,
la responsabilité de ses actes, l’intégrité,
le respect et le travail en équipe pluridisciplinaire. Le
projet de soins énonce des objectifs qui concourent à
améliorer la prise en charge du patient en fin de vie, de la douleur,
de la démence, mais aussi dans les progrès relatifs à la
compétence des soignants, dans l’expertise des soins et la maîtrise
des risques infectieux.
II-1.D.4.
Le projet de vie
Il se conçoit dans la continuité des
soins de long séjour et fait partie de la prise en charge
globale du résident, c’est à dire de
la mise en application effective du projet de soins et de vie ;
l’objectif principal
étant de garantir à chacun la meilleure qualité de vie
possible, donnant ainsi un sens à sa vie quotidienne dans l’institution.
Cette volonté de respecter le résident et sa qualité de
vie passe par la connaissance de ses habitudes de vie antérieures, de
ses besoins exprimés et de ses souhaits dès son admission à Sainte
Périne.
Cinq
axes sont recommandés où le patient/résident est mis au
centre des préoccupations.
II-1.D.5.
Le projet qualité
Il trouve son fondement
dans la volonté d’améliorer la qualité du service
rendu. La première visite d’accréditation a permis de cibler
les points forts et les axes d'amélioration formulés par des recommandations
de la Haute Autorité de Santé.
En vue de pérenniser le système
de management de la qualité, cinq axes prioritaires sont développés
:
- Promouvoir la qualité et la sécurité des
soins dans le respect et la dignité
de la personne âgée ;
- Organiser les relations, l’information et
la participation de l’entourage du patient et de l’usager
;
- Assurer la sécurité et développer
la gestion globalisée des risques ;
- Développer une culture d’évaluation
;
- Optimiser la gestion documentaire et l’information
qualité.
Le projet d’amélioration continue de
la qualité est décliné dans le plan stratégique lors
de conférence ASP (Activité
Stratégie Performance). Il est validé par les principales
instances de l’hôpital. Les organes pilotant et suivant l’état
d’avancement des indicateurs qualité sont le Comité
Qualité (CQ) et le Comité Local
d’Evaluation Médicale (CLEM).
Pour permettre l’atteinte de ces objectifs,
différents critères et indicateurs ont été recensés.
La Direction de la Qualité a pour mission de mettre en oeuvre les objectifs.
Cette équipe se constitue de :
- Une Directrice de la Qualité
- Une Assistante de Direction
- Un chargé de mission Qualité - Accréditation
- Un Gestionnaire des Risques
- Une assistante Qualité
II-2.
Etat des lieux et Analyse des besoins
Dans le cadre de cette étude, la délimitation
du périmètre s’est réalisée en
fonction des attentes de la Direction de la Qualité. Une
période d’adaptation a permis de dresser un diagnostic
initial de ce qui
était réalisé pour améliorer la prise en charge
de la personne âgée à travers le projet qualité.
Une analyse de l’existant s’appliquant à l’ensemble
des services a précédé les axes de travail en rapport
avec la Direction de la Qualité. Elle a permis la mise en
évidence des fondements de la politique du Groupe Hospitalier.
La raison d’être
de l’organisation est prioritairement l’assurance de la qualité des
soins
La problématique
rencontrée par tout type d’établissement de santé peut
se résumer à
celle-ci :
Comment améliorer la qualité des soins
du patient dans les établissements de Santé ?
Qui ?
Qui est concerné par le problème ? |
Les professionnels de santé, les patients
potentiels (La population mondiale) |
Quoi ?
Quel est le problème ? |
Assurer la qualité des soins en continu et
fournir une prestation convenable aux patients |
Où
?
Où apparaît le problème ?
|
Tout lieu présentant une activité médicale
et/ou soignante |
Quand ?
Quand apparaît le problème ? |
Lors de la prise en charge d’un patient |
Comment ?
Comment apparaît le problème ?
|
Insuffisance de prise en charge, …Lors de
l’évaluation de la qualité des soins |
Pourquoi ?
Pourquoi faut-il résoudre le problème ?
|
Le patient doit être pris en charge avec le
maximum de précaution |
Le QQOQCP semble être l’outil préalable avant de se lancer
dans cette entreprise.
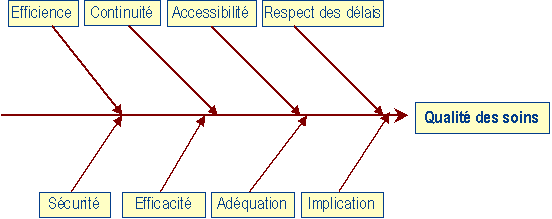
Selon le JCAHO,[13] l’organisme
d’accréditation des
établissement de santé aux Etats-Unis, la qualité
des soins peut se décomposer suivant les branches de ce diagramme de
cause à effet :
Figure 3 : Représentation
d’un diagramme de cause à effet : Comment améliorer
la qualité des soins ?
L’efficacité représentant
l’aptitude à fournir des soins de qualité permet
l’amélioration de l’état de santé -
degré d’atteinte des objectifs).
L’efficience est l’aptitude à
atteindre les résultats au meilleur coût – utilisation optimale
des ressources.
La sécurité est
l’aptitude à réduire au minimum les risques liés
aux services ou à
l’environnement (degré de maîtrise des risques).
L’adéquation est l’aptitude
à fournir des soins pertinents et fondés sur des standards établis.
L’accessibilité est l
‘aptitude à fournir des soins au bon endroit et au bon moment
quelles que soit les origines culturelles, géographiques et sociales
des patients.
La continuité est
l’aptitude
à s’adapter aux différents fournisseurs de soins pour coordonner
et faciliter les soins - degré de coordination des soins et autres activités
entre professionnels et services et dans le même temps.
Le respect
des délais est l’aptitude à donner des soins dans
les délais appropriés aux besoins et celle à
rendre les prestations du service dans les délais appropriés
aux besoins des personnels et services clients de l’établissement.
L’implication se représente par l’implication
des usagers, des personnels et des services clients dans les décisions
et les activités les concernant.
Ces
critères de mesure de qualité des soins mettent particulièrement
l’accent sur les résultats.
Cette représentation de la JCAHO est en corréllation
avec les orientations stratégiques.
Une
ambition de l’hôpital est de devenir un pôle d'excellence
au service de la personne
âgée malade et de fournir un lmieu de vie où les personnes
puissent se sentir chez elles.
Après
une analyse au préalable de l’existant de l’état
d’avancement de la démarche d’amélioration continue à la
veille de la deuxième procédure de certification, il a semblé nécessaire
de réaliser la Planification Dynamique
stratégique (PDS) de l’organisation.
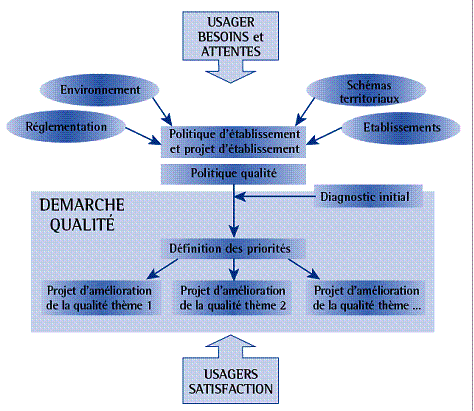
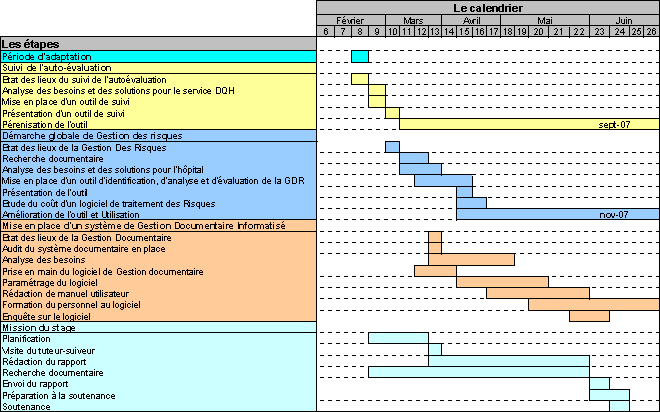
Figure 4 : Représentation de la planification stratégique
du Groupe Hospitalier
Une dynamique est en marche et en cohérence
avec les orientations stratégiques et la réglementation
en vigueur. Le programme d’amélioration continue de
la qualité prend en compte les résultats issus de
différentes formes d’évaluation telles que
les recommandations issues de la première accréditation
qui font l’objet d’un suivi régulier, ce qui
est également le cas des évaluations internes menées
par les professionnels médicaux, para-médicaux et
par les référents chargés de la sécurité réglementaire
et des conditions de travail.
Cependant, des dysfonctionnements sont rencontrés
au niveau de la jonction entre la boucle de management et celle d’exécution.
En effet, des compétences individuelles sont
en présence, mais le besoin de transversalité aux interfaces
des actions des processus semble nécessaire. Néanmoins, des difficultés
sont éprouvées dans certains
établissements de santé du fait de la nouveauté
des concepts et des outils jugés parfois peu maîtrisables.
Selon la norme FD S99-130, la cartographie des processus
permettrait derépondre au moins
à 4 objectifs [21].
- Identifier les processus clés du fonctionnement
de l’établissement de santé ;
- Optimiser les interfaces entre les nombreux processus
de l’établissement et organiser l’ensemble
en fonction de la mission générale ;
- Responsabiliser chaque pilote de processus en lui
affectant des objectifs d’amélioration continue
;
- Sécuriser chaque processus essentiel en permettant
aux acteurs de terrain d’en avoir une connaissance
écrite.
On peut distinguer trois types de processus essentiel [31].
Les processus de réalisation qui sont
les activités directement liées à la prise en charge des
patients et aux soins peuvent être représentés à travers
cette figure :
Figure
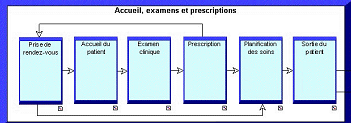
5 : Cartographie du processus de prise charge du patient
selon l’AP-HP
Ils ont un impact direct sur la satisfaction et
la confiance des patients.
Les processus de support ne créent pas de
valeur ajoutée directement perceptible par les clients en général,
or ils sont indispensables au bon fonctionnement de l'établissement
et
à sa pérennité, particulièrement en gériatrie
dont la qualité hôtelière est celle la plus perceptible.
Dans ce cadre, le projet Marque AP valorise le résultat des produits
fournis par les secteurs supports.
Les processus de pilotage agissent directement sur
le fonctionnement de l’établissement. Ils permettent d’orienter
et d’assurer la cohérence des processus de réalisation
et de support. Ils sont placés sous la responsabilité de l’équipe
dirigeante et sont connus de l’ensemble du personnel de l’établissement.
Cette application permettrait donc d’avoir
une meilleure lisibilité des activités.
A travers cette cartographie, la direction précise
les principaux processus et identifie les flux entre ceux-ci [33]. Elle a en charge
la sécurisation des flux essentiels en leur affectant des indicateurs
stratégiques qui permettent une vision globale du fonctionnement de
l’établissement au moyen d'un tableau de bord. Ces tableaux sont
formalisés dans le cadre des conférences ASP (Activité,
Stratégie et Performance).
Le déploiement de la démarche et des
actions qualité dans les secteurs d’activité est organisé
par la Direction de la Qualité et les différentes
instances et comités permettant le déploiement de la démarche
qualité sur l’ensemble du Groupe Hospitalier. Cependant, selon
les professionnels, on a assisté à une perte de dynamique suivant
la première procédure d’accréditation du fait du
turn-over assez important. Les changements de poste à
travers l’AP-HP étant facilités, le Groupe Hospitalier
a des difficultés à garder ses ressources humaines.
La formation des professionnels
à la qualité est assurée dans le cadre de la certification
de septembre 2007 par l’intermédiaire d’un consultant spécialisé en
Organisation et Méthodes. Il a
permis d’initier les professionnels de l’établissement aux
outils et méthodes des démarches d’amélioration
continue, dont le périmètre d’action s’est ensuite
porté vers l’évaluation des pratiques professionnelles.
II-2.A.
La nécessité de suivre le projet d'autoévaluation
A la veille de la deuxième procédure,
on a observé
une certaine résistance dans les plans d’actions à mettre
en œuvre avant la visite. En effet, une échelle à 4 niveaux (A,
B, C et D) permet de coter la satisfaction
à un critère après rédaction de celui-ci. Lorsque
l’on a attribué une cotation A ou B, c’est à dire
qu’après appréciation le groupe de rédaction estime
que le Groupe Hospitalier satisfait aux critères. Dans le cas contraire,
il est nécessaire d’engager un plan d’action. Cependant,
les groupes de travail constitués environ neuf mois avant la visite
avaient pour mission de recueillir les données permettant d’apprécier
l’existant sur l’hôpital en réponse aux références
et critères du référentiel, les groupes de synthèse
ont commencé
à rédiger les réponses
à l’autoévaluation sans engager les plans d'actions [34].
Sachant que l’autoévaluation doit permettre
de répondre
à 215 critères, peu de temps pouvait être consacré à la
traçabilité
par le responsable qualité. Il s’est avéré
qu’au sein de la Direction de la Qualité, il y avait un
manque de visibilité concernant le suivi des groupes en charge du recueil
des données (groupe de travail) et de rédaction des critères
(groupe de synthèse). En effet, par souci de fiabilisation des données,
le responsable qualité anime les groupes en charge de l’autoévaluation.
Plusieurs tableaux de suivi étaient réalisés maisne permettaient
pas
à l'équipe de suivre (6 personnes).
Un outil de traçabilité
permettant de suivre l’auto évaluation et d'assurer un reporting à la
Direction et aux instances était nécessaire.
Selon la norme ISO 8402 (version 1995), la traçabilité
est définie par l’aptitude à retrouver l’historique,
l’utilisation ou la localisation d’une entité au moyen d’identification
enregistrées. Cet outil peut être considéré comme
un outil de gestion de la qualité.
Il a donc semblé
nécessaire de mettre en corrélation l’ensemble de ces tableaux
de bord et de déterminer les données significatives dans cet
outil unique.
L’analyse des solutions a mené
vers un fichier informatique permettant de rechercher les informations de façon
intuitive
à l’aide de lien hypertexte.
Dans cet outil, les données apparentes concernent
donc :
- La composition des groupes de travail (les références
et critères qu’ils doivent traiter)
- La composition des groupes de synthèse
- Le calendrier de ces groupes
- Le rappel des rôles des participants
- Les feuilles d’émargement des réunions
- Les tableaux du bord de passage des groupes, des éléments
de preuve pour justifier les réponse des critères
- Les tableaux de validation des critères
Cet outil a été mis en
œuvre. Il est accessible auprès de l’ensemble du service. Il
se situe sur un disque partagé qui permet à chacun de réaliser
des modifications ou de suivre l’autoévaluation en temps réel
et à tout instant. De
plus, un fichier permettant de proposer des actions d’améliorations
de l’outil est à disposition du service.
II-2.B.
Le développement global de la gestion des risques
Après un travail de fond avec le gestionnaire
des risques, la mise en évidence des points d’amélioration
a
été effectuée [35].
Le gestionnaire des risques est chargé de
suivre et d'assurer la coordination des vigilances et des risques sanitaires
et d'évaluer le programme de gestion des risques.
Différents référents risques
sont en fonction sur l’hôpital. Malgré une difficulté dans
la centralisation des données, l’hôpital couvre l’ensemble
des domaines à risques relatifs à la santé. L’organisation
fonctionnelle des vigilances et de la gestion des risques est décrite
dans un organigramme dont on peut recenser les grandes catégories [36].
Figure
6 : Représentation de l’organisation de la
GDR dans l’établissement
L’ensemble des catégories est couverte
par des référents, dont la cellule COVIRIS est le
noyau.
Le programme de GDR doit être présenté et
validé par le comité en charge de la COordination des Vigilances et des RISques (COVIRIS).
Son rôle est d’assurer la coordination et le suivi des vigilances,
des risques sanitaires et les risques liés à la vie hospitalière.
Il fixe les priorités et les actions qu’il met en place. Il centralise
les informations relatives aux risques et les traite. La revue des signalements
permet de définir des actions.
Le gestionnaire des risques présente à chaque
séance un "TOP 5" des déclarations d’OSIRIS, logiciel permettant
de recueillir les événements indésirables et informer
les acteurs concernés afin de hiérarchiser les risques à posteriori.
Le gestionnaire des risques coordonne le suivi des
déclarations et établit un bilan trimestriel. Des dispositions
sont prises pour l’analyse et l’identification des risques que
ce soit à
priori ou
à posteriori.
Les résultats issus des analyses des risques
font l’objet d’une hiérarchisation/priorisation. Or, cette
démarche se veut plutôt réparatrice qu’anticipatrice.
La transversalité du programme de GDR se
construit en étroite collaboration avec le COVIRIS. Le gestionnaire
des risques a connaissance d'une partie des déclarations des événements
indésirables signalés dans l’hôpital. Ceci peut s’expliquer
par la formalisation en cours du programme et sa nécessaire montée
en charge.
Le programme de gestion des risques peut se décomposer
en 4
étapes :
L’identification
des risques [36]
Deux types d’identification des risques peuvent être
cités :
- L’identification
à
priori permet d’anticiper les risques de forte gravité qui
sont par nature exceptionnels. Plusieurs méthodes peuvent être
utilisées telles que l’Analyse des Modes de Défaillance,
de leurs Effets et de leur Criticité (AMDEC), l’Analyse Prévisionnelle
des Risques (APR) ou encore les méthodes en arbre de type diagramme
d’Ishikawa. Au sein de l’établissement, le consultant
spécialisé en Organisation et Méthodes a formé différents
professionnels de l’établissement
à certains de ces outils. Néanmoins, les méthodes
AMDEC et APR ne sont pas à ce jour utilisées par tous les
professionnels en charge des activités à
risques.
- L’identification
à
posteriori : il s’agit
de prendre en compte des
événements (incidents, accidents) qui témoignent de
l’existence de risque. Le niveau de gravité des événements
est identifié. Plusieurs méthodes
d'identification des risques a posteriori sont possibles. Le signalement d'événements
indésirables est réalisé par les professionnels via
OSIRIS qui permet d’identifier et de communiquer les événements
indésirables. Cette
étape ne présente pas de difficulté
particulière, le manque de visibilité d’analyse est
à souligner.
L’analyse des risques permet
d’approfondir la connaissance des risques identifiés en déterminant
la fréquence et la gravité. Cette approche permet notamment la
hiérarchisation des risques en vue de prioriser leur traitement. La
difficulté rencontrée concerne la qualité et l’exhaustivité du
recueil des événements.
Le traitement correspond
aux plans d’actions qui seront mis en œuvre pour supprimer le risque,
le prévenir ou protéger.
L’évaluation permettant
d’apprécier la répercussion de ces plans d’actions
nécessite d'être formalisée.
Le besoin est donc d’établir un outil
permettant la formalisation et le suivi du programme de gestion des risques.
L’analyse des solutions a mené
vers un fichier informatique permettant de rechercher les informations de façon
intuitive
à l’aide de lien hypertexte.
Cet outil contient :
- L’identification des acteurs et leurs missions
respectives ;
- La méthodologie employée du programme
de gestion des risques ;
- Les objectifs mesurables de la GDR ;
- Les tableaux de bord des plans d’actions de
la GDR.
Les tableaux de bord ont
été inspirés du guide de gestion des risques en établissement
de santé.
La
troisième priorités de ce projet concerne la gestion documentaire.
II-2.C.
L'optimisation de la gestion documentaire et de l'information qualité
La sécurisation des processus passe par la
maîtrise de la documentation qualité et du système
documentaire. Il doit contenir tous les logigrammes descriptifs
des actions critiques. Ainsi, la gestion en processus apparaît
comme l’élément structurant de la documentation
qualité. Par ailleurs, le système documentaire est
la représentation formelle de ce mode de gestion [36].
Concernant le système documentaire dans sa
globalité, le système d’information de l’AP-HP par
le biais de l’intranet institutionnel comporte une multitude d’informations
spécifiques et adaptées consultables par les professionnels.
Au sein du Groupe Hospitalier, la gestion documentaire
repose sur l’architecture suivante : procédure,
protocoles, fiches techniques. Il existe une procédure
des procédures. Celle-ci précise les modalités
de conception, de codification de validation, d’archivage,
d’évaluation et de révision des procédures.
Néanmoins l’ensemble du système documentaire
n’est pas pris en compte par cette procédure, dans
certains services des dispositions différentes sont prises
selon le type de documents. En effet, il existe une confusion
entre certains
étages de la pyramide ce constat est fréquent dans les
établissements de santé. Le système documentaire est
habituellement constitué de documents de différentes natures,
hiérarchisés selon une pyramide à 4 niveaux :
Au sommet, le manuel qualité, au dessous,
les procédures
écrites, puis les instructions travail et enfin, les enregistrements.
Tableau
2 : Représentation de la pyramide documentaire
type en
établissement de santé [37]
Pour certains profesionnels, Il existe un amalgame
entre procédures et protocoles ; si l’on se réfère à la
norme FDS 99-131, une procédure est une manière spécifiée
d’effectuer une activité ou un processus. Elle couvre généralement
plusieurs fonctions. Un protocole, décrit comment doit être effectuée
une tâche donnée, à un poste déterminé. [37]
Un système documentaire non numérisé permet
l’accès aux documents qualité pour l’ensemble du
personnel notamment dans les services de soins (un classeur de soins et un
classeur d’hygiène) qu’il est nécessaire de réactualiser.
Le responsable qualité a en charge la révision des documents
qualité avant leur mise en ligne.
De nombreuses interrogations ont permis d’élaborer
l’état des lieux de la gestion documentaire au sein du Groupe
Hospitalier.
- Des règles de gestion documentaire sont-elles établies
?
- Est-il
établi autour d’un manuel qualité ? de procédures
? d’enregistrements ?
- Est-il conçu en fonction des résultats
désirés ?
- Le lien avec les objectifs qualité
est-il établi ?
- Le système documentaire permet-il de décrire
tous les processus du Groupe Hospitalier ?
- Est-il amélioré en fonction des
évolutions du contexte ?
- Fait-il l’objet d’une appropriation
totale au niveau de l’ensemble des acteurs ?
- Les procédures comportent elles une codification
claire et homogène ?
Le Groupe Hospitalier après analyse a fait
le choix en Octobre 2006 d’un logiciel qualité permettant
une mise en ligne des documents qualité, de la veille réglementaire
et de tout autre document méritant une communication inter-hôpital.
La société du logiciel BLUE MEDI est spécialisée
dans les systèmes de documentation
à l’usage des établissements de santé. Ce logiciel
permet de plus d’autres fonctionnalités qui ont motivé
son achat consultable dans le cahier des charges. En effet, ces choix reposaient
sur le suivi de l’autoévaluation en temps réel, la centralisation
des documents, la facilité de gestion documentaire avec la possibilité de
mise à jour des versions et la gestion des plannings des salles de réunions
par les différents organes.
La Direction Qualité et de l’Hôtellerie
organise le lancement de ce logiciel pour flexibiliser la gestion documentaire
et faciliter l’accès à l’information au sein même
du Groupe Hospitalier.
Faute de temps, le paramétrage et le déploiement
de ce système ne peuvent être envisagés par le responsable qualité dans ce contexte de
certification. Le besoin exprimé est de planifier et de préparer
au mieux son déploiement. Après une analyse des besoins spécifiques
aux services, le travail consistait à
paramétrer ce logiciel et à prévoir la formation des utilisateurs
potentiels et le déploiement de celui-ci
à travers l’hôpital.
Après avoir un système documentaire
au niveau papier formalisé, l’enregistrement des documents qualité pourra
être envisagé.
Il est donc nécessaire de :
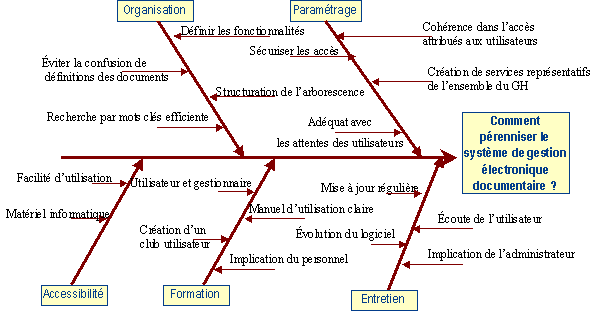
Figure
7 : Représentation d’un diagramme de cause à effet
: Comment pérenniser
le système de gestion
électronique documentaire ?
Le but de ce logiciel est de fournir de l’information
adéquate et spécifique à l’ensemble du personnel.
Il est donc nécessaire de s’attarder sur la planification de son
exécution en anticipant sur les problèmes pouvant
être rencontrés après sa mise en fonctionnement. Pour cela,
une étude a été réalisée
à l’aide de 10 personnes connaissant le logiciel . Une problématique
leur fut exposée : Comment pérenniser le système de gestion électronique
documentaire ?
Un recueil des réponses fut organisé et
a permis d’aboutir au diagramme d’Ishikawa précédent.
III- Elaboration du projet de stage et des missions
III-1.
Problématique
Dans la perspective de la 2ème procédure
de certification du GH réalisée par la Haute Autorité de
Santé
prévue en septembre 2007. L’objectif principal de cette mission
consistait au renforcement de l’équipe de pilotage de la DQH afin
de contribuer à la mise en œuvre concrète des orientations
stratégiques.
Des missions spécifiques ont
été définies par l’analyse de l’existant et
les priorités du service.
Il s'agit de participer et de suivre de l’autoévaluation, d'élaborer
un outil de gestion globale de gestion des risques et de planifier le déploiement
du système
électronique documentaire.
Des missions ponctuelles d’animation et de
participation à des groupes de synthèse et de travail ont été
réalisées. Certains travaux ont été
programmés en vue de la continuité des actions menés et
un auto-diagnostic a été
réalisé en vue d’une capitalisation des expériences.
Note
de clarification du projet :
Problématique
: Comment adapter les axes stratégiques institutionnels
de l’AP-HP et les décliner
à travers le volet qualité ?
Qui ?
Qui est concerné par le problème ? |
Le stagiaire, la DQH, l’hôpital
, l’établissement AP-HP, les patients potentiels |
Quoi ?
Quel est le problème ? |
Déclinaison des orientations stratégiques
au sein d l’hôpital dans le volet qualité de
prise en charge. |
Où
?
Où apparaît le problème ?
|
Au sein du groupe hospitalier Sainte Périne,
dans les secteurs d'activité et les pôles
|
Quand ?
Quand apparaît le problème ? |
2005-2009 : Le plan stratégique de
l’APHP
Déploiement en cours (stage 2007)
|
Comment ?
Comment apparaît le problème ? |
Lors de la déclinaison des orientations,
lors de la mise en oeuvre
|
Pourquoi ?
Pourquoi faut-il résoudre le problème ?
|
L'adaptation du Groupe Hospitalier ; L’intérêt
du citoyen pour le groupe ; Promouvoir la qualité et
la sécurité es soin dans le respect de la dignité de
la personne âgée |
Les objectifs mesurables lors
de ce projet ont été
formulés lors de planification de l’étude. Les plus exhaustifs
pourront être appréciés à moyen terme à travers
des indicateurs de résultats, tels que la certification sans réserve
et aucune recommandation formulée par l’équipe d’experts-visiteurs
concernant les références en rapport avec cette étude.
Concernant les travaux accomplis lors de cette période
de stage des indicateurs de processus permettent d’apprécier le
déroulement et les résultats des missions confiées : la
traçabilité de l’autoévaluation et de la gestion des
risques, la satisfaction des utilisateurs quant aux outils proposés.
L’impact réel de l’outil de gestion
des risques sera
évalué par les experts visiteurs lors de la visite de certification
V2 et, par la suite, par la pérennisation de l’outil et l’approbation
des différentes instances et comités en charge de la gestion des
risques.
Le critère du projet de GED sera déterminé
par l’approbation des guides utilisateurs par le personnel en charge de
la qualité et le pourcentage des personnels formé au système
de gestion électronique de documents.
Un des indicateurs permet de s’assurer de
la bonne marche du projet qui pourrait être représenté
par le pourcentage d’actions entreprises dans le guide d’exécution
des actions à accomplir.
III-2.
Méthodologie de résolution
III-2.A.
La méthodologie employée
Le recueil et l’analyse de données
justifient le choix de l’angle d’étude et expliquent
comment ont émergé
les préconisations. L’état des lieux et des besoins a mis
en évidence des actions prioritaires validées par la Direction.
Figure 8 : Guide
d'exécution des plans d’actions à
envisager
Ce tableau illustre les actions à mener pour
tendre vers la vision formulée par l’établissement.
Ces analyses ont été
brossées à l’aide de plusieurs sources, telles que l’autoévaluation,
la prise de contact dans les secteurs d'activité et le ressenti du stagiaire.
D’autres sources d’informations plaçant
le patient au centre des préoccupations sont de rigueur.
Cependant, l’écoute du patient s’avère
un pilier de chaque démarche qualité.
L’hôpital dispose d’une organisation
permettant le recueil et l’analyse des besoins, des attentes et des moyens
permettant d'y parvenir :
- Les questionnaires de sortie en Soins de Suite et
de Réadaptation (SSR) ;
- Les enquêtes et les informations des professionnels
;
- Le chargé
des relations extérieures et affaires générales ;
- La commission des relations avec des usagers et
la qualité de la prise en charge.
Figure 9 : Représentation des
étapes des démarches qualité en santé [13]
Ce schéma reprend la méthodologie
employée [12]. A travers le contexte et les
problématiques, l’abord de l’environnement de la réglementation
des schémas territoriaux et de l’établissement ont
été entrepris, par la suite la politique et le projet d’établissement
ont été présenté
pour aborder le projet qualité ; l’analyse de l’existant et
des besoins a ensuite permis d'aboutir
à la définition des priorités ; trois priorités ont
donc été formulées en fonction du contexte et de la répartition
du projet de certification :
- La traçabilité de l’autoévaluation
;
- La gestion globale de gestion des risques ;
- Le déploiement du système de gestion électronique
documentaire.
Ce schéma montre que les interfaces d’entrée
et de sortie sont représentées par les usagers, mettant en évidence
l’importance du patient dans cette démarche d’amélioration.
Le projet de la traçabilité de l’autoévaluation
peut être décomposé selon le modèle
suivant :
Figure
10 : Carte mentale : Traçabilité de l’autoévaluation
Cette méthode représentative créée
par un spécialiste des sciences cognitives Tony BUZAN, permet
d’exprimer et d’organiser des idées ou des projets
dans le but de favoriser la compréhension.
Cette technique dite du schéma heuristique
ou carte mentale part d’une idée centrale ou d’une question.
En effet, pour chaque projet, les quatre étapes de la gestion de projet
sont représentées, et sont disposées sur ce schéma
en cercle représentant l’échelle de temps des aiguilles
d’une montre.
Cette technique permet d’apprécier
le jalonnement de projet individuel et fournit des repères sur les étapes à
accomplir. Ces représentations sont complémentaires d’un
diagramme de Gantt.
La carte mentale de la gestion des risques répond à la
même organisation que celui de la traçabilité de l’autoévaluation,
elle ne figure pas dans ce rapport.
Le déploiement de la gestion
électronique documentaire représenté sur la page suivante,
sous une forme plus détaillée car son entreprise est substantielle.
En effet, un des messages importants concerne, la
maîtrise documentaire et sa communication qui sont primordiales dans
la pérennisation d’une démarche qualité.
Figure 11 : Carte mentale : Mise en place d’un système
électronique documentaire
III-2.B.
La mise en oeuvre
Ce projet a été
planifié à l'aide d'un diagramme de Gantt retrouvé ci-dessous,
la différenciation des projets réalisée et permet d’apprécier
la source de travail de chacun d’eux. Ce découpage en étapes
a permis d’évaluer la source de travail et d’établir
un jalonnement.
Différents risques liés aux projet
ont
été
identifiés tels que :
- L’incompréhension de la problématique
- La désapprobation des outils de traçabilité de
l’évaluation et de gestion des risques
- La confusion dans le paramétrage du système électronique
documentaire BLUE MEDI
- Le manque de clarté des manuels d’utilisation
du logiciel de GED
- La recherche documentaire trop large
Un des risques encouru n’avait pas
été identifié. Celui-ci s’est avéré pénalisant
puisque 3 semaines après le début de rédaction des manuels
utilisateurs, l’éditeur du logiciel a changé l’interface
de son produit.
Il a donc fallu actualiser l’ensemble des
travaux sur ces mêmes manuels.
Tableau
3 : Planning de GANTT
III-2.C.
Les résultats obtenus
L'évaluation de la contribution de ces travaux à travers
le guide d’exécution des actions a permis d’orienter
la formulation des actions prioritaires.
Ce guide comporte cinq thèmes et 47 items
en corrélation avec le projet qualité.
Selon l’appréciation du stagiaire,
16 items, soit 34% ont fait l’objet d’une contribution de celui-ci.
Ce taux peut s’expliquer par la durée
du stage et sa nature. En effet, il est difficile en cinq mois de couvrir l'ensemble
des thèmes.
Les résultats par thèmes sont ci-dessous
:
1 - Améliorer la qualité des soins
(2/12), soit une contribution évaluée à 16
%.
2 - Assurer et développer la gestion globalisée
des risques : 50 % (4/8)
3 - Promouvoir la qualité et la sécurité des
soins dans le respect de la dignité
de la personne âgée : 53 % (6/13)
4 - Mettre en place un système d’information
efficient : 50 % (4/8)
5 - Maitriser les interfaces des processus : 0 %
(0/6)
La contribution aux thèmes s'explique par
la nature et le périmètre des missions et priorités. Ce
travail a été
réalisé en période de forte activité due à la
mise en place de la gouvernance et sa simultanéité avec la préparation
de la certification. Les résultats seront mesurables en septembre 2007.
Si l’on s’intéresse
plus particulièrement aux résultats obtenus pour les actions
prioritaires, ces résultats sont basés sur un raisonnement plus
cartésien.
L’outil de traçabilité
de l’autoévaluation est présenté brièvement à travers
les abréviations ci-dessous. Cette interface permet de consulter les
différentes données concernant les groupes de synthèse
:
Il en a dupliqué pour les groupes de travail,
où il est possible de se renseigner sur la composition
des groupes et leur suivi.
On peut constater qu’il est possible de connaître
les références que ce groupe a traitées.

Cette dernière diapositive est au carrefour de
l’ensemble des tableaux de suivi et en permet l’accessibilité.
L’usage de cet outil est apprécié par la prise compte de
l’ensemble des données essentielles formulées par l’analyse
des besoins.
Chacune des personnes concernées par la traçabilité de
l’autoévaluation (au nombre de six) pouvait apporter son point
de vue et des propositions d'améliorations des tableaux de bord.
Une enquête interne non formelle a montré que
l’outil est clair, facile d’accès et utile.
De plus, 4 personnes sur six consultent régulièrement
ce logiciel et une seule proposition d’amélioration a
été formulée.
L’outil de
gestion des risques est présenté
brièvement ci-dessous :
Cette interface permet de consulter l’ensemble
du programme de gestion des risques (1) avec le rappel des étapes primordiales
(2), l’organisation de la GDR au sein de l’établissement
(3), et l’interface permettant d’accéder aux tableaux de
tableau de bord et objectifs de la GDR (4).
Ces tableaux de bord et objectifs ne sont pas communiqués
car ils sont la propriété du groupe Hospitalier.
1 
2
3 
Cette interface permet d’accéder aux
différents domaines et référents de la GDR
et leur missions respectives.
4 
Les objectifs sont formulés dans un document
et sont accompagnés de leur critères et indicateurs
associés.
L’approbation de cette méthode par
le gestionnaire des risques et les responsable qualité est en cours
; en effet, le gestionnaire des risques adapte l’outil et se l'approprie
en vue de développer le programme de gestion des risques.
La mise en place du système
électronique documentaire :
Le paramétrage des accès et la création
des services est réalisé et couvre l’ensemble des services
représentés dans l’hôpital, les fonctionnalités
du logiciel ont été
définies, l’identification des acteurs en charge de la gestion
documentaire aussi. Ils sont au nombre de 16, il représente 72 % des
différentes services et catégories. Sur ces 16 personnes, 10
sont formées à la gestion documentaire (62,5%).
Le manuel à destination des gestionnaires
documentaires est en cours de validation. La fiche Mémo à destination
des utilisateurs pour la consultation est validée, ainsi que la fiche
permettant de déterminer le besoin des gestionnaires documentaires disponible en annexe.
Les
phases de planification et de préparation au déploiement du logiciel
sont terminées. Son lancement est prévu pour le 1er juillet 2007.
III-2.D.
Analyse des pocessus et actions d'améliorations
L’élaboration de ce projet a
été
réalisée rigoureusement par le suivi des étapes définies à son
commencement. Ce projet a abouti à
des actions concrètes qui ont permis de soutenir l’équipe
en charge de la qualité. Des points d’améliorations sont
à constater.
En effet, puisque le changement d’interfaçage
du système documentaire n’avait pas été prévu,
il a occasionné un retard dans le déploiement du logiciel. Malgré l'intervention
d’une consultante spécialisée dans la mise en place du
système documentaire qui a permis une orientation du travail, une alternative
aurait pu être envisagée en réalisant du benchmarking auprès
des autres hôpitaux se servant de BLUE MEDI (trois au sein de l’AP-HP).
Les recherches bibliographiques ont
été denses se manifestant par une mobilisation importante de
temps. Il est donc nécessaire de mieux gérer le temps imparti.
En vue de suivre et d’évaluer l’élaboration
de ce projet, des grilles d’autoévaluation et d’attentes
du stagiaire ont été établies afin de repérer les
domaines inconnus, les carences et les axes d’amélioration en
vue d’une nouvelle mission. Cette méthode permet de balayer l’ensemble
des domaines de compétence que le stagiaire doit appréhender
en fonction des attentes de ses Responsables de Formation et les siennes. Ces
grilles, au nombre de deux sont ci-dessous. Elles permettront au tuteur de
fournir des repères vis à vis du travail réalisé lors
de cette période de stage.
Le volet patient a été abordé dans cette
étude par la participation à un groupe de travail du projet Marque
AP traitant de l'accueil du patient. Il serait important
de développer ses aspects par la suite ainsi que de renforcer les contacts
avec les acteurs en charge du processus de prise charge du patient.
Tableau
4 : Suivi de l’autoévaluation du stagiaire

Tableau
5 : Suivi des attentes du stagiaire
Une enquête auprès des personnes en
contact avec le stagiaire et directement concernées par l’élaboration
des missions spécifiques fut réalisée. Ces personnes se
sont fondées sur l’analyse du processus employé en vue de
transmettre les points forts et les faiblesses du processus au commanditaire
de ce projet.
10 personnes ont participé à cette
enquête.
Celles-ci l’ont fait à l’aide
d’un brainstorming dont elles ont fourni les résultats au responsable
qualité qui a pu les retranscrire au stagiaire. Cette opération
permet aux participants de jouir d’une certaine liberté dans leur
réponse.
Différents points
positifs ont été recensés :
- Capacité de synthèse
- Rigueur méthodologique
Les axes d'améliorations sont :
- La
meilleure gestion du temps
- Renforcer l'autonomie dans le réseau
La pérennisation des démarches d’amélioration
de la qualité en établissement de santé
nécessite d’être encouragée pour induire de la valeur
ajoutée. L’exigence de qualité des soins délivrés
dans les meilleures conditions et la réduction des risques pour les
patients et les professionnels de santé sont des axes de progrès.
Le patient, consommateur de soins, revendique de plus en plus son droit à la
recherche de responsabilité pour obtenir réparation de préjudice.
La qualité se traduit notamment par l’implication
de l’ensemble du personnel dans des démarches pérennes.
Parallèlement, le déploiement du système documentaire
et le programme de gestion des risques sont jugés prioritaires pour
répondre aux références de la certification de la Haute
Autorité de Santé [1].
L’ensemble des secteurs d’activité de
l’hôpital par leur décloisonnement permet d’ouvrir
la voie à de nouveaux défis, qui sont au cœur des préoccupations
des usagers et des professionnels. Dans ce cadre, la gestion globalisée
des risques et la démarche qualité prennent un relief particulier.
Au-delà des évaluations ponctuelles internes ou externes, conduisant
les professionnels à s’investir ponctuellement dans de lourds
travaux, la culture qualité doit franchir un nouveau cap pour garantir
une recherche de progrès permanente mesurable en temps réel.
En effet, comme la démontrée une enquête de TNS-SOFRES,
en avril 2007, un manque de confiance des français est constaté lors
de la prise en charge de la personne âgée par les pouvoirs publics.
Il serait donc primordial d'encourager des méthodes permettant d’apprécier
les attentes et les besoins du patient en développant le partenariat
avec des organismes spécialisés en recherche hospitalière
[37].
REFERENCES BIBLIOGRAPHIQUES
Sites internet :
https://www.utc.fr/mastermq/
http://www.has-sante.fr/
http://www.insee.fr/
http://www.aphp.fr/
http://www.jointcommission.org/
http://www.who.int/fr/
http://www.social.gouv.fr/
Sources documentaires :
[1] Gérer la qualité et les risques à
l’hôpital Pierre ANHOURY et Gérard VIENS, ESF Editeur, Paris
1994, ISBN : 271011080-6, 422p.
[2] Comment
avoir confiance en l’évaluation, Aroube AL SAADI, Sébastien
HACQUIN, Grégory SIERADZKI, Master Management de la Qualité,
décembre 2006, 51p.
[3] L’organisation
sanitaire et la configuration des
établissements publiques de santé, guide CISS des représentants
des usagers des système de santé, 2006, 60p.
[4] Ordonnance
n°96-346 du 24 avril 1996, Ordonnance portant réforme de l’hospitalisation
publique et privée, Publication au JORF du 25 avril 1996, NOR : TASX9600043R
[5] Loi n° 2004-806
du 9 août 2004 relative à la politique de santé publique,
J.O. n°185 du 11 août 2004, NOR : SANX0300055L
[6] Loi n°70-1318
du 31 décembre 1970 portant réforme hospitalière
[7] Loi n°91-748
du 31 juillet 1991 portant sur la réforme hospitalière, NOR :
SPSX9000155L
[8] Décret
n °99-316 du 26 avril 1999 relatif aux modalités de tarification
de financement des
établissement hébergeant les personne âgée dépendantes,
JO n°98 du 27 avril 1999, NOR : MESA9921082
[9] Ordonnance
n°2003-850 du 4 septembre 2003 portant simplification de l’organisation
et du fonctionnement du système de santé ainsi que des procédures
de création d’établissements ou de services sociaux ou
médico-sociaux soumis à autorisation, JO n°206 du 6 septembre
2003, NOR : SANX0300081R.
[10] Ordonnance n°
2005-406 du 2 mai 2005 simplifiant le régime juridique des établissements
de santé, NOR : SANX0500028R
[11] Circulaire
DHOS/O2/DGS/SD 5 D n° 2002-157 du 18 mars 2002 relative à l’amélioration
de la filière gériatrique, NOR : MESH0230123C
[12] Guide
méthodologique pour les établissements de santé et services
sociaux ou médico-sociaux, Direction générale de l’action
sociale, mars 2002, Editions SICOM n°04.069, 43p.
[13] Les figures
de la qualité des soins, Rationalisation et normalisation dans une économie
de la santé, Magalie ROBELET, 2002, 521p.
[14] Loi n°2002-2
du 2 janvier 2002 rénovant l’action sociale et médico-sociale,
JO n° 2 du 3 janvier 2002, NOR : MESX0000158L
[15] Plan solidarité
grand âge, Ministère délégué à la
Sécurité
sociale, aux personnes âgées, aux Personnes handicapées
et à la Famille, juin 2006, 39p.
[16] La prise
en charge de la dépendance des personnes
âgées, une comparaison internationale, Laurence ASSOUS et Pierre
Ralle, Etudes et Résultats DREES, 2002, 10p.
[17] La santé et
le vieillissement, rapport de la 26ème conférence sanitaire panaméricaine,
27 septembre 2002, 18p.
[18] Douleur
et personnes
âgées : repérer,
évaluer, organiser une prise en charge de qualité, la Revue de
la gériatrie Tome 30, juin 2005, 43p.
[19] Une longévité accrue
pour les personnes handicapées vieillissantes : un nouveau défi
pour leur prise en charge, rapport de Paul BLANC, 11 juillet 2006, 99p.
[20] Un programme
pour la gériatrie, Claude JEANDEL, Pierre PFITZENMEYER et Philippe VIGOUROUX,
avril 2006, 54p.
[21] FDS 99-130,
Lignes directrices pour la mise en œuvre d’un système qualité en établissement
de santé, novembre 2002, 49p.
[22] Le directeur
d’hôpital, les risques et la gestion des risques, Alexandra LOCQUET,
ENSP, 2003, 127p.
[23] Démarche
qualité et gestion des risques au centre hospitalier Universitaire d’Amiens
?, Nicolas Pipart, DESS TBH, 2001, 48p.
[24] Principes
de mise en oeuvre d’une démarche qualité en établissement
de santé, ANAES, avril 2002, 77p.
[25] Préparer
et conduire votre démarche d’accréditation, ANAES, mars
2005, 110p.
[26]Manuel
d’accréditation des établissements de santé : deuxième
procédure d’accréditation, ANAES, septembre 2004, 130p.
[27] L’évaluation
des pratiques professionnelles dans le cadre de l’accréditation
des établissements de santé, HAS, juin 2005, 56p.
[28] Les effets
de l’accréditation et des mesures d’amélioration
sur la qualité des soins sur l’activité des personnels
soignants, Laurence DOUGUET et Jorge Munoz, Série Etudes, n°48,
juin 2005, 172p.
[29] Le plan
stratégique 2005-2009, Assistance Publique-Hôpitaux de Paris,
le 14 juin 2005, 146p.
[30] Le projet
d’hôpital 2005-2009, Hôpital Sainte Périne – Chardon
Lagache – Rossini, 2005,106p.
[31] Les 4
révolutions de la Qualité, Shoji SHIBA, Editions Dunod 1997,
ISBN : 210003034 S, 507p.
[32] 100 ans
de management, Bruno JARROSON, Editions Dunod 2004, Collection Progrès
du management, ISBN : 210008223 X, 128p.
[33] FDS 99-132,
Méthodologie d’identification des critères de qualité et
de construction, mise en place et suivi d’indicateurs pour les établissements
de santé, avril 2000, 29p.
[34] Guide
pour l’autodiagnostic des pratiques de management en
établissement de santé, HAS, janvier 2005, 40p.
[35]Gestion
des risques : Guide pratique à l’usage des cadres de santé,
Isabelle POULLAIN – Frédéric LESPY, Editions Lamarre, 2002,
ISBN 2-85030-747-5, 129p.
[36]
Principes méthodologiques pour la gestion des risques en établissement
de santé, ANAES, janvier 2003,110p.
[37] FDS 99-131,
Concepts et recommandations pour la mise en place et l’amélioration
d’un système documentaire dans les établissements de santé,
novembre 2000, 29p.
[38] Améliorer
la satisfaction du patient , rapport d’étude Compaqh, 18 décembre
2003 , 10p.
Figure
1 : Représentation des 4 dimensions de la qualité.
Figure 2 : Représentation
du système qualité en santé.
Figure 3 : Représentation
d’un diagramme de cause à effet : Comment
améliorer la qualité des soins ?
Figure 4 : Représentation
de la planification stratégique du Groupe Hospitalier.
Figure 5 : Cartographie du processus
de prise charge du patient selon l’AP-HP.
Figure 6 : Représentation
de l’organisation de la GDR dans l’établissement.
Figure 7 : Représentation
d’un diagramme de cause à effet : Comment
pérenniser le système de gestion
électronique documentaire ?
Figure 8 : Guide d'exécution
des plans d’actions envisagées.
Figure 9 : Représentation
des
étapes des démarches qualité en santé.
Figure 10 : Carte mentale : Traçabilité de
l’autoévaluation.
Figure 11 : Carte mentale : Mise
en place d’un système
électronique documentaire.
Tableau
1 : Evolution du nombre de personnes âgées
dépendantes jusqu’en 2040.
Tableau 2 : Représentation
de la pyramide documentaire type dans les établissements de santé
Tableau 3 : Planning de GANTT
Tableau 4 : Suivi de l’autoévaluation
du stagiaire
Tableau 5 : Suivi des attentes du
stagiaire
Annexe
1 : Quelques définitions
Annexe 2 : Analyse de besoins BLUE
MEDI
Annexe 3 :
Manuel utilisateur BLUE MEDI
Annexe 1
Quelques définitions
Le volet stratégique définit
le devenir souhaitable de l’établissement et les grandes
lignes d’action à suivre pour atteindre les objectifs
fixés.
Il fournit la justification du lancement du projet.
Il analyse les enjeux les axes de travail, les orientations de travail complétés
par des indicateurs de résultats.
Le volet stratégique est basé sur
l’évaluation de l’efficacité organisationnelle tandis
que le volet opérationnel est composé de l’appréciation
des compétences individuelles.
Un plan se décompose en
2 parties :
Le volet stratégique
Il comprend les objectifs généraux,
transversaux et sectoriels requis par les besoins analysés dans l’introduction,
les moyens à mettre en œuvre de manière transversale et
sectorielle (notamment humains et financiers, les zones et domaines d’intervention
prioritaires. Pour chaque intervention prioritaire, le plan indique les objectifs
principaux poursuivis, les principales mesures programmées. De la même
manière il indique , pour chaque domaine d’intervention prioritaire,
les objectifs poursuivis, les principaux lieux d’intervention, la synthèse
des actions programmées.
Le volet opérationnel
Il comprend les mesures à
mettre en œuvre, de manière transversale et sectorielle pour atteindre
les objectifs et priorités définis ainsi que l’analyse
de leur faisabilité.
Pour chaque mesure, le volet opérationnel
procède
à l’examen approfondi des actions à entreprendre et met
en évidence :
- La nature des actions
- Les acteurs concernés , leur rôle,
les accord à
obtenir
- Les moyens à déployer pour les mettre
en œuvre
- Le degré de priorité
Le vieillissement est
l’ensemble des processus physiologiques et physiologiques qui modifient
la structures et les fonctions de l’organisme sous l’action du
temps.
La gériatrie :c’est
la discipline médicale qui prend en charge les sujets âgées
malade reconnue comme une spécialité. Elle ne concerne pas la
prise en charge de moins de 60 ans et s’intéresse plus particulièrement
à celle de plus de 75 ans.
La gérontologie :
c’est une science qui étudie le vieillissement dans ses aspects
non seulement médicaux mais aussi biologiques, démographiques,
socio-économiques et culturelles
Une personne
âgée : Elles sont définies par l’âge
légal de départ en retraite qui est de plus de 60 ans.
Le Schéma d’organisation
sanitaire a pour objet de prévoir et de susciter
les évolutions nécessaires
de l’offre de soins préventifs, curatifs et palliatifs afin
de répondre aux besoins de santé physique et mentale. Il suscite
les adaptations et les complémentarités de l’offre de soins et favorise les coopérations.
Il fixe des objectifs en vue d’améliorer la qualité, l’accessibilité et l’efficience
de l’organisation sanitaire. Le Schéma est arrêté sur la
base d’une
évaluation des besoins de santé de la population et de leur évolution compte tenu des données
démographiques et épidémiologiques et des progrès des
techniques médicales et après une analyse quantitative et qualitative,
de l’offre de soins existante.
Le SROS
III actuelle
Les SROS de troisième génération
se déclineront autour de quatre priorités :
■ une meilleure évaluation des besoins
de santé ;
■ une plus grande prise en compte de la dimension
territoriale ;
■ une association plus étroite des établissements,
des professionnels, des élus et des usagers ;
■ une véritable animation de leur mise
en oeuvre au sein de chaque territoire.
La circulaire DHOS/O n° 2004-101 du 5 mars 2004
relative à
l’élaboration des SROS de troisième
génération précise que ces SROS ont comme objectifs :
■ d’une part, d’assurer une organisation
sanitaire territoriale permettant le maintien ou le développement
d’activités de proximité
(médecine, permanence de soins, prise en charge des personnes âgées, soins de suite
médicalisés...), notamment dans le cadre des hôpitaux locaux
et des
établissements de santé privés de proximité et
la mise en place d’une organisation graduée des plateaux techniques
;
■ d’autre part, de veiller à
ce que cette organisation des soins réponde aux objectifs de santé publique et aux plans stratégiques prévus
par la loi santé publique du 9 août 2004 et à leurs déclinaisons régionales figurant
dans les programmes régionaux de santé publique s’ils sont définis avant l’adoption
des SROS. La volonté
est de placer au sein du SROS la dimension
de santé publique comme principe fondateur de son action. Enfin,
l’ordonnance du 4 septembre 2003 demande au directeur de l’Agence
régionale de santé de constituer des conférences sanitaires
formées des représentants des établissements de santé,
des professionnels de santé
libéraux, des centres de santé, des élus et des usagers
du territoire concerné. Une fois le SROS adopté, le projet médical
de territoire constituera la déclinaison permettant de décrire, de manière plus détaillée
que dans le SROS, les réponses apportées par les acteurs de santé, publics, privés
et libéraux pour couvrir les besoins de la population. Sur les modalités de participation des usagers à
l’élaboration du SROS, la circulaire de 2004 précise que les usagers doivent être
associés
à toutes les étapes de l’élaboration du SROS.
La T2A
La tarification à
l’activité vise à rendre
équitable et transparent le mode de financement des
établissements de santé, publics ou
privés. En effet, l’instauration d’un financement
par dotation globale a figé les financements des établissements
de santé
au niveau de leur activité
du début des années 1980. Un établissement qui aurait vu son activité
s’accroître se retrouvait alors sous-financé. Ce système, s’il a permis de contenir l’augmentation
des dépenses de l’hôpital, comportait des effets pervers, car il ne récompensait pas les établissements
qui cherchent à dépenser efficacement leur dotation. L’instauration du programme médicalisé des
systèmes d’informations a permis certes de corriger dans les années 1990 ces déséquilibres,
mais de façon insuffisante. La T2A doit, en principe, lier le financement des établissements
à leur activité médicale. Chaque patient rentrant dans un service donnera
lieu au versement d’un forfait par l’assurance maladie, à charge à
l’établissement de gérer convenablement ce financement
afin d’être à
l’équilibre. Plus l’établissement
a de l’activité, plus il a du financement et vice versa. La
T2A concerne tous les
établissements de santé, quels que soient leurs statuts (privés
ou publics) dans les activités de médecine,
de chirurgie et d’obstétrique. Les établissements privés sont financés
à 100 % à la T2A en 2005, les établissements publics le
seront de façon régulière de 10 % du financement
en 2004 à 100 % en 2012. Les
soins de suite et réadaptation seront concernés en 2006-2007,
la psychiatrie en 2008- 2010. Les hôpitaux locaux continuent d’être
financés par dotation globale.
Annexe 2
ANALYSE DES BESOINS
Nom :
Fonction :
Prénom :
Service :
N° de téléphone :
Adresse électronique :
Besoins perçues :
Les bases alimentées :
Documents Qualités
Veille réglementaire
Communication
Les Menus :
OUI
NON
- Maîtrise de la documentation
- Autoévaluation et Certification
- Risques et sécurités
Documents spécifiques au service :
OUI
NON
Si oui, Nom du service :
Nom des Utilisateurs à
paramétrer :
Fait le
,