|
Référence
à rappeler :
Amélioration de la qualité
de la prise en charge des personnes agées.
Contribution à la réflexion sur la mise en
place de réseaux de soins et leur
coordination,
M.
Saget-Bisly, projet d'intégration Quéops,
UTC-ENSP-UDM, 2000-2001, URL :
https://www.utc.fr/mqsante
|

Marthe
Saget-Bisly
|
AMELIORATION
DE LA QUALITE DE LA PRISE EN CHARGE
DES
PERSONNES AGEES
CONTRIBUTION
A LA REFLEXION SUR LA MISE EN PLACE
DE RESEAUX
DE SOINS ET LEUR COORDINATION
|
Pour contact :
Mme
M. Saget-Bisly, Directeur du Service de Soins Infirmiers,
Centre Hospitalier Universitaire de Montpellier,
Centre Administratif André Bénech,
191, avenue du Doyen Gaston Giraud, 34295 Montpellier
Cédex 5, FRANCE - email : m-bisly@chu-montpellier.fr
 Résumé
Abstract
Sommaire
Télécharger
le rapport (format word)
Résumé
Abstract
Sommaire
Télécharger
le rapport (format word)
|
 RESUME RESUME
|
Le vieillissement de la population est un des faits
marquants de notre société. Il est
particulièrement marqué dans le
Département des Pyrénées Orientales
où la population des personnes âgées est
en constante augmentation (28% de plus de 60 ans, contre 20%
en moyenne nationale) Cette situation nouvelle interpelle
nos sociétés en posant deux
problématiques celle du financement des retraites et
celle de la prise en charge des personnes âgées
en perte d'autonomie.
Le système de santé se caractérise
aujourd'hui par une très grande fragmentation et par
l'existence de mesures incitatives négatives. Ceci a
comme conséquence l'utilisation inadéquate des
moyens les plus coûteux, comme les hôpitaux, et
le recours aux services d'urgence. Au Centre Hospitalier de
Perpignan, 32,4% de personnes âgées de plus de
65ans sont réhospitalisées, ce qui souligne
l'insuffisance des structures de 1e et 2e ligne et le manque
de coordination dans les filières de soins. Par
ailleurs on assiste à une insatisfaction croissante
des professionnels qui ont le sentiment, par manque de
moyens, de fournir des soins pas toujours adaptés aux
besoins de la personne âgée.
L'absence de coordination du réseau
gérontologique et la discontinuité dans les
filières de soins sont deux aspects essentiels de
notre problématique.
Le modèle proposé pour notre intervention
repose sur le modèle de soins intégrés,
inspiré du modèle actuellement
expérimenté au Québec (modèle
SIPA), l'hôpital jouant un rôle central
d'animation et d'activation du réseau, avec la
recherche d'une collaboration et d'une forte implication du
médecin traitant. Le schéma proposé
permettrait ainsi la graduation des soins, allant des
structures de support niveau 1, jusqu'au niveau 3 le plus
complexe : l'hôpital.
La difficulté étant de faire travailler
ensemble des professionnels dans une approche
multidisciplinaire et de dépasser les
barrières qui existent entre le médical et le
social.
Ce projet relève le défi que pose la
complexité de la prise en charge des personnes
âgées en perte d'autonomie, en répondant
de la manière la plus adaptée possible
à leurs besoins et à leur dignité, tout
en optimisant les ressources disponibles ; il s'inscrit dans
le courant des réformes en cours et des
opportunités qu'offre le système de soins
français (nouveau schéma gérontologique
du Département, système de
tarification...).
MOTS CLEFS :
Acteur ; Action ; Administratif ;
Alternative ; Amélioration ; Autonomie ; Besoin ;
Changement ; Charge financière ; Clinique ;
Collaboration ; Continuité ; Coordination ; Curatif ;
Décideur ; Défi ; Demande ; Dépendance
; Désavantage ; Diagnostic ; Dignité ;
Domicile ; Droit ; Dynamique ; Dysfonctionnement ; Economie
; Efficacité ; Efficient ; Evaluation ; Famille ;
Filière ; Financement ; Gérontologie ; Gestion
; Handicap ; Hôpital ; Humain ;
Inégalité ; Infirmier ; Infirmière ;
Institution ; Lien ; Logique ; Médecin ;
Médical ; Modèle ; Multidisciplinaire ;
Obstacle ; Offre ; Opportunité ; Optimiser ;
Organisation ; Pérennité ; Personne ;
Agée ; Planifier ; Politique ; Praticien ;
Prévention ; Prise en charge ; Problème ;
Processus ; Productivité ; Professionnel ; Projet ;
Qualité ; Réflexion ; Réforme ;
Réglementaire ; Réseau ; Respect ; Ressource ;
Retraite ; Sanitaire ; Santé ; Schéma ; SIPA ;
Social ; Société ; Soin ; Solidarité ;
Stratégie ; Structure ; Système de soins ;
Théorique ; Usager ; Vieillissement ;
Vulnérable
 Retour
Accueil Retour
Accueil
|
 ABSTRACT
ABSTRACT
|
The ageing of the population is one of the landmarks of
our society.
It is particularly marked in the Department of ìPyrénées-Orientalesî where
the population of the old persons is in constant increase (28 %
of more than 60 years, against 20 % on average national).
This new situation calls to our societies by putting two
problems: that of the financing of pensions and that of the
coverage of the old persons in loss of autonomy.
The system of health is characterized today by a very big
fragmentation and, also , by an existence of incentive
measures in negative effects. This has as consequence the
inadequate use of the most expensive means, that is the
appeal to hospitals and to urgent services. In the Hospital
complex of Perpignan, 32,4 % of the more than 65 year old
persons are re-hospitalized ; what underlines the incapacity
of the structures of the first and second lines and the lack
of coordination in the fields of care. Besides, one observes
an increasing dissatisfaction of the professionals who have
feeling, because of the lack of means, to supply care which
are not always adapted to the necessities of the old
person.
The absence of coordination into the network of
gerontology and the discontinuity in the fields of care are
two essential aspects of this problem.
Model proposed for our intervention bases on the model of
integrated care inspired by the model at present
experimented in Quebec (model SIPA), hospital playing a
central role of animation and activation of the network,
with the search for a collaboration and for a strong
implication of the regular doctor. The proposed plan would
allow so a graduation of care, going from structures of
level support 1 until the level 3, the most complex, that is
the hospital.
Difficulty being to work together professionals in a
multi-field approach and to exceed barriers between the
medical domain and the social domain.
This project meets the challenge which puts the
complexity of the coverage of the old persons in loss of
autonomy, by answering, in a most adapted way possible,
their necessities and their dignity, while optimizing
available resources. It joins in the course of reforms
outstanding discounted bills and opportunities which offers
the system of French care (new plan of gérontology
into the Department, system of fixing of a price
scale...).
KEYWORDS :
Actor; Action ; Administrative ;
Alternative ; Improvement ; Autonomy ; Need ; Change ;
Financial ; Load ; Privat hospital ; Collaboration ;
Continuance ; Coordination ; Curative ; Decision-maker ;
Challenge ; Demand ; Dependence ; Disadvantage ; Diagnosis ;
Dignity ; Place of residence ; Right ; Dynamics ;
Dysfunction ; Economy ; Efficiency ; Efficient ;
Evaluation ; Family ; Field ; Financing ; Gerontology ;
Management ; Handicap ; Hospital ; Human being ; Disparity ;
Male nurse ; Nurse ; Institution ; Link ; Logic ; Doctor ;
Medical ; Model ; Multidisciplinary ; Obstacle ; Offer ;
Opportunity ; To optimize ; Organization ; Perpetuity ;
Person ; Old ; To plan ; Policy ; Practitioner ; Prevention
; Coverage ; Problem ; Process ; Productivity ; Professional
; Project ; Quality ; Reflection ; Reformation ; Statutory ;
Network ; Respect ; Resource ; Pension ; Sanitary facility ;
Health ; Plan ; SIPA ; Social ; Society ; Care ; Solidarity
; Strategy ; Structure ; System of care ; Theoretical ; User
; Ageing ; Vulnerable
 Return
HomePage Return
HomePage
|
Introduction
1 : Problématique
de la prise en charge des personnes
âgées
1.1 :
Les personnes
âgées dans le département des
Pyrénées-Orientales
1.2 :
Les acteurs
politiques et institutionnels
1.3 :
Les
structures de soins de 1ère et 2ème
lignes
1.4 :
Comment le C.H.
de Perpignan répond aux besoins des personnes
âgées
1.5 :
Formulation du
projet
2 : Revue
de littérature
2.1 :
Les
réseaux de soins en France
2.2 :
La notion de
réseaux de santé
intégrés
2.3 :
Le
système de Services Intégrés pour Personnes
Agées en perte d'autonomie (SIPA)
3 : Elaboration
des options d'intervention
3.1 :
Stratégies
retenues
3.2 :
L'intervention
3.3 :
L'hôpital
dans le réseau
Conclusion
Annexes
Annexe
1 : Actions
Planifiées dans le cadre du Schéma
Gérontologique
Annexe
2 : Analyse des
problèmes relatifs à la prise en charge de la
personne âgée
Annexe
3 : Note de
Projet
Annexe
4 : Modèle
logique de l'intervention
Bibliographie
 Retour
Accueil
Retour
Accueil
Le vieillissement
de la population est un des faits marquants de la
société moderne.
En 1990 les personnes âgées ne représentaient
que 13% de la population, elles étaient en 1995, selon une
source I.N.S.E.E, plus de 11 millions, soit environ 20% de la
population à avoir dépassé le seuil des 60
ans.
Ce vieillissement est dû à l'allongement de la
durée de la vie, résultant des progrès
médicaux, de la protection sociale, de l'augmentation des
revenus, et des conditions de vie améliorées.
Cette situation nouvelle interpelle nos sociétés en
posant la problématique de la prise en charge des personnes
âgées en perte d'autonomie.
En nous appuyant sur la réflexion du sociologue Bernard
Ennuyer, le mot "dépendance" synonyme dans son sens premier de
"lien social" exprime l'idée de corrélation,
d'interdépendance et de solidarité. Son sens a
évolué jusqu'à induire une représentation
sociale de la dépendance négative sous la forme de
"charge financière" et de "problème social" pour la
société.
Wood, dans sa classification internationale sur les handicaps,
définit la dépendance plus comme un désavantage
social qui suppose un transfert d'actes dans les activités de
la vie quotidienne.
Aujourd'hui il convient de considérer le vieillissement
comme un processus naturel, constitué d'éléments
inhérents à la personne humaine. Sa
caractéristique est qu'il est l'aboutissement de toute une
vie, et de ce fait il est chargé d'histoire, et de vécu
(Guinchard-Kunstler. P. 1999)
En considérant le secteur de la santé pour les
personnes âgées (sanitaire, social, et
médico-social) on note qu'il est très largement sous
doté, comparativement à d'autres domaines de la
santé et par rapport aux besoins.
Certains dysfonctionnements font apparaître des structures
et des organisations inadaptées et un manque de coordination,
thème toujours d'actualité de la politique
médico-sociale en faveur des personnes âgées,
ceci malgré les efforts menés ces dernières
années.
Enfin, des obstacles administratifs et réglementaires
entravent les dynamiques professionnelles, allant jusqu'à
avoir un impact sur l'exercice des droits des usagers.
Par ailleurs le manque de coopération entre le secteur
sanitaire, social ou médico-social, fait que la personne
âgée n'est pas toujours "entendue" sur ce que pourraient
être ses choix.
Les personnes âgées sont une population
particulièrement vulnérable qui exerce sur le
système de santé une énorme pression.
Le système de santé se caractérise
aujourd'hui par une très grande fragmentation et l'existence
de mesures incitatives négatives. Ceci a comme
conséquence l'utilisation inadéquate des moyens,
souvent les plus coûteux, comme les hôpitaux et les
structures de soins de longue durée.
Le Centre Hospitalier de Perpignan, au cœur de la
problématique de la prise en charge des personnes
âgées, s'interroge sur les réalités d'un
réseau de soins efficient qui garantisse la continuité
et la qualité des soins.
L'objectif étant de répondre à l'aspiration
légitime des personnes âgées de vivre à
leur domicile le plus longtemps possible ou d'avoir le libre choix de
la structure d'accueil la mieux adaptée à leurs
besoins.
La mise en place des réseaux de soins s'accompagne
nécessairement de changements importants dans les pratiques
professionnelles.
Au cœur d'enjeux politiques, économiques et
organisationnels, ils posent de nouvelles questions notamment en
matière de mise en place lorsqu'ils n'existent pas ou
lorsqu'ils existent, d'évaluation en termes
d'efficience.
Cette notion de réseau aujourd'hui est porteuse de
multiples significations paradoxales, qu'il convient de clarifier
auprès des acteurs de santé.
Nous distinguerons deux représentations majeures des
réseaux (Bourgueil. Y. 1996) :
1. Le réseau représenté comme une
organisation alternative, permettant de gérer la
multiplication et la différenciation des rôles et des
acteurs en situation d'incertitude. Cette forme est
développée dans les références
à la science économique et à la gestion. Elle
recherche la pérennité.
2. Le réseau représenté comme une forme
d'action collective visant le changement (très souvent le
changement obtenu n'est pas forcément celui que chacun
envisageait au départ, mais il peut satisfaire
néanmoins chacun des acteurs qui eux aussi ont
changé) Cette représentation peut être
limitée dans la terminologie (sciences politiques,
sociologie)
Les besoins identifiés au sein de notre institution, ainsi
que les recommandations en matière d'amélioration de la
prise en charge des personnes âgées, tant par l'Agence
Régionale de l'Hospitalisation, que par le Législateur,
le Conseil Général et les organismes payeurs, mais
aussi l'inexistence de réseaux de prise en charge de la
personne âgée, justifient notre
intérêt à nous engager dans cette
réflexion.
Nous sommes conscients du fait que l'organisation optimale des
diverses interventions et initiatives publiques et privées
doit se diriger vers :
· L'organisation de l'offre, avec la meilleure
coordination territoriale possible, afin d'offrir la panoplie de
services les mieux adaptés à la population
· La possibilité d'ajuster l'offre à la
demande
· Et enfin la possibilité de permettre à
l'hôpital de veiller à la continuité et
à la qualité de la prise en charge à l'issue
d'une hospitalisation en lien direct avec des réseaux de
soins coordonnés.
Notre démarche portera sur 4 points :
1. Procéder à un diagnostic permettant de
préciser les problèmes que l'on espère
résoudre face à la demande de prise en charge des
personnes âgées.
2. Construire un modèle théorique à partir
d'une recherche évaluative en fonction des problèmes
identifiés en interne et sur l'environnement.
3. Analyser les résistances au changement et à la
mise en place des réseaux gérontologiques afin de
trouver les compromis et les personnes ressources, qui permettent
une coopération volontaire qui dépassant la simple
coordination.
4. Mettre en place en interne, au Centre Hospitalier de Perpignan,
un plan d'action qui permette la réduction de la
durée de l'hospitalisation, et qui garantisse la
continuité et la qualité des soins.
 Retour
Sommaire
Retour
Sommaire
|
CHAPITRE 1
: LA PROBLEMATIQUE
|
Afin de mieux cerner le
problème de la qualité de la prise en charge des
personnes âgées, il convient de définir
:
- · Quelle est la
population des personnes âgées dans le
Département des Pyrénées-Orientales
?
- · Quels sont les acteurs
politiques, institutionnels, professionnels
?
- · Comment le Centre
Hospitalier de Perpignan répond aux besoins (sociaux,
médicaux, médico-sociaux) des personnes
âgées ?
1.1 : La population des personnes
âgées dans le Département des
Pyrénées Orientales
La population des Pyrénées Orientales
s'élève à 392 804 habitants, avec 104 913
habitants pour la ville de Perpignan qui regroupe plus du quart de la
population.
Depuis 1990, la population a connu une augmentation de 7,7%, soit
une croissance moyenne annuelle de 0,8 points. Ceci place le
département au 2e plan régional et bien au-dessus de la
France métropolitaine (0,35%)
Cette dynamique démographique est, comme au plan
régional, alimentée essentiellement par les migrations.
C'est le pourtour côtier et l'agglomération de Perpignan
qui ont la plus forte densité de personnes
âgées.
Cette forte densité des personnes âgées,
singularise le département, 18% de la population est
âgée de 60 à 74 ans (5 points de plus qu'au
niveau national)
Tableau 1 : Comparaison de la population des + de 60
ans
|
POPULATION
|
Département
Pyrénées
Orientales
|
Région
Languedoc
Roussillon
|
France
Métropolitaine
|
|
Population de 60 ans et plus
|
109 842
|
535 469
|
11 675 974
|
|
Population de 75 ans et plus
|
38 959
|
193 134
|
4 172 955
|
|
Population totale
|
392 804
|
2 178 539
|
58 512 305
|
|
Part 60 ans et plus / population totale (%)
|
28
|
25
|
20
|
|
Part 75 ans et plus / population totale (%)
|
10
|
9
|
7
|
|
Part 75 ans et plus / 60 ans et plus (%)
|
35
|
36
|
36
|
|
Part 75 ans et plus / moins de 20 ans (%)
|
43
|
37
|
27
|
En 1999 le nombre de personnes âgées dans le
département, de plus de cent ans, était de 94.
Ainsi les projections Omphale établies par l'INSEE pour les 15
ans à venir mettent en évidence une augmentation de la
part des personnes âgées de 75 ans et plus au sein de la
population totale : elle passe de 10% aujourd'hui à plus de
12% en 2015.Cette tendance est confirmée par une augmentation
du tiers de la part des personnes âgées de 90
ans.
Cette situation nouvelle interpelle nos sociétés en
posant deux problématiques : celle du financement des
retraites et celle de la prise en charge des personnes
âgées en perte d'autonomie.
La personne âgée est un être fragile qui a
un certain nombre de besoins fondamentaux :
- dans le domaine de la santé :
Les risques les plus fréquents sont liés
au vieillissement et certains pourraient
bénéficier de mesures préventives :
troubles de la mémoire, de l'humeur et du comportement,
déficits sensoriels, troubles de la marche et maladies
vasculaires.
Les démences et la maladie d'Alzheimer,
représentent un poids particulièrement lourd,
tant pour l'individu atteint et son environnement familial, que
pour la collectivité. Souvent ils font l'objet
d'hospitalisations dans des structures de soins de long
séjour.
Un certain nombre sont pris en charge au domicile par les
Services de Soins Infirmiers à domicile. Les
professionnels travaillant dans ces secteurs estiment à
75% sur un effectif de 328 patients la proportion de ces
personnes atteintes de ces affections (Source : enquête
Conseil Général des Pyrénées
Orientales Schéma gérontologique décembre
2000)
Comme le met en évidence une étude
réalisée par la CRAM-Languedoc Roussillon (PMSI
public et privé 1997) :
- Un patient âgé sur trois a eu
recours aux structures de soins pour des séances et
des séjours de moins de 24 heures.
- Pour les patients ayant nécessité une
hospitalisation 20% souffrent d'affections de
l'appareil circulatoire (insuffisance cardiaque,
cathétérismes, arythmies et troubles de la
conduction cardiaque), d'affections du tube digestif
(gastro-entérites, interventions sur des hernies et
des occlusions intestinales)
- 30% ont nécessité une intervention pour
des affections et des traumatismes de l'appareil
musculo-squelettique et du tissu conjonctif. La
fréquence des interventions augmente avec l'âge
du patient. Près de 20% des patients de 85 ans et
plus sont hospitalisés pour une « intervention
sur la hanche et le fémur »
La notion de dépendance est un véritable
vecteur d'exclusion sociale qui fausse la réalité
des relations entre la personne handicapée et son
entourage.
- Dans le domaine de la vie quotidienne :
Au niveau du département des
Pyrénées Orientales, on peut estimer à
97,3% la proportion des personnes âgées de 60 ans
et plus vivant au domicile pour 95,5% en France
Métropolitaine. Cet écart est surtout important
pour les personnes de 80 ans et plus.
Alors que la volonté des Politiques et des
Professionnels est de favoriser le maintien à domicile,
on observe que :
- l'habitat n'est pas toujours adapté au
handicap des personnes âgées,
- les structures de soins et d'aide à domicile
sont insuffisantes.
- Dans le domaine des ressources financières
:
Différentes études ont montré
combien l'absence de ressources peut être un facteur de
repli sur soi, de solitude et donc d'augmentation du
risque de dépendance.
Les personnes âgées, leur famille assument
aujourd'hui la part la plus importante de l'effort financier
pour prendre en charge les aspects liés à la
dépendance.
Sur 64,5 milliards de francs pour le seul domaine de
l'hébergement (Rapport Guichard-Kunstler 1999) 22,9
revenaient à la sécurité Sociale, 6,3 aux
Conseils Généraux, et 38,7 aux personnes
âgées elles-mêmes.
La création de la Prestation Spécifique
Dépendance (P.S.D), bien qu'elle fasse l'objet de
nombreuses critiques, a permis un changement important
dans l'aide apportée aux personnes âgées.
Pour le département des Pyrénées
Orientales le Conseil Général a aidé 778
personnes âgées de plus de 60 ans au titre de la
PSD (Sources CG 66, fichier Aide Sociale) le montant individuel
moyen de la prestation s'élève à 2716
francs, alors que le montant mensuel à l'échelon
national était de 3400 francs. L'ensemble de ces
dispositifs d'aide fait appel à des critères
d'attribution pouvant varier selon l'âge, la
dépendance, le niveau des ressources et la contribution
des personnes âgées ou de la famille.
Cependant il existe de très nombreuses
inégalités entre Départements, la refonte
de la tarification des hébergements actuellement en
cours, devrait constituer une opportunité pour mettre
à plat toutes les inégalités
constatées. Ainsi que le remplacement de la PSD par
l'APA (Aide Personnalisée à l'Autonomie) au 1er
janvier 2002.
 Retour
Sommaire
Retour
Sommaire
1.2 : Quels sont les acteurs politiques
et institutionnels ? :
Plusieurs dates font de la vieillesse un enjeu constant et majeur des
politiques publiques. Le début de la réflexion remonte
au rapport Pierre Laroque en 1962, qui préconisait le maintien
à domicile des personnes âgées. Si ces
recommandations n'ont pas été complètement
suivies d'effet, la réflexion s'est poursuivie avec la
définition de la notion même de dépendance et des
propositions, visant à développer la prise en
charge.
Pourtant en dépit de nombreuses propositions et de nombreux
engagements notamment électoraux, la politique de la
vieillesse et la prise en charge des personnes âgées en
perte d'autonomie n'ont pas été affirmées comme
des priorités des décideurs publics. On comprend mieux
ainsi le retard et les inégalités que connaissent
certains Départements.
Le positionnement de l'Agence Régionale de
l'Hospitalisation de la Région Languedoc Roussillon : elle
mène depuis son installation une politique d'ajustement des
lits (court séjour, soins de suite, long séjour) en
fonction des besoins de la population de la région.
De nouveaux enjeux et de nouveaux défis sont à
relever par le CHP dans le cadre du Schéma Régional
d'Organisation Sanitaire (SROS). Des incitations très fortes
posent la question des alternatives à l'hospitalisation, en
définissant le rôle de l'hôpital, qui doit avoir
selon le docteur Corvez (Médecin à l'ARH
Languedoc-Roussillon) un rôle central et être un
élément d'animation et d'activation du système
de soins dans le département.
L'articulation doit être trouvée entre celui-ci, le
secteur privé et le médico-social, afin que l'offre de
santé s'engage dans une logique qui dépasse les
structures. L'hôpital doit adopter une attitude prospective en
ayant un regard sur l'environnement.
Il convient de procéder à un maillage
régulier du territoire. L'hospitalisation à domicile
(H.A.D) par exemple doit s'appuyer sur le tissu familial. Les
services prescripteurs doivent développer une logique
d'interface avec le médecin coordonnateur.
Le Conseil Général des Pyrénées
Orientales a arrêté son schéma
gérontologique en décembre 2000, avec comme objectif de
prévoir et de susciter les évolutions de l'offre
sociale et médico-sociale en vue de répondre aux
besoins de la population des personnes âgées.
L'élaboration du schéma gérontologique
devrait faciliter la coopération et la coordination entre
les différentes collectivités
compétentes.
Trois principes essentiels s'en dégagent :
- respect de la personne dans ses choix de vie
- prévention de l'exclusion par des actions de
coordination et de solidarité
- reconnaissance du rôle majeur des familles et aide aux
aidants.
Le schéma gérontologique précise
:
- la nature des besoins sociaux
- les perspectives de développement
- les critères d'évaluation des actions
conduites
- les modalités de la collaboration et de la coordination
susceptible d'être établies avec l'état, les
autres collectivités publiques et les organismes
concernés, afin de satisfaire les besoins
recensés.
Il s'agit d'un engagement politique qui a abouti pour la
première fois à la réalisation d'un
schéma (un 1e projet en 1984 et une étude introductive
en 1994 n'avaient pas abouti ni donc donné lieu à
validation) Sa caractéristique est de répondre à
une logique de territoire, dans une démarche concertée
(Etat et Département) en y associant les mandataires des 4
institutions : Direction Départementale de l'Action Sanitaire
et Sociale (Etat), Direction de la Solidarité (Conseil
Général), Caisse Régionale d'Assurance Maladie
et Mutualité Sociale Agricole.
Une politique de prévention en 10 points a
été arrêtée ( cf. annexe 1)
Les Caisses d'Assurance Maladie s'inscrivent en partenariat dans
le schéma gérontologique et participent à la
mise en place de la politique de prévention.
Les Caisses d'Assurance Maladie sont particulièrement
intéressées par la mise en place des réseaux,
car c'est une manière de préparer, au travers de formes
nouvelles de rémunérations et de financement, les
conditions de fongibilité des enveloppes aux fins de
décloisonnement du système de soins.
Les différentes études statistiques
recensées, soulignent l'importance de l'augmentation de la
population des personnes âgées en France.
Le Département des Pyrénées Orientales est
confronté de manière aiguë à cette
problématique.
L'importance des enjeux politiques, économiques et
sociaux nous permettent de penser qu'il y a une réelle
prise de conscience des besoins de cette population et une
réelle volonté de réorganiser l'offre de soins
dans le cadre des réformes en cours.
 Retour
Sommaire
Retour
Sommaire
1.3 : Les structures de soins de 1e et
2e ligne
1.3.1 : L'offre de ville
L'offre globale des praticiens libéraux est sensiblement
identique à celle de la France métropolitaine, bien
qu'étant inférieure à la moyenne
régionale, comme le démontre le tableau
ci-dessous.
Tableau 2 : l'offre de ville (Sources : CNAMTS
(GESCLIENT 01/01/99), DRASS (ADELI 01/01 99)
|
|
Département
Pyrénées
Orientales
|
Région
Languedoc
Roussillon
|
France
Métropolitaine
|
|
Nombre de médecins
généralistes libéraux
Densité pour 1000 pers. âgées de
75 ans et plus
|
524
13
|
2 962
15
|
53 973
13
|
|
Nombre d'infirmiers libéraux
Densité pour 1000 pers. âgées de
75 ans et plus
|
706
18
|
4 090
21
|
46 570
11
|
|
Nombre de kinésithérapeutes
libéraux
Densité pour 1000 pers. âgées de
75 ans et plus
|
282
7
|
1 907
10
|
36 434
9
|
|
Nb. de médecins spécialistes et
pédicures podologues libéraux
Densité pour 1000 pers. âgées de
75 ans et plus
|
254
7
|
1 200
* 6
|
* 26 349
* 6
|
* : sauf pédicures podologues
La densité des infirmiers libéraux est une des
plus importantes en France.
Il existe une forte densité de professionnels
libéraux dans le département qu'il convient de
relativiser en raison du nombre important de la population des
personnes âgées de plus de 75 ans.
1.3.2 : Les services de Soins infirmiers à domicile
(SSIAD)
Sont peu nombreux malgré les besoins. Les places
installées au 1e janvier 1998 d'après une source DRASS,
FINESS pour le département et la région sont les
suivants :
Tableau 3 : Places dans les SSIAD
|
|
Département
Pyrénées
Orientales
|
Région
Languedoc
Roussillon
|
France
Métropolitaine
|
|
Services (effectifs)
Places (effectifs)
|
13
328
|
71
2 224
|
|
|
Taux d'équipement
pour 1000 pers. âgées de 75 ans et
plus
|
8,43
|
11,49
|
14,72
|
Le taux d'équipement est inférieur de 3 points
à celui de la Région, cette tendance est encore plus
marquée si on se réfère au taux
national.
1.3.3 : Les établissements d'accueil et
d'hébergement :
En Languedoc Roussillon et plus particulièrement dans les
Pyrénées Orientales, il existe une situation
déficitaire en matière d'équipements en
hebergement collectif. Le taux etant de 106,25 lits pour 1000
habitants de 75 ans et plus, contre 144,82 pour 1000 au niveau
national.
La situation est identique au niveau des lits
médicalisés.
1.3.4 : La garde à domicile :
D'après les sources CRAM-LR au 01/99 ; CG66-DS- Mission PAPH :
enquête auprès des communes, 10 services de garde
à domicile existent et répondent aux besoins de 94
résidents.
1.3.5 : Les substituts à la vie à domicile :
l'accueil familial
Au 6 novembre 2000, 14 accueillants familiaux habitant le
Département des Pyrénées Orientales
étaient agréés par le Président du
conseil général pour accueillir à titre
onéreux 25 personnes âgées de 60 ans et
plus.
Au plan géographique, ces personnes sont exclusivement
situées sur des communes rurales.
Actuellement la structure continue à se développer et
le nombre de personnes âgées bénéficiant
de ce type d'accueil est de 24 (22 femmes et 2 hommes)
âgés de 70 à 100 ans ; elles présentent
une moyenne d'âge de 85 ans. Certaines sont valides, d'autres
dépendantes.
A noter qu'avant 2000, malgré la Loi de 1989, aucune
formation n'était dispensée aux familles d'accueil.
Depuis janvier 2001, une formation est en cours a laquelle sont
associés des spécialistes de la
gérontologie.
La création d'équipes spécialisées de
proximité exerçant au sein des maisons sociales du
Conseil Général devrait faciliter le suivi
médico-psycho-social tant des familles d'accueil que des
personnes âgées accueillies.
A l'issue de cette analyse sur les structures de 1e ligne on peut
souligner l'insuffisance des structures de soins et de
l'hospitalisation à domicile, ainsi que l'inexistence de
réseaux de soins coordonnés s'appuyant sur une
organisation médicale forte ou l'on favorise la
médecine familiale et des soins de 1e ligne
performants.
 Retour
Sommaire
Retour
Sommaire
1.4 : Comment
le Centre Hospitalier répond aux besoins des personnes
âgées ?
- Les structures hospitalières :
La recomposition de l'offre de soins dans les hôpitaux n'a
pas jusque là suivi les besoins dus au vieillissement de la
population. On se trouve aujourd'hui confrontés à une
diminution des lits installés, et à un manque de
coordination des structures, qu'il s'agisse d'alternatives à
l'hospitalisation ou de la mise en réseau des structures
sociales.
On a l'impression d'être confrontés à une
méconnaissance, entre le curatif et le social.
L'amélioration de l'efficience interne dans les
hôpitaux incite à réduire les journées
d'hospitalisation ìnon justifiéesî, ce qui a
comme conséquence la réduction de la durée de la
moyenne de séjour. Cette situation induit, en particulier pour
les personnes âgées, des sorties rapides par manque de
lits, et une rupture dans la continuité des soins, faute
de réseaux coordonnés.
Le Centre hospitalier de Perpignan est le seul Centre hospitalier
Général du Département. De ce fait il il est
souvent confronté à l'hospitalisation des personnes
âgées dans des situations aiguës et dans l'urgence.
Ce qui n'est pas forcement en faveur d'une prise en charge
adaptée a leurs besoins.
Les unités de soins dites de ìcourt
séjourî (traumatologie, cardiologie,
médecines...) ne sont pas toujours adaptées ni
organisées pour recevoir et préparer la sortie des
personnes âgées.
Leur admission au service d'accueil des urgences (SAU) se fait
pour des raisons médicales, s'accompagnant le plus souvent, de
difficultés sociales ou familiales.
Les statistiques recensées pour le mois de janvier 2001 au
SAU mettent en évidence 3O65 passages dans ce service (hors
urgences pédiatriques) Il s'agit de l'un des mois les moins
actifs de l'année.
La moyenne pour l'année 2000 se situant à 3750
passages par mois (150 par jour) avec des pointes d'activité
sur certains mois de plus de 6000 passages (soit plus de 200 passages
par jour).
Pour les personnes de plus de 65 ans la distribution est la
suivante pour le mois de janvier 2001 :
Tableau 4 : Nombre d'admissions au S.A.U (janvier
2001)
|
TRANCHES d'AGE
|
NOMBRES
|
|
65 à 75 ans
|
242
|
|
76 à 85 ans
|
261
|
|
86 à 95 ans
|
180
|
|
Plus de 95 ans
|
12
|
|
TOTAL
|
695
|
|
Pourcentage
|
22,6 %
|
Dans cet exemple on peut souligner que le SAU, a reçu par
jour en hospitalisation, une moyenne de 22,4 personnes
âgées de plus de 65 ans.
Pour 1999, la moyenne par jour était de 33 et des pics
d'activité ont pu être observés jusqu'à 56
personnes âgées de plus de 65 ans ayant
nécessité une hospitalisation.
Les motifs d'hospitalisation sont majoritairement médicaux,
comme le met en évidence le tableau suivant (Résultats
issus des données du PMSI 1999 du CHP)
Tableau 5 : Motifs d'hospitalisation
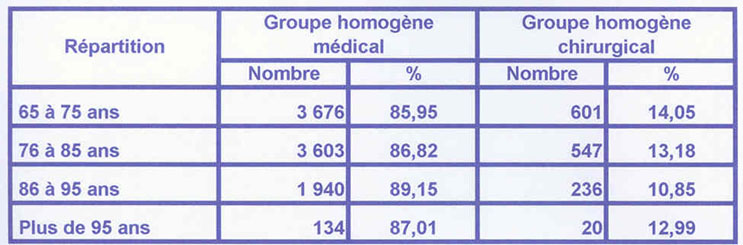
Pour les plus de 65 ans les pathologies les plus
fréquentes sont :
· G.H.M. Médicaux :
- motifs de recours en
ambulatoire sans acte chirurgical
- insuffisance cardiaque et états
de choc circulatoire
- accidents vasculaires
cérébraux non transitoires
- pneumonies et pleurésies banales,
avec CMA ou > 69 ans
- œdème pulmonaire et
détresse respiratoire
· G.H.M. Chirurgicaux :
- interventions majeures sur les
articulations et greffes de membres
- interventions sur la hanche et le
fémur > 69 ans et/ou CMA
- interventions sur les membres
supérieurs, sauf humérus et main > 69 ans et/ou
CMA
- interventions sur le rachis > 69 ans
et/ou CMA
- interventions majeures sur l'intestin
grêle et le colon > 69 ans et/ou CMA.
On note qu'une majorité des cas traités ont des poly
pathologies associées, en particulier en chirurgie, et qu'il
s'agit essentiellement d'accidents dus à des traumatismes, qui
sont de toute évidence des chutes.
Ces pathologies ont des conséquences inévitables sur
les personnes âgées (plus grande fragilité,
handicaps...), ce qui nous permet de penser que le retour à
domicile doit faire l'objet d'une préparation
importante.
Le nombre de réhospitalisations était de 27% sur le
nombre total d'hospitalisations des personnes âgées de
plus de 65 ans en 1999, elle est passée à 32,4% en
2000, comme le démontre le tableau suivant
Tableau 6 : Réhospitalisations des personnes
âgées au CHP
|
1999
|
2000
|
Augmentation
|
|
27 %
|
32,4 %
|
+ 5,4 %
|
Les services les plus concernés sont les services de
Médecine générale (A et B), Cardiologie,
Pneumologie et Chirurgie Orthopédique.
On note des réhospitalisations plus importantes pendant les
mois d'hiver pour les services de Médecine.
Histogramme représentant la saisonnalité des
admissions
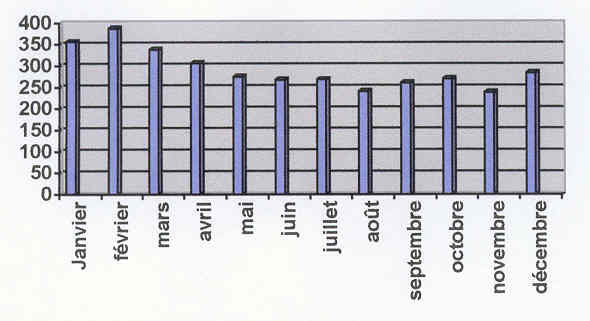
Cette situation devient particulièrement aiguë du mois
de décembre au mois de mars, expliquant l'insatisfaction des
patients, des familles et des professionnels, en raison du manque de
lits, avec l'impression de ne pas assurer les soins dans des bonnes
conditions ni d'assurer leur continuité en extra
hospitalier.
L'analyse du processus de prise en charge met en
évidence (extrait annexe 2):
¨ à l'admission au S.A.U :
- des attentes prolongées
pouvant durer plusieurs heures
- une priorisation des urgences « vitales
»
- des équipes non formées à
la géronto-gériatrie
- l'absence de procédures
spécifiques de prise en charge de la personne
âgée
- l'attente et l'inconfort dans un environnement
peu propice à fournir une sécurité
psychologique
¨ dans les unités d'hospitalisation :
- manque de lits (accueil peu favorable
à une prise en charge de qualité)
- pas de vraie coordination avec les
équipes du SAU
- prise en charge sociale réalisée
au moment de la sortie ou dans des conditions rapides
- mauvaise coordination avec l'environnement
extra-hospitalier et le domicile par manque d'informations
et de réseaux suffisamment structurés
- placements rapides dans des structures pas
toujours adaptées à l'état ni aux souhaits
des personnes âgées
- conséquences pouvant aller
jusqu'à la dégradation de l'état
psychologique, l'hospitalisation pouvant aboutir à des
troubles graves (désorientation, perte de repères,
perte d'autonomie...)
L'absence de formation à la gérontologie des
équipes de soins dans les unités d'aigus et l'absence
de réseaux structurés pouvant assurer la
continuité des soins sont des facteurs importants d'un niveau
de qualité des soins qu'il convient
d'améliorer.
Notre mode d'intervention est schématisé
à partir du modèle ci-après.
MODELE THEORIQUE de L'INTERVENTION

 Retour
Sommaire
Retour
Sommaire
1. 5 : Formulation du projet
Aujourd'hui notre projet s'inscrit dans un environnement favorable du
fait de la volonté affichée de connaître les
besoins des personnes âgées du Département
à partir du schéma gérontologique et de
l'implication des Organismes payeurs.
Les réseaux gérontologiques constituent un outil
dont on peut certes attendre un gain d'efficacité, mais plus
encore un changement dans la nature des pouvoirs et des fonctions
entre acteurs au sein du système de santé.
L'inexistence des réseaux de prise en charge des personnes
âgées, s'explique par le problème des jeux de
pouvoir entre le politique, le médical, le social et les
autres acteurs.
La prise en charge des personnes âgées pose aux
professionnels de la santé, le problème de
l'amélioration de la qualité des soins et de la
continuité de la prise en charge.
Notre projet vise essentiellement à :
- faire du Centre Hospitalier de Perpignan un partenaire
dans le réseau
- améliorer en interne l'accueil et la prise en charge des
personnes âgées.
- à la sortie, veiller à la qualité et
à la continuité de la prise en charge
(amélioration des filières de soins)
- trouver des espaces d'accueil et d'information qui permettent au
patients et aux familles de prendre la décision la plus
adaptée aux souhaits des patients et aux aspirations des
familles.
Le projet aura pour but de favoriser l'implantation d'un
réseau de soins et de services intégrés avec la
volonté d'introduire de nouveaux modes d'organisation, de
dispensation des soins et de coopération, entre la
médecine familiale, le social et le milieu hospitalier et qui
réponde à des objectifs de qualité, de
satisfaction, d'efficience des services, ainsi que
l'amélioration de la prise en charge de la
population.
Une des principales difficultés consistera à faire
partager à tous les acteurs une vision commune du
système de soins qui réponde au besoin de la population
des personnes âgées et à trouver une organisation
médicale ou l'on favorise la médecine
familiale.
Le défi principal consistant à trouver le meilleur
système de coordination des soins entre les différents
acteurs participant à la prise en charge de la personne
âgée, autour d'objectifs différents mais dans la
complémentarité et la capitalisation des savoirs et des
compétences.
Face à ce problème il paraît
nécessaire de renforcer le système public de soins de
santé et des services sociaux par l'implantation d'un
modèle de soins intégrés adapté aux
dimensions sociales, économiques, législatives et
réglementaires du système de soins
français.
 Retour
Sommaire
Retour
Sommaire
|
CHAPITRE 2
: REVUE DE LITTERATURE
|
L'objet de cette revue de littérature est d'offrir quelques
repères pouvant aider à la compréhension des
questions que posent l'émergence et la reconnaissance
institutionnelle des réseaux de soins en France.
Volontairement nous nous sommes limités à
l'exploration des réseaux de gérontologie, qui restent
une de nos difficultés institutionnelles et font l'objet de
cette étude.
Afin de donner un sens à ce travail, nous avons
tenté de répondre aux questions : où en
sommes-nous en France par rapport aux réseaux de soins
gérontologiques ? Quelles conclusions peut-on tirer des
différentes expériences réussies ?
Afin de bâtir un modèle qui puisse aider à la
mise en place d'interventions, on a essayé de comprendre la
logique des réseaux de soins intégrés et plus
particulièrement les Services de Soins Intégrés
pour les Personnes Agées (SIPA) actuellement
expérimentés au Québec.
2.1 : Les réseaux de soins en
France :
Les réseaux de soins sont nés en France avec
l'apparition de groupes de population particulièrement en
difficulté et pour lesquels le système de prise en
charge existant était inadéquat. Le vieillissement de
la population et les nouveaux problèmes de santé
publique se sont en effet heurtés à la
séparation des responsabilités entre le sanitaire et le
social.
Le système socio-sanitaire de ces vingt dernières
années a conduit à la fragmentation progressive des
modes de prise en charge et des services. La médecine de ville
fonctionnant sur des bases organisationnelles, financières et
idéologiques radicalement différentes de celles de
l'hôpital qui sont elles-mêmes différentes de
celles du secteur médico-social ou social.
Ce mode de fonctionnement centré sur une logique
sectorielle ne permet pas de développer une coordination des
soins, ni une prise en charge globale des patients efficiente et de
qualité.
Les notions de réseaux et de filières
évoquent, à l'heure actuelle, des expériences
menées dans le champ sanitaire, en vue de dépasser les
clivages disciplinaires, juridiques, financiers et de garantir aux
patients une prise en charge globale et de qualité. Ces deux
notions, auquelles les ordonnances d'avril 1996 ont donné une
assise législative, occupent une place de choix dans
l'actualité sanitaire et sociale, notamment dans le cadre
:
- de la mise en œuvre du schéma
régional d'organisation sanitaire (SROS) de deuxième
génération
- d'agréments donnés à titre
expérimental, à certains projets de réseaux,
par le Ministère de la Santé et de la
Sécurité Sociale.
Dans ce contexte en évolution, la régionalisation
des modes de gestion, facteur récent, tend à favoriser
une approche locale du système socio-sanitaire plus propice au
développement des réseaux.
Sans vouloir entrer dans une analyse approfondie des
différents textes qui ont vu le jour depuis 1996, il nous
paraît essentiel de comprendre le sens que donnent les
différents acteurs, à cette notion de réseau et
de filière.
La circulaire CNAMTS n° 15/97 du 03 février 1997
définit les filières de soins comme une
"organisation verticale de la prise en charge du patient voire
d'une progression entre les niveaux de soins de première,
seconde et troisième intervention. Elle traduit la
manière de traiter en totalité, étape par
étape, des groupes de population sous la direction d'un
médecin de première intervention librement
accepté par le malade".
- le réseau se définit "comme un
ensemble de moyens humains et matériels, organisés
dans un site ou une aire géographique
déterminée afin d'atteindre des objectifs communs :
suivi de pathologies avérées, suivi d'une
population".
Ces deux définitions permettent de mettre en valeur les
caractéristiques en termes de modes de fonctionnement
:
- organisation fondée sur la
complémentarité de ses membres, permettant la
graduation de la prise en charge
- structures ayant des normes et des valeurs communes et des
objectifs définis, afin de faciliter une prise en charge de
qualité.
Le Code de la Santé Publique ne donne pas, à
proprement parler, de définition du réseau de
soins.
L'article L 7123-2 précise que certains réseaux ont
pour objet «d'assurer une meilleure orientation du patient,
de favoriser la coordination et la continuité des soins qui
lui sont dispensés et de promouvoir la délivrance de
soins de proximité de qualité »
Alors que la notion de réseau fait référence
aux relations entre les structures et entre les professionnels de
santé, la notion de filière évoque davantage
l'idée de parcours du patient.
La filière se caractérise par une prise en charge
globale du patient, une graduation de son parcours dans le
système de soins et le passage obligé par un pivot, qui
est le plus souvent le médecin
généraliste.
Le réseau est plus un lieu d'échange d'information
et de pratiques professionnelles dont la finalité est la
complémentarité des compétences, la
facilité d'accès et de circulation du patient dans le
système de soins en lien avec les services du secteur
médico-social, son suivi et le développement
d'échanges de pratiques professionnelles.
Les nouvelles orientations initiées par les ordonnances de
1996 tentent de favoriser le développent d'un schéma
centré sur la demande.
L'historique des réseaux met fort justement l'accent sur
les difficultés à passer d'un système
basé sur la prise en charge des pathologies et des grands
problèmes de santé publique à la notion de prise
en charge globale.
Toutefois de nombreuses incertitudes demeurent quant aux
différents champs de responsabilité et aux transferts
financiers entre enveloppes, ne permettant pas une gestion
centrée sur le patient.
Tout ceci nous amène à penser que la réforme
instaurée par le gouvernement Juppé offre un cadre
législatif et réglementaire propice aux
expérimentations de réseaux de soins en articulation
avec l'expérimentation de modalités de
rémunération ou de tarification nouvelles.
Aujourd'hui la notion de réseau gérontologique
s'appuie sur trois concepts fondamentaux :
- La notion de bassin gérontologique (zone
d'activité du réseau)
- La consultation gérontologique basée sur une
équipe pluridisciplinaire chargée d'orienter la
personne âgée en situation de crise ou de perte
d'autonomie. Ce qui permet d'établir un diagnostic
médico-social
- La possibilité de proposer différents choix
à la personne âgée ou à la famille et
d'engager les démarches nécessaires en vue du
maintien ou du retour à domicile.
Des obstacles existent aujourd'hui à ce travail en
réseau, lequel devrait permettre de répondre à
une demande de soins de plus en plus globale ; mais ceci
nécessite une recomposition de l'offre de soins
entraînant nécessairement un décloisonnement des
interventions et le dépassement des difficultés
existantes entre le public et le privé, entre le sanitaire et
le social ou le médico-social.
Le recensement des réseaux en France met en lumière
une constellation d'expériences disparates dont le
succès dépend essentiellement de règles qu'ils
se sont fixés et qui se sont avérées être
toujours les mêmes (Larcher. P. 1998) :
- Pour qu'un réseau se développe, il faut un
fondateur motivé et des membres volontaires aux
compétences complémentaires
- L'existence du réseau dépend souvent de la
complémentarité de ses membres dans la formation ou
leurs expériences diverses, sans hiérarchie, sans
concurrence : chacun pouvant compter sur la compétence de
l'autre et sachant que l'on peut compter sur la sienne.
- Un réseau qui vit est un réseau qui bouge :
chacun des membres du réseau ayant la préoccupation
de rechercher tout ce qui peut améliorer le système
(absence d'organigramme)
- Pour qu'un réseau dure, il lui faut le soutien durable
d'au moins une institution (mairie, hôpital, conseil
général, DASS, Caisse de sécurité
Sociale...) qui garantit le sérieux de
l'entreprise.
- Enfin pour qu'il s'engage à fond durablement, il faut
que chaque professionnel ait le sentiment qu'il y gagne beaucoup,
parce que, grâce au réseau il fournit à ses
clients (patients, usagers, citoyens) des prestations de meilleure
qualité.
Dans cette exploration, il est surtout apparu que la
majorité des réseaux s'étaient dotés d'un
certain nombre d'outils :
- En premier lieu la formation est toujours présente
(acquisition d'une culture commune) et est un gage de
qualité quand elle est bien organisée pour
répondre aux besoins émergents des professionnels du
réseau.
- Il ne saurait y avoir de réseau sans communication
entre les professionnels et des outils de communication. Cela
pouvant aller de la simple liste d'adresses, à des
protocoles, à la mise en place de dossiers médicaux
communs des patients
- L'élaboration d'une « charte des droits et devoirs
des professionnels entre eux et vis-à-vis des patients
»
- Un statut juridique facilitant la coordination (financement,
régulation...)
- Enfin un instrument de suivi et d'évaluation qui
permette de faire le bilan et de proposer des
améliorations.
Les réseaux vus de l'hôpital remettent fortement en
cause l'organisation de celui-ci. Par l'effet des réseaux,
c'est la recomposition de l'offre de soins qui est
engagée.
Deux voies d'ouverture apparaissent (Dupré. C.
1998) :
- Une ouverture horizontale par l'effet de la mise en œuvre
des actions de complémentarité entre
établissements de santé, et notamment de
coopération public/privé.
- Une ouverture verticale par l'effet des réseaux qui
pénètrent l'hôpital.
L'importance des mouvements en cours milite vers un
repositionnement du patient au centre du dispositif (c'est l'objet
même de l'existence du réseau de soins) Ainsi le
mouvement engagé remet en cause les limites des
différentes organisations composant le système de soins
et plus particulièrement l'organisation de
l'hôpital.
Cependant un certain nombre d'enjeux existent et qu'il
apparaît nécessaire de dépasser ; c'est d'une
part l'opposition entre le monde libéral/ambulatoire et le
monde hospitalier, et d'autre part, l'intégration plus
forte des acteurs du secteur social et des acteurs du secteur
médical. Comme il conviendra de développer des
pratiques plus coopératives entre les spécialistes et
les généralistes (Bourgueil. Y. 1996)
La Caisse Nationale d'Assurance Vieillesse (CNAV) définit
la notion de réseau à partir des concepts suivants
:
- Le bassin gérontologique qui est la zone
géographique du réseau. Suivant les
expériences recensées, cette zone peut regrouper un
ou plusieurs cantons, mais doit présenter un minimum de
services prenant en charge les personnes âgées. Dans
tous les cas il doit également intégrer au minimum
des structures d'accueil, tel qu'un hôpital, une maison de
retraite ou un foyer résidence.
- La consultation gériatrique basée sur une
équipe pluridisciplinaire, qui a pour mission l'orientation
des personnes âgées en situation de crise ou en perte
d'autonomie. Ses missions étant d'établir un
diagnostic médico-social, de proposer différents
choix à la personne âgée et à la
famille et d'engager les démarches nécessaires au
maintien ou au retour au domicile.
- Le référent qui peut être un
établissement ou un service considéré comme
élément pivot du système. Le
référent assure la circulation des informations
auprès de la personne âgée, de la famille, et
des intervenants du réseau. Il est l'interlocuteur unique
de la personne âgée, qui à travers
l'équipe pluridisciplinaire de consultation, élabore
le projet de soins ou le projet de vie le plus adapté
à sa situation.
Les différentes expériences des réseaux
gérontologiques menées en France soulignent
l'importance de la coordination et de quatre buts essentiels :
identifier les besoins, informer, coordonner, organiser.
- Identifier les besoins des personnes âgées,
évaluer la perte d'autonomie, d'aggravation de la
dépendance (physique ou morale) anticiper les
problèmes,
- Informer les personnes âgées, les familles et les
intervenants du terrain, des moyens existants, des aides possibles
et des intervenants susceptibles d'apporter leur aide,
- Coordonner en essayant de maintenir au maximum au domicile, en
apportant les réponses les plus adaptées en
situation aiguë ou non aiguë et en développant
des actions préventives,
- Organiser en équipe pluridisciplinaire les
réponses possibles en recherchant les modes d'intervention
les plus adaptés.
Les premières expériences financées par la CRAM,
et la MSA, soulignent la difficulté de procéder
à une évaluation correctement menée, faute de
référentiels en matière de coordination des
réseaux gérontologiques. Par ailleurs, sur le plan de
l'accréditation l'ANAES est en cours d'élaboration d'un
référentiel.
 Retour
Sommaire
Retour
Sommaire
2.2 : La notion de réseau de
santé intégré :
Shortell et collaborateurs (1993) définissent le
système de soins intégrés comme : «
Un réseau d'organisations qui dispose directement ou
indirectement d'un continuum coordonné de services à
une population définie, en étant responsable
cliniquement et financièrement des performances et de
l'état de santé de la population desservie
».
Les thèmes dominants des différentes réformes
proposées dans la mise en place des réseaux dans
différents pays industrialisés, passent par
l'intégration de la prise en charge clinique, administrative
et financière. Une importance toute particulière est
donnée aux soins de santé primaire et aux
médecins généralistes pour coordonner et
contrôler les soins.
L'attribution des budgets (fongibilité des enveloppes entre
le médical et le social) se faisant sur la base de la prise en
charge d'une population donnée. Le but étant d'offrir
une gamme intégrée de soins et de services de
santé.
Ce modèle fait appel à l'utilisation des services et
des compétences déjà en place pour revoir les
pratiques de soins et de services et réorganiser ces
dernières vers un mode ambulatoire et de maintien à
domicile.
Dans la notion de réseau de santé
intégré (SICOTTE. C. 2001) on met l'accent sur la
réussite d'un réseau à partir d'un certain
nombre d'éléments clés comme :
- la réponse aux besoins de santé de la
population
- la coordination et intégration des soins à travers
un continuum
- l'utilisation d'incitatifs financiers et d'une structure
organisationnelle qui orientent la direction, la gestion des
médecins et autres professionnels vers des buts
communs.
Le système repose sur un mode organisationnel où la
meilleure intégration clinique et la meilleure
continuité dans la prise en charge des personnes
âgées est à rechercher.
MODELE ORGANISATIONNEL : des réseaux (C.
SICOTTE)
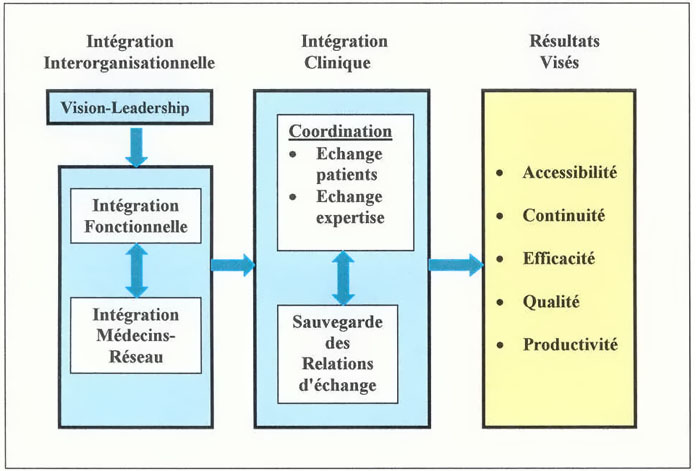
Ce modèle repose sur les individus dans des relations de
"confiance" non formalisées et dans la notion de production de
services. Cet ensemble interagit sur la base de contrats implicites
et ouverts afin de surmonter les contraintes liées à
l'environnement et coordonner et préserver les
échanges.
Ce qui caractérise ce type de gestion des réseaux
c'est la forme distincte d'activité économique de
coordination qui se différencie du marché et de
l'organisation hiérarchisée.
Pour que ce système atteigne un bon niveau de performance
trois types d'intégration sont nécessaires :
l'intégration clinique (qui correspond au continuum des
soins), l'intégration fonctionnelle (définie par le
degré de coordination des activités de support :
gestion stratégique, leadership, système d'information,
financement), l'intégration médecins-réseau
(participation active des médecins à la planification
et la gestion du réseau ainsi que les incitatifs
économiques propres au réseau (Gillies et coll.,
Shortel et coll., 1993)
Dans cette approche, (Sicotte. C. 2001) il est possible de
comparer ce type d'organisation des soins avec les autres
systèmes à partir du tableau suivant :
|
CARACTERISTIQUES
|
MARCHE
|
HIERARCHIE
|
RESEAU
|
|
Bases normatives
|
Contrats
|
Relations d'emploi
|
Forces complémentaires
|
|
Moyens de communication
|
Prix
|
Routines
|
Relations
|
|
Niveaux de flexibilité
|
Elevé
|
Faible
|
Moyen
|
|
Méthodes de résolution des
conflits
|
Interprétation
contractuelle
|
Voies Administratives
|
Réciprocité
organisationnelle
|
|
Niveaux d'engagement entre les
parties
|
Faible
|
Moyen à élevé
|
Moyen à élevé
|
|
Préférences des
acteurs
|
Indépendant
|
Dépendant
|
Interdépendant
|
|
Climat
|
Précision / Soupçon
|
Formel / bureaucratie
|
Ouvert /
bénéfices mutuels
|
Ces trois formes d'organisation d'un système de soins
soulignent pour l'organisation en réseau l'importance de la
création de liens de confiance, de l'écoute et de la
transaction dans un climat où le patient demeure le centre des
préoccupations de tous les professionnels.
Ce nouveau concept de réseaux de soins
intégrés fait partie de ces nouveaux modèles
offrant un potentiel prometteur (Leatt et coll., 1995) où le
réseau est un ensemble circonscrit, persévérant
et structuré d'organisations autonomes impliquées dans
la production commune de soins. Ces organisations interagissent sur
la base de relations négociées afin d'offrir à
leur clientèle un continuum offrant des soins complets et
continus (Leatt et coll., 1995 ; Shortell, et al. , 1995)
 Retour
Sommaire
Retour
Sommaire
2.3 : Le système de services
intégrés pour personnes âgées en perte
d'autonomie (Projet SIPA) :
Le Québec comme le reste du Canada, possède un
système de santé global et universel qui comprend les
soins médicaux de première ligne et
spécialisés, les soins à domicile et les soins
dans les hôpitaux d'aigus et de longue durée
.
L'utilisation inadéquate des ressources, souvent les plus
coûteuses, comme les hôpitaux, et le manque de
coordination entre les différentes structures de prise en
charge des personnes âgées, ont amené le
gouvernement du Québec à mettre en place à titre
expérimental les SIPA.
L'organisation des SIPA repose sur des assises communautaires et
assure la responsabilité clinique et financière pour
l'ensemble des services de santé et des services sociaux de
première et de deuxième ligne pour une population de
personnes âgées en perte d'autonomie. Le mode de
financement est le pré-paiement par capitation et la gestion
du système est publique.
L'implantation d'un tel modèle d'intégration inter
organisationnelle et clinique représente une
réorganisation profonde et innovatrice du système
actuel de soins (Sicotte et coll., 2001) avec comme objectif de
recentrer l'hôpital vers sa mission tertiaire en diminuant de
façon importante les activités de 1e et 2e ligne vers
des hôpitaux secondaires situés à
proximité du lieu de résidence des patients.
Le modèle conceptuel proposé a pour objectif
d'offrir de manière efficiente tous les services et les soins
appropriés pour promouvoir et maintenir l'autonomie et la
dignité de la personne âgée en perte d'autonomie
en tenant compte de ses préférences et de celles de son
entourage.
Le SIPA est implanté sur un territoire donné et
répond aux besoins de la population des personnes
âgées dont la situation et la complexité de
la situation sociale et sanitaire compromettent
l'autonomie.
L'admission dans le SIPA se fait à partir d'une
évaluation avec des critères qui reposent sur les
incapacités de la personne dans les activités de la vie
domestique et les activités de la vie quotidienne.Une
équipe interdisciplinaire composée d'intervenants de la
santé et des services sociaux, y compris le médecin
traitant, évalue les besoins de la personne âgée,
et planifie la prestation des services. Le SIPA utilise un
modèle de soins intégrés (gestion par
cas)
Les patients admis au sein du réseau intégré
voient leurs épisodes de soins coordonnés par divers
mécanismes mis en place par le réseau. Les
professionnels travaillent de manière interdépendante
avec les autres structures de soins et services sociaux, ce qui
suppose une bonne coordination interne et externe des
activités. Ceci a comme conséquence de modifier les
habitudes de consommation de soins et d'offrir aux patients de
nouvelles trajectoires de soins mieux adaptées à leurs
besoins. Par ailleurs le réseau vise à créer une
interdépendance qui valorise la
complémentarité.
La spécificité des rôles assumés au
sein du réseau repose sur deux mécanismes de
différenciation :
- la spécialisation verticale ou «
hiérarchisation des soins », qui vise à
organiser et à structurer l'offre de soins entre les
structures partenaires de manière à ce que les
patients puissent être pris en charge, dans une
continuité des soins, par des organisations
différentes du niveau primaire au niveau tertiaire.
- la spécialisation horizontale qui repose sur le
«principe de subsidiarité» et correspond à
une spécialisation selon le territoire de desserte et qui
permet aux patients d'utiliser les ressources les plus
légères possibles le plus près de leur
domicile.
Les SIPA correspondent à une forme particulière de
réseaux inter organisationnels. Ces réseaux
fonctionnent sur la base d'un ensemble défini d'organisations
autonomes qui interagissent sur la base de contrats implicites et
ouverts. Ces contrats sont socialement (et non légalement)
contraignants, il s'agit essentiellement de contrats relationnels
(Granovetter, 1985 ; Jones et coll. 1997 ; Williamson, 1985) Les
modalités de collaboration sont définies entre le
médecin traitant et l'équipe
interdisciplinaire.
L'expérimentation a été assortie d'une
évaluation en cinq volets :
- la qualité des services
- l'implantation et l'organisation du SIPA
- l'impact sur l'état de santé
- l'utilisation des services
- Les coûts.
Les premiers résultats mettent en évidence un
certain nombre d'enjeux liés à la capacité des
sites pilotes à assurer la responsabilité clinique des
patients, et à changer la configuration de l'utilisation des
services dans le sens d'un déplacement des services
institutionnels (surtout hospitaliers) vers des services de
première ligne et de maintien à domicile (Sicotte. C.
coll. 2001).
L'évaluation met en évidence :
1/ la faisabilité d'une organisation basée
sur la responsabilité clinique d'une équipe
multidisciplinaire et la gestion de cas
2/ l'organisation et la prestation des soins et des services
qui suivent les exigences du modèle proposé et
démontrent qu'il est tout à fait
applicable
3/ le développement plus important de mesures
préventives, le recours à des ressources
communautaires, et la diminution des admissions dans les services
d'urgence.
Le SIPA relève aujourd'hui le défi que pose la
complexité de la prise en charge des personnes
âgées en perte d'autonomie, en répondant de la
manière la plus adaptée possible à leurs besoins
et à leur dignité, tout en optimisant les ressources
disponibles.
Ce projet s'inscrit dans la continuité des réformes
que connaît le système de santé
québécois et canadien.
Ce que nous avons
retiré de la revue de
littérature
Les différentes expériences de réseaux de
soins intégrés démontrent la
nécessité de baser l'organisation sur les soins de
première ligne et de travailler en réseau avec la
structure hospitalière.
Pour cela il est indispensable de faire reposer le projet sur des
modèles administratif, financier et clinique, en veillant tout
particulièrement à l'aspect informationnel qui
est indispensable pour le fonctionnement en réseau, sans
perdre de vue la dimension évaluative de la qualité des
soins et du service rendu à la population .
La recherche documentaire nous apprend que, pour qu'un réseau
de soins intégré fonctionne, il faut qu'il y ait
cohérence entre son système clinique, son
système administratif et financier.
Le système clinique doit pouvoir définir les
modalités de prise en charge, ainsi que les règles de
bonnes pratiques, en intégrant les soins dans le temps et dans
l'espace entre professionnels.
Le système administratif doit reposer sur un ensemble de
règles qui précisent comment le pouvoir et les
responsabilités sont définies. Le système
d'information doit être transparent et accessible à tout
moment aux professionnels, aux gestionnaires, à la
tutelle...(banque de données G.H.M, dossier médical
commun, accès aux résultats d'examens...)
Le système de financement doit reposer sur un
système de capitation ( mise en commun des moyens)
Par ailleurs l'ensemble du réseau doit partager une vision
commune de valeurs et de croyances qui permette de s'entendre sur la
philosophie d'intervention et d'agir dans un climat de confiance et
de respect reciproque du travail de chacun.
La mise en place de réseaux de soins intégrés
souligne pour nous des difficultés à deux niveaux qu'il
conviendra de prendre en compte, dans les interventions qui se
profilent comme des solutions possibles, sans perdre de vue les
résistances au changement.Cette problématique est
liée d'une part, à la difficulté de coordonner
les pratiques des différents acteurs qui contribuent à
la prise en charge de la personne âgée autour d'un
projet fédérateur dont la finalité sera
l'amélioration de la qualité et la continuité
des soins, et d'autre part, de faire partager des valeurs communes
facilitant la coopération pour dépasser les jeux
politiques du pouvoir.Notre intervention reposera sur un
modèle orienté vers des comportements et des attitudes
facilitant des nouvelles pratiques dans les soins et la prise en
charge des personnes âgées et la définition de la
place de l'hôpital dans le réseau.
Deux caractéristiques essentielles se dégagent pour
la mise en place d'un projet de soins intégrés : une
intégration inter-organisationnelle (financement, degré
de coordination...), une intégration des médecins dans
le réseau.
 Retour
Sommaire
Retour
Sommaire
|
CHAPITRE 3
: ELABORATION DES OPTIONS D'INTERVENTION
|
La prise de conscience du manque de structures et de places pour le
maintien des personnes âgées à domicile,
l'absence de coordination dans le réseau
gérontologique, le recours systématique au service
d'accueil des urgences ainsi que le manque d'implication de la
médecine familiale, soulignent l'intérêt de la
mise en place de réseaux de soins intégrés dans
le Département des Pyrénées
Orientales.
Les réformes en cours sur le financement de la prise en charge
de la dépendance des personnes âgées ainsi que
l'intérêt rencontré aux différents niveaux
décisionnels, nous permettent de penser qu'il existe une
réelle volonté de coopérer entre les
différents acteurs politiques, professionnels et
sociaux.
Notre démarche d'amélioration de la qualité
de la prise en charge de la personne âgée, visera
à contribuer à la production d'une meilleure
santé et à la satisfaction de ses besoins et ses
aspirations, par un ensemble de moyens organisationnels, physiques,
humains et relationnels.
Les causes retenues et pouvant être
considérées comme des obstacles sont :
1 Des enjeux socio-politiques forts et de mise à
disposition de moyens.
2 L'enfermement de l'hôpital par rapport à son
environnement
3 La rupture dans la continuité des soins et la prise en
charge des personnes âgées.
Notre objectif spécifique dans le cadre de l'analyse
stratégique était de collaborer à la mise en
place d'une structure de coordination gérontologique, afin
d'améliorer la qualité de la prise en charge des
personnes âgées et la continuité des
soins.
La mise en place d'un système de soins
intégrés, dans lequel l'hôpital joue un
rôle de coordination et de support, par rapport à son
environnement et plus particulièrement pour la médecine
de ville, semble être une réponse adaptée
à la qualité de la prise en charge des personnes
âgées.
Deux aspects essentiels s'en dégagent, le premier
orienté vers l'amélioration de la prise en charge et
plus particulièrement la filière de soins (parcours du
malade) le second, vers le réseau en tentant de renforcer les
relations entre les structures et les professionnels.
Ces aspects induisent inévitablement des nouveaux
comportements et la prise en compte des jeux de pouvoirs avec
lesquels il va falloir compter. Ces jeux de pouvoir sont
influencés par des facteurs individuels, sociaux, politiques
et environnementaux.
3. 1 : Les stratégies
retenues
Dans le but d'atteindre nos objectifs et d'assurer la participation
de tous les acteurs (décideurs, professionnels,
associations...) les stratégies d'intervention
privilégiées s'articulent autour de la communication,
l'organisation du processus de soins et la formation.
La conduite du projet nous a amenés à mettre en
place un Comité de pilotage où, dès le
départ, tous les acteurs ont été
impliqués (Annexe 3 : Note de Projet )
fig.1 : Missions du Comité de Pilotage
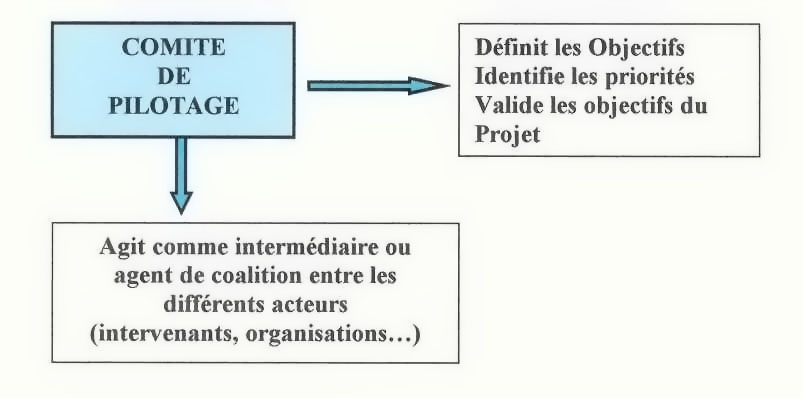
Le projet s'articule autour de l'analyse de l'existant et des
différents dysfonctionnements repérés.
Le comité de pilotage doit susciter une implication de plus
en plus forte face à la planification des activités du
projet et favoriser des contacts individuels et sensibiliser
l'environnement dans une démarche systémique. Celui-ci
regroupant les différents niveaux de décision, devrait
faciliter à moyen terme, la mise en place de la structure
administrative à travers un Conseil d'Administration. La
création d'une telle entité de gestion, permettra que
l'organisation regroupe les trois missions (hospitalière, 1e
ligne et soins de longue durée) et d'autre part que les
ressources puissent être utilisées en fonction des
besoins de la population. Cette entité unique, à
laquelle il conviendra d'associer les médecins, aura la
responsabilité administrative, financière et
clinique.
Le modèle financier reposera sur une base de «
capitation » des moyens entre le préventif, le social et
le curatif. La fongibilité des enveloppes etant à
négocier auprès de l'A.R.H pour un projet qui se veut
innovant et mis en place à titre expérimental.
 Retour
Sommaire
Retour
Sommaire
3.2 : L'intervention :
(  VoirAnnexe
4 : modèle logique de l'intervention )
VoirAnnexe
4 : modèle logique de l'intervention )
Le modèle logique de l'intervention met en évidence la
nécessité de la participation d'acteurs multiples, qui
vont se rencontrer dans des logiques très différentes
et des approches nées de leurs systèmes de valeurs et
de leurs attentes par rapport au projet.
Il est indispensable de consolider les liens entre les partenaires
qui contribuent à la prise en charge de la personne
âgée, en donnant un contenu plus explicite et plus
formel aux mécanismes d'ajustement et aux contenus des
prestations de chacun d'entre eux.
La fiabilité de la prise en charge des patients se
construira autant au travers de la qualité des prestations,
des structures et des hommes, qu'au travers de la qualité de
leurs ajustements .
Les différentes représentations de ces logiques sur la
qualité des soins et des services de santé soulignent
les difficultés auxquelles va être confronté le
projet.
Fig. 2 : Qualité des soins et des services de
santé. ( HADDAD. S. coll.)

Les pouvoirs publics animés par des logiques de
bien-être collectif et d'allocation de ressources et
dotés d'un pouvoir de régulation, vont
privilégier des processus d'amélioration continue de la
qualité et la mesure puis l'optimisation de la
productivité et de l'efficience des services. Les responsables
hospitaliers seront confrontés à une rationalité
de type économique (efficience, productivité) Les
professionnels de développement et de survie, avec un
intérêt marqué pour les processus et les
résultats. Ces professionnels sont enfin, comme le public,
animés par une volonté d'assurer le bien-être de
leur clientèle et la satisfaction de ses besoins (HADDAD. S.
coll.)
Ces expectatives qu'ouvre le projet mettent en lumière la
nécessité de clarifier les objectifs partagés,
les attentes, les engagements réciproques, les règles
et dispositifs de fonctionnement collectif.
Afin de faciliter l'implantation de ce projet, qui se veut
novateur et expérimental, il s'adresse dans un premier temps,
à la population cible de la ville de Perpignan et des communes
limitrophes (communauté d'agglomération), dans un
deuxième temps au Département des
Pyrénées Orientales.
Par ailleurs ce projet s'intègre dans la logique du
schéma gérontologique et la volonté des pouvoirs
publics et des professionnels d'offrir une prise en charge de
qualité aux personnes âgées en perte
d'autonomie.
Un certain nombre d'activités s'inscrivent dans le projet,
qui ne pourra atteindre ses objectifs que si l'on prend en compte,
l'environnement politique, le milieu hospitalier, les attentes et les
aspirations des professionnels et les besoins et attentes
exprimées par la communauté.
Fig. 3 : Description des activités
planifiées dans le projet
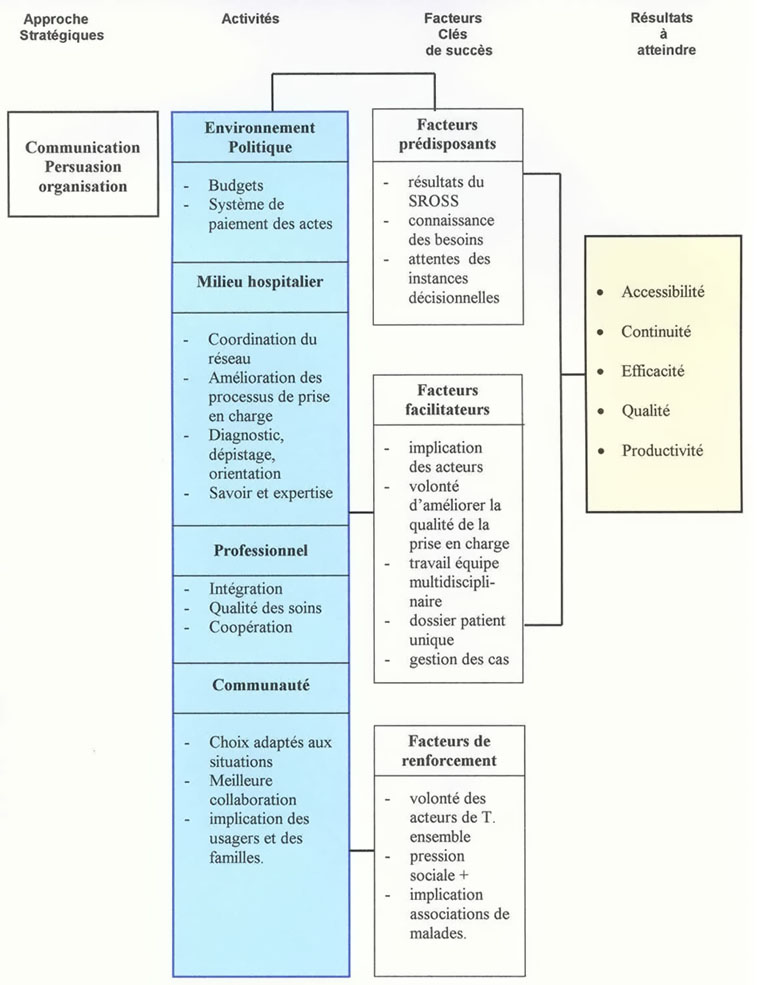
Les différentes activités planifiées dans le
projet visent à identifier les besoins de soins et de service,
et à sensibiliser les professionnels. L'objet etant
d'éxaminer la continuité des soins, à revoir le
mode d'organisation intrétablissements, de revoir l'accueil,
l'évaluation des patients, les traitements et le suivi. Ceci
suppose un mode d'identification unique, un dossier médical
commun, orienté vers le patient et accessible de tous les
points : hôpital,cabinet médical, consultation, secteur
de long séjour. Des codes d'accès garantissant la
confidentialité des informations contenues dans le dossier. Le
médecin de famille restant le gestionnaire clinique du patient
et assurant la coordination de l'ensemble des prestations requises
par celui-ci.
Un certain nombre de facteurs clés de succès peuvent
contribuer à la réussite du projet, à condition
que la stratégie adoptée tienne compte des changements
à opérer et des résistances qui vont se
développer. De ce point de vue, et en nous positionnant dans
une perspective d'amélioration de la qualité des soins,
les critères énoncés en termes de
résultats à atteindre (fig. 3) : accessibilité,
continuité, efficacité, qualité et
productivité, pourraient être évalués aux
différents niveaux d'évolution du projet.
L'explicitation du modèle logique (cf. annexe 4) met en
évidence sept hypothèses d'intervention distinctes
:
1. Sensibiliser le personnel du S. A.U. et des U.S.
à l'amélioration de la prise en charge de la
personne âgée (définir des nouvelles
procédures de soins et de prise en charge)
2. Former le personnel à la gérontologie
3. Impliquer l'A.R.H, le Conseil Général, les
organismes payeurs dans la mise en place de structures
adaptées et à la dotation d'un budget
4. Sensibiliser et impliquer les médecins dans le
réseau
5. Mettre en place un dossier patient commun
6. Travailler par gestion des cas
7. Informer les professionnels et la communauté de la mise
en place du projet.
Le modèle spécifié que nous nous proposons
d'implanter dans un premier temps, prévoit une
intégration verticale par l'hôpital du réseau de
soins intégrés (A.P.CONTANDRIOPOULOS. 1999) L'analyse
de l'existant met en évidence trois hypothèses
causales :
· Réduire le nombre de
réhospitalisations
· Réduire l'attente au S.A.U (moins de 1 heure)
· Eviter la rupture dans la continuité des
soins.
En situant l'hôpital au centre du dispositif pour coordonner
les activités il convient qu'il s'inscrive au centre du
réseau et s'ouvre très largement sur son environnement
interne et externe. Ceci suppose une remise en question profonde de
son organisation et de rentrer dans une logique, qui dépasse
les structures, en prenant en compte les éléments
démographiques et économiques de la population de plus
en plus âgée.
 Retour
Sommaire
Retour
Sommaire
3.3 : L'hôpital dans le
réseau :
Dans le projet, l'hôpital doit
avoir un rôle central d'animation et d'activation, sans perdre
de vue que le médecin traitant demeure un des maillons forts
et indispensables dans le fonctionnement du
réseau.
Fig. 4 : L'Hôpital dans le réseau de
soins.
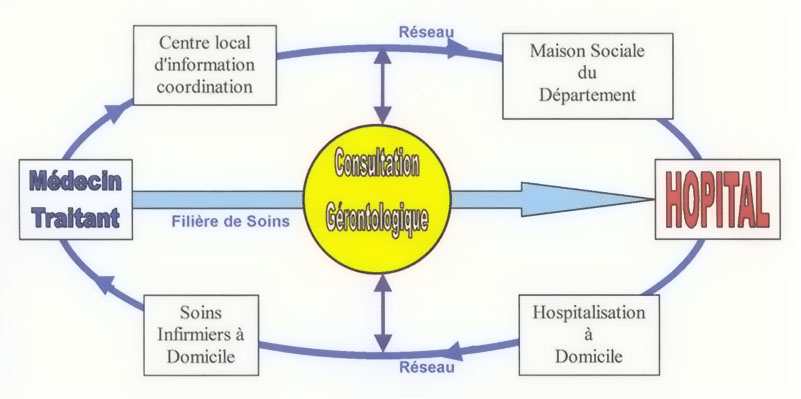
La consultation de gérontologie constituée par une
équipe de médecins, assistante sociale,
infirmière, pourrait avoir pour mission : le diagnostic des
pathologies spécifiques à la personne
âgée, le dépistage, les bilans
gérontologiques, l'orientation en lien avec le médecin
traitant et le patient (ou les familles en fonction de leurs
attentes) vers les structures les plus adaptées.
Par ailleurs cette équipe pourrait intervenir pour leurs
compétences et leur savoir-faire, au SAU ou dans d'autres
unités d'aigus de l'hôpital (mission transversale
d'expertise), pour donner un avis, favoriser la continuité des
soins dans le réseau ou l'orientation vers une structure de
soins ou le retour à domicile.
Dans la figure 4 le sens des flèches ne préfigure
pas le passage obligé d'une structure à l'autre, mais
la dynamique du réseau.
Les Centres Locaux d'Information et de Coordination (CLIC) :
définis dans la Circulaire DAS-RV2 N° 2000/310 du 6 juin
2000, installés à titre expérimental et qui ont
pour mission de coordonner les réponses apportées aux
besoins de la personne âgée isolée et/ou
dépendante pour continuer à vivre chez elle.
Il peut s'agir :
- d'un service coordonné, à partir des
services existants qui fonctionne sur une zone géographique
donnée, par le biais d'une convention
- d'un service intégré, avec un gestionnaire unique
de plusieurs services s'appuyant sur une structure telle que
l'hôpital
- ou bien d'une structure spécifique de coordination des
services intervenants.
L'option d'un service intégré avec l'hôpital
comme gestionnaire nous paraît la forme la mieux adaptée
pour garantir et pérenniser son fonctionnement, dans le cadre
de ce projet.
La coordination à travers le CLIC assure minimum les
trois fonctions suivantes :
1. Lieu d'accueil de proximité et d'écoute
des personnes âgées et de leur entourage, elle assure
un rôle de soutien aux familles
2. Lieu d'information et guichet d'entrée unique quelle que
soit la nature de la demande (aide ménagère à
domicile, garde à domicile, accueil de jour, portage des
repas, adaptation du logement, aides techniques...)
3. Lieu de coordination des dispositifs existants permettant
l'élaboration d'un plan d'aide pour les personnes
âgées sur la base d'une évaluation
pluridisciplinaire dans leur lieu de vie (équipe
plurisdisciplinaire médico-sociale)
Cette structure devrait faciliter les sorties d'hospitalisation
pour un bon retour à domicile et de préparer les
entrées dans de bonnes conditions.
Des textes en préparation devraient consolider les missions
des CLIC et poser le cadre réglementaire de leur
financement.
D'autres structures s'inscrivent dans le réseau :
- Les maisons Sociales du Département : plus
particulièrement chargées d'un rôle de
prévention, un rôle social et d'évaluation de
la dépendance dans le cadre de l'allocation
dépendance.
- L'Hospitalisation à Domicile (HAD) : dont le nombre de
lits reste très inférieur aux besoins
recensés.
- Les Soins Infirmiers à Domicile (SID)
- L'Hôpital Local
- L'Hospitalisation de Jour : pouvant prendre en charge des
patients pour un bilan, ou pour apporter une aide et un soutien
dans le cadre de certaines pathologies lourdes liées
à des troubles psychologiques, type Alzheimer.
Cette liste n'est pas limitative et d'autres structures peuvent
être intégrées dans le réseau, comme les
maisons de retraite, les familles d'accueil ...etc.
A partir du schéma de la Fig. 4, on retrouverait une
graduation des soins allant des structures de support (niveau 1)
jusqu'au niveau 3 (le plus complexe : l'hôpital).
Cette graduation devrait permettre, de redonner au SAU sa mission
première de traitement et prise en charge des patients en
situation de détresse aiguë, d'améliorer la prise
en charge de la personne âgée et de favoriser son retour
ou son maintien à domicile, en facilitant la continuité
des soins dans le réseau.
L'hôpital verrait ainsi ses missions renforcées en
dépassant son rôle purement curatif, à travers sa
participation dans le réseau et de garantir avec la
médecine de ville, de soins intégrés de
meilleure qualité.
Dans cette logique le modèle clinique serait orienté
vers le médecin de famille (porte d'entrée du
système) qui deviendrait le gestionnaire des soins et le
coordonnateur de l'ensemble des services.
Le modèle administratif s'appuirait sur un Conseil
d'Administration qui aurait l'autorité décisionnelle et
la responsabilité de l'organisation des services.
Le modèle financier trouverait ses moyens à travers
l'appui de l'ARH avec une fongibilité des enveloppes et
l'octroi de moyens adaptés, ce qui devrait faciliter le
processus du changement.
Activités de support nécessaires à la
réalisation du projet :
Il s'agit de toutes les activités qui vont renforcer la
dynamique du projet telles que : la formation, la gestion du projet
et son évaluation, les programmes de prévention et
d'éducation pour la santé.
La formation :
Reste un outil important pour lever les
résistances au changement. La formation s'impose dans le
cadre du projet avant sa mise en place et doit accompagner
l'équipe pluridisciplinaire tout au long du projet. Elle a
pour finalité de permettre une compréhension de
l'organisation des réseaux de soins intégrés,
de faire adhérer au but poursuivi par le projet toute
l'équipe multidisciplinaire, ceci dans un contexte de
partage des expériences et de nouveaux acquis
indispensables à sa réalisation. Elle permet
egalement à l'équipe de mieux se connaître et
de tisser des liens de confiance réciproque et de
coopération
La gestion de projet et son évaluation :
La gestion de projet nous a imposé une certaine
rigueur dans la démarche du système, et nous a
permis de mobiliser dans cette phase les entités des
différentes structures concernées par ce projet
transversal et d'en assurer la cohérence à travers
le comité de pilotage.
L'évaluation du projet dans ses différentes
étapes vise à :
1) Evaluer l'implantation de la mise en place du
réseau. Ce volet vise à expliquer l'écart
entre le modèle théorique proposé et le
modèle d'intervention tel qu'il a été
implanté et permet de comprendre les enjeux
associés à la phase
d'expérimentation.
2) Evaluer l'utilisation des services, afin
d'apprécier en termes de résultats
l'efficacité des organisations mises en place et d'autre
part repérer certains indicateurs de
résultats, tels que la diminution du nombre d'admissions
aux urgences et le taux des re hospitalisations.
3) Evaluer les coûts de la prise en charge, la
quantité de services produits et le volume de ressources
utilisées, en particulier lors de la mise en place
d'alternatives à l'hospitalisation ou dans le cadre d'un
épisode de soins.
4) Evaluer la qualité des soins au niveau des
processus (coordination et continuité des soins) et au
niveau des résultats.
5) Evaluer la satisfaction des gestionnaires et des
équipes multidisciplinaires.
6) Evaluer la satisfaction du patient et de son
entourage, quant aux soins et aux services reçus
(accueil dans la consultation de gérontologie, service
d'accueil des urgences, services de soins à
domicile...)
L'évaluation joue un rôle important pour aider le
comité de pilotage dans sa phase de construction du
réseau et à son activation et à l'ajustement
des interventions mises en place.
Les programmes de prévention et d'éducation de la
santé :
Ils doivent être recensés car souvent
nombreux mais méconnus entre les différentes
structures. Ils devront faire l'objet d'une analyse afin de
déterminer les priorités en tenant compte des
besoins en santé publique de la population. C'est ainsi
qu'il apparaît fondamental de généraliser le
programme que mène le CHP en matière de
prévention des chutes chez les personnes âgées
à tous les niveaux d'intervention de soins, par
exemple.
Dans le cadre de la politique de maintient à domicile,
le développement de programmes de prise en charge des soins
palliatifs est à favoriser afin d'harmoniser les protocoles
de soins et la philosophie, les façons de faire, les
croyances et les valeurs en soins palliatifs des différents
intervenants .
L'implantation d'un réseau de soins
intégrés constitue un changement profond qui ne peut
se faire sans la participation active des médecins aux
équipes cliniques. Sa réussite dépend des
acteurs du terrain, de leur implication, et de la capacité
des gestionnaires à mettre en commun les ressources et
à les optimiser.
L'hôpital aura un rôle fédérateur
dans cette dynamique du changement et verra ainsi ses missions
elargies et pourra s'ouvrir sur son environnement.
 Retour
Sommaire
Retour
Sommaire
Le législateur en France, tente depuis plusieurs
années d'inscrire la coordination gérontologique au
cœur de la politique vieillesse.
En l'absence d'un dispositif global, on a assisté à
un développement empirique et anarchique de structures de
coordination. Les initiatives souvent parties de la base
(associations, professionnels souvent à la recherche d'une
réponse à des problèmes précis) ont
été fragilisées, et certaines n'ont pas
survécu, par manque de moyens financiers et un cadre
réglementaire complexe, n'incitant pas à leur
développement.
L'innovation se réoriente vers l'amélioration et une
nouvelle évolution de l'existant. Le problème de la
perte d'autonomie pour les personnes âgées, la
diversification des structures, la concurrence accrue entre services
gérontologiques (public / privé), l'encombrement des
services de soins aigus dans les hôpitaux sont autant
d'éléments pour dégager un consensus pour
considérer que la coordination devient un outil de pilotage
indispensable, à l'évolution d'une prise en charge de
qualité de la personne âgée. Elle est d'autant
plus indispensable qu'elle demeure un moyen :
- pour les professionnels d'une action efficace et
rationnelle
- pour les financeurs (ARH, Caisses d'Assurance Maladie, Conseil
Général...) afin d'utiliser de manière
efficiente les ressources et de faire des économies en
rationalisant le système.
Une coordination par le processus doit être
privilégiée à une coordination par les
structures, si l'on veut s'orienter vers des filières de soins
intégrés qui prennent en compte les besoins des
personnes âgées. La coordination devant rester un relais
entre l'usager et le réseau.
Aujourd'hui notre reflexion se situe au stade d'avant-projet. Un
certain nombre d'avancées ont été
constatées en particulier dans la prise en charge du patient
et dans des nouveaux modes de coopération. En
considérant le chemin parcouru sur une courte période
les résultats preliminaires sont intéressants et
encourageants. Les principaux changements observés vont dans
le sens d'un très grand intérêt de la part des
professionnels, des décideurs et des patients et de leur
famille. La recherche de solutions sur le plan reglementaire
(réforme de la Loi de Modernisation Sanitaire) laisse
présager des solutions possibles au niveau du financement des
réseaux, ce qui permettra de développer le projet et de
le rendre perenne.
Ce qui est certain, c'est que les enjeux cruciaux du maintien
à domicile pour les personnes âgées, exigeront un
changement d'échelle, un effort national, des programmes
ambitieux et une dynamique susceptible d'entraîner les
collectivités territoriales et les professionnels du
terrain.
 Retour
Sommaire
Retour
Sommaire
Actions planifiées dans le cadre du
schéma gérontologique -
Une politique de prévention : 10 points
clés :
- 1. Informer
- 2. Accompagner la personne
- 3. Accompagner les aidants
- 4. Former les aidants
- 5. Prévenir et traiter les situations de
maltraitance
- 6. Favoriser une vie à domicile de
qualité
- 7. Developper un dispositif d'accueil familial de
qualité
- 8. Impulser une démarche qualité en
etablissement
- 9. Diversifier l'offre d'accueil
- 10. Coordonner les actions et impulser une politique
de réseau.
 Retour
Sommaire
Retour
Sommaire
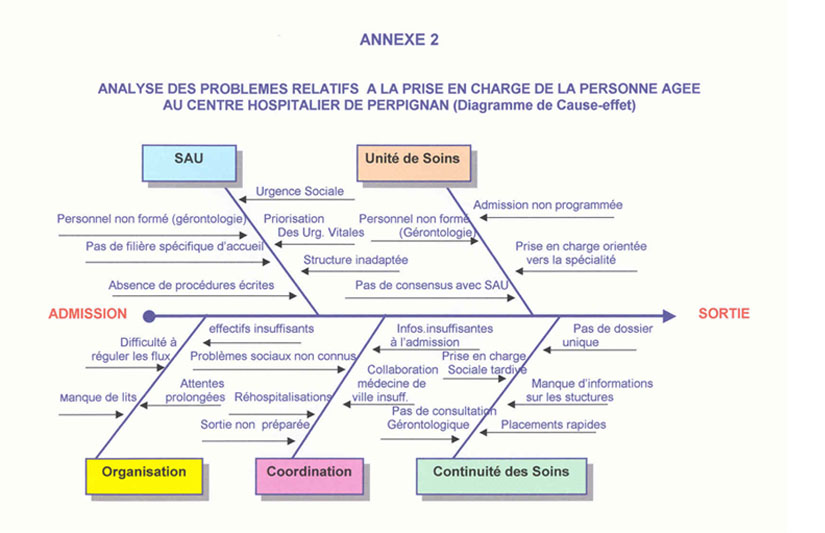
 Retour
Sommaire
Retour
Sommaire
E.A.D-Module 2
Gestion de Projet
Marthe Saget--Bisly
Directeur Qualité & Accréditation
PROJET : AMELIORATION DE LA QUALITE DE LA
PRISE EN CHARGE DES PERSONNES
AGEES
Réflexion sur les réseaux de soins et leur
coordination - Fiche d'identification
du Projet
 Voir
le Synoptique
Voir
le Synoptique
Définition du Projet :
La mise en place des réseaux de soins s'accompagne
nécessairement de changements importants des pratiques
professionnelles.
Au cœur d'enjeux politiques, économiques et
organisationnels,ces réseaux posent de nouvelles questions
notamment en matière de mise en place, lorsqu'ils n'existent
pas ou d'évaluation en termes d'efficience.
Cette notion de réseau aujourd'hui est porteuse de
multiples significations paradoxales, qu'il convient de clarifier
auprès des acteurs de santé.
Le Centre Hospitalier de Perpignan, au cœur de la
problématique de la prise en charge des personnes
âgées s'interroge sur les réalités d'un
réseau de soins efficient qui garantisse la continuité
et la qualité des soins.
L'objectif étant de répondre à
l'aspiration légitime des personnes âgées de
vivre à leur domicile le plus longtemps possible, ou d'avoir
le libre choix de la structure d'accueil la mieux adaptée
à leurs besoins.
Aujourd'hui le Département des Pyrénées
Orientales conduit une étude sur les besoins de la population
âgée en matière de soins et de prise en charge et
cherche à mettre en place le schéma
gérontologique qu'il vient d'arrêter.
Nous sommes conscients de ce que l'organisation optimale des
diverses interventions et initiatives publiques et privées
doit se diriger vers :
- · l'organisation de l'offre, avec la meilleure
coordination territoriale possible, afin d'offrir la panoplie
de services les mieux adaptés à la
population
- · la possibilité d'ajuster l'offre
à la demande.
- · et enfin la possibilité de permettre
à l'hôpital de veiller à la
continuité et à la qualité de la prise en
charge à l'issue d'une hospitalisation.
Notre hypothèse de
travail sera la suivante :
Une prise en charge de qualité
doit pouvoir être offerte aux personnes
âgées à l'issue d'une phase d'hospitalisation, en
les orientant vers les structures d'accueil les mieux adaptées
à leur état de santé, grâce à
des réseaux de soins clairement définis sur le plan
organisationnel et avec une adhésion forte de tous les acteurs
de soins.
Démarche
proposée :
- 1. Diagnostic du terrain permettant de préciser les
problèmes que l'on espère résoudre face
à la demande de prise en charge des personnes
âgées
- 2. Construction d'un modèle théorique
à partir d'une recherche évaluative en fonction
des problèmes identifiés.
Evaluation du réseau gérontologique
existant afin de démontrer son efficacité, son
efficience, l'utilité...à travers son
organisation (analyser les stratégies,
s'intéresser aux structures, identifier les processus,
évaluer les résultats)
- 3. Analyser les résistances au changement et
à la mise en place des réseaux
gérontologiques afin de trouver les compromis qui
permettent une coopération volontaire qui dépasse
la simple coordination.
- 4. Mettre en place en interne, au Centre Hospitalier de
Perpignan, un plan d'action qui permette la réduction de
la durée de l'hospitalisation, la continuité et
la qualité des soins.
Début du Projet : janvier 2001, Fin du Projet :
décembre 2001, Budget du Projet : en cours d'estimation
Acteurs du Projet :
- Maître d'ouvrage : Monsieur Casanovas, Directeur du
Centre Hospitalier de Perpignan
- Maître d'œuvre : Madame Marthe Saget-Bisly,
Directeur Qualité & Accréditation
- Partenaires internes : Médecins et personnel soignant
des Unités de Soins, des Services de Soins de Suite, et de
Soins de Longue Durée, Assistante Sociale.
- Partenaires Externes : Conseil Général, A.R.H.,
C.A.M, Mutuelle Agricole.
Objectifs du Projet
:
Objectifs du Maître d'ouvrage :
· Répondre aux exigences
réglementaires en matière de prise en charge des
personnes âgées
· Améliorer les performances de l'Etablissement en
matière de prise en charge et d'image
· Mobiliser l'ensemble du personnel concerné par la
prise en charge des personnes âgées de façon
à trouver en interne, comme en externe, les ressources les
mieux adaptées à chaque situation
· Développer des réseaux de soins efficients
à travers une coopération efficace entre
l'Hôpital et les autres structures
Objectifs de l'équipe Pilote :
· Initialiser une culture qualité au C.H.P.
vis-à-vis de ses "clients" (patients, réseaux,
associations, institutions, financeurs )
· Obtenir l'accréditation dans un délai d' un
an, en respectant les contraintes (délais, qualité
et continuité des soins)
· Développer les démarches transversales afin
d'impliquer tous les acteurs de soins
· Améliorer l'image de l'Etablissement par rapport aux
patients, aux familles, auxs partenaires externes
· Développer les outils de suivi de l'autonomie
afin d'anticiper les risques, repérer les besoins, informer
(les personnes âgées, leur famille, les aidants ainsi
que les acteurs de terrain), afin d'apporter les réponses
les mieux adaptées.
Produit du Projet
:
- Mise en place d'un nouveau système qualité
conforme aux critères tels qu'ils sont proposés dans
l'accréditation, dans sa partie : « le Patient et sa
prise en charge »
- Répondre aux exigences du référentiel
gérontologique en cours d'élaboration avec la
Société française de gérontologie
Principales contraintes du
Projet :
Pouvoir faire la preuve lors de l'Accréditation que les
soins et la prise en charge des personnes âgées sont de
qualité.
Mobiliser tous les professionnels participant au réseau
à s'investir dans le projet.
Elaborer une analyse de l'existant en partenariat avec les soignants
en interne et en externe en y associant tous les acteurs du terrain,
ainsi que les financeurs (C.N.A.M. Mutuelle Agricole, Conseil
Général)
Date : Le 20 Décembre 2000, Version : 1,
Signature du chef de Projet : Marthe
Saget-Bisly, Directeur Qualité &
Accréditation
COMPOSITION DE L'EQUIPE
PROJET
Amélioration de la qualité de la prise en charge des
personnes âgées
Réflexion sur les
Réseaux de Soins et leur coordination
Le Directeur du Centre Hospitalier, en accord avec le Directeur
Qualité & Accréditation, a opté pour une
Equipe Projet très large qui implique à la fois des
partenaires internes et externes. Le Comité de Pilotage de
l'Amélioration de la Qualité & Accréditation
ayant un rôle de validation des solutions proposées en
interne.
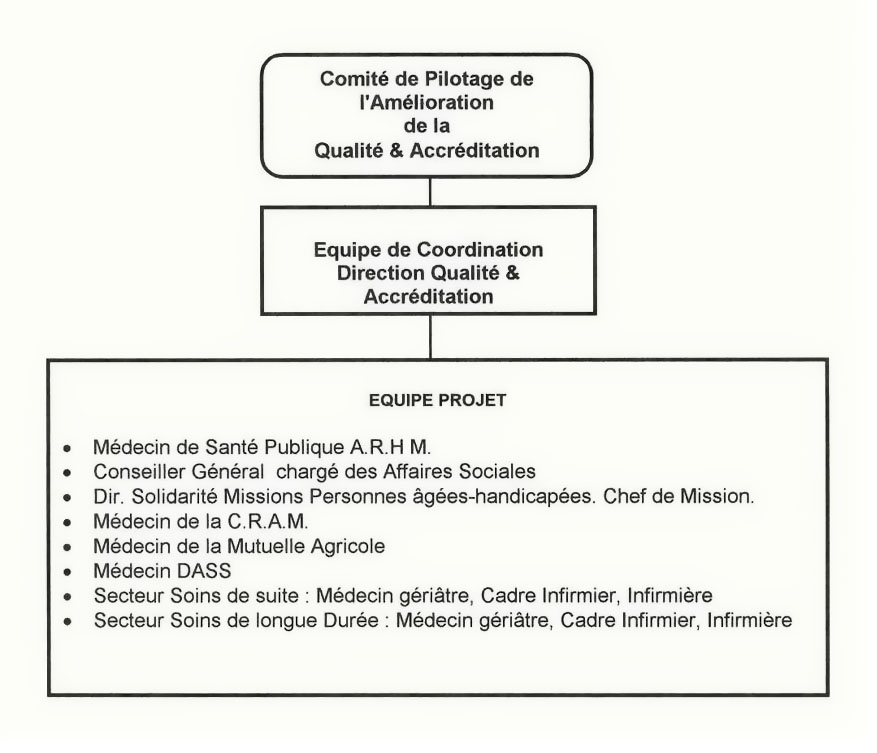
L'équipe de coordination de la Direction Qualité
sera présente dans le groupe et aura pour mission d'être
des facilitateurs, afin de :
- aider à définir et à mettre en
place le plan d'amélioration du réseau
gérontologique
- apporter l'information nécessaire pour fixer un cadre de
travail commun
- fournir la documentation au groupe de travail
- présenter les règles de fonctionnement afin de
recueillir l'adhésion :
- mode de circulation de
l'information
- préciser les modes de
décision
- modalités de suivi et de
contrôle
- contraintes
- faire le lien avec les standards de l'accréditation
- procéder à une évaluation du réseau
existant
- faire participer tout le personnel.
Il nous a paru important que l'équipe de coordination soit
formée et puisse définir ensemble les modalités
de fonctionnement du groupe.
Cette équipe de coordination de la Direction Qualité
se compose de :
- Ingénieur en Organisation et méthodes
- Ingénieur Qualité
- Cadre Infirmier Supérieur
- Responsable de la clientèle et des contentieux.
Des revues de Direction sont prévues toutes les semaines,
afin de faire le point et évoquer les difficultés, les
analyser et anticiper les risques.
HIERARCHISATION DES
CONTRAINTES
Les contraintes les plus importantes dans ce type de projet sont
:
- 1. Des contraintes de délais :
Liées essentiellement au temps (un an) pour mener
à bien ce Projet, du fait de l'accréditation
(janvier 2002). La difficulté de mobiliser ensemble par
rapport à un planning, des professionnels
déjà très pris par leurs activités
au quotidien.
- 2. Des contraintes techniques : Dues à
la difficulté de faire travailler ensemble des
professionnels peu habitués à travailler ensemble
et à trouver un consensus en interne et en externe. A
l'exigence de mettre par écrit des procédures et
à élaborer des contrats d'objectifs et de moyens
entre l'A.R.H. l'Hôpital et les autres partenaires. La
difficulté de faire dégager du temps et de la
disponibilité à des professionnels
déjà très sollicités en plus de
leurs activités. Des résistances au changement
prévisibles du fait d'un Projet innovant.
- 3. Des contraintes de coût : Qui
sont en cours d'évaluation : utilisation de nouveaux
supports de l'information écrite pour le dossier patient
afin de le rendre accessible à tous les partenaires
internes et externes à l'institution.
 Retour
Sommaire
Retour
Sommaire
Annexe
3 : Synoptique
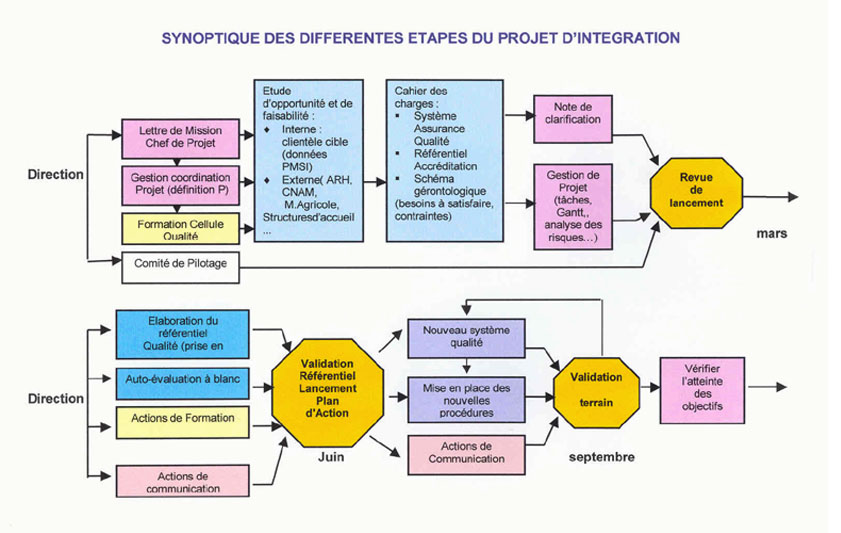
 Retour
Note de Projet
Retour
Note de Projet
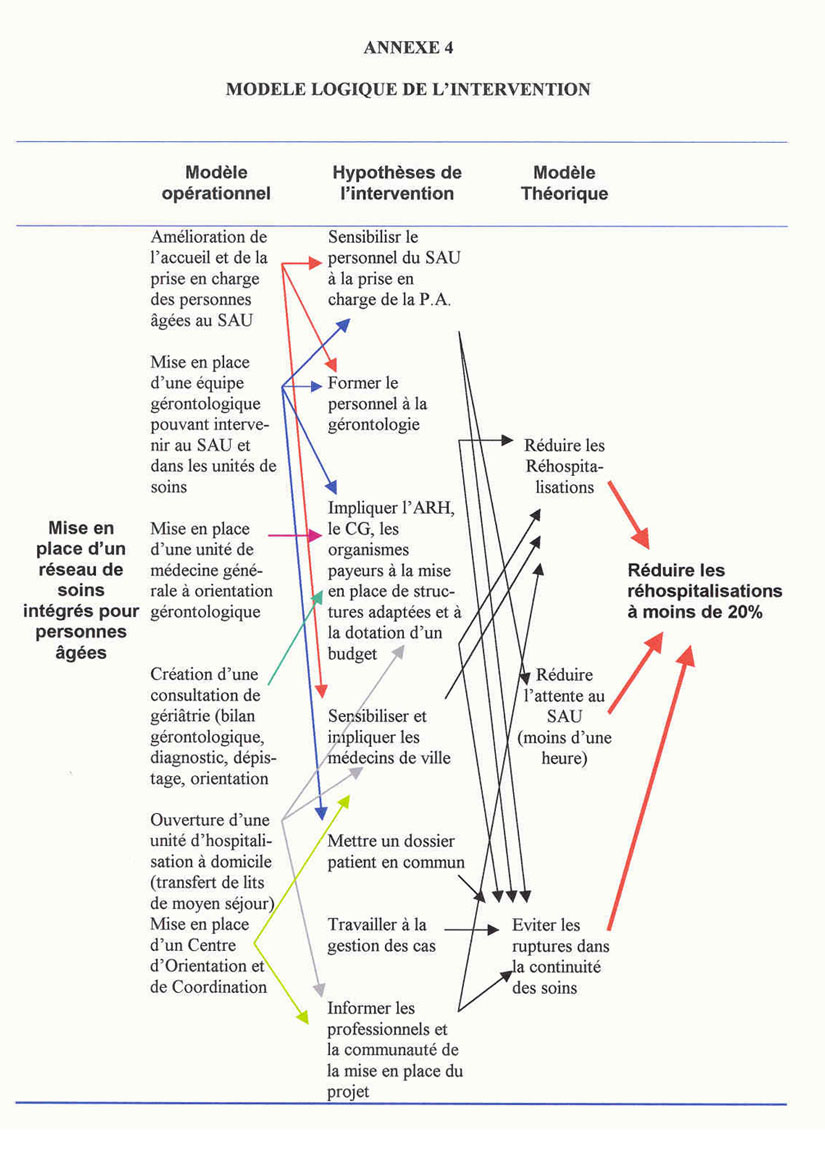
 Retour
au
Texte
Retour
au
Texte  Retour
Sommaire
Retour
Sommaire
- Les cahiers de la CRAM Rhône-Alpes n° 9 (septembre
2000) . Les réseaux et filières : instruments de
coordination sanitaire et gérontologique.
- Réseaux de santé et filières de soins. Le
rapport la santé en France 1994-1998. Haut comité de
la santé publique (HCSP)
- Rapport COPAR. Commission paritaire Etat-GHRV chargée
d'étudier la restructuration du réseau hospitalier
du GHRV. Rapport final décembre 1997.
- Rapport provisoire sur l'ingénierie des réseaux.
Direction générale de la Santé,
ministère de l'Emploi et de la Solidarité
secrétariat d'Etat à la Santé et à
l'Action sociale. Coordination nationale des réseaux ville
- hôpital des réseaux de santé et de
proximité. Janvier 1999.
- ARNAL Bernard. Le réseau et la coordination
gérontologique de Lunel. Revue Hospitalière de
France-N°5- septembre - octobre 2000.
- BARATTA Nadine. L'hôpital dans son environnement
socio-économique : quelles évolutions attendre pour
le XXI e siècle ? Décision santé n°
155-janvier 2000.
- BARRE Stéphane. HOUDART Laurent. Les statuts juridiques
des réseaux. ADAP. Actualité et dossier en
santé publique n° 24 - septembre 1998.
- BARTOLI. A. HERMEL Ph . Le développement de
l'entreprise. Paris : Economica 1989.
- BECQUAERT Danièle. Les services à domicile.
Revue Hospitalière de France. N°2- Mars- Avril
2000.
- BELAND François. BERGMAN Howard. Rapport
d'évaluation intérimaire du projet de
démonstration SIPA. Groupe de recherche Université
de Montréal/Mc Gill sur les services pour personnes
âgées.
- BERGMAN. H. / BELAND. F. / LEBEL. P. / CONTANDRIOPOULOS. A.P.
/ BRUNELLE. Y. / TOUSIGNANT. P. / KAUFMAN. T. / LESPERANCE. K. /
LEIBOVICH. E. Système de services intégrés
pour personnes âgées en perte d'autonomie.
Communication présentée au 6e Congrès
International Francophone de Gérontologie Genève,
Suisse (avril 1998)
- BREMOND Marc. De l'analyse de la performance
hospitalière aux pratiques coopératives dans le
système de santé : un parcours initiatique autour du
thème "réseau". Actes du séminaire des 6 et 7
décembre 1996 organisé par le groupe IMAGE.
- BOITARD Anne. FROSSARD Michel. Validation d'une méthode
d'évaluation socio-économique de la coordination
gérontologique. Centre pluridisciplinaire de
gérontologie pour la Fondation de France. Juin 2000.
- BONNICI. B . L'hôpital enjeux politiques et
réalités économiques. Paris : La
Documentation française 1992.
- BONY Annick. Les CLIC : objectifs et cahier des charges. Revue
Hospitalière de France- N°5- Septembre- Octobre
2000.
- BOURGUEIL Yann. Les réseaux de soins : quelques
repères. Actes du séminaire des 6 et 7
décembre 1996 organisé par le groupe IMAGE.
- CHAMPETIER de RIBES Dominique. Le cas d'un réseau
gérontologique. Actes du séminaire des 6 et 7
décembre 1996 organisé par le groupe IMAGE.
- CHARALAMBAKIS Dimitrios. La coordination informatisée
des services multidisciplinaires de santé et de soins
à domicile : le concept Careline du projet de réseau
européen Rise. Revue Hospitalière de France -
n° 2 - mars - avril 1999.
- CHAMPAGNE François . L'évaluation normative .
Cours DESS-QUEOPS . Université de Montréal, Ecole
Nationale de Santé Publique de Rennes, Université de
Compiegne.
- CHAUVIN Karine. LEGROS Michel. Fusion/Réseaux :
Etablissements et coordination gérontologique. Ecole
Nationale de Santé Publique de Rennes. Département
Politiques et Institutions.
- CIOCCI Sylvie . La conduite de projet . Cours DESS-QUEOPS .
Université de Montréal, Ecole Nationale de
Santé Publique, Université de Compiegne.Mars
2001.
- CONTANDRIOPOULOS André-Pierre. SOUTEYRAND Yves.
L'hôpital stratège. Dynamiques locales et offre de
soins. Editions Jonh Libbey Eurotext. Paris 1996.
- CONTANDRIOPOULOS André-Pierre. DENIS Jean-Louis.
Gestion des processus d'intégration du système de
soins. Département d'administration de la santé.
Faculté de médecine. Université de
Montréal . Cours DESS QUEOPS. Mai 2001.
- DENIS. J.L. LANGLEY. A. CAZALE. L. Peut-on transformer les
anarchies organisées ? Leadership et changement radical
dans un hôpital. Ruptures ;2,2 : 165-89. 1995.
- DEFERT Daniel. AIDES: Réseaux et conduites. Un point de
vue de l'usager. Actes du séminaire des 6 et 7
décembre 1996 organisé par le groupe IMAGE.
- DEFONTAINE Joël. Organiser un "système
qualité" : procédures et méthodes. Revue
Hospitalière de France - n° 2 - mars - avril
1999.
- DETOLLE Jean. Collaboration GERIAPA-AFNOR pour la
normalisation du secteur de l'aide à domicile. Revue
Hospitalière de France - n° 2 - mars - avril
1999.
- ENNUYER Bernard. - (1998) 1973-1997, La
généalogie de la Prestation Spécifique
Dépendance. In Les Cahiers de la Fondation Nationale de
Gérontologie n° 84
- FARGES Gilbert, Cours DESS QUEOPS. Resolution de
problèmes. Université de Montréal, Ecole
Nationale de Santé Publique, Université de
Compiegne. 2000-2001.
- GRAAFMANS Jan A.M. Evaluation de la qualité des
interfaces en gérontechnologie. Revue Hospitalière
de France - n° 2 - mars - avril 1999.
- GREMY François. Les 19 ingrédients d'un
réseau de soins coordonnés. ADAP. Actualité
en santé publique n° 24- septembre 1998.
- GUINCHARD-KUNSTLER.P / LAROQUE.G / KANNER. P. La place des
personnes âgées dans notre société.
Revue Hospitalière de France- N°2- mars - avril
2000.
- GUINCHARD-KUNSTLER Paulette. Enjeux et besoins d'une
nouvelle orientation de la politique en direction des
personnes âgées en perte d'autonomie. Rapport
à Monsieur le Premier ministre. Juin 1999.
(http://www.ladocfrancaise.gouv.fr)
- JURIN. Jean Luc. Les réseaux de soins ou les cliniques
sans murs de demain. Le spécialiste N° 42.
- LACHER Pierre. Les enseignements des réseaux existants.
ADAP. Actualité et dossier en santé publique n°
24- septembre 1998.
- LAURENT Alexandre. Réseaux de soins : quel rôle
pour les infirmières ? Economie de la santé. Dossier
MEDCOST
(http://www.medcost.fr)
- LEMONNIER Jean-Yves. Améliorer l'accueil du malade
hospitalisé: cinq années de démarche
qualité au centre de médecine gériatrique.
Revue Hospitalière de France - mars - avril 1999.
- LESAGE Isabelle. Le nouvel hôpital gériatrique
Bretonneau. Un maillon dans le réseau gérontologique
local. Gestions hospitalières. Mars 1999.
- LOMBRAIL.P. / BOURGUEIL. Y. / DEVELAY. A. / MINO. J-C. /
NAIDITCH. M. Repères pour l'évaluation des
réseaux de soin. Société Française de
Santé Publique n° 2 - juin 2000.
- MALHURET Claude. Le plan Aubry pour la médecine de
ville : filières et réseaux. Economie de la
santé. Dossiers MEDCOST
(http://www.medcost.fr)
- METAIS Patrick. Quels acteurs pour une coordination efficace ?
Revue Hospitalière de France- N°2- Mars-Avril
2000.
- PINCHENZON Daniel. Les réseaux gérontologiques
de la Mutualité sociale agricole. Revue Hospitalière
de France- N°5-Septembre-Octobre 2000.
- POUTOUT Gilles. Vocation de la coordination
gérontologique. Revue Hospitalière de France-
N° 5-Septembre-Octobre 2000.
- RHO Guy. Coll. Projet de capitation dans la
municipalité régionale de comité du Haut
Saint-Laurent. Fond pour l'adaptation des services de
santé. Montréal. Mars 2001.
- SCHUMACHER Dale. Les évolutions récentes du
système américain : les "Managed Care Organizations"
en question. Actes du séminaire des 6 et 7 décembre
1996 . Groupe IMAGE.
- SICOTTE Claude . Les réseaux de santé
intégrés . Cours DESS-QUEOPS. Université de
Montréal, Ecole Nationale de Santé Publique de
Rennes, Université de Compiegne.
- SICOTTE Claude. Coll. Analyse de l'implantation d'un
réseau interhospitalier de soins pédiatriques : le
réseau mère-enfant. GRIS et Département
d'administration de la Santé. Université de
Montréal. Mars 2001.
- SPECHT Maryline. Trois groupes de facteurs d'adéquation
des technologies nouvelles aux ainés : technicité,
âge et variations inter - individuelles . Revue
Hospitalière de France - n° 2 - mars - avril
1999.
- SUEUR Jean-Pierre. L'aide personnalisée à
l'autonomie : un nouveau droit fondé sur le principe
d'égalité. Rapport remis à Martine
AUBRY Ministre de l'Emploi et de la Solidarité.
- TARRISSON Pascal. Le réseau gérontologique
Murat-Allanche : un centre d'évaluation, orientation et de
coordination gérontologiques. Revue Hospitalière de
France- N°5- Septembre-Octobre 2000.
- THIERRY michel. PALADI Jean-Michel. Une société
pour tous les âges. Bulletin officiel n° 2000/8 bis.
Collection rapports publics de l'inspection générale
des affaires sociales. Octobre 1999.
- TROUILLOUD Mireille. L'accueil de la personne
handicapée adulte vieillissante en fonction de la
spécificité de ses besoins. Revue
Hospitalière de France- N°2- Mars- Avril 2000.
- VETEL Jean-Marie. Vocation de la coordination
gérontologique. Revue Hospitalière de France-
N°2- Mars-Avril 2000.
- VUILLET - TAVERNIER Sophie. Réseaux et dossier
médical partagé. ADAP. Actualité et dossier
en santé publique n° 24 - septembre 1998.
TEXTES DE LOIS
:
- Loi n° 97-60 du 24 janvier 1997 tendant, dans l'attente
du vote de la loi instituant une prestation d'autonomie pour les
personnes âgées dépendantes, à mieux
répondre aux besoins des personnes âgées par
l'institution d'une prestation spécifique
dépendance.
- Arrêté du 30 mars 2000 portant agrément de
réseaux gérontologiques expérimentaux en
application de l'article L. 162-31-1 du code de la
sécurité sociale.
- Décret n° 97-246 du 28 avril 1997 relatif aux
conditions et aux modalités d'attribution de la prestation
spécifique dépendance instituée par la loi
n° 97-60 du 24 janvier 1997.
- Circulaire DAS-RV 2 n° 2000-310 du 6 juin 2000 relative
aux centres locaux d'information et de coordination (CLIC)
Expérimentation et programmation pluriannuelle
2001-2005.
 Retour
Sommaire
Retour
Sommaire












