|
Avertissement
|
Si vous arrivez
directement sur cette page, sachez que ce travail est un rapport
d'étudiants et doit être pris comme tel. Il peut donc
comporter des imperfections ou des imprécisions que le lecteur
doit admettre et donc supporter. Il a été
réalisé pendant la période de formation et
constitue avant-tout un travail de compilation bibliographique,
d'initiation et d'analyse sur des thématiques associées
aux technologies biomédicales. Nous
ne faisons aucun usage commercial et la duplication est libre. Si vous
avez des raisons de contester ce droit d'usage, merci de nous en faire part .
L'objectif de la présentation sur le Web est de
permettre l'accès à l'information et d'augmenter ainsi
les échanges professionnels. En cas d'usage du document,
n'oubliez pas de le citer comme source bibliographique. Bonne
lecture...
|
|
Réduction des infections nosocomiales par la
stérilisation
|

Konan Hortency
|

Sebera
Augustin |
|
|
|
|
RESUME
Les
infections nosocomiales représentent une menace pour
la santé publique, et ceci a connu un retentissement au niveau
des pouvoirs
publics.
Des
différentes mesures de prévention liées à
ces infections,
la stérilisation joue un rôle capital. Pratique
utilisée dans les
établissements
de santé pour les dispositifs médicaux
réutilisables.
Cette
étude met en évidence des pratiques visant à
améliorer la stérilisation à la vapeur d’eau afin
de participer activement à la
réduction
du taux des infections nosocomiales.
Mots clés : Infections
nosocomiales, Dispositifs
médicaux, Stérilisation, Vapeur d’eau
|
|
ABSTRACT
The nosocomial infections
represent a threat to the
public health, and this
knew a repercussion on the level of the public authorities.
Various preventive measures
related to these infections,
sterilization
plays a key role. Practice used in the health care institutions
for the
reusable medical devices.
This study
highlights practices aiming at improving steam sterilization in
order to take an active part in the reduction of the
nosocomial infections rate.
Key
words:
Nosocomial
infections, Medical devices, Sterilization, Steam
|
Remerciements
Nous tenons à
remercier M. Gilbert FARGES, M. Pol-Manoël FELAN, M. Alain
DONADEY pour leur aide apportée quant à la
réalisation du présent rapport.
Nos vives reconnaissances
vont encore à tout le corps
professoral de la
Certification Professionnelle TSIBH pour leur dévouement tout au
long de ce
cycle et spécialement à Mme Véronique COJEAN, la
Responsable du service de
stérilisation du CH Compiègne, pour ses précieux conseils.
retour sommaire
I. Introduction
La
lutte contre les
infections nosocomiales (IN) entamée en occident, motivée
par des chiffres tels que :
- Les 7 % soit 750 000 de cas sur
15 millions d’hospitalisations annuelles en France sont dus aux IN.
- En Italie, année 2000, 6,7 % de personnes
hospitalisées soit 450 à 700 000 victimes causant 4500
à 7000 morts.
- Aux Etats-Unis, environ 10 % des malades
hospitalisées soit 2 millions/ans causant 88 000 morts en 1995.
- Les
surcoûts de traitement allant de 4,5 à 11 milliards
de dollars en Europe et aux Etats-Unis. [7]
Cette
lutte a trouvé un écho en Afrique intertropicale
malgré le peu de données
disponibles sur ces infections nosocomiales mais se sent dans les chiffres les
plus élevés du monde. [8]
A l’occasion du 9ème enseignement
post universitaire du syndicat national des cadres supérieurs de
la santé
(SYNACAS-CI) à Yamoussoukro le 21 mai 2008 en
Côte d’Ivoire, la sonnette d’alarme a été
tirée.
Les maladies
nosocomiales ont été présentées
comme le nouveau problème de santé
publique en Côte d’Ivoire. A cette occasion, tous les corps
d’état ont été
invités à combattre ce nouveau problème de
santé.
retour sommaire
Méthodologie
Notre
méthodologie est de réaliser à partir des trois
axes actions indiqués que
constituent les critères de développement des infections
nosocomiales, un
diagramme causes/effets.
Parmi
les actions à mener se trouve la stérilisation des
dispositifs médicaux qui est
une zone d’exploration pour un service biomédical qui voudrait
participer à la
réduction du taux des infections nosocomiales. D’où
l’idée d’améliorer la
qualité de la stérilisation.
Définition:
Une
infection est dite nosocomiale lorsqu’elle est acquise dans un
établissement de
soins et qu’elle apparait dans un délai de 48 heures
après l’admission, pour des
infections dites de site opératoire, 30 jours après et
dans l’année en cours
pour des prothèses et implants.
retour sommaire
Pour
développer une infection nosocomiale, il faut que trois
conditions soient
réunies :
A.
Les
agents infectieux : [9]
Les agents infectieux sont
l’ensemble des germes mis en cause se sont les virus, les
bactéries, les champignons et les prions. Parmi ces agents
responsables d’infections nosocomiales, les bactéries viennent
en tête.
A.1.
Les bactéries :
L’importance des
bactéries responsables d’infections nosocomiales est en fonction
des sites de contaminations.
-
Les Staphylocoques aureus sont retrouvés dans les infections
nosocomiales sur cathéter, les pneumonies et du site
opératoire.
- Les
Escherichia coli sont à la base des infections urinaires. Ils se
retrouvent aussi dans les bactériémies.
- Les
Pseudomonas aeruginusa sont responsables de nombreuses pneumonies.
-
La légionella est une bactérie que l’on retrouve
fréquemment dans les cours d’eau naturels, dans les
étangs et dans les mares. A coté de la résistance
naturelle, elle a acquis une résistance aux antibiotiques
(ex : la méticilline).
A.2 Les virus :
Les
infections nosocomiales d’origines virales se rencontrent chez :
- Les enfants avec les
infections à Rota virus et à Virus Syncitial Respiratoire
-
Les personnes âgées avec le virus de la grippe, les virus
responsables de conjonctivites, de rhino-pharyngites
-
Les
immunodéprimés
retour sommaire
B.
Le sujet réceptif
Les patients " bien
portants " 'ont un risque faible d'acquérir une infection lors
de leur séjour en milieu hospitalier (de 1% à 3%).par
contre ceux plus fragiles sont les plus exposés aux infections
nosocomiales.
C'est
pourquoi la fréquence des infections nosocomiales des patients
hospitalisés dans des services prenant en charge des cas graves
(par exemple les services de réanimation ou les services de
cancérologie) est plus élevée que dans les
services prenant en charge des patients dont l'état physique est
plus satisfaisant (par exemple les services de psychiatrie).
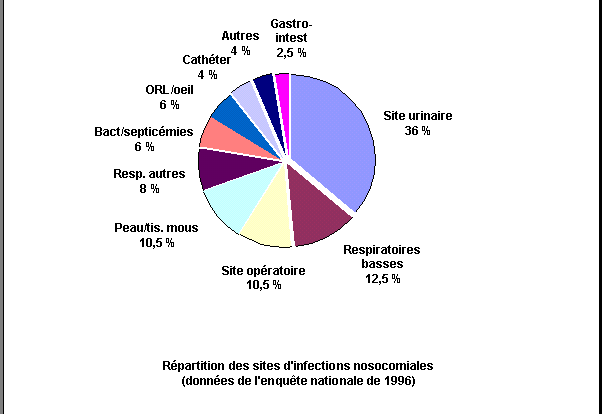
Les enquêtes de prévalence montrent que sur une
journée donnée, 6 à 10% des patients
présentent une infection nosocomiale. Parmi ces infections, les
infections urinaires sont les plus fréquentes, suivies par les
infections respiratoires et les infections du site opératoire.
[10]
retour sommaire
Les services les plus
touchés sont par
ordre décroissant : la réanimation avec des taux de
prévalence moyens de
l'ordre de 30%, la chirurgie avec des taux de 7 à 9%, et la
médecine avec des
taux de prévalence de 5 à 7%. Les services à
moindre risque sont les services
de pédiatrie et de psychiatrie. Les infections sont aussi
fréquentes dans les services
de moyen et long séjour qu’en court séjour.
A.
Les modes de transmission
La présence de micro organismes dans un
milieu n’est pas dangereuse pour les patients réceptifs. Les
facteurs qui vont
concourir à leur infection seront les vecteurs de transmission
que sont :
-
Le
personnel soignant dans tous ses déplacements d’un malade
à un autre
parce qu’il peut être colonisé.
- Les visiteurs lors des
épidémies saisonnières.
-
L’environnement que constituent les toilettes,
les douches, l’air ambiant dans les salles, le lit, l’eau, les
surfaces.
- Les patients peuvent
simplement être colonisés par leurs propres
bactéries.
-
L’usage des dispositifs
médicaux souillés
est aussi un facteur important d’infections.
Comment
éliminer les critères favorisant les infections?
retour sommaire
DIAGRAMME CAUSES/EFFETS
retour sommaire
Le
diagramme causes /effets réalisé sur la base des trois
axes d’actions indique que pour :
- Combattre les agents infectieux, il faut créer
:
- Des
molécules à administrer aux patients quand ils sont
déjà infectés en adéquation avec le
niveau de résistance des bactéries.
- Des
détergents et désinfectants auxquelles pourront
difficilement résister les bactéries et virus.
- Protéger
les sujets réceptifs, il faut :
Mettre en place un
programme de surveillance des infections nosocomiales car les
bactéries multi résistantes sont déjà
responsables d'infections dans nos communautés qui doit :
-
Sensibiliser les professionnels de santé, les
politiques, les malades et la population
-
Organiser le dispositif de lutte contre les IN dans les
établissements sanitaires
-
Améliorer l'organisation des soins et les pratiques des
professionnelles
-
Optimiser le recueil et l'utilisation des données de
surveillance et du signalement des IN
- Informer les patients et communiquer sur le risque
infectieux lié aux soins
-
Promouvoir la recherche sur les mécanismes, l'impact, la
prévention et la perception des IN.
-
Créer un observatoire des risques médicaux
(allAfrica.com)
- Combattre
les modes de transmission
Globalement
le combat contre les modes de transmissions des infections
nosocomiales passent par l’hygiène. Ainsi :
-
Les dispositifs médicaux stérilisables devront être
stériles à l’usage,
-
L’environnement (eau, air, visites…) aseptisé
-
L’hygiène des personnels soignants devra être
surveillée.
Pour
un service biomédical, la stérilisation des dispositifs
médicaux est de toutes les voies d’actions
énumérées celle qui nous pouvons explorer pour
notre part de réduction du taux d’infections nosocomiales.
II.1. Définition
Selon
l’AFNOR, la stérilisation est la destruction de tous les
microbes dans un système par l’action des agents antimicrobiens
et l’élimination des corps microbiens.
II.2.
Les différents types stérilisation
Il
existe cinq
grandes méthodes de stérilisation :
- Stérilisation par la
chaleur sèche, appelée aussi Poupinel :
La stérilisation au
Poupinel est un procédé inscrit à la
Pharmacopée Européenne. Cependant la circulaire n°138
du 14 mars 2001 rappelle que ce procédé est d’une part
inefficace vis à vis des Agents Transmissibles Non
Conventionnels (ATNC), et que d’autre part, il est susceptible de fixer
fortement l’infectiosité résiduelle des prions. Il est
donc à proscrire pour le traitement des DM invasifs de type
chirurgical. (Site hygienosia, juillet 2003)
- Stérilisation par la chaleur humide
(autoclave) :
Méthode
très fiable, sans résidus toxiques, procédé
validé contre les ATNC, seul procédé où la
validation paramétrique (c’est à dire sans attendre les
résultats biologiques) est possible. Ce procédé
doit être utilisé chaque fois que cela est possible
(Pharmacopée Européenne, IVème édition,
2002). Tous les matériaux peuvent être
stérilisés par la vapeur à l’exception du
matériel thermosensible.
- Stérilisation par les gaz alkylants
(oxyde d’éthylène ou aldéhyde formique) :
Cette méthode est
peu utilisée. L’oxyde d’éthylène est un gaz
toxique, cancérigène, inflammable et explosif.
- Stérilisation
par irradiation à haute énergie :
Méthode
fiable, sans résidus toxiques, inscrite à la
pharmacopée mais nécessitant des installations lourdes.
Cette technique de stérilisation n'est utilisée que dans
le milieu industriel. (GALTIER. F, 1998)
- La
stérilisation par plasma de peroxyde d’hydrogène :
Elle est venue s’ajouter
dans certains cas aux techniques plus classiques telles la
stérilisation à l’oxyde d’éthylène ou la
désinfection par immersion approfondie, pour le traitement des
dispositifs thermosensibles. Cette technologie appelée
«stérilisation en phase plasma » est aussi
applicable aux DM hydrosensibles. (HERMELIN-JOBET I., 1998).
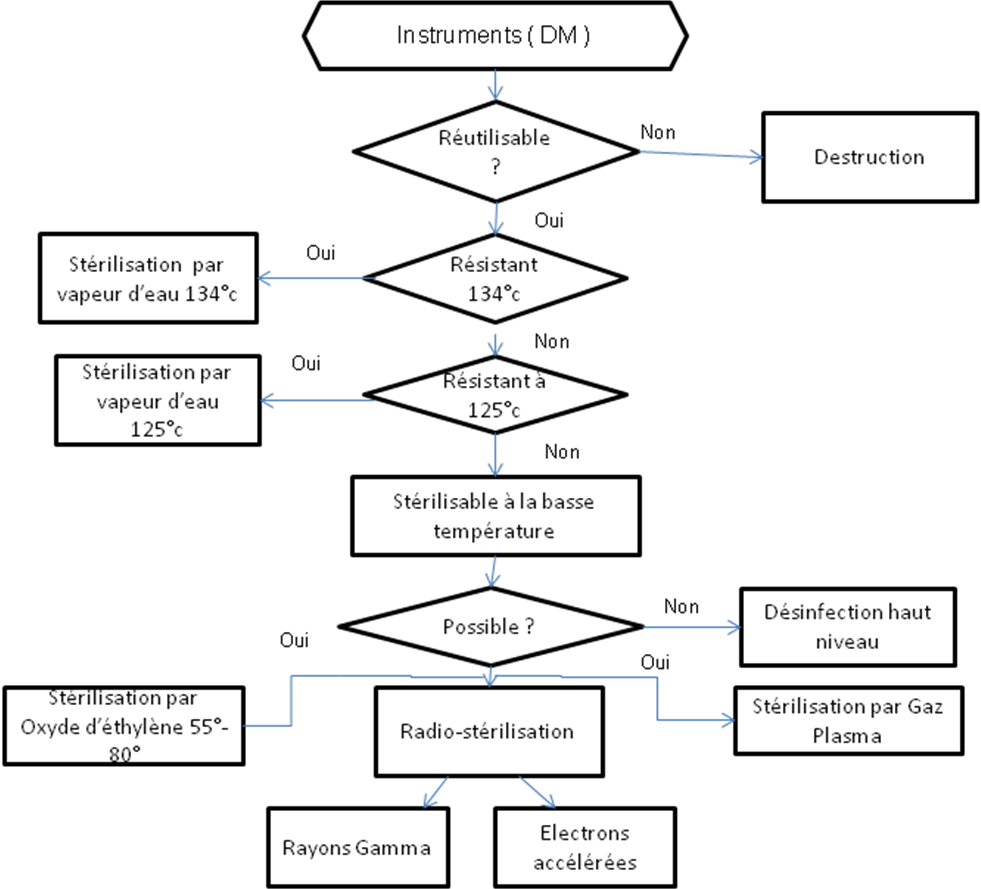
Arbre
décisionnel de stérilisation. [1]
retour sommaire
Ainsi,
la
stérilisation par irradiation nécessite des lourdes
installations, la stérilisation par l’oxyde
d’éthylène possède des contraintes secondaires
à son aspect toxique : il faut s’assurer de la désorption
;la stérilisation en phase plasma présente des
difficultés à stériliser les dispositifs ayant des
canaux longs et étroits, certains contre indication de
matériau à stériliser en fonction des
équipements :
-
Plazlyte (latex et silicone) ;
-
Stérrad (cellulose et dérivés), viscose, conteneur
métallique…
Il y a peu de
normalisation pour ce procédé => validation
particulière des procédés à l’installation
et en continu, intérêt de la mise en place d’un
système qualité établi et rigoureux,
intérêt de la validation microbiologique avec
libération sous contrôle pharmaceutique après 48.
Dans la grande
majorité des cas, les établissements de santé
utilisent la stérilisation par la vapeur d’eau, c’est à
dire par autoclavage, lorsque les DM sont thermorésistants.
Enfin, les
traitements appliqués aux DM réutilisables doivent
être conformes aux recommandations des fabricants.
II.3. Champs
d’application de la
stérilisation
La
nécessité de stérilisation des dispositifs
médicaux tient compte de leur niveau d’invasivité :
criticité.
Les DM
concernés sont ceux qui doivent impérativement être
stériles au moment de l’utilisation, comme par exemple les DM
invasifs de type chirurgical qui pénètrent dans une
cavité ou un site stérile y compris dans le
système vasculaire.
Lors de l’achat, il
faut bien différencier les DM stériles à usage
unique des DM stérilisables.
Deux
paramètres sont à prendre en compte dans le choix de
traitement d'un DM : la destination et l’état immunologique du
patient.
En fonction de leur
destination, les exigences de propreté ou de
stérilité ne seront pas les mêmes pour les DM.
La
classification
ainsi obtenue est appelée : classification de Spaulding.
Spaulding introduit la notion de DM critique, semi-critique ou non
critique. [11]
Les
DM critiques
|
Pénètrent
les tissus ou le système vasculaire
Risque élevé d’infection si contaminé par un
micro-organisme.
|
Les
DM Semi-critiques
|
Vient
en contact avec les membranes muqueuses ou la peau qui n’est pas
intacte.
|
Les
DM Non-critiques
|
Vient
en contact avec la peau intacte.
|
retour sommaire
- L’état
immunologique du patient.
Si le patient est
immunodéprimé, en chambre d’isolation (greffe de moelle,
par exemple), ou s’il est immunoimmature (prématuré, par
exemple), tous les objets qui arriveront à son contact, y
compris les aliments devront être stériles. (GOULLET D.,
NAGEOTE A., 1998)
II.4.
Equipements de stérilisation
|
|
|
|
Stérilisateur par oxyde [19]
|
|
retour sommaire
II.5.
Processus de stérilisation
Le
processus
ci-dessous est généralement applicable dans
certains hôpitaux d’Afrique, ce qui nous a poussés
à en porter des améliorations. [26]
Analyse
de la situation :
Pas de
désinfection primaire du matériel usagés, produits
de nettoyage inadaptés, mode
de conditionnement ne respectant pas les deux niveaux de protection
recommandé
et enfin pas de moyen de stockage adéquat.
Définition :
La
qualité est l’aptitude d'un ensemble de caractéristiques
intrinsèques à satisfaire des exigences. (ISO 9000 2005).
III.1. La qualité dans la stérilisation à la
vapeur d’eau
Selon
le décret n°2002-587 du 23 avril 2002 abrogé par le
décret n°2004-802 d’Août 2004, "la
stérilisation fait partie des procédés
spéciaux pour lesquels les résultats ne peuvent pas
être entièrement vérifiée par un
contrôle final du produit effectué à la sortie de
celui-ci.
Pour cela, il
convient de veiller à la validation des procédés
de stérilisation avant leur mise en application, surveiller leur
fonctionnement en routine, ainsi qu’à entretenir le
matériel" toute précision qui impose la mise en place
d’un système permettant d’assurer la qualité de la
stérilisation.
Les normes NF EN ISO
14937, NF EN 550 et NF EN 554 (remplacé par la norme NF EN ISO
17665-1) étant opposable en matière de
stérilisation, s’y conformer constitue une présomption de
conformité aux exigences de sécurité et
d’application à l’emploi des dispositifs médicaux. [12]
retour sommaire
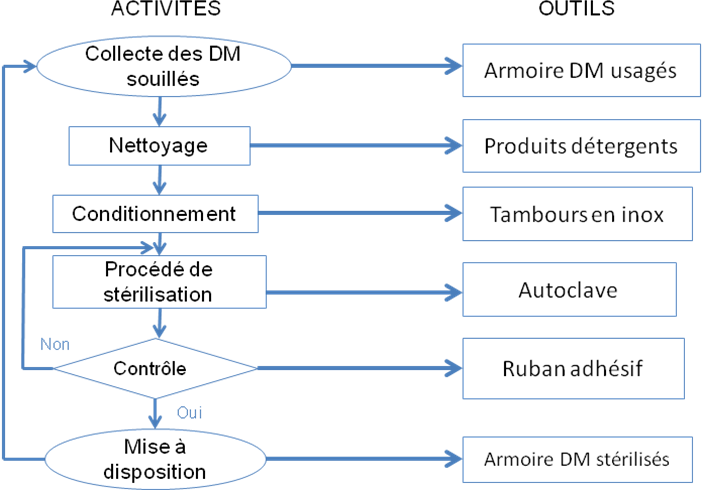
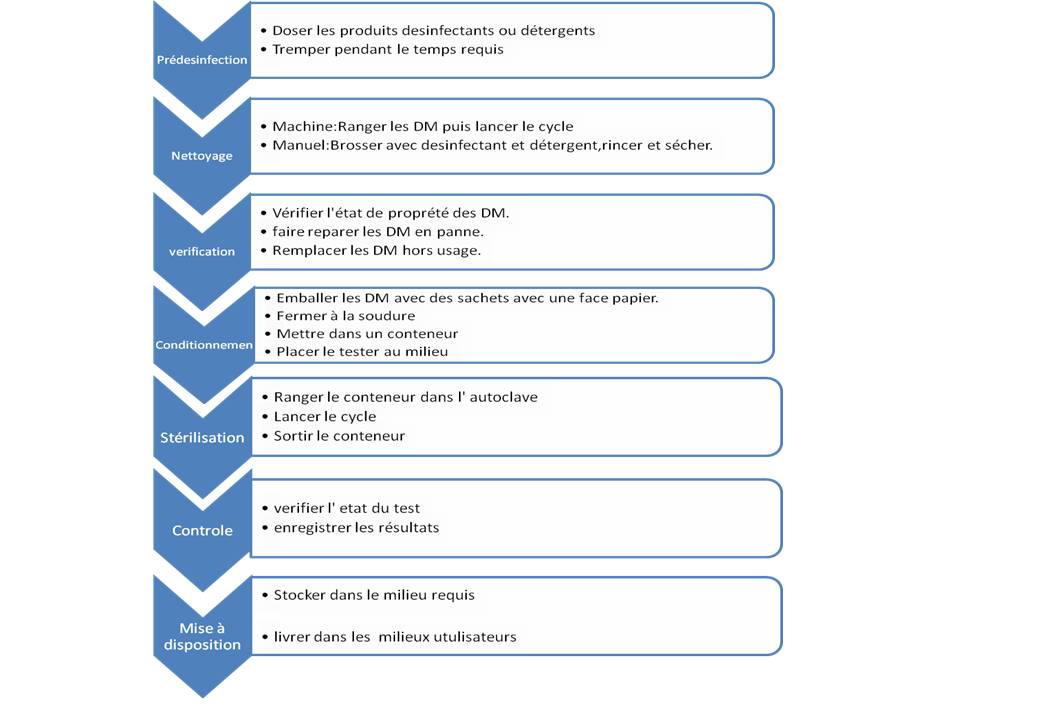
III.2.
Mise en
application des normes
Proposition
d’un processus de stérilisation [27]
i. Définition :
La
prédésinfection est la phase de décontamination ou
de prétraitement des dispositifs médicaux
réutilisables, elle se définit comme l'ensemble des
opérations qui précédent le nettoyage, c'est
le premier traitement a effectué sur les dispositifs, et doit
être réalisé le plus précocement possible.
ii.
Objectifs :
-
Baisser le niveau de contamination microbienne,
-
Diminuer la population de micro-organismes
-
Faciliter le décollement des souillures
-
Limiter le dessèchement et l'adhérence des salissures,
-
Faciliter le nettoyage ultérieur,
-
Protéger le personnel lors de la manipulation
-
Protéger l'environnement.
iii.
Moyens :
-
Solution détergente compatible avec le matériel
traité
-
Produits désinfectantes compatible avec le matériel
traité.
- Bac
adapté pour au trempage
iv.
Technique :
-
Dilution selon les recommandations du fabricant des produits dans un
bac, température inférieure à 30°
-
Immersion totale de l'instrumentation dans le bac pendant environ 15
minutes, matériels ouverts ou démontés.
Irrigué le matériel creux.
retour sommaire
i. Définition :
C’est la phase
de lavage,rincage et sechage des dispositifs medicaux.
ii.
Objectifs :
-
Baisser davantage le niveau de contamination initiale
-
Eliminer les salissures
- Obtenir
un dispositif médical visiblement propre
iii.
Moyens :
retour sommaire
-
Laveur désinfecteur (produits détergents,
désinfectants, température <30° et environ 90°
pour la désinfection thermique, tout cela à eau adoucie)
-
Manuel (brosse à main, bac, temps de contact, produit
détergent, désinfectant et eau adoucie)
iv. Technique :
- Machine
(fortement conseillé)
-
Phase de rinçage initial à froid
-
Lavage à chaud (60-70°C) avec un détergent à
l’eau adoucie
-
Rinçage à l’eau tiède (environ 40°C)
-
Désinfection thermique à l’eau chaude à
température allant jusqu’à 95°C
-
Séchage avec l’air filtré chauffé à
100-110°C
- Laisser
tremper les dispositifs médicaux dans un bain
composé de produit détergent, de produit
désinfectant et d’eau
- Brosser
mécaniquement jusqu’à faire disparaitre toutes les traces
apparentes de souillures
- Puis
laisser sécher
retour sommaire
Avant la préparation
en vue de la stérilisation, tous les dispositifs médicaux
doivent être vérifiés.
Toutes les
parties des dispositifs doivent, cependant être inspectées
pour déceler les éventuelles salissures qui pourraient
rester et/ou les traces de corrosion visibles. Puis le contrôle
fonctionnel.
ii. Objectifs :
Vérifier
l’état :
- des
surfaces de contact, des articulations, des flexibles d’alésoirs.
- des
dispositifs creux (trous, pièces canulées).
- des
dispositifs où les salissures peuvent être cachées,
par exemple les cannelures, les extrémités des forets,
les dents des broches et râpes.
- des
extrémités tranchantes à cause des
éventuels dommages.
Les contrôles
fonctionnels doivent être effectués dans la mesure du
possible :
- Les
dispositifs assemblés doivent être contrôlés
pour s’assurer de la conformité de l’assemblage.
- Les
dispositifs ayant des pièces mobiles doivent être
actionnés pour contrôler le bon fonctionnement (l'huile de
graissage à usage médical, et appropriée à
la stérilisation à la vapeur peut être
utilisée selon les recommandations).
- Les
instruments rotatifs (par exemple : forets, alésoirs) doivent
être contrôlés pour s’assurer qu’ils ne sont pas
tordus (ceci peut être simplement réalisé en
faisant rouler l'instrument sur une surface plane).
- Les
pièces « Flexibles », les alésoirs par
exemple, doivent être contrôlés pour déceler
les éventuels dommages au niveau de la spirale. [13]
iii. Moyens :
-
En règle générale, une inspection visuelle
minutieuse est suffisante. Certaines structures utilisent le laser pour
vérifier l’état des surfaces.
-
Les dispositifs médicaux sont ensuite remis dans leur
état de fonctionnement
i. Définition:
Le conditionnement des
dispositifs médicaux entend l’emballage des dispositifs
médicaux.
ii. Objectifs :
-
Maintenir l’état de stérilité des dispositifs
médicaux jusqu’à utilisation
- Les
protéger contre toutes les agressions physiques.
iii. Moyens :
-
Emballages :
Concernant le
conditionnement des dispositifs médicaux à
stériliser la norme NF EN ISO 11607-1 introduit des
définitions actualisées par rapport à la norme NF
EN 868-1: [5]
« Système de barrière
stérile : emballage minimal qui empêche la
pénétration des micro-organismes et permet la
présentation aseptique du produit au point d’utilisation.
» Ex : Papier crêpé
« Emballage de protection :
configuration de matériaux conçue pour éviter tout
dommage au système de barrière stérile et à
son contenu depuis leur assemblage jusqu’au point d’utilisation.
» Cette notion correspond à l’emballage secondaire selon
NF EN 868-1.
« Système d’emballage :
combinaison du système de barrière stérile et de
l’emballage de protection ». La norme précise l’objectif
de l’emballage « Le but d'un système d'emballage de
dispositifs médicaux stérilisés au stade terminal
est de permettre la stérilisation, la protection physique, le
maintien de la stérilité jusqu'au point d'utilisation et
la présentation aseptique. » Ex : tambours
retour sommaire
« Système de barrière
stérile préformé : système de
barrière stérile qui est fourni partiellement
assemblé pour remplissage et fermeture finale ou scellage
». Ceci correspond par exemple aux sachets, gaines, ou conteneurs
mis en œuvre par le service de stérilisation.
|
|
Sachet -
gaine [29]
|
Container
(protection physique
et microbiologique)[23]
|
retour sommaire
iv. Technique :
-
Les dispositifs médicaux sont rangés dans des
emballages papier crêpe/sachet puis passés à la
soudeuse électrique afin d’être fermés de
façon étanche à tous sauf à la
chaleur.
-
Les emballages sont à leur tour rangés dans des paniers
en inox qui doit assurer la protection physique.
C’est
aussi à
cette phase que les outils de contrôle (tests) tels les
rubans sont collés/ou existe déjà sur les
emballages. D’autres indicateurs sont placés dans les lots de
dispositifs médicaux constitués. Le test Helix est
utilisé pour les objets creux.
i. Objectif :
Éliminer
les
micro-organismes vivants portés par les dispositifs
médicaux nettoyés, propres et secs.
Autoclave
et
eau osmosée
iii. Technique :
Globalement
l’étape de stérilisation comprend 3 phases
retour sommaire
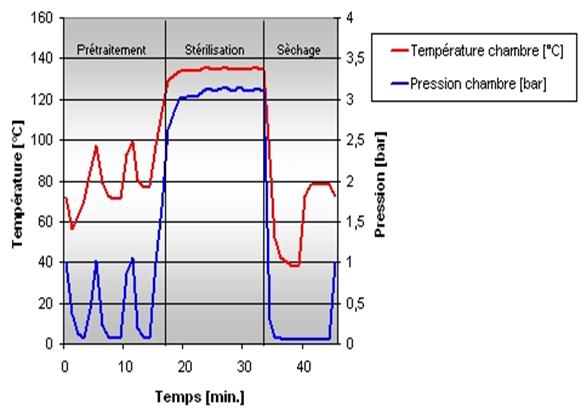
A.
Le prétraitement
Cette phase a
pour but de remplacer tout l'air de la chambre de stérilisation.
Elle passe par le préchauffage quand le stérilisateur est
à sa mise en route avant le premier cycle. La vapeur d’eau
saturée sterilisante à 134°C environ 2,5 bars de
pression est obtenu à partir d’une eau osmosée
froide(15°C) portée à ébullition à
pression constante de 1 bar jusqu'à 100°C,
température à partir de laquelle l’eau va passer à
l’etat gazeux. l’apport de chaleur supplementaire portera la
temperature et la pression à 134°C; 2,5 bars.
B. La
phase de stérilisation
Une fois la
température de stérilisation au cœur de la charge atteint
(134°C ; 2,5 bars), la phase "plateau" commence. La
température et la pression sont régulées pendant
18 minutes dans des fourchettes extrêmement étroites.
C. La
phase de séchage
La
dernière phase du cycle de stérilisation est
l'opération de séchage. Elle consiste, par un vide
poussé prolongé, à évacuer au maximum la
vapeur d'eau présente dans la chambre et dans la charge par une
revaporisation de l'humidité contenue. Cette opération
est délicate car la réussite de la stérilisation
dépend de l'humidité résiduelle de la charge. Elle
est, entre autre, dépendante du conditionnement préalable
de la charge (présence de plastique, fond plat susceptible de
garder l'eau emprisonnée, ...) et du maintien de la chambre sous
vide.
i. Objectifs
-
Vérifier l’etat de fontionnement de l’autoclave avec un test de
Bowie-Dick
-
Vérifier l’état des integrateurs placés sur les
dispositifs
-
Vérifier l’état physique des emballages
ii. Moyens
Toutes ces
vérifications physico-chimiques sont visuelles.
iii.
Technique
- Tous
les jours avant le premier cycle : un test de pénétration
de vapeur (test de Bowie-Dick)
retour sommaire
Un
intégrateur test (encre sur un support de grande surface
placée au milieu d’un ensemble de feuilles compactées)
à placer dans l’endroit le plus défavorable de la cuve
(près de la purge).
Un cycle
paramétré type (134°C – 3min 30sec) est
exécuté
-
Intégrateur vire quand les conditions d’obtention de vapeur
saturée sont atteintes
-
Des poches d’air résiduelles apparaissent quand le vide n’est
pas correctement obtenu
- Après chaque phase de
stérilisation
-
Vérification que les tests chimiques sur les differents
dispositifs ont viré au noir sinon le cycle de
stérilisation n’est pas bon.
-
Vérification que les sachets ne sont pas
dechirés,mouillés,tachetés.
-
Vérification que les tests chimiques placés dans les lots
constitués ont viré au noir sinon le cycle n’est pas bon.
- Dans certains lieux,à chaque cycle, la courbe
representant les differentes phases de la stérilisation est
imprimé puis comparer à la courbe de
référence.
- Il existe aussi des controleurs de process qui
sont des systèmes indépendants de l’automate de
régulation du stérilisateur :
retour sommaire
Ensemble de
sondes Pression et Température installées à
côté des sondes du stérilisateur, cet ensemble
n’intervient en aucun cas dans la régulation, il sert:
- De
substitution au graphe du stérilisateur au cas où
l’enregistreur serait défaillant
- D’aide
à la validation (par interprétation des données
collectées conformément aux données de validation
spécifiées et tolérées). (doc. CH
Compiègne)

|

|
Test Bowie –
Dick
[22]
|
Test de passage conteneur
|
retour sommaire
i.
Objectif :
C’est la phase de :
-
Stockage des dispositifs stérilisés
-
Redistribution des dispositifs médicaux stérilisés
aux utilisateurs
ii.
Moyens :
- Local
aseptisé, étagères de rangement
-
Bacs, chariots, une armoire à roues, etc.
iii.
Technique:
-
Dans le cas du stockage, les dispositifs médicaux sont
rangés sur des étagères dans une salle, puis sont
remis aux utilisateurs quand ils viennent les chercher.
- L’agent
commis à cette tache ramène les dispositifs dans les
services d’utilisation où ils ont la responsabilité de
les stocker ou les utiliser directement.

|
Rayonnage de stockage
[24]
|
retour sommaire
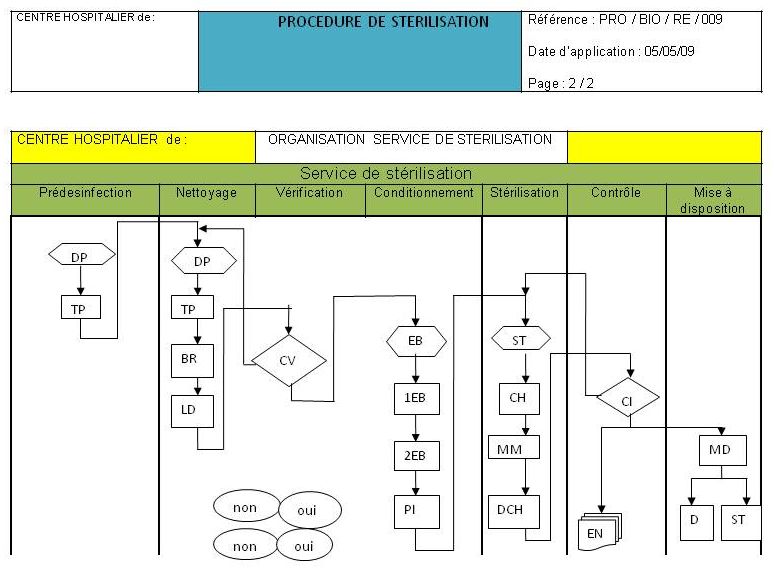
III.3. Elaboration d’une
procédure de stérilisation
i. Définition
Description des
opérations à effectuer, des précautions à
prendre ou des mesures à prendre dans un domaine. [14]
ii.
Objectifs
La
réalisation de la procédure participe à :
-
L’implantation du processus
- Responsabiliser les différents
acteurs du processus
- Préciser les taches à chaque
niveau de la chaine
- Indiquer les outils utilisés
retour sommaire
LISTE DE
DIFFUSION
Les
destinataires de ce protocole désignés, ci-dessous,
s’engagent à diffuser l’information auprès de leurs
équipes et sont garants de ranger le présent document
dans le classeur, prévu à cet effet.
- CHEF SERVICE STERILISATION
|
La
dernière
révision ANNULE ET REMPLACE la révision
précédente.
I
– OBJET
Cette procédure a pour objet
de décrire les phases
et les actions mises en œuvre par le service de
stérilisation pour la stérilisation des dispositifs
médicaux stérilisables.
Cette procédure s’intègre dans l’organisation
générale des activités décrites dans
l’organisation de la lutte contre les infections nosocomiales.
II – DOMAINE D’APPLICATION
Cette procédure s’applique
aux différentes phases
de la chaine de stérilisation.
III – DEFINITION
LA
STERILISATION : C’est la destruction de tous
les microbes dans un système par l’action des agents
antimicrobiens et l’élimination des corps microbiens.
retour sommaire
retour sommaire
IV.
Conclusion
Les
maladies
nosocomiales sont présentées
comme le nouveau problème de la
santé
publique en Afrique. La lutte engagée
à cet effet par les cadres supérieurs de la santé
aura un impact considérable
si les actions réalisées par tous les corps d’état
concernés convergent.
Les
dispositifs
médicaux sont un
facteur de développement des
infections nosocomiales. Les utiliser dans
de bonnes
conditions de stérilité réduira le pourcentage de
cas causés.
La
stérilisation à la vapeur d’eau est
le mode recommandé en milieu hospitalier. Développer des
réflexes actifs d’amélioration
continue de la qualité de stérilisation chez tous les acteurs de la chaine participera
à
atteindre l’objectif qui est de réduire le pourcentage de
maladies.
retour sommaire
Perspectives
A
ce stade de la
réflexion, un processus de
stérilisation est proposé comme solution. La suite
de la de marche amènera au suivi de la mise en pratique de cette
solution :
-
Suivre l’utilisation
des dispositifs médicaux sortis de la stérilisation
auprès des services
utilisateurs.
Comparer les
nouveaux chiffres des infections nosocomiales qui en ressortiront aux
anciens.
Proposer des
solutions d’amélioration.
V.
Bibliographie
[1] Support de
cours de stérilisation (UTC –
TSIBH 2009)
[2] Norme NF EN ISO
14937 : Stérilisation des
dispositifs
médicaux. - Exigences générales pour la
caractérisation d’un agent stérilisant
et pour le développement, la validation et la
vérification de routine d’un
processus de stérilisation pour les dispositifs médicaux.
[3] Norme NF EN
550 : Stérilisation
de dispositifs médicaux. - Validation et contrôle de
routine pour la
stérilisation à l’oxyde d’éthylène.
[4] Norme NF EN
ISO 17665-1 : Stérilisation
de dispositifs médicaux.- Validation et contrôle de
routine pour le stérilisation
à la chaleur humide.
[5] Norme NF
EN ISO 11607-1 :
Emballages des dispositifs médicaux stérilisés au
stade terminal
[6] LEVRAT, Fleur,
Externalisation de l’activité
de stérilisation d’un établissement de santé:
Proposition d’un guide, 2003, 140
p., Thèse de Doctorat en Pharmacie, Université Claude
Bernard-Lyon1
Ressources
internet :
[7] :
http://fr.wikipedia.org
[8] : http://cat.inist.fr
[9] : http://www.remede.org
[10]:
http://www.sante.gouv.fr
BEH (N°36/97)
[11]:
http://web1.clafleche.qc.ca/prof/sbissonnette/soins/spauldinghiv05.pdf
[12]:
http://www.afs.asso.fr
[13]:
http://www.stryker.com
[14]:
http://emploi.trovit.com
[15]: http://www.cefh-ceps.com/ateliers_2005/atelier5/atelier_5-montpellier_2005.pdf
[16] :
http://www.walloni.be
[17] :
http://www.socimed.com
[18] :
http://www.directindustry.com
[19] :
http://www.sterichem.com
[20] : http://www.hygonesia.rw
[21] : http://www.sante.gouv.fr
[22], [23] : http://www.technologiesbiomedical.com
[24]:
http://www.sclessin.com
[25],
[26], [28] : Diagrammes
réalisés par nous-mêmes (Support de notes sur
les outils de la qualité)
[29] :
http://www.sammex.com
VI.
Glossaire
AFNOR :
Agence Française de Normalisation
ATNC :
Agents Transmissibles Non Conventionnels
CH :
Centre Hospitalier
DM :
Dispositifs Médicaux
Immunodéprimé :
celui qui
voit ses défenses immunitaires affaiblies
Immunoimmature :
dont les
défenses immunitaires sont immatures
IN :
Infections Nosocomiales
Norme opposable : Norme
spécifiée dans un
texte réglementaire comme une directive européenne, un
décret ou un arrêté
ministériel.
TSIBH :
Technicien Supérieur en Ingénierie Biomédicale
Hospitalière
UTC :
Université
de Technologie de Compiègne
Intérêt
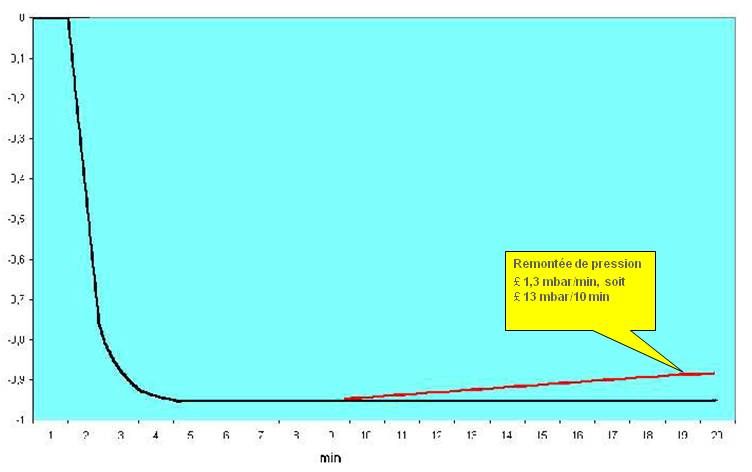
o Le test
de vide permet d’évaluer l’étanchéité du
stérilisateur vapeur
Moyen de réalisation
o Pour un
stérilisateur conforme à la norme NF EN 285, il
possède un cycle préprogrammé :
o Ce
cycle comporte 3 phases:
-
descente en vide voisin de 70 mbar
-
analyse de la variation du vide maintenu sur 10 minutes
-
remontée à la pression atmosphérique
Méthode
d’interprétation
o Le
processeur du stérilisateur analyse la variation de la pression,
sur 10 minutes.
o La
variation de pression ne doit pas être supérieure à
1.3 mbar par minute, soit 13 mbar pour les 10 minutes.
Avantages
o Ce test
à son intérêt pour évaluer
l’étanchéité, notamment :
- en
début de journée, avant un Bowie-Dick
-
après un Bowie - Dick défectueux, pour valider
l’hypothèse de fuite
-
après une intervention sur la chambre, en lien avec
l’étanchéité, par exemple changement de joint de
porte, de vanne de purge
Inconvénients
o Le
stérilisateur doit être équipé du cycle
préprogrammé, pour réaliser ce test.
o
Il peut être réalisé de façon «
manuelle », mais il sera difficilement reproductible.
Conduite à tenir en cas de défaut
o Un test
de vide non conforme interdit l’utilisation du stérilisateur.
o
Les causes de non étanchéité sont
recherchées.
o
La remise en service du stérilisateur sera faite, après
un test de vide conforme.