Annexes
Annexes N° 1 :
TRONC COMMUN
Sommaire
Sommaire
Introduction
I. Présentation
II. Evolution du guide
III. Rôle de l’Ide
IV. Rôle de l’AS
V. Rôle de l’ASH
VI. Définition d’un dispositif médical
VII. Cycle de vie d’un dispositif médical
VIII. Les différentes étapes
a) Acquisition
b) Réception
c) Formation à l’utilisation
d) Nettoyage et désinfection
e) Stockage
f) Maintenance
g) Préparation du dispositif médical
h) Mise en place des consommables et produits
i) Utilisation
j) Fin d’utilisation
k) Réforme des dispositifs médicaux
Introduction
Ce
guide a été réalisé pour apporter une
solution aux problèmes d’incidents constatés avec pour
origine la mauvaise utilisation d’un DM liée à une
méconnaissance des notices d’utilisation et des risques qui en
résultent.
Il est destiné à tous
les utilisateurs des dispositifs médicaux allant de l’usage en
milieu professionnel à l’usage domestique.
Ce guide se veut un ensemble de
recommandations aux divers utilisateurs de dispositifs médicaux,
il appartient à chacun de se l’approprier et de le
décliner en fonction du domaine d’application souhaité et
du contexte local d’utilisation.
Il doit être aussi un outil de
facilitation de dialogue entre les divers utilisateurs de ces
dispositifs médicaux, les acheteurs et les services ayant en
charge leur maintenance.
Les recommandations abordées
devront en effet être discutées en fonction des nombreux
paramètres propres à chaque services et
établissements (pathologie, ressources humaines,
immobilières ou budgétaires).
La bonne utilisation d’un dispositif
médical relève d’une suite d’étapes qu’il est
indispensable d’aborder chronologiquement selon le cycle de vie d’un
dispositif médical (voir paragraphe 6).
Nota : Le domaine des dispositifs
médicaux est un domaine très vaste (on emploie couramment
dans le jargon professionnel l’expression : « de l’abaisse langue
à l’IRM »), ces dispositifs sont souvent
gérés parallèlement par plusieurs secteurs
(service biomédical, service techniques, direction des services
économiques, pharmacie…), en tout état de causes il est
important de savoir si le matériel que l’on utilise est un
dispositif médical ou non car les conditions d’utilisation en
seront conséquentes.
Ce guide ne cible que certains
dispositifs médicaux et ne traite pas des organisations internes
aux services utilisateurs de DM.
I.
Présentation :
Ce
guide se distingue en deux parties :
• 1ère partie : Tronc commun (recommandations
génériques d’utilisation)
• 2ème partie : Fiches spécifiques par
dispositifs médicaux
II.
Evolution du guide :
Ce
guide a pour ambition d’être un outil de terrain évolutif
à disposition des utilisateurs de dispositifs médicaux et
s’inscrit à travers le cadre des utilisateurs de la technologie
pour la santé dans une dynamique de constante évolution.
Un « référent
guide » est prévu au niveau de la cellule de
matériovigilance de la région auvergne afin de
centraliser les propositions d’améliorations qui pourront
être émises par tous les utilisateurs.
Ces propositions
d’améliorations seront soumises par le «
référent guide » au groupe de travail initiateur du
projet à travers les divers correspondants en
matériovigilance des établissements de santé pour
en débattre, les synthétiser et les valider.
Ce guide contribuera à
améliorer la qualité et la sûreté des soins
délivrés aux patients tout en facilitant aux utilisateurs
l’approche et la domestication des dispositifs médicaux.
III.
Rôle de l’Ide :
Dans le cadre de son rôle propre,
l’infirmier ou l’infirmière accomplit des actes ou dispense les
soins suivants visant à identifier les risques et à
assurer le confort et la sécurité de la personne et de
son environnement et comprenant son information et celle de son
entourage :
• Veiller
à l’installation adaptée du patient en tenant compte de
sa pathologie ou de son handicap, de la préparation et
surveillance du repos et du sommeil mais aussi du lever et de l’aide
à la marche de celui-ci ne faisant pas appel aux techniques de
rééducation.
• Pratiquer
la ventilation manuelle instrumentale par masque, utiliser un
défibrillateur semi-automatique, administrer en aérosols
des produits médicamenteux…
•
Prévenir et/ou administrer des soins d’escarres, surveiller les
fonctions vitales et rechercher les signes de complications pouvant
survenir chez un patient porteur d’un dispositif d’immobilisation ou de
contention.
• Participer
à la procédure de désinfection et de
stérilisation des dispositifs médicaux
réutilisables.
• Se
préoccuper du recueil des données biologiques obtenues
par des techniques à lecture instantanée (exemples :
Urines, sang…)
IV. Rôle de l’AS :
Le
soin aide soignant trouvant son origine dans la
délégation et la collaboration infirmière.
Il doit répondre aussi aux différentes dimensions du
soin, dans le respect des compétences professionnelles de l’aide
soignante.
Dans la partie des « soins réalisables par l’aide
soignante » on retrouve des items clés tel que :
Accueil et installation de la personne dans le
service
Participation aux actes visant à
assurer le confort de la personne
Installation correcte dans le lit et dans le
fauteuil en utilisant les techniques d’ergonomie (prévention des
chutes, installation correcte sur le brancard et précautions
lors du transport, aide aux transferts…)
…
Dans la partie « participation avec l’infirmière à
» on retrouve d’autres items clés tel que :
La surveillance des personnes agitées
La recherche de signes de complication pouvant
survenir chez un patient porteur d’un dispositif d’immobilisation ou de
contention
…
V. Rôle de l’ASH :
Aujourd’hui
et pour diverses raisons qui peuvent aller d’un manque d’effectifs
diplômés à un pic d’activité afférant
à un service de soins, l’ASH peut se voir allouer à de
nombreuses reprises le rôle de faisant fonction d’aide soignante
auquel cas elle se devra dans la limite de ses compétences de
répondre et de faire face aux mêmes situations que les AS.
VI. Définition d’un
dispositif médical :
La directive européenne 93/42/CEE
du 14 juin 1993, traduite en droit français par la loi n°
94-43 du 18 janvier 1994 et le décret n° 95-292 du 16 mars
1995, donne la définition suivante du dispositif médical :
Tout instrument, appareil,
équipement, matière, produit, à l’exception des
produits d’origine humaine, ou article utilisé seul ou en
association, y compris les accessoires et logiciels intervenant dans
son fonctionnement, destiné par le fabriquant à
être utilisé chez l’homme à des fins :
o De
diagnostic, de prévention, de contrôle, de traitement ou
d’atténuation d’une maladie
o De
diagnostic, de contrôle, de traitement, d’atténuation ou
de compensation d’une blessure ou d’un handicap
o
D’étude, de remplacement ou de modification de l’anatomie ou
d’un processus physiologique
o De
maîtrise de la contraception
Et dont l’action principale
voulue n’est pas obtenue par des moyens pharmacologiques ou
immunologiques ni par métabolisme, mais dont la fonction peut
être assistée par de tels moyens.
VII.
Cycle de vie d’un dispositif médical :
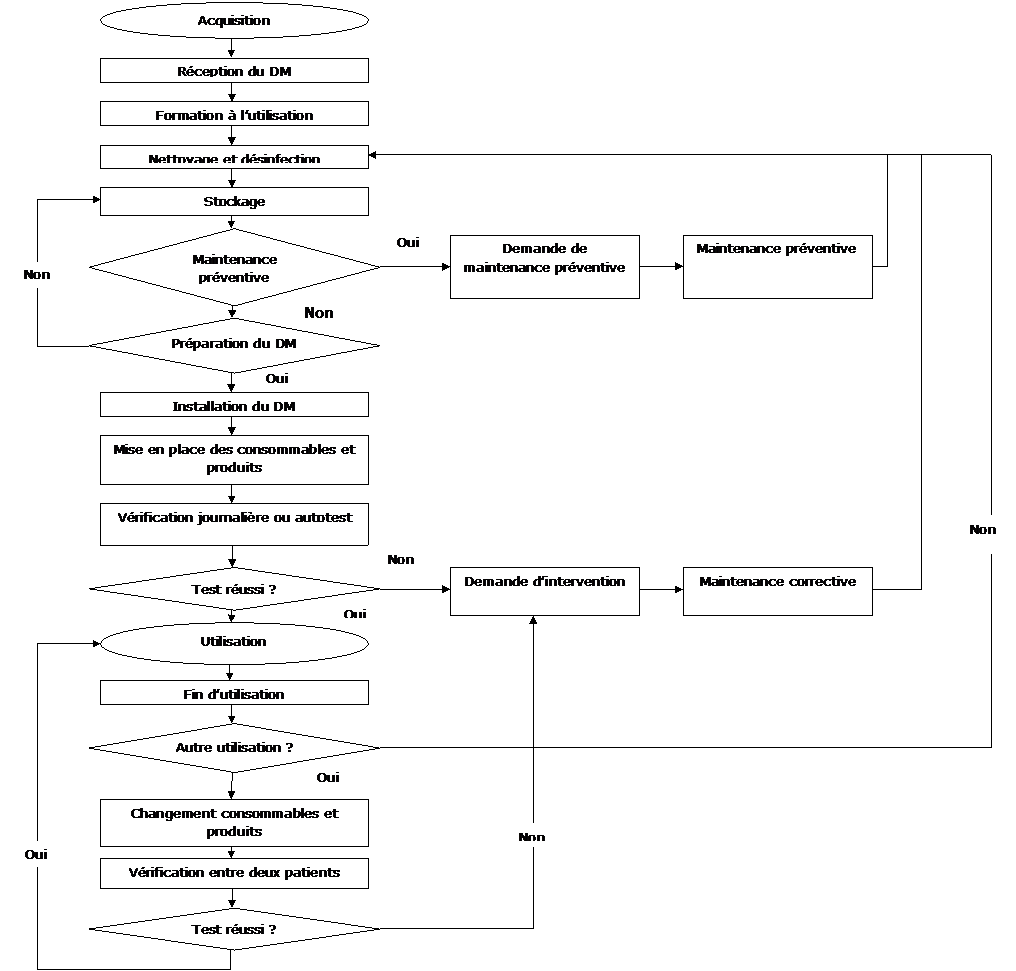
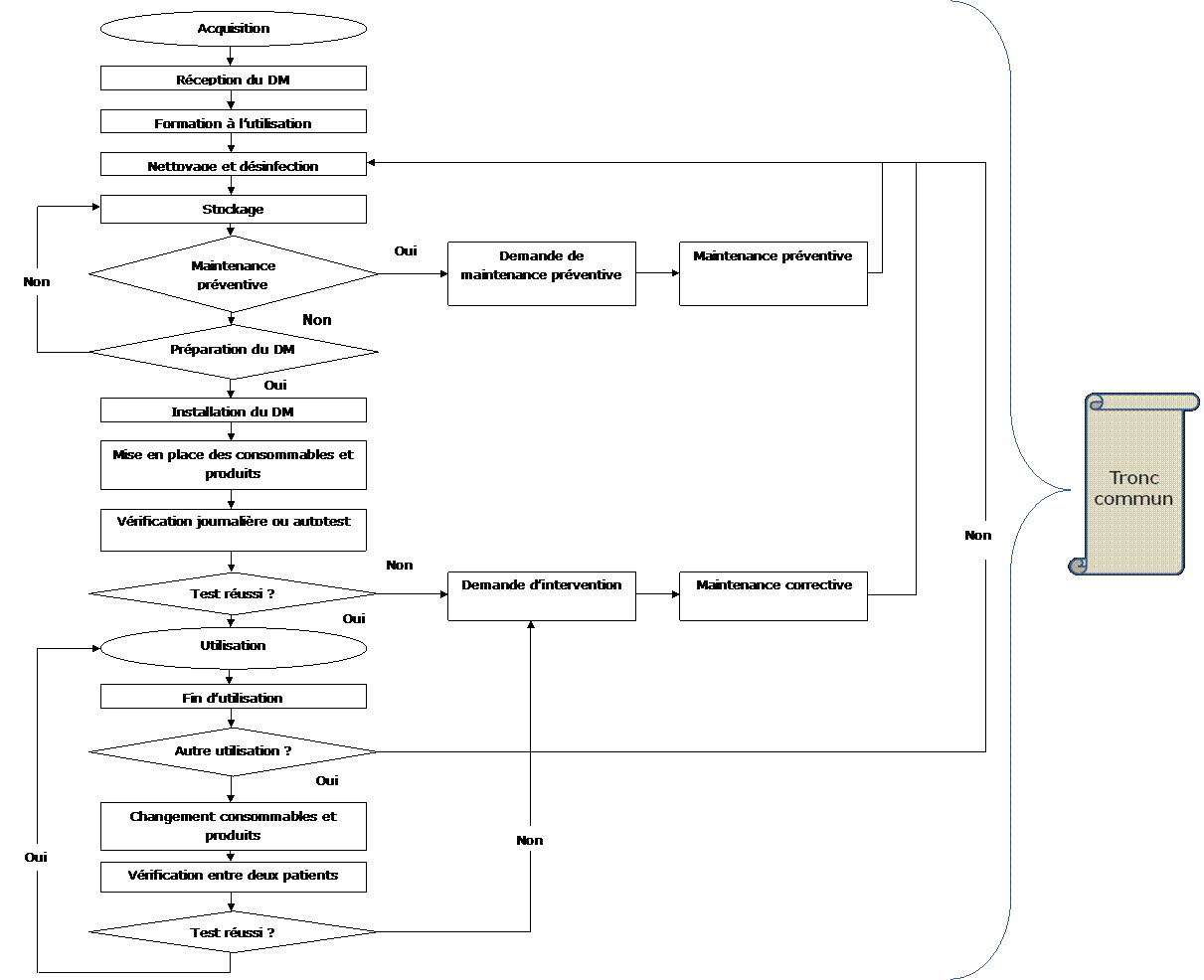
|
Figure 15 : Logigramme original du cycle de
vie d'un DM
|
VIII.
Les différentes étapes :
a)
Acquisition :
• Il est
nécessaire de définir précisément et
préalablement les besoins à satisfaire :
o En terme de
fonctionnalités (ex : type de patient, type de pathologie,
nature de l’activité du service utilisateur…)
o En
prestations annexes (négocier la formation par le constructeur,
la documentation…)
b)
Réception :
• Il faut s’assurer de
la présence d’un manuel d’utilisation en français
• Il convient
de prendre en compte le domaine d’utilisation du dispositif
médical (ex : poids maximum, âge limite…)
• Il est
indispensable de connaitre les contre indications à l’emploi
d’un DM pour en optimiser l’usage et maitriser le domaine d’utilisation
(ex : pas utilisé au bloc opératoire,
compatibilité…)
• Il est
conseillé de maitriser l’interprétation des inscriptions
présentes sur les emballages (symboles…)
• Il est
indispensable de vérifier l’intégrité du DM et de
ses composants
• Il convient
d’avoir établi au préalable les modalités de
réception (livrable conforme à la commande,
conditionnement efficace et intègre, vérification de
l’intégrité du dispositif médical)
c)
Formation à l’utilisation :
• Une Formation
à l’utilisation doit être dispensée par le
constructeur
• Tous les
utilisateurs doivent être formés à l’utilisation du
DM et à tous ses accessoires
• Les notices
d’utilisation des dispositifs médicaux doivent être
accessibles dans les services de soins concernés et
classées logiquement à un endroit connu de tous.
• Une notice
simplifiée sera à disposition des utilisateurs
• Une
formation sera faite si la demande est exprimée par le service
de soins, le correspondant en matériovigilance, les services
techniques et biomédicaux
• Tout nouvel
agent est formé par ses pairs
• Une
formation pourra être organisée et dispensée par le
service biomédical sur demande du service de soins
• Les
instructions d’utilisation, les consignes de sécurité
lors de la manipulation sont connues et accessibles.
• Il
conviendra de connaître ou d’avoir à disposition dans le
service les procédures de fonctionnement en mode
dégradé et suivant le degré de criticité du
DM à utiliser qui permettrons de suppléer aux
éventuelles dysfonctionnements de l’appareil
d)
Nettoyage et désinfection :
• Un protocole interne
de nettoyage est rédigé selon les préconisations
du constructeur, sinon respecter les préconisations du
constructeur
• S’assurer
que le cordon d’alimentation est débranché (Ne pas tirer
sur le cordon pour débrancher la fiche de la prise de courant)
• S’assurer
de la condamnation des fonctions électriques si le DM
possède une batterie
• Si un DM ou
des parties d’un DM doivent être envoyés en blanchisserie
pour nettoyage (ex : sangles de lève-personnes,
éléments de dispositifs de contention ou autres parties
textiles), il est pour le premier envoi, indispensable de s’assurer que
ce service prestataire possède la fiche d’entretien des
composantes du DM à traiter, qu’il est apte à prendre en
charge ce traitement et qu’il s’engage à la non
détérioration des divers éléments.
De plus, il faut établir
un protocole de conditionnement de ces composantes pour qu’elles soient
reconnaissables facilement, ne soient pas confondues et soient
traitées en priorité si elles ne sont pas en nombre
suffisant pour ne pas créer de situation de manque.
e)
Stockage :
• Il convient en
fonction du DM à stocker de vérifier les
différents paramètres préconisé par le
constructeur pour ce stockage (ex : température,
hygrométrie, présence de lumière proscrite ou non,
accès…)
f)
Maintenance :
• Il est
nécessaire qu’une fréquence de maintenance
préventive des DM soit définie soit par le service ayant
en charge la maintenance, soit par une définition de cette
périodicité consensuelle entre le service utilisateur et
le service de maintenance
• Il est
obligatoire d’assurer la traçabilité et donc le suivi des
diverses opérations de maintenance
•
L’utilisation d’un DM défectueux est à proscrire
• Il faut
signaler, sans attendre tout dysfonctionnement, au service assurant la
maintenance
• Lorsqu’un
DM doit être envoyé en réparation ou en entretien
programmé, il convient de prendre soin de le nettoyer et de le
désinfecter avant envoi
g)
Préparation du dispositif médical :
• Il convient de
vérifier l’intégrité du dispositif médical
• Il convient
de vérifier les connexions à l’électricité
et aux différents fluides et la disponibilité de
consommables
h)
Mise en place des consommables et produits :
• Il est
recommandé de veiller à la Compatibilité des
produits, accessoires et consommables à mettre en place mais
aussi et surtout la date limite d’utilisation qui doit assurer un
fonctionnement en continu du DM
• Il faut
exercer une veille minutieuse quant à l’intégrité
des emballages des consommables et produits à mettre en place
• Lors de la
mise en place de nouveaux consommables et produits, il faut
contrôler les dates limites d’utilisation des reliquats du stock
antérieur et mettre en place un processus qui vise à
utiliser en priorité les articles dont la DLU présente le
moins de marge
• La lecture
des mentions sur les emballages est fortement conseillée et
permet de ne pas passer à côté de paramètres
importants
i)
Utilisation :
• Il est primordial
lors de l’’utilisation d’un DM de respecter les consignes du fabriquant
• Il convient
de se laver les mains avant l’utilisation d’un DM
• Il faut
vérifier l’adéquation du dispositif médical
utilisé par rapport à la fonction à
réaliser, au patient et au contexte clinique
• Il est
nécessaire de vérifier la compatibilité des
produits, accessoires et consommables
• Il faut
régulièrement s’assurer de la présence en nombre
suffisant des produits, accessoires et consommables nécessaires
à usage unique ou non
• Il faut
s’assurer de l’intégrité des emballages, des indicateurs
de stérilisation et des dates limites d’utilisation
(numéros de lots et traçabilité, suffisance en
nombre)
• Il faut
systématiquement s’assurer par une inspection visuelle du bon
état général du dispositif médical
• Il est
primordial de s’assurer que le cordon d’alimentation secteur est en bon
état, correctement enroulé si le dispositif est hors
tension, correctement positionné si le dispositif est sous
tension
• Il convient
de vérifier les connexions aux sources d’énergie
(électricité et fluides médicaux) Il sera bon de
s’assurer par la présence d’un voyant de mise sous tension
témoigne du branchement de l’appareil
• Si le
dispositif médical possède des batteries, il faut
s’assurer que celles-ci sont chargées et que l’appareil est
parfaitement opérationnel
• Il faut
effectuer le suivi de la procédure de test recommandée
par le fabriquant (ex : autotest), voire réalisation d’une
simulation d’utilisation selon la nature du dispositif médical
et son degré de criticité
• Il convient
d’adapter les paramètres et les alarmes à régler
en fonction du patient si le DM en possède
• Il faut
s’assurer que la télécommande est en bon état de
fonctionnement si le dispositif en possède une
• Si le
dispositif est monté sur roues, il est nécessaire de
vérifier leur bon fonctionnement
• Il est
indispensable de s’assurer que les freins de l’appareil, s’il y a, sont
fonctionnels et efficaces
• Il faut
inspecter la liberté de mouvement des articulations du DM s’il
en possède
• Il faut
veiller au bon positionnement des tubulures par rapport au DM
• Il convient
de s’assurer de la bonne méthode de poussée du DM pour
son déplacement
• Il est
nécessaire de s’interroger sur la notion de sauvegarde et
d’archivage des différentes données relatives au patient
ou non et de mettre en place des procédures adaptées aux
données à sauvegarder (ne pas exclure la notion de double
sauvegarde)
• Il est
préférable d’éviter de causer des chocs sur un DM
• Tout DM
ayant subi un choc ou étant l’objet d’une suspicion de choc doit
être envoyé au service technique le prenant en charge pour
vérification avant remise en service
• Lorsqu’un
dispositif médical doit être envoyé en
réparation ou en entretien programmé, il convient de
prendre soin de le nettoyer et de le désinfecter avant envoi
• Lorsqu’un
service de soins fait appel au service technique concerné pour
intervenir dans une chambre occupée, le personnel de ce dit
service se doit de prévenir le technicien intervenant des
règles d’hygiène et précautions à observer
en fonction du patient et de sa pathologie
• Il faut
prendre les précautions nécessaires à
l’utilisation des dispositifs médicaux stériles
• Il
conviendra de conditionner les DM à stériliser selon le
protocole interne à l’établissement
j)
Fin d’utilisation :
• Il est, pour une
question d’organisation, recommandé de remettre en l’état
initial un DM en prévision de sa prochaine utilisation
k)
Réforme des dispositifs médicaux :
• Lors de la
réforme d’un DM, il convient de s’assurer de réformer
l’ensemble des accessoires, consommables et documentations
spécifiques qui y sont relatifs (Ceci afin d’éviter la
réutilisation de matériels non compatibles)
Annexe
N° 2 :
LES LITS MEDICAUX
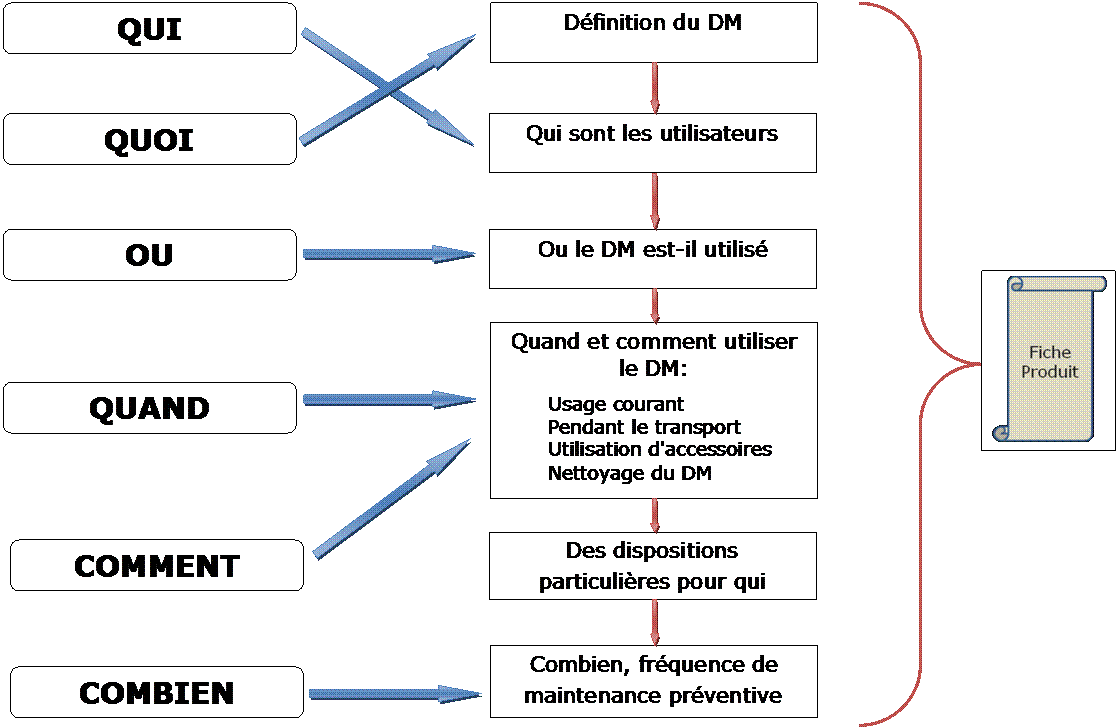
Définition du lit médical:
Un lit médical est un dispositif médical sur lequel est
installé un patient en position couchée ou semi
couchée afin qu’il se repose ou dorme dans des conditions de
confort acceptable compatibles avec son état de santé et
qu’il puisse y recevoir des soins.
Le lit médical est à hauteur variable lorsqu’il autorise,
par des moyens électriques et/ou mécaniques, sur commande
du personnel soignant et/ou du patient, le réglage de la hauteur
de couchage par rapport au sol.
Ce réglage permet entre autres :
• De faciliter au patient sa sortie du lit ou son
couchage
• De limiter les contraintes de travail lors des
soins ou manipulations de patient et lors des opérations
d’entretien du lit
• De réduire les conséquences de chute
de patient
Qui sont les utilisateurs :
Les utilisateurs des lits
médicaux sont principalement les infirmières, les aides
soignantes, les brancardiers et les patients eux-mêmes, toutefois
les agents des services hospitaliers seront aussi amenés
à manipuler les lits notamment lors des opérations de
nettoyage et de désinfection.
Ou les lits médicaux sont-ils
utilisés:
Les lits médicaux sont utilisés dans
les services de soins à l’hôpital, en établissement
d’hospitalisation de la personne âgée mais aussi au
domicile des patients.
Des dispositions spéciales pourront être prises en
fonction de l’état physique et psychique du patient et
conduiront parfois à une utilisation plus restrictive du lit
médical.
Il semble bon de mettre aussi en évidence que les lits
médicaux utilisés en service de pédiatrie doivent
présenter un espace entre barreaux inférieur ou
égal à 65mm (se reporter à la fiche « Lits
pédiatriques » réf : Fiche DM-N° 05).
Quand et comment utiliser les lits
médicaux:
Une formation
spécifique à l’utilisation des lits médicaux doit
être organisée, elle intégrera les incontournables
manœuvres de remise à plat en urgence du lit nécessaire
en cas de réanimation.
En
usage
courant :
Il faut tout d’abord
s’assurer que le poids du patient est compatible avec la charge maximum
admissible par le lit (ATTENTION : le poids de tout dispositif
placé dans le lit s’ajoute à celui du patient comme par
exemple l’utilisation d’un matelas à eau).
Il est impératif de s’assurer que les freins de roues
fonctionnent correctement et sont efficaces.
Il est fortement conseillé de ramener le lit en position basse
en dehors des soins ou lorsque le patient n’est pas sous surveillance
directe.
Si le lit doit être manœuvré il faudra veiller à ne
pas coincer ou arracher le câble d’alimentation ou le câble
de la télécommande.
Pour toute utilisation du relève buste et du relève
jambes il faut au préalable s’assurer que rien (accessoires,
objets divers, personnes, …) ne se trouve entre les parties à
mettre en mouvement.
Pendant
le
transport :
Il est indispensable de
verrouiller les fonctions électriques lors du transport du lit
si celui-ci est équipé d’une batterie et de s’assurer que
le cordon d’alimentation ainsi que celui de la
télécommande sont convenablement attachés au lit
et n’entrent pas en contact avec le sol ou les roues.
Il convient aussi de s’assurer des serrages de la tête et du pied
de lit, notamment si le lit est amené à être
manœuvré dans les pentes.
Utilisation
d’accessoires (ex : tiges porte sérum, barrières…) :
Il est impératif de
s’assurer de la compatibilité des accessoires avec les lits
médicaux. (Pour l’utilisation de barrières de lit se
reporter à la fiche « barrières de lit »
réf : Fiche DM-N° 02).
Lors de l’utilisation d’un matelas anti-escarres il est important de
tenir compte de sa hauteur notamment lors de son utilisation
simultanée avec des barrières de lit.
Pendant
la
phase de nettoyage :
Avant de procéder
à au nettoyage du lit il est vivement recommandé de
veiller à ce que le cordon d’alimentation soit
débranché et que les fonctions électriques (s’il y
a une batterie) soient désactivées pour prévenir
tout choc électrique et tout risque de pincement lié
à des mouvements inattendus du lit.
Il faudra éviter de laver les lits à grande eau et se
reporter à la documentation du constructeur pour connaitre la
température maximale de la solution à appliquer lors du
nettoyage.
Des
dispositions particulières pour qui :
Pour les patients à
autonomie réduite il faut installer le patient le plus
ergonomiquement possible (accès facile à la
télécommande, au chevet) et porter une attention
particulière au parfait freinage du lit qui s’avèrera
déterminant à sa stabilité lors de la descente ou
de la montée du patient sur celui-ci.
Pour les patients agités il faudra s’interroger sur la
possibilité de laisser ou non à disposition du patient la
télécommande et sur la nécessité de la pose
de barrières de lit (se reporter à la fiche «
barrières de lit » réf : Fiche DM-N° 02).
Il sera bon de s’interroger sur une méthode de reconnaissance
visuelle facile de correspondance entre lit et barrières (par
exemple par la mise en place d’un code couleur, d’une identification
unique, de photographies…).
Il est conseillé de s’interroger sur la nécessité
d’expliquer aux personnes entourant le patient le fonctionnement du lit
et la marche à suivre pour mettre en place ou enlever les
barrières et d’informer ce même entourage des dispositions
à prendre si le patient décide en leur présence
d’enjamber les barrières.
Combien,
fréquence de maintenance préventive :
En fonction d’une
étude des risques liés à l’utilisation du lit
médical (par exemple selon les patients à prendre en
charge, le transport des lits…) le service utilisateur et le service en
charge de la maintenance devront conjointement définir la
périodicité de la maintenance préventive en tenant
compte des recommandations du constructeur.
Annexe
N° 3 :
LES BARRIERES DE LIT
Définition :
Les barrières de lit sont des dispositifs médicaux et un
moyen de contention direct.
La contention physique est l’utilisation de tous les moyens,
méthodes, matériels ou vêtements qui
empêchent ou limitent les capacités de mobilisation
volontaire de tout ou partie du corps dans le seul but d’obtenir une
sécurité physique pour une personne qui présente
un comportement estimé dangereux ou mal adapté.
Qui sont les utilisateurs :
Les utilisateurs des
barrières de lit sont principalement les infirmières, les
aides soignantes et les brancardiers toutefois les agents des services
hospitaliers seront aussi amenés à manipuler les
barrières de lit notamment lors des opérations de
nettoyage.
Les personnes proches des patients sont aussi des utilisateurs
notamment dans le cas de l’hospitalisation à domicile souvent
chez la personne âgée.
Ou les barrières de lit sont-elles
utilisées :
Les barrières de lit
sont utilisées dans les services de soins à
l’hôpital, dans les établissements d’hébergement de
la personne âgée mais aussi au domicile des patients.
L’utilisation de ces barrières ne peut être
effectuée que sur prescription médicale.
Quand et comment utiliser les barrières
de lit :
Les barrières de lit sont une cause principale d’accidents,
il faudra donc être rigoureux et attentif lors de leur
utilisation.
Une formation spécifique à l’utilisation des
barrières doit être organisée. Elle
intégrera la pose, le verrouillage et la connaissance des
différents éléments du lit et leur
compatibilité. Cette formation s’appuiera sur les
recommandations des fournisseurs.
Installation
:
Il faut tout d’abord veiller à la compatibilité des
barrières avec le lit, puis pour les barrières
réversibles il convient de tenir compte de l’état du
patient et du risque à couvrir.
Il sera bon de s’interroger sur une méthode de reconnaissance
visuelle facile de correspondance entre lit et barrières (par
exemple par la mise en place d’un code couleur, d’une identification
unique, de photographies…).
Il est fortement conseillé d’être attentif au
déclic audible lors du verrouillage automatique, ce
déclic est garant du bon enclenchement de celle-ci et donc d’une
position sécurisée de la barrière.
Pour s’assurer du bon verrouillage des barrières en position
haute il est préférable d’exercer un effort dans le sens
du déverrouillage (sens inverse au sens de verrouillage).
Utilisation
:
Lors de l’utilisation de barrières escamotables, il faut
vérifier qu’il s’agit bien d’une barrière droite et d’une
barrière gauche et non de deux barrières de même
côté.
Il faut absolument éviter les bricolages qui pourraient
provoquer un décrochement des barrières.
L’utilisation de protections de barrières de lit peut
prévenir certains piégeages.
Des
dispositions particulières pour qui :
Il faut adapter la surveillance du patient notamment s’il
fait partie d’une population à risques (Personne
âgée, de petite taille, agitée, présentant
un état confusionnel…)
Il faut veiller dans les services de pédiatrie à ce que
l’espace entre barreaux soit inférieur ou égal à
65 mm.
Il est conseillé de s’interroger sur la nécessité
d’expliquer aux personnes entourant le patient comment on met en place
ou on enlève une barrière et d’informer ce même
entourage des dispositions à prendre si le patient décide
en leur présence d’enjamber les barrières.
Combien,
fréquence de maintenance préventive :
En fonction d’une
étude des risques liés à l’utilisation du lit
médical (par exemple selon les patients à prendre en
charge, le transport des lits…) le service utilisateur et le service en
charge de la maintenance devront conjointement définir la
périodicité de la maintenance préventive en tenant
compte des recommandations du constructeur.
Annexe
N° 4 :
LES LEVE-PERSONNES
Définition du
lève-personnes:
Le lève-personnes est un appareil qui permet de soulever,
de transférer ou de déplacer une personne
handicapée : grand handicapé, amputé des membres
inférieurs, personne âgée souffrant de troubles de
motricité, malade opéré récemment, personne
obèse…
Il constitue pour le personnel soignant et l’entourage de la personne
un moyen permettant de transférer seul et sans efforts physiques
importants, une personne dans les conditions optimales de confort et de
sécurité pour cette dernière.
Il existe différents types de lève-personnes :
• Les lève-personnes mobiles, qui peuvent
être déplacés librement sur le sol
• Les lève-personnes fixés au plafond :
lève-personnes aériens comprenant un système de
cheminement (rail de transfert)
• Les lève-personnes d’aide à la
verticalisation et/ou au levage, dans lesquels la masse de la personne
est en partie soutenue par un repose-pieds ou un équipement
semblable
• Les lève-personnes de bain et/ou de piscine…
• Les lève-personnes muraux
Les lève-personnes peuvent être dotés d’un
système de pesée.
Qui sont les utilisateurs des
lève-personnes:
Les utilisateurs des
lève-personnes sont principalement les infirmières, les
aides soignantes, les brancardiers et les proches du patient qui sont
amenés à le transporter, toutefois les agents des
services hospitaliers sont aussi amenés à manipuler les
lève-personnes notamment lors des opérations de nettoyage.
Ou les lève-personnes sont-ils
utilisés:
Les lève-personnes
sont utilisés dans les établissements collectifs
(établissements hospitaliers, établissements
d’hébergement de la personne âgée,
résidences pour personnes handicapées) et à
domicile pour des opérations telles que le transfert du lit au
fauteuil, aux toilettes, à une baignoire.
Quand et comment utiliser les
lève-personnes:
Tous les utilisateurs doivent être formés à
l’utilisation du lève-personnes et à tous ses accessoires
En
usage courant :
Il faut tout d’abord s’assurer que le poids du patient est
compatible avec la charge maximum admissible par le
lève-personnes.
Le choix de l’élément de soutien se fait en fonction de
la pathologie ou du type de handicap du patient.
Il faut ensuite contrôler la liberté de mouvement des
articulations tel que le bras de levage, vérifier l’état
des différentes sangles, des éléments de soutien
et de leurs attaches respectives (Pas de coutures
dégradées, de traces d’usure…) puis il sera
déterminant de s’assurer du bon positionnement des sangles sur
la barre de préhension et enfin de veiller que les sangles ne se
croisent pas et qu’elles n’aient pas de plis.
Pendant
le transport :
Il faut tout d’abord s’assurer que le lève-personnes et
conçu pour effectuer du transport de patient.
Il convient de s’assurer que le sol est plat, d’éloigner ou de
prévoir le passage pour contourner d’éventuels obstacles
et de pratiquer la bonne méthode de poussée du
lève-personnes pour son déplacement.
Lors de la levée ou de la descente il ne faudra jamais mettre
les freins afin que l’appareil se positionne correctement dans l’axe du
patient.
Pendant
la phase de nettoyage :
Il est impératif de respecter les préconisations du
constructeur pour le nettoyage des différentes sangles et
éléments de soutien afin d’en maintenir
l’intégrité.
Des
dispositions particulières pour qui :
Selon la pathologie du patient (ex : patient agité ou
autres…) et pour sa sécurité il faudra s’interroger sur
la nécessité qu’un tiers accompagne le déplacement
de ce dernier alors qu’une autre personne assure la poussée du
lève-personnes.
Combien,
fréquence de maintenance préventive :
En fonction d’une
étude des risques liés à l’utilisation du
lève-personnes (par exemple selon les patients à prendre
en charge, le transport…) le service utilisateur et le service en
charge de la maintenance devront conjointement définir la
périodicité de la maintenance préventive en tenant
compte des recommandations du constructeur.
Annexe
N° 5 :
LES DISPOSITIFS DE CONTENTION
Définition de la contention:
La contention physique est l’utilisation de tous les moyens,
méthodes, matériels ou vêtements qui
empêchent ou limitent les capacités de mobilisation
volontaire de tout ou partie du corps dans le seul but d’obtenir une
sécurité physique pour une personne qui présente
un comportement estimé dangereux ou mal adapté.
La contention ne peut être ôtée facilement, elle
restreint la liberté de mouvement ainsi que, parfois,
l’accès à son propre corps et suppose l’intervention d’un
tiers à la mise en place et à l’enlèvement.
Il existe une grande diversité de moyens et de techniques de
contention physique. Parmi les moyens utilisés, on peut citer
les moyens spécifiques comme :
• les gilets et les sangles thoraciques
• les ceintures
• les attaches de poignets et de chevilles
• les sièges gériatriques, les
sièges avec un adaptable fixé
• les barrières de lit
• …
Qui sont les utilisateurs des matériels
de contention:
Les utilisateurs des
matériels de contention sont principalement les
infirmières, les aides soignantes et les brancardiers, toutefois
les agents des services hospitaliers ainsi que les agents de
blanchisserie seront aussi amenés à manipuler les
matériels de contention lors des opérations de
nettoyage et ou de lavage.
Ou les matériels de contention sont-ils
utilisés:
Les matériels de
contention sont utilisés dans les services de soins à
l’hôpital, en établissement d’hospitalisation de la
personne âgée mais aussi au domicile des patients.
Quand et comment utiliser les matériels
de contention:
Une formation
spécifique à l’utilisation des matériels de
contention doit être organisée, elle intégrera un
module de sensibilisation aux risques liés à leur
utilisation.
La décision d'immobiliser au lit ou au fauteuil une personne
relève d’une décision médicale. Une
réévaluation, au moins journalière, de la
nécessité de poursuivre la contention doit être
réalisée par le médecin prescripteur et
l'équipe soignante.
En
usage courant :
Il convient de rechercher les conditions et les moyens
spécifiques les moins restrictifs et les plus adaptés au
patient (en fonction de son état physique et psychologique…)
pour la durée de la contention. Une certaine liberté de
mouvement doit être recherchée.
Il est conseillé de choisir le matériel au cas par cas en
adéquation avec la tenue vestimentaire du patient, le mauvais
choix de matériel de contention peut avoir des
conséquences dramatiques, il est donc essentiel que le
matériel de contention soit adapté à la taille du
patient, aux mouvements que l’on veut contraindre et garantisse son
confort et sa sécurité.
Il faut régulièrement vérifier l’état des
sangles et des parties matelassées prévues aux divers
points de contention (Pas de coutures dégradées, de
traces d’usure…).
Il faut éviter dans la mesure du possible d’attacher les
dispositifs de contention à la tête de lit.
Dans le cas de contention du patient au lit, il faut fixer le
matériel sur les parties fixes du lit (ex : au sommier ou au
cadre du lit mais jamais au matelas ni aux barrières).
Il faut, dans le cas d’un lit réglable, fixer les contentions
aux parties qui bougent avec le patient.
Il est fortement conseillé de programmer et d’effectuer une
surveillance adaptée, à intervalles courts et
réguliers, pour palier aux risques cutanés dus aux points
de contention et aux points d’appui du patient.
Le recours à tout moyen ou matériel
détourné de son usage, notamment les draps de lit ou
vêtements, doit être absolument évité compte
tenu des risques qu'ils présentent.
Il convient si le patient est maintenu en position allongé de
surélever la tête du lit notamment pour les sujets
présentant des troubles digestifs (ex : à type de
nausées, de vomissements et encore de troubles de la
déglutition).
Pendant
le transport :
Lors du transport, il faut
apporter une attention particulière sur le comportement du
matériel de contention associé aux éventuelles
secousses que peut engendrer le transport (Tension des sangles sur un
point d’appui pouvant causer des lésions cutanées voire
un effet de strangulation).
Utilisation
d’accessoires :
Il faut s’interroger et veiller à la
compatibilité et à la complémentarité des
matériels de contention, en effet il s’avèrera parfois
nécessaire d’utiliser plusieurs matériels de contention
simultanément pour prévenir de l’insuffisance d’un seul
de ces matériels qui peut être à l’origine de
situations néfastes voire dangereuses.
Pendant
la phase de nettoyage :
Si un matériel de contention doit être envoyé
en blanchisserie pour son nettoyage, il convient de s’assurer de la
correcte identification de celui-ci avant envoi, ceci afin
d’éviter par un traitement mal adapté sa
détérioration totale ou partielle, ou sa perte.
Nota : Voir dans tronc commun les pré-requis pour un envoi en
blanchisserie.
Combien,
fréquence de maintenance préventive :
En fonction d’une
étude des risques liés à l’utilisation du
matériel de contention (par exemple selon les patients à
prendre en charge…) le service utilisateur et le service en charge de
la maintenance devront conjointement définir la
périodicité de la maintenance préventive en tenant
compte des recommandations du constructeur.
Annexe
N° 6 :
LES LITS PEDIATRIQUES COMMUNEMENT APPELES
« LITS PARC » A USAGE MEDICAL
Définition du lit médical:
Un lit médical est un dispositif médical sur lequel
est installé un patient en position couchée ou semi
couchée afin qu’il se repose ou dorme dans des conditions de
confort acceptable compatibles avec son état de santé et
qu’il puisse y recevoir des soins.
Les lits parcs ont pour particularité
d’assurer la sécurité aux enfants qui peuvent
déjà se tenir debout dans le lit.
Qui sont les utilisateurs :
Les utilisateurs des lits
médicaux sont principalement les infirmières, les aides
soignantes, les brancardiers, les proches des enfants, les agents des
services hospitaliers seront aussi amenés à manipuler les
lits notamment lors des opérations de nettoyage et de
désinfection.
Ou les lits pédiatriques sont-ils
utilisés:
Les lits pédiatriques
sont utilisés à l’hôpital dans les services de
pédiatrie, de néonatalogie, de chirurgie infantile et
dans le cadre d’un service d’hospitalisation à domicile (HAD)
les lits parcs peuvent être présents au domicile des
patients.
Quand et comment utiliser les lits
pédiatriques:
Une formation
spécifique à l’utilisation des lits pédiatriques
doit être organisée tout particulièrement pour les
manœuvres de la barrière.
En
usage courant :
Il faut tout d’abord s’assurer que le poids du patient est
compatible avec la charge maximum admissible par le lit (le poids de
tout dispositif placé dans le lit s’ajoute à celui du
patient comme par exemple l’utilisation d’un matelas à eau).
Il faut s’assurer que le patient se situe dans la tranche d’âge
prévue par le constructeur pour le lit utilisé et du
développement psychomoteur de l’enfant (ATTENTION : Si une
charge maximum est préconisée par le constructeur, il
faut s’assurer de ne pas dépasser celle-ci par l’ajout
d’accessoires tels que les matelas à eau et/ou autres
accessoires).
Il est conseillé de définir un protocole permettant le
choix du lit le mieux adapté.
Il est impératif de s’assurer que les freins de roues
fonctionnent correctement et sont efficaces.
Pendant
le transport :
Il est conseillé de veiller au maintien en position
couchée de l’enfant dans le lit parc pour prévenir les
chutes lors du déplacement.
Utilisation d’accessoires (ex : tiges porte sérum,
barrières…) :
Pendant
la phase de nettoyage :
Il faudra éviter de laver les lits à grande eau et
se reporter à la documentation du constructeur pour connaitre la
température maximale de la solution à appliquer lors du
nettoyage.
Des
dispositions particulières pour qui :
La nouvelle réglementation impose aux barrières des
lits parcs un espace entre barreaux inférieur ou égal
à 65mm.
Il est conseillé de s’interroger sur la nécessité
d’expliquer tout particulièrement aux parents le fonctionnement
du lit et la marche à suivre pour mettre en place ou enlever les
barrières et de les informer des dispositions à prendre
si l’enfant décide en leur présence d’enjamber les
barrières.
Pour les petits berceaux qui sont prévus pour accueillir les
bébés de la naissance à l’âge de six mois ou
tant qu’ils ne sont pas capables de se mettre debout, il faut
éviter de mettre des tours de lits afin de laisser l’air
circuler.
Combien,
fréquence de maintenance préventive :
En fonction d’une
étude des risques liés à l’utilisation du lit
pédiatrique (par exemple selon les patients à prendre en
charge, le transport des lits…) le service utilisateur et le service en
charge de la maintenance devront conjointement définir la
périodicité de la maintenance préventive en tenant
compte des recommandations du constructeur.
Annexe
N° 7 :
QUESTIONNAIRE
ELABORATION
D'UN GUIDE DE BONNE UTILISATION DE CERTAINS DISPOSITIFS MEDICAUX
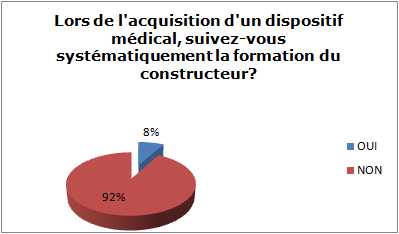
Lors de
l’acquisition d’un DM, suivez-vous systématiquement la formation
du constructeur ?
OUI
NON
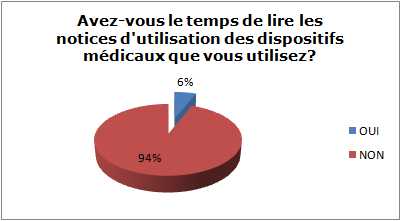
Avez-vous le temps de lire les notices
d’utilisation des DM que vous utilisez ?
OUI
NON
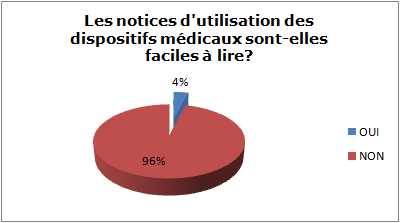
Les notices d’utilisation des DM
sont-elles faciles à lire ?
OUI
NON
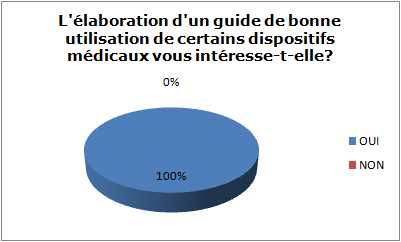
L’élaboration d’un guide de bonne
utilisation de certains DM vous intéresse-t-elle ?
OUI
NON
DM : Dispositif Médical
Rayez les mentions inutiles.