|
Avertissement
|
Si vous arrivez
directement sur cette page, sachez que ce travail est un rapport
d'étudiants et doit être pris comme tel. Il peut donc
comporter des imperfections ou des imprécisions que le lecteur
doit admettre et donc supporter. Il a été
réalisé pendant la période de formation et
constitue avant-tout un travail de compilation bibliographique,
d'initiation et d'analyse sur des thématiques associées
aux technologies biomédicales. Nous
ne
faisons
aucun usage commercial et la duplication est libre. Si vous
avez des raisons de contester ce droit d'usage, merci de nous en faire part .
L'objectif de la présentation sur le Web est de
permettre l'accès à l'information et d'augmenter ainsi
les échanges professionnels. En cas d'usage du document,
n'oubliez pas de le citer comme source bibliographique. Bonne
lecture...
|
|
Contrôle
Qualité en échographie avec élaboration d'un
Travail Pratique.
|

Dominique
FRANCOISE
|

François NILINGIYIMANA |
|

Christophe
VILA
|
|
|
RESUME
Ce
projet
nous a permis de nous intéresser à l’aspect du
contrôle qualité sur les dispositifs médicaux que
sont les échographes.
Après avoir fait un bref rappel sur
l’historique et le fonctionnement des ultrasons et en s’appuyant sur
des textes existants (décrets et normes en vigueurs) ainsi que
nos recherches sur les Equipements de Contrôle de Mesures et
d’Essais (ECME) à savoir les fantômes de tests
échographiques et appareils de sécurité
électrique, nous avons analysé les contrôles
qualité existants et proposé nos axes
d’améliorations à travers la création de notre
propre fiche afin d’aboutir à la mise à jour du T .P
d’échographie existant, pour la formation de futurs techniciens.
mots
clés:
Contrôle qualité, Echographe, Fantômes,Travail
Pratique,Test électrique,Sonde.
|
|
ABSTRACT
This project
allowed us to be interested in the quality control aspect
of the ultrasound scans,medical devices.
After having
exposed a brief reminder of the history and the fonctioning of
ultrasounds with references to existent texts (operatational decrees
and standards) and thanks to our research in «Equipements de
Contrôle de Mesures et d'Essais » (ECME or Tests and
mesures control equipments), that is to say the phantoms of ultrasound
scan tests and electrical security devices, we have analysed the
existing quality control tests and proposed our way of improvement by
creating our own data sheet in order to update
the existing ultrasound scan pratical work used in the training of the
to-be
technicians.
Key words :Quality control,Echograph,Phantom,Work
Practice,Electrical test,Probe.
|
Remerciements
Nous tenons à remercier,
Monsieur Gilbert FARGES, Monsieur
Pol-Manoël FELAN et Monsieur Alain DONADEY notre tuteur de projet
pour leurs compétences, leur aide, leurs conseils et leur
soutien à la réalisation de ce projet d’étude
ainsi que monsieur Meimoun (Cardiologue du Ch. Compiègne)
Monsieur Winninhger (Ingénieur Biomédical) pour leurs
précieux renseignements.
Nous tenons également à remercier toutes les personnes
ayant pris le temps de répondre à notre questionnaire
ainsi qu’aux sociétés que nous avons sollicitées.
Sommaire
Introduction
Ce projet va nous permettre de
nous intéresser à l’aspect du contrôle
qualité sur les dispositifs médicaux que sont les
échographes.
Après avoir fait un bref rappel sur
l’historique et le fonctionnement des ultrasons et en s’appuyant sur
des textes existants (décrets et normes en vigueurs) ainsi que
nos recherches sur les Equipements de Contrôle de Mesures et
d’Essais (ECME) à savoir les fantômes de tests
échographiques et appareils de sécurité
électrique, nous allons analyser les contrôles
qualité existants et proposer nos axes d’améliorations
afin d’aboutir à la mise à jour du T .P
d’échographie, pour la formation de futurs techniciens.
1.
L’échographe
et
son
contrôle
qualité
1.1.
Historique
et
rappel
de
fonctionnement
Les
phénomènes
de
piézo-électricité,
générateurs
d'ultrasons,
ont
été
découverts
en
1880
par
Pierre
Curie
et
son
frère
Jacques.
Pendant
la
Seconde
Guerre
mondiale
et
grâce
à
l'électronique
qui
permet
de
brèves
impulsions,
on
assiste
à
la
naissance
du
sonar.
Ce
n'est
qu'en 1957, au Royaume-Uni,
qu’apparaît le premier
dispositif à balayage manuel permettant l’examen du corps
humain, par réflexion
des ultrasons (échographie).
[1]
L'utilisation
des ultrasons dans le domaine médical, comme méthode de
diagnostic constitue
l'échographie. Lorsque le faisceau d'ultra-sons passe d'un
milieu dans un
autre, au niveau de leur interface, il se trouve
réfléchi, permettant de
recueillir un écho. [1]
1.2.
L'évolution
et
les
différentes
applications
d'un échographe.
Depuis
l'apparition
de
l'échographe,
d'énormes
progrès
sont
apparus.
En
effet,
actuellement
grâce
notamment
aux
différents
modes
échographiques
(Mode
A,
B,
TM,
harmonique,
3D
voire
4D)
de
multiples
applications
s'offrent
aux
échographes
selon
leur
spécificités.
Grâce
à la miniaturisation et
à l’amélioration des technologies, nous pouvons voir
apparaître depuis quelques années, des modèles
réduits voire portatifs avec des caractéristiques
similaires à de gros systèmes.
De plus,
sachant que l'utilisation des ultrasons est totalement non-invasive
cela permet de pouvoir réaliser des échographies en toute
tranquillité et sureté pour les patients (hormis la
possible présence d'artefacts sur l'échographie). C'est
pour cette raison que c'est en gynécologie (obstétrique)
que l'utilisation des ces ultrasons est énormément
utilisée (plusieurs échographies sont d'ailleurs
obligatoires pour chaque grossesse).
En plus de
l'application sur les futures mamans, nous pouvons également
grâce aux échographes, réaliser une multitude
d'examens qui peuvent parfois éviter des IRM ou scanners, plus
couteux avec des délais plus longs et non sans dangers pour le
corps humain.
Ces
applications peuvent être les suivantes :
- Échographie gynécologique et
obstétricale
- Échographie de l'appareil
locomoteur (muscles-tendons)
- Échographie vasculaire + Doppler
- Échographie cardiaque (ou
échocardiographie)
1.3.
Les
limites
des
ultrasons
Outre le fait que les ultrasons soient totalement inoffensifs
pour les patients, il n’est pas possible de réaliser certaines
applications avec un échographe.
En effet, les
ultrasons sont partiellement absorbés ou réfléchis
par les matières qui sont traversées, donc les
signaux perdent de leur efficacité lorsque l’exploration est
profonde.
Lors d’une
échographie, si des tissus trop compacts comme les os, la
présence d’air ou bien par exemple chez des sujets obèses
(la couche lipidique étant importante) les ultrasons ne peuvent
pénétrer.
Les limites
des ultrasons dépendent également des compétences
des praticiens, c’est pour cela que leur remise en question et leurs
formations sont de la plus haute importance.
1.4.
Contexte
et
situation
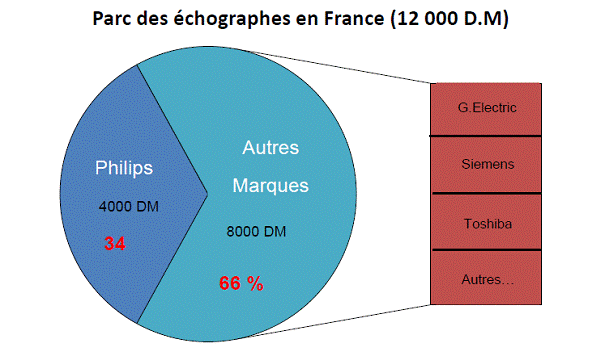
12
000
échographes présents en France dans les
établissements de santé en 2010.
La
société Philips, une des leaders dans ce domaine,
nous a communiqué leurs chiffres de leur part de marché
qui est de 34% ainsi que le nombre de dispositifs en fonctionnement
à ce jour (4000 DM).
Ce qui nous
emmène sur une estimation de 12000 dispositifs installés.
D’autres marques que nous avons contactées nous ont
confirmé ce chiffre (Siemens et General Electric).
Résultats
d’enquête
auprès d’ingénieurs, techniciens et
fabricants.
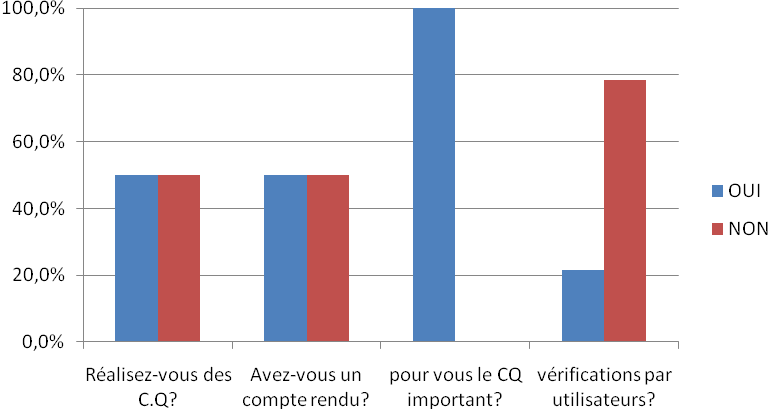 Figure 5
Résultats
de l’enquête
Figure 5
Résultats
de l’enquête
Suite à
l’enquête que nous avons pu réaliser (ANNEXE
1) portant
sur huit questions, nous avons pu constater que peu de contrôle
qualité sont réalisés. Cependant, les parties
prenantes jugent important que le contrôle qualité doit
être effectué, comme l’on peut le constater (100% des
résultats à cette question).
« Comme
en témoigne la proposition d’AcBUS établie à la
fin de l’année 2003 par leurs syndicats, les professionnels sont
unanimement demandeurs d’une démarche qualité nationale,
reconnue.
Cette nécessité de
santé publique est
également un facteur d’estime personnelle, favorisant
l’investissement professionnel ».
Suite à ceci
et au rapport paru en 2005 (suite à une demande de Mr Kouchner)
certaines recommandations pour une démarche qualité sont
apparues pour les examens obstétricaux : [2]
« Il est recommandé de
faire une étude
corrélant les caractéristiques techniques des appareils
et leurs performances cliniques. En attendant, le Comité
Technique retient les critères suivants :
- Echographe de moins de 7
ans,
- Disposant du Doppler pulsé et d’un
ciné-loop d’une capacité d’au moins 200 images,
- Au moins deux sondes, dont une sonde
endo-vaginale,
- Registre de maintenance ». [2]
Un décret
oblige les exploitants à maintenir et contrôler leurs
dispositifs : Décret n° 2001-1154 du 5 décembre 2001
relatif à l'obligation de maintenance et au contrôle de
qualité des dispositifs médicaux.[3]
Arrêté
du 3 mars 2003 fixant les listes des dispositifs médicaux soumis
à l’obligation de maintenance et au contrôle de
qualité mentionnés aux articles L. 5212-1 et D. 665-5-3
du code de la santé publique.[4]
En
résumé, l’arrêté du 3 mars 2003 fixe une
liste de dispositifs médicaux à contrôler. Cette
liste classe les appareils en quatre grandes familles :
- Classe I degré de risque faible
- Classe II a degré de risque moyen
- Classe II b potentiel de risque
élevé
- Classe III potentiel de risque
très sérieux
Seulement la classe II b et
III plus les appareils
ionisant sont obligatoires. Les échographes avec leurs
sondes étant des appareils de classe II a ne sont pas soumis
à cette obligation.Récapitulatif
des
obligations
:
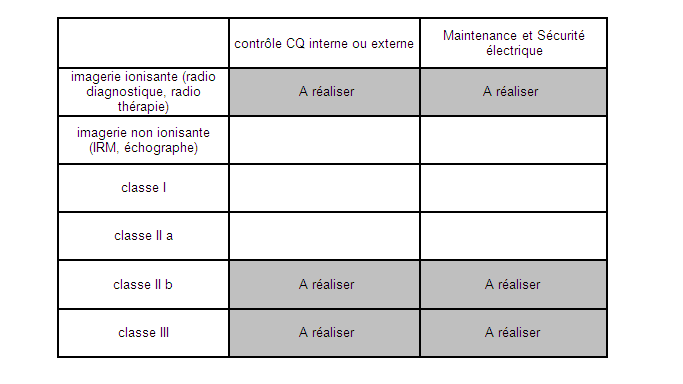
Figure
6
Récapitulatif
des
obligations
de
maintenance [5]
Quelques
normes
relatives
à
l’échographe
:
- GA S99-173 (2004-12-01) Gestion des
risques liés à l'exploitation des échographes dans
les établissements de santé.
- NFC 74-010: sécurité
électrique.
- NFC 74-335: règle de
sécurité, de fonctionnement et performance des appareils
à ultrasons.
- NFC 74-336: classification des
applications diagnostiques spécifiées.
- NFC 74-337: suivi de la qualité
des installations d’échographie.
- Les
échographes doivent
répondre aux normes CEI 60601-1 et CEI 60602-1-1
1.5.
L’analyse
des
risques
simplifiée
selon
la
norme
GA
S99-173
:
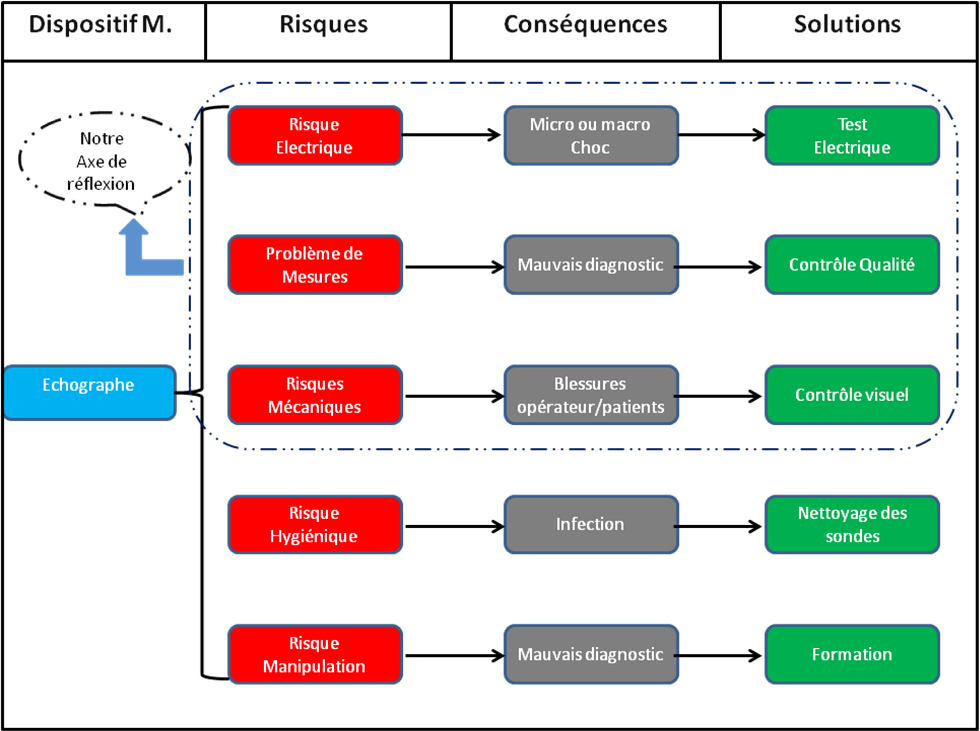
Figure 7
Analyse des risques
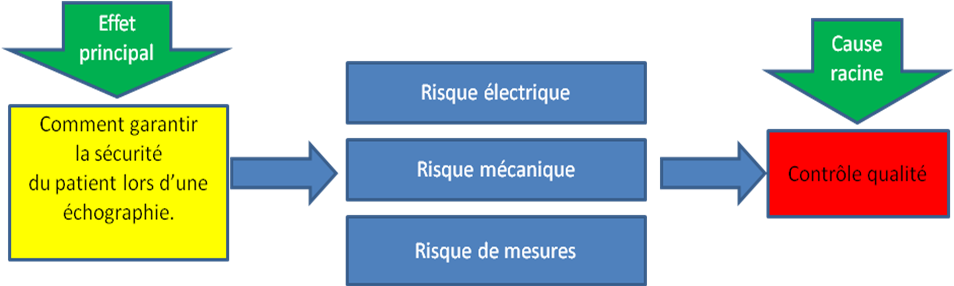
Suite à notre logigramme
nous pouvons déterminer cinq risques majeurs qui peuvent
affecter le patient lors d’un examen :
- Risque électrique :
peut survenir par une défaillance des sondes utilisées ou
sur l’enveloppe de l’appareil lui-même. Cela se traduit par un
courant de fuite qui traverse le patient ce qui pourrait
entraîner un choc sur le patient pouvant aller jusqu’à son
décès. La solution à ce risque et d’effectuer
périodiquement des tests de sécurité
électriques sur l’ensemble du dispositif et de ne jamais
utiliser des sondes qui paraissent en mauvais état.
- Problème
de
mesures : Les mesures obtenues pourraient en effet ne pas
correspondre à la réalité. Le diagnostic patient
serait faussé ce qui aurait pour conséquence des
interventions inutiles (exemple : sur un fœtus, l’épaisseur
nucale est réalisée ce qui permet de déceler une
éventuelle trisomie 21. Si la mesure venait à être
erronée la grossesse pourrait-être interrompue alors que
le fœtus était normal). Le contrôle qualité de
l’imagerie peut palier à ce risque.
- Risque
mécanique : tout risque de blessures corporelles
entrainées par le mauvais fonctionnement ou la rupture de
certains éléments de l’échographe. Exemple : si
une roulette venait à se rompre, l’appareil pourrait basculer
sur le patient ou l’opérateur. C’est pour cette raison qu’un
contrôle visuel de ces différents éléments
est indispensable.
- Risque
hygiénique : Si les sondes ne sont pas nettoyées
et désinfectées correctement cela pourrait entrainer chez
le patient un risque d’infection nosocomiale. Pour neutraliser ce
risque il faut procéder au bon nettoyage des sondes (selon les
recommandations du CLIN) en utilisant des produits adaptés.
- Risque de
manipulation : l’examen échographique est
opérateur dépendant, donc influencé par les
manipulations et interprétations de l’utilisateur. C’est pour
cela que les échographistes doivent suivre une formation
spécifique et faire des remises à niveau. Exemple :
l’arrivée d’un nouvel échographe dans un service ou de
nouvelles fonctionnalités proposées par le dispositif.
Suite
à
cette
analyse
nous
allons
nous
préoccuper
des
trois
risques
sur
lesquels
les
acteurs
biomédicaux
sont
mis
à
contribution.
Les
solutions identifiées à ces problèmes sont les
suivantes :
- Réaliser un Contrôle Qualité
- Réaliser le test de Sécurité Electrique
- Procéder au Contrôle Visuel de
l’intégrité matérielle du dispositif
médical.
Comment
garantir
la
sécurité
du
patient
?
C’est en
faisant un contrôle qualité que nous allons
pouvoir palier à ces différents risques.
1.6.
Enjeux
et
problématique
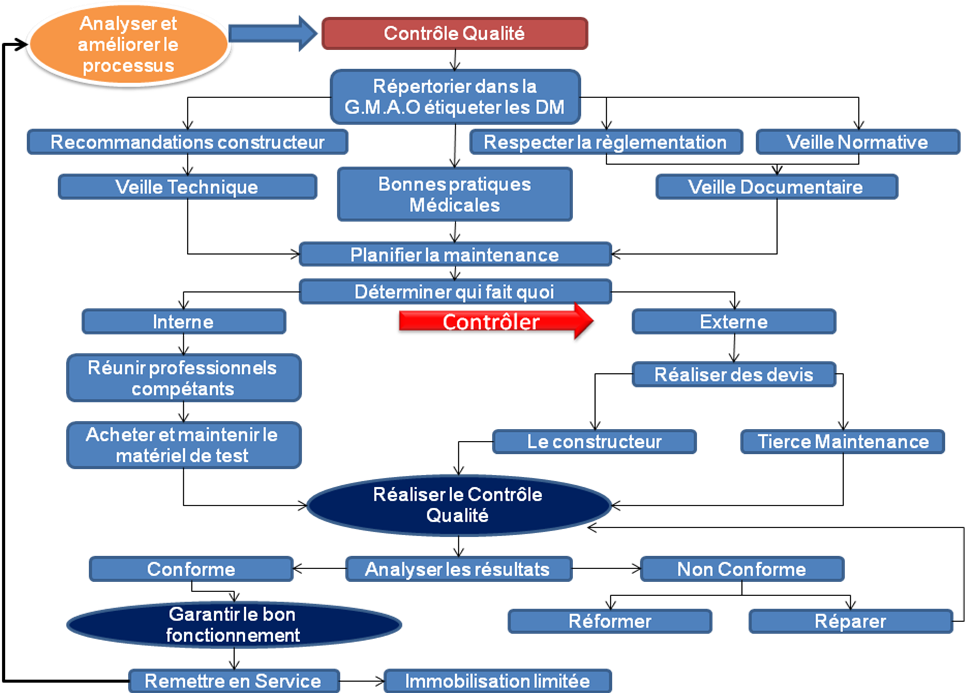
La
première démarche à effectuer sur le dispositif
doit être d’étiqueter et de le répertorier dans une
G.M.A.O afin de pouvoir planifier une maintenance. Il est
préconisé à la mise en service du dispositif, de
réaliser un contrôle de performances et de
sécurité afin de garantir la sécurité aux
patients.
Le
service biomédical doit s'appuyer sur les recommandations
constructeur et les réglementations et normes en vigueurs pour
effectuer les interventions.
Les
techniciens biomédicaux peuvent adhérer à des
associations (telle que l’AFIB, AAMB, ATD etc.) ce qui leur permet de
connaître les nouveautés car notre rôle est de
conseiller, d’informer, de former, de choisir le bon matériel.
Ces
contrôles peuvent être réalisés soit en
interne soit en externe (par le constructeur ou une tierce
maintenance). Cette décision appartient au service
biomédical en fonction des moyens qui lui sont attribués
par l'établissement.
Analyser
les résultats du contrôle qualité : soit ils sont
conformes et l'appareil peut être remis en service, soit ils sont
non conformes et le dispositif doit être réparé (et
à nouveau contrôlé) ou reformé.
Analyser son processus d’action afin d’améliorer en permanence
ces pratiques.
Les
conséquences d'une mauvaise maintenance sur de tels dispositifs
peuvent être problématiques. Car, si un dispositif ne
permet pas de déceler une pathologie ou au contraire de
détecter une anomalie inexistante, alors les conséquences
pour le patient peuvent être graves (maladie qui évolue ou
intervention inutile) et celui-ci serait en droit de demander des
dédommagements pour les préjudices subits.
Il en
suivrait pour l'établissement une lourde charge
financière qui aurait pu être évitée ainsi
qu’un impact sur sa notoriété.
Nous tenons à rappeler qu’il
n’y a pas
d’obligation de contrôle qualité sur ce dispositif.
Alors comment persuader les services économiques de financer ces
actions:
- Pour assurer la fiabilité des examens pour le patient
- Pour éviter une erreur médicale
- Pour justifier sa politique de démarche des bonnes
pratiques biomédicales
- A la demande des praticiens.
1.7.
Objectifs
:
1.7.1.
Réalisation
d’un
contrôle
qualité
Notre
objectif sera d’analyser la fiche type du contrôle qualité
éditée par l'AFIB et de proposer d’éventuelles
améliorations. (ANNEXE 2)
[7]
Sans perdre de
vue les objectifs principaux du contrôle qualité :
- Garantir les résultats
pour le patient
- Mettre à disposition de
l’utilisateur un dispositif fiable
- Valider le travail du service
biomédical.
Tout ceci nous
mène à réfléchir sur la marche à
suivre pour réaliser ces objectifs.
1.7.2. Mise en place d’un T.P
La mise en place d’un T.P va permettre de former les
techniciens à la manipulation des échographes et donc de
leur permettre de réaliser des contrôles qualité.
2.
Les
paramètres
à
mesurer
2.1.
Le
matériel
à
utiliser
Pour
garantir la qualité de l’image nous
devons contrôler les points suivants au moyen de fantômes
et équipements électriques adaptés.(voir tableau
récapitulatif ci-dessous et Annexe 5). Ces ECME doivent être
contrôlés selon la périodicité
préconisée par le fournisseur.
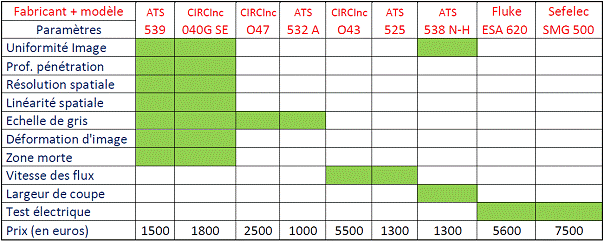 Figure 10
Récapitulatif
des ECME Retour texte
paragraphe 2.4
Figure 10
Récapitulatif
des ECME Retour texte
paragraphe 2.4
2.2. Que
doit-on mesurer, pourquoi ?
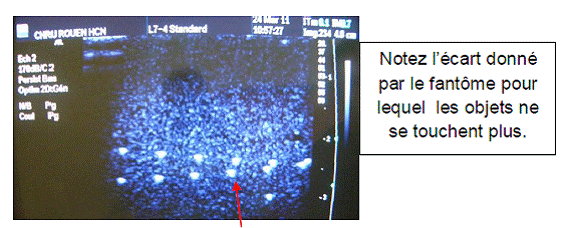
- L’uniformité
de
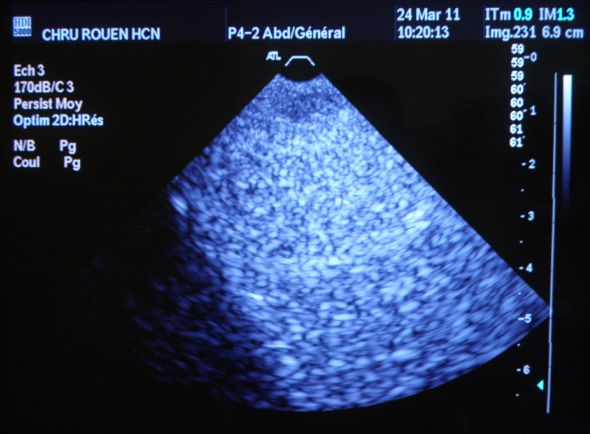
l’image : visualiser à l’écran
l’uniformité de l’image en tous points du champ de vision. (cf.
images ci-dessous). Une image non uniforme laisserait apparaître
des lignes verticales parasites ou zone sombre qui auraient
probablement pour cause un dysfonctionnement de certains transducteurs.
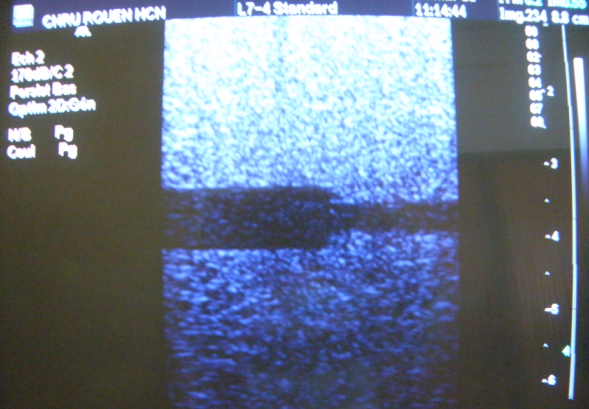
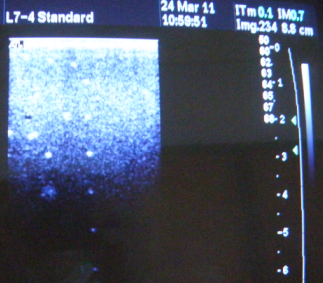
- La profondeur
de pénétration permet de définir la
profondeur maximale d’exploration (dépend des
caractéristiques de chaque sonde).Pour notre exemple ci-dessous
elle correspond à la zone la plus claire.
Figure 13
Profondeur de
pénétration
- La
résolution spatiale (résolution latérale et
axiale) : La résolution est la plus petite distance entre deux
objets situés sur un même plan de coupe. Soit de
façon perpendiculaire à l’axe du faisceau ultrasonore
pour la résolution latérale soit de façon
parallèle pour la résolution axiale. Cette distance
s’exprime en millimètre.
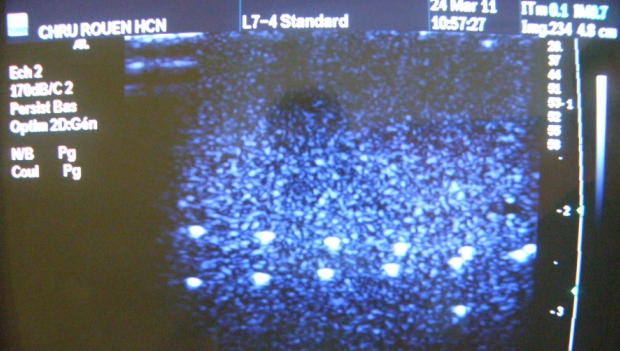
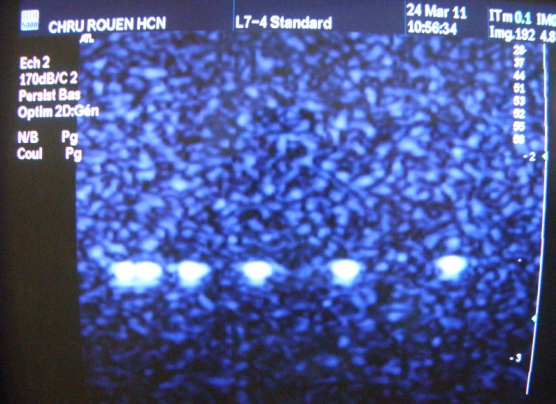
Figure 14
Résolution Axiale
Figure
15
Résolution
Latérale
- La
linéarité
spatiale (latérale et axiale) :
permet de contrôler que la mesure faite à l’écran
corresponde à la réalité. Choisir deux points
distincts sur l’axe des ordonnées et contrôler que cette
distance corresponde à la valeur donnée par le
fantôme. Faire de même avec l’axe des abscisses.
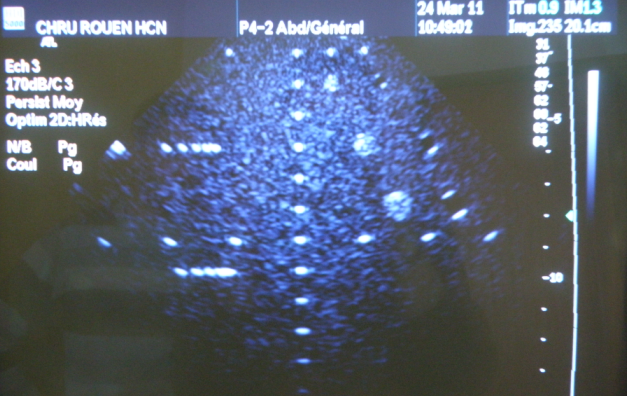 Figure 16
Linéarité spatiale
Figure 16
Linéarité spatiale
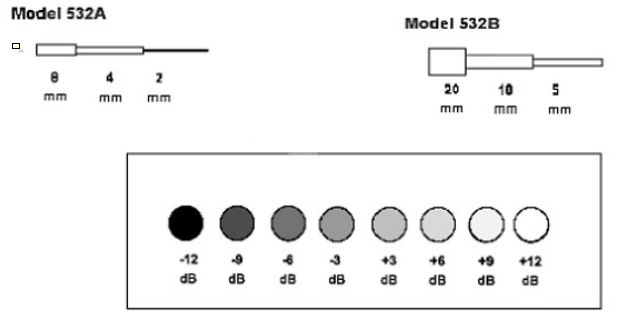
- La mesure de
l’échelle de gris : Nous permet de déterminer pour
chaque sonde les tissus d’impédance différente.
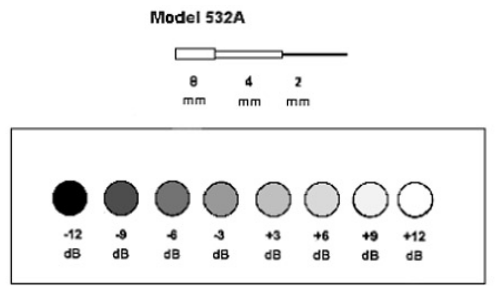 Figure
17
Echelle
de
gris
à
-
12
Db Figure 18 Fantôme de
résolution
en contraste ATS 532A
Figure
17
Echelle
de
gris
à
-
12
Db Figure 18 Fantôme de
résolution
en contraste ATS 532A
- Test de
déformation d’image : Sélectionner sur
l'écran le plus petit kyste qui peut être visualisé
et faire l'évaluation de la structure kystique selon les
critères suivants:
-
FORME:
Mesurer
la
hauteur
et
la
largeur
du
kyste,
- BORDURES:
Les bordures du kyste doivent être bien définies,
- TEXTURE:
L'intérieur du kyste ne doit pas transmettre de signal
ultrasonore (ci-dessous les kystes qui normalement devraient être
ronds).
- Largeur de
coupe : pour déterminer le champ de vision dans la
largeur de la sonde.
- Test de sécurité
électrique : Avec un testeur électrique mesurer
les paramètres suivants :
o
Résistance de protection à la terre.
o Courant de fuite mesuré à la
terre.
o Courant de fuite mesuré à
travers l’enveloppe.
o Courant de fuite mesuré au patient (attention il faut mettre du gel sur les
sondes et les envelopper avec un film conducteur, type papier aluminium
afin de reconstituer les conditions réelles d’utilisation).
A réaliser pour les sondes externes (BF) et les sondes internes
(CF). Seules les grandeurs de courants de fuites sont
différentes.
2.3.
Contrôle qualité
existant et propositions d’améliorations
Des supports déjà réalisés sont disponibles
sur Internet par certaines associations ou par des organisations
médicales. Ces supports ont été
réalisés par des pairs de la profession et sont de par ce
fait, directement utilisables. Exemple :Contrôle de
Qualité en échographie - AFIB Info n°47 Octobre 1998.
Numéro spécial (ANNEXE 2)
[7bis], AAMB (ANNEXE
3).
Depuis la mise
en place des référentiels de contrôle
qualité, de multiples améliorations sont apparues sur les
nouveaux échographes.
En effet,
certains d’entre eux proposent l’examen Doppler (pulsé ou
continu) mais le contrôle qualité de cet acte n’est pas
présent sur ces référentiels.
Après
l’analyse des risques (analyse patient) il nous semble bon que ce
paramètre soit vérifié sur un nouveau
contrôle qualité.
L’analyse du
contrôle qualité existant nous a permis de constater qu’il
faut réaliser une procédure (et donc une feuille) pour
chaque sonde. Nous proposons de réunir les différentes
sondes à tester sur chaque critère de mesure.
Nous avons
également fait apparaître un nouveau paramètre
à mesurer : la largeur de coupe qui est réalisable avec
un fantôme de type ATS modèle 538N.
De plus, il nous
paraît judicieux de faire apparaître sur la même
fiche le contrôle visuel des parties mécaniques ainsi que
le relevé des courants de fuite (test de sécurité
électrique).
2.4.
Procédures
de
contrôles
Nb
: La fiche de
relevés de mesures est disponible en ANNEXE 4.
- Noter les
métadonnées du dispositif ainsi que les paramètres
du jour (température etc..) et du technicien opérateur
(nom, lieu etc..).
- Contrôler
l’aspect général de l’échographe :
o
vérifier
que
l’échographe
soit
bien
mobile
et
que
les
freins
fonctionnement
correctement.
o
Vérifier la présence de tous les capots et supports
et que ceux-ci ne soient pas abîmés (pas de parties
tranchantes).
o
Vérifier l’écran, qu’il soit bien fixé
à son support et mobile, qu’il ne présente pas de
tâches rémanentes.
o
Vérifier le panneau de contrôles : les touches
doivent être toutes présentes, lisibles et le scroll ne
présente pas de point dur.
o
Vérifier l’état de chaque sonde : câble en
bon état, pas de plicature et gaine en bon état. Pour la
sonde, contrôler l’état de l’enveloppe plastique et de la
membrane qui recouvre les transducteurs. Ces éléments ne
doivent pas présenter de fissures ou de dégradations.
•
Vérifier
l’état du cordon secteur
• Nettoyer ou
remplacer les filtres à air.
o
Mise
en marche de l’échographe : l’autotest de
démarrage doit passer sans aucun code d’erreur. Si un code
apparaît il faut contacter le constructeur.
o
Réaliser les mesures à l’aide de fantômes
adéquats (voir
figure
10) qui doivent être
positionnés sur un plan stable et horizontal.
o Mettre du
gel sur la surface du fantôme, réduire la
luminosité dans la salle d’examen et optimiser les
réglages pour les différentes procédures qui
suivent :
Pour
toutes les mesures à suivre,
il faut placer la sonde de façon perpendiculaire au
fantôme dans la meilleure incidence pour visualiser les points
suivants et en optimisant les réglages de gain, de profondeur et
de focalisation.
o
Profondeur
de
pénétration
:
visualisez
la
profondeur
jusqu’à
laquelle
l’image
est
interprétable.
o
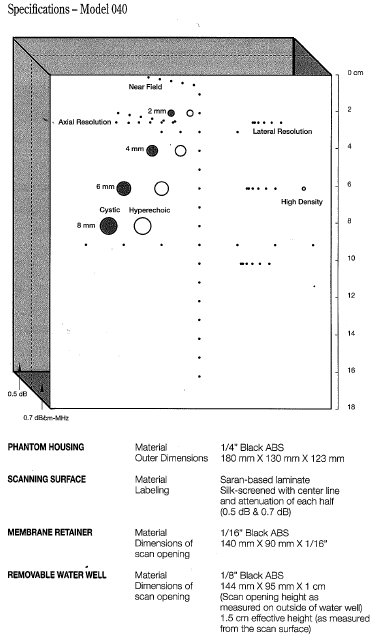
Résolution latérale avec le fantôme RMI 040.
Visualiser la plus petite distance entre deux objets situés sur
un même plan de coupe de façon perpendiculaire au faisceau
ultrasonore. Une fois que vous avez déterminé ceci,
reportez-vous à la documentation du fantôme (ANNEXE 7)
pour connaître la distance entre ces points qui vous donnera la
résolution en millimètre.
o Résolution
axiale avec le fantôme RMI 040. Visualiser la plus petite
distance entre deux objets situés sur un même plan de
coupe dans l’axe du faisceau ultrasonore. Une fois que vous avez
déterminé ceci, reportez-vous à la documentation
du fantôme (ANNEXE 7) pour
connaître la distance entre ces
points qui vous donnera la résolution en millimètre.
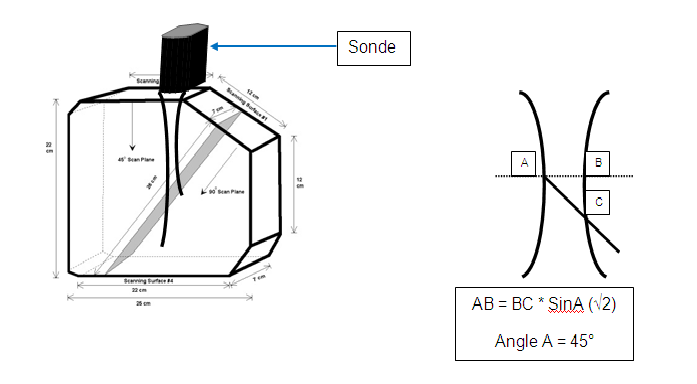
o Mesure de l’épaisseur de coupe
avec fantôme ATS 538N. Pour déterminer le champ de vision
dans la largeur de la sonde. Repérer la lame (qui est inclinée à 45°) qui se trouve dans
le fantôme. Placer la
sonde de telle sorte que le champ de vision soit perpendiculaire
à la lame du fantôme. A l'aide des pointeurs, mesurer la
distance figurant l'écho du fil à 45°
L'épaisseur de coupe est égale au produit de la distance
mesurée par le sinus de l'angle compris entre l'horizontale et
le fil, soit : distance mesurée x sinus 45° (voir
schéma ci-dessous).
o
Mesure
de
la
linéarité
latérale
puis
axiale
:
avec
le
fantôme
040
permet
de
contrôler
que
la
mesure
faite
à
l’écran
corresponde
à
la
réalité.
Commencer
par
choisir
deux
points
voisins
puis
l’écart
entre
5
points sur l’axe horizontal et mesurer à
l’aide des pointeurs que cette distance corresponde à la valeur
donnée par le fantôme (Annexe 7).
Faire de même avec
l’axe vertical.

Figure
16bis
Linéarité
spatiale
o
Visualisation
des
échelles
de
gris
avec
le
fantôme
532A
trois
cylindres
de
taille
différentes
pour
chaque
valeur
d’impédance
acoustique
différente.
Noter
les
parties
visibles
de
chaque
cylindre.
o
Visualisation
des kystes à différentes profondeurs avec le
fantôme 403 GS. Sélectionner sur l'écran le plus
petit kyste qui peut être visualisé et faire
l'évaluation de la structure kystique selon les critères
suivants :
-
FORME:
Mesurer
la
hauteur
et
la
largeur
du
kyste,
- BORDURES: Les
bordures du kyste doivent être bien définies,
- TEXTURE:
L'intérieur du kyste ne doit pas transmettre de signal
ultrasonore (ci-dessous les kystes qui normalement devraient être
ronds).
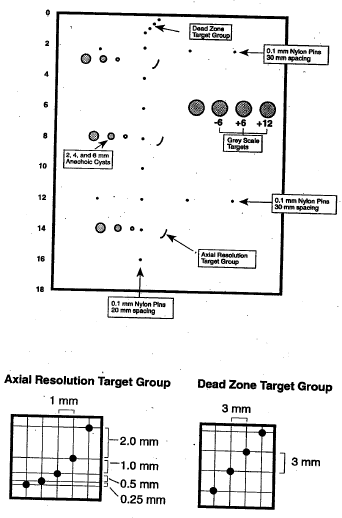
o Détermination
de la zone morte avec le fantôme 403 GS. la profondeur minimale
à laquelle la sonde peut déterminer un objet dans sa
totalité.
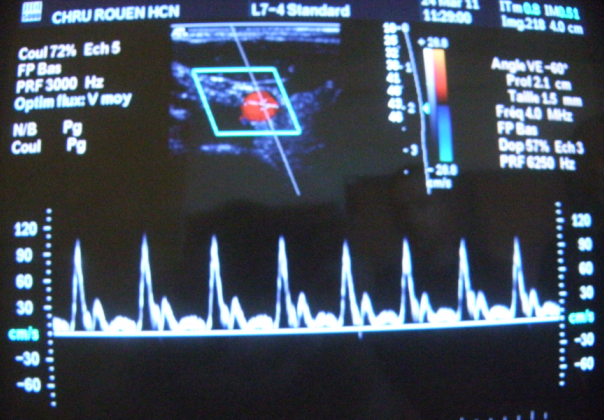
o
Mesure
de
la
vitesse
de
flux
avec
le
fantôme
O43.
Connecter une pompe au fantôme
avec un débit choisit en fonction de la vitesse du flux
désiré. Avec un fluide spécifique (ATS 707) ou de
l’eau. Attention pour cette mesure, il faut donner une incidence
à la sonde différente de 90°. Visualiser le sens de
flux et la vitesse pour les modes Doppler pulsé et continu.
- Test de sécurité électrique selon
la norme CEI 60601-1 :
o
Noter
le
testeur
utilisé.
(ESA
620
par
exemple)
o Réaliser le protocole de test avec les
paramètres suivants (procédure automatique avec ce
matériel) en ayant auparavant connecté
l’échographe sur le testeur, ainsi que les sondes qui auront
été préparées (voir ci-dessous).
-
Résistance
de
protection
à
la
terre
(inf.
à
0,2
Ω).
- Courant de fuite
mesuré à la terre en condition normale doit être
inférieure à 500 µA et en condition de
défaut sur une ligne d’alimentation doit être
inférieure à 1A.
- Courant de fuite
mesuré à travers l’enveloppe en condition normale doit
être inférieure à 100 µA et en condition de
défaut sur une ligne d’alimentation doit être
inférieure à 500 µA et en condition de terre
coupée inférieure à 500 µA.
- Courant de
fuite mesuré au patient (attention il faut mettre du gel sur
les sondes et les envelopper avec un film conducteur, type papier
aluminium afin de reconstituer les conditions réelles
d’utilisation) à
réaliser pour les sondes externes (BF) : en condition normale
doit être inférieure à 100 µA, en condition
de défaut sur une ligne d’alimentation doit être
inférieure à 500 µA et en condition de terre
coupée inférieure à 500 µA. Pour les sondes
internes (CF) en condition normale doit être inférieure
à 10 µA, en condition de défaut sur une ligne
d’alimentation doit être inférieure à 50 µA
et en condition de terre coupée inférieure à 50
µA.
- Mise en arrêt de l’échographe et nettoyage
des sondes et des fantômes avec des lingettes humides ou
pré-imprégnées de solution désinfectante,
validées par le constructeur.
- Stocker les fantômes (dans leur valise
respective), de préférence à l’abri de la
lumière et dans un lieu tempéré.
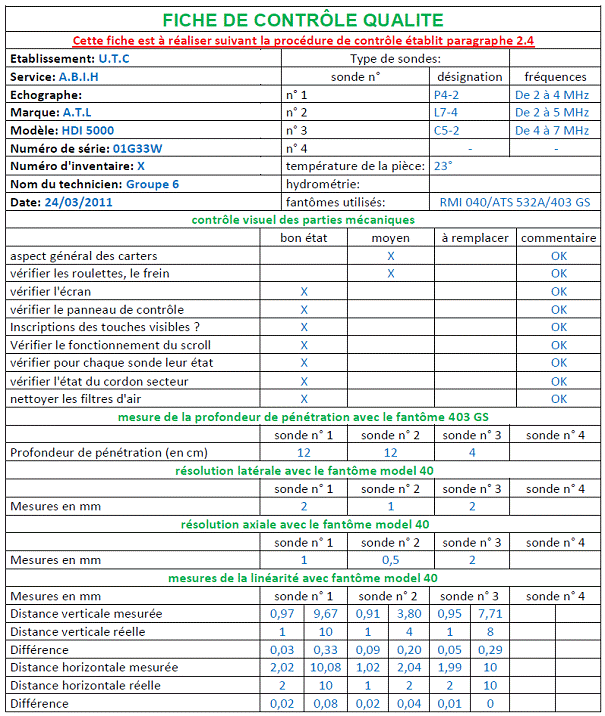
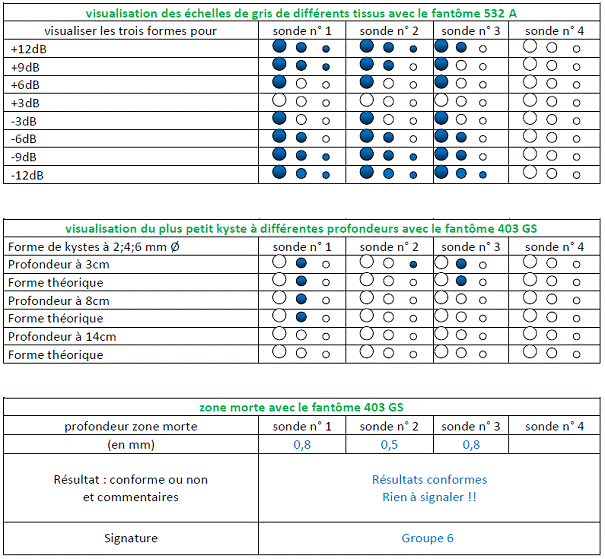
2.5. Nos propres mesures
(suivant notre protocole)
Certains paramètres de notre
protocole n’y figureront pas car le matériel n’est pas encore
disponible. Le protocole complet se trouve en Annexe
4.
3.
Mise
en
application
d’un
T.P.
3.1.
Les
principaux
paramètres
à
contrôler
Après
avoir
analysé
le
T.P
existant
(Annexe
11)
et
le contrôle qualité
énoncé au chapitre précédent
il nous parait judicieux de mettre en évidence un certain nombre
de paramètres
à contrôler. Suite à nos propres manipulations pour
la réalisation de ce T.P, nous
ne retiendrons que les paramètres de base essentiels qu’il est
primordial
d’analyser :
·
Profondeur de pénétration
·
Résolution spatiale (latérale et
axiale)
·
Mesure de linéarité spatiale
·
Zone morte
·
L’échelle de gris
·
Doppler (pulsé, continu)
Ce
T.P
a
pour
but
de
donner
des
compétences
minimales
requises
pour
la
manipulation
et
la
lecture
de
données,
qui
permettront
aux
futurs
techniciens
de
réaliser
leurs
propres
contrôles
qualité.
3.2.
Analyse
du
T.P
existant
et
proposition
d’améliorations
Suite
à
l’arrivée
d’un
nouvel
échographe,
nous
avons
analysé
ce
qui
était
réalisé
dans
le
T.P
existant
ce
qui
nous
a
permit
de
faire
les
propositions
d’améliorations
suivantes.
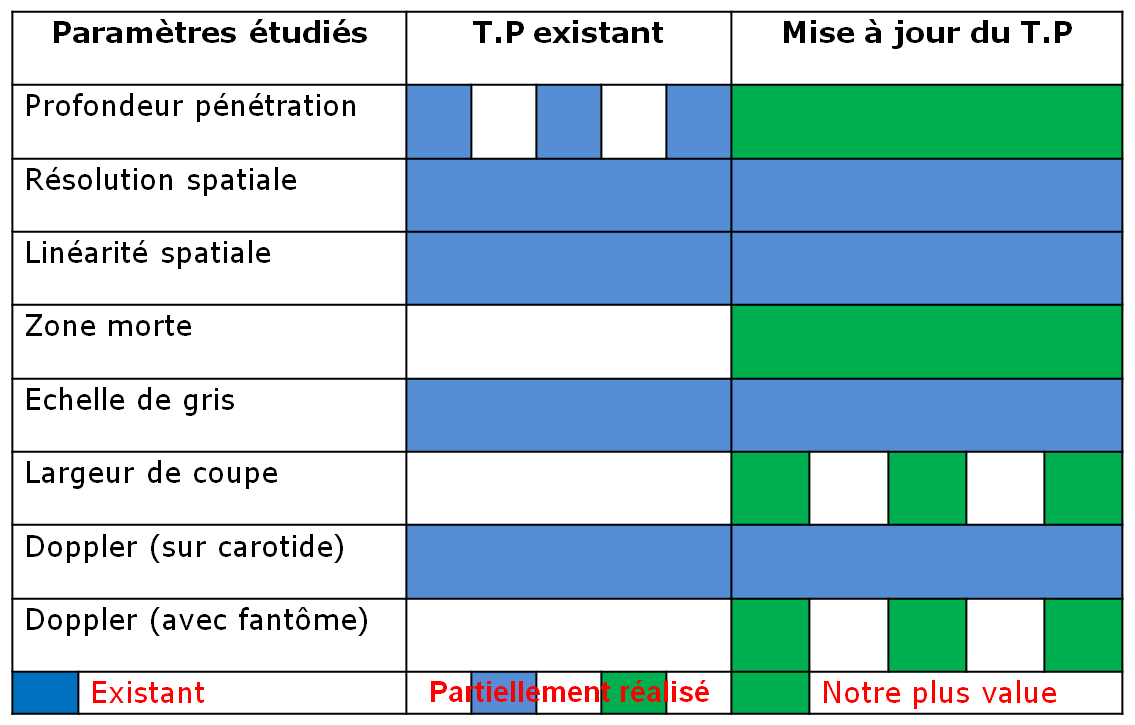 Figure 26
comparatif des TP
Figure 26
comparatif des TP
Dans
notre
T.P
nous
ne
traitons
pas
la
largeur
de
coupe
car
nous
sommes
limités
dans
le
temps
de
la
réalisation
du
T.P
(le
T.P
doit
être
réalisé
en
2
heures)
et
que nous ne disposons pas des
fantômes adaptés pour mesurer ces paramètres (ATS
538N-H par exemple).
3.3.
Réalisation
de
la
mise
à
jour
du
T.P
Pré-requis
:
Physiologie : système cardio-vasculaire.
Technique : signaux et US, mesure.
Biomédical : principe de l’échographie.
Objectifs :
Se familiariser avec l’échographe et clarifier les notions
techniques afin de pouvoir réaliser un contrôle
qualité. Mise en évidence que les résultats sont
opérateurs dépendant.
Matériel
:
- Echographes et écho-doppler couleur et sondes respectives
(Sonde P 4-2 MHz ; L7-4 MHz ; C5-2MHz).
- Fantômes équivalents tissus : RMI modèles 40, 403
GS.
- Fantôme pour les échelles de gris : 532A.
- Gel pour transmission des US.
Documentation technique :
- Fantômes modèles 40, 403 GS (ANNEXE 7
et 8).
- Manuel d’utilisation de l’échographe.
Référence
:
Cours ABIH :
Introduction aux échographes et présentation de
systèmes, A. Donadey
Les différents modes échographiques, A. Donadey
Précautions
:
Manipuler les sondes avec précaution, les tenir en main pendant
la durée de toute la manipulation ne pas plier les câbles
et ne pas faire tomber les sondes.
Merci
REALISATION
DU
TP
:
1. Prise en main de
l’échographe.
Prendre connaissance du manuel d’utilisation de l’échographe
ainsi que les documentations techniques des fantômes.
A l’aide du fantôme 040 qui est un équivalant du tissu,
visualisez les différentes structures présentes.
Justifiez les différents réglages afin de visualiser au
mieux les structures. Faire plusieurs incidences angulaires sur la zone
choisie. Que constatez-vous ?
2. Mesures
- Évaluez la
profondeur de pénétration.

Commentaires
:
- Mesurez la résolution latérale.

Commentaires
:
- Mesurez la linéarité axiale et
latérale.
 Figure
16ter
Linéarité spatiale
Figure
16ter
Linéarité spatiale

Commentaires
:
- Mesurez la zone morte avec le fantôme 403 GS.

Commentaires
:
- Visualisation de l’échelle de gris avec
fantôme ATS 532A.
Commentaires :
Commentaires :
Faire la
procédure avec deux sondes de fréquences
différentes, vous justifierez votre choix en fonction de ce que
vous voulez observer (différentes profondeurs) et
détaillez ce que vous visualisez pour chaque paramètre et
en tirer des conclusions.
Décalez la focalisation par rapport à la profondeur de la
zone à examiner pour une mesure de votre choix (la focalisation
sur l’échographe est représentée par la petite
flèche verte qui se trouve sur la graduation de profondeur sur
la droite). Que constatez-vous et expliquez si ce résultat est
normal.
3. Doppler
Pour les
points suivants, il est préférable (manipulation parlant)
de faire les analyses Doppler sur un étudiant. La mise en
évidence des phénomènes est plus évidente.
a. Couleur et pulsé
Sur un des participants
visualisez le flux de la carotide. Que signifie la couleur dans la
fenêtre doppler ? Qu’observe-t-on si l’on change l’angle
d’incidence du flux
et l’axe de tir de la sonde ?
En doppler
pulsé, que représentent les sons émis par
l’échographe ?
b. Doppler continu
Utilisez le fantôme CIRC
043, visualisez le flux. Quelle est la différence ? Comment
l’expliquez-vous ?
4. Si le fantôme simulant un flux sanguin
(fantôme de type 043 de Cirs, ATS 525) est à disposition
et que vous disposez de suffisamment de temps, vous pouvez
réaliser les étapes 3 et 4 avec celui-ci.
5. Nettoyez les
sondes et fantômes. Rangez le
matériel.
6. Compte rendu
A rendre par groupe avec vos résultats détaillés
et vos commentaires respectifs. Veuillez à bien définir
les conditions de mesures et tirez des conclusions. A rendre dans les
10 jours.
4.
Conclusion
Le
résultat de nos recherches nous a permit à travers une
enquête, de mettre en évidence les attentes les plus
pertinentes de la part des parties prenantes.
En effet, les
praticiens sont unanimement demandeurs de la démarche
qualité, ceci passe par un contrôle de performances du
matériel. Cependant cette même enquête à fait
ressortir que la moitié des établissements ne
réalise (ou ne savent) pas si des contrôles sont
effectués sur leurs échographes. Pour la majorité
d’entre eux, les contrôles sont réalisés par les
fabricants ou sous-traitants et les rapports d’interventions,
détaillés avec les relevés de mesures ne sont pas
systématiquement fournis à l’établissement.
Chaque
constructeur à ses propres protocoles et méthodologies de
travail qui lui sont propres; pas de contrôles
standardisés.
Notre analyse
de risques à fait ressortir certains risques éventuels
pour les patients. Si peu d’établissements réalisent ce
contrôle, c’est peut-être dû au fait que peu de
déclarations de matério-vigilance ont été
enregistrées auprès de l’AFFSAPS. Il n’en demeure pas
moins important de conseiller de mettre en place un contrôle
qualité annuel par exemple, afin de garantir une certaine
sérénité pour toutes les parties prenantes.
C’est dans
cette démarche que nous vous proposons (cf.
Annexe 4) notre
feuille d’enregistrements de contrôle qualité qui reprend
l’ensemble des paramètres à contrôler ainsi que le
test de sécurité électrique.
La mise en
place du T.P (mise à jour) va permettre de former les futurs
techniciens à l’approche du C.Q en échographie.
Certaines
améliorations pourront être encore apportées bien
évidement. Surtout notamment aux contrôles à venir
qui vont correspondre aux nouvelles techniques appliquées sur
les échographes. Essentiellement sur les mesures de
l’élasticité et des contrôles 3D (des
fantômes commencent à apparaître pour faire les
contrôles).
5.
Bibliographie
[1] Historique de
l’échographie : auteur Mr PALLARDY. G
professeur université de paris V.
(http://www.universalis.fr/recherche/?q=echographie&s=)
(consulté
le
16/02/2011).
[2] Le Rapport du Comité
Technique de l'Echographie de
diagnostic prénatal https://www.cfef.org/texte_divers.php
consulté le 26/02/2011.
[3] Décret n°2001-1154
du 5 décembre 2001 relatif
à l'obligation de maintenance et au contrôle de
qualité des dispositifs médicaux prévus à
l'article L. 5212-1 du code de la santé publique
(troisième partie : Décrets)
(http://www.legifrance.gouv.fr/affichTexte.do?cidTexte=JORFTEXT000000222766&dateTexte=)
(consulté
le
16/02/2011).
[4] Arrêté du 3 mars
2003 fixant les listes des
dispositifs médicaux soumis à l’obligation de maintenance
et au contrôle de qualité mentionnés aux articles
L. 5212-1 et D. 665-5-3 du code de la santé publique
(http://www.legifrance.gouv.fr/affichTexte.do?cidTexte=JORFTEXT000000228793&dateTexte=)
(consulté
le
19/02/2011).
[5] liste des dispositifs de
classe 2b et 3
(http://www.afssaps.fr/var/afssaps_site/storage/original/application/24e15486376463cee6dc3e1dc6ffe3a8.xls)(consulté
le
19/02/2011).
[6] fiche de contrôle
qualité :
(http://www.etsad.fr/etsad/afficher_lien.php?id=616)
(Consultée
le
17/02/2011).
[7] [7bis]
Contrôle de Qualité en échographie - AFIB Info
n°47 Octobre 1998. Numéro spécial
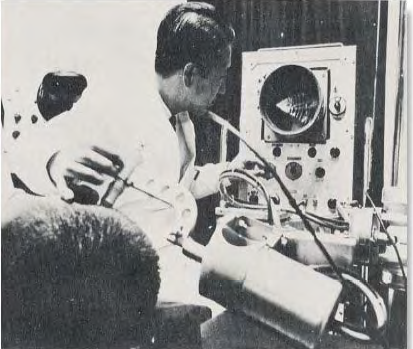
Figure 1: Premier
échographe http://www.google.fr/images?hl=fr&lr=&biw=1280&bih=681&tbm=isch&sa=1&q=premier+echographe+1957&aq=f&aqi=&aql=&oq=
(consultée le 06/03/2011).
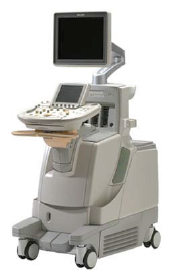
Figure 2: Echographe Philips
IU22
http://www.healthcare.philips.com/fr/products/ultrasound/systems/iu22/index.wpd
(consultée
le
08/03/2011).
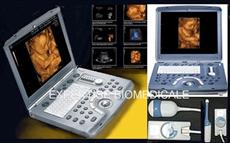
Figure 3 : Echographe
Général
Electric de modèle
Voluson
http://www.gehealthcare.com/euen/ultrasound/products/portable/voluson-i/index.html
(consultée
le
08/03/2011).
Figure 4 : Etude du nombre
d’échographes
installées en
France.
Figure 5 : Résultats de
notre
enquête auprès des
ingénieurs, techniciens et fabricants.
Figure 6 : Récapitulatif
des obligations
de maintenance et de
contrôle qualité (résumé de
l’Arrêté du 3 mars 2003 [3]).
Figure 7: Analyse des
risques
(réalisée par le
groupe).
Figure 8 : Recherche de la cause
racine
(réalisée par le
groupe)
Figure 9 : Logigramme de la
problématique
du contrôle
qualité (réalisé par le groupe).
Figure 10 :
Récapitulatif des ECME
(réalisé par le
groupe).
Figure 11 : Uniformité
correcte de
l’image
(réalisée par le groupe).
Figure 12 : Uniformité
incorrecte de
l’image
(réalisée par le groupe).
Figure 13;13bis;13ter : Profondeur de
pénétration
(réalisée par le groupe).
Figure 14;14bis;14ter : Résolution Axiale
(réalisée par le
groupe).
Figure 15,15bis;15ter : Résolution
Latérale
(réalisée
par le groupe).
Figure 16;16bis;16ter : Linéarité
spatiale
(réalisée
par le groupe).
Figure 17;17bis;17ter : Mesure de
l’échelle de gris
(réalisée
par le groupe).
Figure 18;18bis;18ter : Fantôme de
résolution
de contraste ATS 532A
http://www.ultrasoundphantom.net/QCPhantoms/ATS532AB.html.
(consultée
le
08/03/2011).
Figure 19;19bis
: Visualisation de kystes
normaux
(réalisée par
le groupe).
Figure 20;20bis
: Visualisation de kystes
déformés
(réalisée par le groupe).
Figure 21;21bis;21ter : Zone morte
(réalisée
par le groupe).
Figure 22;22bis
: Vitesse des flux sang vers les
U.S
(réalisée
par le groupe).
Figure 23;23bis
: Vitesse des flux sang
s’éloignant des U.S
(réalisée par le groupe).
Figure 24 : Définition
de la largeur de
coupe source
d’après Philips (réalisée par le groupe).
Figure 25 : Mesure de la
largeur de coupe.
Figure 26 : comparatif des TP
6.
Glossaire
I.R.M : Imagerie par Résonnance
Magnétique.
AcBus : Accords de Bon Usage des Soins.
D.M : Dispositif Médical.
C.Q : Contrôle Qualité.
G.M.A.O : Gestion de Maintenance Assistée par Ordinateur.
A.F.I.B : Association Française des Ingénieurs
Biomédicaux.
A.A.M.B : Association des Agents de Maintenance Biomédicale.
A.T.D : Association des Techniciens de Dialyse.
SNITEM : Syndicat National de l’Industrie des Technologies
Médicales.
U.S : Ultrasons.
E.C.M.E : Equipement de Contrôle de Mesures et d’Essais.
T.P : Travaux Pratiques.
7.
Annexes
ANNEXE
1
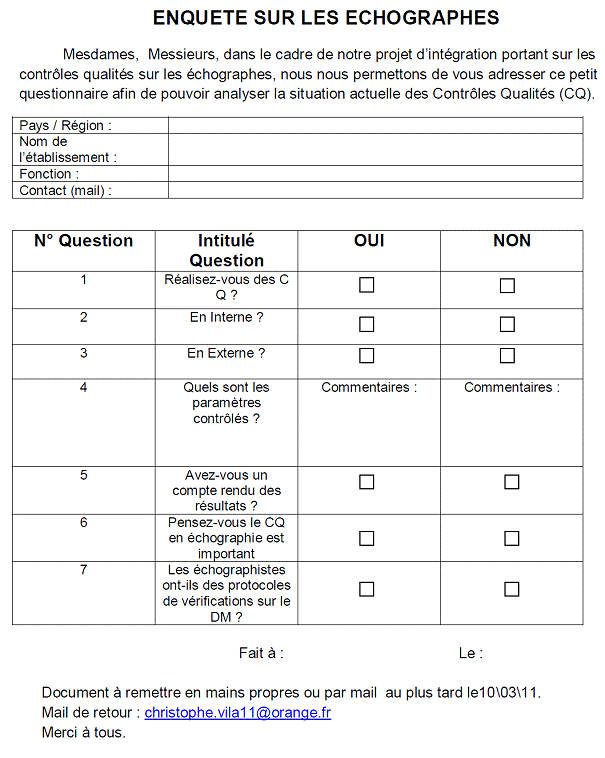
ANNEXE 2 (Contrôle qualité
paru dans AFIB Info n°47 Octobre 1998. Numéro spécial)
ANNEXE 3
(Contrôle
qualité des échographes selon la fiche AAMB)
[6]
ANNEXE 4
Elaboration de notre
fiche de contrôle qualité
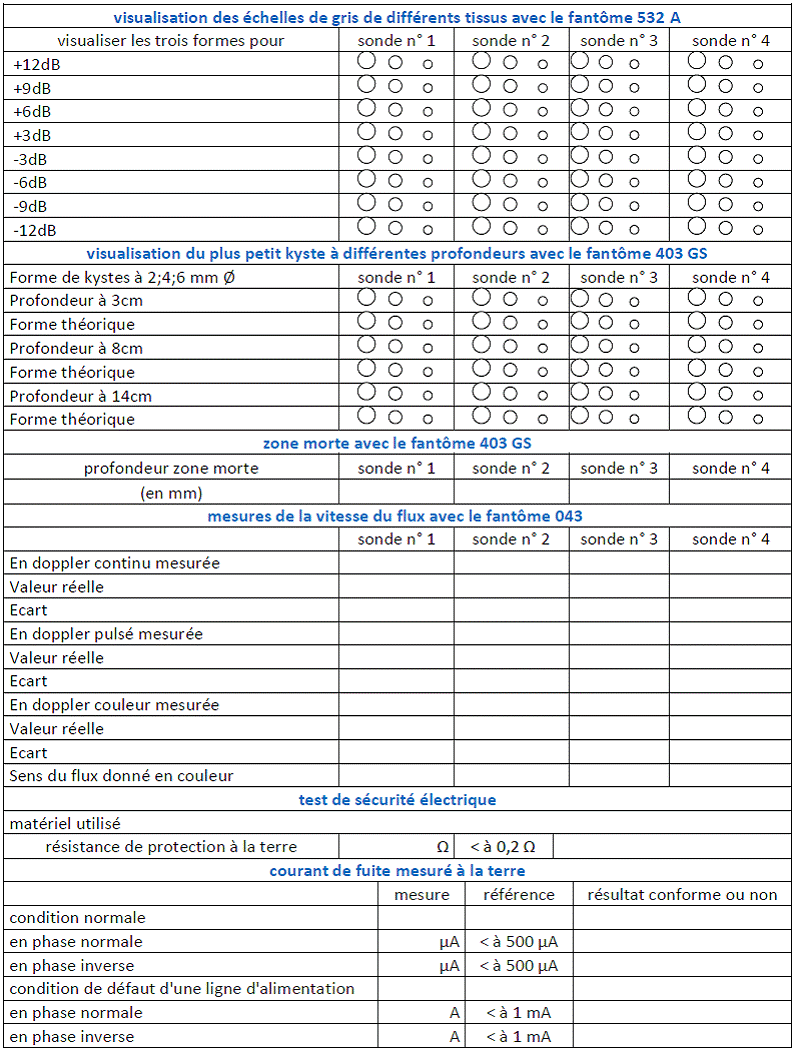
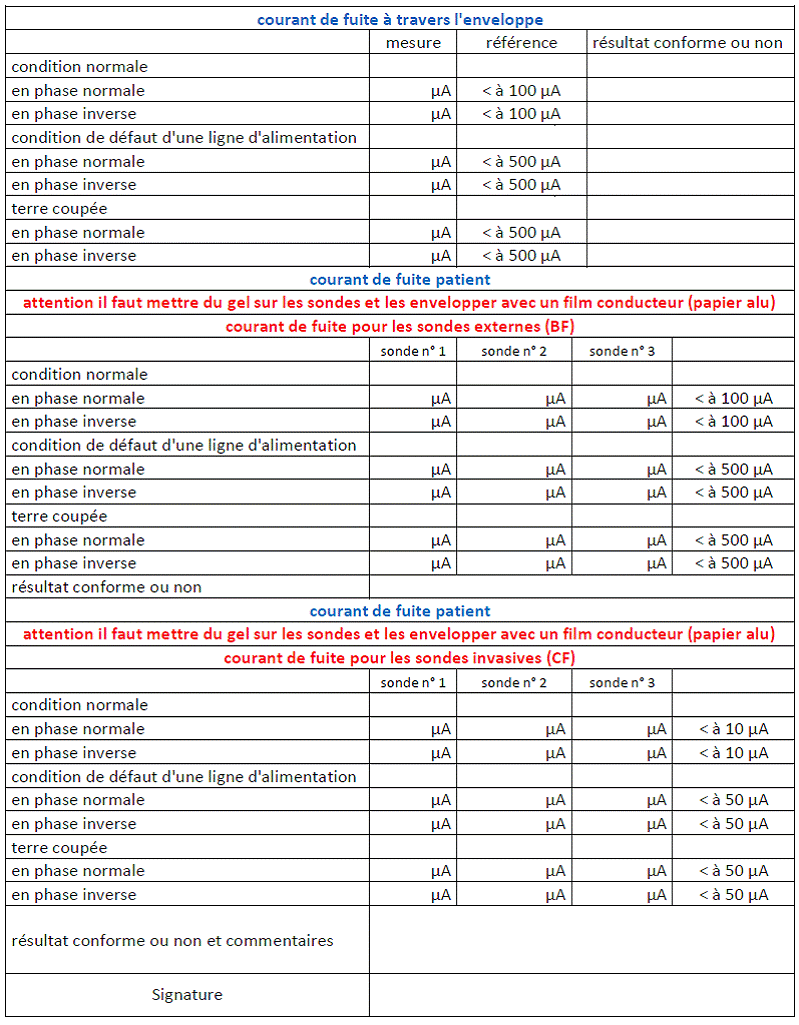
ANNEXE 5 :
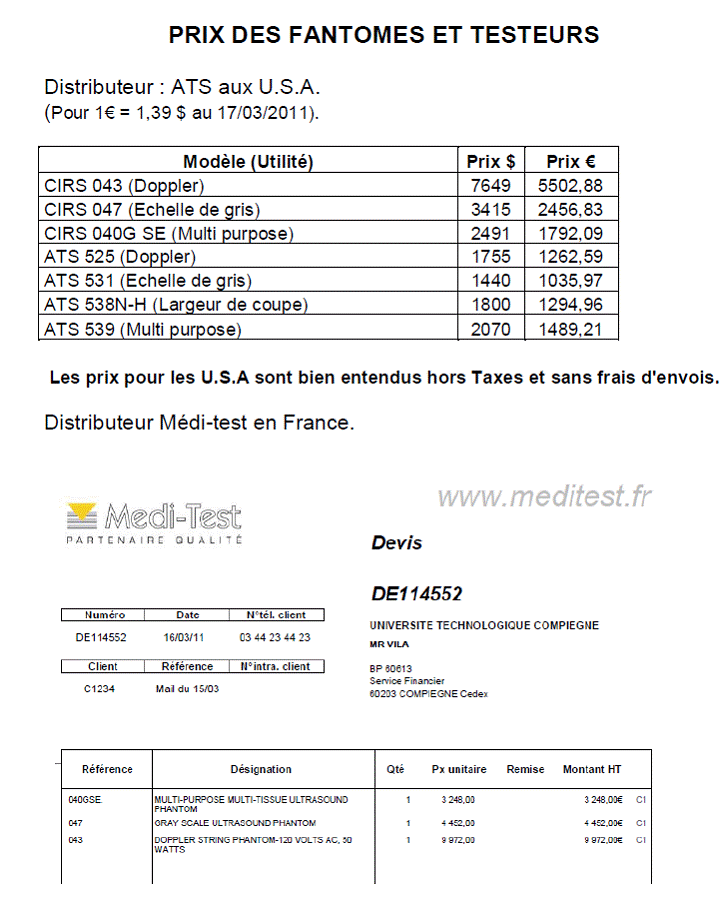 Testeurs
électriques:
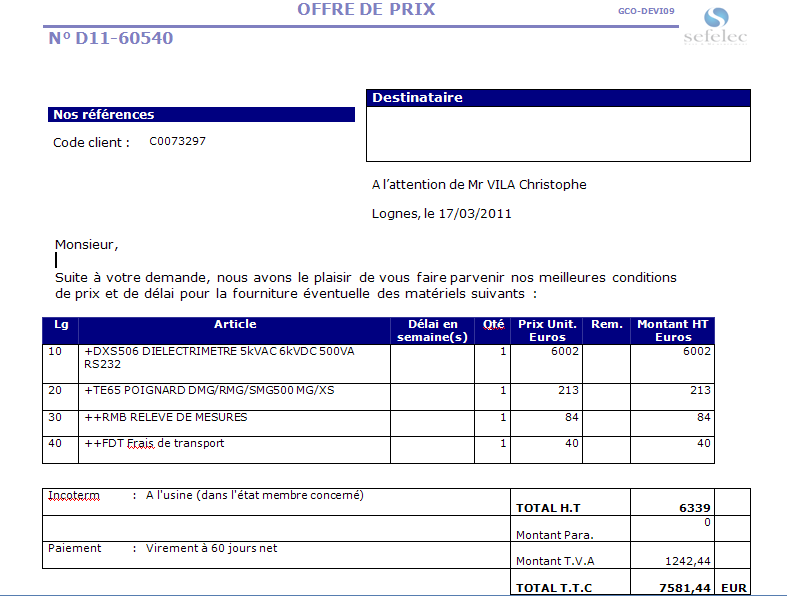
Distributeur Safelec :
Testeurs
électriques:
Distributeur Safelec :
 Distributeur Fluke :
Par téléphone, conversation avec un
commercial
Distributeur Fluke :
Par téléphone, conversation avec un
commercial
Modèle ESA 620 5 600 €
ANNEXE 6
Spécifications du fantôme CIRS 043 (Doppler)
Digital Display: Waveform readout, string speed, help statements and in
structions, and computer host information.
Flow Simulation Speeds: 10 to 200 centimeters per second,
bi-directional.
Speed Drift: Crystal-locked to 20 parts per million (0.002%).
Accuracy: +/- 1% of stated speed.
Pulsatile Waveforms: 16 pre-programmed and optional customer specified.
Waveforms Included: Adult common carotid, stenotic carotid, femoral,
aortic. Fetal middle cerebral artery, renal artery, umbilical artery.
Pediatric descending thoracic artery, patent ductus arteriosus. Test
waveforms: Sine waves with peak speeds of 100, 150, and 200 cm/second.
Triangle waves with peak speeds of 100, 150, and 200 cm/second. Stepped
ramp wave with stops at 0, 20, 40, 60, 80, and 100 cm/sec.
Waveform Resolution: Each waveform simulation contains 1000 points of
resolution, or speed adjustments, enabling extremely complex simulation.
Computer Interface: Industry standard RS-232 interface built-in for
future enhancements and remote control. Very useful for automated
quality control in a manufacturing environment.
Fluids Used in Tank: Plain tap water (velocity 1480 meters per second
at 20 degrees C) or velocity corrected water/glycol solution giving
1540 meters per second at 20 degrees C. Phantom adjusts itself for
either fluid.
Physical Specifications: 120 Volts AC, 50 Watts. Total weight in travel
case: 22 lbs. (10Kg).
Travel case dimensions: 17" x 17" 10" (25 x 19.5 x 14 cm).
Tank dimensions: 10" x 12" x 9" deep (25 cm x 30 cm x 23 cm ).
ANNEXE 7
Pré-requis :
Physiologie : système cardio-vasculaire
Technique : signaux et US, mesure.
Biomédical : principe de l’échographie
Objectifs :
Clarifier les notions techniques des échographes (fonctionnement
et contrôle)
Observer la variabilité et précautions liées au
manipulateur et aux sondes
Matériel :
- Echographes et écho-doppler couleur et sondes respectives (2,5
MHz
DC, 3,5 MHz, 3,75 MHz, 5,0 MHz et 7,5 MHz)
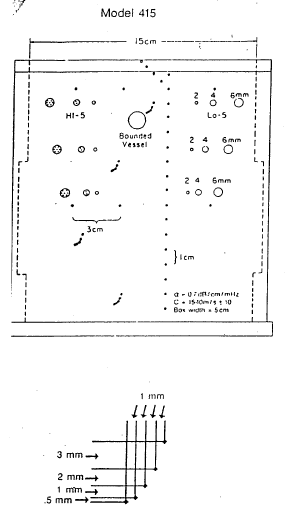
- Fantômes équivalent tissus (RMI modèles 40, 415
et 403 GS)
- Gel pour transmission des US
Documentation technique :
- Fantômes modèles 40, 415 et 403 GS
- Résumés documentations utilisateurs des
échographes
Précautions :
Manipuler les sondes avec précaution, les tenir en main pendant
la durée de toute la manipulation.
Déroulement du TP
1) Imagerie
avec le 1 fantôme équivalent tissus
1° Visualisez les différentes structures incluses dans le
fantôme, pour cela choisir et justifier les meilleurs
réglages et positions de la sonde, qui permettent d’observer ces
structures le mieux possible.
2° Mesures
• Mesurez la
linéarité axiale et latérale
• Mesurez la résolution axiale
• Mesurez la résolution latérale
• Évaluez la profondeur de pénétration
Effectuez les mesures avec les sondes 3,75 MHz et 5 MHz, et pour
différentes profondeurs de focalisation.
Expliquez et justifiez la méthode utilisée.
2) Doppler
sur un des participants comme patient
1° Doppler couleur et pulsé
Visualiser le flux de l’artère carotide. Que signifie la couleur
dans la fenêtre doppler ? Qu’observe t’on si l’on change l’angle
d’incidence entre le flux artériel et l’axe de tir de la sonde ?
En doppler pulsé, que représentent les sons émis
par l’échographe ?
2° Doppler continu
En quoi la sonde pour le doppler continue est-elle spécifique ?
Difficultés d’utilisation.
Compte rendu :
Le rapport de TP est limité à la partie Imagerie
(§1).
A rendre par groupe avec vos résultats détaillés
et vos commentaires respectifs. Veillez à bien définir
les conditions de mesures et tirez des conclusions.
Référence :
Cours TSIBH :
Introduction aux échographes et présentation de
systèmes, A. Donadey
Les différents modes échographiques, A. Donadey











































 TSIBH 2006
TSIBH 2006