
Partie I: Les structures de lutte contre les Infections Nosocomiales
Si le risque d'infection nosocomiale a toujours existé; il s'est accru avec l'évolution des pratiques de soins et du recrutement des patients hospitalisés. Jusqu'aux années 50, les infections hospitalières étaient essentiellement liées à l'acquisition par les patients de germes apportés par l'environnement ou les autres patients. Le développement des pratiques de soins plus efficaces mais plus invasives s'est accompagné d'un risque de contamination "endogène", les patients développant des infections à partir de leurs propres germes à l'occasion de leur séjour à l'hôpital. Par ailleurs, le recrutement des patients hospitalisés se modifie également avec la prise en charge de patients de plus en plus vulnérables à l'infection. Or ces infections ne sont pas une fatalité car elles sont en partie évitables. Leur fréquence peut être diminuée sensiblement et en particulier celle des infections qui se développent sur un mode épidémique.
Une réduction de la fréquence des infections nosocomiales doit devenir un objectif institutionnel pour l'ensemble des établissements de santé dans un but d'amélioration de la qualité des soins. Une réduction de l'ordre de 30% de la fréquence des infections nosocomiales dans l'ensemble des hôpitaux en cinq ans doit ainsi être visée selon les objectifs fixés par le Ministère de la Santé. Ceci implique un investissement humain et financier, mais elle peut inversement permettre de dégager des ressources financières, notamment sur le plan de la consommation des antibiotiques. Ceci implique une prise de conscience de l'ensemble des professionnels hospitaliers et la mise en place d'un véritable plan de lutte propre à chaque établissement hospitalier. Un tel objectif fait partie d'un processus initié en 1988 par la création des Comités de Lutte contre les Infections Nosocomiales (CLIN).
La mobilisation des professionnels hospitaliers est un préalable indispensable à la mise en place d'un tel plan de lutte. Cette action ne peut être menée sans le soutien actif de toute la communauté hospitalière. Par ailleurs le CLIN doit pouvoir s'appuyer sur une unité opérationnelle en hygiène hospitalière afin de pouvoir exercer une action continue dans l'établissement hospitalier.
La prévention repose sur une vigilance quotidienne dans l'organisation des soins et le respect des bonnes pratiques d'hygiène. Le respect des bonnes pratiques doit être facilité par l'élaboration et la diffusion de recommandations ou de protocoles écrits portant sur les situations les plus fréquentes. Le respect des recommandations doit être évalué régulièrement. Des formations pratiques d'hygiène doivent être mises en place, en particulier pour les médecins et les infirmières, et ceci dès leurs premiers stages à l'hôpital.
La surveillance épidémiologique des infections nosocomiales est un complément indispensable aux efforts de prévention entrepris. Elle doit permettre de fixer des objectifs chiffrés et d'apprécier l'impact des mesures prises sur la fréquence des infections. Elle doit être conçue comme un moyen de contrôler et d'adapter les mesures de lutte et non comme une fin en soi.
L'action du ministère de la santé en matière d'infection nosocomiale s'est traduite jusqu'à présent par :
- Le décret n° 88-657 du 6 mai 1988 relatif à l'institution des comités de lutte contre les infections nosocomiales qui fixait les grandes règles de leur mise en place, de leur rôle et de leur fonctionnement, et dont la circulaire n° 263 du 13 octobre 1988 précisait les modalités d'application.- La création de structures de coordination nationale et inter-régionales par arrêté du 3 août 1992 : un comité technique national des infections nosocomiales (CTIN), et cinq centres de coordination de la lutte contre les infections nosocomiales (CCLIN).- Une incitation à la création de postes en hygiène hospitalière en 1992 et 1993.
a - Définition: Qu'est ce qu'une infection nosocomiale ?
Une infection nosocomiale peut être directement liée aux soins (par exemple l'infection sur cathéter) ou simplement survenir lors de l'hospitalisation, indépendamment de tout acte médical (par exemple, une grippe qui se transmet d'un visiteur extérieur à un patient hospitalisé). L'infection nosocomiale concerne les patients mais aussi les personnels qui travaillent au contact de malades contagieux. Toutes les infections nosocomiales n'ont pas la même gravité.
Certaines infections nosocomiales peuvent entraîner la mort (certaines infections pulmonaires, certaines septicémies...) Ces infections les plus graves surviennent généralement chez les patients les plus fragilisés ce qui rend difficile la distinction entre la responsabilité de l'infection nosocomiale elle-même et celle de la maladie préexistante.
Exemple :
Un malade souffrant d'une insuffisance respiratoire du fait d'un cancer du poumon évolué sera très sensible à une infection nosocomiale (comme il serait très sensible à une simple "grippe").
La plupart des infections allongent la durée
de séjour et entraînent un surcoût lié au traitement
antibiotique. Les infections urinaires, qui représentent les plus
fréquentes des infections nosocomiales, ne sont quant à elles,
pour la plupart, pas très graves, elles augmentent peu la durée
de séjour et nécessitent un traitement court.

Afin d'adapter l'antibiothérapie probabiliste, de réviser les spectres cliniques des antibiotiques et de prendre certaines décisions sanitaires comme la mise en place de programmes de prévention dans les hôpitaux, il est important de suivre l'évolution des résistances bactériennes. Ce suivi épidémiologique se fait à l'échelle d'un service, d'un établissement de soins, d'une région ou d'un pays.
Pour une information complémentaire, il est possible de consulter le chapitre traitant des mécanismes de résistance bactérienne en annexe 6.
Schéma général :
Transmission des maladies: Les germes peuvent se transmettre
aux personnes et provoquer des maladies de plusieurs façons, essentiellement
par les mains et toutes les sécrétions biologiques.

L'apparition d'une infection nosocomiale dépend de nombreux facteurs :Lavage des mains avant et après la prise en charge d'une victime.Port de gants à usage unique.Tenue vestimentaire propre.Bonne pratique des gestes techniques réduisant le plus possible, compte tenu des conditions d'urgence, le risque infectieux.Désinfection régulière du véhicule de transport (ambulance, VSAB, UMH,·)Décontamination du matériel aprè qui travaillent au contact de malades contagieux. Toutes les infections nosocomiales n'ont pas la même gravité.Certaines infections nosocomiales peuvent entraîner la mort (certaines infections pulmonaires, certaines septicémies...) Ces infections les plus graves surviennent généralement chez les patients les plus fragilisés ce qui rend difficile la distinction entre la responsabilité de l'infection nosocomiale elle-même et celle de omme vecteur principal transmettant les maladies : les mains et les liquides biologiques.
- la présence des germes en milieu hospitalier.- le mode de passage de ces germes aux malades hospitalisés.- l'état du malade lui-même, qui le rend plus ou moins réceptif aux infections.
|
|
|||
|
|
|
lâenvironnement |
|
|
|
sites infectés |
|
aéroportée |
|
|
sites infectés |
|
|
|
|
sites infectés |
|
|
|
|
sites infectés |
|
à lâautre |
|
|
|
|
|
En observant la représentation suivante,
on constate que les deux germes les plus fréquemment rencontrés
dans une infection sont Escherichia coli et Staphylocoque aureus.

Le patient et le personnel constituent la plus importante source de germes. En effet, car tout être humain est porteur d'un grand nombre de germes, dont certains sont bénéfiques pour la santé (par exemple, les bactéries présentes dans l'intestin aident à la digestion). La nature et la quantité des germes varient selon l'endroit du corps. Ainsi la bouche renferme naturellement de nombreux microbes. Le plus fréquent est le streptocoque qui, à l'état normal, ne provoque aucune maladie. Certains traitements, comme les antibiotiques, peuvent perturber l'équilibre naturel des germes. Certains germes auparavant inoffensifs peuvent alors devenir responsables de maladies. Le matériel de soins et les surfaces peuvent être contaminés par les germes présents sur les mains, dans la bouche, etc.
L'environnement représente aussi
une source de germes, mais ceux-ci sont moins fréquemment en cause.
L'air, l'eau, l'alimentation contiennent des germes qui ne sont pas dangereux
dans les conditions normales mais peuvent provoquer des infections chez
les patients fragiles, ou bien lorsque ces germes sont introduits directement
à l'intérieur du corps (par exemple lors d'une opération
chirurgicale). Dans ces cas particuliers, des précautions sont à
prendre (par exemple, filtration de l'air, utilisation d'eau stérile).
Modes de contamination
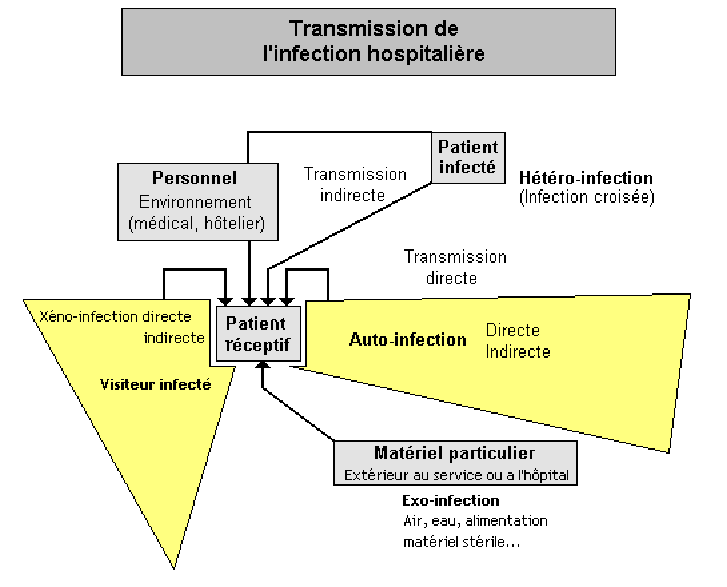
L'infection peut se propager de manière endogène ou exogène.
Exemples :

Les infections d'origine " exogène " (schéma 2) :
Il peut s'agir :
- d'infections croisées, transmises d'un malade à l'autre par les mains ou les instruments de travail du personnel médical ou paramédical (c'est le mode de transmission le plus fréquent parmi les infections d'origine exogène).- d'infections provoquées par les germes du personnel.- d'infections liées à la contamination de l'environnement hospitalier (eau, air, matériel, alimentation...).
Les infections d'origine "exogène":

- Son âge et sa pathologie : les personnes âgées, les immunodéprimés, les nouveaux-nés, en particulier les prématurés, les polytraumatisés et les grands brûlés sont particulièrement réceptifs. C'est pourquoi le risque d'infection encouru par un patient jeune est bien moindre que pour un patient âgé, de surcroît atteint d'insuffisance respiratoire.- Certains traitements (antibiotiques qui déséquilibrent la flore des patients et sélectionnent les bactéries résistantes ; traitements immunosuppresseurs) ;- La réalisation d'actes invasifs (tels que la pose d'une perfusion, d'une sonde urinaire, les opérations chirurgicales), nécessaires au traitement du patient. Ces différences de risque doivent être prises en compte lors de l'interprétation des taux d'infections nosocomiales. En effet, paradoxalement les progrès médicaux sont en quelque sorte à l'origine du caractère "inévitable" de certaines infections nosocomiales :- Les patients accueillis dans les hôpitaux cumulent souvent de nombreux facteurs de risque, les progrès de la médecine permettant à des patients très affaiblis d'être pris en charge dans les hôpitaux (patients de plus en plus âgés, fortement immunodéprimés ou polytraumatisés),- Les traitements font appel de plus en plus souvent à des actes chirurgicaux ou endoscopiques complexes, à la respiration artificielle, à la pose de cathéter, de sondes urinaires...


Les centres hospitaliers régionaux qui reçoivent les patients gravement malades, donc plus vulnérables, ont les plus forts taux d'infections nosocomiales. Les hôpitaux psychiatriques viennent, de manière logique, en dernier.
Le risque d'apparition d'une affection nosocomiale est donc plus important dans tous les services recevant des patients âgés, immunodéprimés, nouveaux-nés et prématurés, polytaumatisés, et grands brûlés.
De plus, nous pouvons constater d'après
le diagramme précédent de la répartition des patients
infectés en fonction de la durée du séjour, qu'il
y a un risque d'apparition d'une infection nosocomiale dans le cas des
moyens séjours plus important que pour les longs séjours.
Le coût direct :
Il concerne les frais purement techniques générés par les infections nosocomiales. Il s'agit essentiellement du surcroît de travail du personnel soignant, de la majoration du nombre de prélèvements bactériologiques, de l'augmentation du nombre d'actes diagnostiques et des traitements supplémentaires nécessaires pour juguler l'infection. On y ajoute généralement des coûts post-hospitaliers, que sont les frais de soins médicaux ou paramédicaux ambulatoires, les examens biologiques de contrôles, les frais de la poursuite d'un éventuel traitement ou les frais secondaires à la prise en charge dans un centre de rééducation (orthopédique, respiratoire·)
Actuellement, le surcoût de la prise en charge d'une infection urinaire nosocomiale est estimé à environ 3 000 F, d'une septicémie à 60 000 F et d'une infection sur prothèse de hanche de l'ordre de 200 000 à 300 000 F. En moyenne, le coût direct par infection est de l'ordre de 12 000 F. La présence d'un germe résistant aux antibiotiques majore en moyenne le coût du traitement de 50 % par rapport au traitement d'un germe sensible.
Pour l'année 1997, le coût
direct global de la prise en charge des infections nosocomiales en France
est estimé à 5 milliards de francs.
|
|
|
|
|
3 000 F |
|
|
60 000 F |
|
|
200 000 à 300 000 F |
|
|
|
|
|
|
|
|
|
Le coût indirect :
Les coûts indirects
des infections nosocomiales concernent l'impact social de la prolongation
de l'hospitalisation. On y comptabilise ainsi les pertes de journées
de travail ou de productivité, la possible nécessité
de réparation juridique par le versement de pensions d'invalidité
ou la mise en retraite anticipée en raison d'une incapacité
de travail. Peuvent être compris dans ce cadre les éventuels
frais de prise en charge dans un centre de convalescence. Il sont estimés
pour l'année 1997 à environ 15 milliards de francs.
|
|
|
Le coût humain :
Le coût humain est encore plus difficilement chiffrable lorsqu'il s'agit de quantifier l'influence de la prolongation de l'hospitalisation ou de l'atteinte corporelle momentanée, partielle ou définitive, sur la qualité de vie du patient et de son entourage. Nous ne connaissons surtout que les répercussions définitives, comprenant souvent des séquelles, exprimées en termes médicaux concernant la "consolidation terminale" d'une pathologie. Les effets sur les plans affectif , familial et socioprofessionnel ne sont pas considérés.
Globalement, l'évolution des patients touchés par une infection nosocomiale est favorable dans 78 % des cas. Statistiquement, ils peuvent garder des séquelles définitives dans 5 % des cas et un décès survient dans 3 à 4 % des cas (1 % par décès direct dû à l'infection et 2 à 3 % en raison de la participation de l'infection à la cause du décès).
Pour l'année 1997, le coût
humain annuel des infections nosocomiales en France est estimé à
10 000 décès.
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Le cas de la résistance bactérienne:
D'une manière générale, le surcoût antibiotique des infections à germes résistants peut-être estimé à partir des consommations antibiotiques liées au traitement de ces germes. Si l'on estime la prévalence actuelle des Staphylocoques aureus résistants à la méticilline, en France à 0,5 % de la population hospitalière, dont environ la moitié serait traitée, le coût annuel des traitements antibiotiques (partant d'un coût moyen du traitement antibiotique de 2500 francs par cas) peut être estimé à environ 30 millions de francs, pour cette seule espèce.
Le surcoût antibiotique des infections à germes résistants peut être estimé à partir des consommations antibiotiques liées aux traitements de ces germes. A l'A.P.H.P., en 1993, le coût de la vancomycine et de la teicoplanine représentaient respectivement 12 MF et 14,7 MF; il est certain que seule une partie de ces coûts peut être imputée au traitement des infections à Staphylocoques résistants, mais on peut estimer que leur traitement représente la moitié de ces coûts, soit de l'ordre de 13 MF. Ce coût vient donc s'ajouter aux coûts par ailleurs induits par la prolongation de durée de séjour et des actes de soins supplémentaires engendrés par le traitement de l'infection.
Les infections à
germes résistants entraînent ainsi, outre un coût élevé
en termes de santé, un coût économique majeur. Les
projections de l'évolution de ces coûts restent cependant
difficiles à réaliser car les comportements des prescripteurs
anticipent et surestiment la résistance. De ce fait, les prescriptions
d'antibiotiques "haut de gamme" habituellement utilisés pour le
traitement des infections par des souches multirésistantes sont
aussi liées à la diffusion des connaissances sur l'épidémiologie
de la résistance. Une meilleure connaissance des facteurs de risque
de survenue de ces infections devrait cependant permettre de mieux cibler
les prescriptions et de limiter l'importance de ce phénomène.
Le délit d'homicide involontaire, si l'infection a conduit à la mort. (art. 221-6 et 221-7)Le délit d'atteinte involontaire à l'intégrité de la personne du patient. (art. 222-19 et 222-21)Le délit de mise en danger d'autrui. (art. 223-1 et 223-2)
- Sur le pharmacien responsable des dispositifs médicaux stériles ainsi que des procédures de stérilisation.
La prévention des infections nosocomiales s'inscrit dans
une démarche globale de qualité des soins. La loi du 31 juillet
1991 fait obligation aux établissements de santé publics
et privés participant au service public, de développer des
politiques d'évaluation de la qualité des soins.

L'établissement devra se fixer des objectifs à atteindre en terme d'actions (prévention, formation, surveillance) et en terme de résultats. Des objectifs chiffrés de diminution des infections nosocomiales seront fixés au sein de l'établissement et par service, en particulier pour les services à taux élevé d'infections.
Les actions seront menées en cohérence
avec le projet d'établissement établi en concertation avec
les instances qui concourent à sa réalisation et à
son suivi (ce projet ayant été étudié par le
CLIN en ce qui concerne le risque infectieux). Chaque année, le
président du comité de lutte contre les infections nosocomiales
préparera un document sur le bilan annuel des activités du
comité ainsi que les projets d'actions pour l'année suivante.
Ce document sera soumis à la commission médicale d'établissement
pour avis, et au conseil d'administration pour information.
- l'hygiène de base (lavage des mains, tenue vestimentaire, équipement sanitaire ...)- la sécurité des actes à haut risque d'infection (sondage urinaire, cathétérisme sanguin, intervention chirurgicale, endoscopie...)- la sécurité des zones à haut risque d'infection (blocs opératoires, unités de réanimation, salles d'examens complémentaires invasifs...)- la sécurité des produits à hauts risques d'infection (produits injectables, produits d'alimentation parentérale, eau et alimentation ...)- les risques liés aux nouvelles techniques médico-chirurgicales.- les techniques de désinfection et de stérilisation du matériel de soin.- l'aménagement des locaux et les travaux, pour ce qui est de leurs conséquences en termes de risque infectieux.
- une surveillance générale pour l'ensemble des services de l'établissement comportant au minimum l'organisation d'enquêtes de prévalence "un jour donné" et la surveillance des bactéries multi-résistantes, complétées par des indicateurs choisis pour leur pertinence, en fonction du recrutement et de l'activité des services.- une stratégie spécifique de surveillance dans les services présentant un risque élevé d'infections nosocomiales : incidence des infections nosocomiales en continu sur une période d'au moins trois mois par an pour les services de réanimation, et incidence en continu sur une période d'au moins trois mois par an, des infections des sites opératoires dans les services de chirurgie.
- L'équipe opérationnelle d'hygiène hospitalière ou le personnel d'hygiène hospitalière.- Les personnes intéressées et motivées et principalement les infirmières (dont le directeur ou la directrice des soins infirmiers), un médecin spécialiste des maladies infectieuses, un ingénieur biomédical, le médecin du travail ...- Les représentants des services administratifs, chaque fois que cela sera nécessaire (au minimum une fois par an) : services économiques, services techniques, service de la formation continue du personnel ...- Les responsables des écoles professionnelles relevant de l'établissement, chaque fois que cela sera nécessaire.
- un service ou un département d'hygiène hospitalière.- une unité fonctionnelle rattachée à un service d'hygiène hospitalière ou à un autre service médical ou à un laboratoire de l'établissement.- une équipe inter-établissement, dans les établissements de petite taille (moins de 400 lits), il peut s'agir de personnel mis à disposition du CLIN.
Les membres de l'équipe opérationnelle seront consultés par le CLIN pour :- la mise en þuvre de la politique de prévention des risques infectieux, les techniques d'isolement, les contrôles d'environnement et l'hygiène générale de l'établissement.- l'élaboration, en collaboration avec les services concernés, de protocoles de soins et l'évaluation de leur application.- l'investigation d'épidémies.- la surveillance des infections nosocomiales et plus particulièrement la validation et l'analyse des informations collectées et leur restitution aux services concernés.
- la construction, l'aménagement et l'équipement des locaux hospitaliers.- la conduite d'études économiques et d'évaluation relatives à la qualité des soins dans le domaine des infections hospitalières.- l'étude et le choix des matériels et produits utilisés pour les soins et l'entretien.- la formation initiale dans les écoles professionnelles relevant de l'établissement.- la formation continue du personnel hospitalier.