|
|
| Si vous arrivez directement sur cette page, sachez que ce travail est un rapport d'étudiants et doit être pris comme tel. Il peut donc comporter des imperfections ou des imprécisions que le lecteur doit admettre et donc supporter. Il a été réalisé pendant la période de formation et constitue avant-tout un travail de compilation bibliographique, d'initiation et d'analyse sur des thématiques associées aux technologies biomédicales. Nous ne faisons aucun usage commercial et la duplication est libre. Si vous avez des raisons de contester ce droit d'usage, merci de nous en faire part . L'objectif de la présentation sur le Web est de permettre l'accès à l'information et d'augmenter ainsi les échanges professionnels. En cas d'usage du document, n'oubliez pas de le citer comme source bibliographique. Bonne lecture... |
|
|
|
B. Hernandez, Stage Master 2 MTS, UTC, 2004-2005 , URL : https://www.utc.fr/~farges Gestion
centralisée d'un parc de dispositifs médicaux
|
Benoit Hernandez |
Je
tiens tout d’abord à exprimer ma gratitude à Monsieur Hervé MIGNARDOT,
ingénieur biomédical du Centre Hospitalier de Lagny Marne la Vallée.
Son
expérience et ses explications m’ont fait découvrir certains domaines
qui
m’étaient alors inconnus ou peu explorés. Je tiens aussi à le remercier ainsi que les 9 autres personnes constituant
le service biomédical pour leur accueil et leur intégration au sein de
leur
service.
Je remercie
Monsieur Georges CHEVALLIER, responsable du MASTER spécialité
« Management
des Technologies en Santé » ainsi que l’ensemble du corps
enseignant pour
cette année universitaire et les moyens mis à notre disposition.
|
La gestion des hôpitaux est à l’heure actuelle en constante évolution. Le contexte réglementaire émanant de la nouvelle gouvernance, l’application de la T2A, l’accréditation et la mise en place de pôles modifient le fonctionnement de chaque établissement de santé. Ces textes font naître au sein des établissements de santé une évolution dans la prise en charge des patients mais aussi une modification quant à la maîtrise et la gestion économique des services de soins. Une étude sur la mise en place d’une gestion centralisée de certains dispositifs médicaux peut être une des réponses à apporter quant à la nouvelle gestion des équipements. Plusieurs services biomédicaux disposent de quelques appareils de prêt leur permettant de dépanner occasionnellement les services de soins. Ce rapport a pour objectif de donner aux services biomédicaux une méthodologie leur permettant de créer, de dimensionner et de mettre en place une gestion de dispositifs médicaux de prêt en adéquation avec leur établissement. Le service biomédical est impliqué dans le futur contexte et va devoir se positionner. L’Ingénieur Biomédical doit dès maintenant réfléchir à une gestion des dispositifs médicaux lui permettant de répondre à une meilleure prise en charge des patients tout en maîtrisant de façon rationnelle le budget d’investissement alloué aux équipements médicaux.
|
|
The
management of the hospitals is at the present time in constant
evolution. The lawful context emanating
from the news
governance, the application of the T2A, the accreditation and the
installation
of poles modifies the operation of each establishment of health. These texts give birth within the
establishments from health to an evolution in the assumption of
responsibility
from the patients but also a modification about the control and the
economic
management from the services from care. A study
on the installation of a centralized management of some medical devices
can be
one of the answers to the new management of the equipment.
Several biomedical services have some
equipment of loan enabling them to support the services of care
occasionally. The aim of the report is
to give to biomedical services a methodology allowing them to create,
dimension
and set up a management of medical devices of loan in adequacy with
their
establishment. Several
assumptions are formulated about the projection of this management of
medical
devices in the future organization by poles
|
1
Présentation
du Centre
Hospitalier Lagny Marne la Vallée
1-1 Historique
1-2 Le Centre Hospitalier Lagny Marne la Vallée
1-2.1 Les activités du Centre Hospitalier
1-2.2 Le service Biomédical
1-3 L’avenir du Centre Hospitalier Lagny Marne la Vallée
2
Gestion
centralisée d’un parc de Dispositifs
Médicaux
2-1 Pourquoi mettre en place une gestion centralisée d’un parc de Dispositifs Médicaux
2-1.1 Le contexte réglementaire
2-1.2 Les demandeurs directs et l’implication du service biomédical
2-2 Organisation d’un parc de prêt dans la configuration actuelle de l’hôpital
2-2.1 Méthodologie
2-2.1.1 Détermination des différentes méthodologies à employer
2-2.1.2 Les différentes phases et leur planification
2-2.2 Les différentes analyses afin de constituer un parc de prêt
2-2.2.1 Enquête auprès des services de soins
2-2.2.2 Etude de l’activité de maintenance du service biomédical
2-2.2.3 Etude de la criticité des DM dans l’optique d’un pool de prêt
2-2.3 Elaboration du parc de prêt
2-2.3.1 Conclusion de la synthèse des 3 études
2-2.3.2 Constitution du pool de prêt
2-2.3.3 Conclusion sur l’élaboration du pool de prêt
2-2.3.4 Apport du parc de prêt pour le service biomédical
2-2.4 Etude de coût pour constituer ce parc de prêt
2-2.5 Gestion et mise en place de cette gestion centralisée
2-2.5.2 Comment ce pool pourra être géré ?
2-3 Projection du parc de prêt dans le futur hôpital en suivant la nouvelle gouvernance
2-3.1 Ce que va changer la nouvelle gouvernance
2-3.2 Quelle organisation aborder pour constituer un parc de prêt de DM
Annexes
Annexe 1 : Questionnaire de satisfaction version 2005
Annexe 2 : Extrait
de
l’Autoévaluation du Centre Hospitalier de Lagny Marne la Vallée
Annexe 3 : Tableau récapitulatif des besoins exprimés par les services de soins
Annexe 4 : Tableau représentant le relevé calendaire (2004) des interventions de maintenance curative supérieures à 5 jours
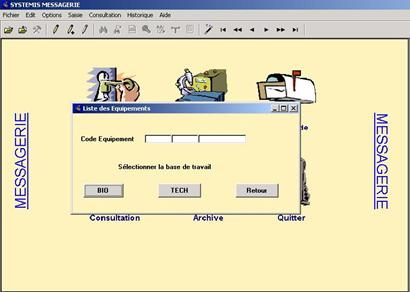
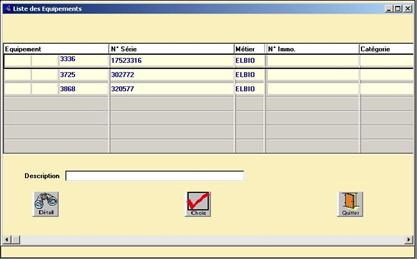
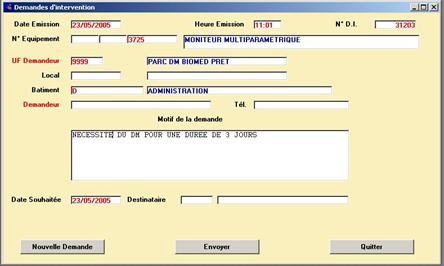
Annexe 5 : Procédure de mise en œuvre de cette gestion de parc de prêt sur la GMAO « Systémis »
Dans un
contexte économique de plus en plus difficile, les hôpitaux se
retrouvent à
devoir réformer leurs modes de fonctionnement. Le gouvernement demande
aux
directeurs d’établissements de maîtriser leurs investissements. Le
directeur
impose aux services économiques et aux autres services acheteurs de
réfléchir
sur une solution de gestions différentes des investissements permettant
de
répondre à ce contexte. Le service biomédical se voit donc missionner
sur une
rationalisation des achats. L’idée de gestion centralisée d’un parc de
dispositifs médicaux est tout d’abord apparue par un besoin émanant des
services de soins. Puis cette demande a été reprise par l’Agence
Nationale
d’Accréditation et d’Evaluation de Santé lors de sa visite au centre
hospitalier. La création d’une gestion centralisée d’un parc de prêt
est donc
parue nécessaire.
La mise
en place d’une telle gestion est-elle facilement applicable et mise en
oeuvre ? Comment peut-on arriver à créer et à dimensionner un parc
de
dispositifs médicaux de prêt ? Quelle est l’utilité, pour les
différents
demandeurs, de la mise en place d’un parc de prêt de dispositifs
médicaux ? Cette gestion peut-elle
apporter une réponse aux demandes de maîtrise d’investissements ?
Le
service biomédical se retrouve au cœur de cette problématique et de ces
interrogations.
Ce
rapport a pour objectif premier de proposer une solution
au Centre Hospitalier de Lagny Marne la
Vallée concernant la création d’une gestion centralisée d’un parc de
dispositifs
médicaux. Le deuxième objectif est de garder à l’esprit que la méthode
proposée
doit pouvoir être compréhensible et applicable par les services
biomédicaux qui
souhaiteraient mettre en place ce type de gestion de dispositifs
médicaux.
1
Présentation du Centre
Hospitalier Lagny Marne la Vallée
C’est sous Louis XIV que furent fondés les hôpitaux, suite à l’édit sur les hôpitaux généraux de 1662. Les lettres patentes signées par Louis XIV transforment le vieil HÔTEL-DIEU en hôpital général en 1672. Le Roi en fut le premier membre bienfaiteur en donnant des terres, des fermes et des prés aux environs. L’hôpital est administré par un représentant de l’abbé de Lagny (le Père sous prieur de l’abbaye), le maire de la ville, ou un échevin (juge magistrat), ainsi que des notables qui doivent rendre compte de leur gestion.
A la Révolution,
l’établissement
prend le nom d’Hospice civil. En 1792, l’administration jusqu’alors
confiée à
des ecclésiastiques, est assurée par une commission administrative
présidée par
le maire de la ville.
L’inauguration de l’hôpital Saint Jean a lieu le 23 juin 1879. La ville qui comptait environ 1500 âmes en 1673, a 4000 habitants en 1879 et 18000 en 1999. Les bâtiments construits comportent outre une chapelle, 4 salles : 2 pour les vieillards et 2 pour la médecine et la chirurgie (80 à 90 lits).
L’essor de l’hôpital date de l’après guerre :
- 1949 : Aménagement d’un service de Pneumologie.
- 1950 à 1953 : Surélévation des ailes du vieux bâtiment pour l’agrandissement de la chirurgie, modernisation et agrandissement des services de radiologie et du laboratoire, construction de la buanderie, de la lingerie et du pavillon administratif, ouverture du service de radiothérapie.
- 1956 : Construction des deux bâtiments d’hospice de 200 lits devenus aujourd’hui le pavillon administratif et le pavillon Maurice Barthes.
- 1958 : Mise en service de 200 lits dans le bâtiment des malades chroniques (devenu bâtiment Emile Lannoy dans les années 1986 en souvenir de l’ancien directeur) Aménagement du service de pédiatrie au rez-de-chaussée (aujourd’hui la cardiologie). Aménagement de la cuisine.
- 1969 : Ouverture du service de cobaltothérapie.
- 1972 : Construction du bâtiment Maxime Vernois pour la psychiatrie (166 lits).
- 1976 à 1979 : Construction du bâtiment Denis Fournier qui comporte les unités d’hospitalisation, de Consultations Externes, de Gastro-entérologie, Gynécologie, Obstétrique, Pédiatrie, Réanimation, et Urgences (256 lits), le plateau technique, bloc opératoire (8 salles), Radiologie (3 salles), Laboratoire...
- 1989 : Installation d’un scanographe au sous-sol du bâtiment Denis Fournier, aménagement des locaux du SMUR et construction du garage SMUR.
- 1993 : L’hôpital de Lagny change de nom par décision du conseil d’administration, et pour se positionner face à la ville nouvelle arrivée à ses portes, il se dénomme désormais Centre Hospitalier de Lagny Marne-la-vallée.
- 1996 : Installation d’un IRM à l’hôpital de Meaux en groupement d’intérêt public.
- 1997 : Construction de la cogénération, premier secours électrique de l’hôpital.
- 2000 : Création d'un service de médecine nucléaire.
- 2004 : Installation d’un IRM au CHLMV en en groupement d’intérêt économique.
1-2
Le Centre
Hospitalier Lagny Marne la Vallée
1-2.1
Les activités du
Centre
Hospitalier
Equipement
lits :
- 52 lits de médecine interne
- 20 lits d’oncologie dont 4 lits de jour
- 29 lits de cardiologie dont 6 en unité de soins intensifs (USIC)
- 26 lits de pneumologie
- 22 lits de gastro-entérologie
- 26 lits de pédiatrie / néonatalogie
- 9 lits de réanimation
- 30 lits de chirurgie viscérale
- 22 lits spécialités chirurgicales
- 32 lits de moyen séjour
- 42 lits de chirurgie orthopédique
- 50 lits de gynécologie / obstétrique
- 200 lits de psychiatrie adulte et infantile
- 170 lits de long séjour
- + des structures extérieures
soit un total de 730 lits.
Plateau
technique
Les filières de soins bénéficient du support d’un équipement médico-technique complet comportant notamment :
- Imagerie médicale : Radiologie conventionnelle, scanner, échographie couleur, angiocoronarographie numérisée, IRM en groupement inter établissements
- Gama caméra
- Service d’accueil des urgences SAU
- Explorations fonctionnelles et endoscopies
- Laboratoire biochimie, bactériologie, hématologie, virologie, anatomo-cytopathologie
- Pharmacie
- Radiothérapie, accélérateur de particules, cobaltothérapie
- SMUR transports primaires et secondaires
- Blocs opératoires
- Service de collecte et d’analyse de l’information médicale
- Stérilisation centrale
-
Plateau technique de
rééducation
fonctionnelle
Présentation
Au Centre Hospitalier de Lagny Marne la Vallée, il y a la Direction des travaux et des services techniques qui a pour mission la réalisation des travaux, la maintenance des locaux, installations et équipements pour permettre les actes soignants et médicaux dans de bonnes conditions.
Pour mener à bien cette mission au sein des services techniques il existe le service électricité-biomédical.
Ce service sert d’interface entre le secteur administratif, le secteur soignant et le secteur médico-technique.
Le champ d’application de ce service est :
- L’électricité haute tension (HT), travaux de maintenance de réseau 20 000 Volts ainsi que les postes de transformation ;
- L’électricité basse tension (BT), des TGBT aux prises d’utilisation (travaux et maintenance) ;
- La téléphonie fixe et mobile, de l’autocommutateur aux prises ainsi que tout l’équipement ;
- La maintenance de l’ensemble des équipements électriques du centre hospitalier ;
- La gestion et l’entretien des dispositifs médicaux (DM), en participant à l’achat et en réalisant ou faisant réaliser la maintenance et le contrôle ;
- La formation des utilisateurs.
L’ensemble de l’effectif participe à la réalisation de ces activités. La démarche qualité ne concerne que l’activité sur les équipements médicaux.
Les
objectifs
Les missions principales du service biomédical sont :
- conseil à l’achat des DM
- réception, installation, suivi d’inventaire
- maintenance corrective et préventive, contrôle qualité
Pour mener à bien ces missions, le service biomédical de Lagny a décidé de rentrer dans la démarche qualité.
En 2001 alors que le centre hospitalier engageait sa démarche d’accréditation le service biomédical démarrait une démarche qualité basée sur le référentiel ISO 9001 versions 2000.
Dans la volonté de rester cohérent avec la politique de l’établissement, l’équipe du service biomédical participe donc activement aux différents groupes de travaux qualité à l’échelle du centre hospitalier :
- Comité de pilotage qualité du centre hospitalier
- Groupe « Socrate », mise en place des procédures de maîtrise de la documentation qualité pour les procédures en fiches techniques transversales
- Groupe événement indésirable
- Groupe d’autoévaluation
- Groupe de contractualisation en interne
Avec la parution en novembre 2002 du guide des bonnes pratiques biomédicales en établissement de santé le binôme qualité a décidé d’organiser son manuel qualité autour de ce document en y incorporant l’ensemble du système ISO de management de la qualité.
La politique est basée sur :
- l’évaluation qui permettra une version précise et une base de pilotage de la démarche
- l’écoute des clients pour répondre au mieux à leurs attentes
- l’amélioration en fonction des indicateurs qui permettront d’atteindre les objectifs institutionnels dont la satisfaction des clients
Dans un premier temps le service va rentrer et rester dans une logique de démarche d’amélioration de la qualité puis envisagera de se faire certifier sous le référentiel ISO 9001 version 2000.
Fonctionnement

Schéma n°1 : organigramme du service
biomédical
Répartition
des taches
La polyvalence entre l’électricité et le biomédical existe à tous les niveaux de l’organigramme. Ainsi :
- un technicien supérieur biomédical qui gère les formations des utilisateurs à l’utilisation des dispositifs médicaux allant des formations réglementaires aux formations d’adaptation à l’emploi lors des changements de poste des infirmières par exemple. Il assure aussi le suivi administratif des activités, contrats de maintenance, réparations extérieures, indicateurs, … Ce poste assuré par un cadre utilise les compétences « expert » de cette personne.
- deux responsables d’équipe :
- un chargé de la maintenance des équipements électriques et biomédicaux
- un autre plus spécifiquement responsable du suivi des travaux neufs et des nouvelles installations pour les deux activités
Ils animent conjointement avec le
responsable, l’équipe de techniciens.
¨ les techniciens, par rotation hebdomadaire,
- un technicien avec un bip pour la maintenance corrective électrique
- un technicien avec un bip pour la maintenance corrective biomédicale
- un technicien préventif pour les deux activités
- un technicien petit chantier électrique
- un technicien en renfort d’une des activités électriques ou biomédicales suivant le besoin.
L’intérêt
de cette organisation
Elle leur permet :
- une réelle polyvalence, une clarté dans le fonctionnement (qui fait quoi)
- le suivi des activités pour une meilleure réponse aux attentes des clients
Les techniciens agissent dans les deux activités et évitent ainsi les problèmes de limite de compétences entre l’activité biomédicale et l’activité électrique.
La
planification des tâches
Quatre techniciens assurent au quotidien l’activité technique avec un planning pour garantir une bonne polyvalence et une bonne connaissance des équipements. Les rotations sont hebdomadaires.
Pour le « biomédical », deux techniciens assurent aussi bien le préventif, que le correctif.
Pour un meilleur partage du savoir et des connaissances, des binômes référents ont été constitués. Ils sont de deux types :
§ certains s’occupent d’un ensemble de services avec comme objectifs :
- aider les cadres de santé dans leur suivi des équipements (inventaire)
- aider à la mise en service des dispositifs médicaux
- participer aux achats (essais, marchés publics,….)
Ils participent aux formations techniques sur les équipements.
§ D’autres réalisent le suivi réglementaire en participant :
- à la mise en application de la réglementation (étude de texte, application, suivi, traçabilité)
- à la matériovigilance
- à la gestion des risques
Ainsi, l’ensemble de l’équipe biomédicale sait où trouver les informations en cas de problème ou de demande de renseignement sur les équipements. De cette façon, ils limitent les risques liés à la méconnaissance d’un appareil ou d’une organisation.
Atelier biomédical
L’atelier biomédical exécute :
- les maintenances préventives et les contrôles qualités de certains dispositifs médicaux (monitoring, défibrillateurs, matériels de perfusion…)
- les maintenances curatives de l'ensemble des équipements sous inventaire
- la réception et la réforme des équipements
- le stockage des pièces détachées
- le suivi de l’inventaire et des interventions dans la GMAO
- la documentation technique
1-3
L’avenir du Centre
Hospitalier Lagny Marne la Vallée
La zone de desserte du centre hospitalier recouvre un bassin de population regroupant les trois quarts de la ville nouvelle de Marne-la-Vallée.
Ce bassin de population correspond au nouvel arrondissement de Torcy et compte 343243 habitants selon le recensement général des populations de 1999. Il présente des caractéristiques particulières :
- une croissance démographique exceptionnelle (41000 habitants supplémentaires entre 1990 et 1999)
- une surreprésentation des jeunes (1 habitant sur 3 ayant moins de 30 ans à Marne la Vallée)
- 25961 emplois créés entre 1990 et 1998
Le résultat en terme de demande de soins a consisté en une hausse corrélative de l’activité des services de l’établissement. C’est ainsi qu’entre 1990 et 1998 :
- le nombre d’accouchements est passé de 1582 à 2129 (+34.58%)
- le nombre de passages aux urgences de 27961 à 49060 (+ 75.46%)
- le nombre d’entrées MCO de 15749 à 21944 (+39.34%)
- la baisse de la DMS (5.75 à 4.25 jours - 35 .29%)
C’est pourquoi l’hôpital de Lagny a négocié et signé un contrat d’objectifs et de moyens avec l’ARHIF (Agence Régionale d'Hospitalisation d'Ile de France).
Ce dernier contient :
- Les orientations stratégiques du centre hospitalier avec le développement des filières mère enfant, cardio-vasculaire, cancérologie, prise en charge des urgences et flux non programmés.
- Une recherche de complémentarité avec les autres établissements de soins et le développement du travail en réseau pour la médecine ambulatoire, et les autres professionnels de ville.
- Une rationalisation de la gestion par la mise en place de la contractualisation interne.
- Un projet architectural restructurant le site de Lagny sur Marne par des réhabilitations et des constructions nouvelles permettant une extension des capacités de court séjour, du plateau technique et de psychiatrie, ainsi qu’une mise en sécurité des bâtiments.
- Un financement des projets correspondant aux orientations stratégiques de l’établissement.
- Un développement de la politique d’amélioration continue de la qualité, et de gestion des risques.
2
Gestion centralisée d’un parc de Dispositifs
Médicaux
2-1
Pourquoi mettre en
place une gestion centralisée d’un parc de
Dispositifs Médicaux
Le service biomédical se trouve de plus en plus sollicité afin de constituer une gestion centralisée d’un parc de dispositifs médicaux. Les premières sollicitations viennent principalement des services de soins mais aussi du fonctionnement même d’un service biomédical. La mise en place de cette organisation semble être judicieuse afin de pouvoir apporter une réponse aux différentes réglementations imposées aux établissements de santé.
Les différentes raisons pour la mise en place d’une gestion centralisée de dispositifs médicaux peuvent être identifiées en deux catégories :
- les demandeurs directs de la mise en place de cette organisation :
- les services de soins
- le service biomédical
- la DAE (Direction des Affaires Economiques)
- les différents contextes réglementaires et environnementaux, futurs ou actuels :
- l’accréditation
- la nouvelle gouvernance
- la T2A
- autres contextes
La création et la mise en place d’un autre type de gestion concernant plusieurs équipements conduisent le service biomédical à réfléchir sur les différentes orientations et organisations possibles à mettre en oeuvre. Cette gestion centralisée peut être appelée suivant les interlocuteurs de différentes façons : « pool de dispositifs médicaux » ou encore « parc de prêt ». La définition du mot « pool » permet de bien résumer cette gestion.
Définition du mot « pool » : Association exploitant en commun l’ensemble des moyens matériels des associés pour en obtenir un meilleur rendement grâce à un emploi plus rationnel.
Il a été défini par le service biomédical que les dispositifs médicaux constituant le parc de prêt (le pool de DM) devront être utilisables par au moins 2 services de soins. Ce parc de prêt ne sera pas constitué de DM ne servant qu’à un seul service de soins. Dans ce cas précis une étude sera menée uniquement sur ce DM et son utilisation dans le service concerné.
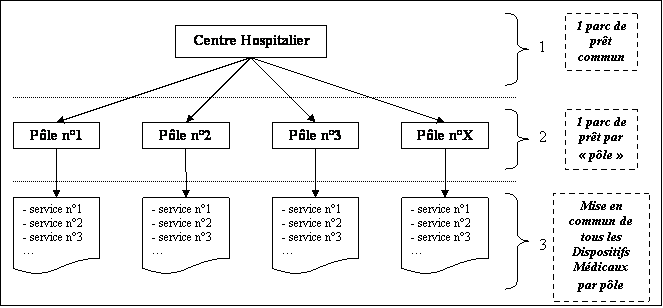
Au centre hospitalier de Lagny, deux organisations vont être étudiées. La première organisation aura pour but de pouvoir être applicable immédiatement dans l’organisation actuelle de l’hôpital. La deuxième organisation devra quant à elle être applicable et pouvoir être mise en place dans le futur hôpital. En effet l’hôpital de Lagny déménagera d’ici 2011 sur un nouveau site. Cet hôpital proposera une plus grande capacité d’accueil. Son organisation et son fonctionnement permettront de répondre au mieux à la nouvelle gouvernance. Un rapprochement géographique des services par pôles d’activité sera mis en place. Une mutualisation des besoins sera à l’étude sur chacun des pôles d’activités. Cette nouvelle organisation structurelle permet au service biomédical d’imaginer dans son domaine d’activité une autre maîtrise et gestion des dispositifs médicaux. Cette projection sera traitée dans le dernier chapitre de ce rapport.
Avant d’imaginer ce que sera demain, le service biomédical veut mettre en place, avant la création du nouvel hôpital, une gestion centralisée de dispositifs médicaux suivant les demandes des différents interlocuteurs et recommandations.
Le schéma ci-dessous permet d’avoir une vision globale des différents éléments justifiant la mise en place de ce système de gestion de dispositifs médicaux.
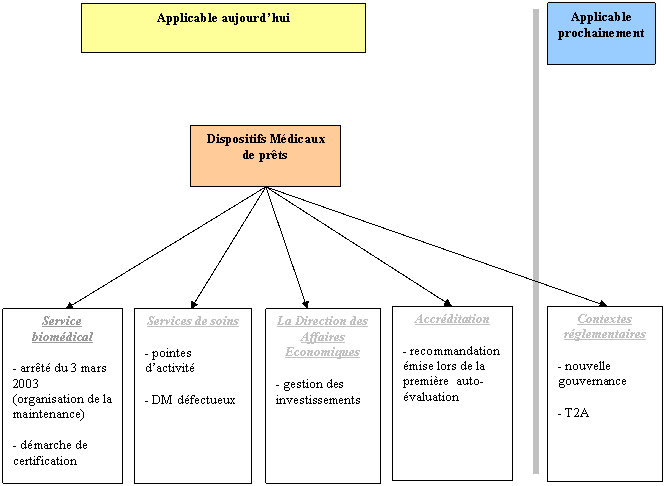
Avant d’expliquer les différentes raisons qui poussent chacun des demandeurs directs à mettre en place une gestion centralisée, le chapitre ci-dessous va avoir pour but de situer le service biomédical et son implication vis-à-vis des différentes obligations ou contextes réglementaires qui sont à mettre en place et/ou à respecter par les établissements de santé.
2-1.1 Le contexte
réglementaire
Certains nouveaux textes réglementaires vont créer une nouvelle organisation de l’hospitalisation (nouvelle gouvernance) et une autre mode de gestion des hôpitaux (T2A). Ces deux contextes réglementaires amènent les établissements à réfléchir sur leur organisation et leur gestion. Du point de vue biomédical, une réflexion concernant la mise en place des ces organisations est à anticiper.
¤ La nouvelle gouvernance [1]: Pour le moment cela reste encore au stade de la concertation au moment de la rédaction de ce rapport ou encore peu mise en place par les établissements de santé. Le principe de la mise en oeuvre d’une organisation par pôles d’activité et d’une contractualisation interne semble par ailleurs s’inscrire d’ors et déjà dans l’évolution de l’organisation hospitalière. Services, départements ou fédérations sont conduits à se regrouper en « pôles d’activités » permettant à la fois d’améliorer la prise en charge des patients et de mieux maîtriser la gestion des compétences et des moyens ; les établissements étant par ailleurs incités à une refonte en profondeur de leur organisation interne et à développer une déconcentration progressive de la gestion au profit des pôles.
Cette organisation basée sur la mise en œuvre de « contrat » conclu entre le pôle et le comité de direction pourrait intégrer à terme une véritable délégation de gestion au coordonnateur de pôle, lui donnant la possibilité d’engager certaines dépenses et de réaliser des recettes. Le coordonnateur de pôle est un médecin désigné par le Comité de direction, après avis du Comité Médical d’Etablissement. Il est assisté dans ses fonctions par un cadre de santé et un cadre administratif. Il lui appartient de gérer opérationnellement l’activité de production de soins, ainsi que l’ensemble de l’équipe administrative, paramédicale et médicale intervenant au sein du pôle. Il exécute le budget et assure les affectations, la gestion du personnel et le suivi d’activité.
Ce que cela peut
avoir comme
incidences sur le service biomédical :
L’organisation par
pôles
d’activité pourra faire appel à terme à une mutualisation des
équipements qui
aura comme conséquences de réorganiser l’affectation de certains
dispositifs
médicaux. La mise en place de pool de dispositifs médicaux peut être
envisagée
afin de mieux répondre aux attentes ponctuelles ou non de ces pôles,
permettant ainsi de maîtriser les coûts
d’investissement sur chacun des pôles.
¤
La tarification à
l’activité
(T2A) [2] va progressivement se substituer aux modes actuels de
financement
des établissements publics et privés et établir un lien direct entre
l’atteinte
des objectifs annuels et les dotations attribuées à chacun d’eux. Elle
s’inscrit donc dans le cadre plus général de la nouvelle gestion
publique
définie par la « Loi organique relative aux lois de finances » (LOLF).
La mise en œuvre se fera en
trois étapes
successives :
- La
première, opérée en 2004, est basée sur la mise en place d’un
dispositif transitoire qui maintient le cadre budgétaire et comptable
existant. En revanche, les budgets sont déterminés et ajustés selon les
modalités d’application de la réforme en prenant en compte l’activité
mesurée par le PMSI [3]. Cette régularisation s'opère
par décisions modificatives en cours de l’année.
- La
deuxième étape, qui se déroulera en 2005, (en pratique dès septembre
2004 avec la préparation budgétaire) verra la mise en place d’une
nouvelle procédure budgétaire, impliquant une réforme du régime
budgétaire et comptable des établissements. Les éléments d’activité
ainsi que les données relatives à la consommation de médicaments et
dispositifs médicaux (lorsque qu’ils sont inscrits sur une liste fixée
par arrêté), seront adressés trimestriellement aux ARH, qui les
valoriseront et les notifieront à la caisse d’assurance maladie pour
paiement.
- La
troisième étape, prévue pour 2006, plus technique, permettra aux
établissements de facturer directement à la caisse d’assurance maladie,
sans l’interface de l’ARH. Des groupes de travail, constitués de
professionnels et animés par le GMSIH à la demande de la DHOS, se
réunissent depuis septembre 2004 afin d’identifier l’ensemble des
chantiers d’adaptation des Systèmes d’information hospitaliers.
De
plus, de manière à opérer une montée en charge progressive de la
réforme, la
part de financement reposant sur l’activité augmentera progressivement
pour
atteindre l’objectif de 100% fixé pour 2012. Après avoir été fixée à
10% en
2004, cette part sera de 25% pour 2005.
A côté du financement à l’activité demeureront des dotations pour des missions d’intérêt général, telles que la recherche, l’enseignement et l’innovation. Les tarifs seront nationaux et prendront en compte les activités de réanimation, d’urgence, de soins palliatifs, de greffe d’organe, de néonatologie et d’hospitalisation à domicile. En dehors des tarifs, certains médicaments innovants, particulièrement coûteux et certains dispositifs médicaux seront facturés directement, sous réserve de l’application de bonnes pratiques de prescription.
Ce que cela peut
avoir comme
incidences sur le service biomédical :
L’activité aura un
lien direct
sur le financement des pôles. La maîtrise du budget des différents
pôles devra
donc prendre en compte cette nouvelle gestion financière. L’acquisition
des
dispositifs médicaux devra être maîtrisée au sein de chaque pôle en
prenant en
compte l’efficience de celui-ci et surtout son coût d’exploitation
(maintenance, consommables…).
¤
L’accréditation [4]
- La première procédure d’accréditation au CHLMV, a été effectuée en mai 2004. L’autoévaluation, réalisée avant le passage de l’organisme d’expertise professionnel, a retenu comme action d’amélioration, exprimée par les services de soins, la mise en place d’un parc de prêt et l'organisation de sa gestion entre les services.
- La deuxième procédure d’accréditation, qui bien qu’elle ne ressorte pas directement du Plan Hôpital 2007, s’inscrit dans la même logique d’évolution que la première procédure. Elle entend désormais porter l’accent sur la prise en compte accrue du rôle des dirigeants dans les domaines de l’évaluation et de l’amélioration de la qualité, à tous les niveaux de décision. Elle vise également au renforcement du regard porté sur les domaines clés de prise en charge médicale, notamment les secteurs opératoires et interventionnels, ainsi que les urgences. Elle insiste sur la nécessité de développer l’évaluation des activités cliniques par type de prise en charge : soins de court séjour en médecine et chirurgie, obstétrique, soins de suite et de réadaptation, soins de longue durée, santé mentale, hospitalisation à domicile. Elle affirme enfin la volonté d’engager les actions permettant une prise en compte plus explicite du service médical rendu au patient, par l’évaluation de la qualité des pratiques cliniques, afin de rendre la démarche plus utile aux cliniciens, avec la possibilité d’intégration d’un certain nombre d’indicateurs de résultats.
Ce que cela peut
avoir comme
incidences sur le service biomédical :
Le besoin d’un parc
de prêt n’a
pas été développé dans le compte rendu de l’accréditation. Ces
remarques
figurent tout de même dans les documents de l’autoévaluation transmis
aux
experts visiteurs donc à l’HAS (anciennement ANAES). Il parait
important dans
une démarche d’amélioration continue de répondre aux attentes des
services de
soins relevées lors de cette autoévaluation.
Il est indiqué dans
le manuel d’accréditation V2 page
13 [5]: « une complémentarité avec d’autres systèmes de
reconnaissance externe : plusieurs systèmes de reconnaissance
externe de la
qualité sont utilisés dans les établissements de santé. Cette
utilisation
résulte des réponses de l’établissement à des besoins spécifiques ou à
une
stratégie de développement de la qualité choisie par l’établissement.
Selon les
cas, peuvent par exemple être mises en oeuvre une certification ISO
9001[6]
d’un secteur ou de l’établissement, une certification de service sur un
domaine, une accréditation d’une activité. ». « …Il s’agit de
respecter la stratégie de l’établissement et d’identifier les champs
sur
lesquels une évaluation équivalente à celle de l’accréditation des
établissements de santé est apportée par une autre procédure permettant
d’alléger les différentes étapes de cette dernière (autoévaluation,
visite)
et/ou de valoriser la démarche entreprise dans le rapport
d’accréditation
(point fort, action exemplaire ou innovante). »
Plusieurs services
biomédicaux
rentrent dans la mise en place d’un système d’amélioration continue de
la
qualité. La deuxième procédure d’accréditation peut accentuer cette
volonté.
Certes le mot « biomédical » n’est toujours pas présent à
l’intérieur
de ce manuel d’accréditation 2ème version mais l’intégration
de la
reconnaissance de système qualité y est maintenant stipulée. Un service
biomédical certifié par un organisme externe est reconnu et pris en
compte par
les experts visiteurs. Cela peut encourager les services biomédicaux à
entrer
dans des démarches qualité possédant une reconnaissance externe
(exemple ISO
9001 version 2000, 1401).
¤
Autres
facteurs environnants
- La relance de l’investissement : la reconstruction du CHLMV, sur le site de JOSSIGNY, constitue un des projets prioritaires de l’Agence Régionale de l’Hospitalisation d’Ile-de-France, dans le cadre du Plan Hôpital 2007. Une nouvelle organisation des services de soins sera mise en place permettant de répondre aux nouvelles exigences. Ce projet de reconstruction du CHLMV a fait naître un groupement de coopération sanitaire Nord Seine et Marne. Ce groupement réunit 3 hôpitaux : Coulommiers, Lagny Marne la Vallée et Meaux. Désormais, l’investissement sur ces 3 sites devra être le fruit d’un travail en commun des 3 acteurs afin de pouvoir bénéficier de l’accord de l’ARH sur les différents projets.
-
Le groupement de
coopération
sanitaire (GCS) [7] vient
se
substituer aux EPSI (Etablissement Public de Santé Inter hospitalier),
aux
réseaux coopératifs de santé, aux communautés d’établissement et aux
syndicats inter
hospitaliers. Outil désormais unique de la formalisation des
coopérations, il
permet également d’associer les professionnels médicaux libéraux et les
établissements médico-sociaux. Le GCS peut constituer le cadre d’une
organisation commune de personnels médicaux et paramédicaux
pouvant
dispenser des actes au bénéfice des patients, participer aux
permanences
médicales organisées dans le cadre du groupement et devenir le cadre
juridique
adapté à un réseau de santé. Il peut enfin être employeur et détenteur
d’autorisations d’activité. Le GCS peut
permettre l’organisation d’un partenariat de compétences et de moyens
humains.
On peut imaginer en ce qui concerne le domaine biomédical, la
possibilité de
mettre en commun les compétences de chacun des services biomédicaux
issus du
GCS et de constituer une organisation commune.
Ce que cela peut
avoir comme
incidences sur le service biomédical :
Ce GCS va déterminer
les
objectifs de chacun des 3 établissements faisant partie de ce
groupement quant
à développer tel ou tel domaine d’activité. Une politique de
maintenance
biomédicale peut être à l’étude sur les 3 établissements ainsi qu’une
gestion des
investissements au niveau du matériel médical.
2-1.2
Les demandeurs
directs et
l’implication du service biomédical
Le service biomédical est sollicité par plusieurs interlocuteurs internes à l’établissement afin de mettre en place une gestion centralisée d’un parc de dispositifs médicaux. Le service biomédical est lui-même demandeur, de part son organisation et son activité, pour la mise en place d’une telle organisation.
Les services de soins : Les services de soins sont demandeurs sur la création d’un parc de prêt. Celui-ci devra répondre à leurs exigences et ne pas être une tache supplémentaire pour eux à gérer. Les besoins font suite à la prise en charge ponctuelle de patients demandant des dispositifs médicaux supplémentaires pendant leur hospitalisation mais aussi lors de l’indisponibilité de certains équipements suite à des pannes.
Les services de soins sollicitent la mise en place d’une gestion centralisée de dispositifs médicaux pour aux moins les 3 raisons suivantes :
- Augmentation ponctuelle de l’activité qui peut être due à un phénomène aléatoire (ex : accidents, intoxication) ou à cause de certaines pathologies saisonnières (ex : bronchiolite en pédiatrie).
- Prise en charge momentanée de patients demandant d’être médicalisés par des équipements non présents dans le service ou en quantité insuffisante (ex : dans le cas de la prise en charge de la douleur la pose d’une Pompe d’Analgésie Contrôlé pour une intervention n’en demandant pas en règle générale ou alors pour une surveillance en post opératoire).
- Lorsqu’un dispositif utilisé quotidiennement vient à être défectueux. Ce dispositif, même s’il est rapidement pris en charge, peut tout de suite désorganiser les services de soins.
La DAE (Direction des Affaires Economiques) : les services économiques en collaboration avec le service biomédical ont comme mission commune de maîtriser les investissements en matériels médicaux. Dans un contexte où le budget d’investissement alloué chaque année est limité (dépend maintenant aussi de la T2A), le service biomédical du CHLMV pense à une mutualisation des besoins sur l’ensemble de l’établissement concernant certains dispositifs médicaux. Cette mutualisation des besoins peut être imaginée sous la forme d’un parc de prêt de dispositifs médicaux. Ce parc de prêt devra permettre de répondre à des demandes faites par certains services de soins à la suite de besoins ponctuels.
Pour un besoin uniquement ponctuel, nous nous sommes aperçus que certains services de soins émettent une demande d’acquisition sur le plan annuel afin de remédier à ce manque occasionnel. Il en résulte que ce dispositif médical ne sera utilisé que très rarement et le reste du temps ne sera pas employé.
Ces équipements peuvent être des pousses seringues, des appareils SPO2, des matelas anti-escarres, des moniteurs multiparamétriques… Ces appareils sont, en général, des équipements utilisés au quotidien par les services de soins mais qui peuvent être de façon ponctuelle en quantité insuffisante. Le fait de ne pas disposer d’un des ces appareils à un instant « t », pour des raisons comme une panne ou un besoin supplémentaire ponctuel, perturbe les services de soins.
Le fait de réfléchir sur un moyen de mieux optimiser certains achats peut dans un même temps permettre de mieux gérer le temps d’utilisation de ces DM. L’analyse du taux d’utilisation des DM de prêt par services de soins peut mettre en valeur les services de soins susceptibles de se voir affecter définitivement un équipement supplémentaire du fait d’un taux d’utilisation élevé.
Nous pouvons envisager le processus inverse, les services de soins demandant un DM complémentaire sur le plan d’équipement peuvent faire l’objet d’une étude de leur nombre de demande et de leur taux d’utilisation des DM de prêt afin de justifier une acquisition nouvelle.
Le service biomédical : La création d’un parc de prêt pourra permettre de répondre aux demandes mais aussi de pouvoir mieux organiser les opérations de maintenances liées aux obligations de maintenance (décret no 2001-1154 du 5 décembre 2001 et arrêté du 3 mars 2003)[8]. Afin de répondre à ces obligations, le service biomédical prend en maintenance interne (curatif et préventif) beaucoup de dispositifs médicaux (classe IIb) issus de l’arrêté du 3 mars 2003.
De plus le service biomédical de Lagny est entré dans une démarche de certification ISO 9001. Cette démarche amène le service biomédical à mettre en place des contrats de service avec les services de soins. Le service biomédical s’engage donc sur la qualité de ses prestations mais aussi sur des délais et services auprès des services de soins. Le prêt de matériel est un de ces services exprimés.
Une demande de prêt peut être la suite d’une réparation d’un dispositif médical envoyé à l’extérieur ou en attente de pièces détachées. L’absence de ce dispositif pour le service de soin peut être gênant ou peut être même bloquant. Une analyse de ces criticités permettrait au service biomédical de prévoir un parc de prêt répondant aux besoins des services suivant le degré de criticité.
Le service biomédical peut trouver plusieurs intérêts dans le fait de mettre en place une telle organisation :
- Mettre à disposition un appareil de prêt lorsque le temps de réparation du Dispositif Médical vient à désorganiser les services de soins.
- Obtenir une meilleure traçabilité des dispositifs médicaux et de leurs interventions. Certains DM pour cause de prêt entre service ne sont pas trouvés par le technicien biomédical lorsqu’il vient effectuer la maintenance préventive. Cette situation fait qu’un des services se retrouve avec un DM en moins (dans le cas où il ne lui est pas restitué) et pour le service biomédical un manque de traçabilité et de maintenance, nous mettant ainsi en non-conformité vis-à-vis de l’obligation de maintenance du 03/03/2003.
- Répondre aux demandes de certains services lorsqu’une demande supplémentaire ponctuelle de DM leur est réclamée.
- Pouvoir répondre encore mieux aux obligations de maintenance en se servant du parc de prêt pour effectuer certaines maintenances préventives sans gêner les services.
2-2
Organisation d’un
parc de prêt
dans la configuration actuelle de l’hôpital
Cette étude portera sur la partie « applicable aujourd’hui » (voir schéma n°1) de par le fait que le Centre Hospitalier de Lagny Marne la Vallée ne sera pas sur son prochain site avant 2011. Une étude sur le court terme permettra de pouvoir répondre aux demandes et de pouvoir les mettre en œuvre rapidement.
2-2.1.1
Détermination des
différentes
méthodologies à employer
Nous avons identifié, dans la situation actuelle, 4 facteurs favorisant la mise en place d’une gestion centralisée de dispositifs médicaux de prêt pour des intérêts qui leurs sont propres.
La Direction des Affaires Economiques et l’accréditation (de part l’autoévaluation) sont demandeuses d’une telle organisation mais ne sont pas réellement actives dans la détermination et la composition d’un parc de prêt. Par contre la mise en place d’une gestion centralisée d’un parc de prêt devrait permettre de répondre à leurs attentes.
La méthodologie employée se portera vers les 2 autres acteurs qui sont les services de soins et le service biomédical. Ces 2 acteurs vont permettrent de pouvoir identifier et dimensionner le parc de prêt à mettre en œuvre au Centre Hospitalier de Lagny Marne la Vallée.
La méthodologie utilisée s’oriente sur 3 études :
1) une étude recensant les besoins des différents services de soins.
2) une étude concernant la maintenance préventive et/ou curative des dispositifs médicaux. Elle permettra de mettre en évidence les temps de réparation des dispositifs médicaux envoyés à l’extérieur ou en attente de pièces mais aussi les temps de maintenance préventive.
3) une étude sur la criticité de chaque type de dispositifs médicaux pouvant occasionner un dysfonctionnement mineur ou majeur dans un service de soins.
C’est en mettant ces trois études en commun que la liste des dispositifs médicaux de prêt à mettre en place sera constituée.
Une fois le parc de prêt dimensionné, la gestion de celui-ci sera traitée en essayant d’utiliser les moyens actuellement mis à disposition.
2-2.1.2
Les différentes
phases et leur
planification
Récapitulatif
des différentes phases :
1) élaboration d’une liste des dispositifs de prêts suivant les formulations des services de soins
2) élaboration d’une liste de DM suite à l’analyse de l’activité des interventions curatives et préventives sur les différents équipements inventoriés dans la base GMAO
3) élaboration d’une liste des dispositifs de prêts suivant une étude concernant les criticités de chaque type de dispositifs médicaux susceptibles d’être mis en prêt
4) constitution de la liste finale des dispositifs médicaux constituant le parc de prêt, élaborée par la fusion des 3 études précédentes
5) organisation et gestion de ce parc de prêt
2-2.2
Les différentes
analyses afin de
constituer un parc de prêt
2-2.2.1
Enquête auprès des
services de
soins
Depuis 5 ans le service biomédical effectue une enquête de satisfaction auprès des services de soins les plus demandeurs en maintenance biomédicale. Les 20 services sélectionnés cette année sont issus des statistiques émanant de la GMAO. Ces services de soins sont choisis par rapport au nombre de bons de travaux (demandes d’intervention) émis chaque année. Les bons de travaux prennent en compte les interventions correctives et préventives. Cette enquête a pour objectif de situer le niveau de prestation apportée par le service biomédical envers les services de soins. Dans cette enquête de satisfaction (annexe 1) ont été incorporées des questions sur la mise en place d’un parc de prêt.
Analyse de la
situation actuelle
dans les services de soins :
En analysant les réponses de l’enquête de satisfaction, nous remarquons que des services dits de technicité élevée (réanimation, bloc opératoire, anesthésie) n’estiment pas avoir besoin de faire appel à un parc de dispositifs de prêts. Ces remarques s’expliquent du fait que ces services disposent de dispositifs médicaux en quantité suffisante du fait du risque lié à l’indisponibilité des dispositifs médicaux en cas de besoins.
L’enquête de satisfaction révèle que ce sont ces mêmes services, en règle générale, qui, à l’heure actuelle, alimentent les services demandeurs de dispositifs en cas de besoin.
Ce mode de gestion peut avoir plusieurs inconvénients pour les services prêteurs :
- manque de traçabilité des dispositifs médicaux. Les services ne savent plus à qui ils ont prêtés les dispositifs médicaux.
- problème pour récupérer les dispositifs prêtés (obligation de relance, dispositif branché sur un patient puis sur un autre…).
- en cas d’activité non programmée (exemple : bloc opératoire), le service de soins se trouve dans une situation d’urgence afin de récupérer certains dispositifs médicaux prêtés.
- intégrité du dispositif après retour de prêt.
Ces inconvénients peuvent aboutir à créer des tensions entre certains services. Il en résulte des comportements d’appartenance. Les services n’osent plus prêter de dispositifs médicaux du fait des désagréments que cela provoque.
Parmi les 20 services de soins sélectionnés, 16 ont apporté des éléments de réponse concernant le matériel de prêt. 90% de ces services estiment que la création d’un pool d’équipement de prêt peut être un bon mode de gestion permettant de répondre à leurs attentes concernant la possibilité de disposer d’un dispositif médical en cas de besoin.
A la question, qui vous semble le mieux à même de gérer ce mode de fonctionnement, 94 % des services concernés estiment que cette gestion doit être réalisée principalement par le service biomédical.
Le tableau situé en annexe 3 détaille les différentes réponses apportées par les services de soins.
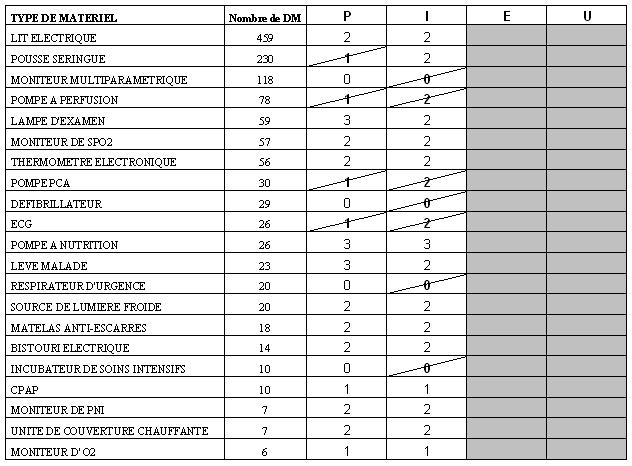
Le graphique de synthèse ci-après nous permet d’identifier les dispositifs médicaux les plus demandés par les services de soins et nécessitant peut-être d’être mis dans un pool de prêt.
Une liste d’équipements a pu être réalisée d’après ces demandes. Cette liste s’arrête à partir du moment où seul un service souhaite obtenir un dispositif en particulier. Celui-ci devient alors une demande spécifique à ce service et ne peut faire partie d’une logique de mise à disposition pour l’ensemble des autres services de soins de l’établissement.
Les dispositifs médicaux susceptibles d’être empruntés par le plus grand nombre de services de soins sont :
- le moniteur multiparamétrique
- le pousse seringue
- le matelas anti-escarres
- la Pompe d’Analgésie Contrôlée
- un moniteur de SPO2
- un moniteur de Pression Non Invasive
- une CPAP
- un appareil ECG
- un thermomètre
2-2.2.2
Etude de l’activité
de maintenance
du service biomédical
L’étude de l’activité de maintenance va être menée de 2 façons. La première va concerner l’analyse de la maintenance curative et la deuxième portera sur l’analyse de la maintenance préventive. L’étude de la maintenance effectuée par le service biomédical sur une période déterminée aura pour but de constituer une liste de DM à disposer en prêt afin de pallier aux différents dysfonctionnements dus aux maintenances.
Avant de commencer l’analyse de la maintenance il est intéressant de connaître le parc de DM inventorié dans la GMAO qui correspond à la définition du pool de prêt. Cet inventaire aura pour objectif de nous montrer le nombre d’appareils composant chacun des types de DM. Pour rappel cette liste est constituée d’appareils utilisés par plus de 2 services et n’ayant pas de contrat de maintenance. A partir de cette liste, nous essaierons de voir s’il existe une relation avec la liste de DM élaborée par les activités de maintenances curatives et préventives du service biomédical.
Méthodologie
employée :
¤ Extraction de la GMAO « Systémis » du parc de DM du Centre Hospitalier de Lagny Marne la Vallée. Un premier tri a été réalisé dans cette extraction en classant tous les DM par même type d’appareil (ex : moniteur SPO2, pousse seringue, appareil ECG…).
En prenant par définition que le parc de prêt de matériel ne sera constitué que par des appareils utilisables par au minimum 2 services, un deuxième tri a permis d’enlever tous les DM utilisés uniquement par un seul service de soins. Un dernier tri a été réalisé afin de ne sélectionner que les équipements de prêt pouvant être facilement déplaçables, sauf exceptions, et les appareils ne disposant pas de contrat de maintenance spécifique tels que les échographes, les respirateurs de réanimation… Ces équipements sont le plus souvent sous contrat de maintenance externe, garantissant un temps d’intervention et de remise en service rapide et élaboré suivant les recommandations des chefs de service et de l’ingénieur biomédical. De plus ces contrats peuvent spécifier que le titulaire devra mettre à disposition un matériel de prêt en cas de panne supérieure à X heures.
Exemple de DM exclus :
- Les holters : localisés au service de cardiologie. Ces DM sont des équipements portables que le patient porte pendant plusieurs heures. Ces DM sont sujets aux chocs et chutes ainsi qu’à l’arrachement de câbles liés aux déplacements. Le Centre Hospitalier de Lagny Marne la Vallée procède à l’échange standard des boîtiers holters. Le service possède plusieurs appareils d’avance.
- Les pèses bébé sont localisés au niveau de la maternité. Ils sont sujets à un envoi à l’extérieur systématique en cas de réparation. Le service possède un pèse bébé d’avance.
- Les cardiotocographes sont localisés en maternité. Ils sont tous sous contrat de maintenance avec mise à disposition en cas de panne. Le service possède un cardiotocographe de secours.
Nous constatons que sur ces DM, les services ont, en général, un appareil de secours disponible à l’intérieur même du service de soins. A part ces quelques exceptions le reste des types de DM correspondent exactement à la liste des DM communs à plusieurs services.
Sauf exception, seuls les DM indiqués sur la liste ci-dessous seront susceptibles de pouvoir composer le parc de prêt du Centre Hospitalier de Lagny sur Marne de part le fait que ces DM sont utilisé par au moins 2 services de soins.
Récapitulatif : 1) extraction de la base des DM inventoriés dans la GMAO
2) tri par type de DM
3) tri permettant d’enlever les DM à caractère unique
4) tri permettant d’enlever les DM sous contrat et non déplaçables
Analyse de
l’activité de
maintenance curative :
La période analysée est centrée sur l’année 2004 et sera axée uniquement sur les types de DM utilisables par plusieurs services (voir tableau ci-dessus). C’est sur cette période que la GMAO est la mieux renseignée. Le temps de maintenance curative d’un dispositif médical peut, quelques fois, être difficilement maîtrisable par le service biomédical.
Ces temps de remise en service peuvent dépendre de plusieurs facteurs :
- pièce détachée non disponible, en commande, en attente de réception
- documentation technique non disponible, en commande, en attente de réception
- difficulté de diagnostiquer précisément la panne
- envoi du DM en réparation extérieure, en attente de retour
- gestion des demandes d’interventions en priorisant les interventions (intervention urgente ou non)
Une réflexion sur la constitution d’un parc de prêt permettrait de pouvoir mieux gérer toutes ces interventions et surtout les temps de réparation et de remise en service. Cette organisation peut avoir comme avantage d’améliorer les conditions de travail des techniciens afin qu’ils puissent travailler un peu moins dans une notion d’urgence difficile à déterminer. Le technicien pourra en cas de panne d’un dispositif médical, selon la nécessité et en accord avec le cadre de santé, mettre à disposition un appareil de prêt équivalent. Le technicien aura ainsi le temps de diagnostiquer la panne, d’y remédier ou le cas échéant d’expédier le matériel au SAV compétant. Il suivra cette intervention mais ne subira plus la pression du service concernant ce matériel indisponible.
Méthodologie
employée :
* Extraction de la GMAO des interventions biomédicales sur l’année 2004. L’analyse est axée sur les interventions curatives qui peuvent avoir plusieurs libellés :
- DEM : demande d’intervention faite par les services de soins via leur interface de demande d’intervention GMAO
- COR : demande d’intervention faite par le technicien biomédical suite à une demande du service de soins
- BIP : demande d’intervention faite par le technicien biomédical de BIP qui correspond à des interventions urgentes nécessitant une intervention immédiate
* Filtre permettant de ne conserver que les interventions relatives aux types de DM pouvant constituer un parc de prêt (ce référer au tableau figure 3 page 25).
* Représentation graphique du nombre de demandes d’interventions curatives sur l’année 2004. Elles sont classées par ordre décroissant et par type de DM.
Ce graphique met en évidence la quantité importante d’interventions curatives sur les dispositifs de perfusion (pousse seringue et pompe à perfusion) ainsi que sur les moniteurs multiparamétriques. D’autres DM comme les lits électriques et les thermomètres électroniques sont aussi sujets à beaucoup de demandes d’interventions curatives. Ces interventions sont dues à l’utilisation intensive de ces dispositifs médicaux mais aussi à leurs déplacements.
* Représentation
graphique du
nombre de jours d’indisponibilité au total en 2004 pour chaque type de
DM. Ces
chiffres nous serviront afin de calculer le nombre moyen de jours
d’indisponibilité par type de DM.
Graphique
n°2 : nombres de journées d’indisponibilité total par type de DM
pour
l’année 2004
* Représentation graphique du nombre de jours moyen d’indisponibilité par type de DM, nous allons chercher à apprécier le temps d’indisponibilité moyen pour chaque intervention par type de DM. Pour cela il faut prendre le nombre d’interventions curatives de 2004 et le diviser par le nombre de jours d’indisponibilité total par type de DM en 2004.
Formule
utilisée :
Nombre de jours d’indisponibilité total
par type de DM en 2004
Nombre moyen de jours d’indisponibilité en 2004 = --------------------------------------------------
Nombre
d’interventions curatives par type de DM en 2004
Exemple :
pour les
pousses seringues :
Nombre de jours
d’indisponibilité total en 2004
: 603
Nombre
d’interventions
curatives en 2004
: 103
Nombre moyen de
jours
d’indisponibilité en 2004 = 603/103 = 6 jours d’indisponibilité en
moyenne pour
la réparation d’un pousse seringue.
Conclusion de
l’analyse de la
maintenance curative :
Cette analyse fait apparaître plusieurs renseignements :
1) Les types de DM ayant le plus grand nombre d’interventions curatives ne représentent pas les types de DM ayant le nombre de jours moyen d’indisponibilité le plus élevé.
Exemple :
les pousses seringues
Il
y a eu 103
interventions curatives en 2004 sur ces équipements plaçant ce type de
DM en
première position concernant le nombre de demandes de réparation sur
une année.
Par
contre,
sur ce type de DM nous avons seulement 6 jours d’indisponibilité en
moyenne le
mettant à la 11ème position
sur les 21 types de DM
2) Le nombre d’interventions a une répercussion directe sur le nombre de jours d’indisponibilité au total sur une année.
Exemple :
les pousses seringues
Il
y a eu
103 interventions curatives en 2004 (1ère place sur 21
possibles)
pour un total de 603 jours d’indisponibilité sur une année concernant
ce type
de DM (1ère place sur 21 possibles).
3) Le reflet de la prise en charge de la maintenance curative internalisée ou externalisée par le service biomédical.
Explications :
le service biomédical prend en charge beaucoup d’interventions en
interne, par
exemple tout ce qui concerne la perfusion et le monitoring
(multiparamétrique,
PNI, SPO2, ECG). Le fait de disposer d’un stock de pièces détachées en
relation
directe avec les DM pris en charge en interne a pour conséquence de
réduire les
temps d’indisponibilité.
Les
types de
DM ayant une durée moyenne d’indisponibilité la plus élevée sont des DM
envoyés
en réparation extérieure ou faisant appel à une entreprise extérieure
suivant
le diagnostique de la panne :
- matelas anti-escarres
- couvertures chauffantes
- incubateurs de soins intensifs
- moniteur d’O2
- pompe PCA
- source de lumière froide
- défibrillateur
Ces DM devront peser dans le choix des DM à posséder dans un parc de prêt.
Analyse de
l’activité de
maintenance préventive :
Cette analyse n’a pas pu être finalisée faute de données pertinentes. Les données sources sont issues de la GMAO mais après extractions et premières analyses nous avons obtenu des résultats incohérents. L’explication de tels écarts avec la réalité vient du fait que les dates de début et de fin d’intervention sur les maintenances préventives ne peuvent pas être exploitées.
En effet, la GMAO génère à une date précise un bon de maintenance préventive, cette maintenance préventive est sortie une fois par semaine par un responsable biomédical. Ce bon doit, en temps normal, être traité dans la semaine par un technicien biomédical. Celui-ci va chercher le DM dans le service. Une fois la maintenance effectuée, le technicien ramène le dispositif dans le service et ferme le bon de maintenance préventive. Dans la réalité des faits, le technicien ne ferme pas immédiatement le bon d’intervention dans la GMAO mais préfère le fermer en fin de semaine ou en début de semaine suivante en même temps que tous ceux effectués durant sa période de maintenance préventive.
Dans l’état actuel du fonctionnement du service, nous ne pouvons disposer d’un temps d’indisponibilité réel concernant les interventions préventives. La date de début d’intervention indiquée dans la GMAO n’est pas celle qui commence dès lors que le technicien prend l’appareil dans le service mais celle d’impression du bon de maintenance préventive. Celui-ci peut être traité immédiatement ou non et le bon ne sera fermé qu’en fin de semaine ou début de la semaine suivante. Le retard accumulé parfois sur certaines périodes fausse aussi les temps. Devant cette difficulté à obtenir un temps d’indisponibilité réel, l’étude de la maintenance préventive ne pourra être menée.
2-2.2.3 Etude de la
criticité des DM dans l’optique d’un pool de prêt
Etant donné que l’analyse de la maintenance curative se recoupe avec la liste des DM communs à 2 services de soins au minimum, le tableau (Figure 3 : Tableau des types de DM communs à plusieurs services de soins et triés selon méthodologie ci-dessus page 25) représente le parc de dispositifs médicaux sur lequel notre étude va s’axer. Nous allons donc partir de cette liste afin de déterminer la criticité de chaque type de DM.
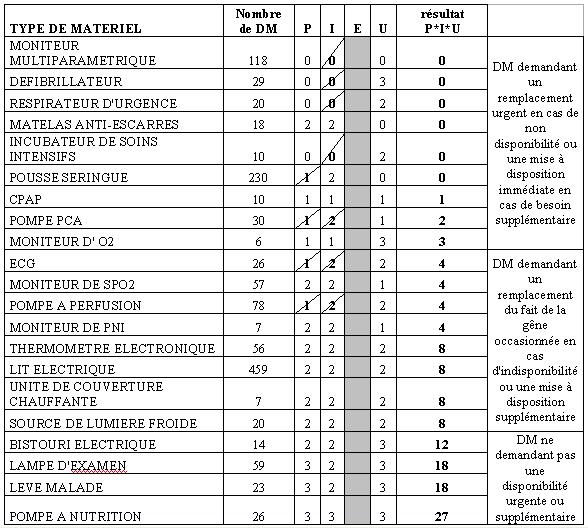
Une analyse faite sur chaque DM de ce tableau permettra de prioriser les DM dit critiques à disposer dans un parc de prêt. Cette criticité a été calculée en s’inspirant de la méthode de calcul dite de PIEU [9]. Cette méthode permet d'établir des niveaux de criticité pour chaque dispositif et d’attribuer des priorités de maintenance afin d'optimiser l'analyse de la maintenance à effectuer.
Dans notre cas cette méthode va nous permettre d’établir des niveaux de criticité pour chaque type de DM et non pas sur un équipement en particulier dans un service donné. Dans l’optique de constituer et de dimensionner un parc de prêt, l’ensemble des paramètres ne semble pas pertinent afin de juger de la criticité d’un type de DM à disposer dans un parc de prêt.
Les lettres correspondent aux paramètres suivants :
- Premier
paramètre P :
l'incidence des Pannes
Il s'agit de refléter
les
répercussions sur la santé du malade ou des utilisateurs et celles sur
la
qualité des soins apportés par l'utilisation du dispositif.
- Second paramètre I : l'Importance de
l'équipement
Ce critère permet d'évaluer l'importance du
dispositif par
rapport à l'activité de soins associée, s'il est essentiel ou prévu
pour
remplacer un autre.
- Troisième paramètre E : l'Etat de
l'équipement
L'état de l'équipement varie selon son âge et l'état dans lequel il a
été
maintenu jusqu'alors.
- Quatrième paramètre U : le taux
d'Utilisation de
l'équipement
C'est le rapport du temps d'utilisation réel sur le temps maximum
possible (transformé en nombre de demandes
identiques exprimées par
les services de soins suite au questionnaire).
Adaptation de la méthode PIEU pour notre étude de criticité par type de DM. Les paramètres « P » et « I » sont des paramètres pertinents dans l’élaboration d’une criticité d’un type de DM pour élaborer un parc de prêt. En revanche les paramètres « E » et « U » ne sont pas adaptés.
¤ Le paramètre « E » (Etat) ne sera pas un paramètre analysé dans cette étude car cela n’intervient pas dans l’optique de l’élaboration d’un parc de prêt.
¤ Le taux d’utilisation « U » n’est pas non plus un paramètre approprié dans la mise en place d’un parc de prêt car nous pouvons avoir des utilisations différentes d’un même DM d’un service à l’autre. Etant donné que notre analyse porte sur un type de DM et non pas sur un DM en particulier dans un service donné cela ne peut pas être exploité.
En revanche la mise en place d’un
nouveau
paramètre en remplacement du taux d’utilisation peut s’avérer plus
judicieux.
Afin de garder une notion utilisation du DM et services de soins le
taux
d’utilisation sera transformé par le « nombre de demandes
exprimées par
les services de soins suite au questionnaire de satisfaction ».
Ce
paramètre semble plus adapté à notre problématique de parc de prêt
répondant
aux différentes demandes.
Les paramètres « P, I et U » seront évalués selon une échelle de poids allant de 0 à 3 et inversement proportionnelle à l’importance du paramètre considéré.
Le poids
La pondération est arbitraire, elle s'échelonne d'un poids allant de zéro à trois et est inversement proportionnelle à l'importance du paramètre considéré.
Le calcul final se fera selon la formule suivante : CR=PxIxU
Plus CR est faible, plus la criticité est forte. On remarque que si un appareil correspond au moins à un maximum de n'importe quel critère, celui-ci a une criticité maximale.
1ère étape :
Nous allons nous intéresser aux paramètres « P » et « I ».
Paramètre « P » (incidence des Pannes): le poids de ce paramètre a été élaboré par une étude faite par l’ensemble du service biomédical en analysant chacun des 22 types de DM. Il a été défini que seuls 4 types de DM sont de poids « 0 » c'est-à-dire ayant une répercution grave sur l’état de santé :
- le défibrillateur
- le respirateur d’urgence
- le moniteur multiparamétrique
- l’incubateur de soins intensifs
Ensuite chaque type de DM est analysé par l’équipe et lorsque certains sont jugés comme 1 ou 2, nous prenons comme décision de toujours prendre le cas le plus défavorable : dans ce cas le 1 remportera sur le poids du paramètre « P ».
Paramètre
« I » (Importance):
L’importance du type de DM a été jugée en fonction du nombre de DM que peuvent avoir les services sur ce type de DM précis et aussi de leur utilisation.
Exemple de
l’élaboration du
poids du paramètre « I » concernant le Dispositif Médical
suivant : le défibrillateur.
Nombre de
défibrillateurs dans
l’établissement : 29
Répartition des
défibrillateurs dans les différents services de soins :
Explication de la
notation du
POIDS : les services comme le SMUR, CARDIOLOGIE, REANIMATION et
URGENCE
sont dotés d’un parc d’au minimum 3 défibrillateurs. Le fait de
disposer de 3
DM de ce type permet à ces services de toujours pouvoir compter sur un
défibrillateur de secours. La pire des situations acceptable serait
que sur
les 3 défibrillateurs, 1 soit en réparation, 1 autre en cours
d’utilisation et
1 toujours à disposition en cas de 2ème urgence vitale. Il
faut donc
au minimum 2 défibrillateurs constamment opérationnels dans ces
services. Les
autres services de soins ne possédant qu’un seul défibrillateur
devraient
disposer d’un prêt en cas de panne ou de maintenance préventive.
Ce raisonnement
nous amène à
penser que les services de soins ne possédant que 2 ou 1 seul
défibrillateur
sont des services pourvus d’un type de DM de grande criticité donc de
poids 0.
Le même
raisonnement que pour
le paramètre « P » a été appliqué au paramètre
« I »
c'est-à-dire : lorsqu’un type de DM est jugé pour un poids comme 0
ou 3
nous prenons comme décision de toujours prendre le cas le plus
défavorable : dans ce cas le 0 remportera sur le poids du
paramètre
« I ». Le poids du défibrillateur sera donc de 0 pour ce type de matériel.
Afin d’abaisser ce
niveau de
criticité, la mise à disposition d’un prêt systématique pour ces
services en
cas de panne ou de maintenance préventive permettrait de maîtriser à
tout
instant le même niveau de criticité sur ce DM, à savoir une criticité
idéale de
3.
2ème étape
Nous allons nous intéresser au
paramètre
« U » transformé en nombre de demandes exprimées par les
services de
soins suite au questionnaire.
Paramètre
« U »
Pour cela il faut reprendre le graphique
récapitulant les
demandes des services de soins
(1ère étape de la méthodologie). Nous fixons une échelle du
nombre
des demandes afin de pouvoir affecter un poids sur chacun des nombres
de
demandes.
Nous obtenons le tableau suivant avec la colonne U
complétée
suivant le poids ci-dessus. Les types de
dispositifs médicaux sont classés par
ordre croissant du produit P, I et U.
2-2.3 Elaboration du parc de prêt
Le tableau de criticité par type de DM a été élaboré en associant l’étude de l’enquête auprès des services de soins, caractérisée par la lettre « U » et l’étude de la criticité par type de DM en ne prenant que les paramètres « P » et « I ».
Nous obtenons un classement des types de DM selon leur degré de criticité. Nous avons défini 3 catégories de dispositifs médicaux selon les résultats de ce tableau :
- Les types de DM entre 0 et 3 sont des équipements qu’il est nécessaire de mettre à disposition si un de ces DM vient à être indisponible ou dans le cas d’une demande supplémentaire.
- Les types de DM situés entre 4 et 8 sont des équipements demandant à être remplacés en cas d’indisponibilité prolongée car cela peut engendrer une gêne dans le fonctionnement du service de soins.
- Les types de DM compris entre 9 et plus ne demandent pas une disponibilité urgente ou supplémentaire. Ces DM sont en quantité suffisante dans l’établissement ou des les services pour faire face à une indisponibilité.
Nous avons établi, grâce à la synthèse des 3 études, la liste des dispositifs médicaux à posséder dans le parc de prêt à mettre en place au Centre Hospitalier de Lagny sur Marne. La liste des types de DM est composée des équipements de criticité 0 à 8 selon un ordre décroissant d’importance.
Cette liste fait ressortir les DM à disposer dans un parc de prêt mais en aucun cas le nombre de chaque DM à y mettre.
2-2.3.1
Conclusion
de la synthèse des 3 études
Nous obtenons une cohérence entre cette liste de type de DM à disposer dans un parc de prêt et les différentes études faites au préalable. L’incorporation dans l’étude de criticité des demandes formulées par les services de soins fait ressortir dans cette liste finale un réel ajustement avec la réalité des besoins. Aucun des DM énumérés par les services de soins ne manquent dans cette liste. Nous retrouvons cette même ressemblance avec l’analyse de l’activité de maintenance curative. Les dispositifs identifiés comme ayant une indisponibilité élevée se retrouvent indiqués dans cette liste.
La réunion de ces 3 études nous a permis de pouvoir prioriser les types de DM à avoir dans un parc de prêt. Il parait logique (de part le budget prévisionnel) que la demande de tous ces DM en même temps ne peut être envisageable. Le fait de proposer des groupes de DM en prenant compte les effets escomptés de chacune des associations permet de planifier ces achats.
2-2.3.2
Constitution du pool
de prêt
Pour connaître le nombre de chaque type de DM identifié dans la liste finale, à mettre dans un parc de prêt, l’étude concernant la maintenance curative va nous être nécessaire. Nous avons pu établir avec cette étude le temps d’indisponibilité en moyenne pour chacun des types de DM. Nous allons approfondir cette étude en prenant comme limite acceptable la réparation d’un DM en 5 jours ouvrés au maximum. Cette limite de temps a été choisie après concertation avec plusieurs utilisateurs et le service biomédical.
Il faut donc faire
apparaître
pour chacun des types de DM combien il y a eu d’interventions
supérieures à 5
jours puis disposer ces interventions selon chaque mois afin de
connaître le
mois où il y a eu le plus de DM indisponibles.
De ce tableau peuvent être dégagées 2 propositions:
- la première est le dimensionnement d’un parc de prêt pour répondre à toutes éventualités
- la deuxième proposition permet quant à elle de moyenner les pannes sur une année et de dimensionner le parc de prêt de façon à pouvoir répondre de façon plus économique aux besoins.
Nous avons, à l’aide de cette étude, dimensionné le parc de prêt à mettre en place au centre hospitalier de Lagny sur Marne.
Afin de mieux répondre aux exigences de la direction quant à disposer d’une meilleure gestion dans les achats, nous avons retenu la 2ème solution qui consiste à faire face à la majorité des demandes sauf cas exceptionnels sur certains DM. Il faut savoir que cette étude n’a été réalisée que sur l’année 2004 et qu’une étude plus longue permettrait de pouvoir encore mieux ajuster l’offre à la demande.
Nous pouvons nous apercevoir que les temps d’indisponibilité, calculés avec la GMAO, concernant les interventions de maintenances curatives, permettent de bien dimensionner un parc de prêt.
Nous remarquons que seule la ligne du moniteur de PNI n’est pas en adéquation avec les demandes des services de soins et de la criticité. Il faut savoir que l’établissement ne dispose que de 7 appareils de PNI. Les DM ayant la PNI au centre hospitalier de Lagny peuvent monitorer la SPO2 (plus de 30). Après décision de l’ensemble du service biomédical, le moniteur de PNI sera donc commun au moniteur de SPO2. Il faudra donc prendre en compte que le moniteur de SPO2 soit aussi capable de monitorer la PNI.
2-2.3.3
Conclusion sur
l’élaboration du pool de prêt
Cette liste de DM à disposer dans un parc de prêt permet de répondre à tous les interlocuteurs :
- les services de soins : cette liste reprend tous les DM exprimés par les différents services
- service biomédical : maîtrise de la disponibilité des DM à l’aide du parc de prêt et des besoins supplémentaires ponctuels (explications plus développées en 2-2.3.4 plus bas)
- la Direction des Affaires Economiques : maîtrise des investissements. Cette maîtrise peut être envisagée en analysant l’activité du parc de prêt :
o En effet, un DM de prêt ne doit pas être mis à disposition pour une très grande période (<15 jours maximum sauf cas justifiés), une analyse annuelle permettra de disposer de l’activité de chaque DM et de faire la relation avec chaque service de soins.
Si un DM est prêté de nombreuse fois, avec un temps d’utilisation total élevé au cours d’une année, dans le même service de soins alors il faudra envisager d’acquérir un DM nouveau et l’affecter aux services en question. Cela aura comme conséquence de rendre du temps de disponibilité dans les DM de prêt.
o Les demandes supplémentaires exprimées dans les plans d’investissement sur les mêmes types d’appareils que ceux constituant le parc de prêt devront être justifiées par une activité anormale du parc de prêt ou alors par la prise en charge de patients de pathologies différentes ou en nombres supplémentaires.
o Pour le renouvellement que l’on pense ne pas être nécessaire ou limite en terme de temps d’utilisation (certains équipements possèdent un compteur horaire), on peut se poser la question de ne pas renouveler l’appareil (en concertation avec le service de soins) et de leur proposer d’utiliser le parc de prêt en cas de besoins. Un suivi du parc indiquera ou non au bout de quelques mois l’utilité de remplacer ce DM ou non dans le service de soins en question.
- l’accréditation : la mise en place d’un parc de prêt répond aux recommandations de l’autoévaluation et peut être apportée comme un élément d’amélioration continue lors de la prochaine évaluation.
2-2.3.4
Apport du parc de
prêt pour le
service biomédical
Le fait de disposer d’un parc de prêt apporte plusieurs avantages au service biomédical :
1) Le service biomédical du Centre Hospitalier de Lagny sur Marne est dans une procédure de certification ISO 9001 version 2000. Le service biomédical met en place avec chaque service un contrat de services avec toutes les activités liant aussi bien le service biomédical envers le service de soins que l’inverse. Une zone encore non formalisée dans les contrats types portait sur le fait de la durée d’indisponibilité d’un DM en cas de panne. Le fait de mettre en place un parc de prêt va permettre au service biomédical de s’engager sur une durée d’indisponibilité ou de déclenchement d’un prêt en cas d’intervention supérieure à celle qui sera définie dans le contrat.
2) Ce pool de prêt permettra de répondre en toute sécurité à l’obligation de maintenance. En effet beaucoup de DM (IIb et III) doivent être obligatoirement entretenus et certains ne peuvent pas être indisponibles sans mettre à disposition un équipement de prêt comme un ventilateur d’urgence, un défibrillateur ou un moniteur multiparamétrique dans certains services.
3) Un parc de prêt peut apporter à l’équipe de techniciens un recours dans les interventions urgentes mais aussi dans le cas d’un diagnostic difficile.
2-2.4
Etude de coût pour
constituer ce
parc de prêt
Le coût d’un parc de prêt n’est pas négligeable mais les services biomédicaux disposent en général déjà d’un minimum d'appareils pour faire face aux situations d’urgences. Dans le cas du service biomédical du centre hospitalier de Lagny, certains de ces DM sont déjà disponibles. Le reste des équipements manquants sont à justifier avec l’étude précédemment faite. De telles acquisitions pourront rarement être faites en une seule fois. Elles doivent faire l’objet d’une planification lors des prochains plans d’équipements (marché de DM en cours, à prévoir sur 2006- 2007…).
2-2.5
Gestion et mise en
place de cette
gestion centralisée
2-2.5.1
Qui gérera ce pool
de prêt ?
Le service biomédical ne voulait pas au départ se positionner comme étant d’office le principal gestionnaire du parc de prêt. Il a laissé aux services de soins la possibilité de s’exprimer sur ce sujet afin de connaître leur avis sur le service le plus à même de gérer un pool d’équipements. Historiquement, le Centre Hospitalier de Lagny sur Marne a déjà mis en place il y a 6 ans un parc de prêt. Celui-ci a été géré par un personnel soignant. Le parc de prêt a périclité lorsque la personne responsable a été mutée dans un autre établissement. Personne n’a voulu reprendre cette gestion et cela a vite désorganisé et stoppé le parc de prêt. La question a été posée lors de l’enquête de satisfaction menée auprès de 16 services de soins. 94% des services interrogés ont cité le service biomédical comme étant le mieux à même de gérer un parc de prêt.
De part ce pourcentage quasi unanime, le service biomédical se voit comme seul gestionnaire d’une telle gestion centralisée de parc de prêt.
2-2.5.2
Comment ce pool
pourra être géré
(quels moyens mis à disposition) ?
Un des moyens à mettre en œuvre pour gérer ce parc de prêt est d’utiliser un logiciel capable de manager des équipements. Le service biomédical dispose déjà d’une GMAO, laquelle ne possède pas de module spécialement étudié pour gérer un parc de prêt. En regardant toutes les possibilités que peut apporter cette GMAO, un moyen peut être mis en œuvre afin de suivre un parc de DM de prêt. L’avantage d’utiliser le même logiciel permet de planifier en plus de la gestion de l’utilisation des DM, leurs maintenances préventives et leurs interventions curatives. Cela répondra entièrement aux RSQM à disposer sur chaque DM.
La procédure de
mise en œuvre
de cette gestion de parc de prêt sur la GMAO « Systémis » [10]
du centre hospitalier de Lagny sur marne est disponible en annexe
5.
2-3
Projection du parc de prêt dans le futur
hôpital en
suivant la nouvelle gouvernance
2-3.1
Ce que va changer la nouvelle
gouvernance
Le nouveau principe
de l’organisation interne de l’hôpital
devrait être la liberté d’organisation.
L’hôpital devrait
choisir le mode d’organisation qu’il
jugerait le plus adapté et développerait des modalités de
contractualisation
interne.
Sous la terminologie
de « pôle » ou de « service », en un
sens élargi du terme, serait désormais regroupé l’ensemble des
organisations
actuelles (services, départements ou fédérations).
Les établissements
seraient incités à une refonte en
profondeur de leur organisation interne et à une responsabilisation des
chefs
de « pôle ».
Le contrat conclu
entre le « pôle » et le comité de
direction pourrait comprendre une véritable délégation de gestion au
responsable de pôle en tant qu’ordonnateur secondaire, ce qui veut dire
qu’il
disposerait de la capacité d’engager certaines dépenses et recettes. Il
pourrait,
par exemple, décider des achats pour son «pôle» de matériels
médicaux, d’informatiques,
de consommables, voire de médicaments. Les termes de cette délégation
seraient
fixés par le règlement intérieur de l’établissement et prévus dans le
contrat
entre le « pôle » et le comité de direction.
Le responsable de ce
« pôle » serait un médecin nommé par décision conjointe du directeur et
du président de la CME. Il serait assisté dans
ses
fonctions par un cadre de santé et par un cadre administratif.
Il gèrerait opérationnellement l’activité de « production de soins » de son « pôle »et l’ensemble du « staff » administratif, paramédical et médical de son «pôle», il exécuterait le budget du « pôle », il assurerait les affectations et la gestion du personnel au sein du « pôle », enfin il suivrait et évaluerait l’activité du « pôle » à partir d’indicateurs budgétaires et d’indicateurs de qualité et de performance.
Pour le
biomédical :
La nouvelle organisation qui devrait être mise en place par le biais de la nouvelle gouvernance peut avoir plusieurs répercutions sur le service biomédical :
- forte implication dans la gestion des DM avec chaque chef de « pôle »
- raisonnement par « pôle » en ce qui concerne les bilans d’activités
Désormais on peut imaginer que le responsable du service biomédical aura comme interlocuteurs privilégiés chacun des chefs de « pôle » et rendra un bilan d’activité à chacun d’entre eux. L’implication de l’ingénieur biomédical dans chaque achat et renouvellement sera de plus en plus prononcée en ayant comme objectif de pouvoir justifier techniquement chaque décision. Ce choix sera pris en compte dans le cadre de la T2A et d’une décision sur le renouvellement ou l’achat du dispositif.
2-3.2
Quelle organisation aborder pour
constituer un parc de prêt de DM
Plusieurs informations manquent pour le moment afin de connaître exactement la future organisation qui sera mise en place au sein de l’hôpital de Lagny sur Marne mais aussi du futur établissement. Ces renseignements manquants concernent entre autres le nombre de pôles, leurs activités, le financement de ces derniers…
Devant toutes ces
questions, nous
pouvons imaginer plusieurs solutions concernant la mise en place ou non
d’un
parc de prêt dans le cadre d’une organisation suivant la nouvelle
gouvernance.
1) La première
hypothèse consiste
à développer un parc de prêt sur le même principe de fonctionnement que
l’actuel hôpital. Le parc de prêt sera centralisé en un point et
accessible par
l’ensemble des services de soins désirant un Dispositif Médical en
remplacement
ou supplémentaire.
Avantages
La gestion de ce parc pourra toujours se faire au service biomédical simplifiant ainsi le suivi de ce parc de prêt mais aussi la maintenance de celui-ci :
- une centralisation des DM
- une localisation suivie (GMAO)
- une réception et fourniture de DM en bon état
- une maintenance préventive effectuée
Inconvénients
Cette solution laisse un doute sur le financement de ces DM. Etant donné que l’établissement va être divisé en « pôles » et que chaque pôle disposera de financement via la T2A en fonction de l’activité exercée, on peut se retrouver devant un refus par un des pôles de financer ce parc de prêt en stipulant que son activité n’utilisera pas les DM de prêt. Le chef de pôle peut préférer investir dans de nouveaux équipements.
Le fait de déléguer
certaines
fonctions aux chefs de pôles peut rendre difficile l’organisation d’une
telle
gestion centralisée de Dispositifs Médicaux. Il faut au préalable avoir
l’accord de chacun des chefs de pôles afin de mettre en place ce
système mais
aussi de le suivre dans le temps en renouvelant les DM constituant ce
parc.
En résumé :
- doute sur le financement (acquisition et renouvellement) des DM constituant le parc de prêt
- doute sur le financement de la maintenance correspondant à ces DM
- récupération des DM non maîtrisable
- responsabilisation des utilisateurs moins forte du fait de la non appartenance du DM
- DM différents de ceux utilisés dans l’ensemble du pôle ou du service de soins.
Impact sur
l’intégrité et le
suivi en maintenance des DM
Le schéma suivant représente le positionnement du service biomédical vis-à-vis des contrôles effectués sur les DM de prêt. Avec cette organisation centralisée au biomédical, le matériel de prêt peut être contrôlé par une simple vérification visuelle et un simple contrôle qualité avant d’être mis en attente de prêt. Toute réparation devant être réalisée sur le matériel pourra être dans le cas de la T2A imputée au service de soins ayant utilisé en dernier le DM.
Chaque dispositif sera contrôlé suivant le planning de maintenance préventive propre à chaque DM.
1ère
étape :
DM de prêt allant du service biomédical
→ au service de soins
2ème
étape :
DM de prêt allant du service de soins
→ au service biomédical
pour vérification et attente
2) La deuxième
hypothèse consiste
à développer un parc de prêt par « pôle ». Cette organisation
change
très nettement de la première solution car elle sectorise chaque parc
de prêt
en le spécialisant dans l’orientation du pôle. Il peut
être envisagé que la gestion du parc de
prêt soit sous la responsabilité du « pôle ». Le
chef de
pôle et ses collaborateurs auront des
décisions à prendre avec l’aide du biomédical quant à la création d’un
parc de
prêt et des équipements le constituant.
Avantages
La mise en place d’un parc de prêt par pôle aura comme avantage :
- de disposer de DM en rapport avec l’activité
- de garder une même logique d’acquisition et d’homogénéité du parc
- meilleure sécurité d’utilisation des DM qui seront connus des soignants
- de pouvoir être géré en interne du pôle simplifiant la prise en charge d’un DM de prêt (pas de déplacement au biomédical pour délivrer le DM)
Inconvénients
- plusieurs dispositifs identiques vont se retrouver obligatoirement dans chaque pôle (manque de mutualisation de certains DM)
- pas de vérification de DM après un prêt par le service biomédical suivant le cas de figure adopté ou alourdissement de la réception du DM de prêt
- appareils peu utilisés au cours de l’année
- demande la prise en charge de la gestion des DM par une personne interne à chacun des pôles. La possibilité d’attribuer cette gestion à un cadre de santé permet de garder une maîtrise des demandes de prêt de part l’expérience mais les responsabilités liées à cette fonction risquent peut être de mettre à mal la bonne gestion de ce parc.
Impact sur
l’intégrité et le
suivi en maintenance des DM
Les schémas suivants représentent 2 cas de figure pouvant être mis en place afin de contrôler les DM de prêt.
Le 1er cas de figure positionne le responsable du parc de prêt au sein du pôle comme vérificateur du DM à son retour de prêt. Cette vérification ne sera donc pas maîtrisée par le service biomédical. Elle devra faire l’objet d’une grande attention de la part du responsable de ce parc de prêt car il aura sous sa responsabilité le fait de mettre à disposition un appareil de prêt possédant toutes ses fonctionnalités. Dans le cas ou cette vérification n’est pas réalisé avec soins un disfonctionnement apparaîtra lors d’une demande de réparation. La réparation de ce DM sera imputée dans le cadre de la T2A au pôle et non pas au service de soins par manque de traçabilité. Chaque dispositif sera contrôlé par le service biomédical suivant le planning de maintenance préventive propre à chaque DM.
1ère
étape :
DM de prêt allant du pôle →
au service de soins
2ème
étape :
DM de prêt allant du service de soins
→ au pôle pour vérification
et attente
Le 2ème cas de figure repositionne le service biomédical comme vérificateur du DM de prêt avant retour dans le parc de prêt du pôle. Cette organisation permet un meilleur suivi concernant l’intégrité des DM mais alourdit le processus. Chaque dispositif sera contrôlé par le service biomédical suivant le planning de maintenance préventive propre à chaque DM.
1ère
étape :
DM de prêt allant du pôle →
au service de soins
2ème
étape :
DM de prêt allant du service de soins
→ au pôle pour réception
administrative
3ème
étape :
DM de prêt allant du pôle →
au service biomédical pour vérification
4ème
étape :
DM de prêt allant du service biomédical
→ au pôle pour attente
Ce 2ème cas de figure est inapplicable de part sa lourdeur de mise en œuvre et est inapproprié compte tenue de la logique de la T2A.
Le temps technicien passé à contrôler à chaque retour de DM de prêt sera imputable au pôle et dans ce cas de figure ce temps représentera une dépense non négligeable.
3) La troisième
hypothèse
consiste à ne pas développer de parc de prêt mais de mettre en place
une
mutualisation des moyens au sein de chaque pôle. Cette mutualisation
passera par un état des besoins de chaque service de soins
constituant
un pôle. Un service dit « central ou cible » du pôle sera
doté avec
un peu plus de moyens dans son parc mais en contre partie sera
fournisseur de
dispositifs médicaux en cas de besoin dans l’un des services
constituant le
pôle.
Cette organisation permet d’éviter le fait que certains équipements ne fonctionnent pas assez ayant pour conséquences certains dysfonctionnements, par exemple : les équipements sur batterie constamment branchés sur secteur ne tenant plus la charge quand on les utilise ou les membranes des ventilateurs collées car non utilisés ou manque d’utilisation.
Avantages
La mise en place d’un parc de prêt sur un service cible aura comme avantages :
- de mutualiser et rationaliser les besoins
- de pouvoir disposer de DM en rapport avec l’activité
- de garder une même logique d’acquisition et d’homogénéité du parc
- meilleure sécurité d’utilisation des DM qui seront connus des soignants
- de pouvoir être géré par un personnel soignant responsable de son matériel et le connaissant
Inconvénients
- prend du temps sur le personnel du service de soins responsable des DM de prêt
- pas de vérification de DM après un prêt par le service biomédical hors maintenance préventive planifiée
Impact sur
l’intégrité et le
suivi en maintenance des DM
Les schémas suivants représentent 2 cas de figure pouvant être mis en place afin de contrôler les DM de prêt.
Le 1er cas de figure positionne le personnel soignant du service de soins responsable du parc de prêt au sein du pôle comme vérificateur du DM à son retour de prêt. Cette vérification ne sera donc pas maîtrisée par le service biomédical. On peut compter sur l’expérience du personnel soignant afin de vérifier l’intégrité et le bon fonctionnement des DM car ces appareils sont utilisés quotidiennement pas ce service de soins dit « central ou cible ». Il faudra dans ce cas mettre en place un système permettant au personnel de signaler un dysfonctionnement sur un DM en précisant le dernier service de soins utilisateur de cet équipement. Si ces informations viennent à manquer, les réparations seront imputées dans le cadre de la T2A au pôle et non pas au service de soins.
Chaque dispositif sera contrôlé par le service biomédical suivant le planning de maintenance préventive propre à chaque DM.
1ère
étape :
DM de prêt allant du service responsable
→ au service de soins
demandeur
2ème
étape :
DM de prêt allant du service de soins demandeur → au
service de soins responsable pour
vérification et attente
Le 2ème cas de figure repositionne le service biomédical comme vérificateur du DM de prêt avant retour dans le parc de prêt du pôle. Cette organisation permettrait un meilleur suivi concernant l’intégrité des DM mais ne semble pas réalisable de part les explications précédemment énoncés dans le 2).
Synthèse
La réflexion sur la mise en place d’un parc de prêt dans le cadre de la nouvelle gouvernance doit être faite en collaboration avec plusieurs personnes à savoir au minimum les responsables et chefs de pôles et le service biomédical. Nous pouvons très bien imaginer que la gestion de ces DM de prêt puisse être différente d’un pôle à un autre. Cela peut déprendre du parc de DM destinés aux prêts, de la fréquence d’utilisation des DM… Des compromis concernant la maintenance des DM doivent être envisagés. Des DM comme les ventilateurs ou d’autres DM spécifiques peuvent éventuellement être soumis à des contrôles systématiques par le biomédical après un prêt et mis à disposition dans un service de soins pour une disponibilité immédiate à toute heure.
Le projet principal de ce stage était de trouver une méthodologie afin de dimensionner et mettre en place un parc de prêt de dispositifs médicaux au sein d’un établissement de santé. L’élaboration de ce pool d’équipements peut être menée de différentes façons suivant le temps que l’on peut consacrer à cette tâche.
Afin de répondre rapidement aux utilisateurs, un questionnaire adressé aux différents cadres de santé apparaît comme la première étape dans l’élaboration d’un parc de prêt.
L’analyse de la maintenance curative apporte une plus grande souplesse vis-à-vis des temps de réparation mais permet avant tout de conserver une plus grande disponibilité des dispositifs médicaux au sein des services de soins. La notion d’amélioration de la gestion des risques liés à la non disponibilité d’un dispositif médical prendra tout son sens permettant ainsi de rendre légitime la mise en place cette gestion.
Si l’étude peut être complétée, l’analyse de la criticité permettra de mieux identifier les équipements à prioriser dans le cadre d’une politique d’achat d’appareils de prêt. Cette dernière partie permettra à l’Ingénieur Biomédical de justifier les demandes d’acquisition de ce parc en ayant identifié et mis en avant ce que peut apporter un parc de prêt.
L’analyse de l’activité du parc de prêt peut être employée par les Ingénieurs Biomédicaux comme un indicateur permettant de justifier un renouvellement ou une demande d’acquisition supplémentaire de dispositifs médicaux dans un service de soins.
ANAES : Agence Nationale d’Accréditation et d’Evaluation en Santé
ARH : Agence
Régionale Hospitalière
ARHIF : Agence
Régionale d'Hospitalisation d'Ile de France
BIP : demande
d’intervention faite par le technicien biomédical de BIP qui correspond
à des
interventions urgentes qui demandent une intervention immédiate
BIPAP : Biphasic
Intermittent Positive Airway Pressure
CHLMV : Centre
Hospitalier Lagny Marne la Vallée
CME : Comité
Médical
d’Etablissement
COR : demande
d’intervention faite par le technicien biomédical suite à une demande
du
service de soins
CPAP : Continuous
Positive Airway Pressure
CR : Criticité
DAE : Direction
des
Affaires Economiques
DEM : demande d’intervention faite par les services de soins via leur interface de demande d’intervention GMAO
DHOS : Direction
de
l’Hospitalisation et de l’Organisation des Soins
DM : Dispositif(s) Médical(aux)
DMS :
Durée Moyenne
de Séjour
E : Etat
de l’équipement
ECG : Electrocardiographe
EPSI : Etablissement
Public de Santé Inter hospitalier
FC : Fréquence
Cardiaque
FR : Fréquence
Respiratoire
GCS : Groupement
de
Coopération Sanitaire
GMAO : Gestion
de la Maintenance
Assistée par Ordinateur
GMSIH : Groupement
pour la Modernisation du Système d’Information Hospitalier
HAS :
Haute Autorité
de Santé
I : Importance
de
l’équipement
IRM : Imagerie
par
Résonance Magnétique
ISO : International
Standards Organisation
LOLF : Loi
Organique
relative aux Lois de Finances
MCO : Médecine
Chirurgie Obstétrique
P : incidence
des
Pannes
PCA : Pompe
d’Analgésie Contrôlée
PIEU : incidence
des
Pannes, Importance de l’équipement, Etat de l’équipement, taux
d’Utilisation de
l’équipement. Cette méthode permet d'établir des niveaux de criticité
pour
chaque dispositif et d’attribuer des priorités de maintenance afin
d'optimiser
l'analyse de la maintenance à effectuer.
PMSI : Programme
de
Médicalisation des Systèmes d’Information
PNI : Pression
Non
Invasive
RSQM : Registre
Sécurité, Qualité et Maintenance
SAU : Service
d’Accueil et d’Urgence
SAV : Service
Après
Vente
SMUR : Service
Mobile
d’Urgence et de Réanimation
SPO2 : Saturation Pulsée de
l’hémoglobine en
Oxygène
T2A : Tarification A l’Activité
TTC : Toutes Taxes Comprises
U : taux d’Utilisation de l’équipement
UF : Unité Fonctionnelle
Internet :
[3]SROS et PMSI : http://parhtage.le-pmsi.fr/re7/idf/site.nsf
[4]Site de l’ANAES – HAS : http://www.anaes.fr/HAS/has.nsf/HomePage?ReadForm
[4]Site de l’AFNOR –
Association
Française de NORmalisation http://www.afnor.fr/
[7]Site de la santé : http://www.sante.gouv.fr/
[10]SITE ALPHA : GMAO SYSTEMIS http://www.sitealpha.com/index.php4
Site Intranet du SCAIM : Service de Collecte
et
d’Analyse de l’Information Médical du Centre Hospitalier de Lagny Marne
la
Vallée.
Exigences Réglementaires :
[1]Nouvelle gouvernance :
Ordonnance n°
2005-406 du 2 mai 2005 simplifiant le
régime juridique des établissements de santé (JO du 03/05/2005) NOR :
SANX0500028R
http://www.admi.net/jo/20050503/SANX0500028R.html
Décret n°
2005-421 du 4 mai 2005 portant diverses
dispositions relatives au fonctionnement des établissements publics de
santé et
modifiant le code de la santé publique (deuxième partie : Décrets en
Conseil d 'Etat)
NOR : SANH0521601D
http://www.admi.net/jo/20050505/SANH0521601D.html
Décret n°
2005-434 du 6 mai 2005 relatif à
l'organisation et à l'équipement sanitaires et modifiant le code de la
santé
publique (deuxième partie : Décrets en Conseil d'Etat) et le code de
l'action
sociale et des familles (deuxième partie : partie Réglementaire) NOR :
SANH0521041D
http://admi.net/jo/20050508/SANH0521041D.html
http://www.admi.net/jo/20050511/SANH0521621D.html
[2]T2A :
Fondements théoriques et références
bibliographiques : http://www.sante.gouv.fr/htm/dossiers/t2a/accueil.htm
[8]Obligation
maintenance :
Décret n° 2001-1154 du 5 décembre 2001 relatif à
l’obligation de maintenance et au contrôle de qualité des dispositifs
médicaux
prévus à l’article L.5212-1 du code de la santé publique (3ème partie :
Décrets), JORF n° 284 du 7 décembre 2001, NOR : MESP0123968D
http://admi.net/jo/20011207/MESP0123968D.html
Arrêté du 3 mars 2003 fixant les listes des
dispositifs
médicaux soumis à l’obligation de maintenance et au contrôle de qualité
mentionnées aux articles L.5212-1 et D.665-5-3 du code de la santé
publique,
NOR : SANP0320928A.
http://www.admi.net/jo/20030319/SANP0320928A.html
Manuels :
http://www.anaes.fr/anaes/publications.nsf/(ID)/EBDB9FF03207E6B9C1256F2B0034B30F?opendocument
Rapports :
[9]Maintenance : Faire
ou Faire faire ?,
G. Fernandes, D. Bouvet,
Projet DESS "TBH", UTC, 98-99, pp 30
https://www.utc.fr/~farges/dess_tbh/98-99/Projets/MIE/MIE.htm
Publication :
Objectifs Soins, No 136, Mai 2005. « Nouvelle Gouvernance : les premiers témoignages. » réalisé par : Pascal Forcioli, Directeur du Groupement Hospitalier Eaubonne Montmorency – Hôpital Simone Veil.
Annexe 1 : Questionnaire
de satisfaction version 2005
ENQUETE
DE SATISFACTION 2005
|
DATE : |
PARTICIPANTS : -
- -
- |
|
SERVICE : |
Le SBM assure deux types de prestations auprès des services hospitaliers :
-La gestion de l’inventaire incluant la formation des utilisateurs
-La maintenance des dispositifs médicaux (préventive et curative)
L’enquête suivante vise à déterminer le niveau de satisfaction des clients les plus représentatifs du SBM.
Section
1.01
LA GESTION
DE L’INVENTAIRE
1)
Avez-vous toujours
connaissance des mouvements de votre parc :
Dates des mises en
service :
OUI
NON
Mutation :
OUI
NON
Réformes :
OUI
NON
2)
Seriez-vous prêt(e)s à refaire un inventaire physique de votre parc
tous les
deux ans ?
OUI
NON
3)
Qu’attendez-vous de
nous sur cette gestion d’inventaire ?
-----------------------------------------------------------------------------------------------------------------
-----------------------------------------------------------------------------------------------------------------
Une réflexion est
actuellement en cours sur la mise en place de prêt de DM.
4)
Durant l’année
avez-vous besoin de DM supplémentaires pour une période
déterminée ?
OUI
NON
Si oui
pourquoi ? ……………………………………………………………………………..
Quand ?
………………………………………………………………………………………..
Quels DM ?
……………………………………………………………………………………
5)
Quels sont
généralement les types de DM que vous seriez amenés à demander ou à
prendre
dans un parc de prêt ?
-----------------------------------------------------------------------------------------------------------------
-----------------------------------------------------------------------------------------------------------------
6)
Quel mode de
fonctionnement vous conviendrait-il le mieux ? Un pool ?
OUI
NON
Qui vous semble le
mieux à même de le gérer ?
-----------------------------------------------------------------------------------------------------------------
7)
Quand êtes-vous
amenés à prendre un DM en prêt dans un autre service (le WE, la
nuit ?…)
-----------------------------------------------------------------------------------------------------------------
8)
Rendez-vous ce DM de
prêt :
-
sous 24H
-
sous 48H
-
autres :……………………..
FORMATION
Section 1.02
Les
formations
utilisateur sont négociées à l’achat de tout dispositif médical nouveau
sur
l’établissement.
1)
Pensez-vous que
chaque mise en service d’un dispositif médical - même de modèle connu
dans
votre service - devrait faire l’objet d’une formation utilisateur
ne
serait-ce que pour faire un rappel?
OUI
NON
----------------------------------------------------------------------------------------------------------------
2)
A quel moment de la
journée pensez-vous que cette formation soit la plus facile à
organiser -
pour toucher le plus de personnes possible?
-----------------------------------------------------------------------------------------------------------------
3)
Avez-vous un système
de référent sur certains DM ?
OUI
NON
-----------------------------------------------------------------------------------------------------------------
4)
En cas de problème
d’utilisation, le SBM vous apporte-t-il une réponse satisfaisante ?
OUI
NON
5)
Pensez-vous que le
SBM doive assurer l’organisation de formations autres
qu’utilisateurs :
d’ordre réglementaire ou sécuritaire par
exemple ( usage des fluides médicaux, matérioV) ?
OUI
NON
Avez-vous des
suggestions à ce sujet ?
-----------------------------------------------------------------------------------------------------------------
-----------------------------------------------------------------------------------------------------------------
-----------------------------------------------------------------------------------------------------------------
LA
MAINTENANCE
(a)
PREVENTIF
1) A partir de quel
délai trouvez-vous une maintenance préventive trop longue – càd
trop handicapante pour votre service ?
----------------------------------------------------------------------------------------------------------------
2)
Pensez-vous qu’un prêt soit systématiquement
nécessaire ?
OUI
NON
3) L’organisation
de la maintenance préventive
actuelle vous convient-elle ?
OUI
NON
Sinon que
souhaiteriez-vous modifier / changer ?
-----------------------------------------------------------------------------------------------------------------
-----------------------------------------------------------------------------------------------------------------
(b)
4) Avez-vous connaissance des plannings de
maintenances préventives
effectuées par les sociétés extérieures.
OUI
NON
Quand ces
infos vous
sont directement communiquées par les fournisseurs n’oubliez pas de
nous en
faire part….
(c)
(d)
(e)
(f)
CURATIF
1)
La réponse du service
biomédical à votre demande est-elle adaptée à son degré
d’urgences ?
OUI
NON
2)
Actuellement plus de
60% de vos demandes d’interventions sont solutionnées en moins de 24
heures.
Quand ce délai est dépassé êtes-vous tenus informés de l’état
d’avancement de
la réparation et du délai prévisible?
OUI
NON
3)
Etes-vous informé(e)s des envois à l’extérieur des équipements de
votre service
pour la maintenance ?
OUI
NON
Sinon
souhaiteriez-vous l’être ?
OUI
NON
Le SBM met dorénavant à
votre disposition un numéro
dédié pour le suivi des réparations extérieures :76
21.
4)
Etes-vous toujours
informés du passage du technicien quand la société extérieure doit
intervenir ?
OUI
NON
Généralement par
qui ? …………………………………………
Les techniciens des
sociétés extérieures sont censés passer
au biomédical après leur intervention afin de nous communiquer le RI.
S’ils
interviennent en dehors de nos horaires et vous laissent ce
document :
merci de penser à nous le communiquer au plus vite.
DE
MANIERE GENERALE...
Les services électricité
et biomédical ne font qu’un.
Nos horaires d’ouverture
sont :
8H00-12H00 ;
13H00-17H00 du lundi au jeudi
8H00-12H00 ;
13H00-15H00 le vendredi.
Un
technicien de garde est toujours joignable en dehors de ces horaires.
Pour cela
il suffit de le faire appeler par le
standard.
1)
De manière générale
le SBM répond-il à vos attentes ?
OUI
NON
Sinon que
pourrions-nous vous apporter de plus ou modifier ?
-----------------------------------------------------------------------------------------------------------------
----------------------------------------------------------------------------------------------------------------
2)
Avez-vous déjà
rencontré des difficultés avec le SBM :
-PBM pour joindre le
service :
OUI
NON
-PBM relationnel avec
l’équipe :
OUI
NON
-PBM de fiabilité des
réparations
OUI
NON
-Autres :
-----------------------------------------------------------------------------------------------------------------
3)
Si vous deviez nous
noter :
-
Communication et accueil
/4
- Qualité
de nos prestations
/6
Note
générale :
/10 (à
calculer)
Cette
note reflète-t-elle bien votre niveau général de satisfaction ?
OUI
NON Nouvelle note : /10
LA
CONTRACTUALISATION
Suite
à
l’enquête de l’année dernière où vous étiez convaincus à 100% de
l’utilité de
la contractualisation le SBM a travaillé sur un contrat de service type
qui
vous est aujourd’hui soumis.
Prenez le temps de le lire, de l’étudier et
prenons ensemble date pour
négociation éventuelle et signature.
Ð Ð Ð Ð Ð Ð Ð Ð Ð Ð
Annexe 2 : Extrait de
l’Autoévaluation du Centre Hospitalier
de Lagny Marne la Vallée
Uniquement
sur version
papier
Annexe 3 : Tableau
récapitulatif des besoins exprimés
par les services de soins
|
Services |
Appareils supplémentaires pour une période
ponctuelle |
Dispositifs médicaux nécessitant d’être dans
un parc de prêt |
Prêtez vous des DM aux autres services ? |
Désirez vous un prêt durant le préventif ? |
|
Gastrologie – Endoscopie |
Débitmètres |
Scope, pousses
seringues |
/ |
Oui si pas
assez de DM si maintenance préventive prévue |
|
Bloc opératoire Anesthésie |
Optique,
insufflateur coelio, lumière froide |
Coelioscopie,
PCA, couverture chauffante, dinamap, resecteur, respirateur |
Pousses
seringues, PCA, dinamap |
Oui si pas
assez de DM si maintenance préventive prévue |
|
Pneumologie |
/ |
Pousses
seringues mono ou double voies, matelas anti-escarres, PCA |
/ |
Oui pour le
défibrillateur |
|
Urgences Smur |
Scope, bipap,
c-pap |
Scope type bp88 |
/ |
Prêt
systématique |
|
Obstétrique |
/ |
Lits |
Scope pour
nénonat si possibilité |
Non |
|
Oncologie |
Kit de
matériel d’isolement |
Saturomètre,
scope, matelas anti-escarres |
/ |
Oui si pas
assez de DM si maintenance préventive prévue |
|
Réanimation |
/ |
Matelas
anti-escarres |
/ |
Oui si temps
supérieur à 24 heures |
|
HUTCD |
Dépend des
patients, Scope, 3 pousses seringues, PCA, dinamap |
Ecg,
respirateur, c-pap |
/ |
Oui pour scope
et ecg et pousse seringue si supérieur à 24 heures |
|
Néonatalogie, Pédiatrie |
Pendant
bronchiolite (oct-mars) 2 à 3 scopes (FR, FC, SPO2, PNI) |
Lit à
barreaux, saturomètre portable, pompe à perf, incubateur |
Brumisateur,
pompe à perfusion, scope, photothérapie |
Non |
|
Médecine |
/ |
/ |
/ |
/ |
|
Chirurgie Orthopédie |
/ |
Saturomètre,
tensiomètre électrique |
/ |
/ |
|
Chirurgie Viscérale |
/ |
Moniteur de
signes vitaux, thermomètre, matelas anti-escarres, saturomètre, pousse
seringue |
/ |
/ |
|
Soins palliatifs |
/ |
Matelas à air
pulsé, PCA, mini pousse seringue |
/ |
/ |
|
Maternité |
/ |
Moniteur de
signes vitaux, thermomètre électronique, pousse seringue |
/ |
/ |
|
Gynécologie |
/ |
Moniteur
signes vitaux, pousse seringue |
/ |
/ |
|
USI Cardiologie |
/ |
Scope, ecg,
c-pap |
/ |
Non |
|
Court Séjour Gériatrique |
|
Matelas anti-escarres, pousse seringue,
appareil PNI, scope de surveillance |
|
|
|
Laboratoire, imagerie médicale, stérilisation |
/ |
/ |
/ |
/ |
Annexe 3 : tableau récapitulatif des
besoins
exprimés par les services de soins lors de l’enquête de satisfaction.
Annexe 4 :
Tableau représentant le relevé calendaire (2004) des interventions de
maintenance curative supérieures à 5 jours
Annexe 5 : Procédure de mise en œuvre de cette gestion de parc de prêt sur la GMAO « Systémis »
Procédure de mise en œuvre de cette gestion de
parc de
prêt sur la GMAO « Systémis » du
centre
hospitalier de Lagny sur marne :
Afin de pallier au manque de module qui permet de gérer un parc de prêt, un moyen peut être mis en œuvre en créant dans la GMAO une UF 9999 intitulée PARC DE PRET BIOMEDICAL.
Dans la fiche d’équipement créée pour chaque DM du parc de prêt, il faudra affecter ce DM à l’UF 9999 et lui mettre comme service d’affectation BIO PRET.
Ensuite pour chaque équipement il est possible de le muter dans une autre UF à tout moment (appuyer sur la touche MUTATIONS). Cette mutation ne sera pas faite sur le champ SERVICE mais sur le champ de renseignement UF. Les services de soins sont tous codifiés par une UF qui leur est propre.
Une fois que le DM est affecté à l’UF 9999 il est maintenant possible d’effectuer sa MUTATION. Nous arrivons sur une fenêtre de DEMANDE DE MUTATION.
Tout champ non renseigné gardera les mêmes informations que l’ancienne affectation. Il suffit juste de modifier l’UF 9999 par l’UF du service où va être prêté le DM et tout ce qui est numéro de série et historique des interventions seront conservés.
Nous pouvons connaître toutes les mutations qu’il y a eu sur un équipement via cette fenêtre de visualisation. Cela permettra de connaître le temps d’utilisation du DM ainsi que sa localisation.
A tout moment le service biomédical peut connaître la localisation de chaque DM du parc de prêt. Pour cela il lui suffit de faire une recherche sur tous les équipements du service BIO PRET et de faire apparaître dans les champs à visualiser l’UF d’affectation pour chaque DM.
Pour les équipements qui ne sont pas actuellement en activité dans un service, ils apparaîtront dans ce listing avec le code UF 9999 du PARC DE PRET BIOMEDICAL.
Pour l’équipe biomédicale, la prise en charge de cette gestion n’apporte pas un grand bouleversement au quotidien. La planification de la maintenance préventive de ces équipements sortira en même temps que les autres maintenances préventives. La mutation informatique se réalise en quelques secondes.
Le service biomédical peut accueillir sauf quelques exceptions (exemple : lits électriques, ils seront stockés dans d’autres locaux) tous les DM de prêt au sein même du service biomédical.
Comment disposer
d’un DM de
prêt ?
En émettant une demande d’intervention via l’interface « Systémis » (GMAO) présente dans chaque service sur les postes des cadres de santé. Le bon d’intervention sera comptabilisé comme bon de travail ouvert. Il ne sera fermé que lorsque le DM sera rendu. Cette demande sera obligatoirement issue des cadres de santé et/ou les médecins-chefs de service. Dans le cas d’une demande pendant le week end, les jours fériés ou les nuits, la procédure de prêt de DM sera connue par le cadre de santé de garde et les clefs du service biomédical laissées à celui-ci.
Ci-joint la procédure de visualisation et de demande d’un DM de prêt :
1) Les services de soins se connectent au logiciel de GMAO « services de soins » en entrant le mot PRET dans le libellé du compte. Le service de soin limitera son action uniquement sur les équipements biomédicaux de prêt.
2) Le service de soin arrive sur une page d’accueil lui permettant de procéder à plusieurs actions concernant les équipements du pool de prêt.
3) Une fois sur cette page d’accueil le service de soins va sur l’icône EQUIPEMENTS.
4) Il clique ensuite sur l’icône BIO afin de lister tous les équipements composant le parc de DM de prêt.
Une liste d’équipements apparaît alors après la recherche dans la base équipements. Il n’est alors affiché à l’écran uniquement les DM de prêt disponibles à l’instant « t ». Cet état est possible car le code d’accès « PRET » est en fait une autorisation de visualiser l’UF 9999 qui correspond uniquement aux équipements de prêt actuellement disponibles physiquement dans le pool d’équipements. Les équipements déjà en prêt dans les autres services ne portent plus l’UF 9999 mais l’UF du service en question.
Le cadre de santé du service de soins, une fois visualisée la disponibilité de l’appareil dont le service a besoin, déclenche une demande d’intervention sur le DM voulu.
5) Un click sur l’icône DEMANDE permet de se retrouver dans la page de demande d’intervention.
Le cadre de santé
indique sur
cette demande le motif de la demande de prêt et le nombre de jours
approximatifs d’utilisation du DM de prêt.
Une fois cette demande envoyée, le service biomédical traitera ce bon d’intervention en modifiant l’UF d’affectation du DM. Une fois cette modification opérée, le DM ne figurera plus dans la base équipements de prêt disponibles. La procédure inverse d’affectation de l’UF est à faire lorsque le DM est de retour au service biomédical.
Le service de soin vient chercher le DM de prêt au service biomédical, l’appareil sera transmis avec certains « services » apportés aux futurs utilisateurs.
Quels services
accompagneront
la mise à disposition des DM de prêt ?
1) Chaque DM aura une fiche simplifiée d’utilisation. Lorsque le DM est remis par le service biomédical (durant les heures d’ouverture ou de garde), le technicien rappellera avec quelques manipulations le principe de fonctionnement du DM.
2) L’appareil mis à disposition aura été préalablement vérifié par le service biomédical. Un contrôle qualité sera élaboré pour chacun des équipements.
Réponses
apportées à
plusieurs questions pouvant être posées :
Que se passe-t-il
si aucun DM
de prêt n’est disponible ?
Dans l’éventualité d’une non disponibilité du DM désiré, le service de soins devra faire remonter la remarque au service biomédical afin de remédier à cet état des lieux. Le service de soins sera momentanément obligé de demander aux services de soins proches un dispositif de secours. Le service biomédical, avec les retours d’informations, déterminera la nécessité ou non d’augmenter le parc de DM de prêt concernant certains types d’équipements.
Que se passe-t-il
lorsqu’un
service a besoin d’un DM de prêt la nuit ou le week-end et jours
fériés ?
Le service de soins demandera au cadre de santé de garde d’effectuer la demande de prêt informatisé. Cette demande ne sera traitée pas le biomédical mais elle a l’avantage de garder une traçabilité du DM de prêt. Le cadre de santé de garde demandera au service de sécurité d’avoir accès au service biomédical afin de pouvoir disposer du DM de prêt. Le service biomédical modifiera l’UF de destination une fois son retour.