Table des matières
Table des
figures
Les tableaux
Glossaire
Abrvéiation
Introduction.. 9
I.
L’hôpital de Lagny
Marne- La- Vallée et le nouvel hôpital de jossigny. 10
I.1
Historique du Centre
Hospitalier de Lagny Marne- La-
Vallée. 10
I.2
Les services du Centre
Hospitalier de Lagny. 11
I.3
Plateau technique du Centre
Hospitalier de Lagny. 12
I.4
Le service
électricité et biomédical de l’hôpital 12
I.4.1
Le champ d’application du
service électricité et
biomédical 12
I.4.2
Fonctionnement du service
biomédical 13
I.4.3
Répartition des taches
dans le service biomédical 13
I.5 Le budget du centre hospitalier de Lagny. 14
I.6 Le nouveau hôpital
de Jossigny. 14
I.6.1
L’objet du présent
Programme Technique Détaillé. 14
I.6.2
Organisation et
méthodologie de travail du nouvel
hôpital 15
I.6.3
Les objectifs
évolutifs du nouvel hôpital 16
I.6.4
Les plateaux et les fonctions
médico- techniques du
nouvel hôpital 17
I.6.5
Le Service
électricité et biomedical du nouvel
hôpital 17
II
Les systèmes Cardio-
respiratoires. 18
II.1
Définition des
moniteurs de surveillances. 18
II.2
Description des moniteurs
patients. 18
II.2.1
Description du
système. 18
II.2.2
Les alarmes. 19
II.2.3
La fonction tendance. 19
II.2.4
Les types des moniteurs. 20
II.2.5
Mise en réseau des
moniteurs. 20
II.3
Principe de mesure des
principaux paramètres vitaux. 21
II.3.1
L’électrocardiogramme
ECG.. 21
II.3.2
Mesure de la
fréquence respiratoire. 21
II.3.3
Mesure de l’oxymètre
de pouls SPO2 22
II.3.4
Pression non invasive. 22
II.3.5
Coût des
systèmes cardio- respiratoire. 23
III La
matériovigilance
III.1
Définition d’un
dispositif médical (DM) 24
III.2
Définition de la
matériovigilance. 24
III.3
Domaine d’application de la
matériovigilance. 24
III.4
L’organisation de la
matériovigilance. 25
III.4.1
Organisation de la
matériovigilance à l’échelon
national 25
III.4.2
Organisation de la
matériovigilance à l’échelon
local 26
III.5
Le retour de l’information. 27
III.6
Les signalements d’incidents
de matériovigilance de
l’hôpital de Lagny. 27
IV
Application de la
note de matériovigilance concernant les systèmes cardio-
respiratoire 29
IV.1
Problématique du stage. 29
IV.2
Contraintes rencontrées
durant ce stage. 30
IV.3
Identification des
systèmes cardio-respiratoires. 30
IV.4
Méthode de
création de l’inventaire 32
IV.5
Résultat de l’inventaire. 33
IV.6
Formation sur les moniteurs
patients. 34
IV.7
Choix des fonctions d’alarmes
sonores à configurer 34
IV.8
Elaboration et résultat
du questionnaire. 35
IV.9
La configuration des alarmes
pour les services de
soins visités. 36
IV.9.1
Configuration des alarmes
pour la réanimation. 36
IV.9.2
Configuration des alarmes
pour le bloc opératoire
et la salle de réveille. 37
IV.9.3
Configuration des alarmes
pour le service de la
Cardiologie. 37
IV.9.4
Configuration des alarmes
pour l’urgence/SMUR,
pédiatrie et néonatologie et bloc obstétrique 38
IV.9.5
Configuration des alarmes
pour l’oncologie,
pneumologie. 38
IV.10
La vérification des
configurations après les
maintenances. 39
IV.11
Les procédures de
gestion des alarmes par les
utilisateurs. 40
IV.12
Information des utilisateurs
à l’utilisation des
moniteurs patients. 41
IV.13
Evaluation de l’information
par les utilisateurs. 41
Conclusion.. 43
Référence
bibliographique. 44
Annexe
1.. 47
Annexe
2.. 48
Annexe
3.. 49
Annexe
4.. 50
Annexe
5.. 51
Annexe
6.. 52
Annexe 7.. 53
Annexe
8.. 54
Table
des figures
Fig. 1 : organigramme
du service biomédical 13
Fig. 2 :
Moniteur de surveillance physiologique. 18
Fig. 3 :
Moniteur multi paramétrique modulaire. 20
Fig. 4 :
Moniteur multi paramétrique en réseau. 20
Fig. 5 :
Les principaux paramètres vitaux. 21
Fig. 6 :
Les diodes émettrices et le photo détecteur du capteur SPO2 22
Fig. 7 :
Les oscillations captées par le brassard. 22
Fig. 8 :
Nombre d’incidents signalé par le correspondant local de matériovigilance
de l’hôpital 27
Fig. 9 :
Pourcentage des manuels de l’opérateurs existant et non existant
dans le service biomédical 40
Les tableaux
Tableau 1 :
Les coûts des consommables. 23
Tableau 2 :
Les systèmes de monitorage classés selon le code CNEH 2000. 31
Tableau 3 :
Exemple des données exportées sur EXEL. 32
Tableau 4 :
Les différentes marques des moniteurs patients utilisés dans l’hôpital 33
Tableau 5 :
Les modes de fonctionnements des moniteurs pour chaque service de soins. 36
Tableau 6 :
Guide des différentes vérifications des configurations pour chaque
service. 39
Tableau 7 :
Résultat de l’évaluation. 42
Glossaire
Les tiers : Ceux sont ni des fabricants, ni des utilisateurs. Ils peuvent être
les responsables de la mise sur le marché et les distributeurs des
dispositifs médicaux. De même, ils sont considérés
aussi comme des professionnels de santé non utilisateurs, les familles
des patients ainsi qu’à toute personne pouvant être fortuitement
ou intentionnellement détentrice d’une information relative
a un incident ou risque d’incident.
Atelier, atelier biomédical :
Service biomedical
Mode de configuration ou de réglage
normal : C’est un mode de réglage
accessible aux utilisateurs ainsi que aux techniciens.
Mode de configuration ou réglage
spécial : C’est un mode de
configuration accessible seulement aux techniciens.
Alertes sonores : Alarmes sonores.
Document d’utilisation, mode d’emploi
ou manuel opérateurs : Ce sont des
documents qui contiennent des explications pour l’utilisation du
dispositif médical.
Abréviation
SMUR : Service Mobile d’Urgence
et Réanimation
IRM : Imagerie par Résonance
Magnétique
CHLMV : Centre Hospitalier
de Lagny Marne- La- Vallée
UHTCD : Unité Hospitalier
de Très Courte Durée
UMJ : Unité Médico-
Judiciaire
MCO : Médecine Chirurgie
Obstétrique
GIE : Groupement d’Intérêt
Economique
SAU : Service d’Accueil
des Urgences
HT : Haute Tension
BT : Basse Tension
TGBT : Tableau Général
de Basse Tension
GMAO : Gestion de Maintenance
Assistée par Ordinateur
GCS : Groupement de Coordination
Sanitaire
CEHN : Comité Exécutif
Hôpital Nouveau
CTHN : Comité Technique
Hôpital Nouveau
SDO : Surface Dans
Œuvre
PET SCAN : Positron emission
Tomography Scanner
AFSSAPS : Agence Française
de Sécurité Sanitaire des Produits de Santé
SPO2 : Saturation Pulsée de l’hémoglobine en Oxygène
ECG : Electrocardiogramme
DM : Dispositifs Médicaux
EFS : Etablissement Français
du Sang
EFG : Etablissement Français
des Greffes
CNEH : Code de Nomenclature
d’Equipements Hospitaliers
HTML : Hyper-text Mark-up Language
USIC : Unité de Soins
Intensif de Cardiologie
IADE : Infirmière d’Anesthésie
Diplômée par l’Etat
UF : Unité Fonctionnelle
ISO : International Standards
Organisation
Introduction
La surveillance de
l’état
physiologique du
patient est toujours l’intérêt du personnel soignant. Par
conséquent, les
systèmes de monitorage cardio-respiratoires sont des dispositifs
médicaux
répandus dans la majorité des services de soins des
établissements de santé.
Une note de
matériovigilance est envoyée par
l’AFSSAPS à tous les établissements de santé
après avoir évaluer les incidents signalés
mettant en cause des dysfonctionnements des alarmes sonores de ces
systèmes.
Cette note contient des recommandations d’utilisation pour assurer le
bon fonctionnement
de ces dispositifs médicaux ainsi que d’augmenter le niveau de
sécurité des
patients
L’objectif de ce
rapport est de
présenter
les démarches suivies pour l’application de cette note pendant
la durée de ce
stage à l’hôpital de Lagny Marne- La- Vallée.
En premier lieu, une
présentation de
l’hôpital de Lagny et du nouvel hôpital de Jossigny sera
faite.
En deuxième
lieu, un
rappel sur les
moniteurs multi- paramétriques et la matériovigilance
sera évoqué.
Enfin, la
dernière partie
présente la méthodologie
de travail utilisé pour appliquer les recommandations
précisées par l’AFSSAPS.
I. L’hôpital de Lagny Marne- La-
Vallée et le nouvel hôpital de jossigny [1] [2]
Le
but de cette
partie est de présenter l’historique, les services et le plateau
technique du
centre hospitalier ainsi que de parler d’une manière
générale sur le nouvel
hôpital de Jossigny.
C’est
sous Louis
XIV que furent fondés les hôpitaux, suite à
l’édit concernant les hôpitaux
généraux de 1662. Les lettres patentes signées par
Louis XIV transforment le
vieil HÔTEL-DIEU en hôpital général en 1672.
Le Roi en fut le premier membre
bienfaiteur en donnant des terres, des fermes et des prés aux
environs.
L’hôpital était administré par un
représentant de l’abbé de Lagny (le Père sous
prieur de l’abbaye), le maire de la ville, ou un échevin (juge
magistrat), ainsi
que des notables qui devaient rendre compte de leur gestion.
A la
Révolution,
l’établissement a pris le nom d’Hospice civil. En 1792,
l’administration
jusqu’alors confiée à des ecclésiastiques, est
assurée par une commission
administrative présidée par le maire de la ville.
L’inauguration
de
l’hôpital Saint Jean a lieu le 23 juin 1879. La ville qui
comptait environ 1500
âmes en 1673, a 4000 habitants en 1879 et 18000 en 1999. Les
bâtiments
construits comportaient outre une chapelle, 4 salles : 2 pour les
vieillards et 2 pour la médecine et la chirurgie (80 à 90
lits).
L’essor
de
l’hôpital date de l’après guerre :
- 1949 :
Aménagement d’un service de Pneumologie.
- 1950
à 1953 : Surélévation des ailes du vieux
bâtiment pour l’agrandissement de la chirurgie, modernisation et
agrandissement des services de radiologie et du laboratoire,
construction de la buanderie, de la lingerie et du pavillon
administratif, ouverture du service de radiothérapie.
- 1956 :
Construction de deux bâtiments d’hospice de 200 lits devenus
aujourd’hui le pavillon administratif et le pavillon Maurice Barthes.
- 1958 :
Mise en service de 200 lits dans le bâtiment des malades
chroniques (devenu bâtiment Emile Lannoy dans les années
1986 en souvenir de l’ancien directeur) Aménagement du service
de pédiatrie au rez-de-chaussée (aujourd’hui la
cardiologie). Aménagement de la cuisine.
- 1969 :
Ouverture du service de cobaltothérapie.
- 1972 :
Construction du bâtiment Maxime Vernois pour la psychiatrie (166
lits).
- 1976
à 1979 : Construction du bâtiment Denis Fournier qui
comporte les unités d’hospitalisation, de Consultations
Externes, de Gastro-entérologie, de Gynécologie,
d’Obstétrique, de Pédiatrie, de Réanimation,
d’Urgences (256 lits), de plateau technique, de bloc opératoire
(8 salles), de Radiologie (3 salles) et du Laboratoire.
- 1989 :
Installation d’un scanographe au sous-sol du bâtiment Denis
Fournier, aménagement des locaux du SMUR et construction du
garage SMUR.
- 1993 :
L’hôpital de Lagny change de nom par décision du conseil
d’administration, et pour se positionner face à la ville
nouvelle arrivée à ses portes, il se dénomme
désormais Centre Hospitalier de Lagny Marne-la-vallée.
- 1996 :
Installation d’un IRM à l’hôpital de Meaux en groupement
d’intérêt public.
- 1997 :
Construction de la cogénération, premier secours
électrique de l’hôpital.
- 2000 :
Création d'un service de médecine nucléaire.
- 2004 :
Installation d’un IRM au CHLMV en groupement d’intérêt
économique.
- 2005-
2006 : Agrandissement de l’urgence, de la réanimation et de
la cardiologie. Achat d’un nouveau plateau technique de cardiologie,
Remplacement de l’accélérateur de particules.
I.2 Les services du Centre
Hospitalier de Lagny
L’hôpital
est formé
de 59 services médicaux, 30 services administratifs et 16
services médico-
techniques qui travaillent ensemble dans le but de satisfaire les
besoins des
clients initiaux de l’établissement, et des patients.
- Les disciplines médicales principales sont
formées :
- Du service d’accueil
des urgences :
- Un service mobile
d’urgence et réanimation (SMUR).
- Une unité d’accueil
des urgences.
- Une unité
d’hospitalisation de très courte durée (UHTCD).
- Une unité médico-
judiciaire (UMJ).
- Une unité de
réanimation médicale.
- Du
secteur médecine-
chirurgie- obstétrique : Cardiologie, chirurgie
viscérale, gastroentérologie,
Gériatrie, Gynécologie- obstétrique,
médecine interne, oncologie, orthopédie,
pédiatrie/néonatalogie, pneumologie, réanimation
et spécialités d’otorhino- laryngologie,
ophtalmologie et stomatologie.
- Un court séjour
gériatrique.
- Un soins de suite et
réadaptation.
- Cure médicale.
- Une unité de
conseil
gérontalogique.
En
général,
l’hôpital possède actuellement 340 lits et places pour la
Médecine- Chirurgie-
Obstétrique (MCO), 100 lits de soins de longue durée
(gériatrie, soins de suite
et réadaptation) et 257 lits et places pour la psychiatrie des
adultes, de
l’enfance et de l’adolescence.
- Les
services administratifs s’occupent des affaires économiques,
financières et médicales générales. De plus
ils comportent la direction des ressources humaines qui recrute des
personnelles selon le besoin de l’hôpital.
- Les
services techniques et logistiques :
- Atelier
biomédical et électricité.
- Atelier
plomberie.
- Restauration
et self.
- Service
de nettoyage.
- Service
de transport.
- Atelier
menuisier, maçon, peintre, serrurier.
- Blanchisserie.
- Sécurité
incendie.
Les
filières de
soins bénéficient du support d’un équipement
médico- technique complet
comportant notamment :
- Imagerie
médicale : Radiologie conventionnelle, scanner,
échographie couleur,
angio- coronarographie numérisée, IRM en groupement
d’intérêt économique (GIE).
- Gama caméra.
- Service d’accueil
des urgences (SAU).
- Explorations
fonctionnelles et endoscopies.
- Laboratoire
biochimie, bactériologie, hématologie, virologie,
anatomo-cytopathologie.
- Pharmacie.
- Deux accélérateurs
de particules (Radiothérapie).
- SMUR transports
primaires et secondaires.
- Blocs opératoires (8
salles).
- Service de collecte
et d’analyse de l’information médicale.
- Stérilisation
centrale.
- Plateau technique de
rééducation fonctionnelle.
I.4
Le service électricité et biomédical de l’hôpital
Le
service
biomédical au Centre Hospitalier de Lagny Marne la Vallée
assure la réalisation
des travaux et la maintenance des équipements électriques
et biomédicaux. De
plus il est l’interface entre le secteur administratif, le secteur
soignant et
le secteur médico- technique. L’intérêt de ce
travail est de fournir d’une
manière indirecte des prestations de sécurité et
de fiabilité pour le patient.
- Le champ d’application de ce service au niveau
électrique :
- L’électricité haute
tension (HT), travaux de maintenance de réseau 20 000 Volts
ainsi que les
postes de transformation.
- L’électricité basse
tension (BT), des Tableau Général de Basse Tension (TGBT)
aux prises
d’utilisation (travaux et maintenance).La téléphonie fixe
et mobile, de l’autocommutateur aux prises ainsi que tout
l’équipement.
- La maintenance de
l’ensemble des équipements électriques du centre
hospitalier.
- La réception,
l’installation
et le suivi d’inventaire des équipements électriques.
- La formation des
utilisateurs à l’utilisation des équipements
électriques.
- Le champ d’application de ce service au niveau
biomédical :
- Les maintenances
préventives et les contrôles qualités de certains
dispositifs médicaux (Comme
les systèmes de monitorages, les défibrillateurs, les
matériels de perfusion).
- Les maintenances
curatives de l'ensemble des équipements sous inventaire.
- La réception et la
réforme des équipements.
- Le stockage des
pièces détachées.
- Le suivi de
l’inventaire et des interventions dans la Gestion de la Maintenance
Assistée
par Ordinateur (GMAO).
- La documentation
technique.
- Le conseil à l’achat
des dispositifs médicaux.
- Gestion des contrats
de maintenance.
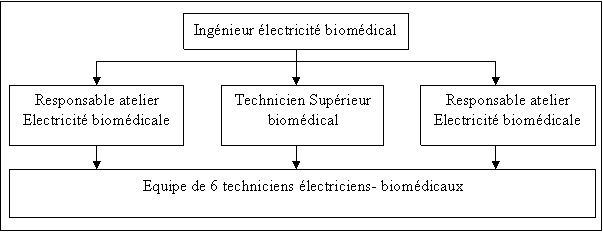
Le
service
biomédical dispose d’un ingénieur, d’un technicien
supérieur, de deux
contremaîtres et de six techniciens qui ont également en
charge l’électricité
et les courants faibles.
La
polyvalence
entre l’électricité et le biomédical existe
à tous les niveaux de
l’organigramme.
Les
taches dans
l’atelier biomédical sont réparties de la façon
suivante :
- un
responsable de l’activité biomédicale et
électrique qui assure une responsabilité
hiérarchique et fonctionnelle.
- un
technicien supérieur biomédical qui gère les
formations des utilisateurs à l’utilisation des dispositifs
médicaux allant des formations réglementaires aux
formations d’adaptation à l’emploi lors des changements de poste
des infirmières par exemple. Il assure aussi le suivi
administratif des activités comme les contrats de maintenance,
et les réparations extérieures. Ce poste assuré
par un cadre utilise les compétences
« expert » de cette personne.
- deux
responsables d’équipe :
- Un
chargé de la maintenance des équipements
électriques et biomédicaux.
- Un
autre plus spécifiquement responsable du suivi des travaux neufs
et des nouvelles installations pour les deux activités.
Ils
animent
conjointement avec le responsable et l’équipe de techniciens.
- Par
rotation hebdomadaire, les travaux sont distribués aux
techniciens de la façon suivante :
- Un
technicien avec un bip et des bons de travail imprimés via le
GMAO pour la maintenance corrective électrique et
biomédical.
- Un
technicien préventif pour l’activité biomédical.
- Un
technicien petit chantier électrique.
- Un
technicien en renfort d’une des activités électriques ou
biomédicales suivant le besoin.
L’hôpital
de Lagny
Marne- La- Vallée possède actuellement deux budgets.
- Un
budget d’exploitation de l’ordre de 100 millions d’euros. Il finance
les dépenses de fonctionnement de l’hôpital.
- Le
budget d’investissement est de l’ordre de 10 millions d’euros. Il
finance les acquisitions immobilières, les équipements
(médicaux et logistique) et les travaux.
I.6 Le nouveau
hôpital de Jossigny [2]
La
reconstruction
du Centre Hospitalier, sur le site de Jossigny, constitue un des
projets
prioritaires de l’Agence Régionale de l’Hospitalisation
d’Île-de-France, dans
le cadre du Plan Hôpital 2007.
L’élaboration
du
projet d’établissement 2004-2008 du Centre Hospitalier s’est non
seulement
inscrite dans ce nouveau cadre de référence mais
également dans un contexte et
un objectif fort de collaboration avec le Centre Hospitalier de Meaux
et le
Centre Hospitalier de Coulommiers qui seront traduits par la
formalisation d’un
projet médical de territoire qui est la base de ce
présent Programme Technique Détaillé.
Les
objectifs de ce
projet médical inter- hospitalier sont :
- La
mise en place d’un réseau inter- hospitalier de l’est francilien
dans un contexte d’augmentation prévisible de l5% de la
population d’ici à 2015 et de 10% supplémentaire dans les
10 années après 2015.
- Le
renforcement nécessaire de l’offre de soins au regard des
besoins de santé de la population et notamment de part :
- L’augmentation
du nombre de passages aux urgences.
- Le
vieillissement de la population et le manque de place d’aval notamment
en soins de suite et de réadaptation.
- L’atteinte
de masse critique d’activité sur certaines
spécialités.
Ce
projet se
traduit par la création d’un groupement de coordination
sanitaire (GCS)
regroupant les Centres Hospitaliers de Lagny Marne la Vallée, de
Meaux et de
Coulommiers et par une répartition des activités comme
suit :
- Coulommiers
: activités de proximité et de développement
coordonné de spécialités.
- Lagny
et Meaux activités de proximité et d’activités de
recours complémentaires.
De
plus, le
Programme Technique Détaillé porte sur la construction
neuve sur le site de
Jossigny des activités de court séjour du Centre
Hospitalier de Lagny Marne- La-
Vallée.
Le
programme
capacitaire concerné est de 460 lits et places MCO dont :
- 15
lits de réanimation et 8 lits de soins continus.
- 16
lits d’Unité de Soins Intensifs Cardiologiques.
- 18
lits d’Unité d’Hospitalisation de Très Courte
Durée (UHTCD).
- 22
lits de néonatalogie.
Le
Centre
Hospitalier de Lagny Marne- la- Vallée organisera l’ensemble de
son activité
MCO en 4 secteurs d’environ 100 lits et places, chacun composé
de 4 unités
fonctionnelles de 25 lits. Les unités ne sont aujourd’hui pas
définies en terme
de spécialité. Les places de jour (médecine,
chirurgie) seront regroupées en
deux unités fonctionnelles (à l’exception de la
Pédiatrie) et s’organiseront
comme les unités d’hospitalisation complète.
Ces
secteurs
d’hospitalisation seront situés :
- En
interface des consultations et des explorations fonctionnelles,
positionnées en contiguïté de ces derniers.
- Autour
d’un plateau médico- technique fort, facilement évolutif,
ouvert à l’aménagement ultérieur
d’équipements complémentaires et à des extensions.
L’ensemble
sera
alimenté par un secteur logistique, médical et
hôtelier, destiné à desservir le
nouvel hôpital y compris les extensions à venir et les 240
lits et places qui
resteront sur le site actuel de l’hôpital.
Afin
de mener à
bien le projet de construction du nouvel hôpital, le Centre
Hospitalier a mis
en place une organisation fonctionnelle et décisionnelle
composée :
- D’un
directeur de projet « Hôpital Nouveau », principal
interlocuteur de l’équipe de programmation et de l’équipe
de maîtrise d’œuvre qui sera choisie.
- D’un
Comité Exécutif Hôpital Nouveau (CEHN), organe de
validation et de décision.
- D’un
Comité Technique Hôpital Nouveau (CTHN), groupe de travail
pluridisciplinaire opérationnel.
- De
Groupes de Travail, représentatifs des acteurs et fonctions
concernés par l’opération.
L’équipe
de
programmation accompagnera le maître d’ouvrage durant toute la
phase de
concours et notamment dans l’analyse des esquisses afin de lui fournir
un outil
d’aide à la décision objectif et de valider la
concordance du projet au
programme.
Le
maître d’ouvrage
dispose en interne de l’ensemble des compétences relatives
à l’assistance à
maîtrise d’ouvrage.
Le
Nouvel Hôpital
se doit d’être flexible dans ses fonctions et dans ses dimensions
et il doit
permettre :
- La
modularité au
quotidien de ses activités grâce à la normalisation
des espaces de références,
l’utilisation de surfaces standardisées conférant aux
locaux une certaine
polyvalence, l’utilisation de principes de construction
évolutifs,
l’aménagement de chambres mixtes pouvant accueillir en cas de
pic d’activité un
deuxième patient par exemple.
- L’évolution
à long
terme de ses activités d’hébergement avec notamment
l’évolution de sa capacité
globale à 600 lits et places MCO. Pour ce faire, les concepteurs
auront à
prévoir dès à présent la possibilité
de construire des unités complémentaires
en garantissant la continuité de l’activité de soins, la
fonctionnalité et la
cohérence globale.
- L’évolution
de son
plateau médico- technique à court et à long terme.
Pour ce faire, les
concepteurs auront à prévoir dès à
présent des espaces construits mais non
aménagés (intitulés équipements
complémentaires dans les tableaux de surfaces)
parfaitement intégrés aux secteurs concernés en
terme fonctionnel et technique.
Par ailleurs, pour les secteurs les plus expansionnistes, les
concepteurs
doivent étudier dès à présent la
possibilité de les étendre (bloc opératoire,
imagerie et laboratoire notamment) en garantissant aussi la
continuité de
l’activité de soins, la fonctionnalité et la
cohérence globale.
- L’évolution
à court
terme de ses activités avec notamment l’accueil de 125 lits de
Psychiatrie (SDO
équivalente à 7000 m2). La Psychiatrie devra
être aménagée dans un
bâtiment différent du reste des activités MCO, tout
en disposant d’une
intégration forte dans l’ensemble, en créant notamment
des liaisons (patients,
personnel, logistique) et des connexions favorisant les échanges
et les accès
aux équipements du MCO.
Pour
l’ensemble de
ces évolutions souhaitées, les concepteurs devront
identifier clairement sur
les plans les emprises foncières disponibles, en expliquer la
destination et le
fonctionnement futur ainsi que le phasage envisagé pour garantir
la continuité
d’activité.
Les plateaux
et les fonctions médico- techniques de l’hôpital nouveau
sont évolués de la façon suivante :
- Le
nombre de lits des fonctions médico- techniques va
devenir : 23 lits de réanimation y compris les soins
continus (8 lits), 16 lits d’Unité de Soins Intensif de
Cardiologie et 18 lits de UHTCD.
- L’évolution
de l’activité : 70000 passages aux urgences et 3000
accouchements par an.
- Les
salles d’imagerie : 2 salles d’IRM, 2 scanners dont 1 est
dédié aux urgences et 5 salles d’imagerie classique dont
2 sont dédiées aux urgences.
- La
médecine nucléaire : 2 gammas cameras et un PET scan.
- La
radiothérapie : 2 accélérateurs linaires, 1
scanner et 1 équipement complémentaire.
- L’imagerie
cardiovasculaire interventionnelle : 1 salle vasculaire
interventionnelle, 2 salles cardiologie interventionnelle et 1
équipement complémentaire.
- Bloc
obstétrical : 6 salles de travail, 3 salles de pré-
travail et 4 salles d’admissions.
- Bloc
opératoire : 12 salles d’interventions et 25 postes de
réveil.
L’atelier
biomédical qui va devenir environ de 200 m2
s’organise autour de 5
fonctions :
- une
fonction administrative regroupant les bureaux de l’ingénieur,
du technicien supérieur, du chef d’atelier et une salle de
formation.
- une
fonction entretien et réparations regroupant les ateliers
biomedical, électronique, une zone test de longue durée
et un local ménage.
- une
fonction de stockage de l’ensemble des matériels
biomédicaux neufs, à réparer,
réparés, à réaffecter, neufs en stock. Des
pièces détachées des équipements
biomédicaux et électroniques. Des dispositifs
médicaux reformés et de prêt.
- une
fonction qui regroupe un espace de détente, vestiaires et
sanitaires personnels.
L’atelier
biomédical se situera en liaison aisée avec le bloc opératoire
et le plateau médico- technique.
II Les systèmes Cardio-
respiratoires
Les systèmes
cardio-
respiratoires sont
définis par l’AFSSAPS [3]
comme étant des moniteurs
de
surveillance seuls ou en
réseau et des centrales de surveillance. La description de ce
dispositif
médical ainsi que les différentes paramètres
physiologiques mesurés sur
l’organe du patient sont l’objet de cette patrie.
Les moniteurs sont des
dispositifs médicaux
dont la fonction est d’assurer un processus de collecte et d’analyse
quotidienne et régulière d’un ensemble de
paramètres vitaux d’un patient (cf.
fig. 2).
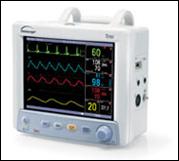 Fig.
2 : Moniteur de surveillance physiologique [4]
Fig.
2 : Moniteur de surveillance physiologique [4]
Ces données
recueillies
permettent de
surveiller l’état du patient et d’alerter en cas de sa
modification. De plus
elles aident au diagnostique et à la prise de décision
sur le traitement
médical et la santé du patient.
Les domaines d’application
de ces instruments sont l’anesthésie, service de soins, transport
médicalise, bloc opératoire, cardiologie, réanimation
et urgence [5].
Retour sommaire
Ce dispositif
médical est
constitué d’un
écran qui permet de visualiser sous forme de tracés et de
taux les paramètres
physiologiques, des boutons pour réaliser sa configuration selon
les besoins
des utilisateurs dans les services des soins et des capteurs comme le
brassard,
capteur SPO2 et électrodes ECG pour acquérir
les informations
physiologiques des patients.
Il
faut noter que
les moniteurs patients, possèdent en générale deux
modes de configurations. Le
premier est un mode accessible à tous les personnels soignants
(mode de
configuration normal) et le deuxième accessible seulement aux
personnes
techniques formées sur ce genre de DM. (Mode de configuration
spécial ou mode
entretien).
Puisque les moniteurs
sont
destinés pour la
surveillance des patients, ils possèdent des alarmes visuelles
et sonores qui
indiquent le changement d’état des malades. Ils sont
déclanchées lorsque l’une
des mesures vitales est enregistrée en dehors des limites hautes
et basses
configurés par les personnels de santé en utilisant le
menu réglage des alarmes.
Les
alarmes visuelles
et sonores
peuvent
être expliquées en générale de la
façon suivante :
- Alarme
rouge et
sonore : Message critique requière une réponse
immédiate du professionnel
de santé car vitale pour la survie du patient.
- Alarme
jaune et
sonore : Message de criticité moyenne et nécessite
une intervention pour
savoir la cause de l’alarme et soigner le malade.
Conformément
aux
exigences françaises, les
alarmes visuelles sont toujours bloquées. Cela signifie que
l’alarme se
manifeste même après l’élimination de la cause du
déclenchement. De plus si les
moniteurs sont centralisés, les deux types d’alarmes sont
bloqués sur le poste
central [7].
Les soignants peuvent
utilisés les valeurs
des limites d’alarmes standard du moniteur patient définies par
le fabricant ou
ils les règlent selon le besoin de chaque patient. De plus ces
alarmes peuvent
être inhiber ou suspendu d’une durée
déterminée ou d’une façon permanente même
si la cause du déclenchement de l’alarme n’a pas cessée.
La durée de suspension
ou inhibition est fixée dans la configuration de base du
moniteur.
Il faut noter que
s’il y a des
moiteurs
possédant plusieurs catégories de patient (Adulte,
pédiatrie, et nouveau- né)
les plages des limites d’alarmes varient selon la catégorie
choisie.
De
plus, il y a des
alarmes
techniques qui
ne sont pas en relations avec la mesure des paramètres vitaux et
sont déclanchées
grâce à deux causes [7] :
- Alarme
relative à
l’appareil causée par un défaut du matériel ou une
erreur d’installation comme
un mauvais emplacement des capteurs de mesure.
- Alarmes
liées aux
patients, déclanchées
lorsque le système
est dans l’impossibilité de traiter les signaux correctement
grâce aux
artefacts des malades.
Dans ce cas, la prise
de mesure
des
paramètres s’arrête jusqu’à ce que la cause des
alertes techniques sera
terminée.
Les moniteurs
patients
possèdent la fonction
tendance qui sert à mémoriser des
événements comme une alarme patient ou des
mesures successives d’un paramètre vital. Cela aide les
médecins à diagnostiquer
les patients et à voir l’évaluation de leurs états
[5].
Il
existe plusieurs types de moniteurs
patients utilisés dans les établissements de soins [5].
Les
moniteurs mono- paramétriques comme
les moniteurs ECG (électrocardiographe), moniteur de SpO2 et moniteur
PI et/ou PNI
(tensiomètre automatique).
Les moniteurs
multi-
paramétriques compacts qui ont des connecteurs
pour les capteurs des paramètres vitaux intégrés
dans le système.
 Fig.
3 : Moniteur multi paramétrique modulaire [9]
Fig.
3 : Moniteur multi paramétrique modulaire [9]
Certains
modèles
de moniteurs intègrent un défibrillateur. Cela sert en
même temps pour la surveillance et le traitement des patients
Enfin
le choix du moniteur se fait en
fonction du domaine d’application et des paramètres
physiologiques que le
médecin cherchera à mesurer.
Pour des
domaines d’applications comme la réanimation, les soins
intensifs et les
urgences où il y a plusieurs patients à surveiller en
même temps, les moniteurs
patients sont centralisés. Cela assure plus de confort pour les
patients car sa
évite le déplacement d’une façon continue des
personnels dans les chambres des
malades sauf s’il y a des alarmes déclanchées. Tous les
paramètres vitaux pour
chaque patient sont envoyés sur un serveur et affichés
sur un écran placé dans
le poste central de surveilaance (cf.
fig.4).
 Fig.
4 : Moniteur multi paramétrique en réseau [10]
Fig.
4 : Moniteur multi paramétrique en réseau [10]Les
moniteurs sont mis en réseau de deux façons [6].
Le
réseau filaire et le réseau
non filaire comme la télémétrie. Cette
dernière est installée facilement et
assure le confort du patient en lui permettant de se déplacer
sans arrêter la
surveillance.
Les principaux paramètres
vitaux mesurés ou surveillés sont l’électrocardiogramme,
la fréquence cardiaque, la fréquence respiratoire, la concentration
du sang en oxygène, la pression non invasive et le pouls.
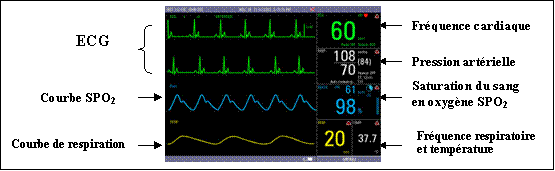 Fig.
5 : Les principaux paramètres vitaux [4]
Fig.
5 : Les principaux paramètres vitaux [4]II.3.1 L’électrocardiogramme
ECG [11] [12]
Le
cœur est un
organe qui produit en permanence des impulsions électriques,
nécessaires à sa
contraction. Pour surveiller son fonctionnement électrique, il
suffit de mettre
des électrodes aux poignets, aux chevilles et sur la peau du
thorax. En effet,
quand l'onde électrique traverse le cœur, une infime partie de
ce courant se
propage à la surface du corps. En plaçant des
électrodes de part et d'autre du
cœur selon le réseau de Wilson [7],
on peut mesurer
une
activité électrique et
la présentée sur les écrans des moniteurs sous
forme d’une courbe ECG (cf.
fig.5).
Les
moniteurs ECG
affichent trois, cinq ou au maximum douze types de dérivations
si
respectivement trois, cinq ou dix brins sont branchés sur le
malade (cf.
annexe
1).
Les
principaux
paramètres vitaux déduits par
l’électrocardiogramme sont la fréquence
cardiaque, l’arythmie et les amplitudes de l’ECG et ses
dérivations.
La
mesure de la
respiration par impédance est l’une des méthodes qui sert
à surveiller la
fréquence respiratoire. Le volume du thorax varie pendant les
deux phases
inspiratoire et expiratoire. Cela fait croître et
décroître l’impédance entre
les électrodes de l’ECG. En appliquant un courant de haute
fréquence, à travers
le thorax, le système mesure l’impédance intra-
thoracique qui varie entre les
phases de la respiration et détermine ensuite la
fréquence respiratoire (cf.
fig.5).
L’oxymétrie
de
pouls se base sur deux principes optiques. La pléthysmographie
qui utilise la
technologie de l’absorbance lumineuse pour reproduire les ondes
produites par
le sang pulsatile (cf.
fig.5). La spectrophotométrie qui
mesure
quantitativement
l’absorption lumineuse à travers des substances données
à des longueurs d’onde
variées.
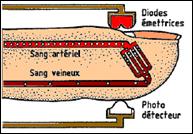 Fig.
6 : Les diodes émettrices et le photo détecteur du capteur
SPO2
[15]
Fig.
6 : Les diodes émettrices et le photo détecteur du capteur
SPO2
[15]Le
sang artériel
contenant un fort pourcentage d’hémoglobine
oxygénée est très rouge alors que
le sang veineux avec un faible pourcentage d’hémoglobine est de
couleur violet
foncée. Le capteur de l’oxymètre, est constitué de
deux diodes émettrices de
lumière rouge à environ 660 nm et de l’infrarouge de 920
nm. Un
photodétecteur, placé à l’opposé des deux
diodes, mesure l’intensité de lumière
transmise à travers le lit vasculaire (cf.
fig.6). La
concentration en oxygène
est déterminée grâce aux différences
d’intensité lumineuse transmises au
photodétecteur dues aux variations dans l’absorption de la
lumière par les
hémoglobines oxygénées et
désoxygénées contenues dans ce lit vasculaire [9].
La
loi physique sur laquelle est fondé le calcul de la SPO2 par
le
système est la loi de Beer- Lambert [16].
Il
faut noter que
c’est possible de déterminer la fréquence cardiaque
à partir de l’SPO2.
La
méthode la plus
utilisée pour détecter la pression artérielle est
dite oscillométrique [8].
Lorsque le brassard attaché autour du bras du patient est
gonflé, il arrête
alors la circulation sanguine mais les pulsations de l’artère
continuent et
provoquent des oscillations de pression dans le brassard (cf.
fig. 7).
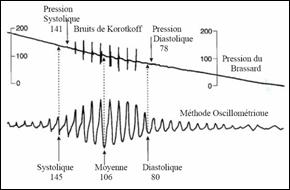 Fig.
7 : Les oscillations captées par le brassard [17]
Fig.
7 : Les oscillations captées par le brassard [17]
Quand
la pression
dans le brassard décroît lentement, l’amplitude des
oscillations captées augmente
progressivement et atteint un pic. Plus la pression dans le brassard
diminue,
les oscillations diminuent à leurs tours. La pression du
brassard est appelée
systolique quand les oscillations augmentent rapidement, diastolique
lorsque
ces dernières diminuent rapidement et moyenne quand elles
atteignent le pic
(cf.
fig. 7). La corrélation entre les variations de pression
dans le brassard
et les oscillations sont stockées dans la mémoire
système puis
analysées pour afficher
la pression artérielle (cf.
fig. 5).
Les
prix des
moniteurs varient selon leur type et les options
intégrées dans ce dernier.
Pour
se donner un
ordre de prix pour ces appareils [6] :
- Les
moniteurs mono- paramétriques ou et les multi-
paramétriques de petite taille sont environ de 3500 €.
- Les
moniteurs multi- paramétriques compacts et modulaires qui
affichent des courbes pour chaque paramètre et avec des options
supplémentaires sont entre 10000 € et 15000 €.
- Le
prix du central de surveillance dépend du nombre des moniteurs
à centraliser, le type des moniteurs utilisé et le type
de réseau choisi. D’une manière générale le
prix d’un central de surveillance est de 90000 €.
Dans
ce tableau se
trouvent les fourchettes prix des consommables et des accessoires
associés aux
moniteurs patients [5] :
|
Désignation
|
Fourchette de prix
|
|
Papier thermique (pour les appareils avec
imprimante)
|
environ 4€ la liasse de 200
feuilles ou le rouleau de
30m
|
|
Electrodes
|
de 70 à 160€
|
|
Batteries de rechange
|
environ 100€
|
|
Sonde de température
|
environ 70€
|
|
Brassard de pression artérielle
|
de 40 à 60€
|
|
Capteur SpO2 (réutilisable)
|
environ 300€
|
|
Capteur SpO2 (usage unique)
|
environ 25€
|
Tableau 1:
Les coûts des consommables
Retour
sommaire
III La matériovigilance [18] [19] [20]
L’utilisation
d’un
dispositif médical n’est jamais exempte de risque. D’où
la nécessité d’un système
qui assure la sécurité des patients.
Avant
de parler de
la matériovigilance, il est nécessaire de définir
la notion d’un dispositif médical.
L’article
L.5211-1 du Code de la Santé Publique [21],
défini le dispositif médical comme étant un instrument,
appareil, équipement, matière, ou produit, à l’exception
des produits d’origine humaine, ou autre article seul ou en association,
y compris les accessoires et logiciels intervenant dans son fonctionnement. Ce
dispositif médical est destiné par le fabricant à être
utilisé chez l’homme à des fins médicales et dont
l’action principale voulue n’est pas obtenue par des moyens pharmacologiques
ou immunologiques ni par métabolisme, mais dont la fonction peut être
assistée par de tels moyens.
D’après
l’article
10 de la directive 93/42/CEE [22]
relative aux
dispositifs
médicaux et
l’article R.5212-1 du code de marché public [23],
la
matériovigilance à pour
objet la surveillance des incidents ou des risques d’incidents pouvant
résulter
de l’utilisation des dispositifs médicaux. Elle accompagne la
mise en place de
nouvelles règles de mise sur le marché des dispositifs
médicaux adoptées par
les Etats membres de l’union européenne.
La
matériovigilance
consiste à :
- Signaler
et enregistrer les incidents ou les risques d’incidents.
- Notifier
à l’AFSSAPS tous les rappels effectués par les fabricants
ou leur mandataire pour une raison technique ou médicale.
- Evaluation
et exploitation des informations signalées dans un but de
prévention.
- Réaliser
toutes les études ou les travaux concernant la
sécurité d’utilisation des dispositifs médicaux.
- Réaliser
et suivre les actions correctives décidées.
La
matériovigilance
s’applique à tous les dispositifs médicaux tels que
définis dans l’article
L.5211-1 du code de la santé publique notamment :
- Les
consommables à usages uniques ou réutilisables.
- Les
implants passifs ou actifs.
- Les
équipements.
Il faut noter que ce
système ne s’applique pas
aux produits de santé suivants :
- Aux
dispositifs destinés au diagnostic in vitro : La
réactovigilance.
- Aux
médicaments : La pharmacovigilance.
- Aux
produits cosmétiques : La cosmétovigilance.
- Au
sang humain, aux produits sanguins, au plasma, aux cellules sanguines
d'origine humaine : La hémovigilance.
- Aux
organes, tissus ou cellules d'origine humaine ou les produits qui en
incorporent : La biovigilance.
- Aux
organes, tissus ou cellules d'origine animale sauf si, pour la
fabrication d'un DM, on utilise un tissu rendu non viable ou des
produits non viables dérivés de tissus d'origine animale.
L’échelon
national
est formé par le directeur général de l’Agence
Française de Sécurité Sanitaire des
Produits de santé (AFSSAPS) et la Commission Nationale de
Matériovigilance
Le
directeur
général de l’AFSSAPS est chargé de la mise en
œuvre du système national de
matériovigilance. En particulier :
- Il
reçoit les signalements obligatoires et facultatifs des
incidents et risques d’incidents relatifs aux dispositifs
médicaux.
- Il
organise éventuellement des enquêtes à cet effet.
- Il
informe les fabricants des signalements qui lui ont été
adressés par des utilisateurs ou des tiers.
- Il
informe sans délai l’Etablissement Français du Sang (EFS)
et l’Etablissement Français des Greffes (EFG) des incidents ou
risques d’incidents liés aux dispositifs médicaux pour
leur domaine d’activité respective.
- Il
informe également la Commission Européenne, les Etats
membres de la Communauté Européenne et de l’Espace
Economique Européen des incidents ou risques d’incidents des
dispositifs médicaux en cause.
- Il
prend les mesures nécessaires afin de remédier à
ces incidents ou risques d’incidents.
La
Commission
Nationale de Matériovigilance, qui siège auprès de
l’AFSSAPS [3], est chargée,
quant à elle, de soutenir le directeur général de
l’AFSSAPS dans ses missions
liées à la matériovigilance. A cette fin, elle a
pour missions :
- D’évaluer
les
informations sur les incidents ou les risques d’incidents mettant en
cause des dispositifs médicaux.
- De
donner un avis au directeur général de l’AFSSAPS sur les
mesures à prendre pour faire cesser les incidents ou les risques
d’incidents liés à l’utilisation des dispositifs
médicaux.
- De
proposer au directeur général de l’agence les
enquêtes et les travaux qu’il estime utiles à l’exercice
de la matériovigilance.
La
Commission
Nationale de Matériovigilance dispose de 9 sous-commissions
techniques dont les
champs de compétences ont été
déterminés par un arrêté en date du 15
septembre
2003 (cf.
annexe 2).
L’échelon
local est
formé par les correspondants locaux de matériovigilance,
les fabricants des
dispositifs médicaux, les utilisateurs et les tiers.
Des
correspondants
locaux de matériovigilance sont désignés, selon
les différentes modalités des
articles R5212-12 et R5212-13 du code de la santé publique [21],
dans tous les
établissements de santé publics et privés, dans
les associations distribuant
des dispositifs médicaux à domicile, et par tous les
fabricants de dispositifs
médicaux mis sur le marché français ou leurs
mandataires.
Ils
peuvent se
regrouper pour désigner des correspondants communs sous
condition que leur
secteur d’activité soit identique. Le nom de ces correspondants
locaux est
consigné et mis à jour dans un fichier national tenu par
le directeur général
de l’AFSSAPS.
Ces
correspondants,
à l’échelon local, sont chargés principalement
de :
- Transmettre
sans délais les incidents graves à l’AFSSAPS.
- Transmettre
au directeur général de l’AFSSAPS toutes les
déclarations d’incidents ou de risques d’incidents qui leur sont
communiquées.
- Informer
le fabricant au signalement d’un incident ou risque d’incident.
- Conduire
les enquêtes et travaux relatifs à la
sécurité d’utilisation des DM
A la différence du correspondant local de
matériovigilance des
établissements de santé ou des associations, le fabricant
ou son mandataire n’a
pas à désigner de suppléant. En outre, le
fabricant devra définir les missions
qui seront dévolues à son correspondant de
matériovigilance, et modifier en
conséquence le contrat de travail de ce dernier.
Il
faut noter qu’il
existe un formulaire Cerfa (cf.
annexe 3) de
signalement des incidents
ou
risques d’incidents, ainsi qu’une fiche qui contient une aide au
signalement
des incidents de matériovigilance. Ces deux derniers peuvent
être téléchargés
sur le site Internet de l’AFSSAPS.
La
notification des
rappels, par le fabricant des dispositifs médicaux ou son
mandataire, pour une
raison technique ou médicale, suivra la même
procédure que celle applicable au
signalement des incidents ou risques d’incidents. Mais la
différence entre les
deux procédures c’est qu’il n’ y a pas de formulaire Cerfa pour
celle-ci. Elle
se fera sous forme libre et devra comporter :
- Les
coordonnées de l’entreprise et celles du responsable du dossier.
- La
dénomination du dispositif, sa notice commerciale, les
conditions de sa mise sur le marché et la liste des
distributeurs.
- Les
motifs du rappel et les incidents mettant en cause cet
équipement.
- les modalités du rappel, et ces
résultats au jour de la notification et la liste des
autorités informées.
Enfin,
les
professionnels de santé qui exercent à titre
libéral, ainsi que les tiers
(fournisseurs ou distributeurs par exemple) sont également tenus
de signaler
les incidents ou risques d’incidents au directeur général
de l’AFSSAPS qui, à
son tour, informera les fabricants impliqués.
Retour
sommaire
Après
l’évaluation
de l’incident ou le risque d’incident, le directeur
général de l’AFSSAPS peut
prendre les décisions suivantes :
- Informations-
recommandations rédigées par l’AFSSAPS concernant une
catégorie de dispositifs médicaux. Elles sont
diffusées à tous les établissements de
santé ou pharmaciens d’officine par le système d’alerte
de l’agence
- Action
corrective ou
rappel émis par le fabricant et validé par l’AFSSAPS.
Cette décision est diffusée aux établissements de
santé ou aux utilisateurs directement par le fabricant sauf s’il
n’a pas de traçabilité clients
Si
aucune mesure
corrective n’est prévue pour un signalement obligatoire d’un
incident grave, le
directeur de l’AFSSAPS procède si possible conjointement avec le
fabricant du
dispositif en cause et peut prendre les mesures suivantes :
- Il
peut fixer des conditions particulières ou des restrictions
d’utilisations afin de garantir la sécurité sanitaire des
dispositifs en cause.
- Il
prend la décision de mettre hors service provisoire d’un DM.
- Il
peut prendre la décision d’interdiction et de suspension de mise
sur le marché du dispositif médical. De plus une
publication au Journal Officiel et transmission aux fabricants afin
qu’ils en informent leurs clients directement sauf s’ils n’ont pas de
traçabilité clients.
L’annexe
4 contient
un organigramme qui résume les étapes de la
Matériovigilance.
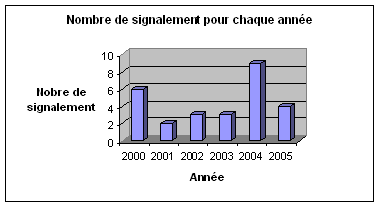 Fig.
8 : Nombre
d’incidents
signalé par le correspondant local de matériovigilance de
l’hôpital
Fig.
8 : Nombre
d’incidents
signalé par le correspondant local de matériovigilance de
l’hôpitalD’une manière
générale, le nombre de
déclaration le plus élevé a été en
2004. Les détails des signalements
d’incidents de matériovigilance sont synthétisés
dans un tableau qui se trouve
dans l’annexe
5 du rapport.
IV Application de la note de
matériovigilance concernant les systèmes cardio- respiratoire
Le
but de cette
partie c’est de présenter la fiche de recommandations
d’utilisation des
systèmes de monitorage cardio- respiratoire de
référence « DM-RECO
05/04 » envoyé par l’AFSSAPS et d’expliquer la
méthodologie d’application
de cette dernière à l’hôpital de Lagny.
Des
signalements
d'incidents ou de risques d'incidents relatant des dysfonctionnements
d'alarme
sur les systèmes de monitorage cardio-respiratoire sont
fréquemment rapportés à
l'AFSSAPS [3]. Une étude complémentaire
a
été réalisée auprès des
déclarants
sur ces signalements enregistrés en 2002 et 2003. Les
informations collectées
au cours de cette étude mettent notamment en évidence
l’importance de la
formation des utilisateurs sur le fonctionnement des alarmes de ces
systèmes.
Les
recommandations
d'utilisation ont été élaborées avec des
experts de la Commission nationale de
matériovigilance. Ces dernières, ont été
adressées aux directeurs
d'établissements de santé, à l'attention des
correspondants locaux de
matériovigilance, pour diffusion aux services concernés.
Voici le résumé du
contenue de la note de matériovigilance.
Les
systèmes de
monitorage cardio-respiratoire peuvent être
paramétrés selon différentes
configurations d’alarmes. De plus, la limitation de la durée
d’inhibition des
alarmes sonores peut être choisie au moment de ce
paramétrage. En se basant sur
ces deux caractéristiques, la Commission Nationale de
Matériovigilance, avec la
participation d’experts mandatés, ont évoqué les
recommandations suivantes :
- Faire
la configuration des alarmes sonores, accessible seulement au service
biomedical ou aux techniciens des établissements de
santé, en fonction du besoin des services de soins.
- Réaliser
une procédure pour vérifier les configurations des
alarmes après chaque maintenance préventive ou corrective
et lors d’une nouvelle mise en service de ces appareils.
- Mise
en place d’une procédure écrite de gestion d’alarme. Cela
permet aux utilisateurs de s’assurer que la configuration des alarmes
de leurs systèmes correspond à leurs besoins.
- Former
les personnels concernés, d’une manière
périodique, à utiliser les moniteurs patients et à
les configurer selon leurs modes de travail.
Il
faut noter que les
utilisateurs sont en général les infirmières et
les infirmiers des services de
soins de l’hôpital.
L’objectif
de ce
stage est d’appliquer les quatre missions de la note de
matériovigilance après
l’avoir présentée.
Les contraintes diverses rencontrées
pendant la durée du stage se résumes comme suit :
- Contrainte
temporelle : Vue le grand nombre des moniteurs patients dans
l’hôpital, c’est impossible d’appliquer la fiche de
recommandation pour tous les services de soins durant stage.
- La
non disponibilité des utilisateurs des services de soins :
Les utilisateurs n’ont pas le temps de répondre à la
plupart des questions et des demandes.
- La
grande charge de travail du service biomedical : Ne pouvant
solliciter les supérieures hiérarchiques
fréquemment, une certaine autonomie est prise pour assurer les
responsabilités et appliquer le travail.
- La
difficulté d’avoir accès à ces appareils :
Les moniteurs de surveillance sont très utilisés dans les
services comme les blocs opératoires, la réanimation, et
la salle de réveil. Cela a rendu difficile l’accès
à ces systèmes.
- La
non existence des documents d’utilisation pour certains moniteurs
patients.
L’application
de la
note de matériovigilance nécessite de connaître le
nombre des systèmes
cardio-respiratoires qui existe dans l’hôpital. Pour cela, un
inventaire de ces
appareils est fait en utilisant le logiciel GMAO
« SYSTEMIS » [24]
qui contient les bases de données pour chaque dispositif
médical utilisé dans
l’hôpital.
Puisque
l’inventaire est l’un des outils essentiel pour la réalisation
du sujet de ce
stage, il est nécessaire de bien préciser quels types
d’appareils correspondent
exactement aux systèmes cardio-respiratoires. Dans la
deuxième partie de ce
rapport, ces systèmes sont définis comme étant des
moniteurs de surveillance
seuls ou centralisés. Mais plusieurs systèmes de
monitorage peuvent être
considérés comme ceux-ci. Pour cela le travail de cet
inventaire est basé sur
le Code de Nomenclature des Equipements Hospitaliers 2000 (CNEH 2000).
D’une
manière
générale, ce code est un outil qui permet de classer les
dispositifs médicaux
selon leurs fonctions dans un tableau de bord [25]
et aide à la
mise en place
de la classification de ces derniers [26].
Chaque
type d’appareil,
possède un code CNEH 2000 [26] qui lui permet
d’être
identifié (classe, fonction et
obligation de maintenance) par le service biomedical des
établissements de
santé.
Les
appareils qui
peuvent être considérés des moniteurs de
surveillance se trouvent dans le
tableau suivant :
|
CLASSE - FONCTION
|
ÉQUIPEMENT
|
CODE CNEH 2000
|
DM soumis à l'obligation de
maintenance
|
Classe du DM
|
|
MONITORAGE
|
MONITEUR DE SURVEILLANCE
CARDIO-RESPIRATOIRE COMPACT
|
15901
|
Oui
|
IIb
|
|
MONITORAGE
|
MONITEUR DE SURVEILLANCE
CARDIO-RESPIRATOIRE MODULAIRE
|
15902
|
Oui
|
IIb
|
|
MONITORAGE
|
CARDIOTOCOGRAPHE OU MONITEUR FOETAL
|
15904
|
Oui
|
IIb
|
|
MONITORAGE
|
MONITEUR DE PRESSION NON INVASIVE
|
15905
|
Oui
|
IIb
|
|
MONITORAGE
|
MONITEUR DE PtO2 /PtCO2
|
15906
|
Oui
|
IIb
|
|
MONITORAGE
|
MONITEUR DE CO2
|
15907
|
Oui
|
IIb
|
|
MONITORAGE
|
MONITEUR DE SPO2
|
15908
|
Oui
|
IIb
|
|
MONITORAGE
|
MONITEUR DE SATURATION VEINEUSE EN
OXYGENE
|
15909
|
Oui
|
IIb
|
|
MONITORAGE
|
MONITEUR D’ APNEE
|
15910
|
Oui
|
IIb
|
|
MONITORAGE
|
MONITEUR DE DEBIT CARDIAQUE
|
15911
|
Oui
|
IIb
|
|
MONITORAGE
|
MONITEUR DE NO/NO2/NOx
|
15912
|
Oui
|
IIb
|
|
MONITORAGE
|
MONITEUR D’ EEG
|
15913
|
Oui
|
IIb
|
|
MONITORAGE
|
MONITEUR DE TEMPERATURE
|
15914
|
Oui
|
IIb
|
|
MONITORAGE
|
MONITEUR DE PRESSION INVASIVE
|
15915
|
Oui
|
IIb
|
|
MONITORAGE
|
MONITEUR DE GAZ HALOGENES
|
15916
|
Oui
|
IIb
|
|
MONITORAGE
|
MONITEUR DE CURARISATION
|
15917
|
Oui
|
IIb
|
Tableau
2: Les
systèmes de
monitorage classés selon le code CNEH
2000
Tous
les types
d’appareils cités dans ce tableau possèdent la même
fonction qui est le
monitorage. Mais les codes CNEH 2000 sont distincts puisque en
général chaque
type est destiné pour la surveillance d’un paramètre
spécial.
Les
moniteurs de
surveillance des gaz d’anesthésie et d’oxygène
injecté avec ces derniers ne
sont pas sélectionnés dans l’inventaire. Cela est
dû à la mesure de ces
paramètres qui ne caractérise pas la santé des
patients.
L’AFSSAPS
précise
d’une manière claire dans la fiche de recommandation que
seulement les systèmes
cardio-respiratoires sont concernés. Par conséquent, et
d’après le tableau 2,
tous les moniteurs mono- paramétriques qui surveillent
l’état du patient, ne
font pas partie de ces systèmes.
Enfin,
seul les
moniteurs multi- paramétriques compacts et modulaires, y compris
les moniteurs
défibrillateurs et les postes centraux,
référencés au code CNEH 2000
respectivement « 15901 » et
« 15902 » sont sélectionnés
dans l’inventaire des moniteurs patients de l’hôpital.
Retour
sommaire
Les
services de
soins de l’hôpital sont identifiés par des unités
fonctionnelles (UF). Ces
dernières qui sont des numéros formés de quatre
chiffres sont indispensables
pour l’organisation de l’hôpital et surtout pour celle du service
biomedical.
Cela permet aux personnels de ce service de savoir les bases de
données des
dispositifs médicaux à l’aide du GMAO
« SYSTEMIS » pour chaque
service d’hospitalisation. De plus il faut noter que chaque dispositif
médical
est identifié par un code barre formé aussi de quatre
chiffres.
Deux
types
d’inventaires des moniteurs patients sont créés durant ce
stage.
- L’inventaire
par UF.
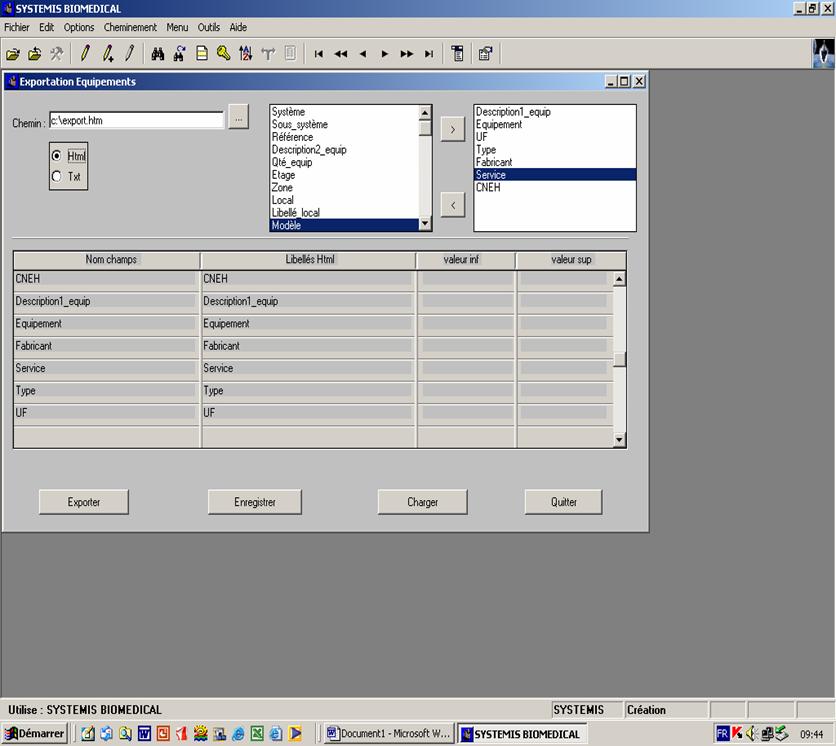
L’option
« exportation HTML des équipements » de ce
logiciel est utilisée pour
faire l’inventaire pour chaque unité fonctionnelle. Les
données choisies à
exporter sous cette forme sont le code barre (ou équipement), le
fabricant de
l’appareil, sa description, son type et son code CNEH (cf.
annexe 6).
L’exportation est faite pour chaque unité et les
résultats reçus sont copiés et
collés sur une page du logiciel Excel, d’où
l’intérêt de l’option choisie (cf.
tableau 3).
|
Equipement
|
Description1_equip
|
CNEH
|
Type
|
Fabricant
|
UF
|
|
1705
|
MONITEUR MULTIPARAMETRIQUE
|
15901
|
BP 306
|
BAXTER COLIN
|
6240
|
Tableau
3: Exemple
des données
exportées sur EXEL
Cette
méthode
permet d’afficher tous les équipements médicaux pour
chaque service et de faire
un tri pour sélectionner les moniteurs cardio-respiratoires
compacts et
modulaires de ce dernier.
- L’inventaire
par fabricant.
Les
moniteurs qui portent
la même marque sont triés du premier type d’inventaire et
sont transmis vers
une autre page d’Excel. Cela permet de regrouper les moniteurs patients
par
fabricant.
D’après
l’inventaire crée, l’hôpital possède 156
moniteurs de surveillance cardio-respiratoires. Le tableau suivant, donne
une idée sur les marques de ces appareils utilisés dans l’établissement.
|
Fabricant ou marque
|
Nombre d’appareil
|
Nombre de type pour chaque marque
|
Description de l’appareil
|
|
NIPPON COLIN, BAXTER
|
28
|
7
|
Moniteur multi- paramétrique compact
|
|
COROMETRIX
|
9
|
1
|
Moniteur multi- paramétrique
compact (Néonatal)
|
|
CRITIKON
|
2
|
1
|
Moniteur multi- paramétrique
compact
|
|
NIHON KOHDEN
|
4
|
2
|
Moniteur multi- paramétrique
compact
|
|
PHYSIO CONTROL
|
5
|
1
|
Moniteur multi-paramétrique
compact et défibrillateur
|
|
WELCH ALLYN
|
46
|
3
|
Moniteur multi- paramétrique
compact
|
|
CORPULS
|
1
|
1
|
Moniteur multi- paramétrique
compact et défibrillateur
|
|
MARQUETTE
|
8
|
1
|
Moniteurs multi-
paramétrique compact
|
|
PHILIPS
|
47
|
4
|
Moniteur multi-
Paramétrique modulaire
|
|
2
|
Moniteur multi- paramétrique
compact
|
|
4
|
Poste central de surveillance
|
Tableau 4 : Les
différentes
marques des moniteurs patients utilisés dans l’hôpital
D’après
ce tableau,
10 différentes marques sont utilisées dans
l’hôpital. Il y a 105 moniteurs
compacts et 47 modulaires. De plus, la majorité des appareils
dans
l’établissement sont de marques Philips [7]
et les
Welch Allyn
[8].
Quatre
postes
centraux de surveillance de marque Philips existent dans
l’hôpital. Deux dans
l’Unité de Soins Intensifs de Cardiologie dont l’un est pour
centraliser les
moniteurs des 6 lits du service (réseau filaire) et l’autre pour
la
centralisation des télémétries de ce dernier. Le
troisième, existe dans la
réanimation qui a été certifiée ISO 9001
version 2000 [27]
en 2003. Le
quatrième se trouve dans la sale de réveil du bloc
opératoire. Celui la
n’affiche pas les paramètres vitaux sur un écran et sert
seulement pour
l’enregistrement de ces derniers.
Après
avoir crée
l’inventaire, il est nécessaire de faire une formation sur les
moniteurs
patients existant dans l’hôpital pour mieux les connaître.
Ces machines sont
classées IIb et sont soumises à l’obligation de la
maintenance préventive d’après
l’arrêté de 3 mars 2003 [28].
Quatre types de modes
opératoires sont appliqués
pour réaliser cette dernière :
- Unique
pour tous les marques des moniteurs patients multi-
paramétriques.
- Certains
moniteurs ont un mode opératoire spécifique.
- Un
logiciel de réparation spécial pour les moniteurs Welch
Allyn de série 52000.
- Un
autre logiciel « OTIS » destiné pour
certains types.
A
l’aide des
techniciens du service biomedical, plusieurs maintenances
préventives sont
faites. Cela a permis la maîtrise des moniteurs et surtout les
réglages des
alarmes dans le menu de configuration normal ou accessible seulement
aux
personnels de ce service.
De
plus, des
participations aux maintenances correctives, comme le changement d’une
carte de
SPO2, batterie, imprimante et du brassard, ont permis de
savoir les
points faibles de ces machines et les dysfonctionnements qui sont
considérés
standard ou réguliers.
Retour sommaire
Les
fonctions
d’alarmes sonores essentielles choisies à être
configurées, accessibles
seulement aux techniciens, sont la désactivation
définitive ou non des alarmes
sonores et le réglage du temps de la suspension au cas où
ces dernières sont
activées. De plus la fonction inhibition qui est configurable en
mode normale
fait aussi l’objet de ce choix.
Il est nécessaire
d’expliquer la différence entre la désactivation, l’inhibition,
la suspension et le silence des alarmes sonores :
- Désactivé
les alarmes sonores c’est entrer dans le mode de configuration
spéciale accessible aux techniciens et les éliminer
définitivement. Pour certains moniteurs les alarmes sonores
peuvent être réactivées manuellement. Si ces
instruments seront éteints et remis sous tension, les alertes
sonores sont désactivées de nouveau.
- Inhibé
les alarmes sonores c’est entrer dans le menu des configurations en
mode normal pour les désactivées un par un. Ces alarmes
ne fonctionnent que si les utilisateurs les réactivent dans le
même menu de réglage. De plus elles sont
réactivées de nouveau si ces moniteurs seront
éteints et remis sous tension.
- Suspendre
les alarmes sonores c’est d’arrêter le son des alarmes de tous
les paramètres vitaux simultanément d’une durée
fixée dans le mode technicien des moniteurs. Quand ce temps est
dépassé et la cause du déclenchement n’est pas
cessée les alertes sont réactivées automatiquement.
- Silence :
c’est une option qui permet d’arrêter l’alarme sonore pour chaque
paramètre indépendamment ou individuellement.
Celle-là a une durée qui est aussi réglée
dans le mode technique du moniteur.
Il
faut noter que
ce n’est pas nécessaire qu’un moniteur patient ait toutes les
quatre options
citées.
Il
y
a d’autres
fonctions en relation avec les alarmes sonores qui peuvent être
configurées
dans le mode spéciale accessible par les personnels de l’atelier
biomédical :
le nombre de niveau de priorité des alarmes, le niveau de
priorité défini pour
chaque paramètre surveillé, le niveau du son et de la
tonalité de ces
fonctions. Mais elles ne sont prises en compte pour plusieurs
raisons :
- Le
nombre et le niveau des priorités des alarmes sonores concernent
seulement les alarmes visuelles. Alors que l’objectif c’est de
régler les alarmes sonores.
- Si
les alarmes sonores sont activées dans le mode de configuration
spécial. C’est impossible de mettre le niveau sonore des alarmes
à zéro. Donc la tonalité des alarmes quelque soit
le volume sonore est entendue par les personnels des services de soins
de l’établissement.
Enfin,
il faut
ajouter que pour certains moniteurs patients l’option de la
désactivation
définitive des alarmes sonores n’existe pas dans le menu des
configurations
spéciales accessibles aux techniciens. Par conséquent,
ces alertes sont
seulement suspendues ou inhibées dans le menu de réglage
normal.
Pour
savoir
exactement le besoin des utilisateurs concernant la configuration des
alarmes
sonores, un questionnaire (cf.
annexe 7) est
fait et adressé au
cadre de santé
au moment de l’enquête de satisfaction du service biomedical. Le
questionnaire
a permis essentiellement de connaître si les moniteurs sont
utilisés pour la
surveillance continue ou pour une prise de mesure ainsi que le mode de
fonctionnement des alarmes, sonore ou visuelle, pour chaque service. Il
faut
noter que ces questions ont servi aussi pour l’application des autres
missions
de la fiche de recommandation et vont être
présentées dans les parties
suivantes.
Les
services
essentiels visités sont la réanimation, l’USIC, bloc
opératoire, l’urgence, la
pédiatrie, la néonatologie, bloc obstétrique,
oncologie, et la pneumologie. Les
résultats des questions qui concernent la première partie
de la recommandation
se trouvent dans le tableau suivant :
|
Service de soins
|
Mode de fonctionnement des moniteurs
|
Mode d’alarme
|
Durée de suspension des alarmes
|
|
Néonatologie
|
Surveillance et prise de mesure
|
Sonore
|
Durée standard du fournisseur
|
|
Bloc
opératoire/anesthésie et salle se réveil
|
Surveillance
|
Sonore
|
Infinie selon les homologations
françaises
|
|
Bloc obstétrique
|
Surveillance et prise de mesure
|
Sonore
|
Durée standard
|
|
Urgence/SMUR
|
Surveillance et prise de mesure
|
Sonore en cas de surveillance
|
Durée standard du fournisseur
|
|
Réanimation
|
Surveillance
|
Sonore
|
3 min selon les homologations
françaises
|
|
Pédiatrie
|
Surveillance et prise de mesure
|
Sonore
|
Durée standard du fournisseur
|
|
Cardiologie
|
Surveillance
|
Sonore
|
Infinie selon les exigence
françaises en cas de la surveillance d’arythmie
|
|
Oncologie
|
Prise de mesure
|
Alarmes désactivées
|
|
|
Pneumologie
|
Prise de mesure
|
Alarmes désactivées
|
|
Tableau
5 :
Les modes de
fonctionnements des moniteurs pour chaque service de soins
D’une
manière générale, 33% des moniteurs sont
utilisés pour la surveillance, 45%
pour la prise de mesure et 22% pour les deux fonctionnements.
De
plus, la majorité des services sauf la réanimation, le
bloc opératoire et la
cardiologie utilisent la durée standard de la suspension des
alarmes sonores
fixée par le fabricant et ne sont pas obligés par des
exigences précises [7].
Retour
sommaire
Les
alarmes sonores sur les moniteurs du service sont activées. De
plus, la
suspension de ces dernières est conforme aux exigences
françaises pour la
réanimation. Cela réglemente le temps de la suspension
des alarmes qui doit
être unique pour tous les services de réanimation des
établissements de santé
français [7] :
- La
suspension des alarmes sonores ne dure pas plus de 3 minutes, ces
alarmes sont réactivées automatiquement après
cette durée si la cause du déclenchement persiste.
- L’inhibition
de l’alarme est autorisée pour tous les cas, excepté la
fréquence cardiaque.
Les
moniteurs utilisés dans la réanimation possèdent
la majorité des options citées
dans le paragraphe précédent. Le travail est devenu une
vérification de :
- L’activation
des alarmes sonores.
- Choix
de la catégorie Unité de Soins Intensifs qui est
compatible avec les normes.
- La
durée de suspension et de l’option silence des alarmes est de 3
min.
- Vérifier
si l’alarme sonore de la fréquence cardiaque peut être
inhibé ou non.
La
note de matériovigilance, exige aussi de réaliser la
configuration sur les
postes centraux de surveillance. Mais les utilisateurs du service ne se
base
pas sur les alertes sonores du poste pour la surveillance. Pour cela,
le son
des alarmes est inhibé dans le mode de configuration normal. Il
peut être
réactivé manuellement si les opérateurs le
désirent.
Tous
les moniteurs patients utilisés dans le bloc opératoire
et dans la salle de
réveille appartiennent à l’anesthésie. Ils sont
réglés et paramétrés par les
IADE avant de les utiliser dans les salles d’opérations.
Comme
pour la réanimation, toutes les alarmes sonores sont
activées et la durée de la
suspension de ces dernières suit encore des règlements
[7] :
- La
suspension des alarmes sonores peut être infinie. Cette situation
donne lieu à un rappel sonore survenant toutes les 3 minutes au
maximum jusqu'à la réactivation des alarmes.
- L’inhibition
de toutes les alarmes sonores est autorisée y compris celle de
la fréquence cardiaque.
De
même, le travail qui est fait sur les 8 moniteurs patients
« MARQUETTE,
EAGLE 4000 » du bloc est :
- Activation
des alarmes sonores.
- Choix
de la catégorie bloc opératoire qui est compatible avec
l’exigence.
- Vérification
que la durée du rappel sonore est de 30 seconds.
La
salle de réveil est considérée comme une salle de
soins intensifs. Les alarmes
sonores sont toutes activées et la durée du silence ou de
la suspension des
alertes est de 3 minutes. Les moniteurs utilisés sont semblables
à ceux de la
réanimation. Par conséquent, les configurations de cette
dernière sont
appliquées pour les appareils de cette salle.
La
cardiologie est
un service qui est formée de plusieurs unités
fonctionnelles.
L’USI
Cardiologie,
comme la réanimation et le bloc opératoire, utilise les
alertes sonores pour la
surveillance des patients. De plus, la surveillance de l’arythmie est
une
fonction principale de ce service. Cette dernière suit les
exigences suivantes
[7] :
- Les
alarmes d’ECG et la fréquence cardiaque, sont prises en charge
par le moniteur d’arythmie central.
- La
suspension des alarmes les désactive toutes, y compris celles
d’arythmie. Ces dernières ne sont plus déclenchées
sauf si les utilisateurs les réactivent manuellement en
arrêtant la fonction de la suspension.
Les
vérifications
effectuées, sur les moniteurs destinés à cette
surveillance qui sont en général
de marque Philips, sont les suivantes :
- L’activation
des alarmes sur les deux postes centraux et sur les moniteurs de
chevets.
- L’activation
de la fonction d’arythmie. Cette fonction peut être
désactivée dans le menu accessible aux utilisateurs.
- Le
déclenchement des alarmes de l’ECG et la fréquence
cardiaque sur les postes centraux lors du dépassement des
limites.
- La
durée infinie de suspension des alarmes en cas de surveillance
des arythmies.
- La
durée de suspension des alertes de 3 minutes si l’arythmie est
désactivée.
Pour
les autres
unités fonctionnelles de la cardiologie, les moniteurs
existants, ne
surveillent pas l’arythmie. Par conséquent, seulement la
vérification de
l’activation des alarmes sonores est réalisée. Le temps
standard de suspension
des alarmes, fixé par le fabricant, est toujours utilisé
sur ces appareils.
Ces
services
utilisent les deux modes de fonctionnements des moniteurs (surveillance
et
prise de mesure). Mais puisque c’est difficile d’identifier exactement
les
moniteurs pour chaque mode, une vérification de l’activation des
alarmes
sonores est faite pour tous leurs appareils.
En
ce
qui concerne
la suspension des alarmes, ces services ne suivent pas des
règlements précis.
Les personnels utilisent la durée standard comme ils peuvent la
changer si
c’est possible dans le mode de réglage normal.
Les
alarmes sonores
n’ont aucun intérêt en général pour
l’oncologie et la pneumologie. Les moniteurs
utilisés dans ces services sont de marque Welch Allyn (ATLAS et
série 52000).
Pour
les moniteurs
de série 52000 les alertes sonores sont inhibées dans le
mode de réglage normal
puisque l’option de la désactivation définitive des
alarmes n’existe pas dans
le mode entretien.
Les
alarmes sonores
des moniteurs « ATLAS » ne peuvent pas être
inhibées dans le mode
normale de configuration et elles sont seulement suspendues d’une
durée précise
en appuyant sur le bouton « SUSPENDRE ». Pour
rendre ce temps infini,
il suffit de changer la sélection de la langue et choisir le
français du Canada
dans le menu de réglage normal.
Au
cas où ces deux
services sont obligés d’utiliser ces alarmes sur un patient,
leurs personnels
peuvent les réactivées manuellement dans le mode de
réglage normal pour les
moniteurs de série 52000 et d’appuyer de nouveau sur le bouton
« SUSPENDRE » pour les moniteurs
« ATLAS ».
L’objectif
c’est de conserver la configuration des alarmes sonores après
une maintenance
préventive ou corrective.
A
l’aide du logiciel GMAO « SYSTEMIS » [24],
un
commentaire est écrit
pour chaque système cardio- respiratoire en précisant
qu’il faut faire les
réglages des alarmes sonores selon le besoin de chaque service.
Ce commentaire
apparaît sur les bons de travail concernant ces dispositifs
médicaux. Par
conséquent, les techniciens vont tenir compte de ce commentaire
et réaliser la
vérification des configurations.
Mais
pour que les
techniciens sachent exactement qu’est ce qu’il faut régler, un
tableau
synthétique est enregistré dans le lecteur réseau
interne de l’atelier
biomédical. Ce tableau contient un résumé pour les
différentes configurations
des alarmes sonores des services de soins visités lors de
l’enquête de satisfaction.
| |
Moniteurs multi-
paramétriques destinés à la surveillance et
à la prise de mesure
|
Moniteurs multi-
paramétriques destinés à la prise simple de mesure
|
Moniteurs multi-
paramétriques destinés à la surveillance et
à la prise de mesure
|
|
Service de soins
|
Moniteurs dont l’option de la
désactivation des alarmes sonores existe dans le menu de
configuration spéciale
|
Moniteurs dont l’option de la
désactivation des alarmes sonores n’existe pas dans le menu de
configuration spéciale
|
Moniteurs dont l’option de la
désactivation des alarmes sonores existe dans le menu de
configuration spéciale
|
Moniteurs dont l’option de la
désactivation des alarmes sonores n’existe pas dans le menu de
configuration spéciale
|
Moniteurs dont l’option de la
désactivation des alarmes sonores existe dans le menu de
configuration spéciale
|
Moniteurs dont l’option de la
désactivation des alarmes sonores n’existe pas dans le menu de
configuration spéciale
|
|
-Néonatologie
-Pédiatrie
-Urgence/SMUR
-Bloc
obstétrique
|
-Vérifier
l’activation des alarmes sonores dans le mode entretient.
-Vérifier
qu’une durée de suspension des alarmes sonores existe.
|
-Vérifier
l’activation des alarmes sonores dans le mode de réglage normal
-
Vérifier qu’une durée de suspension des alarmes sonores
existe.
|
|
|
|
|
|
-Cardiologie
-Réanimation
-Bloc
opératoire
|
|
|
|
|
-Vérifier
l’activation des alarmes sonores dans le mode entretient
-Vérifier
dans le mode entretien le temps de la suspension des alarmes sonores
selon les exigences françaises.
|
|
|
-Oncologie
-Pneumologie
|
|
|
Vérifier
la désactivation des alarmes sonores dans le mode entretien
|
Vérifier
l’inhibition des alarmes sonores dans le menu de réglage normal
|
|
|
|
Les
autres services
|
Vérifier
seulement l’activation des alarmes sonores dans le mode entretien
|
Vérifier
seulement l’activation des alarmes sonores dans le menu de
réglage normal
|
|
|
|
|
Tableau 6 :
Guide
des
différentes vérifications des configurations pour chaque
service
Il faut
noter que les techniciens vérifient toujours après chaque type
de maintenance l’activation des alarmes sonores pour les moniteurs
appartenant aux services.
Retour sommaire
L’objectif
c’est de
permettre aux utilisateurs de s’assurer que la configuration des
alarmes de
leurs systèmes de monitorage correspond à leurs pratiques.
Les
fournisseurs
donnent des documents d’utilisations pour les moniteurs lors de la
livraison.
Ces derniers, contiennent toutes les procédures des
configurations des
fonctions qui leur sont accessibles, comme les réglages des
limites des alarmes
sonores. Par conséquent, le travail au début, est de
s’assurer que ces
documents existent dans l’atelier biomedical et dans les services de
soins.
Mais à cause de l’incendie en 2001, l’atelier a perdu un grand
nombre de documents
qui concernent les dispositifs médicaux de l’hôpital. Les
personnels de ce
service ont réussi à récupérer la
majorité de ceux-ci.
Une
recherche est
faite pour vérifier l’existence des manuels d’emploi pour les
moniteurs
mentionnés dans l’inventaire. De plus, des contacts avec les
services après
vente des fournisseurs ou des fabricants pour commander ces documents
qui ne se
trouvent pas dans l’atelier biomédical
 Fig.
9 : Pourcentage des
manuels de l’opérateurs existant et non existant dans le service
biomédical
Fig.
9 : Pourcentage des
manuels de l’opérateurs existant et non existant dans le service
biomédicalAprès
cette
recherche, les parties en relation avec les réglages des alarmes
sont
photocopiées et regroupées dans des dossiers pour chaque
fabricant. Ces
dossiers, et selon les moniteurs appartenant à chaque
unité fonctionnelle, sont
distribués pendant l’application de la dernière mission
de cette fiche de
recommandation.
En
ce
qui concerne
les moniteurs qui n’ont pas de documents d’utilisations, des
procédures de
réglage simple des alertes sonores sont crées pour les
systèmes les plus utilisés
parmi les 21%. Ces moniteurs contiennent essentiellement les
démarches à suivre
pour configurer les limites des alarmes, l’inhibition et le temps des
suspensions des alertes sonores si ces derniers sont accessibles aux
personnels
de soins.
Retour sommaire
La
note de
matériovigilance exige la formation des utilisateurs sur ces
appareils. Or,
pour former des personnels à l’utilisation des dispositifs
médicaux, il faut
être un organisme habilité. De plus, les
infirmières qui travaillent depuis un
moment dans l’hôpital et qui en général s’occupent
des réglages des fonctions
d’alarmes dans le menu des configurations normal, sont
généralement formées à
l’utilisation des moniteurs.
Par
conséquent, le
but de cette mission est d’informer les utilisateurs surtout les
nouvelles
infirmières à la manipulation de ces dispositifs
médicaux.
Des
visites sont
organisées avec la majorité des infirmières des
services rencontrés pendant
l’enquête de satisfaction pour informer ces personnels à
l’utilisation des
moniteurs. Celle-là consiste à :
- Expliquer
la différence entre désactivation, inhibition, suspension
et silence des alarmes sonores.
- Monter
la démarche du changement de la durée de suspension des
alertes sonores, s’il y a lieu, et l’inhibition de ces derniers.
Pendant
ces
visites, les procédures décrites dans le paragraphe
précédent sont distribuées
aux cadres de ces services pour que les personnels soignant les
consultent
s’ils en ont besoin.
Dans
cette même
mission, il est demandé aussi d’organiser cette information
périodiquement.
Mais la durée de cette période n’est pas
mentionnée. De plus, ce n’est pas
évident d’arrêter le travail des services chargés
en général durant toute
l’année pour la réalisation de cette information.
D’après l’enquête de
satisfaction, les responsables du service biomedical ont
enregistré le mois
pendant lequel l’activité des services de soins est faible. Cela
est pour fixer
une date pour réaliser avec le cadre de santé de chaque
service la vérification
de l’inventaire de leurs dispositifs médicaux. Par
conséquent, un personnel du
biomedical réalise cette information durant la même
journée fixée.
Afin
d’évaluer la
qualité et l’utilité cette information, une fiche
d’évaluation sous forme de
tableau (cf.
annexe 8) a été distribuée pour
chaque service de soins visité
lors de l’enquête de satisfaction.
Les
cinq critères
qui font l’objet de cette évaluation sont les suivants :
- Qualité
pédagogique de l’intervenant.
- Qualité
relationnelle de l’intervenant avec les utilisateurs pendant
l’information.
- Niveau
des connaissances acquises par les utilisateurs après
l’information.
- Utilité
de l’information par rapport aux utilisateurs.
- Qualité
de l’information en général.
Ceux-ci
sont
évalués par quatre niveaux de pondérations :
Très Bien, Bien, Moyen et
Mauvais.
Les
résultats de
l’évaluation de ces neuf services sont présentés
dans le tableau suivant :
|
Service
Critères
|
Pédiatrie/Néonatologie
|
Urgence/SMUR
|
Bloc
obstétrique
|
Cardiologie
|
Réanimation
|
Bloc
opératoire
|
Oncologie
|
Pneumologie
|
|
1
|
Très Bien
|
Très Bien
|
Très Bien
|
Très Bien
|
Très Bien
|
Très Bien
|
Très Bien
|
Très Bien
|
|
2
|
Très Bien
|
Très Bien
|
Très Bien
|
Très Bien
|
Très Bien
|
Très Bien
|
Très Bien
|
Très Bien
|
|
3
|
Bien
|
Bien
|
Bien
|
Très Bien
|
Très Bien
|
Très Bien
|
Bien
|
Bien
|
|
4
|
Très Bien
|
Très
Bien
|
Très Bien
|
Moyen
|
Moyens
|
Moyen
|
Bien
|
Bien
|
|
5
|
Bien
|
Bien
|
Bien
|
Bien
|
Bien
|
Bien
|
Bien
|
Bien
|
Tableau 7 :
Résultat de
l’évaluation
D’une
manière générale, les qualités pédagogiques
et relationnelles de l’intervenant ont satisfait les infirmières
assistées à cette information. Mais, ces personnels, n’ont
pas la même évaluation sur l’utilité de cette information.
Les
infirmières de
la réanimation, du bloc opératoire et de la cardiologie
ont considéré que l’information
n’est pas importante puisqu’elles sont en général bien
formées à l’utilisation
de ces types de dispositifs médicaux.
Par
contre pour les
autres services, cette dernière a été
intéressante. Par exemple, les services
de néonatologie et pédiatrie n’étaient pas au
courant qu’il ne faut pas
utiliser les moniteurs Welch Allyn de série 52000 sur des
enfants de moins de
trois ans. D’autre part, cette information a permis aux nouvelles
infirmières
du service de l’urgence/SMUR de s’adapter, de plus en plus, au menu des
réglages des moniteurs et surtout à ceux des alarmes
sonres.
Conclusion
Les
missions de la
fiche de recommandation sont claires et semblent faciles à
réaliser. Mais
plusieurs causes ont rendu difficile l’application de ces
dernières.
Le
grand nombre et
la diversité des types des moniteurs patients ne permettent pas
exactement
d’appliquer les mêmes configurations des alarmes sonores voulues
aux systèmes
de chaque service de soins. La grande charge de travail de ces derniers
oblige parfois
à changer la configuration des alertes sonores de certains
appareils ou de
prêter des moniteurs d’un autre service et de leurs varier les
réglages de ces
derniers.
Par
conséquent, les
configurations des alarmes sonores qui sont faites pour chaque service
sont basées
sur le questionnaire adressé à leur cadre de santé
lors de l’enquête de
satisfaction du service biomedical et sur l’activité
générale de chaque unité
fonctionnelle déduite pendant la durée de ce stage.
De
plus, les
personnels du biomédical resteront toujours à la
disposition des services de
soins en cas où leurs responsables souhaiteraient modifier les
réglages des
alertes sonores.
Enfin,
cette note a
permis d’une manière générale à l’atelier
biomedical d’assurer les
configurations des alarmes sonores selon le besoin de chaque service de
soins
de l’hôpital.
Référence bibliographique
[1] HERNANDEZ Benoît, Université de Technologie
de Compiègne, Master 2 Management des Technologie en Santé, Gestion
centralisée d’un parc de dispositifs médicaux et projection
de celui-ci dans le cadre de la nouvelle gouvernance , Rapport de stage,
Compiègne, 2004-2005
https://www.utc.fr/~farges/master_mts/2004-2005/stages/hernandez/hernandez.html#Presentation_du_Centre_Hospitalier_Lagny_Marne_la_Vallee
[2] M. DAVID, C. BERQUIN & P. MARTEEL, Centre Hospitalier
de LAGNY MARNE LA VALLEE, Programme Technique Détaillé,
LOOS, Version 2, Mai 2005
[3] Agence Française de Sécurité Sanitaire
des Produits de Santé
http://afssaps.sante.fr/
[4] Datascope patient monitoring
http://images.google.fr/imgres?imgurl=http://www.fr.datascope.com/pm/images/triophotosmall_home.jpg&imgrefurl=http://www.fr.datascope.com/pm/&h=168&w=186&sz=8&hl=fr&start=4&tbnid=5-_nc-ebiwtvDM:&tbnh=87&tbnw=97&prev=/images%3Fq%3D%2Bparam%25C3%25A
[5] Les moniteur multi- paramétriques
http://www.humatem.org/aTelecharger/fiches_info/moniteur.pdf
[6] ARCAS & GARCIA PEREZ, Université de Technologie
de Compiègne, TSIBH, Monitorage en réseau, Projet d’intégration,
Compiègne, 2004-2005
https://www.utc.fr/tsibh/public/tsibh/04-05/projets/arcas-garcia-perez/arcas_garcia.htm#1.2_Le_rle_du_moniteur
[7] PHILIPS SYSTEMES MEDICAUX, Manuel de l’opérateur
des moniteurs patients CMS et V24/V26, Suresnes France, Référence
M1046-9222L, Février 2003
http://www3.medical.philips.com/en-us/doc_downloads/docdownload.asp
[8] WELCH ALLYN INC, Manuel de l’opérateur du
moniteur patient ATLAS, Mareuil les Meaux France
http://cardio.welchallyn.com/france/
[9] Les moniteurs et les postes centraux Philips
http://images.google.fr/imgres?imgurl=http://www.amsa.fr/contenu/images/reaE.jpg&imgrefurl=http://www.amsa.fr/contenu/rea_moniteurs.html&h=185&w=200&sz=8&tbnid=78-DsO2_fIn-aM:&tbnh=91&tbnw=99&hl=fr&start=8&prev=/images%3Fq%3Dmoniteurs%2Bde%2Bsurveillance%2B%26svnum%3D10%26hl%3Dfr%26lr%3D%26rls%3DGGLD,GGLD:2004-16,GGLD:en
[10] SBAI Marouane, Université de Technologie de Compiègne,
Master 2 Management des Technologie en Santé, Gestion de projet d'acquisition
de systèmes de monitorage des patients (Achat) & Actualisation du
Système Qualité du Service Biomédical (Management),
Rapport de stage, Compiègne, 2004-2005
http://images.google.fr/imgres?imgurl=https://www.utc.fr/~farges/master_mts/2004-2005/stages/sbai/sbai_fichiers/moniteur.jpg&imgrefurl=https://www.utc.fr/~farges/master_mts/2004-2005/stages/sbai/sbai.htm&h=253&w=331&sz=22&tbnid=T69QtUU6Pvpn2M:&tbnh=87&tbnw=114&hl=fr&start=33&prev=/images%3Fq%3Dmoniteur%2Bde%2Bsurveillance%2B%26start%3D20%26svnum%3D10%26hl%3Dfr%26lr%3D%26sa%3DN
[11] RIEDER Patrick, HEWLETT PACKARD, Ingénieur d’application,
Service application formation, Cours BIO 101, électrophysiologie et électrocardiographie,
3eme édition, France, Août 1988
[12] L’électrocardiogramme
http://www.pratique.fr/sante/examcomp/em32f01.htm
[13] COLIN CORPORATION, Manuel de l’utilisateur du
moniteur patient BP-88S/SC NEXT, Courbevoie France, juillet 2000
[14] NELLCORE PURITAN BENNETT, Principe de l’oxymétrie
de pouls, Jouy-en-Josas France
http://www.nellcorpb.com/
[15] Le capteur SPO2
http://images.google.fr/imgres?imgurl=http://www.infiweb.org/D/matos/documents/pulm-orl/spo2/capteurSpO2.gif&imgrefurl=http://www.infiweb.org/D/matos/documents/pulm-orl/spo2/spo2.html&h=167&w=242&sz=9&hl=fr&start=2&tbnid=McEf7HD4m0LGlM:&tbnh=72&tb
[16] La loi de Beer Lambert
http://fr.wikipedia.org/wiki/Loi_de_Beer-Lambert
[17] Monitorage de la pression artériel
http://www.unilim.fr/medecine/formini/anesthesie/iade/pression_arterielle.pdf
[18] Ministère de l’emploi et de la solidarité secrétariat
d’état à la santé, Direction des hôpitaux, Guide
de la matériovigilance, Paris France, 1998
http://www.hosmat.com/materiovigilance/guideindex.htm
[19] La matériovigilance
http://www.eurasante.com/data/etudes/La-Materiovigilance_Eurasante-2005.pdf
[20] Kit de formation à la matériovigilance
http://agmed.sante.gouv.fr/htm/10/dm/form/choix.htm
[21] Code de la santé publique
http://ordmed.org/csp98/
[22] Directive 93/42/CEE du Conseil, du 14 juin 1993,
relative aux dispositifs médicaux, modifiée par : Directive
98/79/CE du Parlement européen et du Conseil, du 27 octobre 1998 ;
Directive 2000/70/CE du Parlement européen et du Conseil, du 16 novembre
2000.
[23] Code des marchés publics
http://lexinter.net/marchespublics/code_des_marches_publics.htm#CODE%20DES%20MARCHES%20PUBLICS
[24] Site Alpha, Société du logiciel GMAO SYSTEMIS
http://www.sitealpha.com
[25] Guide indicatif des dispositifs médicaux soumis à l’obligation
de maintenance avec leur classe selon la nomenclature CNEH version 2000
http://www.afib.asso.fr/_documents/guide.xls
[26] GODDELIERE Patrick, Université de Technologie de
Compiègne SPIBH, Marquage CE et codes CNEH outils de synthèse
au service de la maintenance, Rapport de stage, Compiègne, 2003- 2004
https://www.utc.fr/tsibh/public/spibh/03-04/Stages/goddeliere/goddeliere.htm#_SOMMAIRE
[27] NF EN ISO 9001 : Systèmes de management
de la qualité- Exigence, Edition Afnor, décembre 2000, Indice de
classement : X50- 131, Statut : Norme homologuée.
http://www.afnor.fr
[28] Arrêté de 3 mars 2003
http://www.hosmat.com/arretes/a03-03-03.pdf
Annexe
1
Les 12 dérivations d’ECG
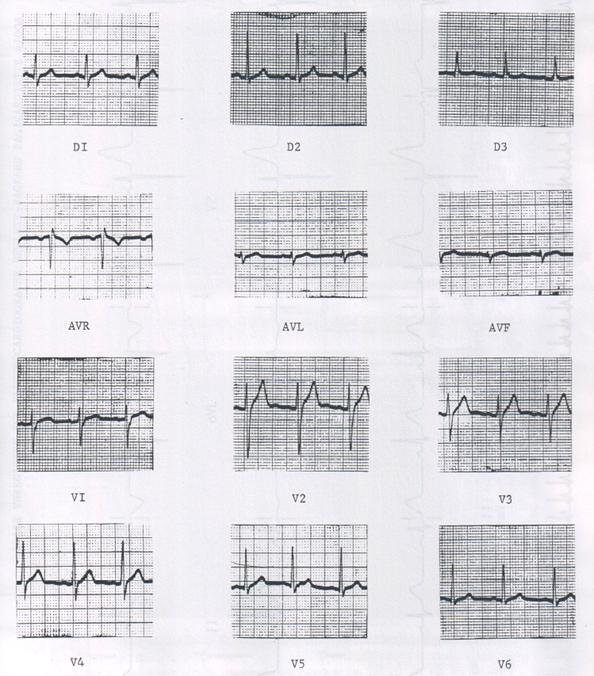
Annexe
2
Les sous- commissions techniques
|
SCT n°1
|
Équipements médicaux (équipements
d’imagerie, radiothérapie, de bloc opératoire,
électro- chirurgie, de rééducation, lits,
appareillages pour handicapés…)
|
|
SCT n°2
|
Dispositifs chirurgicaux
|
|
SCT n°3
|
Dispositifs des tissus osseux et articulaires
|
|
SCT n°4
|
Dispositifs d’anesthésie et de réanimation
|
|
SCT n°5
|
Dispositifs cardio-vasculaires
|
|
SCT n°6
|
Dispositifs de chirurgie spécialisée
(chirurgies ophtalmologie, esthétique et reconstructrice)
|
|
SCT n°7
|
Dispositifs de cathétérisme et perfusion
|
|
SCT n°8
|
Dispositifs de désinfection/stérilisation et
consommables
|
|
SCT n°9
|
Dispositifs de transfusion et épuration extra
rénale
|
Retour
sommaire
Annexe
3
Formulaire CERFA

Annexe
4
Organisation du système de
matériovigilance
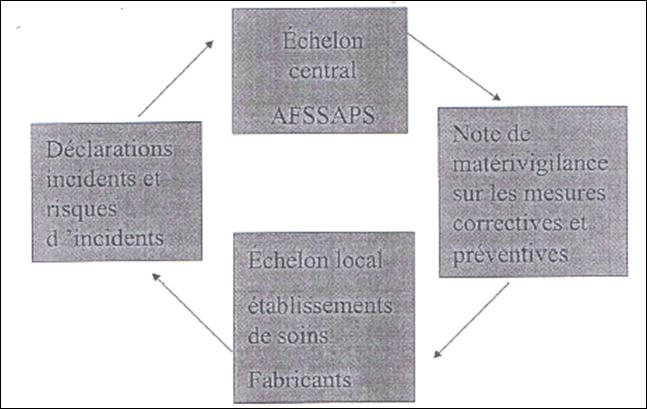
Annexe
5
Signalement d’incident de
matériovigilance du CH de
Lagny
Annexe
6
Les données exportées
sous format HTML
Annexe
7
QUESTIONNAIRE
Service: Date :
- Est-ce
que les moniteurs dans votre service sont tous utilisés en mode
de surveillance ponctuel ou continue ? Si non,
quels moniteurs sont utilisés pour faire seulement des prises de
mesures ?
- Si
les moniteurs sont utilisés pour la surveillance,
est ce que dans votre service les alarmes des
paramètres vitaux sont sonores ou seulement
visuelles ?
- Quelle
est la durée de la suspension des alarmes sonores
réglée sur les moniteurs de votre service ?
- Est
ce que les moniteurs sont centralisés dans
votre service ?
- Si oui, quels
paramètres vitaux possédant des alarmes
sonores sont affichés sur l’unité central de votre
service ?
- Les valeurs limites hautes et bases
des paramètres vitaux utilisés sont elles
configurées selon la prescription médical du
médecin ?
- Combien
de nouvelles infirmières sont
recrutées par an ?
- Est-ce
que vous formez les nouvelles infirmières à
l’utilisation des moniteurs de surveillance et
surtout au réglage des alarmes des
paramètres vitaux ?
- Si
oui :
- Comment
vous organisez la formation ?
- Qui
forme les nouvelles infirmières ?
- Les
documents d’utilisation des moniteurs cardio- respiratoire sont ils
dans votre services ?
NB :
Les paramètres vitaux sont PNI, SPO2 ou oxymétrie de
POUL,
Débit cardiaque, Fréquence cardiaque (Provenant de ECG et
de SPO2), Fréquence
respiratoire et Température
Annexe
8
Le tableau d’évaluation de
l’information
Service de soins /
UF :
Nombre des
utilisateurs assistés à l’information :
| |
Très bien
|
Bien
|
Moyen
|
Mauvais
|
|
Qualité
pédagogique de l’intervenant
|
|
|
|
|
|
Qualité relationnelle
de l’intervenant avec les utilisateurs pendant l’information
|
|
|
|
|
|
Niveau des connaissances
acquises par les utilisateurs après l’information
|
|
|
|
|
|
Utilité de
l’information par rapport aux utilisateurs
|
|
|
|
|
|
Qualité de
l’information en général
|
|
|
|
|
Remarques supplémentaires sur la formation :
Retour
sommaire