SOMMAIRE
Introduction
vec
le « Guide des Bonnes Pratiques Biomédicales en
établissement de santé », la
communauté biomédicale dispose d’un
référentiel métier abouti. Enonçant les
exigences minimales qui s’imposent à un service s’il veut
considérer remplir
ses fonctions, le GBPB inspire de nombreux services biomédicaux
qui souhaitent
mettre en place une démarche d’amélioration continue.
C’est le cas du Service
Biomédical de Valenciennes qui a choisi d’évaluer son
organisation et ses
actions au regard des recommandations du guide des bonnes pratiques, et
intégrer cette mission dans le projet de service.
La méthodologie de
l’audit réalisé est
ici présentée. Gardant le GBPB comme
référentiel, cette méthodologie fait appel
à plusieurs outils d’évaluation et d’appréciation
qui, combinés, permettent
aujourd’hui au service de connaître ses points forts et ses
points faibles et
de choisir ses objectifs qualité en conséquence.
Aussi,
le service biomédical assure une mission de prestataire de
service, en matière
de maintenance biomédicale. Son objectif est de satisfaire ses
clients en
apportant une solution concrète à leur demande. De ce
fait, seul le client peut
juger du travail fourni par le service biomédical.
Connaître son sentiment sur
les pratiques, permet d’apprécier réellement la
qualité du service rendu et
d’en tirer de réels atouts pour l’amélioration et la
valorisation de la
fonction à partir des dysfonctionnements décelés.
Par ailleurs, la volonté de
prendre en compte l’avis des clients, mécontentements et
souhaits, établit
indéniablement une relation de confiance, et permettent de
définir des axes
d’amélioration de la qualité du service rendu.
C'est
dans cette perspective que l'enquête de satisfaction des
utilisateurs
"clients du service biomédical" a eu lieu selon une
méthodologie
expliqué dans ce rapport de stage.
Par
ailleurs, le service biomédical assure l'achat du
matériel, dans ce cadre ma
mission était de réaliser des processus d'achats, bien
recenser les besoins en
relations avec le plan d'équipement du nouveau bâtiment,
de rédiger les cahiers
des charges, et de suivre les dossiers jusqu'au choix final du
matériel.
I.
Présentation
du Centre
Hospitalier de Valenciennes
I.1.
Historique
En l’an 367, l’empereur
Valentinien 1,
de passage à Valenciennes fonde l’Hospital du Castel saint jean,
sur l’actuelle
place du Marché aux Herbes. L’ancêtre du centre
hospitalier est né.
Le 2 mai 1432, c’est
la
fondation du
premier Hôtel-Dieu de Valenciennes, situé alors entre
l’actuelle rue des
Hospices, la place d’Armes et la rue derrière la tour.
Le 7 septembre 1807,
c’est
le
transfert des patients de l’Hôtel-Dieu vers l’ancien couvent des
Carmes, rue de
Famars, reconverti en Hôpital. C’est le 2ème
Hôtel-Dieu dont
bénéficie Valenciennes.
Le 7 juillet 1903,
une
décision de la
commission administrative des Hospices permet de construire un nouvel
Hôtel-Dieu (le 3ème), avenue Dampierre.
Les
travaux débutent en 1912 et sont interrompus en 1914 par la
Première Guerre
Mondiale.
Les travaux reprennent en
1926. Le
coût de la construction des divers pavillons
s'élève à 2 millions d’euros.
Le 18 août 1936 le
nouvel Hôtel-Dieu
est occupé, l’ancien étant démoli.
En 1962, débute la
construction de la
maternité avenue Monaco.
L’évolution de la
population amène, en
1971, le Conseil de l’Administration à se prononcer en faveur de
la
construction d’un nouvel Hôpital (950 lits).
En 1975, le permis de
construire est
obtenu, suivi par en 1976 l'ouverture du chantier.
En 1976, le
Pavillon Paul
Fournier est
mis en service, intégrant ainsi 120 lits.
En 1980, c'est l'ouverture
du Nouvel
Hôpital
En
1989, c’est la
création officielle
du service biomédical.
En avril 1999,
c'est
l'ouverture du
service de Médecine Nucléaire.
En avril 2003,
c'est le
lancement des
travaux du Pôle Mère - Enfant (avenue de Monaco), suivi en
juin 2003 de la
création d'une antenne SAU Tessier.
La maison de retraite du
Val d'Escaut
est ouverte en 2003.
En 2004, c'est
l'année du lancement du
projet d'Hôpital Haute Technologie ainsi que la création
d'un parc de
stationnement Silo - Aérien.
Juin 2006, c’est l’ouverture du parc
de stationnement et le début des travaux de l’Hôpital
Haute Technologie prévu
pour 2008.
Retour
sommaire
I.2.
Situation
géographique
Valenciennes est une ville du
département du Nord, située à 50 km de Lille,
comportant 348 994 habitants.
Le centre
Hospitalier de
Valenciennes
est implanté dans toute la ville de part ses annexes mais le
Nouvel Hôpital
(lieu de mon stage) se trouve à quelques minutes du centre
ville, entre Anzin
au nord, et la Sentinelle au sud.
Retour
sommaire
I.3.
Infrastructures
et moyens
Avec
sa capacité d’environ 1960 lits dont plus de la moitié en
cours de séjour et
par son activité médicale et son offre de soin la plus
significative, le Centre
Hospitalier constitue
le pôle sanitaire de référence du sud de la Région du
Nord-Pas-de-Calais (environ 800 000
personnes concernées).
Retour
sommaire
Le parc immobilier du
Centre
Hospitalier se décline comme suite :
Structure
de soins :
§
Le
Nouvel Hôpital,
§
L'HOTEL
Dieu,
§
Le
Centre de
Gynécologie-obstétrique Maternité Monaco,
§
Le
Centre
psychotérapique
Duchesnois,
§
L'
Hôpital du
Hainaut,
§
Les
Fondations Les
Chartriers,
§
Serbat,
§
Louis
Duvant,
§
La
Maison de retraite
La Rhonelle,
§
La
Résidence du Val
d'Escaut.
Enseignement :
§
L’IFSI
(Institut de
Formation de Soins
Infirmiers),
§
Une
Ecole d'Aides
Soignant(e)s
§
Une
Ecole de
Puériculture
§
L'accueil
des Etudiants
hospitaliers
et des internes
§
Ainsi
que de très
nombreux stagiaires
Figure
1 : batiments du Centre Hospitalier de Valenciennes
Retour
sommaire
L’établissement
comprend 1 960 lits et
places d'hospitalisation, répartis comme
suit :
§
796
lits de court séjour
§
185
lits de long séjour
§
238
lits de psychiatrie
§
132
lits de soins de suite
§
452
lits de maison de
retraite et de
cure médicale
§
325
médecins
§
environ
70 internes et résidents
§
40
étudiants hospitaliers
§
3
251 agents non médicaux
-
Organigramme de l’hôpital (Cf. Annexe 1)
§
150
000 personnes accueillies en consultation
§
82
902 entrées
§
44
982 passages aux urgences
§
3
700 sorties du SMUR
I
Le
financement du Centre Hospitalier de Valenciennes comme tous les
hôpitaux
intègre désormais la Réforme du financement des
hôpitaux et des cliniques du 21
octobre 2004 [5],
les nouveaux modes de calcul budgétaire définis par la
mise en œuvre
progressive de la Tarification à l'Activité (T2A). Ce
nouveau mode de calcul a
déjà produit des effets positifs pour
l’établissement traduisant une activité
plutôt efficiente.
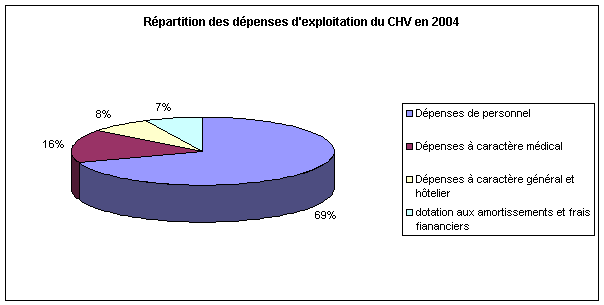
Ø
Dépenses
d’exploitation
|
|
141 866 089,00 €
|
|
Dépenses
à caractère médical
|
31 898 732,00 €
|
|
Dépenses
à caractère général et hôtelier
|
15 428 978,00 €
|
|
|
14 778 579,00 €
|
|
TOTAL
|
203 972 378,00 €
|
I
Imagerie
Médicale
Imagerie par rayons
x :
§
2
scanners: Light Speed
Advantage 16 barettes et Ultra Light Speed (GEMS)
(2004
et 2002)
§
3
consoles
supplémentaires
§
1 mammographe
§
9 appareils
mobiles de radiographie
§
10
amplificateurs mobiles de luminance
§
9 salles de radiologie
conventionnelle (salles Os/Poumons dont
3
télécommandées
§
6 injecteurs
de produit de contraste
§
1 salle
d’angio-coronarographie
numérisée
§
1 salle
cardiovasculaire numérisée
§
4
Système à numérisation
directe
Imagerie par
Resonance Magnetique
2 IRM
à 1,5
Tesla :
o
Magneton AVENTO de
Siemens en 2005
o
Symphony Maestro de
(Siemens 2002)
1 console
supplémentaire
Imagerie Par
Ultra-Sons
§
16 échographes
avec mode: A, B, TM
§
4 échographes
avec doppler continu et pulsé
§
5 echographes
avec doppler couleur
Imagerie
Nucléaire
§
2 caméras
à
scintillations, marque : DTS-XLI
(Gems) et E-Cam (Siemens)
§
1 ostéodensitomètre
Production et
Diffusion des Images
§
machines
à développer
§
1 Système
Plein Jour
§
2 Systèmes
Plein Jour numérisés
§
2 imageurs
laser
§
5 imageurs
laser sec
§
Présence
d'un réseau image
Equipements
d’Anesthésie-Réanimation.
Electronique
Médicale
§
90 Moniteurs
multi-paramètres
§
5
centrales
de surveillance
§
23
lits de
réanimation
§
10
lits de
soins intensifs (8 + 2 en déchocage)
§
1 E.E.G.de
moins de 12 voies
§
3 E.E.G. de plus de 12 voies
§
2 E.M.G.
Assistance
Respiratoire
- 20 respirateurs
d’anesthésie avec circuit ouvert
§
11 respirateurs
d’anesthésie avec
circuit fermé
§
Analyseurs
de gaz
0² C0²
Halogénés NO
§
Nombre
28 28
21
0
§
14 respirateurs en salles de réveil
§
32 respirateurs
de réanimation
§
3 respirateurs de soins
intensifs
Cardiologie
§
1 système
Holter
Néphrologie -
Urologie
§
2
postes de
dialyse aigüe
§
30 postes de dialyse chronique (28
+ 2 postes d'éducation)
§
Traitement
de l’eau :
double osmose inverse
§
Production
de dialysat : générateur de dialyse à
circuit ouvert
Autres Equipements
§
21 incubateurs
d’élevage
§
27 incubateurs
de soins intensifs
§
8 tables de réanimation
Bloc
Opératoire
§
1
salle
d’opération septique
§
14
salles
d’opération aseptiques
§
11 salles
aseptiques avec un taux de
renouvellement < 15 vol/h
§
11 bistouris
électrique/électronique
§
2 bistouris
lasers < 25
watts
§
1 Aspirateurs ultrasonores
§
3 microscopes
opératoires
§
18 lits de réveil
Equipements
des Laboratoires
Nbre
d’automates :
§
6 en biochimie,
§
5 en
hématologie,
§
9 en bactériologie.
Autres
équipements :
1
cytomètre
en flux
Stérilisation
Centrale
§
7 machines
ou
tunnels à laver,
§
5 autoclaves.
Stérilisation Décentralisée
§
4
autoclaves.
Réseau
d'informations et applications informatiques
Applications de
communications
§
Messagerie
intranet dans l'établissement.
Principales
applications informatiques
§
Gestion
des malades :
SMASH
§
Consultations
externes : S.E.
DE SMASH
§
Dossiers
médicaux
: Divers
§
Gestion
du personnel :
§
Achats
& stocks : G.E.F.
§
Gestion
des équipements : GMAO
Sophie 9000
- Programme des G.H.M. : G.R.H.O.M.
Retour
sommaire
II.
Présentation
de la Direction
de la Logistique
La
direction de la logistique est composée d’un :
- Pôle de gestion du
patrimoine qui regroupe le service
Biomédical les services Techniques, Maintenance,
Sécurité, bureau d’études et de la programmation,
Travaux neufs ;
- Pôle
d’hôtellerie de santé qui assure le service de
restauration, de la blanchisserie, cuisines, diététique,
plate-forme, réceptions, approvisionnement ;
- Pôle économat qui s’occupe des
fournitures médicales stockées et non stockées,
films radios, jardins,…
-
Organigramme
de la
Direction de la Logistique (Cf.
Annexe 2)
Retour
sommaire
III.
Présentation
du service
biomédical
Au
Centre Hospitalier de Valenciennes, le Service biomédical a
été créé
officiellement en 1989. Il dépend administrativement et
financièrement de la
direction de la Logistique. Il
est actuellement composé de 15 personnes : 2
ingénieurs, 1 responsable
d’atelier et 12 techniciens.
Retour
sommaire
III.1.
Missions
Les
missions du
service
biomédical sont vastes et entières. Elles se
déclinent en plusieurs activités :
Ø
Achats
- La
veille
technologique et
réglementaire
- Le recensement des
besoins des
utilisateurs
- La participation au
projet
d’établissement et projets médicaux
- L’élaboration
des plans
pluriannuels d’investissements en tenant compte des projets de
l’établissement,
des autorisations d’équipements matériels lourds…
- La
réalisation des achats
suivant les règles du Code des marchés publics
- L’analyse «
médico-technico-économique » des offres
- La
réalisation des dossiers
d’équipements matériels lourds
- Le conseil en
organisation et
le partage du plateau technique
- La participation
à l’achat des
consommables et accessoires de dispositifs médicaux
Ø
Gestion
technique et
maintenance
- La
réception et mise en
service des équipements
- La gestion du parc
de
dispositifs médicaux assisté de la GMAO
(réforme…)
- Le conseil et
l’assistance
technique aux utilisateurs
- La
réalisation de la
maintenance curative et préventive, des contrôles de
sécurité et de performance
Ø
Matériovigilance
-
Travaux
de
recherche dans
le domaine de la dialyse
- Travaux
d’amélioration
continue de la qualité et de la sécurité des soins
- Démarche
qualité dans le cadre
d’une certification de type ISO
III.2.
Objectifs
du service
Le
principal objectif, considéré comme prioritaire, concerne
l’obligation de maintenance
et de contrôle qualité des équipements
conformément à la réglementation en
vigueur. Une partie de ces dispositifs est déjà maintenue
et entretenue en
raison des orientations prises précédemment par le
service dans ce domaine. Il
est toutefois nécessaire d’étendre ce programme à
l’ensemble du parc désigné
par la réglementation et de renforcer le niveau de prestation
déjà réalisé.
Mon
rôle est de valoriser et d’évaluer les moyens
nécessaires à la mise en œuvre de
ces nouvelles dispositions. Et de définir une politique de
maintenance.
sous-traitance ou prise en charge en interne.
Cette
mission est remplie en partie et les moyens nécessaires
oscillent pour :
- Le
personnel,
entre 1 à 2
postes supplémentaires,
-
Les
locaux, une extension de l’atelier actuel est nécessaire,
Les
autres objectifs concernent :
-
L’analyse des risques et la mise en œuvre de solutions de contournement
pour
les dispositifs médicaux et les services les plus à
risques. Ce travail est en
grande partie réalisé.
-
L’évolution
du service en
tenant compte des départs en retraite,
Retour sommaire
III.3.
Effectif
Le
service biomédical est composé de 2 ingénieurs, 1
responsable d’atelier et 12
techniciens répartis sur différents secteurs.
Organigramme du
service biomédical (Cf. Annexe 3)
III.4.
Définition
des tâches
III.4.1.
Ingénieurs
biomédicaux :
Ø
Définition
du poste :
Concevoir,
conduire et contrôler la politique d’investissement et
de maintenance des équipements biomédicaux.
Ø
Activités
Principales :
- Mise en œuvre des objectifs
à atteindre en matière de politique d’investissement et
maintenance des équipements biomédicaux en
cohérence avec la politique de l’établissement et les
niveaux de qualité et de sécurité souhaités.
- Management d’une ou
plusieurs équipes.
- Gestion des
activités, des projets biomédicaux et des ressources
(humaines, techniques, financières…) dans son champ de
compétences.
- Mise en œuvre et
contrôle de la maintenance (interne ou externe) des
équipements biomédicaux (traçabilité),
diagnostic des installations et réalisation d’un plan
prévisionnel d’évolution et de maintenance.
- Conduite des projets
d’acquisition d’équipements biomédicaux de la conception
à l’installation en réalisant la programmation, le suivi
financier et administratif des programmes d’équipements et de
maintenance.
- Veille technologique,
réglementaire et normative des équipements
biomédicaux (matériovigilance, normalisation).
- Gestion du parc des
équipements biomédicaux, tenue et mise à jour
régulière de son inventaire et des registres de
sécurité et de qualité des dispositifs
médicaux
- Audits et expertises du
fonctionnement, de la conformité et de l’efficacité des
équipements et dispositifs biomédicaux
- Contribution aux
activités d’innovation, de développement ou de recherche
dans les technologies biomédicales
- Réalisation de plans
de formation (initiale et continue) pour différents
professionnels internes et/ou externes
- Gestion des
approvisionnements en dispositifs médicaux de type consommables
(réactifs de laboratoire, fournitures d’image,…)
Ces actions
impliquent une liaison étroite et
constante avec les divers acteurs hospitaliers ou extérieurs
concernés. Elles
impliquent également une solide cohésion à
l’intérieur du service biomédical.
III.4.2.
Techniciens
biomédicaux
Ø
Technicien
Supérieur
Hospitalier Principal :
Les Techniciens
Supérieurs Hospitaliers
Principaux sont chargés de l’encadrement de personnel ou, sous
l’autorité d’un
supérieur hiérarchique, de la gestion d’une section de
services d’un service
technique (article 10 du décret 91.868 du 5 septembre 1991
modifié).
Ø
Technicien
Supérieur
Hospitalier :
Les techniciens
supérieurs participent
sous l’autorité de l’ingénieur auprès duquel ils
sont affectés à la préparation
et au contrôle de l’exécution des opérations
techniques ou scientifiques.
Ø
Activités
Principales
- Diagnostic de pannes et
remise en état de fonctionnement des équipements
biomédicaux (maintenance curative)
- Maintenance
préventive et contrôle qualité des
équipements biomédicaux
- Planification des
interventions sur les équipements biomédicaux
- Inventaire des
équipements et enregistrement des événements
(incidents, maintenance curative, préventive, contrôle
qualité)
- Déclenchement, suivi
et contrôle (administrative, technique, organisationnel) des
interventions de maintenance sous-traitées ou non et
traçabilité
- Rédaction de
protocoles de maintenance et de contrôle en relation avec
l’encadrement biomédical et les fournisseurs
- Planification des mises en
service des équipements en relation avec les utilisateurs, les
fournisseurs et les services techniques
- Formation et conseil aux
utilisateurs sur les équipements biomédicaux
- Intervention technique sur
le matériel dans le cadre d’alertes ou d’enquêtes de
matériovigilance
- Réalisation
d’études techniques ou technico-économiques ponctuelles
- Proposition
concernant
l’obsolescence des matériels et les choix lors de
l’élaboration du plan d’équipement
Ø
Spécificités
dans le
métier :
Les techniciens exercent leurs
fonctions,
selon leur
spécialité : imagerie, laboratoire,
anesthésie-réanimation, cardiologie,
bloc opératoire, explorations fonctionnelles,
maternité, dialyse.
Retour
sommaire
CHAPITRE
II : PROJET DE SERVICE BIOMEDICAL
A.
Problématique :
Le centre
hospitalier de Valenciennes vit actuellement un passage très
marquant dans son
histoire, c’est celui de la construction du nouveau bâtiment de
Haute Technologie
Médicale (HTM). Par conséquent, l’augmentation du parc
d’équipement est
évidente, et l’activité du service biomédical est
en évolution constante. En
même temps l’établissement est en cours d’une
démarche d’accréditation (visite
prévue en septembre 2006).
Le service biomédical se trouve
alors devant des contraintes en terme de, qualité
biomédicale, définition d’une
politique de maintenance, des objectifs en relation avec
l’évolution du
personnel, des plateaux techniques et des contraintes
réglementaires.
Devant ces
circonstances, la réalisation du projet de service et de l’audit
interne sont
des missions déterminantes pour le service biomédical
ainsi que pour l’ensemble
de l’établissement, d’où la pertinence des missions de
mon stage.
B.
Méthodologie de
résolution de la problématique
I.
Missions
Au
premier
jour de
stage, à mon arrivée, une lettre de mission m’a
été remise par Monsieur Vincent
LIPPENS. Il m’a confié :
1-
Participation à l’élaboration du projet de service
2-
Définition de la politique maintenance et des objectifs en
relation avec
l’évolution du personnel, des plateaux techniques et des
contraintes
réglementaires
3-
Audit de la structure Biomédicale
4-
Participation à la politique d’équipement
biomédical en relation notamment avec
le projet de la construction du nouveau bâtiment : Procédures
d’achat
5-
Réalisation d’une enquête satisfaction des
utilisateurs pour le service Biomédical et le service
Maintenance.
II.
Audit
de
la structure biomédicale
II.1.
Définition
L’audit
est un examen méthodique et indépendant en vue de
déterminer si les activités
et résultats à la qualité satisfont aux
dispositions préétablies et si ces
dispositions sont mises en œuvre de façon effective et sont
aptes à atteindre
les objectifs.
II.2.
Objectifs
Les objectifs de l’audit du
service
biomédical sont :
·
Etudes
de l’existant,
·
Mesurer
les écarts par rapport au Guide des Bonnes Pratiques
Biomédicales en
Etablissement de Santé,
·
Réalisation
d’une enquête de satisfaction utilisateur dans les services
cliniques,
·
Proposer
des axes d’améliorations,
·
Assurer
une amélioration continue.
II.3.
Méthodologie
Le
schéma suivant
représente la
méthodologie appliquée pour la réalisation de
l’audit du service; chaque étape
est détaillée dans la partie suivante :
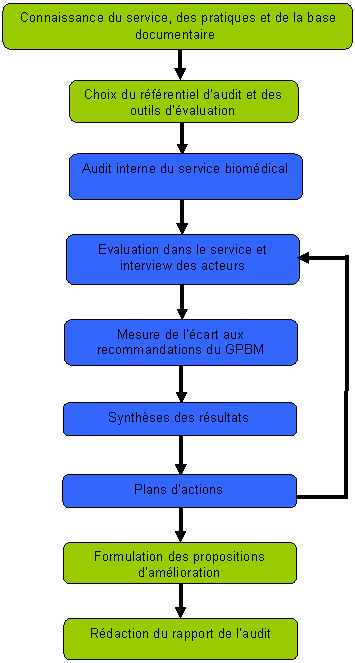
Figure
2 : méthodologie de l’audit du service biomédical
Retour
sommaire
II.3.1.
Prise de
connaissance du service, des
pratiques et de la base
documentaire
Les
premiers jours du stage ont été axés sur la prise
de connaissance du service,
des membres du personnel, des locaux et de l’organisation
générale du service.
Une base
documentaire considérable rassemblant les procédures du
service, les projets de
service déjà réalisés, les rapports de
stages, est à ma disposition et je suis
invité à rechercher les informations dont j’ai besoin sur
tout support
disponible ainsi qu’auprès des acteurs du SBM. Ceci, m’a permis
de rapidement
percevoir le fonctionnement du service.
Le GBPB et
les cours UTC sur le guide et les textes réglementaires et
normes demeurèrent
parmi mes premières lectures, que j’ai complétées
par la recherche documents
sur les procédures d’évaluation et les outils de l’audit.
La prise de
connaissance de travaux d’audit et d’évaluation
réalisés par d’autres étudiants
m’a permis de mieux définir la méthodologie à
mettre en œuvre. (cf.
Bibliographie)
Retour
sommaire
II.3.2.
Choix
du référentiel
Les
services biomédicaux hospitaliers doivent répondre
à de nombreuses exigences
réglementaires, aux attentes des clients des services cliniques,
médico-techniques et administratifs. Pour cela, il leur est
nécessaire de
maîtriser l’ensemble des processus qui contribuent à
produire une prestation de
qualité reconnue par leurs clients.
Le Guide
des Bonnes
Pratiques Biomédicales en
établissements de santé [1] apporte les
éléments de réponse pour atteindre
les objectifs et remplir les missions d’un service biomédical
hospitalier. De
plus, ce référentiel prépare les services
biomédicaux aux exigences
d’obligation de maintenance de traçabilité et de
contrôle-qualités induites par
le décret du 05 décembre 2001 [2].
II.3.3.
Outils
d’évaluation
Le choix du
Guide des Bonnes Pratiques comme référentiel
désignait l’outil développé par
A.GUYARD et L.TAMAMES [3] comme correspondant le mieux à nos
attentes. Mes deux
collègues ont en effet travaillé sur l’élaboration
d’un outil d’auto-évaluation
des pratiques d’un service biomédical au regard des
recommandations du guide.
Le choix de
cet outil se repose sur, sa simplicité d’utilisation, sa
clarté et sa
complémentarité, et la possibilité d’une
amélioration continue des pratiques
dans le service biomédical par la mise en place du guide. Il est
également
complet, clair et simple d’utilisation qui a été
proposé, avant diffusion, à
l’appréciation d’acteurs chevronnés de la qualité,
enseignant universitaire ou
expert-visiteur de l’HAS.
Ces
arguments ont permis d’en justifier la robustesse et
l’efficacité auprès des
acteurs du SBM.
II.3.4.
L’audit
interne du service biomédical
Ø
Analyse
de l’existant :
Dans un
premier temps, j’ai
réalisé un état des lieux du
service biomédical suite à un entretien avec les acteurs
du service biomédical,
il en est ressorti les points suivants :
·
Un
manque du personnel
dû à un long arrêt de
maladie d’un technicien qui était responsable sur son secteur,
et à un
changement de service pour un autre technicien fait qu’un secteur reste
privé
de personnel biomédical, et provoque la montée en charge
pour d’autres
techniciens sur ce secteur.
·
Les
techniciens ne rentrent
pas assez leurs
interventions sur la GMAO, ce qui rend difficile d’évaluer
l’activité réelle du
service.
·
Les
déplacements des
techniciens biomédicaux
sur l’hôpital engendrent une perte de temps non
négligeable pour récupérer les
équipements défaillants dans les services qui
représente.
Ø
Présentation
de l’outil de l’auto-évaluation
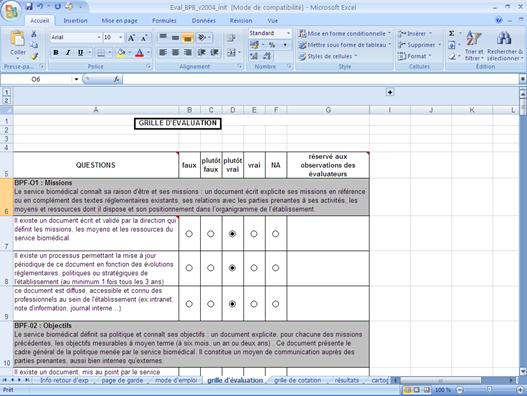
Figure 5 :
présentation de la grille d’évaluation [3]
Après avoir
récupéré l’outil d’auto-diagnostic, j’ai
imprimé la grille d’évaluation ainsi que son
« mode d’emploi», et je l’ai
envoyé par mail aux acteurs du service en expliquant les
étapes à suivre pour
bien répondre aux affirmations, et en leur proposant de faire
une réunion pour
faire l’audit.
Retour
sommaire
II.3.5.
Evaluation
dans le service et interview des acteurs
J’ai commencé la phase d’analyse
et de
remplissage de
la grille d’évaluation en se basant sur des faits objectifs, les
constatations
visuelles, les interviews des membres de l’équipe du service
audité, des
correspondants, des documents et rapports d’activité et projets
de service déjà
réalisé.
La réunion n’a pas eu lieu
à
cause de l’activité des techniciens,
et la difficulté d’immobiliser le service pendant une heure et
demi. Après,
j’ai eu recours aux entretiens individuels.
L’évaluation ne peut pas
permettre
d’apporter une
réponse à tous les items et les notes accordées
doivent être consolidées ou
modifiées en fonction des réponses obtenues par
l’enquête dans le service.
Les interviews sont formels ou informels
et
les
questions posées sont élaborées en fonction des
preuves recherchées. Le
questionnement n’est jamais directement issu de la lecture d’une bonne
pratique
ou d’un item. En outre, certaines questions bien formulées
peuvent apporter des
éléments de réponse à plusieurs items. La
formulation des réponses des
interviewés renseigne souvent sur le niveau de maîtrise du
service vis à vis de
l’information recherchée. A l’issue de chaque interview j’ai pu
compléter la
grille d’évaluation.
Une fois la grille
d’évaluation
complètement remplie, on peut alors visionner le
positionnement du service
pour l’ensemble des bonnes pratiques dans un tableau de synthèse
et sur un
graphe radar.
Retour
sommaire
II.3.6.
Mesure
de l’écart aux recommandations du GBPB
La
mesure de l’écart aux recommandations du guide des bonnes
pratiques représente
le pourcentage de conformité atteinte obtenu grâce
à l’outil de diagnostic
«grille d’évaluation». Ce dernier permet de
révéler les points forts et les
points faibles relevés pendant l’enquête.
Les
résultats globaux de l'audit du service biomédical du
Centre Hospitalier de
Valenciennes indiquent qu'il s'inscrit déjà dans une
démarche qualité.
L'établissement est en effet engagé dans une
démarche d'accréditation et le
service biomédical est parfaitement conscient et contribue
à travers le projet
de service à remplir un certain nombre de procédures.
Cependant, le bilan de
l'audit laisse entrevoir certains points faibles qui devront absolument
être
analysés dans le but de maîtriser d'avantage les processus
de gestion des
activités du service ainsi que la qualité des prestations
rendues aux
différentes parties prenantes.
Retour
sommaire
II.3.7.
Synthèses
des résultats :
selon
la méthodologie expliquée précédemment,
l'outil d'auto-évaluation fait
apparaître les grandes tendances liées à
l'application des Bonnes Pratiques
selon tableau des
résultats du
service biomédical
placé en Annexe 4 (Cf. Annexe 4) :
L’outil
d’auto-évaluation donne
également une cartographie radar des bonnes pratiques. (Cf.
Annexe 5)
II.3.8.
Plans
d’actions :
La réalisation de
l’auto diagnostic a mis en avant les
points forts et les points faibles du service biomédical du CHV
par rapport au guide
des Bonnes Pratiques Biomédicales.
Le plan d’actions
établi permettra au service biomédical
de s’inscrire dans une démarche d’amélioration continue
de la qualité et lui
garantira des pratiques professionnelles reconnues par l’ensemble des
acteurs
de la profession.
Cependant,
cette
démarche ne sera complète qu’avec la
participation de la Direction de l’établissement, en effet
certaines bonnes
pratiques font appel à d’autres services internes de
l’hôpital (services
économiques, service qualité, services de soins et
services
médico-techniques…). Ces bonnes pratiques démontrent
ainsi l’importance de la
coordination des différents acteurs en ce qui concerne la
qualité des soins
délivrés et la sécurité du patient.
Ø
Points
forts &
Points faibles (Cf. Annexe 6)
Ø
Plan d’actions (Cf.
Annexe 7)
Retour
sommaire
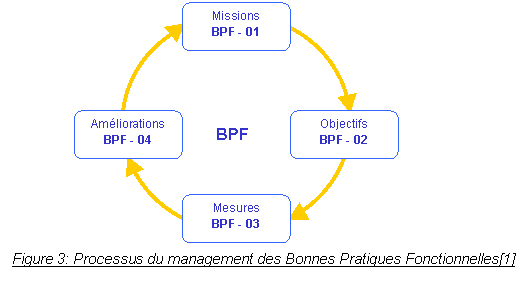
II.3.9.
Améliorations
effectuées
Suite à la définition
des
plans d’actions on a mené des améliorations
immédiates au service biomédical,
il s’agit d’ :
Ø
Etablir
les fiches de missions (BPF)
Les
fiches de missions sont définies par
spécialité : imagerie médicale,
laboratoire, anesthésie-réanimation, bloc
opératoire, explorations
fonctionnelles, maternité et dialyse.
Les fiches de missions
comportent :
§
la
définition de la mission
§
les
équipements concernés
§
les
contraintes réglementaires relatives à la maintenance
§
classification
du matériel
Ø
Etablir
les fiches de postes
Les fiches de postes
définis les fonctions de chaque
technicien, ils comportent :
§
Identification du poste
§
Définition du
poste
§
Spécificité
du poste
§
Activité du
métier
§
Relations
professionnelles les plus
fréquentes
§
Savoir-faire
requis du métier
Ø
Aménagement
spatial de l’atelier biomédical (BPO-04 Processus de gestion des
locaux) (Cf.
Annexe 8)
Au
cours de cette phase, j’ai défini avec l’aide de
l’ingénieur biomédical et les
suggestions des techniciens un nouveau plan de l’atelier
biomédical. En prenant
en compte le secteur d’activité de chaque technicien, les
différents besoins en
terme d’outillage et d’appareillage de test et de contrôle pour
réaliser les
opérations de maintenance, le nombre des déplacements
ainsi que les opérations
de bureautique et suivi des contrats de maintenance.
Objectifs
- Améliorer les
conditions de travail afin de faciliter l’exécution
appropriée des activités du service biomédical.
- Répondre aux
exigences du guide des Bonnes Pratiques Biomédicales.
Plan du service
biomédical
Le plan du service
biomédical est
établi et consultable facilement dans le service ; il
comporte les
différents zones dédiées à son
activité.
Ces zones
différenciées, et clairement
identifiées, pourraient être les suivantes :
– une zone d’accueil et
d’information
;
– une zone de
déballage et de mise en
service des équipements neufs ;
– une zone de
réception des
dispositifs médicaux en panne ;
– une zone de
dépoussiérage et
nettoyage des équipements ;
– une zone pour
réaliser des contrôles
et essais ;
– des zones de stockage
pour :
– les
pièces de rechange ;
– les
équipements de secours ;
– le
matériel non conforme, hors service, sous séquestre ou
à réformer ;
– les
dispositifs médicaux en attente de pièces
détachées ;
– les
dispositifs médicaux conformes à remettre à
disposition des services ;
– une zone d’archivage pour
toute la
documentation relative aux activités ;
– un bureau administratif
pouvant
comporter des zones spécifiques aux activités
menées ;
– un espace
réunion,
documentation
spécialisée, etc.
Avantages :
–
Réduire
le temps nécessaire à trouver un matériel, un
équipement de contrôle ou la
documentation nécessaire à une intervention ;
–
Réduire
le nombre d’inadéquations entre la nature du dispositif et son
lieu de dépôt ;
–
La
sécurité et la propreté du local ;
–
Amélioration
de l’environnement de travail ;
–
Le taux d’occupation des surfaces par
rapport aux activités ;
Gestion du stock
pièces détachées
Suggestions faites par les
techniciens:
–
Mettre
sur chaque boîte, des étiquettes contenant la
référence de chaque pièce,
–
Mettre
un indicateur de l’état du stock,
Retour
sommaire
III.
Caractérisation
du parc du matériel
III.1.
Quantification
du parc
III.1.1.
Nombre
d’équipements
Actuellement
le parc du matériel compte 6 223 équipements
enregistré sur la GMAO, Sachant
que le nombre d’équipements inventorié a doublé
dans une intervalle de 3
ans.
III.1.2.
Valorisation
financière du matériel
Le prix d’achat du parc du
matériel est de plus de
50 M euros.
Les contrats de maintenance
représentent 1 080 000
Euros concernent 159 équipements en 2005.
La maintenance
préventive et corrective est estimée
à 1 318 204 Euros en 2005.
III.2.
Qualification
du parc
III.2.1.
Technicité
du matériel
(Voir
I.3.6.
Plateau
technique)
III.2.2.
Vétusté
du parc
|
TRANCHE
D’AGE
|
NB.
D’EQUIPEMENTS
|
|
1 à
3
|
|
|
4 à
6
|
997
|
|
7 à
9
|
964
|
|
>
à 10
|
1724
|
|
Total
|
6223
|
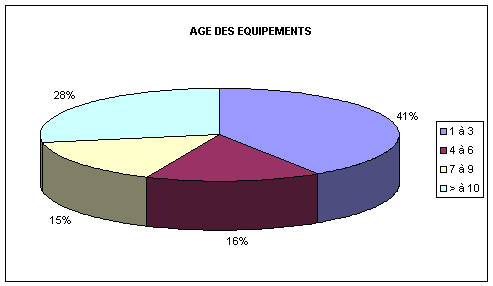
Figure
7 : l’âge des équipements du parc biomédical
41% des
équipements ont moins de 3 ans, 16% des équipements du
parc ont entre 4 et 6
ans, 15% ont entre 7 et 9 et 28% ont plus de 10 ans.
Ces
statistiques montrent que le centre hospitalier applique une politique
efficace
de renouvellement du parc des équipements, ce qui augmente la
disponibilité et
la maintenabilité du matériel.
III.3.
Politique
de maintenance
Ø
Coût
de
maintenance :
Exemple de la
perfusion :
|
Coût
moyen / interv int.
|
43,39 €
|
|
Coût
moyen / interv ext.
|
276,78 €
|
Dans
l’exemple
de la maintenance du matériel de la perfusion ( pousse-
seringue, pompe à perfusion,
pompe à nutrition, pompe PCA,…), on remarque que le coût
de maintenance externe
est 7 fois plus coûteux que le coût de maintenance par
appareil en interne.
Cette
étude
concerne la famille des équipements de la perfusion. Dans
d’autres cas l’externalisation
de la maintenance d’un équipement est plus intéressante
au niveau financier que
la maintenance en interne.
Par
cette
étude que j’ai faite, j’ai rempli ma mission de la
définition de la politique
de la maintenance des équipements.
Toutefois,
j’ai rencontré des difficultés pour faire l’analyse
financière pour certains
équipements pour les raisons suivantes :
§
Le coût
des pièces détachées n’est pas
intégré dans la base de données de la GMAO.
§
Certaines
sociétés font des forfaits de maintenance quelque soit la
nature de la panne,
ce qui fait qu’on n’a pas une indication sur le temps passé en
maintenance,
Ceci agit sur le coût de la main d’œuvre.
Le
tableau suivant indique le temps moyen de la maintenance
préventive et
corrective sur certains équipements, cette étude rentre
dans la définition de
la politique de maintenance en terme de la valorisation du temps
passé en
maintenance préventive et corrective. Pour l’associé
ensuite à une étude
budgétaire.
|
Désignation
|
M.
Préventive/app
|
M.
Curative/app
|
|
ncubateur
|
5h 2*/an
|
1h30
|
|
Table de Rea
|
4h/app 2*/an
|
1h30
|
|
Berceau chauffant
|
3,5h/app 2*/an
|
1h30
|
|
Phototherapie
|
2h 1*/an
|
1h30
|
|
Matelas
|
2h 1*/an
|
1h30
|
|
Pousse seringue
|
1h
|
1h
|
|
Pompe à perfusion
|
1h
|
1h
|
|
Thermomètre
|
30min
|
30min
|
|
Moniteur de PNI
|
|
2h
|
|
Stérilisateurs
|
1h30
|
1h
|
|
Machine à laver
|
1h
|
1h30
|
|
Machine à
développer
|
1h /mois
3h /trimestre
|
1h
|
|
Radio de salle
|
|
1h
|
|
Radio mobile
|
|
1h
|
|
Ampli de brillance
|
|
1h
|
|
Fauteuil dentaire
|
|
1h30
|
Tableau
1 : maintenance préventive et curative
Retour
sommaire
IV.
Enquête
satisfaction des utilisateurs
Dans le
cadre de l’accréditation de l’établissement, la Direction
de la Logistique m’a
confié la mission de réaliser deux enquêtes de
satisfaction des
clients pour le:
§
Service
biomédical
§
Service
de
la maintenance technique (électricité, plomberie,...)
Dans cette
partie, je définis la méthodologie de
l’élaboration d’une enquête et les
différents enjeux.
Retour
sommaire
IV.1.
Pourquoi
mesurer la
satisfaction des utilisateurs ?
Au sein d’un établissement de
santé, le service
biomédical assure une mission de prestataire de service en
matière de
maintenance biomédicale. Son objectif est de satisfaire ses
interlocuteurs dans
les services cliniques en apportant une solution concrète
à leur demande. De ce
fait, seul l’utilisateur des équipements médicaux peut
juger le travail fourni
par le service biomédical.
Connaître son sentiment sur les
pratiques, permet
d’apprécier réellement la qualité du service rendu
et d’en tirer de réels
atouts pour l’amélioration et la valorisation de la fonction
à partir des
dysfonctionnements décelés. Par ailleurs, la
volonté de prendre en compte
l’avis des utilisateurs, mécontentements et souhaits,
établit indéniablement
une relation de confiance.
Retour
sommaire
IV.2.
Quels
utilisateurs,
quels besoins ?
L’utilisateur ne peut juger que des
prestations qui sont fonction de ses besoins, il devient alors
nécessaire de
définir à la fois quels sont les utilisateurs et quels
sont leurs besoins en
matière de maintenance biomédicale.
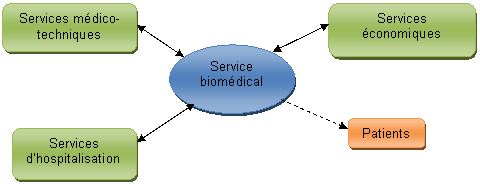
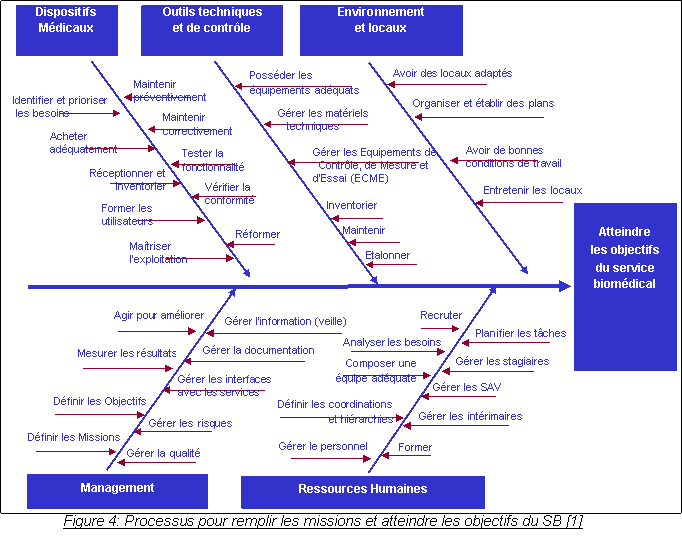
Figure
8 : environnement du service
biomédical
Dans un
contexte
interne,
le service
biomédical se situe dans une relation de type «
fournisseur-client ». Il
fournit une prestation de service à deux types de clients qui
sont les services
médicaux et médico-technique d’une part et les Services
Economiques d’autre
part. Les premiers sont orientés directement vers les soins
délivrés aux
patients tandis que le second est orienté vers la gestion du
patrimoine.
Retour
sommaire
IV.3.
Méthodologie
d’élaboration d’une enquête :
Une
enquête par questionnaires est un vrai projet: elle implique des
objectifs
clairs, une méthodologie et une organisation rigoureuses, une
planification
précise et, bien sûr, des investissements parfois
importants en temps et en
argent.
Si
l'enquête peut apporter des éclaircissements utiles et
servir de base à des choix, elle se traduit également par
une interaction avec
les répondants (clients, collaborateurs...). La démarche
peut donc avoir
certaines conséquences en termes de communication et
entraîner des réactions de
la part des personnes concernées par l'objet de l'enquête.
Ainsi, une enquête
de satisfaction des clients peut être perçue en interne
comme une critique, une
remise en question, un signe de défiance vis à vis du
personnel. A l'inverse,
cette même enquête peut être perçue de
manière très positive par les clients,
contents de voir que l'on s'intéresse à leurs opinions.
Une
bonne conscience des enjeux et des conséquences possibles est
donc
indispensable avant même d'aborder les phases techniques du
processus
d'enquête.
L’élaboration d’une enquête
pertinente doit être le
fruit d’une réflexion afin de ne pas recueillir des informations
inappropriées
ou inutiles aboutissant à une mauvaise analyse et
interprétation. A cet effet,
il convient de respecter une méthodologie. Chacun des aspects
nommés sur le
schéma suivant doivent être exploités :

Figure 9 : méthodologie
d’élaboration de l’enquête
Retour
sommaire
IV.3.1
Définition
des objectifs:
Il
est
indispensable de s’interroger sur les
objectifs à atteindre. Cela permettra à la fois de
s’assurer de la pertinence
de chaque question mais aussi de structurer leur enchaînement.
Les objectifs
doivent être clairs pour tout le monde, bien ciblés et
opérationnels.
Ø
La
clarté pour tous
Même lors de
l’identification d’un
objectif clair, il faut penser à le formaliser et à le
faire approuver par
toutes les personnes concernées par l'enquête. En effet,
il est très fréquent
que différents services ou intervenants aient des lectures
différentes de la
finalité d'une même opération. Certains vont
chercher un complément
d'informations, d'autres une explication d'un comportement ou une
hiérarchisation de différents choix. D'autres encore vont
surtout attendre que
l'enquête leur fournisse de la matière ou des alibis pour
leur communication
interne ou externe. Ces différents niveaux d'objectifs
impliquent des approches
différentes.
Il est donc important
que
la finalité
première et le type de résultats attendus soient
écrits et validés, avant
d'aller plus loin.
Ø
Le
bon ciblage
Il
faut se concentrer sur le sujet principal,
sans digressions et rattachements artificiels. Si un sujet
complémentaire ne
semble pas mériter une autre enquête à lui tout
seul, c'est probablement qu'il
n'est pas tellement important.
Ø
Le
caractère opérationnel
L'objectif doit
également être opérationnel
et susceptible de déboucher sur des actions concrètes.
Souvent, des enquêtes
sont réalisées et de nombreuses questions posées.
Il convient à chaque fois de
se demander si cet intérêt a un prolongement concret et
peut se traduire
ensuite par des décisions et des améliorations
effectives. Si tel n’est pas le
cas, le seul fait de soulever la question peut engendrer lui-même
des promesses
et des insatisfactions supplémentaires.
Retour
sommaire
IV.3.2
Choix
de l’échantillon :
Un questionnaire ne
peut
cibler qu’un
type d’utilisateur, il doit être associé aux buts
recherchés. Ensuite, il est
important de déterminer la ou les personnes, parmi la
catégorie des
utilisateurs, qui sera sonder. En effet, le service biomédical
dispose de
plusieurs interlocuteurs au sein d’un même service
médical.
Ø
Taille
de l'échantillon
L'enquête,
menée sur un échantillon,
doit permettre de généraliser les résultats
à l'ensemble de la population
ciblée. La taille de l’échantillon est bien sûr
déterminante : Plus
l’échantillon est important, plus la
généralisation sera fiable.
Toutefois, les gains de
fiabilité ne
sont pas proportionnels à l’augmentation de la taille de
l’échantillon. Ainsi,
en interrogeant 2.000 personnes vous n’aurez pas des résultats
deux fois plus
fiables qu’en n’en interrogeant que 1.000.
Retour
sommaire
IV.3.3
Définition
du contenu :
Le contenu
du
questionnaire
doit
traduire l’objectif de la recherche, en d’autres termes, la question
posée, en
fonction du but donné, doit susciter une réponse en
relation avec le but
poursuivi et traduisant fidèlement l’attitude de
l’enquêté. L’objectif de
l’enquête étant fixé, il suffit de préciser
les thèmes à aborder. Les questions
doivent être simples pour éviter l’incompréhension
et au contraire susciter les
réponses vraies. Il faut distinguer les questions fermées
des questions
ouvertes (Cf. Tableau 2).
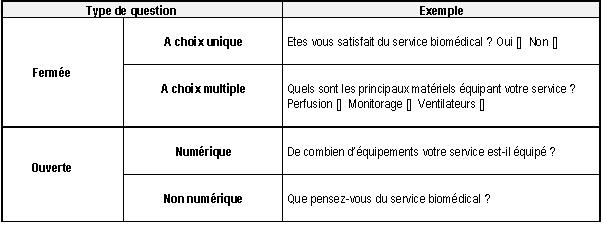
Tableau
2: Questions fermées et ouvertes
Ø
La
structuration du questionnaire
Un bon questionnaire doit
contenir
tous les éléments nécessaires à un
traitement pertinent des données, dans une
organisation visant à optimiser le recueil de réponses
sincères de la part des
personnes interrogées.
Ø
Les
parties indispensables
Le questionnaire doit
comporter
obligatoirement, en plus des questions d’opinions et de comportements
relatifs
à l’objet de l’étude, une partie signalétique
permettant de caractériser chaque
répondant.
Ø
Organisation
en entonnoir
Pour rassurer la personne
interrogée
et obtenir des réponses fiables, il convient de procéder
en "entonnoir” en
partant des questions les moins engageantes aux questions les plus
personnelles
et du général au particulier.
Les questions
d’introduction doivent
être simples et claires. L’idéal est de commencer par des
questions
dichotomiques (qui admettent une réponse par oui ou par non)
ayant une réponse
évidente pour l’interlocuteur, en vue de mettre ce dernier en
confiance. Ces
questions “prise de contact” ne sont pas forcément utiles
à l’objet de l’étude
mais servent d’entrée en matière. On peut ensuite aborder
plus sereinement les
questions factuelles (habitudes, comportements) puis les questions
d’opinions
(évaluations, satisfaction).
En ce qui concerne ces
dernières, il
est conseillé de regrouper les différents critères
à évaluer en tableaux, ce
qui raccourcit le questionnaire à la fois sur papier et dans
l’énoncé (on ne
répète pas plusieurs fois le libellé de la
question). Cela permet également à
la personne interrogée de “caler” inconsciemment une
échelle qui sera utilisée
de la même manière pour tous les critères.
Une question globale est
systématiquement placée en amont de chaque tableau
d’évaluation,
« exemple : êtes vous satisfait? »
permettant de recueillir
l’opinion générale de la personne interrogée sur
le thème qui sera évalué
critère par critère. Comme nous l’avons
évoqué plus haut, cette question
permettra, lors du traitement, de calculer l’importance de chacun des
critères
de détail.
Ø
La
formulation des questions
Le questionnaire s’adresse
avant tout
aux personnes qui vont y répondre. Les questions qui leur sont
posées doivent
donc être claires et directement compréhensibles.
Pour cela, il faut prendre
soin de
n’utiliser que des termes appartenant au langage courant et ayant une
signification identique pour tous. Tout jargon technique doit
être exclu. Si on
a besoin d’utiliser des termes techniques ou des mots complexes, il
convient
d’en donner une explication claire en accompagnement de la question.
La formulation des questions doit également être simple et
claire. Il convient
à ce titre d’éviter les formes négatives ou
interro-négative, encore plus
difficiles à appréhender. De même, toute
ambiguïté ou imprécision seraient de
nature à recueillir des réponses fausses. Ainsi, il est
préférable de ne pas utiliser
des termes comme “souvent” qui peuvent être
interprétés différemment par les
personnes interrogées. Il faut utiliser plutôt des notions
claires comme “Plus
de 2 fois par semaine”.
Les
questions doivent être concises et complètes. La question
doit être exprimée en
une phrase courte, qui facilitera sa compréhension. Elle devra
proposer toutes
les possibilités logiques de réponses pour éviter
de mettre le répondant dans
une impasse et lui faire sentir que le questionnaire ne concerne pas
vraiment
son cas.
Ø
Les
différents types de questions
Selon
l’information à recueillir, on peut opter pour l’un ou l’autre
des types de
questions ci-après :
Le type qualitatif :
Les questions qualitatives
sont les
plus courantes dans les enquêtes. On propose une liste de
réponses et la
personne interrogée doit en choisir une ou plusieurs. Cette
notion de réponse
unique ou multiple doit d’ailleurs être précisée
dans le questionnaire, pour
éviter toute ambiguïté.
Ces
questions qualitatives sont faciles à traiter. L’utilisateur
obtient en
résultat des tableaux de répartition simples ou
croisés des répondants sur les
différentes réponses proposées. De nombreux
traitements statistiques sont
également applicables facilement.
Toutefois, ce type de questions exige d’avoir prévu à
l’avance toutes les
réponses possibles à la question ou, de recodifier a
posteriori les réponses
“autres” recueillies. Pour dépasser cette limitation, certains
logiciels
d’enquêtes comme Ethnos permettent de définir des
questions qualitatives
“enrichissables”. La personne interrogée peut choisir sa
réponse parmi celles
proposées ou donner une réponse nouvelle. A la saisie,
ces réponses nouvelles
seront ajoutées à la liste initiale et enrichiront ainsi
la question.
Le type
numérique :
Les questions
numériques attendent une
réponse chiffrée. Il peut s’agir d’une quantité,
d’un âge, d’un prix, d’une
note... Il est indispensable, pour obtenir une réponse valable,
de bien
indiquer l’unité attendue et, lorsqu’il s’agit d’une note, le
sens retenu (1
pouvant être la meilleure note ou la moins bonne).
Les questions
numériques autorisent
encore plus de traitements statistiques que les variables qualitatives
(puisqu’on peut les traiter en numériques et les recodifier en
qualitatives).
Le type texte :
Les questions de type texte
correspondent aux questions complètement ouvertes, qui proposent
au répondant
de répondre librement à la question, par une ou plusieurs
phrases.
Ces questions sont
très souvent
employées par les utilisateurs occasionnels d’enquêtes,
qui pensent ainsi
capter plus d’éléments en laissant la liberté
complète de réponse aux personnes
interrogées. Or on s’aperçoit vite, à l’usage, que
des questions fermées bien
posées apportent beaucoup plus d’éléments
exploitables que ces questions
ouvertes. Il est conseillé d’en faire un usage
modéré, en les réservant
notamment à un commentaire libre en fin de questionnaire.
Les
autres types :
Il s’agit notamment des
questions de
type date, heure et calcul qu’il arrive d’utiliser dans les
questionnaires. Si
les deux premiers sont d’un usage évident, le type
calculé, lui, correspond à
une utilisation plus avancée, utile notamment dans le cas des
questionnaires
administrés et saisis en direct (au téléphone, en
CATI...).
Il s’agit de questions qui
prennent
automatiquement des valeurs en fonctions des réponses
données aux questions
précédentes et qui peuvent permettre ainsi d’orienter la
suite du
questionnaire. Ainsi, on peut demander à une personne qui a
donné des
évaluations très mauvaises à une série
d’items, plus de détail sur ce qui
motive son appréciation très négative.
Ø
Une
présentation soignée
Si l’organisation et le
contenu du
questionnaire sont essentiels, sa présentation est
également très importante,
qu’il s’agisse de questionnaires auto-administrés ou de
questionnaires
administrés par des enquêteurs. Les premiers doivent
absolument être clairs et
attractifs pour les répondants, afin de les inciter à
répondre. Les seconds
doivent faciliter au maximum le travail de l’enquêteur en
comportant toutes les
indications utiles sur ce qui doit être dit et sur les
différents cheminements
conditionnels dans le questionnaire.
Dans les deux cas, les
différentes
parties doivent être clairement identifiées. Le
questionnaire doit avoir un
encombrement réduit, grâce à une mise en page
optimisée qui devra s’attacher,
dans le même temps, à garder la place nécessaire
pour l’indication des
réponses.
Ø
Le
test du questionnaire
Malgré
toute
l'attention portée à sa
conception, le questionnaire doit être testé en
réel. Il faut le faire sur un
petit échantillon, différent de celui constitué
pour l'enquête pour ne pas
"gâcher" des contacts bien identifiés, avant de passer
à la phase
d'administration. C'est une phase clé car rien ne peut remplacer
la réalité du
terrain. La qualité du traitement des données et des
résultats en dépend.
IV.3.4
Choix
du
type de l’enquête :
Ø
Mode
de collecte des réponses
Plusieurs techniques de
recueil
existent et sont utilisées en fonction du contexte et des
contraintes liées à
l'enquête. Ces contraintes peuvent être d'ordre
méthodologique (la cible n'est
pas équipée d'Internet, le questionnaire est assez long
et détaillé),
budgétaire (la cible est très large et trop
coûteuse par téléphone), ou de temps
(le recueil doit se faire dans la journée suivant l'action
à évaluer). D'autres
encore, sont liées au format de la base d'enquête, aux
informations sur la
cible (de quelles coordonnées dispose-t-on ?), au contrôle
dynamique à faire
sur les quotas en cours d'enquête, aux consignes parfois
complexes de
remplissage et de passation (un enquêteur est nécessaire
pour expliquer ou
commenter les questions, éventuellement montrer un
échantillon, ou un visuel).
Le mode de collecte n'est
donc pas
toujours un choix évident et il doit faire partie
intégrante de la réflexion
méthodologique de l'enquête dès le départ.
La solution finalement choisie est
souvent celle représentant le meilleur compromis entre les
avantages et les
contraintes. La décision finale doit tout de même
privilégier avant tout la
fiabilité des données recueillies.
Dans les meilleurs des cas
on pourra
essayer de combiner plusieurs modes : un envoi postal ou Internet suivi
d'une
relance téléphonique ou, inversement un appel
devançant l'envoi postal.
Deux modes
différents peuvent être
également retenus, en fonction des cibles, en conservant la
même trame de
questionnaire. Notons ici, l'avantage de certains logiciels permettant
de
concevoir une seule fois le questionnaire, de le déployer sous
plusieurs modes
de recueil et de récupérer une base au même format
pour une exploitation
immédiate et multiple.
Ø
Les
supports disponibles
- Le support papier
Il demeure un mode
largement utilisé,
avec des supports très variés, du plus simple au plus
abouti, en couleur, avec
insertion de visuels ou de photos. Le papier est en effet parfois
inévitable et
irremplaçable malgré l'avènement de techniques
électroniques.
Pour des raisons
culturelles, légales,
pratiques ou pour des impératifs de confidentialité et
d'anonymat il reste la
norme. C’est aussi la solution la plus économique pour des
volumes importants,
pour des enquêtes se voulant les plus exhaustives possibles, non
soumises à des
contraintes étroites de temps ou de
représentativité d'échantillon.
De plus il peut être
utilisé en face à
face comme en auto-administré, avec des zones explicatives plus
ou moins
détaillées.
Lorsqu’on choisit ce
support, il
convient de savoir qu’il est possible de l'optimiser par une saisie
automatisée. En effet, tout questionnaire, si cela est
prévu au moment de sa
conception peut être saisi en mode automatique (pour les
questions fermées
codifiées), soit par lecture optique soit par
scannérisation. Il existe sur le
marché des logiciels spécialisés (OMR Manager...)
qui permettent de mettre en
forme des questionnaires puis de piloter la phase de saisie automatique
sur
différents types de matériels.
Ces outils peuvent prendre
en compte
les questions qualitatives, numériques mais pas les questions de
type texte,
qui devront être saisies séparément (certains
logiciels scannent l’image de la
réponse textuelle manuscrite et permettent ensuite de la saisir
à l’écran).
- Le téléphone
On peut, bien sûr,
faire une enquête
par téléphone sur un support papier. Mais on perd alors
bon nombre d'avantages
des systèmes CATI (Computer Assisted Telephone Interviews). Ces
systèmes
permettent une saisie directe des données, des contrôles
automatiques de
cohérence, la gestion des filtres et de renvois entre questions,
le contrôle
dynamique des quotas, le suivi des résultats enquêteurs,..
Le téléphone
permet un recueil rapide,
souple pour un coût économique très attractif et il
est très largement utilisé,
principalement par les instituts d'études. Les utilisateurs
occasionnels sans
CATI peuvent avoir recours à la saisie directe des
questionnaires au téléphone,
directement sur le module de saisie de leur logiciel d’enquêtes.
Certains
outils comme Ethnos permettent de générer des saisies
décentralisées permettant
de faire cette saisie en ligne depuis plusieurs ordinateurs en
même temps.
L’inconvénient
majeur du support
téléphonique est la durée du questionnaire.
Généralement on ne va pas au-delà
d'une durée de 15 minutes, mais il est parfois possible d'aller
au-delà, si le
répondant est prévenu (prise de rendez-vous) et si sa
motivation est grande vis
à vis du sujet traité.
-
L'enquête informatisée en face à face
L’entretien
informatisé en face à face
offre une interactivité et une souplesse appréciable dans
le recueil direct des
réponses à la sortie d’un magasin, dans une zone
commerciale, etc.
Les systèmes CAPI
(Computer Assisted
Personal Interviews) fonctionnent aujourd’hui sur tablette PC ou sur
Pocket PC.
L'offre en matériel a fortement évolué
récemment et les améliorations sont
révolutionnaires en terme d'affichage et d’écran, de
mémoire, de connexion sans
fil, et surtout de prix. Les meilleurs logiciels d'enquête
possèdent un module
permettant un transfert automatique des données recueillies vers
le module de
traitement. La rapidité est assurée.
-
L’Internet
Dernière-née
des technologies
d'enquête, le questionnement sur Internet que l’on appelle CAWI
(Computer
Assisted Web Interviews) a ouvert de nouveaux horizons aux intervenants
du
domaine : On efface les distances en même temps que les
décalages horaires, on
donne un accès libre, convivial aux répondants avec un
recueil mieux suivi et
plus rapide pour celui qui l'organise.
C'est aujourd'hui un moyen
privilégié
pour des enquêtes internes menées sur plusieurs sites,
tant au niveau national
que pour des structures internationales. C'est aussi un moyen plus
ciblé et
plus attractif pour les professionnels de la plupart des secteurs
d'activité,
qui peuvent répondre selon leur rythme et leur contraintes. Il
est en cela
directement concurrent du mode postal, mais pour l'instant sur des
cibles
professionnelles ou pour certaines parties de la population seulement
en raison
de l'équipement et de l'utilisation d'Internet chez les
particuliers.
-
La réunion interactive
C'est un mode moins courant
mais en développement.
Appelé CAGI (ou Computer Assisted Group Interviews) il peut
être très
intéressant pour recueillir les opinions d’une salle et
éventuellement pour
poser des questions complémentaires en direct (sur une
série de projets, ou sur
différents packaging par exemple). Les questions sont
projetées sur un écran et
les participants peuvent répondre à l’aide de
boîtiers de vote interactifs sans
fil (réception radio).
Les réponses sont
transmises
instantanément et peuvent être traitées et
retranscrites immédiatement aux
participants, puis complétées si besoin
ultérieurement.
Ø
L'optimisation
du
recueil
Tous les modes existants
doivent
permettre le contrôle du processus et des données
collectées.
Si l’enquête est
administrée par des
enquêteurs professionnels ou occasionnels (commerciaux,
assistantes,
stagiaires...), il est important d’insister auprès d’eux sur
l’exigence de
qualité dans le recueil des réponses. La première
règle sera de ne pas
influencer les répondants et de respecter les consignes
indiquées sur le
questionnaire. Il faudra d’ailleurs s’assurer que ces consignes ainsi
que le
contenu du questionnaire ont été bien comprises par tous.
Cette étape
d’administration est
souvent une source de biais parfois importants.
La phase de test avant le
démarrage du
terrain d'enquête est primordiale et ne doit pas être
menée à la légère. Toutes
les questions doivent être posées afin de lever toute
ambiguïté sur les
modalités de réponse ou la compréhension d'une
question.
Dans la conception
même du questionnaire,
pour des modes d'administration informatique, toutes les
possibilités
techniques doivent être utilisées en terme de verrouillage
du nombre de
réponses autorisées, des formats de saisie des
données numériques, et bien sûr
les renvois entre questions. Ces mêmes contrôles doivent
également être
présents à la saisie pour des exemplaires papier, tant en
manuel qu'en saisie
automatique.
Ø
La
phase d'acquisition
des données
Alors qu’il y a quelques
années, la
saisie des questionnaires était une phase naturelle du processus
d’enquête, les
modes de collecte automatisés que nous avons abordés
ci-dessus permettent de
s’en passer.
Et, même lorsque
aucun mode automatisé
n'a pu être mis en place, la saisie est aujourd’hui
simplifiée grâce à la
nouvelle génération de logiciels d’enquêtes qui
permettent d’effectuer l’entrée
des données facilement et avec tous les contrôles
nécessaires (filtres, calculs
automatiques...) sur un ou plusieurs ordinateurs. Toutefois, ces
logiciels ne
remplacent pas une bonne organisation lors de la réception et de
la prise en
compte des questionnaires, qu’il est impératif de
vérifier rapidement
(relecture), de classer et de numéroter (indispensable pour s’y
retrouver par
la suite).
Si le questionnaire
contient des
questions ouvertes, il peut s’avérer nécessaire de les
recodifier avant la
saisie. Il faudra alors relire tous les questionnaires et
définir les réponses
à coder. Cette étape peut être évitée
avec les logiciels qui gèrent
l’enrichissement en direct.
Retour
sommaire
IV.4.
Règles
d’interprétation des résultats
d’une enquête
Il n’existe pas de
méthodologie “type”
permettant l’interprétation des résultats d’une
enquête, cependant quelques
règles doivent être respectées afin de mener au
plus juste ce travail :
1 – Analyser les réponses par type de questions.
2
– Prioriser les remarques manuscrites : mettre en évidence les
points négatifs,
c’est à dire les réponses de type non ou plutôt mal.
3
– Outre le cliché initial, donné par l’enquête, ce
seront surtout l’évolution
de la satisfaction des clients. Il serait plus intéressant pour
une démarche
plus pertinente de cibler les enquêtes sur les points ayant
posé problème.
4
– Avant de conclure sur une enquête, vérifier que :
-
l’enquête a été scrupuleusement
réalisée,
- qu’elle apporte bien une réponse à la
problématique de départ,
- les résultats sont fiables,
- leur analyse a été méthodiquement
effectuée,
- auprès de qui seront diffusé les conclusions et
à quelles fins
5
– Cibler
les axes prioritaires d’action, apporter dans un premier temps
réponse aux
insatisfactions les plus flagrantes. Informer les clients des
résultats.
IV.5.
Mise
en œuvre de l’enquête
IV.5.1.
Objectifs :
Les
objectifs de l’enquête de satisfaction sont les suivants :
- Mesurer la satisfaction des services médicaux et
médico-techniques vis à vis
du service biomédical.
- Identifier leurs attentes
et leurs
souhaits.
- Dégager les
remarques pertinentes et
les mécontentements.
IV.5.2.
Echantillon :
L’enquête de
satisfaction utilisateurs
du service biomédical a touché les cadres de santé
de chaque service des
Services de Médecine, Chirurgie, Obstétrique (M.C.O.)
L’enquête de
satisfaction utilisateurs
du service maintenance a touché pratiquement tout les services
de
l’établissement.
IV.5.3.
Type de
questionnaire :
Questionnaire
à administration directe sur support papier: solution la plus
adaptée et la
plus économique.
IV.5.4.
Thèmes
abordés :
Ces
thèmes concernent l’enquête du service
biomédical :
- Approche
générale du service biomédical
- Achat
- Formation
- Maintenance
- Axes d’améliorations
et propositions
Questionnaire
de l’enquête de satisfaction (service Biomédical) (Cf.
Annexe 9)
Questionnaire
de l’enquête de satisfaction (service Maintenance) (Cf.
Annexe 10)
IV.5.5.
Déroulement
de l’enquête :
L’envoi de l’enquête
était accompagnée
d’une lettre de présentation.
Un
délai d’un mois a été fixé pour renvoyer
l’enquête à la Direction de la Qualité
et la Gestion des Risques.
On a prévu de
relancer en cas de
non-réponse, avec un délai de 10 jours avant la fin du
délai déjà fixé.
Retour
sommaire
IV.6.
Interprétation
des résultats de
l’enquête :
Les
résultats ne figurent pas dans la version web.
IV.7.
Axes
d’améliorations
Le résultat global
de l’enquête de
satisfaction des utilisateurs est satisfaisant, mais certains
problèmes
nécessitent une intervention du service biomédical.
Ø
A court terme
Création d’une fiche
de formation où
on aura la liste du personnel formés lors des essais ou
l’acquisition du
matériel. (Cf. Annexe 11 )
Faire signer les fiches de
prêt de
matériel par les interlocuteurs des services cliniques (Cf.
Annexe 12)
Les
problèmes d’accès à l’onglet « corps de
métier » et de la connexion
sur l’outil informatique de demande d’intervention par intranet sont
déjà
déclarés au service informatique et résolus.
Ø
A moyen terme
Un
calendrier est
prévu pour la
formation des équipes dans les services de soins sur les
équipements souhaités.
CHAPITRE
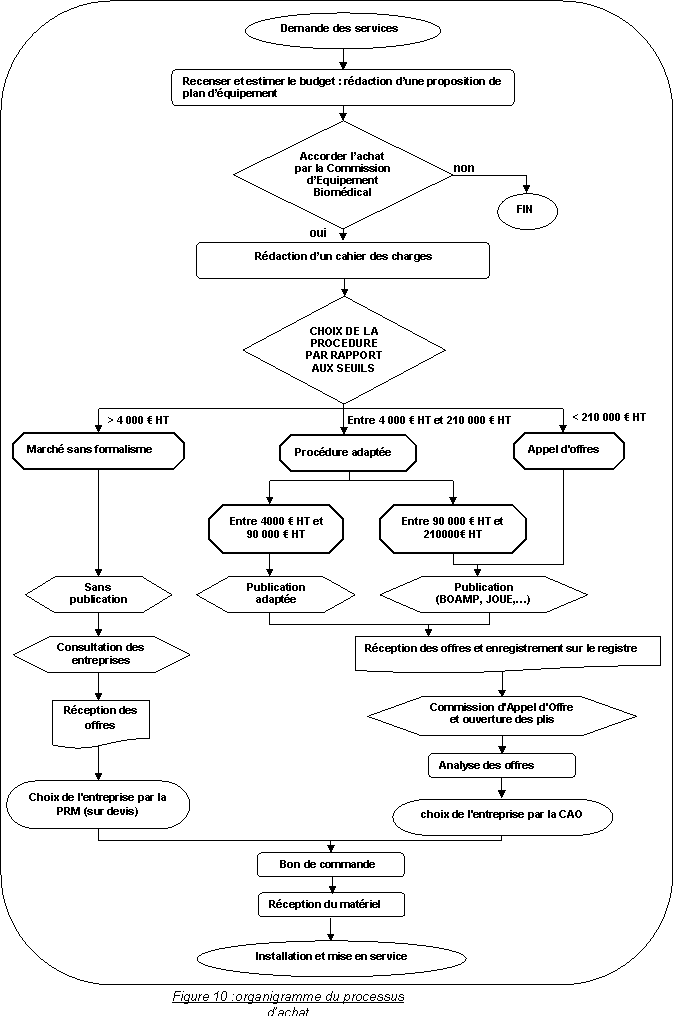
III : LE PROCESSUS D’ACHAT
I.
Définition
Le processus d’achat
correspond aux
différentes étapes qui permettent d’acquérir de
nouveaux équipements et de
renouveler le parc de dispositifs médicaux afin de
répondre aux missions de
soins de l’établissement.[Guide des bonnes pratiques
biomédicales en
établissement de santé].
II.
Objectifs
L'objectif
en matière d’achat est de répondre aux critères
suivants :
§
Adéquation
de l’équipement aux besoins des clients. Ces besoins peuvent
être exprimés lors des réunions de
plan d’équipement et plus spécifiquement, lorsque cela
s’avère nécessaire, lors
de l’élaboration du cahier des charges. L’adéquation au
besoin peut être
vérifiée lors de l’évaluation du matériel
au sein du service client (prêt
d’équipements). Le service biomédical établit la
liste des équipements courants
sélectionnés. Il se réfère ensuite à
cette liste pour tous les achats de l’année
à venir. La mesure de satisfaction des services clients
(enquête,
réclamations…) permet de vérifier l’atteinte de cet
objectif
§
Identification
des critères de choix et d’analyse comparative.
§
Homogénéité
du parc :
L’homogénéité du parc permet de réduire les
risques de mauvaise utilisation, de
simplifier les actions de formations utilisateur, de limiter le nombre
de
références de consommables à gérer et enfin
d’optimiser l’organisation de la
maintenance.
§
Anticipation
de la maintenance :
Dans le cas d’équipements déjà utilisés
à l’hôpital, les conditions de
maintenance sont appréciées au travers de
l’évaluation des fournisseurs. Dans
le cas d’équipements nouveaux, le service biomédical
s’assure que la
maintenance sera réalisée dans de bonnes conditions
(connaissance du SAV,
analyse du coût des pièces détachées et des
préconisations de maintenance,
évaluation technique du matériel, contacts avec des sites
déjà équipés…)
§
Respect
des crédits alloués :
L’enveloppe financière allouée à
l’opération est respectée dans la mesure du
possible.
III.
Le
code des marchés publics
III.1.
Choix
d’une procédure d’achat
L’article 27 du code offre
la possibilité, afin de comparer le montant des besoins aux
seuils de procédure
des marchés, d’estimer de manière sincère et
raisonnable la valeur totale des
fournitures ou des services considérés comme
homogènes, soit en raison de leurs
caractéristiques propres, soit parce qu’ils constituent une
unité
fonctionnelle.
Le
choix entre ces deux formules ne doit en
aucun cas être effectué pour permettre de soustraire les
marchés aux règles de
procédure fixées par le code. Il est recommandé
aux acheteurs d’effectuer ce
choix lorsqu’ils déterminent la nature et l’étendue de
leurs besoins de
services et de fournitures.
Le
nouveau code des marchés publics distingue deux types de
procédures en fonction
du montant de l’achat :
III.1.1
Procédure
Adaptée (4000 € HT < Montant < 210 000 € HT)
L’acheteur
biomédical est libre d’acheter des dispositifs médicaux
dans la limite de 210
000 € HT (par fournisseur et sur la durée du marché).
Le
nouveau code des marchés publics impose à l’acheteur une
« publicité adaptée et
suffisante pour permettre une mise en concurrence effective ».
Le
décret distingue deux cas :
Ø
Montant
entre 4 000 €
HT et 90 000 € HT :
Entre 4 000 € HT et 90 000
€ HT, il
convient surtout de garder à l’esprit l’idée de
proportionnalité des mesures de
publicité à mettre en œuvre. Il est évident que,
plus les montants augmentent,
plus il faudra que les mesures de publicité soient
conséquentes. Tout dépend
des situations.
Le mode de
publicité
retenu ne sera
pas seulement fonction du montant du marché mais il devra aussi
être adapté à
l’objet, à la nature, à la complexité et à
l’urgence du besoin. L’important est
que la publicité choisie garantisse l’efficacité de
l’achat, c’est-à-dire
qu’elle soit à même de susciter la concurrence
nécessaire.
Ainsi,
l’achat sera regardé comme effectué dans des
conditions satisfaisantes au regard des principes de la commande
publique si
les moyens de publicité utilisés permettent aux
prestataires potentiels d’être
informés de l’intention d’acheter, manifestée par les
collectivités publiques,
et du contenu de l’achat, en vue d’aboutir à une
diversité d’offres suffisante
pour garantir une réelle mise en concurrence.
Toutefois,
les marchés de fournitures et de services d’un montant
inférieur à 4000 €
HT peuvent être passés sans publicité ni mise
en concurrence préalables.
Ø
Montant
entre 90 000
€ HT et 210 000€ HT :
Les modalités de
publicité sont précisées à l’article 40
du code des marchés publics; il convient donc de s’y conformer
strictement. le
code impose
L’obligation de
procéder à une publicité dans les
conditions suivantes :
- Les avis d'appel public
à la concurrence sont obligatoirement publiés soit dans
le Bulletin officiel des annonces des marchés publics (BOAMP),
soit dans un journal habilité à recevoir des annonces
légales (JAL). Le code invite, en outre, l’acheteur à
compléter, si nécessaire, sa publicité obligatoire
par une publicité supplémentaire dans un organe de presse
spécialisée. C’est à l’acheteur
d’apprécier, compte tenu de la nature et du montant des travaux,
des fournitures ou des services en cause, l’opportunité d’une
telle publication complémentaire.
- Le montant estimé du
marché, sa complexité, ses caractéristiques
techniques sont autant de critères qui devront guider l’acheteur
dans le choix du ou des journaux, en fonction notamment de leur
diffusion et de leur lectorat.
- Les avis adressés au
BOAMP sont obligatoirement transmis par
téléprocédure. Pour toutes les catégories
de marchés, les acheteurs devront pour la publication de leurs
avis, tant au BOAMP, dans un journal d’annonces légales que dans
la presse spécialisée, utiliser les formulaires
obligatoires fixés par arrêté du ministre
chargé de l’économie.
III.1.2
Procédure
d’appel d’offres : (Montant > 210 000 € HT) :
La procédure d’appel d’offres est
une
procédure complexe à
mettre en œuvre, qui demande une grande implication de la part de
l’acheteur
public ainsi qu’une bonne connaissance de la législation.
Les avis d'appel public
à la
concurrence sont publiés au Bulletin Officiel des Annonces des
Marchés Publics
(BOAMP) et au Journal officiel de l’Union européenne (JOUE).
Les avis adressés au
JOUE sont
établis conformément aux formulaires obligatoires
fixés par l’arrêté du
ministre de l’économie, des finances et de l’industrie du 4
décembre 2002
publié au Journal officiel de la république
française du 30 janvier 20034. Les
avis adressés au BOAMP le sont conformément aux
modèles fixés par arrêté du
ministre chargé de l’économie et par
téléprocédure.
L’acheteur devra, pendant
une
période transitoire, utiliser deux modèles de formulaires
distincts selon qu’il
s’agit de la publicité communautaire (JOUE) ou nationale
(BOAMP). A l’issue de
cette période, les deux formulaires devraient être
fusionnés en un seul.
Il est rappelé que,
lorsque la
personne responsable du marché établit un avis d'appel
public à la concurrence
communautaire, elle est tenue de faire référence au
numéro de nomenclature du
règlement n° 2195/02/CE relatif au vocabulaire commun pour
les marchés publics,
dit CPV pour Common Procurement Vocabulary.
L’utilisation de cette
nomenclature
garantit la transparence de l’information et l’ouverture des
marchés publics
européens en traduisant l’objet du marché par des codes
communs qui permettent
de lever les barrières linguistiques.
Les avis de
publicité, nationale et
européenne, doivent contenir les mêmes renseignements.
L’attention des
acheteurs est appelée sur le fait qu’en cas de transmission
papier des avis de
publicité au JOUE, leur contenu ne doit pas dépasser 650
mots environ
(équivalent d'une page du JOUE), à défaut de quoi
l’Office de publication de
l’Union européenne pourra en refuser la publication.
Retour
sommaire
III.2.
Suivi
du dossier d’achat :
L'établissement des
pièces
constitutives et le suivi d'un achat est effectué par plusieurs
services. Le
maître d’œuvre étant pour
le CHV la cellule des marchés. Celle-ci délègue au
biomédical toute la partie
technique concernant l'achat de dispositifs médicaux.
Afin
de suivre le code des marchés public, le biomédical se
doit de rencontrer
d'autres acteurs et d'identifier les étapes qui doivent se
dérouler en
parallèle des phases précédemment décrites.
Retour
sommaire
III.3.
Identification
des différents types
d’achats
On
distingue deux grandes familles d'achat :
Fourniture : L'achat d'un dispositif
neuf ne
s'arrête pas uniquement au produit, mais on y intègre de
plus en plus la
formation des utilisateurs, des techniciens biomédicaux, la
maintenance du
dispositif sur plusieurs années et le respect du système
qualité.
Prestations
: les
achats liés
à l’activité
maintenance permettent le maintien des performances et de la
sécurité des
dispositifs à savoir :
- de maintenance en interne
(dans l'établissement) ou en externe (chez le fournisseur) ;
- de formation technique ou
utilisateur ;
- de pièces
détachées pour la maintenance réalisée en
interne ;
- de consommables, des
accessoires utiles au bon fonctionnement des dispositifs
médicaux ;
- d'appareils de mesure pour
la réalisation des contrôles et essais avant la remise en
service d'un dispositif médical.
Dans
le cadre de notre étude nous nous intéresserons
principalement aux achats
dispositifs neufs.
Retour
sommaire
III.4.
Identification
des étapes et des acteurs
L’organigramme suivant que
j’ai élaboré, modélise l’ensemble du processus
d’achat. Elle permet
d’identifier quelles sont les étapes de ce processus qui
implique de nombreux
acteurs (services de soins, médico-techniques, administratifs,
CEB (Commission
d’Equipement Biomédical)…). Lors de l’achat des dispositifs
médicaux neufs la
création d’un dossier d’achat permet de regrouper l’ensemble des
informations
utiles pour l’analyse des besoins et la sélection du
fournisseur. Les achats
quotidiens (consommables, accessoires) sont eux conditionnés
dès l’achat du
dispositif médical donc seul l’achat est fait. La commande
passée, il faut
ensuite recueillir touts les litiges rencontrés lors de la
réception et de
l’installation des matériels. Il est également important
de mettre en place un
retour d’informations au fournisseur afin que celui-ci puisse
s’évaluer et
améliorer son offre.
Retour
sommaire
IV.
Dossier
de l'achat d'un dispositif médical neuf
Afin
d’assurer le maximum de traçabilité la constitution
d'un dossier type intégrant l'ensemble des documents liés
à la procédure semble
être une solution adaptée. Ce dossier reprend :
- la définition du
besoin ;
- le Cahier des Clauses
Techniques Particulières (cahier des charges) ;
- les pièces
administratives (dont les preuves de conformité avec la
réglementation) ;
- les rapports d’essais ou de
visites ;
- l’argumentaire de
proposition de choix ;
- le choix
final ainsi que
tous les comptes rendus de réunions entre le service
biomédical et les services de soins ou médico-techniques.
Retour
sommaire
IV.1
Recensement
des besoins :
Accroissement du parc :
Le service
biomédical recueille les
besoins exprimés par les services de soins de
l’établissement et participe à la
formalisation des besoins. Il a un rôle de conseil et doit aider
les services
de soins dans le choix de nouvelles technologies ou de tel ou tel
dispositif médical.
La mise en place d'un document formulaire (fiche de suivi des besoins)
doit
permettre de suivre l'évolution du processus. Ce document est le
support de
gestion du besoin des services cliniques. Il est donc rempli par le
service de
soins et passe au service biomédical pour chiffrer l'ensemble
des besoins.
Lorsque la CEB a fait le choix du programme d’investissement, ce
formulaire
retourne au service biomédical. Puis le service
biomédical planifie
l’investissement et rédige les documents nécessaires
à l’achat. La
planification du processus est un aspect fondamental que l'on doit
maîtriser le
plus possible.
Renouvellement du
matériel :
L'atelier dispose d'une
GMAO
permettant d'étudier la vie des dispositifs médicaux
après leur mise en
service.
Certains
DM sont condamnés par des obligations réglementaires.
La
GMAO nous indique aussi que plusieurs DM qui ont été
réparés ont entraîné un
coût de pièces détachées supérieur au
prix d'achat.
Par
conséquent, les indicateurs éventuels pour le
renouvellement peuvent être
classés comme suit:
a.
les
obligations réglementaires
b.
Les
DM dont le prix des pièces détachées a
dépassé 50% du prix d'achat
c.
Les
DM de plus de 10 ans
Les indicateurs choisis
sont simples
et peuvent changer aux cours des années à venir. Il peut
exister certaines
exceptions, donc si un DM est visé par un indicateur, les
techniciens peuvent
juger de leur non-renouvellement.
Concernant
l’appel d’offre perfusion, le critère de renouvellement du
matériel est la
vétusté du matériel (âge > 7 ans).
Retour
sommaire
IV.2
Le
Cahier des Clauses Techniques
Particulières
Il s’agit d’une
pièce essentielle dans
l'achat d'un dispositif médical neuf. La bonne
intégration d'un nouvel
équipement dans un service de soins comme le suivi des
performances et de la
sécurité par le service biomédical se joue
dès l'élaboration de celui-ci. Des
informations et des exigences incontournables doivent être
précisées et
demandées au fournisseur, comme :
- Les prestations de
maintenance proposées ;
- Les pièces
détachées ;
- La formation ;
- Les conditions de
prêt ou d’échange ;
- La mise en place du
matériel dans le service (qui, quand, comment, quels tests de
recette…) ;
- Les conditions d’extension
de garantie ;
- Les accessoires et
consommables conformes au bon fonctionnement de l’équipement ;
- Les coûts
d’exploitation induits (consommables, réactifs…) ;
- Les procédures de
contrôle qualité préconisées ;
- Les outils et appareils de
mesure spécifiques ;
- L’assurance que l’ensemble
des composants constituant le dispositif médical est
dûment inventorié, repéré sur les
schémas, et que les différentes évolutions de
l’équipement y figurent ;
- Les manuels d’utilisation
en français (obligatoire en France par la loi n° 75-1349 du
31 décembre 1975) et techniques (ces derniers étant
rarement en français) ;
- Les contraintes
d’exploitation et les préconisations sur l’environnement
(climatisation, environnement électromagnétique), etc.
Retour
sommaire
IV.3
Evaluation
technique et clinique des
produits
Le service
biomédical et les services
de soins analysent les offres sur document, par essais et
éventuellement sur
site. Les essais doivent permettre aux utilisateurs de vérifier
la
fonctionnalité du produit. On évaluera également
la maintenabilité du
dispositif par le service biomédical.
Dans ce cadre, j’ai
établi un
calendrier des essais de matériel de perfusion pour cinq
fournisseurs sur 5
semaines et dans 5 services cliniques de tel manière que chaque
fournisseur
mettra en place ses essais dans tout les services qu’on a choisi. (Cf.
Annexe
13)
J’ai ajouté
également les contacts des
fournisseurs et des cadre de santé des services, pour faciliter
la
communication entre eux pour prise de rendez-vous, et je l’ai
envoyé par mail à
toutes les personnes concernées.
En
même temps, j’ai
élaboré des fiches
d’évaluation des pousse-seringues et des pompes à
perfusion, la note des
services sera intégrer dans la note finale du choix du
matériel. (Cf. Annexe 14); (Cf.
Annexe 15)
Retour
sommaire
IV.4
Choix
d'un fournisseur
Il est difficile
à mettre en œuvre, car il doit tenir compte de plusieurs
paramètres et du
jugement de plusieurs personnes : des médecins, du personnel
soignant ou des
techniciens. Trois éléments peuvent être
associés pour au final faire le choix
d'un fournisseur :
§
L'analyse
des
réponses au CCTP est l'élément de base.
Elle fait l'objet d'un rapport sous la forme d'un formulaire
récapitulatif des
aspects techniques et économiques qui sont essentiels et qui
permettent de
juger la qualité de l'offre.
§
Les
essais sont de deux
types. L'utilisateur comme le
mainteneur ont des avis souvent différents sur la qualité
du dispositif. Certes
l'intérêt médical est primordial, mais la
maintenabilité du dispositif (les
aspects techniques en règle générale) prend une
place de plus en plus
importante.
§
L’analyse
des documents
issus du retour d’expérience :
analyse des litiges, informations sur les produits, informations sur
les
fournisseurs etc.
Retour
sommaire
IV.5
Réception
et installation d'un dispositif
neuf
A ce stade le choix du
fournisseur est effectué. Il
s'agit de passer la commande et de gérer la réception et
l'installation. La
mise en place d’un formulaire permet d'assurer la
traçabilité des différentes
actions au niveau du service biomédical et au niveau du service
clinique. Dans
une première partie, on peut rappeler toutes les informations
nécessaires à la
commande et celles négociées avec le fournisseur
(installation, formation
technique et utilisateur). Une deuxième partie permettrait de
suivre la
réception :
§
bon
de livraison conforme au bon de commande ;
§
équipement
conforme au bon de commande ;
§
présence
des certificats (marquage CE) ;
§
présence
de la documentation technique ;
§
contrôle
visuel de l’appareil ;
§
dossier
formation utilisateur monté ;
§
prévision
formation technique notée.
V.
Négociation
Si on considère que
l’ingénieur est
chargé des procédures d’appels d’offres, les adjoints
techniques impliqués dans
l’achat se spécialiseraient alors dans les marchés
passés selon une procédure
de mise en concurrence adaptée. Dans ce contexte et dans la
mesure où ce
document est destiné à la formation il est
nécessaire d’aborder les différents
aspects de la négociation.
Retour
sommaire
V.1.
Quand
peut-on négocier ?
Chaque
fois qu’il est autorisé par le code, le recours au dialogue et
à la
négociation, après publicité et mise en
concurrence, peut être utilement
envisagé. Il permet en effet d’obtenir un meilleur achat dans le
respect des
règles de transparence.
Retour
sommaire
V.2.
Dans
quelles hypothèses peut-on négocier ?
V.2.1.
En dessous des seuils des
marchés formalisés
Lorsque leur montant est
inférieur à
210 000 € HT, les marchés peuvent être passés selon
une procédure de mise en
concurrence adaptée. Le recours à la négociation
avec plusieurs fournisseurs
potentiels est possible pour tous ces marchés, sans aucune
condition ni de
circonstance, ni de montant du marché.
V.2.2.
Au-dessus
des seuils des marchés formalisés
Ø
Les
catégories de
marchés négociés
Au-dessus des seuils
communautaires,
l’appel d’offres est la procédure de droit commun en
matière de commande
publique. Il ne peut donc avoir recouru au marché
négocié que dans un certain
nombre de cas énumérés par le code des
marchés publics.
Il existe trois
catégories de marchés
négociés et des cas limités prévus à
l’article 74 :
§
les
marchés
négociés passés après
publicité préalable et mise en concurrence (article 35,
I) ;
§
les
marchés
négociés passés sans
publicité préalable mais avec mise en concurrence
(article 35, II) ;
§
les
marchés
négociés passés sans
publicité préalable et sans mise en concurrence (article
35, III).
Ø
La
procédure de dialogue
compétitif
Il peut arriver que les
personnes
publiques se trouvent dans l’impossibilité objective de
définir les moyens
aptes à satisfaire leurs besoins ou d’évaluer ce que le
marché peut offrir en
termes de solutions techniques, financières ou juridiques. Le
dialogue
compétitif est une solution adaptée à la
conclusion des marchés complexes. Il
n’est pas un élément d’accélération des
procédures mais d’amélioration de la
définition des besoins.
Pour de tels projets,
l’emploi de la
procédure d’appel d’offres ouvert ou restreint empêche
l’acheteur de connaître
toutes les offres potentielles susceptibles d’être
proposées par les
fournisseurs, puisque ceux-ci vont alors faire des offres en fonction
seulement
du cahier des charges défini unilatéralement par
l’acheteur.
Dans la mesure où le
recours à des
procédures ouvertes ou restreintes ne permettrait pas
l’attribution de tels
marchés, le dialogue compétitif constitue une
procédure flexible qui sauvegarde
à la fois la concurrence entre opérateurs
économiques et le besoin des
personnes publiques de discuter avec chaque candidat tous les aspects
du
marché.
V.3.
Quels
sont les avantages de la négociation
?
L’acte d’achat efficace se
caractérise
par la recherche d’une adéquation de l’offre du vendeur aux
besoins de
l’acheteur. La négociation permet d’adapter les offres à
la demande.
Au terme de la
négociation, l’acheteur
public aura à déterminer l’offre présentant le
meilleur rapport qualité prix,
c’est-à-dire la meilleure offre susceptible d’être faite
à ce moment en
fonction des capacités économiques et techniques des
entreprises. Si cette
procédure ne lui permet pas de modifier les
caractéristiques principales du
marché tels, notamment, l’objet du marché ou les
critères de sélection des
candidatures et des offres, elle laisse à l’acheteur public la
possibilité de
déterminer librement par la négociation le contenu des
prestations et
l’adaptation du prix aux prestations finalement retenues. Au contraire
dans une
procédure d’appel d’offres ouvert ou restreint, le cahier des
charges est fixé
de manière unilatérale et intangible avant le lancement
de la consultation.
Par conséquent,
même si la personne
publique ne peut modifier les conditions du marché telles
qu’elles ont été
définies pour le lancement de la procédure, elle dispose
avec le marché négocié
d’une marge de manœuvre importante. Il est ainsi possible de
négocier sur :
-
le prix : comment payer moins cher en agissant par
exemple
sur le coût d’acquisition mais aussi sur le prix des accessoires,
des options,
des pièces de rechange, des garanties, de l’entretien, de
l’assurance, du
transport, des formations, etc ;
-
la quantité : vérification de la
quantité nécessaire,
fréquence des commandes, structure des remises accordées,
etc ;
-
la qualité : vérification de la
bonne estimation de la
qualité, suffisante ou au contraire surestimée, au regard
des besoins,
incidence sur le prix si le niveau de qualité demandé est
modifié en plus ou en
moins;
-
le délai : incidence sur le prix des
exigences en terme de
délai, part du transport et des formalités diverses, etc
;
-
les garanties de bonne exécution du
marché (pénalités,
résiliation, conditions d’extension de la garantie…).
Retour
sommaire
V.4.
Quelles
sont les contraintes de la
négociation ?
En matière de
marchés négociés,
l’acheteur public doit faire face à deux contraintes. La
première est d’assurer
aux candidats l’égalité de traitement tout au long de la
procédure. La seconde
contrainte, corollaire de la première, est la transparence de la
procédure qui
doit être réalisée dans le respect du secret
industriel et commercial entourant
le savoir-faire des candidats. Pour répondre correctement
à cette double
contrainte, l’acheteur devra particulièrement veiller à
la traçabilité des
échanges effectués avec chacun des candidats ainsi
qu’à les maintenir à un même
niveau d’information.
Retour
sommaire
V.5.
Astuces
de négociations
V.5.1.
Préparer
la négociation
Ø
Préparer
ses arguments
Quel est le nombre de
dispositifs de
cette marque présents sur votre site ?
Si de nombreux dispositifs sont exploités :
Mettez en avant votre fidélité et le fait que vous
êtes un client important ;
Si très peu de dispositifs sont exploités :
- Incitez le vendeur à
investir sur votre fidélité à venir, pour
s’implanter, il doit faire des concessions.
- Quels problèmes vous
ont signalés d’autres établissements sur ce dispositif ?
- Quels sont les points
faibles du produit ?
- Quels sont les litiges
enregistrés liés à ce fabriquant ?
(Non-respect des délais de livraison, problèmes de
référence, problèmes de quantité,
non-présence de la documentation, dispositifs mal
réparés par le service après
vente)
Ø
Définir
les limites
Quels
sont les points sur lesquels vous êtes prêt à faire
des concessions ?
Quels
sont les points sur lesquels vous resterez inflexible ?
Quelle
est votre marge de manœuvre en matière de prix ?
V.5.2.
Techniques de
négociation
Ø
Obtenir
une clause à laquelle vous tenez
Inclure dans la
négociation des
clauses que vous savez inacceptables pour le vendeur. Vous savez aussi
très
bien que vous cédiez dessus.
« Je vous
l’achète à tel prix mais la
durée de garantie doit être de 5 ans. »
Le vendeur perd du temps
à négocier
cette clause et dépense son énergie. Tenez bon un certain
temps puis cédez. Le
vendeur prend conscience que vous avez fait un effort.
Il sera donc moins agressif
sur la
clause qui vous tient réellement à cœur. « Bon
très bien je vois que ce n’est
pas possible, en contrepartie je souhaiterais avoir une remise de 5%
sur les
pièces. J’ai fait un pas en avant, vous faites un pas en avant.
»
Ø
Négocier
une remise sur
volume
Si votre besoin est de 10
unités,
négociez d’abord le prix sur la base d’une seule unité.
Faite baisser le prix
au maximum en utilisant d’autres bras de levier que la quantité
(aspects
techniques, délais de livraison, prix élevé par
rapport à la concurrence,
problèmes que vous avez rencontrés avec ce
matériel). Une fois que vous vous
êtes entendus sur le prix unitaire du dispositif passez à
10. Vous obtiendrez
généralement une remise plus importante que si vous soyez
directement passés à
10.
Retour
sommaire
VI.
Procédures
d’achats réalisées durant le stage
Durant mon stage au Centre
Hospitalier de
Valenciennes, j’ai lancé un Appel d’Offres pour la fourniture du
matériel de
perfusion et une Procédure adaptée pour l’acquisition
d’une pompe à Contre
Pulsion Intra-Aortique, actuellement j’entame une troisième
procédure
concernant l’acquisition d’une table d’échographie d’effort.
Pour
la rédaction et la réalisation des cahiers des charges de
l’appel d’offres pour
la fourniture de matériel de perfusion et l’acquisition de la
pompe à contre
pulsion, j’ai approfondi mes recherches en la matière.
Retour
sommaire
VI.1.
Appel
d’offres pour la
fourniture du matériel de perfusion
Il
s’agit d’un marché à bon de commande sur une durée
de 4 ans, régi par l’article
71 du Code des Marchés Publics (Cf. Annexe
16 :Objet de la
consultation)
L’approche
de ma recherche été d’une part physiologique, et d’autre
part fonctionnelle et
technique. A chaque phase, je détaille le fonctionnement de la
technique. Pour
avoir les critères économiques notamment les prix des
produits, des prestations
associées particulièrement la maintenance des
équipement et la qualité du
service après ventre, des entretiens avec les fournisseurs
étaient nécessaires.
En
conséquence, j’ai pu définir les critères de
choix du matériel techniques et
économiques. (Cf. Annexe 21)
A
l’aide de la
base de la
GMAO, j’ai défini les minimums et les maximums des
différents lots selon l’âge
des équipements et les futurs besoins de l’établissement,
d’une part en terme
de renouvellement du parc de la perfusion, et d’autre part en terme
d’accroissement du parc relatif à la construction du nouveau
bâtiment. (Cf.
Annexe 17)
L’allotissement
est une étape
délicate dans un dossier d’achat, car il faut justifier la
pertinence et l’utilité
et la pertinence de chaque lot. Ceci demande une bonne réflexion
technique et
stratégique et connaissance du code des marchés publics.
Le
cahier des
clauses
techniques particulières comprend les questionnaires techniques
que j’ai
réalisés à l’aide de ma recherche
réalisée et en se basant sur la documentation
technique des différents fournisseurs. (Cf.
Annexe 18)
VI.2.
Procédure
adaptée pour l’acquisition d’une pompe à Contre
Pulsion Intra-Aortique
Le choix de la
procédure adaptée était
basé sur le fait que le coût d’acquisition de
l’équipement, et le coût relatif
aux consommables sur la durée du marché (ici c’est 3 ans)
qui ne dépassent pas
210 000 euros HT.
Pour élaboré
le cahier des charges,
j’ai mené une recherche approfondie sur les techniques
d’assistances
circulatoires. (Cf. Annexe 22)
Et avec le service
biomédical et le
service d’imagerie interventionnelle, on a invité chacun des
fournisseurs à
faire une présentation de leurs matériel. De la, et avec
tous les éléments
techniques et économiques, j’ai rédigé un cahier
des charges neutre qui défini
le besoin du service en matière de l’activité de
coronarographie, et qui tiens
en compte les éléments sur les consommables
pharmaceutiques et non-
pharmaceutiques, et le contrat de maintenance.(Cf.
Annexe 20)
La bonne définition
des lots dans le
marché était un critère déterminant
vis-à-vis des offres reçues ainsi que le
questionnaire technique (Cf. Annexe 19), cela
permet de maîtriser
le
déroulement et la gestion marché tout au long de sa
durée.
CHAPITRE IV : ENSEIGNEMENTS TIRES ET
PERSPECTIVES
I.
Enseignements
tirés
Le travail en
équipe au
sein d’un service est une clé de réussite. La mise
à profil des compétences de
chacun apporte une plus-value du service rendu à l'hôpital
et, par extension,
contribue à améliorer la matériovigilance, et la
qualité des soins délivrés aux
patients et à assurer des conditions de travail optimales au
personnel de
l'hôpital.
Le
métier d'ingénieur
biomédical a ceci de passionnant qu'il apporte chaque jour des
connaissances
dans des domaines très divers (médical, technique,
législatif, managerial,…).
Il est enrichissant car implique des relations avec beaucoup de corps
de métier
: les médecins, les paramédicaux, les administratifs, les
informaticiens, les
personnels du service des travaux, les commerciaux, les
ingénieurs de
maintenance et d'application…. Il impose d'être humble car son
domaine
d'intervention est situé dans la partie non-visible et
indirectement rentable
de l'hôpital.
II.
Difficultés
rencontrées
II.1.
Audit du
service biomédical:
Au
cours de
la mission de l’audit de la structure biomédical j’ai
rencontré quelques
difficultés parmi lesquelles :
- Difficulté de faire
une réunion avec les techniciens pour faire l’audit, ce qui fait
que j’avais recours aux interviews individualisés de
durée différentes, et interrompus parfois.
- Difficulté de
maîtriser le temps consacré pour la mission.
- Les réponses des
acteurs du service sont différentes et pour quelques items j’ai
obtenu des réponses contradictoires.
- Des améliorations
immédiates concernant le plan de l’atelier biomédical ont
connu un retard à cause de diversités des opinions sur
l’emplacement des établis.
Retour
sommaire
II.2.
Politique
de maintenance :
Dans
ce volet,
j’ai rencontré des difficultés pour faire l’analyse
financière pour certains
équipements pour les raisons suivantes :
§
Le coût
des pièces détachées qui n’est pas
intégré dans la base de données de la GMAO.
§
Certaines
sociétés font des forfaits de maintenance quelque soit la
nature de la panne,
ce qui fait qu’on n’a pas une indication sur le temps passé en
maintenance.
II.3.
Processus
d’achat :
Les
procédures d’achat sont parmi les procédures
administratives lourdes qui, au
nom de la transparence, provoquent des situations parfois difficiles
à gérer
(rédaction du cahier des charges, mise en place des essais du
matériel,…) et
qui demande une veille et une bonne connaissance du code des
marchés publics.
Le recensement des besoins
n’est
jamais exacte, c’est pour cela qu’il faut toujours prévoir une
marge de
sécurité pour l’acheteur surtout dans les marchés
à grande quantité.
Retour
sommaire
III.
Perspectives
§
S’investir
plus dans le système qualité et le faire évoluer
pour
le préparer à la visite de la commission
d’accréditation prévue en septembre
2006.
§
Effectuer
l'inventaire du matériel biomédical plus calmement pour
se souvenir plus précisément de chaque appareil.
§
Rentrer les
interventions et les coûts de maintenance dans la base
de données de la GMAO rigoureusement, ce qui va permettre de
mieux analyser les
coûts de maintenance préventive et corrective, et
ressortir avec des décisions
pertinentes.
§
Rester
vigilant sur la planification de la maintenance préventive
pour les nouveaux équipements et les équipements qui
sortent de la période de
garantie.
§
Organiser au
fur et à mesure la maintenance préventive pour avoir
un fonctionnement plus fluide et éviter les augmentations
brutales de charge de
travail.
§
Etre plus
exigeant face aux fournisseurs.
Retour
sommaire
Conclusion
Le projet de service
biomédical a permis d’appliquer
l’audit du service, la méthodologie employée
répond aux attentes des acteurs du
service biomédical.
L’audit
interne et l’enquête satisfaction des utilisateurs ont permis de
valoriser
l’activité du service biomédical et d’obtenir une bonne
image du service tel
qu’actuellement organisé.
Cette démarche a
dévoilé évidemment
des points forts et des points faibles dans la structure
biomédicale, ce qui a
permis par la suite de bâtir un plan d’actions en
déterminant des objectifs
précis et palpables pour renforcer et améliorer la
qualité des prestations du
service dans son environnement.
L’intérêt
de la détermination d’une méthodologie d’audit
complète et
robuste serait de fournir à la communauté
biomédicale un outil fort
d’évaluation par les pairs. Les outils aujourd’hui disponibles
proposent
essentiellement une démarche d’auto-évaluation, efficace
mais moins formelle. A
l’heure où les obligations réglementaires poussent les
services biomédicaux à
toujours plus de gestion et d’organisation, le développement
d’un outil d’audit
métier peut permettre, par l’évaluation des pratiques, de
valider les acquis de
chaque service et de définir ses objectifs en terme de
qualité.
Aussi,
ma participation à la politique d’équipement
biomédical en relation avec le
projet de la construction du nouveau bâtiment, m’a permis de
maîtriser les
étapes du processus d’achat, en passant par la
méthodologie d’élaboration des
cahiers de charges, le suivi des dossiers, l’analyse comparative des
offres, et
le choix final d’un fournisseur.
Ce
stage m’a été très enrichissant par la
connaissance et la maîtrise de la
fonction de l’ingénieur biomédical dans tous ses
aspects quotidiens, et m’a permis également de mettre
à profit mon sens
du relationnel grâce au travail en équipe, le contact des
fournisseurs et des
interlocuteurs des services cliniques.
Le
métier d’ingénieur
biomédical est dur, parfois ingrat, demande un fort
investissement personnel
mais passionnant, riche en enseignements tant humains
qu'encyclopédiques.
Bibliographie
|
[1]
|
« Guide des
Bonnes Pratiques Biomédicales en Etablissement de
Santé »
G.Farges, G.Wahart,
J.M.Denax, H.Métayer - Editions Elsevier 2002
|
|
[2]
|
Décret 2001-1154 du
5 décembre 2001 relatif à
l’obligation de maintenance et au contrôle de qualité des
dispositifs médicaux prévus à l’article L.5212-1
du code de la santé publique (3 ème partie :
Décrets)
JORF n° 284 du 7
décembre 2001, NOR : MESP0123968D
|
|
[3]
|
« Contribution
à une démarche de validation en bonnes pratiques
biomédicales en établissement de santé : la grille
d'évaluation »
A.Guyard, L.Tamames, Projet
de DESS TBH, UTC, 2004
|
|
[4]
|
Article sur
l’enquête satisfaction:http://www.surveystore.info/NSarticle/enquete-par-questionnaire.asp
|
|
[5]
|
Réforme du
financement des hôpitaux et des cliniques http://www.sante.gouv.fr/htm/actu/31_041021b.htm
|
|
[6]
|
Apport d’une
démarche qualité de type ISO 9002 au service
biomédical dans le cadre de l’accréditation
Sophie NENNIG
Rapport de stage (1999)
DESS Technologies Biomédicales Hospitalières
Université de Technologie de Compiègne
|
|
[7]
|
Gestion des voies
veineuses, Joaquim Calderon (Pessac),
Journées d’anesthésie-Réanimation
Chirurgicale d’aquitaine, 2004.
|
|
[8]
|
Documentation commercial de
fresenieus vial et Cours sur la perfusion Formation TSIBH 2006. Braun
|
|
[9]
|
Notice
d’utilisation de la pompe Life Care 5000, ABBOTT.
|
|
[10]
|
Norme NF EN
60601-2-24 Avril 2003 Appareils
électromédicaux - Partie 2-24 : règles
particulières de sécurité des pompes et
régulateurs de perfusion, Edition AFNOR
|
|
[11]
|
Norme NF EN
60601-1 Avril 1996, Appareils électromédicaux-
Première partie : règles générales de
sécurité, Edition AFNOR.
|
|
[12]
|
Norme EN
60601-1-2 Novembre 1993 Appareils électromédicaux-
Première partie : règles générales de
sécurité- 2. Norme collatérale :
compatibilité électromagnétique- Prescriptions et
essais, Edition AFNOR.
|
|
[13]
|
Norme
EN 60601-2-24 Avril 2003 Appareils électromédicaux-
Partie 2-24 : règles
|
|
[14]
|
Fiches de
contrôle Qualité Maintenance : http://www.snitem.fr/Pages/actusnit.3.htm
|
|
[15]
|
NF NF EN ISO 7886-2
Novembre 1997, Seringues hypodermiques stériles, non
réutilisables- Partie 2 : seringues pour pousse-seringues
mûs par un moteur, Edition AFNOR. particulières de
sécurité des pompes et régulateurs de perfusion,
Edition AFNOR. RBM News Vol 25 N°4, Etat de l’art en
anesthésie, la perfusion page 37 à 40.
|
|
[16]
|
Anesthésie en
chirurgie cardiaque. Provenchère, DAR Bichat www.anesthesiste.org/sf/IMG/ppt/Anesthesie_
en_chirurgie_cardiaque-SProvenchere_2005.ppt
|
|
[17]
|
Présentation pompe
« autocat 2 wave »et ballon à fibre optique Société ARROW
|
Travaux
d’étudiants :
§
Qualité
et
organisation : maintenances en Radiothérapie Réception
d'une modalité TEP/TDM
Audit d'un service biomédical : https://www.utc.fr/~farges/dess_tbh/03-04/stages/carriere/carriere.htm
§
Vade-Mecum pour l'achat
de petits
dispositifs médicaux : https://www.utc.fr/~farges/dess_tbh/03-04/projets/cerdan_fourcade/achat_dm.htm
§
Externalisation
des activités : exemple du service biomédical et de stérilisation :https://www.utc.fr/~farges/dess_tbh/01_02/UV/extern/extern.html
§
Audit
de la maintenance biomédicale : méthodologie et
application :https://www.utc.fr/%7Efarges/dess_tbh/99-00/Stages/HDion/HDion.html
§
Perfusion
: Etat de
l'art, contrôle qualité :https://www.utc.fr/~farges/master_mts/2004-2005/projets/georgin_natan_szymczak/georgin_natan_szymczak.htm
§
Maintenance
et contrôle qualité des dispositifs de perfusion :https://www.utc.fr/tsibh/public/tsibh/05-06/projets/Pousse_seringue/chir_elbouazzaoui_garet.htm
Ouvrages :
§
Code
des marchés publics :
www.achatpublic.com/dmp/cmp
§
Guide
de corps des
métiers :
www.sante.gouv.fr/htm/dossiers/filiere
Retour
sommaire
|
Annexe 1 : Organigramme du Centre
Hospitalier de Valenciennes
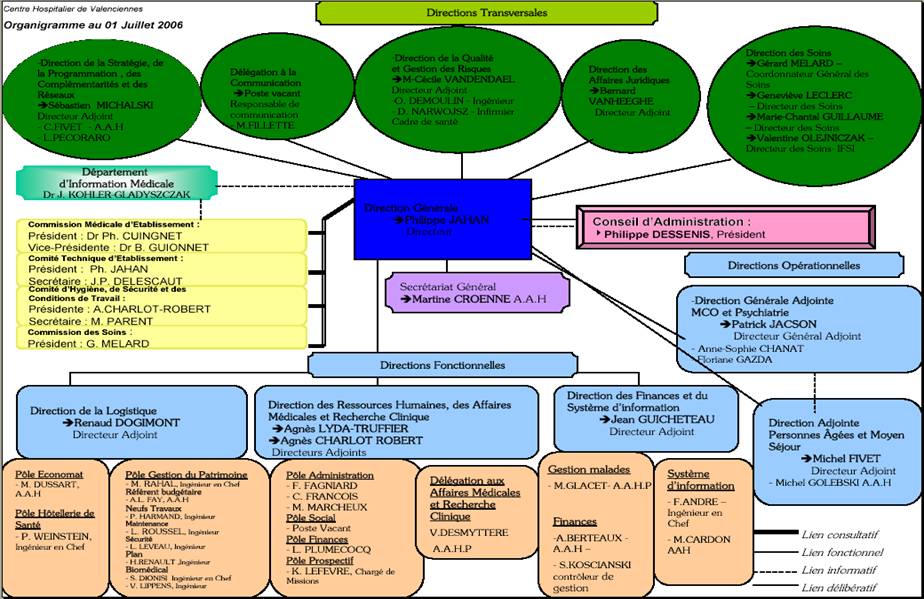
Retour
sommaire
|
|
|
Annexe 2 : Organigramme de la Direction
de la Logistique
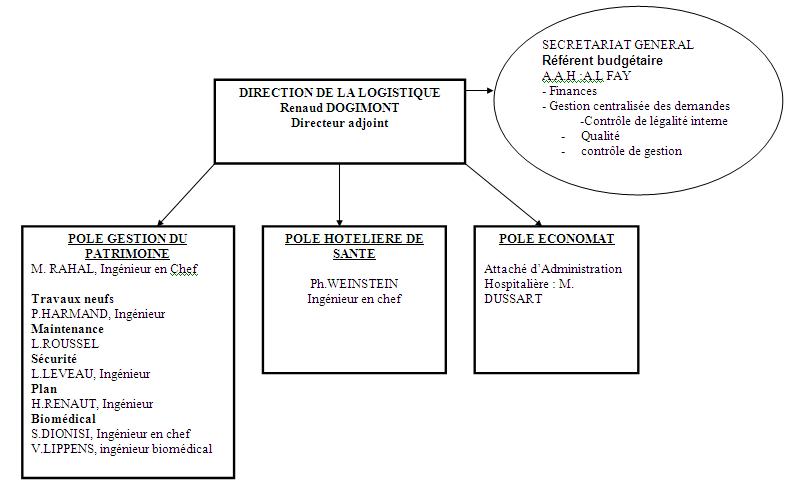
Retour
sommaire
|
|
|
Annexe 3 : Organigramme du service
biomédical
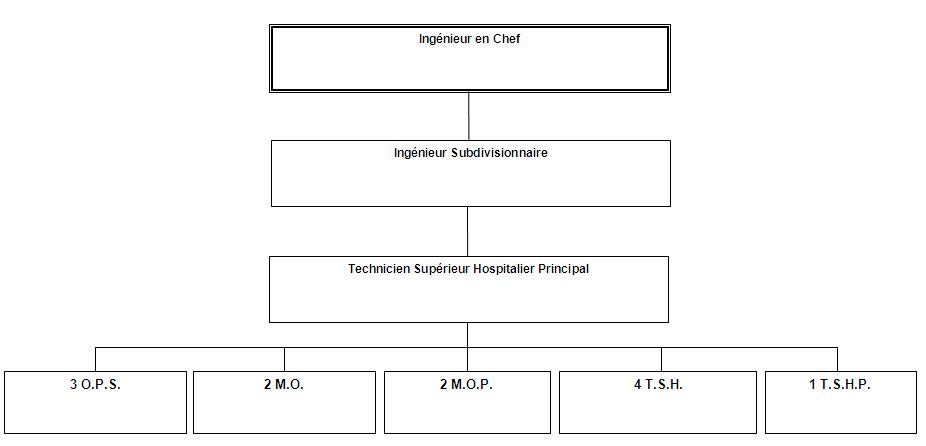
Retour
sommaire
|
|
|
Annexe 4 : Synthèse des
résultats
|
SYNTHESE
DES RESULTATS
|
|
|
|
|
|
Bonnes
Pratiques
|
Items
|
Notes
|
|
BPF-O1
|
Missions
|
70%
|
|
BPF-02
|
Objectifs
|
62%
|
|
BPF-03
|
Mesures
|
14%
|
|
BPF-04
|
Améliorations
|
88%
|
|
BPO-01
|
Processus
de gestion des interfaces avec les services
|
14%
|
|
BPO-02-1
|
Processus
de gestion des risques
|
74%
|
|
BPO-02-2-1
|
Démarche
qualité
|
4%
|
|
BPO-02-2-2
|
Gestion de
la documentation qualité
|
0%
|
|
BPO-03-1
|
Définitions
des coordinations fonctionnelles et hiérarchiques
|
70%
|
|
BPO-03-2
|
Composition
adéquate de l'équipe
|
100%
|
|
BPO-03-3
|
Analyse du
besoin en personnel
|
100%
|
|
BPO-03-5
|
Formations
professionnelles
|
54%
|
|
BPO-03-6
|
Encadrement
des intérimaires et des stagiaires
|
54%
|
|
BPO-03-7
|
Emploi du
temps
|
91%
|
|
BPO-04-2
|
Plan du
service biomédical
|
0%
|
|
BPO-04-3
|
Prévention
des risques
|
49%
|
|
BPO-05-1
|
Adéquation
des matériels techniques et ECME
|
38%
|
|
BPO-05-2
|
Description
des matériels techniques et ECME
|
30%
|
|
BPO-05-3
|
Gestion de
la maintenance des matériels techniques et ECME
|
30%
|
|
BPO-05-4
|
Etalonnage
des ECME du service biomédical
|
62%
|
|
BPO-06-1
|
Processus
d'achat
|
88%
|
|
BPO-06-2
|
Réception
|
54%
|
|
BPO-06-3
|
Mise en
service et formation des utilisateurs
|
42%
|
|
BPO-06-4-1
|
Données
d'organisation : maintenance et contrôle Qualité
|
62%
|
|
BPO-06-4-2
|
Maintenance
préventive
|
72%
|
|
BPO-06-4-3
|
Maintenance
corrective
|
72%
|
|
BPO-06-4-4
|
Contrôle
Qualité
|
65%
|
|
BPO-06-5
|
Réforme
|
93%
|
|
NOTE TOTALE
|
55,39%
|
|
|
|
Retour
sommaire
Annexe 5 : Cartographie radar
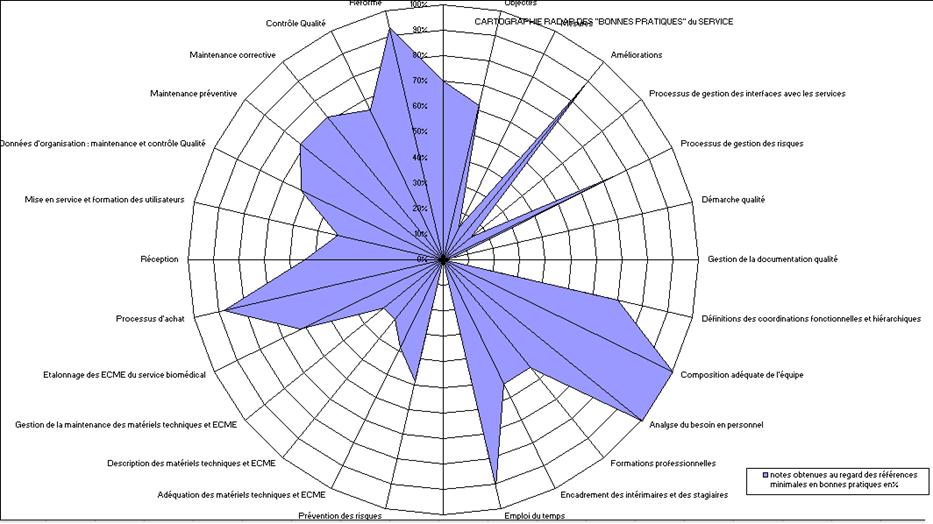
Retour
sommaire
|
|
|
Annexe 6 : Points forts & points
faibles
Pratiques biomédicales
|
|
Points faibles
|
|
|
Objectifs
et Missions :
La
politique du service biomédical est clairement explicitée
et aussi les objectifs à atteindre pour ses missions.
|
Mesures :
-Manque
de mesure périodique du bon déroulement des principaux
processus.
-Pas
de système de suivi mesurant la réalisation des missions,
des objectifs et des processus du service biomédical.
Améliorations :
le
service procède peu à des actions d’améliorations.
|
|
BPO-01
Processus de gestion des interfaces avec les services
|
Il existe un mode de relation
déterminé entre le service biomédical et les
services parties prenantes
|
-Pas
de document synthétique des relations du service
biomédical avec ses parties prenantes.
-Pas
de document formalisant les relations avec les parties prenantes pour
les activités critiques.
-Pas
de cahier des charges sur le rôle de chacune des parties
prenantes.
|
|
BPO-02
Processus de gestion des risques et de la qualité
|
Gestion
des risques
Maîtrise
des documents et des données
|
Organisation
du système qualité
Revues du
système qualité
Auto-évaluation
Audit
interne
Gestion de
la documentation qualité
|
|
BPO-03
Processus de gestion du personnel
|
Coordinations
fonctionnelles et hiérarchiques
Composition
adéquate de l'équipe
Formations
professionnelles
Analyse du
besoin en personnel
|
12
techniciens en théorie,
10
opérationnels+
1
départ en retraite
|
|
BPO-04
Processus de gestion des locaux
|
Prévention
des risques
|
Plan du
service biomédical avec les zones de travail ( procédure
en cours)
|
|
BPO-05
processus de gestion et de suivi des matériels techniques et
équipements de contrôle, de mesure et d'essai (ECME)
|
Adéquation
des matériels techniques et ECME à l'activité du
service biomédical:
|
Gestion de
la maintenance des matériels techniques et ECME
Etalonnage
des ECME du service biomédical: Tracabilité
|
|
BPO-06
processus de gestion et de suivi des dispositifs médicaux
|
Processus
d'achat
Réception
Mise en
service et formation des utilisateurs
|
Secteurs
d’activité peu couvert par le service biomédical
|
|
|
|
Retour
sommaire
Annexe 7 : Plans d’action
Plan
d’actions
|
|
|
Actions
à court terme
|
Actions
à moyens terme
|
Actions
à long terme
|
Missions et Objectif
|
Engagement
d’une réflexion sur la politique du service biomédical
par l’organisation d’un brainstorming réunissant l’ensemble des
membres du service suivi d’un diagramme d’affinités dans le but
de déterminer les grandes lignes de cette politique :
définition des missions, des objectifs à atteindre
|
Formalisation
de la politique ainsi déterminée sous forme d’un document
écrit
validation
par la direction de la logistique et la direction de la qualité
communication
à l’ensemble des parties prenantes
|
Révision
et amélioration périodique des processus du service
|
|
Mesures
|
|
Utilisation
selon une périodicité définie de l’outil
d’auto-diagnostic afin de vérifier régulièrement
le bon déroulement du fonctionnement du service
|
Exploitation
systématiques des retours d’information ainsi collectés
en vue de l’amélioration continue de ses prestations
|
|
Améliorations
|
|
Organisation
d’une réunion périodique afin de déterminer les
actions d’améliorations éventuelles
|
|
BPO-01 Processus de gestion des interfaces
avec les services
|
|
|
rédaction
par concertation des membres du service d’un organigramme
simplifié synthétisant les relations du service avec ses
parties prenantes et mise en évidence du rôle de chacun
des acteurs selon la méthode de résolution de
problème QQOQCP
|
Achèvement
de l’identification des processus critiques du service
biomédical et rédaction des procédures permettant
de les maîtriser
|
|
BPO-02 Processus de gestion des risques et de
la qualité
|
|
Politique qualité
Organisation
du système qualité
Revues du
système qualité
Auto-évaluation
Audit
interne
Gestion de
la documentation qualité
|
|
Mise en
place d’une véritable gestion documentaire des outils
qualité (politique, procédures, protocoles de
maintenance,..)
|
Amélioration
continue à travers l’outil d’auto-évaluation,
réalisée périodiquement.
Ajustement régulier de la qualité
du service en fonction de l’évolution de la
réglementation et de l’activité inhérente au
service
|
BPO-03 Processus de gestion du personnel
|
|
Analyse du
besoin en personnel
Composition
adéquate de l’équipe
|
Rédaction
dans le cadre actuel de la procédure d’accréditation des
fiches et profils de poste de l’ensemble des membres du service
biomédical
|
|
|
BPO-04 Processus de gestion des locaux
|
|
Plan du
service biomédical
|
Mise en
forme du plan du service biomédical mettant en évidence
ses différentes sections de travail
|
|
|
BPO-05 processus de gestion et de suivi des
matériels techniques et équipements de contrôle, de
mesure et d'essai (ECME)
|
|
Gestion de
la maintenance des matériels techniques et ECME
Etalonnage
des ECME du service biomédical: Tracabilité
|
|
Mise en
place d’un système de rangement des documents
dédiés aux ECME, la documentation technique, l’ensemble
des rapports d’intervention et des résultats d’étalonnage
|
|
BPO-06 processus de gestion et de suivi des
dispositifs médicaux
|
|
|
Renter les
informations sur les interventions réalisés au quotidien
sur la GMAO.
|
|
|
Retour
sommaire
|
|
|
Annexe 8 : Plan de l’atelier
biomédical
|
|
|
Annexe 9 : Questionnaire de
l’enquête de satisfaction (service Biomédical)
|
|
|
Annexe
10 : Questionnaire de
l’enquête de satisfaction (service Maintenance)
|
|
|
Annexe
11 : Fiche de formation
|
|
|
Annexe 12: Fiche de
prêt
|
|
|
Annexe
13 : Calendrier des essais de
matériel de perfusion
|
|
|
Annexe
14 : Fiche d’évaluation
pousse seringue
|
|
|
Annexe
15 : Fiche d’évaluation
pompe à perfusion
|
|
|
Annexe
16 : Objet de
la consultation de l’appel d’offres du matériel de perfusion
|
|
|
Annexe
17 : Plan d’équipement
|
|
|
Annexe
18 : Questionnaires techniques
des pousse seringue et pompe à perfusion
|
|
|
Annexe
19 :
Questionnaire technique de la pompe à Contre pulsion
Intra-Aortique
|
|
|
Annexe
20 : Objet de la consultation de
la procédure adaptée pour l’acquisition de la Pompe
à Contre Pulsion Intra-Aortique
|
|
|
Annexe 21 : Aperçu sur la
perfusion
LA
PERFUSION
I.
Approche
physiologique de la
perfusion
I.1.
Définition
La
perfusion assistée permet d’injecter de manière lente et
continue une solution
médicamenteuse dans l’organisme à des fins
thérapeutiques ou diagnostiques.
Elle permet aussi de transfuser l’un des constituants du sang (plasma,
plaquettes, concentré globulaire).
Une
perfusion intraveineuse est administrée lorsque le patient est
dans
l’incapacité d’avaler des préparations orales, ayant un
problème d’absorption
gastro-intestinale ou, lorsque son état général ne
lui permet pas une prise de
drogue « normale ».
I.2.
Intérêts
La
perfusion intraveineuse permet de :
- délivrer des fluides
et des électrolytes, afin de restaurer les pertes de liquide,
- administrer des
médicaments/drogues (effet thérapeutique),
- assurer une nutrition
parentérale,
- faire des transfusions
(injection de l’un des constituants du sang),
- maintenir un
équilibre hémodynamique.
I.3.
Voies
de perfusion
La perfusion intraveineuse
est
couramment utilisée en raison de l’abondance des veines,
leur accès est
facile, la pression y demeure faible et le sang circule directement
vers le
cœur, permettant ainsi une diffusion rapide à l’ensemble du
réseau sanguin.
L’effet est très rapide et n’engendre pas de dégradation
des principes actifs
dans le système digestif. De plus, la pression y demeure faible
(de 1 à 10
mmHg).
La durée de
perfusion, la quantité de
liquide à perfuser et la viscosité du produit vont
déterminer la voie d’abord
vasculaire.
Les
principaux vaisseaux utilisés pour la perfusion sont :
- Les veines
périphériques (principalement les veines du bras) : pour
la perfusion à court terme,
- Les veines centrales (veine
sous-clavière, jugulaire interne, veine fémorale) : pour
la perfusion à long terme.
La
durée de perfusion, la quantité de liquide à
perfuser et la viscosité du
produit vont déterminer la voie d’abord vasculaire.
I.3.1.
Les
veines périphériques
La
ponction est facile avec un faible risque iatrogène, mais en
général, leur
utilisation est limitée par :
§
un risque important et
rapide de
thrombose,
§
l’absence de
possibilité de mesure
hémodynamique,
§
l’impossibilité
d’administrer par ces
voies des solutés hypertoniques, très acides ou alcalins
ou, des catécholamines
concentrées.
Les
voies les plus utilisées sont les suivantes (figure 1) :
§
veines du dos de la main,
§
veines de l’avant-bras ou
du bras,
§
veine saphène
interne à la malléole,
§
chez le petit enfant : on
peut
utiliser en plus les veines épicrâniennes.
Les veines
périphériques tolèrent des
perfusions de courtes durées (24 à 72 h) [7].
Figure
1 : Les veines périphériques [7]
Différentes complications
infectieuses peuvent
survenir du fait de la mise en place d’un cathéter :
- culture positive d’une
partie du cathéter (contamination possible de la peau au
retrait),
- signes cliniques
d’infection (rougeur) avec une culture positive au niveau du site de
ponction,
- infection (fièvre
d’origine inconnue).
I.3.2.
Les
voies veineuses centrales
La veine jugulaire interne se situe
au niveau du
cou, la ponction reste difficile mais peu risquée. La veine
sous-clavière
s’étend de la base du cou jusqu’au bras. La veine
fémorale chemine dans le
triangle de Scarpa (cou, pointe de l'épaule, sein). Ces veines
sont de gros
calibres (figure 2).
Figure
2 : Les voies veineuses centrales [7]
La
ponction est facile et entraîne peu de complications
mécaniques. En revanche le
risque infectieux est le plus important. Cet abord doit être
réservé à
l’urgence.
|
|
Réseau
périphérique
|
Réseau
centrale
|
|
Indications
|
Injection
médicamenteuse
Perfusion
de soluté de remplissage
transfusion
|
Perfusion
de soluté
Monitorage
de pression
|
|
Contre-indications
|
Réseau
veineux thrombosé
Solutions
hyperosmolaires
Médicament
veino-toxique
|
Perturbation
de l’hémostase
Lésions
cutanées
Etat
septicémique
|
|
Matériel
|
Cathéter
court à aiguille interne
|
Cathéter
long
|
|
Site
de ponction
|
Membre
supérieur
Cou
|
Jugulaire
fémorale
|
|
Avantages
|
Geste
simple
Faible
coût
Morbidité
réduite
Multiples
voies
|
Confort
du patient
Mesure
de pression
Perfusion
de longue durée
Meilleure
tolérance
|
|
Inconvénients
|
Perfusion
de courte durée
Nécessité
de changement fréquent
Moindre
confort
|
Faible
débit
Nécessite
un apprentissage
|
Tableau
1 : comparaison entre le réseau périphérique et
central [8]
I.4.
Médicaments
Un médicament est
une préparation
utilisée pour prévenir, diagnostiquer, soigner une
maladie, un traumatisme ou,
pour restaurer, corriger, modifier les fonctions organiques.
Un
médicament possède :
-
un effet thérapeutique, qui est celui que l’on recherche pour
soigner le
patient,
-
éventuellement un ou des effets secondaires qui sont
indésirables (par exemple
nausées),les voies d’administration des médicaments
restent les mêmes voies
utilisées pour la perfusion.
Principe du transfert d’un
médicament
dans l’organisme :
- absorption : prise du médicament
jusqu’au site d’administration
- résorption : passage du
site d’administration dans le sang
- distribution : passage du
sang dans l’organisme (tissus)
- élimination : passage de
l’organisme vers le milieu extérieur
I.4.1.
Quelques
définitions utiles
Seuil d’efficacité : concentration plasmatique
au-dessous
de laquelle le médicament n’est pas actif.
Seuil de toxicité : concentration plasmatique
au-dessus
de laquelle le médicament devient toxique.
Index thérapeutique : plage des concentrations
plasmatiques
comprises entre ces deux seuils.
Demi-vie (T1/2) : laps de temps
nécessaire pour que la
concentration plasmatique du médicament diminue de moitié.
I.4.2.
Injection
ponctuelle répétée
Un
plateau est atteint après un certain nombre d’injections. La
concentration
moyenne est fonction de la dose et de la périodicité des
injections.
L’objectif
est atteint mais la concentration n’est pas constante (figure 3).
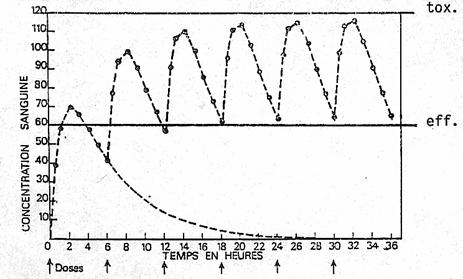
Figure
3 : Injections répétées [8]
Lorsque l’index thérapeutique est étroit, il est
difficile de rester à
l’intérieur de ses limites (figure 4), le seuil de
toxicité est dépassé et peut
être préjudiciable au patient.
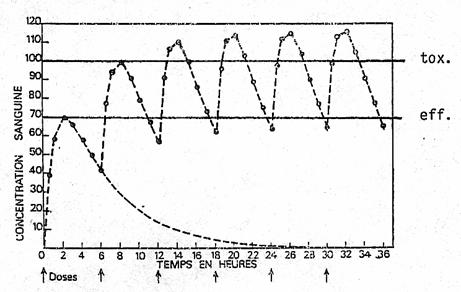
Figure
4 : Index thérapeutique étroit [8]
Avec
l’utilisation de la perfusion, un plateau peut être atteint avec
une
concentration stable et fonction du débit de perfusion (figure
4, courbe
continue). Lors de la perfusion à débit constant, il
existe un délai entre le
début de l’injection et l’entrée dans la plage
thérapeutique du médicament.
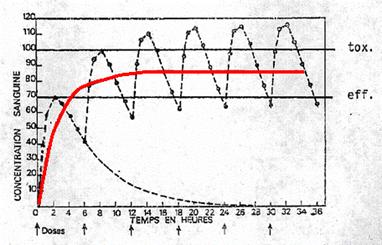
Figure
5 : Débit constant [8]
L’utilisation
d’une injection initiale (bolus) permet d’atteindre plus rapidement le
plateau
d’index thérapeutique du médicament (figure 5, courbe
continue).
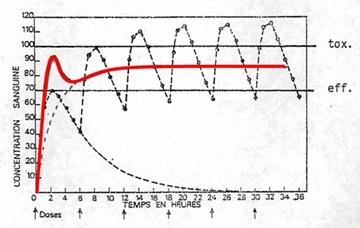
Figure 6 : Injection initiale +
débit constant [8]
II.
Approche
technique et
fonctionnelle
Au fil des années,
avec une
technologie toujours plus performante et des médicaments de plus
en plus
complexes, on a vu apparaître sur le marché des
systèmes permettant de
contrôler de façon de plus en plus précise
l’administration de ces médicaments.
Il en existe deux grandes catégories :
·
les
dispositifs utilisant la gravité
·
les
dispositifs utilisant la pression (pousse-seringue et pompe à
perfusion)
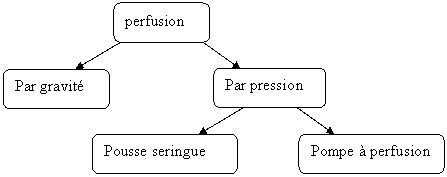
Figure
7 : catégories de la
perfusion
II.1.
Perfusion
par gravité
II.1.1.
Principe :
L’effet
de la gravité sur le produit à administrer permet
l’écoulement de la solution
vers le patient par l’intermédiaire de la tubulure. Un
régulateur permet
d’ajuster le volume débité.
Une
représentation schématique d’une tubulure est
exposée ci-dessous :
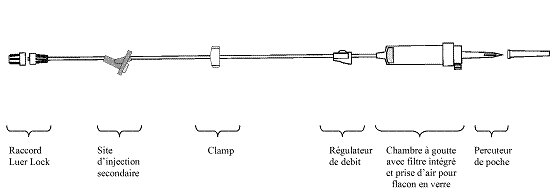
Figure
8 : Schéma d’une tubulure
[8]
Le
principe du régulateur de débit est d’ajuster le nombre
de goutte par unité de
temps:
- un limiteur de
débit
- un régulateur de
débit
Le débit est
fonction de
la pression veineuse et de la hauteur entre la perfusion et le site
d’injection. Ce principe de perfusion est utilisé
uniquement pour passer
des produits nécessitant une faible précision et pour
garder un abord veineux
opérationnel. Les avantages de la perfusion par gravité
sont sa rapidité, sa
facilité de mise en œuvre et son faible coût ainsi que le
peu de matériel
nécessaire pour sa mise en œuvre. Ces dispositifs ne
nécessitent pas de maintenance,
ils sont des consommables.
Les limiteurs de
débit :
Figure
9 : limiteur de débit [8]
Par l'action sur une
roulette, on peut
limiter le débit en écrasant plus ou moins la tubulure
(le plus courant).
Par
contre, il ne doit jamais y avoir d'air dans la tubulure, la
présence d'air
impose une nouvelle purge dans le strict respect de l'asepsie.
Les régulateurs de
débit

Figure
10 : régulateur de débit [8]
Par une modification de la
section de
la lumière, on limite le débit.
Sachant que : 1 ml de soluté correspond à 20
gouttes, il est facile de
connaître le débit en gouttes par minute.
Exemple
: un flacon de 500 ml à passer en 6 heures, soit 360 minutes :
le débit sera de
500x20
--------- = 27 gouttes par minute.
360
II.1.2.
Avantages et
inconvénients
Les avantages de la
perfusion par gravité
sont sa rapidité, sa facilité de mise en œuvre et son
faible coût ainsi que le
peu de matériel nécessaire pour sa mise en œuvre.
Par
contre son principal inconvénient est d’être très
peu précise car le volume
d’une goutte varie en fonction de différents paramètres :
-
sa vitesse de formation (débit),
-
le diamètre et la géométrie du compte-gouttes,
-
la mouillabilité du plastique,
-
la nature de la solution (densité, tension superficielle).
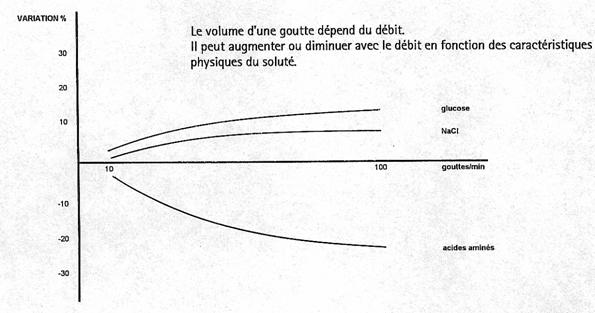
Figure
11 : Variation du volume d’une goutte [8]
De plus, le débit
est fonction de la
pression veineuse et de la hauteur entre la perfusion et le site
d’injection.
Des
erreurs de conversion de ml en gouttes / min. peuvent également
être commises.
Du
fait de ces inconvénients majeurs, ce principe de perfusion est
utilisé
uniquement pour passer des produits nécessitant une faible
précision et pour
garder un abord veineux opérationnel.
II.2.
Perfusion
par pression
II.2.1.
Pompes
à
perfusion
II.2.1.1.Généralités
Les pompes à
perfusion sont utilisées
pour administrer au patient de façon continue ou non des
médicaments très
divers pendant une durée souvent supérieure à 24
heures.
Elles se divisent en deux
catégories,
les pompes à comptage de gouttes et les pompes
volumétriques.
Elles doivent vaincre la
contre-pression due aux résistances à l’écoulement
au sein des lignes de
perfusion (tubulure, prolongateur, filtres, cathéter …) et
aux pressions
intra vasculaires régnant au niveau du site d’injection.
Pour
cela elle nécessite une source d’énergie interne
(batterie) et/ou externe (220
V, batterie externe) et utilise l’énergie mécanique
fournie par un moteur
électrique pour transférer la solution de son contenant
vers la
circulation du patient.
Une pompe est
constituée d’un moteur,
d’un corps de pompe, d’un système d’entraînement du
liquide, de dispositifs de
réglage, d’alarmes et de sécurités.
II.2.1.2.Principe
Ø
Le corps de
pompe
On dénomme ainsi la
partie de la
tubulure en contact avec le liquide et le système
d’entraînement.
La tubulure est
généralement identique
à celle du système par gravité, auquel est
intercalée une cassette qui permet
de maîtriser la précision du débit, ou une partie
de tubulure calibrée.
La
précision du volume poussé à chaque cycle de
pompage conditionne la précision
du débit de la pompe qui doit être précis à
± 5%.
Ces exigences expliquent
que le coût
des tubulures équipées d’un corps de pompe calibré
soit supérieur à celui d’une
tubulure standard.
Pour garder la
précision de la
perfusion, il est important d’utiliser les tubulures
recommandées par le
fabricant, même si cela correspond à un marché
captif. De plus, cela permettra
de conserver la compatibilité du marquage CE liée aux
ensembles dispositifs
médicaux/consommables.
Ø
Le
système d’entraînement
Le déplacement du
liquide peut être
assuré soit par le mouvement d’un ou plusieurs pistons agissant
sur une
cassette, soit par la déformation du corps de pompe au cours
d’un cycle de
pompage comme par exemple les pompes à écrasement (rotor
plus stator, doigts…),
les pompes à étirement (sur un demi tour ou un tour).
Différents
types de systèmes d’entraînement sont
présentés ci-dessous :
Ø
Pompe
péristaltique
linéaire :
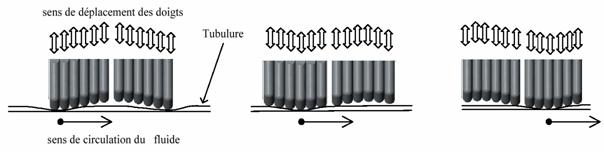
Figure
12 : Pompe péristaltique linéaire (système
à doigts) [8]
Le mécanisme
péristaltique est
constitué d’un ensemble de doigts. La vague est
générée par un mouvement
successif des doigts. Ceci permet de faire avancer le liquide. La
vitesse de
déplacement de la vague définit le débit.
Grâce au
système de pompage
péristaltique, la tubulure est simplifiée à
l’extrême.
Ø
Pompe
péristaltique
rotative à galets ou à étirement :

Figure 13 : Pompe
péristaltique rotative (à galets)[8]
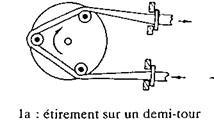
Figure 14 : Pompe
péristaltique rotative à étirement [8]
Les galets écrasent
le tube souple
contre un chemin de roulement. Ils emprisonnent entre eux un volume
donné de
solution. La vitesse de rotation du rotor définit le
débit. Ce principe n’est
pratiquement plus utilisé pour la perfusion de
médicament. Il ne reste utilisé
que pour les pompes à nutrition entérale.
Ø
Pompe
à cassette
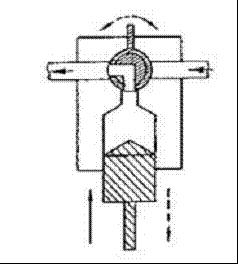 
Figure 15 : Les 4
phases d’un système à cassette par piston [9]
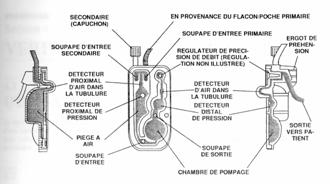
Figure 16 :
Système à cassette sur une pompe life care 5000 ABBOTT
[9]
Le
piston remplit et vide la chambre. Les vannes s’ouvrent et se ferment
selon le
fait qu’il faille remplir ou vider la chambre. La vitesse
linéaire des pistons
définit le débit.
Le
système par cassette peut intégrer un piége
à air et des chambres de détection
pour le capteur d’air.
Quelle
que soit la solution choisie, l’association corps de pompe et
système
d’entraînement, doit obéir aux exigences suivantes :
§
bonne
occlusivité,
§
absence
de flux rétrograde en fonctionnement,
§
variation
minimale du régime des pressions au sein de la tubulure,
§
débit
constant,
§
détection
rapide d’occlusion,
§
volume
minimal du bolus après suppression d’occlusion.
L’occlusivité
est l’aptitude de la tête de pompe à produire l’obturation
totale du corps de
pompe à l’arrêt.
Le
flux rétrograde correspond à un débit
négatif au cours du cycle de pompage. La
présence d’un flux rétrograde entraîne des risques
pour le patient, obturation
du cathéter si la pompe s’arrête pendant la phase de flux
rétrograde,
microtraumatisme de l’accès veineux et surtout contamination de
la ligne.
Ø
Le
système de détection de
gouttes
Il
est utilisé par les 2 catégories de pompes (à
comptage de gouttes et
volumétrique) mais pour des fonctions différentes.
- Pour les
pompes à comptage de gouttes, ce détecteur sert à
compter les gouttes car ces
pompes ne fonctionnent pas en volume perfusé par unité de
temps mais en nombre
de gouttes par minute. Il sert aussi à détecter la fin de
la poche de
perfusion.
-
Pour les pompes volumétriques, ce détecteur sert
uniquement à détecter la fin
de la poche de perfusion. Il peut être supprimé si la
pompe fonctionne en mode
volume programmé en fonction d’un temps donné ou d’un
débit, après avoir rentré
le volume total de la poche.
Techniquement,
ce détecteur est constitué d’un système de
détection optique qui s’insert sur
la chambre à goutte et détecte le passage de ces gouttes.
Principe
: L’émetteur envoie un faisceau lumineux
(généralement dans le spectre IR pour
s’affranchir de la lumière ambiante), continu ou pulsé,
vers le récepteur. La
goutte, en tombant, interrompt le faisceau lumineux qui n’atteint plus
le
récepteur. L’électronique détecte ainsi quand il
ne tombe plus de gouttes ou
trop de gouttes et met la pompe en alarme.
Figure 17 :
Détecteur de gouttes [9]
Ø
Le
système de détection de
bulle d’air
Il
est obligatoire sur toutes les pompes à perfusion car
contrairement au
pousse-seringue il peut y avoir par l’intermédiaire de la
chambre à goutte,
l’insertion de micro bulles d’air qui en s’accumulant risque
d’atteindre un
volume dangereux pour le patient.
La
norme NF EN 60601-2-24 [6] ne donne pas de valeur limite précise
:
« l’injection de 1 ml d’air en 15 min n’est pas
considérée comme un
risque. Les bulles d’air de moins de 50µl chacunes ne sont pas
comptées dans ce
total de 1 ml ».
Techniquement
ce détecteur est constitué d’un système de
détection par ultrasons. La tubulure
s’insert au niveau de ce détecteur afin d’être en contact
avec les éléments
piézoélectriques.
Principe :
L’émetteur piézoélectrique vibre à une
fréquence ultrasonore. Les ultrasons sont
transmis par la solution vers le récepteur
piézoélectrique qui entre en
résonance : il produit un signal électrique qui est
amplifié et envoyé sur un
comparateur qui bascule en cas de présence d’air. Il faut
préciser que ce
capteur est insensible au changement d’opacité du liquide
(détecte uniquement
la présence d’air). Cette information est ensuite
exploitée
électroniquement :
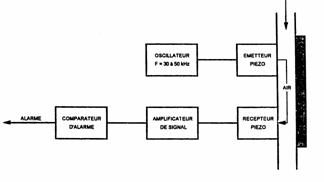
Figure
18 : Principe détecteur d’air par ultrasons [9]
Le
seuil de détection d’un dispositif à ultrasons est de
l’ordre de 10µl. Les
bulles d’air d’un volume inférieur ne sont pas
détectées, elles ne
sont cliniquement pas dangereuses.
Une bulle d’air de 10
µl occupe une
longueur de 1,4mm dans une tubulure de 3mm de diamètre interne.
Elle est donc
visible dans la tubulure.
Sur les pompes à
perfusion, la
sensibilité du détecteur d’air est réglée
généralement de telle sorte que
l’alarme soit déclenchée en cas d’apparition d’une bulle
d’environ 0,1 à 0,3
ml, ce qui représente une bulle d’air dans la tubulure de 1,4cm
à 4,2cm. Une
boucle est créée avec la ligne de perfusion pour
concentrer les micro bulles.
Le volume des bulles plus
petites doit
être intégré dans le temps et conduire au
déclenchement de l’alarme si leur
somme dépasse une certaine valeur (0,5 – 2 ml sur 1 heure de
perfusion).
Ø
Le
système de détection de
pression
Les
techniques de détection de pression peuvent se diviser en
3 :
·
Capteur
de pression (jauge de contrainte, capteur inductif)
intégré à la pompe. Il y a
génération d’une tension proportionnelle à la
force appliquée sur le capteur,
·
Pièce
spécifique intégrée à la tubulure (chambre
possédant une membrane déformable
sous l’effet de la pression) liée à un capteur de
déplacement intégré à la
pompe,
·
Courant
moteur : une variation du courant moteur peut être
mesurée et transcrite
en variation de pression au niveau de la tubulure.
Figure 19 : Principe
d’un détecteur de pression par jauge de
contrainte [9]
Une surveillance des
évolutions de la
pression de perfusion est possible grâce à un indicateur
du niveau de pression
et permet de prévenir de l’imminence d’une occlusion.
II.2.1.3.Variantes
Ø
Pompes
portables
Généralement
la poche réservoir est intégrée à la pompe
sous forme de cassette. Elles sont
soumises aux mêmes règles que les pompes standards :
détecteur de bulle
d’air, détecteur d’occlusion qui utilise les mêmes
principes de conception et
de fonctionnement. Le système de détection de fin de
poche se fait
logiciellement par la saisie du volume de la cassette. Elles
intègrent des
protections pour les produits à risque par système de
verrouillage de la
programmation et/ou de la cassette par code.
Ces
pompes nécessitent un encombrement réduit, une autonomie
batterie importante et
un mécanisme de pompage consommant très peu
d’énergie.
Elles
sont utilisées par exemple pour l’administration d’insuline,
d’analgésique
déclenchée par le patient.
Ø
Pompe
à nutrition entérale
Elles peuvent être
portables ou non
suivant leur lieu d’utilisation, avec un système
réfrigérant ou non pour les
nutritions sur plusieurs jours. Elles fonctionnent sous le même
principe qu’une
pompe à perfusion utilisant comme système
d’entraînement du soluté, la pompe
péristaltique rotative à étirement ou un
système à pompe péristaltique linéaire
(système à 3 doigts). Elles ont comme
sécurité essentielle, une protection
contre l’écoulement libre, des alarmes de détection
d’occlusions, de détection
de flacon vide. Elles nécessitent une précision moindre
que les pompes à perfusion,
autour de 10%.
Ø
Multivoies
Il existe des pompes
multivoies
monobloc. Elles peuvent contenir jusqu’à 4 voies pour le
même appareil. Elles
intègrent les mêmes contraintes qu’une pompe standard.
Cette technique qui peut
paraître séduisante par cette intégration
poussée a plusieurs
inconvénients :
·
elle
monopolise 4 voies pour un patient même si celui-ci n’en n’a pas
besoin,
·
en
cas de panne, le service perd les 4 voies simultanément,
·
elle
rend les contrôles et la maintenance plus complexes.
Il
est donc important de bien mesurer l’impact de ces
inconvénients avant de s’orienter vers cette solution.
Ø
Station de
perfusion
Il
n’existe pas de système modulaire dédié à
la perfusion, mais des systèmes
permettant d’intégrer des pompes à perfusion et des
pousse-seringues sur une
même embase.
Cette
solution permet de garder les avantages d’une pompe à perfusion
monovoie et les
avantages des pompes à perfusion multivoies mais par empilement
des voies. En
effet en ayant plusieurs bases il est possible d’adapter le nombre
d’appareils
à celui nécessaire pour le patient et ainsi d’optimiser
le parc d’appareils au
maximum.
Ø
Pompe
à perfusion
amagnétique
Elles sont conçues
pour être utilisées
dans un environnement magnétique tel que l’utilisation sous IRM.
Elles sont
soumises aux mêmes contraintes que les pompes standards.
Ø
Quelques
chiffres à titre
indicatif :
Prix du
dispositif :
Une voie : 1100 à 2000 €
Deux voies : 2000 à 2400 €
Prix des
consommables par an : 130 €
Prix des options
(pied à perfusion) : 200 €
Prix
du contrat de maintenance préventive constructeur : 150 € (une
visite par an)
Prix
du contrat de maintenance tout risque constructeur : 295 €
Ø
Critères
de choix
techniques
Double
ou simple voie
Compatibilité
avec les stations de perfusion et systèmes d’accrochage
Fenêtre de
débit (1 à 1000 ml/h)
Existence
d’un mode micro-perfusion (débit de 0,1 à 100 ml/h)
Précision
dans une large gamme de débits (+/- 5%)
Temps de
perfusion (1minute à 100 heures)
Volume de perfusion
(1 à 10000 ml)
Utilisation
avec des tubulures standards
Fonction MVO
(maintien veine ouverte) (=KVO) et débit en MVO
Transport et
autonomie :
§
bonne autonomie
(8 h) ;
§
temps
de recharge rapide (6 h) ;
§
alimentation
véhicule 12-15V.
Ø
Alarmes :
- détection d’air ;
- protection contre l’écoulement libre ;
- contrôle de la ligne : porte ouverte, positionnement tubulure,
insertion
tubulure ;
- contrôle de la perfusion : fin de perfusion, flacon vide,
erreur débit ;
- contrôle de l’appareil : déconnexion secteur, batterie
déchargée, autotest,
rotation moteur ;
- détection des occlusions : aval et amont.
Ø
Mesure et
affichage :
Débit, volume
à perfuser, temps de perfusion, pression de perfusion.
Connectable
aux systèmes de gestion informatisés des données
(liaison RS 232)
Bonnes
caractéristiques ergonomiques
Remarque :
les pompes à comptage de gouttes
• Apportent une fausse
sensation de sécurité
• Précision du débit influencée par:
- approximation du calcul ;
- taille des gouttes.
• Risques d’erreurs lors de la conversion de ml en gouttes
Ø
La taille des
gouttes est
influencée par:
• la température
• la pression atmosphérique
• la nature et la forme de l’orifice de formation des gouttes
• la vitesse de formation
• le type de fluide: - viscosité
- tension de surface
II.2.2.1.
Généralités
Les pousse-seringues sont
utilisés
pour administrer au patient une thérapeutique à
débit constant ou à débit
variable, à des vitesses lentes voire très lentes
de solutions
concentrées.
Ils doivent vaincre la
contre-pression
due aux résistances à l’écoulement au sein des
lignes de perfusion
(tubulure, prolongateur, filtres, cathéter …) et aux pressions
intra
vasculaires régnant au niveau du site d’injection.
Pour cela il
nécessite une source
d’énergie interne (batterie) et/ou externe (220 V, batterie
externe) et utilise
l’énergie mécanique fournie par un moteur
électrique pour pousser sur le piston
d’une seringue afin de transférer la solution contenue vers la
circulation du
patient.
Figure
20 : Schéma d’un pousse-seringue [8]
II.2.2.2.
Principe
Ø
Corps de
pompe (seringue)
La précision sur la
vitesse du
poussoir et du diamètre intérieur du corps de seringue
sur toute sa longueur
conditionne la précision du débit. Il est donc important
d’utiliser des
seringues dont le piston ne modifie pas le diamètre
intérieur en cours
d’avancement. Elles doivent obéir à la norme NF EN ISO
7886-2 [10] qui exige,
en particulier, une précision de plus ou moins 1% sur le
diamètre intérieur des
seringues de 10 à 60 ml et aux règles de la
Pharmacopée Française. Elles sont à
usage unique.
Ø
Système
d’entraînement
Le système
d’entraînement repose sur
le principe d’un ensemble vis écrou, muni d’un moteur et d’une
tige filetée. Ce
système permet de pousser le piston d’une seringue, de
diamètre connu, de
manière linéaire. Un capteur potentiométrique
entraîné par le mouvement du
poussoir permet d’avoir une position en permanence de celui-ci.
Ø
Système
de réglage du type
de seringue
Chaque
type de seringue nécessite un réglage spécifique
du pousse-seringue.
Les pousse-seringues qui
permettent
l’utilisation de plusieurs types de seringues dispose d’un
système de détection
automatique de la taille de seringue. Il ne reste plus qu’à
sélectionner
manuellement la marque de la seringue. Cela permet de limiter les
erreurs de
configuration. Une fois cela fait, le pousse-seringue intègre,
par rapport à
des abaques les caractéristiques de la seringue et ajuste les
vitesses de
déplacement du poussoir.
Le réglage du
débit d’un
pousse-seringue peut être effectué soit directement
(débit) soit indirectement
par le couple de paramètres temps et volume. Quelque soit le
mode de réglage,
l’erreur sur le débit sera inférieure ou égale
à 2% puisque la précision sur la
vitesse d’avancée du piston et la précision du
diamètre intérieur de seringue
sont inférieures ou égales chacune à ±1
%.
Ø
Système
de détection de
pression
Les
techniques de détection de pression peuvent se diviser en
2 :
-
capteur de pression (jauge de contrainte) intégré au
poussoir du
pousse-seringue. Il y a génération d’une tension
proportionnelle à la force
appliquée sur le poussoir.
-
système mécanique utilisant un ressort taré dont
on règle la compression.
Une
surveillance des évolutions de la pression de perfusion est
possible grâce à un
indicateur du niveau de pression pour les appareils utilisant un
capteur de
pression par jauge de contrainte, et permet ainsi de prévenir
l’imminence d’une
occlusion. Cette fonction est généralement une option.
Ø
Stations de
perfusion
De composition modulaire,
elles
servent à organiser au chevet du patient la combinaison de voies
de
pousse-seringues nécessaires à la thérapie et de
faire évoluer les stations de
perfusion au rythme des traitements administrés au patient.
Elles peuvent aussi
intégrer des pompes à perfusion.
Ces systèmes sont
composés de
pousse-seringues montés en parallèle et
interconnectés sur une base qui
centralise les commandes et les informations d’état des
perfusions.
Ces dispositifs peuvent
être utilisés
pour l'administration synchronisée d'hypnotique et de
morphinique en AIVOC
(Anesthésie Intraveineuse à Objectif de Concentration).
Ø
Pousse-seringue
hyperbarique
Les pousse-seringues
hyperbariques
répondent aux exigences de sécurité indispensables
et spécifiques de la
médecine hyperbare (pressions élevées, haute
concentration en oxygène). Ils
sont conçus et certifiés pour être utilisés
sous 6 Atm et sont soumis aux mêmes
contraintes qu’un pousse-seringue standard.
Ø
Pousse-seringue
entéral
Il est conçu pour
délivrer de petits
volumes à faible débit (0,1 à 200 ml/h),
utilisé pour la nutrition entérale des
bébés et prématurés (il utilise des
seringues à usage oral embout conique
"cathéter" ou embout "luer lock" femelle).
Ø
Classification
Les
pousse-seringues peuvent généralement se classer en deux
catégories :
- Catégorie
médicale : les appareils de cette
catégorie vont du système le plus simple (réglage
du débit de perfusion, purge, un seul seuil d’alarme de
contre-pression) au système le plus évolué (cumul
du volume perfusé, réglage du volume à perfuser,
réglage du seuil d’alarme de contre-pression, réglage de
bolus…). Les plus sophistiqués en terme de
sécurité et de fonctionnalité sont plutôt
destinés aux services de réanimation ou de soins
intensifs où la surveillance est accrue.
- Catégorie
anesthésie AIVOC (Anesthésie IntraVeineuse à
Objectif de Concentration) : ces appareils doivent
permettre de réaliser des inductions et des entretiens
contrôlés sur le patient. Ainsi, ils doivent être
capables à tout moment d’administrer rapidement un volume
défini de drogue. Ils sont munis de systèmes de bolus
volontaires se cumulant au volume délivré et proposent
une gamme de débit plus rapide. Les appareils de cette
catégorie proposent souvent le choix d’un modèle
pharmacocinétique standardisé et la prise en compte des
données anthropométrique du patient.
Ø
Quelques
chiffres
A
titre indicatif…
Prix du
dispositif :
Catégorie médicale : 1700 €
Catégorie anesthésie : 1900 €
Prix des
options (pied à perfusion) : 200 €
Prix du
contrat de maintenance préventive constructeur : 130 €
(une visite par an)
Prix du
contrat de maintenance tout risque constructeur : 295 €
Ø
Critères
de choix
techniques
Compatibilité
avec les stations de perfusion et systèmes d’accrochage
Fenêtre de
débit ( 0,1 à 400 ml/h)
Précision
dans une large gamme de débits (+/- 1%)
Débit de
purge (500 ml/h)
Volume limite
en fonction du pas
Sélection de
la seringue :
- capacités des
seringues acceptées (5, 10, 20, 30/35, 50/60 ml) ;
- nombre de marques acceptées (par la suite, si le pharmacien
change de
seringues, il devra en avertir le mainteneur).
Fonction MVO (maintien veine ouverte) (=KVO) et débit en MVO
Transport et
autonomie :
- bonne autonomie (5 h) ;
- temps de recharge rapide (3 h) ;
- alimentation véhicule 12-15V.
Alarmes:
- contrôle de la
seringue installée : détection du placement correct ;
- contrôle de la perfusion : alarme d’occlusion, alarme de fin de
perfusion,
alarme limite volume, débit KVO.
- contrôles techniques : alarme de déconnexion secteur,
alarme décharge
batterie, alarme défaut autotest, alarme rotation moteur.
Procédures d’auto-test au démarrage et “chien de garde”
Mesure et affichage :
- Débit, volume
à perfuser, temps de perfusion, cumul du volume perfusé,
pression de perfusion, bolus à injecter.
- Nombre de noms de
médicaments programmables
- Connectable aux
systèmes de gestion informatisés des données
(liaison RS 232)
- Bonnes
caractéristiques ergonomiques
- Critères de choix
spécifiques pour la catégorie anesthésie
- Bibliothèque des
agents (nombre d’agents enregistrables, positions libres pour les
nouveaux agents)
- Gamme de concentration
acceptée (1µg/ml à 300 mg/l)
- Dose d’induction (0,01
µg/kg(patient) à 100 µg/kg(patient))
- Différents modes
d’induction proposés (rapide, progressive…)
- Débit (massique)
d’entretien (0,01 µg/kg(patient)/h à 100
mg/kg(patient)/min)
- Gamme de poids patient (2
à 250 kg)
- Utilisation de seringues
pré-remplies (le choix de la marque est-il possible ?)
II.2.2.4.
Avantages
et
inconvénients
Avantages
:
- pour toutes les
situations ;
- grande précision, même pour des volumes faibles
(quelques ml/j) ;
- perfusion rapide de grands volumes (L/h) ;
- confort (patient, personnel soignant).
Risques :
- électrocution ;
- injection d’air ;
- dysfonctionnement du système ;
- écoulement libre.
II.2.3.1.
Principe
Les pompes PCA permettent
le contrôle
de l’analgésie par le patient. Différents niveaux de
programmation, permettant
des degrés d’intervention variables selon les patients (bolus
max, période
réfractaire…). Combinaison de deux modes: continu et bolus. Ce
dispositif est
utilisé essentiellement en post-opératoire.
II.2.3.2.
Principales
caractéristiques
Ø
Caractéristiques
techniques
Les
principaux critères techniques à comparer sont :
§
Marque
et taille des seringues utilisables ;
§
Réglage
des caractéristiques de bolus (dose de bolus, durée du
bolus, précision sur les
volumes de bolus, période réfractaire…) ;
§
Modes
de programmation (bolus simple, bolus+débit continu,
bolus+débit continu
dégressif…) ;
§
Autonomie
de la batterie ;
§
Les
alarmes et les séquences auto-test de détection de panne
interne : alarme de
fin de perfusion, mauvais positionnement de la seringue, seringue vide,
dose
maximum atteinte, occlusion, ouverture capot…
Ø
Caractéristiques
ergonomiques
Lors
des essais cliniques des appareils, les utilisateurs comparent :
§
la
facilité d’apprentissage ;
§
la
simplicité d’utilisation ;
§
la
facilité de nettoyage ;
§
l’encombrement
;
§
les
affichages.
II.2.3.3.
Choisir
une pompe PCA
Ø
Quelques
chiffres
A
titre indicatif…
Prix
du dispositif : 2400 à 3000 €
Prix
des consommables : 100 €
Prix
des options (pied à perfusion) : 200 €
Prix
du contrat de maintenance préventive constructeur : 150 € (une
visite par an)
Prix
du contrat de maintenance tout risque constructeur : 295€
Ø
Critères
de choix
techniques
Compatibilité
avec les stations de perfusion et systèmes d’accrochage
Modes
de programmation (bolus simple, bolus+débit continu,
bolus+débit continu
dégressif…)
Réglage
des caractéristiques de bolus (dose de bolus, durée du
bolus, précision sur les
volumes de bolus, période réfractaire…)
Perfusion
continue (inhibée ou débit avec incrément variable
en fonction de la
concentration, précision sur le débit )
Débit
de purge
Sélection
de la seringue :
- capacités des
seringues acceptées ;
- nombre de marques acceptées ;
- reconnaissance automatique du volume de la seringue.
Alarmes pour tous les mauvais fonctionnements :
- déconnexion
secteur ;
- poire débranchée ;
- alarme d’occlusion;
- seringue vide ;
- fin de perfusion ;
- dose maximum atteinte ;
- ouverture du capot au cours d’un cycle ;
- batterie déchargée.
Transport et autonomie :
- bonne autonomie (5 h) ;
- temps de recharge rapide (3 h) ;
- alimentation véhicule 12-15V.
Visualisation de l’historique par le médecin
(mémorisation des derniers
patients)
Mesure
et affichage du nombre de bolus délivrés.
Connectable
aux systèmes de gestion informatisés des données
(liaison RS 232)
Bonnes
caractéristiques ergonomiques.
II.2.3.4.
Variantes
Il
existe également le pousse seringue PCA, la différence
entre les 2 dispositifs
est la durée de l’analgésie :
II.3.
Standards
actuels
Pousses seringues : permettent
l’administration de faibles débits de
solutions concentrées.
Pompes volumétriques
:
permettent l’administration de débits
plus élevés.
Les
quantités administrées ne dépendent pas de la
position du malade, du
médicament, de la pression veineuse, etc…
II.4.
Principales
sociétés présentant du matériel de
perfusion
- FRESENIUS
VIAL
- ALARIS
- BAXTER
- ABBOTT
- B-BRAUN
- SMITHS
- SHERWOOD
- ARCOMED
- HOSPIRA
- MEDICOREP
-SONOMED
Liste non exhaustive
II.5.
Modes
de perfusion
Les
pompes et les pousse-seringues nouvelle génération
utilisent de nombreux modes
de perfusion énumérés ci-dessous :
II.5.1.1.
Mode
continu

Paramètres :
- Débit en ml/h
- Volume total
Applications :
- Chimiothérapie
-
Antibiothérapie
Intérêts :
- Correction des pertes en
liquides
- Maintien de
l’accès veineux
- Maladies du sang
II.5.1.2.
Mode
Intermittent

Paramètres :
- Volume de dose
- Durée de perfusion
pour chaque dose
- Fréquence
d’administration
- Nombre total de doses
- Débit MVO
Applications :
Traitements à
intervalles (ex.
antibiotiques)
II.5.1.3.
Mode
circadien ou séquentiel
Paramètres :
- Débit pour chaque
cycle
- Unité de
programmation : 1h
Applications :
- Chrono thérapie
- Hormonothérapie
Intérêts :
Adapté au biorythme
II.5.1.4.
Mode
d’analgésie auto contrôlée (PCA)
Débit continu
programmé et/ou ajout de
bolus à la demande patient
Paramètres :
-
Dose bolus :
Cette
dose sera administrée chaque fois que le patient effectue une
demande acceptée
par la pompe.
-
Période réfractaire :
Il s’agit du temps devant
s’écouler
après une demande d’analgésie satisfaite par la pompe,
durant lequel toute
autre demande n’est pas satisfaite. Si une demande est effectuée
durant
celle-ci, elle sera enregistrée comme constituant une demande
non satisfaite
par la pompe.
-
Dose de charge :
C’est
une dose initiale de produit qui sera délivrée dès
la mise en route de la
perfusion.
-
Perfusion continue :
Il
s’agit du débit de perfusion continue qui est administré
pendant que la pompe
ne délivre pas de bolus. Elle peut être nulle.
Applications :
- Analgésie
contrôlée par le patient
- PCA (douleur aiguë
ou chronique)
site d’abord intraveineux
- PCEA (Patient Controlled
Epidural
Anesthesia) site d’abord en péridurale
Intérêts :
Soulagement de la douleur
contrôlée
par le patient
II.5.1.5.
Nutrition
Parentérale Totale
La
nutrition parentérale est une technique d’assistance nutritive
par voie
veineuse, exclusive ou complémentaire. Elle peut s’effectuer
à l’aide d’une
pompe ou d’un pousse-seringue.
L’augmentation progressive
et
diminution progressive du débit est possible pour des
préconisations
thérapeutiques spécifiques.
II.5.1.6.
Mode
simultané
Il est possible
d’administrer
plusieurs produits en même temps avec des débits
différents (pompe double voies
simultanées ou stations de perfusion).
II.5.1.7.
Mode
alterné
Dans le même
principe,
l’administration peut s’effectuer de manière alternée
(avec les pompes à double
voies alternées ou les stations de perfusion).
II.5.1.8.
Dose
proportionnelle au poids
Paramètres :
- Poids du patient
- Concentration du produit
à administrer
- Débit unité
de masse (en µg/kg/min)
- Volume à
administrer
Applications :
- Réanimation
- Pédiatrie
- Anesthésie
Intérêts :
Perfusion adaptée en
fonction de la
masse corporelle du patient.
II.5.1.9.
Dose
à objectif de concentration (AIVOC)
Paramètres :
- âge du patient
- poids du patient
- concentration cible
plasmatique à
atteindre
Applications :
- Anesthésie
Intérêts :
Pour l’AIVOC
(Anesthésie Intra
Veineuse à Objectifs de Concentration), le principe
réside en une conversion de
la concentration cible désirée en quantité d’agent
à perfuser par unité de
temps. Il s’agit d’un contrôle de la perfusion pour atteindre une
concentration
plasmatique suivant l’effet thérapeutique recherché.
En pratique,
l'anesthésiste
sélectionne une concentration plasmatique qui est
transformée, grâce à un
algorithme, en débit de perfusion. Il existe un système
de sécurité (rétro
contrôle) : un second algorithme vérifie, à partir
du débit de perfusion, si la
concentration est cohérente avec celle programmée.
II.5.1.10.
Classification
des pompes à perfusion
En fonction de leur mode
d’administration, les pompes destinées à la perfusion
sous cutanée de
médicaments peuvent être classées en cinq sous
groupes d’après la norme EN
60601-2-24 [7] :
·
Type
1 : débit de perfusion continu seulement
·
Type
2 : débit discontinu uniquement
·
Type
3 : délivrance discrète d’un bolus
·
Type
4 : type 1 combiné au type 3 et/ou type 2 dans un
même appareil
·
Type
5 : pompe à débit variable programmé
II.6.
Comparatif
II.6.1.
Précision
Les différents
dispositifs de perfusion
génèrent des précisions différentes,
présentes dans la figure 21 :
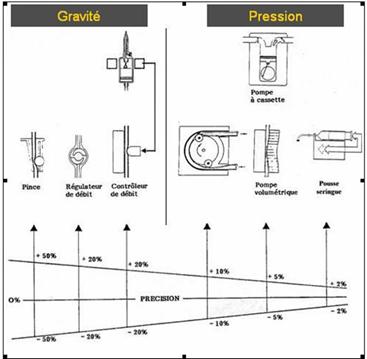
Figure
21 : Comparatif des systèmes [8]
La précision du
débit est un paramètre
essentiel dans le choix d’un dispositif de perfusion.
Les systèmes par
gravité ainsi que les
pompes péristaltiques ne sont utilisés que pour la
nutrition, car la précision
est très faible.
Les pompes
volumétriques, à cassette
et les pousse-seringues sont utilisés pour les autres
applications.
II.6.2.
Gamme de débit
Les pompes et les
pousse-seringues
permettent de délivrer à la fois des débits
très faibles ainsi que des débits
élevés :
- Pour les pompes, les débits varient généralement
en mode micro perfusion de
0,1 ml/h à 100 ml/h par pas de 0,1ml/h et de 1 à 1000
ml/h par pas de 1 ml/h en
mode normal.
- Pour les pousse-seringues, la plage de débit s’étend de
0,1 à 1200 ml/h par
incrément de 0,1ml/h.
Par contre, il est possible
d’administrer une dose bolus (qualité discrète de liquide
délivrée pendant un
temps court) en manuel programmable de 50 à 800 ml/h, avec
accès protégé, et
affichage du volume bolus perfusé.
II.6.3.
Consommables
Les consommables de ces
dispositifs
sont différents, ils conditionnent cependant le choix d’une
technologie par
leur différence de coût.
Les pousse-seringues utilisent bien
évidemment des
seringues. Celles-ci peuvent être de taille différente de
5, 10, 20, 30/35,
50/60 ml. Cependant la plupart des pousse-seringues peuvent accepter
différentes marques.
Pour les pompes, le
consommable peut
être très différent et son coût peut
influencer le choix d’achat d’une
pompe.Les pompes péristaltiques utilisent des tubulures souples
dans la partie
utilisée par le mécanisme. Celles-ci sont moins
onéreuses que les pompes
volumiques à cassette.
II.6.4.
Autres
caractéristiques
Lors de la rédaction
d’un cahier des
clauses techniques particulières, en plus des paramètres
de choix précédemment
définis il faut ajouter les compléments suivants :
Type
d’alimentation : fonctionnement sur batterie, autres modes
d’alimentation
(alimentation 12V pour le transport),
Connectable
aux systèmes de gestion informatisés des données
(liaison RS 232), pour une
gestion centralisée,
Bonnes
caractéristiques ergonomiques…
Critères
de choix
spécifiques pour la catégorie anesthésie :
- Nombre de noms de
médicaments programmables,
- Bibliothèque des
agents (nombre d’agents enregistrables, positions libres pour les
nouveaux agents)
- Gamme de concentration
acceptée (1µg/ml à 300 mg/l),
- Dose d’induction (0,01
µg/kg(patient) à 100 µg/kg(patient)),
- Verrouillage clavier,
- Verrouillage capot pour les
PCA.
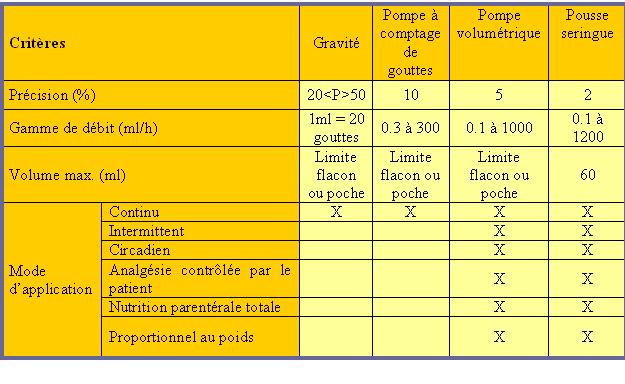
Tableau 1: comparatif des
différents systèmes de
perfusion [8]
II.7.
Matériovigilance
L’étude
du rapport de la
Commission Nationale de Matériovigilance
(CNM) entre 1996 et 1999 montrait que le nombre total de
déclaration pour ces 4
années était de 13589. En 1996, on dénombrait 1222
déclarations et en 1999,
5116. Sur ces 5116, 3440 concernaient des équipements. Sur le
cumul des 13589
déclarations, 5975 eurent des conséquences graves et les
équipements étaient
concernés dans 48,1% des conséquences graves et 2,2% des
décès.Dans les
principales causes retrouvées sur l’origine de l’incident ou de
l’accident, sur
les 10692 dossiers classés depuis 1996 sans distinction des
équipements, 30%
étaient dues à des défauts de conception et / ou
de fabrication, 15,6% à une
utilisation inadéquate et 14% étaient dues à des
défaillances techniques.
*
PCA : Analgésie Contrôlée par le Patient
NPT : Nutrition Parentérale Totale
III.
Contrôle
qualité - Maintenance
III.1.
Paramètres
mesurables
III.1.1
Débit
La mesure du débit
peut s’effectuer
grâce à une simple balance, une éprouvette ou
à l’aide d’un testeur spécifique
de perfusion.
Le
système par balance consiste à relever le volume d’eau
débité dans un temps
donné en mesurant la différence de poids.
La
précision de ce test est limitée pour les faibles
débits, contrairement aux
testeurs de perfusions qui peuvent contrôler des débits
allant jusqu’à 0,1 ml /
h.
Des débits
complémentaires peuvent
également être mesurés avec les testeurs de
perfusion, tels que le débit de
bolus, le débit de demande patient lors de la PCA.
III.1.2
Temps de
montée
Le temps de montée
est le temps
nécessaire pour atteindre le débit programmé dans
l’espace de tolérance du
constructeur.
Ce
paramètre est difficilement mesurable sans testeur
approprié.
Pour
les pousse-seringues, ce temps de montée est réduit par
un système de
rattrapage de jeu automatique, qui met en contact la seringue lors du
positionnement.
III.1.3
Occlusion
Dans
le but de protéger le patient, tout dispositif de perfusion doit
inclure une
alarme de pression d’occlusion. Cette alarme doit être
générée si la pression
interne du dispositif d’administration dépasse un seuil
préprogrammé.
Etant
donné que toute occlusion accompagnée d’une accumulation
de pression a
également pour effet de déformer la conduite
d’administration, un bolus est
emmagasiné dans cette conduite : il s’agit du « bolus
non
programmé ». C’est une quantité
aléatoire de liquide débitée rapidement et
qui n’est pas censée s’intégrer au débit de sortie
continu.
Un
tel volume non régulé étant susceptible de
constituer un risque pour le
patient, il convient de le mesurer en fonction du dispositif de
perfusion
(appareil et tubulure).
Il
est également possible de relever le temps de montée
d’occlusion.
III.1.4
Pression
Une
mesure de la pression peut être associée à la
perfusion. Celle-ci peut être
limitée par seuil et crée alors des alarmes d’occlusion
(comme décrit dans le
paragraphe précédent) ou par variations de pression. Ce
dernier mesure un
différentiel de pression positif ou négatif durant la
perfusion et déclenche
une alarme en cas de dépassement de ce seuil (ex :
système DPS de la
société Fresenius Vial). Cela permet d’anticiper la
détection d’un début
d’occlusion ou d’un débranchement de la ligne de perfusion.
Plus
le débit est faible et plus la montée en pression sera
lente, ce qui entraînera
un déclenchement tardif.
III.1.5
Mode
de relevé
En
plus des relevés classiques de débits instantané
et moyen, il est possible
d’effectuer des courbes en trompette. Elles consistent à
déterminer l’écart
entre le débit théorique et le débit moyen
calculé sur des périodes de temps
variables de 2, 5, 11, 19, 31 minutes.
Explication
sur la construction de la courbe :
Après
une mise en régime d’une heure, les valeurs sont relevées
toutes les 30
secondes.
Pour
la construction des points de la courbe à 2 minutes, il faut
faire la moyenne
des points sur les 2 minutes (5 premiers points, de t = 0 à t =
2min avec incrément
de 30s) et enregistrer cette valeur. Après avoir
décalé la fenêtre de moyenne
d’un point, soit 30 secondes, il faut reproduire le même calcul,
et le garder
en mémoire, et ainsi de suite jusqu'à la fin de
l’analyse. Des valeurs moyennes
relevées, les extrémités sont alors
reportées sur la courbe.
Pour
la courbe à 5 minutes, il faut reprendre les mesures sur 11
points etc.….
Il
faut faire de même pour 11, 19, 31 minutes.
Le
débit moyen calculé sur 2 minutes est l’image du
débit instantané de la pompe,
tandis que le débit moyen calculé sur 31 minutes est
représentatif du débit
moyen à long terme de la pompe.
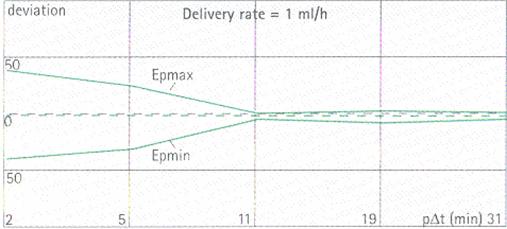
Figure 22 : Courbe en
trompette [8]
III.2.
Risques
et alarmes
Selon
la norme EN 60601-2-24 [9], les différents types d’alarmes
sont :
-l’alarme sonore doit
être capable de
produire un son de pression acoustique d’au moins 65 dB à 1m,
-l’alarme visuelle doit
continuer à
fonctionner pendant la période d’inhibition de l’alarme sonore
(texte en clair,
pictogrammes, code numérique, voyant rouge…).
La
durée d’inhibition de l’alarme sonore de l’appareil en
fonctionnement autonome
ne doit pas dépasser 2 minutes.
Le
délai maximum pour les pompes à perfusion en mode attente
est une heure.
III.2.1
Définitions
L’occlusion est une
obturation
totale ou partielle de la tubulure qui, en entravant
l’écoulement de la
solution perfusée, entraîne un risque de sous-dosage pour
le patient, un bolus
en levée d’occlusion, une surpression…
La pression de perfusion
est la
pression régnant dans la tubulure lors de la perfusion. Elle est
fonction de la
nature de la solution perfusée, de la température
ambiante, de la gauge du
cathéter, du débit de perfusion, …
L’occlusion amont est une
occlusion
de la tubulure en amont de la pompe (pince à roulette
fermée, filtre de la
chambre compte-gouttes bouché, prise d’air fermée sur
flacon).
L’occlusion
aval est une occlusion de la tubulure en aval de la pompe (plicature,
robinet
fermé).
III.2.2
Pompe à
perfusion – Risques et alarmes
Les
différentes alarmes présentes sur les pompes à
perfusion sont énoncées
ci-dessous :
·
détection
d’air,
·
contrôles
de la ligne : positionnement tubulure, insertion tubulure,
déconnexion
tubulure (chute de pression), porte ouverte, occlusion,
·
contrôles
de la perfusion : fin de perfusion proche, perfusion
terminée, flacon
vide, erreur de débit, programmation non confirmée, fin
de pause, volume limite
atteint,
·
contrôles
de l’appareil : porte ouverte, déconnexion secteur,
batterie faible,
batterie déchargée, erreurs techniques, autotest,
rotation moteur, maintenance
préventive,
·
détection
d’occlusion : aval et amont,
·
détection
des variations de pression de la ligne (augmentation et
réduction) permettant à
la fois une détection plus rapide d’une occlusion, ou une
détection d’une
déconnexion de la ligne de perfusion.
·
justesse
de débit.
L’alarme
de fin de perfusion se déclenche lorsque le Volume à
Perfuser (VAP) programmé
est atteint.
L’alarme
de poche vide est activée grâce à un capteur,
détecteur de gouttes, placé sur
la chambre compte gouttes de la tubulure.
L’alarme
de présence d’air : la norme NF EN 60601-2-24 [15]
concernant les règles
particulières de sécurité des pompes et
régulateurs de perfusion, ne donne pas
de valeur limite précise.
Sur
les pompes à perfusion, la sensibilité du
détecteur d’air est réglée de telle
sorte que l’alarme soit déclenchée en cas d’apparition
d’une bulle d’environ
0,1 – 0,3 ml.
L’alarme
d’occlusion amont se caractérise par :
•
la valeur de la dépression pour laquelle elle est
déclenchée, cette valeur
n’est pas réglable,
•
le délai de déclenchement est fonction du débit
(il est d’autant plus court que
le débit est élevé).
L’alarme
d’occlusion aval se caractérise par :
•
la valeur de la pression (appelée seuil) pour laquelle elle est
déclenchée,
•
le délai de déclenchement (compté à partir
du moment où l’occlusion a lieu et
celui où l’alarme est déclenchée).
•
le bolus en levée d’occlusion.
L’alarme
de déconnexion est déclenchée lorsque
survient une chute brutale de la
pression de perfusion. Ce peut être le cas par exemple si la
tubulure de
perfusion se désolidarise de la rampe de robinets en cas
d’occlusion.
L’alarme
de justesse de débit est déclenchée lorsqu’un
écart intervient entre le
débit de perfusion réel et celui qui a été
programmé.
L’alarme
de décharge batterie a deux fonctions :
- prévenir
l’utilisateur de la nécessité de trouver rapidement une
prise secteur si la
perfusion doit se poursuivre,
- éviter une
décharge profonde
de la batterie, préjudiciable pour sa durée de vie.
L’alarme
de décharge batterie est généralement
précédée d’une préalarme (ou alarme de
batterie faible) de 15 ou 30 minutes.
Les
alarmes techniques sont déclenchées en cas d’apparition
d’une anomalie de
fonctionnement dans les circuits électroniques de la pompe et
pouvant
constituer un risque pour le patient.
Ces anomalies peuvent
être détectées
pendant :
- l’autotest à la mise sous tension,
-
l’autotest
permanent pendant la perfusion (watchdog).
Certaines
d’entre elles peuvent entraîner un mauvais dosage : il y a alors
obligation
d’indiquer dans la notice le volume maximum délivré.
Elles
sont généralement affichées avec indication
codée du défaut rencontré.
Les
sécurités présentes sont :
-
autotest à la mise en route,
-
protection contre les coupures de courant par passage
systématique sur
batterie,
-
protection contre les chocs électriques,
-
positionnement de la tubulure,
-
protection contre les dépassements de débit de perfusion,
-
protection contre les injections d’air,
-
protection contre les volumes de bolus et l’occlusion,
-
dispositif anti-écoulement libre (clamp automatique),
-
verrouillage clavier,
-
verrouillage capot pour utilisation PCA.
III.2.3
Pousse-seringues
– Risques et alarmes
Les différentes
alarmes présentes sur
les pousses seringues sont énoncées ci-dessous :
-
débrayage mécanique,
-
contrôles de l’appareil : déconnexion secteur,
erreurs techniques,
autotest, rotation moteur, maintenance préventive,
-
contrôle perfusion : alarme et préalarme de fin de
perfusion, alarme
d’occlusion, alarme de non validation, alarme de fin de pause, alarme
et
préalarme volume limite, seringue vide,
-
alarme et préalarme de batterie déchargée,
-
alarme et préalarme d’occlusion,
-
alarme seringue mal installée.
La préalarme de
perfusion se
déclenche 5 minutes avant l’alarme de fin de perfusion ou
10% de la
capacité totale de la seringue.
L’alarme de fin de seringue
s’effectue
par reconnaissance d’une position précise du bras par rapport
à un point fixe
du boîtier de l’appareil. Cette position correspond à la
distance qui sépare la
face antérieure des ailettes de la face postérieure du
poussoir de la seringue.
Plusieurs solutions peuvent
être
envisagées. Toutes, cependant, font appel à un comptage
des pas du moteur de
l’appareil.
L’alarme de positionnement
de seringue
est activée lorsque la seringue n’est pas correctement
installée sur
l’appareil. Dans ce cas, la perfusion ne doit pas pouvoir être
commencée.
Les sécurités
présentes sont :
-
étanchéité,
-
protection contre les courants de fuites,
-
protection contre les chocs électriques,
-
protection contre le risque d’écoulement libre (maintien de
l’ailette seringue
et solidarisation du piston avec le poussoir),
-
fixation de la seringue,
-
protection contre les volumes de bolus et l’occlusion,
-
protection contre les dépassements de débit de perfusion,
-
protection intégrale de la seringue : ailettes seringue,
corps de la
seringue, tête de piston, système
antisiphon,
-
verrouillage capot pour utilisation PCA.
III.3.
Normes
et réglementations
Les normes, concernant la
perfusion
sont :
-
la norme EN 60601-1 (Sécurité des appareils
médicaux, règles générales) [11],
-
la norme EN 60601-1-2 (Compatibilité
électromagnétique) [12],
-
la norme EN 60601-2-24 (Règles particulières de
sécurité des pompes et
régulateurs de perfusion) [13].
Selon
la norme EN 60601-1 [11], le matériel de perfusion a des niveaux
de protections
contre :
-
les chocs électriques : classe II ou classe I,
-
les courants de fuites : type CF ou type BF,
-
les projections et pénétration de liquide : Niveau
IP 34 ou IP31, issue
de la 6011.
-
les appareils doivent être marqués CE, appartiennent
à la classe II b et sont
donc soumis à obligation de maintenance.
III.4.
Maintenance
et contrôle qualité
Dans
le cadre des obligations de maintenance, ces dispositifs sont soumis
à un
contrôle annuel.
Pour
cela, les constructeurs intègrent parfois dans leurs dispositifs
des
« alarmes maintenances ».
Celles-ci
se déclenchent en fonction d’un cycle horaire
préprogrammé et peut être
modifié. L’alarme provoquée ne bloque pas le
fonctionnement normal mais signale
à l’utilisateur qu’il est nécessaire d’effectuer la
maintenance. Celui-ci sait,
de cette manière qu’il doit transmettre l’équipement
dès que possible au
service maintenance.
En
plus de ces alarmes cycliques, l’enregistrement par codes de
l’historique de la
vie du dispositif est généralement intégré
à l’intérieur de celui-ci. Cela
permet au service biomédical de suivre les différentes
étapes, les erreurs
rencontrées, et le temps de fonctionnement depuis la
dernière maintenance.
De
plus, des logiciels de contrôle sont disponibles afin de se
connecter au
dispositif à contrôler, ils permettent en outre
d’avoir :
- des messages d'aide au
diagnostic de pannes,
- un affichage et un
contrôle des paramètres internes de l'appareil,
- une copie des
paramètres d'utilisation entre appareils,
- une séquence de test
assistée par boîte de dialogue,
- une édition d'un
rapport de contrôle,
- un enregistrement des
données de test,
- une mise à jour de
la date de maintenance,
- une exportation de
données vers une GMAO.
Pour répondre aux
besoins exprimés
suite à la publication du Décret 2001-1154, du 5
décembre 2001, relatif à
« l'obligation de maintenance et au contrôle
qualité des dispositifs
médicaux prévu à l'article L. 5212-1 du code de la
santé publique » [2],
le *SNITEM, l'AAMB, l'ABIF, l'ATD et l'AFIB ont eu la volonté de
se réunir et
de travailler ensemble à l'élaboration d'une série
de fiches modèles de
Contrôle Qualité pour certaines familles de dispositifs
médicaux. Ils proposent
notamment un document détaillant le contrôle
qualité minimal nécessaire
applicable à tous les dispositifs de perfusion [14].
*
SNITEM : Syndicat National de l'Industrie des Technologies
Médicales
AAMB :
Association des Agents de Maintenance Biomédicale
ABIF :
Association des Biomédicaux d’Ile de France
ATD :
Association des Techniciens de Dialyse
AFIB :
Association Française des Ingénieurs Biomédicaux
Ces fiches
définissent les critères
communs minimaux applicables à tous les produits d'une
même famille. Pour ce
faire elles listent les points à vérifier pour
évaluer le maintien des
performances revendiquées par le fabricant ainsi que le bon
fonctionnement des
alarmes et sécurités.
Retour
sommaire
|
|
|
Annexe 22 : Aperçu sur les
assistances circulatoires
APERÇU
SUR LES ASSISTANCES CIRCULATOIRES
I.
Définition
L’assistance circulatoire
mécanique permet de
suppléer l’action d’un ou des ventricules cardiaques chez des
Insuffisants
Cardiaques (IC) en attente soit d’une récupération, soit
d’une transplantation.
Il existe différents
Dispositifs
d’Assistance Ventriculaires (DAV) (extra ou intracorporels).
C’est une technique lourde
avec
risques de complications hémorragiques, thromboemboliques ou
infectieuses
II.
Principales
techniques
§
Ballon de
contre-pulsion intra-aortique (CPIA)
§
Les pompes
centrifuges
: Assistances Circulatoires Périphériques . Gauche,
Droite ou Biventriculaire.
Couplée à un oxygénateur =Extracorporeal Membrane
Oxygenation (ECMO).
§
Les pompes
axiales (Hémopump),
DAV intracorporels (Jarvik 2000
Heart, MicroMed DeBakey).
Assistances Gauches
§
Les pompes à
déplacement
:
ü
-DAV
extracorporels
Thoratec,
Abiomed, Berlin Heart (Assistances Gauche, Droite,
Biventriculaires) ;
ü
-DAV
intracorporels
Novacor
et le HeartMate Assistances Gauche Cœur artificiel Cardiowest
Assistance
Biventriculaire ;
Dans cet aperçu on
s’intéresse
uniquement à la pompe à Contre-Pulsion
Intra-Aortique (CPIA) objet
de la procédure d’achat.
II.1.
Pompe
à Contre-Pulsion
Intra-Aortique
(CPIA)
La
contre-pulsion est
composée d'un ballon de 30 à 40 mL monté sur un
cathéter qui peut être inséré
par abord chirurgical de l'artère fémorale ou par voie
percutanée.
Le ballon est monté de
l'artère fémorale dans l'aorte descendante,
immédiatement en aval de la
sous-clavière gauche.
Le ballon relié
à une console est
gonflé et dégonflé cycliquement par de
l'hélium, de manière synchronisé à
l'électrocardiogramme ou à la pression artérielle.
Pendant la diastole, le
ballon est gonflé, augmente la pression artérielle
diastolique et ainsi la
pression de perfusion coronaire. Il est dégonflé pendant
la systole, créant une
baisse de la pression artérielle induisant une diminution de la
post-charge
ventriculaire et ainsi une augmentation du débit cardiaque (la
pression de perfusion coronaire), il en résulte une
nette amélioration
de la balance énergétique du myocarde.( Figure
1)
Figure
1 : ballon de contre pulsion intra-aortique[16])
II.1.1.
Fonctionnement
du cathéter à fibre optique
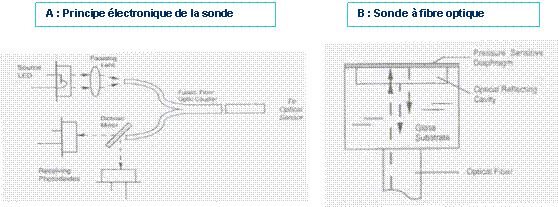
Figure 2
:principe de fonctionnement du cathéter à fibre optique
[17]
Une
source lumineuse du système électronique transmet la
lumière à la sonde à fibre
optique (figure 2 A).
Un capteur de
pression (figure 2 B) détecte les variations de pression
à l’aide d’une
membrane sensible, une quantité de lumière
proportionnelle à la pression est re
flétée,
ce qui permet d’avoir l’intensité lumineuse et donc à
l’aide d’une fonction de
transfert on peut remonter aux changements de la pression.
II.1.2.
Intérêt
du cathéter à fibre optique
§
Facilité
d’acquisition de la pression
artérielle
a.
Pas de maintenance
b.
Pas de recalibration du
zéro
§
Précision du capteur
§
Optimisation des
performances
a.
Pas d’interférences
électriques
b.
Pas d’artéfacts
§
Elimination
du délai de transmission vs système hydrostatique
conventionnel
|
|
Retour
sommaire