Avertissement |
Si vous arrivez
directement sur cette page, sachez que ce travail est un rapport
d'étudiants et doit être pris comme tel. Il peut donc comporter des
imperfections ou des imprécisions que le lecteur doit admettre et
donc supporter. Il a été réalisé pendant la période de formation
et constitue avant-tout un travail de compilation bibliographique,
d'initiation et d'analyse sur des thématiques associées aux technologies
biomédicales. Nous ne faisons aucun usage commercial et la duplication
est libre. Si vous avez des raisons de contester ce droit d'usage, merci de nous en faire part . L'objectif
de la présentation sur le Web est de permettre l'accès à l'information
et d'augmenter ainsi les échanges professionnels. En cas d'usage
du document, n'oubliez pas de le citer comme source bibliographique. Bonne
lecture... |
| MAITRISE
DE L'INSTALLATION ELECTRIQUE AU BLOC OPERATOIRE
|

Chtiha
Hanane
|
|
|

Cardinale
Fabien
|
Référence bibliographique à rappeler pour tout usage :
Maîtrise de l'installation électrique au bloc opératoire, Chtiha
Hanane, Aboulay Koné, Assier Yoann, Cardinale Fabien,
Projet "Management des Organisations Biomédicales",
MASTER Management des Technologies en Santé (MTS), UTC, 2007-2008
URL
: https://www.utc.fr ; Université de Technologie de Compiègne |
|
RESUME EN FRANCAIS
Dans
les établissements de santé, la dépendance électrique est extrême.
Compte tenu de sa dangerosité ainsi que des dégâts matériels et
humains survenus ces dernières années, le Ministère de la Santé
a réédité certains textes en y intégrant de nouvelles recommandations
pour améliorer la sécurité de l’environnement hospitalier. Ainsi,
ces nouvelles mesures appellent les responsables des établissements
de santé à réadapter l’architecture électrique de leurs structures
pour satisfaire la nouvelle réglementation, en particulier celles
définies dans la norme NFC 15-211 de août 2006, le décret 2007-1344
du 12 septembre 2007 et la circulaire DHOS/E4/2006/393 du 8 septembre
2006. Ces exigences concernent notamment les installations électriques
des blocs opératoires, la continuité électrique et la maintenance.
Leurs objectifs principaux sont d’assurer les soins dans des conditions
optimales, de sécuriser le patient et le personnel de santé en
particulier au bloc opératoire. Le processus de mise en œuvre de
la conformité de l’architecture électrique doit donc être la préoccupation
des services biomédicaux et techniques qui doivent s’assurer de
la bonne application de ces textes.
Mots clés: Sécurité électrique, Norme
NF C 15-211, Bloc opératoire.
|
|
RESUME EN ANGLAIS
In the hospital complex, the dependence on electricity is extreme. Taking
into account the risks and human and material damages which occurred
last year, the French department of health has republished some regulation
texts by integrating some new recommendations in order to improve
the security of healthcare establishments. Thus, these new measures
have hospitals readjust electrical systems to meet the new regulations,
in particular, those defined in the standard NF C 15-211 of August
2006, in the decree 2007-1344 of September 12th 2007, and in the
circular DHOS/E4/2006/393 of September 8th 2006. These requirements
focus on the electrical installation of the operating rooms, the
electrical continuity, and the maintenance. Their main goals
are to ensure the healthcare facility remains in optimal conditions
and to provide more reassurance to patients and healthcare staff,
especially in the operating room. The process of implementing
the conformity of electrical systems must be the concern of biomedical
and technical services, which must ensure the implementation of these
texts.
Key Words: Electrical
security, Standard NFC 15-21, Operating room.
|
Sommaire
Introduction
Chapitre I :
Les Risques Electriques
I.1) Données socio-économiques
I.1.1) Quelques
chiffres
I.1.2) Enjeu
de la sécurité électrique
I.2) Architecture de l’alimentation électrique à l’hôpital
I.2.1)
Présentation générale de l’alimentation électrique par le fournisseur
I.2.2)
Exemple d’un schéma synoptique d’une installation électrique interne à l’établissement
I.2.3)
Structure du réseau interne à l’établissement
I.3) Les corps humain et ses rapports avec l’électricité
I.3.1)
Contexte
I.3.2)
Physiologie humaine
I.3.3)
Les effets du courant électrique sur le corps humain
I.3.4)
Continuité électrique
I.4) Identification de la problématique de notre étude
Chapitre II : Processus
d’application de la nouvelle norme NF 15 211 au bloc opératoire
II.1) Lignes directrices émises par le Ministère de la
Santé et de l’Agence Française de Normalisation
II.1.1)
Présentation réglementaire et normative incontournable
II.1.2)
Classification des locaux à usage médical selon NF C 15 211
II.1.3)
Processus de mise en œuvre de la norme NF C 15 211
II.2) Les différences fondamentales entre la nouvelle NF
C 15-211 (août 2006) et l’ancienne NF C
15-211 (juin 1987)
II.2.1)
Comparaison de la fiabilité électrique
II.2.2)
Comparaison au
niveau des sources de remplacement, analyse du niveau de Criticité
II.2.3)
Analyse des risques
II.3) Les exigences
de la norme (avec analyse transversale intégrée)
II.3.1)
Protection contre les chocs électriques
II.
3.1.1) Mesure de protection par coupure automatique de l’alimentation
II.3.1.1.1)
La protection contre les contacts directs
II.3.1.1.2)
La protection contre les contacts indirects
II.3.1.1.3)
Coupure automatique de l'alimentation
II.3.1.1.4)
Protection par très Basse Tension Fonctionnelle (TBTF)
II.3.1.2)
Mesure de protection par isolation double ou renforcée
II.3.1.3)
Mesure de protection par séparation électrique
II.3.1.4)
Mesure de protection par très basse tension
II.3.1.5) Protections
complémentaires
II .3.1.5.1) Par dispositifs à courant différentiel – résiduel
II.3.1.5.2)
Liaison équipotentielle supplémentaire (LES)
II.3.1.6)
Schéma IT médical
II.3.1.7)
Protection par DDR HS
II.3.1.8)
Liaison équipotentielle supplémentaire
II.3.2)
Protection contre l’incendie
II.3.3) Protection contre l’explosion
II.3.4)
Limitation des perturbations électromagnétiques
II.3.5)
Sources de remplacement
II.3.6)
Protection contre les effets de la foudre
II.3.7) Maintenance, essais, vérification du réseau électrique des établissements
Chapitre III : Etat
de lieu et enseignements
III.2)
Résultats et analyse de l’enquête
II.2.1)
Synthèse générale
III.2.2)
Répartition du type de raccordement au réseau public
III.2.3) Evaluation du degré de satisfaction réglementaire des 14 établissements
de santé ayant répondu à l’enquête
III.2.4)
Critiques de l’enquête
Conclusion
Bibliographie
Annexe 1 Présentation du Questionnaire
envoyé aux services Biomédicaux
Introduction
Avec environ
1000 établissements de santé du secteur public, 1900 du secteur privé et
3455 salles d’opérations en 2004, le territoire Français est doté d’un
système de santé très développé [1]. De ce fait, les besoins en électricité
pour alimenter les établissements de santé représentent une bonne partie
de la consommation d’électricité annuelle de la France. Par exemple, en
2004, environ 34 TeraWattheures furent consommés soit près de 7% de la
consommation française totale qui est de 516 TeraWattheures [2]. Les 3220
transformateurs [1] utilisés dans les établissements de santé au service
de la sécurité électrique (soit en moyenne plus d’un par établissement)
révèlent l’importance des architectures électriques et de l’implication
hospitalière dans la maîtrise de l’électricité. Malgré tout, au cours des
deux dernières années, le ministère de la santé a enregistré 16 incidents
potentiellement graves liés aux circuits électriques dans les hôpitaux,
poussant même la sécurité électrique à devenir un enjeu politico-économique.
A ce propos, le Ministre de la santé a annoncé que «la poursuite de la
mise aux normes des établissements de santé constitue une des priorités
du plan Hôpital 2012 » [3]. En conséquence, la répétition des incidents
électriques entraîne la réédition régulière des textes réglementaires afin
de tenir compte des expériences passées pour éviter de répéter les mêmes
erreurs.
Ainsi pour garantir la sécurité du
patient, les responsables des établissements de santé doivent réadapter l’architecture
électrique de leurs structures pour satisfaire les nouvelles exigences réglementaires.
Dans le cadre du projet d’intégration intitulé « Maîtrise de l’installation
électrique au bloc opératoire », nous avons mené une recherche des principaux
textes concernant la sécurité électrique, pour en extraire les principales
recommandations et ainsi établir plusieurs processus visant à simplifier leur
mise en oeuvre.
Par conséquent, ce projet d’intégration
aura pour objectif de travailler sur l’aspect méthodologique des recherches
documentaires mais aussi de mesurer l’impact de cette nouvelle réglementation
sur les services biomédicaux. Trois grandes parties composent ce rapport
:
- Les généralités relatives aux risques
électriques (données socio-économiques, effets électriques sur le patient)
- La présentation approfondie de la nouvelle
norme NF C 15-211 d’août 2006 « Installations électriques à basse tension,
Installations dans les locaux à usage médical», applicable depuis février
2007.
- La réalisation d’une enquête sur la
conformité des établissements de
santé relative aux structures électriques.
retour sommaire
Chapitre I : Les Risques Electriques
I.1) Données socio-économiques
I.1.1) Quelques chiffres
Avec environ 1000 établissements
de santé du secteur public, 1900 du secteur privé en 2004 [1] et 3455 salles
d’opérations en 2004 [1], le système de santé Français est l’un des plus
développé dans le monde. En 2004, sa consommation représente 7% de la consommation
française soit une dépense annuelle d’environ 2,7 Milliards d’euros et le
parc d’équipement du milieu hospitalier disposait de 1245 groupes électrogènes
(générateur d’électricité) et les 1542 onduleurs de puissance supérieure
à 5 KiloVoltAmpères [1].
Cependant, les groupes électrogènes sont
en nombre insuffisant et ne permettent pas de satisfaire la réglementation
puisque les 2900 établissements doivent posséder au moins une source de remplacement
de 48 heures d’autonomie, sans oublier que certains d’entre eux en possèdent
souvent plusieurs. Ces quelques chiffres montrent l’importance de la
relation entre l’électricité et le monde de la santé. Le service interne
de l’hôpital est chargé de contrôler l’accès à l’énergie électrique (service
technique ou biomédical) doit donc composer chaque jour avec la notion de
sécurité électrique car dans les hôpitaux plus qu’ailleurs, le moindre défaut
peut engendrer des accidents mortels.
I.1.2) Enjeu de la sécurité électrique
La répétition des incidents
électriques entraîne régulièrement la réédition des textes afin de tenir
compte des expériences passées et ne plus reproduire les mêmes erreurs. Ainsi,
suite à l’incident survenu dans la nuit du vendredi 25 au samedi 26 septembre
1998 à l’hôpital Edouard-Herriot de Lyon [3], une panne électrique de deux
heures serait à l’origine de la mort d’au moins deux patients. Les conséquences
dramatiques de cet incident ont d’ailleurs entraîné la parution de la circulaire
du 6 octobre 1998 qui a rappelé combien il était important pour les établissements
de santé de se préoccuper de la sécurité électrique.
De même, le ministère
de la santé a enregistré 16 incidents potentiellement graves entre 2004 et
2005 [4] liés aux circuits électriques dans les hôpitaux. Le bureau d’ingénierie
et des techniques hospitalières de la DHOS (Direction de l’Hospitalisation
et de l’Organisation des Soins), reconnaît qu'il s'agit vraisemblablement
d'une sous-estimation car tous les établissements ne déclarent pas les problèmes
qu'ils rencontrent [4]. Le nombre important d'incidents a conduit la DHOS
à diffuser en mai 2005 une circulaire [5] rappelant les dispositions réglementaires
et les principes de la sécurité incendie. Le dernier incident en date, qui
est actuellement en cours d’expertise, est intervenu le 14 août 2007 à l’Hôpital
Européen Georges Pompidou(armoire électrique ayant pris feu)[7].
retour
sommaire
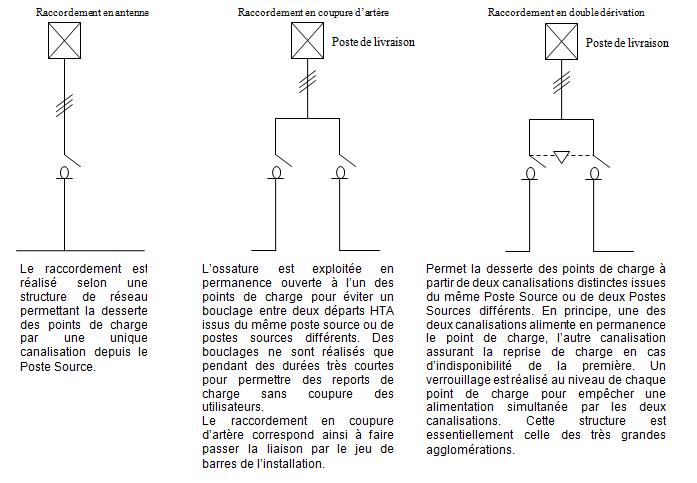
I.2) Architecture de l’alimentation électrique
à l’hôpital
I.2.1) Présentation générale de l’alimentation
électrique par le fournisseur
L’interaction entre
le réseau de distribution électrique local et l’établissement de santé, se
situe au niveau du raccordement de celui-ci au réseau Haute Tension de type
A (HTA) (moyenne tension de 1 à 50KV, la tension normalisée est de 15 à 20
KV). Ce réseau alimente des clients professionnels pour lesquels la puissance
à fournir est inférieure à 250 KVA. Il est le plus souvent souterrain en
zone urbaine et aérien en zone rurale. Le réseau HTA utilisé dans les établissements
de santé est constitué de câbles souterrains d’une tension de 20 KV utilisée
en boucle ouverte. Il est triphasé et exploité en antenne selon le schéma
1. Le choix des autres schémas 1 et 3 dépend de l’analyse entre le responsable
de l’établissement et le distributeur local pour définir la qualité
de l’alimentation électrique à fournir. Les établissements de santé peuvent
donc être alimentés par une ou deux alimentations distinctes afin d’assurer
la continuité électrique du réseau local. En cas de panne d’une alimentation
HTA, la seconde est mise en fonctionnement en moins d’une minute par un système
d’inverseur télécommandé depuis le poste de contrôle EDF (Figure 1).

Figure 1 : Poste de contrôle EDF : source
: http://www.edf.fr
Schéma
1 :
Schéma 2 :
Schéma 3 :
retour sommaire
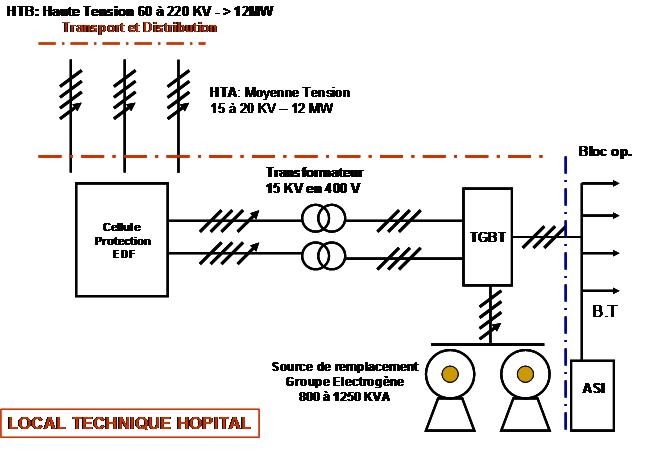
I.2.2) Exemple d’un schéma synoptique d’une installation
électrique interne à l’établissement
Figure
2 : Exemple d’un schéma synoptique d’une installation électrique interne
à l’établissement
retour sommaire
I.2.3) Structure du réseau interne à l’établissement
Le local
technique est installé au sein de l’établissement. Il est constitué des
éléments cités ci-dessous:
La cellule de raccordement HTA à l’hôpital
:
La cellule de raccordement HTA (Figure
2) représente la limite de propriété du distributeur électrique. Son entretien
incombe à l’établissement de santé. Bien qu’elle soit située dans l’établissement,
elle est manœuvrée par les services techniques du distributeur. Son accès
est interdit aux autres personnels de maintenance de l’hôpital. Cette cellule
renferme les points de raccordement de l’arrivée du réseau HTA et les protections
pour les transformateurs de puissance et disjoncteurs de protection générale.
La maintenance préventive de ces cellules
est effectuée tous les trois ans et répond aux niveaux 4 et 5 de maintenance
:
Figure 2 : Cellule de raccordement du réseau HTA
du CH Compiègne : Photo stagiaire MTS-UTC
Niveau
4 :
Actions dont les procédures impliquent
la maîtrise d’une technique ou technologie particulière. Ce sont en général
tous les travaux importants de maintenance corrective ou préventive (les
réparations ou remplacement de composants, des réparations spécialisées et
la vérification des appareils de mesures). Ces travaux sont effectués par
un technicien ou une équipe spécialisée.
Niveau 5 :
Concerne toutes les opérations dont les
procédures impliquent un savoir-faire, faisant appel à des techniques ou
technologies particulières, des processus et/ou des équipements de soutien
industriel (rénovation, reconstruction). Ces opérations sont effectuées par
le constructeur. [8]
Les Transformateurs
Les transformateurs (Figure 3) servent
à transformer la haute tension (HTA) de 20 KVA en basse tension (BTA) 400V.
Leur installation est souvent doublée afin de fournir une alimentation globale
de 800 V repartie selon les besoins de l’établissement de santé. Tous les
trois ans, il doit être effectué un contrôle de serrage des connexions HTA
et BT, les tests de fonctionnement des dispositifs de protection, la vérification
du fonctionnement des déclenchements ainsi que le report d’alarme et l’analyse
du diélectrique tous les trois et cinq ans [8].

Figure n°3 : Transformateurs HTA/BT du CH Compiègne :
Photo stagiaire MTS-UTC
retour sommaire
Le Tableau Général de Basse Tension (TGBT)
Le réseau
de distribution interne se résume au TGBT (Figure 4). Une panne sur cet
élément prive l’établissement de santé d’électricité pendant la durée de
sa réparation sauf si celui-ci est redondant. Il doit donc être protégé
contre les foudres compte tenu de sa sensibilité. Il pilote le démarrage
ou l’arrêt du ou des groupes électrogènes lorsqu’il détecte une absence
ou présence de tension du réseau local en un temps très court grâce au
système d’inverseurs normal/secours. Il facilite l’exploitation de la redondance
des transformateurs HTA/BTA et palie à la défaillance d’un transformateur.
Le TGBT est composé des disjoncteurs de commande débrochables dont certains
sont motorisés et commandés par batteries. Son exploitation et sa maintenance
doivent être effectuées avec le minimum de perturbations pour les utilisateurs.
Il est choisi selon l’exploitation, l’évolutivité des installations, de
la sécurité des intervenants et de l’environnement.

Figure 4 : TGBT du Ch Compiègne : Photo stagiaire
MTS-UTC
retour sommaire
Le groupe électrogène
(GE):
Les groupes électrogènes (Figure 5) sont
constitués :
- D’un moteur alternatif
à combustion interne produisant une énergie mécanique
- D’une génératrice convertissant
cette énergie mécanique en énergie électrique
- D’éléments de transmission
de l’énergie mécanique (accouplement, réducteur, multiplicateur)
- D’éléments de montage
et de support.
Les GE servent à produire de l’électricité.
Ils sont utilisés pour alimenter les installations sensibles en cas de perte
de la source électrique normale. Ils ont une puissance de 800 à 1250 KVA et
peuvent être doublés selon les besoins ou la stratégie des établissements.
Figure 5 : Groupe électrogène du CHR d’ Orléans :
Photo stagiaires MTS-UTC
retour sommaire
Alimentation
Sans Interruption (A.S.I) Statiques :
Les ASI statiques
(Figure 6) sont communément appelées souvent « onduleur » qui
n’est rellement qu’un élément de l’ASI. La réserve d’énergie est constituée
par des batteries d’accumulateur ayant une autonomie variant de 10 min
à 30 min selon le nombre de batteries. Elles servent à produire de l’énergie
électrique pour les activités répondant au 1er niveau de criticité (activités
ne supportant aucune coupure d’alimentation électrique, dont fait parti
le bloc opératoire). Elles assurent l’autonomie et le temps du démarrage
du groupe électrogène [8]. Le plus souvent, les ASI utilisées ont une puissance
variant de 15 à 40 KVA pour répondre aux exigences de l’alimentation continue
et la fourniture d’une tension stable pour l’exploitation des dispositifs
électro-médicaux.
Ces appareils sont redondants, certains
sont installés pratiquement près de toutes les zones critiques. Ils alimentent
directement les prises identifiées par la couleur rougeau bloc opératoire.

Figure 6: ASI statique au CH Compiègne : photo
stagiaires MTS-UTC
retour sommaire
La réglementation
Toute cette architecture doit donc respecter
la réglementation en vigueur afin d’assurer la fiabilité de l’installation
électrique. Le tableau 1 rassemble les textes réglementaires relatifs à la
sécurité électrique.
Norme ou Texte |
Applications |
NFC
13-100 |
Raccordement
au réseau de distribution HTA (15 à 20 000 V) |
NFC
13-200 |
Relative
aux installations électriques haute tension |
NFC
14-100 |
Raccordement
au réseau de distribution BTA (400V) |
NFC
15-100 |
Relative
aux installations électriques basse tension |
NFC
15-211 |
Relative
aux installations électriques basse tension dans les locaux à
usage médical |
NF
X 60-010 |
Relative
aux concepts et définitions des activités de maintenance |
UTEC
18-510 |
Relative
aux instructions générales de sécurité d’ordre électrique |
UTEC
18-540 |
Relative
aux instructions générales de sécurité d’ordre électrique destiné
au personnel habilité basse tension |
NF
EN 60439-1 |
Relatif
à la conformité des TGBT |
NFC
17-100 et 17-102 |
Relatif
aux dispositifs de protection contre la foudre |
NF
ISO 8528-1 à NF ISO 8528-7 |
Relatives
aux exigences de conformité des groupes électrogènes |
NF
S 61-940 |
Relatives
aux alimentations électriques de sécurité (AES) |
Arrêté
du 17 janvier 1989 |
Du
Ministère de l’industrie portant approbation de l’UTEC 18-510 |
Arrêté
du 7 janvier 1993 |
Relatif
aux caractéristiques du secteur opératoire mentionné à l’article
D 712-31 du CSP pour les structures pratiquant l’anesthésie ou
la chirurgie ambulatoire visée à l’article R. 712-2-1 |
Arrêté
du 3 Octobre 1995 |
Relatif
aux modalités d’utilisation et de contrôle des matériels et des
dispositifs médicaux assurant les fonctions et actes cités aux
arts. D. 712-43 et D. 712-47 |
Arrêté
du 14 avril 1995 |
Relatif
aux conditions techniques de raccordement au réseau public des
installations de production autonome d’énergie électrique |
Arrêté
du 25 avril 2000 |
Relatif
aux locaux de pré- travail, de travail et aux dispositifs médicaux
et aux examens pratiqués en néonatalogie et à la réanimation
néonatale, à l’obstétrique |
Tableau 1 : Synthèse des différents textes
relatifs à la sécurité électrique
retour
sommaire
I.3) Les corps humain et ses rapports avec l’électricité
I.3.1) Contexte
Le risque
électrique prend naissance avec l’action du travailleur dans son milieu
de travail. En 2005, 7 accidents d’origine électrique furent enregistrés
dans les établissements de santé Français, générant 203 heures d’arrêts
maladies [9]. Ce chiffre tient compte des acteurs intervenant activement
sur le réseau électrique, néanmoins dans les centres de soins, le patient
est généralement endormi et est incapable de ressentir une agression électrique.
Le patient est soumis à deux dangers
principaux :
• L’arrêt de l’alimentation
électrique qui ne permet plus de poursuivre les soins.
• Un choc électrique dû
à un dispositif médical ou un opérateur.
Pour comprendre la susceptibilité électrique
du patient au bloc opératoire, il est nécessaire de parcourir les caractéristiques
résistives et de susceptibilité électrique du corps humain.
I.3.2) Physiologie humaine [10]
Le corps
humain se laisse parcourir par le courant électrique avec plus ou moins
de facilité suivant sa propre résistance électrique qui représente l’obstacle
de la peau et des tissus intérieurs qui s’opposent au passage du courant. La
peau constitue la barrière la plus efficace à la pénétration du courant
à l’intérieur du corps et sa résistance électrique varie en fonction :
- De son état de surface (peau sèche, humide,
imprégnée de produits chimiques…).
- De son épaisseur (peau fine ou calleuse).
Pour une
peau sèche et fine, au-delà d’une tension électrique que l’on peut estimer
à 40 ou 50 volts, la barrière isolante cède et le courant augmente très
rapidement, il n’est alors plus limité par la résistance des tissus et
liquides internes qui est faible par rapport à celle de la peau. On peut
estimer cette résistance à 300 Ohms environ pour un adulte. Les effets
du courant électrique diffèrent selon l’intensité du courant comme le montre
le tableau 2.
Courant
(milli
ampère) |
Effets
Physiologiques |
0.05 |
Perception
sensorielle au niveau de la langue |
0.8 |
Perception
cutanée pour la femme |
1 |
Perception
cutanée pour l’homme |
4 |
Perception
cutanée douloureuse |
8 |
Impossibilité
de lâcher pour 0.5% des individus |
12 |
Seul
de lâcher, seuil de brûlure pour une surface de 1 mm2 |
16 |
Impossibilité
de lâcher pour la quasi-totalité des individus |
20 |
Possibilité
d’asphyxie ventilatoire si durée > 3 mm |
50 |
Possibilité
de fibrillation si durée >2s |
100 |
Possibilité
de fibrillation ventriculaire si durée > 0.5s |
200 |
Fibrillation
ventriculaire à 50 % si durée > 0.5s |
500 |
Fibrillation
ventriculaire quasi certaine pour durée > 0.5s |
Tableau
2 : Les Effets physiologiques du courant électrique sur le corps humain
: [11]
Nous retiendrons dans ce tableau que le
plus petit courant électrique est ressenti au niveau de la langue et est de
50 microampères.
retour sommaire
I.3.3) Les effets du courant électrique sur le
corps humain
Le corps humain peut être considéré comme
un récepteur électrique et la gravité des dommages corporels provoqués par
le courant électrique résulte de la conjugaison de plusieurs facteurs concomitants.
• Valeur de l’intensité
du courant électrique circulant à travers le corps humain, valeur qui dépend
elle-même de la source d’énergie électrique (puissance, tension) et du milieu
dans lequel s’exerce habituellement l’activité du travailleur (emplacement
de travail isolant ou très conducteur).
• Durée de passage du
courant électrique à travers le corps humain.
• Trajet du courant dans
l’organisme suivant que le contact s’établisse entre deux mains ou entre
une main et les pieds.
• Susceptibilité particulière
de la personne soumise à l’action du courant électrique : corpulence, électrisation
invasive (patient…).
Il y a deux modes de manifestation qui sont
simultanés et dont le poids varie selon les circonstances [13]:
U = R . I (effet excito moteur électrisation)
W = R . I2 .t (effet thermique Brûlure)
Les manifestations électriques encourues
par le corps humain sont alors multiples et sont regroupés dans le tableau
ci-dessous :
Fibrillation |
Trouble
du rythme cardiaque caractérisé par des contractions rapides, désynchronisées
et totalement inefficaces causées par une activité électrique désordonnée
des fibres musculaires cardiaques. |
Electrisation |
Effet
du passage d’un courant électrique à travers l’organisme |
Electrocution |
Effet
mortels du passage d’un courant électrique à travers l’organisme. |
Tétanisation |
Contraction
musculaire prolongée et involontaire sans possibilité d’exercer
une commande motrice volontaire. |
Brûlures |
Les
brûlures électriques superficielles peuvent se manifester pour
les intensités de l’ordre de 10 milliampères maintenu pendant quelques
minutes |
Tableau 3 : Quelques définitions relatives aux
différents accidents électriques sur le corps humain [12]
retour sommaire
Dans l’organisme,
le courant électrique suit des trajets préférentiels qui passent par les
organes offrant le moins de résistance : le cœur, les poumons, les reins.
Des contacts établis entre deux doigts d’une même main n’offriront qu’un
court trajet limité à la main, alors qu’une liaison entre les deux mains
intéressera la totalité du thorax, c'est-à-dire le cœur et les poumons comme
le montre le tableau 4 ci-dessous :
Facteurs |
Trajets |
1,5 |
Poitrine à Main
gauche |
1,3 |
Poitrine à Main
droite |
1 |
Main
gauche à pied
gauche, ou pied droit à deux
pieds, ou des deux mains à deux
pieds |
0,8 |
Main
droite à pied
gauche, ou à pied
droit ou à deux
pieds |
0,7 |
Dos à main
gauche |
0,4 |
Main
gauche à main
droite |
0,3 |
Dos à main
droite |
0 |
Pied
droit à pied
Gauche |
Tableau 4 :
Facteurs de courant de cœur indiquant la pondération des intensités de courant
traversant le cœur en fonction des trajets CEI 60601
Le cœur étant
situé à gauche du thorax, nous comprenons le facteur de pondération le
plus important (1,5) lorsque le trajet du courant passe de la poitrine
à la main gauche, celui–ci passe à travers le cœur et les poumons sans
que le trajet du courant ne soit diffusé dans les tissus car le trajet
est court (poitrine main gauche)
retour sommaire
Voici les deux effets les plus graves du
courant sur le corps humain :
Arrêt respiratoire = tétanisation
et blocage des muscles respiratoires,
intercostaux et diaphragme =>
asphyxie
- ordre de grandeur : 20 à 30 mA à 50/60
Hertz pendant 2 à 3 minutes.
Arrêt circulatoire = arrêt total
du coeur ou fibrillation cardiaque
- Ordre de grandeur : 100 à 500 mA à 50/60
Hz + probabilité maximale pendant la repolarisation ventriculaire (phase ascendante
de l’onde T)
- Pour l’Homme (70 Kg, 50 % de la population)
:
Imini de fibrillation = KT-0,5 avec : T
= temps d’application = 10 millisecondes à 5 s
K = constante de 185 à 116 mAs-2
Ces notions
de trajet du courant électrique dépendent de la corpulence de l’individu
car le débit d’électrons parcourant le thorax, et donc les organes sensibles
(cœur, poumons), utiliseront une section d’autant plus importante (diffusion)
que la distance parcourue dans les tissus est importante. Ici nous
discriminons donc la vulnérabilité d’un nouveau né par rapport à celle
d’un adulte obèse. En effet, ce dernier diffusera d’avantage le courant,
diminuant ainsi, dans un volume considéré, le flux d’électrons et donc
son effet destructeur.
Mais au bloc opératoire, le cœur du patient
peut être touché par des dispositifs médicaux d’une manière invasive comme
avec le bistouri électrique. Il ne faut donc plus considérer la corpulence
du patient mais un contact électrique direct sur le cœur. Ces courants
sont transmis au patient sous la dénomination de courants de fuite. La
probabilité des manifestations physiologiques est fonction de l’intensité
du courant de fuite appliqué sur le corps, la figure 7 représente la probabilité
de fibrillation ventriculaire en fonction du courant direct qui lui est appliqué.
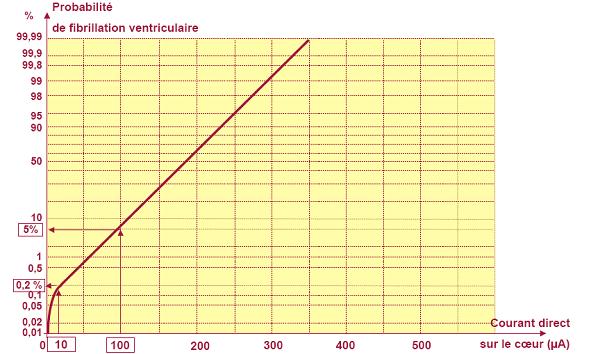
Figure
7 : Probabilité de fibrillation ventriculaire en fonction de l’intensité
du courant appliqué sur le cœur [11 & 20]
Au regard
de ce graphique, un courant de 10 μA suffit à générer une défibrillation
dans 0.2% des cas. La norme NF EN 60601-1 [11] précise, pour les
dispositifs de type CF (à entrée flottante et à protection électrique patient
maximale) utilisé en cardiologie, que le courant de fuite patient ne doit
pas excéder 10 μA dans les conditions normales et 50 μA dans les conditions
de premier défaut (Cf. Schéma IT médical qui évite la coupure de courant
lorsqu’un défaut d’isolation apparaît, voir partie II.3.1.6 p33). Autrement
dit, dans les conditions normales (sans défaut) le risque accepté par cette
norme est un courant de 10 μA et donc une probabilité de 0.2% de fibrillation
cardiaque et de 1% en cas de premier défaut. Par cette remarque,
nous comprenons tout l’intérêt de résoudre le plus rapidement possible
le premier défaut électrique survenant sur une structure IT médicale.
retour sommaire
I.3.4) Continuité électrique
- Le 14 Août 2007, pour une raison qui
reste à déterminer, une armoire électrique prend feu dans le sous sol de
l’HEGP (Hôpital Européen Georges Pompidou) [7]. Cette armoire qui alimentait
deux des quatre secteurs de l’hôpital, a rencontré une situation de première
criticité. Selon « le quotidien du médecin n°8205 » aucun blessé n’est à
déplorer en revanche la moitié des services fut plongée dans le noir, et
deux semaines après l’incident, certains
étaient toujours dépourvus d’alimentation électrique. Par chance
l’incendie n’aura pas trop perturbé les conditions de travail car le programme
d’été est traditionnellement allégé durant les congés. Actuellement, cet
incident est en cours d’expertise et selon les dernières déclarations du
6 décembre 2007 de Perrine COLLET, responsable du Service & Relation
internationales de l’HEGP ; « Aucune autre déclaration ne peut être émise
dans l’attente des résultats de l’expertise».
- Aussi, suite à l’accident survenu dans
la nuit du vendredi 25 au samedi 26 septembre 1998 à l’hôpital Édouard-Herriot
de Lyon qui doit être le second en importance au niveau national [3], une
panne électrique de deux heures est à l’origine de la mort d’au moins deux
patients. Les conséquences dramatiques de l’incident électrique
ont entraîné la parution de la circulaire du 6 octobre 1998 qui a rappelé
combien il était important pour les établissements de santé de se préoccuper
de la sécurité électrique.
Le patient assisté par des dispositifs
médicaux (DM) lors d’une intervention au bloc opératoire, peut être exposé
à une insécurité due à une coupure de l’alimentation électrique.
Pour pallier à ce genre d’incident électrique,
le premier principe de précaution à prendre concerne l’application de la
réglementation et des normes. Les installations électriques doivent en effet
les satisfaire et être vérifiées à une périodicité adéquate.
Type
de domaine |
Description |
TBT |
Domaine
Très Basse Tension ( <50 Volts ) |
BTA |
Domaine
Basse Tension A ( 50 V< tension < 500 V ) |
BTB |
Domaine
Basse Tension B ( 500 V< tension < 1 000 V ) |
HTA |
Domaine
Haute Tension A ( 1 000 V< tension < 50 000 V ) |
HTB |
Domaine
Haute Tension B ( >50 000 V ) |
Tableau 5 : Classification des installations
électriques en fonction des tensions qu’elles transportent.
Le personnel intervenant sur les différents
domaines des installations électriques devra être habilité par des organismes
certifiés.
retour sommaire
I.4) Identification de la problématique de notre
étude
La sécurité
électrique est donc fondamentale au sein d’un établissement de santé comme
il a été constaté au travers de la susceptibilité électro-physiologique
du corps humain mentionné dans la première partie. Une question se pose
:
Comment prévenir les risques électriques
afin d’assurer la sécurité des actes opératoires ?
Si une comparaison devait être faite,
la sécurité électrique serait une grande chaîne constituée de beaucoup de
maillons différents. Mais finalement, le patient subit le transfert d’énergie,
il devient de ce fait un maillon capital de la chaîne qui le place au centre
des débats. La mission prioritaire d’un établissement de santé est donc de
prévenir le patient des chocs électriques et de poursuivre les soins en cas
de panne. En effet, l’impédance électrique de la peau constitue dans certaines
limites une protection contre les effets du courant. Cette protection disparaît
lors de certains examens ou traitements invasifs (par exemple lorsqu’on insère
des parties d’appareils dans le corps du patient). Ainsi, pour pouvoir traiter
la protection contre les chocs électriques, la fiabilité de l’alimentation
électrique doit également être développée : il faut donc assurer la continuité
électrique puisque l’on doit disposer de toutes les ressources nécessaires
afin de veiller à l’intégrité du patient. Nous avons par conséquent décidé
de nous centrer sur l’étude de la fiabilité de l’installation électrique
destinée à alimenter les dispositifs médicaux au bloc opératoire.
Les ingénieurs biomédicaux doivent donc
se conformer aux exigences et aux recommandations à travers les circulaires
et les normes. La réglementation est ainsi sans cesse mise à jour afin de
coller au plus près à la « réalité du terrain ». Les accidents rencontrés
par les établissements de santé sont le moteur des révisions des textes entraînant
leur réédition dans le but de pallier à tous ces risques. Par exemple, et
pour n’en citer qu’une, la norme NF C 15-211 de juin 1987 [14] fut mise à
jour en Août 2006 [15] Le monde normatif est donc en perpétuel mouvement:
Face à ce besoin prioritaire des établissements
de santé, nous nous sommes impliqués dans la recherche des principaux textes
concernant la sécurité électrique dans les blocs opératoires pour en dégager
les principaux pour établir un processus visant à simplifier leur lecture.
L’un des textes les plus importants à
étudier est la Norme NFC 15-211 de août 2006. En effet, cette dernière fut
rééditée il y’a peu de temps et est applicable depuis février 2007. Par contre,
l’étude de cette norme à elle seule n’a pas de sens si elle est dépourvue
de son contexte législatif. En conséquence, nous avons également choisi d’étudier
la DHOS de septembre 2006 [6], l’arrêté du 3 octobre 1995 [16] et le
décret de septembre 2007 [17].
En parallèle de l’étude de ces textes,
une enquête fut élaborée et envoyée à différents établissements de santé
afin de connaître, à l’heure actuelle, leur niveau de conformité à ces différents
textes.
Un QQOQCP ci après (outil qualité)
a permis de dégager la problématique de l’étude :
Donnée d’entrée : Comment
prévenir les risques électriques afin d’assurer la sécurité des actes opératoires
?
Qui? |
- Patients.
- Personnel
médical & paramédical.
- Agents
de maintenance (électrique) |
Quoi ? |
- Risque
d’électrocution
- Ruptures
de continuité électrique |
Ou ? |
Bloc opératoire |
Quand ? |
Toujours |
Comment ? |
Satisfaire aux
exigences (circulaires) et recommandation (normes). |
Pourquoi ? |
Assurer la continuité
de soins et diminuer les risques d’accidents. |
Donnée de sortie : Comment
aider les établissements
de santé à satisfaire la Norme NF C 15-211 relative à la sécurité et à la continuité
électrique ?
retour sommaire
Chapitre II)
Processus d’application de
la nouvelle norme NF 15 211 au bloc opératoire
II.1) Lignes directrices émises par le Ministère
de la Santé et de l’Agence Française de Normalisation
II.1.1) Présentation réglementaire et normative
incontournable
Arrêté du 3 octobre 1995 [16] relatif
aux modalités d’utilisation et de contrôle des matériels et dispositifs
médicaux.
Définition d’un Arrêté : Décision exécutoire
qui émane d'une autorité administrative et qui peut avoir une portée générale
(par ex. exécution d'une loi) ou individuelle (par ex. nomination d'un fonctionnaire).
Il oblige l’exploitant de disposer d’un
plan palliatif en cas de défaillance de l’alimentation électrique et en gaz
à usage médical. La continuité des soins doit être effective jusqu’à
la sortie du patient de la salle de surveillance post-interventionnelle.
Les procédures permettant l’activation des dispositifs de relestage (mécanismes
de suppléance en électricité) doivent être écrites et révisées tous les semestres.
La circulaire n° DHOS/E4/2006/393 du 8 septembre
2006 [6] relative aux conditions techniques d’alimentation électrique
des établissements de santé publique et privée mentionne les points suivants
:
Définition d’une circulaire : Les circulaires
émanant d'un ministre, dont beaucoup ont pour fonction d'aider à l'interprétation
d'un texte législatif, ne peuvent avoir qu'un usage administratif interne
et ne créent pas le droit.
- Le distributeur n’ayant pas d’obligation
de résultats, les établissements sensibles (laboratoire, bloc opératoires,
urgences, réanimation…) doivent obligatoirement se doter de source(s) autonome(s)
de remplacement.
- L’exploitant doit s’assurer auprès de
son distributeur d’énergie que l’établissement est relié au réseau HTA en
structures dites « en coupure d’artère » ou en « double dérivation » ou d’une
alimentation par 2 lignes « en antenne » individualisées issues de deux postes
sources différents.
- Conseille l’application de la norme
NFC 15211 relative aux installations électriques à basse tension dans les
locaux à usage médical.
- Maintenance et intervention doivent
être archivées.
- Chargeurs
et batteries nécessaires à la motorisation du disjoncteur de couplage
des groupes électrogènes doivent être installées en redondance l’un de
l’autre.
- La périodicité des essais des installations
de secours ne doit pas excéder 1 mois, elles doivent être réalisées dans
les conditions réelles de fonctionnement.
- Un chargé d’exploitation de la chaîne
de distribution en énergie doit être clairement identifié.
- Une analyse des risques doit être
menée pour mettre en œuvre des contre mesures immédiates.
- Les personnes intervenant sur la chaîne
de distribution en énergie doivent être habilitées.
- Mettre en place une organisation de
gestion de crise en tenant compte des préparations techniques aux risques
électriques, la rédaction d’un guide des conduites à tenir ainsi que sa
formation sous jacente. Cette cellule de veille doit s’articuler avec le
plan blanc; une formation, révision et évaluation des procédures sont obligatoires.
retour sommaire
Décret n°2007-1344 du 12 septembre 2007 [17]
relative à la modernisation de la sécurité civile.
Définition d’un Décret : Décision écrite
de l'exécutif, dont les effets sont analogues à ceux d'une loi.
Ce présent décret élargit le périmètre
d’application de l’obligation de maintenir la continuité électrique dans
tous les établissements médicaux-sociaux. En effet, elle s’applique à tous
les établissements qui assurent un hébergement collectif à titre permanent
et des soins pris en charge en tout ou partie par l’assurance maladie. Aussi,
elle oblige les points fondamentaux suivants :
- Garantir la sécurité en cas de défaillance
des réseaux de distribution d’énergie électrique.
- Assurer la continuité électrique pendant
48 heures au moins.
- Prévoir des mesures permettant d’assurer
la sécurité des personnes hébergées en cas de défaillance des réseaux d’énergie.
- Ecrire les mesures prévues en cas de
défaillance des réseaux d’énergie.
- Au regard des niveaux de criticité des
activités médicales dans les établissements de soins (hôpitaux…) et ceux
dispensés dans les établissements médicaux sociaux (maisons de retraites…),
une étonnante répartition des délais d’application du présent décret, (Art.3,)
stipule que les établissements de soins disposent d’un délai de 5 ans alors
que les établissements médicaux sociaux disposent de 2 ans pour appliquer
ce décret.
Norme NF C15-211 Août 2006 [15]
Définition d’une norme : Document établi
par consensus et approuvé par un organisme reconnu, qui fournit, pour des
usages communs et répétés, des règles, des lignes directrices ou des caractéristiques,
pour des activités ou leurs résultats garantissant un niveau d'ordre optimal
dans un contexte donné. »
Dans le cas général, un fabriquant ou
un prestataire de service n'est pas obligé de suivre une norme. Elles peuvent
cependant être imposées par un donneur d’ordre pour la réalisation d’un contrat.
Dans certains cas, le droit peut imposer l'utilisation d'une norme.
Citée pour son application dans la circulaire
n° DHOS/E4/2006/393 du 8 septembre 2006, la norme NF C 15-211 de août 2006
remplace celle de juin 1987. Elle contient les prescriptions destinées
à assurer la sécurité électrique des personnes dans les locaux à usage médical. Elle
est effective pour tous les travaux effectués après le 31 janvier 2007.
L’Agence Française de Normalisation (AFNOR) à joint en annexe à cette norme
NF C 15-211 de août 2006 la circulaire DHOSE/E4/2005/295 du 30 mai 2005
[5]. Cette circulaire a pourtant été révisée, il faut donc considérer la
circulaire n° DHOS/E4/2006/393 du 8 septembre 2006 [6].
retour sommaire
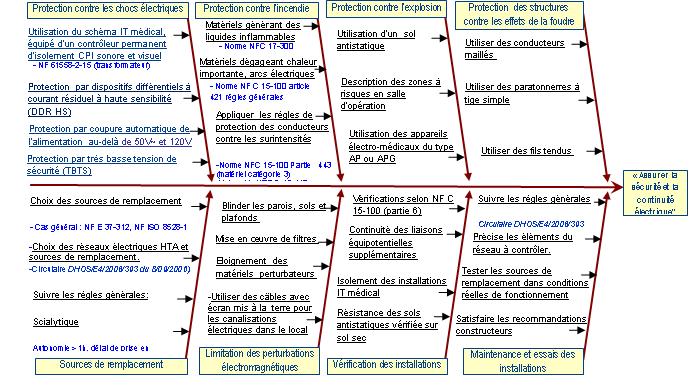
Avec l’ensemble des normes transversales
citées dans la norme NF C 15-211, cette dernière parcourt les recommandations
relatives aux items abordés dans le processus figure 8.
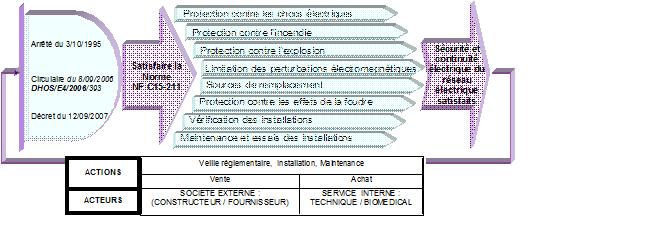
Figure
8 : Processus introduisant les chapitres de la norme NFC15211 ainsi que
ses interactions avec les autres textes réglementaire.(Si la figure
8 n'est pas lisible,
cliquer ici)
retour sommaire
L’étude de la norme NF C 15-211 est conséquente
car elle intègre un nombre important de normes transversales. La
partie suivante explique les points normatifs délicats et transforme la
norme NF C 15-211 en processus afin de parcourir les recommandations normatives
essentielles (Figure 9).
Les principaux processus intégrés dans le
management de la sécurité électrique peuvent être schématisés sous la forme
d’une cartographie des processus:
Figue 9
: Activités participant à satisfaire la sécurité électrique selon la norme
NFC 15-211 :
retour sommaire
II.1.2) Classification
des locaux à usage médical selon NF C 15 211
Les activités médicales sont classées en
trois niveaux de criticité selon le temps de coupure admissible pour l’alimentation
des activités concernées :
Figure
10 : Les niveaux de criticité
retour sommaire
Voici un exemple de classification des activités
médicales les plus courantes, les exemples sont issues de la norme NFC 15-211
:
Activité |
Equipements |
Niveau
1 |
Niveau
2 |
Niveau
3 |
Bloc
opératoire |
Salle
d’opération |
Respirateur,
Moniteur de surveillance, Bistouri électrique, Défibrillateur,
Pompe à perfusion, Table d’opération, Scialytique |
X |
|
|
Salle
surveillance post-interventionnelle |
Respirateur,
Moniteur de surveillance |
|
X |
|
Bloc
obstétrical |
|
X |
|
|
Salle
d’accouchement |
ECG, Respirateur,
Scialytique, Défibrillateur |
|
X |
|
Anesthésie |
Respirateur |
X |
|
|
Réanimation |
Respirateur,
Moniteur de surveillance |
X |
|
|
Unité
de soins intensifs |
|
X |
|
|
Service
de prématurés |
|
|
X |
|
Hémodialyse |
Appareille
d’hémodialyse |
|
X |
|
Imagerie
interventionnelle |
|
X |
|
|
Explorations
fonctionnelles |
|
|
X |
|
Imagerie
médicale |
Salle
de radiologie conventionnelle |
Table
télécommandé |
|
|
X |
Salle
d’angiographie |
|
|
X |
|
Salle
de coronarographie |
|
X |
|
|
Salle
de scanographie |
Scanner |
X* |
X |
|
Salle
d’imagerie par résonance magnétique |
IRM |
X* |
X |
|
Médecine
nucléaire |
Salle
de scintigraphie |
PET,
SCECT, Scanner |
X* |
X |
|
Ventilation |
Ventilateur |
|
X |
|
Radiothérapie |
|
|
|
X |
Laboratoire |
Automate
d’analyse, Centrifugeuse, Bain marie |
X |
|
|
Pharmacie |
Conservateur |
|
X |
|
Unités
d’hospitalisation |
|
|
|
X |
Tableau 6 : Niveau de criticité de certaines
activités médicales selon norme NFC 15 211
retour sommaire
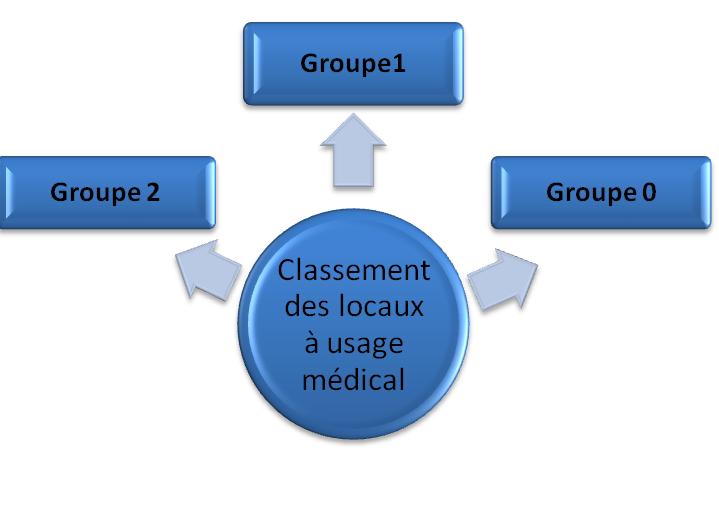
Les locaux à usage médical sont classés
en 3 groupes (figure 11) pour aider à réaliser les mesures de protection contre
les chocs électriques, ces mesures de protection destinées à empêcher que les
personnes en examen ou en traitement puissent être soumises à des tensions
de contact dangereuses, compte tenu des conditions physiologiques dans lesquelles
elles se trouvent.
Figure
11 : Les différents groupes de mesures de protection contre les chocs électriques.
Le classement des groupes 1 ou 2 sera fait
sous la responsabilité du chef d’établissement.
retour sommaire
II.1.3) Processus de mise en œuvre de la norme NF
C 15-211
La maîtrise de l’alimentation électrique
passe par une bonne application des exigences et recommandations nouvellement
définies. Leur mise en œuvre exige donc une interaction de tous les acteurs
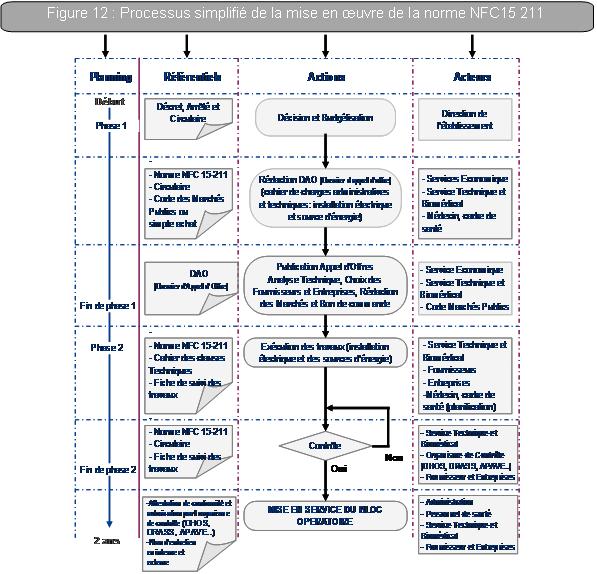
à chaque niveau de responsabilité, comme le montre la figure 12 : ((Si
la figure 12 n'est pas lisible, cliquer
ici)
Légende : DHOS:
Direction de l’Hospitalisation et de l’Organisation des Soins
DRASS:
Direction Régionale des Affaires Sanitaires et Sociales
APAVE:
Association des Propriétaires des Appareils à Vapeur et Electriques
DAO :
Dossier d’Appel d’Offres
retour sommaire
II.2) Les différences fondamentales entre la nouvelle
NF C 15-211 (août 2006) et l’ancienne NF C 15-211 (juin 1987)
II.2.1) Comparaison
de la fiabilité électrique :
Concernant la fiabilité électrique, l’ancienne
norme NFC 15-211 était divisée en « mesure de protection » alors que la nouvelle
est basée sur la classification en groupe des locaux à usage médical comme
le montre le tableau 7 :
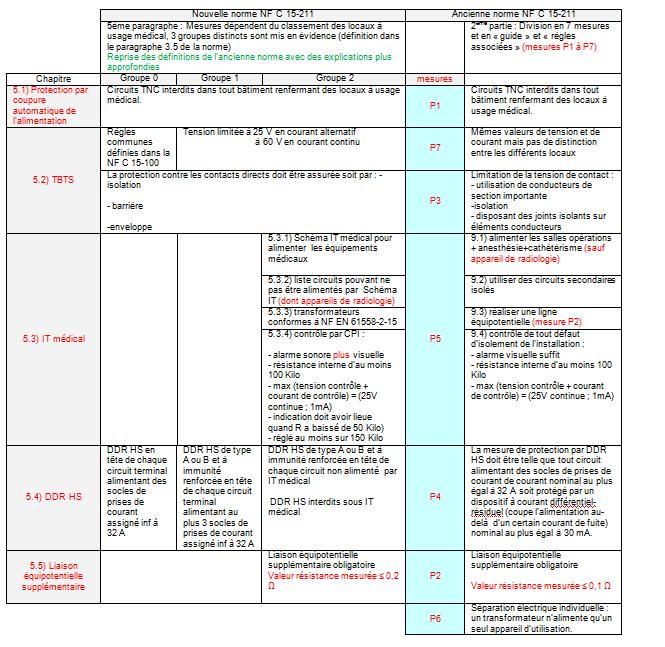
Tableau 7 : Comparaison ancienne/nouvelle
norme sur la fiabilité électrique
retour sommaire
II.2.2) Comparaison
au niveau des sources de remplacement, analyse du
niveau de criticité
L’évolution des règles de protection a entraîné
à distinguer clairement les activités médicales selon leur importance du point
de vue de la continuité électrique lorsqu’un défaut électrique se produit :
| |
Nouvelle
norme NF C 15-211 (paragraphe 9) |
Ancienne
norme NF C 15-211 (partie 3) |
Classement
des activités médicales et des installations liées à ces activités
en trois niveaux de criticités selon
le temps de coupure admissible. (tableau 1 page 12 de la norme) |
Lorsqu’une
alimentation de remplacement est nécessaire, ses caractéristiques
doivent permettre l’alimentation de tous les matériels dont le
fonctionnement doit être requis |
Niveau
1 |
Niveau2 |
Niveau
3 |
Pas
de niveaux distingués |
Pas
de coupures tolérées |
Accepte
coupure d’une durée inférieure à 15 secondes |
Accepte
les coupures d’une durée supérieure à 15 secondes et inférieur
à 30 minutes |
Lors
de la défaillance de l’alimentation normale, l’alimentation doit
assurer la puissance nécessaire dans un délai de 15 secondes |
Choix
des groupes électrogènes |
Plusieurs
cas possibles selon le niveau de criticité |
Non
mentionné |
Choix
des batteries |
Plusieurs
cas possibles selon le niveau de criticité |
Non
mentionné |
ASI |
Plusieurs
cas possibles selon le niveau de criticité |
Non
mentionné |
Eclairage
opératoire |
2
sources de remplacements, si l’une tombe en panne, la 2ème doit
prendre le relai sous 0.5 sec et avoir une autonomie de 1 heure |
Délai
de mise en service de 0.5 secondes avec une autonomie de 3H |
Tableau 8 : Comparaison ancienne/nouvelle
norme NFC 15-211 sur les sources de remplacements.
retour sommaire
II.2.3) Analyse des risques
L’analyse des risques sur plusieurs points
critiques (alimentation, maintenance…) est également une composante de la nouvelle
norme car il est nécessaire de mettre en place une nouvelle installation et
de connaître exactement quels sont les besoins de l’établissement de santé
:
| |
Nouvelle
norme NF C 15-211 |
Ancienne
norme NF C 15-211 |
Alimentation
et structure des installations |
Bien
traité avec l'explication des niveaux de criticité de certaines
activités |
Non
mentionné |
Maintenance
et essais des installations |
Traité
et explicité |
Non
mentionné |
Mesures |
Prises
interdites en zone de risque |
Prises
interdites mais autorisées si elles sont munies de dispositifs
de protection contre les risques d'incendies |
Tableau 9
: Comparaison ancienne/nouvelle norme NFC 15-211 sur l’analyse des risques
retour sommaire
II.3) Les exigences de la norme (avec analyse
transversale intégrée)
II.3.1) Protection
contre les chocs électriques
II. 3.1.1) Mesure de protection par coupure automatique
de l’alimentation
Généralité
La mesure de protection par coupure automatique
de l'alimentation est destinée à empêcher qu'à la suite d'un défaut d'isolement,
une personne puisse être soumise à une tension de contact supérieure à 50 V
en courant alternatif (valeur efficace) ou à 120 V en courant continu pendant
un temps tel qu'il puisse en résulter des dommages organiques. Pour respecter
cette règle, tout défaut survenant sur un matériel électrique provoque la circulation
d'un courant qui doit être interrompu dans un temps compatible avec la sécurité
des personnes. Il en résulte que cette mesure de protection repose sur l'association
de deux conditions :
a) La réalisation ou l'existence d'un circuit
- dénommé "boucle de défaut" - pour permettre la circulation du courant de
défaut. La constitution de cette boucle de défaut dépend du schéma des liaisons
à la terre (TN, TT ou IT) (voir partie « II.3.1.6) Schéma IT médical »). Cette
condition implique la mise en œuvre de conducteurs de protection reliant les
masses de tous les matériels électriques alimentés par l'installation de façon
à constituer une boucle de défaut.
b) La coupure du courant de défaut par un
dispositif de protection approprié dans un temps dépendant de certains paramètres
tels que la tension de contact à laquelle peut être soumise une personne, la
probabilité de défauts et de contacts avec les parties en défaut. La détermination
du temps de coupure est basée sur la connaissance des effets du courant électrique
sur le corps humain et des conditions d'influences externes (voir Chapitre
I). Cette condition implique la présence d'un dispositif de coupure automatique
dont les caractéristiques sont définies suivant le schéma des liaisons à la
terre TT, TN ou IT (voir II.3.1.6) ; Schéma IT médical).
La protection par coupure automatique de
l’alimentation est une mesure de protection dans laquelle, nous avons :
- La protection contre les contacts directs
- La protection contre les contacts indirects
- Protection par coupure automatique de
l'alimentation
- Protection par très Basse Tension Fonctionnelle
(TBTF)
retour sommaire
II.3.1.1.1) La protection
contre les contacts directs
Elle est assurée soit par l’isolation principale
des parties actives, soit par des barrières ou des enveloppes.
Par isolation des parties actives
L'isolation est destinée à empêcher tout
contact avec des parties actives de l'installation électrique. Ces parties
actives doivent être complètement recouvertes d'une isolation qui ne peut être
enlevée que par destruction. Pour les autres matériels, la protection doit
être assurée par une isolation capable de supporter, d'une manière durable,
les contraintes auxquelles elle peut être soumise, telles que des influences
mécaniques, chimiques, électriques et thermiques.
Par barrières ou enveloppes
Les barrières ou enveloppes sont destinées
à empêcher tout contact avec les parties actives de l'installation électrique.
Ces parties actives doivent être placées à l'intérieur d'enveloppes ou derrière
des barrières possédant au moins le degré de protection IP2X ou IPXXB
Les matériels ne répondant pas à ces dispositions
doivent être protégés par des barrières ou enveloppes complémentaires.
II.3.1.1.2) La protection
contre les contacts indirects
Elle est assurée par des liaisons de protection
associées à la coupure automatique de l’alimentation :
Liaison équipotentielle
principale
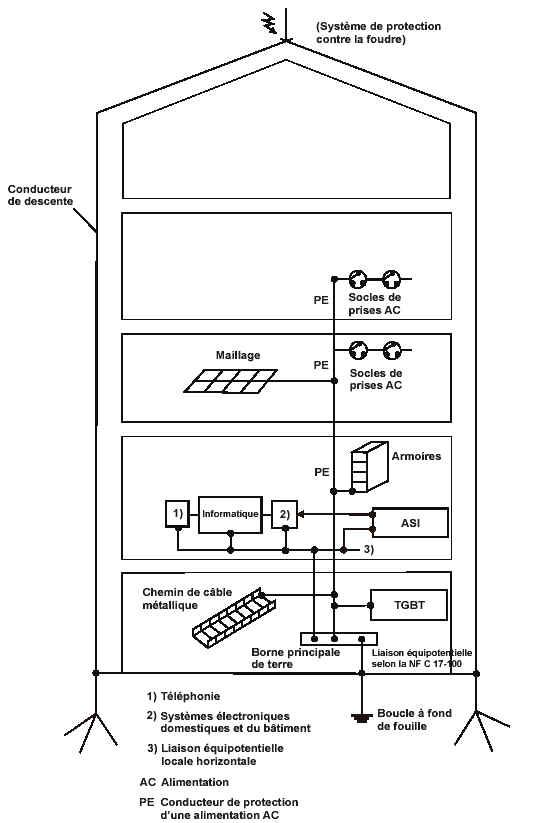
Dans chaque bâtiment, le conducteur principal
de protection, la borne principale de terre et les éléments conducteurs suivants
doivent être connectés à la liaison équipotentielle principale (Figure 13)
aussi près que possible de leur point d’entrée (canalisations métalliques d’eau,
gaz, de chauffage central, de conditionnement d'air, les câbles de communication
et tous éléments métalliques de la construction).
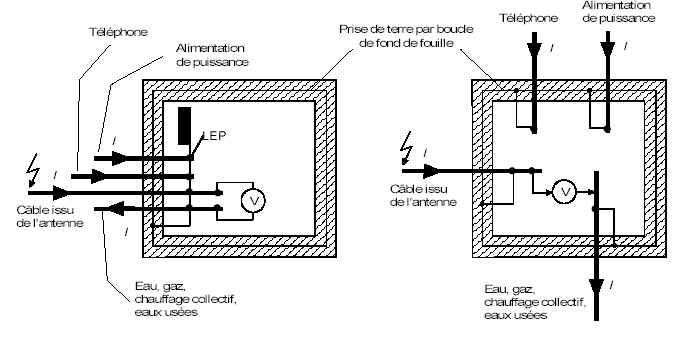
Figure
13 : Connexions à la liaison équipotentielle principale (norme
NFC 15-100).
Cette liaison équipotentielle principale
permet notamment d'éviter qu'un élément conducteur ne propage un potentiel
soit par rapport à la terre résultant d'un défaut d'origine externe au bâtiment,
soit le potentiel de la terre lointaine.
retour sommaire
Mise à la terre
des masses
Les masses doivent être reliées à un conducteur
de protection selon les conditions particulières des divers schémas des liaisons
à la terre comme spécifié dans les schémas TN, TT et IT (voir partie « II.3.1.6)
Schéma IT médical »). Les masses simultanément accessibles doivent être connectées
à la même prise de terre selon le schéma de connexion générale suivant (Figure
14).
Figure
14 : Schéma de principe de mise à la terre d’un bâtiment (norme NFC 15-100)
retour sommaire
II.3.1.1.3) Coupure automatique de
l'alimentation
Un dispositif de protection doit séparer
automatiquement de l'alimentation le circuit ou le matériel concerné en cas
de défaut entre une partie active et une masse ou un conducteur de protection
dans le circuit ou le matériel, dans un temps maximal donné (tableau 10).
| |
50
V < Uo < =120 V |
120
V < Uo < = 230 V |
230
V < Uo < = 400 V |
400
V < Uo |
| |
AC |
DC |
AC |
DC |
AC |
DC |
AC |
DC |
temps
de coupure en TN ou IT |
0.8 |
5 |
0,4 |
5 |
0,2 |
0,4 |
0,1 |
0,1 |
temps
de coupure en TT |
0,3 |
5 |
0,2 |
0,4 |
0,07 |
0,2 |
0,04 |
0,1 |
Tableau 10 : Temps de coupure maximal (en
secondes) pour les circuits terminaux
Remarque :
Dans le schéma IT (voir figure 20 et 21),
en général, la coupure automatique n'est pas prescrite lors d'un premier
défaut. En pratique, les temps de coupure des dispositifs de protection ne
sont à prendre en considération que si ces dispositifs sont des fusibles
ou des disjoncteurs dont le déclenchement est retardé. Lorsque la protection
est assurée par d'autres types de disjoncteurs, il suffit de vérifier que
le courant de défaut est au moins égal au plus petit courant assurant le
fonctionnement instantané du disjoncteur.
II.3.1.1.4) Protection par très Basse Tension Fonctionnelle
(TBTF)
Lorsque, pour des raisons fonctionnelles,
il est fait usage d’une tension nominale ne dépassant pas 50 V efficace en
courant alternatif ou 120 V en courant continu lisse, mais que toutes les
prescriptions relatives à la TBTS (voir II.3.1.4 : mesure de protection par
très basse tension) ou à la TBTP ne sont pas respectées, et lorsqu'une TBTS
ou une TBTP n'est pas nécessaire, il faut prendre les mesures de protection
complémentaires pour assurer aussi bien la protection contre les contacts
directs que la protection contre les contacts indirects. De telles conditions
peuvent, par exemple, se rencontrer lorsque le circuit comporte des matériels
(transformateurs, relais, télérupteurs, contacteurs) ne présentant pas un
isolement suffisant par rapport à des circuits à tension plus élevée.
La protection contre les contacts directs
doit donc être assurée :
- Soit au moyen d'une isolation correspondant
à la tension minimale d'essai requise pour le circuit primaire.
- Soit au moyen de barrières ou enveloppes.
Les prises de courant utilisées dans ce
cas doivent satisfaire les exigences suivantes :
- Les fiches ne doivent pas pouvoir entrer
dans les socles alimentés sous d'autres tensions.
- Les socles doivent empêcher l'introduction
de fiches conçues pour d'autres tensions.
- Les socles doivent présenter un contact
de protection.
retour sommaire
II.3.1.2) Mesure de protection par isolation double
ou renforcée
L’isolation double ou renforcée est une
mesure de protection dans laquelle :
• La protection contre
les contacts directs est assurée par une isolation principale et la protection
contre les contacts indirects est assurée par une isolation supplémentaire,
• Ou la protection contre
les contacts directs et contre les contacts indirects est assurée par
une isolation renforcée entre les parties actives et les parties accessibles.
Cette mesure est prévue pour empêcher l'apparition
de tensions dangereuses sur les parties accessibles des matériels électriques
lors d'un défaut de l'isolation principale.
La mesure de protection par isolation double
ou renforcée est applicable dans toutes les situations. Elle est prescrite
pour la protection contre les contacts directs et indirects.
La protection
doit être assurée par l’utilisation de matériels ayant une isolation double
ou renforcée (matériels de la classe II) ou d’ensembles de série et dérivés
de série et possédant une isolation totale. Ces matériels sont marqués
du symbole (double carré inscrit).
II.3.1.3) Mesure de protection par séparation électrique
La séparation électrique est une mesure
de protection dans laquelle :
- la protection contre les contacts directs
est assurée soit par une isolation principale des parties actives, soit par
des barrières ou des enveloppes
- la protection contre les contacts indirects
est assurée par une séparation de protection entre le circuit séparé et les
autres circuits.
Cette mesure
de protection par séparation électrique consiste à séparer le circuit d'utilisation
de l'installation d'alimentation de telle sorte qu'en cas de défaut d'isolement
dans le circuit séparé, aucune tension de contact dangereuse ne puisse
apparaître. Le circuit doit être alimenté par l'intermédiaire d'une source
de séparation, c'est à dire d'un transformateur de séparation, ou d'une
source de courant assurant une sécurité équivalente à celle du transformateur
de séparation, par exemple un moteur générateur ayant des enroulements
procurant une séparation équivalente.
retour sommaire
II.3.1.4) Mesure de protection par très basse tension
La protection par très basse tension est
une mesure de protection constituée par deux types différents de circuits à
très basse tension :
- Très Basse Tension de Sécurité (TBTS,
circuits non reliés à la terre),
- Très Basse Tension de Protection (TBTP,
circuits reliés à la terre), pour lesquels la protection est assurée par :
- Une limitation de la
tension TBTS ou TBTP à 50V en courant alternatif et 120V en courant continu
;
- Une séparation de
protection entre les circuits TBTS ou TBTP et tous les autres circuits autres
que TBTS ou TBTP, et une isolation principale entre les circuits TBTS et
TBTP,
Pour les seuls circuits TBTS, une isolation
principale est assurée entre le circuit TBTS et la terre.
L’utilisation de la TBTS ou de la TBTP est
considérée comme une mesure de protection dans toutes les situations. Ces tensions
sont produites par des transformateurs de sécurité conformes à la NF EN 61558-2-6,
une source électrochimique (piles ou accumulateurs) ou une autre source qui
ne dépend pas de circuits de tension plus élevée tel que les groupes moteur
thermique générateur.
Lorsque la
tension nominale du circuit TBTS est supérieure à 25 V valeur efficace
en courant alternatif ou 60 V en courant continu lisse, la protection contre
les contacts directs doit être assurée soit par une isolation soit par
des barrières ou enveloppes
Lorsque la tension nominale du circuit TBTP est
supérieure à 12 V valeur efficace en courant alternatif ou 30 V en courant
continu lisse, la protection contre les contacts directs est identique à
celle de TBTS mais la protection contre les contacts directs n’est pas nécessaire.
| |
U
en AC |
U
<=12V |
12
< U <=25 |
25
< U <= 50 |
U
en DC |
U
<= 30 v |
30
< U <= 60 |
60 < U
<=120 |
TBTS |
pas
nécessaire |
pas
nécessaire |
nécessaire |
TBTP |
pas
nécessaire |
nécessaire |
nécessaire |
Tableau 15 – Synthèse de la protection
contre les contacts directs
retour sommaire
II.3.1.5) Protections complémentaires
II .3.1.5.1) Par dispositifs à courant différentiel -
résiduel :
Courant résiduel : courant de fuite lorsqu’un
conducteur est mal isolé.
Une protection
complémentaire aux mesures de protection par coupure automatique peut être
assurée par l’emploi de dispositifs à courant différentiel-résiduel dont
la valeur du courant différentiel nominal de fonctionnement est inférieure
ou égale à 30 mA. Elle représente une mesure complémentaire en cas de défaillance
de la disposition de protection contre les contacts directs ou en cas d’imprudence
des usagers. Cette mesure complète toutes les autres mesures de protection
contre les contacts directs, elles sont de caractère préventif et peuvent
se révéler occasionnellement défaillantes soit par défaut d'entretien soit
par usure normale ou anormale de l'isolation. Le meilleur moyen permettant
d'éliminer une partie des risques d'accidents par la mise hors tension
de l'installation électrique, ou de la partie d'installation intéressée,
dès l'apparition d'un très faible courant de défaut à la terre, est l’utilisation
d’un dispositif de protection à courant différentiel-résiduel tel que désigné
dans la figure 16 ci dessous
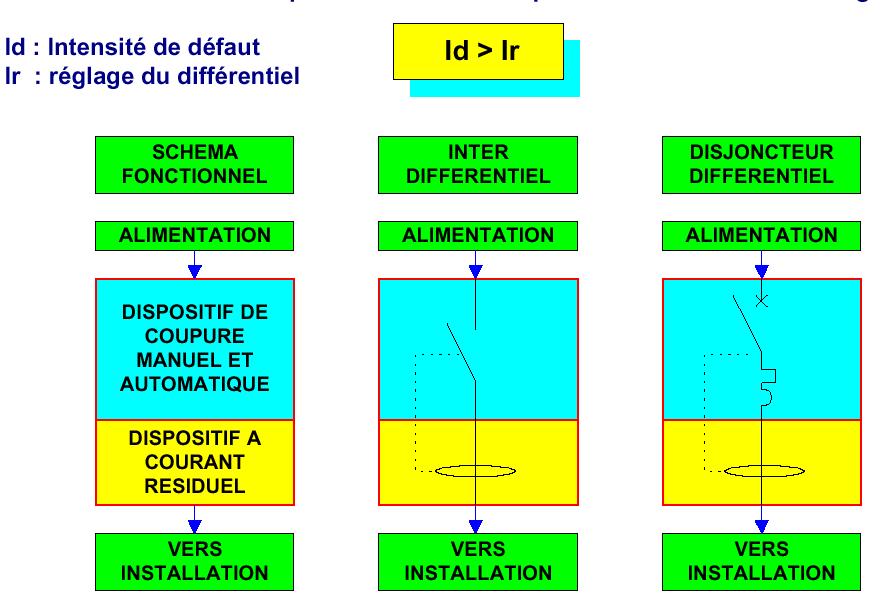
Figure
N°16 : Exemple de dispositif de protection à courant résiduel de protection
dans une installation.
Source : www.geea.org/IMG/doc/Protection_des_personnes_en_TT_-_cours.doc le
18/11/07
II.3.1.5.2) Liaison
équipotentielle supplémentaire (LES)
La liaison équipotentielle supplémentaire
doit comprendre toutes les parties conductrices simultanément accessibles,
qu'il s'agisse des masses des matériels fixes ou des éléments conducteurs,
y compris, dans la mesure du possible, les armatures principales du béton armé
utilisées dans la construction des bâtiments. A ce système équipotentiel doivent
être reliés les conducteurs de protection (PE) de tous les matériels, y compris
ceux des prises de courant.
Le courant de défaut ou courant résiduel
va circuler par le PE. La boucle n'est pas parfaite, mais résistive. Les différentes
résistances proviennent de la qualité de la mise à la terre, de la nature du
sol et de la résistance des conducteurs. Les résistances sont ramenées en deux
points par des résistances équivalentes notées Ra et Rb
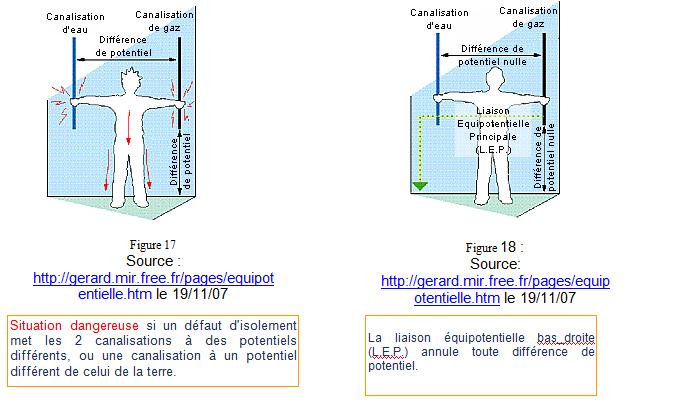
La liaison équipotentielle bas_droite (L.E.P.)
annule toute différence de potentiel.
Situation dangereuse si un défaut d'isolement
met les 2 canalisations à des potentiels différents, ou une canalisation à
un potentiel différent de celui de la terre.
Ainsi tous les éléments présentant une surface
conductrice de 2 dm2 ou pouvant être saisie à la main doivent être reliés par
un ceinturage d’équipotentialité (la résistance des connecteurs de devant pas
excéder 0.2 ohm afin de faciliter l’évacuation du courant de défaut).
En cas de doute sur l'efficacité de la liaison
équipotentielle supplémentaire, elle doit être vérifiée en s'assurant que la
résistance R entre toute masse considérée et tout élément conducteur simultanément
accessible remplit la condition suivante
en
AC : R ≤
50 / Ia
en
DC: R ≤ 120 / Ia |
Ia est
le courant de fonctionnement en 5 secondes au plus pour les dispositifs
de protection contre les surintensités |
retour sommaire
II.3.1.6) Schéma IT médical
NB : cette rédaction ne contient que des
explications concernant la mise en place du schéma IT médical, des Dispositifs
Différentiels Résiduels à Haute sensibilité (DDR HS) et des liaisons équipotentielles
supplémentaires (points 5.3 à 5.5 de la norme).
Selon la figure 19, il est important de
noter que le neutre est relié à la terre par une impédance particulière : ZNT.
L’étude des liaisons à la terre porte le nom de « régimes de neutres » et constitue
une particularité qui modifie profondément la nature et le fonctionnement des
protections.
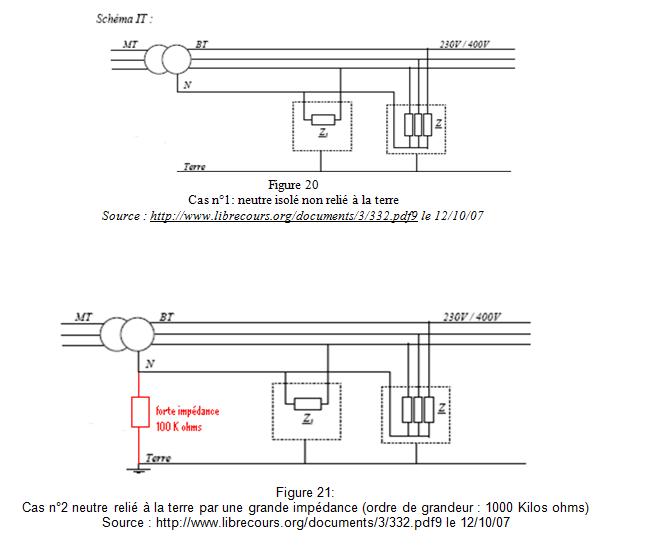
Il existe trois façons de relier le neutre
et les masses des installations à la terre. Parmi ces trois régimes (TT, TN,
IT), nous étudierons le schéma IT [18] :
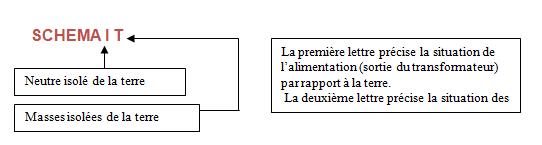
retour sommaire
Quel est le principe du régime de neutre
IT ?
Ce régime est utilisé lorsque les défauts
d’isolation doivent être détectés mais sans provoquer de coupure afin d’assurer
la continuité de service. Deux cas peuvent se présenter, le neutre n’est pas
relié à la terre (figure 20) ou est relié à travers une impédance de forte
valeur (figure 21). Par contre, les masses des appareils, elles, sont reliées
à la terre.
retour sommaire
Cette installation permet la poursuite de
l’exploitation d’énergie malgré un premier défaut d’isolement même important.
En effet, si un premier défaut d’isolement apparaît, le courant de défaut est
suffisamment faible pour pouvoir être négligé, comme nous le montrent les figures
22 et 23:
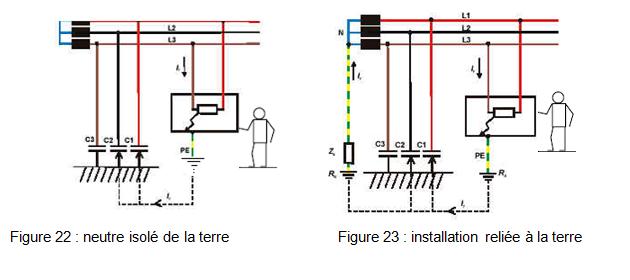
Cas du premier défaut d’isolement :
Lorsque le neutre est isolée de la terre
(figure 22), le courant de défaut se répartit sur l’ensemble des capacités
parasites que forment les différentes phases avec le neutre (l’impédance résultante
de ces capacités est suffisamment importante pour limiter le courant). Aucun
danger pour l’utilisateur.
Lorsque l’installation est reliée à la terre
par une impédance (figure 23), l’intensité du courant de premier défaut est
limitée par la valeur de l’impédance résultant de la mise en parallèle de Zs
et des capacités des deux autres phases par rapport à la terre. Aucun danger
pour l’utilisateur.
Source : http://www.electromate.org/pdf/cours/securite/securite_personnes.pdf
visité le19/12/07
Dans les deux cas, le courant et la tension
de défaut sont faibles (de l’ordre de 70 mA et 0,7V). Il est cependant souhaitable
d’éliminer le défaut rapidement pour éviter qu’un autre défaut apparaisse.
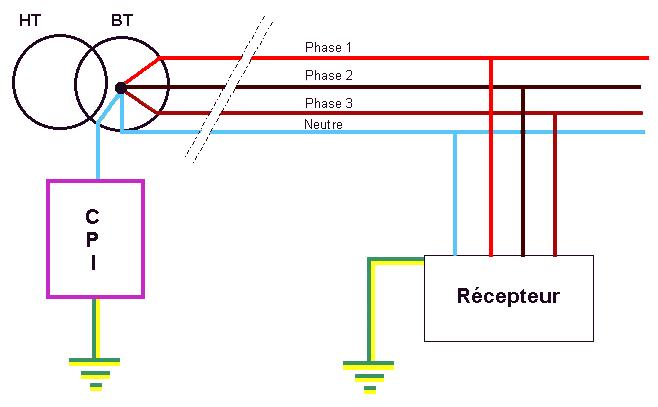
Un contrôleur permanent d'isolement (CPI) doit donc être prévu pour indiquer
l'apparition d'un premier défaut d'une partie active à la masse ou à la terre.
Ce dispositif doit actionner un signal sonore ou un signal visuel. Il est branché
au circuit Basse Tension (BT) à la sortie du transformateur. Voici la figure
24 qui nous présente le schéma simplifié du schéma IT :
Figure 24 : schéma simplifié
du schéma IT, Source : http://perso.netpratique.fr/michel.martin47/electr/electricite/documents/differents_regimes_de_neutres.htm
retour sommaire
En revanche, Si le premier défaut n'est
pas éliminé et que se produit un deuxième défaut d'isolement affectant un autre
conducteur actif, un courant de double défaut, (lequel est un courant de court-circuit
entre phases (ou entre phase et neutre)), va s’établir, mais dont l'intensité
est nettement inférieure à un courant de court-circuit dans un circuit, du
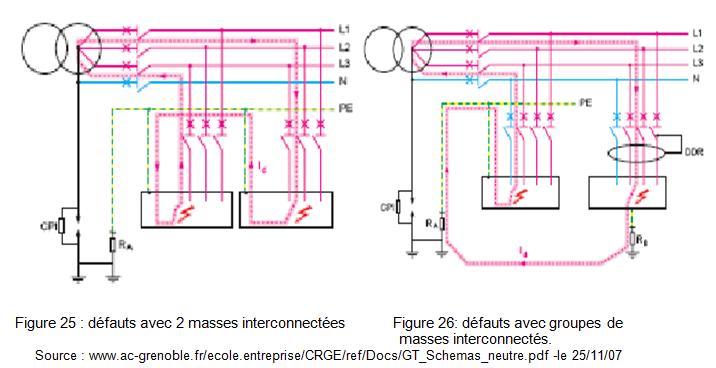
fait qu'il intéresse deux circuits comme le montrent les figures 25 et 26 :
On peut remarquer que dans les deux cas,
nous sommes en présence d’un court-circuit, il faut donc protéger chaque groupe
de masse par un Dispositif Différentiel Résiduel à Haute Sensibilité (ou DDR
HS) :
retour sommaire
II.3.1.7) Protection par DDR HS
NB : Cette partie fait l’objet d’une étude
plus détaillée dans la partie II-3-1-5-1
La norme NF C 15-211 précise qu’il faut
utiliser, selon les cas, des DDR HS de type A ou B et à immunité renforcée.
Enfin, toujours dans le cadre de la protection
contre les chocs électriques, la norme stipule que dans tout local à usage
médical des groupes 1 et 2, une liaison équipotentielle doit être mise en place
:
II.3.1.8) Liaison équipotentielle supplémentaire
NB : cette
partie fait l’objet d’une étude plus détaillée dans la partie II-3-1-5-2.
L'ensemble des carcasses
doit être relié à la terre par le conducteur PE (Equipotentielle - fil de
couleur vert-jaune). Le courant de défaut ou courant résiduel va circuler
par le PE. La boucle n'est pas parfaite, mais résistive. Les différentes
résistances proviennent de la qualité de la mise à la terre, de la nature
du sol et de la résistance des conducteurs. Les résistances sont ramenées
en deux points par des résistances équivalentes notées Ra et Rb
En résumé, les conditions à respecter pour
mettre en place le schéma IT sont récapitulées dans la figure 27:
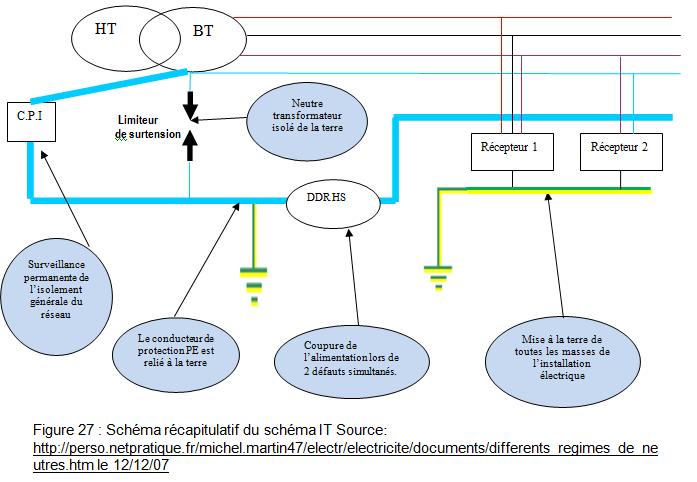
retour sommaire
Le schéma IT est donc performant, mais uniquement
sous certaines conditions. Ainsi, suivant la nature du réseau, des récepteurs
et des types d’activités, il s’avère nécessaire d’être vigilant comme
le montre le tableau 16 :
| |
schéma
IT conseillé |
schéma
IT déconseillé |
nature
du réseau |
-Réseau
où la protection nécessite des organes de sécurité ou quand la
continuité d’exploitation prédomine
-Installations
de très courtes dimensions |
-Réseau
très étendu avec de bonnes ou mauvaises prises de terre
-pour
les réseaux perturbés et réseaux avec lignes aériennes |
nature
des récepteurs |
récepteurs
d’une fonction de sécurité |
-nombreux
récepteurs monophasés, mobiles, semi-fixés portatifs équipements
électroniques, calculateurs, automates programmables |
type
d'activité |
-Salles
d’opération, salles d’anesthésies associées et salles de cathétérisme
cardiaque -les
circuits de sécurité |
|
Tableau 16 : Conditions d’utilisation du
schéma IT [8]
retour sommaire
Comme cité
précédemment, il existe deux autres régimes de neutres (TT, TN). Selon
le type de local alimenté, le choix entre ces trois régimes peut se révéler
délicat. Ainsi, le tableau 17 compare le schéma IT par rapport aux autres
régimes de neutres :
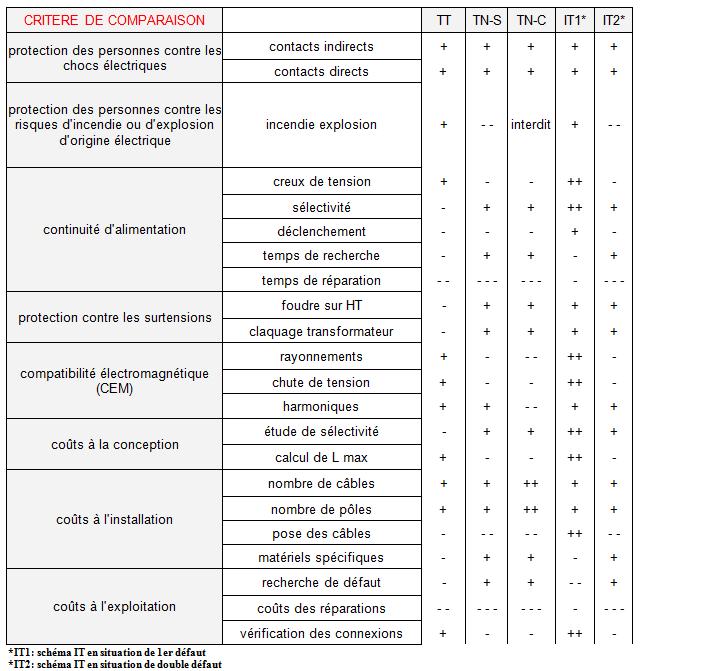
Tableau 17 : Le schéma IT par rapport aux autres types de protection
Source
: http://www.ac-grenoble.fr/ecole.entreprise/CRGE/ref/Docs/GT_Schemas_neutre.pdf le
15/10/07
L’avantage du schéma IT est qu’il offre
la continuité de service même en cas de premier défaut d’isolement. Néanmoins,
ce premier défaut doit être résolu avant l’apparition d’un second défaut par
un personnel qualifié.
retour sommaire
II.3.2) Protection contre l’incendie [15]
Les installations électriques dans le bloc
opératoire doivent respecter la norme NFC 15-211:
Les matériels électriques ne doivent pas
présenter de danger d’incendie pour les matériaux voisins.
Lorsque les
températures extérieures des matériels fixes peuvent atteindre des valeurs
susceptibles de provoquer un incendie de matériaux voisins, les matériels
doivent être :
- Soit installés sur, ou à l’intérieur
des matériels fixes pouvant atteindre une grande valeur de conductivité thermique
;
- Soit séparés des éléments de construction
par des matériaux supportant de telles températures et de faible conductivité
thermique.
- Soit installés à une distance suffisante
de tout matériau dont la conservation pourrait être compromise par de telles
températures, en permettant une dissipation de la chaleur, en utilisant des
matériels de support ayant une faible conductivité thermique.
Lorsque les matériels électriques installés
dans le même local contiennent une quantité importante de liquide inflammable,
des dispositions doivent être prises pour empêcher le liquide enflammé et
les produits de combustion (flamme, fumée, gaz toxique) de se propager dans
d’autres parties du bâtiment.
Les conduits, goulottes posés en apparence
et les chemins de câbles doivent satisfaire aux caractéristiques de non propagation
de la flamme.
Les règles
de protection des conducteurs contre les surintensités [15]:
Les conducteurs actifs doivent être protégés
par un ou plusieurs dispositifs de coupure automatique contre les surcharges
et contre les courts-circuits.
Il faut assurer une protection des conducteurs
de phase et du conducteur neutre, (le point neutre étant relié directement
à la terre (schémas IT exigé dans un Bloc Opératoire).
retour sommaire
II.3.3) Protection
contre l’explosion [15]
Les blocs opératoires correspondent aux
locaux AIA (Anesthésiques Inflammables Autorisés). La norme NFC 15-211 de août
2006 recommande les points suivants :
a) En l’absence d’indications particulières,
dans les locaux où sont utilisés des produits anesthésiques inflammables,les
zones de risques des salles d’opération et d’anesthésie sont définies comme
suit (Figure 28) :
• Le volume limité par
:
- La table d’opération
ou le support du patient en position haute,
- La surface conique circonscrite
à la table d’opération ou au support du patient et présentant, par rapport
à ces derniers, un angle de 30° avec la verticale,
- Le sol.
• La zone sphérique de
25 cm de rayon centrée sur la bouche du patient ;
• La zone sphérique de
25 cm de rayon centrée sur le raccordement du système d’extraction des gaz
d’anesthésie.
Figure
28 : Source : http://www.curie.fr: Eléments
présentant un risque d’explosion dans une salle d’opération
retour sommaire
1. Soufflerie ;
2. Suspension avec bornes d’alimentation
électrique, distribution de gaz, de vide et aspiration pour les appareils électromédicaux
;
3. Eclairage opératoire ;
4. Appareil électromédical ;
5. Table d’opération ;
6. Pédale ;
7. Zones de risque ;
8. Appareil d’anesthésie,
9. Système d’extraction des gaz d’anesthésie.
10. Prises électrique
b) Dans les zones de risque d’explosion
Les appareils électromédicaux utilisés doivent
être du type AP ou APG [11]
Un appareil de type AP est conçu pour éviter
l’apparition de sources d’inflammation dans un mélange anesthésique inflammable
avec l’air.
Un appareil de type APG est conçu pour éviter
l’apparition de sources d’inflammation dans un mélange anesthésique inflammable
avec de l’oxygène ou du protoxyde d’azote.
Les matériels électriques doivent être choisis
comme prescrit dans le paragraphe 424.2 de la norme NF C 15-100 pour les risques
d’explosion [15]. Le tableau donne les références des normes à
considérer, ainsi que les zones dans lesquelles peuvent être installés les
matériels des différents modes de protection (tableau 18).
Mode
de protection |
Norme |
Zone
d’atmosphère (G) |
Zone 0 |
Zone
1 |
Zone
2 |
Enveloppe
antidéflagrante (d) |
NF
EN 50018 |
|
X |
X |
Sécurité
intrinsèque (e) |
NF
EN 50019 |
|
X |
X |
Sécurité intrinsèque
Mode
de sécurité (ia)
Mode
de sécurité (ib) |
NF
EN 50020 |
X |
X
X |
X
X |
Encapsulage
(m) |
NF
EN 50028 |
|
X |
X |
Immersion
dans l’huile (o) |
NF
EN 50015 |
|
X |
X |
Surpression
interne (p) |
NF
EN 50016 |
|
X |
X |
Remplissage
pulvérulent (q) |
NF
EN 50017 |
|
X |
X |
Mode
de protection (n) |
NF
EN 50021 |
|
|
X |
Tableau 18 : Indication sur l’utilisation
des matériels conformes aux normes spécifiques des modes de protection en atmosphère
explosive gazeuse
NB: ‘X’ Utilisation possible sous réserve
de l’adéquation à la nature de l’atmosphère explosive
retour sommaire
c) Le revêtement des sols des locaux comportant
des zones de risque doit présenter une résistance au plus égale à 25 mégohms
: sol antistatique.

Un sol antistatique n'est requis que dans
les locaux où se pratique l'anesthésie par inhalation à l'aide de produits
susceptibles de former avec l'atmosphère ambiante un mélange pouvant s'enflammer
ou exploser (salles classées AIA : Anesthésiques Inflammables Autorisés). Pour
« évacuer » le courant de fuite, un fil de cuivre est relié avec la masse dans
l’armoire électrique de la salle d’opération (Figure 29).
II.3.4) Limitation
des perturbations électromagnétiques [15]
Dans les locaux médicaux, le fonctionnement
des appareils électromédicaux peut être perturbé par des rayonnements électriques
ou magnétiques.
Parmi les mesures de limitation des perturbations,
les précautions suivantes peuvent être prises :
• L’éloignement des matériels
perturbateurs ;
Les matériels électriques susceptibles de
perturber le fonctionnement des appareils électromédicaux comprennent notamment
:
- Les canalisations électriques lorsque
le courant n’est pas réparti régulièrement entre les différents conducteurs
d’un même circuit.
- Les convertisseurs, les moteurs,
les variateurs, etc.…
- Les transformateurs, les tableaux
de distribution, etc.…
- Les ballaste des luminaires à fluorescence.
• Le blindage des parois,
sols et plafonds ;
• La mise en œuvre de
filtres (ex : Ferrites sur câble d’alimentation…) ;
Le choix de câbles avec écran mis
à la terre pour les canalisations électriques pénétrant dans ces locaux.
retour sommaire
II.3.5) Sources
de remplacement [15]
Décret n°2007-1344 du 12 septembre 2007
[17] relative à la modernisation de la sécurité civile.
• Assurer la continuité
électrique pendant 48 heures au moins.
La circulaire n° DHOS/E4/2006/393 du 8 septembre
2006 [6] relative aux conditions techniques d’alimentation électrique des établissements
de santé publique et privée recommande que les dispositifs de remplacement
doivent fonctionner dans les conditions prévues par la norme NF C 15-211
Le logigramme (figure 30) suivant permet
de parcourir les principales exigences et recommandations de la partie sources
de remplacements de la norme NF C15 211 en intégrant les relations normatives
transversales.
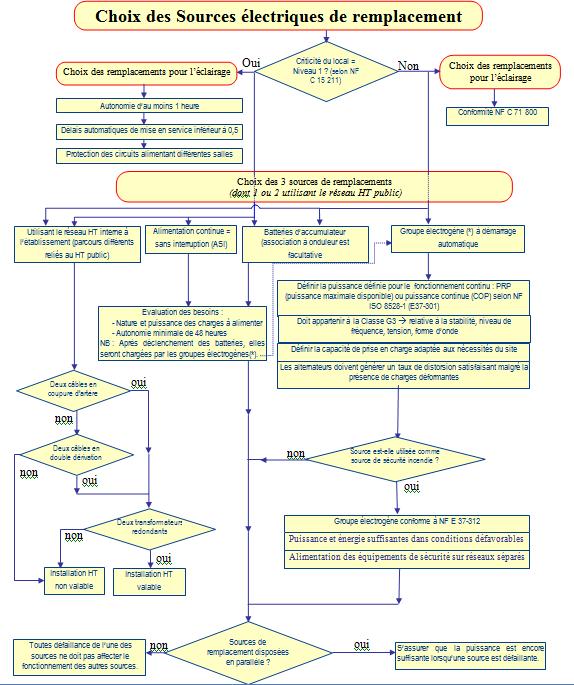
Figure 30 : Processus décisionnel pour le
choix des sources de remplacement.
retour sommaire
II.3.6) Protection
contre les effets de la foudre [15]
La protection des établissements de santé
contre la foudre est fortement recommandée compte tenu des risques encourus
pour les bâtiments, et pour les installations électriques et leurs conséquences
pour les personnes.
Les dispositifs de protection mis en place
sont [19] :
- Les paratonnerres à tige simple : hauteur
de 2 à 8 m. Ils présentent une pointe très effilée (diamètre du corps : 18
mm minimum)et sont fixés de telle sorte qu’ils résistent aux intempéries (neige,
vent).
- Fils tendus : ce système
est composé d’un ou de plusieurs fils conducteurs tendus au-dessus des installations
à protéger.
- Conducteurs maillés
: pour les paratonnerres à cage maillée, les conducteurs de toiture forment
un polygone fermé dont le périmètre est voisin du pourtour de la toiture. Ce
polygone est complété par des transversales dont l’une suit le faîtage (conducteur
de faîte) et dont les autres relient les pointes polygone.
II.3.7) Maintenance, essais,
vérification du réseau électrique des établissements de santé [15].
La fiabilité d’une installation électrique
dépend de son architecture, des matériels, mais aussi de son exploitation et
de sa maintenance. En effet, le risque de panne simultanée sur le réseau
secours de l’établissement et sur le réseau de distribution est faible mais
non nulle. Lorsque l’exploitation et la maintenance sont insuffisantes, le
réseau peut rester indisponible plusieurs semaines sans que l’on s’en aperçoive.
Dans ce cas, le risque de panne simultanée sur les réseaux « normal » et «
secours » d’un établissement est accru.
Les recommandations de la norme NF C 15
211 en terme de maintenance et des essais périodiques renvoie à la circulaire
DHOS/E4/2005/256 du 30 mai 2005 abrogée par le circulaire n° DHOS/E4/2006/393
du 8 septembre 2006, elle-même préconise de suivre les recommandations de la
norme NF C 15-211.
L’analyse des 4 textes suivants (Arrêté
du 3 octobre 1995, Circulaire n° DHOS/E4/2006/393 du 8 septembre 2006, Norme
NF C15-211 Août 2006, décret n°2007-1344 du 12 septembre 2007) a permis d’intégrer
dans un processus (figure 31) parcourant les principales recommandations et
exigences relatives aux essais et à la maintenance du réseau électrique.
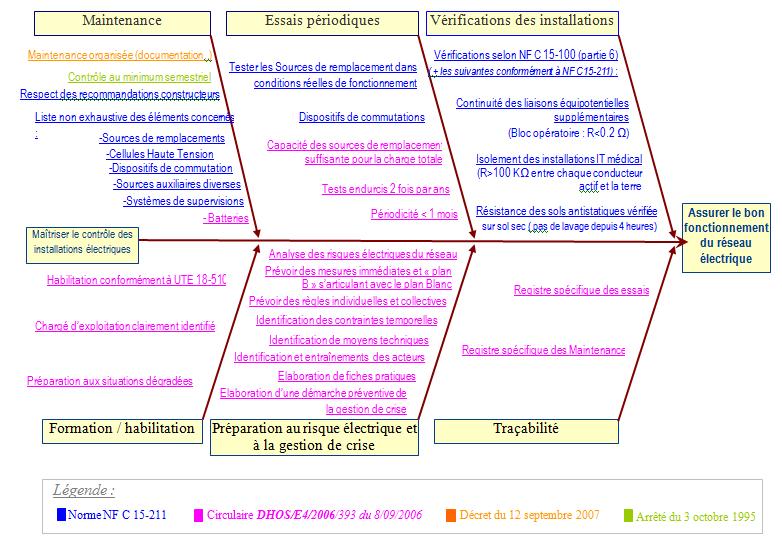
Figure 31 : Principales recommandations
et exigences des textes réglementaires relatives à la sécurité électrique au
bloc opératoire.
retour sommaire
Chapitre III) Etat
de lieu et enseignements
III.1) Objectifs et méthode de rédaction de l’enquête
La visite des installations électriques
de deux centres hospitaliers, a permis de confronter la théorie de la pratique
et de se faire une meilleure idée quant aux choix des objectifs :
• Connaissance du type
d’installation électrique dont dispose l’établissement de santé (distribution
en coupure d’artère, en antenne…).
• Moyens techniques, organisationnels
et humains (concernant la continuité et sécurité électrique) dans le but de
comparer les différentes méthodes que les établissements de santé utilisent
en vue d’assurer la sécurité du patient.
• Impact de la réglementation
(Norme NF C 15-211d’Aout 2006, DHSO/E4/2006/393 du 8 septembre 2006 et décret
n°2007-1344 du 12 septembre 2007) en matière de sécurité électrique. Le but
est d’identifier les difficultés rencontrées dans leur mise en œuvre et d’avoir
une idée sur le nombre d’établissements satisfaisant la réglementation.
• Problèmes électriques
rencontrés avec incidences sur patients pour apprécier la fiabilité des installations
Cette enquête, composée de 18 questions,
concernait les services biomédicaux (ingénieurs, techniciens) ou les services
techniques le cas échéant. Elle a été envoyée par mail à tous les ingénieurs
Biomédicaux inscrits à l’Association Française des Ingénieurs Biomédicaux (AFIB)
soit 168 ingénieurs biomédicaux.
retour
sommaire
III.2) Résultats et analyse de l’enquête (questionnaire
en annexe 1)
II.2.1) Synthèse générale
Sur 168 ingénieurs biomédicaux contactés,
seuls 32 ont répondu soit 19% des services contactés:
- 15 retours, soit 47%
des réponses, sans questionnaire rempli mentionnant que « la cellule
biomédicale n’est pas concernée ».
- 14 retours, soit plus
de 43% des réponses, avec questionnaire rempli à plus de 70%. Ces 14 retours
feront l’objet d’une analyse considérant que les personnes ayant répondu à
moins de 70% n’avaient pas les compétences pour répondre correctement à celui-ci.
- 3 retours, soit 10%
des réponses, avec questionnaire rempli à moins de 70%
Au regard de ce faible taux de réponse,
il est à constater que certains services biomédicaux ne se sentent pas vraiment
concernés par l’installation électrique de leur établissement, l’idée générale
étant que celle-ci relève plutôt des compétences des services techniques. Il
est d’ailleurs à noter que plusieurs questionnaires furent remplis par les
services techniques (transmission du questionnaire par l’ingénieur biomédical).
III.2.2) Répartition
du type de raccordement au réseau public
Les statistiques réalisées sur les 14 questionnaires
retournés (soit 14 établissements) et remplis à plus de 70 % sont issues de
2 cliniques et de 12 Hôpitaux.
La répartition des types
de raccordement des établissements (Figure 32) ne semble pas écarter significativement
une architecture particulière, la conception des raccordements diffère aisément
d’un établissement à l’autre.
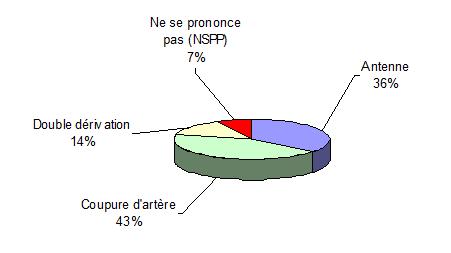
Figure 32 : Répartition du type de raccordement
au réseau électrique publique sur 14 établissements. (Raccordement en antenne,
Raccordement en coupure d’artère, Raccordement en double dérivation)
Concernant la question :
« Dérégulation de l'électricité: Rencontrez vous des difficultés
pour rentrer en contact avec votre fournisseur d'énergie (citez le) pour vérifier
les points de raccordement à la Haute Tension …? (si oui, lesquels) ? »
Sur les 14 établissements interrogés : 6
estiment avoir rencontré des difficultés, 4 semblent satisfait et 3 ne se sont
pas prononcé. Selon les remarques précisées par les établissements de
santé, les principales difficultés apparaissent lorsqu’il existe un partage
des activités entre plusieurs sociétés intervenant sur le réseau électrique.
retour sommaire
III.2.3) Evaluation
du degré de satisfaction réglementaire des 14 établissements de santé ayant
répondu à l’enquête.
Le graphique suivant synthétise plus de
50% des questions posées dans l’enquête. Il a pour objectif de donner
un aperçu global du suivi de la réglementation par les établissements de soins.
Une difficulté de représentation des résultats
au sein d’un même graphique s’est avérée délicate étant donné que le taux de
réponse pour chaque question est différent. Pour interpréter correctement
les données de ce graphique il est nécessaire de comprendre comment les données
ont étés uniformisés afin de les représenter ensemble.
Si l’on considère chaque barre de puissance
figurant dans le radar ci-dessous (Figure 33) celle-ci correspond à la valeur
Z1 en % :
Z1 brut = Nombre d’observation
ayant répondu « oui »
Nombre de réponses renseignées= « oui+non »
Z1 est un ratio (ex : 8/11), qui
nous informe que sur les 14 questionnaires retournés rempli à plus de 70%,
seulement 11 réponses ont été renseignées, parmi elle, 8 ont répondu favorablement.
Si nous traitons une autre question, il
est possible de rencontrer le ratio Z1= 9/14.
Pour que les valeurs puissent être comparées
entre elles, nous représenterons les pourcentages soit « Z1 en % » (Figure
33) accompagnés des valeurs « brute » (Tableau 19). Les données brutes permettront
d’évaluer :
• Le nombre de réponses
avec lesquels les pourcentages ont été calculés,
• La représentation des
abstentions (Ne Se Prononce Pas = NSPP) correspond à la partie coloriée en
bleu ciel.
Seules les données tracées en bleues sont
interprétables.
| |
oui |
non |
NSPP=
Ne Se Sont Pas Prononcés |
Pourcentages
uniformisés (Z1%) |
Pourcentages
uniformisés si NSPP = "non" |
Pourcentages
uniformisés si NSPP = "oui" |
Référent
électricité |
12 |
2 |
0 |
86 |
86 |
86 |
Formation
du personnel |
12 |
0 |
2 |
100 |
86 |
100 |
Electricien
présent sur site 24h/24h |
5 |
9 |
0 |
36 |
36 |
36 |
Evaluation
des Risques électriques |
9 |
5 |
0 |
64 |
64 |
64 |
Maintenance
en Interne |
10 |
1 |
3 |
91 |
71 |
93 |
Contrôles
périodiques |
12 |
1 |
1 |
92 |
86 |
93 |
Autonomie
de 48 heures |
13 |
1 |
0 |
93 |
93 |
93 |
Utilisation
de Groupes électrogène |
14 |
0 |
0 |
100 |
100 |
100 |
Liaisons
Equipotentielles supplémentaires au bloc-opératoire |
8 |
3 |
3 |
73 |
57 |
79 |
Schémas
IT médical au bloc opératoire |
12 |
2 |
0 |
86 |
86 |
86 |
Commutateur
automatique |
6 |
6 |
2 |
50 |
43 |
57 |
Archivage |
2 |
10 |
2 |
17 |
14 |
29 |
Transformateur |
5 |
7 |
2 |
42 |
36 |
50 |
Tableau
Général Basse Tension |
6 |
8 |
0 |
43 |
43 |
43 |
Tableau 19 : Partie des données brutes de
l’enquête utilisées pour tracer le graphique.
Note : Pour retrouver les questions vous
pouvez consulter le questionnaire en annexe 1.
retour sommaire
retour sommaire
Sur 14 questionnaires retournés pas plus
de 3 champs non renseignés ont été observés pour chacune des questions représentées
ci-dessus. Nous pouvons extraire de multiples observations :
• Le personnel est formé
de façon très satisfaisante (entre 86% et 100%), sur les réponses recueillies
la périodicité moyenne des formations est de 1.5 années.
• Les six réponses ayant
précisées le niveau de maintenance interne réalisé dans leur établissement
ont permis de calculer la moyenne des niveaux de formation celle-ci étant
d’un niveau moyen de 2,2.
• Un seul établissement
sur 14 semble ne pas satisfaire les recommandations des 48 heures d’autonomie
électrique.
• Le schéma IT médical
étant imposé par la norme NFC 15 211 n’est rencontré que dans 12 cas sur 14
réponses renseignées les 2 autres établissements utilisent un autre schéma
électrique.
Nous remarquons néanmoins que la redondance
des éléments constituants le réseau électrique est insuffisante, en effet, seulement
[14% à 29%] des établissements ont doublé leur système d’archivage et [43%
à 57%] leurs commutateurs (taux le fort). La présence d’un technicien
de garde présent sur site 24/24h n’est observé que dans 36% des cas ce qui
permettrait pourtant une réactivité sur le réseau nettement améliorée.
L’ensemble des dispositions de sécurité
électrique doit trouver toute sa cohérence en menant une évaluation complète
des risques électriques du réseau de l’établissement ; l’analyse complète des
risques encourus par les établissements est donc méconnue de ces derniers puisque
seulement 64 % des répondants ont réalisé cette étude.
retour sommaire
III.2.4) Critiques
de l’enquête
Bien que certains établissements
ont répondu « non » à certaines questions, ils se classent ainsi dans la part
des établissements ne répondant pas à la réglementation, néanmoins, un texte
est applicable si et seulement si l’établissement apporte des modifications
architecturales en son sein après la parution du texte au journal officiel,
en effet les textes ne sont pas rétroactifs. Dans notre étude une réponse «
non » (ne satisfaisant pas les textes) ne peut pas être interprété comme un
non respect de la réglementation. Néanmoins cette étude permet de rendre
compte des insuffisances architecturales des établissements de santé.
La question n°18 : « Quels sont les
problèmes électriques avec incidences sur patient au bloc opératoire que vous
avez rencontré et ayant induit une modification de l'installation électrique?»
avait pour but de connaître les éventuels incidents électriques survenus dans
les établissements. Sur les 14 répondants 100% n’ont pas rencontrés d’incidents. Ce
taux de réponse n’est peut être pas représentatif de la réalité puisque des
incidents électriques ont été recensé sur le territoire français sans parler
des disfonctionnements dont les organisations se réservent le droit de ne pas
rendre publics.
La question n°17 du questionnaire «Quels
délais vous êtes vous accordés pour être conforme aux nouvelles réglementations
qui suivent? (date?) » avait pour objectif de connaître les délais (Tableau
20) que se sont fixés les établissements de santé pour satisfaire la norme
NF C 15 211, le décret n°2007-1344 du 12 septembre 2007, ainsi que la circulaire
DHOS/E4/2006/393 du 8 septembre 2006. Voici leur représentation graphique (figure
34) :
Le nombre important d’abstention peut être
expliqué par le fait que la veille réglementaire est difficile à mettre en
place et que les prévisions temporelles sont parfois difficiles à connaître
puisque les crédits financiers ne sont pas toujours suffisants pour satisfaire
pleinement la réglementation de plus en plus exigeante et donc coûteuse.
| |
Délais
moyens en mois requis pour satisfaire la réglementation |
Nombre
de réponses ayant proposé ces délais |
NFC
15 211 |
40 |
3 |
DHOS/E4/2006/393
du 8/9/2006 |
33 |
4 |
Décret
n°2007-1344 du 12/9/2007 |
32 |
3 |
Tableau 20 : Délais proposés par les 14
établissements de santé au mois de décembre 2007 pour satisfaire la réglementation.
Il existe donc un délai conséquent et nécessaire
pour que les établissements s’organisent afin de satisfaire la réglementation.
retour sommaire
Conclusion
Une bonne maîtrise de l’électricité à l’hôpital
vise à minimiser le nombre d’incidents potentiellement mortels. La réglementation
étudiée dans ce projet a pour but d’aider les services biomédicaux et techniques
à sécuriser le réseau électrique et de guider les responsables dans le choix
des dispositifs lors des constructions et des restructurations des établissements
de santé. La réglementation ne doit pas être vécue comme une contrainte mais
considérée comme une aide pour identifier les risques et adapter l’architecture
électrique aux exigences de sécurité.
L’externalisation des compétences observée
au sein des établissements de santé est favorisée sociétés qui proposent des
installations électriques « clefs en mains », limitant ainsi les services internes
des établissements des responsabilités et des moyens d’actions sur le réseau. Cette
perte de savoir faire des acteurs internes sur les nouvelles installations
peut expliquer le faible taux de réponse exploitable (43% des répondants) sur
les questionnaires envoyés aux services biomédicaux. Il semble pourtant fondamental
de capitaliser sur les nouvelles connaissances ou technologies et de se former
continuellement en matière de réseau électrique au sein de chaque établissement
de santé. Ceci afin d’être capable de mener une analyse cohérente des risques,
de pouvoir exploiter concrètement la nouvelle réglementation avec un regard
averti, et de participer aux projets de restructuration.
L’enquête a également révélée que la majorité
des services biomédicaux ne se sent pas vraiment concerné par l’installation
électrique dans les établissements, l’idée générale étant que cette responsabilité
relève plutôt des compétences des services techniques. L’unité biomédicale
doit donc unir sa réflexion avec les autres acteurs afin de prendre connaissance
de l’organisation d’une installation électrique et de mener une activité cohérente
avec les activités de son service.
Avec des techniques de soins de plus en
plus assistées par des dispositifs électromédicaux, tous les acteurs concernés
doivent s’inscrire dans une logique d’amélioration continue de la qualité des
soins et de la sécurité des patients dans les établissements de santé.
retour sommaire
Bibliographie
[1] : Grynfogel Bernard – Guey Alain - « Le
Patrimoine Hospitalier 2007 » - imprimerie chirat - Edition juin 2007- 638
pages
[2] : Rapport sur la consommation
d’électricité produite à partir de sources d’énergie renouvelable en
France – [PDF] – Rapport de la République Française – en application de l’article
3 de la directive n°2001 :77/CE du 27/09/2001 (Page consultée le 14/12/2007)
disponible sur : http://www.industrie.gouv.fr/energie/renou/rapp-art3.pdf
[3] : Article du Monde Libertaire – Editorial
du n°1136 du jeudi 15 octobre 1998 – 2735 caractères – rubrique santé service
publique – consulté le 02/11/2007 – Disponible sur http://ml.federation-anarchiste.org/rubrique1277.html
[4] : « Sécurité électrique » Agence de
Presse Médicale du 18/05/2006 19 :03 ACTU réf : cb/eh/APM Polsan, EHJEI011
- Page consultée le 05/12/2007 - Disponible sur : http://www.apmnews.com/Hopital_Expo_2006/depeche.php?numero=155851
[5] : Circulaire DHOS/E 4 no 2005-256 du
30 mai 2005 relative aux conditions techniques d’alimentation électrique des
établissements de santé publics et privés – Bulletin Officiel N°2005-7 : Annonce
N°14- Application immédiate - P. Douste-Blazy
[6] : Circulaire N°DHOS/E4/2006/393 du 8
septembre 2006 – Conditions techniques d’alimentation électrique des établissements
de santé publics et privés. Non parue au journal Officiel, Application immédiate,
6 pages.
[7] : « Après l’incendie à l’Hôpital Pompidou
» Le Quotidien du médecin – N°8205 - Jeudi 30 Août 2007 – Rubrique Informations
Professionnelles – Delphine Chardon.
[8] Couty E, Goldberg. S, Information
Hospitalières, La sécurité électrique dans les établissements de santé, dec
2000/Fev 2001, N°54, 188p.
[9] INRS Paris – L’électricité – Edition
INRS ED 596 – 7 ème édition (1991) ISBN 2-55599-16-7– Réimpression avril 2006
– 100 pages.
[10] CRAM Rhone-Alpes. Service prévention
des risques professionnels – SP1075 – L’énergie électrique, risques et préventions-
juin 2002 – 110p
[11] Norme UTE 60 601.NF EN 60601-1 Appareils
électromédicaux - Partie 1 : règles générale de sécurité (IEC 601-1:1991)
[12] INRS Paris – L’électricité – Edition
INRS ED 596 – 7 ème édition (1991) ISBN 2-55599-16-7– Réimpression avril 2006
– 100 pages.
[13] CRAM Rhone-Alpes. Service prévention
des risques professionnels – SP1075 – L’énergie électrique, risques et préventions-
juin 2002 – 110p
[14] : NF C15-211 Installations électriques
à basse tension – Installations dans les locaux à usage médical. Juin 1987
– Union Technique de l’Electricité et l’Association Française de Normalisation
(AFNOR). Abrogée par NFC 15 211 de Août 2006
[15] : Norme Française : NF C 15-211 Installations
électriques à basse tension – Installations dans les locaux à usage médical.
Association Française de Normalisation (AFNOR). Edité et diffusée par l’union
Technique de l’électricité (UTE) et diffusé par AFNOR. Momentanément indisponible
au 09/01/2008, document non livré par UTE. Août 2006 – 31 pages
[16] : Arrêté du 3 octobre 1995 – Modalité
d’utilisation et de contrôle des matériels et dispositifs médicaux assurant
les fonctions et actes cités aux articles D.712-43 et D. 712-47 du code de
la santé publique. J.O n°239 du 13 octobre 1995, Page 14932 – 3 pages.
[17] : Décret n° 2007-1344 du 12 septembre
2007 pris pour l’application de l’article 7 de la loi n°2004-811 du 13 août
2004 relative à la modernisation de la sécurité civile. J.O n°213 du 14 septembre
2007 page 15298 texte n°6 - 2 pages
[18] : http://perso.netpratique.fr/michel.martin47/electr/electricite/documents/differents_regimes_de_neutres.htm visité
le 12/12/07
[19] : NF C 17-100: Protection contre la
foudre - Protection des structures contre la foudre - Installation de paratonnerres
-décembre 1997- (39 pages)
[20] : Cours « sécurité électrique » - Gilbert
Farges – Enseignant chercheur Génie Biologique – Université technologique de
Compiègne - PDF – 22 pages – Cours suivi le 10 octobre 2007.
retour sommaire
Annexe 1: Présentation
du questionnaire envoyé (exemple du questionnaire vierge)
retour sommaire