|
Avertissement
|
Si vous arrivez
directement sur cette page, sachez que ce travail est
un rapport d'étudiants et doit être pris comme tel. Il
peut donc comporter des imperfections ou des
imprécisions que le lecteur doit admettre et donc
supporter. Il a été réalisé pendant la période de
formation et constitue avant-tout un travail de
compilation bibliographique, d'initiation et d'analyse
sur des thématiques associées aux technologies
biomédicales. Nous ne
faisons aucun usage commercial et la duplication
est libre. Si vous avez des raisons de contester
ce droit d'usage, merci de
nous en faire part . L'objectif de la
présentation sur le Web est de permettre l'accès à
l'information et d'augmenter ainsi les échanges
professionnels. En cas d'usage du document, n'oubliez
pas de le citer comme source bibliographique. Bonne
lecture...
|
|
Bilan
d’usage 2011 -2016
Guide des bonnes
pratiques de l’ingénierie biomédicale hospitalière
en établissement de santé
|

Abdelatif
Bentalha
|

Léo Doguet |
|

Frédéric Romano
|
|
|
RÉSUME
Un des objectifs du «
guide de bonnes pratiques de l’ingénierie biomédicale en
établissement de santé » est : l’amélioration continue
de ses missions et de ses pratiques professionnelles.
Afin de répondre au mieux aux besoins de ses lecteurs,
et contribuer ainsi à la sécurité des patients. Nous
visons à la contribution d’une démarche d’amélioration
continue du Guide des Bonnes Pratiques en Biomédicales
en Établissement de Santé de 2011. En cette année 2017,
nous avons entrepris d’effectuer un bilan d’usage de
2011 à 2016 sur ce guide. A travers des outils adaptés
nous permettant d’observer les points forts, faibles et
s’assurer qu’ils répondent toujours à ces objectifs
initiaux. Nous allons aussi nous intéresser à
l’implantation du guide au niveau mondial.
Mots clés : bonne pratique, bilan d'usage,
projet d'intégration, référentiel, ABIH, UTC
|
|
ABSTRACT
One of the objectives of
the "guide to good practice in biomedical engineering in
healthcare institutions" is the continuous improvement
of its professional missions and practices. In order to
best meet the needs of its readers, and thus contribute
to the safety of patients. We are aiming for the
contribution of a continuous improvement approach to the
Guide to Good Practices in Biomedical in Healthcare in
2011. In this year 2017, we undertook a review of the
use of 2011 to 2016 on this guide. Through adapted tools
allowing us to observe the strengths, weaknesses and
ensure that it always meets these initial objectives. We
are also interested in the implementation of the guide
at the global level.
Key words : Good practice, assessment of usage,
integration project, referential, ABIH, UTC
|

Remerciements
Nous ne pouvions commencer ce
bilan d’usage du GBP sans exprimer, en préambule, nos
remerciements aux enseignants de l’UTC.
Merci à monsieur Farges
initiateur du présent projet, à monsieur Felan responsable de la
formation ABIH et à monsieur Prot, pour l’encadrement, le suivi et
les conseils prodigués tout au long de ces semaines
d’enseignements.
Aussi, exprimons-nous nos
remerciements à madame Moutonnet assistante de la formation ABIH
pour sa gentillesse, sa patience tout au long de la formation.
Nous remercions aussi
l’ensemble des acteurs biomédicaux qui nous ont soutenus dans
notre projet. Sans oublier les membres de l’OMS qui nous ont
renseigné avec sérieux au niveau de leur bibliothèque à Genève.
Sommaire
Glossaire des sigles
Introduction
1. Le GBPIB dans les
systèmes de soins
a. Contexte
et enjeux de la maitrise des dispositifs médicaux
b.
Présentation des guides des bonnes pratiques en ingénierie
biomédicale et de l’outil d’autodiagnostic
i. Guide
des bonnes pratiques biomédicales V 2002
ii. Guide
des bonnes pratiques en ingénierie biomédicale V 2011
iii.
Addenda 2013
iv.
Autodiagnostic
c.
Problématique : usage espéré
2. La démarche projet
du bilan d’usage
a. Méthode
choisie : sondage
b.
Réalisation de l’enquête
3. Résultat du sondage
et enseignements tirés
a. Contexte
hospitalier
b.
Exploitation du GBPIB
c.
Autodiagnostic
d. Retour
d’expérience
4. Innovations
suggérées et progrès attendus
a.
Activités connexes à développer
b.
Evaluation de la structure du GBPIB
c.
Développer un support full web
5. Conclusion
Références bibliographique
Annexes bibliographique
Table des figures
Glossaire des
sigles
ABIH: assistant biomédical en ingénierie hospitalière
BPG: bonne pratique générique
BPM: bonne pratique de management
BPO: bonne pratique d’organisation
BPR : bonne pratique de réalisation
HAS : haute autorité de santé
ISO: international standardization organization
UTC : université de technologie de Compiègne
CNIL : Commission Nationale de l'Informatique et des
Libertés
GHT : groupements hospitaliers de territoire
DM : Dispositif Médical
OMS : Organisation mondiale de la santé
PHP : Hypertext Preprocessor
3S : Sens, soutien et suivi
AAMB : Association des Agents de Maintenance Biomédicale,
France
retour sommaire
Introduction
Depuis 2002 les co-auteurs du référentiel «
Le guide des bonnes pratiques biomédicale » ont dû faire face à
une communauté de professionnels du domaine biomédical,
constamment demandeur d’évolutions. Des sollicitations qui après
plusieurs bilans sur le guide de 2002 ont mené à plusieurs
modifications. En commençant par le titre du guide qui est devenu
en 2011 « Guide des bonnes pratiques de l’ingénierie biomédicale
en établissement de santé », ne laissant aujourd’hui aucun doute
sur les professions visées. Il sera complété deux ans plus tard
par « addenda 2013 ». La version de 2011 intègre désormais de
nouvelles notions tel que : la progressivité, la compatibilité
avec l’ISO 9001 [3] (version
2008), l’international et les grilles d’autoévaluation. La version
2011 invite à une démarche continue en termes de performance
durable des pratiques professionnelles. Par ailleurs devrait aussi
contribuer à la qualité et à la sécurité des soins délivrés au
patient.
Aujourd’hui cela fait 6 ans que le guide des bonnes pratiques de
l’ingénierie biomédicale en établissement hospitalier version
2011, et 4 ans que l’addenda version 2013 [6] [5]
sont paru. Un bilan d’usage s’impose donc à nous aujourd’hui avec
une analyse qui se veut complète, rigoureuse, crédible et
appuyée.
1.
Le GBPIB dans les systèmes de soins
a.
Contexte et enjeux de la maitrise des dispositifs médicaux
La prestation de soin dans un
établissement de santé est une tâche complexe à réaliser.
Plusieurs et différents corps de métiers sont en interactions pour
de délivrer un « service de soin » de qualité. Les patients
(clients), exigent que le système de soin fournisse un accès aux
soins d’excellente qualité de la part des établissements de santé
où ils se trouvent. De son arrivée à sa sortie il va subir des
soins divers et variés.
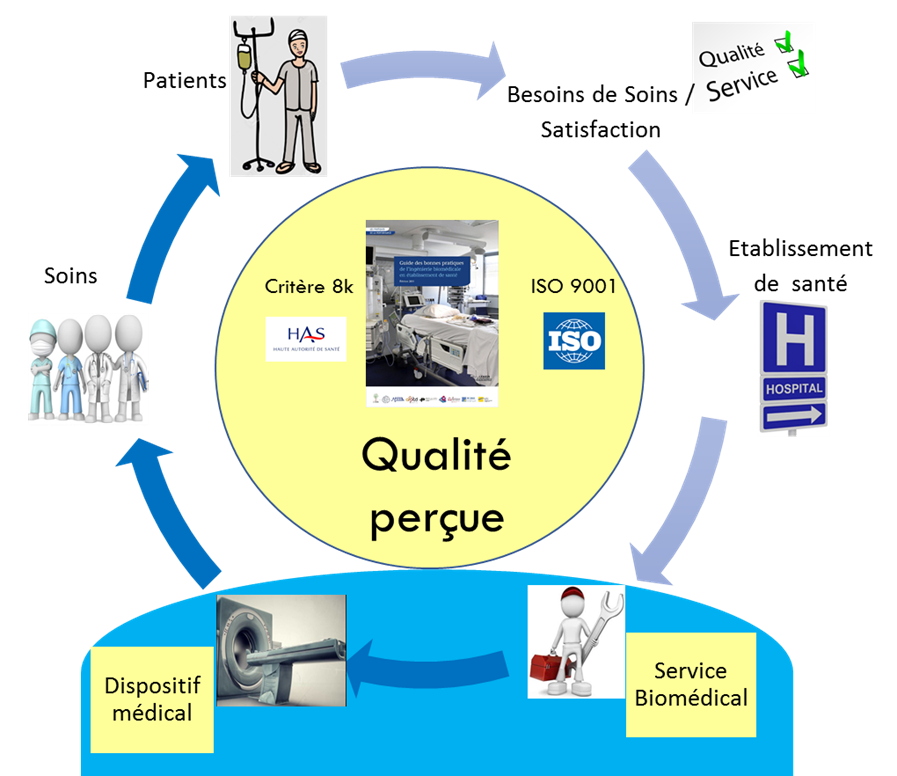
Figure 1 Qualité perçue du
système de santé
retour sommaire
Les soins sont réalisés de façon efficiente
grâce à des équipes pluridisciplinaire qui travaillent dans le
cadre d’un objectif commun. La qualité perçue ressentie par le
patient est souvent un avis global sur l’ensemble de son séjour.
Pour avoir cet avis global le patient passe par une critique
(positive ou négative) basé par exemple sur l’alimentation, la
qualité des soins, le personnel etc… Pour répondre aux besoins du
patient les équipes travaillent autour de plusieurs processus
communs dans le but d’avoir une uniformisation des soins. Il ne
faut pas oublier que la démarche de « qualité permanente » au sein
d’un établissement de santé est un enjeu important pour tout
professionnel de la santé. Les acteurs biomédicaux de par leurs
compétences sont les garants du maintien des bonnes pratiques au
sein de leur établissement, en passant par divers processus.
Dans un contexte où la juridiction dans le
domaine de la santé devient de plus en plus complexe, tant dans
leurs contenus mais aussi dans la rapidité d’évolution. Il est
nécessaire d’avoir des référentiels afin d’aider les
professionnels dans leur activité. Tout cela visant toujours le
même but : maintenir une qualité constante de soins au patient. Le
GBPIB à normalement une place prédominante pour le maintien de ce
contexte précédemment détaillé. Il a été publié en 2011, pour
s’assurer qu’il répond bien à ces missions primaires, il faut
faire le point à travers un bilan d’usage.
Dans un milieu ne cessant de progresser,
impliquant de redondant changement (législation, technologie,
exigence du patient etc…). Il est nécessaire d’œuvrer pour une
démarche d’amélioration continue. Une démarche avec pour ambition
un système de soin plus performant accompagner d’une sécurité
maximale pour protéger le patient. Le GBPIB est un référentiel
reconnu dans le domaine de l’ingénierie biomédicale. Il permet aux
acteurs biomédicaux d’améliorer leur qualité de travail. Comme
dans toute démarche d’amélioration continu, nous devrons donc
assurer le suivi (par rapport aux 3S). Effectuer un bilan d’usage
du GBPIB s’impose à nous pour cibler les éventuelles
améliorations. Il est nécessaire de pouvoir visualiser comment il
intervient actuellement dans les pratiques des services
biomédicaux. Les parties prenantes visées par ce bilan d’usage,
sont les services biomédicaux, les établissements de santé et tout
acteurs du milieu biomédical. Les données fournies par ce bilan
vont potentiellement permettre dans les années avenir à faire
évoluer le GBPIB, pour toujours plus d’amélioration dans la prise
en charge du patient en établissement de santé.
retour
sommaire
b.
Présentation des guides des bonnes pratiques en ingénierie
biomédicale et de l’outil d’autodiagnostic
i. Guide des bonnes pratiques biomédicales V
2002
En 2002 la profession biomédicale découvre un
nouveau guide concernant les bonnes pratiques d’ingénierie
biomédicale. Celui-ci a permis aux professionnels d’ingénierie
biomédicale de valoriser leurs métiers. Il permettait aussi aux
services biomédicaux qui le souhaitaient d’évaluer la qualité de
leurs pratiques.
ii. Guide des bonnes pratiques en ingénierie
biomédicale V 2011
En 2011, Co-écrit par 90 auteurs et reconnue par 9 associations.
Le GBPIB est un référentiel qui permet d’améliorer les
performances d’un service biomédical en termes d’efficacité,
d’efficience et qualité perçue.
Le GBP temps vers une harmonisation des
pratiques en ingénierie biomédicale à un niveau international. En
2011, il a intégré une structure susceptible de répondre aux
différentes activités mondiales, grâce à une ouverture vers
l’enrichissement permanent du référentiel métier, notamment à
travers les bonnes pratiques en activités connexes.
L’intérêt du GBPIB :
- Assurer la sécurité légitime attendue dans l’exploitation des
dispositifs médicaux
- Anticiper sur les nouveaux usages et les nouvelles
technologies
- Faire progresser les pratiques des professionnels afin que le
service biomédical puisse mieux remplir ses missions
- Pouvoir évaluer ses propres pratiques et identifier des voies
d’améliorations
- Le GBPIB a pour ambition de devenir un outil libérant les
potentiels et les initiatives des acteurs biomédicaux sur le
terrain
- Mener les pratiques en ingénierie biomédicale au plus haut
niveau de professionnalisme et de confiance pour l’établissement
de santé et les patients
- Proposer aux tutelles des alternatives crédibles aux mises en
conformités réglementaires
- Ouvrir des accès à l’innovation et la création
Composition du GBPIB
retour sommaire
Le GBP se décompose en 3 approches génériques :
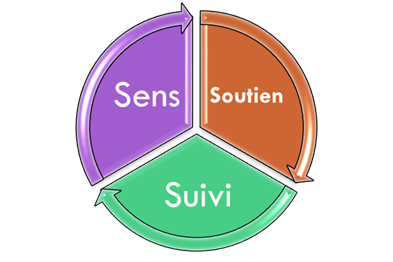
Figure 4 Schéma des 3S
Sens
C’est exprimer de quoi on parle. Il faut se
repositionner sur le sens des mots afin de ne pas faire d’erreur
d’interprétation. On va par la suite définir les enjeux, objectif
dans le but de valoriser l’amélioration continue.
Soutiens
On définit le soutien par les parties
prenantes identifier de leurs caractéristiques (interne, externe
etc…). On identifie les ressources qui contribuent à la bonne
réalisation des bonnes pratiques.
Suivi
On définit le suivi par des processus qui
expriment l’enchaînement des actions afin de produire le résultat
attendu des bonnes pratiques. L’identification des tâches avec des
critères de réalisations. Et l’évaluation de la performance des
bonnes pratiques en se basant sur l’efficacité, l’efficience et la
qualité perçue.
Ainsi qu’en 3 modules de bonne pratique :
Bonne pratique d’organisation
Ce module explique la bonne gestion des ressources nécessaires
ainsi que la mesure et l’analyse des résultats obtenus. Il
contient les éléments clés qui visent à l’amélioration continue.
Il contient trois bonnes pratiques, dix-sept processus et
cinquante-sept critères d’évaluation.

Figure 5 : Schéma de la structure
de la bonne
pratique d'organisation
Bonne pratique de management
Intègre les éléments de décision, direction,
pilotage, innovation et communication. Il associe la qualité
perçue du service biomédical. Il contient 3 bonnes pratiques,
quatorze processus et quarante-six critères d’évaluation.
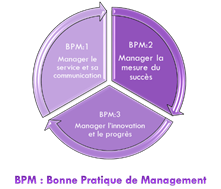
Figure 6 Schéma de la structure
de la
bonne pratique de management
Bonne pratique de réalisation
Cœur du métier en ingénierie biomédicale il
précise les bonnes pratiques pour fournir le service attendu
vis-à-vis des missions du service biomédical. Il comprend trois
bonnes pratiques, dix-sept processus et cent sept critères
d’évaluation.
retour sommaire

Figure 7 Schéma de la structure de la
bonne pratique de réalisation
Le GBP contient aussi 3 activités connexes :
Bonne pratique en coopération international biomédicale
Bonne pratique en gestion de l’accueil et de l’encadrement de
stagiaires
Bonne pratique du contrôle qualité interne en mammographie à
rayon X analogique du dépistage du cancer du sein pour respecter
la réglementation française
Il simplifie l’amélioration continue, grâce à une
cohésion avec les autres référentiels [7]
biomédicaux. Du fait de cette cohésion, il permet l’adaptation à la
norme ISO 9001, de par son adaptabilité à toute activité y compris
les plus spécifiques dans le milieu de l’ingénierie biomédical.
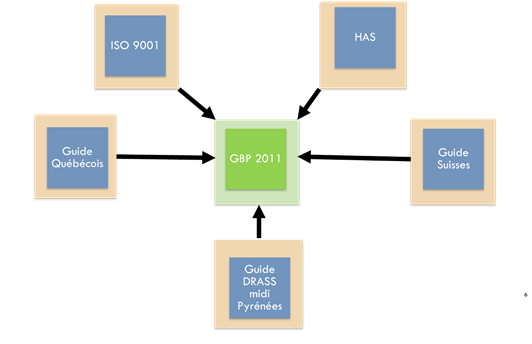
Figure 8 Schéma du GBPIB par
rapport aux autres référentiels
retour sommaire
iii.
Addenda 2013
En 2013 un addenda est venu compléter le guide version 2011 de
nouvelles bonnes pratiques sur des activités connexes. Il montre
la même structure que le GBPIB v2011 Il fait appel notamment aux
bonnes pratiques : de radioprotection, de maintenance et sur
l’autodiagnostic.

Figure 9 Couverture de l'addenda
2013
iv. Autodiagnostic
Il va aussi y avoir un outil de qualité dit « d’autodiagnostic »
permettant d’effectuer avec « un logiciel de tableur » un bilan
qualité de son service biomédical. Cet autodiagnostic permet par
ailleurs de faire certifier à travers un audit interne et externe
la norme ISO 17050 [2] de son service
biomédical en termes de maturité et de véracité. Cela permet de
s’évaluer en termes de criticité, d’efficience et de qualité
perçue.
Niveaux de maturité :
- Absent : aucune activité n’est réalisée pour ce processus
- Aléatoire : les activités sont réalisées implicitement sans
être toujours mise en œuvre complètement et dans les délais
- Défini : les activités sont définies explicitement et mises
en œuvre dans les délais sans être forcements tracés
- Maitrisé : les activités réalisées sont efficaces, tracées
dans leur cheminement et leurs résultats
- Optimisé : les activités réalisées sont efficientes et
induisent des améliorations qui sont effectivement mises en
œuvre.
- Mature : les activités réalisées ont une excellente qualité
perçue, elles anticipent les attentes et innovent dans les
services rendus.
retour sommaire
Niveaux de véracité :
- Vrai prouvé : La réalisation de l’action est systématique et
peut être prouvée
- Vrai : L’action est systématiquement réalisée
- Plutôt vrai : L’action est réalisée de manière aléatoire
- Plutôt faux : Rien ne permet d’identifier la réalisation de
l’action
- Faux : Une personne au moins considère que l’action est en
partie réalisée
- Faux unanime : A l’unanimité, on peut dire que l’action n’est
pas réalisée
c.
Problématique : usage espéré
Cette problématique qui n’est pas propre à la France a obligé
notre équipe de projet à s’intéresser à l’usage du GBPIB. Pour
mener à bien cette évaluation et éclairer sur les évolutions à
venir du GBPIB. Nous sommes donc confrontés à la problématique
suivante : « Evaluer les apports du GBPIB 2011 sur la qualité
perçue du système de santé ? ». Pour répondre à cette
problématique nous avons cherché à montrer comment est perçu le
guide des bonnes pratiques aujourd’hui, à travers un sondage.
2.
La démarche projet du bilan d’usage
a.
Méthode choisie : sondage
Les séances de brainstormings menées en groupe nous ont orienté
vers une idée de plan d’action. Celle-ci, retenue à
l’unanimité, après vote des membres de l’équipe est : la
réalisation d’une enquête auprès des services biomédicaux sur
l’usage du Guide des Bonnes Pratiques en Ingénierie Biomédicale et
de son outil d’Autodiagnostic.
Le bilan d’usage sera réalisé au niveau mondial à l’aide d’un
questionnaire [annexe ] envoyé aux acteurs biomédicaux,
d’associations et d’autres entités pouvant être concernées.
Pour des contraintes de temps, nous avons été contraints
d’effectuer le sondage sur une semaine, (du 24 février 2016 au 07
mars 2017) Le sondage a été réalisé sur le support « Google forms
». Cet outil permet l’élaboration simple et complète d’un
questionnaire avec retour des résultats sous forme format tableur
afin d’effectuer un apurement et une analyse.
L’enquête à mener est constituée de plusieurs étapes :
Contexte hospitalier : Pour obtenir des informations sur le
profil de la personne répondante.
Exploitation du GBPIB : Pour obtenir des données afin de pouvoir
juger si le GBPIB est utile, utilisable, et utilisé. Cette partie
est divisée en deux parties, les répondants utilisant ou
n’utilisant pas le GBPIP sont orientés vers des questions
différentes.
L’autodiagnostic : Pour obtenir des données afin de pouvoir jugé
si le GBPIB est appliqué de façon efficiente. Ces données nous
permettront d’évaluer la qualité perçue du guide.
Retour d’expérience : Pour obtenir des informations sur la
qualité perçue du GBP et les améliorations souhaitées.
retour sommaire
Description du déroulement du
projet
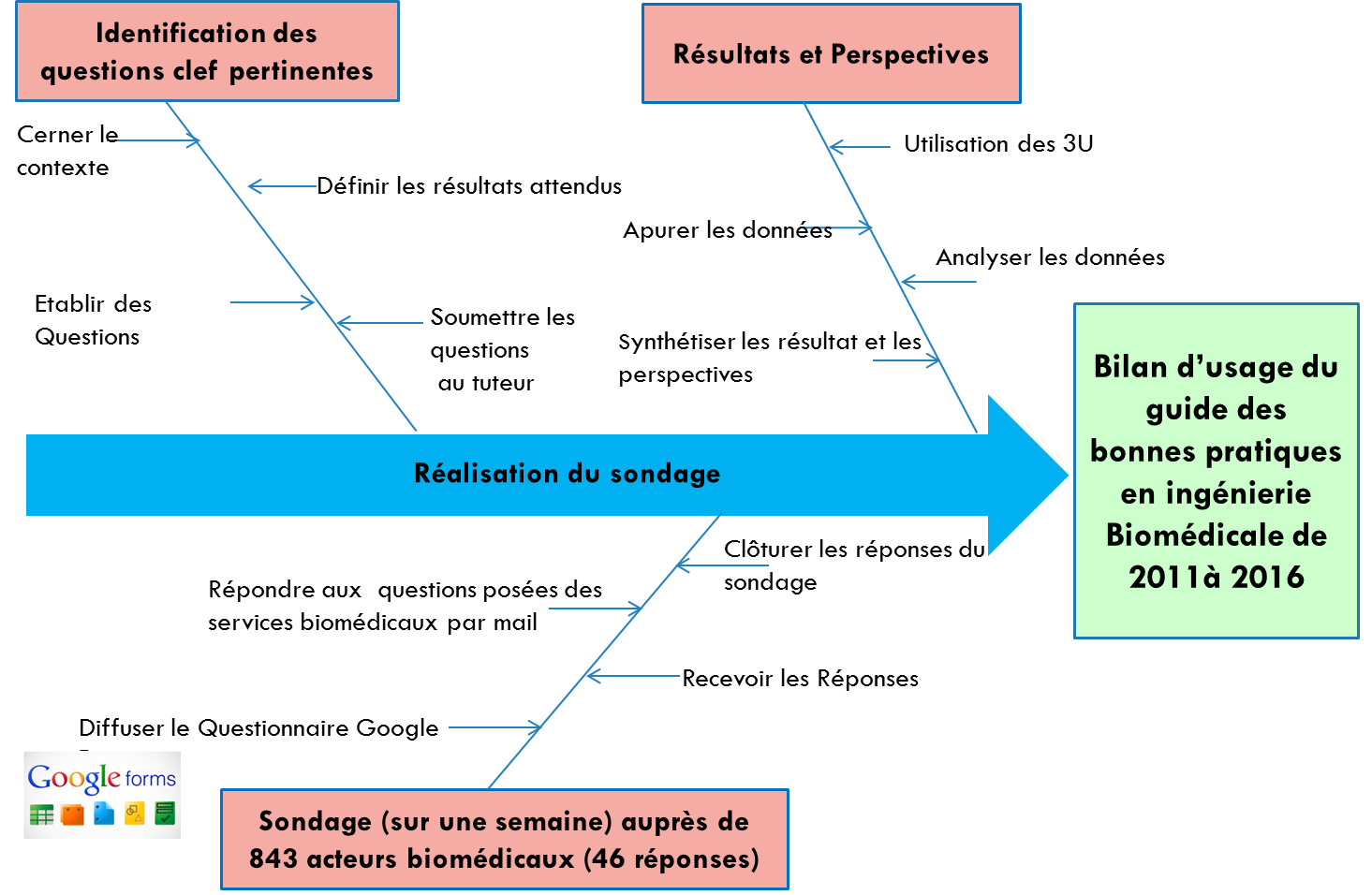
Figure 11 Diagramme d’Ishikawa
présentant la logique de progression du sondage
Au cours de la première étape de ce projet il a fallu se
documenter sur le GBPIB 2011, L’Addenda et ainsi sur IRBM News,
pour tout d’abord mieux cerner la problématique.
Il fallait par la suite faire un état de l’art sur la situation
des bonnes pratiques au sein des services biomédicaux dans les
établissements de santé, à l’échelle internationale, en
s’imprégnant des résultats du GBPIB.
Après avoir déterminé la problématique du projet, et la
réalisation du cahier des charges. Il était nécessaire de bien
définir les résultats attendus de notre projet.
On a identifié des risques durant cette première phase du
projet, En premier lieu, il fallait rester vigilant à ne pas
diverger de la mission principale du travail, ainsi de partir vers
une fausse piste. Grâce à l’exploitation des différents outils de
qualité (le brainstorming, les outils de base en qualité, de
contrôle qualité ainsi que les outils de management qualité) ont
permis de bien cadrer les objectifs de ce travail.
b.
Réalisation de l’enquête
Cette étape du projet repose sur la réalisation de l’enquête. En
commençant par établir un questionnaire synthétique et direct
(annexe ).
retour
sommaire

Les risques liés à cette phase :
- Questionnaire mal conçu ;
- Manque de retour ou retour insuffisant pour faire un bilan
sur la situation réelle de l’usage du Guide des Bonnes Pratiques
en Ingénierie Biomédicale et de son outil Autodiagnostic.
- Et pour éviter que les questions soient mal conçues, la
soumission du questionnaire à l’initiateur du projet est une
étape nécessaire (cf : figure 10). C’est pour cette raison
qu’elle a été intégrer aux phases de suivi du projet.
Le passage par l’initiateur du projet, M. FARGES, en sa qualité
d’auteur de ces documents, et l’un des pionniers de la qualité
dans le milieu biomédical, pour l’approbation et la diffusion du
questionnaire donnera un caractère plus professionnel et appuiera
notre requête auprès des services biomédicaux. Après l’approbation
du sondage, on l’a diffusé aux acteurs biomédicaux.
retour sommaire
3.
Résultat du sondage et enseignements tirés
Une fois le questionnaire réalisé, il a été envoyé à 843 acteurs
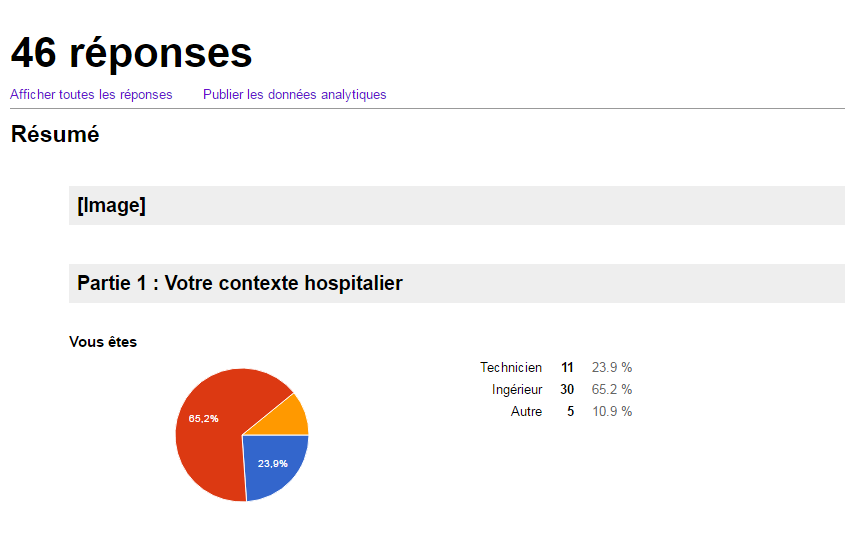
biomédicaux. Sur une période d’une semaine, nous avons reçu 46
réponses soit 5.45%.
a.
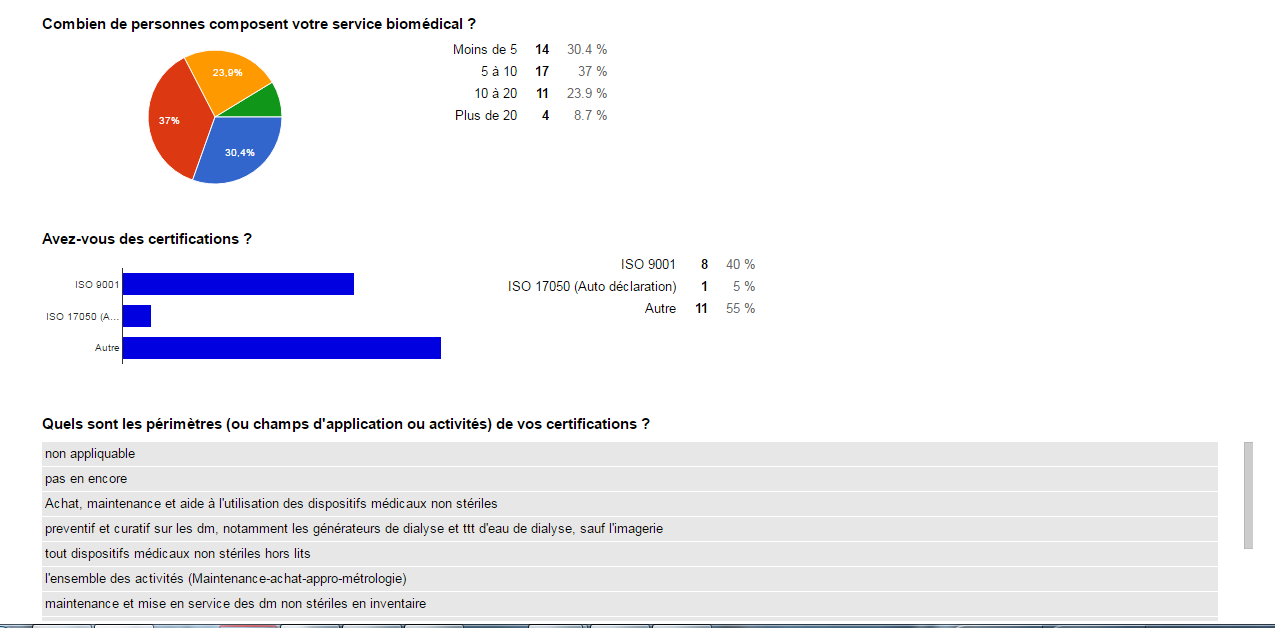
Contexte hospitalier
- La plupart des répondant sont des ingénieurs (67%), suivi des
techniciens (24%), puis d’autres (9%) sont des association,
administrateur santé et enseignant, étudiant).
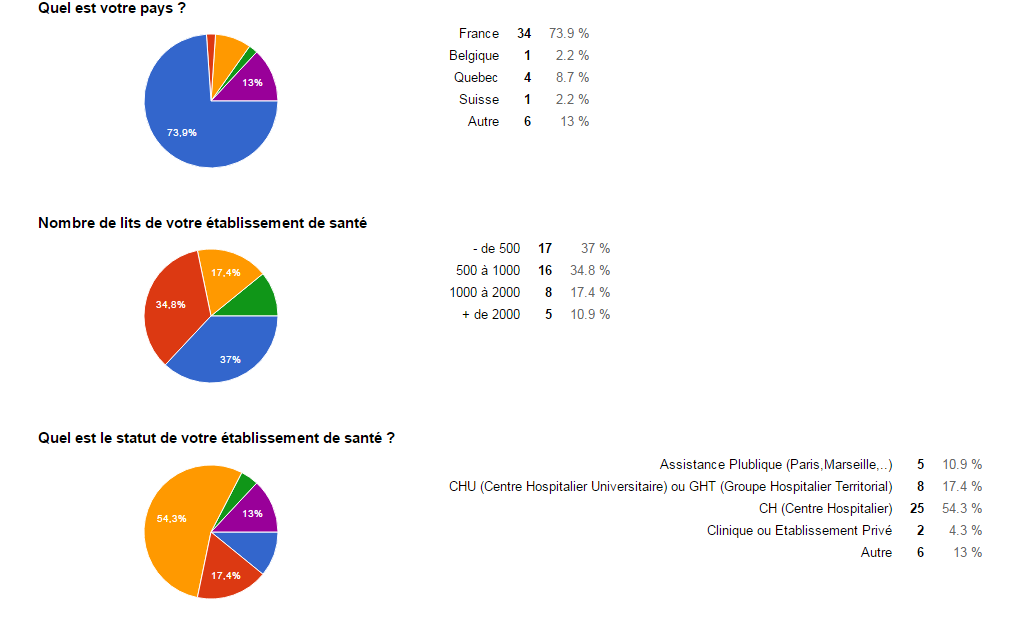
- La plupart des répondants sont dans un centre hospitalier qui
contient -1000 lit.
- Les services biomédicaux sont en général composés moins de 10
personnes (ingénieurs et techniciens). Il y a des services
certifiés en ISO 9001, ISO 17050. La plupart des services
biomédicaux ne sont pas certifies.
- La majorité des répondants sont français.
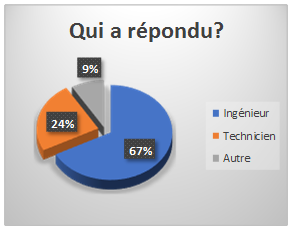
Figure 13 Graphique représentant
les répondants
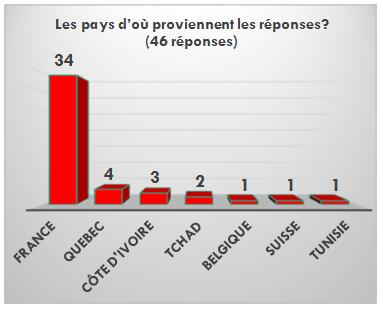
Figure 14 Graphique représentant
le pays du répondant
retour sommaire
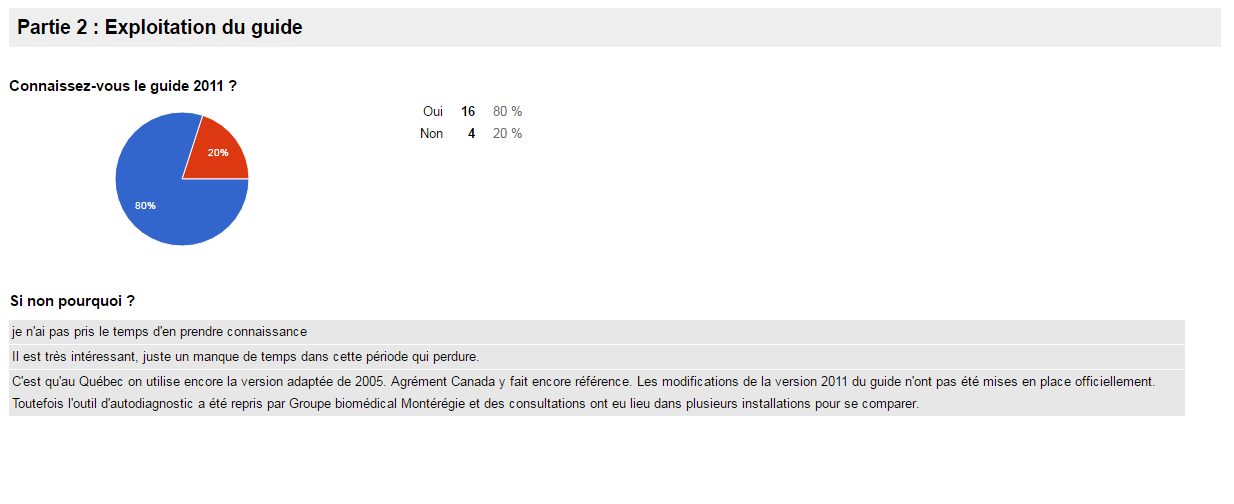
b.
Exploitation du GBPIB
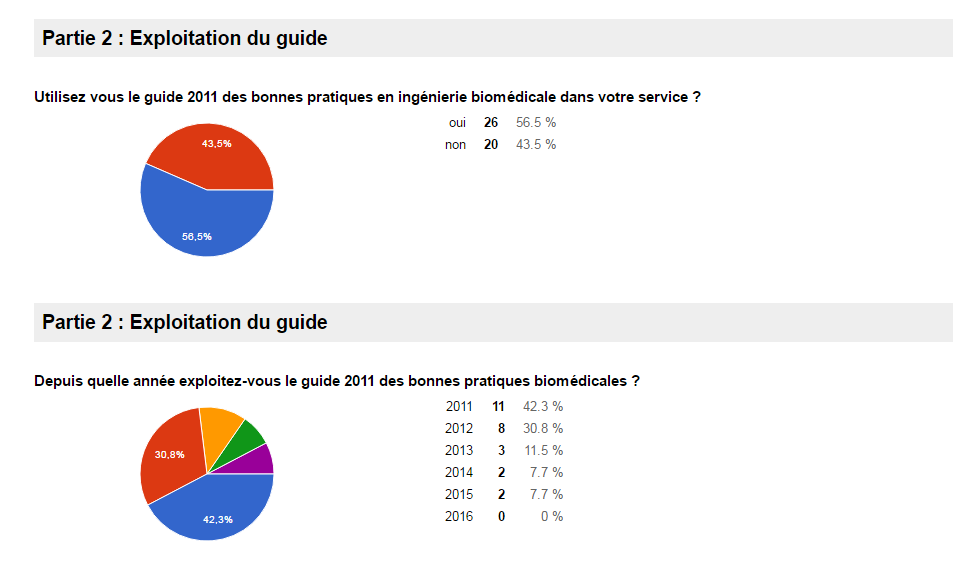
Il y a 57% des répondants qui utilisent le GBP contre 43% qui ne
l’utilisent pas (sur 46 réponses).
Réponses des répondants qui utilisent le GBP
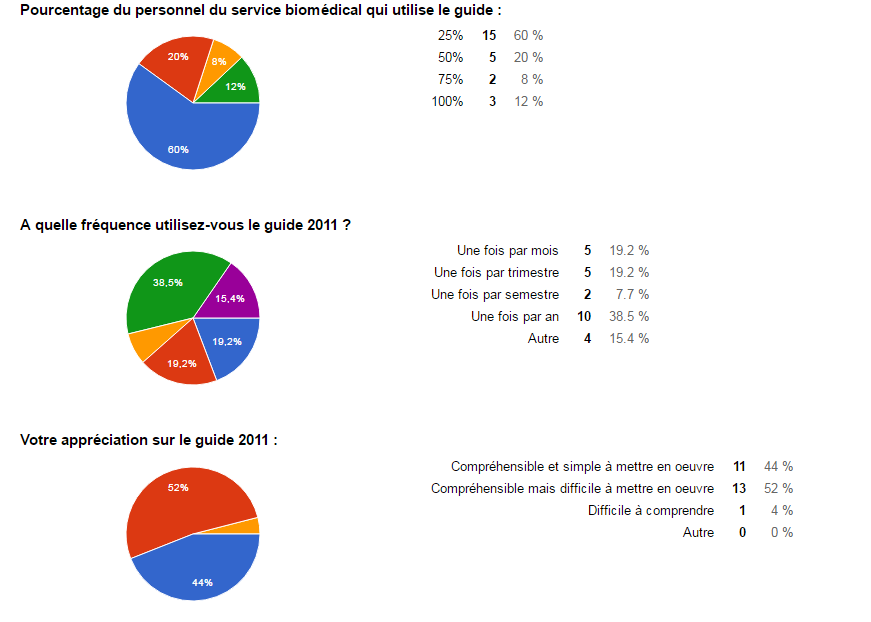
- La majorité des répondants trouvent le guide compréhensible
(96%). Pour autant 52% des répondants le trouvent difficile à
mettre en œuvre.
- 60% du personnel d’un service biomédical utilise 25% du
contenu du GBP.
- Les répondants ont principalement commencé à utiliser le GBP
en 2011 et 2012 (73% sur les deux années confondues).
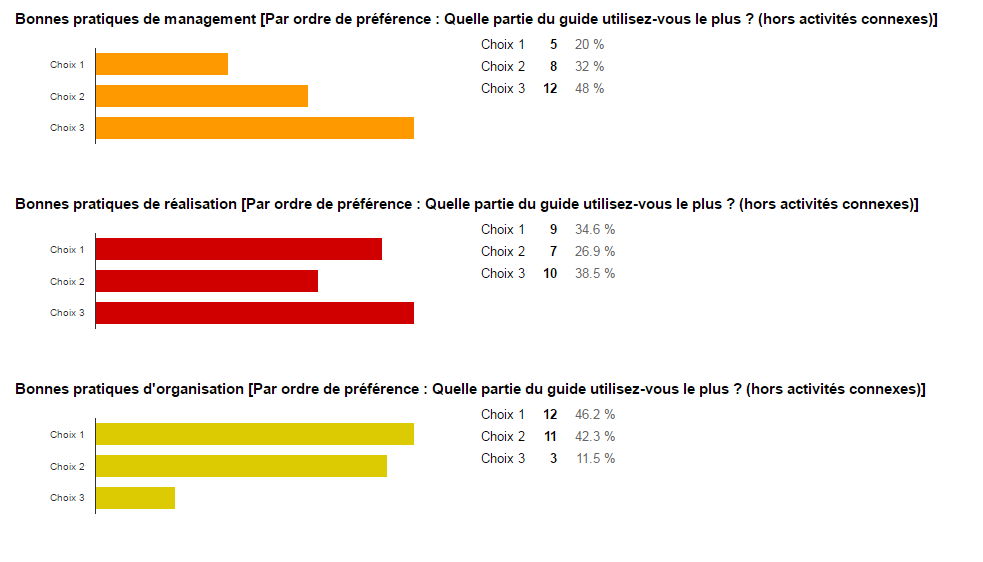
- En première intention des répondants, les bonnes pratiques en
management sont utilisées à 19%, les bonnes pratiques de
réalisation sont utilisées à 35% et les bonnes pratiques
d’organisation son
t utilisées à 46%.
- Les bonnes pratiques en activités connexes sont utilisées à
47% par les répondants. La bonne pratique d’activité connexe en
maintenance des dispositifs médicaux est principalement utilisée
par 23% des répondants. Suivi de la bonne pratique d’activité
connexe en gestion de l’accueil et de l’encadrement des
stagiaires par 12 % des répondants
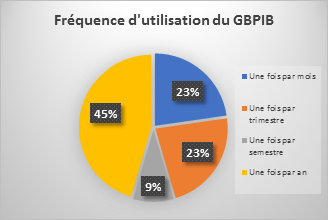
Figure 15 Graphique représentant
la fréquence d'utilisation du GBPIB
retour sommaire
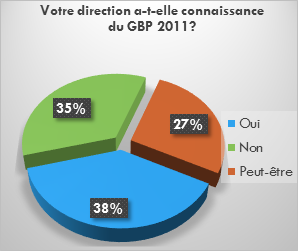
Figure 16 Graphique indiquant le
taux de direction
connaissant le GBPIB
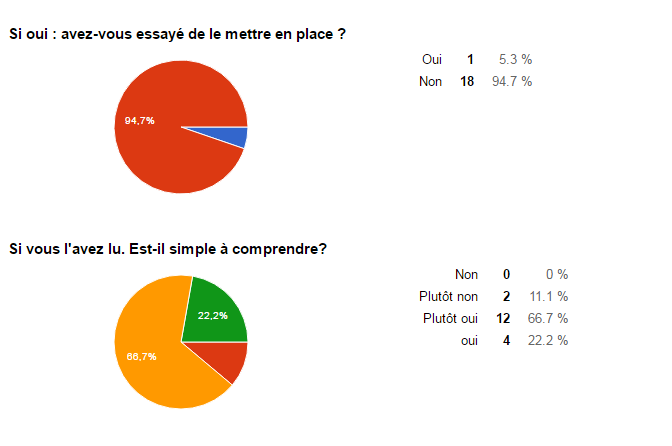
Réponses des répondants qui utilisent le GBP
- La plupart de personnes qui ont répondu, connaissent le
guide mais ne l’utilisent pas.
- 67 % des répondants le trouve simple à comprendre (18
réponses)
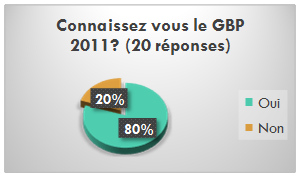
Figure 17 Graphique représentant
les répondants qui
n'utilisent pas le GBPIB mais qui connaissent le GBPIB
retour sommaire
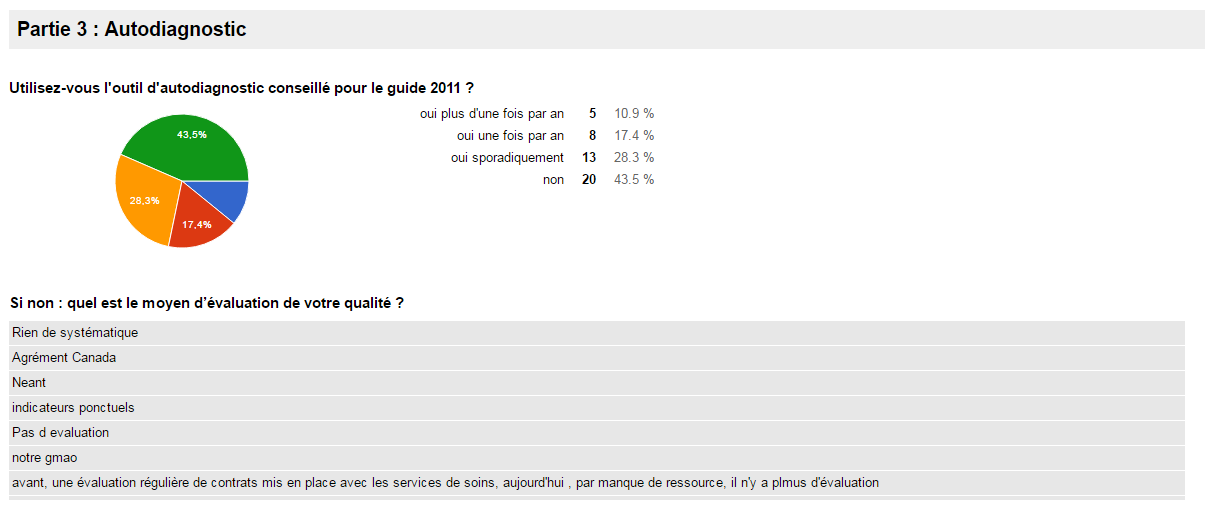
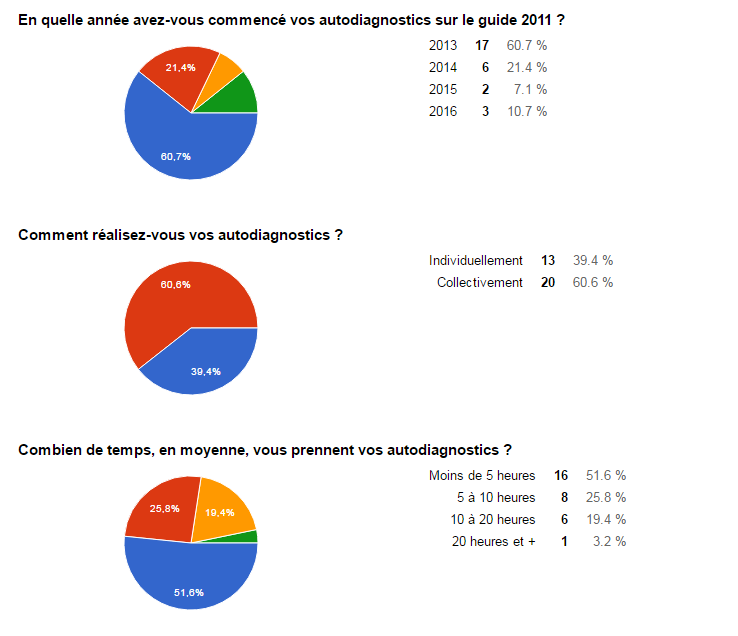
c.
Autodiagnostic
- 63% des répondants ont commencé l’autodiagnostic pour le
guide en 2013 (28 réponses).
- 53% des répondants mettent moins de 5 heures à faire
l’autodiagnostic
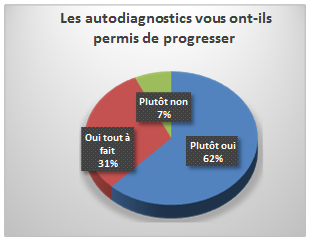
- Pour 93% des répondants l’autodiagnostic leurs ont permis de
progresser
- Pour l’utilisation de l’outil d’autodiagnostic, tous les
répondants utilisent l’outil, mais de manières différentes en
termes de périodicité.
- 61% des répondants font leurs autodiagnostics en collectif.
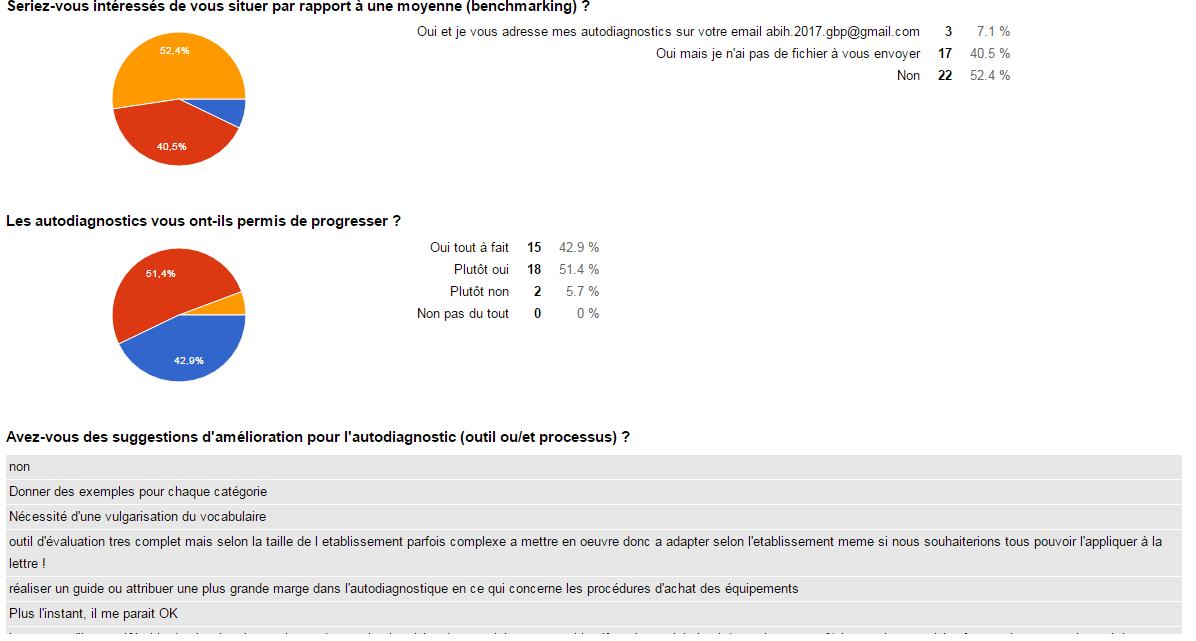
- 45 % des répondants sont intéressés par une étude de
benchmark, or 3% sont prêts à nous envoyer leurs données. Nous
avons eu qu’un seul établissement qui nous a renvoyé son
autodiagnostic. Malgré notre sollicitation par mail aucun autre
acteur biomédical, nous a envoyé leurs données.
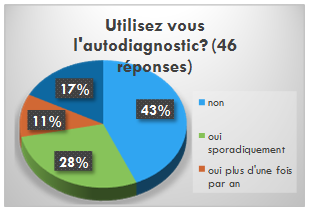
Figure 18 Graphique représentant
le l'usage de l'autodiagnostic
d.
Retour d’expérience
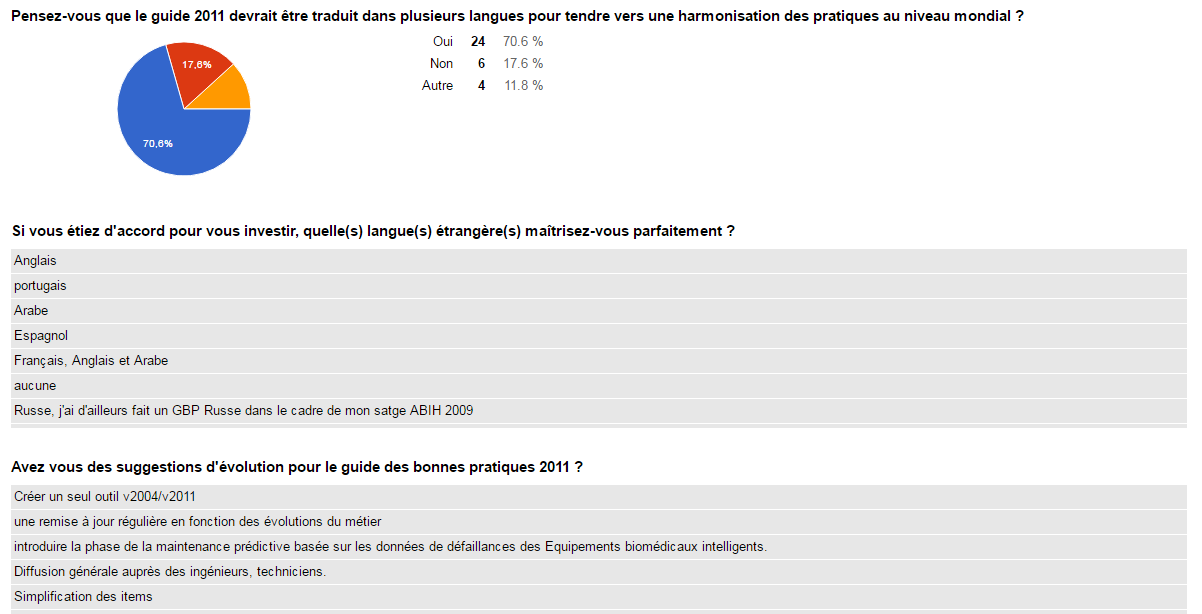
70 % des répondant trouvent que le GBPIB
devrait être traduit en plusieurs langues. Pour traduire le GBPIB,
il faut constituer une équipe par langue. Il faut donc au minimum
trois acteurs biomédicaux, pour traduire avec cohérence le GBPIB.
retour sommaire
Les points positifs observés lors
du bilan d’usage :
- Est claire
- GBPIB est compréhensible
- GBPIB est un référentiel national reconnu
- Optimise et améliore le management et l’organisation d’un
service biomédical
- Participe à l’amélioration de la gestion de projet (grâce à
la BPR)
- GBPIB aide à trouver les points forts et faibles d’un service
biomédical
- Le GBPIB aide à augmenter l’efficience et la qualité perçue à
travers d’outil diagnostique
- Valorise le rapport avec la hiérarchie
- Outil efficace et qui permet d’améliorer les performances
Les points négatifs observés lors du bilan d’usage :
- Trop complexe (trop de critères d’autoévaluation ainsi à leur
formulation)
- GBPIB difficile à mettre en œuvre
- Les bonnes pratiques manquent d’exemples figurés, trop
abstraits
- Manque de temps dans les services biomédicaux pour exploiter
l’ensemble du guide
- Ne valorise pas assez le travail effectué (les acteurs
biomédicaux ne sont pas valorisés)
- L’autodiagnostic est difficile à réaliser (car trop long)
lorsque la charge de travail est trop importante
- Plus accessible pour les ingénieurs que les techniciens
- Uniquement en français
- Manque de support numérique
retour sommaire
Synthèse des enseignements tirés :
- La population biomédicale est intéressée par une traduction
du GBPIB en plusieurs langues
- Avoir un guide plus accessible pour les techniciens bio
- Introduire les notions de maintenance prédictive
(intelligentes)
- Avoir une distribution du GBP plus massive
- Intégrer les notions du GHT
- Manque un chapitre sur la communication
- Mettre le GBPIB en accès FULL WEB
- Proposer des solutions sur la maitrise de la provenance des
DM
- Intégrer la gestion des risques
- Essayer de trouver une autre structure du GBPIB pour qu’il
puisse plus facilement s’intégrer au terrain
retour sommaire
4.
Innovations suggérées et progrès attendus
a.
Activités connexes à développer
- Produire une bonne pratique en activité connexe, portant sur
les dispositifs médicaux prédictifs (intelligents : DM connecté
etc…). Les enjeux sont importants pour la communauté biomédicale
pour plusieurs raisons, d’une part : l’évolution technologique
des dispositifs médicaux est complexe, et d’autre part : il
faudrait pouvoir effectuer de nouveaux processus qualité
permettant d’intégrer la notion de protection des données
patients (en accord avec les exigences de la CNIL sur
l’évolution). Cela pourrait aider les services biomédicaux à
optimiser la gestion de ces nouveaux dispositifs médicaux. Pour
cela un groupe d’acteurs biomédicaux pourrait effectuer ce
projet (des étudiants en ingénierie biomédicale).
- Développer une bonne pratique en activité connexe sur le
Groupement Hospitalier Territoriale [4] : Les
services biomédicaux vont être obligés d’ici 2020 de centraliser
leurs travaux par zones géographiques délimitées. Cela pose donc
une réflexion autour de la direction que les services
biomédicaux doivent prendre. Aujourd’hui encore très difficile à
mettre en place pour les services biomédicaux, il faut donc des
supports (processus etc…) dédier afin de mettre en place le
décret de façon efficiente et pérenne pour garder une bonne
qualité perçue auprès des patients. Ce décret qui se veut
novateur en termes d’optimisation de ressources, se montre à la
fois très contraignant d’application pour les services. Un
groupe de projet de la promotion ABIH 2017 a déjà fait un
travail sur ce sujet (dans ce travail, il y a un outil de
communication et d’autoévaluation pour créer une dynamique de
territoire). Il faudrait donc qu’un groupe d’acteurs biomédicaux
(professionnel ou étudiant) travaillent à moyen terme pour
élaborer ce support supplémentaire.
- Développer une bonne pratique d’activité connexe en
communication : Bien qu’il y ait une partie exposée dans le BPM,
il s’avère pour certains acteurs biomédicaux cela ne suffise
pas. Il faudrait peut-être opter vers des processus de
communication associés à la qualité perçue du système de santé
et à l’assurance qualité (notion qui par ailleurs pourrait être
intéressante à développer). Dans le but d’intégrer la
communication dans un contexte qui permettrait aux services
biomédicaux une interaction plus efficiente auprès de leurs
interlocuteurs. Pour développer cette bonne pratique, il sera
nécessaire qu’un travail d’équipe soit proposé à plus ou moins
long terme pour l’intégrer dans la prochaine édition du GBPIB.
- Développer une bonne pratique d’activité connexe en
gestion/management du risque : Le risque est omniprésent dans la
pratique d’un service biomédical. Aujourd’hui il n’existe pas de
bonne pratique le concernant. Il serait intéressant pour avoir
l’assurance d’une bonne qualité perçue de développer des
processus qualités. Pour réaliser cette bonne pratique, il faut
un groupe de travail qui puisse traiter ce projet pour la
prochaine édition du GBPIB. Il peut être inversant de se baser
sur la norme NFS 99172 [1] pour
établir cette bonne pratique
retour sommaire
b.
Evaluation de la structure du GBPIB
- Réévaluer la structure du GBPIB : Lors de notre sondage nous
nous sommes aperçus que le GBPIB est principalement utilisé par
les ingénieurs. Les techniciens trouvent que la structure, le
vocabulaire rend difficile son intégration dans leurs pratiques.
On peut alors se poser la question : « comment faire pour que le
contenu donne envie aux techniciens biomédicaux de l’utiliser
dans leur pratique ? ». Pour effectuer ce bilan, il faut
constituer un groupe de travail constituer d’acteurs
biomédicaux. Il peut aussi être fait à travers l’AAMB une
demande pour qu’ils puissent réaliser une enquête à ce sujet. Il
pourrait aussi y avoir d’autres supports (ex : tutoriel vidéo,
fiche pratique etc…).
c.
Développer un support full web
- Mettre en œuvre un support full web : Les professionnels
biomédicaux travaillent de plus en plus sur des supports
numériques. Actuellement les moyens de support mis en place pour
le GBPIB et son outil, ne permettent pas de flexibilité de
support. Nous avons pu constater que les attentes sont
nombreuses :
- Pouvoir consulter le GBPIB en ligne, pour pouvoir utiliser la
fonction recherche (afin d’optimiser la durée de recherche sur
l’information souhaitée)
- Pouvoir effectuer les autodiagnostics en ligne : cela
permettra de ne plus avoir de fichier Excel inactif dans les
services biomédicaux, d’obtenir plus de simplicité à l’usage, de
ne plus se poser la question si la version de l’autodiagnostic
que l’on a est toujours valable et de pouvoir faire des études
de benchmarking efficace.
- Pouvoir effectuer une traduction communautaire du GBPIB :
L’avantage indéniable de pouvoir faire traduire le GBPIB sur un
support full web, est que l’on puisse le faire en communautaire.
Le principal risque encouru face à cette solution est le
désintéressement progressif des acteurs biomédicaux volontaires
qui le traduisent (pour des raisons de temps, de quantité à
traduire etc…)
Aujourd’hui il existe déjà une maquette full web développée
https://www.utc.fr/gbpb/ (adaptée à la version de 2002, il y
a quelques années par des étudiants de l’UTC). Elle contient un
module sur l’autodiagnostic, et un module sur la traduction. Il
reste beaucoup de problème à résoudre, par exemple : avoir les
pages du guide directement affiché à l’écran pour la traduction,
pouvoir imprimer son certificat ISO 17050, optimiser l’interface
utilisateur. Faute de développement le projet n’a pas encore
abouti. Pour pouvoir mettre en œuvre ce projet, il faut plusieurs
compétences : informatique, linguistique et biomédicale. Pour les
compétences Informatique, le problème vient du codage du full web
(PHP), pour cela il faudrait que le développement puisse se faire
par des personnes ayant cette compétence (professeurs, étudiant en
programmation etc…), il ne faut pas oublier que support full web
reste de façon pérenne, il faut des personnes capables d’assumer à
long terme les mises à jour. Nous comptons se former au langage
PHP à long terme (non pas pour créer en entier le support full
web, mais pour avoir un niveau suffisant afin d’effectuer des
mises à jour si besoin). Grâce au support full web nous pouvons
espérer que le GBPIB ait une meilleure implantation auprès de la
communauté biomédicale.
retour sommaire
5.
Conclusion
Le GBPIB reste toujours applicable dans les pratiques courant
d’un service biomédical. Elles contribuent toujours au
développement du service biomédical, et par conséquent le système
de soin. On peut constater que sa conception (9 BPG) est utilisée,
cela répond à l’objectif initial sur la compatibilité du GBPIB au
niveau international, malgré tout on peut constater que la version
traduite en québécois n’a pas été réactualisée. On peut aussi
faire remarquer que certains services biomédicaux certifier ISO
9001 utilise le GBPIB, ce qui montre que l’objectif d’être
compatible avec la norme ISO 9001 est atteint.
Pour conclure, on peut constater que les
acteurs biomédicaux sont de plus en plus connectés. Le partage via
internet est devenu d’usage courant. Pour cela ils attendent des
supports adaptés (en ligne). On peut constater aussi qu’il y a une
nécessité de communication via les forum (FAQ). Il ne faut pas
oublier : Qui dit bonne qualité de guide, dit bonne qualité de
travail pour les soignants donc bonne qualité de soins aux
patients qui directement ou indirectement nous font devenir encore
plus performants dans notre spécialité de technicien biomédical.
Le GBPIB de demain devra s’adapter à ces
nouvelles contraintes. Pour maintenir son usage au sein des
services biomédicaux. Et par conséquent maintenir la pérennité des
soins envers les patients.
retour sommaire
Références
bibliographique
- AFNOR.
(février 2017). NF S 99-172.
- AFNOR.
(s.d.). NF EN ISO/CEI 17050.
- AFNOR. (octobre 2015). NF EN ISO 9001.
- Décret
n° 2016-524 du 27 avril 2016 relatif aux groupements
hospitaliers de territoire. (29 avril 2016). Récupéré sur
https://www.legifrance.gouv.fr/eli/decret/2016/4/27/AFSH1609031D/jo
- Farges
G, P. M. (2013). Addenda 2013. Paris: Lexitis editions.
- G.
Farges, G. W. (09/09/2011). Guide des bonnes pratiques de
l’ingénierie biomédicale en établissement de santé. Paris:
Lexitis edition.
- HAS. (2010). Manuel de certification des
établissements de santé V2010 critère 8k HAS.
retour sommaire
Annexes
bibliographique
- ISBN : 978-2-7598-0744-4 Auteur(s): Le Du, Dominique,
Rosenwald, Jean-Claude. Editeur : EDP Sciences. Publication :
2012
- Naissance du guide des bonnes pratiques biomédicales en
établissement de santé ITBM-RBM News Volume 24, février2003,
Pages 5–9. G Farges
http://dx.doi.org/10.1016/S1297-9570(03)80001-8
- Validation d'un service en « bonnes pratiques biomédicales :
les voies possibles ». ITBM-RBM News Volume 25, Juin 2004,
Pages 8-9 D. Battin. E. Bérenger. G. Farges
http://dx.doi.org/10.1016/S1297-9570(04)80024-4
- Guide des bonnes pratiques biomédicales en établissement de
santé. FARGES Gilbert WAHART Geneviève
METAYER , H. DENAX Jean-marc. Lieu
d'édition : Paris. Editeur : Elsevier. Année de publication :
2002
- Premiers retours d'expérience du « Guide des bonnes pratiques
biomédicales en établissement de santé. FARGES Gilbert.
Lieu d'édition : Paris. Editeur : Elsevier. Année de publication
: 2004
- « Analyse des pratiques biomédicales à l’étranger :
les prémices d’un réseau biomédical hospitalier
international ? » ITBM-RBM News 2005 26(2)
- « Bilan de l’usage des bonnes pratiques en ingénierie
biomédicale » IRBM news 2014 ; 35 (5-6)
- « Guide des bonnes pratiques biomédicales en
établissement de santé. Un outil qui atteint son
objectif ? » ITBM_RBM 2005 ; 26 (3-4)
- La communication de la fonction biomédicale: points-clés du
succès) ITBM-RBM News 2005 ; 26 (3-4)
- « Valoriser le métier d’ingénieur biomédical : des fiches
pratiques pour décrire concrètement ses missions et ses
actions » IRBM News 2015 ; 36 (3) © Elsevier Masson SAS.
- Introduction à la gestion du parc des équipements médicaux.
Bibliothèque de l’OMS (Série technique de l’OMS sur les
dispositifs médicaux) ISBN 978 92 4 250139 1
(Classification NLM : WX 147)
retour
sommaire
Table des figures
Figure 1 Qualité
perçue du système de santé
Figure 2 Couverture du
Guide des bonnes pratiques biomédicales en établissement de
santé
Figure 3 Couverture du
Guide des bonnes pratique de l'ingénierie biomédicale en
établissement de santé
Figure 4 Schéma des 3S
Figure 5 Schéma de la
structure de la bonne pratique d'organisation
Figure 6 Schéma de la
structure de la bonne pratique de management
Figure 7 Schéma de la
structure de la bonne pratique de réalisation
Figure 8 Schéma du
GBPIB par rapport aux autres référentiels
Figure 9 Couverture de
l'addenda 2013
Figure 10 Logo google
forms
Figure 11 Diagramme d’Ishikawa
présentant la logique de progression du sondage
Figure 12 Capture
d'écran de la première page du questionnaire en ligne
Figure 13 Graphique
représentant les répondants
Figure 14 Graphique
représentant le pays du répondant
Figure 15 Graphique
représentant la fréquence d'utilisation du GBPIB
Figure 16 Graphique
indiquant le taux de direction connaissant le GBPIB
Figure 17 Graphique
représentant les répondants qui n'utilisent pas le GBPIB mais
qui connaissent le GBPIB
Figure 18 Graphique
représentant le l'usage de l'autodiagnostic
Figure 19 Graphique
représentant si l'autodiagnostic fait progresser
retour sommaire
Annexes
Question du sondage







Réponses du sondage (impression
écran du résumé non apuré de google forms)