Dans le cadre du Master 2 Management
de la qualité à l’Université de Technologie de Compiègne (UTC), il est
demandé aux étudiants de travailler sur un projet d’intégration
QP10. Ce dossier est le résultat d’un projet de service entrepris en
2009, par l’équipe du Centre Médico-Psychologique (CMP) Montmartre,
du 18ème arrondissement de Paris, rattaché à l’Etablissement
Public de Santé Maison Blanche. La conduite de cette démarche
de projet a été menée par le cadre de santé du service, et une
infirmière formée aux outils qualité, Madame Podyma, avec la
participation active de l’ensemble des infirmiers, et le porteur
du projet, Mr. Caliste, responsable du Master Management de la Qualité.
C’est dans le cadre d’une action
d’amélioration au sein d'une structure de soins pluridisciplinaire que
ce projet s’est monté dont la finalité est l’élaboration d’un
dispositif d’éducation thérapeutique du patient (ETP) conforme au guide
méthodologique de l’HAS-INPES. Ce projet étant complexe dans son
ensemble, c’est pourquoi il a été décidé de le scinder en sous-projets.
Ce rapport traite donc de la phase de l’avant-projet, et présente la
méthodologie employée pour aboutir avec le groupe de travail composé
essentiellement d’infirmiers, à un plan d’actions en faveur de la
création d’un dispositif d’ETP pluridisciplinaire en faveur des
patients psychotiques du CMP.
Le besoin ayant été identifié dans
le service, comment passer à un programme opérationnel ?
La première
partie du rapport
consiste à définir le contexte du projet, les enjeux et la
problématique concernant l’éducation thérapeutique du patient. La
seconde partie aborde la méthodologie du montage de l’avant-projet en
décrivant les phases de clarification et de faisabilité menées
par les participants du premier groupe de travail. Elles
consistent à homogénéiser la compréhension du sujet entre ses
acteurs afin de le clarifier et de l’encadrer. La troisième partie de
cet écrit présente le lancement du groupe pluridisciplinaire, en
décrivant la phase de structuration et les prémisses de la phase
d’élaboration du programme ETP, qui finalisera le projet.
PARTIE 1 : LE PROJET ET SON CONTEXTE
I. ORIGINE DU
PROJET
Depuis les ordonnances d'avril 1996, les
établissements de santé ont l'obligation d'évaluer la qualité de leur
fonctionnement et de leur organisation. C’est pourquoi le service
qualité de Maison Blanche a décidé de mener des actions d’amélioration
dans les services de soins en proposant à des soignants de suivre une
formation action conduite par des enseignants chercheurs de
l’université technologique de Compiègne. Cette formation est basée sur
une démarche de résolution de problème ou de conduite de projets
opérant sur le lieu de travail. Chaque thème retenu par les
groupes doit non seulement répondre à une volonté d’amélioration mais
aussi se référer à un critère qualité du manuel de certification V2010.
A cette occasion, l’équipe pluridisciplinaire du CMP Montmartre, du
23ème secteur, structure ambulatoire, a proposé de travailler sur
l’ETP, référence 23 du manuel de certification.
Aussi pour inscrire notre
projet dans une démarche qualité, et répondre aux exigences de la
certification V2010, l’équipe a choisi de se référer aux
recommandations de bonnes pratiques établies par la Haute Autorité de
Santé (HAS) et l'Institut National de Prévention et d'Éducation pour la
Santé (INPES) en juin 2007, qui garantissent un programme de qualité
dans l’intérêt du patient et des soignants. Ce document sert de
référentiel quant aux modalités de mise en œuvre de ces programmes. [1]
II.
PROBLEMATIQUE ET ENJEUX
Reconnue par la loi Hôpital, Patients,
Santé, Territoires (Loi du 21 juillet 2009 HPST) l’éducation
thérapeutique doit constituer une priorité de santé publique et devrait
être équitablement accessible à toute personne souffrant d’une
pathologie chronique. Ce n’est pas le cas aujourd’hui, loin s’en faut.
« La plupart des malades chroniques ne bénéficient d’aucun programme
d’éducation thérapeutique », déplore la Société française de santé
publique, regrettant que les programmes proposés soient essentiellement
hospitaliers «alors que les patients atteints de pathologies chroniques
résident à domicile ». [2]
Cela est d’autant plus vrai en psychiatrie.
Le CMP est une structure ambulatoire qui accueille des adultes
souffrant de troubles psychiatriques ou présentant une souffrance
psychique, pour des consultations psychiatriques, des
psychothérapies ou des soins infirmiers ambulatoires. La plupart des
patients atteints de pathologie chronique en santé mentale sont
généralement psychotiques et comme la plupart des malades chroniques
ils vivent à domicile. C’est le cas des patients atteints de
schizophrénie. Cette dernière touche 1% de la population dans le monde
selon l’OMS. Cette population pose le problème de l’observance
thérapeutique, en psychiatrie comme dans les autres disciplines
médicales, on estime qu’un patient hospitalisé sur quatre et qu’un
patient ambulatoire sur deux ne prend pas correctement son traitement
médicamenteux. L’observance semble plus faible pour les règles
hygiéno-diététiques que pour les médicaments, puisqu’il apparaît que 75
% des patients ne souhaitent pas ou ne sont pas capables de suivre des
recommandations hygiéno-diététiques. Les conséquences de la maladie ou
de la non-observance sont majeures. Elles s’expriment en termes de
coûts directs et de coûts indirects liés aux rechutes, aux
ré-hospitalisations, à la chronicisation, ou à la baisse de
productivité. [3]
Le constat de départ est également un manque
d’information déploré par les patients d’après une enquête de
satisfaction effectuée sur l’établissement, il en de même pour les
familles. Ainsi l’amélioration de cette observance passe par une
meilleure adhésion au traitement, c’est-à-dire une meilleure
compréhension du traitement et de la maladie par le patient et son
entourage.
L’infirmier a une place prépondérante dans l’éducation thérapeutique,
il a une mission à part entière au sein de l’équipe pluridisciplinaire
pour répondre avec efficience aux besoins des patients (position
adoptée par le Conseil National de l’Ordre des Infirmiers le 7 décembre
2010). Aussi les infirmiers du CMP souhaitent développer un
dispositif ETP en proposant de prendre en charge les patients autrement
et de le “placer en tant qu’acteurs de leur santé” afin qu’ils
puissent gagner en autonomie et en qualité de vie.
La Haute Autorité de santé (HAS), se référant à l’Organisation mondiale
de la santé, écrit dans
ses recommandations : « L’éducation thérapeutique vise à aider les
patients à acquérir ou
maintenir les compétences dont ils ont besoin pour gérer au mieux leur
vie avec une maladie
chronique. » [4]
L’éducation thérapeutique est longtemps restée une pratique hétérogène,
non systématique, basée sur le volontariat des soignants, non pérenne.
Dorénavant les tutelles demandent que les dispositifs d’ETP proposent
un programme structuré et pérenne répondent à des critères de qualité
identifiés par l’HAS et la loi portant réforme HPST du 21 juillet 2009
et confirme au cahier des charges de l’ARS. [5]
Cette loi a permis de donner un
cadre légal aux actions d’éducation thérapeutique et d’accompagnement
des patients en le consignant désormais dans le parcours de
soins du patient.
Des programmes seront mis en
place, à condition d’obtenir une autorisation des Agences régionales de
santé (ARS), sur la base d’un cahier des charges national défini par
arrêté.
Les infirmiers doivent, dans ces programmes, porter une attention
particulière aux patients fragiles ou isolés, car ils nécessitent
souvent un accompagnement plus long, complété par une coordination
nécessaire entre le secteur sanitaire et médico-social, voire social.
C’est le cas pour beaucoup des patients pris en charge dans le secteur
psychiatrique.
Cette réflexion a demandé une
mobilisation de l’ensemble du personnel et a conduit à se poser
les questions suivantes :
- quelle méthodologie et
stratégie doit-on suivre pour tendre vers la création d’un programme
d’ETP selon les référentiels ?
- Le besoin ayant été
identifié dans le service, comment passer à l’élaboration d’un
programme opérationnel ?
- et en quoi la démarche
qualité va-t-elle aider à monter le projet et renforcer la cohérence
d’une démarche d’équipe?
Ces
questionnements
amènent
à aborder la notion de démarche de projet où
nous devons distinguer entre le but du projet à mener (l’objectif
final) et les différentes étapes intermédiaires par lesquelles il doit
passer.
III. LE
CONCEPT D’ÉDUCATION THÉRAPEUTIQUE
1. Définition
On entend par éducation thérapeutique un enseignement individuel ou
collectif dispensé à un patient ou à son entourage visant à améliorer
la prise en charge médicale d’une affection, notamment d’une affection
de longue durée. [7]
Il s'agit d'un processus de renforcement des capacités du malade (et de
son entourage) à prendre en charge l’affection qui le touche, sur la
base d’actions intégrées au projet de soins et menées en partenariat
avec ses soignants. [2]
(Équivalent anglais: therapeutic education).
2. Concepts
Le terme générique " éducation du patient " recouvre trois niveaux
d'activités, lesquels, dans la pratique courante, peuvent s'intriquer.
A. L'éducation du patient à la santé :
Véritable culture "générale" sur la santé ; elle se situe en amont de
la maladie. La loi HPST introduit un article L. 1171-1 qui précise que
"l’éducation à la santé comprend notamment la prévention
comportementale et nutritionnelle, la promotion de l’activité physique
et sportive et la lutte contre les addictions. Elle s’exprime par des
actions individuelles ou collectives qui permettent à chacun de gérer
son patrimoine santé. Une fondation contribue à la mobilisation des
moyens nécessaires à cet effet".
B. L'éducation du patient à sa maladie
Concerne les comportements liés à la maladie, au traitement et à la
prévention des complications et des rechutes.
Elle s'intéresse notamment à
l'impact que la maladie peut avoir sur d'autres aspects de la vie.
Les rencontres avec d'autres
patients, les groupes d'entraide, l'aide d'éducateurs sont souvent
indispensables à ce type d'éducation.
C. Les programmes d’apprentissage
Ils ont pour objet l’appropriation par les patients des gestes
techniques permettant l’utilisation d’un médicament le nécessitant.
« Ces programmes
d’apprentissage, ainsi que les documents et autres supports relatifs à
ces programmes, sont soumis à une autorisation délivrée par l’Agence
Française de Sécurité Sanitaire des produits de santé, après avis des
associations mentionnées à l’article L. 1114-1 et pour une durée
limitée.» Art. L. 1161-6.
D. L'éducation thérapeutique du patient (ETP)
proprement dite
L'éducation thérapeutique du
patient concerne les actions d'éducation liées au traitement curatif ou
préventif d'une pathologie chronique et repose pleinement sur le ou les
"soignants", dont l'activité d’éducation thérapeutique " fait partie
intégrante de la définition de la fonction soignante.
Il s'agit d'un processus éducatif continu, intégré dans les soins (dans
le cadre d'un plan de soin coordonné) et centré sur le patient. Il
comprend des activités organisées de sensibilisation, d'information,
d'apprentissage et d'accompagnement psychosocial concernant la maladie,
le traitement prescrit, les soins, l'hospitalisation et les autres
institutions de soins concernées.
L'ETP concerne au premier chef le patient, certes, mais également son
entourage (les parents d'enfants porteurs d'affection chronique, les
proches, le tiers de confiance …)
Ainsi, le malade et son
entourage comprenant mieux la maladie, coopèrent avec les soignants et
la qualité de vie s'en trouve maintenue sinon améliorée.
Le malade acquiert et
maintient les ressources nécessaires pour organiser au mieux sa vie
avec la maladie.
Une information orale ou écrite, un conseil de prévention peuvent être
délivrés par un professionnel de santé à diverses occasions, mais ils
n’équivalent pas à une éducation thérapeutique du patient.
L’éducation thérapeutique du
patient participe à l’amélioration de la santé du patient (biologique,
clinique) et à l’amélioration de sa qualité de vie et à celle de ses
proches.
Cela nécessite cependant un
effort d'appropriation de nouveaux concepts, dont certains (observance
et autonomie, acquisition de compétences par le patient, alliance
thérapeutique…) méritent un minimum de réflexion.
E. L’Education Thérapeutique N’EST PAS :...
- La délivrance d’une
simple information.
- L’information seule ne
permettant pas au patient de gérer efficacement sa maladie au
quotidien.
- L’information pouvant
être simplement délivrée lors de la délivrance d’un acte de soins ou
d’une prise en charge diététique
- Du coaching
3.
Contexte économique et maladies chroniques
Selon l'OMS, la maladie chronique est "un
problème de santé qui nécessite une prise en charge sur une période de
plusieurs années ou plusieurs décennies".
Une maladie chronique est
définie comme étant « une maladie qui évolue à long terme, souvent
associée à une invalidité ou à la menace de complications sérieuses et
susceptibles de réduire la qualité de vie du patient ».
Avec l’allongement de la durée de vie, la plupart de ces maladies sont
en augmentation constante. Les maladies chroniques, en règle générale,
évoluent lentement. Elles sont responsables de 60 % des décès et
représentent la toute première cause de mortalité dans le monde.
L’évolution des connaissances médicales, la prévalence des maladies
chroniques et les changements socioculturels législatifs de ces
dernières années dans un contexte économique de plus en plus
contraignant ont produit l’émergence de l’obligation de développer une
politique d’éducation du patient à la gestion de sa maladie.
Aux Etats Unis, plus de 60% des hôpitaux possédaient en 1981 un
coordonnateur veillant à la réalisation des démarches éducatives par
les professionnels de santé.[7]
La situation en
France reste encore actuellement très contrastée et l’existence de
pratiques repose le plus souvent sur des pratiques volontaristes de
professionnels de santé. Cependant, les recherches bibliographiques
entreprises dans le cadre de notre travail, nous ont permis de
constater le nombre de plus en plus importants d’articles retraçant
l’expérience de professionnels dans le domaine de l’éducation du
patient. Par contre, nous avons remarqué que ces publications retracent
le plus souvent la mise en place par les équipes, de projets éducatifs
auprès de personnes atteintes d’une pathologie chronique, en Centre
Hospitalier Général (diabète, asthme, maladies cardiaques, rénales ou
digestives, VIH), et de tels retours d’expériences sont très difficiles
à trouver en psychiatrie. [8]
IV. CADRE
REGLEMENTAIRE
1. Textes de
référence
Le développement de l’éducation thérapeutique constitue à la fois une
préoccupation majeure des Professionnels de santé et des Pouvoirs
Publics en matière de Santé Publique, en même temps qu'un souhait
largement exprimé par les patients.
A. Déclaration d’Alma-Ata, 1978
Ce
document
prône
le développement d’une politique de santé, nécessitant
une action urgente de tous les gouvernements. Ainsi que la
responsabilité de la collectivité et des individus dans les soins de
santé primaires.
B. Charte d’Ottawa, 1986
Elle cite dans son texte la promotion de
la santé et insiste sur un travail pluridisciplinaire entre les
gouvernements, les secteurs sanitaires, les groupes sociaux, les
individus.
Les publications se sont
multipliées sur cette question ces dernières années. Ainsi, parmi les
plus significatives, paraît en janvier 2001 :
C. Le Plan National d’Éducation à la Santé (PNS 2001)
Le Plan National d’Éducation à la Santé
(PNS 2001) bientôt suivi des programmes nationaux d’actions élaborés
par le Ministère de la Santé : pour le diabète (novembre 2001), les
maladies cardiovasculaires (février 2002), l'asthme (novembre 2002).
D. Le rapport Saout, septembre 2008
Enfin en septembre 2008 est remis au ministre de la Santé le rapport
Saout, Charbonnel Bertrand "Pour une Politique Nationale d'Éducation
Thérapeutique du Patient".1
Le médecin, généraliste ou
spécialiste, ne peut donc rester indifférent à la montée en charge d'un
tel dispositif, théorisé et maintenant bien documenté depuis plusieurs
années.
E. Loi «Hôpital Patient Santé Territoires » 21
juillet 2009 (Art L.1161-1 à L.1161-4)
C'est l'un des axes du "Plan pour l'amélioration de la qualité de vie
des personnes atteintes de maladies chroniques 2007-2011" la loi
"Hôpital, patients, santé et territoires" du 21 juillet 2009 a inscrit
l’éducation thérapeutique du patient (ETP) dans le code de la santé
publique (Art L. 1161-1 à L. 1161-4).
« L'éducation thérapeutique s'inscrit dans le parcours de soins du
patient. Elle a pour objectif de rendre le patient plus autonome en
facilitant son adhésion aux traitements prescrits et en améliorant sa
qualité de vie. Elle n'est pas opposable au malade et ne peut
conditionner le taux de remboursement de ses actes et des médicaments
afférents à sa maladie.
Les compétences nécessaires pour dispenser l'éducation thérapeutique du
patient sont déterminées par décret. Les programmes d'éducation
thérapeutique du patient sont conformes à un cahier des charges
national dont les modalités d'élaboration et le contenu sont définis
par arrêté du ministre chargé de la santé. Ces programmes sont mis en
oeuvre au niveau local, après autorisation des agences régionales de
santé. Ils sont proposés au malade par le médecin prescripteur et donnent lieu à
l'élaboration d'un programme personnalisé. Le programme d'apprentissage
est proposé par le médecin prescripteur à son patient ; il ne peut
donner lieu à des avantages financiers ou en nature.
La mise en oeuvre du programme d'apprentissage est subordonnée au
consentement écrit du patient ou de ses représentants légaux. Il peut
être mis fin à cette participation, à tout moment et sans condition, à
l'initiative du patient ou du médecin prescripteur. »
F. Rapport Jacquat, Juillet 2010
Parmi les mesures proposées, Denis Jacquat met l’accent sur la
formation des professionnels à l’ETP : introduction d’un enseignement à
l’ETP en formation initiale pour tous les professionnels de santé
concernés, développement de la formation continue selon les
recommandations de l’OMS (sensibilisation à l’ETP de tous les
professionnels de santé, formation obligatoire pour les professionnels
souhaitant concevoir et/ou animer des programmes d’ETP, formation
spécialisée pour les professionnels coordonnant les programmes ou
assurant la formation des professionnels).
Denis Jacquat insiste sur le fait que l’ETP doit être "réalisée par des
professionnels formés, selon des programmes conçus par des équipes
pluridisciplinaires". Il recommande d’accroître l’offre en ETP en
secteur ambulatoire afin d’offrir aux patients des programmes à
proximité de leur lieu de vie. Il suggère également de mettre en place
une rémunération au forfait des professionnels mettant en œuvre les
programmes d’ETP.
G. Le décret n°2010-906 et un arrêté en date du 2
août 2010
Ils définissent les compétences requises pour dispenser l’ETP. Le
décret précise que l’ETP peut être dispensée par les professionnels de
santé. Pour cela, ils doivent disposer de "compétences relationnelles,
pédagogiques et d’animation, méthodologiques et organisationnelles,
biomédicales et de soins". Ces compétences sont détaillées en annexe de
l’arrêté du 2 août 2010. L’acquisition de ces compétences requiert une
"formation d’une durée minimale de quarante heures d’enseignements
théoriques et pratiques, pouvant être sanctionnée notamment par un
certificat ou un diplôme".
H. Guide des recommandations : La Haute Autorité de
Santé, juin 2007
Afin de garantir la qualité des programmes d’éducation thérapeutique,
le Ministère de la santé et la CNAMTS ont souhaité formaliser une
définition de l’éducation thérapeutique, ainsi que des critères de
qualité des programmes mis en œuvre. Ceci a conduit à l’élaboration
d’un guide méthodologique conjoint HAS-INPES sur la définition, le
champ d’intervention, les méthodes et l’organisation de programmes
structurés en éducation thérapeutique. (Structuration d'un programme
d'éducation thérapeutique du patient dans le champ des maladies
chroniques).
Selon l’HAS et l’INPES, l’éducation thérapeutique du patient est « un
processus permanent » qui « fait partie de la prise en charge à long
terme». Elle doit « être multi-professionnelle, interdisciplinaire et
intersectorielle ». Cette activité mobilise donc plusieurs
professionnels aux compétences diverses et s’exerce dans différents
lieux de soins.
Les conditions de mise en œuvre de
l’ETP, c'est-à-dire une planification en 4 étapes logiques et
cohérentes, un programme structuré d’ETP spécifique à une maladie : Qui
fait Quoi, pour Qui, Où, Quand, Comment et Pourquoi ? Une coordination
et une cohérence des intervenants et des interventions. Enfin
l’intégration de l’ETP dans la pratique se base sur un rapport sur les
missions et organisation de la santé mentale et de la psychiatrie
(janvier 2009) qui préconise le développement de structures de soins de
réhabilitation psychosociale et d’ETP en psychiatrie.
I. les 4 étapes d’une démarche d’ETP de qualité
La mise en place d’actions ou de programmes d’Education Thérapeutique
doit a priori se faire en cohérence avec les 4 étapes d’une
démarche d’ETP recommandées par la HAS :
Le diagnostic éducatif constitue la
première étape de la démarche d’éducation thérapeutique du patient. Il
est élaboré au cours d’une ou plusieurs séances individuelles, par un
ou plusieurs professionnels, formés spécifiquement à l’ETP.
- La définition d’objectifs partagés
A l’issue du diagnostic, le(s)
professionnel(s) négocient(nt) avec le patient les objectifs concernant
les compétences à acquérir, puis déterminent la stratégie de mise en
œuvre de la démarche d’éducation.
- La mise en œuvre des séances
Les séances d’ETP peuvent être
collectives ou individuelles. La priorité est donnée aux projets
organisant des séances collectives, réalisées principalement par des
équipes pluri professionnelles (en particulier des paramédicaux). Les
séances individuelles sont réservées à des patients pour lesquels une
démarche collective n’est pas adaptée.
- L’évaluation individuelle
L’évaluation
individuelle
de
l’éducation thérapeutique du patient doit être proposée
au minimum à la fin de chaque cycle d’éducation thérapeutique. Elle
peut par ailleurs être envisagée si le professionnel le juge
nécessaire, afin d’anticiper des difficultés, ou si le patient la
sollicite.
V.
PRESENTATION DE L’ETABLISSEMENT
1. L’EPS Maison
Blanche
D’une capacité totale de 1143 lits et places dont 915 en psychiatrie,
228 en long séjour, l’Etablissement Public de Santé Maison Blanche,
développe ses activités sur le quart nord-est de Paris intra-muros. Il
assure la prise en charge en santé mentale de la population des 9e,
10e, 18e, 19e et 20e arrondissements, regroupant 10 secteurs de
psychiatrie adulte et 2 secteurs de psychiatrie enfant, 1 service
intersectoriel addictions, psychiatrie, toxicomanie. Une soixantaine de
lieux (structures ambulatoires et hospitalisation) proposent des soins
et un suivi en santé mentale. Parallèlement, le panel des services
offerts se diversifie afin de répondre à des besoins sanitaires de
publics nouveaux : enfants, adolescents, personnes dépendantes de
produits toxiques ou atteintes par le virus du sida ou de l’hépatite,
personnes âgées souffrants de démence.
2.
Le CMP Montmartre
A. Missions
Les locaux du CMP Montmartre sont situés dans le 18ème arrondissement
de Paris. Le CMP fait partie du 23ème secteur, territoire situé entre
le quartier Montmartre et le quartier Barbès. Il prend en charge la
population habitant dans le secteur, population très hétérogène,
cosmopolite et parfois en grande précarité. L’équipe du CMP est
pluridisciplinaire et travaille nécessairement en collaboration. Elle
est composée de médecins psychiatres, de psychologues, de secrétaires,
d’assistantes sociales et d’infirmiers au nombre de sept, d’un cadre de
santé, référent du projet. Par ailleurs, le CMP est sous la
responsabilité d’un chef de service et d’un cadre supérieur de santé.
Considéré comme le pivot de l’organisation des soins sur le terrain, le
CMP assure dans la journée, l’accueil et les soins ne nécessitant pas
d’hospitalisation :
- Des
consultations pluridisciplinaires (médecins psychiatres, psychologues,
assistantes sociales, entretiens d’accueil ou de soutient par des
infirmiers)
- Des
soins ambulatoires effectués par les infirmiers (traitements per os ou
injectables, conseils hygiéno-diététiques, suivis d’observance
thérapeutiques,)
- Des
visites à domicile à visée de soutien, d’évaluation, d’éducation,
d’accompagnement, d’information du patient et de l’entourage.
Il coordonne l’ensemble des
actions des équipes médico-sociales : prévention, diagnostic,
orientation, soins, suivi et aide à la réinsertion des patients.
B. Soins ambulatoires
Le CMP accueille une population importante de patients souffrant de
psychose chronique. Ils nécessitent souvent la mise en œuvre
d’une thérapeutique médicamenteuse lourde devant être maintenue pendant
plusieurs années. Les patients suivis par les médecins psychiatres avec
des soins ambulatoires (au CMP ou à l’occasion de visites à domicile)
font partie des patients dont la prise en charge est la plus
compliquée. D’ailleurs, la prise en charge des patients psychotiques
chroniques en milieu ambulatoire pose le problème de l’observance
thérapeutique. Ainsi l’amélioration de cette observance passe par une
meilleure adhésion au traitement, c’est-à-dire une meilleure
compréhension du traitement et de la maladie par le psychotique.
La schizophrénie touche 1 %
de la population générale. Les patients atteints de cette pathologie
chronique sont peu observant et bien souvent rechutent. [9]
3. La démarche
qualité
L’ordonnance n°96-346 du 24 avril 1996 portant réforme hospitalière
introduit la certification au sein du système de santé français. La
certification des établissements de santé a été mise en place afin
d’ancrer la culture qualité dans les établissements. L’EPS Maison
Blanche prépare actuellement la visite des experts courant février 2011
dans le cadre de la V2010.
A. La Haute Autorité de Santé
La certification est une procédure d’évaluation externe d’un
établissement de santé indépendante de l’établissement et de ses
organismes de tutelle. Des professionnels de santé mandatés par la HAS
réalisent les visites de certification sur la base d’un manuel. Ce
référentiel permet d’évaluer le fonctionnement global de
l’établissement de santé.
B. La certification
Mise en œuvre par la HAS, la procédure de certification s’effectue tous
les 4 ans. Son objectif est de porter une appréciation
indépendante sur la qualité des prestations d’un établissement de santé.
Les objectifs de la
certification consistent à améliorer la qualité et la sécurité des
soins délivrés au patient au travers de la promotion des démarches
d’évaluation et d’amélioration des pratiques.
Il s’agit donc d’une
reconnaissance externe de la qualité des établissements, s’ils
satisfont à la procédure de certification (le référentiel étant
constitué par un manuel de certification).
Actuellement l’EPS Maison Blanche met tout en œuvre pour satisfaire à
la visite de certification qui aura lieu en février 2011, pour cela il
doit se conformer à un référentiel qui est la troisième version du
manuel initial (V2010) et ses 28 références déclinées en de nombreux
critères.
Le critère n°23a concerne l’ETP : l’éducation thérapeutique à
destination du patient et de son entourage. Ce critère exige entre
autre la prévision d’une démarche structurée d’ETP ainsi qu’une
évaluation de l’efficacité du programme.
PARTIE 2 :
METHODOLOGIE DE CONDUITE DU PROJET
I. MISSION
La mission attendue est de piloter les différentes étapes au sein
du service pour construire ce projet d’ETP. L’objectif est
d’accompagner l’équipe pluridisciplinaire du CMP Montmartre dans la
décision de monter le projet d’élaboration d’un programme conformément
aux recommandations HAS-INPES. Il s’agit d’organiser le planning,
d’établir les différents groupes de travail nécessaires, de les
encadrer en leur fournissant les outils qualité adéquats, et de
regrouper toutes les réflexions pour rédiger le document final.
II. L’AVANT -PROJET
1. Phase
d'opportunité
Une enquête sous forme d’entretiens informels auprès de médecins et
psychologues a révélé un intérêt pour cette problématique. Par
ailleurs, l’équipe qualité de l’établissement a émis un avis favorable
pour la continuation du travail et la relation avec les critères de
certification V2010.
Une réunion d’information a
été organisée avec l’ensemble des personnels, médical et paramédical,
le chef de service, avant le lancement du projet afin de
recueillir l’opinion et l’adhésion de l’équipe. Il a été
nécessaire de poser exactement les objectifs, d’être le plus
communicatif possible, afin d’éviter une vision faussée du projet et de
lever toute inquiétude.
2.
Constitution
et
lancement du groupe de travail
Le groupe s’est constitué en fonction de la problématique soulevée par
celui-ci, relevant d’une pratique de soins
infirmiers.
3.
Phase
de
clarification du sujet
La première étude a eu pour but de clarifier le sujet pour chaque
membre du groupe, afin de se donner les mêmes objectifs et la même
vision. Le thème du travail " Elaboration d'un programme
d'éducation thérapeutique au CMP" a donc été abordé par des outils
qualité tels que le QQOQCP et la PDS (figure 1 et 2) afin de bien
cerner les enjeux et tous les paramètres attenants.
A. Le QQOQCP
Figure 1 : QQOQCP
B. Constat et questionnement de l’équipe
- L’équipe infirmier
a observé et constaté une demande de plus en plus fréquente de la
part des patients et des familles. Les questions principales portent
sur :
- Les traitements
(indications et effets indésirables…)
- La maladie (diagnostic
et évolution) et les symptômes,
- L’incidence de la
maladie sur leur vie et leur entourage,
Les questions portent également sur des
conseils ou recommandations au sujet des soins somatiques, la
diététique, l’hygiène…De plus, l’équipe infirmière
a observé que des patients peuvent présenter certaines difficultés de
suivis, pouvant entraîner des rechutes avec ou sans hospitalisation
(mauvaise observance thérapeutique, et ou manque de disponibilité
suffisante de l’équipe infirmier due à une file active importante au
niveau des traitements et suivis.) De nombreux articles
démontrent l’efficience de l’ETP quels que soient la pathologie et les
indicateurs retenus. De la simple information on est passé à une
stratégie d’accompagnement du patient à l’occasion de séance d’ETP en
santé mentale.
En effet, à l’heure où des
progrès existent sur le plan chimiothérapique, l’observance des
patients au cours des pathologies psychiatriques notamment chez les
psychotiques reste faible ; un tiers des patients serait réellement
observant. De ce fait, le risque de rechute est important et le
pronostic global de la maladie se dégrade. [9]
La prise en charge des
patients en ambulatoire étant complexe, une partie de l’équipe
pluridisciplinaire, s’est engagée dans cette réflexion en vue
d’améliorer l’offre de soins.
Cet état des lieux génère
une insatisfaction de l’équipe infirmière par rapport à son rôle propre
dans l’action d’éducation à la santé qui comprend une obligation
d’information du patient en complément de celle apportée par le
médecin.
Aussi, avec l’aide du
QQOQCP, il a été décidé de travailler sur les questions suivantes :
- Quels sont les
problèmes ou éléments qui nécessiteraient la mise en place d’une
éducation thérapeutique au CMP ?
- Comment favoriser
l’implication du patient dans la prise en charge de sa maladie ?
Cet outil a permis d’expliciter la
problématique du projet, en ne gardant que les informations
pertinentes. Cette phase est particulièrement importante. C’est à ce
moment en effet que l’on se met d’accord sur la définition et l’étendue
du problème. Une fois la mise en commun des réflexions faite, le groupe
a identifié les actions prioritaires : les actions d’amélioration
pouvant être réalisées en commun.
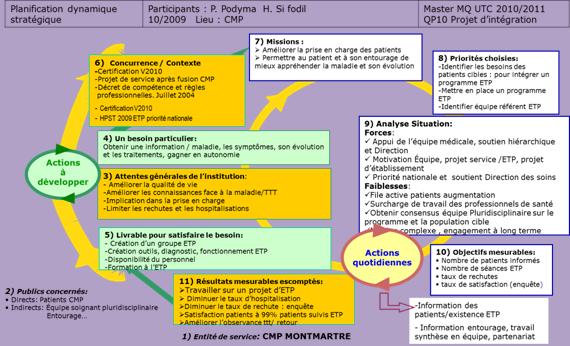
C. Planification Dynamique Stratégique
Figure 2 : Planification
dynamique stratégique
Grace à la planification dynamique
stratégique, l’ensemble des points de clarification du projet ont été
identifiés. En effet l’expression détaillée des livrables et
l’identification des besoins du client, ont conduit à cibler les
missions nécessaires pour la réalisation du projet.
Il nous a donc paru
nécessaire de réfléchir à la mise en place d’une éducation
thérapeutique au CMP sachant que la plupart des patients atteints de
maladie chronique résident à domicile.
A présent, il reste à
établir la stratégie à suivre et étudier la faisabilité du
projet pour atteindre ses objectifs dans les délais.
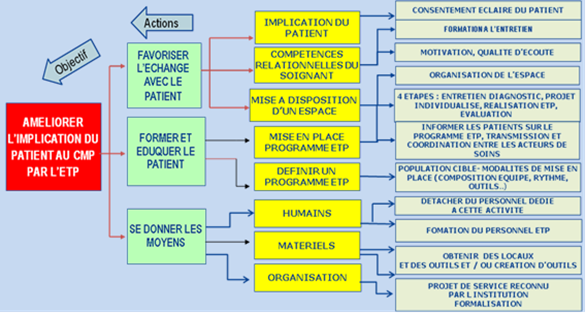
D. Diagramme en arbre
Le travail du groupe a permis
d’identifier un nombre de causes d’insatisfaction ainsi que des
solutions possibles pour améliorer la prise en charge des patients au
CMP dont la mise en place d’un programme d’éducation thérapeutique.
Figure 3 : Diagramme en arbre
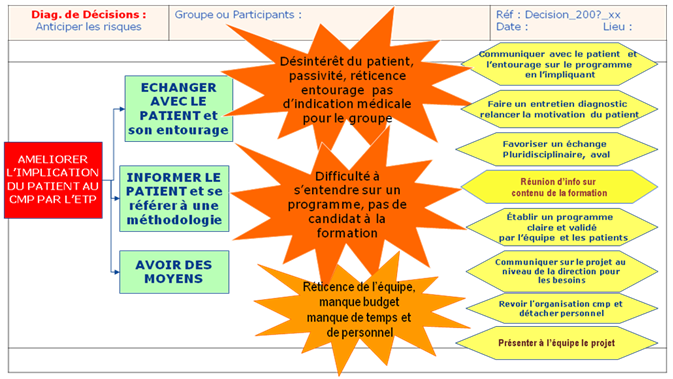
E. Risques
Un
certain
nombre
d’actions ponctuelles ont été envisagées pour répondre
aux objectifs posés. Il était donc important, lors du démarrage
de ce projet, d’identifier les risques potentiels qui auraient pu
entraver le bon déroulement de ces actions. Dans le tableau
ci-dessous, chacune de ces actions est décrite brièvement, et les
causes de dysfonctionnements potentiels sont indiquées. Le
tableau indique également quelles sont les actions préventives prévues
et donne un bilan de chaque action, sous forme d’un pictogramme.
Les
alternatives
identifiées
pour éviter l’aboutissement du projet sont en
priorité la nécessité de communiquer sur le projet, recueillir
l’opinion des professionnels et des patients ainsi que leurs adhésion.
Figure 4 : Diagramme des
risques
Afin
d’affiner
notre
travail de réflexion et évaluer la faisabilité de notre
projet, il nous parut nécessaire de réaliser une enquête à partir de
notre file active infirmière dans le cadre des traitements et ainsi
identifier le profil des patients et les rechutes durant cette période,
et ce afin d’évaluer s’ils sont susceptibles d’intégrer un programme
d’éducation.
4. Phase de
faisabilité
A. Définition d’un plan d’actions
Ce travail en groupe, avec l’utilisation
des outils qualité, a permis de dégager les éléments essentiels,
les risques encourus, et la stratégie méthodologique.
Il a été défini un plan
d’actions tel qu’une enquête de terrain pour faire l’état de
l’existant, avec entretiens auprès des médecins, du benchmarking pour
comparer et échanger avec les structures qui ont mis un dispositif
similaire en place, et étudier les outils existants pour les ateliers.
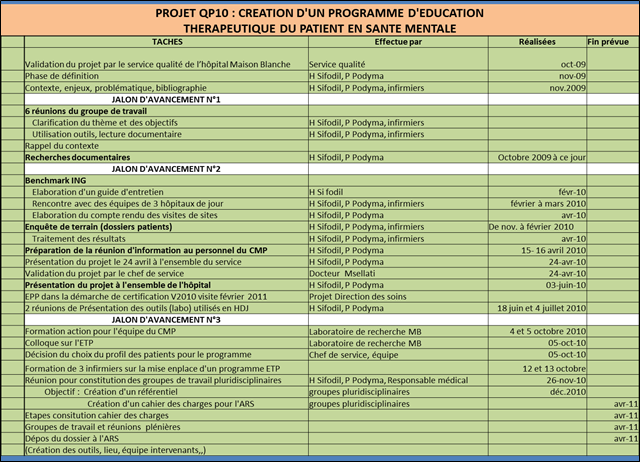
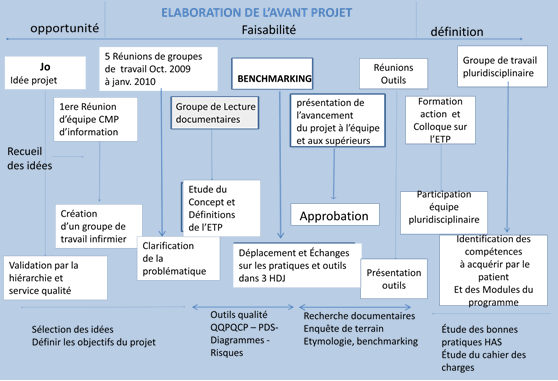
B. Programme prévisionnel
La
planification
de
notre projet a été à notre avis la façon la plus
simple et le plus lisible de réaliser notre planning. Ce planning
retrace le cheminement depuis l’étape 1 à ce jour.
Figure 5: Planification
prévisionnelle
C. Recherches documentaires
Pour toute réflexion sur un sujet donné,
il est nécessaire de se documenter pour acquérir une meilleure
connaissance du thème. Dès que l’idée a été émise et la problématique
travaillée, des recherches documentaires, sous différents supports, ont
été effectuées et se sont révélées très abondantes. Les infirmiers se
sont appropriés les documents choisis à l’occasion d’ateliers de
travail et des résultats des recherches ont été présentées à
l’équipe pluridisciplinaire lors des réunions. Ces recherches nous ont
permis d’identifier le cadre conceptuel et législatif sur le thème de
l’éducation thérapeutique du patient, et ainsi de définir le contexte
spécifique au service et à l’établissement.
D. Enquête de terrain
Afin
d’affiner
notre
travail de réflexion et évaluer la faisabilité de notre
projet, il nous parut nécessaire de réaliser une enquête à partir de la
file active infirmière dans le cadre des soins ambulatoires sur une
période de 6 mois. Son but était d’identifier le profil des patients,
le nombre de rechutes durant cette période, ainsi que les causes des
hospitalisations. En effet, cette recherche avait pour objectif
d’évaluer si les patients suivis dans le cadre des soins
ambulatoires, répondaient à un besoin d’ETP. Durant cette prise
en charge, les patients parlent autour de leur traitement, de
leur maladie, demandent conseils, une écoute et un soutien de la part
des infirmiers. Les soignants profitent de ce moment pour sensibiliser,
informer et éduquer les patients qui en ont besoin selon le temps
imparti, trop réduit pour juger de l’efficacité.
E. Résultats de l’enquête
Sur
157
patients,
nous avons noté que 50 % d’entre eux ont entre 31 et 50
ans, dont 1/3 sont des femmes. Il y a 129 patients qui reçoivent une
injection et 51 qui viennent pour des traitements per os. Nous
constatons que 95 patients ont un diagnostic de schizophrénie sur 157
patients. Le reste se répartissant en différents troubles psychotiques,
et autres. Nous avons constaté que sur la file active, de 157 patients,
37 ont été hospitalisés pendant la période de janvier à juin
2009. Les circonstances ayant entraîné l’hospitalisation sont tout
d’abord des arrêts de traitements 23 sur 37, soit trois sur
quatre. Ces rechutes sont le fait pour la majorité associées à un
évènement ou une rupture dans le fonctionnement de vie habituelle du
patient ayant entrainé probablement une fragilité.
F. Bilan de l’enquête
Cette enquête a révélé que 60% des
patients pris en charge par les infirmiers au niveau des traitements
sont diagnostiqués schizophrènes, dont les 2/3 sont des hommes dans une
tranche d’âge allant de 31 à 50 ans. Les causes des rechutes ayant
entraîné une hospitalisation sont la survenue d’évènements d’ordre
familial, social… dans la vie du patient associés à un arrêt du
traitement. Nous pouvons prétendre que la mise en place d’un programme
d’éducation thérapeutique, si l’on s’en réfère à la définition de la
Haute Autorité de Santé (HAS) et l’Institut National de la Prévention
et de l’Education à la Santé (INPES), viendrait «aider le patient
à acquérir ou maintenir les compétences dont il a besoin pour gérer au
mieux sa vie avec une maladie chronique » et ainsi lui permettre d’être
mieux armé pour appréhender la survenue d’évènements extérieurs pouvant
le déstabiliser. Par ailleurs, une meilleure connaissance de la maladie
et du traitement, contribuerait à limiter les épisodes de rechutes.
G. Benchmarking
Une approche par comparaison a été décidée sous forme de benchmarking.
L’équipe du CMP a rencontré des équipes soignantes de
différents hôpitaux de jours : Sampex du 10ème secteur de l’hôpital
Maison Blanche, Marie Rose Mamlet de l’hôpital de Chelles et Paul
Sivadon de l’hôpital de Lagny. Ces visites avaient pour but
d’échanger sur leurs pratiques, leurs expériences et les outils
utilisés pour les ateliers d’ETP. Le bilan de ces rencontres a permis
de conclure que :
- l’ETP est une pratique d’une
dizaine d’années déjà ayant démontré son intérêt et son efficacité en
santé mentale, pratique utilisée particulièrement dans les hôpitaux de
jour,
- les expériences en
hospitalisation et dans les CMP sont beaucoup moins fréquentes,
- l’ensemble des outils
utilisés sont produits par les laboratoires et servent pour l’animateur
à initier la mise en œuvre de l’atelier puis sont progressivement
abandonnés pour laisser place à un groupe de paroles,
- les programmes ne sont pas
suffisamment structurés et ne répondent pas à tous les critères qualité
attendus par l’HAS, notamment en ce qui concerne la phase d’évaluation.
H.
Outils issus des laboratoires
La décision de prendre contact avec les laboratoires a permis de
découvrir les modalités d’utilisation et les indications des différents
outils présentés et utilisés dans d’autres structures.
Les représentantes des
laboratoires ont fait une brève démonstration des outils aux infirmiers
présents. L’outil PACT est destiné à des patients atteints de
schizophrénie ainsi qu’à leur famille, autour de la maladie. L’outil
INSIGH s’adresse à des patients psychotiques.
L‘outil sur L’équilibre alimentaire concerne les patients nécessitant
une éducation sur l’hygiène alimentaire. Le classeur SOLEDUC s’adresse
à des patients nécessitant une éducation sur l’observance
médicamenteuse notamment sous neuroleptique.
III. LE PROJET
1. Phase de
structuration
A. Approbation de l’équipe médicale
Une fois l'avant-projet terminé il a été
décidé de réunir l’équipe pluridisciplinaire pour continuer la
réflexion et la suite du projet comme prévu. La présentation du
résultat du travail mené par le groupe concernant l'avant-projet, avec
les perspectives visées, a permis à l’équipe médicale d’approuver
la continuité avec la solution retenue à savoir : préparer un programme
d’ETP selon les recommandations HAS.
B. Engagement
de la Direction de l’Etablissement
Par ailleurs, l’intérêt du
thème et l’avancement du projet ont amené la Direction des soins ainsi
que le laboratoire de recherche de Maison Blanche à apporter leur
soutien.Une réunion d’information a
alors eu lieu pour faire le point et expliquer à l’ensemble des
professionnels qui composent l’équipe la suite du travail et aussi pour
qu’ils fassent connaissance du référentiel des bonnes pratiques établi
par la HAS, des modalités d’autorisation par l’Agence Régionale de
Santé et de l’enjeu de la certification.
C. Journées
d’information ciblée CMP- Colloque sur MB
La Direction des soins et le
service de la formation continue ainsi que le laboratoire de recherche
de Maison Blanche ont organisé des journées de sensibilisation à
l’attention des professionnels du CMP ainsi qu’un colloque adressé à
l’ensemble des agents de MB sur l’ETP. Les
médecins, psychologues,
et infirmiers, ont démontré leur adhésion au projet de service avec une
importante participation à ces deux journées de sensibilisation.
Des infirmiers Danois ont
été invités à partager leurs expériences d’éducateurs dans des
programmes d’ETP en santé mentale, pratique soignante très rependues
dans les pays anglo-saxons. Les échanges ont suscité
beaucoup de
questions de part et d’autres et un intérêt général pour cette
démarche, en rappelant les enjeux pour les patients et l’institution.
La Direction a fait part de son engagement dans la mise en place de
programme d’ETP dans l’établissement avec un intérêt certain pour
référentiel HAS et ses recommandations. Quant au service de la
formation continue, il a inscrit la formation d’ETP dans le plan de
formation 2011. Aussi la loi HPST du 21 juillet 2009 a inscrit l’ETP
comme une priorité nationale et oblige l’établissement à instaurer une
formation obligatoire de 40h pour chaque agent, inscrivant l’ETP dans
le parcours de soins du patient. La journée
s’est terminée par
l’organisation d’un atelier sur la réflexion de la mise en place d’un
programme d’ETP, et l’identification des compétences qu’un patient
schizophrène doit acquérir à la fin d’un programme.
Ces journées de
sensibilisation ont suscité la mobilisation
de tout un service dont
l’objectif également était de s’entendre aussi sur l’étymologie et les
livrables attendus par la Direction.
D.
Définition
de la population cible
Dans le domaine de la
psychiatrie, les patients atteints de psychoses chroniques connaissent
de nombreux épisodes de récidives tout au long de leur vie.
L’infirmier entre en
relation avec le patient, joue un rôle éducatif, ce qui nous amène à
traiter des concepts de relation soignant soigné et d’éducation du
patient, cette dernière ayant comme objectif l’observance du traitement
chez le patient psychotique et donc la recherche d’une certaine
autonomie quant au traitement.
D’ailleurs, l’enquête de
terrain menée précédemment a révélé que 95% des patients de la
file active infirmiers au CMP étaient psychotiques dont 60% sont
schizophrènes. Ce résultat confirme l’observation des infirmiers, à
savoir que les besoins d’ETP viendraient davantage de ces patients,
victimes de pathologie chroniques plus ou moins invalidantes avec des
répercussions sur la vie personnelle.
2.
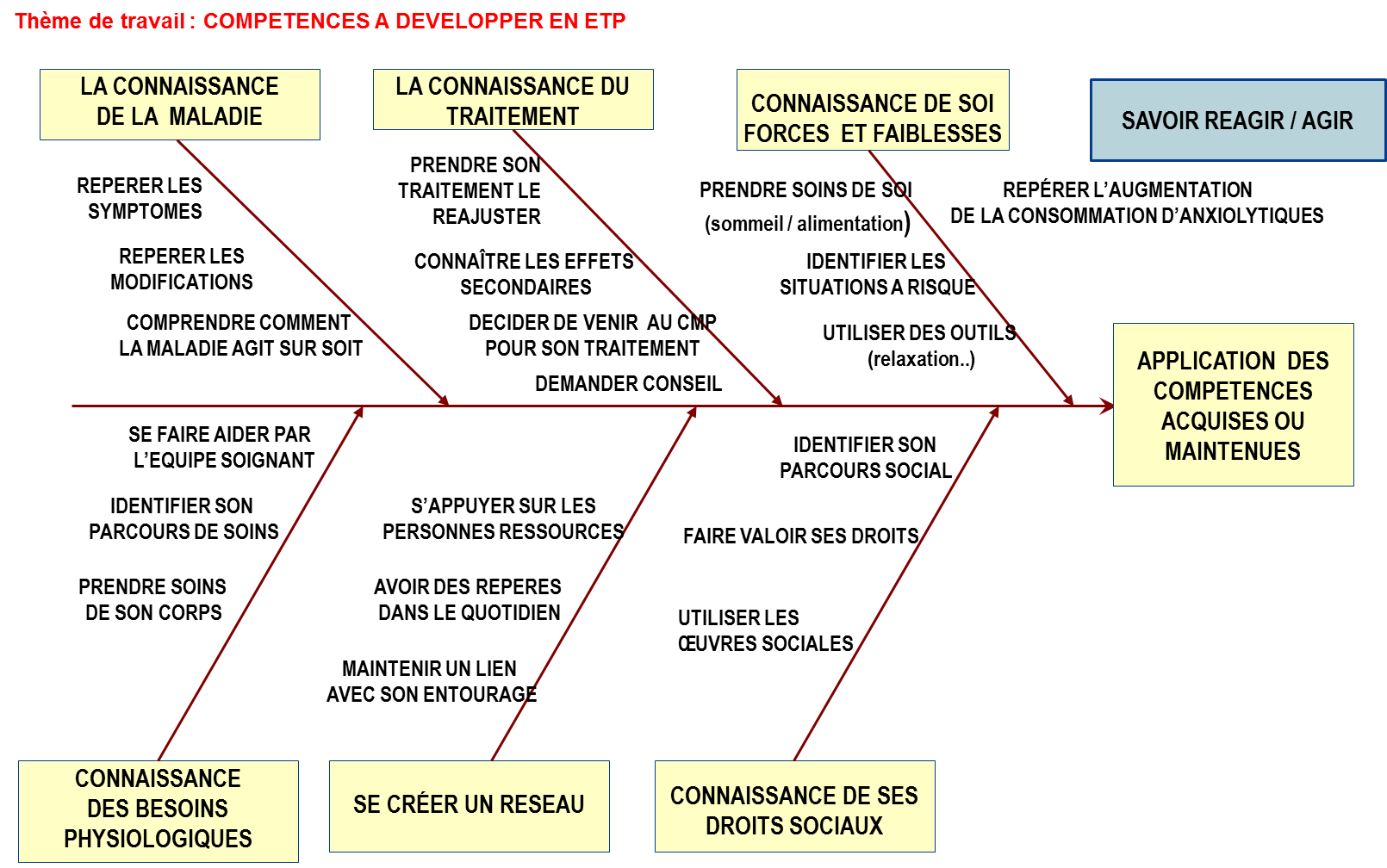
Phase d’élaboration du programme en équipe pluridisciplinaire :
premières étapes
A. Identification des compétences à acquérir par le
patient ayant suivi une ETP
L’ensemble
des
professionnels
du CMP s’est impliqué dans les différents groupes de
travail et a débuté l’élaboration des modules d’apprentissage qui
devront être suivis par les patients : connaissance sur la maladie,
connaissance sur les médicaments, connaissance des complications et
symptômes, apprendre à se créer un réseau, connaitre ses droits. Ils se
sont inspirés en particulier des compétences identifiées dans un
premier temps chez les patients schizophrènes. Pour cela, des outils
qualité ont été utilisés tels que le brainstorming pour trouver les
compétences ainsi que les diagrammes d’affinité et d’Ichikawa pour
prioriser les modules d’apprentissage.
Pour dispenser ces modules, le
programme nécessite l’intervention d’une équipe pluridisciplinaire en
réponse au cahier des charges.
B. Outil qualité
Figure 6 : Digramme d’Ichikawa
PARTIE 3 : RESULTATS
I.
Identification des modules d’apprentissage du programme ETP
Six modules ont été
identifiés :
- La connaissance
de la maladie,
- La connaissance
du traitement,
- La connaissance
de soi (ses forces et ses faiblesses),
- La connaissance
de ses besoins physiologiques,
- Se créer un
réseau, et la connaissance de ses droits sociaux
II. Programme
Pro famille
Le groupe s’est intéressé à
un programme destiné aux familles de patients qui pourrait faire partie
du programme d’éducation thérapeutique et répondrait aux demandes
d’information et de soutien des familles. C'est un programme destiné
aux proches de personnes souffrant de schizophrénie. Il a pour but
d'informer ces proches sur la maladie et leur apprendre à mieux faire
face. Il est démontré que la participation des familles à un programme
psycho-éducatif de ce type réduit le risque de rechute chez la personne
malade. Le programme a été créé en 1991 par le Prof. H. Cormier de
l’université de Laval au Québec
Ce programme consiste à
participer à un cycle de réunions
d'information. Chaque réunion a un thème particulier concernant des
difficultés liées à la maladie. Ces réunions ne sont pas des groupes de
parole mais des séances de formation.
Pro famille a pour buts de :
- Permettre de mieux
comprendre la schizophrénie
- Améliorer
la
qualité de vie
des familles et de l’entourage par l’apprentissage de moyens qui
permettent d’améliorer les relations et d’accompagner la personne
malade sans se surinvestir.
III.
les
différentes
étapes du montage du projet à Maison Blanche
Figure 7: Montage de
l’avant-projet ETP à Maison Blanche
CONCLUSION ET PERSPECTIVES
Cet écrit est le résultat d’un
travail qui a nécessité plusieurs mois de mobilisation de l’équipe du
CMP.
Ce projet a vu le jour suite à la
proposition d’une formation action organisée par le service qualité de
Maison Blanche. L’objectif étant de susciter des actions d’amélioration
dans un service par des acteurs de terrain, en les incitants à conduire
un projet dans leur service.
Cette idée d’expérimenter une action d’éducation thérapeutique du
patient qui a été émise par l’équipe infirmière à la base s’est
transformée pour devenir un projet de service puis de secteur.
L’étape d’avant-projet a fait place
à l’étape projet à proprement parlé avec la phase de structuration
prise en mains par l’ensemble du personnel du CMP, psychiatre,
psychologues, et infirmiers.
Maintenant que cette pré-étude est terminée, le groupe
pluridisciplinaire s’est constitué sur des bases d’éléments de cadrage
et va réaliser son programme d’ETP qui va être soumis pour autorisation
à l’ARS selon un cahier des charges.
Références Bibliographiques
- [1] HAS et INPES : «
Structuration d’un programme d’éducation thérapeutique du patient dans
le champ des maladies chroniques » : guide méthodologique. Haute
Autorité de Santé (HAS) Saint-Denis, 2007.
http://www.has-sante.fr
- [2] B. Charbonnet, C.
Saout, D. Bertrand, Rapport « Pour une politique nationale d’éducation
thérapeutique », Septembre 2008.
http://www.sante-jeunesse-sports.gouv.fr
- [3] E. Corruble et
P.
Hardy « Observance du traitement en psychiatrie. » Encycl. Med Chir.
(Editions Scientifiques et Médicales Elsevier SAS, Paris, tous droits
réservés), Psychiatrie, 37-860-A-60, 2003, 6 p.
- [4] Definition de
l’O.M.S.: Rapport de l’O.M.S. Europe publié en 1996, therapeutic
patient education- continuing programmers for health care providers in
the field of chronic. Disease, traduit en français en 1998.
- [5] Article de Loi :
84 loi n°879-2009 du 21 juillet 2009 portant réforme de l’hôpital
(HPST)
- [6] JO 06/09/2008,
Commission générale de terminologie et de néologie. Vocabulaire de la
santé : liste de termes, expressions et définitions adoptés.
- [7] A. Deccache,
E. Lavendhomme « Information et éducation du patient »,
Bruxelles, Editions de Boeck-Wesmael SA, Collection Savoir et Santé,
1989, p 30
- [8] M. Dodero –
Mémoire de l’Ecole des Hautes Etudes en Santé publique - 2009
- [9] S. Baudry, S.
Bedjidian, V. Belotti , pharmacie, centre hospitalier Léon Jean
Gregory, Thuir : Résultats des évaluations menées depuis 3 ans sur une
cohorte de patients schizophrènes ayant suivi un programme d’éducation
thérapeutique : « les ateliers du médicament »
Bibliographie
Textes de
références 2008
- Dix recommandations
pour le développement de programmes d’éducation thérapeutique du
patient en France. Sous la coordination de F. BOURDILLON et de J.F.
COLLIN, SFSP, 2008.
- 2007
- L’éducation
thérapeutique du patient en 15 questions – réponses. HAS – INPES, 2007.
- Structuration d’un
programme d’éducation thérapeutique du patient dans le champ des
maladies chroniques, Guide méthodologique. HAS – INPES, 2007, 109 p.
http://www.has-sante.fr
- Éducation
thérapeutique du patient : Définition, finalités et organisation,
Recommandations. HAS, 2007.
- Éducation
thérapeutique du patient : Comment la proposer et la réaliser ?,
Recommandations. HAS, 2007.
- Éducation
thérapeutique du patient : Comment élaborer un programme spécifique
d’une maladie chronique ?, Recommandations. HAS, 2007.
- L’éducation
thérapeutique dans la prise en charge des maladies chroniques : Analyse
économique et organisationnelle, Rapport d’orientations. HAS, 2007, 96
p.
- Plan pour
l’amélioration de la qualité de vie des personnes atteintes de maladies
chroniques : 2007-2011., Ministère de la Santé et des Solidarités,
2007, 52 p.
- Rapports, études,2010
- D. JACQUAT, Rapport «
Education du patient : Propositions pour une mise en œuvre rapide et
pérenne ». Paris, juin 2010
http://www.sante-jeunesse-sports.gouv.fr
- 2009
- L’éducation
thérapeutique intégrée aux soins de premier recours, Haut Conseil de la
santé publique. 2009, 36 p.
- Rapport du pôle
"Promotion, prévention et programmes de santé" des ARS, 2009, 154 p.
- L’Education
Thérapeutique, Rapport du Conseil National de l’Ordre des Médecins,
HECQUARD P. 2009, 13 p.
- A. GOLAY, G. LAGGER,
A.GIORDAN. Comment motiver le patient à changer ? Maloine (Éducation du
patient), 2009, 247 p.
- 2008
- Pour une politique
nationale d’éducation thérapeutique du patient. Rapport SAOUT C.
Président du Collectif inter associatif sur la santé, CHARBONNEL B.
Chef de la Clinique d’Endocrinologie de l’Hôtel Dieu de Nantes et
BERTRAND D. Service de Santé Publique de l’Hôpital Fernand Widal. 2008,
171p. . http://www.sante-jeunesse-sports.gouv.fr
- État des lieux de la
formation initiale en éducation pour la santé en France : Résultats
d’une analyse globale pour dix professions de santé. FOUCAUD J., MOQUET
M.J., ROSTAN F., HAMEL E., FAYARDA., Direction du développement de
l’éducation pour la santé et de l’éducation thérapeutique, Inpes.
Évolutions 10, 2008, 6 p.
- Éducation du patient
dans les établissements de santé français : l’enquête ÉDUPEF. FOURNIER
C., BUTTET P., Inpes. Évolutions 9, 2008, 6 p.
- 2007
- L’Éducation
thérapeutique du patient dans les schémas régionaux d’organisation
sanitaire de 3ème génération 2006-2011. LABALETTE C., BUTTET P.,
MARCHAND AC., Direction du développement de l’éducation pour la santé
et de l’éducation thérapeutique, Inpes. 2007. 64 p.
- Quelles sources de
financement pour l’éducation thérapeutique du patient ? Repères
généraux relatifs au financement actuel de l’activité d’éducation
thérapeutique, IPCEM 2007.
- 2000
- Actualité de la
réflexion sur l’éducation thérapeutique : Rapport du groupe de travail
de la DGS, Ministère de la Santé et des Solidarités, 2000.
- 1998
- Therapeutic Patient
Education - Continuing Education Programmes for Health Care Providers
in the Field of Prevention of Chronic Diseases: Report of a WHO Working
Group, World Health Organization - Regional Office for Europe
(Copenhagen), 1998, 77 p
- Articles, dossiers
- 2009
- IPCEM, Questions à
propos de l’éducation thérapeutique, mise à jour : juillet 2009.
http://www.ipcem.org/BIBL/PDFETP/etpQuesRep.pdf
- Rubrique Éducation
Thérapeutique du Patient, Priorités Santé – Bulletin d’information du
comité régional d’éducation pour la santé Provence-Alpes-Côte d’Azur.
2009.
- BALCOU-DEBUSSCHE M.,
FOUCAUD J., Quelles compétences en éducation thérapeutique du patient ?
Analyse de contenu du séminaire de Lille, 11-13 octobre 2006. 2009.
Évolutions 16, 6 p.
- 2008
- BAUDRANT M., ROUPRET
J., TROUT H., CERTAIN A., TISSOT E., ALLENET B., Réflexions sur la
place du pharmacien dans l’éducation thérapeutique du patient. J Pharm
Clin 2008 ; 27, 201-204.
- MARCOLONGO R.,
BONADIMAN L., GAGNAYRE R., Gérer le risque clinique avec le patient :
Une contribution possible de l’éducation thérapeutique du patient.
Gestions hospitalières 2008, Juin/Juillet, 417-422.
- LAGGER G.,
CHAMBOULEYRON M., LASSERRE-MOUTET A., GIORDAN A., GOLAY A., Éducation
thérapeutique - 1re partie : origines et modèle. Médecine 2008, mai,
223-226.
- 2007
- REACH G., Le malade,
son médecin, et le « disease manager ». Médecine des maladies
Métaboliques 2007, 1-4, 83-87.
- GRIMALDI A., HALIMI
S., Prise en charge des personnes atteintes de maladies chroniques :
éducation thérapeutique et/ou « Disease management » ? Médecine des
maladies Métaboliques 2007, 1-2, 80-82.
- LE RHUN A., GREFFIER
C., LAMOUR P., GAGNAYRE R., LOMBRAIL P., État des lieux en 2006 de 16
programmes d’éducation thérapeutique au CHU de Nantes (et réseaux
attachés) : une démarche éducative centrée sur le patient ? Éducation
du Patient et Enjeux de Santé 2007, 25-1, 17-21.
- SANDRIN BERTHON B.,
CARPENTIER P.H., QUERE I., SATGER B., Associer des patients à la
conception d’un programme d’éducation thérapeutique. Santé publique
2007, 19-4, 313-322.
- GRENIER B., BOURDILLON
F., GAGNAYRE R., Le développement de l’éducation thérapeutique en
France : proposition pour une intégration durable dans le système de
soins. Santé publique 2007, 19-4, 293-301.
- GRENIER B., BOURDILLON
F., GAGNAYRE R., Le développement de l’éducation thérapeutique en
France : politiques publiques et offres de soins actuelles. Santé
publique 2007, 19-4, 283-292.
- D’IVERNOIS J.F.,
GAGNAYRE R., Propositions pour l’évaluation de l’éducation
thérapeutique du patient. adsp 2007, 58, 57-61.
- Plusieurs articles
dans le numéro spécial Éducation thérapeutique du patient vivant avec
le VIH/SIDA de la revue Développement et Santé, 2007, 187.
Téléchargeable sur le site : www.devsante.org
- OPPERT J.M., Exercice
du corps : une arme contre les maladies chroniques. Santé de l’homme
2007, 387, 21-23.
- CRAES-CRIPS, URCAM
Rhône-Alpes, ARHRA, CRAM Rhône-Alpes, Éducation thérapeutique du
patient : une nouvelle relation ? Actes du colloque du 25 janvier 2007,
Lyon – École Normale Supérieure, 51 p.
- GOLAY A., LAGGER G.,
GIORDAN A., Motivating patients with chronic diseases. Journal of
Medicine & The Person 2007, 5-2, 57-63.
- 2006
- JAOUEN A., CERTAIN A.,
FARINOTTI R., BRION F., ARNAUD P., Bilan des activités d’information et
d’éducation thérapeutique à l’hôpital : application à la description de
la place du pharmacien dans une consultation d’observance. J Pharm Clin
2006, 25, 160-169.
- GAGNAYRE R., MARCHAND
C., PINOSA C., BRUN M.F., BILLOT D., IGUENANE J., Approche conceptuelle
d’un dispositif d’évaluation pédagogique du patient. Pédagogie médicale
2006, 7-1, 31-42
- 2005
- GAGNAYRE R.,
D’IVERNOIS J.F., Les compétences des soignants en éducation
thérapeutique. adsp 2005, 52, 69-72.
- D'IVERNOIS J.F,
GAGNAYRE R. Apprendre à éduquer le patient. Approche pédagogique. 2ème
édition. Paris : Maloine (Education du patient), 2005, 155 p.
- 2004
- IGUENANE J.,
Motivation et éducation thérapeutique : Les clés de l'apprentissage du
patient. Nutritions & facteurs de risques 2004, 2, 27-30.
- LOUVEL A., GAGNAYRE
R., Approche conceptuelle d’un dispositif d’information des activités
d’éducation thérapeutique du patient à l’hôpital. Gestions
hospitalières 2004, Août/Septembre, 1-10.
- IGUENANE J., GAGNAYRE
R., L'éducation thérapeutique du patient : le diagnostic éducatif. Les
cahiers Kinésithérapie 2004, 29-30, 58-64.
- LECORPS P., Éducation
du patient : penser le patient comme « sujet » éducable ? Pédagogie
Médicale 2004, 5-2, 82-86.
- EYMARD C., Essai de
modélisation des liens entre éducation et santé. Questions Vives 2004,
3-5, 13-33.
- 2003
- GAGNAYRE R.,
D’IVERNOIS J.F., L’éducation thérapeutique : passerelle vers la
promotion de la santé. adsp 2003, 43, 12-17.
- IPCEM, L’évaluation de
l’éducation thérapeutique du patient, Actes de la XIIIème Journée de
l’IPCEM 20 juin 2003, 53 p.
- 2002
- D’IVERNOIS J.F.,
GAGNAYRE R., Vers une démarche de qualité en éducation thérapeutique du
patient. adsp 202, 39, 14-16.
- LEVASSEUR G., Réseaux
et éducation du patient : des conditions préalables à l'action.
Éducation du Patient et Enjeux de Santé, 2002, 21-4, 110-113.
- 2001
- D’IVERNOIS J.F.,
GAGNAYRE R., Mettre en œuvre l’éducation thérapeutique. adsp 2001, 36,
11-13.
- ALBANO M.G.,
D’IVERNOIS J.F., Quand les médecins se font pédagogues. Cahiers
pédagogiques 2001, 399, 55-57.
- LEVASSEUR G., HONORAT
C., Éducation du patient et partenariat Ville-Hôpital : un double défi
? Bulletin d'Éducation du Patient, 2001, 20-4, 5-9.
- 2000
- JUSTUMUS M., GAGNAYRE
R., D’IVERNOIS J.F., L’enseignement de l’éducation thérapeutique du
patient dans les Instituts de Formation en Soins Infirmiers français.
Bulletin d’Éducation du Patient 2000, 19-3, 153-162.
- JACQUEMET S., CERTAIN
A., Éducation thérapeutique du patient : rôles du pharmacien. 2000.
Bulletin de l’Ordre 367, 269-275.
- 1998
- JACQUEMET S.,
LACROIX A., PERROLINI M., GOLAY A., ASSAL J.P., Évaluation qualitative
de cours destinés à des patients atteints d’affections chroniques :
Nouvel outil d’observation pour la formation continue de l’équipe
soignante. Bulletin d'Éducation du Patient, 1998, 17-3, 74-81.
- 1996
- LACROIX A., Approche
psychologique de l’Éducation du Patient : obstacles liés aux patients
et aux soignants. Bulletin d’Éducation du Patient 1996, 15-3, 78-86
- Mémoire : Quelle
participation du directeur des soins pour promouvoir une politique
d’ETP en santé mentale. Muriel DODERO EHESP 2009
- La conduite de projet
- JP. BOUTINET,
Anthropologie du projet Poche Edition : PUF
- T. GIDEL, W. ZONGHERO
Management de projet 1, introduction et fondamentaux, Lavoisier
Sites
en
ligne
- IPCEM, Questions à
propos de l’éducation thérapeutique, mise à jour : juillet 2009.
- http://www.ipcem.org/BIBL/PDFETP/etpQuesRep.pdf
- Rubrique Éducation
Thérapeutique du Patient, Priorités Santé – Bulletin d’information du
comité régional d’éducation pour la santé Provence-Alpes-Côte d’Azur.
2009.
- http://www.cres-paca.org/_depot_cres/fiches/1423/1423_1_doc.pdf
- BALCOU-DEBUSSCHE M.,
FOUCAUD J., Quelles compétences en éducation thérapeutique du patient ?
Analyse de contenu du séminaire de Lille, 11-13 octobre 2006. 2009.
Évolutions 16, 6 p.
- http://www.cfes.sante.fr/CFESBases/catalogue/pdf/1147.pdf
- BALCOU-DEBUSSCHE M.,
FOUCAUD J., Quelles compétences en éducation thérapeutique du patient ?
Analyse de contenu du séminaire de Lille, 11-13 octobre 2006. 2009.
Évolutions 16, 6 p.
- http://www.cfes.sante.fr/CFESBases/catalogue/pdf/1147.pdf
- BAUDRANT M., ROUPRET
J., TROUT H., CERTAIN A., TISSOT E., ALLENET B., Réflexions sur la
place du pharmacien dans l’éducation thérapeutique du patient. J Pharm
Clin 2008; 27, 201-204.
- http://www.john-libbey-eurotext.fr/e-docs/00/04/44/83/article.phtml
- MARCOLONGO R.,
BONADIMAN L., GAGNAYRE R., Gérer le risque clinique avec le patient :
Une contribution possible de l’éducation thérapeutique du patient.
Gestions hospitalières 2008, Juin/Juillet, 417-422.
- http://www.ipcem.org/BIBL/PDFOUVR/riskclinik.pdf
- BAUDRANT M., ROUPRET
J., TROUT H., CERTAIN A., TISSOT E., ALLENET B., Réflexions sur la
place du pharmacien dans l’éducation thérapeutique du patient. J Pharm
Clin 2008; 27, 201-204.
- http://www.john-libbey-eurotext.fr/e-docs/00/04/44/83/article.phtml
- MARCOLONGO R.,
BONADIMAN L., GAGNAYRE R., Gérer le risque clinique avec le patient :
Une contribution possible de l’éducation thérapeutique du patient.
Gestions hospitalières 2008, Juin/Juillet, 417-422.
- http://www.ipcem.org/BIBL/PDFOUVR/riskclinik.pdf

 en format pdf
en format pdf en version.pdf
en version.pdf