|
Avertissement
Si vous arrivez directement
sur cette page, sachez que ce travail est un rapport d'étudiants
et doit être pris comme
tel. Il peut donc comporter des imperfections ou des imprécisions
que
le lecteur doit admettre et
donc supporter. Il a été réalisé pendant la
période de formation
et constitue avant-tout un travail
de compilation bibliographique, d'initiation et d'analyse sur
des thématiques associées
aux technologies biomédicales. Nous ne
faisons aucun usage
commercial et la duplication
est libre. Si vous avez des raisons de contester ce droit d'usage,
l'accès à l'information
et d'augmenter ainsi les échanges professionnels. En cas d'usage
du
document, n'oubliez pas de
le citer comme source bibliographique. Bonne lecture...
Référence à
rappeler : Etat de l'art et apport de la Télémédecine
en Hospitalisation
A Domicile, Magali CONTOUX
et Fabrice PRODHOMME, Projet DESS "TBH", UTC, 2002,
Etat de l'art et apport de
la
Télémédecine
en Hospitalisation
A Domicile
Résumé
La maîtrise des dépenses
de santé a favorisé ces dernières années l'émergence
d'un
nouveau concept de la pratique
médicale : "La Télémédecine". Cette pratique
à distance,
relance entre autre, l'expansion
de l'hospitalisation à domicile, longtemps marginalisée.
Devançant la demande,
plusieurs sociétés novatrices étrangères proposent
déjà une large
gamme de dispositifs miniaturisés
permettant le recueil de paramètres physiologiques et leur
transmission.
Ce document se veut un recueil
non exhaustif d'applications et d'expérimentations en
Télémédecine
dont l'objectif premier est de faire voyager les informations plutôt
que le
malade.
Mots clé:.Télémédecine,
Hospitalisation à domicile, Réseaux, Télétransmission,
Insuffisance
Cardiaque.
Abstract
The mastery of depenses of
health favours these last years the emergence of a new
concept of the medical practice:
" The Telemedecine ". This practice at distance, relaunches
the expansion of the hospitalization
at home for a long time marginalized. Outstripping the
demand, several foreign innovative
companies already propose a wide range of miniaturized
devices allowing the collection
of physiological parameters and their transmission.
This document wants to be a
not exhaustive collection of applications and experiments
in Telemedecine of whom first
objective is to travel information rather than patient.
Keywords:Telemedecine, Homecare, Network, teletransmission, Cardiac Insufficiency
REMERCIEMENTS
Nous tenons à exprimer
notre gratitude à Monsieur Bruno LECOINTE, consultant chez OMEDIS,
pour nous avoir donné
lopportunité de réfléchir sur un tel sujet dont les
perspectives seront
lune des préoccupations
de notre métier dingénieur biomédical.
Nous remercions les professionnels
qui ont bien voulu répondre à nos multiples questions comme
la société SHL,
la société BIOTRONIK, lassociation ADEP Assistance
.et autres
personnes
détablissements de soins
ayant participé de près ou de loin à la conception
de ce travail.
Nous remercions également
Monsieur Louis LARENG, directeur de lInstitut Européen de
Télémédecine
et président de la Fédération nationale de Protection
Civile pour avoir répondu à
nos questions lors dune entrevue.
Nous souhaitons également
remercier Monsieur Georges CHEVALLIER pour lorganisation de
lentrevue et la mise à
disposition de lensemble du matériel technique.
INTRODUCTION
Depuis l'application du plan
Juppé (ordonnances n°96-344, n°96-345, n°96-346) du
24
avril 1996, relatif à
l'organisation de la sécurité sociale, à la maîtrise
médicalisée des dépenses
de soins et à la réforme
de l'hospitalisation public/privé, les établissements de
santé sont
confrontés à de
nombreux bouleversements de leur fonctionnement incités par une
politique
volontariste économiste
des organismes de tutelle et une politique d'amélioration continue
de
la
qualité de soins et de
prise en charge des malades.
La télémédecine,
longtemps marginalisée et redécouverte dans la conception
des réseaux
Ville-Hôpital favorise
la coopération des professionnels de santé et permet l'émergence
d'une
nouvelle forme d'hospitalisation
: l'hospitalisation à domicile. Cette alternative à l'hospitalisation
classique fédère
à la fois le souhait des patients d'un maintien à domicile,
l'évolution
démographique actuelle
de la France et le nouveau schéma organisationnel de la carte sanitaire
:
faire voyager les informations
plutôt que le malade.
Les acteurs de la santé
(hôpitaux, industriels, associations de malades, patients,
)
commençent à
s'interroger sur cette nouvelle pratique et activent pour son émergence
et
expansion. Plusieurs projets
de télémédecine, dans le cadre de traitements thérapeutiques
divers, ont été
expérimentées et laissent déjà prévoir
le bénéfice de ce concept dans
l'hospitalisation à
domicile.
Ce rapport a pour but de recenser
les projets expérimentés français et étrangers
et
leurs évaluations afin
de comprendre la problématique que suscite la nouvelle pratique
médicale
qu'est "la télémédecine".

DEFINITIONS
La Télémédecine
Introduction
Son histoire
Historiquement, le concept
de télémédecine est né dans le
berceau de lAmérique
rurale (Texas et Georgie)
principalement et dans celui
du nord de la Norvège dans les
années 50-60. Il était
censé répondre à des problèmes
géographiques disolement
de la population.
Plus tard, suite à la
multiplication des difficultés daccès des
patients à des centres
de soins spécialisés, dans l'Amérique
du début des années
80, plusieurs expériences ont été
menées dans un souci
de résoudre ces problèmes
dorganisation. Il sagissait
dexpériences uniquement
nationales et isolées.
Il faut pourtant attendre le
début des années 90 pour que les
sciences et technologies de
linformation et de la
communication (STIC) commence
à offrir les caractéristiques
de débit,
fiabilité, interopérabilité,
coût dinvestissement
et de fonctionnement performants permettant
lutilisation
sociale intensive que nous
connaissons aujourdhui (exemple de
la Guerre du Golfe où
plusieurs soldats de lOTAN ont pu
recevoir des soins depuis un
centre allemand, via un système
de visioconférence,
de fax et de transfert de fichiers) dans
le domaine de la santé
publique où dailleurs les milieux
hospitaliers ont largement
contribué à leur essor (Les
hôpitaux, notamment les
Centres Hospitaliers Régionaux
Universitaires, sont pilotes
en matière de télémédecine.
Cest pourquoi la direction
des hôpitaux joue naturellement un
rôle moteur dans ce domaine)
De nombreuses définitions
Cest depuis cette période
que la télémédecine fait lobjet
dune forte expansion et est
assujettie à de nombreuses
interprétations :
lutilisation de tous les
moyens de transmission à
distance dinformations utiles
à la pratique médicale
(Société Européenne
de Télémédecine, 1992)
lutilisation dun signal
électronique pour transformer des
informations médicales
dun point A vers un point B
(Perednia et Brown, 1995)
lutilisation de la technologie
électronique de
communication et dinformations
afin de fournir et de
maintenir des soins de santé
lorsquune distance sépare les
participants (Field,
1995)

Son objectif
Sil y a encore quelques années,
les concepts de télédiagnostic
et de soins procurés
à distance appartenaient au domaine du
rêve, les progrès
réalisés en informatique ainsi quen
télécommunications(*)
ont permis de pouvoir saffranchir des
limites technologiques.
(*) toute émission ou
réception de signes, de signaux, décrits, dimages, de
sons ou de renseignement de
toute nature, par fil, par radio-électricité, par
moyens optiques ou autres
Le Professeur Louis Lareng,
référent national français, de
l'Institut Européen
de Télémédecine au CHU de Toulouse,
travaille et collabore pour
la promotion de la télémédecine
avec le gouvernement français
et également au niveau
international grâce à
sa participation au G8. Il définit la
télémédecine
comme "l'utilisation des moyens et des
techniques qui permettent à
distance la pratique médicale".
Par lutilisation des technologies
de communication et
dinformation, la télémédecine
établit une relation de
coopération à
distance entre plusieurs acteurs
(médecin(s)/médecin(s)
; médecin(s)/patient(s)) soit dans le
but de fournir des services
et de linformation nécessaire à la
pratique médicale soit
dans le but de permettre le transfert
de connaissances sur les pratiques
médicales.
Il s'avère alors nécessaire
d'élaborer une structure capable
de fournir un produit répondant
aux besoins de la santé dans
§
une alternative à l'hospitalisation
et/ou un complément,
§
un moyen de prise en charge
et d'amélioration de confort
du malade,
§
et sur le plan économique
un moyen de limiter les
dépenses sociales.
Son apport dans les alternatives
à l'hospitalisation
Les alternatives à l'hospitalisation
se développent aujourd'hui
progressivement. Elles permettent
notamment le retour à
domicile de malades souffrant
d'une affection
éventuellement grave
mais ne justifiant pas
d'infrastructures hospitalières
permanentes. Le cas des
thérapeutiques complexes
peuvent cependant nécessiter un
suivi médical et technique
étroit. C'est dans ce cadre
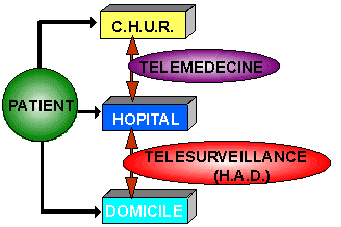
qu'intervient la TELESURVEILLANCE
[24]MEDICALE,

chargée de garantir un
bon fonctionnement et/ou une
utilisation efficace du matériel
mis à la disposition du malade.
Aujourd'hui, cette technique
de télésurveillance médicale est
en voie de développement
pour le suivi :
§
des insuffisants respiratoires,
cardiaques, rénaux,
§
des grossesses à risques.
Il est également possible
d'étendre cette surveillance à une
clientèle moins fortement
médicalisée telle que les personnes
âgées isolées
ou en maisons de retraite.

L'hospitalisation à
domicile (HAD)
Son histoire:
Fin du XVIIIe
Sur lidée de la Rochefoucauld-Liancourt,
lassemblée
constituante crée
pour des raisons économiques et sociales
les secours à domicile
plutôt que hospitaliers.
Lentre deux-guerres
Trois médecins ont
repris lidée en lappliquant cette fois
aux enfants. Cest un échec.
1945
Le homecare
voit le jour. Le professeur Bluestone de
lhôpital de Montefiore
de New-York (USA) constate les
bienfaits du maintien à
domicile et le rôle de lentourage du
patient dans la guérison.
4 janvier 1957
Sur linitiative du professeur
Siguier de lhôpital Tenon à
Paris, confronté au
même problème de surpopulation, suit
lexemple américain.
Intégration de lHAD dans lAssistance
Publique. Premier malade
admis
Objectif : désencombrer
les services hospitaliers et
humaniser les soins.
La prescription du Home
Health Care est réservé
uniquement au médecin
hospitalier.
1958
Création de la deuxième
structure dHAD à Puteaux sous le
nom de Santé Service
à linitiative du Professeur
DENOIX, directeur de lInstitut
Gustave Roussy de
Villejuif.
1961
Première officialisation
de ce mode de prise en charge par
la signature dune convention
entre, dune part, la Caisse
Primaire dAssurance maladie
de Paris et, dautre part,
lAP-HP et Santé Service.
1965
Naissance de lHAD pédiatrique.
Années 80
Stagnation de lévolution
de lHAD. Indécision concernant
son rôle et doute sur
lintérêt économique de la prestation
1992
Reconnaissance officielle
de lHAD par les décrets
doctobre 1992
Juin 1999
68 structures pour un total
de 3908 places autorisées.
Répartition inégale
sur le territoire.
2000
Circulaire ministérielle
relative à lHAD du 30 mai 2000

La circulaire ministérielle
du 30 Mai 2000 relative à lHAD [9]
Champ dapplication
Bénéfices directs
Prise en charge
Limitation
Lhospitalisation à
domicile (HAD) concerne des malades
atteints de pathologies
graves, aigues ou chroniques,
évolutives et/ou instables
qui, en labsence dun tel service,
seraient hospitalisés
dans un établissement de soins.
LHAD a pour objectif daméliorer
le confort du patient dans
de bonnes conditions de soins.
Elle permet déviter ou de
raccourcir lhospitalisation
en service de soins aigus ou de
convalescence, lorsque la
prise en charge à domicile est
possible.
Ces malades nécessitent
des soins complexes, formalisés dans
un projet thérapeutique
clinique et psychosocial, cest à dire à
la fois :
§
Une coordination des soins
(décret du 02 octobre 1992
codifié article R.
712-2-1 du code de la santé publique)
§
Une évaluation médicale
au moins hebdomadaire qui
conditionne la fréquence
de la surveillance médicale en
fonction de létat
clinique du patient
§
Des soins infirmiers, quasi-quotidiens
(compétence
exclusive de linfirmier)
ou des soins infirmiers moins
fréquents, avec des
interventions de kinésithérapie quasi-
quotidiens (auxquels peuvent
sajouter des soins
dorthophonie, une prise
en charge psychologique, prise en
charge sociale..).
Ne sont pas admis en HAD
les malades :
§
Qui relèvent uniquement
de soins à lacte, non
coordonnées.
§
Qui relèvent de soins
infirmiers à domicile (SIAD).
§
Dont létat justifie
le maintien au sein dune structure de
soins traditionnels en raison
de la permanence et de la
haute technicité des
soins dont ils relèvent.
§
Qui relèvent uniquement
de nutrition entérale ou
parentérale, de moyens
de suppléance à une insuffisance
respiratoire ou une insuffisance
rénale (malades pris en
charge par des structures
spécialisées dans ce type de
soins et
des structures de soins
alternatives

Types de soins délivrés
Critères dadmission
en HAD
Maladies prises
en charge
à lhospitalisation
en psychiatrie, conformément à larticle
R.712-2-2 du code de la santé
publique.
Les personnes hospitalisées
à domicile peuvent bénéficier de
différents modes de
prise en charge, qui, selon létat de
santé de la personne,
peuvent être classés dans trois
catégories de soins
:
§
Les soins
ponctuels sont définis comme des soins
techniques et complexes,
chez des patients ayant une
pathologie non stabilisée,
pris en charge pour une durée
préalablement déterminée.
Ils peuvent être
fréquemment réitérés
(chimiothérapie par exemple).
§
Les soins
continus associent, pour une durée non
déterminée
préalablement, des soins techniques plus ou
moins complexes, des soins
de nursing, de maintien et
dentretien de la vie pouvant
aller jusquà la phase ultime.
Ils concernent des patients
ayant une pathologie
évolutive.
§
La réadaptation
au domicile est destinée à des patients
pris en charge pour une durée
déterminée, après la phase
aiguë dune pathologie
neurologique, orthopédique,
cardiologique ou dune polypathologie.
Pour décrire les
différents types de séjour en HAD, il existe
plusieurs indicateurs :
la dépendance du patient (indice
de
soins infirmiers, le nursing
par aides soignants ou infirmiers
selon les structures et
la coordination) et les temps
dintervention des kinésithérapeutes.
Cette typologie des
séjours met en évidence
des différences de charge en soins
selon la nature des soins
délivrés en HAD, en lien avec la
dépendance du patient
et son état de santé.
Si les tumeurs représentent
plus de la moitié des admissions
en HAD ( 53%), de très
nombreuses autres maladies sont
prises en charge également
(y compris celles représentant
moins de 1 % des admissions)
:
§
Chimiothérapie, douleur,
immunothérapie, radiothérapie,
§
Rééducation
: orthopédique neurologique,
§
Maladies infectieuses parasitaires,
§
Maladies du système
nerveux,
§
Maladies de lappareil circulatoire,
§
Grossesse, accouchement
et suites de couches
compliquées
§
Maladies endocriniennes,
nutrition entérale et
parentérale
§
Maladies de lappareil respiratoire,
§
Maladie de lappareil digestif.

LES ACTEURS INSTITUTIONNELS
L'hospitalisation à
domicile
L' articulation des acteurs
Les structures
Localisation
La FNEHAD
Sigle de la FNEHAD
76 structures dhospitalisation
à domicile au 1
er
janvier 2001
de statut public, privé
associatif ou privé à but lucratif. Cette
alternative à lhospitalisation
offre ainsi une capacité daccueil
de 4000 places ; 58 % des
places se trouvent dans le secteur
privé. Schématiquement,
les services dHAD sont gérés par
des structures
hospitalières publiques ou par des
associations parapubliques à
but non lucratif (Santé Service
à Puteaux par exemple)
pouvant, le cas échéant, faire appel à
des intervenants libéraux
comme le reconnaît la circulaire
ministérielle du 30
mai 2000 [1]. (intervention également
du
secteur hospitalier privé).
Ces structures de petite
taille se trouvent surtout
implantées dans les
agglomérations. Ainsi, Paris et la région
parisienne concentrent
plus de 58% des moyens avec dix
services dHAD.
A lopposé, 48 départements
noffrent aujourdhui aucune
place dHAD. Parmi les régions
les moins dotées, on peut citer
la Corse la région
du Centre et la Franche Comté. En revanche
les Pays de Loire qui comptait
il y a un an trois structures
dHAD, regroupe aujourdhui
deux services supplémentaires,
créés récemment
à Angers et au Mans.
Sa création remonte
à l'année 1973
A ce jour une quarantaine
de services dHAD, éparses dans
toute la France adhérent
à la FNEHAD
(Fédération nationale
dEtablissement dHAD) regroupant
ainsi plus de3500 places,
et représentant 90%
de la capacité daccueil [10,33].
L'évolution actuelle
L'offre
Depuis plus de 10 ans, de
nombreux secteurs se sont ouverts
aux structures privées
: loxygénothérapie, la perfusion à
domicile
Ces prestataires
sont à la fois fournisseurs de
matériel médical
et acteur dun service complet au patient et
au médecin prescripteur
[1]. Parmi ces prestataires, les plus
connus sont :
§
LVL Médical (antennes
locales),
§
Air Liquide Santé
(regroupant Vitalair et Taema),
§
Orkyn,
§
Domisanté,
§
Le rôle des médecins
Certains hôpitaux font
appel à des prestataires privés,
notamment pour la perfusion
à domicile dans le cadre de
traitements de maladies chroniques
lourdes.
Le médecin hospitalier
peut avoir deux rôles distincts :
§
un rôle de soins
personnalisé aux malades dont il a la
charge. Dans ce cadre : il
transmet au médecin
coordonnateur du service
dHAD et au médecin traitant
les informations médicales
concernant son patient. Il
élabore le projet
thérapeutique en lien avec léquipe
dHAD. Il sengage à
suivre le patient au niveau hospitalier
et à le réhospitaliser
si nécessaire.
§
Un rôle
dexpert pour certaines pathologies, dont les
traitements complexes sont
fréquents en HAD, comme la
cancérologie, la cardiologie
et la neurologie, etc
Le financement
Le prix de journée
Continuité de la
prise en charge
Les structures dHAD sont
financées soit par prix de journée,
soit par dotation globale.
Les prix de journée varient dune
structure à lautre
(de 48 à 138 euros et plus). Le prix moyen
apparaît plus élevé
dans le secteur public que dans le secteur
privé. Celui-ci englobe
: la pharmacie, les examens de
laboratoire, les transports
ambulatoires, les salaires et
honoraires médicaux,
léquipement paramédical, le petit
matériel médical,
les examens radiologiques, les perfusions,
les transfusions, les actes
de petite chirurgie cotés en K, les
actes de kinésithérapie,
les frais administratifs et de
gestion.
Le tarif de prestation dans
les structures dHAD du secteur
public ou privé est
un prix de journée réglementaire calculé à
lintérieur du budget
global de létablissement. Seul le
secteur privé négocie
son prix de journée avec la CRAM dont il
dépend, selon une
convention uniquement régionale et aux vues
des comptes administratifs
de chaque structure dHAD.
Les prix de journée
nenglobent pas les mêmes prestations
dune structure à
lautre. Cependant le nombre et le type de
prestations ne semblent pas
être des variables
déterminantes dans
la fixation des prix de journée.
Quand les services dHAD
dépendent dun établissement de
santé public ou privé
participant au service public hospitalier
(PSPH), ils doivent être
pris en compte dans les projets
détablissements
au même titre que les autres
services.

Economies réalisées
Quand il sagit de services
dHAD gérés par des associations,
des conventions
doivent être signées avec les établissements
qui adressent habituellement
des patients aux services
dHAD. Les liens entre les
services qui utilisent lHAD et la
structure dHAD doivent être
formalisés pour éviter les
ruptures de prise en charge.
Les conventions liant les
structures dHAD et les établissements
de santé devront
prévoir lélaboration
de projets thérapeutiques, les modalités
de liaison avec le médecin
traitant, les réhospitalisations et la
prise en charge des urgences.
Les systèmes de prise
en charge à domicile, quils soient
privés ou publics,
représentent une économie réelle par
rapport à lhospitalisation
traditionnelle. Une étude a établi
que lHAD (au sens traditionnelle
du terme) avait permis
déconomiser plus
de 64 millions deuros en 1991 (le coût
moyen dune journée
HAD en 1991 était de 82 euros contre
250 euros pour une journée
en hospitalisation classique). On
peut résumer les choses
en disant que lHAD coûte trois à
dix
fois
moins cher que lhospitalisation traditionnelle. Sans parler
des économies induites
par le fait que à partir du moment où
l'on soigne un patient chez
lui, cela évite un ensemble de
dépenses périphériques
à lentourage (déplacements, frais
dessence ou dhôtel
).
Le principe consiste donc à soigner les
gens chez eux avec un maximum
de sécurité tout en
préservant une réelle
qualité de soins et en diminuant les
dépenses.
Il subsiste tout de même
un problème latent entre tous ces
acteurs : la répartition
du budget de fonctionnement et le
transfert des budgets entre
les différents secteurs (public,
privé, association).
La télémédecine
Les acteurs, promoteurs de
la télémédecine, sont quant à eux,
moins identifiables dans
ce domaine que dans lHAD. A ce
titre, on comprend tout à
fait la marginalisation des
expérimentations
en matière de télémédecine dans l'HAD
et
donc la faiblesses des publications
et diffusion des résultats.
Cependant, les acteurs les
plus entreprenants restent sans
nul doute les C.H.U dont
les capacités de financement et
d'infrastructures sont relativement
importantes.
Certains industriels, à
leur initiative, investissent beaucoup
dargent en recherche et
développement dans la mise au point

de dispositifs médicaux
avec de grandes capacités
dinterfaçage, de communication
et de transmission des
données vers des centres
de surveillance et/ou de soins,
toujours pour répondre
au mieux au confort et au souhait des
malades et aux objectifs politiques
de la maîtrise des
dépenses du secteur
de la santé.
En outre, la politique de
volontarisme de létat en matière de
télémédecine
qui sannonce, fait prendre conscience de lenjeu
de la télémédecine
en matière de limitation des dépenses de
santé et daménagement
du territoire [4]. Un coup
daccélérateur
vient dêtre donné dans le cadre de la
préparation des contrats
de plan Etats-régions
sur la
période 2000-2006.
Télémédecine:
le patient au cur du système

LA TELEMEDECINE : LES MOYENS
D'ACTIONS A DISTANCE
Les différentes catégories
de transmission de données et leurs applications
La téléconsultation
Le télédiagnostic
Exemple dapplication
La téléexpertise
La télémédecine
permet dapporter des services de soins, là
où la distance est
un facteur critique, par des professionnels
utilisant les technologies
de linformation et de la
communication, à des
fins de diagnostic, de traitement et de
prévention, de recherche
et dévaluation, et de formation
continue.
Avec l'émergence de
la télémédecine un nouveau vocabulaire
définissant les différentes
catégories de transmissions de
données à distance
à vu le jour [8,25].
Il se résume par les
trois définitions
suivantes :
On distingue deux types de
téléconsultation :
La téléconsultation
de type I : un patient consulte un médecin
par un réseau de communication
interposé. La transmission
peut se faire sur un mode
synchrone (visioconférence) ou
asynchrone (messagerie).
La téléconsultation
de type II : le médecin consulté sollicite
un avis diagnostic (télédiagnostic)
et/ou thérapeutique
(téléexpertise)
auprès dun autre praticien à distance.
Il sagit de lévaluation
dun patient, ou des données
concernant un patient, sans
interaction physique directe, via
un système de télécommunication.
Suite à un accident,
un blessé est admis en urgence pour un
traumatisme crânien
vers l'hôpital le plus proche, qui dispose
d'un scanner mais qui ne
peut l'opérer
Sans télémédecine, le
blessé sera systématiquement
transféré vers un service de
neurochirurgie dans un hôpital
plus important, d'où le coût du
transfert et l'inconfort
pour le patient et sa famille. Avec la
télémédecine,
l'image du scanner sera transférée au
neuroradiologue. Dans 7 cas
sur 10, on constate que
l'opération et donc
le transfert physique du blessé n'est pas
nécessaire.
Aide à la décision
médicale apportée à un médecin, c'est à
dire
la demande d'un deuxième
avis à un médecin de référence.

Exemple dapplication
(télémonitoring)
[#]
Exemple dapplication
La téléformation
Exemple dapplication
A l'occasion d'un traitement
anti-cancéreux, un spécialiste
interroge un confrère
sur les meilleurs soins à administrer,
en lui transmettant des résultats
d'analyse et des données
sur le patient. Le diagnostic
est alors amélioré par cette
deuxième consultation.
L'expertise peut porter sur des
images visibles au microscope
pour distinguer les types de
tumeurs (télé-pathologie),
sur des images de la peau issues de
micro-caméras (télé-dermatologie),
sur des radiographies,
échographies, images
de scanners ou d'IRM (télé-radiologie),
etc
C'est la pratique à
domicile ou dans un centre de soins
primaires d'une surveillance
médicale à distance. Cette
surveillance demande un appareillage
particulier permettant
l'enregistrement de paramètres
physiologiques des patients
afin de les transmettre au
(x) médecin (s) concerné (s).
La surveillance des grossesses
à risque pratiquée à Paris
évite un séjour
prolongé à l'hôpital. La technique consiste à
faire enregistrer les signes
vitaux du foetus par la future
mère, à domicile,
et de transmettre ces signes par téléphone.
On diminue ainsi les listes
d'attentes et l'inconfort d'un
séjour à l'hôpital.
Cette technique est aussi pratiquée pour les
maladies chroniques : insuffisances
diverses, hypertension,
diabète, SIDA.
Service de formation sadressant
à des étudiants ou des
professionnels de santé
et par lequel ils peuvent avoir accès à
un savoir-faire
ou à des connaissances, quelle que soit leur
localisation.
On peut utiliser ce système
pour réaliser une base de
données médicales
consultable par tous et à tout moment sur
le web. Les internes en chirurgie
peuvent assister à des
opérations sans être
physiquement présents dans la salle
d'opération, ce qui
résout certains problèmes d'hygiène et
d'organisation de l'espace
opératoire.
Principe d'une télésurveillance
(cas d'une pathologie respiratoire)

Les réseaux
Supports de l'information
La télémédecine
est une forme de pratique médicale et
coopérative qui met
en rapport à distance un patient et un
médecin ou plusieurs
professionnels de la santé grâce aux
nouvelles possibilités
technologiques d'information et de
communication.
Pour relier ces différents
acteurs des supports physiques
(réseau informatique)
et des protocoles de communication
doivent permettre des échanges
de données fiables, rapides
et sécurisées.
Le réseau informatique
utilisé peut être local (il relie, le plus
souvent grâce à
des câbles, plusieurs ordinateurs et
périphériques
à l'intérieur d'une entreprise) ou élargi (réseau
longue distance, utilisation
de fibres optiques). Il permet la
transmission de tout type
de données, échangées sous forme
numérique et exploitable
par l'ensemble du système relié à ce
réseau.
Les liaisons permettant de
véhiculer les données utiles à la
télémédecine
ont vu le jour en France au milieu des années
60, ces liens de type point
à point utilisaient alors le réseau
téléphonique
commuté (RTC) le plus disponible, efficace et
facile d'installation (réseau
existant) ; un seul défaut était le
faible flux de données
pouvant y circuler.
Avec l'explosion de l'informatique
et ordinateurs de plus en
plus rapide, des applications
très gourmandes en débits et
donc en demande de transfert
de données ont incité
l'apparition de liens de
plus en plus rapide ; le système
développé par
France Télécom avec le RNIS
(Réseau
Numérique
à Intégration de Services
à 128kb/s) à permis
durant plusieurs années
de répondre à cette demande.
Un protocole encore plus
rapide a vu le jour ces dernières
années ; il s'agit
de l'ATM (Mode de Transfert Asynchrone)
un système de transmission
de signaux pour des réseaux de
télécommunications
multiservices à grands débits.

Le réseau "Mégalis"
Application du
haut débit
Visioconférence médecin-
patient
Un réseau innovant
utilisant la technologie de l'ATM
(Asynchrone Transfert Mode)
a vu le jour fin 2000 dans les
Régions de Bretagne
et Pays de la Loire.
Cette application nommée "Mégalis" [35]
est un réseau de
télécommunications haut
débit (155Mb/s à 310Mb/s dans un
premier temps) qui s'appuie
sur une infrastructure, qui assura
à terme, en tous points
du territoire, des capacités de
transmission d'information,
d'images statiques ou animées, 10
à 20 fois plus rapides
que les systèmes précédents. Mégalis
aujourd'hui relie en un réseau
primaire les 14 plus grandes
villes de ces deux régions
et se subdivise à partir de celles-ci
en un réseau secondaire
irriguant 34 villes de plus petites
importances.
Une démonstration
de la médecine de demain a été faite, à la
fin de l'année 2000,
en Bretagne. En effet le Dr Jean-
François Heautot,
praticien hospitalier au service de
radiologie du CHU de Rennes
illustre concrètement le saut
technologique qui vient d'être
réalisé : "un scanner d'aorte,
par exemple, représente
environ 200 images, et avec les
nouveaux scanners multibarettes,
c'est 400 images ou plus. A
0,5 Mo par image, la totalité
de l'examen représente la
transmission d'au moins 200
Mo, ce qui serait démesurément
long, voire impossible, sans
les hauts débits. Or il faut
transférer la totalité
des images pour que le confrère
destinataire puisse faire
les reconstructions et monter
"l'animation sur sa station"
.
Lété dernier
(juillet-aôut 2001) le service du Dr Pierre
Simon néphrologue
à lhôpital de St Brieuc a piloté une
expérience unique
en France en mettant en place un système
de téléassistance
pour des insuffisants rénaux avec la
Ce système a permis
à une trentaine de patients en vacances
de réaliser leurs
trois dialyses hebdomadaires dans le centre
temporaire de Lannion distant
de 75 km du lieu habituel de
traitement.
L'Agence Régionale
de l'Hospitalisation a accordé une
dérogation en n'imposant
pas la présence physique du médecin
dans ce centre de dialyse
ambulatoire.
Cette expérience sarticule
autour de 4 grandes lignes :
§
une surveillance médicale
et technique à distance grâce au
logiciel Dialmaster (société
HOSPAL).

Système de visioconférence
§
un contrôle permanent
par (une caméra fixe motorisée
dans les deux sites plus
une caméra mobile sur le site de
dialyse).
§
téléconsultation
des malades durant ces deux mois.
§
visite du site temporaire
par un médecin au moins une fois
par semaine et convention
avec le SMUR et les urgences
de LANNION en cas de problèmes.
En pratique un seul infirmier
sur le site temporaire a suffit
pour gérer les séances
journalières dhémodialyse.
Dans le cas dun problème
ou dune interrogation linfirmier en
temps réel peut simplement
par la parole demander un
diagnostic au médecin
référent qui grâce à la liaison de
données numériques
permanente de visioconférence et de
télésurveillance
a en temps réel par limage et le son (webcam
+ caméra mobile) une
idée précise de létat de ses patients
complétée par
les données transmises par les générateurs de
dialyse (constantes médicales
et techniques).
Cette avancée technologique
peut réduire de façon
significative le prix dun
traitement (60980 Euros par an et
par patient en frais de transport,
dhospitalisation et de
personnel; cest également
le prix dune installation de
téléassistance-télésurveillance).
Les réseaux "Ville-Hôpital"
A l'origine, ils se sont
constitués entre l'hôpital et la
médecine de ville,
pour mieux organiser la prise en charge
de malades
atteints de pathologies aux conséquences
importantes sur le plan social.
C'est d'abord le sida, mais aussi
la grande pauvreté,
les hépatites, la toxicomanie,
l'alcoolisme...
LEtat a fait en sorte que
les acteurs de la santé disposent,
pour communiquer entre eux
et pour toutes leurs activités,
que ce soit au bénéfice
direct des patients ou dans leurs
relations avec lassurance
maladie, doutils universels,
fiables, efficaces et sûrs
développés sur lensemble du
territoire français.
Lobjectif de ces réseaux
de soins est dassurer des échanges
de données essentiellement
asynchrones entre différents
acteurs du système
de soins : linformation nécessaire doit
être disponible à
une adresse donnée pour un acteur
spécifique et autorisé.
Mais les acteurs nont pas besoin de se
trouver en même temps
sur le réseau pour des échanges
synchronisés. Ces
réseaux fonctionnent ainsi comme des
boîtes aux lettres
multiples et sécurisées.

|